Варикозное расширение вен – лечение. Варикозная болезнь нижних конечностей.
Варикозная болезнь представляет собой не только косметический дефект, но и нарушение кровотока в целом. В настоящее время, по данным Европейских исследователей, до 10-12 % старшеклассников имеют те или иные признаки варикозной болезни.
Варикозное расширение вен — одно из самых распространенных заболеваний венозной системы человека, поражающее преимущественно людей трудоспособного и детородного возраста. Распространенность данного заболевания в XXI-ом веке составляет: у мужчин 65-70%, у женщин — до 80% населения.
Строение венозной системы нижних конечностей
Детально описал наш соотечественник В.Н. Ванков в своей фундаментальной работе «Строение вен»(1974). Венозная система нижней конечности, относящаяся к нижней полой вене, делится на 3 отдела:
- поверхностные (подкожные),
- глубокие,
- коммуникантные или, точнее, перфорантные вены.

Венозный клапан,как основная функциональная единица этой системы, обнаруживается и в главных магистралях, и в мелких венулах диаметром 20 — 200 мкм. Венозный клапан состоит из створок и сосудистой стенки, образующих клапанные карманы-синусы. Обе боковые части створки называются рожками, а соседние рожки двух створок своими верхушками оканчиваются комиссуральным возвышением. Линейное выпячивание в просвет сосуда, к которому прикреплена створка, является клапанным валиком. Стенка клапанного синуса — это венозная стенка, ограничивающая снаружи клапанный карман.
Функция клапанов непосредственно связана с деятельностью мышц; вместе они образуют анатомо-функциональную структуру, называемую «мышечно-венозная помпа». Выделяют брюшно-кавальную помпу, помпы бедра, голени, стопы. Клапаны защищают венулы и капилляры от резкого повышения давления во время деятельности «мышечного насоса», полноценные клапаны выдерживают давление до 2 — 3 атмосфер.
Варикозное расширение вен — причины развития
-
Подавляющее большинство ученых, изучавших роль наследственных факторов в развитии данного заболевания, указывают, что варикозная болезнь является наследственным заболеванием. Один из основоположников флебологии — А.Н. Веденский (1983), исследовав встречаемость варикозной болезни у ближайших родственников своих пациентов, обнаружил наличие заболевания в 50-70% случаев.
-
Второй фактор — это недостаточная оснащенность клапанами и их врожденная анатомическая неполноценность с последующей травматизацией. Связь данного заболевания с индивидуальными особенностями пациентов, такими, как склонность к ожирению, запорам, занятость тяжелыми видами физического труда или интенсивными занятиями спортом, подчеркивается большинством ученых.
-
Необходимо остановиться еще на одном важном аспекте в патогенезе варикозной болезни.
Важно
Не следует считать причиной варикозного расширения вен во время беременности только нарушение оттока крови по венам вследствие механического сдавления сосудов увеличенной маткой. Варикозное расширение, как правило, появляется в начале беременности, когда сдавливания сосудов еще практически нет. Известно значение гормональной перестройки организма беременной женщины, приводящей к усилению притока крови к тазовым органам и нижним конечностям, понижению тонуса венозных сосудов и к развитию относительной недостаточности венозных клапанов.
Клиническая классификация хронической венозной недостаточности (ХВН) (СЕАР, 1999) выделяет следующие стадии ХВН:
- Стадия 0: при осмотре и пальпации признаки ХВН отсутствуют.
- Стадия 1: появление телеангиоэктазий (сосудистых «звёздочек») и сети расширенных мелких подкожных вен.
- Стадия 2: варикозное расширение подкожных вен.
- Стадия 3: отеки.
- Стадия 4: кожные изменения, обусловленные заболеванием вен (пигментация, венозная экзема, липодерматосклероз).
- Стадия 5: кожные изменения стадии 4 и зажившая трофическая язва.
- Стадия 6: кожные изменения стадии 4 и активная трофическая язва.
Диагностика варикозной болезни вен нижних конечностей
- Осмотр врача.
- Ультразвуковое дуплексное исследование вен нижних конечностей.
- Рентгенконтрастная флебография.
- Плетизмогграфия.
- Магниторезонансная флебография.
- Мультиспиральная компьютерная ангиография с контрастным усилением.
Важно!
- Изменения кожи при варикозной болезни нижних конечностей необратимы.
- Варикозная болезнь не излечивается.
- Варикозное расширение вен бесполезно лечить, если не использовать лечебный трикотаж.
- Осложнения варикозной болезни вен нижних конечностей могут быть смертельны (тромбоэмболия легочной артерии).
Автор: Деркачёв Сергей Николаевич — врач сердечно-сосудистый хирург
Строение пояса нижних конечностей / Шпаргалки
Все шпаргалки / Анатомия /
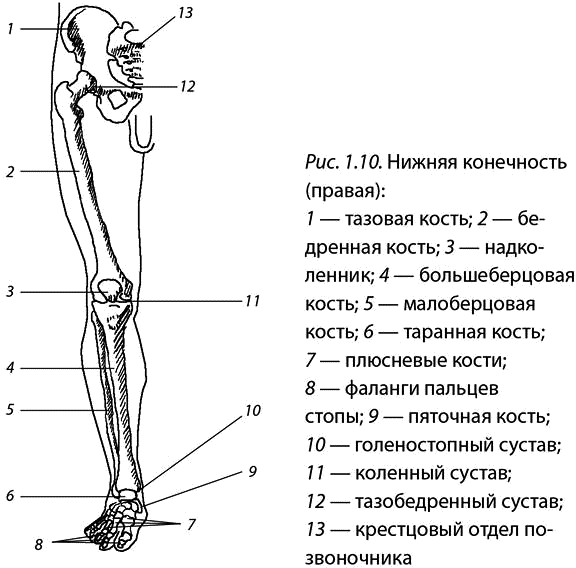
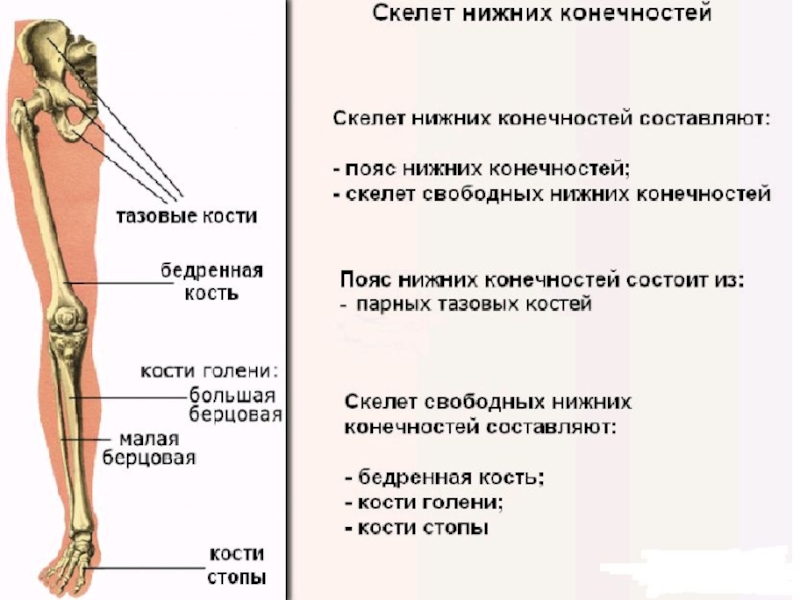
Тазовая кость (os coxae) состоит из сросшихся между собой трех костей: подвздошной, лобковой и седалищной, тела которых образуют вертлужную впадину (acetabulum). В центре впадины расположена одноименная ямка.
Седалищная кость (ischium) имеет тело и ветви седалищной кости. Между телом и ветвью образуется угол, в области которого расположен седалищный бугор (tuber ischiadicum).
Подвздошная кость (os ilium) имеет тело (corpus os-sis illi) и крыло (ala ossis illi). Крыло заканчивается выпуклым краем – подвздошным гребнем (crista iliaca), на котором различают три линии: наружную губу (la-bium externum), промежуточную линию (linea intermedia) и внутреннюю губу (labium internum).
На гребне спереди и сзади имеются симметрично расположенные выступы: верхняя передняя (spina ilia-ca anterior superior), нижняя передняя (spina iliaca anterior inferior), верхняя задняя (spina iliaca posterior superior) и нижняя задняя подвздошные ости (spina iliaca posterior inferior).
Лобковая кость (os pubis) имеет тело, от которого отходят верхние ветви (ramus superior ossis pubis), имеющие подвздошно-лобковое возвышение (eminencia iliopubica).
Бедренная кость (os femoris) имеет тело и два конца. Проксимальный конец переходит в головку (caput ossis femoris), посередине которой расположена одноименная ямка. Переход головки в тело называется шейкой (collum femoris). На границе шейки и тела расположены большой (trochanter major) и малый (trochanter minor) вертела, соединенные спереди межвертельной линией (linea intertrochanterica), а сзади – одноименным гребнем.
Проксимальный конец переходит в головку (caput ossis femoris), посередине которой расположена одноименная ямка. Переход головки в тело называется шейкой (collum femoris). На границе шейки и тела расположены большой (trochanter major) и малый (trochanter minor) вертела, соединенные спереди межвертельной линией (linea intertrochanterica), а сзади – одноименным гребнем.
В надколеннике (patella) различают основание, верхушку, переднюю и суставную поверхности.
Голень состоит из большеберцовой и малоберцовой костей, между которыми расположено межкостное пространство (spatium interossium cruris). Малоберцовая кость (fibula) имеет тело и два конца.
На проксимальном конце расположена головка (ca-put fibulae), на которой имеются верхушка и суставная поверхность головки (facies articularis capitis fibulae).
Дистальный конец малоберцовой кости образует латеральную лодыжку (malleolus lateralis).
Большеберцовая кость (tibia) имеет тело и два конца. Проксимальный конец имеет медиальная и латеральная мыщелки (condylus medialis et lateralis) и верхнюю суставную поверхность.
Кости стопы (ossa pedis) состоят из костей предплюсны (ossa tarsi), плюсневых костей (ossa metatarsi) и фаланг (phalanges). Кости предплюсны состоят из семи костей, расположенных в два ряда.
Второй ряд составляют пять костей: кубовидная кость (os cuboideum), клиновидные кости (медиальная, латеральная и промежуточная ossa cuneiformia) и ладьевидная кость (os naviculare).
Костями плюсны являются короткие трубчатые кости. У них выделяют тело, основание и головку.
Фаланги. У всех пальцев, за исключением большого, имеется три фаланги: проксимальная, средняя и ди-стальная. В фаланге различают тело, основание и головку.
Сосудистая анатомия нижних конечностей
, Норман Дж. Сноу 2 и Брайан Кэтлин 2
(1)
Анатомия и Ne урология, Медицинская школа Гейзеля в Дартмуте, Ганновер, Нью-Хэмпшир, США
(2)
Анатомия, Медицинская школа Гейзеля в Дартмуте, Ганновер, Нью-Хэмпшир, США
Ключевые слова артерия, огибающая подвздошную кость, внутренняя подвздошная артерия, запирательная артерия, верхняя ягодичная артерия, нижняя ягодичная артерия, внутренняя половая артерия, бедренная артерия, общая. бедренная артерияПоверхностная надчревная артерияГлубокая бедренная артерияГлубокая бедренная артерияОсновной-огибающий стволПерфорирующие ветвиБоковая огибающая артерияСредняя огибающая артерияНисходящая коленная артерияПодколенная артерияПоверхностная икроножная артерияПодколенные артерииВерхнемедиальная коленная артерияВерхнелатеральная коленная артерияСредняя коленная артерияНижнемедиальная коленная артерияВ Феролатеральная коленная артерияПередняя большеберцовая артерияСредняя передняя лодыжковая артерияБоковая передняя лодыжковая артерияЗадняя большеберцовая артерияОгибающая малоберцовая ветвьПитательная артерияМалоберцовая артерияМалоберцовая артерияМышечные ветвиБоковые пяточные ветвиМежкостные ветвь Медиальная подошвенная артерияБоковая подошвенная артерияДорсальная артерия стопыГлубокая подошвенная ветвьПодошвенные плюсневые артерииПодошвенные пальцевые ветвиДорсальные пальцевые веныДорсальные пястные веныДорсальная венозная дугаПодошвенная венозная дугаПодошвенные пальцевые веныДобавочная подкожная вена
бедренная артерияПоверхностная надчревная артерияГлубокая бедренная артерияГлубокая бедренная артерияОсновной-огибающий стволПерфорирующие ветвиБоковая огибающая артерияСредняя огибающая артерияНисходящая коленная артерияПодколенная артерияПоверхностная икроножная артерияПодколенные артерииВерхнемедиальная коленная артерияВерхнелатеральная коленная артерияСредняя коленная артерияНижнемедиальная коленная артерияВ Феролатеральная коленная артерияПередняя большеберцовая артерияСредняя передняя лодыжковая артерияБоковая передняя лодыжковая артерияЗадняя большеберцовая артерияОгибающая малоберцовая ветвьПитательная артерияМалоберцовая артерияМалоберцовая артерияМышечные ветвиБоковые пяточные ветвиМежкостные ветвь Медиальная подошвенная артерияБоковая подошвенная артерияДорсальная артерия стопыГлубокая подошвенная ветвьПодошвенные плюсневые артерииПодошвенные пальцевые ветвиДорсальные пальцевые веныДорсальные пястные веныДорсальная венозная дугаПодошвенная венозная дугаПодошвенные пальцевые веныДобавочная подкожная вена
Сосуды нижних конечностей
В этой главе описывается артериальное и венозное кровообращение нижних конечностей.
 Артериальное кровообращение (рис. 8.1) начинается с наружной и внутренней подвздошных артерий. Внутренняя подвздошная артерия в основном кровоснабжает органы малого таза, хотя ее ветви также участвуют в артериальном кровообращении ягодичной области и проксимального отдела бедра. Наружная подвздошная артерия продолжается как бедренная артерия после прохождения паховой связки. Большая проксимальная ветвь, глубокая бедренная артерия, не только кровоснабжает более глубокие структуры передней поверхности бедра, но также является основным источником кровоснабжения задней поверхности бедра и анастомоза вокруг тазобедренного сустава. Продолжение бедренной артерии (часто называемое клинически поверхностной бедренной артерией) переходит в подколенную артерию, проходя через приводящее отверстие. Ветви как бедренной, так и подколенной артерий вносят вклад в анастомоз вокруг колена. Подколенная артерия в конечном итоге дает начало трем основным артериям, которые снабжают ногу в области, которую иногда называют «трифуркацией».
Артериальное кровообращение (рис. 8.1) начинается с наружной и внутренней подвздошных артерий. Внутренняя подвздошная артерия в основном кровоснабжает органы малого таза, хотя ее ветви также участвуют в артериальном кровообращении ягодичной области и проксимального отдела бедра. Наружная подвздошная артерия продолжается как бедренная артерия после прохождения паховой связки. Большая проксимальная ветвь, глубокая бедренная артерия, не только кровоснабжает более глубокие структуры передней поверхности бедра, но также является основным источником кровоснабжения задней поверхности бедра и анастомоза вокруг тазобедренного сустава. Продолжение бедренной артерии (часто называемое клинически поверхностной бедренной артерией) переходит в подколенную артерию, проходя через приводящее отверстие. Ветви как бедренной, так и подколенной артерий вносят вклад в анастомоз вокруг колена. Подколенная артерия в конечном итоге дает начало трем основным артериям, которые снабжают ногу в области, которую иногда называют «трифуркацией». Задняя большеберцовая артерия является продолжением подколенной артерии, начинающейся в месте отхождения передней большеберцовой артерии, которая разветвляется с передней стороны подколенной. Передняя большеберцовая кость проходит между большеберцовой и малоберцовой костями, снабжая переднюю ногу. Малоберцовая (малоберцовая) артерия отходит от латеральной поверхности задней большеберцовой кости вскоре после отхождения передней большеберцовой кости. Малоберцовая артерия в основном кровоснабжает структуры латерального отдела ноги и часть заднего отдела, и она заканчивается, присоединяясь к передней большеберцовой кости в дистальном отделе передней ноги, чтобы внести свой вклад в тыльную артерию стопы. Вместе малоберцовая и передняя большеберцовая артерии кровоснабжают большую часть тыльной поверхности стопы, латеральную пяточную область и глубокую подошвенную дугу. Задние большеберцовые артерии проходят кзади от медиальной лодыжки и достигают подошвенной поверхности стопы, где от них отходят медиальная и латеральная подошвенные артерии, а также медиальная пяточная артерия.
Задняя большеберцовая артерия является продолжением подколенной артерии, начинающейся в месте отхождения передней большеберцовой артерии, которая разветвляется с передней стороны подколенной. Передняя большеберцовая кость проходит между большеберцовой и малоберцовой костями, снабжая переднюю ногу. Малоберцовая (малоберцовая) артерия отходит от латеральной поверхности задней большеберцовой кости вскоре после отхождения передней большеберцовой кости. Малоберцовая артерия в основном кровоснабжает структуры латерального отдела ноги и часть заднего отдела, и она заканчивается, присоединяясь к передней большеберцовой кости в дистальном отделе передней ноги, чтобы внести свой вклад в тыльную артерию стопы. Вместе малоберцовая и передняя большеберцовая артерии кровоснабжают большую часть тыльной поверхности стопы, латеральную пяточную область и глубокую подошвенную дугу. Задние большеберцовые артерии проходят кзади от медиальной лодыжки и достигают подошвенной поверхности стопы, где от них отходят медиальная и латеральная подошвенные артерии, а также медиальная пяточная артерия.
Рис. 8.1
Артерии нижней конечности. Рисунок с разрешения: Базовая анатомия человека. O’Rahilly, Müller, Carpenter and Swenson (www.dartmouth.edu/~humananatomy)
Распределение сосудов стопы было концептуализировано как наличие по крайней мере пяти «ангиосом», каждая из которых имеет относительно отличное артериальное кровоснабжение. и ограниченное общение через «удушающие суда». Эти ангиосомы включают распределение медиальной и латеральной подошвенной и тыльной артерий стопы, а также распределение медиальной и латеральной пяточной артерии. Точно так же считается, что нога имеет по крайней мере три ангиосомы, по одной на каждый крупный сосуд (переднюю и заднюю большеберцовые и малоберцовую артерии).
Венозная система делится на глубокую и поверхностную, при этом больше крови проходит по глубокой системе. Глубокая система состоит из вен comitantes дистально в конечности, с одиночными подколенными венами и бедренными венами, параллельными артериям назад к подвздошной системе.
 Поверхностная венозная система (рис. 8.2) сложна и включает большие и малые подкожные вены с сообщениями между ними, а также от поверхностной системы к глубокой системе в различных точках по ее ходу.
Поверхностная венозная система (рис. 8.2) сложна и включает большие и малые подкожные вены с сообщениями между ними, а также от поверхностной системы к глубокой системе в различных точках по ее ходу. Рис. 8.2
Упрощенное изображение поверхностных вен нижней конечности. Детали вен стопы опущены. Рисунок с разрешения: Базовая анатомия человека. O’Rahilly, Müller, Carpenter and Swenson (www.dartmouth.edu/~humananatomy)
Артериальное кровообращение
Обсуждение артериального кровоснабжения нижних конечностей следует начинать с подвздошной (ранее подчревной) сосуды. Здесь будет использоваться более новая терминология, а также английская (а не латинская) номенклатура судов, где это возможно. Описание артериального кровообращения нижних конечностей будет продвигаться от проксимального к дистальному отделу конечности, сначала с учетом ягодичной области и бедра, а затем голени и стопы.
Подвздошные сосуды
Кровообращение нижних конечностей (рис. 8.1) начинается с общих подвздошных сосудов, конечных ветвей брюшной аорты. Это бифуркация происходит впереди четвертого поясничного позвонка немного левее средней линии. Общие подвздошные артерии проходят сначала переднемедиально, а затем медиально по отношению к большой поясничной мышце. Обычно они имеют длину около 4–5 см и заканчиваются делением на внутренние и наружные подвздошные сосуды. Наружные подвздошные сосуды являются основным источником кровоснабжения нижних конечностей. Они проходят непосредственно медиальнее большой поясничной мышцы и дают начало двум названным ветвям непосредственно перед переходом через паховую связку. Двумя последовательными ветвями являются нижняя надчревная артерия, идущая к передней брюшной стенке, и глубокая подвздошная огибающая артерия, которая направляется к передней верхней подвздошной ости, кровоснабжая часть паховой области. В 20 % случаев имеется крупная артерия, обычно называемая добавочной запирательной артерией, отходящая либо от дистального отдела наружной подвздошной кости, либо от нижней надчревной.
8.1) начинается с общих подвздошных сосудов, конечных ветвей брюшной аорты. Это бифуркация происходит впереди четвертого поясничного позвонка немного левее средней линии. Общие подвздошные артерии проходят сначала переднемедиально, а затем медиально по отношению к большой поясничной мышце. Обычно они имеют длину около 4–5 см и заканчиваются делением на внутренние и наружные подвздошные сосуды. Наружные подвздошные сосуды являются основным источником кровоснабжения нижних конечностей. Они проходят непосредственно медиальнее большой поясничной мышцы и дают начало двум названным ветвям непосредственно перед переходом через паховую связку. Двумя последовательными ветвями являются нижняя надчревная артерия, идущая к передней брюшной стенке, и глубокая подвздошная огибающая артерия, которая направляется к передней верхней подвздошной ости, кровоснабжая часть паховой области. В 20 % случаев имеется крупная артерия, обычно называемая добавочной запирательной артерией, отходящая либо от дистального отдела наружной подвздошной кости, либо от нижней надчревной. Она охватывает верхнюю ветвь лобковой кости и обычно анастомозирует с запирательной артерией, но может полностью заменить ее.
Она охватывает верхнюю ветвь лобковой кости и обычно анастомозирует с запирательной артерией, но может полностью заменить ее.
Внутренняя подвздошная артерия (рис. 8.3) снабжает кровью большую часть таза и ягодичной области. Здесь мы рассмотрим ее ветви, кровоснабжающие ягодичную область. Хотя классическое описание внутренней подвздошной артерии состоит в том, что она имеет передний и задний отделы, часты вариации.
Рис. 8.3
Вверху: ветви внутренней подвздошной артерии, вид медиальный. Внизу: наиболее частый рисунок ветвей внутренней подвздошной артерии. Рисунок с разрешения: Базовая анатомия человека. О’Рахилли, Мюллер, Карпентер и Свенсон (www.dartmouth.edu/~humananatomy)
Основными ветвями, отходящими в ягодичную и бедренную области, являются запирательная, верхняя и нижняя ягодичные и внутренняя срамная артерии (рис. 8.4). Запирательная артерия обычно отходит от переднего отдела внутренней подвздошной кости. Его пересекает мочеточник по пути к запирательному отверстию.
 Как упоминалось ранее, она может соединяться или замещаться добавочной запирательной артерией, отходящей от наружной подвздошной системы. Запирательная артерия делится на несколько ветвей. К ним относятся передняя и задняя ветви, которые разветвляются вокруг запирательного отверстия, и вертлужная ветвь к связке головки бедренной кости.
Как упоминалось ранее, она может соединяться или замещаться добавочной запирательной артерией, отходящей от наружной подвздошной системы. Запирательная артерия делится на несколько ветвей. К ним относятся передняя и задняя ветви, которые разветвляются вокруг запирательного отверстия, и вертлужная ветвь к связке головки бедренной кости. Рис. 8.4
Отношение верхней ягодичной, нижней ягодичной и внутренней половой артерий к другим структурам, выходящим в ягодичную область из большого седалищного отверстия. Рисунок с разрешения: Базовая анатомия человека. O’Rahilly, Müller, Carpenter and Swenson (www.dartmouth.edu/~humananatomy)
Верхняя и нижняя ягодичные артерии (рис. 8.4) классически отходят от переднего отдела внутренней подвздошной кости, но могут исходят из задней части. Эти артерии проходят между корнями крестцового сплетения, выходя из таза через большое седалищное отверстие непосредственно выше и ниже грушевидной мышцы соответственно.
Верхняя ягодичная артерия является большей из двух ягодичных артерий. Его вход в ягодичную область можно определить по точке, расположенной на одной трети пути между задней верхней остью подвздошной кости и кончиком большого вертела. Он проходит между пояснично-крестцовым стволом и первым крестцовым нервом непосредственно перед выходом из таза через большое седалищное отверстие выше грушевидной мышцы. Он дает начало мышечным ветвям и питательной артерии к подвздошной кости до разделения на поверхностную и глубокую ветви. Поверхностные ветви входят в большую ягодичную мышцу, а глубокая ветвь проходит между большой и средней ягодичными мышцами, снабжая их обеими мышцами. По своему ходу глубокая ветвь сопровождается верхним ягодичным нервом.
Его вход в ягодичную область можно определить по точке, расположенной на одной трети пути между задней верхней остью подвздошной кости и кончиком большого вертела. Он проходит между пояснично-крестцовым стволом и первым крестцовым нервом непосредственно перед выходом из таза через большое седалищное отверстие выше грушевидной мышцы. Он дает начало мышечным ветвям и питательной артерии к подвздошной кости до разделения на поверхностную и глубокую ветви. Поверхностные ветви входят в большую ягодичную мышцу, а глубокая ветвь проходит между большой и средней ягодичными мышцами, снабжая их обеими мышцами. По своему ходу глубокая ветвь сопровождается верхним ягодичным нервом.
Нижняя ягодичная артерия представляет собой ветвь внутренней подвздошной артерии, которая выходит из таза, проходя между двумя верхними крестцовыми нервами и выходя из большого седалищного отверстия ниже грушевидной мышцы. Ветви входят в окружающие мышцы, особенно в большую ягодичную мышцу, затем она присоединяется к медиальной части седалищного нерва, а затем к заднему кожному нерву бедра. Он дает ответвления к глубоким наружным мышцам-вращателям бедра и верхней части подколенного сухожилия. Он обеспечивает кожное кровоснабжение верхней задней поверхности бедра и через копчиковые ветви область вокруг копчика. Ветвь проходит латерально к большому вертелу бедренной кости, участвуя в крестообразном анастомозе кзади от тазобедренного сустава. Обычно имеется очень маленькая артерия седалищного нерва. Иногда эта артерия может оставаться довольно большой (это остаток крупной осевой артерии у эмбриона).
Он дает ответвления к глубоким наружным мышцам-вращателям бедра и верхней части подколенного сухожилия. Он обеспечивает кожное кровоснабжение верхней задней поверхности бедра и через копчиковые ветви область вокруг копчика. Ветвь проходит латерально к большому вертелу бедренной кости, участвуя в крестообразном анастомозе кзади от тазобедренного сустава. Обычно имеется очень маленькая артерия седалищного нерва. Иногда эта артерия может оставаться довольно большой (это остаток крупной осевой артерии у эмбриона).
Внутренняя половая артерия (рис. 8.3) также обычно отходит от переднего отдела и выходит из таза через большое седалищное отверстие ниже грушевидной мышцы. Затем он пересекает заднюю часть седалищной ости и крестцово-остистой связки и входит в малое седалищное отверстие, достигая промежности. Он сопровождается половым нервом и является источником нижней прямокишечной артерии и сосудов, кровоснабжающих мошонку (или половые губы), промежность, луковицу полового члена (или преддверие) и уретру.
Остальная часть висцеральной и париетальной ветвей внутренней подвздошной системы здесь не описывается.
Бедренные сосуды
Основным источником кровоснабжения передней поверхности бедра является бедренная артерия (часто клинически называемая общей бедренной артерией). Это продолжение наружной подвздошной кости, поскольку она проходит через паховую связку (рис. 8.5). Он довольно поверхностный в верхней части бедра, но становится глубоким, проходя кзади от портняжной мышцы в приводящем канале примерно на трети пути вниз по бедру. Примерно на 2/3–3/4 пути вниз по бедру она проходит через отверстие приводящей мышцы, выходит из передней части бедра и занимает заднее положение как подколенная артерия.
Рис. 8.5
Структуры, входящие в бедро глубоко до паховой связки. Рисунок с разрешения: Базовая анатомия человека. O’Rahilly, Müller, Carpenter and Swenson (www.dartmouth.edu/~humananatomy)
Начальные (верхние) части бедренной артерии и вены заключены в фасциальную оболочку, называемую бедренным влагалищем. Она расположена медиальнее подвздошно-поясничной мышцы и кпереди от гребенчатой мышцы (рис. 8.5) и состоит из фасциальных продолжений поперечной фасции живота и подвздошной фасции над подвздошной мышцей. Оболочка имеет длину несколько сантиметров и сужается, чтобы слиться с адвентицией кровеносных сосудов. Он разделен соединительнотканными перегородками на три отдела: латеральный для артерии, средний для вены и медиальный, называемый бедренным каналом, содержащий жировые и несколько лимфатических сосудов. Его верхний конец называется бедренным кольцом и обычно закрыт уплотнением соединительной ткани, известным как бедренная перегородка. Имеется утолщение соединительной ткани, связка Генле, которая граничит с медиальной стороной бедренного кольца. Клинически бедренный канал является местом расположения бедренных грыж. Передняя часть бедренного влагалища пронизана мелкими артериями и большой подкожной веной.
Она расположена медиальнее подвздошно-поясничной мышцы и кпереди от гребенчатой мышцы (рис. 8.5) и состоит из фасциальных продолжений поперечной фасции живота и подвздошной фасции над подвздошной мышцей. Оболочка имеет длину несколько сантиметров и сужается, чтобы слиться с адвентицией кровеносных сосудов. Он разделен соединительнотканными перегородками на три отдела: латеральный для артерии, средний для вены и медиальный, называемый бедренным каналом, содержащий жировые и несколько лимфатических сосудов. Его верхний конец называется бедренным кольцом и обычно закрыт уплотнением соединительной ткани, известным как бедренная перегородка. Имеется утолщение соединительной ткани, связка Генле, которая граничит с медиальной стороной бедренного кольца. Клинически бедренный канал является местом расположения бедренных грыж. Передняя часть бедренного влагалища пронизана мелкими артериями и большой подкожной веной.
Наиболее проксимальные названные ветви бедренной артерии (рис. 8.1) возникают сразу после того, как бедренная артерия входит во влагалище бедра, проходя глубоко к паховой связке. Эти артерии прободают бедренную оболочку, входя в поверхностную фасцию. К ним относятся поверхностная надчревная артерия, поверхностная артерия, огибающая подвздошную кость, поверхностная наружная половая артерия и глубокая наружная половая артерия. Есть также несколько мышечных и мышечно-кожных ветвей. Поверхностная надчревная артерия идет вверх и входит в поверхностную фасцию живота впереди паховой связки. Она проходит примерно по направлению к пупку, анастомозируя с ветвями нижней надчревной артерии. Поверхностная огибающая подвздошная артерия проходит верхнелатерально по направлению к передней верхней подвздошной ости, где анастомозирует с глубокой огибающей подвздошной артерией. Наружные половые артерии проходят медиальнее тканей над медиальной частью паховой связки и передними структурами полового органа (передние мошоночные/лабиальные ветви).
Эти артерии прободают бедренную оболочку, входя в поверхностную фасцию. К ним относятся поверхностная надчревная артерия, поверхностная артерия, огибающая подвздошную кость, поверхностная наружная половая артерия и глубокая наружная половая артерия. Есть также несколько мышечных и мышечно-кожных ветвей. Поверхностная надчревная артерия идет вверх и входит в поверхностную фасцию живота впереди паховой связки. Она проходит примерно по направлению к пупку, анастомозируя с ветвями нижней надчревной артерии. Поверхностная огибающая подвздошная артерия проходит верхнелатерально по направлению к передней верхней подвздошной ости, где анастомозирует с глубокой огибающей подвздошной артерией. Наружные половые артерии проходят медиальнее тканей над медиальной частью паховой связки и передними структурами полового органа (передние мошоночные/лабиальные ветви).
Верхняя 1/3 бедренной артерии находится в бедренном треугольнике. Этот треугольник расположен ниже паховой связки и ограничен с латеральной стороны медиальным краем портняжной мышцы, а медиально — медиальным краем длинной приводящей мышцы. Дно треугольника образовано подвздошно-поясничной, гребенчатой и длинной приводящей мышцами от латерального к медиальному. Спереди треугольник покрыт широкой фасцией (покрывающий фасциальный слой бедра). Непосредственно ниже паховой связки широкая фасция перфорируется небольшими передними ветвями бедренной артерии и большой подкожной веной. Эта перфорированная фасция была названа решётчатой фасцией, а фасциальная щель — подкожной щелью. В более нижних отделах бедренного треугольника бедренная артерия занимает положение кпереди от бедренной вены, в то время как большинство ветвей бедренного нерва остаются латеральнее артерии в треугольнике.
Дно треугольника образовано подвздошно-поясничной, гребенчатой и длинной приводящей мышцами от латерального к медиальному. Спереди треугольник покрыт широкой фасцией (покрывающий фасциальный слой бедра). Непосредственно ниже паховой связки широкая фасция перфорируется небольшими передними ветвями бедренной артерии и большой подкожной веной. Эта перфорированная фасция была названа решётчатой фасцией, а фасциальная щель — подкожной щелью. В более нижних отделах бедренного треугольника бедренная артерия занимает положение кпереди от бедренной вены, в то время как большинство ветвей бедренного нерва остаются латеральнее артерии в треугольнике.
Читать дальше могут только обладатели статуса Gold. Войдите или зарегистрируйтесь, чтобы продолжить
Теги: Критическая ишемия конечностей
8 декабря 2017 г. | Опубликовано администратором в КАРДИОЛОГИЯ | Комментарии к записи Сосудистая анатомия нижних конечностей
отключеныСосудистая анатомия нижней конечности
Анатомия сосудистой системы нижних конечностей
Артериальная анатомия, имеющая отношение к кровообращению нижних конечностей, представлена на рис.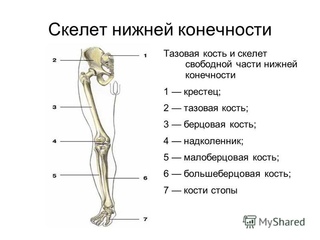 1.
1.
В самой дистальной части аорта разветвляется, образуя парные общие подвздошные артерии.
Они продолжаются забрюшинно до края таза, где общих подвздошных сосудов разветвляются, образуя парные внутренние и наружные подвздошные артерии. внутренних подвздошных (или подчревных) артерий обеспечивают кровоснабжение структур таза, в то время как наружные подвздошные артерии ниже паховой связки становятся общей бедренной артерией.
Общая бедренная артерия затем в начале своего пути разветвляется, образуя глубокую бедренную артерию , которая кровоснабжает мускулатуру бедра, и поверхностную бедренную артерию, которая продолжается вниз и становится подколенной артерией в месте ее входа в приводящий канал.
Подколенная артерия затем продолжается ниже колена, где передняя большеберцовая артерия разветвляется, прокалывая межкостную мембрану и снабжая передний отдел голени. большеберцово-малоберцовый ствол затем ненадолго продолжается, где разветвляется задняя большеберцовая артерия, направляясь в плоскости глубоко к камбаловидной мышце. Затем сосуд продолжается вниз как малоберцовая (малоберцовая) артерия .
большеберцово-малоберцовый ствол затем ненадолго продолжается, где разветвляется задняя большеберцовая артерия, направляясь в плоскости глубоко к камбаловидной мышце. Затем сосуд продолжается вниз как малоберцовая (малоберцовая) артерия .
Задняя большеберцовая артерия делится на латеральную и медиальную подошвенные артерии ниже медиальной лодыжки для кровоснабжения подошвы стопы. В конечном итоге передняя большеберцовая артерия продолжается на тыльную поверхность стопы, где становится артерией dorsalis pedis 9.0127 . Здесь она анастомозирует с ветвями задней большеберцовой и малоберцовой артерий, образуя подошвенную дугу. На тыле стопы тыльная артерия стопы образует две ветви: тыльную плюсневую и глубокую подошвенную артерии. Глубокая подошвенная артерия проникает в подошву стопы и соединяется с латеральной подошвенной артерией (ветвью задней большеберцовой артерии), образуя подошвенную дугу.
Коллатеральное кровообращение
Коллатерали нижних конечностей
В случае хронической обструкции крупных артериальных сосудов существуют коллатеральные пути, которые позволяют сохранить достаточный дистальный кровоток для поддержания жизнеспособности тканей дистально.