Резкая боль в пояснице и в спине при наклоне вперед у мужчин и женщин
Резкая боль в пояснице и в спине при наклоне вперед у мужчин и женщин — причины и диагностикаГимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 7 сентября, 2022
Боли в пояснице у мужчин и женщин при или после наклонов вперед туловища, прострелы в пояснице – явление достаточно частое, особенно после 40. Они вызваны проблемами с детства: неправильные осанка, нагрузки или малоподвижный образ жизни, травмы.
Но опасность симптома в том, что иногда он сигнализирует о проблемах внутренних органов. Поэтому будет правильно обратиться к специалистам.
Содержание статьи:
- 1 Виды боли
- 2 Причины
- 2.1 Заболевания позвоночника
- 2.2 Болезни внутренних органов
- 3 Диагностика
- 4 Лечение
- 4.
 1 Медикаментозная терапия
1 Медикаментозная терапия - 4.2 Физиотерапия
- 4.3 Хирургическое вмешательство
- 4.
- 5 Первая помощь
- 6 Профилактика
- 7 Список использованной литературы:
Виды боли
Боль в спине, а точнее, в пояснице при наклоне вперед или движении, разгибании назад после долгого нахождения в одной позе может быть резкой, стреляющей в конкретной области позвоночника, в мышцах, внезапной или же постоянной, надолго остающейся с вами.
Выделяют несколько характерных видов:
- Резкий прострел может свидетельствовать о наличии серьезной травмы или о развитии дегенеративных процессов мышц и позвоночника, наличии новообразований, переохлаждении.
- Ноющая чаще всего указывает на наличие спазма и усиливается при резком движении. Ее не стоит терпеть. Так как проблема может стать хронической и начать требовать более сложного лечения.
- Опоясывающая – наиболее опасный симптом.
 Таким образом проявляются патологии внутренних органов и некоторые виды поражения мышечных тканей. При появлении важно скорее обратиться к врачу, так как некоторые заболевания (панкреатит, плеврит) развиваются стремительно и серьезно угрожают жизни пациента.
Таким образом проявляются патологии внутренних органов и некоторые виды поражения мышечных тканей. При появлении важно скорее обратиться к врачу, так как некоторые заболевания (панкреатит, плеврит) развиваются стремительно и серьезно угрожают жизни пациента.
Причины
С ситуацией, когда поясница быстро устает при наклоне вперед, сталкивается каждый человек, пропускающий тренировки. Но регулярные беспокойства, возникающие или усиливающиеся, без должного лечения могут привести к тяжелым последствиям.
Чаще всего неприятные ощущения вызывают:
- Чрезмерные или неправильные нагрузки.
- Лишний вес.
- Переохлаждение.
- Воспалительные процессы в мышцах.
- Врожденные аномалии.
- Дегенеративные процессы.
- Поражения нервных корешков.
- Заболевания внутренних органов
Точно определить, что именно вызывает болезненность, сможет врач. Из-за разнообразия возможных проблем заниматься самолечением опасно.
Из-за разнообразия возможных проблем заниматься самолечением опасно.
Заболевания позвоночника
Наиболее частые причины того, что у мужчин или женщин поясница болит при наклоне вперед или назад, боль в области позвоночника посередине спины чувствуется при движении, вставании или после физической нагрузки выше привычного, а человек говорит, что не может наклониться, – это травмы и дегенеративные заболевания позвоночника и мышц спины. [1]
Проблемами, вызывающими дискомфорт, являются:
- Травмы. Поврежденные после падения, удара, чрезмерной нагрузки мышцы могут давать о себе знать именно при попытке их напрячь.
- Остеохондроз. Дегенеративное процессы в межпозвоночных дисках на ранних этапах можно остановить или очень сильно замедлить. Если оставить проблему без внимания и лишь принимать обезболивающие, велика вероятность развития грыж.
- Смещение позвонков.
 На начальной стадии болезненные ощущения возникают при резких движениях, наклонах. Постепенно болезнь прогрессирует.
На начальной стадии болезненные ощущения возникают при резких движениях, наклонах. Постепенно болезнь прогрессирует. - Грыжа межпозвонкового диска. Болевой синдром при них всегда сильно выражен, появляется внезапно после физического напряжения или наклона, со временем усиливается.
- Радикулит возникает из-за переохлаждения и воспаления в мышцах или при сдавливании опухолью нервных корешков. Иногда после наклона человек не может разогнуться сам.
Болезни внутренних органов
- Панкреатит. Неприятные ощущения сильные, всеохватывающие, распространяющиеся на спину и живот. При попытке наклониться или согнуться они усиливаются.
- Пиелонефрит. Проявляется не только вспышками боли в пояснице при каждом движении, но и лихорадкой, слабостью, мутностью мочи, появлением в ней кровавых примесей, снижением аппетита.
- Мочекаменная болезнь. Резкая болезненность при нагибании и движениях появляются, когда камень полностью сформировался и начинает двигаться в почке или мочеточнике. Боли сильные, мучительные практически не убираются обезболивающими.
- Пельвиоперитонит – воспаление матки и яичников. Быстро развивающийся процесс, который на первых этапах проявляется болезненными приступами в области поясницы и таза. Боль не уменьшается после приема привычных обезболивающих препаратов или возвращается сразу после окончания их действия. Дополнительными симптомами являются тошнота, повышение температуры, постоянные позывы к походу в туалет, сухость во рту. Обратиться за врачебной помощью необходимо немедленно.
- Заболевания женской половой системы – частая причина временно возникающих или постоянно присутствующих неприятных ощущений при наклонах. Это могут быть как инфекции и воспаления, так и кисты, спайки.
 Боль локализуется в передней части и лишь отдается назад в области поясницы. Необходимо посетить гинеколога.
Боль локализуется в передней части и лишь отдается назад в области поясницы. Необходимо посетить гинеколога. - Новообразования и метастазы. В зависимости от места развития новообразования на первоначальных этапах неприятные ощущения непостоянны. При появлении метастазов болезненные ощущения становятся постоянными.
Каждая из болезней может привести к летальному исходу. Поэтому крайне важно вовремя получить своевременную помощь.
Диагностика
Сталкиваясь с тем, что у мужчин или женщин при наклоне туловища вниз, вперед или назад, повороте, после сгибания спины, в пояснице появляется боль, резкая и острая или сильная, но тянущая и ноющая перед тем, как решить, что делать, необходимо определить причину боли, а это сделает профессиональная диагностика. [2]
Почувствовав дискомфорт, на первый прием можно записаться к терапевту, или к неврологу, если проблема возникла со спиной.
Врач определит:
- Характер болевых ощущений и их точную локализацию.

- Факторы, которые могут спровоцировать их появление.
- Дополнительные проявляющиеся симптомы.
Также проводится осмотр, неврологические исследования. Врач выясняет, что человек перенес перед появлением приступов. Ставит предварительный диагноз, определяет исследования, подбирает лечение.
Проводятся лабораторные и аппаратные исследования:
- Общий анализ крови и мочи, а также биохимия.
- Рентген позвоночного столба в двух проекциях. Он позволяет выявить врожденные или приобретенные искривления и дефект, появившиеся наросты.
- КТ позволяет определить наличие компрессионных переломов, увидеть начавшиеся изменения костной структуры. Этот метод исследования наиболее информативен, для выявления патологий костей на ранних стадиях.
- МРТ назначается при подозрении на наличие грыж или новообразований другого типа. Магнитно-резонансная томография – лучший способ выявить изменения в мягких тканях и мышцах, увидеть опухоли и грыжи.

Если пациент задается вопросом, почему болит поясница, когда наклоняюсь или возникает боль, если нагибаюсь вперед, то получить ответ на него можно, только пройдя тщательную диагностику. Пытаться определить причину самостоятельно неэффективно, так как может быть заболевание, требующее немедленного вмешательства.
Лечение
Когда человеку больно наклоняться вперед, спина болит в области поясницы, так, что ходить тяжело, а боль в позвоночнике при наклоне мешает жить полноценной жизнью, то обращение к врачу – это необходимость.
Медикаментозная терапия
Боль в пояснице при сгибании и разгибании или, когда в спине болит после физических нагрузок – это симптом дегенеративного заболевания или физической травмы.
Крайне важно при обсуждении терапии с врачом сообщить о всех принимаемых лекарствах. Препараты, используемые для лечения спины имеют большой список ограничений и противопоказаний.
Назначают специализированные препараты.
- Нестероидные противовоспалительные препараты. Средства этого типа выпускаются как в виде таблеток, жидких лекарств, предназначенных для инъекций, так и в виде гелей и мазей для наружного воздействия. Часто два разных препарата можно комбинировать, принимая таблетки и используя мазь для лучшего и скорейшего эффекта.
- Стероидные препараты – сильнейшие обезболивающие и противовоспалительные используют, когда НПВП не оказывают необходимого воздействия. Лекарства этого типа быстро убирают боль и отек, восстанавливают питание мышц и костной ткани, но часто имеют большой список противопоказаний и не сочетаются с другими лекарствами.
- Эпидуральная блокада проводится только в больнице опытным специалистом. К этому средству прибегают, если боли пациента очень сильны и мешают полноценной жизни.

- Витамины группы B усиливают действие НПВП, снимают воспаление и значительно улучшают питание нервной ткани, ускоряя ее регенерацию.
Физиотерапия
Часто в случаях, когда при наклоне вперед тянет поясницу, стреляет, применяют методы физического воздействия для улучшения состояния человека. [3] Но с подобными способами нужно быть предельно осторожными.
Наиболее активно применяемыми видами физиотерапии являются:
- Лечебный массаж используется для улучшения тонуса, кровообращения, снятия усталости. Его нельзя применять без консультации с лечащим врачом, так как он может ухудшить состояние пациента.
- Электрофорез используется для введения препаратов так, чтобы миновать кровеносный поток. Благодаря процедуре лекарства начинают действовать быстрее, больше вещества попадает к месту воспаления.
 Также снижается шанс на возникновение аллергии или тяжелых побочных эффектов.
Также снижается шанс на возникновение аллергии или тяжелых побочных эффектов. - Магнитотерапия. Воздействие магнитными полями на поврежденный участок часто применяется после травм, так как способствует снятию отека и ускорению восстановления.
- УВЧ. Высокочастотные импульсы электромагнитных полей влияют на место воспаления. Это приводит к постепенному снижению отека, восстановлению проводимости нервных корешков, улучшению кровообращения. Итогом становится значительное повышение скорости восстановления.
- Электронейромиостимуляция. Во время процедуры под кожу в определенные точки поступают небольшие электроразряды. Это способствует нормализации сокращения мышц, улучшает работу нервной системы, позволяет быстрее восстановиться, если было повреждение проводимости нервов. После прохождения курса купируются болевые ощущения, улучшается кровоснабжение мышц.
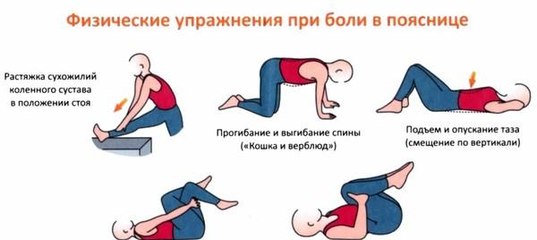
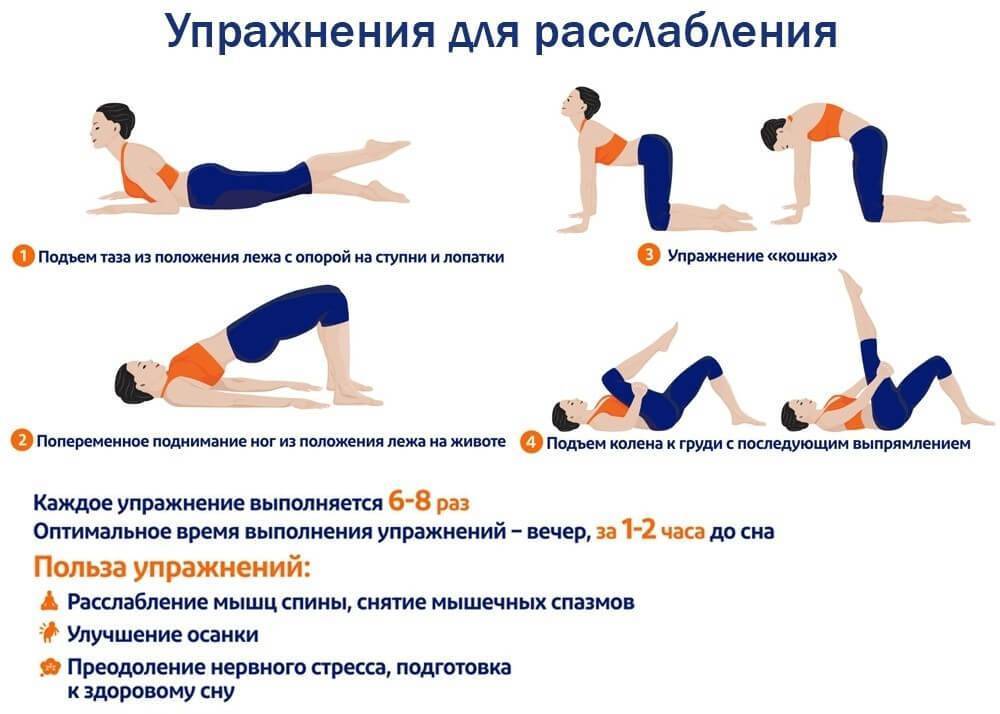
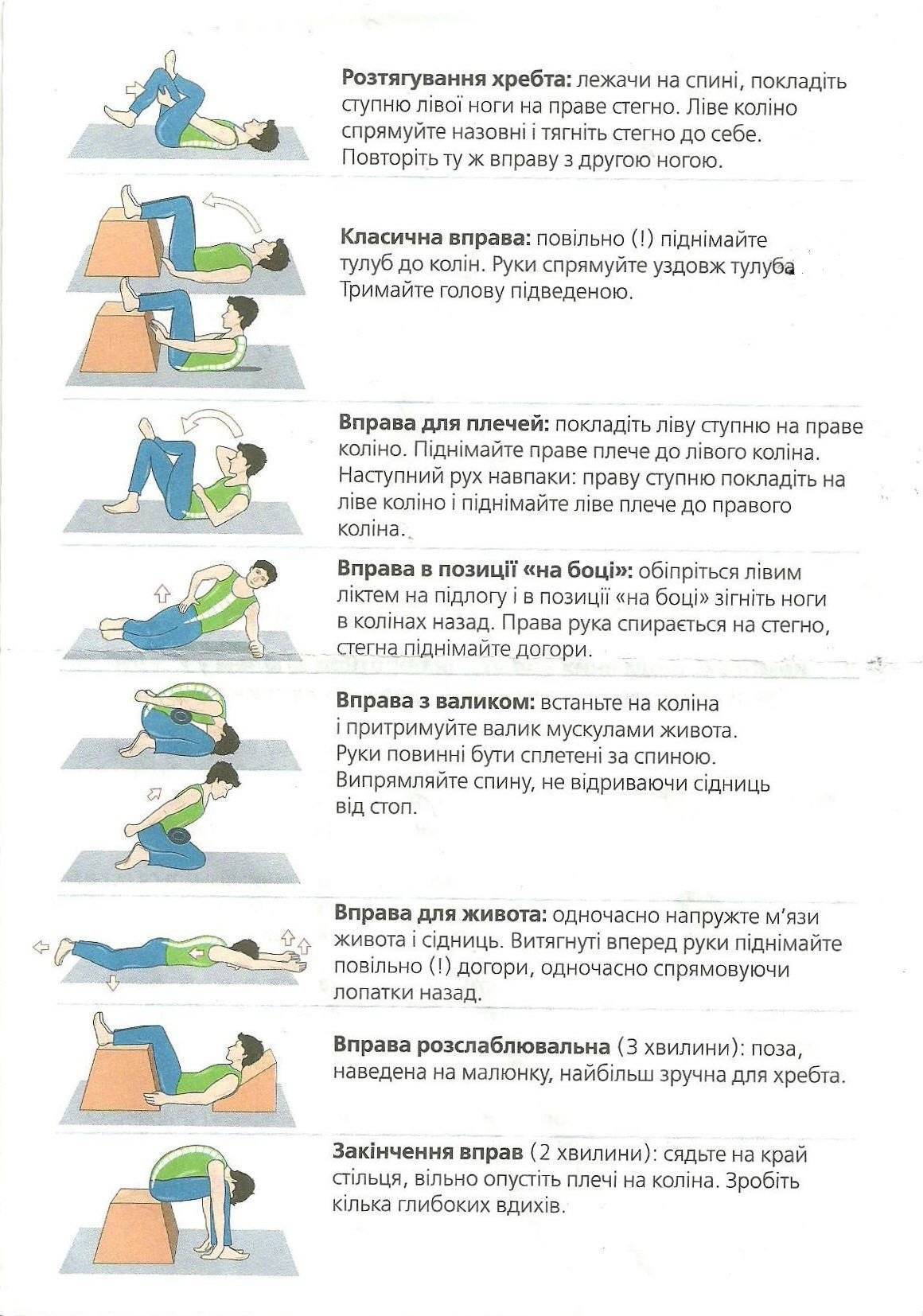
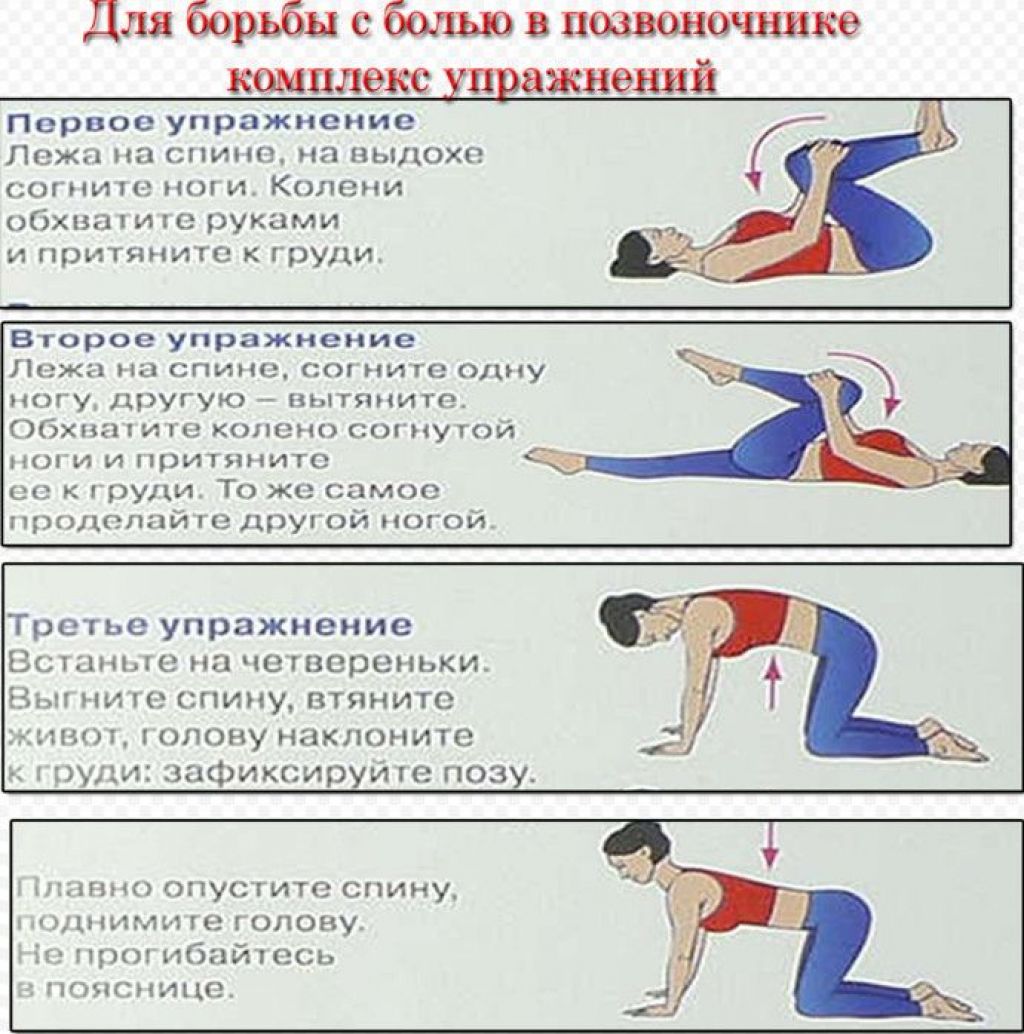
- Лечебная физкультура.
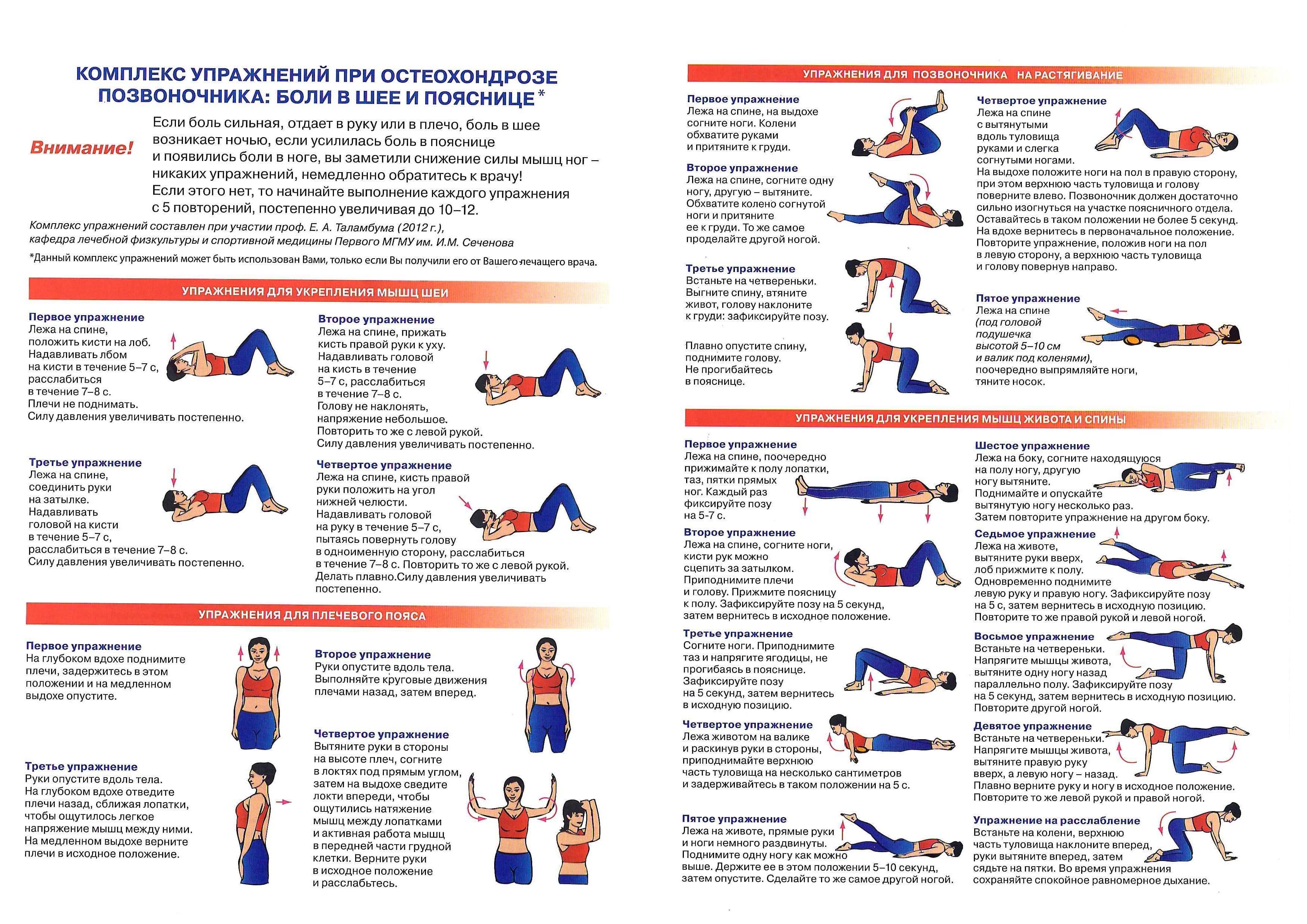 Курс упражнений, частота их выполнения, общая нагрузка подбирается лечащим врачом в соответствии с выявленной стадией и физиологическими особенностями. Первые занятия должны проходить под присмотром тренера. В дальнейшем большинство комплексов можно выполнять самостоятельно дома.
Курс упражнений, частота их выполнения, общая нагрузка подбирается лечащим врачом в соответствии с выявленной стадией и физиологическими особенностями. Первые занятия должны проходить под присмотром тренера. В дальнейшем большинство комплексов можно выполнять самостоятельно дома.
Физиотерапия не заменяет медикаментозное лечение, являясь дополнительным методом. Опасно использовать некоторые методы без предварительной консультации с специалистом.
Хирургическое вмешательство
В некоторых случаях, когда болит поясница при нагибании вперед, отдает в низ спины при каждом наклоне и разгибании, чувствуется каждый позвонок, единственным вариантом, что делать, становится оперативное вмешательство.
Его проводят:
- При серьезных травмах.
- При необходимости удалить опухоль или грыжу.
- Когда другие методы лечения не дают необходимого результата.
Первая помощь
Иногда прострелы в пояснице при наклоне вперед случаются внезапно, и после них человек испытывает сильную боль, не может разогнуться.
Важно в этот момент оказать правильную первую помощь:
- Уложить больного на спину на твердую прямую поверхность, помочь полностью расслабиться.
- К месту возникновения боли прикладывают холод. Мешок или пакет со льдом, закутанный в тонкое полотенце. Дополнительно место можно слегка массировать через емкость с льдом.
- При перемещениях надевать специальный ортопедический корсет. Он возьмет поддержит позвоночник в правильном положении.
- Стараться соблюдать постельный режим не менее 3-х дней. В сочетании с другими средствами это поможет облегчить общее состояние.
- Использовать нестероидные противовоспалительные средства. Они выпускаются в виде таблеток, растворов для инъекций и форм для наружного применения. Последний вариант отлично подходит для домашнего использования.
- В первые дни исключить контакты с горячими поверхностями, избегать горячей ванны, не ходить в баню.

- Исключить любые физические нагрузки.
Даже если оказанная первая помощь и последующее домашнее лечение помогли, необходимо выяснить, почему болит поясница при наклоне вперед, спина реагирует после физической нагрузки. Для этого необходимо обратиться в клинику. Если приступы будут игнорироваться, велика вероятность запустить серьезное заболевание.
Профилактика
Для того, чтобы избежать большинства заболеваний, приводящих к боли в пояснице справа при наклоне вперед или влево, достаточно соблюдать профилактические меры поддерживающего характера. Эти правила направленны не только на сохранение здоровья позвоночника, но и на укрепление всего организма. Особенно важно соблюдать меры предосторожности, если приступы болезненных ощущений уже были. [4]
В качестве профилактики нужно делать:
- Регулярные физические тренировки, в которые входят упражнения, направленные на развитие и укрепление мышц спины.
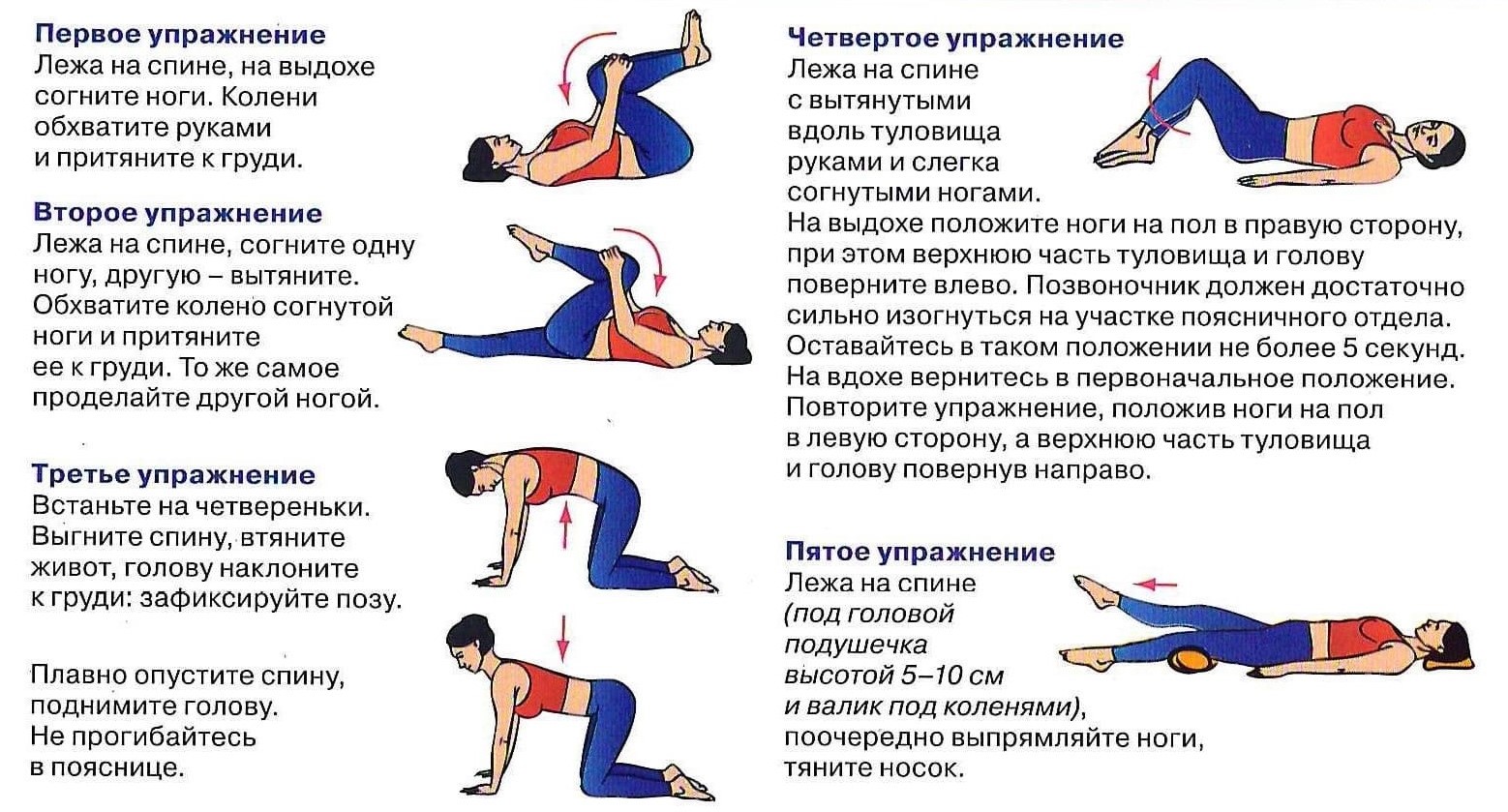 Нагрузку и комплекс упражнений подбирает лечащий врач.
Нагрузку и комплекс упражнений подбирает лечащий врач. - Активный образ жизни. Совершать прогулки, делать по утрам или после длительно сидения разминку.
- Следить за массой тела.
- Отказ от вредных привычек. Сюда входят чрезмерное употребление алкоголя, курение, переедание, фаст-фуд.
- Правильно обустроить место для сна. Лучше всего выбрать ортопедический матрас средней жесткости, среднего размера подушку. Необходимо, чтобы спальное место было удобно, поддерживало спину и голову, не перекрывая кровоснабжение мозга во время сна.
- Правильно организовать рабочее место. Скорректировать правильно высоту кресла и угол наклона монитора, чтобы не было лишней нагрузки на поясницу и шею.
- Контролировать осанку. Важно следить за осанкой, если вы долго находитесь в одном положении. Если она не выработана с детства, стоит регулярно выполнять комплекс упражнений для нее.
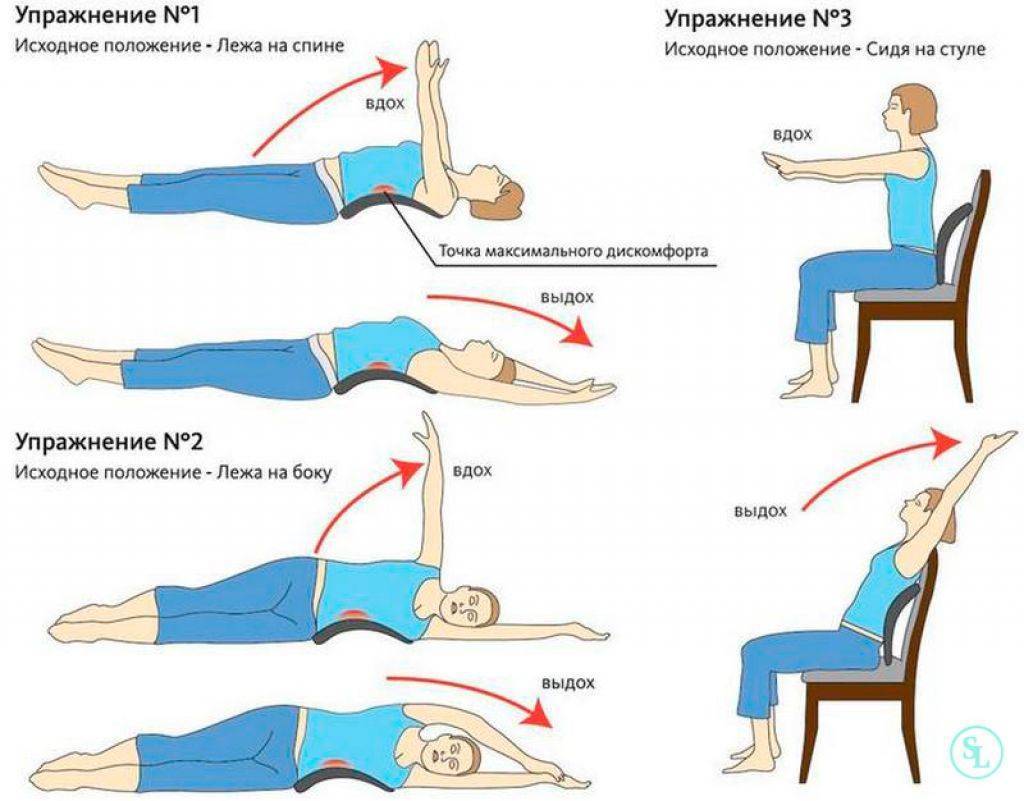
- При необходимости перенести тяжести использовать бондаж, если спина уже была повреждена. Важно правильно поднимать тяжести, не наклоняясь, а приседая, оставляя основную нагрузку на мышцы ног, а не спины.
- Соблюдать принципы правильного питания. В рационе ежедневно должны присутствовать продукты, включающие в себя необходимое количество витаминов и микроэлементов. Особое внимание стоит уделить пище, содержащей витамины группы B.
Если же, даже при соблюдении всех профилактических мер, вы начали чувствовать дискомфорт в пояснице при наклонах вперед, необходимо своевременно обратиться к врачу, чтобы избежать дальнейшего развития заболевания.
Список использованной литературы:
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.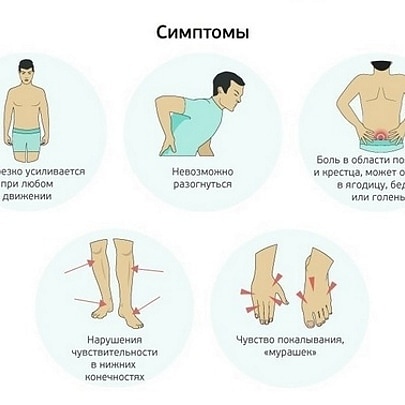
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форумДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат ФазылжановичЗаписаться к специалисту
×Защемление нерва в пояснице — что делать и как лечить если защемило спину в районе поясницы
Защемление нерва в пояснице — что делать и как лечить если защемило спину в районе поясницыГимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 12 июля, 2022
Обновлено: 26 июля, 2022
Ситуации, когда спину прихватило или скрутило в пояснице так, что больно вставать с кровати, а не разгибается, не так уж и редки, особенно в взрослом и пожилом возрасте.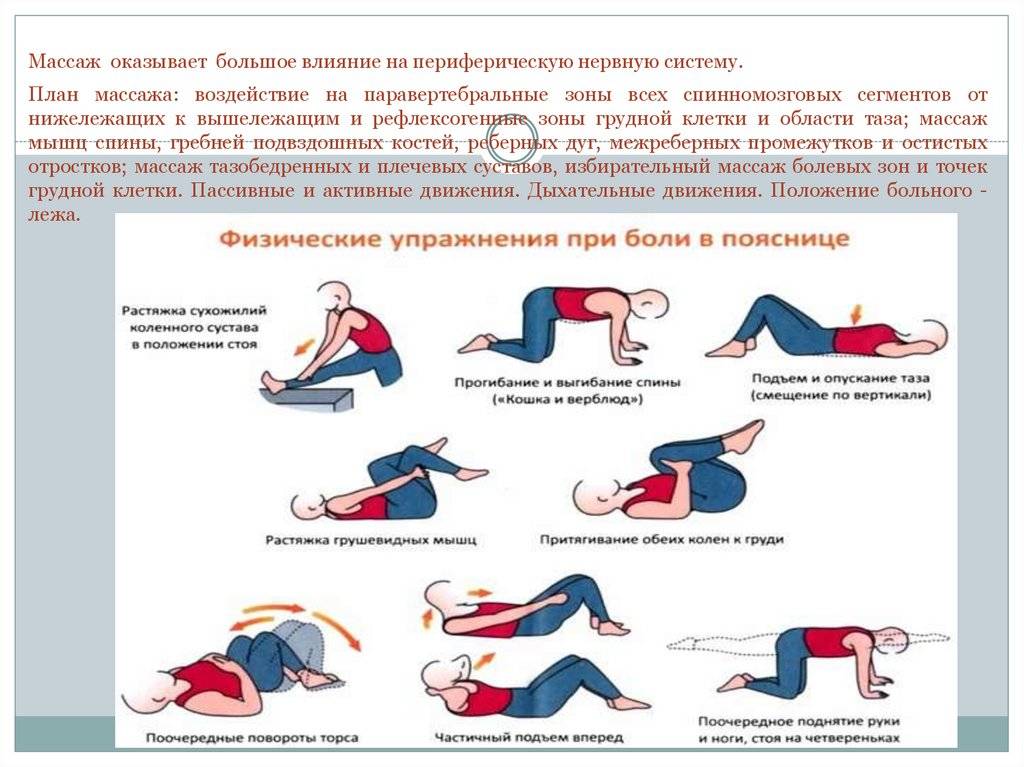 Ежегодно 10% населения старше 40 обращается к врачам с этой проблемой.
Ежегодно 10% населения старше 40 обращается к врачам с этой проблемой.
Всё это происходит из-за защемления нерва. Оно может вызвать много патологий и внешних негативно влияющих факторов, поэтому заниматься самолечением опасно.
Что делать, как снять острую боль и расслабить мышцы в спине при защемлении нерва в пояснице, должен решать доктор, ведь только правильная помощь и снятие боли в позвоночнике позволит избавиться от первоначального. В противном случае приступы будут регулярно возвращаться, усугубляясь.
Содержание статьи:
- 1 Почему происходит защемление нерва
- 2 Симптомы
- 3 Первая помощь
- 4 Диагностика
- 5 Лечение
- 5.1 Медикаментозная терапия
- 5.2 Физиотерапия
- 5.3 Оперативное вмешательство
- 6 Восстановление
- 7 Последствия
- 8 Профилактика
- 9 Список использованной литературы:
Почему происходит защемление нерва
Чтобы понять, как быстро избавиться от боли в пояснице из-за защемления нерва, облегчить страдания, необходимо определить, почему защемляет спину и сколько она болит.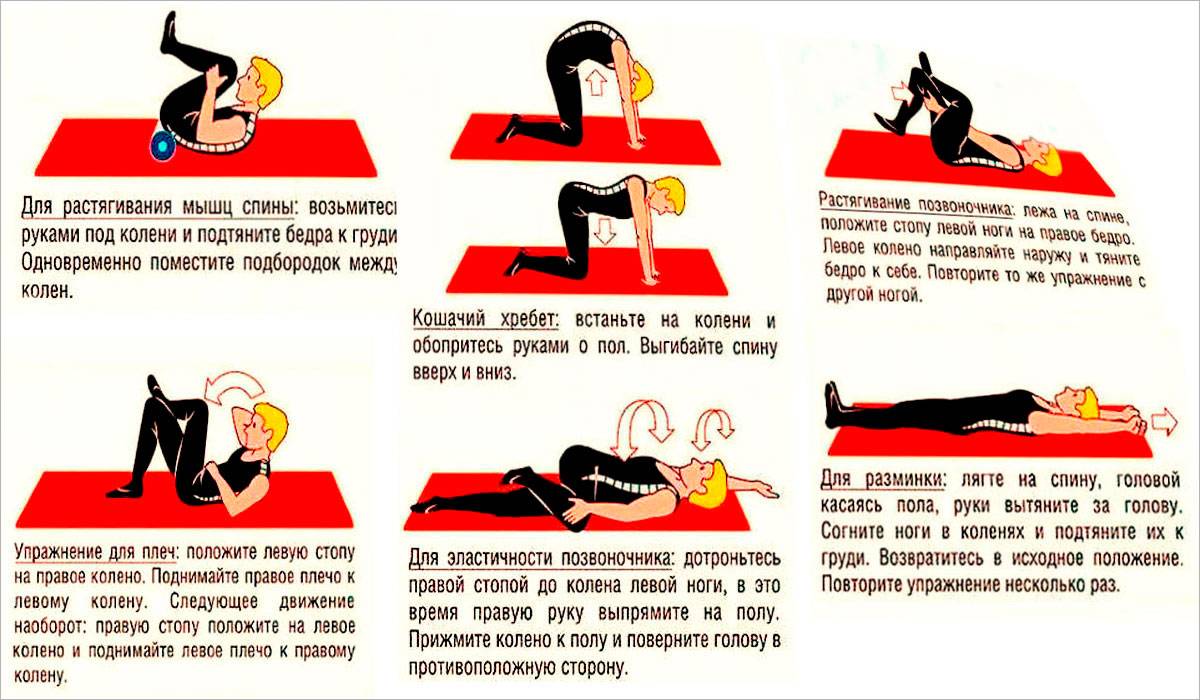 Это следствие заболевания или деформации мышц, позвоночного столба.
Это следствие заболевания или деформации мышц, позвоночного столба.
Распространенными причинами считаются:
- Остеохондроз.
- Межпозвоночная грыжа.
- Нарушение осанки.
- Избыточный вес.
- Травмы.
- Частый спазм мышц.
- Избыточные физические нагрузки.
- Малоподвижный образ жизни.
- Опухоли.
Также могут быть другие проблемы. Нужно пройти обследование.
Симптомы
Чтобы понять, что делать, когда скрутило или схватило спину в пояснице, зажало и свело нерв в этом районе так, что клинит сильно, спину невозможно разогнуть и позвоночник не разгибается, стоит учитывать признаки, проявляющиеся вместе с сильной болью.
Это могут быть:
- Болезненность, покалывание, жжение, отдающее в одну или обе ноги, а также в ягодицах и бёдрах.

- Воспаление, поднятие температуры в беспокоящем месте.
- Скованность в движениях, потеря гибкости.
- Судороги, слабость, иногда временный паралич.
- Онемение, потеря чувствительности.
Отчасти по дополнительным признакам можно определить, из-за чего пациент испытывает муки.
Первая помощь
Если вы услышали от близкого жалобу: «Что-то вступило в поясницу так, что не могу разогнуться и встать с кровати, настолько болит спина, что невозможно терпеть боль», то необходимо срочно принять меры. Подобные симптомы говорят о сложном положении пациента и необходимости медицинской помощи.
Лучшим вариантом будет удобно расположить человека на твёрдой поверхности лежа и вызвать скорую помощь либо самостоятельно отправиться в больницу, соблюдая осторожность.
Врач сможет сразу же определить возможную причину подобного состояния и поставить блокаду, избавив от болевого синдрома.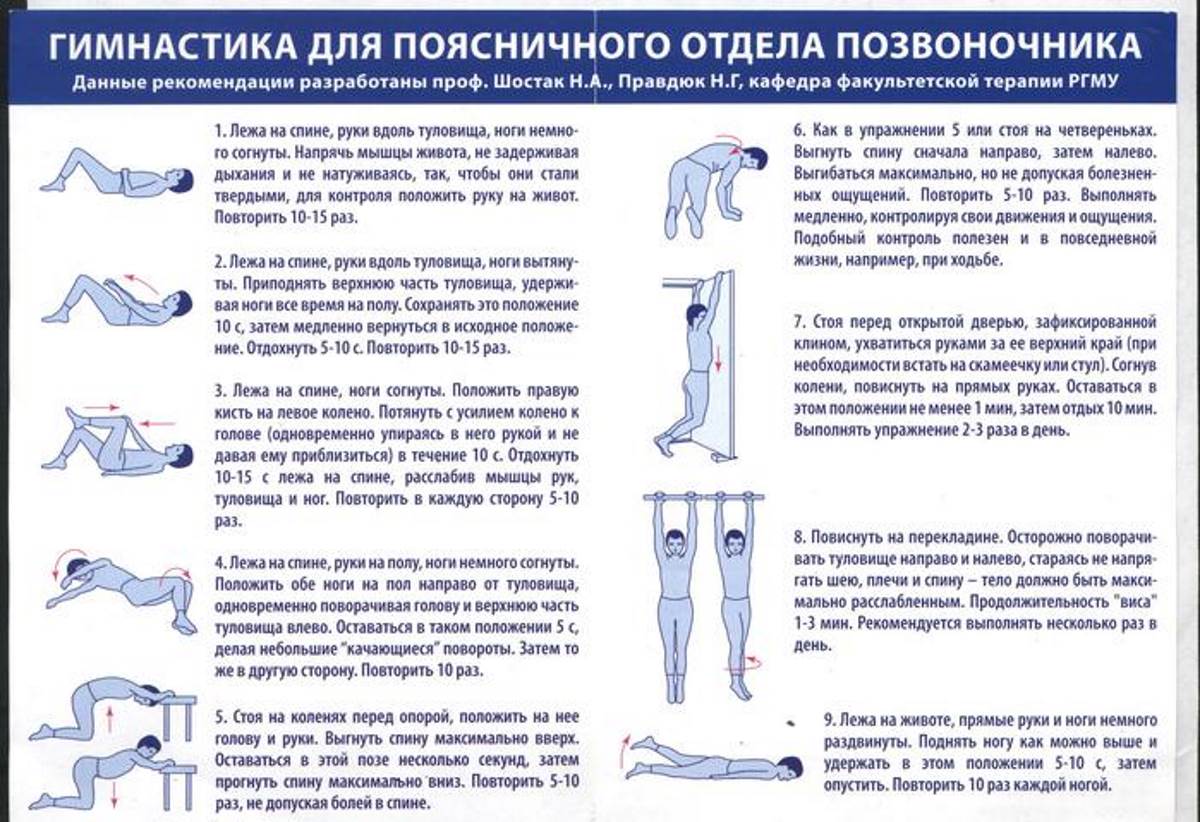 [1]
[1]
Использование домашних средств и легких обезболивающих на короткое время позволит облегчить состояние, зато может привести впоследствии к прогрессу.
Диагностика
Перед тем, как определиться, что делать, как снять боль и вылечить спину при защемлении нерва в пояснице, необходимо проанализировать симптомы и понять, какая проблема вызвала это.
Защемление нерва в пояснице болит одинаково сильно, но назначить лечение и понять, как снять боль с мышц спины, можно только после получения результатов хотя бы первоначального обследования. Далее для уточнения нюансов проводятся аппаратные исследования. [2]
Это может быть:
- Рентгенография поясничного отдела. Для получения точных результатов она проводится в прямой и боковой проекции.
- КТ И МРТ. Будет четко видно прижатые нервные корешки, патологические новообразования, расположение и размер.
- Миелография при подозрении на сдавливание спинного мозга.
На первом приеме специалист уже способен определить, чем был вызван приступ.
Для этого проводится ряд манипуляций:
- Опрос. Жалобы и анамнез.
- Осмотр в статическом положении.
- Оценка способности к подвижности.
- Оценка чувствительности кожи.
Дополнительно возможно проведение анализа крови, если приступ сопровождается воспалением.
Лечение
Вопрос, что делать, если защемило нерв в пояснице, чем лечить спину, сильно заболевшую слева и справа так, что человек не может ходить, чем мазать дома в качестве первой помощи, когда даже вздохнуть больно, очень важен человеку.
Если это впервые, то единственным решением будет как можно скорее обратиться к врачу для выяснения причины. А когда человек уже осведомлен, в аптечке лучше заранее хранить нужные средства.
После тщательного осмотра и диагностических процедур подбирается лечение разными методами, что позволяет добиться результатов уже в первые дни прохождения курса.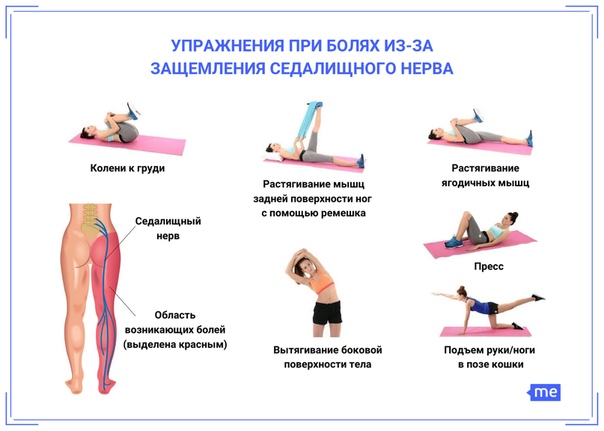
Оно начинается с устранения причины. И только потом приступают к восстановлению нервной ткани. Нервы могут вернуться в норму и самостоятельно, но для этого необходим полный покой и неподвижность, что практически невозможно. Поэтому проводится комплекс мер.
В зависимости от запущенности проблемы проводится консервативный или оперативный метод. Так как речь идет о позвоночнике, то отправляют на операцию только когда без этого невозможно обойтись.
Лечиться дома нежелательно, так как из-за неправильного подбора медикаментов могут возникнуть серьезные последствия.
Медикаментозная терапия
Первое, на что направленны действия – это избавление от мешающих симптомов. Проведя осмотр, доктор будет решать, что делать, если среди симптомов резкая, острая, сильная боль в спине и позвоночнике у мужчины или женщины, чем лечить защемление нерва в пояснице определяется тем, насколько сильно болит и куда отдает.
При защемлениях используют несколько типов препаратов:
- Нестероидные противовоспалительные препараты.
 Основной тип препаратов, назначаемый в таких случаях. Начинают применять сразу, вводится в большей дозе внутримышечно, а затем принимается в виде таблеток и мазей.
Основной тип препаратов, назначаемый в таких случаях. Начинают применять сразу, вводится в большей дозе внутримышечно, а затем принимается в виде таблеток и мазей. - Миорелаксанты. Короткий курс на 1-2 недели позволяет избавиться от мышечных зажимов, улучшить приток крови к больному месту, тем самым снимая неприятные ощущения и помогая быстрее восстанавливаться тканям.
- Глюкокортикостероидные гормоны –используются в момент обострения. Вводятся в позвоночный столб для достижения эффекта. Быстро снимают воспаление, убирают болезненные ощущения.
Не существует какого-то универсального лекарства от этой проблемы. Поэтому самоназначения и использование препаратов по совету близких может усугубить ситуацию.
Физиотерапия
Еще одной обязательной составляющей является физиотерапия. Если пациент не впервые с этим сталкивается, то он уже знает, что делать если переклинило спину и в пояснице посекло болью.
Физиотерапия –это вмешательство в организм, поэтому использовать ее направления без согласования с лечащим врачом опасно.
В период острой фазы до купирования болевого синдрома положен покой. Но как только неприятные ощущения устранены, необходимо двигаться. Правильная нагрузка помогает быстрее избавиться от возникшей проблемы, высвободить корешки, восстановить их работу. [3]
В качестве физиотерапии может использоваться:
- Лечебная физкультура. Подбирается специальный комплекс упражнений, опираясь на особенности. Первые занятия лучше проводить с тренером, который сможет скорректировать правильность и скорость выполнения движений.
- Использование ортопедических устройств при необходимости поддержать и зафиксировать позвоночник. Особенно часто бандажи и подобные конструкции применяются после травм.
- Массажи используются с осторожностью, только по назначению.

- Методы мануальной терапии.
Часто комплекс упражнений включает в себя:
- Аэробику. Многие из них рекомендуется совмещать с посещением бассейна.
- Упражнения на статическое укрепление мышечного корсета.
- Общеукрепляющие комплексы.
- Занятия, мобилизующие подвижность и гибкость.
Назначать себе самостоятельно процедуры или заниматься физкультурой без контроля не советуют, так как велика вероятность не улучшить самочувствие.
Оперативное вмешательство
Иногда, когда резко защемило нерв спины в пояснице и началась адская боль, поздно определять, чем лечить, какие лекарства принимать или мазью мазать место, которое болит, так как повреждение слишком серьезное. Поможет только операция.
Так как это серьезная и опасная процедура, то специалисты стараются избежать, если возможно консервативное лечение. [4]
[4]
Операция понадобится, если:
- Произошел парез стопы.
- Снижение или полная потеря чувствительности в области органов мочеполовой системы.
- При нарушении работы органов таза.
- При нарастании неврологических расстройств.
Чаще всего причиной становятся серьезные травмы или постепенное формирование новообразований в области позвоночника. Когда даже при регулярной терапии положение больного со временем будет только ухудшаться, лечащий врач принимает решение о хирургическом вмешательстве.
Восстановление
Это важная часть. После окончания приема лекарств и активной фазы лечения еще некоторое время, иногда до нескольких месяцев, уходит на то, чтобы вернуть чувствительность, восстановить работы нервных тканей.
Для этого назначаются курсы физиотерапии и специальные занятия лечебной физкультуры.
Курс реабилитации состоит из нескольких видов деятельности:
- Физиотерапевтические процедуры, которые подбираются с учетом особенностей заболевания, вызвавшего защемление нерва.
 Список составляется лечащим врачом, так как некоторые традиционные формы в разных случаях могут не только не помочь, но и принести вред.
Список составляется лечащим врачом, так как некоторые традиционные формы в разных случаях могут не только не помочь, но и принести вред. - Плавание. Важно этот вид нагрузки сделать одним из основных в период восстановления спины. Однако полноценные тренировки с высокой интенсивностью противопоказаны. Важнейшим фактором также является температура воды, в которой проходят занятия. Она должна быть комфортной.
- Лечебная физкультура. Специалист подбирает комплекс упражнений, следит за правильностью их выполнения, количеством подходов и корректирует нагрузку по мере восстановления и укрепления мышечного корсета.
- Домашняя гимнастика. Выполняется самостоятельно по рекомендациям лечащего врача. Небольшие короткие десятиминутные тренировки, позволяющие восстановить гибкость позвоночника и предотвратить вероятность образования повторных проблем.
Что делать, если зажало нерв и скрутило спину в пояснице, так что не разогнуть, регулярно клинит, схватывает в районе талии, а иногда и сводит так, что позвоночник не разгибается, должен решать врач.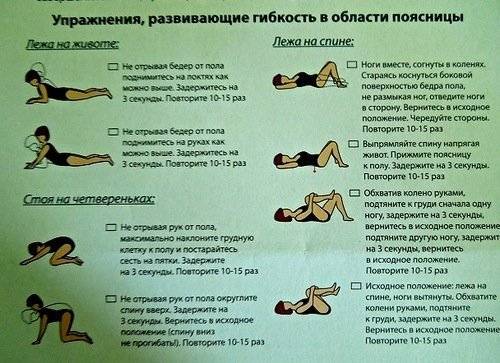 Однако стоит помнить, что после прохождения курса медикаментозного лечения, организм еще не полностью восстановился.
Однако стоит помнить, что после прохождения курса медикаментозного лечения, организм еще не полностью восстановился.
Тренеры специальных групп выстраивают занятия с учетом особенностей диагнозов пациентов. В таком случае вы не рискуете навредить себе, выполняя упражнения неправильно или с неподходящей скоростью. [5]
При работе с специалистом состояние будет отслеживаться, под него меняется и непосредственно курс упражнений, необходимые процедуры. Тренер доводит пациентов до полного выздоровления, а затем дает рекомендации, с помощью которых возможно поддерживать здоровье спины в дальнейшем.
Последствия
Если вы часто слышите от близкого жалобы: «Болит спина не могу разогнуться и согнуться». Но при этом заниматься своим здоровьем, находить первопричину и избавляться от нее он не спешит, то в скором времени может наступить ухудшение состояния. В зависимости от первопричины развития защемления нервов в области поясницы, может развиться целый ряд осложнений.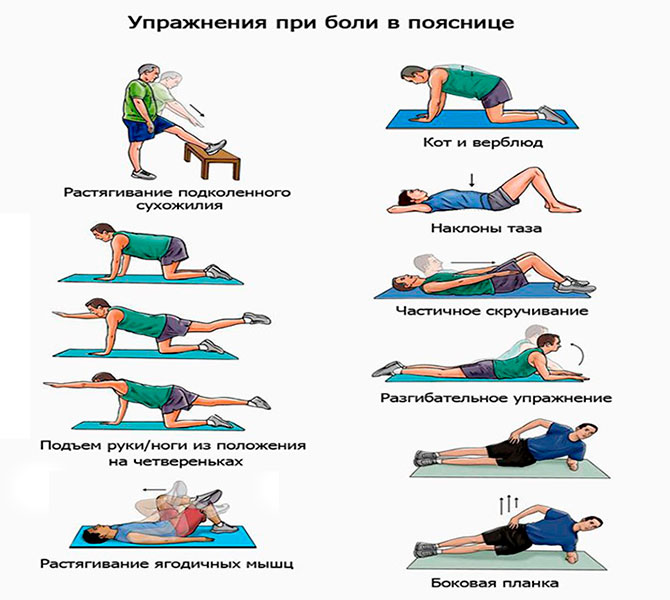 Устранить многие из них сложно, а иногда это возможно только с помощью оперативного вмешательства.
Устранить многие из них сложно, а иногда это возможно только с помощью оперативного вмешательства.
При отсутствии необходимого лечения вероятно возникновение:
- Нарушений двигательной активности. От временных парезов до полноценного паралича, иногда безвозвратного. Это происходит из-за пережатия, а затем и гибели нерва, отвечающего за активные действия мышц в этой части тела.
- Снижение чувствительности кожи в области пораженного участка. Из-за того, что нервные импульсы не могут проходить, человек теряет способность ощущать окружающий мир.
- Нарушения в работе внутренних органов и систем. Это происходит из-за того, что многие нервы, проходящие через область поясницы, оказывают непосредственное влияние на работу основных систем организма.
Если заклинило спину в пояснице, врач подскажет, что делать, чем лечить, даже если боль жесткая, а лечение в домашних условиях без предварительной консультации с специалистом может только ухудшить положение пациента.
Чем дольше при признаках повреждения нерва будет откладываться поход в больницу, тем вероятнее возникнет вероятность необратимых последствий. Без квалифицированной помощи человек может остаться инвалидом на всю жизнь.
Профилактика
Предотвратить неприятные ситуации, когда человек только нагнулся, а у него уже резко прихватило спину, схватило поясницу или клинит при неосторожном движении, просто. Следование советам ортопедов и неврологов помогает избежать необходимости проходить сложное лечение и мучиться от боли.
Наиболее действенные способы сохранить здоровье спины:
- Сон в правильной позе. Правильно подобранный ортопедический матрас. Положение во время сна, позволяющее позвоночнику расслабиться и отдохнуть от дневной нагрузки обеспечат снижение вероятности образования защемления нерва в этой области. Стоит помнить, что постель не должна быть слишком мягкой.
- Умеренные физические нагрузки.
 Оставлять без движения спину нельзя. Специальная гимнастика, комплексы упражнений, подобранные в соответствии с вашим образом жизни, занимают мало времени, но при этом дают профилактический результат на долгое время.
Оставлять без движения спину нельзя. Специальная гимнастика, комплексы упражнений, подобранные в соответствии с вашим образом жизни, занимают мало времени, но при этом дают профилактический результат на долгое время. - Регулярное обследование. Проведение периодических исследований состояния позвоночника поможет вовремя определить наличие грыжи, предотвратить ее разрастание и идущие вслед за этим проблемы. Особенно важно проводить обследование после получения травм. Удар по пояснице или падение могут не привести к трещинам и переломам, но легко спровоцируют появление новообразований.
- Своевременное обращение к врачу при подозрении на возникновение заболеваний опорно-двигательной системы. Даже легкий дискомфорт, на который сначала люди стараются не обращать внимание, в итоге может привести к тяжелым осложнениям.
- Прохождение полного курса лечения при обнаружении инфекций и воспалений.
 Наиболее активный симптом в таком случае – боль, однако если удалось ее побороть – не значит, что получилось полностью избавиться от болезни. Не долеченные заболевания часто становятся источником еще больших проблем.
Наиболее активный симптом в таком случае – боль, однако если удалось ее побороть – не значит, что получилось полностью избавиться от болезни. Не долеченные заболевания часто становятся источником еще больших проблем. - Избегать сидячего образа жизни. Многочасовое нахождение в одной позе, далекой от естественной, приводит к дополнительным нагрузкам. Отсутствие при этом сильного мышечного корсета спровоцирует появление проблем в области поясницы.
Правильные физические нагрузки с тренером – профессионалом, сон в удобном положении и отслеживание состояния своего здоровья помогут человеку в любом возрасте снизить вероятность возникновения заболеваний, приводящих к поражению нервов в области поясницы.
Список использованной литературы:
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.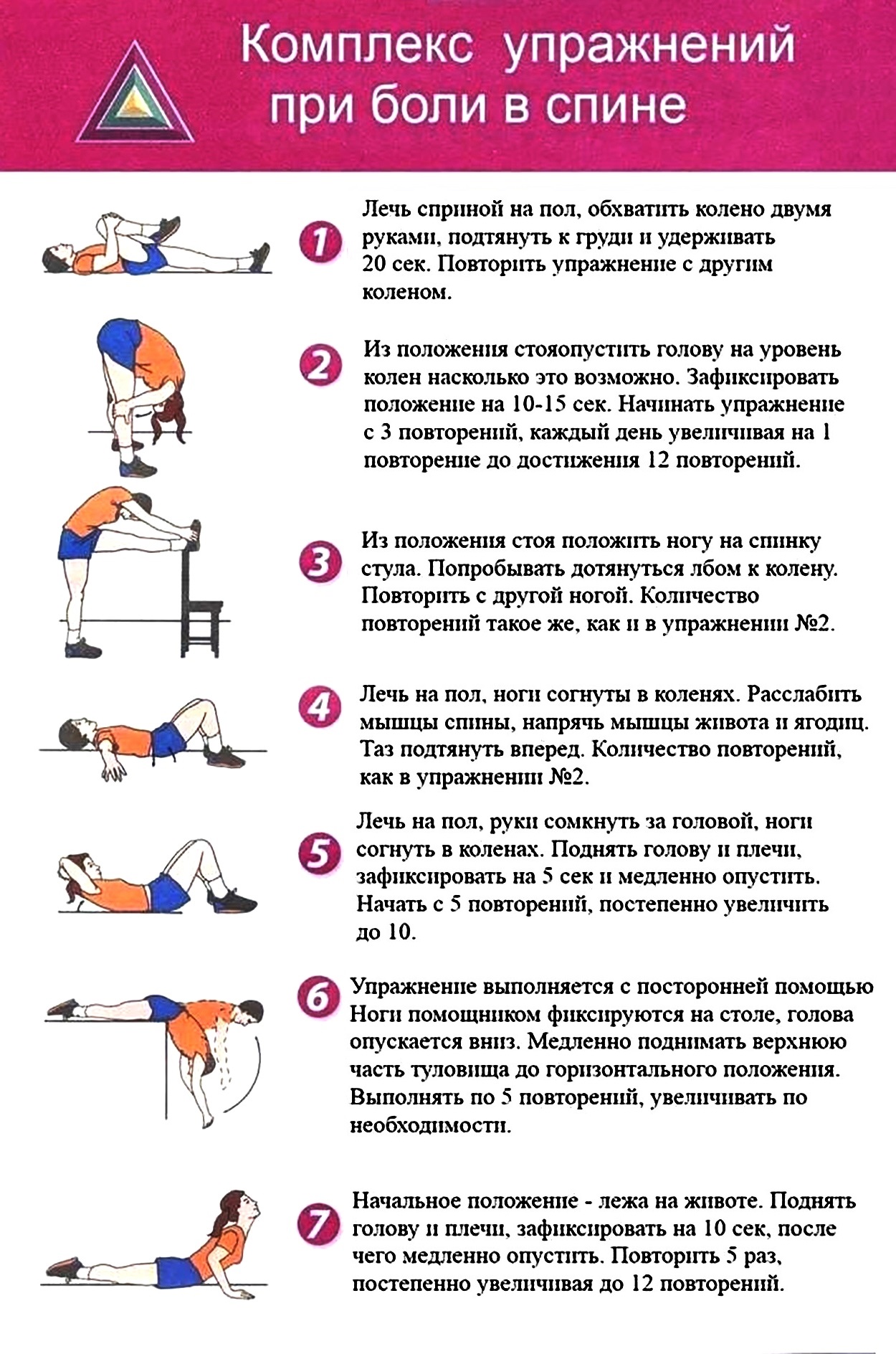
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форумДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат ФазылжановичЗаписаться к специалисту
×Боль в спине, усиливающаяся при выпрямлении
Ушиб средней части спины
Ушиб — это повреждение кровеносных сосудов, возвращающих кровь к сердцу (капилляров и вен), что вызывает скопление крови. Это объясняет сине-фиолетовый цвет большинства синяков. Ушибы спины распространены, учитывая, насколько открыт этот участок тела.
Вы можете лечить это дома с помощью отдыха (упражнения по переносимости) и льда (10-20 минут за раз).
Редкость: Нечасто
Основные симптомы: боль в спине, постоянная боль в спине, боль в средней части спины в результате травмы, отек спины, ушиб спины
Симптомы, которые всегда возникают при ушибе в средней части спины: боль в средней части спины в результате травмы, постоянная боль в спине
Неотложная помощь: Самолечение
Механическая боль в пояснице при ишиасе
Ишиас — это общий термин, описывающий любую стреляющую боль в ноге, которая начинается в позвоночнике и распространяется вниз по внешней стороне ноги. Его также называют защемлением нерва, поясничной радикулопатией, седалищной невралгией, седалищным невритом или седалищной невропатией.
Его также называют защемлением нерва, поясничной радикулопатией, седалищной невралгией, седалищным невритом или седалищной невропатией.
Наиболее распространенной причиной является грыжа или «смещение» межпозвонкового диска в нижней части позвоночника. Это означает, что часть амортизирующего материала внутри диска выдавливается наружу и давит на нервный корешок. Спазмы грушевидной мышцы вокруг седалищного нерва, а также сужение позвоночного канала, называемое спинальным стенозом, также могут вызывать ишиас.
Симптомы включают стреляющую боль в ногах, которая начинается внезапно или развивается постепенно. Могут быть слабость, онемение и ощущение покалывания. В тяжелых случаях могут возникнуть трудности с движением стопы или сгибанием колена.
Диагноз ставится на основании анамнеза, физического осмотра и простых тестов с поднятием ноги.
Лечение включает физиотерапию, нестероидные противовоспалительные препараты и миорелаксанты. В некоторых случаях можно попробовать спинальные инъекции кортикостероидов и хирургическое вмешательство. Массаж и иглоукалывание также иногда помогают.
Массаж и иглоукалывание также иногда помогают.
Растяжение поясницы
Растяжение поясницы
Растяжение определяется как скручивание, растяжение или разрывание мышцы или сухожилия, соединяющего мышцу с костью. (Растяжение связок — это повреждение связок, соединяющих две кости вместе.)
Растяжения могут быть острыми (возникают внезапно) или хроническими (появляются постепенно). Обычно они вызываются чрезмерными физическими нагрузками, неправильным поднятием тяжестей или занятиями спортом. Избыточный вес или слабые мышцы спины являются факторами риска травм спины.
Симптомы могут включать хлопки или разрывы во время травмы; боль, усиливающаяся при движении; внезапные мышечные спазмы или спазмы в месте травмы.
Диагноз ставится на основании анамнеза, физического осмотра и иногда рентгенологического исследования.
Лечение включает отдых; пакеты со льдом; и безрецептурные обезболивающие с последующим постепенным возвращением к нормальной деятельности в течение двух недель. Длительная неподвижность фактически ослабляет спину и вызывает потерю плотности костей.
Длительная неподвижность фактически ослабляет спину и вызывает потерю плотности костей.
Правильная техника поднятия тяжестей, укрепляющие упражнения и правильное питание могут быть очень полезны для предотвращения дальнейших травм.
Редкость: Обычный
Основные симптомы: боль в пояснице, боль в спине, усиливающаяся при сидении, боль в спине, усиливающаяся при выпрямлении, боль в пояснице слева, боль в пояснице справа
Симптомы, которые всегда возникают при растяжении нижней части спины: боль в пояснице
Симптомы, которые никогда не возникают при растяжении нижней части спины: непроизвольная дефекация, первое подтекание мочи, онемение спины, онемение пальцев ног, онемение стоп
Срочность: Самолечение
Грыжа (смещение) диска в нижней части спины
Грыжа, разрыв или «смещение» диска означает, что позвоночный диск — одна из мягких подушечек ткани, расположенных между каждой из позвоночных костей — становится выдавленным из формы. Его амортизирующий материал был прижат к кольцу фиброзной ткани, которое обычно содержит его, и, возможно, сквозь него. Это вызывает боль, онемение и слабость в ногах.
Его амортизирующий материал был прижат к кольцу фиброзной ткани, которое обычно содержит его, и, возможно, сквозь него. Это вызывает боль, онемение и слабость в ногах.
Нормальный процесс старения приводит к тому, что диски теряют влагу и становятся тоньше, что делает их более уязвимыми к «скольжению».
Наиболее восприимчивы мужчины в возрасте от 30 до 50 лет. Курение, ожирение, малоподвижный образ жизни и неправильный подъем тяжестей также являются факторами риска.
Симптомы включают боль, слабость, онемение и покалывание в спине, ноге и стопе.
Диагноз ставится на основании анамнеза, неврологического осмотра и МРТ.
Лечение начинается с отдыха, нестероидных противовоспалительных препаратов, физиотерапии и иногда эпидуральных инъекций стероидов в спину для облегчения боли и воспаления.
Операция по удалению грыжи межпозвонкового диска — части, которая была смещена со своего места — также может быть полезной.
Редкость: Обычный
Основные симптомы: боль в пояснице, умеренная боль в спине, боль в спине, отдающая в ногу, боль в спине, усиливающаяся при сидении, слабость в ноге
Фибромиалгия
Фибромиалгия представляет собой набор хронических симптомов, которые включают постоянную усталость, диффузную болезненность при прикосновении, мышечно-скелетную боль и, как правило, некоторую степень депрессии.
Причина неизвестна. Когда появляется фибромиалгия, это обычно происходит после стрессового физического или эмоционального события, такого как автомобильная авария или развод. Это может включать генетический компонент, когда человек испытывает нормальные ощущения в виде боли.
Почти 90% больных фибромиалгией — женщины. Любой человек с ревматическими заболеваниями, такими как ревматоидный артрит или волчанка, может быть более склонен к фибромиалгии.
Плохой сон часто является симптомом, наряду с затуманенным мышлением, головными болями, болезненными менструальными периодами и повышенной чувствительностью к теплу, холоду, яркому свету и громким звукам.
Стандартного теста на фибромиалгию не существует. Диагноз обычно ставится, когда вышеуказанные симптомы продолжаются в течение трех или более месяцев без видимой причины.
Фибромиалгия не проходит сама по себе, но и не ухудшается.
Лечение включает облегчение симптомов и улучшение качества жизни пациента с помощью обезболивающих, физических упражнений, улучшенного питания и помощи в преодолении стрессовых ситуаций.
Редкость: Обычный
Основные симптомы: утомляемость, артралгии или миалгии, тревога, депрессивное настроение, головная боль
Симптомы, которые всегда возникают при фибромиалгии: артралгии или миалгии
Неотложные состояния: Врач первичной медико-санитарной помощи
Хроническая боль в пояснице
Хроническая боль в пояснице общее состояние. Он определяется болью в пояснице, длящейся более шести недель. К сожалению, явную причину удается найти лишь в двадцати процентах случаев. В остальное время считается, что это связано с напряжением костей и мышц спины из-за подъема тяжестей, длительного сидения или плохой осанки.
При болях в спине, сохраняющихся более шести недель, рекомендуется записаться на прием к врачу. Лечение может включать в себя программу упражнений для спины, а также обезболивающие препараты, такие как ибупрофен (адвил) и ацетаминофен (тайленол). Также рекомендуется оставаться активным и как можно больше заниматься тем, что вы обычно делаете, чтобы помочь вам быстрее восстановиться. Сидение или лежание неподвижно в течение длительного времени может усилить боль. Ваши суставы могут стать скованными, из-за чего вам будет труднее и больнее двигать спиной.
Также рекомендуется оставаться активным и как можно больше заниматься тем, что вы обычно делаете, чтобы помочь вам быстрее восстановиться. Сидение или лежание неподвижно в течение длительного времени может усилить боль. Ваши суставы могут стать скованными, из-за чего вам будет труднее и больнее двигать спиной.
Анкилозирующий спондилит
«Анкилозирующий» означает, что сустав стал скованным и зафиксированным в одном положении из-за травмы или болезни. «Спондилит» означает воспаление в суставах позвоночника.
При анкилозирующем спондилите воспаление повреждает позвонки нижней части спины и вызывает форму артрита, в результате чего нижняя часть позвоночника становится негибкой.
Точная причина неизвестна. Считается, что это наследственный аномальный иммунный ответ, который запускается после повреждения слизистой оболочки кишечника.
Наиболее восприимчивы лица с семейным анамнезом анкилозирующего спондилита и поражением кишечника в результате болезни. Однако заболеть можно в любом возрасте.
Однако заболеть можно в любом возрасте.
Симптомы включают боль и скованность в спине и бедрах, а иногда и в шее и плечах. Боль будет усиливаться во время сна и отдыха.
Своевременное лечение может помочь справиться с симптомами, предотвратить осложнения и улучшить качество жизни.
Диагноз ставится на основании физического осмотра и рентгенографии.
Лечение включает нестероидные противовоспалительные препараты; новые формы биологических препаратов; физиотерапия; и, в некоторых случаях, хирургическое вмешательство для восстановления поврежденных суставов.
7 советов по лечению болей в спине и спине |
Если вы испытываете свою первую по-настоящему сильную боль в спине, вы, вероятно, немного паникуете из-за боли и ее последствий — что, если это рак? Что, если это никогда не исчезнет? Если мне так плохо в 30 лет, что будет, когда мне будет 60?!
Мой первый совет: сделайте глубокий вдох и расслабьтесь. Боль в пояснице встречается очень часто. Около 80% взрослых австралийцев в какой-то момент пропустят работу из-за этого. И в большинстве случаев это не является ни постоянным, ни серьезным: 95% болей в спине проходят в течение шести недель без специального лечения и, возможно, намного быстрее, если вы обратитесь за лечением, советом и стратегиями лечения к эксперту в области мануальной медицины. Ниже приведены 7 важных вещей, которые нужно знать о том, как справиться с больной спиной…
Около 80% взрослых австралийцев в какой-то момент пропустят работу из-за этого. И в большинстве случаев это не является ни постоянным, ни серьезным: 95% болей в спине проходят в течение шести недель без специального лечения и, возможно, намного быстрее, если вы обратитесь за лечением, советом и стратегиями лечения к эксперту в области мануальной медицины. Ниже приведены 7 важных вещей, которые нужно знать о том, как справиться с больной спиной…
1. Сначала предотвратите или лечите спазм боли. В дополнение к психологическому стрессу кофеин, обезвоживание, недостаток сна и низкий уровень натрия также могут усилить спазмы и судороги. Так что пейте воду, ограничьте количество эспрессо и вздремните.
Мышечный спазм в той или иной степени почти всегда сопровождается болью в спине. На что похож спазм? Когда вы согнуты в одну сторону и просто не можете выпрямиться, это обычно мышечный спазм. «Неподвижная спина», которая болит сильнее, чем обычно, также может быть результатом спазма. Ваш первый заказ должен быть отдыхом и теплом или льдом (жюри по этим двум еще не принято).
Ваш первый заказ должен быть отдыхом и теплом или льдом (жюри по этим двум еще не принято).
2. Прислушивайтесь к своему телу
Если вы знаете, что вам будет больно пытаться передвинуть холодильник прямо сейчас, не делайте этого! Ваша боль не уменьшится и не отступит быстрее, если вы будете игнорировать ее и бороться с ней. Никаких премий за стоицизм при работе с больной спиной. Заставляя себя сгибаться, скручиваться или подниматься, вы только ухудшаете ситуацию. Здравый смысл, верно?
Успокойся, когда болит спина. Сядьте или спите в самом удобном положении, которое вы можете найти. В большинстве случаев это означает лежать на спине с тремя или более подушками под ногами так, чтобы бедра и колени были согнуты от 80 до 9 градусов.0 градусов. Лежать на боку (обычно одна сторона более удобна, чем другая) также удобно для тех, кто страдает от болей в спине. Вы также можете использовать подушку между ногами, чтобы снять нагрузку со спины в этом положении.
Сидя — не садитесь на свой любимый неуклюжий диванчик под телевизор! Это усугубит вашу боль. Попробуйте сесть на простой кухонный стул с подушкой или свернутым полотенцем в нижней части спины для поддержки. Поддержание нейтрального положения позвоночника — это то, чего вы пытаетесь достичь. Даже небольшая сутулость на стуле может усилить боль в спине.
Попробуйте сесть на простой кухонный стул с подушкой или свернутым полотенцем в нижней части спины для поддержки. Поддержание нейтрального положения позвоночника — это то, чего вы пытаетесь достичь. Даже небольшая сутулость на стуле может усилить боль в спине.
Поначалу ходьба может быть довольно болезненной, поэтому поначалу избегайте ее (обычно первые 24–48 часов). Когда боль утихнет и вы выпрямитесь, прогуляйтесь — ничего не держа в руках, ноги прямо, голова вверху — обычно бывает полезно и может помочь улучшить ваше состояние.
Прислушивайтесь к сигналам опасности от вашего тела. Электрические боли, иррадиирующие вниз по ногам; онемение или слабость в нижних конечностях или промежности; или любая потеря контроля над кишечником или мочевым пузырем означает, что пришло время обратиться к врачу. Если что, звоните.
3. Начните с основ
Отдых, противовоспалительные обезболивающие препараты, такие как ибупрофен (нейрофен), вольтарен или панадеин, и 24–48 часов снимут остроту некоторых ваших симптомов. Прикладывание тепла или холода к спине облегчает боль у некоторых пациентов. В дебатах о горячем и холодном у меня было равное количество пациентов, выигравших от одного, но не от другого. (Извините, официального медицинского ответа нет.)
Прикладывание тепла или холода к спине облегчает боль у некоторых пациентов. В дебатах о горячем и холодном у меня было равное количество пациентов, выигравших от одного, но не от другого. (Извините, официального медицинского ответа нет.)
Растяжка и упражнения для облегчения боли в пояснице — те, о которых вы читали в книгах и журналах по самопомощи, — могут быть отличными или ужасными, в зависимости от упражнения и того, что вызывает боль. . Если вы делаете это самостоятельно, имеет смысл рискнуть, когда дело доходит до этих терапевтических маневров. По безопасности и эффективности могу порекомендовать только один. См. совет 4.
4. Растяжка 90–90°
Когда дело доходит до растяжки, мой лучший совет при наиболее распространенных «обычных» болях в спине — это положение «90–90»: лежа на полу, икры на стуле или другая горизонтальная поверхность, бедра под углом 90 градусов к вашему телу, колени удобно разведены в стороны, пока вы не используете мышечную силу, чтобы оставаться в этом положении. Идея состоит в том, чтобы полностью расслабить мышцы позвоночника и сгибатели бедра. Когда поясница прижата к полу, бедра примерно вертикальны, а икры горизонтальны, мышцы спины, которые весь день напрягались, чтобы предотвратить болезненные движения, могут расслабиться.
Идея состоит в том, чтобы полностью расслабить мышцы позвоночника и сгибатели бедра. Когда поясница прижата к полу, бедра примерно вертикальны, а икры горизонтальны, мышцы спины, которые весь день напрягались, чтобы предотвратить болезненные движения, могут расслабиться.
Высокому человеку нужны плоские подушки, чтобы сделать стул выше, человеку пониже нужен стул пониже — например, поверхность дивана. Прочная коробка нужной высоты, накрытая одеялом, тоже подойдет. Руки должны удобно лежать в стороны, голова прижата к полу. Как только вы успокоитесь и расслабитесь, оставайтесь в этом положении в течение 15 минут. Это устраняет спазм в некоторых мышцах, открывает нервные пространства и выравнивает нагрузку на мелкие суставы позвоночника. Если вы чувствуете себя хорошо и приносите какое-то облегчение в первый раз, когда вы попробуете это, продолжайте делать это три раза в день.
5. Знайте, когда обращаться за помощью
а) Серьезность. Если вы совершенно истощены из-за болей в спине, вам необходимо обратиться к терапевту, который может прописать лекарства. Тем не менее, не рекомендуется принимать наркотики при болях в пояснице по целому ряду причин, наиболее важной из которых является то, что лекарства могут и обычно усиливают боль, если вы принимаете их более двух недель. Но если вам нужны лекарства, вам нужно обратиться к врачу — я надеюсь, у него хватит ума использовать все возможные средства, чтобы как можно скорее снять вас с болеутоляющих.
Тем не менее, не рекомендуется принимать наркотики при болях в пояснице по целому ряду причин, наиболее важной из которых является то, что лекарства могут и обычно усиливают боль, если вы принимаете их более двух недель. Но если вам нужны лекарства, вам нужно обратиться к врачу — я надеюсь, у него хватит ума использовать все возможные средства, чтобы как можно скорее снять вас с болеутоляющих.
б) Риск. Да, некоторые боли в спине вызваны вещами, которые могут вас убить: аневризма, рак, инфекция позвоночника, даже проблемы с почками могут проявляться как боль в спине. Врачи, остеопаты и хиропрактики обучены следить за ними.
Каковы общие признаки того, что что-то редкое и рискованное может быть причиной вашей боли в спине? Спросите себя: это та же старая боль в спине, которую вы испытываете каждый раз, когда гребете лопатой на прогулке? Если так, то это, вероятно, не опасно. Боль усиливается ночью в постели, сверлящая, как зубная боль? Это может быть рак или инфекция.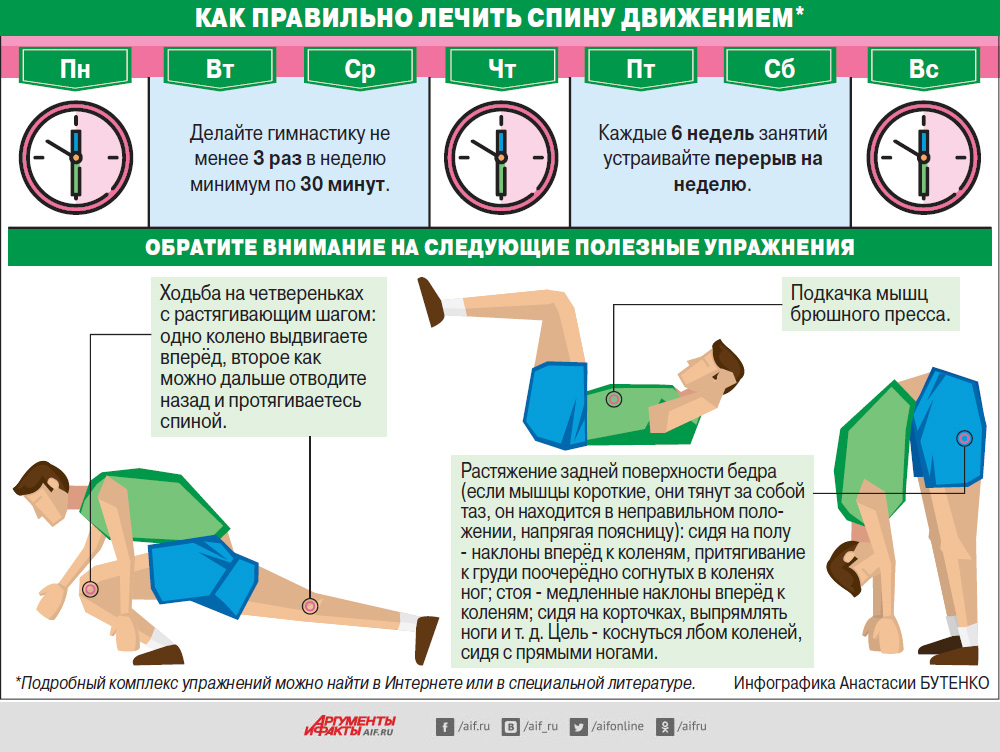 Потеря веса и лихорадка вместе с больной спиной также являются очень плохими признаками. Боль внезапная и сильная, разрывающая спину или в пах? Это может быть аневризма или камни в почках. Этот последний сценарий — один из немногих неотложных случаев боли в спине — с этим сразу обращайтесь в отделение неотложной помощи. Онемение в области промежности, потеря контроля над кишечником или мочевым пузырем также являются серьезными признаками и требуют немедленного обращения за медицинской помощью.
Потеря веса и лихорадка вместе с больной спиной также являются очень плохими признаками. Боль внезапная и сильная, разрывающая спину или в пах? Это может быть аневризма или камни в почках. Этот последний сценарий — один из немногих неотложных случаев боли в спине — с этим сразу обращайтесь в отделение неотложной помощи. Онемение в области промежности, потеря контроля над кишечником или мочевым пузырем также являются серьезными признаками и требуют немедленного обращения за медицинской помощью.
6. Кто лечит боли в спине?
Во время приступа изнурительной боли в спине вашей естественной реакцией часто будет обращение за медицинской помощью. Ваша первая точка вызова может быть вашим семейным врачом. кто может назначить соответствующие лекарства для облегчения симптомов. Но да, ребята, вы также должны выяснить причину боли, и вот тут-то все и сбивает с толку… В наши дни есть множество медицинских работников, которые утверждают, что лечат боль в спине. Знать, к кому обратиться и какое лечение лучше всего вам подходит, — это настоящее минное поле, с которым боролись многие из моих новых пациентов.
В Австралии вы, как правило, в надежных руках, если обращаетесь к поставщику медицинских услуг, зарегистрированному в APHRA, например, к остеопатии, хиропрактике или физиотерапии. Такие специалисты прошли многолетнюю строгую подготовку и оценку и имеют право оценивать и лечить вашу боль. Какой из них подходит вам, это личный выбор. Довольно часто рекомендация друга искать конкретного специалиста является популярным выбором. Остеопатия отлично помогает при болях в спине, но я явно пристрастен! Мой совет: погуглите и узнайте, что может предложить каждая из этих профессий и какая из них лучше всего соответствует вашим личным потребностям. Ну вот; довольно дипломатично, я бы сказал!
7. Самопомощь
В нашей клинике многие пациенты находятся в замкнутом круге, когда они сталкиваются с одной и той же изнурительной болью в спине каждые 18 месяцев или около того. Хотя мы призываем пациентов продолжать выполнять предписанные им упражнения, чтобы предотвратить рецидив, я думаю, человеческая природа диктует, что, вероятно, мы прекратим эти хорошие стратегии лечения и в конечном итоге снова поддадимся боли в спине в какой-то момент.

 1 Медикаментозная терапия
1 Медикаментозная терапия