Неврит (невралгия) малоберцового нерва
- Post category:Статьи
- Post author: Автор статьи Александр Серик
- Запись опубликована:19.06.2021
- Запись изменена:19.06.2021
- Reading time:1 min(s) read
Малоберцовый нерв – самый уникальный нерв в организме человека, занимающий особое место в его нервной системе. Уже в начале прошлого века врачи отмечали, что трудно найти внешний или внутренний патологический фактор, который не провоцировал бы поражение этого нерва. Именно его волокна первыми страдают при развитии болезни.
Общий малоберцовый нерв состоит из волокон четвертого и пятого поясничных и первого крестцового спинномозговых корешков. Он образуется вместе с большеберцовым в месте разделения седалищного нерва в подколенной области. Далее этот нерв идет по боковой поверхности колена, обходит головку малоберцовой кости и проникает в начало перонеальной (малоберцовой) мышцы. Здесь нерв начинает расходиться на ветви: внутренние и наружные глубокие, а также поверхностную. Сенсорные ответвления обеспечивают чувствительность кожного покрова задненаружной области стопы и голени. Двигательные ветви отвечают за работу перонеальной мышцы, стопных и пальцевых мышц-разгибателей, пронацию стопы (способность выворачиваться внутрь при движении).
Он образуется вместе с большеберцовым в месте разделения седалищного нерва в подколенной области. Далее этот нерв идет по боковой поверхности колена, обходит головку малоберцовой кости и проникает в начало перонеальной (малоберцовой) мышцы. Здесь нерв начинает расходиться на ветви: внутренние и наружные глубокие, а также поверхностную. Сенсорные ответвления обеспечивают чувствительность кожного покрова задненаружной области стопы и голени. Двигательные ветви отвечают за работу перонеальной мышцы, стопных и пальцевых мышц-разгибателей, пронацию стопы (способность выворачиваться внутрь при движении).
Невритом малоберцового нерва называют его воспаление. Он может сопровождаться болевыми ощущениями (невралгией малоберцового нерва).
ПричиныНаиболее часто неврит (невралгия) малоберцового нерва вызывается его сдавлением анатомическими структурами по принципу туннельной невропатии, преимущественно около головки кости. Утолщение стенок анатомических туннелей может возникать вследствие общего заболевания (подагры, полимиозита, ревматоидного артрита, диабета, остеохондроза и пр.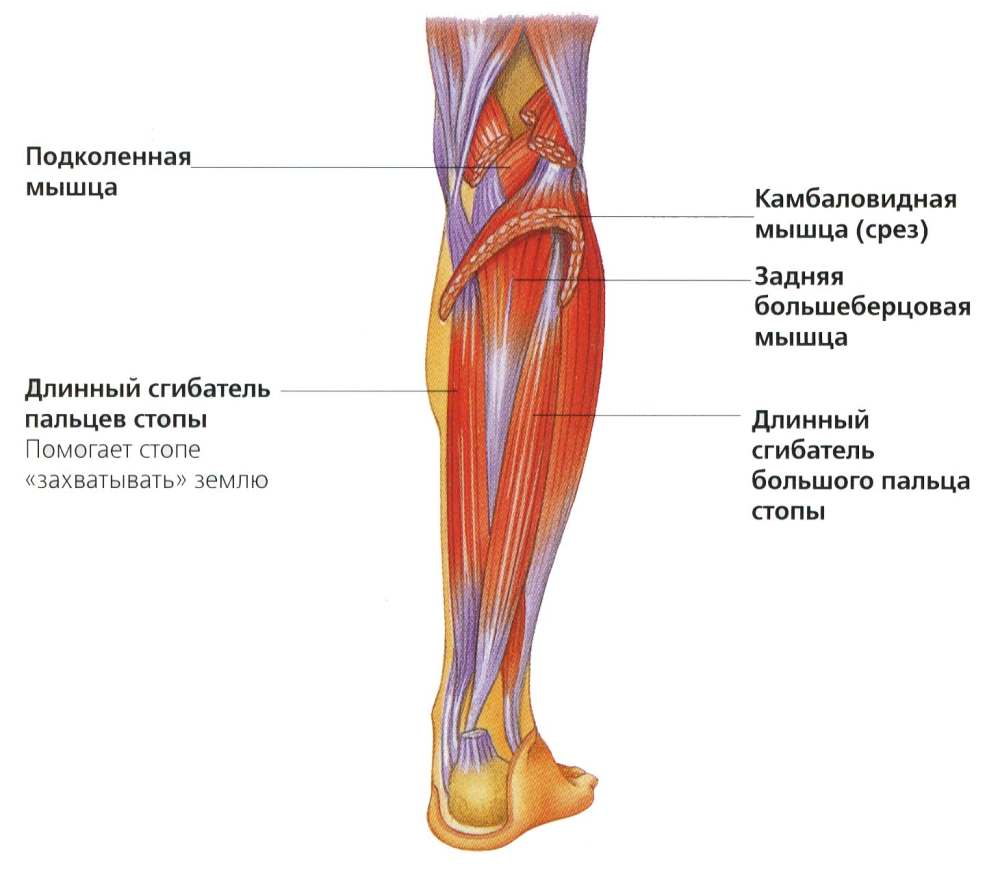
Способствуют развитию неврита (невралгии) малоберцового нерва:
- травмы;
- продолжительное нахождение в позе «на корточках», стояние на коленях;
- острые и хронические инфекционные заболевания;
- интоксикация тяжелыми металлами, алкоголем и пр.;
- ношение тесной обуви;
- нарушение кровоснабжения в ногах при тромбофлебите и других заболеваниях артерий и/или вен;
- опухолевые образования и пр.
Проявления неврита (невралгии) малоберцового нерва зависят от того, какая его часть поражена.
При поражении глубоких ответвлений нарушается сгибание/разгибание с тыльной стороны пальцев и стоп, снижается чувствительность в промежутке между первыми двумя пальцами.
При развитии патологии в верхней части нерва нарушается функция мышц передней области голени.
Воспаление поверхностного ответвления сопровождается параличом перонеальных мышц.
При повреждении общего малоберцового нерва могут развиваться все или несколько из вышеописанных симптомов, а также наблюдаются:
- свисание стопы с подворачиванием вовнутрь и подгибанием пальцев;
- «петушиная» походка (степпаж, перонеальная походка) – при ходьбе нога высоко приподнимается, чтобы не дотрагиваться носком поверхности, а при опускании сначала ее касается носок стопы, потом наружный край и только после этого пятка;
- невозможность двигаться на пятках;
- болевые ощущения (невралгия малоберцового нерва), которые обычно носят невыраженный характер, имеют оттенок жжения, локализуются по наружнозадней поверхности голени и стопе.
Лечение неврита (невралгии) малоберцового нерва направлено на выявление и устранение основной причины заболевания. В Первой Медицинской Клинике для достижения этой цели применяются только безоперационные методы.
Купирование воспалительного процесса успешно достигается при проведении локальной инъекционной терапии – введении противовоспалительных, анальгетических, антибактериальных, витаминных и других препаратов в область пораженного нерва. Если неврит сопровождается выраженной невралгией малоберцового нерва (усиление болей более характерно при поражении поверхностной ветви), то показано проведение лечебных блокад – инъекций анестетика в точки максимальной болезненности.
Патологические изменения тканей, вызывающие сдавление и неврит малоберцового нерва, хорошо устраняются уколами тромбоцитарной аутоплазмы – плазмы, получаемой из крови пациента по особой технологии. Такой метод называется аутоплазмотерапией и широко применяется при лечении различных заболеваний. Аутоплазмотерапия снимает отек, воспаление и болезненность, а также стимулирует саморегенерацию поврежденных тканей.
Аутоплазмотерапия снимает отек, воспаление и болезненность, а также стимулирует саморегенерацию поврежденных тканей.
При наиболее частом варианте патологии, когда ущемление и последующее воспаление нерва спровоцировано перегрузкой малоберцовых мышц из-за проблем с позвоночником, эффективно применение миорелаксантов, физиопроцедур, лечебного массажа, рефлексотерапии, мануальной, ударно-волновой терапии и остеопатии.
Для стимуляции работы мышц применяется чрескожная электромионейростимуляции – подача слабых импульсов электрического тока в область нервных окончаний.
Необходимый объем терапевтической помощи может определить только специалист после проведения диагностических процедур. При появлении симптомов неврита (невралгии) малоберцового нерва рекомендуем своевременно обратиться в Первую Медицинскую Клинику.
Записаться на консультацию и прием можно по телефону
8(812)922-44-24Если У вас имеются подобные СИМПТОМЫ или заболевание, то вы можете Записаться на бесплатный прием прямо сейчас к
По номеру телефона: +7 (812) 922-44-24
Передовые методы лечения суставов и позвоночника
Безоперационная программа восстановление позвоночника в Санкт-Петербурге.
 Комплекс процедур, не только снимающий болевой синдром, но и обеспечивающий восстановление пациента без боли и операции.
Комплекс процедур, не только снимающий болевой синдром, но и обеспечивающий восстановление пациента без боли и операции.Инновационный способ восстановления суставов в любом возрасте, практически не имеющий противопоказаний. Есть возможность провести процедуру на первом приеме, и почувствовать улучшения уже через 2 недели.
Не только снятие болевого синдроса, но и эффективное лечение суставов и позвоночника
+7 (812) 922-44-24
+7 (911) 922-44-24
запишитесь на бесплатную консультацию
Метки: лечение невралгии малоберцового нерва, невралгия малоберцового нерва, неврит малоберцового нерва, неврит малоберцового нерва лечение, неврит малоберцового нерва симптомы
Следующая записьЕще статьиНейропатия малоберцового нерва. Причина, симптомы и лечение неврита малоберцового нерва.
Нейропатия малоберцового нерва. Причина, симптомы и лечение неврита малоберцового нерва.Гимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.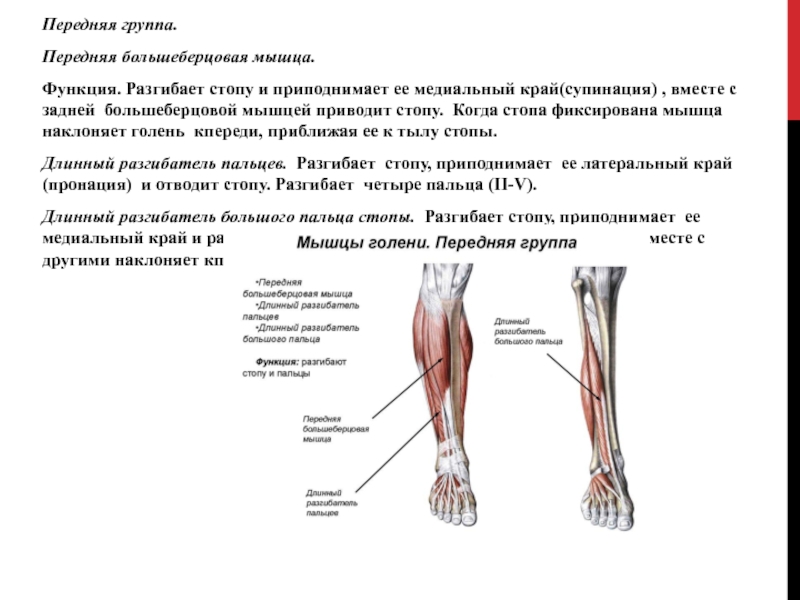
Дата публикации: 7 февраля, 2020
Обновлено: 24 октября, 2022
Нейропатия (неврит) правого или левого малоберцового нерва – патология с разнообразными причинами, симптомами которой служит нечувствительность кожи и слабость мышц голени и стопы, а лечение показано как оперативное, так и консервативное, в зависимости от состояния пациента.
Из-за сдавливания, воспаления, повреждения, нервные волокна и рецепторы перестают принимать сигналы, передавать импульсы от нижних конечностей мозгу.
Человек ощущает это как утрату чувствительности кожи на отдельном участке голени, паралич мышц. Со стороны, проблему обнаруживают по болевому синдрому, невозможности шевелить пальцами ног, менять положение стопы. Врачи называют такое состояние фибулярным синдромом.
В зависимости от проявившихся симптомов и причин, приведших к развитию поражения малоберцового нерва (невриту), проводится лечение, основанное на сочетании физиотерапевтических и медикаментозных средств.
Содержание статьи:
- 1 Анатомо-функциональная характеристика
- 2 Причины
- 3 Симптомы
- 4 Диагностика
- 5 Лечение
Анатомо-функциональная характеристика
Малоберцовый нерв состоит из рецепторных и двигательных волокон.
Он отвечает за чувствительность кожи стопы и наружной поверхности голени. Мышечные веточки обеспечивают поднятие ступни вверх (разгибание) и сгибание пальцев ног.
Соответственно, нейропатия малоберцового нерва или фибулярный синдром, приводит к нарушению описанных выше функций. Как частично, так и полностью.
Причины
Заболевание невропатия приносит много проблем из-за расположения малого берцового нерва, ведь вне зависимости от типа: компрессионно-ишемического, посттравматического компрессионного – нейропатия осложняет передвижение, делает человека малоподвижным.
Привести к патологическому состоянию могут такие причины:
- Фактические повреждения, травмы.
 Непосредственный разрыв нервного пучка или его компрессия рубцовыми, келоидными тканями после операций на голени. С возможным одновременным повреждением волокон большеберцового нерва.
Непосредственный разрыв нервного пучка или его компрессия рубцовыми, келоидными тканями после операций на голени. С возможным одновременным повреждением волокон большеберцового нерва.
- Опухолевые процессы с локализацией на нижних конечностях, а у женщин – гинекологического профиля. По мере роста узла, появления метастазов, может возникать давление на участок, где проходит нерв. Так нарушается возможность передачи сигналов к тканям.
- Токсические поражения, развившиеся из-за заболеваний. Частыми причинами становятся почечная недостаточность, диабет, алкоголизм.</li
- Патологии сосудов. Нехватка кровоснабжения, а как результат, кислородное голодание приводит к ишемическому поражению и отмиранию нервных окончаний и волокон, утрате способности выполнять свою функцию.
- Инфекции различного типа.
- Продолжительное нахождение в крайне неудобной позе для нижних конечностей из-за работы, учебы. Неудобная поза порождает симптомы туннельного синдрома (невропатии, нейропатии) малоберцового нерва.

Также определенные системные заболевания приводят к развитию неврита малоберцовой кости в качестве осложнения. К ним относятся подагра, ревматический артрит, остеопороз.
Симптомы
Воспаление, повреждение, чрезмерное давление, порождающие невропатию малоберцового нерва, вызывают примерно одинаковые симптомы. Проявления развиваются с различной скоростью, в зависимости от типа повреждающего воздействия.
Компрессия волокон сначала приводит их гиперактивности, судорогам стопы. Потом, когда нерв погибает, возникает паралич мышц ступни.
Ишемические расстройства развиваются медленно, исподволь. Как правило – с нарушений чувствительности: кожа голени и стопы становится гиперчувствительной, после чего немеет.
Травматическое повреждение, например – ДТП – характеризуется мгновенным появлением симптомов нейропатии малоберцового нерва.
Симптомы и признаки невропатии (нейропатии) малого берцового нерва зависят от типа и уровня повреждения:
- При сдавливании из-за хронической интоксикации различного типа или диабета, алкоголизма, начинаются «мурашки», постепенно теряется чувствительность.
 Подвижность остается на том же уровне.
Подвижность остается на том же уровне.
- Непосредственные повреждения приводят к возникновению болевого синдрома. Появляется слабость, напряженность при попытке пошевелить стопой. На боковой поверхности голени по направлению к пальцам, особенно в нижней ее части, возникает боль с дополнительным ощущением жжения. Возможно развитие ощущения онемения.
- Поражение глубокой веточки приводит к небольшому провисанию стопы (как на рисунке в начале статьи), утрате ее подвижности ближе к пальцам. Далее постепенно атрофируются мышцы этой области, присоединяются локальные нарушения чувствительности.
- При передавливании в области подколенной ямки общего малоберцового нерва, возникают симптомы повреждения всех типов: болевые ощущения в области стопы, усиливающиеся при нажатии и/или отсутствие чувствительности, невозможность определить холод, тепло, нажатие стопой. Теряется способность поднять мысок: стопа при поднятой ноге свисает. Человек не может шевелить пальцами, встать на пятки и походить так.

Бывает состояние, сопровождающееся внешне не спровоцированной ничем болью по ходу нервных волокон. В наружной поверхности голени, ступне, появляется острая болезненность, жжение, усиливающиеся при касании.
Это – симптомы невралгии общего малоберцового нерва, боль указывает на острое раздражение, повреждение, что требует начинать лечение для невропатии, развившейся справа или слева, с анальгетиков.
Диагностика
При возникновении неприятных ощущений в области голени и стопы, потере чувствительности, нужно обратиться к врачу.
Сложность состоит в диагностике, позволяющей отличить дистальную миелинопатию (демиелинизацию) малоберцового нерва с двух сторон от мононевропатии, возникающей вследствии тяжелых заболеваний организма, требующих своего подхода в лечении.
При обращении в клинику пациента с типичными симптомами, проводятся исследования:
- осмотр и сбор анамнеза;
- проверка чувствительности с помощью специальной иглы;
- проведение функциональных тестов для определения уровня поражения подвижности стопы;
- УЗИ области прохождения нерва;
- консультация травматолога/ортопеда с последующим рентгеном интересующего участка голени;
- электромиография.

Целью исследований является не только определение состояния нервной ткани, мышц на момент обращения. Но и выявление первопричины ухудшения самочувствия, так как без устранения ее, невозможно вылечить невралгию и/или нейропатию.
Лечение
Перед тем, как выбрать путь к восстановлению, анализируют симптомы и причины развития пареза малоберцового нерва. По результатам определяют, возможно ли использовать комплексную медикаментозную и физиотерапию, или необходимо оперативное вмешательство.
В первом случае, в зависимости от состояния пациента могут назначить:
- магнитостимуляцию периферических нервных волокон;
- электростимуляцию;
- электрофорез;
- иглотерапию;
- регулярные занятия ЛФК;
- сеансы массажа;
- ношение ортезов, которые фиксируют стопу в правильном положении, что позволяет избежать «петушиной» походки и случайных травм.
В индивидуальном порядке назначается лечение медикаментами:
- стимуляторы, улучшающие работу кровеносной системы;
- лекарства, воздействующие на нервную ткань и улучшающие ее проводимость;
- антиоксиданты и витамины группы B;
- противовоспалительные средства как обезболивание или при системной болезни.

В случае обнаружения невриномы слева или справа, традиционной компрессионной нейропатии (невропатии) малоберцового нерва левой или правой ноги, разрыва тканей пучка, проводятся операции:
- пластика – операция на мышцах и сухожилиях, которые раздражают нерв;
- декомпрессия пучка – устранение давящего на волокна узла опухоли или другого объекта;
- наложение шва на место разрыва с последующей реабилитацией.
Сильные, выраженные боли из-за малоберцовой невралгии, порой вынуждают проводить операцию рассечения чувствительных веточек. Кожа после этого немеет, но подвижность сохраняется.
При своевременном обращении в больницу, проблема устраняется. Пациент восстанавливает подвижность конечности и чувствительность голени, стопы, избавляется от болевого синдрома.
Но если обратиться к врачу слишком поздно, то возможна инвалидизация из-за атрофии мышц. И полная утрата шансов на восстановление нервной ткани. Человеку приходится носить устройства, поднимающие стопу, чтоб нормально ходить.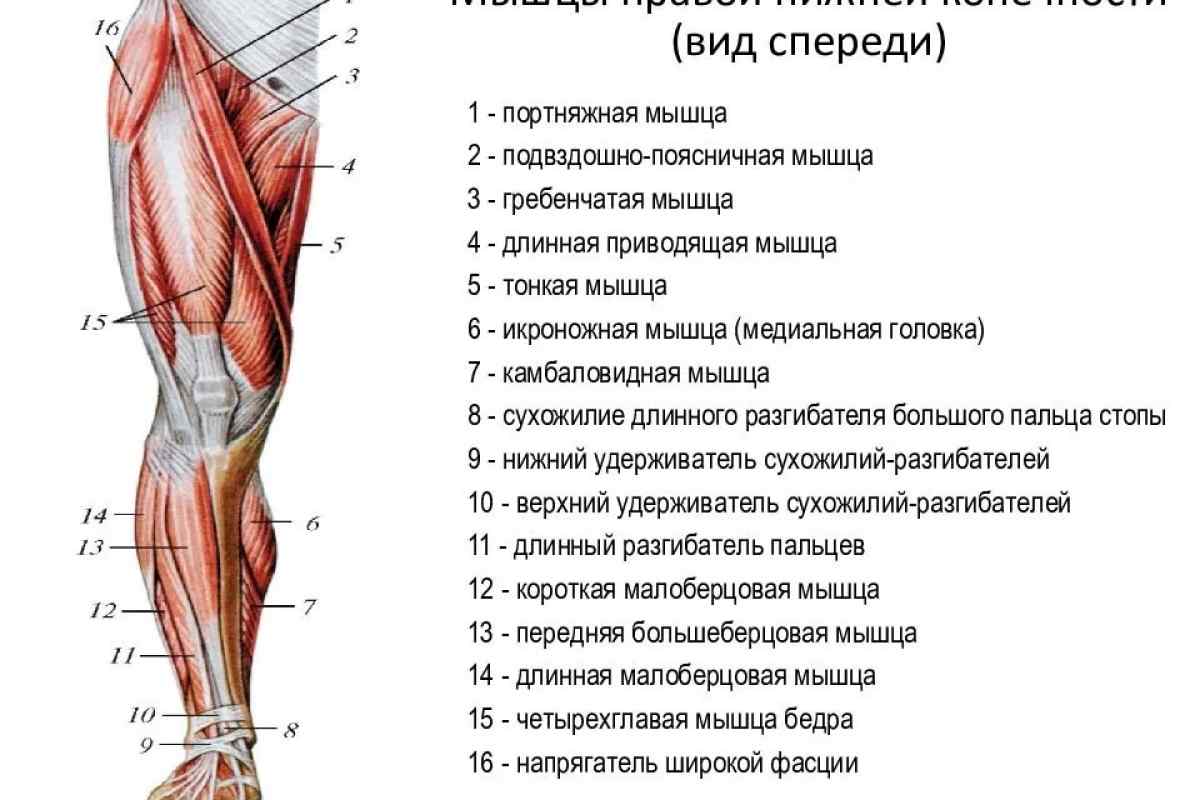
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Подробнее о неврологии Подробнее о остеохондрозе
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форумДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат ФазылжановичЗаписаться к специалисту
×Наши знания в области ортопедии. Ваше лучшее здоровье.
Ходьба на носочках — это способ ходьбы, при котором ребенок ходит на подушечках стоп, не касаясь пятками земли. Ходьба на носочках характерна для детей, которые учатся ходить. Однако после 2 лет большинство детей перерастают ходьбу на носочках и начинают ходить с нормальной пяткой на носок.
Ходьба на носочках характерна для детей, которые учатся ходить. Однако после 2 лет большинство детей перерастают ходьбу на носочках и начинают ходить с нормальной пяткой на носок.
В очень редких случаях продолжение ходьбы на цыпочках после 2 лет может быть признаком основного заболевания. Однако в подавляющем большинстве случаев постоянная ходьба на пальцах ног является идиопатической, что означает, что точная причина неизвестна. Дети старшего возраста, которые продолжают ходить на носочках, могут делать это просто по привычке или потому, что мышцы и сухожилия их икр со временем стали более тугими.
Лечение упорной ходьбы на носках часто включает период гипсования или фиксации, чтобы помочь растянуть мышцы и сухожилия в икрах и стимулировать нормальную походку.
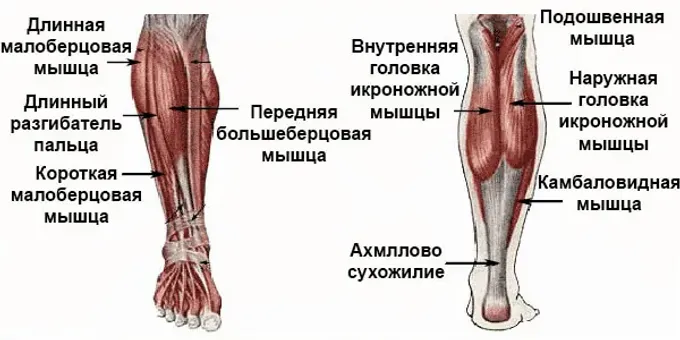
Икра образована двумя основными мышцами:
- Икроножная мышца. Это большая икроножная мышца. Две его части образуют выпуклость, которая видна под кожей.
- Камбаловидная мышца.
 Эта меньшая по размеру плоская мышца расположена под икроножной мышцей.
Эта меньшая по размеру плоская мышца расположена под икроножной мышцей.
Обе мышцы сливаются у основания голени, где они переходят в ахиллово сухожилие. Затем ахиллово сухожилие прикрепляется к пяточной кости. Когда вы сокращаете икроножные мышцы, ахиллово сухожилие натягивает пятку.
Ваши икроножные мышцы и ахилловы сухожилия работают вместе, помогая поднимать пятки при ходьбе.
У некоторых детей, которые ходят на носочках, эта комбинация мышц и сухожилий может быть короче при рождении или может укорачиваться со временем, что не позволяет ребенку касаться пятками земли и ходить с плоскостопием.
Однако у большинства детей, которые ходят на носочках, сочетание мышц и сухожилий достаточно длинное, чтобы ребенок мог ходить с опущенными пятками, если ему напомнить об этом.
У подавляющего большинства детей ходьба на носочках является идиопатической, что означает, что точная причина неизвестна. Когда этих детей осматривает врач, их физические осмотры и неврологические тесты в норме.
В меньшем количестве случаев постоянная ходьба на носочках может быть признаком основного заболевания, например:
- Церебральный паралич
- Мышечная дистрофия
- Аномалия спинного мозга
- Неврологические состояния
Хотя дети с нарушениями, связанными с аутизмом, ходят на цыпочках чаще, чем дети с нормальным развитием, прямой связи между этими двумя состояниями нет, и их хождение на цыпочках может быть связано с сенсорной системой.
Большинство детей младшего возраста, которые ходят на носочках, могут ходить на плоскостопии, если их об этом попросить. Однако многие дети старшего возраста, продолжающие ходить на носочках (обычно старше 5 лет), не могут ходить с опущенными пятками. Эти дети могут жаловаться на проблемы с ношением обуви или участием в спортивных или развлекательных мероприятиях.
У некоторых детей, которые ходят на носочках, нет конкретных жалоб, но их родители по-прежнему обеспокоены тем, как их манера ходьбы может повлиять на их будущие функции в подростковом и взрослом возрасте.
К началу
Врач вашего ребенка начнет с того, что задаст ряд вопросов о вашем ребенке, в том числе:
- Были ли какие-либо осложнения во время беременности или ваш ребенок родился преждевременно?
- Сколько лет было вашему ребенку, когда он достиг таких этапов развития, как улыбка, умение сидеть и ходить?
- Когда началось хождение на пальцах ног? (Например, это началось, когда ваш ребенок начал ходить самостоятельно или в более старшем возрасте?)
- Носок ходит с обеих сторон или только с одной стороны? (Хождение на носочках только с одной стороны может больше беспокоить врача вашего ребенка, поскольку иногда это может указывать на неврологическую проблему.)
- Есть ли в семейном анамнезе ходьба на носочках?
- Есть ли в семейном анамнезе неврологические или мышечные расстройства?
- Какой процент времени тратится на ходьбу на носочках?
- Если спросить, может ли ваш ребенок ходить на плоскостопии?
- Ваш ребенок жалуется на боль в ступнях или ногах, слабость в ногах или трудности с отставанием от детей того же возраста?
Медицинский осмотр обычно начинается с того, что врач наблюдает за ходьбой вашего ребенка. Чтобы избежать «прогулки с врачом» (пациент делает все возможное, чтобы ходить правильно, когда врач наблюдает), это можно сделать еще до того, как ваш ребенок поймет, что за ним наблюдают.
Чтобы избежать «прогулки с врачом» (пациент делает все возможное, чтобы ходить правильно, когда врач наблюдает), это можно сделать еще до того, как ваш ребенок поймет, что за ним наблюдают.
Затем врач попросит показать типичную походку вашего ребенка (на носочках), а затем его «лучшую» походку (ходьба с максимально возможной плоскостопием). В дополнение к наблюдению за ходьбой на пальце ноги в течение этого времени врач также будет оценивать плавность ходьбы в рамках неврологической оценки.
Врач наблюдает за ходьбой вашего ребенка и оценивает напряжение в икрах.
Воспроизведено и адаптировано из JF Sarwark, изд.: Essentials of Musculoskeletal Care, изд. 4. Rosemont, IL, American Academy of Orthopedic Surgeons, 2010.
Во время медицинского осмотра врач вашего ребенка также:
- Осмотрит стопы вашего ребенка на наличие аномалий, включая различия между левой и правой стопой.
- Ищите различия в длине ног и в размере бедер и икр.

- Оцените, напряжены ли одна или обе икроножные мышцы, попросив ребенка пошевелить ступнями и лодыжками различными способами.
- Проверьте диапазон движений в бедрах и коленях.
- Ищите любые кожные или другие аномалии на нижних конечностях и спине.
Неврологический осмотр. Некоторые простые неврологические тесты помогут определить, могут ли отклонения в нервной системе вашего ребенка способствовать ходьбе на носочках. Экзамен будет адаптирован к возрасту вашего ребенка, уровню развития и способности к сотрудничеству.
Во время осмотра врач вашего ребенка:
- Оценит наличие контрактуры или чрезмерного напряжения мышц рук или ног.
- Проверьте силу основных мышц.
- Проверьте рефлексы вашего ребенка, постукивая резиновым молоточком или кончиком пальца по различным точкам на теле.
- Проверьте чувствительность или чувствительность в руках и ногах.
Прочие тесты. Идиопатическая ходьба на носочках – это диагноз исключения, означающий, что никакие другие проблемы не могут быть выявлены на основании истории болезни вашего ребенка и физического осмотра. По этой причине специальные тесты, такие как рентген, компьютерная томография и магнитно-резонансная томография, а также исследования нервов и мышц с использованием электродов или игл, обычно не назначаются.
Идиопатическая ходьба на носочках – это диагноз исключения, означающий, что никакие другие проблемы не могут быть выявлены на основании истории болезни вашего ребенка и физического осмотра. По этой причине специальные тесты, такие как рентген, компьютерная томография и магнитно-резонансная томография, а также исследования нервов и мышц с использованием электродов или игл, обычно не назначаются.
Лечение ходьбы на носочках зависит от ряда факторов, включая:
- Возраст ребенка
- Способен ли ребенок ходить на плоскостопии
Для детей в возрасте от 2 до 5 лет, способных ходить с плоскостопием, начальное лечение всегда консервативное.
Нехирургическое лечение может включать:
- Наблюдение. Врач вашего ребенка может порекомендовать просто наблюдать за вашим ребенком, регулярно посещая его в течение определенного периода времени. Если ваш ребенок ходит на носочках по привычке, он может остановиться самостоятельно.

- Серийное литье. Врач вашего ребенка может наложить серию коротких гипсовых повязок на ноги, чтобы помочь постепенно растянуть и удлинить мышцы и сухожилия голени и избавиться от привычки ходить на носочках. Серийный кастинг обычно проводится в течение нескольких недель.
- Распорка. Ношение голеностопного ортеза (AFO) может помочь растянуть и удлинить мышцы и сухожилия. AFO представляет собой пластиковую скобу, которая проходит вверх по задней части голени и удерживает стопу в положении 9.угол 0°. Обычно фиксация выполняется в течение более длительного периода времени, чем литье (месяцы, а не недели).
- Ботокс-терапия. Некоторым пациентам — обычно с неврологической аномалией, которая приводит к повышению мышечного тонуса — также может быть сделана инъекция ботулинического токсина А (Ботокс®) для временного расслабления икроножных мышц. Это позволит мышцам легче растягиваться во время серийных забросов или фиксации.

Ношение голеностопного ортеза (AFO) помогает растянуть и удлинить мышцы и сухожилия голени.
Хирургическое лечениеУ детей старше 5 лет, которые ходят на носочках, икроножные мышцы и ахилловы сухожилия могут быть настолько напряжены, что ходьба при плоскостопии невозможна. Таким пациентам врач может порекомендовать хирургическую процедуру по удлинению ахиллова сухожилия. Удлинение сухожилий улучшит диапазон движений и позволит лучше функционировать стопе и голеностопному суставу.
Какая часть сухожилия удлиняется, зависит от того, может ли стопа пациента стоять ровно в лодыжке при согнутом колене. Существует несколько методов, используемых для удлинения различных участков сухожилия. Врач обсудит с вами, какая техника лучше всего подходит для вашего ребенка.
Процедура обычно проводится амбулаторно (без ночевки). После удлинения сухожилий, пока ваш ребенок еще спит, врач наложит на ноги вашего ребенка короткие гипсовые повязки для ходьбы. Такие повязки обычно носят от 4 до 6 недель.
Такие повязки обычно носят от 4 до 6 недель.
Физиотерапия обычно рекомендуется как после хирургического, так и нехирургического лечения, чтобы помочь пациенту научиться более последовательно ходить с плоскостопием. Физиотерапия после операции обычно не начинается до тех пор, пока не будут сняты гипсовые повязки.
Состояние большинства пациентов со временем улучшается, и они могут заниматься обычной деятельностью и заниматься спортом. Тем не менее, исследования показывают, что некоторые дети продолжают ходить на носочках даже после серийного гипсования или хирургического вмешательства.
К началу
Отзыв членов
POSNA (Педиатрическое ортопедическое общество Северной Америки)
Педиатрическое ортопедическое общество Северной Америки (POSNA) представляет собой группу квалифицированных/сертифицированных советом хирургов-ортопедов, которые прошли специальную подготовку по уходу за опорно-двигательным аппаратом у детей. .
Заболевания стопы и голеностопного сустава — UR Medicine, University of Rochester Medical Center
Дополнительный ладьевидный синдром : Когда ваш ребенок-подросток жалуется на боль во внутренней части стопы чуть выше свода, у вашего ребенка может быть лишняя кость или хрящ там. Эта дополнительная кость безвредна, но если она раздражает кости вокруг себя, она требует лечения.
Эта дополнительная кость безвредна, но если она раздражает кости вокруг себя, она требует лечения.
Тендинит ахиллова сухожилия : Ахиллово сухожилие соединяет икроножные мышцы с пяточной костью. Он может выдержать большой стресс и активность, но может порваться или начать разрушаться, если вы много бегаете и прыгаете или если вы долго стоите на ногах. У вас могут развиться боль и скованность, особенно по утрам.
Приобретенное плоскостопие : Болезненное плоскостопие может быть вызвано рядом различных состояний, поэтому симптомы у разных пациентов могут различаться. У вас может быть боль вдоль внутренней части стопы, которая усиливается при ходьбе или физических упражнениях, или вы можете чувствовать давление на внешнюю часть лодыжки. Если это старая травма, в середине стопы могут образоваться болезненные шишки.
Передний импинджмент-синдром голеностопного сустава : Когда на передней поверхности голеностопного сустава образуются костные шпоры. Они могут вызвать защемление нервов внутри лодыжки. Врачи видят это у спортсменов, у которых много мелких травм лодыжки, особенно у футболистов.
Они могут вызвать защемление нервов внутри лодыжки. Врачи видят это у спортсменов, у которых много мелких травм лодыжки, особенно у футболистов.
Боль/деформация свода стопы : Болезненность свода стопы может быть вызвана многими факторами: прямой травмой стопы, растяжением связок или сухожилий, растяжением мышц, перенапряжением, артритом и рядом других. Наши врачи могут диагностировать причину вашей боли, порекомендовать лучший курс лечения и найти правильный способ уменьшить или прекратить боль.
Артрит большого пальца стопы (Halix Rigidus) : Каждый раз, когда вы делаете шаг, вы сгибаете большой палец ноги, поэтому, если артрит приводит к тому, что палец фиксируется на месте, ходьба может быть затруднена или даже невозможна. Как нехирургические, так и хирургические методы лечения могут быть эффективными для облегчения боли и удержания вас на ногах.
Артрит среднего отдела стопы : Артрит среднего отдела стопы часто развивается после травмы стопы или голеностопного сустава, но также распространен среди спортсменов. У людей среднего возраста боль и скованность в середине стопы могут мешать подниматься по лестнице или выполнять аналогичные действия. Существует множество нехирургических методов лечения этого состояния.
У людей среднего возраста боль и скованность в середине стопы могут мешать подниматься по лестнице или выполнять аналогичные действия. Существует множество нехирургических методов лечения этого состояния.
Артрит заднего отдела стопы : Боль, скованность и ограничение подвижности в суставе, где стопа соединяется с голеностопным суставом, могут сигнализировать об артрите. Это часто проявляется спустя годы после травмы голеностопного сустава. Артрит заднего отдела стопы можно исправить артроскопической хирургией или во многих случаях заменой сустава.
Бурсит : Болезненная, опухшая шишка в месте соприкосновения большого пальца ноги со стопой — это бурсит, от которого страдают более половины женщин в Соединенных Штатах. Бурсит чаще всего возникает из-за слишком тесной обуви или из-за давления на пальцы ног, вызванного ношением высоких каблуков. Простая смена обуви на удобную обувь может помочь избавиться от многих бурситов, но возможно и хирургическое удаление.
Полая стопа (ступня с высоким сводом) : Ненормально высокий свод стопы называется полостью и может вызывать дискомфорт при ношении обуви с небольшой поддержкой свода стопы или без нее. Индивидуальные ортопедические стельки, созданные для вас по гипсовым слепкам стоп, часто могут вернуть вам комфорт.
Артропатия Шарко :Если вы потеряли чувствительность в стопе или лодыжке из-за диабета или другого заболевания, поражающего нервы, вы можете сломать или вывихнуть кости стопы, даже не подозревая об этом. Когда небольшие травмы становятся большими, они могут вызвать покраснение, отек и повышение температуры в суставах стопы, и вы, возможно, не сможете ходить.
Хроническая латеральная боль в лодыжке : После растяжения связок лодыжки у некоторых людей возникает хроническая или повторяющаяся боль на внешней стороне лодыжки. Отек, скованность и трудности при ходьбе — все это симптомы этого состояния.
Crossover Toe : Если ваш второй палец сместится к большому пальцу ноги и в конце концов пересечет его, вы обязательно почувствуете боль в нижней части стопы, и вам будет трудно найти удобную обувь. начинайте, однако, до того, как палец перекрещивается, и ранняя диагностика является важной частью лечения.
начинайте, однако, до того, как палец перекрещивается, и ранняя диагностика является важной частью лечения.
Диабетические язвы на стопах : Язвы на стопах очень распространены у людей с диабетом, особенно если вы частично потеряли чувствительность стопы. Институт стопы и голеностопного сустава может провести санацию и лечение язв стопы, а также предоставить подтяжки и специальную обувь для равномерного распределения веса, чтобы у вас не образовались новые язвы из-за слишком большой нагрузки на одну часть стопы.
Equinus : Напряжение в ахилловом сухожилии может привести к тому, что вы потеряете способность сгибать стопу вверх по направлению к передней части ноги. Когда это происходит, многие пациенты пытаются компенсировать это изменением походки, что приводит к дополнительным травмам. Во многих случаях стеснение присутствует при рождении, но оно также может быть вызвано месяцами ношения гипса или обуви на высоких каблуках.
Дополнительные кости (дополнительные косточки) : Некоторые люди рождаются с более чем обычными 26 костями в ногах. Они могут быть безболезненными и не требовать лечения, а могут вызывать некоторый дискомфорт. Ваш врач в Институте стопы и голеностопного сустава может помочь вам решить, что делать с этими костями.
Они могут быть безболезненными и не требовать лечения, а могут вызывать некоторый дискомфорт. Ваш врач в Институте стопы и голеностопного сустава может помочь вам решить, что делать с этими костями.
Гибкое плоскостопие : Когда у вас есть своды стопы, когда вы сидите, но они исчезают, когда вы встаете, у вас гибкое плоскостопие. У вас может быть боль в пятке, своде стопы или лодыжке, боль в голени и чрезмерная пронация — стопа может выворачиваться наружу под ненормальным углом.
Боль в переднем отделе стопы (Второй синовит MTP, метатарзалгия) : Острая боль в подушечке стопы может сигнализировать об одном из нескольких состояний. Это вызвано тем, что кости в этой области начинают отделяться от длинной кости стопы (плюсневой кости), что может быть вызвано аномально высоким сводом стопы, длинным вторым пальцем, некоторыми формами артрита или ношением высоких каблуков.
Переломы : Все сломанные кости известны как переломы. Институт стопы и голеностопного сустава может диагностировать и лечить любой вид перелома стопы или голеностопного сустава и готов работать с вами над восстановлением и реабилитацией.
Институт стопы и голеностопного сустава может диагностировать и лечить любой вид перелома стопы или голеностопного сустава и готов работать с вами над восстановлением и реабилитацией.
Киста ганглия : Эти круглые или овальные образования могут образовываться на сухожилиях или суставах лодыжек или стоп. Они не являются раковыми и заполнены желеобразной жидкостью, и они могут быть болезненными, если надавливают на нерв. Они часто проходят сами по себе, но ваш врач также может вылечить вашу кисту.
Гангрена ног : Когда кровь перестает поступать к какой-либо части тела, ткань отмирает, и когда это происходит в ноге, это может означать потерю функции. У людей с диабетом, заболеванием периферических артерий, травмой стопы или ноги или атеросклерозом может развиться гангрена. Если вы подозреваете, что у вас гангрена в какой-либо части тела, немедленно обратитесь в ближайшее отделение неотложной помощи.
Деформация Хаглунда : Если вы заметили костлявую воспаленную шишку на задней части пятки, у вас может быть это состояние, также известное как «насосная шишка». Это может быть вызвано женскими туфлями-лодочками, туфлями, которые натирают заднюю часть пятки, хотя мужская модельная обувь, коньки или другая обувь с жесткой спинкой могут вызвать тот же удар. Деформацию можно лечить безоперационным путем (но придется перейти на более мягкую обувь).
Это может быть вызвано женскими туфлями-лодочками, туфлями, которые натирают заднюю часть пятки, хотя мужская модельная обувь, коньки или другая обувь с жесткой спинкой могут вызвать тот же удар. Деформацию можно лечить безоперационным путем (но придется перейти на более мягкую обувь).
Молоткообразные/когтевидные/молоткообразные пальцы : Если ваши второй, третий или четвертый пальцы согнуты и удерживаются в таком положении в течение достаточно долгого времени – например, весь день в течение нескольких месяцев в одной и той же неподходящей обуви – мышцы напрягаются, и пальцы ног больше не могут вытягиваться прямо. Согнутые пальцы выглядят как молотки или молотки, или они могут согнуться и выглядеть как когти. Для этого существуют нехирургические методы лечения, но вы можете предотвратить появление молоткообразных пальцев, надевая удобную обувь с достаточным пространством для пальцев ног.
Пяточные шпоры : Когда на нижней стороне пяточной кости образуются отложения кальция, они могут выступать из пятки на полдюйма. Это пяточная шпора, и она часто трется о подошвенную фасцию, полоску ткани, соединяющую пяточную кость с подушечкой стопы. Результатом является боль, которая ощущается как гвоздь в нижней части стопы. Лечение может включать ортопедические стельки, инъекции или малоинвазивную хирургию.
Это пяточная шпора, и она часто трется о подошвенную фасцию, полоску ткани, соединяющую пяточную кость с подушечкой стопы. Результатом является боль, которая ощущается как гвоздь в нижней части стопы. Лечение может включать ортопедические стельки, инъекции или малоинвазивную хирургию.
Нечувствительные (онемевшие) ноги : Диабет и некоторые неврологические расстройства могут привести к потере чувствительности в ногах. Это опасная ситуация, потому что вы не можете сказать, есть ли у вас болячка, которая может перерасти в язву. Ваш врач может порекомендовать вам специальную обувь, чтобы вы не травмировали ноги, а также регулярные осмотры ваших ног, чтобы убедиться в отсутствии поражений.
Лисфранк Травмы : Обычно в результате удара, эта травма затрагивает плюсневые кости, образующие своды стопы. Когда они смещены со своего места, они оставляют щель, обычно между суставами первого и второго пальцев и остальной частью стопы. Небольшие вывихи можно лечить без хирургического вмешательства.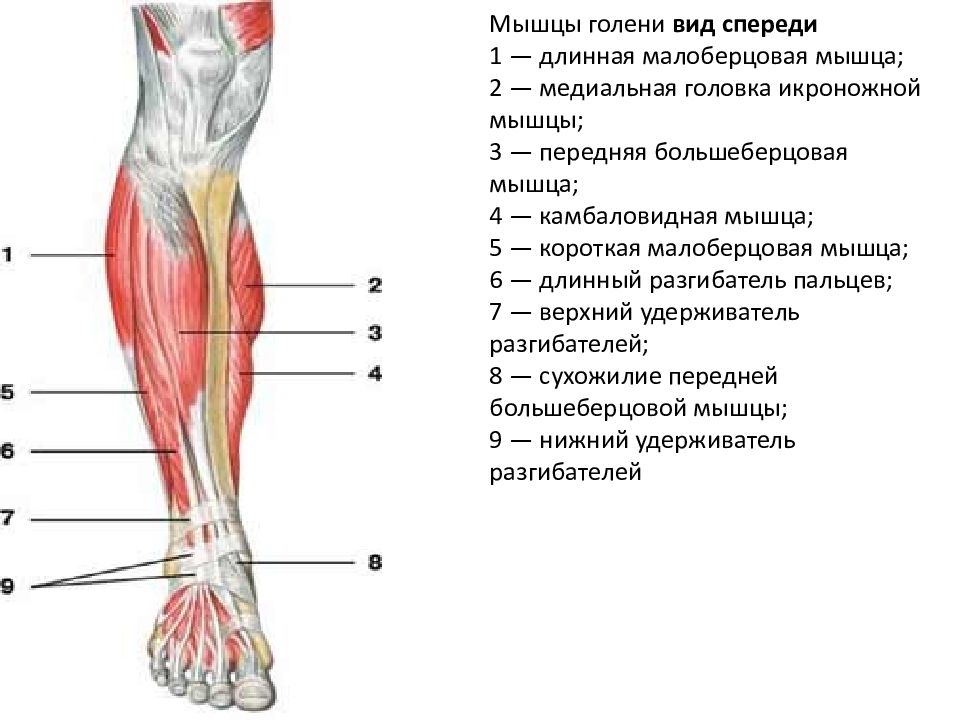
Неврома Мортона : Жгучая или острая боль в подушечке стопы может быть вызвана этим состоянием, при котором нерв утолщается из-за того, что он был сдавлен в течение длительного времени. Неврома чаще всего вызывается тесной, узкой обувью или обувью на высоком каблуке.
Костно-хрящевые поражения таранной кости : Таранная кость является нижней костью голеностопного сустава. После травматического повреждения голеностопного сустава часть поверхности таранной кости может оторваться и застрять где-то в голеностопном суставе, в результате чего голеностопный сустав замерзнет на месте. Может потребоваться хирургическое вмешательство для удаления фрагмента и изменения формы таранной кости, чтобы она снова двигалась плавно.
Периферическая невропатия и синдром компрессии нервов : Онемение, покалывание, ощущение покалывания и мышечная слабость — все это признаки повреждения той части нервной системы, которая передает сигналы вашим ногам.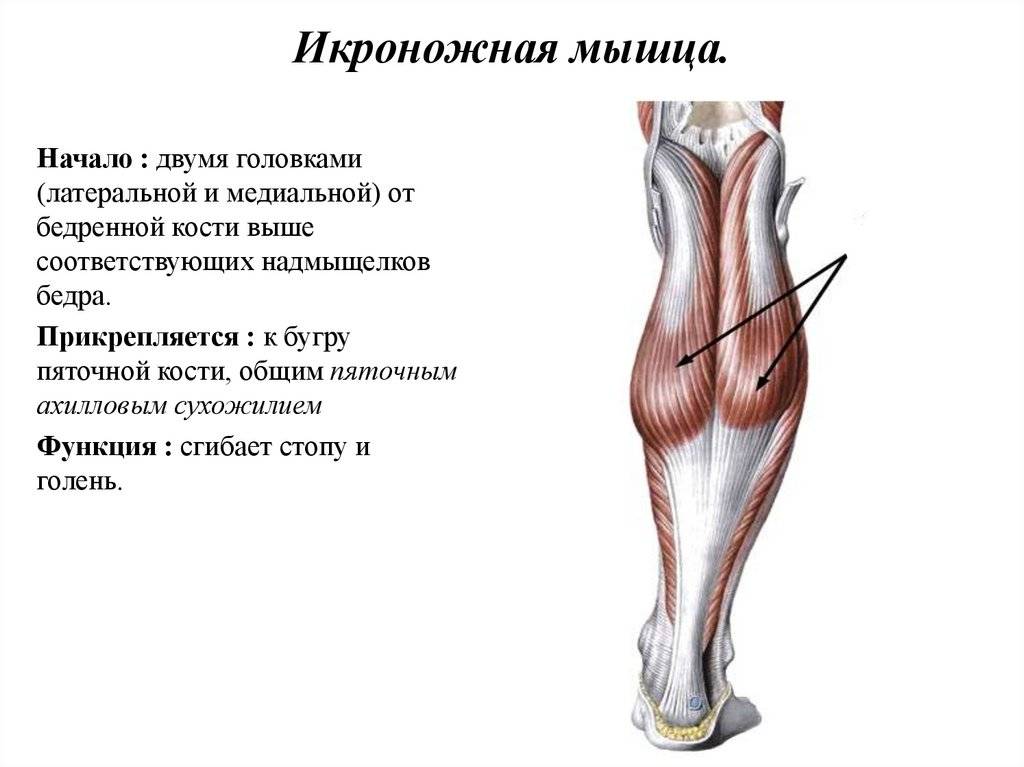 Эта проблема может быть генетической, или она может проявиться в более позднем возрасте после физической травмы или заболевания, поражающего весь организм (включая диабет).
Эта проблема может быть генетической, или она может проявиться в более позднем возрасте после физической травмы или заболевания, поражающего весь организм (включая диабет).
Малоберцовый тендинит : На внешней стороне лодыжки малоберцовое сухожилие соединяет пятку с мышцами, обеспечивающими движение. Чрезмерное использование может привести к утолщению и увеличению сухожилия, болезненной ситуации, которая исчезнет после отдыха и специальной обуви, позволяющей ходить.
Подошвенный фасцит (боль в пятке) : Возможно, наиболее частая причина боли в пятке, это воспаление вызывает колющую боль, которая наиболее выражена утром, когда вы встаете с постели. Чем больше вы сидите в течение дня, тем больше эта боль усиливается. Она может продолжаться бесконечно долго без лечения, а изготовленные на заказ ортопедические стельки могут полностью устранить боль. Если они не работают, могут быть показаны инъекционная терапия и малоинвазивная хирургия.
Тендинит задней большеберцовой кости : Это важное сухожилие ноги прикрепляет икроножную мышцу к костям на внутренней стороне стопы. Обеспечивает поддержку свода стопы, особенно при ходьбе. Люди, которые занимаются спортом с высокой ударной нагрузкой, часто повреждают или рвут это сухожилие. Результатом является боль и потеря поддержки свода стопы, что затрудняет бег.
Обеспечивает поддержку свода стопы, особенно при ходьбе. Люди, которые занимаются спортом с высокой ударной нагрузкой, часто повреждают или рвут это сухожилие. Результатом является боль и потеря поддержки свода стопы, что затрудняет бег.
Растяжения связок и нестабильность, связанные со спортом : Растяжения связок голеностопного сустава являются наиболее распространенной причиной, по которой люди попадают в отделение неотложной помощи, и многие из них являются результатом нестабильности — коллапса голеностопного сустава при нагрузке. Институт стопы и голеностопного сустава может лечить любое растяжение связок или нестабильность, помогая вам сохранить подвижность и избежать подобных несчастных случаев в будущем.
Стрессовые переломы : Крошечные переломы могут не выглядеть как серьезные травмы, но они могут быть признаком остеопороза или других более серьезных заболеваний. Если у вас есть боль и отек в верхней части стопы или в области лодыжки, позвоните в Институт стопы и голеностопного сустава, чтобы записаться на прием в наше отделение неотложной помощи, даже если травма не замедлила ваше движение.

