Отведение руки в сторону на нижнем блоке — как правильно делать, видео техники выполнения — AtletIQ.com
6 минут на освоение. 345 просмотров
AtletIQ — приложение для бодибилдинга
600 упражнений, более 100 программ тренировок на массу, силу, рельеф для дома и тренажерного зала. Это фитнес-револиция!
Общая информация
Отведение руки в сторону на нижнем блоке видео
Как делать упражнение
- Встаньте правым боком к тренажёру. Левой рукой возьмите ручку нижнего блока ладонью вниз. Рука опущена перед корпусом. Для равновесия правой рукой держитесь за тренажёр.
- Спина прямая, ноги на ширине плеч. Это исходное положение.
- На выдохе поднимайте левую руку до уровня плеча.
- На секунду задержитесь в верхней точке и на вдохе медленно опустите в исходное положение.
- Повторите необходимое количество раз и поменяйте руку.

Фото с правильной техникой выполнения
- Мужчина
- Женщина
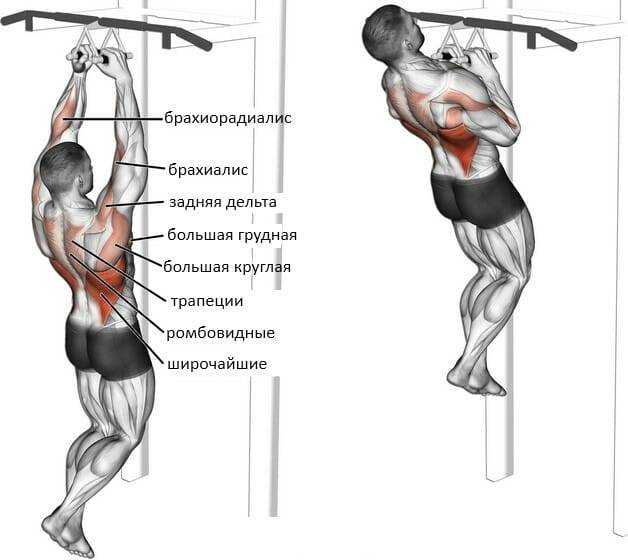
Какие мышцы работают?
При соблюдении правильной техники выполнения упражнения «Отведение руки в сторону на нижнем блоке» работают следующие группы мышц: Плечи, а также задействуются вспомогательные мышцы: Предплечья
Вес и количество повторений
Количество повторений и рабочий вес зависит от вашей цели и других параметров. Но общие рекомендации могут быть представлены в виде таблицы:
| Цель | Подходы | Повторений | Вес, %1Rm | Отдых м/у подходами |
|---|---|---|---|---|
| Развитие силы | 2-6 | 1-5 раз | 100-85% | 3-7 мин |
| Набор массы | 3-6 | 6-12 раз | 85-60% | 1-4 мин |
| Сушка, рельеф | 2-4 | 13-25 раз | 60-40% | 1-2 мин |
Сделать тренинг разнообразнее и эффективнее можно, если на каждой тренировке изменять количество повторений и вес снаряда.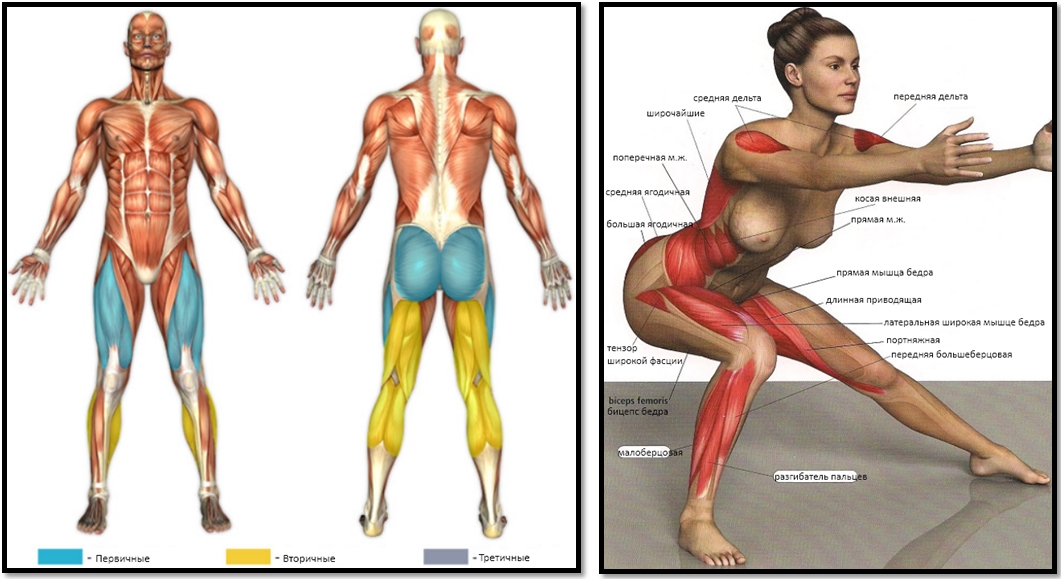 Важно при этом не выходить за определенные значения!
Важно при этом не выходить за определенные значения!
| Цель и количество вариаций | Уровень | Вес* | Повтор.* | |
|---|---|---|---|---|
| Жиросжигание, похудетьНабор мышечной массыРазвитие силыВосстановление | 346 | НовичокСреднийОпытный | кг | |
*Укажите вес снаряда и максимальное количество повторений, которое можете выполнить с этим весом.
Лучшие программы тренировок с этим упражнением
Среди программ тренировок, в которых используется упражнение «Отведение руки в сторону на нижнем блоке» одними из лучших по оценкам спортсменов являются эти программы:
Чем заменить?
Вы можете попробовать заменить упражнение «Отведение руки в сторону на нижнем блоке» одним из этих упражнений. Возможность замены определяется на основе задействуемых групп мышц.
Разгибание на трицепс на верхнем блоке
Французский жим на нижнем блоке стоя
Жим нижнего блока на трицепс лежа
Разгибание на трицепс на верхнем блоке одной рукой
Разгибание на трицепс на верхнем блоке с V-рукоятью
Разгибание на трицепс на верхнем блоке с канатной рукоятью
Разгибание одной рукой на трицепс на нижнем блоке
Разгибание рук на блоке из-за головы стоя на коленях
Разгибания на трицепс на верхнем блоке лежа на наклонной скамье
Отведение руки в сторону на нижнем блоке Author: AtletIQ: on
Отведение руки в сторону на нижнем блоке — Упражнения
DailyFitУпражненияПлечи
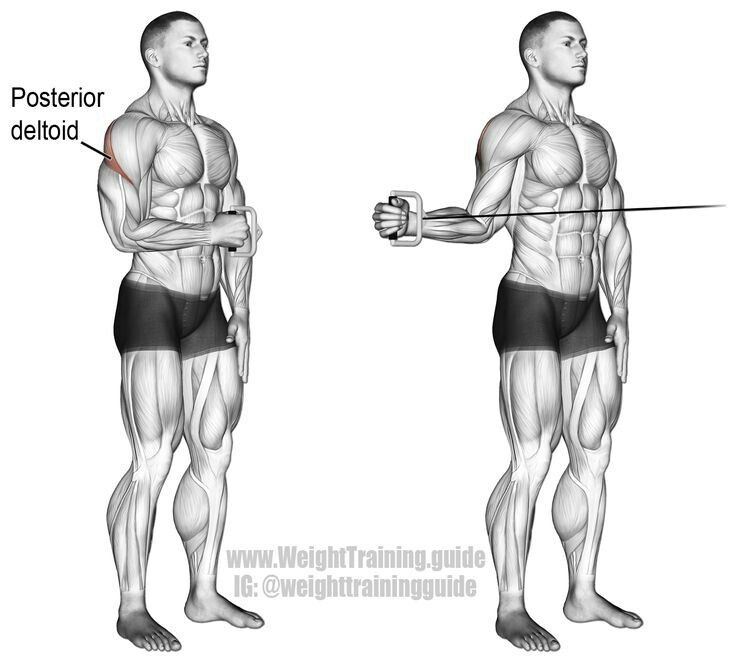
- Группа мышц: Плечи
- Тип упражнения: Изолирующее
- Дополнительные мышцы: Предплечья
- Вид упражнения: Силовое
- Оборудование: Тросовые тренажеры
- Уровень сложности: Начинающий
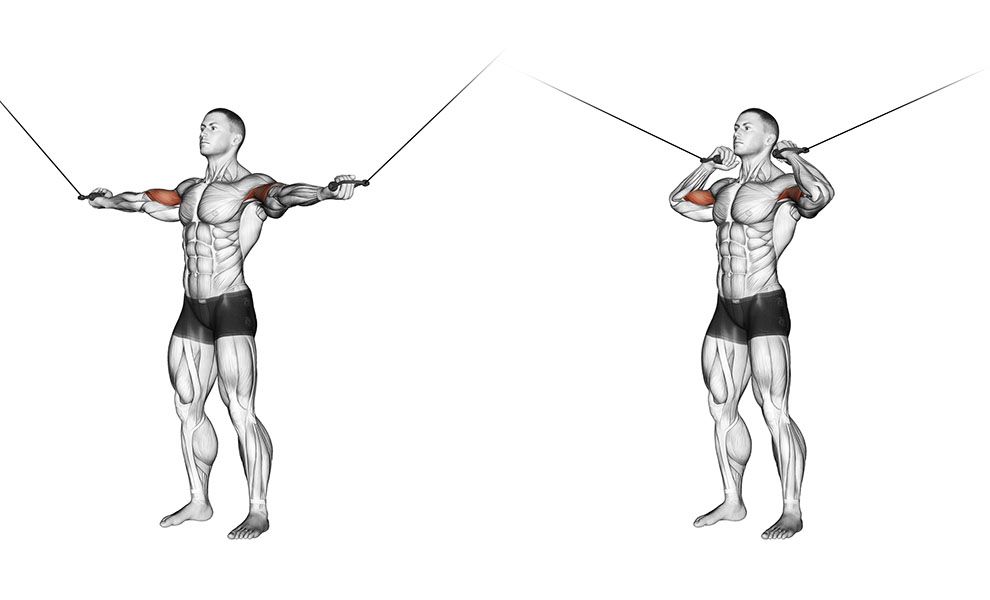
- Встаньте перед тросовым тренажером.
 Возьмите ручку в одну руку так, как это показано на рисунке. Вторую руку положите на пояс.
Возьмите ручку в одну руку так, как это показано на рисунке. Вторую руку положите на пояс. - Спина прямая, ноги на ширине плеч. Это будет вашим исходным положением.
- На выдохе поднимите руку в сторону, до уровня линии плеч.
- Медленно опустите ручку вниз на вдохе.
- Выполните упражнение второй рукой.
упражнения на блоке упражнения на плечи
16.03.11
0
28 619
Блокада нервов кисти и запястья — Медицина неотложной помощи Даун-Ист
Анатомия:
- Общие пальцевые нервы происходят от срединного и локтевого нервов и делятся в дистальной части ладони на парные ладонные ветви. Нервы проходят по обеим сторонам влагалища сухожилия сгибателя каждого пальца и иннервируют латеральную и ладонную стороны каждого пальца. Меньшие дорсальные пальцевые нервы, происходящие от лучевого и локтевого нервов, проходят на тыльно-латеральной стороне каждого пальца и обеспечивают чувствительность тыльной стороны пальца.

Распространение анестезии:
- Блокада пальцевого нерва обеспечивает анестезию всего пальца.
Техника:
- Операционное поле должно быть подготовлено как можно ближе к пястно-фаланговому суставу. В то время как процедура может быть выполнена либо с ладонной, либо с тыльной стороны пальца; последнее менее болезненно. Поднимите валик анестезии в подкожном пространстве и направьте иглу ладонно как на медиальную, так и на латеральную сторону первой фаланги. Во избежание случайного прокола сосуда аспирируйте его при введении иглы. Медленно нанесите от одного до двух миллилитров анестезии, когда вы вытаскиваете иглу. Подождите от пяти до десяти минут для полной анестезии с лидокаином и от пятнадцати до двадцати минут с бупивакаином. Если эта процедура не обеспечивает полной анестезии, может потребоваться дополнительная анестезия путем повторного применения блокады пальцевого нерва или выполнения транстекальной блокады пальцевого нерва.
Подводные камни:
- Невыполнение транстекальной блокады при неудачной дорсальной пальцевой блокаде.
- Внутриневральная инъекция вызовет сильную боль, поэтому вытащите иглу на несколько миллиметров и продолжайте вводить анестетик.
Интратекальный цифровой нерв. Поднимите валик анестетика в подкожном пространстве и введите иглу под локтевой сгибатель запястья на один сантиметр чуть ладоннее шиловидного отростка локтевой кости. В случае аспирации крови отведите иглу на несколько миллиметров и повторите аспирацию, нерв находится более поверхностно от точки инъекции. Введите примерно 5-7 миллилитров анестетика. Чтобы заблокировать кожные ветви локтевого нерва, введите от 3 до 5 миллилитров анестетика непосредственно над сухожилием локтевого сгибателя запястья.
Подводные камни:
- Если поражена кость, извлеките иглу и направьте ее ладоннее.
- Внутриневральная инъекция вызовет сильную боль, поэтому вытащите иглу на несколько миллиметров и продолжайте вводить анестетик.

Блокада локтевого нерва под контролем УЗИ
Анатомия:
- Определите сухожилия лучевого сгибателя запястья и длинной ладонной мышцы на ладонной стороне запястья. Длинная ладонная мышца, если она присутствует, обычно является более выступающей из двух сухожилий и может быть идентифицирована при сгибании пациентом запястья. Чтобы помочь идентифицировать лучевой сгибатель запястья, попросите пациента согнуть и отвести запястье. Срединный нерв располагается латеральнее (радиальнее) сухожилия длинной ладонной мышцы и между длинной ладонной мышцей и лучевым сгибателем запястья.
Распределение анестезии:
- Срединный нерв обеспечивает чувствительность боковых трех с половиной пальцев, за исключением тыльной стороны большого пальца и соответствующей области ладони.
Техника:
- Операционное поле должно быть подготовлено по всей ладонной поверхности запястья по проксимальной ладонной складке.
 Поднимите валик анестетика в подкожном пространстве и введите иглу, пока она не проткнет глубокую фасцию. Если «хлопок» глубокой фасции не ощущается, продолжайте вводить иглу до тех пор, пока она не коснется кости. Вытащите иглу на 2–5 мм и введите 5–7 мл анестетика. Рекомендуется веерная техника для обеспечения полной анестезии срединного нерва. Этого можно добиться, повторно введя иглу в то же положение приблизительно на 30 градусов медиальнее и 30 градусов латеральнее и введя дополнительно от 2 до 5 миллилитров анестетика. Ладонная ветвь срединного нерва располагается достаточно поверхностно и может быть заблокирована путем вывода иглы в подкожное пространство и введения 3–5 мл анестетика.
Поднимите валик анестетика в подкожном пространстве и введите иглу, пока она не проткнет глубокую фасцию. Если «хлопок» глубокой фасции не ощущается, продолжайте вводить иглу до тех пор, пока она не коснется кости. Вытащите иглу на 2–5 мм и введите 5–7 мл анестетика. Рекомендуется веерная техника для обеспечения полной анестезии срединного нерва. Этого можно добиться, повторно введя иглу в то же положение приблизительно на 30 градусов медиальнее и 30 градусов латеральнее и введя дополнительно от 2 до 5 миллилитров анестетика. Ладонная ветвь срединного нерва располагается достаточно поверхностно и может быть заблокирована путем вывода иглы в подкожное пространство и введения 3–5 мл анестетика.
Подводные камни:
Избегайте инъекций слишком дистально внутри запястного канала, так как это может усугубить синдром запястного канала.
Внутриневральная инъекция вызовет сильную боль, поэтому вытащите иглу на несколько миллиметров и продолжайте вводить анестетик.
Блокада срединного нерва под ультразвуковым контролем
Анатомия:
Найдите радиальный шиловидный отросток в проксимальной части анатомической табакерки. Анатомическая табакерка расположена дистальнее лучевого шиловидного отростка и образована сухожилиями короткой и длинной ладонной мышцы. Поверхностная ветвь лучевого нерва проходит чуть выше шиловидного отростка лучевой кости. Отдает пальцевые ветви к тыльной поверхности большого, указательного пальцев и латеральной половине среднего пальца. Несколько ответвлений переходят через анатомическую табакерку. Нерв делится на две основные ветви на расстоянии примерно двух пальцев проксимальнее дистальной складки запястья (или анатомической табакерки).
Распределение анестезии:
Техника:
Операционное поле должно быть подготовлено по всей тыльной поверхности запястья, включая лучевой шиловидный отросток и анатомическую табакерку.
 Поднимите валик анестезии в подкожном пространстве и введите 5-7 мл анестетика чуть выше лучевого шиловидного отростка, направляя иглу сначала медиально, а затем латерально.
Поднимите валик анестезии в подкожном пространстве и введите 5-7 мл анестетика чуть выше лучевого шиловидного отростка, направляя иглу сначала медиально, а затем латерально.
Альтернативный метод:
- Неинъекционной рукой возьмитесь за анатомическую табакерку указательным и средним пальцами и плотно прижмите их к лучевой кости. Медленно введите анестетик, который распространится по ходу нерва.
Подводные камни:
Расположение лучевого нерва менее предсказуемо; поэтому следует вводить большое количество анестезии. Интраневральная инъекция вызовет значительные последствия, поэтому вытащите иглу на несколько миллиметров и продолжайте вводить анестетик.
Блокада лучевого нерва под ультразвуковым контролем
Автор: Дуглас Диллон, доктор медицины0033
Межфаланговые суставы кисти
Оригинальный редактор
Ведущие участники — Денис Нагорный , Ким Джексон , Люсинда Хэмптон , Шаймаа Эльдиб и Аминат Аболаде
Содержимое
- 1 Описание
- 2 Анатомия
- 2.
 1 Сочленяющиеся поверхности
1 Сочленяющиеся поверхности - 2.2 Связки и суставная капсула
- 2.2.1 Коллатеральные связки
- 2.2.2 Ладонная связка
- 2.3 Мышцы
- 2.
- 3 Функция
- 3.1 Доступные движения
- 3.2 Диапазон движения
- 3.3 Закрытое упакованное положение
- 3.4 Открытая упаковка
- 3.5 Остеокинематика
- 4 Патология/травма
- 5 техник
- 5.1 Пальпация
- 5.2 Проверка
- 5.2.1 Активное движение
- 5.3 Лечение
- 6 Ресурсы
- 7 Каталожные номера
Межфаланговые суставы кисти (зеленые)
Межфаланговые суставы кисти представляют собой шарнирные соединения между фалангами пальцев, обеспечивающие сгибание в сторону ладони. [1]
В каждом пальце по два комплекта (кроме большого пальца, у которого только один сустав)
- Проксимальные межфаланговые суставы (PIJ или PIPJ), суставы между первыми (также называемые проксимальными)
- Дистальные межфаланговые суставы (DIJ или DIPJ), расположенные между второй (промежуточной) и третьей (дистальными) фалангами
Анатомически проксимальные и дистальные межфаланговые суставы очень похожи. Имеются некоторые незначительные различия в том, как прикрепляются ладонные пластины проксимально и в сегментации влагалища сухожилия сгибателя, но основные отличия заключаются в меньшем размере и меньшей подвижности дистального сустава
Имеются некоторые незначительные различия в том, как прикрепляются ладонные пластины проксимально и в сегментации влагалища сухожилия сгибателя, но основные отличия заключаются в меньшем размере и меньшей подвижности дистального сустава
Сочленяющиеся поверхности[edit | edit source]
Каждый межфаланговый сустав состоит из головки проксимальной фаланги и основания ее дистального аналога. Это означает, что, например, проксимальный межфаланговый сустав образован соединением головки проксимальной фаланги с основанием средней фаланги. Та же картина применима и к дистальному межфаланговому суставу, а это означает, что он образован сочленением головки средней фаланги с основанием дистальной фаланги.
При ближайшем рассмотрении головки фаланги обнаруживаются два изогнутых мыщелковых отростка с неглубокой бороздкой между ними. Эти мыщелки принимают две вогнутости реципрокной величины и формы на основании дистально лежащей фаланги. Между этими двумя впадинами находится приподнятый костный гребень, который скользит внутри борозды головки фаланги, способствуя внутрисуставной стабильности.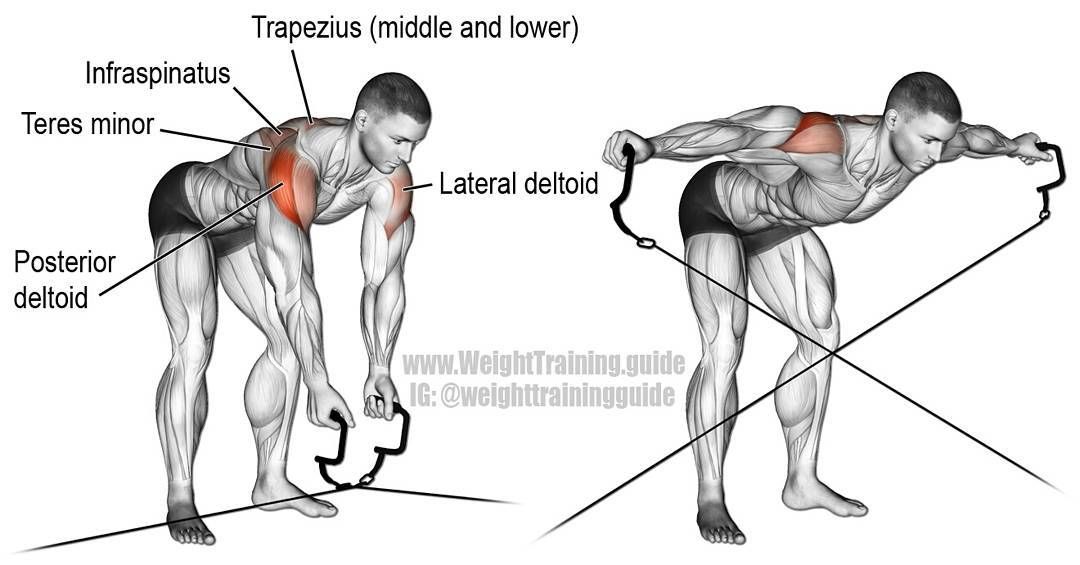
Точка сочленения находится не непосредственно на вершине мыщелковых отростков, а на их внутренних наклонных поверхностях. Это приводит к тому, что радиусы мыщелков головки фаланги больше, чем радиусы выпуклых поверхностей основания фаланги, в результате чего сустав становится заметно неконгруэнтным. Это несоответствие проявляется в виде небольшого межмыщелкового суставного пространства у большинства людей. [3]
Связки и суставная капсула[править | править код]
Каждый межфаланговый сустав окружен фиброзной суставной капсулой, внутренняя оболочка которой состоит из синовиальной мембраны. Каждую суставную капсулу укрепляют две боковые связки и ладонная связка, также известная как ладонно-ладонная пластина.
Коллатеральные связки[править | править источник]
Коллатеральные связки проходят по обеим сторонам каждого межфалангового сустава, берут начало от головки более проксимальной фаланги и доходят до ладонной или ладонной стороны ее дистального аналога. От каждой боковой связки отходит добавочная связка, которая тянется вперед и прикрепляется к волокнам ладонной связки. Эти связки помогают предотвратить чрезмерные аддуктивно-отводящие движения межфаланговых суставов.
Ладонная связка[править | править источник]
Ладонная связка (также известная как ладонные/ладонные пластины) представляет собой толстую пластину волокнистого хряща, расположенную на ладонной поверхности каждого межфалангового сустава. Эта связка имеет характерную перевернутую U-образную форму, при этом ее дистальная часть изгибается над основанием дистально лежащей фаланги, сливаясь с дополнительными коллатеральными связками. Проксимально ножки ладонной связки сливаются с надкостницей тела более проксимально лежащей фаланги. Они называются связками «контрольного повода» и служат для предотвращения чрезмерного перерастяжения сустава. [4]
Проксимально ножки ладонной связки сливаются с надкостницей тела более проксимально лежащей фаланги. Они называются связками «контрольного повода» и служат для предотвращения чрезмерного перерастяжения сустава. [4]
Мышцы[править | править код]
Необычайная ловкость, проявляемая пальцами, отражается в количестве мышц, которые могут на них воздействовать. Как внутренние, так и внешние мышцы кисти отвечают за сгибательно-разгибательные движения в межфаланговых суставах кисти.
| Мышцы, действующие на межфаланговые суставы кисти, и движения, которые они производят | |
| Сгибание | Межфаланговый сустав большого пальца — flexor pollicis longus PIP суставы 2-5 пальцев — flexor digitorum superficialis, flexor digitorum profundus DIP-суставы 2–5-го пальцев — Flexor digitorum profundus |
| Удлинитель | Межфаланговый сустав большого пальца — Длинный разгибатель большого пальца PIP суставы 2-5 пальцев — Extensor digitorum, lumbricals, тыльные межкостные мышцы, extensor indicis (цифра 2), ладонные межкостные мышцы (цифры 2, 4, 5) ДМФ суставы 2–5-го пальцев — Extensor digitorum, lumbricals, тыльные межкостные мышцы, extensor indicis (цифра 2), ладонные межкостные мышцы (цифры 2, 4, 5) |
Сгибание межфалангового сустава большого пальца осуществляется за счет действия длинного сгибателя большого пальца. Тем временем проксимальные межфаланговые суставы 2-5 пальцев сгибаются через поверхностный сгибатель пальцев и глубокий сгибатель пальцев, последний из которых также распространяется на дистальную фалангу и, следовательно, является единственной мышцей, способной сгибать дистальные межфаланговые суставы.
Тем временем проксимальные межфаланговые суставы 2-5 пальцев сгибаются через поверхностный сгибатель пальцев и глубокий сгибатель пальцев, последний из которых также распространяется на дистальную фалангу и, следовательно, является единственной мышцей, способной сгибать дистальные межфаланговые суставы.
Разгибание межфалангового сустава большого пальца осуществляется длинным разгибателем большого пальца. И проксимальные, и дистальные межфаланговые суставы 2-5 пальцев разгибаются за счет действия разгибателей пальцев, червеобразных мышц и тыльных межкостных мышц. 2-й палец, указательный палец, получает дополнительное разгибание через указательный разгибатель, в то время как ладонные межкостные помогают разгибанию 2-го, 4-го и 5-го пальцев. расширение. Это похожее на капюшон расширение простирается по длине пальцев 2-5 и фиксируется с каждой стороны ладонной связкой. Он функционирует для поддержания направления натяжения сухожилий разгибателей по средней линии каждого пальца. [4]
[4]
The DIP, PIP and MCP joints of the hand: — D istal I nter P halangeal — P roximal I nter P halangeal — M eta C arpo P halangeal
Функция межфаланговых суставов кисти, обеспечивающая мелкую моторику пальцев. Для этого эти суставы обеспечивают движение только в пределах одной степени свободы: сгибание-разгибание.
Доступные движения[edit | править источник]
Морфология межфаланговых суставов кисти допускает сгибание и разгибание как их единственные активные движения. Тем не менее, небольшая степень пассивных дополнительных движений допускается в первую очередь в дистальных межфаланговых суставах 2-5 пальцев.
Диапазон движения[править | править]
Типичный диапазон движений (RoM) в проксимальном межфаланговом суставе (PIPJ) и дистальном межфаланговом суставе (DIPJ)
Диапазон движения большого пальца составляет примерно до 90° сгибание и 10° разгибание с возможностью пассивной гиперэкстензии, когда к дистальной фаланге прилагается большое усилие. Степень сгибания проксимальных межфаланговых суставов немного увеличивается на 2-5 пальцах, однако в целом можно сказать, что она находится в диапазоне от 100° до 110°. В дистальных межфаланговых суставах 3-й палец имеет наибольшую степень сгибания (80°), а 5-й — наименьшую (70°).
Степень сгибания проксимальных межфаланговых суставов немного увеличивается на 2-5 пальцах, однако в целом можно сказать, что она находится в диапазоне от 100° до 110°. В дистальных межфаланговых суставах 3-й палец имеет наибольшую степень сгибания (80°), а 5-й — наименьшую (70°).
Закрытое упакованное положение[edit | изменить источник]
Полное выдвижение
Открытая упакованная позиция[править | править код]
Легкое сгибание
Остеокинематика[править | править источник]
Сгибание и разгибание большого пальца происходят вокруг поперечной оси, которая проходит через середину шейки проксимальной фаланги. Сильные боковые связки препятствуют любым пассивным вспомогательным ротационным или боковым движениям межфалангового сустава большого пальца. Сгибание и разгибание второго пальца, часто называемого указательным пальцем, происходит полностью в сагиттальной плоскости. Однако у более медиально лежащих пальцев сгибание и разгибание происходит все более косо, чтобы лучше противостоять большому пальцу. [5]
[5]
- Остеоартрит: Дистальный межфаланговый (ДМФ) сустав на самом деле является наиболее частым местом на теле для остеоартрита (ОА). На самом деле, согласно исследованию, оценивающему частоту артрита кистей рук, ОА в ДМФ суставе встречается примерно у 58% людей в возрасте 60 лет и старше. Видимые изменения могут быть связаны с образованием узла Гебердена; обызвествленная шпора или остеофит, который образуется на верхней или боковой поверхности сустава. Эти симптомы часто приводят к функциональным проблемам, включая трудности с выполнением домашних дел, открытием контейнеров, письмом и манипулированием мелкими предметами; [6]
- Палец молотка ;
- Деформация в виде шеи лебедя .
Пальпация[править | править код]
- Аккуратно сжимайте суставы в методическом порядке, оценивая характер любого имеющегося отека
- Помните, что воспаленные суставы болезненны и должны быть осмотрены осторожно
- Посмотрите, если возможно, на лицо пациента во время пальпации, чтобы различить боль
- Межфаланговый (МФ) сустав необходимо пальпировать по очереди и сравнивать с противоположной стороной.
 Лучше всего это сделать, удерживая сустав между большим и указательным пальцами и осторожно пальпируя.
Лучше всего это сделать, удерживая сустав между большим и указательным пальцами и осторожно пальпируя.- Если припухший сустав кажется мягким, теплым и диффузно болезненным, это обычно связано с острым синовитом . Если он твердый, это обычно происходит из-за костного разрастания. [7]
Экспертиза[править | править код]
Активное движение [править | править источник]- Спросите о любой боли , которую чувствует пациент, в частности, при каких движениях
- Боль в большинстве или во всех направлениях является наиболее чувствительным признаком синовита; боль в одной плоскости движения более характерна для локализованного внутри- или периартикулярного поражения.
- Спросите о жесткости
- Связано с задержкой жидкости в околосуставных тканях и свидетельствует о воспалительных процессах
- Функция
- Ключом к тестированию активного движения является определение того, что пациент может и не может делать функционально.
 Спросите, что их боль или скованность мешают им делать. Чтобы проверить это более полно, вы можете попросить их:
Спросите, что их боль или скованность мешают им делать. Чтобы проверить это более полно, вы можете попросить их:- Сожмите палец (сильно полностью согните руку)
- Поднять монету со стола (щипцовый захват)
- Сделать вид, что запираешь дверь ключом (захват ключа)
- Застегнуть кнопку (координация и управление мелкой моторикой)
- Эти движения обычны в повседневной жизни, поэтому являются полезным индикатором того, что пациент может и не может делать. [7]
- Ключом к тестированию активного движения является определение того, что пациент может и не может делать функционально.
Лечение[править | править источник]
Согласно исследованиям, есть доказательства того, что легкие упражнения при остеоартрите помогают уменьшить боль и увеличить силу хвата, а методы защиты суставов эффективны для уменьшения боли. Тепло или парафин также могут быть использованы для облегчения боли и улучшения подвижности.
Кроме того, шина для ДМФ сустава является общей рекомендацией для лечения артрита ДМФ. Когортное исследование лиц с артритом ДМФС показало 90 137 66 процентное улучшение болевых 90 138 симптомов при использовании шины во время активности. Более недавнее исследование также показало, что использование шины ночью во время сна в течение 3 месяцев уменьшило боль и улучшило деформацию, связанную с артритом ДМФ. [6]
| [8] | [9] |
- ↑ Peter B, Alain G, Травмы пальцев и суставов . Лондон: Тейлор и Фрэнсис, 1999.
- ↑ Ми SD. Анатомия проксимального межфалангового сустава и шинирование сгибательной контрактуры. Британский журнал терапии и реабилитации. 1995 2 ноября; 2 (11): 604-10.
- ↑ Dumont C, Albus G, Kubein-Meesenburg D, Fanghänel J, Stürmer KM, Nägerl H.



