Болезнь двигательного нейрона (БДН) | Ставропольская краевая клиническая больница
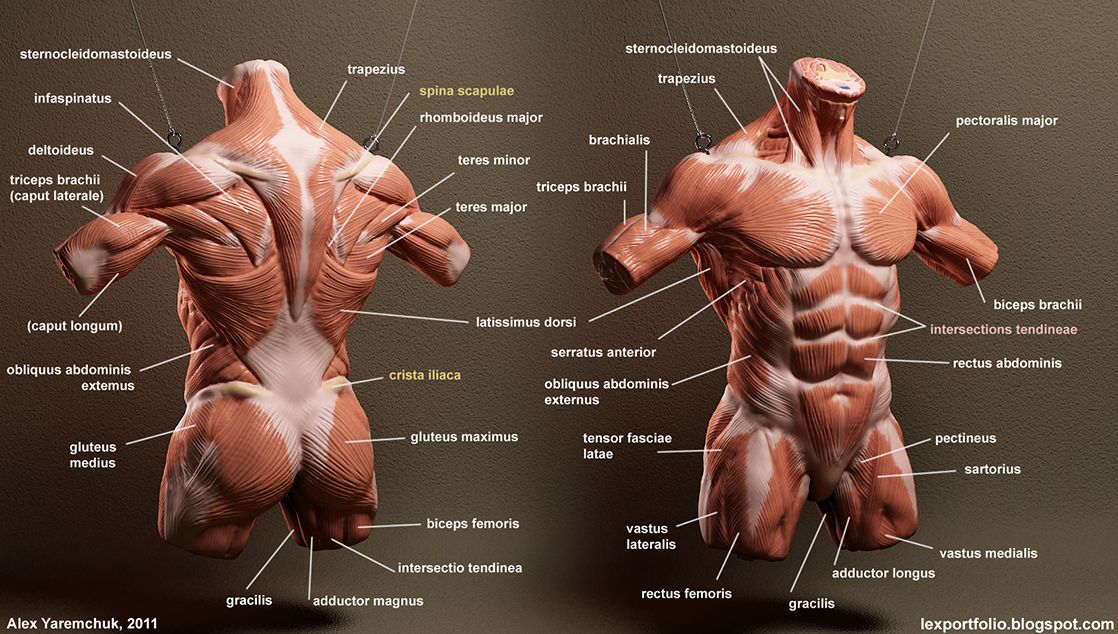
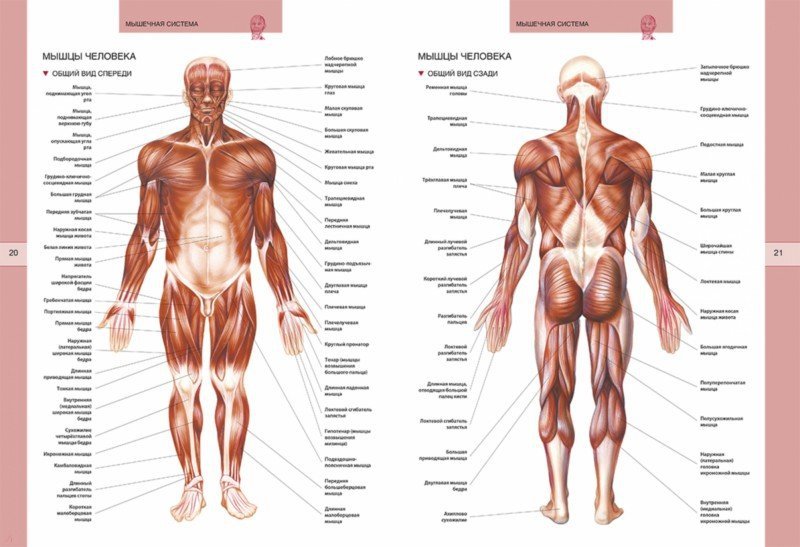
Болезнь двигательного нейрона (БДН) — это прогрессирующее нейродегенеративное заболевание, которое поражает двигательные нейроны в головном и спинном мозге. Постепенная гибель клеток нервной системы приводит к неуклонно нарастающей мышечной слабости, охватывающей все группы мышц.
Нейроны головного мозга, которые отвечают за движения (верхние двигательные нейроны), находятся в коре полушарий. Их отростки (аксоны) спускаются в спинной мозг, где происходит контакт с нейроном спинного мозга. Этот контакт называется синапс. В области синапса нейрон головного мозга выделяет из своего отростка химическое вещество (медиатор), которое передает сигнал нейрону спинного мозга.
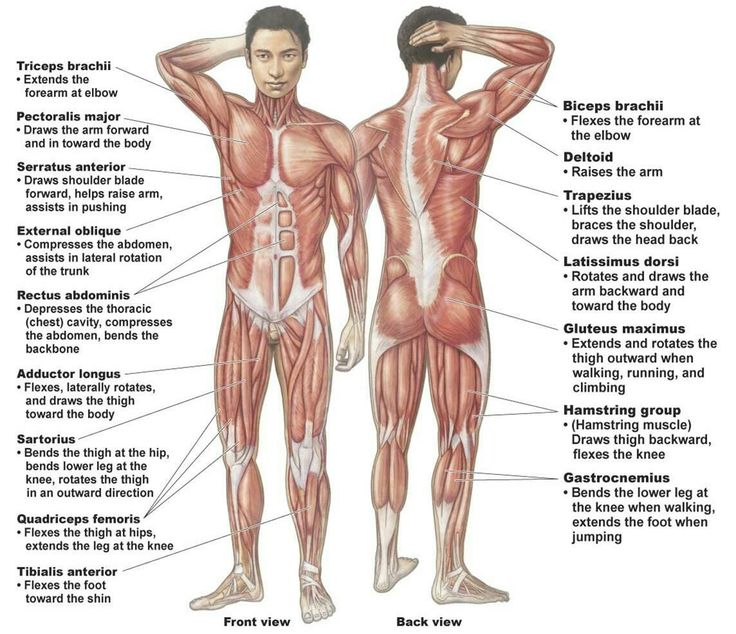
Нейроны спинного мозга (нижние двигательные нейроны) располагаются в нижних отделах головного мозга (бульбарный отдел), а также шейном, грудном или поясничном отделах спинного мозга в зависимости от того, к каким мышцам они направляют свои сигналы. Эти сигналы по отросткам нейронов спинного мозга (аксонам) доходят до мышц и управляют их сокращениями. Нейроны бульбарного отдела отвечают за сокращение мышц, связанных с речью, жеванием и глотанием; шейного отдела — за сокращение диафрагмы, движения рук; грудного отдела — за движения туловища; поясничного отдела — за движения ног.
Эти сигналы по отросткам нейронов спинного мозга (аксонам) доходят до мышц и управляют их сокращениями. Нейроны бульбарного отдела отвечают за сокращение мышц, связанных с речью, жеванием и глотанием; шейного отдела — за сокращение диафрагмы, движения рук; грудного отдела — за движения туловища; поясничного отдела — за движения ног.
Проявления поражения двигательных нейронов
При поражении нейронов спинного мозга нарастает мышечная слабость, мышцы худеют (атрофия), в них появляются непроизвольные подергивания (фасцикуляции). Фасцикуляции не просто ощущаются как подергивания, их также можно увидеть. Это похоже на подкожное трепетание мышц.
Если затронуты нейроны головного мозга, мышцы становятся слабыми, но при этом появляется скованность (спастичность), то есть повышается тонус мышц, их становится трудно расслабить.
При поражении одновременно нейронов головного и спинного мозга эти признаки могут встречаться в разных сочетаниях. То есть мышечная слабость может сопровождаться как фасцикуляциями и похудением мышц, так и скованностью.
Смотря какие отделы головного и спинного мозга оказываются пораженными, данные признаки могут появляться в мышцах, ответственных за движения рук, ног, дыхание или глотание.
Разные виды болезни двигательного нейрона БАС
Это самая распространенная форма заболевания, когда в патологический процесс вовлечены двигательные нейроны и головного, и спинного мозга.
БАС характеризуется слабостью и чувством сильной усталости в конечностях. Некоторые люди отмечают слабость в ногах при ходьбе и настолько сильную слабость в руках, что не могут удержать вещи и роняют их.
Подергивания мышц (фасцикуляции)
Что происходит? Подергивания и ощущения сокращений мышц под кожей (фасцикуляции) часто являются первыми и самыми раздражающими из симптомов БАС. У некоторых людей они локализованы в отдельных мышцах, однако со временем могут распространяться.
Что можно сделать? По вопросам медикаментозного облегчения данных симптомов нужно обращаться к лечащему врачу. Во многих случаях подергивания со временем исчезают сами по себе.
Во многих случаях подергивания со временем исчезают сами по себе.
Мышечная слабость и скованность в суставах
Что происходит? Когда количество сигналов от двигательных нейронов к мышцам снижается, последние используются все меньше и со временем теряют массу. Это приводит к ощущению слабости и может стать причиной нарушения равновесия и походки, что увеличивает риск падения.
Что можно сделать? Снижение мышечной массы невозможно остановить физическими упражнениями, т. к. заболевание прогрессирует необратимо. Однако упражнения позволяют сохранить гибкость и подвижность суставов, что способствует поддержанию функции мышц, чувства равновесия и положения тела. Чтобы составить подходящую программу упражнений, необходимо обратиться к лечащему врачу. Также помочь может диетолог, который проконсультирует, как правильно питаться для поддержания массы тела и дальнейшего замедления темпов снижения мышечной массы.
Мышечные судороги и спазмы
Что происходит? Из-за ухудшения проведения сигнала от двигательных нейронов развивается мышечное напряжение или спазмы. Это приводит к нарушению двигательной активности и координации движений, а также повышению риска падений. Внезапные мышечные спазмы могут быть крайне болезненны.
Это приводит к нарушению двигательной активности и координации движений, а также повышению риска падений. Внезапные мышечные спазмы могут быть крайне болезненны.
Что можно сделать? Чтобы устранить данный симптом, как правило, достаточно изменить положение тела во время отдыха в кровати или кресле. Частично проблему решают физические упражнения. Кроме того, лечащий врач может выписать лекарственные препараты для расслабления.
Утомляемость
Что происходит? Снижение физической функциональности мышц требует больших энергетических затрат на поддержание ежедневной активности. К другим причинам утомляемости относят проблемы с дыханием, одышку, уменьшение поступления пищи и обезвоживание.
Что можно сделать? Составляйте план выполнения дел на день. Это поможет поддерживать баланс между активностью и адекватным отдыхом. Важно также проконсультироваться с диетологом по поводу увеличения калорийности пищи и объемов потребляемой жидкости.
Боль
Что происходит? Непосредственно БАС не вызывает боль и дискомфорт. Но они могут быть следствием ряда других причин. Например, боль появляется в результате спазмов мышц, общей спастичности, напряжения мышц, сдавливания кожи или запора. Поэтому важно выяснить причину симптома.
Что можно сделать? Существуют рекомендации по принятию оптимальных положений тела, поддержке, профилактике локального сдавливания и лекарственной терапии. В случае продолжительной боли необходимо обратиться в лечебное учреждение. Врач может подобрать подходящее обезболивающее.
Проблемы с глотанием
Что происходит? При поражении мышц лица, ротовой полости и гортани происходит затруднение глотания. Нарушение нормального процесса приема пищи и глотания называется дисфагия. В результате человек получает меньше питательных веществ и жидкости, что может привести к снижению массы тела.
Что можно сделать? Необходимо обратиться к логопеду и диетологу, которые проведут оценку степени нарушения глотания и изменения массы тела, а также расскажут о возможных решениях проблемы. В том числе, чтобы повысить поступление с пищей белков и углеводов, нужно скорректировать диету. Существуют также альтернативные методы, которые могут служить поддержкой или полной заменой питания.
В том числе, чтобы повысить поступление с пищей белков и углеводов, нужно скорректировать диету. Существуют также альтернативные методы, которые могут служить поддержкой или полной заменой питания.
Слюна и мокрота
Что происходит? При нарушении глотания в ротовой полости скапливается избыточное количество слюны, что приводит к слюнотечению и связанному с ним ощущению дискомфорта. Консистенция секрета может быть как водянистой, так и густой. Повышенная вязкость связана с уменьшением количества жидкости, поступающей в организм. В этом случае слюна удаляется с большим трудом. Также из-за приема лекарств, обезвоживания, дыхания через рот или кандидоза слизистой оболочки может развиться сухость во рту.
Что можно сделать? Среди вариантов решения данной проблемы — корректировка питания, лекарственная терапия и использование аспирационных аппаратов для очистки полости рта (отсосов).
Кашель и чувство удушья
Что происходит? Эти явления могут возникнуть в результате попадания еды или слюны в дыхательные пути.
Что можно сделать? В настоящий момент есть действенные приемы, которые помогают бороться с данными проблемами. Об это расскажет лечащий врач.
Проблемы с дыханием
Что происходит? При БАС рано или поздно поражаются дыхательные мышцы. По мере прогрессирования заболевания — особенно на последних стадиях —развиваются проблемы с дыханием. Когда это произойдет, больному понадобятся дыхательные приспособления и консультация специалиста.
Что можно сделать? Если человек испытывает одышку, слабость, нарушения сна, утренние головные боли или сонливость в течение дня, лечащий врач может направить его к пульмонологу. Методы коррекции проблемы могут включать дыхательные и физические упражнения, рекомендации по созданию удобного положения тела, техники эффективного кашля, лекарственную терапию и специальное оборудование для вентиляции легких.
Проблемы с речью и общением
Что происходит? По мере ослабления мышц лица и гортани, а также дальнейшего снижения вентиляции легких человеку становится все сложнее говорить. Такое затруднение речи называется дизартрия.
Такое затруднение речи называется дизартрия.
Что можно сделать? Оценить проблему и подобрать техники ее решения поможет лечащий врач. Также рекомендуем проконсультироваться с физиотерапевтом, который посоветует оборудование или вспомогательные средства, в зависимости от того, на какие манипуляции способен человек с БАС. Средства для речи и общения (их еще называют «средствами альтернативной и вспомогательной коммуникации») включают как простые методики (жестикуляция, письмо, алфавитные таблицы и пр.), так и технически более сложные (с использованием компьютера).
Эмоциональная лабильность (псевдобульбарный эффект)
Что происходит? У некоторых людей, страдающих БАС, бывают приступы неконтролируемого смеха и/или плача, которые трудно сдержать. Данные реакции бывают не у всех болеющих, и они непроизвольны.
Что можно сделать? Для облегчения симптомов можно обратиться к лекарственной терапии. Подобные реакции могут вызывать некоторое беспокойство у окружающих, однако если они будут знать, что данные проявления являются частью симптоматики БАС, им будет легче с этим справиться.
Эмоциональные реакции
Что происходит? Часть больных БАС переживают целый спектр эмоциональных состояний, включая беспокойство, страх, гнев, печаль, депрессию и отрицание. Эти реакции нормальны.
Что можно сделать? Осознание своих эмоциональных состояний является первым шагом к решению проблем, связанных с переживаниями. Если данные состояния слишком ярко выражены и сохраняются достаточно долго, настоятельно рекомендуем обратиться за помощью к врачу. В отдельных случаях эффективна лекарственная терапия и/или психотерапия.
Нарушение высших психических функций
Что делать? Проблемы с памятью, обучением, подбором слов или снижением концентрации внимания известны как нарушение высших психических функций. По некоторым данным, эти состояния встречаются у 35% пациентов с БАС, но протекают довольно незаметно. Лишь у единиц они крайне выражены. В этом случае говорят о лобно-височной деменции, которая сопровождается выраженным нарушением когнитивных функций.
Что можно сделать? Необходимо участие многопрофильной команды специалистов, в том числе психологов и психиатров.
Что не затрагивает БАС?
Вкус, зрение, осязание, тактильные ощущения и слух.
Как правило, при БАС не происходит заметных изменений в перечисленных системах и органах чувств. Однако течение болезни у каждого человека индивидуальны. При наличии подозрений обязательно проконсультируйтесь со своим лечащим врачом.
В большинстве случаев упомянутые органы чувств не страдают при БАС, тем не менее, у некоторых болеющих встречаются изменения вкуса, гиперчувствительность кожи или проблемы с терморегуляцией.
Нарушений функций кишечника и недержание
Нарушения функций кишечника и мочевого пузыря обычно не встречаются при БАС, однако нарушения двигательной активности способствуют созданию дополнительных сложностей в пользовании туалетом. На фоне изменений питания, обезвоживания, беспокойства, лекарственной терапии или снижения подвижности может появиться запор. Стойкий запор может смениться диареей. Любые изменения функций мочевого пузыря и кишечника следует проверить, поскольку они могут быть симптомами других заболеваний.
Стойкий запор может смениться диареей. Любые изменения функций мочевого пузыря и кишечника следует проверить, поскольку они могут быть симптомами других заболеваний.
Сексуальная функция
БАС, как правило, не влияет на сексуальную функцию, однако у больного может измениться восприятие собственной сексуальности. Физические изменения могут наложить отпечаток на все этапы интимного процесса. Открытое обсуждение возникающих проблем с партнером и врачами поможет поддержанию интимных отношений.
Мышцы глаз
Движения глазных яблок у большинства людей с БАС сохранены. При поражении мышц шеи поможет использование соответствующей поддержки.
Сердечная мышца
БАС не затрагивает сердце напрямую.
Лечение БАС
На сегодняшний день не разработано способов победить само заболевание. Поэтому существующее лечение решает две задачи: продление жизни и улучшение ее качества. К первому направлению относятся применение препарата рилузол, дыхательная поддержка и обеспечение питания. Второе сфокусировано на минимизации избыточного слюнотечения, судорог и спастичности мышц, эмоциональной нестабильности, боли.
Второе сфокусировано на минимизации избыточного слюнотечения, судорог и спастичности мышц, эмоциональной нестабильности, боли.
Рилузол
Рилузол — это единственное зарегистрированное в США и Европе лекарственное средство для замедления течения БАС. В Российской Федерации препарат не зарегистрирован и поэтому официально недоступен больным БАС.
Рилузол помогает понизить количество глутамата (химического медиатора в центральной нервной системе), который высвобождается при передаче нервного импульса. Избыток глутамата, как показывают наблюдения, способен повредить нейроны головного и спинного мозга. Результаты клинических испытаний говорят, что у тех, кто принимал рилузол, длительность жизни увеличилась на два-три месяца по сравнению с теми, кто принимал плацебо.
Данные об эффективности препарата получены во время исследований, которые длились 18 месяцев. Достоверной информации об эффективности препарата на более отдаленных сроках болезни, к сожалению, нет. Кроме того, нужно помнить, что у препарата есть противопоказания к применению и ряд побочных эффектов.
Рилузол выпускается в виде таблеток и принимается дважды в день.
Маситиниб (масивет) при БАС
Информация о маситинибе, доступная в интернете, дает надежду на излечение многим людям с БАС. Поскольку препарат доступен в России, некоторые уже принимают его по собственному решению и под свою личную ответственность. Однако маситиниб в настоящее время не одобрен к применению у пациентов с БАС. Он применяется для лечения онкологических заболеваний у животных и именно для этих целей доступен в продаже.
Терапия нарушений дыхания
Для болеющих с проблемами дыхания существует ряд методов терапии и лекарственных препаратов. За рекомендациями по этому поводу следует обратиться к пульмонологу.
Как правило, существует два варианта действий:
- неинвазивная вентиляция легких (НИВЛ), при которой специальный аппарат нагнетает воздух в лицевую маску, которая помогает больному дышать самостоятельно;
- инвазивная вентиляция легких (трахеостомия, ИВЛ), при которой производится установка воздуховода через трахеостомическую канюлю.
Гастростомия
Питание через гастростому является самым предпочтительным методом для больных БАС. Это единственный способ кормить людей сколько угодно долго по времени, в нужном количестве и без дискомфорта для самого человека.
При проведении гастростомии в желудок через переднюю брюшную стенку вводят трубку для питания. Трубка компактная, толщиной с шариковую ручку и очень гибкая. Ее не видно под одеждой.
Есть два способа наложения гастростомической трубки: чрескожная эндоскопическая гастростомия (ЧЭГ) и рентгенологическая гастростомия (РГ). В нашей стране накоплен опыт установки гастростом методом ЧЭГ.
Комплементарная терапия
Методы комплементарной терапии облегчают симптомы и снижают уровень стресса у некоторых людей с БАС. Но следует помнить, что данные методы не являются лечением заболевания.
Комплементарная терапия не входит в понятие традиционной медицины, однако способствует повышению эффективности стандартного лечения.
К методам комплементарной терапии при БАС относятся массаж, иглоукалывание, ароматерапия и рефлексотерапия.
Нутриционная поддержка (обеспечение полноценного питания)
По мере развития заболевания мышцы человека, отвечающие за жевание и глотание, становятся медлительными, вялыми и слабыми. В результате процесс приема пищи может сильно растягиваться, человек начинает поперхиваться. Если глотание затруднено, то для уменьшения собственного дискомфорта больной часто начинает сокращать рацион. В свою очередь недостаток воды и пищи приводит к обезвоживанию, потере веса, снижению иммунитета.
Специальное лечебное питание способно восполнить недостаток калорий. В России можно купить питание трех основных производителей — Nutricia, Nestle и Fresenius. При уменьшении количества потребляемой пищи в результате снижения аппетита или нарушений глотания очень желательно ежедневно добавлять в рацион такие продукты. При определенных видах БАС могут быть ограничения на ту или иную форму питания, поэтому необходимо проконсультироваться с врачом-неврологом.
Своевременное обеспечение доступа пищи в организм путем установки назогастрального зонда или гастростомы позволяет кормить и поить человека, теряющего способность самостоятельно глотать по мере развития заболевания.
Антиоксиданты
Антиоксиданты — это класс питательных веществ, которые помогают организму предотвращать повреждения клеток свободными радикалами.
Считается, что люди, страдающие БАС, могут быть более восприимчивы к вредоносным эффектам свободных радикалов, и в настоящее время ведутся исследования, направленные на выявление полезного воздействия на организм добавок, богатых антиоксидантами.
Некоторые средства, содержащие антиоксиданты, которые уже прошли клинические испытания в целях выявления влияния на БАС, не доказали своей эффективности.
Альтернативное лечение
В настоящее время единственные средства, которые замедляют прогрессирование БАС, — это рилузол и эдаравон. Эффективность дорогостоящих препаратов невысокая, поэтому понятно, почему люди с БАС хотят попробовать другие способы терапии.
Что такое стволовые клетки?
Стволовые клетки — это клетки, которые еще не сформировались для того, чтобы выполнять конкретные функции. Они могут самообновляться и давать начало различным типам клеток таким, как, например, клетки крови, мышечные и нервные клетки.
Внимание СМИ и общий интерес к стволовым клеткам связаны с тем, что в будущем их, вероятно, можно будет использовать для восстановления или замены нормальных клеток, погибших в связи с каким-то заболеванием.
Стволовые клетки стали ценным инструментом для исследователей. Ученые интересуются ими в связи с возможностью получения мотонейронов в лабораторных условиях, что позволит изучить скрытые механизмы развития БАС.
Фасцикуляции мышц, дергаются мышцы по всему телу: причины и лечение
Статьи
Время чтения 10 мин
Shutterstock.com
Каждый человек хотя бы раз в жизни ловил себя на ощущении подергивания мышц. Чаще всего они кратковременные и не приносят дискомфорта. Если подергивания стали вас беспокоить, появляются очень часто — это может свидетельствовать о неврологическом заболевании. Если у вас есть жалобы на то, что дергаются мышцы по всему телу, причины в обязательном порядке должны быть установлены специалистом.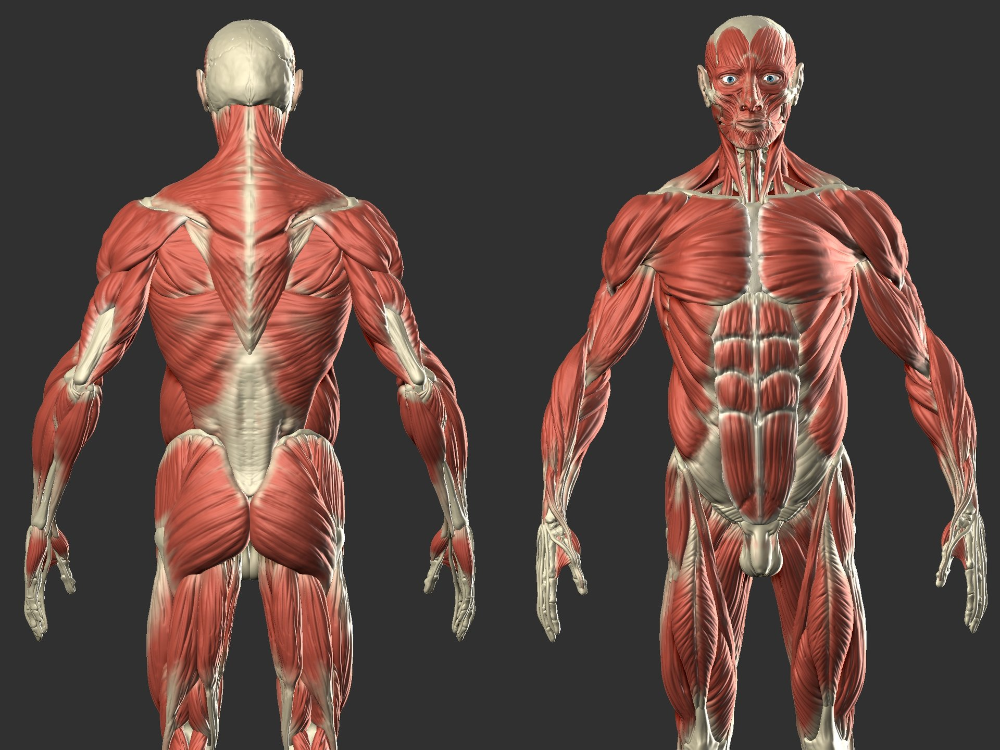
Непроизвольные сокращения отдельных пучков мышечных волокон называют фасцикуляциями. Причинами могут выступать не только патологические процессы, но и некоторые физиологические состояния.
В любом случае, самопроизвольное подергивание мышц должно быть правильно интерпретировано специалистом, чтобы не была упущена из вида важная неврологическая симптоматика.
Данная статья носит рекомендательный характер. Лечение назначает специалист после консультации.
Причины
Физиологических причин фасцикуляций не так уж и много. К ним можно отнести:
интенсивные физические нагрузки в виде подъема тяжестей и длительного бега
воздействия температурного фактора: при переохлаждении, обморожении или во время купания в холодном водоеме в жаркий день
общее переутомление организма на фоне длительного стресса или работы
фасцикуляции могут возникнуть даже при пробуждении или во время сна, в покое, когда мышцы расслаблены
Наиболее яркий пример доброкачественных и распространённых фасцикуляций — крампи. Это самопроизвольные подёргивания мышц ног, чаще — голеней.
Это самопроизвольные подёргивания мышц ног, чаще — голеней.
На патологических причинах фасцикуляций хотелось бы остановиться подробнее и разобрать каждую из них.
Интоксикация
К этой группе причин можно отнести длительное злоупотребление спиртными напитками, наркотиками, бесконтрольное применение психотропных препаратов, отравление тяжелыми металлами, такими как свинец и ртуть. Кроме того, подобную реакцию может спровоцировать длительное употребление напитков с высоким содержанием кофеина.
Нейроинфекции
Этиологическим фактором могут служить бактерии, грибы, вирусы или одновременное сочетание нескольких возбудителей, проникающих в нервную систему. Нейроинфекция может возникнуть первично, когда возбудитель изначально поражает структуры центральной нервной системы. Иногда же состояние возникает как осложнение хирургического лечения, черепно-мозговых травм и повреждений головного и спинного мозга. К конкретным примерам можно отнести энцефалиты, менингиты и миелиты.
 Инфекция может протекать остро или переходить в хроническую форму.
Инфекция может протекать остро или переходить в хроническую форму.Боковой амиотрофический склероз (БАС)
БАС — это серьезное заболевание центральной нервной системы, сопровождающееся слабостью, атрофией мышц, самопроизвольными подёргиваниями в них. Болезнь прогрессирует, приводит к инвалидности и смерти пациента. При этой патологии нервные клетки, контролирующие движения, постепенно отмирают, что и вызывает соответствующую симптоматику у пациента.
Нейромиотония
Это аутоиммунное нервно-мышечное заболевание, в основе которого лежит нарушение транспорта ионов калия через мембрану нервных волокон. Проявляется постоянными мышечными подёргиваниями по всему телу.
При этой патологии фасцикуляции не проходят и во сне: мышцы дёргаются на протяжении всего дня и ночи. Характерно отсроченное расслабление мышц после напряжения: например, невозможно сразу разогнуть сжатые в кулак пальцы. Нейромиотония относится к тяжелым заболеваниям гипервозбудимости периферических нервов.
Поражение спинного мозга
При локализации патологического процесса в передних отделах спинного мозга могут отмечаться подёргивания мышц в зоне, которую иннервирует этот сегмент. Такое встречается при спинальных инсультах, травмах, опухолях. Если патологический очаг располагается в шейном отделе спинного мозга, подёргиваются мышцы шеи и рук. Если проблема в поясничном отделе — фасцикуляции локализованы в мышцах ног.
Заболевания внутренних органов
Часто причиной фасцикуляций могут выступать заболевания щитовидной, паращитовидных желез, почек.
Симптомы
Сами по себе фасцикуляции нельзя считать признаком заболевания. Патологические подергивания мышц часто сочетаются с другими симптомами. Пациента также могут беспокоить боли, скованность конечностей, мышечные подергивания по всему телу, общая выраженная слабость, повышенная тревожность, нарушение сна, снижение физической активности, головные боли.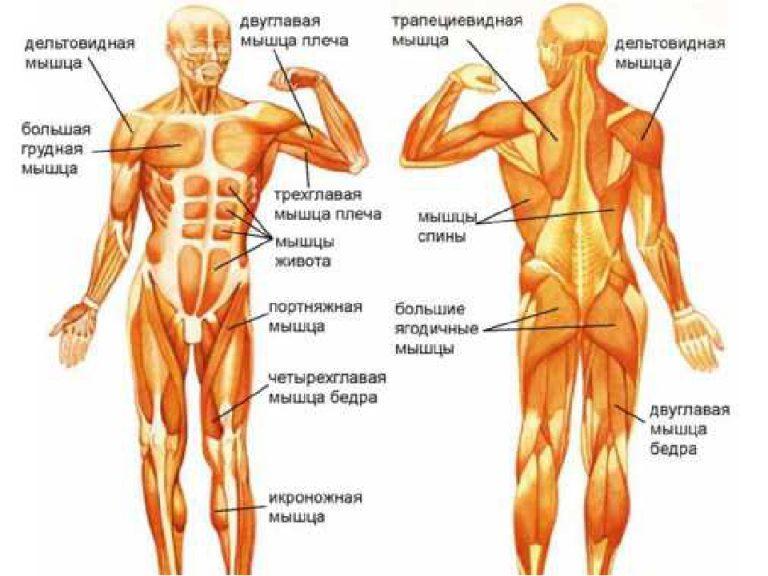
Только комплексная оценка состояния пациента позволит установить верный диагноз и ответить на вопрос: что делать, если дергается мышца.
К какому врачу обратиться
С жалобами на фасцикуляции пациент должен обратиться к неврологу. Если потребуется консультация другого узкого специалиста, невролог сориентирует вас, кому нужно показаться. В Клинике Temed принимают неврологи с большим опытом работы. Наши специалисты проведут тщательную диагностику, чтобы точно выявить причину подергиваний.
Запишитесь на консультацию невролога
Прием длится 60 минут, включает в себя диагностику, анализ вашего МРТ и составление плана лечения, проходит как в очном формате, так и онлайн.
Диагностика
Если пациент обратился в клинику с жалобами, например, на фасцикуляции мышц ног, в первую очередь врач уточняет информацию о сопутствующих симптомах, хронических и наследственных заболеваниях, а также принимаемых препаратах. Затем проводит визуальный и неврологический осмотр. Уже на этом этапе врач способен определить, требуется ли пациенту консультация другого специалиста. При необходимости он может направить, например, к психиатру. Так как регулярное воздействие психоэмоционального фактора на человека может послужить пусковым механизмом к мышечным спазмам.
Затем проводит визуальный и неврологический осмотр. Уже на этом этапе врач способен определить, требуется ли пациенту консультация другого специалиста. При необходимости он может направить, например, к психиатру. Так как регулярное воздействие психоэмоционального фактора на человека может послужить пусковым механизмом к мышечным спазмам.
На этапе неврологического осмотра врач также выявляет нарушения чувствительности, оценивает сухожильные рефлексы, мышечный тонус и мышечную силу.
Собранные данные помогают установить уровень поражения нервной системы. Эпизодический характер фасцикуляций не всегда дает возможность увидеть их непосредственно во время врачебного осмотра. Но при некоторых заболеваниях подёргивания можно спровоцировать ударом молоточка по мышцам.
Следующий этап обследования — лабораторная диагностика. Речь идет об общем клиническом анализе крови с развернутой лейкоцитарной формулой и биохимическом анализе крови с определением уровня глюкозы, креатинкиназы, общего белка, С-реактивного белка. Иногда нужно оценить уровень электролитов крови: калия, магния, натрия и кальция.
Иногда нужно оценить уровень электролитов крови: калия, магния, натрия и кальция.
Из методов инструментальной диагностики может понадобиться:
- Электронейромиография. Это методика, позволяющая оценить работу мышц, а также определить проводимость импульса по двигательным и чувствительным волокнам нервов
- МРТ. К этому методу обследования прибегают, чтобы исключить органическую патологию: опухоли головного или спинного мозга, бокового амиотрофического склероза, нейроинфекции
- Биопсия мышц. При подозрении на патологию мышцы может потребоваться её биопсия — взятие кусочка для гистологического исследования
Дергается мышца: как остановить
Лечение мышечных подёргиваний напрямую зависит от их причины. Некоторые заболевания не поддаются излечению, в этом случае назначают препараты для снятия симптомов. Из медикаментов врач может рекомендовать:
Миорелаксанты.
 Эту группу препаратов используют, чтобы устранить мышечное напряжение, которое очень часто сопровождает фасцикуляции
Эту группу препаратов используют, чтобы устранить мышечное напряжение, которое очень часто сопровождает фасцикуляцииНестероидные противовоспалительные препараты (НПВП). Выраженные мышечные сокращения или, к примеру, фасцикуляции при остеохондрозе часто сопровождаются болевым синдромом. Для уменьшения боли назначают НПВП. Это могут быть таблетированные формы, мази, гели, внутримышечные инъекции
Противосудорожные препараты. Могут быть эффективны при выраженных мышечных спазмах
Седативные препараты и антидепрессанты. Их назначает психиатр или психотерапевт при тревожно-депрессивных состояниях
Ботулинотерапия. Этот метод лечения давно вышел за рамки эстетической медицины. Ботулотоксин вводят, если нет терапевтического эффекта, в случае высокого мышечного тонуса и при частых выраженных фасцикуляциях. Также он является препаратом выбора при лицевом гемиспазме
Из немедикаментозных методов при мышечных подёргиваниях могут быть рекомендованы:
массаж мышц для их расслабления и улучшения подвижности конечностей
иглорефлексотерапия — это введение специальных стерильных игл в биологически активные точки для снятия боли и расслабления мышц
лечебная физкультура для расслабления и растяжения мышц и профилактики рецидива фасцикуляций
В Клинике Temed работают высококвалифицированные неврологи, сторонники доказательной медицины. Наши специалисты применяют разнообразные методы консервативного лечения. Запишитесь на консультацию, и наши врачи подберут для вас правильное эффективное лечение.
Наши специалисты применяют разнообразные методы консервативного лечения. Запишитесь на консультацию, и наши врачи подберут для вас правильное эффективное лечение.
Профилактика
Профилактика фасцикуляций включает комплекс мероприятий, направленных на улучшение работы опорно-двигательного аппарата пациента, растяжку и укрепление мышечного корсета. Важно вовремя лечить острые заболевания и предотвращать появление и обострение хронических заболеваний, которые приводят к спонтанному сокращению мышечных волокон.
Рекомендуется вести активный образ жизни. Физические нагрузки должны быть дозированными и чередоваться с периодами отдыха. Если в течение дня вы мало двигаетесь, рекомендуется добавить в свою жизнь немного спорта. Полезны кардионагрузки в виде ходьбы или бега. Старайтесь придерживаться простого правила «в течение дня — минимум 30 минут ходьбы».
Не забывайте о питании. Оно должно быть разнообразным и сбалансированным по витаминам и микроэлементам.
Избегайте резких движений, подъемов тяжестей и переохлаждений. Если обнаружили у себя симптомы, позаботьтесь о том, чтобы вас осмотрел специалист. Ранняя диагностика заболеваний помогает облегчить лечение.
Последствия компрессионного перелома позвоночника в поясничном отделе
Чтобы говорить о последствиях фасцикуляций, нужно брать во внимание их этиологический фактор. Среди заболеваний, проявлением которых являются мышечные подёргивания, есть те, которые приводят к инвалидности и даже смерти. Например, боковой амиотрофический склероз, спинальный инсульт, последствия травмы спинного и головного мозга.
Поэтому, если у вас есть жалобы на то, что дергаются мышцы по всему телу, причины в обязательном порядке должны быть установлены специалистом. В некоторых случаях пациенту будет достаточно изменить образ жизни, добавив спорт, сбалансированное питание и полноценный отдых. Иногда требуется назначение симптоматических препаратов.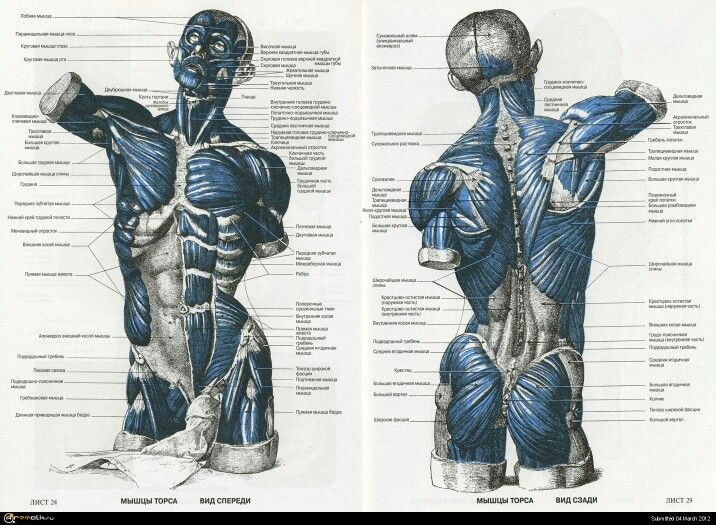 Но очень важно не пропустить серьезное заболевание, одним из проявлений которого стали фасцикуляции.
Но очень важно не пропустить серьезное заболевание, одним из проявлений которого стали фасцикуляции.
Список источников:
- Боковой амиотрофический склероз: клиническая гетерогенность и подходы к классификации И.С. Бакулин, И.В. Закройщикова, Н.А. Супонева, М.Н. Захарова ФГБНУ «Научный центр неврологии»; Россия, 125367 Москва
- Синдром доброякісних фасцикуляцій (клінічні спостереження, огляд літератури), Нікіфорова О.С., Саник О.В., Дельва М.Ю. Українська медична стоматологічна академія, м. Полтава, Україна
- Болезненный мышечный спазм: диагностика и патогенетическая терапия, О.В. Воробьева, д.м.н., профессор, Первый Московский государственный медицинский университет им. И.М. Сеченова Минздрава России
Воспользуйтесь чатом на сайте, чтобы получить ответ в течение 5 минут. Выберите удобный для вас канал связи для общения с оператором.
Поделиться в соцсетях:
Полимиозит | Johns Hopkins Medicine
Что такое полимиозит?
Полимиозит — это заболевание, вызывающее раздражение и воспаление мышц. мышцы со временем начинают разрушаться и становятся слабыми. Состояние может повлиять на мышцы по всему телу. Это может затруднить даже простые движения. Полимиозит – это заболевание в группе заболеваний, называемых воспалительными миопатиями.
Что вызывает полимиозит?
Точная причина полимиозита неизвестна. Чаще всего это происходит у людей в возрасте от 31 до 60 лет. Это редко встречается у людей моложе 18 лет. Эксперты считают, что полимиозит может быть связан или вызван вирусом или аутоиммунной реакцией. Аутоиммунная реакция – это когда организм атакует собственные ткани. В некоторых случаях лекарство может вызвать аллергическую реакцию, вызывающую раздражение и повреждение мышц. Но в большинстве случаев медицинские работники не могут найти точную причину заболевания.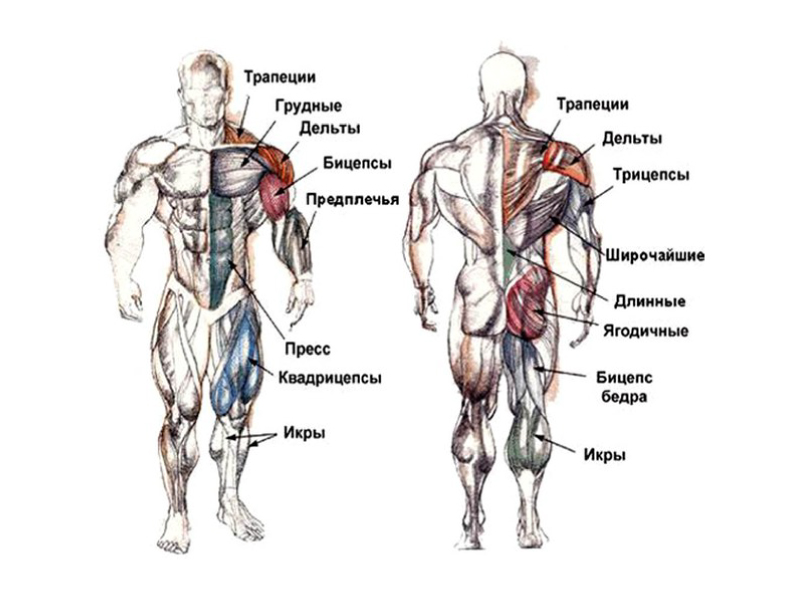
Каковы симптомы полимиозита?
состояние влияет на мышцы всего тела и может повлиять на способность бегать, ходить или поднимать предметы. Это также может повлиять на мышцы, которые позволяют вам есть и дышать. мышцы, расположенные ближе всего к центру тела, как правило, поражаются чаще всего.
Общие симптомы полимиозита включают:
- Боль и ригидность мышц
- Мышцы слабость, особенно в животе (животе), плечах, плечах и бедрах
- Боль и скованность в суставах
- Проблемы с дыханием
- Проблемы с глотанием
- Нерегулярный сердечный ритм, если воспаляется сердечная мышца
Полимиозит может затруднить выполнение повседневных дел. Вы можете заметить, что вам трудно подниматься по лестнице, поднимать руки или вставать со стула. По мере усиления воспаления по всему телу боль и слабость могут затронуть лодыжки, запястья и предплечья.
Потеря веса и неправильное питание могут стать проблемой, если мышечная слабость приводит к проблемам с приемом пищи и глотанием.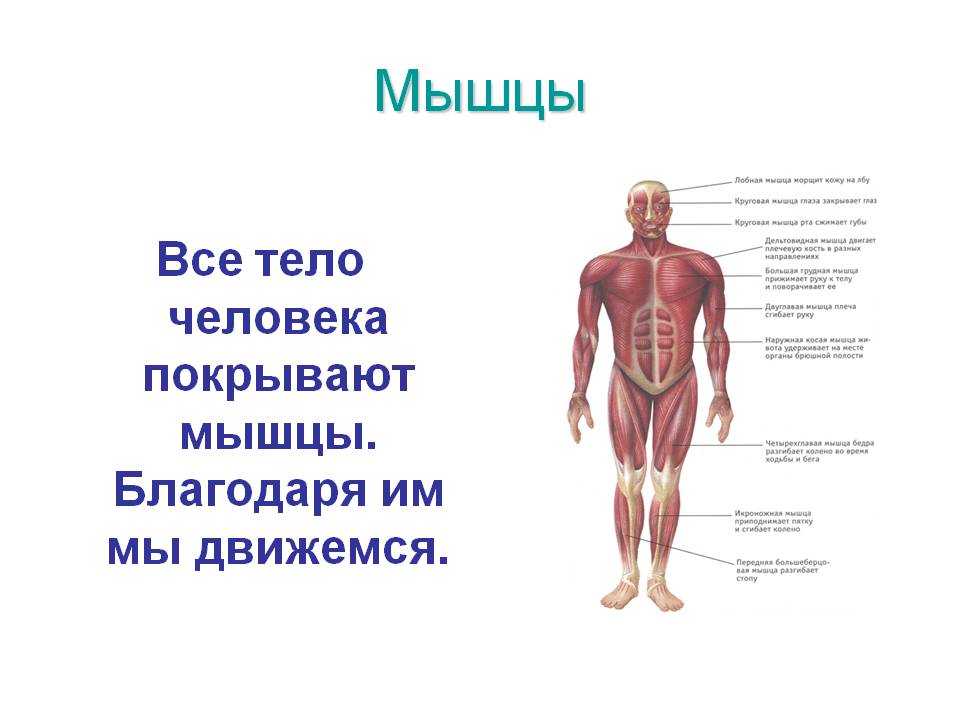
Как диагностируется полимиозит?
Процесс начинается с истории болезни и медицинского осмотра. Экзамен будет включать просмотр насколько сильны ваши мышцы. Вам могут понадобиться анализы, такие как:
- Анализы крови. Это делается для выявления признаков воспаления мышц. Они также проверяют наличие аномальных белков, образующихся при аутоиммунных заболеваниях.
- Электромиелограмма (ЭМГ). Это может быть сделано для обнаружения аномальной электрической активности в пораженных мышцах.
- МРТ. В этом тесте используются большие магниты и компьютер для выявления воспалений в организме.
- Мышцы биопсия. Взяты крошечные кусочки ткани для исследования под микроскопом.
Как лечится полимиозит?
Лечение будет зависеть от ваших симптомов, вашего возраста и общего состояния здоровья. Это также будет
зависит от тяжести состояния. Лекарства от полимиозита нет, но
симптомы можно контролировать. Вам может понадобиться более одного вида лечения. И ваш
лечения может потребоваться изменить с течением времени. В тяжелых случаях некоторые методы лечения не работают
также. Процедуры включают:
Лекарства от полимиозита нет, но
симптомы можно контролировать. Вам может понадобиться более одного вида лечения. И ваш
лечения может потребоваться изменить с течением времени. В тяжелых случаях некоторые методы лечения не работают
также. Процедуры включают:
- Противовоспалительные препараты.
- Иммунодепрессанты. Это лекарства, которые блокируют или замедляют иммунная система вашего организма.
- Физический
терапия. Сюда входят специальные упражнения, помогающие растянуть и укрепить
мышцы.
 Это может помочь предотвратить сокращение мышц.
Это может помочь предотвратить сокращение мышц. - Тепловая терапия и отдыхать. Они могут облегчить мышечные симптомы.
- Подтяжки или другие специальные приспособления. Они могут помочь поддержать мышцы и помочь с движением.
Поговорите со своими поставщиками медицинских услуг о рисках, преимуществах и возможных побочных эффектах всех лекарств.
Каковы осложнения полимиозита?
Если
полимиозит не лечится, он может привести к тяжелым осложнениям. По мере того, как мышцы становятся
слабее, вы можете часто падать и быть ограниченным в своей повседневной деятельности. Если мышцы в
поражены пищеварительный тракт и грудная клетка, могут возникнуть проблемы с дыханием
(дыхательная недостаточность), недоедание и потеря веса. Полимиозит, который лечится, но
не может хорошо управляться может привести к тяжелой инвалидности. Это включает неспособность глотать
или дышать без посторонней помощи.
Можно ли предотвратить полимиозит?
Неизвестно, как предотвратить полимиозит, поскольку точная причина неизвестна. В В некоторых случаях, когда виноваты лекарства, прекращение приема этих лекарств может предотвратить будущее эпизоды состояния. Не прекращайте принимать лекарства без разрешения врача. одобрение.
Когда мне следует позвонить своему лечащему врачу?
Если ваши симптомы ухудшаются или вы заметили новые симптомы, позвоните своему лечащему врачу. Если у вас проблемы с дыханием или вы не можете нормально глотать, вам может понадобиться неотложная медицинская помощь помощь.
Ключевые моменты
- Полимиозит вызывает раздражение и воспаление мышц. Мышцы начинают ослабевать. Это может затруднить даже простые движения.
- Заболевание может повлиять на глотание и дыхание.
- Хотя полимиозит нельзя вылечить, с симптомами полимиозита можно справиться.

Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Знайте причину своего визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит вам ваш врач.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знайте, почему прописано новое лекарство или лечение и как оно вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше заболевание другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель визита.

- Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Мышечные боли Информация | Гора Синай
Боль в мышцах; Миалгия; Боль — мышцы
Мышечные боли и боли являются обычным явлением и могут затрагивать более одной мышцы. Мышечная боль также может затрагивать связки, сухожилия и фасции. Фасции – это мягкие ткани, соединяющие мышцы, кости и органы.
Боль в мышцах чаще всего связана с напряжением, перенапряжением или повреждением мышц в результате упражнений или тяжелой физической работы. Мышечные боли и боли распространены и могут затрагивать более одной мышцы одновременно. Мышечная боль может также затрагивать мягкие ткани, окружающие мышцы. Эти структуры, которые часто называют соединительными тканями, включают связки, сухожилия и фасции (толстые тяжи сухожилий).
Мышечная боль может также затрагивать мягкие ткани, окружающие мышцы. Эти структуры, которые часто называют соединительными тканями, включают связки, сухожилия и фасции (толстые тяжи сухожилий).
Мышечная атрофия — это уменьшение размера и истощение мышечной ткани. Мышцы, которые теряют иннервацию, могут атрофироваться и просто чахнуть.
Соображения
Боль в мышцах чаще всего связана с напряжением, перенапряжением или повреждением мышц в результате упражнений или тяжелой физической работы. Боль, как правило, затрагивает определенные мышцы и начинается во время или сразу после активности. Часто очевидно, какая деятельность вызывает боль.
Мышечная боль также может быть признаком состояния, затрагивающего весь организм. Например, некоторые инфекции (включая грипп) и заболевания, поражающие соединительные ткани по всему телу (например, волчанка), могут вызывать мышечную боль.
Одной из частых причин мышечных болей и болей является фибромиалгия, состояние, которое вызывает болезненность в мышцах и окружающих мягких тканях, проблемы со сном, усталость и головные боли.
Причины
Наиболее частыми причинами болей в мышцах являются:- Травмы или травмы, включая растяжения и деформации
- Чрезмерное использование мышц, в том числе чрезмерное использование мышц, слишком рано перед разминкой или слишком часто
- Напряжение или стресс
Мышечная боль также может быть вызвана:
- Определенными лекарствами, включая ингибиторы АПФ для снижения кровяного давления, кокаин и статины для снижения уровня холестерина0018
- Фибромиалгия
- Инфекции, включая грипп, болезнь Лайма, малярию, мышечный абсцесс, полиомиелит, пятнистую лихорадку Скалистых гор, трихинеллез (аскариды)
- Волчанка
- Ревматическая полимиалгия
- Полимиозит
- Рабдомиолиз
Уход на дому
При мышечной боли, вызванной чрезмерной нагрузкой или травмой, дайте пораженной части тела покой и примите ацетаминофен или ибупрофен. Прикладывайте лед в течение первых 24–72 часов после травмы, чтобы уменьшить боль и воспаление. После этого тепло часто кажется более успокаивающим.
Прикладывайте лед в течение первых 24–72 часов после травмы, чтобы уменьшить боль и воспаление. После этого тепло часто кажется более успокаивающим.
Мышечные боли от чрезмерной нагрузки и фибромиалгии часто хорошо реагируют на массаж. Полезны также легкие упражнения на растяжку после длительного периода отдыха.
Регулярные физические упражнения помогут восстановить мышечный тонус. Ходьба, езда на велосипеде и плавание — хорошие аэробные упражнения. Физиотерапевт может научить вас растяжке, тонизированию и аэробным упражнениям, которые помогут вам чувствовать себя лучше и избавиться от боли. Начинайте медленно и постепенно увеличивайте количество тренировок. Избегайте интенсивной аэробной активности и поднятия тяжестей при травмах или при болях.
Обязательно высыпайтесь и постарайтесь уменьшить стресс. Йога и медитация — отличные способы помочь вам уснуть и расслабиться.
Если домашние меры не помогают, ваш лечащий врач может назначить лекарство или физиотерапию. Возможно, вам придется обратиться в специализированную клинику боли.
Возможно, вам придется обратиться в специализированную клинику боли.
Если ваши мышечные боли вызваны определенным заболеванием, делайте то, что ваш лечащий врач сказал вам для лечения основного заболевания.
Эти шаги могут помочь снизить риск появления мышечных болей:
- Растяжка до и после тренировки.
- Разминка перед тренировкой и заминка после нее.
- Пейте много жидкости до, во время и после тренировки.
- Если вы работаете в одном и том же положении большую часть дня (например, сидите за компьютером), растягивайтесь как минимум каждый час.
Когда обращаться к медицинскому работнику
Обратитесь к своему врачу, если:
- Боль в мышцах длится более 3 дней.
- У вас сильная необъяснимая боль.
- У вас есть какие-либо признаки инфекции, такие как отек или покраснение вокруг нежной мышцы.
- У вас плохое кровообращение в той области, где у вас болят мышцы (например, в ногах).
- У вас укус клеща или сыпь.
- Ваша мышечная боль связана с началом или изменением дозы лекарства, такого как статин.
Позвоните по номеру 911 или в местный номер службы экстренной помощи, если:
- У вас резкое увеличение веса, задержка воды или мочеиспускание реже, чем обычно.
- У вас одышка или затрудненное глотание.
- У вас мышечная слабость или вы не можете пошевелить какой-либо частью тела.
- У вас рвота, ригидность затылочных мышц или высокая температура.
Чего ожидать в вашем кабинете Посетите
Ваш врач проведет медицинский осмотр и задаст вопросы о вашей мышечной боли, например:
- Когда она началась? Как долго это длится?
- Где именно? Это во всем или только в какой-то конкретной области?
- Он всегда находится в одном и том же месте?
- Что делает его лучше или хуже?
- Возникают ли одновременно с этим другие симптомы, такие как боль в суставах, лихорадка, рвота, слабость, недомогание (общее ощущение дискомфорта или слабости) или трудности с использованием пораженной мышцы?
- Есть ли закономерность в мышечных болях?
- Принимали ли Вы какие-либо новые лекарства в последнее время?
Анализы, которые могут быть выполнены, включают:
- Общий анализ крови (CBC)
- Другие анализы крови для определения мышечных ферментов (креатинкиназа) и, возможно, тест на болезнь Лайма или заболевание соединительной ткани
Лучшая ТМ, Асплунд, Калифорния.

