Боль в локтевом суставе — Общие сведения, Причины возникновения. Новосибирск
Локтевой сустав образуется сочленением плечевой, лучевой и локтевой кости. Суставные поверхности костей покрыты гиалиновым хрящом, способствующим мягким и плавным движениям в суставе. Локтевой сустав относится к сложным, так как в его полости можно выделить три более мелких суставчика:
-
лучелоктевой;
-
плечелоктевой; -
плечелучевой.
Диагностика различных заболеваний локтевого сустава обычно не вызывает у специалистов трудностей. Это связано с тем, что локтевой сустав хорошо доступен для проведения осмотра и различных диагностических процедур. Боль в локтевом суставе может возникать по многим причинам.
Тщательное клиническое исследование для подтверждения диагноза может дополняться разнообразными функциональными тестами. Особое внимание следует обратить на положение локтя. При выпоте в сустав, утолщении синовиальной оболочки и дегенеративных болезнях суставов, рука будет слегка согнута в локтевом суставе.
При выпоте в сустав, утолщении синовиальной оболочки и дегенеративных болезнях суставов, рука будет слегка согнута в локтевом суставе.
Среди причины, вызывающих боли в локтевом суставе могут быть:
Вышеуказанные заболевания являются самыми распространёнными причинами боли в локтевом суставе. Однако компрессионные синдромы, такие как локтевой туннельный синдром, могут также возникать в локтевом суставе.
Одной из наиболее частых причин боли в локтевом суставе является латеральный эпикондилит или «локоть теннисиста». Реже развивается медиальный эпикондилит. Кроме локальной болезненности при пальпации, к типичным признакам относится возникновение боли в соответствующем участке локтя при пассивных движениях. Специфические тесты помогают отличить симптомы патологии надмыщелка от симптомов, связанных с другими заболеваниями.
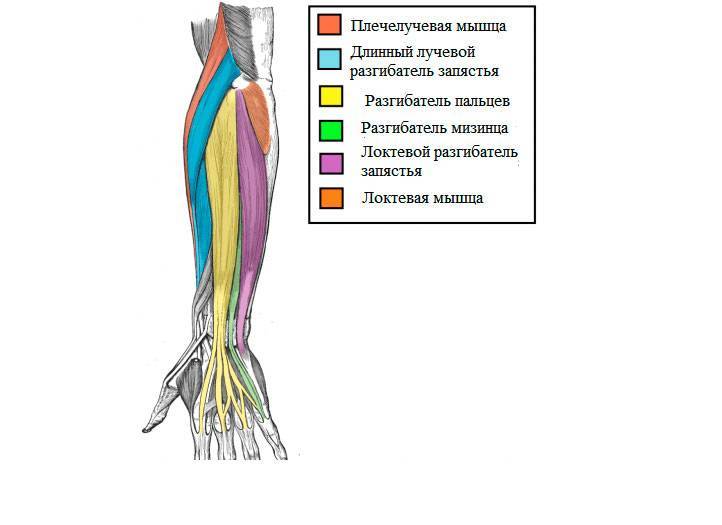
Наружный и внутренний эпикондилитК латеральному надмыщелку плечевой кости прикрепляются мышцы, участвующие в разгибании кисти, длинный и короткий лучевые разгибатели запястья (мышцы сжатого кулака) и плече-лучевая мышца. Воспаление сухожилий этих мышц в месте прикрепления их к кости носит название латерального эпикондилита. Мышцы являются слабыми сгибателями предплечья, поэтому при их поражении функция локтевого сустава практически не страдает.
Воспаление сухожилий этих мышц в месте прикрепления их к кости носит название латерального эпикондилита. Мышцы являются слабыми сгибателями предплечья, поэтому при их поражении функция локтевого сустава практически не страдает.
Этой патологией, как правило, страдают люди старше 35 лет. Появлению боли в локтевом суставе предшествует необычная нагрузка: работа на садовом участке, занятия спортом после большого перерыва. Пациент точно указывает место наибольшей болезненности, соответствующее наружному надмыщелку плечевой кости. Возможна иррадиация боли вниз по наружной поверхности предплечья до кисти. Боль легко воспроизвести при сопротивлении активному разгибанию в лучезапястном суставе.
При внутреннем эпикондилите поражаются сухожилия мышц, прикрепляющихся к медиальному надмыщелку — круглый пронатор, локтевой и лучевой сгибатели кисти, длинная ладонная мышца. Медиальный эпикондилит встречается реже наружного. Определяется пальпаторная болезненность в месте прикрепления мышц. Возможна иррадиация боли по локтевой поверхности предплечья до кисти.
Возможна иррадиация боли по локтевой поверхности предплечья до кисти.
Поражения одного локтевого сустава часто наблюдается при гемофилии и нейротрофической артропатии Шарко. Моноартрит локтевого сустава, также как и деформирующий артроз встречаются редко.
Причиной возникновения «суставных блокад» может являться рассекающий остеохондрит эпифиза плечевой кости или синовиальный хондроматоз. Ограничение подвижности локтевого сустава, при отсутствии видимых изменений, может быть вызвано диффузным фасциитом. При этой патологии кожа на внутренней поверхности предплечий и плеч становится похожей на апельсиновую корку, ее невозможно собрать в складку, а под ней прощупывается абсолютно безболезненное уплотнение.
Боли в локтевом суставе могут носить и отраженный характер. Ее причиной может быть ущемление нервных корешков при остеохондрозе позвоночника или межпозвоночных грыжах. При этой патологии отмечается нарушение сгибания в локтевом суставе, расстройства кожной чувствительности по поверхности предплечья, возможно развитие атрофии двуглавой мышцы.
При этой патологии отмечается нарушение сгибания в локтевом суставе, расстройства кожной чувствительности по поверхности предплечья, возможно развитие атрофии двуглавой мышцы.
Травмы локтевого сутава также являються важной причиной боли, чаще всего они наблюдаются как задние вывихи локтевого сустава, реже это передние и боковые вывихи Механизм травмы: падение на кисть руки, спортивная, производственная, автомобильные травмы.
При заднем вывихе локтевой сустав деформирован, предплечье укорочено, виден выступающий локтевой отросток. Беспокоит сильная боль, движения в суставе резко ограничены. При попытке разгибания в суставе определяется пружинистое сопротивление.
При переднем вывихе предплечье удлинено по сравнению со здоровой конечностью, в области локтевого отростка определяется западение. При боковых вывихах предплечье смещено кнутри или кнаружи. При передних и боковых вывихах нередко имеется повреждение локтевого или срединного нерва с потерей чувствительности на кисти.
Во время разрыва сухожилий чаще всего страдает двуглавая мышца плеча, иногда могут отрываться сухожилия нескольких мышц. В этом случае нарушается функция активных движений верхней конечности, снижается сила сгибания в локтевом суставе, возникает асимметрия формы мышц по сравнению с неповрежденной конечностью, отмечается отек и боль. Поможет при болях в локтевом суставе травматолог, ревматолог, невролог. Важно провести правильное обследование, в первю очередь ренген. Ослабить боль во время лечения помогут обезбаливающие средства, назначенные доктором по рецепту.
Миалгия плеча — Клиника Спина Здорова
Что такое миалгия?
Миалгия (с греч. myo – мышца; algos — боль)— это болевой синдром, локализованный в мышечной ткани, который сопровождается острой, тупой или ноющей болью как в напряженном, так и в расслабленном состоянии мышцы. Чаще всего эти болевые ощущения возникают как следствие гипертонуса (спазма) мышечных волокон. Боль является одной из самых частых причин обращения к врачу, и среди них миалгия занимает одну из лидирующих позиций.
Крайне важно вовремя обратиться к специалисту и начать грамотную терапию, в противном случае миалгия может из острой формы перейти в хроническую, что потребует более длительного и комплексного лечения.
Миалгия может быть как самостоятельным заболеванием, например, при физическом переутомлении мышц, так и проявлением какого-либо заболевания, например, при патологии плечевого сустава. Часто бывает сложно установить, что является причиной боли: боль суставного происхождения либо боль, связанная с патологией связок и сухожилий или непосредственно самой мышцы.
В практике врача довольно часто встречаются сочетанные состояния, когда наблюдается та или иная патология плечевого сустава, например артроз, на фоне которого происходит рефлекторное сокращение мышц, окружающих этот сустав. При этом патология сустава может быть травматической природы либо являться следствием системного воспалительного заболевания (ревматологические заболевания). Но, что в первом, что во втором случаях изменения в суставе будут сопровождаться локальными воспалительными реакциями, при которых происходит высвобождение провоспалительных биологически активных субстанций (серотонин, брадикинин, простагландин Е2 и др. ), что само по себе способствует формированию спазма и боли в мышцах, окружающих воспаленный сустав. Косвенным признаком, по которому можно предположить, что боль исходит от мышцы, а не от сустава, является усиление или появление боли при нагрузке на мышцу, но этот тест обладает крайне низкой специфичностью, чтобы однозначно утверждать о наличии причины именно в мышце.
), что само по себе способствует формированию спазма и боли в мышцах, окружающих воспаленный сустав. Косвенным признаком, по которому можно предположить, что боль исходит от мышцы, а не от сустава, является усиление или появление боли при нагрузке на мышцу, но этот тест обладает крайне низкой специфичностью, чтобы однозначно утверждать о наличии причины именно в мышце.
Также боль в области плеча может быть при воспалении в месте прикрепления вязки или сухожилия мышцы к кости, такое состояние называется энтезопатия. Часто наблюдается при длительном укорочении мышцы, длительной силовой нагрузке на эту мышцу, при этом связка или сухожилие мышцы в месте прикрепления начинает отслаивать участок надкостницы от кости, вызывая воспалительную реакцию. Кроме того, тупая травма мышцы, подлежащей кости и надкостницы способны вызывать рефлекторный локальный спазм.
Все вышеописанные ситуации, в большинстве случаев будут протекать с формированием миофасциального синдрома, который характеризуется возникновением плотных тяжей в толще мышцы, болевым синдромом, а в ряде случаев возможны чувствительные нарушения: онемение, ощущение ползания мурашек. Боль может быть локальной, а может носить отражённый характер.
Боль может быть локальной, а может носить отражённый характер.
Миалгия плеча симптомы
Боль при миалгии плеча, в частности при наличии миофасциального болевого синдрома, часто описывается пациентами как ноющая, тупая, стягивающая, сверлящая боль, которая может усилиться при нагрузке на эту мышцу, а у ряда пациентов может проявляться во сне, когда при определенной позе происходит воздействие на триггерную точку в мышце. Триггерная точка — это уплотнение волокон мышцы, которое при пальпации ощущается как плотный мышечный тяж либо как плотное округлое образование и сопровождается резкой болезненностью. Боль может проявляться в конкретной точке (локализацию можно указать пальцем), а может быть отраженной, в этом случае у триггерных точек, находящихся в разных мышцах, имеются определенные зоны, куда может распространяться боль.
Нередко миалгия в области плеча сопровождается функциональным ограничением активных движений в конечности, например, пациенту больно отвести руку в сторону свыше определенного градуса.
Мышцы, наиболее часто проявляющиеся локальной или отраженной болью в области плеча.
Лестничная мышца. Передняя лестничная мышца хоть и относится к мышцам шеи, но боль от расположенной в ней триггерной точки распространяется на верхнюю конечность. При этом отмечаются характерные пути распространения: по передней и задней поверхности надплечья, верхнему медиальному краю лопатки, наружной поверхности плеча и предплечья, на большой и указательный пальцы.
На рисунке зоны наиболее интенсивной боли отмечены красным цветом. Спазм этих мышц может приводить к ощущению скованности и ограничению движений в шейном отделе. Причиной напряжения лестных мышц может служить, например, ношение тяжёлых сумок в руках, длительный кашель, патология лёгких, требующая включения вспомогательной дыхательной мускулатуры (хроническая обструктивная болезнь легких, бронхиальная астма).
Между передней и средней лестничными мышцами проходит сосудисто-нервный пучок, и спазм этих мышц способствует ущемлению пучка, что будет проявляться в виде онемения, ощущения покалывания, которое наиболее выражено в кисти, особенно после физической работы этой рукой. Данная патология называется синдром лестничной мышцы или скаленус синдром.
Данная патология называется синдром лестничной мышцы или скаленус синдром.
Большая и малая грудные мышцы. Локализация триггерной точки в ключичной части большой грудной мышцы и малой грудной мышцы проявляются схожей симптоматикой, а именно: отражённая боль локализуется по передней поверхности плечевого сустава (на рисунке красным цветом обозначена зона наибольшей интенсивности боли). Активные движения, вызывающие напряжение или растяжение этих мышц, особенно при поднятии тяжести вперёд на вытянутой руке, способны усиливать боль, также во сне в позе на животе возможно воздействие на триггерные точки, что приводит к возникновению или усилению боли и частым пробуждениям. Может отмечаться ограничение движения отведение руки в сторону.
При локализации триггерных точек в левой большой грудной мышце боли могут имитировать приступы стенокардии, ощущение сжатия в груди.
При выраженном гипертонусе этой мышцы часто происходить ущемление латерального ствола плечевого сплетения и подмышечной артерии, что проявляется нарушением чувствительности по внутренней поверхности плеча, предплечья, в безымянном пальце и мизинце.
Одной из главных причин возникновения миофасциального синдрома в этих мышцах является неправильная осанка: сутулая спина, при которой плечи уходят вперёд, что приводит к укорочению грудных мышц.
Подостная мышца. При миофасциальном синдроме подостной мышцы боль локализуется в передней, боковой и задней поверхности области плечевого сустава, может опускаться по передней поверхности плеча. Боль часто характеризуется как глубинная, по ощущениям- внутри сустава (на рисунке красным цветом обозначены места с наиболее интенсивной болью). Пациенты отмечают трудности при обслуживании задней полусферы тела: трудно помыть спину, застегнуть замок бюстгальтера; попытки причесаться или почистить зубы вызывают резкую болезненность в плече.
Клювовидно-плечевая мышца. Отражённая боль при наличии триггерных точек в этой мышце локализуется по передней поверхности плечевого сустава и спукается вниз по наружной поверхности плеча, тыльной поверхности предплечья и кисти. Боль, как и в случае с подостной мышцей, будет усиливаться при отведении руки за спину. Триггерные точки в этой мышце, как правило, возникают вторично, т.е. при наличии активных болевых точек в соседних с ней мышцах, воспалении сухожилия головки бицепса, патологии плечевого сустава и др.
Триггерные точки в этой мышце, как правило, возникают вторично, т.е. при наличии активных болевых точек в соседних с ней мышцах, воспалении сухожилия головки бицепса, патологии плечевого сустава и др.
Диагностика
В этой статье представлен далеко не весь спектр мышц и заболеваний структур данного региона, способных проявляться миалгией. Диагностика требует тщательного индивидуального подхода к каждому пациенту с этой проблемой. В большинстве случаев удается найти причину боли исходя из собранных жалоб, анамнеза заболевания и проведения мануального мышечного тестирования. В некоторых случаях требуется проведение инструментальных методов диагностика, таких как: рентгенографию и МРТ плечевого сустава, для исключения вовлеченности его в патологический процесс. Кроме того, сам болевой процесс в окружающих плечевой сустав мышцах, способен вызывать воспалительные изменения в суставе.
Раннее обращение к грамотному специалисту позволит в кратчайшие сроки выявить причину боли и начать адекватное лечение.
Не занимайтесь самодиагностикой, иногда определить точно причину бывает трудно даже специалисту.
Лечение миалгии плеча
Сегодня существует много методов лечения данной патологии, среди них имеются как немедикаментозные, так и медикаментозные. Высокую эффективность в данном вопросе показали немедикаментозные методы лечения: приёмы мягкой мануальной терапии, иглорефлексотерапии, физиотерапии, глубокий тканевой массаж и др. В некоторых случаях возможно ношение ортопедических ортезов.
В качестве медикаментозного лечения в остром периоде возможен прием нестероидных противовоспалительных препаратов, могут применяться местные пластыри с капсаицином. Приём миорелаксантов, как показывает практика, помогает в незначительной мере снять спазм мышц, что недостаточно для решения проблемы.
При хроническом болевом синдроме, возможно, потребуется совместная работа вертеброневролога и врача-психотерапевта/психиатра.
Если же миалгия является проявлением патологии плечевого сустава, будь то травма или ревматологическое заболевание, применение мягких техник мануальной терапии на мышцы, окружающие данный сустав, показывает хороший результат в плане уменьшения болевых проявлений.
Когда возникает вопрос «как лечить миалгию плеча?», лучше обратиться к специалисту, который имеет опыт работы с данной патологией. Попытки самолечения могут навредить Вашему здоровью.
Анатомия, плечо и верхняя конечность, лучевой нерв – StatPearls
Николас М. Гловер; Патрик Б. Мерфи.
Информация об авторе и организацияхПоследнее обновление: 29 августа 2022 г.
Введение
Лучевой нерв — это периферический нерв, обеспечивающий двигательную и сенсорную функции руки. Двигательная функция иннервирует задний отдел руки, включая медиальную и латеральную головки трехглавой мышцы плеча в дополнение ко всем 12 мышцам заднего отдела предплечья, а также внешние мышцы-разгибатели запястья и пальцев. Сенсорная функция обеспечивает кожную иннервацию части переднебоковой части руки, дистальных отделов задней части руки, задней поверхности предплечья, задней поверхности большого, указательного, среднего и латеральной половины безымянного пальцев. Лучевой нерв берет начало от вентральных корешков спинномозговых нервов C5-T1 плечевого сплетения, которое в конечном итоге образует задний канатик. Повреждение лучевого нерва может иметь двигательные последствия, такие как невозможность разгибания руки, запястья и пальцев, а также парестезии в области его сенсорного распределения.[1]
Повреждение лучевого нерва может иметь двигательные последствия, такие как невозможность разгибания руки, запястья и пальцев, а также парестезии в области его сенсорного распределения.[1]
Структура и функция
Структура
Лучевой нерв формируется как продолжение заднего канатика плечевого сплетения и отходит от нервных волокон С5-Т1. Он проходит от подмышечной впадины к заднему отделу руки, затем в передний отдел руки и продолжается в задний отдел предплечья.
Рука
Лучевой нерв отходит от заднего пучка плечевого сплетения и выходит из подмышечной впадины кзади от плечевой артерии. Он проходит с глубокой плечевой артерией и дает две двигательные ветви и одну сенсорную ветвь, прежде чем пересечь треугольный интервал. Эти двигательные ветви иннервируют медиальную и длинную головки трехглавой мышцы. Эта сенсорная ветвь называется задним кожным нервом руки, который обеспечивает кожную сенсорную иннервацию дистальной части задней части руки.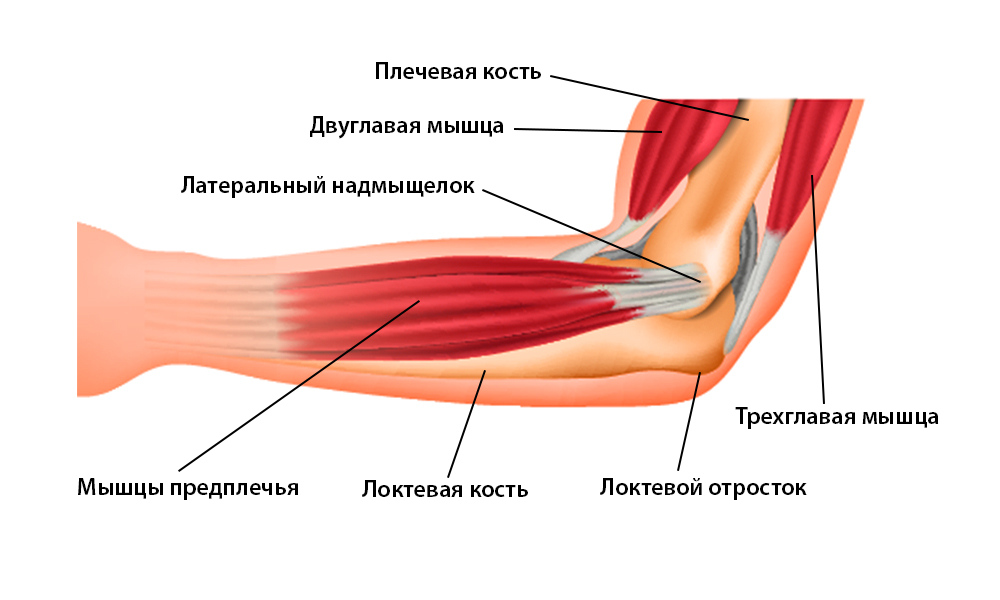
Предплечье
Задний кожный нерв предплечья также перфорирует латеральную головку трехглавой мышцы, но продолжает иннервировать заднюю полоску предплечья. Отдав эти две чувствительные ветви, лучевой нерв проходит через латеральную межмышечную перегородку и инфильтрирует передний отдел предплечья между плечевой и плечелучевой мышцами. Затем лучевой нерв проходит через латеральный надмыщелок в локтевую ямку и предплечье. Здесь лучевой нерв разделяется на глубокую и поверхностную ветви. Глубокая ветвь представляет собой двигательную ветвь, которая проходит между головками супинаторной мышцы и становится задним межкостным нервом для иннервации мышц заднего отдела предплечья.
Функция
Ниже приводится список двигательных и кожно-сенсорных функций лучевого нерва.
Сенсорный
Передняя сторона:
Нижний латеральный кожный нерв руки – обеспечивает чувствительность передне-боковой поверхности средней части руки.
Вид сзади:
Задний кожный нерв руки — чувствительность заднего дистального отдела руки.
Задний кожный нерв предплечья — чувствительность полосы на задней поверхности предплечья
Поверхностная ветвь — чувствительность на задней стороне большого, указательного, среднего и латеральной половины безымянных пальцев, а также связанной с ними тыльной области кисти.

Мотор
Лучевой нерв разветвляется на глубокую ветвь после прохождения через локтевую ямку, а затем продолжается как задний межкостный нерв после прохождения между головками мышц-супинаторов.
Лучевой нерв:
Трехглавая мышца плеча (медиальная и латеральная головки) — обеспечивает разгибание предплечья.
Длинный лучевой разгибатель запястья — обеспечивает разгибание запястья.
Brachioradialis — обеспечивает сгибание локтя, а также пронацию и супинацию в зависимости от положения предплечья.
Anconeus — обеспечивает разгибание локтя.
Глубокая ветвь лучевого нерва:
Короткий лучевой разгибатель запястья — разгибает и отводит запястье.
Супинатор — супинирует предплечье.
Задний межкостный нерв:
Длинная мышца, отводящая большой палец — отводит большой палец на уровне запястья.

Локтевой разгибатель запястья — разгибает и приводит запястье.
Extensor digiti minimi — разгибает запястье и мизинец.
Extensor digitorum — разгибает медиальные четыре пальца кисти.
Разгибатель указательного пальца — разгибает указательный палец и, в некоторой степени, разгибатель запястья.
Короткий разгибатель большого пальца — разгибает и отводит большой палец в запястно-пястном и пястно-фаланговом суставах.
Длинный разгибатель большого пальца — разгибает конечную фалангу большого пальца.
Эмбриология
Лучевой нерв представляет собой периферический нерв, который возникает из билатерально парного нервного гребня, который представляет собой полоски клеток, возникающие из эктодермы по краям нервной трубки во время эмбрионального развития. Миграция клеток нервного гребня в конечном итоге формирует то, что становится лучевым нервом в полностью развитом организме.
Кровоснабжение и лимфатическая система
Лучевой нерв выходит из подмышечной впадины с подмышечной артерией и следует за ней сзади с плечевой артерией. Затем она продолжается глубокой плечевой артерией в задний отсек через треугольный интервал. Лучевой нерв следует за лучевой коллатеральной артерией до тех пор, пока не оборачивается спереди над локтевой ямкой. В этой точке лучевой нерв разветвляется на поверхностную ветвь лучевого нерва, которая проходит с лучевой артерией, глубокой ветвью лучевой артерии и задней межкостной артерией.[5]
Нервы
Лучевой нерв формируется как продолжение заднего канатика плечевого сплетения с нервными волокнами от нервных корешков C5-T1.[6]
Ветви лучевого нерва:
Сенсорный:
Нижний латеральный кожный нерв плеча
Задний кожный нерв плеча
Задний кожный нерв предплечья
Поверхностная ветвь лучевого нерва
Мотор:
Глубокая ветвь лучевого нерва
Задний межкостный нерв
Мышцы
Лучевой нерв и его ветви обеспечивают иннервацию следующих мышц специфические иннервации нервных ветвей и мышечные действия) [7]:
Длинная мышца, отводящая большой палец
Anconeus
Brachioradialis
Короткий лучевой разгибатель запястья
Длинный лучевой разгибатель запястья
Локтевой разгибатель запястья
- 9000 2 Минимальный разгибатель пальцев
Разгибатель пальцев
Короткий разгибатель большого пальца
Разгибатель указательного пальца
- 9 0002 Длинный разгибатель большого пальца
Трехглавая мышца плеча (медиальная и латеральная головки)
Супинатор
Физиологические варианты
Глубокая ветвь лучевого нерва обычно проходит между головками супинатора и становится задним межкостным нервом, иннервирующим мышцы заднего отдела предплечья. Вариант может возникнуть, когда глубокая ветвь лучевого нерва проходит через аркаду Фрозе (дуга супинатора), что может увеличить вероятность импинджмента.
Вариант может возникнуть, когда глубокая ветвь лучевого нерва проходит через аркаду Фрозе (дуга супинатора), что может увеличить вероятность импинджмента.
Хирургические аспекты
Любая операция вблизи лучевого нерва сопряжена с потенциальным риском травмы, которая вызовет неблагоприятные последствия.
Повреждение плечевого сплетения с вовлечением лучевого нерва может произойти при использовании ретракции грудины после стернотомии, особенно при внутренней диссекции молочной железы во время операции на сердце.
Повреждение поверхностного лучевого нерва является потенциальным осложнением операции по поводу тендинопатии де Кервена.
Существует теоретический риск повреждения лучевого нерва при чрезмерном разгибании локтя, поэтому во время анестезии предплечье должно находиться в слегка согнутом положении.[3]
Клиническое значение
Лучевой туннельный синдром
Лучевой туннельный синдром проявляется такими симптомами, как утомляемость или тупая, ноющая боль в проксимальной части предплечья во время использования.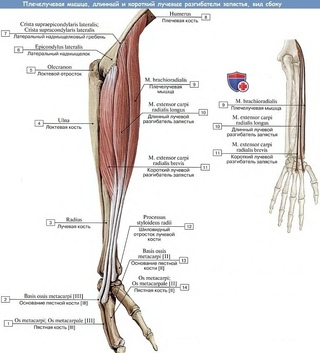
Паралич лучевого нерва
Радиальные невропатии возникают в результате повреждения лучевого нерва вследствие сдавления, ишемии, переломов руки или проникающих ранений. Выпадение запястья является наиболее распространенным проявлением. Тяжесть невропатии зависит от уровня травмы. Хирургические процедуры, такие как стабилизация острого перелома плечевой кости с помощью гвоздя в плечевой кости, также могут вызывать радиальные невропатии.
Защемление лучевого нерва
Повреждение или компрессия лучевого нерва может произойти в любом месте по ходу нерва, что может привести к денервации мышц-разгибателей или супинаторов. Это может привести к боли, слабости, дисфункции или парестезии и онемению по ходу сенсорного распределения лучевого нерва. Проксимальный отдел предплечья является наиболее частой зоной компрессии, где задняя межкостная ветвь лучевого нерва проходит между головками супинаторов. Другие, менее распространенные места сдавления могут возникать из-за переломов плечевой кости в средней и проксимальной трети диафиза. Лучевая сторона запястья является еще одним местом возможной компрессии лучевого нерва. Лечение защемления лучевого нерва зависит от патологии и может лечиться консервативно или хирургически, если консервативные меры неэффективны.
Парестетическая хейралгия (синдром Вартенберга)
Парестетическая хейралгия представляет собой невропатию кисти, обычно вызываемую травмой или компрессией поверхностной ветви лучевого нерва. Обычно поражается тыльная сторона кисти у основания большого пальца (вблизи анатомической табакерки); однако это может повлиять на тыльную поверхность большого пальца, указательного пальца и кисти. Симптомы включают боль, онемение, покалывание или жжение. Двигательного участия нет, поскольку поверхностная ветвь является чисто сенсорной. Считается, что его этиология вызвана сужением запястья, как в случае ремешка для часов или браслета. Это связано с использованием наручников и также обычно упоминается как невропатия наручников.[14]
Other Issues
Лучевой нерв проходит через желобок плечевой кости и поэтому уязвим для повреждения при переломах плечевой кости.[15]
Повреждение лучевого нерва может привести к падению запястья.[16]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рисунок
Передний отдел, глубокие ладонные нервы, локтевой и лучевой нервы. Предоставлено Grey’s Anatomy Plates
Рисунок
Надлопаточный, подмышечный и лучевой нервы. Предоставлено Генри Вандайком Картером — Генри Грей (1918) Анатомия человеческого тела (см. Раздел «Книга» ниже) Bartleby.com: Анатомия Грея, пластина 818
Ссылки
- 1.
Чо С.Х., Чанг И.Х., Ли Ю.Ю. Отношение локтевого нерва и ветвей лучевого нерва к медиальной головке трехглавой мышцы плеча. Клин Анат. 2019 Январь; 32 (1): 137-142. [В паблике: 29770497]
- 2.
Musso D, Klaastad Ø, Wilsgaard T, Ytrebø LM. Блокада плечевого сплетения заднего и бокового канатика с использованием ропивакаина 7,5 мг/мл. Acta Anaesthesiol Scand. 2019 март; 63(3):389-395. [PubMed: 30338518]
- 3.
Zhu W, Zhou R, Chen L, Chen Y, Huang L, Xia Y, Papadimos TJ, Xu X. Селективная блокада нерва под ультразвуковым контролем в плече: подход к сохранению двигательной функции в локтевом суставе.
 БМС Анестезиол. 2018 19 октября; 18 (1): 143. [Бесплатная статья PMC: PMC6195720] [PubMed: 30340524]
БМС Анестезиол. 2018 19 октября; 18 (1): 143. [Бесплатная статья PMC: PMC6195720] [PubMed: 30340524]- 4.
Fraher JP, Dockery P, O’Donoghue O, Riedewald B, O’Leary D. Начальный отросток моторного аксона от развивающейся центральной нервной системы. Дж Анат. 2007 ноябрь; 211(5):600-11. [Бесплатная статья PMC: PMC2375784] [PubMed: 17850285]
- 5.
Okwumabua E, Thompson JH. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, подмышечный нерв. [В паблике: 29630264]
- 6.
Ноланд С.С., Бишоп А.Т., Спиннер Р.Дж., Шин А.Ю. Травматические повреждения плечевого сплетения у взрослых. J Am Acad Orthop Surg. 2019 01 октября; 27 (19): 705-716. [PubMed: 30707114]
- 7.
Puffer RC, Bishop AT, Spinner RJ, Shin AY. Двустороннее повреждение плечевого сплетения после процедуры MiraDry при подмышечном гипергидрозе. Мировой нейрохирург.
 2019 апрель; 124: 370-372. [PubMed: 30703585]
2019 апрель; 124: 370-372. [PubMed: 30703585]- 8.
Парра С., Оренга СП, Гинеа А.Д., Эстареллес М.Дж., Масоливер А., Барреда И., Пуэртас Ф.Дж. Нейрофизиологическое исследование варианта лучевого нерва при иннервации дорсомедиальной поверхности кисти. Мышечный нерв. 2018 ноябрь;58(5):732-735. [В паблике: 29896804]
- 9.
Babaei-ghazani A, Poomizadeh P, Sanaei G, Najarzadeh-Mehdikhani S, Хабиби К., Никманар С., Хейролла Ю. Ультразонаография на депах. Дж УЗИ. 2018 сен; 21 (3): 225-231. [Бесплатная статья PMC: PMC6113187] [PubMed: 29909505]
- 10.
Bunnell AE, Kao DS. Планирование вмешательств для лечения плечевых плексопатий. Phys Med Rehabil Clin N Am. 2018 ноябрь;29(4):689-700. [PubMed: 30293624]
- 11.
Латеф Т.Дж., Билал М., Веттер М., Иванага Дж., Оскуян Р.Дж., Таббс Р.С. Травма лучевого нерва в руке: обзор. Куреус. 2018 16 февраля; 10 (2): e2199. [Бесплатная статья PMC: PMC5
- 5] [PubMed: 29666777]
- 12.

Ахаван-Сигари Р., Мильке Д., Фархади А., Роде В. Исследование повреждения лучевого нерва, вызванного огнестрельными ранениями и взрывными ранениями беспорядки среди иракских солдат. Открытый доступ Maced J Med Sci. 2018 сен 25; 6 (9): 1622-1626. [Бесплатная статья PMC: PMC6182541] [PubMed: 30337976]
- 13.
Хейлинг Б., Вашке А., Ченга М., Гримм А., Витте О.В., Аксер Х. Не обычный субботний вечерний паралич. Ультразвуковое исследование нерва с высоким разрешением устраняет редкую причину опущения запястья. Клиника Нейрол Нейрохирург. 2018 Сентябрь; 172: 160-161. [PubMed: 30015054]
- 14.
Эрлих В., Деллон А.Л., Маккиннон С.Е. Классическая статья: Парестетическая хейралгия (защемление лучевого нерва). Сокращенный перевод оригинальной статьи Роберта Вартенберга, опубликованной в 1932. Дж. Хэнд Сург Ам. 1986 март; 11(2):196-9. [PubMed: 3514740]
- 15.
Сукегава К., Куниёси К., Судзуки Т., Мацуура Ю.
 , Онума К., Кенмоку Т., Такасо М. Влияние угла сгибания локтя на расположение лучевого нерва вокруг плечевой кости: исследование трупа для Безопасная установка шарнирного внешнего фиксатора. J Hand Surg Asian Pac Vol. 2018 сен; 23 (3): 388-394. [PubMed: 30282553]
, Онума К., Кенмоку Т., Такасо М. Влияние угла сгибания локтя на расположение лучевого нерва вокруг плечевой кости: исследование трупа для Безопасная установка шарнирного внешнего фиксатора. J Hand Surg Asian Pac Vol. 2018 сен; 23 (3): 388-394. [PubMed: 30282553]- 16.
Алам М., Хак AU. Отвисание запястья и фокальные судороги у 60-летнего мужчины. Postgrad Med J. 2018 Dec;94(1118):729. [PubMed: 30341228]
Раскрытие информации: Николас Гловер заявляет об отсутствии соответствующих финансовых отношений с неправомочными компаниями.
Раскрытие информации: Патрик Мерфи заявляет об отсутствии соответствующих финансовых отношений с неправомочными компаниями.
Радиус — Physiopedia
Исходный редактор — Эбби Райт
Ведущие участники — Эбби Райт , Ким Джексон , Жоао Коста , Хризолит Джоти Комму и Аманда Агер
Содержимое
- 1 Описание
- 1.
 1 Структура
1 Структура- 1.1.1 Проксимальный радиус
- 1.1.2 Радиальный вал
- 1.1.3 Дистальный отдел лучевой кости [2]
- 1.
- 2 Функция
- 3 шарнира
- 3.1 Колено
- 3.2 Запястье
- 4 крепления мышц
- 4.1 Проксимальный
- 4.2 Средний вал
- 4.3 Дистальный отдел
- 5 Клиническая значимость
- 6 ресурсов
- 7 Каталожные номера
Лучевая кость — это одна из двух костей, составляющих предплечье, вторая — локтевая кость. Он образует лучезапястный сустав на запястье и лучелоктевой сустав на локтевом суставе. В анатомическом положении находится на боковой стороне предплечья. Это меньшая из двух костей.
Структура[править | править код]
Проксимальный радиус[править | править код]
Проксимальный отдел лучевой кости состоит из головки лучевой кости, шейки и бугра.
Головка лучевой кости цилиндрическая, сочленяется с головкой плечевой кости [1] . Голова вращается внутри кольцевидной связки, создавая супинацию и пронацию предплечья. [2]
Шейка и бугристость поддерживают голову и обеспечивают точки крепления короткого супинатора и двуглавой мышцы плеча [1]
Радиальный вал[править | править код]
Стержень радиуса слегка изогнут в выпуклость от тела. Большая часть диафиза имеет три границы: переднюю, заднюю и межкостную.
Изображение: Обзор лучевой и локтевой костей – виды спереди и сзади [3]
Дистальный отдел лучевой кости
[2] [править | править исходный код]Дистальный луч имеет пять поверхностей:
- Латеральный – который расширяется, образуя шиловидный отросток
- Медиальный — состоит из вогнутой локтевой вырезки для сочленения с головкой локтевой кости при пронации
- Задняя часть — выпуклая, содержит выступающий гребень, называемый бугорком Листера
- Передний — гладкий, с отчетливым краем
- Дистальная суставная поверхность – сочленяется латерально с ладьевидной и медиально с полулунной Аннотированная схема лучевой и локтевой кости
Основные функции лучевой кости заключаются в сочленении с локтевой и плечевой костями в локтевом суставе для обеспечения супинации и пронации.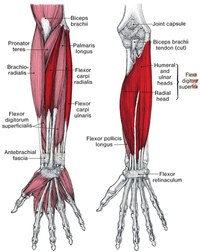 Затем сочленяться с полулунной и ладьевидной костями, чтобы обеспечить все движения запястья.
Затем сочленяться с полулунной и ладьевидной костями, чтобы обеспечить все движения запястья.
Локоть[править | править код]
Лучевая кость соединяется с локтевой костью в синовиальном шарнирном суставе. Головка лучевой кости вращается внутри кольцевидной связки и лучевой вырезки на локтевой кости, создавая пронацию предплечья. [4]
Лучевая и локтевая кости также сочленяются дистально в обратном направлении по отношению к их сочленению в локтевом суставе, что приводит к супинации. Это движение происходит при попадании головки локтевой кости в локтевую вырезку лучевой кости. [4]
[5]
Запястье[править | править источник]
Лучевая кость сочленяется с первым рядом костей плодолистика: в основном ладьевидная латерально и полулунная латерально, образуя лучеплодовидный сустав, трехгранная кость имеет прерывистый контакт только при отведении локтевой кости. Лучепясистый сустав представляет собой эллипсоидный сустав, в котором ладьевидная, полулунная и трехгранная кости образуют выпуклую поверхность для сочленения с вогнутостью дистального отдела лучевой кости.
Лучепясистый сустав представляет собой эллипсоидный сустав, в котором ладьевидная, полулунная и трехгранная кости образуют выпуклую поверхность для сочленения с вогнутостью дистального отдела лучевой кости.
В лучезапястном суставе совершаются четыре движения: сгибание, разгибание, радиальное и локтевое отклонение.
Проксимальный[править | править источник]
Двуглавая мышца плеча прикрепляется к лучевой бугристости.
Супинатор, длинный сгибатель большого пальца и поверхностный сгибатель пальцев прикрепляются к верхней трети диафиза лучевой кости.
Средний вал[править | править код]
Короткий разгибатель большого пальца, длинная мышца, отводящая большой палец, и круглый пронатор прикрепляются к среднему диафизу лучевой кости
Дистальный отдел[править | править код]
Квадратный пронатор и сухожилие длинного супинатора прикрепляются к дистальной четверти диафиза лучевой кости.
Перелом Коллеса: перелом дистального отдела лучевой кости. Обычно вызывается падением на вытянутую руку (FOOSH)
Обычно вызывается падением на вытянутую руку (FOOSH)
Перелом головки лучевой кости: обычно вызывается FOOSH, может сопровождаться вывихом лучевой и/или локтевой кости, что может осложнить лечение этой травмы. [6]
Артроз запястья или локтя
Радиальная дисплазия или лучевая косолапость могут возникать у детей как врожденное заболевание, при котором наблюдается укорочение лучевой кости или даже полное отсутствие лучевой кости в предплечье. Это может привести к аномалиям большого пальца и необходимости хирургического вмешательства для улучшения функции. [7]
Источник и схема прикрепления мышц
- ↑ 1,0 1,1 Грей HFRS, Анатомия Грея, 15-е издание, Нью-Йорк, штат Нью-Йорк: Barnes & Noble, 2010. стр. 126-128
- ↑ 2.0 2.1 Паластанга Н., Сомс Р. Анатомия и движение человека, структура и функции, 6-е издание, Лондон, Великобритания: Churchill Livingstone Elsevier, 2011.


