Что такое гирсутизм, причины и методы коррекции
Вопрос — ответ #клиника_косметомед
от 14 апреля 2020
Еще со времен античности женщины стремились к совершенному и прекрасному телу, и все это время перед ними стояла проблема избыточного роста нежелательных волос и их удаления. Не секрет, что збыточный рост волос наносит моральный ущерб женщине, снижает ее самооценку, а кроме того за этим может скрываться эндокринное заболевание.
Что же понимают под избыточным ростом волос или гирсутизмом?
Гирсутизм (от латинского слова hirsutus) — мохнатый, волосатый — это рост волос у женщин по-мужскому типу в типичных местах: верхняя губа, подбородок, область грудины, белая линия живота, верхняя часть спины, внутренняя поверхность бедер. При этом происходит замена тонких и пушковых волос на жесткие, длинные и пигментированные – терминальные.
Что такое гипертрихоз и чем он отличается от гирсутизма?
Гипертрихоз – это перерождение тонких пушковых волос в грубые терминальные и их избыточный рост в местах, где в норме должны быть только пушковые волосы. Гипертрихоз в отличие от гирсутизма может наблюдаться как у женщин, так и у мужчин, с учетом национальных особенностей и возраста. Так рост пушковых волос на голенях у женщин является нормой. В случае появления избыточного роста терминальных волос данная ситуация называется гипертрихозом. У мужчин нормальным считается рост волос на груди. Однако появление слишком большого количества волос на мужской груди будет называться гипертрихозом. А вот появление терминальных волос на груди у женщин называется гирсутизмом.
Эндокринные причины избыточного роста волос на лице и теле у женщин
Причины развития гирсутизма могут быть как эндокринные – обусловлены гормональным дисбалансом, так и негормональные.
К эндокринным причинам относится избыточная продукция мужских гормонов – андрогенов в организме женщины (в яичниках или надпочечниках) при различных дисфункциях и поликистозе яичников. Гирсутизм может появиться и при резистентности к инсулину, при болезни Иценко-Кушинга, гипотиреозе и ожирении.
Негормональные причины гирсутизма у женщин:
- семейный гирсутизм (конституциональный) носит наследственный характер, нередко возникает у женщин – жительниц определенных географических местностей,
- экзогенный гирсутизм возникает вследствие дополнительного приёма лекарственных препаратов, содержащих андрогены, кортикостероиды и другие медикаменты, или под воздействием стресса, длительного голода и др.
- идиопатический гирсутизм – это избыточный рост волос у женщин по-мужскому типу неясной причины, когда в ходе обследования была исключена эндокринная природа заболевания, исключено влияние экзогенных факторов и отсутствуют наследственные причины.
Идиопатический гирсутизм может быть связан:
- с повышенной чувствительностью волосяных луковиц к действию мужских половых гормонов-андрогенов,
- с увеличенным количеством рецепторов волосяного фолликула к андрогенам,
- с повышенной активностью фермента (5-α редуктазы), который усиливает переход мужского полового гормона тестостерона в его активную фракцию – дигидротестостерон.
На дисфункцию яичников (чаще поликистоз яичников) и идиопатический гирсутизм приходится примерно 90% всех случаев избыточного роста волос у женщин.
Чем опасен гирсутизм?
Избыточный рост волос сам по себе не угрожает жизни и здоровью, однако, гирсутизм может являться следствием различных эндокринных заболеваний. Важно грамотно обследоваться, чтобы исключить или подтвердить то или иное эндокринное заболевание.
Наша клиника — Национальный медицинский исследовательский центр эндокринологии МЗ РФ — ведущее медицинское учреждение в России, где проводится комплексное лечение гирсутизма с учетом эндокринных причин заболевания и их устранения.
При таком комплексном подходе к лечению гирсутизма мы можем гарантировать пациентке достижение эффективных результатов в радикальном устранении избыточного роста волос.
Алгоритм лечения гирсутизма и гипертрихоза в нашей клинике:
- Ваш звонок на номер +7 (495) 500-00-97
- Консультация с врачом дерматокосметологом
- По показаниям (согласно жалобам) консультация со специалистами: гинекологом-эндокринологом, эндокринологом и др.
- Обследование и уточнение причины заболевания
- Назначение лечения по результатам обследования
- Выбор метода эпиляции с учетом причин заболевания и противопоказаний
- Процедуры удаления волос
В арсенале наших специалистов представлено максимально возможное количество профессиональных методов удаления волос:
Эпиляция воском — это процедура удаления волос с помощью воска определенной температуры. Достоинствами метода являются отсутствие противопоказаний, возможность обработки любого участка тела или всего тела за короткое время, небольшая стоимость процедуры.
Фотоэпиляция один из наиболее эффективных и радикальных методов удаления волос. С первых же процедур волосы истончаются и становятся практически незаметными, а за 6-8 сеансов полностью разрушается волосяной фолликул. В нашем центре процедура выполняется на высокотехнологичной многофункциональной лазерной системе —Quantum, с рабочим излучателем интенсивного импульсного света (IPL) — Quantum HR.
Метод эффективен, НО имеет много минусов: удаляет только тёмные волосы на светлой коже, требует обязательного нанесения контактного геля при проведении процедуры, процедуры фотоэпиляции не выполняются летом.
Лазерная эпиляция – самый эффективный современный метод радикального удаления нежелательных волос на лице и теле у женщин и мужчин. За время мировой клинической практики этот метод признан  В нашей клинике процедуры лазерной эпиляции проводятся на самом передовом профессиональном диодном лазере Palomar Vectus, США. Любой участок кожного покрова – лицо (верхняя губа, подбородок, линия бровей), подмышечные впадины, бедра, зона бикини, руки и ноги, приобретают ухоженный вид на долгие годы.
В нашей клинике процедуры лазерной эпиляции проводятся на самом передовом профессиональном диодном лазере Palomar Vectus, США. Любой участок кожного покрова – лицо (верхняя губа, подбородок, линия бровей), подмышечные впадины, бедра, зона бикини, руки и ноги, приобретают ухоженный вид на долгие годы.
Важно помнить даже при полнообъемной эпиляции необходимо проводить комплексную терапию гирсутизма и гипертрихоза у женщин при выявлении эндокринных проблем для достижения максимально эффективного результата в устранении нежелательного роста волос.
ФГБУ Национальный медицинский
исследовательский центр эндокринологии
минздрава россии
Не нашли ответ на свой вопрос? Позвоните и задайте его специалистам по телефону +7 (495) 500 00 97 или напишите +7 (910) 455 34 97
Поделитесь со знакомыми и друзьями:
Синдром Гийена-Барре — лечение, симптомы, причины, диагностика
Синдром Гийена-Барре представляет собой заболевание, при котором иммунная система организма атакует собственные нервы. Первыми симптомами, как правило, являются слабость и покалывание в конечностях. Эти ощущения быстро распространяются по всему телу, что в итоге приводит к парализации всего тела. В наиболее тяжелой форме, синдром Гийена-Барре требует экстренной медицинской помощи и госпитализации.
Первыми симптомами, как правило, являются слабость и покалывание в конечностях. Эти ощущения быстро распространяются по всему телу, что в итоге приводит к парализации всего тела. В наиболее тяжелой форме, синдром Гийена-Барре требует экстренной медицинской помощи и госпитализации.
Точная причина синдрома Гийена-Барре, неизвестна, но очень часто появлению этого синдрома предшествуют инфекционные заболевания, такие как респираторные инфекции или инфекции желудочно-кишечного тракта. К счастью, синдром Гийена-Барре встречается достаточно редко, и возникает у 1-2 человек на 100000. К сожалению, лечение этого синдрома только симптоматическое, но лечение позволяет уменьшить симптоматику и ускорить выздоровление. Большинство пациентов полностью выздоравливают после этого синдрома, но у определенного процента пациентов в течение длительного времени может сохраняться такая симптоматика как слабость онемение или усталость.
Симптомы
Синдром Гийена-Барре часто начинается с покалывания и слабости, начинается, эти симптомы с ног и распространяются на верхнюю часть туловища и руки. Эти симптомы могут начаться — часто незаметно с небольших ощущений — в пальцах рук и ног. У некоторых людей симптомы появляются в руках или даже лице. По мере прогрессирования синдрома мышечная слабость перерастает в паралич.
Эти симптомы могут начаться — часто незаметно с небольших ощущений — в пальцах рук и ног. У некоторых людей симптомы появляются в руках или даже лице. По мере прогрессирования синдрома мышечная слабость перерастает в паралич.
Симптомы синдрома Гийена-Барре могут включать в себя:
- покалывания, ощущение «ползания мурашек» ощущения в пальцах рук, ног
- Слабость или покалывания в ногах, которые распространяются на верхнюю часть тела
- Неустойчивая ходьба или неспособность ходить
- Трудности в движение глаз, движения мышц лица, нарушения речи, жевания или глотания
- Сильная боль в пояснице
- Нарушение контроля над функцией мочевого пузыря или кишечника
- Тахикардия
- Низкое или высокое кровяное давление
- Затруднение дыхания
Большинство пациентов с синдромом Гийена-Барре начинают испытывать выраженную слабость в течение четырех недель после появления симптомов. В некоторых случаях, симптомы могут прогрессировать очень быстро, вызывая полный паралич ног, рук и дыхательных мышц в течение нескольких часов. Поэтому с учетом возможного быстрого прогрессирования заболевания необходимо обязательно обратиться к врачу при наличии следующих симптомов:
Поэтому с учетом возможного быстрого прогрессирования заболевания необходимо обязательно обратиться к врачу при наличии следующих симптомов:
- Покалывание, которое началось в ноге или ногах, и потом перешло на все тело
- Покалывание или слабость которые быстро распространяются
- Трудности при дыхании
- Поперхивание от слюны
Синдром Гийена-Барре является серьезным заболеванием, которое требует немедленной госпитализации из-за возможного быстрого прогрессирования. Чем раньше начато соответствующее лечение, тем выше шансы на хороший результат.
Причины
Точная причина синдрома Гийена-Барре неизвестна. Примерно в 60 процентах случаев синдрому предшествует инфекция дыхательных путей или желудочно-кишечного тракта. Недавно проведенная операция беременность вакцинация также были связаны с синдромом Гийена-Барре. Но ученые не могут пока объяснить, почему инфекции у одних людей приводят к развитию синдрома, а у других нет. Тем более много случаев возникновения этого синдрома без каких-либо триггеров.
Тем более много случаев возникновения этого синдрома без каких-либо триггеров.
При синдроме Гийена-Барре, иммунная система, – которая обычно воздействует только на чужеродные тела и микроорганизмы — начинает атаковать на нервы, которые передают сигналы в головной мозг. При наиболее распространенной форме синдрома Гийена-Барре происходит повреждение защитной оболочки нервов (миелиновой оболочки), что приводит к нарушению проведения импульсов по нервам и это вызывает слабость онемение или паралич.
Факторы риска
Синдром Гийена-Барре может возникнуть в любой возрастной группе, но наиболее подвержены взрослые пациенты молодого и пожилого возраста.
Синдром Гийена-Барре может быть вызван:
- Чаще всего инфекция бактерией Campylobacter, которая часто встречается в недоваренной пище, особенно птице.
- Микоплазменная пневмония
- Инфицирование в результате хирургического вмешательства
- Вирус гриппа
- Болезнь Ходжкина
- Мононуклеоз
- ВИЧ
- В редких случаях прививка от бешенства или гриппа
Осложнения
Синдром Гийена-Барре оказывает влияние на нервы и может вызвать эффект домино на другие системы в организме, такие как дыхание и сердечнососудистая деятельность. Осложнения Синдрома Гийена-Барре включают в себя:
Осложнения Синдрома Гийена-Барре включают в себя:
- Нарушение дыхания. Потенциально смертельным осложнением синдрома Гийена-Барре является то, что слабость или паралич может распространяться на мышцы, которые участвуют в акте дыхания. В таких случаях может потребоваться искусственная аппаратная вентиляция легких в условиях стационара.
- Остаточные онемение или другие ощущения. Большинство людей с синдромом Гийена-Барре выздоравливают полностью или отмечают лишь незначительную остаточную слабость или необычные ощущения, такие как онемение или покалывание. Тем не менее, полное восстановление может быть достаточно медленным, часто год или более, у 20 — 30 процентов пациентов отмечается неполное восстановление.
- Сердечнососудистые нарушения. Колебания артериального давления и нарушения сердечного ритма являются частыми побочными эффектами синдрома Гийена-Барре, что требует мониторинга давления и частоты сердечных сокращений.
- Боль. У почти половины пациентов с синдромом Гийена-Барре отмечается наличие невропатической боли, которая достаточно легко снимается анальгетиками.
- Нарушение функции кишечника и мочевого пузыря. Вялая функция кишечника и задержка мочи может быть следствием синдрома Гийена-Барре.
- Тромбоз. Пациенты, которые находятся в неподвижном состоянии из-за синдрома Гийена-Барре, подвергаются повышенному риску развития тромбов. Поэтому пока пациент в состоянии самостоятельно ходить, необходимо принимать препараты для разжижения крови и носить компрессионные чулки.
- Пролежни. Неподвижность увеличивает также риск развития пролежней и поэтому рекомендуется частое репозиционирование, что позволяет минимизировать появление пролежней.
- Рецидив. Почти у 10 процентов пациентов с синдромом Гийена-Барре отмечается рецидив.
Тяжелая, ранняя симптоматика при синдроме Гийена-Барре значительно увеличивает риск серьезных долгосрочных осложнений. В редких случаях возможно наступление смерти от осложнений, таких как респираторный дистресс-синдром и острая сердечно-сосудистая недостаточность.
Диагностика
Нередко синдром Гийена-Барре бывает трудно диагностировать на ранних стадиях. Его симптомы, аналогичны другим неврологическим расстройствам и могут варьировать у разных людей.
Первым шагом в диагностике синдрома Гийена-Барре является тщательный анализ истории болезни и симптомов возникших у пациента.
Спинномозговая пункция и функциональные тесты нервные часто необходимы для того чтобы подтвердить диагноз синдрома Гийена-Барре.
Спинномозговая пункция — эта процедура представляет собой забор с помощью пункции небольшого количества жидкости из позвоночного канала в поясничном отделе позвоночника. Затем проводится анализ образца спинномозговой жидкости и выявление характерных для этого синдрома изменений в жидкости.
Электромиография определяет электрическую активность в мышцах, что позволяет определить с чем связана слабость, повреждением мышц или повреждением нерва.
Электронейрография позволяет определить скорость распространения импульсов по нервам и мышцам.
Лечение
И хотя некоторым пациентам требуются месяцы или даже годы для выздоровления в большинстве случаев синдром Гийена-Барре протекает в определенные сроки:
- После появления первых симптомов болезни, состояние постепенно ухудшатся в течение примерно двух недель.
- Симптомы достигают максимума в течение четырех недель.
- Восстановление, как правило, длится от шести до 12 месяцев, хотя у некоторых пациентов это может занять до трех лет.
Специфического лечения синдрома Гийена-Барре нет, только симптоматическое. Но два вида лечения значительно ускоряют восстановление и уменьшают тяжесть синдрома Гийена-Барре:
- Плазмаферез. Это лечение — также называют еще «очищением крови». При плазмаферезе удаляется жидкая часть крови (плазма) а клеточная масса вводится обратно. Организм после процедуры начинает активно восстанавливать необходимый объем плазмы. Пока не ясно, почему это лечение эффективно, но ученые полагают, что плазмаферез удаляет из тока крови определенные антитела, которые способствуют агрессии иммунной системы на периферические нервы.

- Внутривенное введение иммуноглобулина. Иммуноглобулин содержит антитела от здоровых доноров крови. Высокие дозы иммуноглобулина могут блокировать патологические антитела, которые могут способствовать синдрому Гийена-Барре.
Эти процедуры являются одинаково эффективными. Нецелесообразно одновременное использование этих методов.
ЛФК. Для восстановления физической активности необходимо активное применение лечебной физкультуры, что позволяет быстрее вернуться к нормальной физической активности. Нередко на начальных этапах выздоровления требуется инвалидная коляска или ходунки.
Эмоциональные нарушения могут быть очень сильными при синдроме Гийена-Барре. Связано это с определенным периодом нарушения двигательных функций и страхом остаться обездвиженным. В таких случаях требуется помощь психотерапевта.
Физиотерапевтическое лечение паха и верхней части ноги
Из-за огромных скручивающих, поворотных, боковых и ударных сил, прикладываемых к бедру, паху и верхней части ноги, существует множество потенциальных травм. Наиболее распространенные травмы в этой области, которые мы видим клинически, включают: Растяжение подколенного сухожилия, растяжение паховой области, остеоартрит, синдром большой вертельной боли (ранее известный как вертельный бурсит), ягодичный бурсит, синдром подвздошно-большеберцовой связки и импинджмент тазобедренного сустава.
Наиболее распространенные травмы в этой области, которые мы видим клинически, включают: Растяжение подколенного сухожилия, растяжение паховой области, остеоартрит, синдром большой вертельной боли (ранее известный как вертельный бурсит), ягодичный бурсит, синдром подвздошно-большеберцовой связки и импинджмент тазобедренного сустава.
Для получения более подробной информации о некоторых наиболее распространенных заболеваниях тазобедренного сустава, паха и верхней части ног щелкните название заболевания ниже.
- Растяжение подколенного сухожилия
- Растяжка паха
- Остеоартроз тазобедренного сустава
Тазобедренный сустав является наиболее стабильным суставом в организме, но при этом обладает высокой подвижностью. Глубокий шар и гнездо обеспечивают значительную стабильность, а сустав дополнительно стабилизируется чрезвычайно прочными связками, хрящами, мышцами и суставной капсулой.
Некоторые из самых мощных мышц и сухожилий тела воздействуют на бедро, пах и верхнюю часть ноги, чтобы обеспечить взрывные движения и диапазон движений, необходимые для ходьбы, бега и занятий спортом. Есть также многочисленные смазочные мешочки, называемые бурсами, которые обеспечивают защиту других мягких тканей и способствуют подвижности.
Тазобедренный сустав образован концом длинной кости бедра, называемым бедренной костью, и углублением в тазовой кости, называемым вертлужной впадиной. Вертлужная впадина также окружена глубоким кольцом хряща, называемым верхней губой, которое обеспечивает дополнительную стабильность тазобедренного сустава. Существует также небольшой сустав глубоко в паху между двумя половинами таза, называемый лобковым симфизом.
Эффективна ли физиотерапия при артрите тазобедренного сустава?
Физиотерапия является методом выбора при артрите тазобедренного сустава легкой и средней степени тяжести. При умеренном и тяжелом остеоартрите инъекционная терапия с последующей физиотерапией является методом выбора. При очень тяжелом артрите инъекционная терапия и физиотерапия должны продолжаться до тех пор, пока замена тазобедренного сустава не станет лучшим способом действий.
При очень тяжелом артрите инъекционная терапия и физиотерапия должны продолжаться до тех пор, пока замена тазобедренного сустава не станет лучшим способом действий.
Когда следует обратиться к врачу при болях в бедре?
Вам следует обратиться к своему терапевту, если физиотерапия не дает достаточного облегчения или если время восстановления занимает слишком много времени, так как, вероятно, вам помогут инъекции стероидов.
Какие ощущения при остеоартрите тазобедренного сустава?
Большинство больных жалуются на глубокую боль в суставе с выраженной болью при определенных движениях.
Что произойдет, если остеоартрит не лечить?
Если не лечить, ваш диапазон движений, сила и функциональность могут ухудшиться быстрее, что затруднит выполнение действий.
Как физиотерапия может помочь при травме паха или бедра?
Во время осмотра будет установлена причина боли в этой области, чтобы гарантировать, что лечение будет адаптировано конкретно к вашей клинической картине. Это обеспечивает оптимальную реабилитацию и более быстрое возвращение к желаемой деятельности.
Это обеспечивает оптимальную реабилитацию и более быстрое возвращение к желаемой деятельности.
Растяжение приводящей мышцы правого бедра
Как лечить растяжение паховой области?
Как и при всех травмах, наиболее важной частью лечения боли в паху является поэтапная программа упражнений. Затем это можно дополнить ручными методами, такими как мобилизация, манипуляции, методы мягких тканей и электротерапия, чтобы помочь заживлению мышц паха и других мягких тканей.
Сколько времени нужно, чтобы зажила травма паха?
Это во многом зависит от тяжести и типа травмы. Терапевт, скорее всего, сможет направить вас после вашей первоначальной консультации, или иногда ему может потребоваться оценить вашу первоначальную реакцию на лечение.
Может ли боль в паху быть признаком проблем с бедром?
Да, конечно, так как бедро и пах очень тесно связаны, из этого следует, что боль в бедре может быть связана с напряжением мышц паха или травмами.
Какова причина боли в верхней части бедра?
Основными причинами боли в верхней части бедра являются поясничный бурсит, разрыв четырехглавой мышцы или рефлекторная боль при артрите тазобедренного сустава.
Чем мы можем помочь?Наши терапевты обладают значительным опытом оценки, диагностики и лечения травм в этой области. Мы не только фокусируемся на поврежденной ткани, но и в первую очередь обращаемся к основным проблемам, которые могли привести к травме.
Нажмите здесь, чтобы узнать, как записаться на приемЕсли вы не уверены, какое у вас заболевание и может ли лечение помочь вам, или вы просто хотите поговорить с кем-нибудь о своем заболевании, пожалуйста, свяжитесь с нами здесь или позвоните по телефону 0161 745 7551 или 0151 515 2323 .
10 Боли в верхней части ноги, причины, лечение и прочее
Проблемы с бедренными нервами (парестетическая мералгия)
Парестетическая мералгия — это заболевание нервов, вызывающее онемение, покалывание или боль в области кожи над внешней поверхностью бедра. Это вызвано сдавлением нерва, известного как латеральный кожный нерв бедра, когда он проходит под жесткой фиброзной связкой, известной как паховая связка.
Это вызвано сдавлением нерва, известного как латеральный кожный нерв бедра, когда он проходит под жесткой фиброзной связкой, известной как паховая связка.
Вам следует посетить лечащего врача, чтобы подтвердить диагноз и обсудить варианты лечения. Как правило, это состояние лечится отдыхом, физиотерапией, обезболивающими и иногда инъекциями кортикостероидов.
Редкость: Редкость
Основные симптомы: боль снаружи бедра, боль в одном бедре, онемение бедра, покалывание в верхней части ноги, онемение бедра ): новая головная боль, опухшее бедро, опухшие бедра, отек одного бедра, отек ноги, слабость обеих ног, слабость ног
Неотложность: Врач первичной медико-санитарной помощи
Стеноз позвоночника
Позвоночник или позвоночник защищает спинной мозг и позволяет людям стоять и наклоняться. Спинальный стеноз вызывает сужение позвоночника. Сужение оказывает давление на нервы и спинной мозг и может вызвать боль.
Дальнейшие действия, включая посещение лечащего врача. В этом случае врач может предложить дальнейшее обследование, включая визуализацию позвоночника. Лечение может включать лекарства, физиотерапию или брекеты. В тяжелых случаях иногда рекомендуется хирургическое вмешательство.
Редкость: Обычный
Основные симптомы: боль в пояснице, боль в спине, отдающая в ногу, боль в спине, отдающая в ягодицу, трудности при ходьбе, боль в бедре 90 Повторяющееся растяжение четырехглавой мышцы
Повторяющееся растяжение верхней части ноги вызвано постоянным повторяющимся использованием.
Вам не нужно лечение, просто отдохните от перенапряжения. Ношение корсета и физиотерапия могут быть полезными.
Редкость: Нечасто
Основные симптомы: онемение верхней части ноги, слабость в бедре, боль в бедре от чрезмерной нагрузки
Симптомы, которые никогда не возникает при повторяющемся растяжении четырехглавой мышцы: травма верхней части ноги, сильная боль в верхней части ноги
Срочность: Самолечение
Повторяющееся растяжение подколенного сухожилия
Повторяющаяся деформационная травма верхней части ноги вызвана постоянным повторяющимся использованием.
Вам не нужно лечение, просто отдохните от перенапряжения. Ношение корсета и физиотерапия могут быть полезными.
Редкость: Необычный
Основные симптомы: онемение верхней части ноги, слабость в бедре, боль в подколенном сухожилии от чрезмерной нагрузки
чрезмерное использование
Симптомы, которые никогда не возникают при повторяющихся растяжениях подколенного сухожилия: травма верхней части ноги, сильная боль в верхней части ноги колено , колено прыгуна, боль в передней части колена, хондромаляция надколенника и синдром пателлофеморального сустава.
Чрезмерная нагрузка во время спортивных тренировок является распространенной причиной, особенно если имеется смещение коленного сустава или предыдущая травма колена. Это изнашивает хрящ под коленной чашечкой и вызывает боль при выполнении упражнений.
Наиболее часто встречается у женщин и молодых людей, активно занимающихся спортом, но может поражать любого.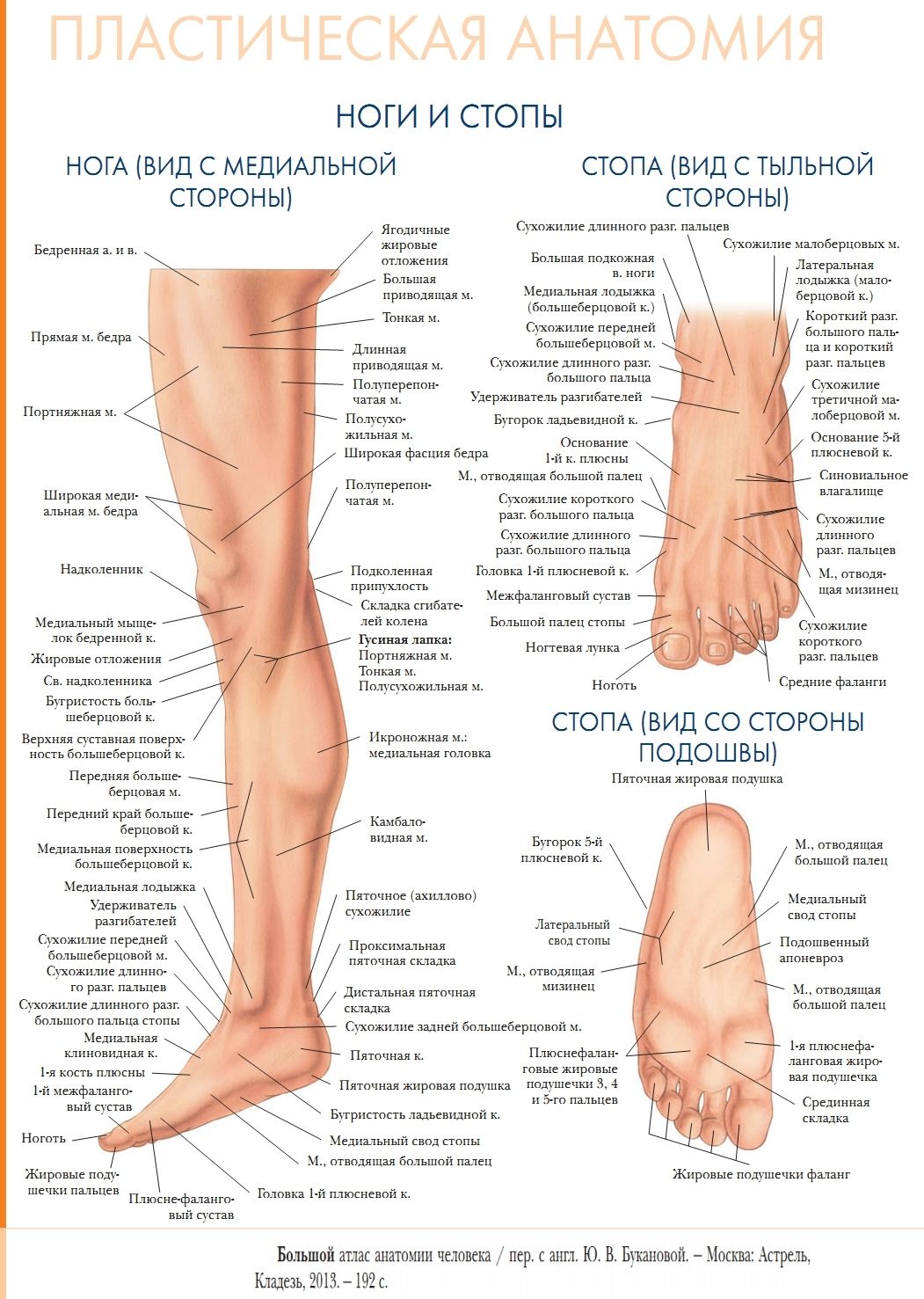
Симптомы включают тупую боль в передней части колена и вокруг коленной чашечки (надколенника) во время бега, приседания или подъема по лестнице или после длительного сидения с согнутыми коленями.
Диагноз ставится на основании физического осмотра и рентгенографии, компьютерной томографии и/или МРТ.
Лечение чаще всего включает отдых; безрецептурные обезболивающие; упражнения с низким воздействием, такие как плавание или езда на велосипеде; физиотерапия для укрепления и стабилизации колена; и ортопедические стельки (вставки для обуви), чтобы помочь исправить смещение шага.
Хирургическое вмешательство необходимо только в тяжелых случаях и проводится с помощью артроскопии для удаления любых фрагментов поврежденного хряща.
Редкость: Обычный
Основные симптомы: боль в колене, боль в одном колене, боль в колене, усиливающаяся при подъеме по лестнице, тупая, ноющая боль в колене, боль в колене, усиливающаяся при приседании
Симптомы, которые всегда возникают при пателлофеморальном болевом синдроме: боль в колене
Срочность: Врач первичной медико-санитарной помощи
Легкий/умеренный артрит тазобедренного сустава
Артрит тазобедренного сустава — это воспаление одного или нескольких тазобедренных суставов.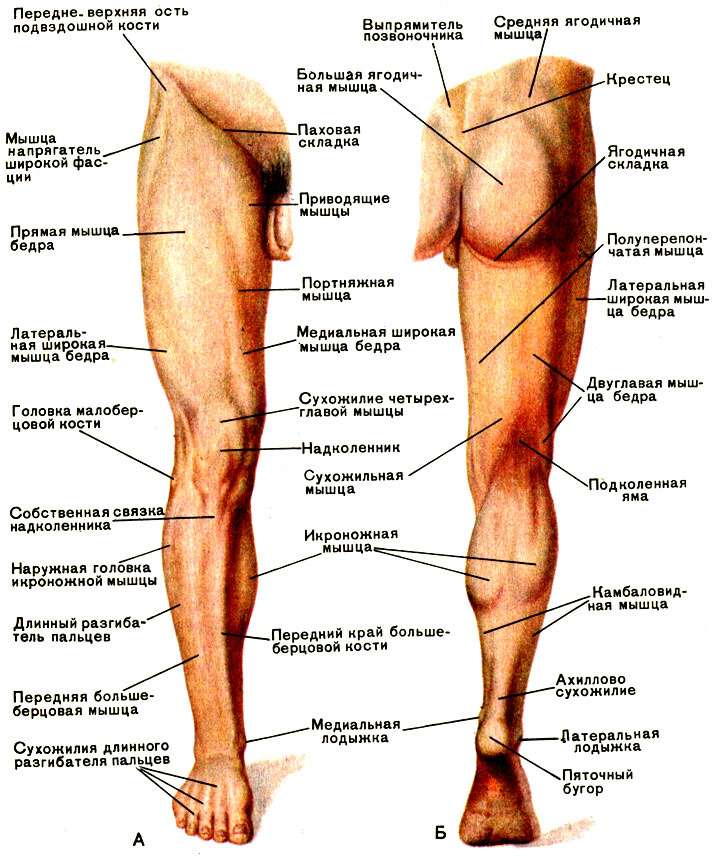 Боль, отек и скованность являются основными симптомами артрита. Артрит тазобедренного сустава может затруднить выполнение многих повседневных действий, таких как ходьба или подъем по лестнице. Это основная причина потери рабочего времени и серьезной инвалидности для многих людей.
Боль, отек и скованность являются основными симптомами артрита. Артрит тазобедренного сустава может затруднить выполнение многих повседневных действий, таких как ходьба или подъем по лестнице. Это основная причина потери рабочего времени и серьезной инвалидности для многих людей.
Целью лечения артрита тазобедренного сустава является облегчение боли и сохранение функции тазобедренного сустава. Ваш врач сможет предложить дальнейшие действия, такие как обезболивающие, вспомогательные средства для ходьбы или смена обуви на более подходящую.
Редкость: Обычный
Основные симптомы: боль в бедре, трудности при ходьбе, боль в одном бедре, хромота, боль в паху
Симптомы, которые всегда возникают при артрите тазобедренного сустава легкой/средней степени: боль в тазобедренном суставе
900 02 Симптомы которые никогда не возникают при легком/умеренном артрите тазобедренного сустава: сильная боль в бедреНеотложность: Врач первичной медико-санитарной помощи
Синдром подвздошно-большеберцовой связки («колено бегуна»)
Синдром подвздошно-большеберцовой связки также называется ITBS или IT-синдромом. Подвздошно-большеберцовый тяж представляет собой длинный толстый кусок соединительной ткани, который начинается в верхней части тазовой кости, спускается вниз по внешней стороне голени и прикрепляется сбоку к колену.
Подвздошно-большеберцовый тяж представляет собой длинный толстый кусок соединительной ткани, который начинается в верхней части тазовой кости, спускается вниз по внешней стороне голени и прикрепляется сбоку к колену.
ITBS — это синдром чрезмерного употребления. Ему подвержены тяжело тренирующиеся спортсмены, особенно бегуны и велосипедисты. Боль и воспаление возникают, если дальний конец подвздошно-большеберцового пучка постоянно трется о внешнюю сторону коленного сустава.
Симптомы включают боль на внешней стороне колена, особенно во время бега или сидения с согнутым коленом.
Диагноз ставится на основании анамнеза и физикального осмотра с помощью простых тестов на растяжение для определения точного местоположения боли. Иногда назначают МРТ.
Лечение включает отдых; лед; безрецептурные нестероидные противовоспалительные препараты; упражнения на растяжку подвздошно-большеберцовой связки; укрепление мышц бедра; и, при необходимости, изменения в том, как человек шагает или тренируется. Инъекции кортикостероидов могут быть полезными, а в некоторых случаях может быть предпринята операция.
Инъекции кортикостероидов могут быть полезными, а в некоторых случаях может быть предпринята операция.
Редкость: Обычный
Основные симптомы: боль в колене, боль в одном колене, тупая, ноющая боль в колене, боль в колене, усиливающаяся при спуске по лестнице, острая боль в колене
Симптомы, которые всегда возникают при синдроме подвздошно-большеберцовой (it) полосы («колено бегуна»): боль в колене
Неотложная помощь: Врач первичной медико-санитарной помощи
Синдром большевертельной боли
Синдром большевертельной боли, также так называемый вертельный бурсит или GTPS, представляет собой воспаление бурсы большого вертела.
Бурсы — это небольшие «подушки» между сухожилиями, костями и мышцами. Большой вертел — это больший из двух костных выступов в верхней части бедренной кости. Чрезмерное использование, травма или инфекция могут вызвать воспаление и раздражение бурсы вокруг большого вертела.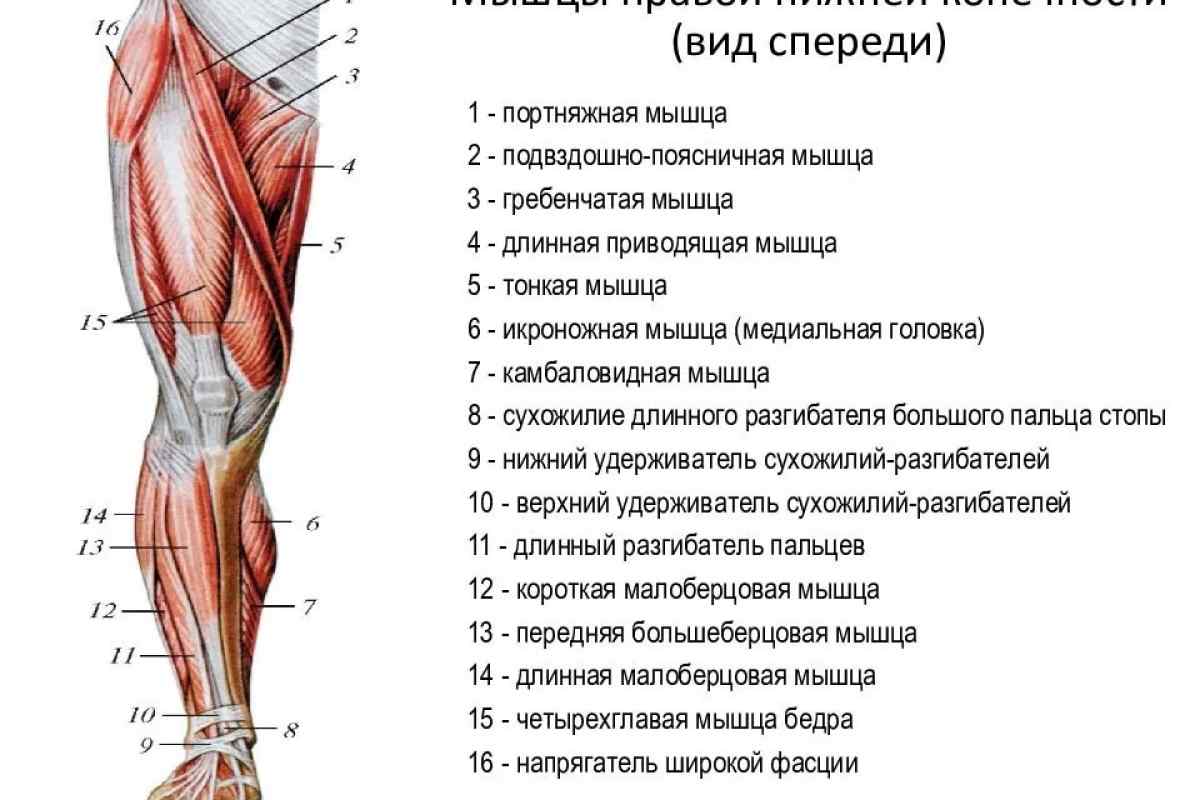
Наиболее восприимчивы люди с болью в пояснице, остеоартритом и ожирением.
Симптомы включают хроническую постоянную боль снаружи бедра, которая иррадиирует вниз по внешней стороне ноги, иногда до колена.
Симптомы аналогичны другим состояниям, таким как дегенеративное заболевание суставов, поэтому для постановки точного диагноза следует обратиться к врачу.
Диагноз ставится на основании физического осмотра и наблюдения за простыми движениями.
Лечение в основном включает устранение симптомов путем снижения веса, физиотерапии и безрецептурных нестероидных противовоспалительных препаратов. В некоторых случаях для облегчения боли хорошо помогают инъекции кортикостероидов в бедро, иногда может помочь хирургическое вмешательство.
Стрессовый перелом бедренной кости
Стрессовый перелом бедренной кости означает перелом бедренной кости или бедренной кости. Бедренная кость является самой крупной и прочной костью в теле и играет важную роль в поддержании веса.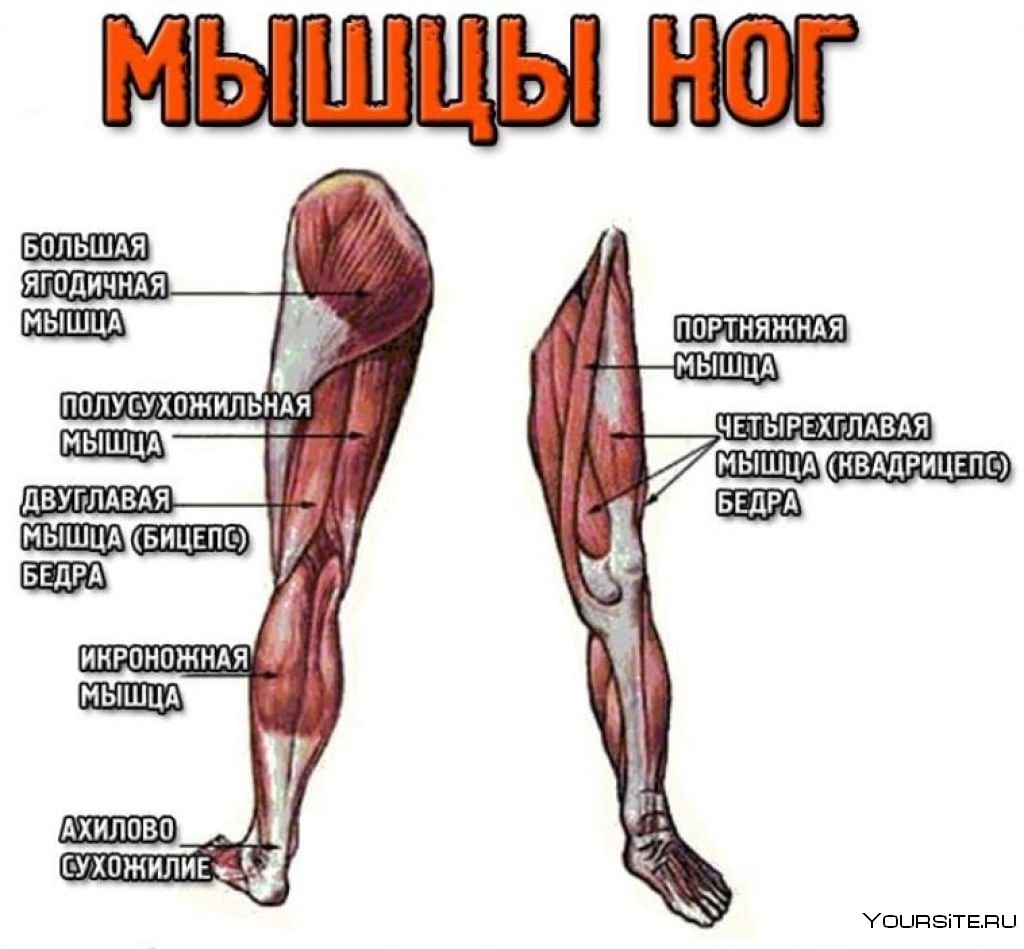 Стресс-перелом бедренной кости обычно происходит в верхней части кости, где она соединяется с тазом.
Стресс-перелом бедренной кости обычно происходит в верхней части кости, где она соединяется с тазом.
Стрессовые переломы возникают из-за чрезмерной нагрузки и/или из-за слабости костей в результате болезни, а не из-за травмы. Те, кто занимается тяжелой физической подготовкой, например, спортсмены и военные стажеры, подвержены стрессовому перелому бедренной кости. Но любой, кто страдает от недоедания или остеопороза, подвержен стрессовому перелому даже при обычной повседневной деятельности.
Симптомы включают боль глубоко в бедре или паху, особенно во время физической нагрузки. Боль может начаться постепенно, а не внезапно, как при травме. Состояние можно было бы считать простым напряжением.
Диагноз ставится на основании физического осмотра с помощью простых тестов, таких как прыжки на больной ноге и визуализация.
Лечение включает отдых; улучшенное питание; изучение правильных тренировок и техники ходьбы; а иногда и хирургическое вмешательство.
Редкость: Обычный
Основные симптомы: тупая, ноющая боль в бедре, боль в одном бедре, боль в бедре, спонтанная боль в бедре
Тромбоз глубоких вен (ТГВ) возникает при образовании тромба в вене, расположенной глубоко в теле, обычно в голени или бедре. ТГВ может вызвать отек, боль и покраснение пораженной ноги. Некоторые из факторов риска развития ТГВ включают ожирение, беременность, рак, хирургическое вмешательство и наличие тромбов в анамнезе.
ТГВ может вызвать отек, боль и покраснение пораженной ноги. Некоторые из факторов риска развития ТГВ включают ожирение, беременность, рак, хирургическое вмешательство и наличие тромбов в анамнезе.
Вам следует подумать о том, чтобы позвонить своему лечащему врачу или поставщику неотложной медицинской помощи. Тромбоз глубоких вен можно оценить с помощью обзора ваших симптомов, физического осмотра и ультразвукового исследования. Также может быть проведен анализ крови. После постановки диагноза ТГВ можно лечить разжижающими кровь препаратами, которые обычно принимают в течение трех месяцев.
Редкость: Необычный
Основные симптомы: лихорадка, боль в бедре, отек бедра, боль в икре, боль в ягодицах локализована ваша боль в верхней части ноги?
Проведите самодиагностику с помощью нашего бесплатного помощника по буям, если вы ответите «да» на любой из этих вопросов.

