Как развивается сахарный диабет
О сахарном диабете у каждого свои представления. Кто-то считает, что он начинается, если съесть тридцать шоколадок подряд, хотя это не так.
Для кого-то сахарный диабет — «безобидное» хроническое заболевание. Но по статистике Всемирной организации здравоохранения, от осложнений сахарного диабета умирает 1,5 млн человек в год — это больше, чем от вируса иммунодефицита человека.
Сегодня Атлас рассказывает о том, каким бывает сахарный диабет, почему он возникает, и как управлять рисками развития заболевания.
Чтобы понять механизм развития сахарного диабета, нужно знать принципы работы углеводного обмена. Это сложный метаболический процесс, в результате которого организм получает и расходует энергию.
Глюкоза — источник энергии в организме
Для нормальной работы клеткам нужна энергия, основной источник которой — углеводы. Они содержатся почти во всех продуктах питания.
В кишечнике углеводы расщепляются до простых соединений (моносахаридов, например глюкозы), всасываются слизистой и попадают в кровь. Организм всегда готов отреагировать на изменение уровня глюкозы. В этом ему помогают некоторые рецепторы и сигнальные молекулы–пептиды. В здоровом теле эта реакция происходит быстро и в соответствии с изменением уровня глюкозы.
Организм всегда готов отреагировать на изменение уровня глюкозы. В этом ему помогают некоторые рецепторы и сигнальные молекулы–пептиды. В здоровом теле эта реакция происходит быстро и в соответствии с изменением уровня глюкозы.Глюкоза не может самостоятельно попасть в клетки: чтобы избежать бесконтрольного движения глюкозы, клетка закрывает свои двери и на часть из них устанавливает домофон.
В роли двери выступают рецепторы семейства GLUT — белки на поверхности мембраны клетки. Часть из них открывается автоматически, но большинству нужен ключ — специальный гормон инсулин.
Исключение составляют клетки мозга: это слишком важный орган, чтобы отдавать его энергоснабжение «на аутсорс». Поэтому рецепторы GLUT в клетках головного мозга открываются автоматически, без участия инсулина. Концентрация глюкозы в крови уравнивается с концентрацией в нейронах.
Инсулин пускает глюкозу в клетку
Инсулин производят бета–клетки поджелудочной железы, расположенные в островках Лангерганса. От их названия Insulae pancreaticae и происходит название инсулина. Бета–клетки реагируют на повышение уровня глюкозы в крови, а также на сигнальные пептиды, которые выделяются при попадании пищи в желудок, задолго до повышения уровня глюкозы в крови.
От их названия Insulae pancreaticae и происходит название инсулина. Бета–клетки реагируют на повышение уровня глюкозы в крови, а также на сигнальные пептиды, которые выделяются при попадании пищи в желудок, задолго до повышения уровня глюкозы в крови.
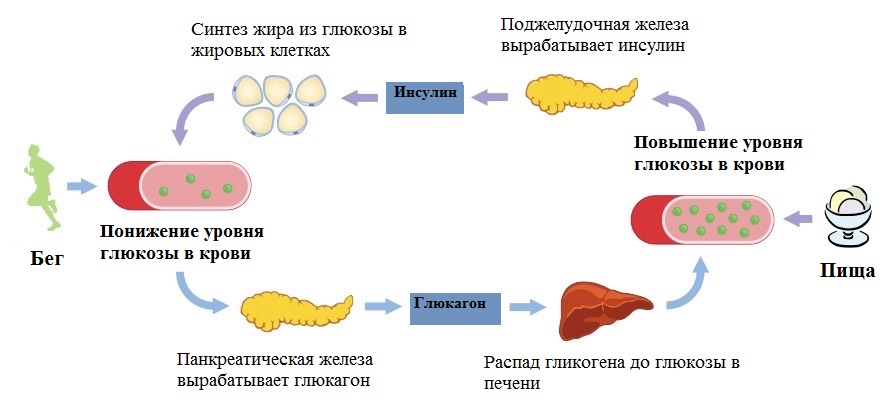
В ответ на эти сигналы бета-клетки островков Лангерганса начинают выделять инсулин. Гормон попадает в кровь и пускает глюкозу во все клетки организма. В каждой из них глюкоза расходуется на получение энергии.
Короткое видео о работе поджелудочной железы. Есть русские субтитрыНо на этом история не заканчивается. Что если организм получил больше энергии, чем нужно? И что делать после еды, когда уровень глюкозы падает? У эволюции на эти вопросы есть простой ответ: еда бывает не каждый день, и всё что можно запасти — нужно запасти.
Гликоген и триглицериды — хранилище глюкозы
В организме есть несколько хранилищ энергии: скажем, холодильник, где можно оставить еду на пару дней, и погреб, где хранятся продукты на зиму.
Холодильник, или ближайшее хранилище — это запасы гликогена. Пока глюкоза поступает в клетки, в печени её излишки упаковывают в гликоген. Упаковка требует затрат энергии, а распаковывание — нет. Поэтому гликоген удобно использовать для поддержания энергии, когда уровень глюкозы в крови снижается. Это происходит через несколько часов после еды.
Гормон глюкагон выделяется в отсутствие инсулина и помогает распаковать гликоген и разложить до состояния простой глюкозы. Этот процесс происходит в печени и в мышцах. Из печени глюкоза транспортируется в кровь и затем может быть использована в разных тканях. В мышцах же распакованная глюкоза расходуется сразу.
«Холодильник» не резиновый, и когда запасы гликогена созданы, а глюкоза всё еще циркулирует в крови, организм запасает неизрасходованную глюкозу в виде жира.
В печени углеводы трансформируются в жирные кислоты. Потом к ним добавляется глицерол, кислоты превращаются в триглицериды и отправляются на хранение в жировую ткань.
Триглицериды и жирные кислоты могут поступать в организм с едой, в составе жирной пищи. Часть из них транспортируется в печень и затем в кровь; другая часть по лимфатической системе отправляется сразу в жировую ткань. Клетки могут использовать жирные кислоты в качестве источника энергии или отправить их на хранение в жировые ткани.
Чтобы трансформировать молекулы жира в глюкозу, организм тратит очень много энергии. Поэтому к таким мерам он прибегает только после того, как израсходованы все другие источники энергии — и глюкоза, и гликоген.
Обменные процессы в организме позволяют регулировать уровень глюкозы и поддерживать энергоснабжение на нужном уровне не только во время еды, но и на голодный желудок. Как это часто бывает со сложными каскадными реакциями, сбой в работе одного элемента приводит к дисбалансу всей системы.
Сахарный диабет 1 типа — недостаток инсулина
На сахарный диабет 1 типа (СД1) приходится 10% всех случаев сахарного диабета. Его называют еще «детским». Несмотря на то, что четверть заболевших — взрослые люди, этот вариант диабета чаще проявляется в детском и юношеском возрасте.
Сахарный диабет 1 типа — хроническое заболевание, чаще возникающее из-за аутоиммунных нарушений. По неизученным до конца причинам, организм начинает атаковать бета-клетки островков Лангерганса, и инсулин перестает вырабатываться. Организму становится нечем открывать «двери» клеток, они не получают энергии.
Организм «распаковывает» запасы жира со скоростью, на которую не рассчитаны обменные процессы. В кровь попадает слишком много кетоновых тел, которые и вызывают кетоацидоз. Это нарушение метаболизма, при котором смещается кислотный баланс в организме. Кетоацидоз — основная причина, по которой пациенты с сахарным диабетом 1 типа оказываются в больнице.
Среди возможных факторов, влияющих на риск СД1 — генетическая предрасположенность и инфекции. Это редкое заболевание, и даже наличие генетической предрасположенности не влияет значительно на его риск. Среди инфекционных заболеваний, связанных с СД1, отмечают вирус Коксаки, вирус Эпштейн-Барр, цитомегаловирус. Связи между прививками и риском СД1 нет. Могут играть роль и неинфекционные факторы: глютен и соя, насыщенные жиры в питании, тяжелые металлы, нитриты/нитраты, вещества, токсичные для β-клеток поджелудочной железы, психосоциальные факторы (хронический стресс), ультрафиолетовая радиация.
Это редкое заболевание, и даже наличие генетической предрасположенности не влияет значительно на его риск. Среди инфекционных заболеваний, связанных с СД1, отмечают вирус Коксаки, вирус Эпштейн-Барр, цитомегаловирус. Связи между прививками и риском СД1 нет. Могут играть роль и неинфекционные факторы: глютен и соя, насыщенные жиры в питании, тяжелые металлы, нитриты/нитраты, вещества, токсичные для β-клеток поджелудочной железы, психосоциальные факторы (хронический стресс), ультрафиолетовая радиация.
Симптомы сахарного диабета 1 типа:
- Сильное чувство голода;
- Потеря веса, не связанная с образом жизни;
- Жажда и обильное мочеиспускание;
- Помутнение зрения
- Слабость и усталость.
Начало болезни может совпадать со стрессовыми ситуациями — инфекциями, хирургическими операциями. Часто о заболевании пациент узнает уже в скорой помощи, после потери сознания в результате кетоацидоза. Поэтому родителям важно помнить, что сильная жажда и частое мочеиспускание у ребенка — повод без промедления обратиться к врачу.
Пока не найдено лечение сахарного диабета 1 типа, но есть инструменты для контроля уровня глюкозы. Для этого пациенты регулярно измеряют уровень глюкозы в крови и вводят инсулин. Также сейчас существуют специальные автоматизированные инсулиновые помпы, которые вводят непрерывно инсулин пациенту по заранее заданным настройкам. Людям с сахарным диабетом 1 типа врач может порекомендовать пересадку поджелудочной железы, если для процедуры нет противопоказаний.
Не существует и действенных методов профилактики СД1 — и в этом его различие с сахарным диабетом 2 типа.
Сахарный диабет 2 типа — беспомощность инсулина
Сахарный диабет 2 типа (СД2) — многофакторное заболевание, в развитии которого играют роль как генетические факторы, так и образ жизни. На него приходится 90% случаев заболевания сахарным диабетом.
СД2 развивается из-за низкой чувствительности клеток к инсулину, на фоне которой нормальное количество инсулина становится недостаточным. Если сахарный диабет 1 типа начинается после гибели бета-клеток, то при сахарном диабете 2 типа клетки островков Ларгенганса продолжают функционировать, по крайней мере на момент манифестации.
Если сахарный диабет 1 типа начинается после гибели бета-клеток, то при сахарном диабете 2 типа клетки островков Ларгенганса продолжают функционировать, по крайней мере на момент манифестации.
Они продолжают производить инсулин, который так же поступает к клеткам, однако домофон–рецептор перестает на него реагировать. Глюкоза не может попасть в клетку и скапливается у «двери». Такое состояние называется устойчивостью к инсулину или инсулинорезистентностью.
Основная причина заболевания — ожирение. Примерно у трети людей с избыточным весом развивается сахарный диабет 2 типа. К другим факторам, которые повышают риск, относится малоподвижный образ жизни, диета с большой долей жиров и простых углеводов, скопление жировой ткани в области живота, наследственная предрасположенность, возраст.Классические симптомы сахарного диабета 2 типа похожи на симптомы СД1 — та же хроническая усталость, жажда и обильное мочеиспускание, снижение веса, не связанное с образом жизни, помутнение зрения.
Ранние симптомы, которые также встречаются при сахарном диабете 2 типа:
- Медленное заживление ран и порезов;
- Онемение, покалывание или боль в руках и ногах;
- Кожные инфекции;
- Потемнения кожи в области подмышек, шеи и паха.
Наличие одного из этих признаков — повод обратиться к врачу.
СД2 может развиваться годами и оставаться незамеченным. Чтобы как можно раньше обнаружить признаки сахарного диабета, можно заполнять специальные опросники, а после 45 лет — проходить ежегодное скрининговое обследование.
Профилактическая проверка рекомендуется людям, у которых лишний вес сочетается с одним из следующих факторов:
- Диагноз сахарный диабет 2 типа у родственника;
- Сердечно-сосудистые заболевания в истории болезни;
- Повышенный уровень холестерина в крови;
- Высокое артериальное давление;
- Малоподвижный образ жизни;
- Гестационный диабет во время беременности или роды крупного ребенка (более 3600 г).

В отличие от сахарного диабета 1 типа, риском СД2 можно управлять. Правильное питание, нормальный вес и 150 минут упражнений в неделю снижают риск сахарного диабета 2 типа даже при генетической предрасположенности.
Рекомендуется также сократить время, проведенное в положении сидя. Если у вас сидячая работа — делайте короткие перерывы с разминкой в течение дня, а в обед можно устроить прогулку.
Сахарный диабет 2 типа нельзя полностью вылечить, можно только замедлить его развитие и контролировать осложнения. На ранних стадиях достаточно изменить образ жизни, чтобы обратить ситуацию в свою сторону. Иногда врач может назначить препараты, которые улучшают чувствительность к инсулину и откладывают развитие заболевания.
В следующей части мы подробнее расскажем, как на риск развития сахарного диабета 2 типа влияет генетика и микробиота кишечника.
Инсулинотерапия — Все о диабете
Инсулин — это гормон жизни
Без инсулина организм не может превращать потребленную пищу в энергию.
При сахарном диабете 1-го типа повреждаются все бета-клетки поджелудочной железы, которые вырабатывают инсулин. Возникает абсолютный дефицит инсулина в организме больного человека. То есть необходима 100% заместительная инсулинотерапия. Что же касается сахарного диабета 2-го типа и инсулинотерапии, то здесь ситуация не такая простая. У людей с сахарным диабетом 2-го типа производится определенное количество инсулина, но его не всегда достаточно, чтобы удовлетворить потребности организма. Дело в том, что за несколько лет до постановки диагноза «сахарный диабет 2-го типа», в организме человека уже происходят определенные неблагоприятные изменения. В первую очередь нарушается чувствительность мышц и жировой тканей к инсулину — они становятся резистентными к инсулину. Чтобы преодолеть эту резистентность, поджелудочная железа начинает вырабатывать большее количество инсулина и, на некоторое время, ее резервов хватает для поддержания нормального уровня глюкозы в крови. Но со временем, поджелудочная железа истощается и становится неспособной производить достаточное количество инсулина, уровень сахара в крови значительно повышается и именно тогда ставят диагноз «Сахарный диабет».
Поджелудочная железа без диабета постоянно выделяет в кровь небольшое количество инсулина, и днем, и ночью (это базальная секреция). После еды производится повышенное количество инсулина для обеспечения утилизации глюкозы, которую мы съедаем с пищей (это болюсная секреция). Инсулинотерапия при сахарном диабете 1-го типа помогает обеспечить функцию поджелудочной железы, как и у здорового человека.
Повышенный уровень сахара в крови отрицательно влияет на все органы и ткани, в том числе и на саму поджелудочную железу и бета-клетки, вырабатывающие инсулин. Врачи даже называют это состояние «глюкозотоксичнисть», без устранения которой невозможно восстановить деятельность истощенных бета-клеток. Поэтому, при сахарном диабете 2-го типа могут потребоваться разные методы лечения. Некоторым пациентам назначаются сахароснижающие таблетированные препараты, которые стимулируют синтез инсулина бета-клетками. Но для этого необходимо достаточное количество жизнедеятельных клеток. Если же бета-клеток достаточно, но они не могут производить инсулин, потому что высокий уровень сахара в крови блокирует их работу, возникает необходимость во временном назначении инсулина, а после устранения глюкозотоксичности и нормализации уровня сахара в крови, возможен перевод на сахароснижающие таблетированные препараты. Совсем другая ситуация наблюдается в том случае, когда в результате глюкозотоксичности или длительного заболевания диабетом, большинство бета-клеток погибли. В этом случае сахароснижающие таблетированные препараты становятся неэффективными и единственным методом, который поможет нормализовать уровень сахара в крови становится инсулинотерапия.
Совсем другая ситуация наблюдается в том случае, когда в результате глюкозотоксичности или длительного заболевания диабетом, большинство бета-клеток погибли. В этом случае сахароснижающие таблетированные препараты становятся неэффективными и единственным методом, который поможет нормализовать уровень сахара в крови становится инсулинотерапия.
Таким образом, многим пациентам с сахарным диабетом 2-го типа необходим инсулин, некоторым — с первого же дня установления диагноза, а некоторым — через некоторое время после начала болезни. К сожалению, большинство людей с диабетом не понимают этого и отказываются применять инсулин, не обращая внимания на рекомендации врача. Среди больных сахарным диабетом распространенные различные заблуждения об инсулинотерапии, которые приводят к тому, что инсулин становится скорее шагом отчаяния, когда уже ничего не помогает вместо того, чтобы быть лекарством, которое позволят достичь успеха в лечении диабета и прожить долгую жизнь без его осложнений.
Попробуем разобраться с существующими мифами относительно инсулинотерапии, чтобы этот метод лечения воспринимался должным образом и позволял больным жить без ограничений.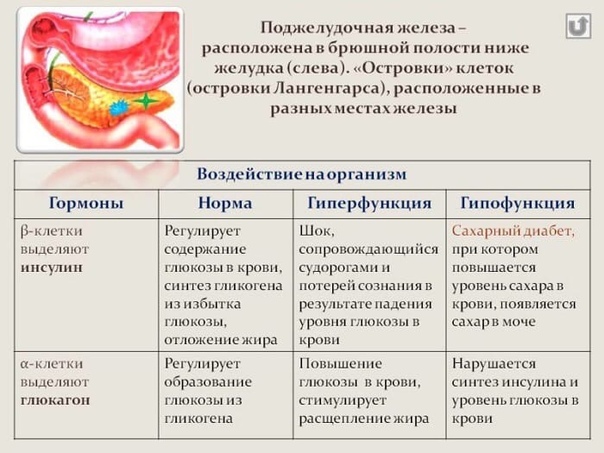
В прошлом все люди с диабетом использовали бычий или свиной инсулин. Сейчас, большинство людей используют человеческий инсулин, то есть инсулин, который по своей химической структуре аналогичный инсулину, который вырабатывается поджелудочной железой человека. В производстве человеческих инсулинов используют генные технологии. С помощью генных технологий, ген, отвечающий за синтез (продукцию) человеческого инсулина, встраивается в дрожжевые клетки или бактерии. И таким образом, клетки дрожжей или бактерий становятся своеобразной лабораторией для синтеза инсулина, вместо своих собственных белков.
Человеческие инсулины
- Инсулины короткого действия (имитирующие болюсную секрецию инсулина). Этот инсулин по структуре полностью похож на человеческий инсулин. Короткий инсулин обеспечивает усвоение глюкозы, которая попадает в организм с пищей. Врачи называют его «болюсным». Но есть особенности: после того как Вы сделали инъекцию этого инсулина, он начинает действовать через 30-40 минут, что необходимо учитывать при планировании приема пищи.
 То есть его необходимо вводить за 30-40 мин. перед всеми основными приемами пищи (завтрак, обед и ужин). Доза инсулина для каждого введения будет зависеть от того, какое количество углеводов Вы планируете съесть. Более детально этот вопрос освещается в разделе о ХЕ (хлебные единицы). Инсулин будет действовать в течение 5-8 часов и максимум действия наступит через 2-4 часа после его введения. Желательно принимать пищу (примерно с одинаковым количеством углеводов) в одно и то же время и, соответственно, вводить необходимое количество инсулина. После еды углеводы попадают в кровь в течение 2-3 часов. Но поскольку действие инсулина продолжается примерно 5-8 часов, потому для профилактики значительного снижения сахара в организме (гипогликемии), желательно через 2 часа после инъекции инсулина делать легкий перекус (10-20 гр. Углеводов).
То есть его необходимо вводить за 30-40 мин. перед всеми основными приемами пищи (завтрак, обед и ужин). Доза инсулина для каждого введения будет зависеть от того, какое количество углеводов Вы планируете съесть. Более детально этот вопрос освещается в разделе о ХЕ (хлебные единицы). Инсулин будет действовать в течение 5-8 часов и максимум действия наступит через 2-4 часа после его введения. Желательно принимать пищу (примерно с одинаковым количеством углеводов) в одно и то же время и, соответственно, вводить необходимое количество инсулина. После еды углеводы попадают в кровь в течение 2-3 часов. Но поскольку действие инсулина продолжается примерно 5-8 часов, потому для профилактики значительного снижения сахара в организме (гипогликемии), желательно через 2 часа после инъекции инсулина делать легкий перекус (10-20 гр. Углеводов).
- Инсулины длительного действия (базальный инсулин). По структуре он похож на короткий инсулин. Продленное действия этого инсулина достигается добавлением к инсулину таких веществ, как пролонгаторов (вещества, продлевающие действие инсулина.
 Например, цинк или белок). Поэтому этот инсулин является суспензией и слегка мутный. Поэтому перед его введением, для лучшего усвоения, его нужно перемешивать. Благодаря удлиненному действию, этот инсулин, после введения в подкожную клетчатку, гораздо медленнее и дольше усваивается. Основная задача этого инсулина — обеспечение базальной секреции, то есть поддержание в крови постоянного небольшой концентрации инсулина между приемами пищи в течение всего дня и ночи. В повседневной практике, эти инсулины называются базальными. Он начинает действовать через 1-2 часа после введения, а максимальная его действие наступает через 4-10 часов, в общем, в зависимости от дозы, он действует в течение 8-16 часов.
Например, цинк или белок). Поэтому этот инсулин является суспензией и слегка мутный. Поэтому перед его введением, для лучшего усвоения, его нужно перемешивать. Благодаря удлиненному действию, этот инсулин, после введения в подкожную клетчатку, гораздо медленнее и дольше усваивается. Основная задача этого инсулина — обеспечение базальной секреции, то есть поддержание в крови постоянного небольшой концентрации инсулина между приемами пищи в течение всего дня и ночи. В повседневной практике, эти инсулины называются базальными. Он начинает действовать через 1-2 часа после введения, а максимальная его действие наступает через 4-10 часов, в общем, в зависимости от дозы, он действует в течение 8-16 часов.
Аналоги инсулина
Кроме человеческих инсулинов, на сегодняшний день очень широко используются аналоги инсулинов.
В 90-х годах ученые-фармакологи с помощью генно-инженерных технологий изменили химическую структуру инсулина, для улучшения определенных свойств, а именно сократили или продлили действие инсулина и увеличили безопасность его применения.
- Аналоги инсулина ультракороткого действия. Изменение в структуре состоялась лишь в нескольких молекулах аминокислот, и благодаря этому был достигнут эффект скорости действия. Теперь не нужно вводить инсулин за 30-40 мин. перед запланированным приемом пищи. Если Вы захотели поесть, у Вас есть возможность вводить инсулин непосредственно перед, во время и / или сразу после еды. Максимальное действие ультракороткого инсулина наблюдается через 1 час после введения инсулина и длится не более 3-х часов. Поэтому перекусы не нужны. Это удобно для детей, когда неизвестно во сколько и сколько ребенок съест, или у людей, предпочитающих свободному режиму питания.
- Аналоги инсулина длительного действия. Незначительные изменения в структуре молекулы человеческого инсулина позволяют также удлинять его всасывания из-под кожи, приводя к увеличению времени действия инсулина. Эти инсулины обеспечивают базальный уровень инсулина днем и ночью. Начинает действовать такой инсулин уже через час после введения, а продолжается его действие до 24 часов.
С каждым годом совершенствуются средства для лечения сахарного диабета, инновационные методы лечения дают возможность улучшить качество жизни людей с диабетом. Недавно и в Украине появилось последнее инновационное поколение новых инсулинов.
Инсулины нового поколения
- Базальный инсулин ультра-длительного действия, который действует в течение 42 часов, не только дает возможность вводить один раз в сутки, но и изменять введении в течение суток, при необходимости.
- Значительное достижение в диабетологии это сочетание базального и болюсного инсулина в одной шприц-ручке. Это не только инновация, но и невероятное упрощение жизни для пациентов с сахарным диабетом.
Ученые постоянно создают новые методы, новые формы для улучшения качества жизни и здоровья пациентов.
Все схемы лечения, в том числе и виды инсулинов могут назначаться или меняться только врачом. Эта информация выложена для Вашего понимания, поскольку Вы должны стать экспертами не только в знаниях о диабете, но и возможностях его лечения, поскольку благодаря правильному лечению Вы сможете вести обычную и активную жизнь, как и Ваши сверстники без диабета.
Мифы об инсулине
Миф 1: «Начав применять инсулин, я должен использовать его до конца жизни»
Это частичная правда. Если диабет выявлен впервые с высоким уровнем сахара в крови или у больного отмечается потеря веса (это признак инсулиновой недостаточности), целесообразнее будет назначить временную инсулинотерапию для быстрого снижения высокого уровня сахара. После этого, врач может отменить инсулин и назначить другие сахароснижающие средства. Кроме этого, инсулин временно назначается при серьезных острых заболеваниях, таких как инфаркт, инсульт и другие, с целью нормализации обмена веществ и ускорения выздоровления. Сахарный диабет, к сожалению, является прогрессирующим заболеванием и, и на определенной стадии, когда количества жизнедеятельных бета-клеток недостаточно, инсулин становится единственным препаратом, который помогает контролировать диабет и жить без осложнений. Поэтому главное, вовремя начать инсулинотерапию, пока организм полностью не истощился под влиянием высокого уровня сахара.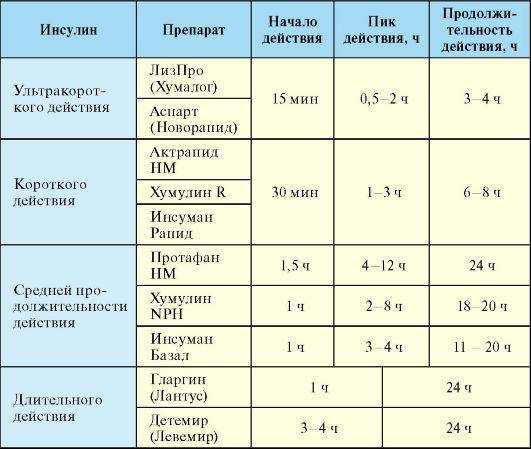
Миф 2: «При применении инсулина, увеличивается вес»
Это частичная правда. Действительно, когда перед назначением инсулина, у больного отмечалось снижение веса обусловлено недостаточностью инсулина, то после его назначения вес возвращается к нормальному уровню, так как жировые клетки и мышцы начинают получать глюкозу и прекращается потеря сахара с мочой. Согласно данным исследований, одновременное применение метформина (таблетированный сахароснижающие препараты) с инсулином предупреждает набор лишних килограммов. Если инсулин назначается без метформина, то средняя прибавка в весе составляет 2-4 кг. Кроме того, не все инсулины одинаково влияют на прибавку в весе. И если у Вас избыточная масса тела, поинтересуйтесь у врача, какой именно инсулин будет меньше способствовать дальнейшему повышению веса. В последнее время, для предотвращения набора лишнего веса и лучшего контроля диабета с меньшим риском гипогликемии, применяется также комбинация базального инсулина с аналогом глюкагоноподобного пептида-1 (не инсулиновый сахароснижающий препарат). Дополнительно хотелось бы привлечь Ваше внимание, что применение инсулина не значит, что пациенты могут не соблюдать диету и есть все без ограничений. Напротив, количество пищи и доза инсулина должны соответствовать друг другу. Больным на инсулинотерапии рекомендуется потреблять не более 7-8 ХЕ за один прием пищи. Но даже если вы придерживаетесь всех рекомендаций, и после назначения инсулина вес все же увеличивается, помните — высокий уровень сахара больше вредит здоровью, чем несколько лишних килограммов.
Дополнительно хотелось бы привлечь Ваше внимание, что применение инсулина не значит, что пациенты могут не соблюдать диету и есть все без ограничений. Напротив, количество пищи и доза инсулина должны соответствовать друг другу. Больным на инсулинотерапии рекомендуется потреблять не более 7-8 ХЕ за один прием пищи. Но даже если вы придерживаетесь всех рекомендаций, и после назначения инсулина вес все же увеличивается, помните — высокий уровень сахара больше вредит здоровью, чем несколько лишних килограммов.
Миф 3: «Инсулин может ограничить мою жизнь, мне будет трудно путешествовать, питаться и ходить на работу»
Если Вы начинаете инсулинотерапию с одной инъекции в день, Вы можете делать ее дома, например утром или перед сном. Если Вам необходимы несколько инъекций в течение дня, и Вам неудобно использовать инсулин во флаконах и делать инъекции шприцем, Вы можете выбрать инсулин, который вводится с помощью многократных или одноразовых шприц-ручек. Одноразовую предварительно заполненную шприц-ручку нужно заменить после того, как инсулин в картридже закончится. Если же используется многоразовая шприц-ручка, то после того, как инсулин в картридже закончился, необходимо лишь вставить новый картридж. Если применять многократную шприц-ручку согласно инструкции и менять иглы перед каждой инъекцией инсулина, ее можно использовать в течение нескольких лет подряд. Современные инсулиновые шприц-ручки имеют стильный дизайн, очень просты в применении, позволяют минимизировать время на выполнение инъекции и помогают точно дозировать инсулин. Поэтому инъекции с помощью шприц-ручек не мешают активной жизни.
Если же используется многоразовая шприц-ручка, то после того, как инсулин в картридже закончился, необходимо лишь вставить новый картридж. Если применять многократную шприц-ручку согласно инструкции и менять иглы перед каждой инъекцией инсулина, ее можно использовать в течение нескольких лет подряд. Современные инсулиновые шприц-ручки имеют стильный дизайн, очень просты в применении, позволяют минимизировать время на выполнение инъекции и помогают точно дозировать инсулин. Поэтому инъекции с помощью шприц-ручек не мешают активной жизни.
Миф 4: «Я боюсь уколов. Это очень больно »
Как Вы, наверное, знаете, иглы бывают разной длины и толщины. Обычные иглы, которые используются для внутримышечной инъекции, действительно вызывают болезненные ощущения, так как они относительно толстые и длинные, для того чтобы проколоть кожу, подкожную клетчатку и мышцу, при этом игла травмирует множество нервных окончаний. Но инсулин вводится только подкожно с помощью чрезвычайно тонких, коротких и очень острых игл, которые не вызывают боли поскольку прокалывают только кожу. Поэтому, благодаря современным технологиям инъекция инсулина стала комфортной и практически безболезненной. Главное регулярно менять иглы, чтобы они всегда были острыми и обеспечивали правильную дозировку инсулина. Рекомендовано для каждой инъекции применять новую иглу. Если иглу для шприц-ручки долго не менять, она становится тупой и во время укола могут возникать болезненные ощущения. Дополнительно ее просвет может забиваться кристаллами инсулина или дольками кожи, вследствие чего инсулин будет неправильно дозироваться.
Поэтому, благодаря современным технологиям инъекция инсулина стала комфортной и практически безболезненной. Главное регулярно менять иглы, чтобы они всегда были острыми и обеспечивали правильную дозировку инсулина. Рекомендовано для каждой инъекции применять новую иглу. Если иглу для шприц-ручки долго не менять, она становится тупой и во время укола могут возникать болезненные ощущения. Дополнительно ее просвет может забиваться кристаллами инсулина или дольками кожи, вследствие чего инсулин будет неправильно дозироваться.
Как правило люди пугаются тех вещей, которые для них непонятны. Теперь Вы знаете об инсулин больше и, это поможет вам сделать выбор в пользу эффективного лечения и жизни без осложнений.
Надеемся, что информация была для Вас полезной.
Какое влияние оказывает инсулин на организм?
По оценкам, 37,3 миллиона американцев страдают диабетом. Еще 96 миллионов имеют преддиабет — предвестник состояния, которое значительно увеличивает шансы человека на развитие диабета 2 типа. В совокупности это почти 50% населения США, которые либо больны диабетом, либо находятся в группе риска.
В совокупности это почти 50% населения США, которые либо больны диабетом, либо находятся в группе риска.
При диабете ваш организм не может правильно перерабатывать глюкозу (также называемую сахаром в крови), что приводит к слишком высокому ее уровню. Со временем чрезмерно высокий уровень сахара в крови может повлиять на здоровье и функцию всех ваших органов, особенно сердца, глаз, почек, печени и мозга.
Гормон инсулин играет огромную и важную роль в регулировании уровня сахара в крови, чтобы этого не происходило. Давайте подробнее рассмотрим инсулин и его влияние на организм.
Что такое инсулин?
«Инсулин — это гормон, вырабатываемый бета-клетками поджелудочной железы. Инсулин регулирует поглощение сахара клетками», — объясняет Стюарт Вайнзимер, доктор медицинских наук, детский эндокринолог Йельского университета.
Другими словами, работа инсулина заключается в перемещении глюкозы в клетки, где она используется для получения энергии. Он также помогает сохранять неиспользованную глюкозу в печени, жире и мышцах для будущих энергетических потребностей.
Если ваша поджелудочная железа работает неправильно, она может не вырабатывать или не выделять инсулин, необходимый для нормализации уровня сахара в крови. Со временем это может привести к диагнозу диабета.
Как инсулин регулирует уровень глюкозы в крови?
Глюкоза, простой сахар, полученный из углеводов, является основным источником энергии для вашего тела. Каждый раз, когда вы едите углеводы, ваше тело расщепляет их на глюкозу, которая затем попадает в кровоток.
В ответ на повышение уровня глюкозы в крови поджелудочная железа вырабатывает инсулин. Это перемещает глюкозу в ваши клетки, где она превращается в вещество под названием АТФ — источник энергии, который могут использовать ваши клетки. Как только уровень сахара в крови возвращается к норме, секреция инсулина прекращается.
Эта сложная система сдержек и противовесов предназначена для поддержания концентрации глюкозы и инсулина в крови на одном уровне.
Что произойдет, если у вас слишком много или слишком мало инсулина?
Проблемы возникают, когда этот баланс нарушается и уровень инсулина остается слишком высоким, или в первую очередь выделяется недостаточно инсулина.
Без достаточного количества инсулина глюкоза не может попасть в ваши клетки. Вместо этого он накапливается в крови, вызывая гипергликемию , или высокий уровень сахара в крови.
Симптомы гипергликемии развиваются медленно и со временем. Но чем дольше уровень сахара в крови остается высоким, тем серьезнее симптомы. К ним относятся:
Сухость во рту
Потеря веса
Частое мочеиспускание
Нечеткость зрения
900 38Усталость
Порезы или язвы, которые медленно заживают
Хроническая гипергликемия подготавливает почву для диабета.
С другой стороны, когда уровень инсулина не возвращается к норме и остается слишком высоким, уровень сахара в крови падает слишком низко — это состояние называется гипогликемией . Это иногда случается с людьми, у которых нет диабета, но это больше беспокоит тех, у кого есть диабет и кто использует инъекционный инсулин для его контроля.
«Инсулин, как правило, очень безопасное лекарство», — сказал Несторас Матиудакис, доктор медицинских наук, доцент медицины и со-медицинский директор Программы профилактики и обучения диабету в Медицинской школе Джона Хопкинса. «Наиболее частым побочным эффектом является гипогликемия (низкий уровень глюкозы в крови), которая возникает в результате приема слишком высокой дозы инсулина по сравнению с потреблением углеводов пациентом, уровнем физической активности или другими факторами».
Когда в таких случаях уровень сахара в крови падает слишком низко, надпочечники выделяют гормоны стресса, такие как адреналин. Эти гормоны помогают повысить уровень сахара в крови, но также вызывают дополнительные «реакции», типичные для реакции «бей или беги»:
Дрожь/тремор
Покалывание в конечностях или других частях тела
Раздражение способность
Беспокойство
Сердцебиение
Тяга к еде
Плохая концентрация
В то же время глюкагон, еще один гормон, вырабатываемый поджелудочной железой, высвобождает накопленную глюкозу из печени в кровоток, когда уровень сахара в крови становится слишком низким. Это также помогает противодействовать гипогликемии.
Это также помогает противодействовать гипогликемии.
Когда речь идет о регулировании инсулина и уровня сахара в крови, цель состоит в том, чтобы поддерживать эту систему сдержек и противовесов, чтобы у вас не возникало гипер- или гипогликемии.
Как измеряют уровень инсулина?
Вы можете измерить уровень инсулина с помощью простого анализа крови, проводимого поставщиком медицинских услуг, который обычно проверяет общий и свободный инсулин.
Инсулин присутствует в организме в нескольких различных формах. Связанный инсулин присоединяется к другим белкам (часто наблюдается у людей с диабетом, использующих инъекционный инсулин), а свободный инсулин — нет. Общий инсулин измеряет уровни обоих.
Ваш лечащий врач может назначить анализ крови на инсулин для выявления гипогликемии (и ее причин) или для контроля уровня сахара в крови. Они также могут сделать это, чтобы выяснить, есть ли в вашей поджелудочной железе опухоль под названием инсулинома, которая может привести к гипогликемии.
Каковы побочные эффекты инсулина на организм?
Наряду с гипогликемией побочные эффекты инсулина возникают при использовании инъекционных форм для лечения диабета.
По словам доктора Матиудакиса, «основным долгосрочным побочным эффектом, который может возникнуть при регулярных инъекциях инсулина, является липодистрофия, термин, описывающий два состояния: липогипертрофию и липоатрофию».
Липогипертрофия – участок утолщения жировой ткани в месте инъекции. «Это состояние возникает из-за анаболических (то есть стимулирующих рост) свойств инсулина, повторяющихся травм и рубцов от инъекций в одно и то же место или многократного использования одного и того же кончика иглы. Вот почему мы рекомендуем нашим пациентам менять места инъекций инсулина и всегда использовать новую иглу для каждой инъекции», — говорит д-р Матиудакис.
Липоатрофия – это противоположное состояние, при котором наблюдается потеря жировой ткани и видимая вмятина на коже в месте инъекции.
Этот побочный эффект встречается редко и чаще возникает у женщин и людей с диабетом 1 типа. По этой причине эксперты полагают, что это может быть иммунный ответ.
Наконец, еще одним потенциальным побочным эффектом инъекционного инсулина, особенно у пациентов с диабетом 2 типа, является увеличение веса.
Как объяснил д-р Матиудакис, «прибавка в весе обычно чаще наблюдается в начале лечения инсулином и в течение первых двух-трех лет лечения, в среднем на 4 фунта».
Кажется нелогичным, что инсулин может привести к увеличению веса, но принцип его действия заключается в том, чтобы стимулировать накопление глюкозы для получения энергии. Люди с ожирением или диабетом более восприимчивы к увеличению веса, связанному с инсулином. Тем не менее, правильная диета, физические упражнения и использование лекарств от диабета, которые способствуют снижению веса, могут противодействовать этому побочному эффекту.
Часто задаваемые вопросы об инсулине
Каков основной эффект инсулина?
Инсулин — это гормон, который перемещает глюкозу в клетки, где она используется для получения энергии. Он также помогает сохранять неиспользованную глюкозу в печени, жире и мышцах для будущих энергетических потребностей.
Он также помогает сохранять неиспользованную глюкозу в печени, жире и мышцах для будущих энергетических потребностей.
Какое влияние оказывает инсулин на организм?
Основной эффект инсулина заключается в снижении уровня сахара в крови, но он также влияет на мышцы и жировые клетки, заставляя эти области накапливать лишнюю глюкозу, которая не перемещается в клетки.
Понижает ли инсулин уровень сахара в крови?
Да. Когда глюкоза попадает в клетки, благодаря высвобождению инсулина поджелудочной железой уровень глюкозы в кровотоке снижается.
Повышает ли инсулин уровень сахара в крови?
Нет, работа инсулина заключается в снижении уровня сахара в крови. Если уровень сахара в крови становится слишком низким, поджелудочная железа выделяет другой гормон, глюкагон, который повышает уровень глюкозы.
Физиология, Аденозинтрифосфат. StatPearls: https://www.ncbi.nlm.nih.gov/books/NBK553175/
Примечания. Эта статья была первоначально опубликована 8 декабря 2022 г. тело?
тело?
По оценкам, 37,3 миллиона американцев страдают диабетом. Еще 96 миллионов имеют преддиабет — предвестник состояния, которое значительно увеличивает шансы человека на развитие диабета 2 типа. В совокупности это почти 50% населения США, которые либо больны диабетом, либо находятся в группе риска.
Когда у вас диабет, ваше тело не может правильно перерабатывать глюкозу (также называемую сахаром в крови), что приводит к слишком высокому уровню. Со временем чрезмерно высокий уровень сахара в крови может повлиять на здоровье и функцию всех ваших органов, особенно сердца, глаз, почек, печени и мозга.
Гормон инсулин играет огромную и важную роль в регулировании уровня сахара в крови, чтобы этого не происходило. Давайте подробнее рассмотрим инсулин и его влияние на организм.
Что такое инсулин?
«Инсулин — это гормон, вырабатываемый бета-клетками поджелудочной железы. Инсулин регулирует поглощение сахара клетками», — объясняет Стюарт Вайнзимер, доктор медицинских наук, детский эндокринолог Йельского университета.
Другими словами, работа инсулина заключается в перемещении глюкозы в клетки, где она используется для получения энергии. Он также помогает сохранять неиспользованную глюкозу в печени, жире и мышцах для будущих энергетических потребностей.
Если ваша поджелудочная железа работает неправильно, она может не вырабатывать или не выделять инсулин, необходимый для нормализации уровня сахара в крови. Со временем это может привести к диагнозу диабета.
Как инсулин регулирует уровень глюкозы в крови?
Глюкоза, простой сахар, полученный из углеводов, является основным источником энергии для вашего тела. Каждый раз, когда вы едите углеводы, ваше тело расщепляет их на глюкозу, которая затем попадает в кровоток.
В ответ на повышение уровня глюкозы в крови поджелудочная железа вырабатывает инсулин. Это перемещает глюкозу в ваши клетки, где она превращается в вещество под названием АТФ — источник энергии, который могут использовать ваши клетки. Как только уровень сахара в крови возвращается к норме, секреция инсулина прекращается.
Эта сложная система сдержек и противовесов предназначена для поддержания концентрации глюкозы и инсулина в крови на одном уровне.
Что произойдет, если у вас слишком много или слишком мало инсулина?
Проблемы возникают, когда этот баланс нарушается и уровень инсулина остается слишком высоким, или в первую очередь выделяется недостаточно инсулина.
Без достаточного количества инсулина глюкоза не может попасть в ваши клетки. Вместо этого он накапливается в крови, вызывая гипергликемию , или высокий уровень сахара в крови.
Симптомы гипергликемии развиваются медленно и со временем. Но чем дольше уровень сахара в крови остается высоким, тем серьезнее симптомы. К ним относятся:
Сухость во рту
Потеря веса
Частое мочеиспускание
Нечеткость зрения
900 38Усталость
Порезы или язвы, которые медленно заживают
Хроническая гипергликемия подготавливает почву для диабета.
С другой стороны, когда уровень инсулина не возвращается к норме и остается слишком высоким, уровень сахара в крови падает слишком низко — это состояние называется гипогликемией . Это иногда случается с людьми, у которых нет диабета, но это больше беспокоит тех, у кого есть диабет и кто использует инъекционный инсулин для его контроля.
«Инсулин, как правило, очень безопасное лекарство», — сказал Несторас Матиудакис, доктор медицинских наук, доцент медицины и со-медицинский директор Программы профилактики и обучения диабету в Медицинской школе Джона Хопкинса. «Наиболее частым побочным эффектом является гипогликемия (низкий уровень глюкозы в крови), которая возникает в результате приема слишком высокой дозы инсулина по сравнению с потреблением углеводов пациентом, уровнем физической активности или другими факторами».
Когда в таких случаях уровень сахара в крови падает слишком низко, надпочечники выделяют гормоны стресса, такие как адреналин. Эти гормоны помогают повысить уровень сахара в крови, но также вызывают дополнительные «реакции», типичные для реакции «бей или беги»:
Дрожь/тремор
Покалывание в конечностях или других частях тела
Раздражение способность
Беспокойство
Сердцебиение
Тяга к еде
Плохая концентрация
В то же время глюкагон, еще один гормон, вырабатываемый поджелудочной железой, высвобождает накопленную глюкозу из печени в кровоток, когда уровень сахара в крови становится слишком низким. Это также помогает противодействовать гипогликемии.
Это также помогает противодействовать гипогликемии.
Когда речь идет о регулировании инсулина и уровня сахара в крови, цель состоит в том, чтобы поддерживать эту систему сдержек и противовесов, чтобы у вас не возникало гипер- или гипогликемии.
Как измеряют уровень инсулина?
Вы можете измерить уровень инсулина с помощью простого анализа крови, проводимого поставщиком медицинских услуг, который обычно проверяет общий и свободный инсулин.
Инсулин присутствует в организме в нескольких различных формах. Связанный инсулин присоединяется к другим белкам (часто наблюдается у людей с диабетом, использующих инъекционный инсулин), а свободный инсулин — нет. Общий инсулин измеряет уровни обоих.
Ваш лечащий врач может назначить анализ крови на инсулин для выявления гипогликемии (и ее причин) или для контроля уровня сахара в крови. Они также могут сделать это, чтобы выяснить, есть ли в вашей поджелудочной железе опухоль под названием инсулинома, которая может привести к гипогликемии.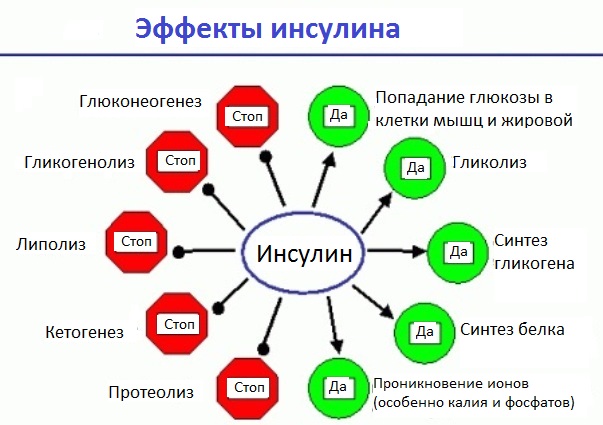
Каковы побочные эффекты инсулина на организм?
Наряду с гипогликемией побочные эффекты инсулина возникают при использовании инъекционных форм для лечения диабета.
По словам доктора Матиудакиса, «основным долгосрочным побочным эффектом, который может возникнуть при регулярных инъекциях инсулина, является липодистрофия, термин, описывающий два состояния: липогипертрофию и липоатрофию».
Липогипертрофия – участок утолщения жировой ткани в месте инъекции. «Это состояние возникает из-за анаболических (то есть стимулирующих рост) свойств инсулина, повторяющихся травм и рубцов от инъекций в одно и то же место или многократного использования одного и того же кончика иглы. Вот почему мы рекомендуем нашим пациентам менять места инъекций инсулина и всегда использовать новую иглу для каждой инъекции», — говорит д-р Матиудакис.
Липоатрофия – это противоположное состояние, при котором наблюдается потеря жировой ткани и видимая вмятина на коже в месте инъекции.
Этот побочный эффект встречается редко и чаще возникает у женщин и людей с диабетом 1 типа. По этой причине эксперты полагают, что это может быть иммунный ответ.
Наконец, еще одним потенциальным побочным эффектом инъекционного инсулина, особенно у пациентов с диабетом 2 типа, является увеличение веса.
Как объяснил д-р Матиудакис, «прибавка в весе обычно чаще наблюдается в начале лечения инсулином и в течение первых двух-трех лет лечения, в среднем на 4 фунта».
Кажется нелогичным, что инсулин может привести к увеличению веса, но принцип его действия заключается в том, чтобы стимулировать накопление глюкозы для получения энергии. Люди с ожирением или диабетом более восприимчивы к увеличению веса, связанному с инсулином. Тем не менее, правильная диета, физические упражнения и использование лекарств от диабета, которые способствуют снижению веса, могут противодействовать этому побочному эффекту.
Часто задаваемые вопросы об инсулине
Каков основной эффект инсулина?
Инсулин — это гормон, который перемещает глюкозу в клетки, где она используется для получения энергии.


