Ученые обнаружили белок, который эффективно контролирует уровень глюкозы у диабетиков
Автор Руслан Хусаинов На чтение 3 мин. Опубликовано Обновлено
Ученые обнаружили, что длительная терапия белком FGF1 не просто поддерживает уровень сахара в крови в норме, но и меняет чувствительность рецепторов к инсулину, воздействуя тем самым на основные физиологические причины развития диабета. При применении этого белка не отмечалось побочных явлений.
«Контроль уровня глюкозы является одним из ведущих проблем больных с сахарным диабетом в настоящее время, — говорит автор статьи Ronald M. Evans. – Применение FGF1 является новым методом лечения для поддержания глюкозы в крови в пределах нормы».
Сахарный диабет 2 типа, причиной которого является избыточный вес и гиподинамия, резко возрос за последние несколько десятилетий во всем мире, и в частности в Соединенных Штатах.
Препараты против диабета в настоящее время направлены на повышение уровня инсулина и чувствительности к инсулину с помощью экспрессии генов на более низкие уровни глюкозы в крови. Но такие препараты, как например Баета, который повышает выработку естественного инсулина, могут сильно снижать уровень глюкозы и приводить к развитию гипогликемии, а также другим нежелательным явлениям.
В 2012 году Ronald M. Evans с соавторами провели эксперимент, который показал, что белок FGF1, стимулирующий деление клеток, помогает организму реагировать на инсулин. У мышей с недостаточным количеством этого белка на жирной диете быстро развивался диабет второго типа. Чтобы оценить потенциальное воздействие протеина на обмен веществ, ученые вводили разные дозы FGF1 мышам с диабетом.
«Многие предыдущие исследования с использованием FGF1 не увенчались успехом среди здоровых мышей. Однако, когда мы ввели FGF1 мышам с диабетом, мы увидели значительное улучшение уровня глюкозы», — говорит соавтор исследования Michael Downes.
Исследователи обнаружили, что лечение с помощью FGF1 имеет ряд преимуществ по сравнению с препаратами против диабета. Важно отметить, что FGF1 даже в высоких дозах не дает побочные эффекты, которые могли бы угрожать жизни пациента. Вместо этого инъекция белка восстанавливает собственную способность организма производить инсулин и регулировать уровень сахара в крови, сохраняя количество глюкозы на безопасном уровне.
«Белок FGF1 быстро метаболизируется в организме и избирательно действует на определенные типы клеток.
Несмотря на то, что механизм работы FGF1 еще не изучен до конца, мы уверены, что он применим для регулярного терапевтического использования», — говорит соавтор исследования, Jae Myoung Suh.
«Мы хотим протестировать этот белок на людях, развивая новое поколение препаратов FGF1, которые будут восприимчивы только к глюкозе, не влияя на рост других клеток», — добавляют авторы.
ПОДРОБНЕЕ В НАУЧНОЙ СТАТЬЕ:
Jae Myoung Suh, Johan W. Jonker, Maryam Ahmadian, Regina Goetz, Denise Lackey, Olivia Osborn, Zhifeng Huang, Weilin Liu, Eiji Yoshihara, Theo H. van Dijk, Rick Havinga, Weiwei Fan, Yun-Qiang Yin, Ruth T. Yu, Christopher Liddle, Annette R. Atkins, Jerrold M. Olefsky, Moosa Mohammadi, Michael Downes, Ronald M. Evans. Endocrinization of FGF1 produces a neomorphic and potent insulin sensitizer // Nature — 2014
Повышается сахар после укола инсулина
Почему инсулин не снижает сахар в крови после укола: что делать?
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Узнать больше…
Люди, страдающие гипергликемией, часто сталкиваются с проблемой, заключающейся в том, что инсулин не снижает сахар в крови. По этой причине многие диабетики задаются вопросом о том, почему инсулины не снижают сахар в крови. Причины такого явления могут проявляться в результате одного из следующих факторов: имеет место резистентность к инсулину.
Проявление синдрома Сомоджи, неправильно рассчитаны дозировки лекарства и другие ошибки введения препарата, или пациент не придерживается основных рекомендаций лечащего врача.
Что делать, если введение инсулина не снижает уровень глюкозы в крови? Возникшую проблему необходимо решать с врачом, который занимается лечением пациента. Не стоит искать способы и методы, заниматься самолечением. Кроме того, необходимо придерживаться следующих рекомендаций:
- контролировать вес и удерживать его в пределах нормы;
- строго придерживаться диетического питания;
- избегать стрессовых ситуаций и сильных нервных потрясений, так как они повышают уровень глюкозы в крови;
Помимо этого ведение активного образа жизни и физические упражнения также помогут снижать сахар.
Какие существуют причины не действия инсулина?
В некоторых случаях инсулинотерапия не позволяет уменьшить и снизить высокие показатели глюкозы.
Почему инсулин не снижает сахара в крови? Оказывается, причины могут скрываться не только в правильности подобранных доз, но и зависеть от самого процесса введения инъекций.
Основные факторы и причины, которые могут вызывать не действие лекарства:
- Несоблюдение правил хранения медицинского препарата, которые могут проявляться в виде слишком холодной или жаркой температуры, попадании прямых солнечных лучей. Оптимальный температурный режим для инсулина — от 20 до 22 градусов.
- Использование просроченного лекарственного средства.
- Смешивание двух разных видов инсулина в одном шприце, может привести к отсутствию эффекта от введённого лекарства.
- Протирание кожи перед введением укола этиловым спиртом. Следует отметить, что спирт способствует нейтрализации действия
правила расчета дозировки, проявление резистентности или синдрома Самоджи, первая самопомощь
У диабетика может возникнуть проблема, которая заключается в том, что после введения дозы инсулина не происходит снижения уровня сахаров в плазме крови. Поэтому вопрос о том, почему инсулин не снижает сахар в крови, является для больных достаточно актуальным.
Поэтому вопрос о том, почему инсулин не снижает сахар в крови, является для больных достаточно актуальным.
Почему сахар не снижается в крови на инсулине – основные причины
Диабет представляет собой патологию, характеризующуюся пониженной секрецией гормона или полным ее отсутствием. Для компенсирования патологического состояния применяются инъекции лекарств с его содержанием.
Биоактивное соединение, продуцируемое поджелудочной, снижает уровень глюкозы в крови за счет активации механизмов усиленного потребления этого простого углевода инсулинозависимыми клетками.
Для некоторых больных такие инъекции не приносят желаемого положительного эффекта. Почему не снижается сахар в крови после инсулина и что способно влиять на эффективность терапии?
Причин оказывающих влияние на активность гормона вводимого в организм извне может быть большое количество.
Например может встречаться ситуация при которой ранее при введении гормона извне происходило снижение количества углеводов в плазме, но спустя некоторое время вводимое средство перестает оказывать воздействие на диабетика, поэтому резонно возникает вопрос о том, почему укол инсулина перестал снижать сахар у больного диабетом.
Причинами снижения эффективности проводимой инсулинотерапии могут являться:
- нарушения условий и сроков хранения;
- несоблюдение дозировки и способов проведения инсулинотерапии разными типами гормона;
- увеличение резистентности к гормону;
- развитие у больного синдрома Самоджи.
Указанные причины являются основными, приводящими к снижению эффекта от применяемой методики лечения сахарного диабета.
Помимо этого на действенность используемого для снижения углеводов средства может оказывать влияние:
- Наличие излишнего веса.
- Применение гормонсодержащих препаратов при развитии в организме больного диабета второго типа.
- Наличие повышенного артериального давления.
- Повышенное содержание вредных жиров.
- Наличие серьезных патологий в работе сердечно-сосудистой системы.
Дополнительно причиной значительного снижения эффективности, используемого при инсулинотерапии лекарства, может стать развитие поликистоза яичников.
Нарушение условий и сроков хранения
Причин, по которым инсулин не снижает сахар в крови, может быть много и в первую очередь следует отметить одну из них как наиболее распространенную — нарушение условий и сроков хранения.
Дело в том, что гормонсодержащие медикаменты, как и любые другие медицинские средства, имеют свои сроки хранения, по окончании которых использование их не только не дает положительного эффекта, но и может нанести вред.
Рекомендуется отсчитывать срок годности от момента вскрытия флакона с медикаментом. Более подробную информацию о длительности и условиях хранения препарата производитель указывает с инструкции по применению и на упаковке лекарства.
При использовании следует помнить о том, что они способны быстро портиться при несоблюдении условий хранения, даже в том случае, если сроки такого хранения не превышены.
Инсулиносодержащие лекарственные средства нужно хранить в условиях, не допускающих их замерзания и перегрева, а также воздействия прямого солнечного света. Окружающая температура в месте хранения не должна превышать 20-22 градуса Цельсия.
Окружающая температура в месте хранения не должна превышать 20-22 градуса Цельсия.
Не рекомендуется держать лекарство на нижней боковой полке холодильника, как практикует большинство больных. Активность переохлажденного лекарства является значительно более низкой, чем в обычном состоянии, а это в свою очередь приводит к тому, что после введения необходимой дозы препарата углеводы может на высоком уровне оставаться на протяжении очень продолжительного времени.
Для проведения инъекций нужно использовать лекарства, обладающие полной прозрачностью, если средство начинает мутнеть, то от его использования лучше отказаться.
Не следует применять в терапии медикаменты, которые случайно подверглись заморозке или пролежали более трех месяцев вне холодильника.
Особенности проведения инсулинотерапии разными формами лекарств
На уровень углеводов может существенное влияние оказывать особенность применения инсулиносодержащих средств.
Существует несколько разновидностей препаратов имеющих различные сроки действия. Чаще всего больному диабетом назначается проведение комплексной инсулинотерапии, включающей в себя использование лекарств короткого и длительного действия.
Чаще всего больному диабетом назначается проведение комплексной инсулинотерапии, включающей в себя использование лекарств короткого и длительного действия.
- Чаще всего оба средства набираются в один шприц и вводятся одновременно, но для получения желаемого положительного эффекта от проводимой терапии следует строго выполнять все указания лечащего врача.
- Очень часто самодеятельность пациентов не учитывающая особенности применения лекарств приводит к тому, что после укола уровень углеводов в составе плазмы не снижается до необходимых значений.
- Помимо этого некоторые лекарства пролонгированного действия утрачивают свои свойства, если их смешивать с медикаментами короткого периода действия, что приводит к отсутствию ожидаемого терапевтического эффекта от использования инъекций.
- Именно нарушение правил совместного использования короткодействующих и пролонгированных лекарств приводит к тому, что сахар не снижается после укола инсулина.
- Помимо этого эффективность вводимого гормона зависит от техники его введения, поэтому если после осуществления укола отсутствует ожидаемый терапевтический эффект следует проанализировать весь процесс введения, очень часто нарушение технологии введения становится причиной отсутствия эффективности от инсулинотерапии.
- Достаточно часто причиной снижения эффективности является наличие в шприце воздуха, что приводит к снижению вводимой дозировки и, следовательно, углеводы не способны снизиться до требуемого показателя.
Развитие у больного инсулинорезистентности
Достаточно часто даже при соблюдении всех правил и требований у больного наблюдается снижение эффективности инсулиновых инъекций. Причиной такого явления может стать развитие резистентности к используемому препарату.
В медицине такое явление носит название метаболического синдрома.
Появление такого явления может наличие лишнего веса тела у больного и повышенное содержание холестерина.
Дополнительными причинами развития резистентности могут являться:
- частые скачки артериального давления;
- патологии в развитии и работе сердечно-сосудистой системы;
- поликистоз яичников у диабетиков женского пола.
Резистентность заключается в неспособности инсулинозависимых клеток реагировать на наличие в составе крови гормона, что ведет к неспособности этими клетками активно усваивать глюкозу из состава плазмы крови, тем самым понижая ее уровень. Помимо этого повышенное количество гормона в крови приводит к значительному ухудшению состояния человека.
Помимо этого повышенное количество гормона в крови приводит к значительному ухудшению состояния человека.
Развитие у диабетика синдрома Самоджи
Развитие синдрома Самоджи происходит на фоне стабильной хронической инсулиновой передозировки. Его развитие является ответной реакцией организма диабетика на возникновение систематических приступов повышения количества сахара в плазме крови.
Для этого патологического состояния характерно наличие целого комплекса симптомов и проявлений.
На протяжении суток у диабетика наблюдается несколько резких колебаний показателя глюкозы, при этом колебания могут наблюдаться как в большую сторону, так и в меньшую вплоть до предельно допустимого нижнего минимума и верхнего максимума.
При наличии синдрома Самоджи характерным признаком является наличие частых приступов гипогликемии, проявляющейся явными или скрытыми приступами.
Помимо этого патологическое состояние организма характеризуется следующей характерной симптоматикой:
- Регистрация в составе мочи кетоновых тел.

- Появление постоянного чувства голода.
- Значительное увеличение массы тела.
- В случае увеличения дозировки используемого для проведения инсулинотерапии препарата состояние больного ухудшается.
- При возникновении простуды происходит нормализация уровня глюкозы, что связано с большими энергетическими затратами при проникновении вирусной микрофлоры.
При выявлении повышения уровня глюкозы не следует без проведения консультации и дополнительного обследования самостоятельно повышать уровень вводимого средства.
У большинства диабетиков существуют свои нормальные показатели углеводов, при которых человек чувствует себя нормально, при введении дополнительных количеств биоактивного соединения и попытках приведения этого физиологического показателя к нормальным значениям, организм отвечает ответной реакцией, заключающейся в формировании синдрома Самоджи.
Новая информация: Первая помощь при диабетической коме: алгоритм действий
При наличии указанной патологии резкое снижение количества сахара у диабетика наблюдается в районе 2-3 часов ночи, а повышение количества глюкозы регистрируется около 6-7 часов утра.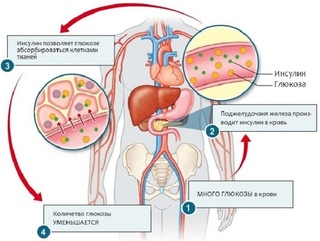
При правильном подходе к проведению терапии синдром достаточно легко поддается к корректировке. Основным требованием при проведении терапии является строгое следование рекомендациям врача и не допускать превышение необходимых дозировок.
При использовании инсулинотерапии необходимо строго соблюдать рекомендованную диету, которая предполагает минимальное потребление сахаросодержащих продуктов. В рационе следует исключить употребление углеводов и заменить его на сахарозаменители, которые не провоцируют увеличение показателя глюкозы в плазме крови.
Правила правильного расчета эффективной дозировки
Эффективность применения гормонсодержащих средств находится в прямой зависимости от его используемой дозировки. При введении недостаточного количества уровень простых углеводов остается повышенным, а при превышении необходимой дозы возможно развитие признаков гипогликемии.
При проведении корректировки содержания глюкозы путем применения инсулинотерапии очень важным моментом является расчет правильной дозы действующего препарата.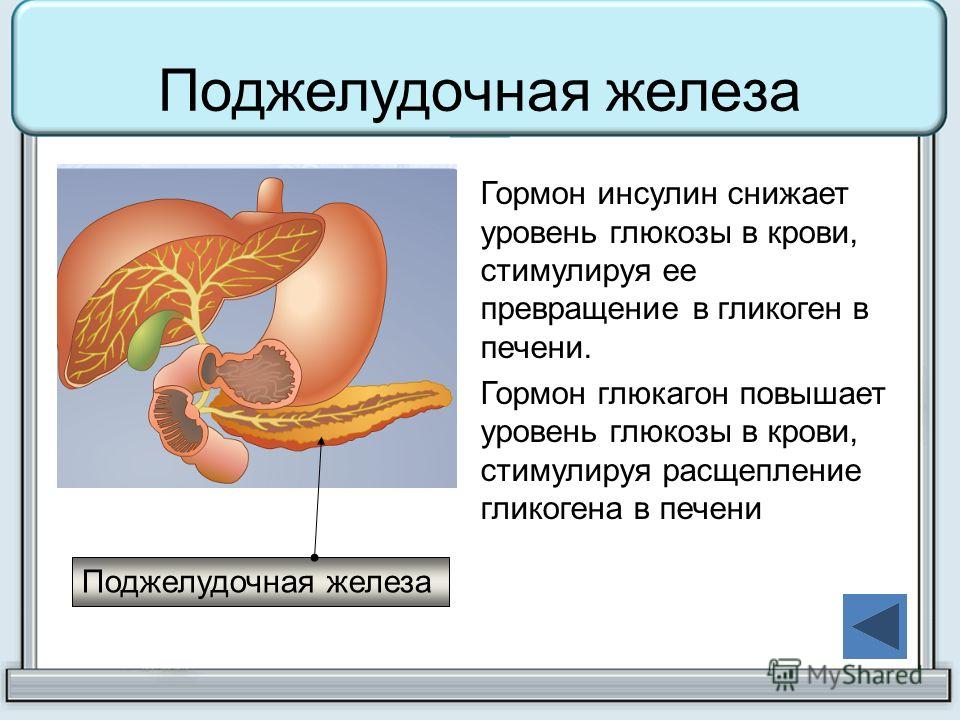
При проведении расчета следует учитывать целый комплекс нюансов.
Регулировка количества вводимого инсулиносодержащего средства короткого действия должна основываться на количестве потребляемых с едой углеводах. При употреблении человеком большего, чем положено количества хлебных единиц требуется введение большей дозы короткодействующего препарата.
- Корректировка используемого количества средств продленного действия находится в зависимости от показателей уровня сахаров в утренние и вечерние часы.
- В случае выявления в составе мочи кетоновых тел рекомендуется повышение используемого количества лекарства короткого действия.
- Немалое значение в расчете необходимой дозировки медикаментов имеет физическая активность и питание больного, а также физиологическое состояние организма.
Важно помнить, что в процессе проведения тренировок клетками организма сжигается большое количество углеводов. Такая реакция может оказать заметное влияние на количество используемого медикамента для проведения инъекций.
Из-за сложности расчета необходимого количества гормонсодержащего препарата при проведении инсулинотерапии такой расчет должен проводить лечащий врач с учетом большого количества факторов.
Источник: https://diabetiku.com/complications/pochemu-insulin-ne-snizhaet-uroven-sahara-v-krovi.html
Как правильно и быстро сбить высокий уровень сахара в крови?
Если у вас повысился сахар в крови (это состояние называется гипергликемия) – вы должны знать как правильно сбить его до оптимального уровня – до 4,8 – 6,5 ммоль /литр. Если понижать его бездумно, то можно понизить его слишком сильно и «провалиться» в еще более опасное состояние для организма – в гипогликемию.
Мы рассмотрим некоторые из вариантов снижения уровня глюкозы в крови в краткосрочной перспективе.
Каковы признаки повышенного содержания сахара в крови?
Сначала вы должны убедиться, что у вас высокий сахар в крови. Классические симптомы гипергликемии следующие:
- Чувство сильной жажды.

- Вы часто стали ходить в туалет мочиться.
- Во рту чувствуется сухость.
- Развивается вялость и усталость (только на этот симптом полагаться нельзя, т.к. он может возникнуть и при гипогликемии).
- Вы становитесь раздражительным, вам некомфортно.
Проверьте ваш уровень сахара в крови
Если у вас сахарный диабет и вы принимаете лекарства, которые понижают сахар и могут вызвать гипогликемию, то весьма желательно, чтобы вы измерили уровень сахара в крови при помощи глюкометра, прежде чем начнете сбивать его и приводить в норму. Это необходимо сделать для того, чтобы не принять некоторые симптомы низкого сахара за гипергликемию. Это особенно важно, если вы лечитесь инсулином.
Если вы никогда раньше не измеряли сахар в крови самостоятельно — прочитайте статью Как правильно измерить сахар в крови: показатели, инструкция по измерению глюкометром.
Когда необходимо обратиться за медицинской помощью?
Важно отметить, что очень высокий уровень глюкозы в крови может быть опасен для здоровья, поэтому его не стоит сбивать самостоятельно, а необходимо срочно вызвать скорую помощь.
Если у вас изо рта пахнет ацетоном или фруктами, то у вас развился диабетический кетоацидоз и вылечить его можно только под наблюдением врача.
При очень высоком сахаре (больше 20 ммоль/литр) развивается еще более грозное и опасное для жизни осложнение диабета — гиперсмолярная кома. Β этих случаях не нужно сбивать сахар самостоятельно, а необходимо срочно вызвать врача.
Инъекции инсулина помогут сбить высокий сахар в крови (но это не для новичков)
Если вам назначен инсулин, то один из способов снизить уровень сахара в крови – это сделать инъекцию инсулина.
Однако, будьте осторожны, так как инсулин может начать действовать через 4 часа и более, а за это время может значительно ухудшится состояние больного.
Если вы решили сбивать высокий сахар в крови при помощи инсулина, используйте инсулин короткого или ультракороткого действия. Эти виды инсулина начинают действовать очень быстро. Но будьте осторожны, т.к. перебор дозы может привести к гипогликемии, и может быть опасным, особенно перед сном.
Снижать сахар в крови следует постепенно. Делайте небольшие подколки инсулина по 3-5 ЕД, каждые полчаса измеряйте уровень сахара в крови и ставьте небольшие дозы инсулина далее, пока сахар в крови не придет в норму.
Если у вас уже развился диабетический кетоацидоз, одних инъекций инсулина может быть недостаточно, т.к. ваш организм отравлен продуктами распада, поэтому вам будут необходимы капельницы. Это лечение можно получить только в медицинском учреждении. Читайте подробнее в статье про диабетический кетоацидоз.
Если у вас невыявленный сахарный диабет, категорически запрещено самостоятельно снижать сахара в крови при помощи инсулина. Помните, что инсулин — не игрушка и может быть опасен для жизни!
Физическая нагрузка не всегда помогает снизить сахар
Физическая активность может помочь снизить уровень сахара в крови, но только тогда, когда у вас уровень сахара в крови повышен незначительно и у вас нет гипергликемии или кетоацидоза.
Дело в том, что если перед физической нагрузкой у вас высокий уровень сахара в крови, то он еще больше повысится от физических упражнений.
Поэтому, данный способ не актуален для приведения уровня глюкозы в норму.
Как быстро сбить высокий уровень сахара народными средствами?
Помните, что народные средства понижают сахар очень мягко, их использую лишь в качестве профилактических и вспомогательных средств. Одними народными средствами вам не удастся привести сахар в норму.
Например, пишут, что лавровый лист понижает сахар. Возможно, так оно и есть, но это средство не понизит быстро ваш уровень сахара в крови, особенно, если он у вас выше 10 ммоль/литр.
Β чудотворные народные средства верят, как правило, те, у кого впервые возник сахарный диабет и они еще не знакомы с реалиями. Если вы категорически против лечения инсулином или сахаропонижающими таблетками, то попробуйте принять народное средство, а потом измерить уровень сахара в крови. Если не помогло, то вызывайте врача.
Пейте больше воды
Если уровень сахара в крови очень высок, ваш организм будет пытаться вывести избыток сахара из крови через мочу.
В результате, вам будет нужно больше жидкости, чтобы увлажнить себя и запустить этот процесс самоочистки. Пейте лучше простую воду, пейте много, но не переусердствуйте, т.к.
можно получить водную интоксикацию, если выпить несколько литров воды за короткий промежуток времени.
Вода необходима, но знайте, что только одной водой вы не сможете сбить высокий уровень сахара в крови. Вода – это важнейшее вспомогательное средство в борьбе с высоким уровнем сахара в организме.
Резюме
- Если у вас сахарный диабет 1 типа и вы знаете, как правильно пользоваться инсулином, делайте небольшие инъекции инсулина, каждые полчаса-час измеряйте уровень сахара в крови и приводите его в норму. При этом пейте много воды.
- Если у вас диабет 2 типа, вам не помогают назначенные сахаропонижающие препараты и но вы никогда не ставили себе инсулин – вызовите врача.
 Самостоятельно начинать лечение инсулином нельзя.
Самостоятельно начинать лечение инсулином нельзя. - Если у вас уровень сахара в крови поднялся впервые – не пытайтесь его сбить самостоятельно при помощи физической активности, большого употребления воды или какими-то народными средствами. Если вам еще не поставили диагноз «сахарный диабет», но у вас поднялся сахар – срочно обратитесь к врачу, не пытайтесь сбивать сахар самостоятельно в домашних условиях, т.к. это может привести к кетоацидозу или к коме.
Источник: https://diagid.ru/72-kak-bystro-sbit-vysokiy-sahar-v-krovi.html
Что делать если инсулин не снижает сахар
Люди, страдающие гипергликемией, часто сталкиваются с проблемой, заключающейся в том, что инсулин не снижает сахар в крови. По этой причине многие диабетики задаются вопросом о том, почему инсулины не снижают сахар в крови. Причины такого явления могут проявляться в результате одного из следующих факторов: имеет место резистентность к инсулину.
Проявление синдрома Сомоджи, неправильно рассчитаны дозировки лекарства и другие ошибки введения препарата, или пациент не придерживается основных рекомендаций лечащего врача.
Что делать, если введение инсулина не снижает уровень глюкозы в крови? Возникшую проблему необходимо решать с врачом, который занимается лечением пациента. Не стоит искать способы и методы, заниматься самолечением. Кроме того, необходимо придерживаться следующих рекомендаций:
- контролировать вес и удерживать его в пределах нормы;
- строго придерживаться диетического питания;
- избегать стрессовых ситуаций и сильных нервных потрясений, так как они повышают уровень глюкозы в крови;
Помимо этого ведение активного образа жизни и физические упражнения также помогут снижать сахар.
Какие существуют причины не действия инсулина?
Почему инсулин не снижает сахара в крови? Оказывается, причины могут скрываться не только в правильности подобранных доз, но и зависеть от самого процесса введения инъекций.
Основные факторы и причины, которые могут вызывать не действие лекарства:
- Несоблюдение правил хранения медицинского препарата, которые могут проявляться в виде слишком холодной или жаркой температуры, попадании прямых солнечных лучей. Оптимальный температурный режим для инсулина — от 20 до 22 градусов.
- Использование просроченного лекарственного средства.
- Смешивание двух разных видов инсулина в одном шприце, может привести к отсутствию эффекта от введённого лекарства.
- Протирание кожи перед введением укола этиловым спиртом. Следует отметить, что спирт способствует нейтрализации действия инсулина.
- Если вводить инсулин в мышцу (а не в кожную складку), реакция организма на препарат может быть неоднозначна. В данном случае могут наблюдаться снижение или повышение сахара за счёт такого укола.
- При несоблюдении временных промежутков введения инсулина, особенно перед приёмом пищи, может снизиться результативность препарата.
Следует отметить, что существует множество нюансов и правил, которые помогут правильно осуществлять введение инсулина. Врачи рекомендуют также обращать внимание на следующие моменты, если инъекция не производит необходимое влияние на уровень сахара в крови:
- Укол необходимо удерживать после введения препарата в течение пяти-семи секунд, чтобы предотвратить вытекание лекарственного препарата;
- Строго соблюдать временные промежутки приёма медицинского препарат и основного приёма пищи.
Нужно тщательно следить за тем, чтобы в шприц не проникал воздух.
Проявление резистентности к медпрепарату
Такое явление может быть проявлением резистентности к медицинскому средству. В медицинской терминологии часто ещё используется такое название, как «метаболический синдром».
Основными причинами такого явления могут быть следующие факторы:
- ожирение и излишний вес;
- развитие сахарного диабета второго типа;
- повышенный уровень артериального давления или холестерина;
- различные патологии сердечно-сосудистой системы;
- развитие поликистоза яичников.
При наличии резистентности к инсулину сахар не снижает в результате того, что клетки организма неспособны полноценно реагировать на действие введённого препарата. Как следствие, в организме накапливается высокий уровень сахара, который поджелудочная железа воспринимает в недостаток инсулина. Таким образом, орган вырабатывает инсулина больше, чем необходимо.
В результате резистентности в организме наблюдается:
- повышенный уровень сахара в крови;
- увеличение количества инсулина.
Основные признаки, которые указывают на развитие такого процесса, проявляются в следующем:
- наблюдается повышенный уровень глюкозы в крови натощак;
- артериальное давление постоянно находится на повышенных отметках;
- происходит снижение уровня «хорошего» холестерина с резким поднятием до критических отметок уровня «плохого»;
- могут развиваться проблемы и заболевания органов сердечно-сосудистой системы, часто имеет место уменьшение эластичности сосудов, что приводит к атеросклерозу и образованию тромбов;
- повышение массы тела;
- возникают проблемы с почками, о чём свидетельствует наличие белка в моче.
Если инсулин не производит должное воздействие, и сахар в крови не начинает падать, необходимо сдать дополнительные анализы и пройти диагностические исследования.
Возможно, у пациента развивается резистентность к инсулину.
В чем заключается суть развития синдрома соможди?
Одним из симптомов хронической передозировки лекарственного препарата является проявление синдрома Сомоджи. Развивается такое явление в ответ на частые приступы повышения сахара в крови.
Основными признаками того, что пациент у пациента развивается хроническая передозировка инсулином, являются следующие:
- в течение суток наблюдаются резкие скачки уровня глюкозы, которые то достигают слишком высоких отметок, то снижаются ниже нормативных показателей;
- развитие частой гипогликемии, при этом, могут наблюдаться как скрытые, так и явные приступы;
- анализ мочи показывает появление кетоновых тел;
- пациента постоянно сопровождает чувство голода, а масса тела неуклонно растёт;
- течение заболевание ухудшается, если повысить уровень вводимого инсулина, и улучшается, если перестать повышать дозу;
- во время простудных заболеваний происходит улучшение показателей уровня сахара в крови, объясняется данный факт тем, что во время заболевания организм ощущает потребность в повышенной дозе инсулина.
Для тех людей, у кого уровень глюкозы длительное время держится на повышенных отметках, а после приёма пищи ещё немного возрастает, нет необходимости спасать ситуацию с помощью инсулина. Ведь нередки случаи, когда высокие показатели воспринимаются человеческим организмом как норма, и при их целенаправленном снижении можно спровоцировать развитие синдрома Сомоджи.
Для того, чтобы удостовериться, что в организме протекает именно хроническая передозировка инсулином, необходимо совершить ряд диагностических действий. Пациенту следует совершить замеры уровня сахара в ночное время в определенные временные промежутки. Начало такой процедуры рекомендуется провести примерно в девять часов вечера, с последующим повторением в течение каждых трёх часов.
Как показывает практика, гипогликемия наступает примерно во втором или третьем часу ночи. Следует также отметить, что именно в этот период времени организм нуждается в инсулине меньше всего, и как раз в это же время наступает максимальный эффект от введения лекарства средней продолжительности (если инъекцию сделать в восемь-девять вечера).
Для синдрома Сомоджи характерным является стабильность сахара в начале ночи с постепенным его снижением к двум-трём часам и резким скачком ближе к утру. Для того чтобы правильно определить дозу, необходимо проконсультироваться с лечащим врачом и следовать всем его рекомендациям.
Только в таком случае проблема того, что не снижается сахар в крови, может быть устранена.
Какие нюансы необходимо учитывать при расчёте дозы инсулина?
Даже правильно подобранные дозы лекарственного препарата, нуждаются во внесении некоторых корректировок в зависимости от влияния различных факторов.
Основные моменты, на которые необходимо обратить внимание, чтобы инсулин действительно приносил правильный снижающий эффект:
- Регулировка дозы инсулина ультракороткого воздействия. Случается, что введение препарата в недостаточном количестве (то есть, во время приёма пищи было съедено на несколько хлебных единиц больше) может привести к развитию постпрандиальной гипергликемии. Для устранения такого синдрома, рекомендуется незначительно увеличить вводимую дозу лекарства.
- Регулировка дозы препарата пролонгированного действия будет напрямую зависеть от уровня глюкозы перед ужином и от утренних показателей.
- При развитии синдрома Сомоджи оптимальным решением является снижение дозы пролонгированного препарата в вечернее время примерно на две единицы.
- Если анализы урины показывают наличие в ней кетоновых тел, следует совершить коррекцию относительно дозировки ацетона, то есть сделать дополнительную инъекцию инсулина ультракороткого воздействия.
Иногда диабетики сталкиваются с явлением, когда инсулин не снижает сахар. Причины самые разные — неправильная доза, хранение лекарства, хроническая передозировка (эффект Сомоджи). Необходимо детально разобраться почему гормон не помогает, так как при пониженном инсулине возможно развитие гипергликемической комы.
Почему гормон не понижает сахар?
Точно рассчитанная доза инсулина — еще не гарантия того, что препарат подействует.
Сахар снижается мгновенно! Диабет со временем может привести к целому букету заболеваний, таких как проблемы со зрением, состоянием кожи и волос, появлению язв, гангрены и даже раковых опухолей! Люди, наученные горьким опытом для нормализации уровня сахара пользуются. читать далее.
На эффект введенного гормона может повлиять множество факторов:
- Несоблюдение интервалов между введением лекарства.
- Смешивание в одном шприце инсулина разных производителей.
- Введение просроченного препарата.
- Использование лекарства, хранившегося без соблюдения правил или после заморозки.
- Введение инъекции не подкожно, а внутримышечно.
- При протирании места укола спиртом. Действие лекарства нивелируется при взаимодействии со спиртом.
Источник: http://doc-diabet.com/diabet/chto-delat-esli-insulin-ne-snizhaet-sahar.html
Диабет на инсулине сахар не падает
Гипогликемия, или падение уровня сахара в крови не менее опасно, чем его повышение. Данное заболевание является одним из осложнений сахарного диабета 2 типа. При резких скачках глюкозы у больного наблюдается стремительное ухудшение состояния, может возникнуть кома или в редких случаях смертельный исход.
Причины падения сахара у больных диабетом 2 типа
По статистике, из общего количества пациентов с сахарным диабетом, около 80% страдают заболеванием второго типа.
При инсулиннезависимом диабете поджелудочная железа вырабатывает инсулин в достаточном количестве, но организм не реагирует на него в полной мере. В результате этого, глюкоза накапливается в крови, но не попадает в клетки организма.
У диабетчиков 2 типа сахар в крови понижен, в отличие от инсулинозависимого диабета. Дополнительное резкое падение глюкозы может возникнуть в результате следующих причин:
- Употребление пищи с большим количеством простых углеводов. Больные сахарным диабетом должны быть готовы к тому, что всю жизнь им придется придерживаться определенной диеты. Она подбирается лечащим врачом и зависит от индивидуальных показателей больного. Простые углеводы содержатся в молоке, кондитерских изделиях, некоторых фруктах и овощах. Они очень быстро перевариваются в организме, и чувство голода появляется через пару часов. Неизрасходованные углеводы переходят в жировую ткань.
- Одновременное принятие лекарственных препаратов от диабета и алкогольных напитков. Крепкие алкогольные понижают уровень глюкозы в крови, и симптомы гипогликемии схожи с признаками алкогольного опьянения. Алкоголь блокирует действие лекарства и это грозит диабетику серьезными последствиями.
- Злоупотребление спиртными напитками. Каждый диабетик знает, что при его болезни прием алкоголя может повлечь серьезные последствия. Если человек выпивает дома, никаких физических упражнений не делал, заел все это сладким тортиком с чаем, то в принципе осложнений быть не должно. Однако ситуация в корне меняется, если больной диабетом выпил в гостях, потом прошелся пару километров пешком, сладкое не ел вообще, вероятность возникновения гипогликемии очень высока.
- Большой интервал времени для очередного принятия пищи. Питание больного диабетом должно состоять из небольших порций, примерно пять – шесть раз в день. Если человек придерживается составленного меню и постоянного времени приема пищи, резких скачков глюкозы в крови быть не должно. Однако если пропустить один прием пищи, уровень сахара может значительно понизиться. К примеру, в театре или на улице есть не принято, но сладкую конфету иметь в кармане на такой случай просто необходимо.
- Передозировка разовой дозы инсулина. Программа инсулинотерапии составляется совместно с лечащим врачом, и любое отклонение от индивидуальной нормы может негативно сказаться на здоровье больного, например, может произойти гипогликемия.
- Большие физические нагрузки. Инсулинотерапия и углеводная диета подбирается индивидуально для каждого больного. Но в любом случае, все это рассчитывается исходя из того, что человек испытывает стабильные физические нагрузки – небыстрый бег, плаванье, быстрая ходьба. Но чрезмерные нагрузки могут полностью перечеркнуть весь подобранный курс лечения. Поэтому не стоит злоупотреблять занятиями физкультурой, пусть нагрузка будет постоянной и в небольших количествах.
Чем опасно падение сахара в крови
При резком снижении глюкозы в крови возникает гипогликемия. Первым от нее страдает головной мозг. Этот орган человека устроен очень сложно, и малейший сбой в его работе может нанести непоправимый ущерб всему организму. При помощи крови клеткам головного мозга, нейронам, доставляются все необходимые питательные вещества.
Природой устроено так, что глюкоза поступает в мозговые клетки без помощи инсулина. Таким образом, независимо от количества инсулина в организме, нейроны застрахованы от глюкозного голодания. При гипогликемии головной мозг не получает необходимого ему количества сахара, и начинается энергетическое голодание нейронов.
Вот почему так серьезно именно резкое уменьшение сахара в крови. Процесс голодания клеток происходит в течение нескольких минут, и уже этого промежутка времени достаточно, чтобы человек почувствовал помутнение сознания и впал в гипогликемическую кому.
От процессов, проходящих в головном мозге во время комы, зависит, какие последствия настигнут больного.
При сахарном диабете второго типа у каждого больного есть свой индивидуальный показатель нижней границы уровня глюкозы в крови. Врачи отталкиваются от среднестатистического показателя 3 ммоль/л.
Симптомы падения уровня сахара в крови
Падение глюкозы не может пройти незаметно для больного, существуют несколько симптомов, характерных именно для этого состояния:
- Нулевая фаза. Появляется чувство голода, причем оно настолько легкое, что больной не может понять – оно истинное или ложное. В этом случае незаменимым помощником станет глюкометр, который поможет определить, снижается уровень сахара в крови или нет. Если показатель начинает падать и приближается к отметке 4 ммоль/л, то это первый признак гипогликемии. Для нормализации состояния, достаточно съесть кусок сахара и запить его яблочным соком.
- Первая фаза. Явное чувство голода. Чтобы вовремя остановить приближение гипогликемии – необходимо много есть фруктов, молочных продуктов, хлеба. Если нет возможности перекусить, больной начинает потеть, в ногах появляется слабость, дрожь в коленях, головная боль, кожные покровы приобретают бледный оттенок. Появившиеся симптомы настолько явные, что наступление гипогликемии невозможно пропустить. На первой фазе все еще можно исправить – сознание слегка помутнено, но человек вполне способен разжевать кусочек сахара или выпить сладкой газировки.
- Вторая фаза. При наступлении второй фазы, состояние диабетика стремительно ухудшается. У больного немеет язык, речь становится невнятной, в глазах двоиться. Если человек еще находится в сознании, ему просто необходимо пить любой сладкий напиток. О кусочке сахара придется забыть – существует большая вероятность подавиться. Если вовремя не остановить процесс, наступит третья фаза, при которой кусок сахара или газировка уже не помогут.
Третья фаза. При наступлении 3 фазы человек теряет сознание и впадает в кому. Насколько серьезны будут последствия бессознательного состояния, зависит от окружающих и их способности оказать первую помощь. При наступлении 3 фазы, события обычно развиваются по двум направлениям:
- Рядом с диабетиком находится человек, знающий, что нужно делать в данной ситуации. В первую очередь нужно очистить рот пострадавшего от кусочков пищи и не пытаться влить ему питье насильно. Далее, вызывается бригада скорой помощи, и пока она едет можно положить небольшой кусочек сахара под язык больному. Обычно к диабетикам, потерявшим сознание, скорая помощь приезжает быстро. Врачи делают укол глюкозы внутривенно, и дальше остается надеяться на благополучный исход.
- Если диабетику не повезло, и он потерял сознание рядом с незнакомыми людьми, которые не знают о его болезни. Пока едет скорая помощь, пока они пытаются выяснить причину бессознательного состояния – уходят драгоценные минуты. Все это время, головной мозг испытывает кислородное голодание и последствия могут быть самые ужасные.
Лечение гипогликемии
Гипогликемическое состояние опасно тем, что клетки мозга погибают в течение нескольких минут. Чем быстрее будут приняты меры по нормализации состояния больного, тем больше шансов выйти из сложившейся ситуации с наименьшими потерями. В настоящее время, существуют препараты, способные облегчить симптомы острого снижения сахара. Это лекарства из серии бета-блокаторов.
Чтобы вовремя остановить приближающийся приступ снижения сахара, можно использовать следующие приемы:
- Использовать сахара «быстрого» действия – сыпучий сахар или кусковой. Также можно выпить сладкого чая с медом или вареньем;
- Съесть сахар, а через пару минут закусить его яблоком и полежать. В нулевой и первой фазе этого будет достаточно для купирования приступа;
- С помощью «моментального» сахара можно предупредить только острый приступ, но потом наступит вторая волна гипогликемии. Чтобы ее избежать, нужно съесть любой «медленный» сахар, например булку с маслом.
Если обморока не удалось избежать, помочь может укол с глюкозой, который выполняется внутривенно только врачом.
Инсулиннезависимый диабет опасен снижением глюкозы в крови. Диабетики со стажем уже чувствуют приближение надвигающегося приступа гипогликемии и на начальной стадии вполне способны его купировать.
Почему падает сахар в крови у диабетиков 2 типа? Причин может быть множество: употребление алкоголя, отступление от диеты, резкое возрастание физической нагрузки. Чтобы исключить падения уровня глюкозы, нужно строго следовать рекомендациям врача и держать под постоянным контролем сахар.
Не нужно пугаться приближающегося приступа – на начальной стадии с ним намного легче справиться.
Инсулин не снижает сахар: как проявляется резистентность
К сожалению, это не всегда возможно домашние дела ни на кого не переложишь.
Почему не падает сахар после укола инсулина?
И еще — когда ходила в тренажерный зал, сахар поднимался выше, чем до занятий. У меня к Вам вопрос. У меня диабет 2 типа, я на инсулине лантус — 20 ед. Спать ложусь с сахарами как правило, ужин в часовно утром сахар Пробовала увеличить лантус, но эффект тот. Сон плохой, один раз за ночь встаю в туалет. Как мне компенсировать сахара?
Болею 15 лет, мне 65 лет, вес 85 кг. С печенью проблемы — жировой гепатоз 3 ст. Доктор говорит, что у меня все прилично. Подозреваю у себя нечто похожее. Думаю, что далеко не одна.
Нужно плотно работать с врачом уже частном порядке. Я же могу только показать наличие проблемы и наметить правильный путь.
А на ультракоротком такое не не падали сахар в крови после инсулина Я знаю, что некоторые бодибилдеры инсулин вводят, иногда настолько успешно, что переходят из царства животных в царство растений.
Интересно сколько, вообще может выдержать ультры здоровый человек? Да, у спортсменов такое случается, поэтому нужно всегда страховаться и сообщать коллегам по цеху, что ты делаешь, чтобы они мгновенно среагировали. Каждый человек идивидуален, все зависит от количества гликогена в печени.
Сначала была в недоумении и даже думала, что забываю колоть. Подкалываю через 2 часа сверху — резко ухожу в гипо. Тощаки не ниже 7.
Расчет дозы инсулина: ответы на вопросы больных диабетом
А то и выше. Искала инфо в сети — почему перестал действовать инсулин, узнала про Сомоджи, начала снижать потихоньку и села на жесткую диету. Картина улучшилась уже через 5 дней. В общем за 2 недели снизила базальный с 18 на 12 ед.
И короткий соответственно тоже хорошо не падал сахар в крови после инсулина.
Компенсация была почти идеальная 2 недели: Но вот понарушала диету, гипповала несколько раз, аппетит зверский и есть хочу постоянно, упустила какой то момент — снова тощаки высокие, и картина следующая: Ну что это такое… Получается базального мало!
Что делать, если инсулин не помогает: применение, рекомендации
Начну увеличивать — снова проявится Сомоджи. Просто не хватает ума самой разобраться… Почему потребность в инсулине так резко и так кардинально скачет? Если же ни одна из вышеуказанных причин вашей ситуации не касается, то необходимо все же обратиться к эндокринологу. Возможно, он назначит другую дозировку или вид препарата для пациента.
Похожие вопросы Почему после еды падает сахар в крови? Зина Я вот померяла отцовским глюкометром свою глюкозу сразу после ужина, испугалась.
- Не снижается сахар при инсулине Postodrom. ru — общетематический форум Расчет дозы инсулина: ответы на вопросы Что делать если резко падает сахар в крови? Технические и медицинские причины неэффективности инсулина
Ее уровень ниже нормы упал. Как снизить сахар в крови без инсулина?
Екатерина Анализы показали что у меня повышеный сахар в крови. Посоветуйте чем можно его снизить народными методами? Не хочется колоть инсулин. Через сколько после еды можно мерить сахар в крови? Тарас Врач сказал что мне, обязательно, нужно мерить уровень сахара в крови после еды. При наличии в моче кетоновых тел инсулин корректируется с учетом ацетона.
Источник: http://narmedsovet.ru/diabet-na-insuline-sahar-ne-padaet/
Почему инсулин не снижает сахар в крови после укола: что делать?
- Достаточно часто люди сталкиваются с тем, что, несмотря на применение инсулина, показатели сахара в крови не снижаются.
- Если причиной этого процесса не является инсулинрезистентность или другие нарушения, то проблема заключается в неправильном использовании гормонального компонента.
- В связи с этим необходимо рассмотреть основные ошибки, которые допускаются в процессе применения инсулина.
Срок годности и условия хранения
В первую очередь, не следует забывать о том, что у инсулина, как и у любого другого лекарственного средства, имеет срок годности.
На упаковке от гормонального компонента всегда указывается точный срок годности и аналогичные показатели, действительные уже с момента вскрытия. Их в обязательном порядке необходимо учитывать или консультироваться с эндокринологом.
В противном случае возможен не только малоэффективный восстановительный курс, но и возникновение определенных осложнений.
Кроме этого, состав даже с оптимальным сроком годности может оказаться испорченным в том случае, если не будут соблюдаться правила хранения.
Говоря об этом, специалисты обращают внимание на замерзание, чрезмерный нагрев и попадание прямых солнечных лучей – всего этого настоятельно рекомендуется остерегаться.
Важно обратить внимание на то, что состав должен сохраняться исключительно при комнатной температуре. Речь идет о температурных показателях от 20 до 22 градусов.
Хранение инсулина в холодильнике также нежелательно, потому что такой компонент, если он внедряется холодным, действует гораздо медленнее. Иногда в этом и заключается причина того, почему инсулин не снижает сахар в крови.
Особенности смешения и другие нюансы
Определенные препараты, а именно такие, которые характеризуются продленным эффектом воздействия инсулина (например, Протафан или Химулин N) допустимо перед осуществлением инъекции набрать в один шприц с компонентом короткого действия. В то же время, настоятельно не рекомендуется забывать, что при этом возникает необходимость в соблюдении определенных правил и увеличивается вероятность допущения ошибок при подборе дозировки.
- Именно поэтому важным условием окажется предварительная консультация специалиста.
- Другие разновидности инсулина, которые характеризуются продленным действием (например, Монотард, Ленте) могут утратить свои свойства.
- В подавляющем большинстве случаев при смешивании с инсулином короткого воздействия это приводит к значительному ослаблению действия представленной смеси.
Именно поэтому настоятельно не рекомендуется самостоятельно принимать решения об объединении тех или иных компонентов. Хотелось бы обратить внимание на другие особенности:
- при наличии в шприце воздуха, будет введено гораздо меньшее количество гормонального компонента, чем это было необходимо изначально. В связи с этим необходимо обращать внимание на его наличие или отсутствие;
- наиболее оптимальным оказывается эффект от инсулина при вкалывании его в область живота;
- немного, но, тем не менее, хуже и медленнее он действует при внедрении в область бедер и кожной складки над ягодицами. Наиболее незначительным оказывается влияние при введении в плечевую область.
Источник: https://diabetguru.ru/pochemu-insulin-ne-snizhaet-saxar-v-krovi-posle-ukola-chto-delat.html
Стыдные вопросы про сахарный диабет Правда ли нельзя есть сахар, а инсулин нужно колоть всю жизнь?
По данным на 2015 год, диабет есть у 4,4 миллиона россиян, среди которых примерно 30 тысяч детей и подростков. И число заболевших постоянно растет. У многих из нас есть близкие, друзья или приятели, которые знакомы с проблемой не понаслышке, но далеко не все знают, как это заболевание проявляется и как с ним жить. «Медуза» и Акку-Чек уже рассказывали про сахарный диабет, а теперь отвечаем на самые распространенные вопросы про это заболевание.
Сахарный диабет — это когда нельзя есть сладкое и постоянно нужно проверять уровень сахара в крови?
Грубо говоря, это так. Кстати, диабетикам продукты с сахаром есть можно, но в ограниченных количествах, главное — следить за уровнем сахара в крови. Проверяться нужно несколько раз в день. При этом важно понимать, что сахарный диабет — это не болезнь сладкоежек. Так, возникновение диабета 1-го типа не связано с чрезмерным употреблением сладкого.
Он развивается, когда иммунная система человека атакует его собственную поджелудочную железу, из-за чего она больше не вырабатывает инсулин. В случае с диабетом 2-го типа сахар только косвенно является причиной заболевания — сам по себе он не вызывает диабет.
Как правило, диабет 2-го типа появляется у людей с избыточным весом, к которому часто приводит неограниченное потребление высококалорийной пищи, в том числе сладостей.
Что еще, кроме сахара, нужно ограничить? Можно, например, просто заменить сахар на мед — он ведь полезный?
Чтобы составить план здорового питания при сахарном диабете и учесть особенности именно вашего организма, лучше всего обратиться к диетологу. Но есть и общие рекомендации.
К примеру, желательно питаться три раза в день в одно и то же время и отказаться от жирных и высококалорийных блюд.
Нужно перейти на «здоровые» углеводы, которые содержатся во фруктах, бобовых (фасоли, горохе и чечевице) и обезжиренных молочных продуктах.
При диабете важно употреблять много клетчатки, которая содержится в орехах, овощах, цельнозерновой муке и пшеничных отрубях.
Хорошей альтернативой мясу может стать рыба: желательно есть ее дважды в неделю, но только не жарить, а готовить на пару или запекать. А вот заменить сахар медом не получится — он для человека с диабетом даже вреднее, чем сахар.
Такая же история с нектаром агавы и кленовым сиропом, которые в магазинах предлагают как здоровую альтернативу сахару.
И как понять, какие продукты вредные, а на какие нужно налегать?
Например, при помощи гликемического индекса — это показатель скорости, с которой содержащиеся в продукте углеводы усваиваются организмом и повышают уровень сахара в крови. Но здесь есть много нюансов и трудностей.
Еще стоит внимательно изучать этикетки продуктов — правда, производители порой не указывают реальное количество сахара, например в соках.
В таком случае обращайте внимание, указан ли в составе продукта мед, сахароза, глюкоза, декстроза, фруктоза, мальтоза, патока и гидролизованный крахмал — это все тот же сахар, только под другим названием.
Также некоторые производители указывают количество добавленного сахара в продукте, но не указывают, сколько в нем содержится фруктозы. Поэтому все фруктовые напитки, соки и смузи лучше заменить на свежие фрукты, у которых гликемический индекс точно ниже.
Важно иметь в виду, что многие обезжиренные продукты тоже содержат сахар. Выбирая, что купить и съесть, держите в голове, что в идеале нужно потреблять не больше примерно 25 г сахара в день.
Максимальная суточная норма сахара для детей 4–7 лет без диабета — это 19 г (5 чайных ложек сахара), для детей 7–10 лет — 24 г (6 чайных ложек сахара), для всех, кто старше 11 лет, — 30 г (7 чайных ложек сахара).
Людям с диабетом нужно избегать молочных продуктов с высоким содержанием жира, обработанных мясных изделий (попрощайтесь с сосисками и беконом) и выпечки.
Важно понимать, что для человека с диабетом вредны не только продукты с высоким содержанием сахара, но также жирные и высококалорийные.
В общем, если вы придерживаетесь основных принципов здорового питания, следите за размером порции и количеством углеводов — вы на верном пути.
Если вы случайно съели (ну не удержались) что-то сладкое и вредное — что будет и что делать?
Через два часа после еды уровень глюкозы в крови достигнет пика — и вы можете почувствовать усталость. В такой ситуации нужно измерить уровень сахара так, как вы это делаете обычно, и скорректировать дозу инсулина. Подобные срывы и поблажки, если они возникают из раза в раз, мешают контролировать уровень сахара в крови.
Старайтесь есть меньше сладостей. Это не значит, что от них нужно отказаться раз и навсегда (это миф). Иногда можно позволить себе немного сладкого, но исключительно в качестве лакомства и ни в коем случае не для утоления голода и быстрого перекуса. А для некоторых людей с диабетом сладкие напитки или таблетки глюкозы даже необходимы, когда уровень глюкозы в крови слишком низкий.
Переходить на сладости с пометкой «для людей с диабетом» тоже не стоит: в них содержатся фруктоза и сорбит, насыщенные и трансжиры.
Они так же, как и обычный сахар, влияют на уровень сахара в крови и часто оказываются даже более калорийными, чем обычные сладости.
Лучше купите шоколад с повышенным содержанием какао (его все равно много не съешь) или шоколад с фруктовой, а не ореховой начинкой (ореховая более калорийная) — ешьте его понемногу и медленно, наслаждаясь вкусом.
Уколы инсулина придется делать каждый день до конца жизни — или только когда повысился уровень сахара?
При диабете 1-го типа уколы придется делать ежедневно. Если не использовать инсулин, человек просто-напросто умрет.
И нет, это не «инсулиновая наркомания»: если утверждать обратное, то тогда нужно будет признать, что для всех людей наркотиком является воздух, потому что они без него не могут.
При диабете 2-го типа сначала могут назначить таблетки, снижающие сахар, но если они не помогают, то назначается инсулин.
А спортом при диабете можно заниматься или нужно беречь себя от любых физических нагрузок?
Тут все индивидуально — точнее вам сможет сказать только врач. Однако известно, что при диабете умеренные физические нагрузки полезны, так как движение мышц приводит к увеличенному поглощению сахара мышечными клетками — и благодаря этому уровень сахара в крови снижается.
Для людей с диабетом 2-го типа тренировки и вовсе необходимы: они помогают контролировать вес.
Рекомендуется тратить 150 минут в неделю на любую аэробную активность (упражнения, которые повышают частоту сердечных сокращений и заставляют потеть) — подойдут быстрая ходьба, легкий бег, езда на велосипеде, аквааэробика, теннис и самый обычный бадминтон.
Во время тренировок нужно соблюдать меры предосторожности и помнить, что во всем важна умеренность: из-за слишком большой физической нагрузки уровень сахара может резко упасть. К слову, за рубежом есть специально обученные собаки, которые чуют опасное снижение уровня сахара в крови во время тренировки и дают об этом знать хозяину.
Говорят, что у людей с диабетом хуже заживают любые раны. Это правда?
Зачастую это действительно так. Высокий уровень глюкозы в крови, вызванный сахарным диабетом, повреждает сосуды и нервные окончания. Из-за этого в руках и ногах плохо циркулирует кровь — это значительно затрудняет процесс восстановления кожи и заживления ран.
Более того, если рана открытая и не заживает уже несколько месяцев, в отдельных случаях может развиться гангрена.
Ровно поэтому человеку с сахарным диабетом очень важно контролировать открытые раны, ссадины, порезы и волдыри на ногах и обязательно лечить их должным образом.
А на сексуальную жизнь диабет влияет?
Да. Примерно 50% мужчин и 25% женщин сталкиваются с сексуальными проблемами или потерей сексуального желания из-за сахарного диабета.
У мужчин диабет может привести к диабетической нейропатии и, как следствие, к проблемам с эрекцией и достижением оргазма (один из трех мужчин с сахарным диабетом страдает от эректильной дисфункции).
Все возникающие нарушения обязательно нужно обсуждать с врачом, он подскажет, какие из проблем поддаются лечению. У женщин диабет может спровоцировать воспаление половых органов, появление молочницы и цистита.
Ну детей-то рожать можно или ребенок тоже родится с диабетом?
Рожать или нет, решать только вам. А вот будет ли у ребенка диабет — зависит от множества факторов. В большинстве случаев диабет 1-го типа развивается, когда ребенок наследует предрасположенность от обоих родителей.
Если у отца диабет 1-го типа, вероятность того, что у ребенка будет диабет, — примерно 6%. Если женщина с диабетом 1-го типа родит ребенка до 25 лет, то для ребенка риск развития этого заболевания — 4%, а если после — то 1%.
Если диабет 1-го типа у обоих родителей, то риск развития диабета для ребенка составит 10–25%.
Если у женщины диабет 2-го типа (диагностированный до 50 лет), то риск того, что у ребенка будет диабет, — 14%. Если его диагностировали после 50 лет, то риск развития диабета у ребенка — 8%. Если же у обоих родителей диабет 2-го типа, то риск его возникновения у ребенка — 50%.
А я могу сделать так, чтобы у меня не было диабета?
Конечно, но только в случае диабета 2-го типа — диабет 1-го типа предотвратить не получится. Необходимо правильно питаться и быть физически активным. Если же у вас есть лишний вес, то начиная с 40 лет нужно еще и регулярно проверять уровень сахара в крови и следить за артериальным давлением.
Источник: https://meduza.io/feature/2017/03/13/stydnye-voprosy-pro-saharnyy-diabet
Гормоны, регулирующие уровень глюкозы крови
К гормонам, регулирующим уровень глюкозы крови относятся:
Инсулин – гормон поджелудочной железы, снижающий уровень глюкозы крови. Он действует как ключ, «открывающий двери» для глюкозы внутрь клетки. Инсулин имеет важное значение для организма и ему посвящен отдельный раздел «Инсулин и его значение для организма».
Глюкагон, адреналин, кортизол, гормон роста – гормоны, повышающие уровень глюкозы крови. Подробней о каждом из них далее в статье.
Зачем организму регулировать уровень глюкозы крови?
У людей без сахарного диабета организм способен регулировать уровень глюкозы крови в узких пределах, примерно между 4 и 7 ммоль/л. Когда уровень глюкозы крови падает ниже 3,5 – 4,0 ммоль/л, человек чувствует себя плохо. Снижение уровня глюкозы крови влияет на все реакции, происходящие в организме, таким образом организм пытается сказать мозгу, что у него осталось мало глюкозы. Организм старается высвободить глюкозу из имеющихся у него источников, а также создать глюкозу из жиров и белков (схема 1).
Схема 1. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
Мозг не может хранить глюкозу, поэтому он зависит от равномерной и непрерывной подачи глюкозы с током крови.
Мозг не может работать без адекватного снабжения его глюкозой.
Интересно, что мозгу не нужен инсулин для перемещения глюкозы внутрь клетки, он относится к «инсулиннезависимым» органам. На первый взгляд это может показаться нелогичным, однако, в ситуациях, когда в организме низкий уровень глюкозы, продукция инсулина останавливается, тем самым сохраняя глюкозу для наиболее важных органов, а именно для головного мозга. Но если организм и дальше не получит глюкозу (если человек голодает), то мозг адаптируется и будет использовать другой источник энергии, в основном кетоны.
Несмотря на то, что клетки головного мозга извлекают определенную энергию из кетонов, ее все равно меньше чем, когда они используют глюкозу.
Материал по теме:
С другой стороны, если у человека есть сахарный диабет и у него уровень глюкозы крови высокий, инсулиннезависимые клетки будут поглощать большое количество глюкозы, и в результате это приведет к их повреждению и, следовательно, нарушению функционирования органа в целом.
В то время как гормон инсулин снижает уровень глюкозы крови, группа гормонов (глюкагон, адреналин, кортизол, гормон роста) повышают его (схема 2). Низкий уровень глюкозы крови (гипогликемия) представляет собой серьезную угрозу для жизнедеятельности организма. Поэтому целая группа гормонов отвечает за повышение уровня глюкозы крови, также эта группа гормонов называется контринсулярными или контррегуляторными гормонами. А реакции организма, направленные на повышения уровня глюкозы крови, называются контррегуляторными реакциями. Помимо гормонов в контррегуляторных реакциях также участвует вегетативная нервная система.
Схема 2: Контррегуляторные гормоны. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
Глюкагон
Глюкагон — это гормон, вырабатываемый поджелудочной железой, а именно альфа-клетками островков Лангерганса.
Одной из функций печени является хранение глюкозы. Когда в крови много глюкозы, например, после приема пищи, глюкоза под воздействием инсулина заходит в клетки печени и хранится в них в виде гликогена. Как деньги, которые вы кладете на счет в банке, когда у вас их много (Рис.1).
Рис.1. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
Когда уровень глюкозы крови снижается, например, через несколько часов после еды или ночью, то начинает действовать глюкагон. Он разрушает гликоген до глюкозы, которая затем поступает в кровь. Также и вы можете снять деньги в банке, если настали тяжелые времена (рис. 2).
Рис. 2. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
В течение дня человек ощущает чувство голода с интервалами примерно в 4 часа, в то время как в ночное время организм может находиться без пищи 8-10 часов. Это происходит потому, что ночью гликоген из печени под воздействием гормонов глюкагона и адреналина разрушается до глюкозы, которая поступает в кровь.
Людям с сахарным диабетом важно помнить, что если у них не будет запаса гликогена в печени, то глюкагон ночью не сможет повысить уровень глюкозы крови, следовательно, случится гипогликемия. Такое может возникнуть если вы не съели достаточное количество углеводов при занятиях спортом, и вашему организму пришлось тратить свои запасы гликогена днем. Также отсроченные гипогликемии (гипогликемии ночью) наступают после употребления алкоголя, так как алкоголь нейтрализует действие глюкагона.
Материал по теме:
Исследования показывают, что при сахарном диабете 1 типа не только снижается функция бета-клеток (производство инсулина), но также изменяется функция альфа-клеток. Нарушается способность поджелудочной железы производить адекватное количество глюкагона в ответ на гипогликемию. То есть наступает дисбаланс между инсулином и глюкагоном. В свою очередь, это приводит к нарушению контррегуляторного ответа на гипогликемию.
Также у людей с сахарным диабетом не снижается производство глюкагона, когда повышается уровень глюкозы крови. Это происходит потому, что инъекции инсулина делаются в подкожно-жировую клетчатку и к тому времени, когда инсулин дойдет до альфа-клеток поджелудочной железы, его концентрация будет низкой, и он не сможет подавить продукцию глюкагона. Следовательно, в дополнение к глюкозе, полученной из еды, в крови будет глюкоза из печени, полученная при распаде гликогена до глюкозы под воздействием глюкагона.
В настоящее время проходят исследования помпы, содержащие резервуары с инсулином и с глюкагоном, чтобы еще более точно имитировать уровень глюкозы крови у людей без сахарного диабета. В большей степени этот метод используется в исследованиях по разработке искусственной поджелудочной железы. Но есть и свои трудности, так как человеку с сахарным диабетом приходится контролировать не только введение инсулина, но и введение глюкагона, то есть создается в два раза больше проблем. Что, в свою очередь, может привести к синдрому эмоционального выгорания, снижению качества жизни и ухудшению гликемического контроля.
Инъекции глюкагона – это хорошее средство для купирования тяжелых гипогликемий. Тяжелая гипогликемия — это гипогликемия, потребовавшая помощи другого лица, а именно, если человек с сахарным диабетом потерял сознание, у него судороги или он не способен выпить или съесть продукты необходимые для купирования гипогликемии. Всем людям с сахарным диабетом на инсулинотерапии, а также их родственникам и друзьям необходимо иметь при себе глюкагон и знать, как им пользоваться.
Адреналин
Адреналин — гормон стресса, выделяемый надпочечниками (Рис.3).
Рис.3. Анатомическое расположение надпочечников и почек.
Адреналин повышает уровень глюкозы крови, прежде всего, за счет разрушения гликогена в печени. Концентрация адреналина повышается, когда организм подвергается воздействию стресса, лихорадки или при ацидозе (например, при диабетическом кетоацидозе). Адреналин также снижает поглощение глюкозы клетками организма. Это может показаться вам странным, пока вы не вспомните, что все реакции организма при гипогликемии направлены на сохранение любой доступной глюкозы для мозга.
Человеческое тело изначально было создано для проживания в каменном веке. Если человек сталкивался с мамонтом или другим диким зверем, то у него оставалось два варианта бороться или бежать (рис 4). В обоих случаях дополнительное топливо, в виде глюкозы, было необходимо для организма. В нашем нынешнем образе жизни адреналин также выделяется, когда мы переживаем или испытываем страх. Но, по большей части, наши страхи вызваны пугающими новостями из телевизора или интернета, а они не требуют прилива дополнительной физической силы.
Рис. 4. Охота на оленя. Вальторта artyx.ru
У людей без сахарного диабета при возникновении стрессовой ситуации повышается продукция инсулина и уровень глюкозы остается в норме. А вот у людей с сахарным диабетом сложнее спрогнозировать реакцию уровня глюкозы крови на стресс. Так как у разных людей разный уровень стрессоустойчивости и в принципе разные обстоятельства вызывают страх. Следовательно, к коррекции доз инсулина надо подходить индивидуально.
Когда у человека с сахарным диабетом гипогликемия, то секреция адреналина может поднять уровень глюкозы крови, стимулируя распад гликогена в печени, но в тоже время адреналин вызывает повышенное потоотделение, беспокойство и сердцебиение, то есть симптомы гипогликемии.
Адреналин также стимулирует распад жиров до свободных жирных кислот, из которых могут создаваться кетоны в печени.
Кортизол
Кортизол является еще одним важным гормоном, который высвобождается надпочечниками (рис.3) в ответ на стресс и влияет на многие функции в организме, в том числе повышает уровень глюкозы крови.
Кортизол повышает уровень глюкозы крови путем синтеза глюкозы из белков (этот процесс называется глюконеогенез) и уменьшения поглощения глюкозы клетками организма. Кортизол также способствует расщеплению жиров до свободных жирных кислот, из которых могут создаваться кетоны.
Гормон роста
Гормон роста вырабатывается в гипофизе, который находится чуть ниже головного мозга (Рис. 5).
Рис.5. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
Главной функцией гормона роста является стимуляция роста. Также он повышает уровень глюкозы крови путем снижения захвата глюкозы клетками организма. Гормон роста приводит к увеличению мышечной ткани и повышению распада жиров.
В период полового созревания, когда подростки быстро растут, у них вырабатывается большое количество гормона роста, следовательно, это приводит к повышению потребности в инсулине.
Феномен «утренней зари» или «dawn phenomenon»
У всех контринсулярных гормонов пик секреции приходится на предутренние часы. Таким образом у людей с сахарным диабетом 1 типа происходит повышение уровня глюкозы крови примерно с 3-4 до 7-8 часов утра, и они могут просыпаться утром с высоким уровнем глюкозы крови. Подробнее о феномене утренней зари здесь
3 анализа, которые помогут выявить нарушенный углеводный обмен
Тест на сахар:
нервный голод, частая усталость, “подушка” на животе?Вероятнее всего, причина — нарушение регуляции сахара в крови. Узнайте в течение пары минут с помощью небольшого теста от нутрициолога!
Эксперты говорят о том, что нарушение углеводного обмена сейчас есть примерно у 72% населения.
Неизбежные последствия этого нарушения – преддиабет и диабет 2 типа – диагностированы у 25% и 10% населения соответственно. По американским прогнозам, 30% населения их страны к 2050 году будет поставлен диагноз диабет второго типа.
Чтобы предотвратить развитие этих заболеваний, а также многих других, связанных с нарушением углеводного обмена, важно установить факт его нарушения (повышенный сахар) и устранить причины, которые к этому привели.
Углеводный обмен
Начнем с определения того, что такое углеводный обмен. Это процесс обращения организма с углеводами, здесь я буду условно называть их “сахаром”.
Самый известный маркер углеводного обмена – уровень глюкозы в крови. Однако одного этого анализа в большинстве случаев недостаточно, чтобы выявить возможные нарушения углеводного обмена. Кроме того, измерения глюкозы важно правильно проводить и интерпретировать.
Углеводный обмен – это фундамент нашего здоровья. Его устойчивость в значительной степени определяет риски развития у нас многих хронических заболеваний.
Самые распространенные проблемы здоровья, связанные с нарушением углеводного обмена и повышенным уровнем сахара – это метаболический синдром, преддиабет и диабет 2 типа.
При нарушении углеводного обмена повышаются риски развития не только сахарного диабета, но и других хронических заболеваний, так как постоянно повышенный сахар в крови со временем нарушает очень многие процессы и функции многих органов.
Одна из основных причин нарушения углеводного обмена – изменения в нашем питании. В частности, хронический избыток в еде продуктов, которые организм легко превращает в сахар (отсюда – повышенный сахар). Помимо еды, углеводный обмен также могут нарушить хронический стресс, дефицит и нарушение сна, хронические воспалительные процессы.
Хорошие новости заключаются в том, что, если вовремя разобраться с повышенным сахаром, развитие этих заболеваний можно предотвратить, сохранить здоровье и, вместо пожизненных медикаментов, тратить деньги на то, что приносит радость и удовольствие.
Симптомы нарушения регуляции сахара в крови (нарушенного углеводного обмена)
- вялость после приема пищи
- проблемы с концентрацией внимания
- раздраженность
- тяга к сладкому
- лишний вес в районе живота
- повышенное давление
- частые жажда и мочеиспускание
Простой тест на нарушение углеводного обмена
Есть ли проблемы с переработкой сахара у вас? Этот легкий тест, опирающийся на симптомы повышенного сахара, поможет предположить повышенный сахар в крови еще до сдачи анализов. Чтобы узнать, ответьте на вопросы ниже и дайте себе указанное количество баллов за каждый ответ “да”.
✔Вы часто чувствуете усталость, особенно после обеда и ужина? +1
✔Вам сложно сконцентрироваться? +1
✔Вы можете охарактеризовать свой процесс мышления как прерывистый, неясный? +1
✔Вы часто злитесь и раздражаетесь? +1
✔Вы часто испытываете сильное желание съесть что-то сладкое или крахмалистое, например, булочки, тортики, макароны, хлеб? +2
✔У вас есть тенденция “отрываться” на сладком и мучном? +1
✔У вас появляется нервозность, тревожность, раздражительность, трясущиеся руки, если вы пропускаете прием пищи или не перекусываете? +3⠀
✔Вы легко набираете вес и сложно теряете? +3
✔У вас есть лишний вес по сравнению с идеальным, даже если это 5 кг? +3⠀
✔Если вы мужчина, есть ли у вас выпирающий живот или жировые отложения на боках? +5⠀
✔Если вы женщина, сконцентрирован ли ваш лишний вес в районе живота и выше, а не на бедрах и ногах? +5⠀
✔Вы часто мочитесь или испытываете необъяснимую жажду? +5⠀
✔У вас повышенное давление (выше, чем 140/90) или вы принимаете медикаменты для снижения давления? +5⠀⠀
✔Есть ли вы у вас диагноз диабета 2 типа или сердечно-сосудистого заболевания? +20
⠀
Интерпретация теста
3 или меньше балла – ваш риск дисгликемии (повышенного уровня сахара) минимальный.⠀
От 4 до 8 баллов – вы, скорее всего, находитесь на начальной стадии нарушения углеводного обмена (повышенный сахар может “прятаться”).⠀
От 9 до 19 баллов – у вас, скорее всего, есть нарушение углеводного обмена и вам стоит как можно быстрее принять меры по его коррекции.⠀
20+ баллов – наличие у вас нарушения углеводного обмена практически не внушает сомнения, и вам стоит как можно скорее принять меры по восстановлению здоровья.
Сахар в крови — основа вашего здоровья, энергии и настроения. Оптимизируйте уровень сахара и свой образ жизни с помощью 4-недельной онлайн программы “Оптимальный сахар в крови”
Анализы на повышенный сахар и нарушение углеводного обмена
Маркер № 1: Глюкоза натощак
Вы наверняка хотя бы раз в жизни сдавали этот анализ на повышенный сахар – уровень глюкозы натощак. Почему же этот анализ (один из самых популярных) не помогает избежать развитие диабета 2 типа? ⠀
Первая причина: современная медицина в своих измерениях, как правило, ищет патологию и не озабочена оптимальными для здоровья показателями.
Мы сдаем анализы на уровень глюкозы в крови. Результаты часто не оптимальны (слегка повышенный сахар), однако вписываются в “нормальные” интервалы. И пока уровень глюкозы не выходит за пределы “нормального” интервала, мы с вами остаемся в счастливом (вернее, трагическом) неведении о том, что есть повод для беспокойства.
То есть преддиабет или даже диабет могут свалиться на человека практически как снег на голову, словно простуда или вывих ноги.
В реальности повышение уровня сахара в крови и нарушение его регуляции – это долгий процесс, он развивается годами. Процесс этот сопровождается симптомами повышенного сахара (теми самыми, из анкеты), которые мы часто игнорируем.
Вторая причина: мы неправильно измеряем. Уровень глюкозы в крови может значительно меняться в течение дня. Особенно, если углеводный обмен нарушен.
Феномен скачков уровня сахара в крови называют также сахарными качелями. Вот он резко повысился после приема пищи, стресса или недостатка сна. А вот высокий инсулиновый ответ привел к его резкому снижению. На этой стадии вы сдали анализ или провели измерение. Но полученный результат не дает адекватной информации.
Чтобы выявить повышенный сахар в крови, важно измерять уровень глюкозы в динамике. В частности, нужно узнать уровень повышенного сахара после еды и скорость возвращения к уровню натощак.
Вместо единичного анализа на повышенный уровень сахара эксперты рекомендуют:
- производить по крайней мере 3 измерения: натощак, спустя час после еды, содержащей усваиваемые углеводы и/или белок, и через 3 часа после еды;
- для достоверности результаты измерений стоит записывать хотя бы в течение 2-3 дней, так как все глюкометры могут иметь погрешность;
- руководствоваться более узкими интервалами, чтобы выявить оптимальность показателей для здоровья.
Оптимальные интервалы уровня сахара в крови:
| Когда | Показатели |
| Натощак | 3.9 -4.77 (70-86) |
| Час спустя после еды | ниже 7.77 (139) |
| 2 часа спустя после еды | ниже 6.66 (119) |
| 3 часа спустя после еды | возвращается к измерению натощак |
Эти интервалы могут быть менее актуальны в состоянии кетоза или при следовании низкоуглеводной диете. Оба формата питания могут привести к определенной степени инсулинорезистентности — так как энергетические нужды организма обеспечиваются не глюкозой, а жирными кислотами.
Маркер № 2: Инсулин
Вы измерили уровень глюкозы, и он оказался в оптимальном интервале. Однако по самочувствию этого не скажешь: вы быстро становитесь голодной/ым, пропуск приема пищи по сложности равносилен восхождению на Эльбрус, на талии растет мягкая раздражающая “подушка”.
Очень вероятно, что, несмотря на нормальный уровень сахара, у вас повышенный уровень инсулина и инсулинорезистентность.
Знать и следить за уровнем инсулина очень важно. Этот анализ, в отличие от уровня глюкозы, нельзя сделать дома. Нужно сдать анализ крови на инсулин в лаборатории, сдается он натощак.
Каким образом при нормальном уровне сахара может быть повышен уровень инсулина?
Инсулин можно сравнить с мышцей, поднимающей гирю (сахар). Чем тяжелее гиря, тем больше должен быть объем мышц (производство инсулина), чтобы гирю поднять.
То есть чем чаще и выше повышается уровень сахара, тем больше нужно инсулина, чтобы снизить его до оптимального уровня.
Если гири легкие, но поднимать их приходится часто/постоянно (частая еда, пусть и в меньших количествах, перекусы), мышцам все равно приходится работать.
При таком формате питания ваш уровень сахара в норме, чего не скажешь об инсулине. То есть вы избегаете проблемы повышенного сахара, но очень высокой ценой – производством большого объема инсулина.
⠀
К чему стремиться:
Оптимальные значения инсулина – от 2 до 5, идеальное – 2-3 пмоль/л.
Если вы знаете свой уровень инсулина и глюкозы натощак, вы также можете посчитать свой коэффициент инсулинорезистентности или заказать его подсчет с анализами!
Он называется HOMA IR (homeostatic model assessment of insulin resistance), и его легко подсчитать с помощью онлайн калькулятора, если у вас есть показатели инсулина и глюкозы. Например, такого.
Оптимальные значения – меньше единицы. Это говорит о высокой чувствительности к инсулину.
С оговоркой, что достигается эта цифра за счет оптимального уровня инсулина, а не пониженного уровня сахара (гипогликемия так же опасна для здоровья, как и гипер).
Маркер №3: Гликированный гемоглобин (HbA1C)
Следующий важный анализ, помогающий выявить повышенный сахар в крови – гликированный гемоглобин. Он показывает среднее содержание сахара в крови в течение последних 90 дней (время жизни красных кровяных телец – эритроцитов).
Анализ измеряет объем гемоглобина (который транспортируют эритроциты), соединенного (или, попросту сказать, слипшегося) с глюкозой.
Чем выше среднее содержание сахара в крови, тем выше уровень гликированного гемоглобина.
Не только эритроциты и гемоглобин страдают, если у вас повышенный сахар в крови. При соприкосновении и реакции с сахаром теряют свои функции белки, воспаленной становится хрупкая слизистая оболочка сосудов.
Повышенный уровень гликированного гемоглобина (как результат повышенного сахара) увеличивает риски развития многих хронических заболеваний, а также является маркером, по которому диагностируется диабет второго типа.
Значение для диагноза диабета 2 типа – 6.5%, и оно, как обычно, отличается от оптимальных показателей, которыми считается интервал 4.6 — 5.3%.
И в качестве бонуса скажу о еще одном анализе, который иногда становится необходимой заменой гликированного гемоглобина.
Если у вас анемия, вы придерживаетесь низкоуглеводной или кетогенной диеты, эти факторы влияют на продолжительность жизни эритроцитов и могут искажать результаты анализа.
В этих случаях хорошим дополнением анализа на гликированный гемоглобин является анализ на фруктозамин. Его уровень не зависит от продолжительности жизни эритроцитов и отражает средний уровень сахара за последние 2-3 недели.
Однако и у этого показателя есть ограничения, хоть и меньшие. Он зависит от белка под названием альбумин, а уровень альбумина может меняться при обезвоживании, во время инфекции и воспалительных процессов.
Начните свой путь к улучшению самочувствия и качества жизни сегодня – присоединяйтесь к бесплатному имейл тренингу “5 шагов к оптимальной регуляции сахара в крови”!
Подведем итог
Какие анализы на повышенный сахар наиболее эффективны?
Чтобы точно оценить, в каком состоянии ваш углеводный обмен, лучше всего использовать комплекс анализов:
HbA1C
фруктозамин
глюкоза натощак и после еды
инсулин
Только все эти показатели вместе помогут вам увидеть полную картину.⠀
Если ваши показатели неоптимальны, используйте это ценное для вашего здоровья знание для их улучшения!
Подробнее о причинах нарушения углеводного обмена и стратегиях его восстановления я писала здесь.
тема РЕГУЛЯЦИЯ САХАРА / ИНСУЛИНОРЕЗИСТЕНТНОСТЬ
ЧИТАТЬ:
- 4 мифа об инсулине, которые мешают вам улучшить здоровье
- 5 способов избежать скачка сахара в крови после еды
- Правда ли, что от жиров худеют, а от углеводов толстеют? Обмен веществ 2.0
- 3 супер эффекта, которые дает отрегулированный уровень сахара в крови
- Инсулинорезистентность – симптомы, причины, лечение
- Повышенный сахар: 3 анализа, которые помогут выявить нарушенный углеводный обмен
- Как и зачем мерить сахар и как понять, о чем говорят измерения
- Что такое кетогенная диета и может ли она быть полезна именно вам?
- Что можно узнать о здоровье из базовых анализов крови
- Cахар в крови – как и когда измерять?
- Оптимальная частота питания: сколько раз в день есть, чтобы сохранить здоровье?
- Зло по имени сахар — точка отсчета эпидемии хронических заболеваний
- “Резкий нервный голод” как симптом избытка сахара
- Гормональная перезагрузка. Инсулин — день 4-6
- Рецензия на книгу “Другой ты”, как повод поговорить о современных взглядах на оптимизацию веса: диетах, гормонах и бактериях
- 6 мифов о жире – не бойтесь впустить жир в свою жизнь!
СМОТРЕТЬ:
УЧАСТВОВАТЬ:
Механизм действия инсулина на углеводный обмен в организме (биохимия)
Как показывает мировая статистика, от сахарного диабета страдает более 20% населения нашей планеты. Причем у большинства из этих людей был диагностирован инсулинозависимый диабет, вылечить который не представляется возможным. Но это не говорит о том, что больной не может вести привычный образ жизни.
Все, что для этого нужно, обеспечить свой организм инсулином. С этой целью применяются специальные инъекции, постановка которых осуществляется строго по схеме, выписанной врачом. Но каков механизм действия инсулина? И как он помогает диабетикам?
Роль инсулина в человеческом организме
Инсулин представляет собой особый гормон, который принимает участие в углеводном обмене. Именно он занимается расщеплением глюкозы и обеспечивает насыщение клеток организма необходимой энергией. Продуцированием этого гормона занимается поджелудочная железа. При нарушении целостности или функционирования клеток этого органа инсулин вырабатывается в маленьком количестве, в результате чего организм начинает испытывать в нем дефицит, что проявляется повышением уровня сахара в крови.
При этом нарушается работа почек и печени, в организме начинают скапливаться токсичные вещества, негативно влияющие на все внутренние органы и системы. И в первую очередь от этого страдает сосудистая система. Под воздействием сахара и токсичных веществ снижается тонус стенок сосудов, они становятся хрупкими и ломкими, на фоне чего риски развития инсульта и инфаркта миокарда увеличиваются в несколько раз.
Повышенное содержание сахара в крови оказывает влияние и на регенерационные процессы в организме. Это особенно заметно по состоянию кожных покровов. Любые порезы и раны заживают очень долго, часто подвергаются инфицированию и перерастают в язвы. А это тоже является опасным, так как при нагноении язв вероятность развития гангрены также возрастает.
Так как инсулин играет немаловажную роль в пищеварении, от его дефицита сильно страдают органы ЖКТ. Увеличиваются риски развития гастрита, панкреатита и многих других заболеваний. И чтобы избежать негативных последствий от развития сахарного диабета, врачи назначают заместительную терапию, которая обязательно включает в себя инсулиновые инъекции.
Механизм действия
Говоря о том, как действует инсулин в организме, следует отметить, что работает он непосредственно через белок-рецептор. Представляет он собой сложный интегральный белок клеточной мембраны, который состоит из 2 субъединиц. В медицине их отмечают как a и b. Каждая из этих субъединиц имеет свою полипептидную цепочку.
Полипептидные цепочки субъединиц инсулина
Действие инсулина происходит следующим образом: сначала он вступает в связь с а-субъединицей, таким образом изменяя ее конформацию. После этого в процесс вовлекается b-субъединица, которая запускает разветвленную цепь реакций по активации ферментов, необходимых для расщепления глюкозы и ее усвоения в клетках.
Следует отметить, что несмотря на то, что действие инсулина в организме изучается учеными уже на протяжении многих столетий, его биохимические свойства еще до конца не изучены. Однако уже стало известно, что во всем этом процессе принимают участие вторичные «посредники», в роли которых выступают диацилглицеролы и инозитолтрифосваты. Именно они обеспечивают активизацию протеинкиназы С с фосфорилирующим действием и имеют связь с внутриклеточным обменом веществ.
Данные посредники обеспечивают усиленное поступление глюкозы в клетки организма, тем самым насыщая их энергией. Сначала комплекс инсулин-рецептора погружается в цитозоль, а далее разрушается в лизосомах, после чего возникают деградационные процессы – часть инсулина разрушается, а другая его часть направляется к мембранам клеток и снова встраивается в них.
Инсулин – это гормон, который оказывает прямое воздействие на обменные процессы во всем организме. Многие его эффекты наблюдаются, благодаря его активному действию на ряд ферментов. Он единственный в своем роде, который способствует снижению уровня сахара в крови. Происходит это за счет:
- усиления поглощения клеточными мембранами глюкозы;
- активизации ферментов гликолиза;
- повышения активности продуцирования гликогена;
- снижения синтеза глюконеогенеза, отвечающего за образование в клетках печени глюкозы.
Основные свойства инсулина
Инсулин является единственным гормоном, который усиливает усвоение клетками аминокислот, необходимых для нормального их функционирования, а также поставку в них ионов калия, магния и фосфата. Кроме этого, инсулин способствует усилению продуцирования жирных кислот за счет преобразования глюкозы в триглицериды. Если же в организме наблюдается дефицит инсулина, то это приводит к мобилизации жиров и их отложению в тканях внутренних органов.
Антикатаболическое действие инсулина на организм обуславливается уменьшением процесса гидролиза белков, за счет чего снижается их деградация (из-за того, что при диабете у больных наблюдается дефицит инсулина, деградация белков увеличивается, в результате чего наблюдается снижение мышечного тонуса и возникает слабость).
Помимо этого, инсулин обеспечивает уменьшение липолиза, за счет чего снижается концентрация жирных кислот в крови и риски возникновения холестериновой болезни, тромбофлебита и т.д. становятся намного меньше.
Действие на углеводный обмен
Как уже стало понятно, инсулин – это гормон, который принимает участие практически во всех процессах, происходящих в организме. Но так как речь идет непосредственно о сахарном диабете, необходимо более детально рассмотреть действие инсулина на углеводный обмен.
В том случае, если в организме наблюдается дефицит этого гормона, то это влечет за собой нарушение процесса проникновения глюкозы сквозь клетки мышечных тканей, в результате чего наблюдается снижение энергетических запасов. Когда уровень инсулина повышается до нормальных значений, этот процесс восстанавливается, причем естественным путем.
Потребность организма в инсулине в зависимости от степени физических нагрузок
Однако при повышенной физической активности мембраны клеток повышают свою проницаемость и поглощают намного больше глюкозы, чем обычно. И происходит это даже в том случае, если уровень сахара в крови является очень низким. Но риски развития гипогликемической комы в данном случае возрастают в несколько раз.
Инсулиновый рецептор играет немаловажную роль в процессе гомеостаза глюкозы. Если он нарушается, это приводит к дегенеративным изменениям в клетках, что провоцирует развитие многих заболеваний, среди которых находится не только сахарный диабет, но и рак.
Рассматривая действие инсулина, нельзя не сказать о его воздействии на печень. Именно в этом органе организм откладывает излишки глюкозы как бы прозапас, высвобождая ее только тогда, когда уровень сахара в крови снижается до критических отметок.
И еще один важный момент: инсулин, как уже говорилось выше, участвует в процессе гликолиза, активируя синтез определенных ферментов, без которых расщепление и усвоение клетками глюкозы является невозможным.
Действие на белковый обмен
Инсулин играет немаловажную роль не только в углеводном обмене, но и в белковом. Именно он обеспечивает расщепление белков, поступающих вместе с пищей, на аминокислоты, которые активизируют в организме синтез собственных белков. При дефиците инсулина этот процесс нарушается, что приводит к различным осложнениям. Помимо этого, инсулин обеспечивает ускорение транскрипции ДНК, стимулируя образование РНК.
Действие на жировой обмен
Инсулин принимает также активное участие в липогенезе – синтезе жирных кислот. Их формирование происходит в процессе распада углеводов. А жирные кислоты являются также очень важными для организма, так как без них происходит нарушение жирового обмена, что сопровождается развитием ожирения и отложением жировых клеток во внутренних органах.
Инъекции инсулина
При развитии сахарного диабета действовать нужно незамедлительно. Как правило, сначала у людей диагностируется СД2, и только при несоблюдении диет и правил приема лекарственных препаратов развивается СД1, при котором без инсулиновых инъекций просто не обойтись.
При развитии сахарного диабета 1 типа вернуться к привычной жизни позволяют только инъекции инсулина
На сегодняшний день выделяются следующие типы инсулиносодержащих препаратов:
- Быстрого действия. Действовать начинают уже спустя 5 минут после подкожного введения и достигают своего максимального пика через 1 час. Но,такие препараты обладают одним недостатком – действуют они недолго, и их введение необходимо осуществлять перед каждым приемом пищи либо при наступлении гипогликемической комы.
- Короткого действия. Эффективность наблюдается спустя 30 минут после введения. Применяются такие инъекции также перед едой. Однако его действие длится намного дольше, чем у инсулина быстрого действия.
- Среднего действия. Такие препараты применяются в комплексе с инсулинами быстрого или короткого действия. Эффективность после их приема наблюдается в течение нескольких часов.
- Длительного действия. Препараты гипогликемического действия, эффективность которых наблюдается на протяжении суток. Однако применять такие препараты также нужно с инсулинами короткого и быстрого действия. Применяются они несколько раз в день до употребления пищи через равные промежутки времени.
Какой именно препарат будет прописан больному, зависит от его индивидуальных особенностей и тяжести протекания болезни. Чтобы правильно подобрать средство, врачам необходимо более детально изучить молекулярные свойства крови. Для этого обязательно делается биохимия венозной крови и крови из пальца.
По результатам обследования врач сможет подобрать не только препарат, но и его дозировку, которая будет наиболее эффективной и безопасной для пациента. Так как неправильно подобранная дозировка инсулина может привести к гипогликемии и возникновению серьезных осложнений. Поэтому заниматься самолечением ни в коем случае нельзя. Применение инъекций инсулина должно происходить под строгим контролем врача.
Аделина Павлова
Продукты для стабилизации уровня инсулина и сахара в крови
Диета может сыграть важную роль в лечении диабета. Понимание того, как определенные продукты влияют на уровень инсулина и сахара в крови, может помочь человеку сделать осознанный выбор о том, что и когда есть.
Человек с диабетом может придерживаться сбалансированной, здоровой диеты, не отказываясь от той еды, которая ему нравится. Важными факторами эффективной диеты при диабете являются умеренность и тщательный выбор продуктов питания для поддержания здорового уровня сахара в крови.
В этой статье мы определяем одни из лучших продуктов для стабилизации уровня инсулина и сахара в крови. Мы также рассмотрим некоторые продукты, которые следует избегать людям с диабетом или есть только в умеренных количествах.
Тем не менее, человеку с диабетом важно поговорить с врачом или диетологом, прежде чем вносить какие-либо существенные изменения в рацион.
Эти овощи — отличное дополнение практически к любой диете, в том числе для людей с диабетом.
Есть два основных типа овощей: крахмалистые и некрахмалистые.Крахмалистые овощи богаты углеводами, которые могут повысить уровень сахара в крови.
Американская диабетическая ассоциация рекомендует ежедневно съедать не менее 3-5 порций некрахмалистых овощей. Они определяют порцию как:
- полстакана вареных овощей
- 1 стакан сырых овощей
Некоторые примеры некрахмалистых овощей включают:
- морковь
- ростки фасоли
- кукуруза
- огурец
- тыква
- капуста
- салат из зелени, например руккола, шпинат и салат
Овощи бывают замороженными, консервированными или свежими.Если человек не ест их в сыром виде, лучший способ приготовить овощи — это обжарить их или запарить с добавлением нулевого или минимального количества жира и соли.
Также обратите внимание на типы консервантов в фасованных овощах. Например, проверьте списки ингредиентов на предмет добавления соли, сахара, жиров и масел.
Цельнозерновые продукты представляют собой более полезную альтернативу сильно переработанным или очищенным зернам. Они содержат эндосперм, отруби и зародыши зерна. Рафинированные зерна содержат только эндосперм, что снижает их питательную ценность.
Основное отличие состоит в том, что цельные зерна содержат больше витаминов и минералов, тогда как очищенные зерна включают только крахмалистую часть зерна, которая содержит меньше питательных веществ.
Ищите продукты, на 100% состоящие из цельного зерна. Вот некоторые популярные примеры:
- крекеры
- хлеб
- попкорн
- коричневый рис
- макаронные изделия
- злаки
- киноа
- цельнозерновой или овсяный хлопья
- кукурузная мука
Человек может включать цельнозерновые продукты в еду или закуски, чтобы помочь контролировать уровень сахара в крови.
Согласно обзору, проведенному в 2017 году, употребление цельного зерна может помочь предотвратить сердечно-сосудистые заболевания и несколько типов рака, включая рак желудка, поджелудочной железы и колоректального рака.
Некоторые люди ошибочно связывают всю жирность с плохим здоровьем. Однако некоторые жиры помогают сохранить здоровье.
Полезные для здоровья жиры могут быть мононенасыщенными или полиненасыщенными. Омега-3, жирная кислота, которой много в жирной рыбе, является одним из примеров.
Транс и насыщенные жиры повышают уровень вредного холестерина в крови.Это может повысить риск сердечно-сосудистых заболеваний.
Употребление в пищу большего количества полезных жиров и меньшего количества нездоровых жиров может помочь снизить уровень вредного холестерина, улучшить здоровье сердца и обеспечить лучший контроль сахара в крови.
Многие продукты богаты ненасыщенными жирами. Вот некоторые примеры:
- авокадо
- оливковое масло
- орехи и семена
- масло канолы
Обзор 2013 года показывает, что авокадо обладают рядом преимуществ для здоровья.Они могут улучшить здоровье сердечно-сосудистой системы, способствовать снижению веса и поддержать хорошее здоровье в процессе старения.
Однако авторы отметили, что для подтверждения этих выводов потребуются дополнительные исследования.
Авокадо отлично подходит для салатов и соусов. Они даже могут добавить сливочности десертам.
Также попробуйте заменить сливочное масло оливковым или кокосовым в рецептах.
Узнайте о полезных и вредных для здоровья жирах.
Жирная рыба, такая как лосось, обычно содержит большое количество белка и жирных кислот омега-3.
Содержание белка особенно полезно для людей, страдающих диабетом, поскольку оно не влияет на уровень сахара в крови. Он насыщает и содержит необходимые питательные вещества, которые помогают организму расти и восстанавливаться.
Людям с диабетом следует попробовать добавлять в рацион жирную рыбу хотя бы один день в неделю. Для людей с диабетом 1 типа с пониженным весом полезные белки — отличный вариант для безопасного набора веса.
Как и в случае с другими продуктами, подготовка является ключевым моментом. Избегайте сладких маринадов и попробуйте приготовить рыбу на гриле.
Какао — это семена, похожие на бобовые. Измельчение этих семян дает горький и богатый питательными веществами порошок. Производители используют его для создания шоколада.
Какао содержит флавоноид эпикатехин, который может помочь регулировать уровень сахара в крови. Обзор 2017 года указал на результаты нескольких небольших исследований, которые показывают, что какао может помочь замедлить прогрессирование диабета 2 типа и снизить инсулинорезистентность.
Самый простой способ добавить какао в рацион — это употреблять в пищу темный шоколад, хотя его слишком много может вызвать скачок сахара в крови.Ешьте темный шоколад умеренно. Темный шоколад содержит больше какао, чем молочный.
Выбирая между маркой, люди должны проверять содержание сахара. Хотя темный шоколад, как правило, содержит меньше сахара, чем молочный, многие известные производители добавляют больше сахара.
Людям с диабетом следует ограничить потребление шоколада одним или двумя небольшими квадратиками темного шоколада в день.
Белок является важным питательным веществом в мясе, рыбе и некоторых овощах, таких как орехи, бобы и бобовые.
Исследования показывают, что белок не повышает уровень сахара в крови и может помочь человеку дольше чувствовать себя сытым.
Однако исследование 2017 года показало, что высокое потребление белка может иметь неоднозначные результаты для людей с диабетом 2 типа в зависимости от типа белка.
Более ранние краткосрочные исследования показали, что диета с высоким содержанием белка может снизить уровень сахара в крови.
Однако в долгосрочной перспективе диета, содержащая слишком много животного белка, может повысить риск развития диабета 2 типа.С другой стороны, диета с большим количеством белков растительного происхождения может несколько снизить этот риск.
Больным диабетом следует отдавать предпочтение продуктам с большим содержанием белка, но с низким содержанием животных жиров. Некоторые примеры включают:
- рыба, такая как лосось, скумбрия и тунец
- домашняя птица, например курица и индейка
- фасоль, такая как лима, почка или черная фасоль
- чечевица
- орехи и семена
- соевые бобы и тофу
Человек может легко добавить белок в еду.Например, фасоль — отличное дополнение к салату, как и жареные куриные грудки без добавок.
Есть несколько продуктов, которых больным диабетом следует избегать или есть только в умеренных количествах.
Следующие факторы могут вызвать скачок уровня сахара в крови и инсулина:
- сладкие напитки, такие как газированные напитки, соки и спортивные напитки
- полуфабрикаты и выпечка, которые часто содержат трансжиры
- белый рис, хлеб и паста
- сухие завтраки с добавлением сахара
- йогурты с добавлением сахара
- мед и кленовый сироп
- ароматизированные, сладкие кофейные напитки
- картофель фри
- сухофрукты, в которые часто добавлен сахар
Человек с диабетом может есть эти продукты, но в ограниченном количестве.
Здесь вы узнаете о важных моментах для людей с диабетом, которые хотят приготовить ужин.
Диабет может вызывать ряд симптомов и проблем со здоровьем.
Поддержание регулярного уровня инсулина и сахара в крови может иметь ряд преимуществ, в том числе:
- улучшение настроения
- снижение утомляемости
- повышение уровня энергии
- улучшение здоровья мозга и кровеносных сосудов
- снижение риска осложнений, таких как нервные. и повреждение почек
Эффективное регулирование уровня сахара в крови также может снизить риск более серьезных осложнений диабета, включая:
- сердечно-сосудистые заболевания
- повреждение нервов
- потеря зрения и слепота
- медленное заживление ран
- рецидивирующие инфекции
Чтобы оставаться здоровыми, людям с диабетом необходимо контролировать уровень сахара в крови и уровень инсулина.
Помимо лекарств, важной частью лечения диабета являются изменения в образе жизни и диете. Некоторые продукты могут способствовать стабильному уровню сахара в крови, в то время как другие могут сделать его менее стабильным.
Соблюдая сбалансированную диету и избегая продуктов, богатых сахаром, простыми углеводами и нездоровыми жирами, человек может лучше контролировать уровень сахара в крови и уровень инсулина.
Гипергликемия: когда уровень глюкозы в крови становится слишком высоким
Гипергликемия означает высокий ( гипер ) уровень глюкозы ( gly ) в крови ( emia ).Вашему организму нужна глюкоза для правильного функционирования. Ваши клетки полагаются на глюкозу для получения энергии. Гипергликемия является определяющей характеристикой диабета, когда уровень глюкозы в крови слишком высок, потому что организм неправильно использует или не производит гормон инсулин.
Употребление слишком большого количества обработанных пищевых продуктов может вызвать повышение уровня сахара в крови.
Вы получаете глюкозу из продуктов, которые едите. Углеводы, такие как фрукты, молоко, картофель, хлеб и рис, являются самым большим источником глюкозы в типичной диете.Ваше тело расщепляет углеводы на глюкозу, а затем переносит глюкозу в клетки через кровоток.
Организму нужен инсулин
Однако, чтобы использовать глюкозу, вашему организму нужен инсулин. Это гормон, вырабатываемый поджелудочной железой. Инсулин помогает транспортировать глюкозу в клетки, особенно в мышечные клетки.
Люди с диабетом 1 типа больше не производят инсулин, чтобы помочь своему организму использовать глюкозу, поэтому им приходится принимать инсулин, который вводится под кожу.Люди с диабетом 2 типа могут иметь достаточно инсулина, но их организм плохо его использует; они инсулинорезистентны. Некоторые люди с диабетом 2 типа могут вырабатывать недостаточно инсулина.
У людей с диабетом может развиться гипергликемия, если они не будут контролировать уровень глюкозы в крови (с помощью инсулина, лекарств и соответствующего планирования питания). Например, если человек с диабетом 1 типа не принимает достаточно инсулина перед едой, глюкоза, которую его организм вырабатывает из этой пищи, может накапливаться в его крови и привести к гипергликемии.
Ваш эндокринолог скажет вам, каков ваш целевой уровень глюкозы в крови. Ваш уровень может отличаться от того, что обычно считается нормальным , из-за возраста, беременности и / или других факторов.
- Гипергликемия натощак определяется как отсутствие еды в течение как минимум восьми часов. Рекомендуемый диапазон без диабета — от 70 до 130 мг / дл. (Стандарт для измерения уровня глюкозы в крови — «мг / дл», что означает миллиграммы на децилитр.) Если уровень глюкозы в крови выше 130 мг / дл, это гипергликемия натощак.Гипергликемия натощак — частое осложнение диабета.
- Постпрандиальная или реактивная гипергликемия возникает после еды (постпрандиальная означает «после еды»). Во время этого типа гипергликемии ваша печень не прекращает производство сахара, как это обычно происходит сразу после еды, и сохраняет глюкозу в виде гликогена (запасы энергетического сахара). Если после приема пищи (через 1-2 часа после еды) уровень глюкозы в крови выше 180 мг / дл, это постпрандиальная или реактивная гипергликемия.
Однако не только у людей с диабетом может развиться гипергликемия.Некоторые лекарства и болезни могут вызывать это, включая бета-блокаторы, стероиды и булимию. В этой статье речь пойдет о гипергликемии, вызванной диабетом.
Ранние симптомы гипергликемии
Ранние симптомы гипергликемии или высокого уровня глюкозы (сахара) в крови могут служить предупреждением еще до того, как вы проверите уровень глюкозы. Типичные симптомы могут включать:
- Повышенная жажда и / или голод
- Частое мочеиспускание
- Сахар в моче
- Головная боль
- Затуманенное зрение
- Усталость
Кетоацидоз: когда гипергликемия становится тяжелой для людей с диабетом 1 типа
Если у вас диабет 1 типа, важно распознать и лечить гипергликемию, потому что, если ее не лечить, она может привести к кетоацидозу .Это происходит потому, что без глюкозы клетки организма должны использовать кетоны (токсичные кислоты) в качестве источника энергии. Кетоацидоз развивается, когда в крови накапливаются кетоны. Это может стать серьезным заболеванием и привести к диабетической коме или даже смерти. По данным Американской диабетической ассоциации, кетоацидоз поражает людей с диабетом 1 типа, но редко встречается у людей с диабетом 2 типа.
Многие симптомы кетоацидоза похожи на гипергликемию. Признаками кетоацидоза являются:
- Повышенный уровень кетонов в моче
- Одышка
- Дыхание с запахом фруктов
- Сухость во рту
Кроме того, кетоацидоз могут сопровождать боль в животе, тошнота, рвота и спутанность сознания.При наличии любого из этих симптомов настоятельно рекомендуется немедленная медицинская помощь.
Некоторые люди с диабетом рекомендуют своим врачам регулярно проверять уровень кетонов. Тестирование на кетоны проводится двумя способами: с использованием мочи или крови. Для анализа мочи вы окунете в мочу тест-полоску специального типа. Для тестирования кетонов крови используется специальный глюкометр и тест-полоски. Тест выполняется так же, как и анализ глюкозы в крови. Если тестирование на кетоны является частью вашего самоконтроля диабета, ваш лечащий врач предоставит вам другую информацию, включая профилактику.
Гиперосмолярный гипергликемический некетотический синдром (HHNS): когда гипергликемия становится тяжелой для людей с диабетом 2 типа
Гиперосмолярный гипергликемический некетотический синдром (HHNS) встречается очень редко, но вы должны знать об этом и знать, как с ним бороться. HHNS — это когда уровень глюкозы в крови становится слишком высоким — вы становитесь чрезвычайно гипергликемическим. HHNS поражает людей с диабетом 2 типа.
HHNS чаще всего возникает, когда вы больны, и у пожилых людей наиболее вероятно его развитие.Это начинается, когда уровень глюкозы в крови начинает расти: когда это происходит, ваше тело будет пытаться избавиться от всей лишней глюкозы посредством частого мочеиспускания. Это обезвоживает ваше тело, и вы почувствуете сильную жажду.
К сожалению, когда вы больны, иногда бывает труднее восстановить водный баланс организма, как вы знаете, что это необходимо. Например, может быть трудно удерживать жидкость. Когда вы не восстанавливаете свое тело, уровень глюкозы в крови продолжает расти, и в конечном итоге он может стать настолько высоким, что может отправить вас в кому.
Чтобы избежать гиперосмолярного гипергликемического некетотического синдрома, вам следует внимательно следить за уровнем глюкозы в крови, когда вы заболели (вы всегда должны обращать внимание на свою кровь g
Инсулин GCSE | Пересмотрите свой контроль уровня глюкозы в крови
Количество глюкозы или сахара в крови должно поддерживаться на определенном уровне. Это вторая из двух викторин по программе GCSE Biology, посвященных тому, как организм контролирует уровень сахара в крови с помощью гормонов, и в ней основное внимание уделяется тому, как инсулин используется для снижения количества глюкозы в крови.
Глюкоза — это топливо, питающее наш организм. Во время аэробного дыхания глюкоза превращается в углекислый газ и воду, выделяя энергию в клетках. Если клетке не хватает кислорода, происходит анаэробное дыхание, которое высвобождает гораздо меньше энергии из глюкозы и производит молочную кислоту. Уровень глюкозы в крови также может влиять на перемещение воды в клетки и из них посредством процесса осмоса. Все это означает, что концентрация глюкозы в нашем организме чрезвычайно важна и ее необходимо тщательно регулировать, чтобы поддерживать ее в узком диапазоне цифр.
После употребления в пищу продуктов, содержащих углеводы, в процессе пищеварения углеводы расщепляются до глюкозы. Молекулы глюкозы всасываются через стенку тонкой кишки и попадают в кровоток. Это означает, что концентрация глюкозы в крови будет намного выше, чем была до еды. Инсулин — это гормон, который выделяется поджелудочной железой и контролирует уровень глюкозы в крови после еды. Когда уровень глюкозы в крови слишком высок, это определяется, когда кровь проходит через поджелудочную железу.Затем поджелудочная железа выделяет инсулин в кровоток. Инсулин стимулирует клетки печени превращать глюкозу в вещество гликоген , снижая концентрацию глюкозы в крови. Затем гликоген накапливается и может быть преобразован обратно в глюкозу позже, если уровень упадет слишком низко.
Диабет 1 типа — это состояние, при котором поджелудочная железа не производит инсулин или организм не реагирует на него. Обычно диабетикам приходится контролировать уровень глюкозы в крови с помощью диеты и физических упражнений вместе с инъекциями инсулина.Больные диабетом используют небольшой набор для тестирования, чтобы брать кровь на анализ несколько раз в день. Они используют этот образец в глюкометре, чтобы определить уровень глюкозы в крови, а затем могут определить, сколько инсулина им нужно. Некоторые диабетики носят инсулиновую помпу , которая непрерывно подает гормон на низком уровне. Это можно изменить, чтобы увеличить или уменьшить количество в определенные моменты, например, после еды или во время тренировки.
Пройдите этот тест, чтобы узнать, понимаете ли вы, как организм контролирует уровень сахара в крови с помощью инсулина.
Гипергликемия (высокий уровень глюкозы в крови) | ADA
Гипергликемия — это технический термин, обозначающий высокий уровень глюкозы в крови (уровень сахара в крови). Высокий уровень сахара в крови возникает, когда в организме слишком мало инсулина или когда организм не может правильно использовать инсулин.
Что вызывает гипергликемию?
Гипергликемию может вызывать ряд факторов:
- Если у вас тип 1, возможно, вы не получили достаточно инсулина.
- Если у вас тип 2, в вашем организме может быть достаточно инсулина, но он не так эффективен, как должен быть.
- Вы съели больше, чем планировали, или сделали меньше, чем планировали.
- У вас стресс из-за болезни, например простуды или гриппа.
- У вас другой стресс, например семейные конфликты, учеба или проблемы со свиданиями.
- Возможно, вы испытали феномен рассвета (выброс гормонов, который ежедневно вырабатывается организмом с 4:00 до 5:00).
Каковы симптомы гипергликемии?
Признаки и симптомы включают следующее:
- Повышенный уровень сахара в крови
- Повышенное содержание сахара в моче
- Частое мочеиспускание
- Повышенная жажда
Частью управления диабетом является частая проверка уровня сахара в крови.Спросите своего врача, как часто вам следует проверять и каким должен быть уровень сахара в крови. Проверка крови и своевременное лечение повышенного уровня сахара в крови поможет вам избежать проблем, связанных с гипергликемией.
Как лечить гипергликемию?
Часто можно снизить уровень сахара в крови, занимаясь спортом. Однако, если ваш уровень сахара в крови выше 240 мг / дл, проверьте свою мочу на кетоны. Если у вас есть кетоны, не занимайтесь спортом.
Выполнение упражнений в присутствии кетонов может повысить уровень сахара в крови.Вам нужно будет поработать со своим врачом, чтобы найти самый безопасный способ снизить уровень сахара в крови.
Также может помочь сокращение количества потребляемой пищи. Вместе с диетологом внесите изменения в свой план питания. Если упражнения и изменения в диете не работают, ваш врач может изменить количество ваших лекарств или инсулина или, возможно, время, когда вы их примете.
Что делать, если его не лечить?
Гипергликемия может быть серьезной проблемой, если вы ее не лечите, поэтому важно лечить, как только вы ее обнаружите.Если вы не сможете вылечить гипергликемию, может возникнуть состояние, называемое кетоацидозом (диабетическая кома). Кетоацидоз развивается, когда вашему организму не хватает инсулина. Без инсулина ваше тело не может использовать глюкозу в качестве топлива, поэтому ваше тело расщепляет жиры, чтобы использовать их для получения энергии.
Когда ваше тело расщепляет жиры, образуются продукты жизнедеятельности, называемые кетонами. Ваше тело не может переносить большое количество кетонов и будет пытаться избавиться от них с мочой. К сожалению, организм не может высвобождать все кетоны, и они накапливаются в крови, что может привести к кетоацидозу.
Кетоацидоз опасен для жизни и требует немедленного лечения. Симптомы включают:
- Одышка
- Дыхание с фруктовым запахом
- Тошнота и рвота
- Очень сухость во рту
Поговорите со своим врачом о том, как справиться с этим состоянием.
Медицинские удостоверения
Многие люди с диабетом, особенно те, кто принимает инсулин, должны всегда иметь при себе медицинский паспорт.
В случае тяжелого эпизода гипогликемии, автомобильной аварии или другой чрезвычайной ситуации медицинский идентификатор может предоставить важную информацию о состоянии здоровья человека, например о том, что у него диабет, используют ли он инсулин или нет, есть ли у него любые аллергии и др.Персонал скорой медицинской помощи обучен искать медицинское удостоверение личности, когда он ухаживает за человеком, который не может говорить за себя.
Медицинские удостоверения личности обычно носят в виде браслета или ожерелья. Традиционные идентификаторы содержат основную ключевую информацию о здоровье человека, а некоторые идентификаторы теперь включают компактные USB-накопители, которые могут содержать полную медицинскую карту человека для использования в экстренных случаях.
Как предотвратить гипергликемию?
Лучше всего практиковать хорошее лечение диабета и научиться обнаруживать гипергликемию, чтобы вылечить ее на ранней стадии — до того, как она станет хуже.
Если вы впервые болеете диабетом 2 типа, присоединяйтесь к нашей бесплатной программе « Жизнь с диабетом 2 типа», чтобы получить помощь и поддержку в течение первого года.
какой оптимальный уровень глюкозы в крови для кетоза?
41 год- Повышенный уровень инсулина и глюкозы в крови связан с широким спектром проблем со здоровьем, включая ожирение, психическое здоровье, рак, сердечно-сосудистые заболевания и инсульт.
- «Нормальный» уровень сахара в крови не обязательно является оптимальным для долгосрочного здоровья.
- Большинство людей находятся где-то в диапазоне между оптимальным уровнем сахара в крови и полномасштабным диабетом 2 типа.
- Поддержание уровня сахара в крови ближе к оптимальному уровню — это, пожалуй, самое важное, что вы можете сделать для поддержания здоровья, уменьшения жировых отложений и замедления старения.
- Кетоны крови имеют тенденцию повышаться по мере снижения уровня глюкозы в крови, хотя они могут варьироваться в зависимости от ряда факторов.
- Люди, которые находятся в хорошей физической форме и / или которые долгое время ведут кетогенный образ жизни, обычно не демонстрируют очень высокий уровень кетонов в крови.
что такое диабет и почему это важно?
«Диабет» относится к группе метаболических заболеваний, при которых у человека наблюдается повышенный уровень сахара в крови в течение длительного периода времени.
Диабет — дорогое удовольствие. В 2012 году это стоило США четверти триллиона долларов в виде больничных расходов и потери производительности, а стоимость «диабета», по прогнозам, утроится к 2050 году и станет основным бременем для нашей экономики. Диабет даже классифицировали как вопрос экономической и национальной безопасности (Pompkin, 2013).
Считается, что каждый двенадцатый человек страдает диабетом 2 типа, однако сорок процентов населения США считается «преддиабетическим», и, по прогнозам, это число вырастет более чем на половину в течение следующих двух десятилетий до 592 миллионов человек. к 2035 году. Если у вас есть преддиабет, у вас один шанс из двух превратиться в диабет 2 типа в течение пяти лет.
Общепринятые уровни диагностики предиабета и диабета 2 типа показаны в таблице ниже.
|
| пост | после еды | hbA1c | % населения | ||
мг / дл | ммоль / л | мг / дл | ммоль / л | % | ||
| «нормальный» | <100 | <5.6 | <140 | <7,8 | <6,0% | 50% |
| преддиабетик | 100–126 | от 5,6 до 7,0 | от 140 до 200 | от 7,8 до 11,1 | 6,0-6,4% | 40% |
| диабет 2 типа | > 126 | > 7.0 | > 200 | > 11,1 | > 6,4% | 10% |
Однако, хотя диагностические критерии определяют половину населения в настоящее время как «нормальную», нормальное состояние далеко от оптимального.
каковы риски высокого сахара в крови?
Hba1c [7] — это тест, который показывает средний уровень сахара в крови за последние три месяца. В то время как половина западного населения имеет Hba1c больше 6.0% и, следовательно, считается преддиабетом или полномасштабным диабетом 2 типа, риски инсульта, сердечных заболеваний и смерти по любой причине начинаются с гораздо более низких уровней.
Скорость сокращения вашего мозга увеличивается с HbA1c.
Повышение HbA1c связано с повышенным риском рака.
Ваш риск сердечно-сосудистых заболеваний, ишемической болезни сердца и инсульта увеличивается с HbA1c. А противодиабетические лекарства, даже если они снижают уровень глюкозы в крови, не помогают снизить риск.
У вас гораздо больше шансов отсрочить наиболее распространенные старения, если ваш Hba1c составляет менее 5,0%. Контроль уровня сахара в крови — это, пожалуй, самая важная вещь, которую вы можете сделать для поддержания своего здоровья, контроля жировых отложений, здоровья кишечника, снижения риска рака и замедления старения, независимо от того, был ли вам официально поставлен диагноз диабета.
какие оптимальные сахара в крови ?
Вы можете использовать свои средние значения сахара в крови, полученные от домашнего глюкометра, чтобы сравнить ваши показатели с оптимальным.
Пол Жамине отмечает, что оптимальный диапазон уровня сахара в крови составляет от 70 до 100 мг / дл (от 3,9 до 5,6 ммоль / л). Доктор Ричард Бернштейн рекомендует идеальный уровень сахара в крови 83 мг / дл (или 4,6 ммоль / л) для диабетиков 1 типа.
Преобразование между HbA1c и средним уровнем сахара в крови показано в таблице ниже. «Уровни риска» основаны на приведенных выше данных о сердечно-сосудистых заболеваниях и инсульте.
| уровень риска | HbA1c | средний уровень сахара в крови | |
| (%) | (ммоль / л) | (мг / дл) | |
| оптимально | 4.5 | 4,6 | 83 |
| отлично | <5,0 | <5,4 | <97 |
| хорошо | <5,4 | <6,0 | <108 |
| опасность | > 6,5 | > 7,8 | > 140 |
К тому времени, когда вы станете «преддиабетиком» с HbA1c выше 6,0%, вы окажетесь в опасной зоне, и, вероятно, ваша поджелудочная железа выкачивает большое количество инсулина, пытаясь не отставать в течение некоторого времени, и вы здоровы и проигрываете битву за метаболическое здоровье.Если вы употребляете современные обработанные пищевые продукты, скорее всего, вы находитесь где-то в диапазоне от оптимального до полноценного диабета. [16]
Каковы оптимальные уровни кетонов?
Как только вы поймете, что такое глюкоза в крови, вы можете столкнуться с кетогенной диетой и контролем уровня кетонов в крови. Высокий уровень кетонов в крови опасен для людей с сахарным диабетом 1 типа, когда у них нет инсулина и очень высокий уровень глюкозы в крови и кетонов одновременно (например, кетоацидоз). Однако более низкие кетоны крови при здоровом сахаре в крови являются признаком того, что у вас хороший баланс между сжиганием жира и метаболизмом, сжигающим глюкозу.
В приведенной ниже таблице показано, как связаны значения глюкозы и кетонов у разных людей с разным уровнем метаболического здоровья. У кого-то с полномасштабным диабетом 2-го типа уровень сахара в крови и уровень инсулина высоки, и они изо всех сил пытаются высвободить кетоны и запасы жира, когда они не едят, поэтому они снова вынуждены есть. Напротив, метаболически здоровый человек имеет низкий уровень глюкозы и инсулина, и ему будет легче обходиться длительное время без еды, поскольку его запасы жира в организме могут легко высвобождаться.
Чтобы взглянуть на это с другой стороны, в таблице ниже показаны две тысячи значений глюкозы и кетонов для многих людей, ведущих малоуглеводный образ жизни. У большинства людей сумма уровней глюкозы и кетонов в крови (то есть общая энергия) составляет около 6,0 ммоль / л. Если вы находитесь в левой части этой диаграммы с более низким общим уровнем энергии, вы будете извлекать накопленную энергию из своего тела (то есть эндогенный кетоз). Однако, если ваша общая энергия высока (например, из-за большого количества рафинированных жиров или экзогенных кетонов), ваше тело, вероятно, будет выделять дополнительный инсулин, чтобы вывести избыток энергии из кровотока обратно в жировые отложения.
Тот, кто метаболически здоров, будет иметь тенденцию работать с более низким уровнем общей энергии , потому что он может легче мобилизовать накопленную энергию, когда это необходимо. Подумайте об одном из наших предков, прячущемся в пещере. Нет смысла постоянно держать высокий уровень энергии в его кровотоке (неиспользованная глюкоза в крови становится гликозилированной, а неиспользованный холестерин окисляется). Но при необходимости они могут быстро мобилизовать энергию, чтобы убежать от того, что хотел их съесть.
В таблице ниже показаны кетоны, соответствующие различным уровням метаболического здоровья, HbA1c, кетоны крови и глюкозно-кетоновый индекс.
| метаболическое здоровье | HbA1c | средний уровень глюкозы в крови | кетоны крови | ГКИ | |
| (%) | (ммоль / л) | (мг / дл) | (ммоль / л) | ||
| низкий нормальный | 4.1 | 3,9 | 70 | > 0,3 | 1,9 |
| оптимальный | 4,5 | 4,6 | 83 | > 0,3 | 3,5 |
| отлично | <5,0 | <5,4 | <97 | > 0,3 | 11 |
| хорошее | <5,4 | <6 | <108 | <0.3 | 30 |
| опасность | > 6,5 | 7,8 | > 140 | <0,3 | 39 |
Если вы спортсмен или какое-то время соблюдаете низкоуглеводную диету, уровень кетонов в крови может быть ниже. Если вы не преследуете терапевтический кетоз, нет необходимости добавлять дополнительные диетические жиры для достижения более высокого уровня кетонов, особенно если вашей целью является сжигание жира из вашего тела.
как оптимизировать уровень сахара в крови?
Существует ряд способов снизить уровень HbA1c, повысить чувствительность к инсулину и снизить общую энергию, в том числе:
Большие дозы высокоинсулиногенной пищи требуют высоких доз инсулина для нормализации уровня глюкозы в крови. График непрерывного монитора глюкозы ниже показывает «американские горки» уровня сахара в крови, с которыми сталкивается диабетик 1 типа на нормальной западной диете. Этот тип колебаний уровня сахара в крови в определенной степени проявляется у всех нас, в зависимости от нашей диеты и нашей чувствительности к инсулину.
Благодаря диетическому подходу с низкой инсулиновой нагрузкой даже человек с диабетом 1 типа может достичь нормального здорового уровня глюкозы в крови, не прибегая к мегадозам инсулина. Даже если у вас нет диабета, вы можете использовать диету с низкой инсулиновой нагрузкой, чтобы оптимизировать уровень глюкозы в крови.
списков продуктов, оптимизированных для вашей цели
Приведенная ниже таблица была разработана, чтобы помочь вам выбрать диетический подход, наиболее подходящий для вас, исходя из ваших целей по снижению веса и уровня глюкозы.Поскольку ваш уровень глюкозы в крови находится под контролем с помощью диеты с более низкой инсулиновой нагрузкой, вы можете начать сосредотачиваться на более питательных продуктах, которые помогут исключить обработанные нездоровые продукты и помочь вам сытеть меньшим количеством пищи.
сообщение обновлено: декабрь 2017 г.
ссылки
[1] http://www.dailymail.co.uk/health/article-2997882/Diabetes-epidemic-400-million-sufferers-worldwide-Number-condition-set-soar-55-20-years-unless- люди-меняют-едят-упражнения.html
[2] http://en.wikipedia.org/wiki/Diabetes_mellitus_type_1
[3] http://www.drperlmutter.com/
[4] http://www.primalbody-primalmind.com/about-nora-gedgaudas/
[5] http://drrosedale.com/#axzz3TzvVehTb
[6] http://www.wheatbellyblog.com/
[7] http://www.diabetes.co.uk/what-is-hba1c.html
[8] http://www.amazon.com/Grain-Brain-Surprising-Sugar-Your-Killers/dp/031623480X
[9] http: //www.drperlmutter.ru / important-blood-test /
[10] http://www.cardiab.com/content/12/1/164
[11] http://freetheanimal.com/2009/02/sugar-feeds-cancer.html
[12] http://chriskresser.com/how-to-prevent-diabetes-and-heart-disease-for-16
[13] http://www.drperlmutter.com/important-blood-test/
[14] http://care.diabetesjournals.org/content/36/4/1033.full
[15] http://www.ebay.com.au/itm/like/251841014229?limghlpsr=true&hlpv=2&ops=true&viphx=1&hlpht=true&lpid=107&chn=ps
[16] https: // vimeo.com / 52872503
[17] https://www.youtube.com/watch?v=zJGAbZIvRh8
[18] http://perfecthealthdiet.com/2011/11/safe-starches-symposium-dr-ron-rosedale/
[19] http://www.primalbody-primalmind.com/
[20] http://www.dietdoctor.com/lose-weight-by-achieve-optimal-ketosis
[21] https://www.youtube.com/watch?v=Yo3TRbkIrow
[22] http://www.cardiothoracicsurgery.org/content/3/1/63
сообщение обновлено: апрель 2017
Чтобы начать свой путь к оптимальному, получите бесплатную программу и один из более чем 70 списков блюд, специально созданных для вас!
Связанные
Молекулярные основы регулирования уровня глюкозы в крови
1.Введение
Уровень глюкозы в крови регулируется гормонами поджелудочной железы по отдельности или в сочетании с другими эндокринными железами, и все это контролируется одним или несколькими генами, клеточными или молекулярными мишенями. Если какая-либо проблема возникает в нормальном пути (ах), то для ее лечения используются несколько препаратов или методов лечения. Более того, с появлением новых технологий были синтезированы или находятся в стадии разработки многочисленные составы на растительной основе для лечения всех проблем регуляции уровня глюкозы в крови и связанных с ними заболеваний.
2. Гормоны, регулирующие уровень глюкозы в крови
2.1 Поджелудочная железа: экзокринный и эндокринный орган
2.1.1 Расположение
Она расположена в задней части желудка, в левой верхней части брюшной полости.
2.1.2 Детали
Его части — голова, тело и хвост. Большая часть этого секреторного органа состоит из:
Ацинарных / экзокринных клеток : которые секретируют панкреатический сок (содержащий пищеварительные ферменты, например, амилазу, липазу поджелудочной железы и трипсиноген) в основной и дополнительный проток поджелудочной железы.
Эндокринные клетки : которые секретируют гормоны поджелудочной железы непосредственно в кровоток (эндокринным путем). Эти клетки группируются вместе и образуют так называемые островки Лангерганса (небольшие островковые структуры в экзокринной ткани поджелудочной железы, составляющие только 1-2% всего органа) (Рис. 1). Это пять различных типов клеток, которые выделяют различные гормоны [1]:
α-клетки, продуцирующие глюкагон: Они составляют 15–20% от общего количества островковых клеток и высвобождают глюкагон для повышения уровня глюкозы в крови.
β-клетки, продуцирующие амилин, С-пептиды и инсулин: Они составляют 65–80% от общего числа клеток и производят инсулин для снижения уровня глюкозы.
Гамма-клетки, продуцирующие полипептид поджелудочной железы (РР): Из них состоит 3-5% всех островковых клеток, регулирующих экзокринную и эндокринную секреционную активность поджелудочной железы.
δ-клетки, продуцирующие соматостатин: Составляют 3–10% всех клеток и высвобождают соматостатин, который ингибирует высвобождение как глюкагона, так и инсулина.
-клетки, продуцирующие грелин: Составляют <1% от общего количества островковых клеток.
Рисунок 1.
Анатомическая организация поджелудочной железы.
3. Пути регулирования уровня глюкозы в крови в нормальных и аномальных условиях
Поджелудочная железа поддерживает уровни глюкозы в крови в очень узком диапазоне (4–6 MM) с помощью глюкагона и инсулина за счет их противоположного и сбалансированного действия за счет феномена гомеостаза глюкозы .Во время сна / между приемами пищи / при низком уровне глюкозы в крови / во время длительного голодания α-клетки выделяют глюкагон и способствуют гликогенолизу в печени. Наряду с этим глюкагон способствует глюконеогенезу в печени и почек и повышает уровень эндогенной глюкозы в крови. При повышенных уровнях экзогенной глюкозы после еды секреция инсулина стимулируется β-клетками, и после стыковки с его рецептором на мышечной и жировой ткани инсулин обеспечивает инсулинозависимый захват глюкозы тканями и снижает уровень глюкозы в крови за счет удаления экзогенной глюкозы. из кровотока (рисунок 2).Кроме того, инсулин усиливает гликогенез, липогенез и включение аминокислот в белки; таким образом, он выполняет свое анаболическое действие по сравнению с глюкагоном, который является катаболическим. Наряду с поджелудочной железой, другие органы также регулируют уровень глюкозы в крови (рис. 3).
Рисунок 2.
Поддержание уровня глюкозы в крови глюкагоном и инсулином.
Рисунок 3.
Поддержание уровня глюкозы в крови различными органами (а) во время сытого состояния (б) во время постпрандиального состояния.
4. Гены, молекулярные и клеточные мишени для регулирования уровня глюкозы в крови в нормальных и аномальных условиях
4.1 Гены для регулирования уровня глюкозы в крови
Генетика идентифицирует совершенно новый набор генов, белков и путей, которые связаны с диабетом и контроль уровня сахара в крови. До сих пор ученые идентифицировали генетическое нарушение у MafA (оно контролирует выработку инсулина в β-клетках). Удивительно, но этот генетический дефект присутствовал в неродственной семье наряду с членами семьи с диабетом и инсулиномой.Связь этого гена с дефектом была обнаружена впервые, и был обнаружен стабильный результирующий мутантный белок с более длительным сроком жизни в клетке, и было обнаружено, что он значительно более распространен в β-клетках, чем его нормальная версия [2].
Ген на хромосоме-2 {кодирует глюкозо-6-фосфатазу каталитическую 2 (G6PC2)} связан с уровнями глюкозы натощак и в первую очередь экспрессируется в β-клетках поджелудочной железы, превращая глюкозо-6-фосфат обратно в глюкозу. Его генетическая изменчивость может быть причиной снижения секреции инсулина, что увеличивает концентрацию глюкозы.Хронически повышенный уровень глюкозы может быть предвестником диабета 2 типа [3].
Международный исследовательский консорциум обнаружил 13 новых генетических вариантов, и эти варианты могут влиять на регуляцию глюкозы в крови, инсулинорезистентность и функцию инсулин-секретирующих β-клеток в популяциях европейского происхождения, в которых 05 из следующих недавно открытых вариантов повысили риск развития диабета 2 типа:
SNP в области ADCY5, которые влияют на уровни глюкозы натощак и после приема пищи.
FADS1, который связан с уровнем глюкозы натощак, а также с липидными свойствами.
Только один вариант, близкий к IGF1, который связан с инсулинорезистентностью
Нарушение β-клеток, которое может играть большую роль в диабете 2 типа, чем ранее признанное
Окружающая среда, которая может способствовать развитию инсулинорезистентности больше чем на секрецию инсулина.
С помощью анализа микрочипов высокой плотности было обнаружено более 31000 генов, связанных с поджелудочной железой, и основная цель состояла в том, чтобы определить, какие гены были наиболее чувствительны к глюкозе и жирным кислотам, особенно из продуктов с высоким содержанием жира. и сахарные диеты.Было обнаружено, что ген TNFR5 проявляет максимальное сострадание к глюкозе и жирным кислотам, а из-за высокого уровня жира и сахара бета-клетки разрушаются из-за его чрезмерной экспрессии. Эти результаты свидетельствуют о том, что люди с диабетом типа II, в первую очередь с плохим контролем уровня глюкозы в крови / которым не был поставлен диагноз, с большей вероятностью чрезмерно экспрессируют этот ген, что приводит к повреждению β-клеток. Но блокирование TNFR5 в бета-клетках, особенно при высоком потреблении глюкозы и жирных кислот, остановило их уничтожение, что показывает, что сдерживание активности TNFR5 может быть многообещающей стратегией лечения диабета 2 типа [4].
Для выявления генетических вариантов, ответственных за контроль уровня сахара в крови, было проведено общегеномное ассоциативное исследование, чтобы найти SNP, которые могут коррелировать с уровнями глюкозы в плазме натощак. Было обнаружено, что наиболее сильно ассоциированный SNP был rs560887 в первоначальной выборке из 650 французов, не страдающих ожирением. Одинаковый SNP коррелировал с уровнями ГПН во вторичной выборке из 3400 тех же людей, примерно 5000 финнов и группы из 860 французских детей с ожирением. Когда результаты всех изученных образцов были объединены, исследователи обнаружили, что каждая копия T-версии rs560887 приводит к 0.Снижение FPG на 06 ммоль / л, в то время как rs560887 не коррелировало с уровнями инсулина или ИМТ субъектов. Более того, даже после 9-летнего периода наблюдения во французских образцах этот SNP также не мог коррелировать с риском диабета 2 типа. Кроме того, два других SNP; В том же исследовании было обнаружено, что rs1260326 и rs1799884 (которые ранее были связаны с FPG) в значительной степени связаны с уровнями FPG, и был сделан вывод, что гены, затронутые этими SNP, влияют на пороговый уровень глюкозы в кровотоке и запускают секрецию инсулина путем поджелудочная железа.Когда порог будет выше, уровень глюкозы в крови повысится еще до того, как инсулин начнет его регулировать [5].
4.2 Молекулярный путь регуляции уровня глюкозы в крови
4.2.1 Рецепторы глюкагона и GLP-1
Это GPCR класса B, которые являются важными мишенями для лекарств от диабета 2 типа, ожирения и проблем регуляции глюкозы в крови. Структуры нескольких классов A-GPCR были решены, но рецепторы класса B не были хорошо изучены из-за технических проблем. Их структуры были идентифицированы и описаны четырьмя международными исследовательскими группами; NIDDK, NIGMS, FDA и NIDA.Структура рецептора глюкагона помогает понять, как различные домены взаимодействуют, модулируя функцию рецептора на молекулярном уровне. Рецептор GLP-1, идентифицированный с помощью криоэлектронной микроскопии, исследовал структуру рецептора в комплексе с GLP-1 и связанным с ним G-белком, в то время как детальная структура рецептора GLP-1, связанная небольшими молекулами (которые влияют на активность рецептора), также была было дано, и трудно ожидать важности GPCR, на которые нацелена примерно половина всех лекарств.Структурная информация об этих рецепторах имеет решающее значение для дальнейших усилий по открытию лекарств [6].
Контроль уровня глюкозы в крови во многом зависит от рецепторов, связанных с G-белками (GPCR), которые могут проникать через клеточные мембраны для передачи сигналов извне внутрь клетки и запускать каскад реакций в клетке при активации путем связывания вещества, которое сделали эти рецепторы важной мишенью для разработки лекарств. Когда уровень глюкозы в крови падает после ночного голодания, поджелудочная железа высвобождает глюкагон, который связывает GPCR, рецептор глюкагона, на клетках печени и мышц и стимулирует клетки высвобождать глюкозу в кровь.Более того, глюкагоноподобный гормон пептид-1 (GLP-1) работает путем связывания с другим рецептором GPCR, GLP-1, на клетках поджелудочной железы. После еды кишечник вырабатывает GLP-1, что приводит к выработке инсулина поджелудочной железой, чтобы стимулировать клетки забирать глюкозу из крови [7].
4.2.2 Гетероциклические каркасы
В течение многих лет гетероциклические каркасы были основой антидиабетической химиотерапии в качестве биоактивных каркасов, и их биологический ответ оценивался как ингибиторы против соответствующих антидиабетических молекулярных мишеней в течение последних 5 лет (2012 г. –2017).Результаты выявили разнообразные наборы мишеней этих каркасов, включая протеинтирозинфосфатазу 1B (PTP1B), дипептидилпептидазу-4 (DPP-4), рецепторы свободных жирных кислот 1 (FFAR1), рецепторы, связанные с G-белком (GPCR), активированные пролифератором пероксисом. рецептор-γ (PPARγ), ко-переносчик глюкозы-2 натрия (SGLT2), α-глюкозидаза, альдозоредуктаза, гликогенфосфорилаза (GP), фруктозо-1,6-бисфосфатаза (FBPase), рецептор глюкагона (GCGr) и фосфоенолпируваткарбоксикиназа (PEPCK) [8].
4.2.3 Инкретин и адипокины
В дополнение к нескольким другим, еще более новым методам лечения, находящимся в разработке, препараты на основе инкретина, такие как ингибитор дипептидилпептидазы-4 (DPP-4) и аналоги / миметики глюкагоноподобного пептида-1 (GLP-1), предлагают лечебные средства для лечения СД2. Более того, многие исследователи уделяют большое внимание ряду потенциальных молекулярных мишеней в адипоцитах, например. адипокины [8].
4.3 Сигнальный путь секреции инсулина
4.3.1 Молекулярные пути секреции инсулина
В β-клетках основной стимул для высвобождения инсулина увеличивает уровень глюкозы в крови после еды. Эта глюкоза крови поглощается облегчающим переносчиком глюкозы GLUT2 (SLC2A2) на поверхности β-клеток. Попав внутрь клетки, глюкоза подвергается гликолизу и увеличивается соотношение АТФ / АДФ, и это искаженное соотношение приводит к закрытию АТФ-чувствительных K + -каналов (K ATP -каналов). Находясь в нестимулированных условиях, эти каналы открываются, чтобы гарантировать поддержание потенциала покоя, транспортируя K + -ионы вниз по градиенту их концентрации из клетки.После закрытия последующее снижение активности перемещенного извне тока K + вызывает деполяризацию мембраны с последующим открытием зависимых от напряжения Ca + -каналов (VDCC). Увеличение внутриклеточной концентрации Ca + в конечном итоге запускает слияние инсулинсодержащих гранул с мембраной и последующее высвобождение их содержимого. Весь секреторный процесс является двухфазным, и первая фаза длится около 5 минут после стимуляции глюкозой с высвобождением большей части инсулина, а во второй фазе, которая несколько медленнее, высвобождается оставшийся инсулин.Этот инсулин хранится в больших везикулах с плотным ядром, которые собираются рядом с плазматической мембраной сразу после стимуляции, поэтому он должен быть легко доступен. Ключевые молекулы, которые опосредуют слияние инсулинсодержащих больших везикул с плотным ядром, принадлежат к суперсемейству растворимых белков-рецепторов N -этилмалеимид-чувствительного белка присоединения (SNAP) (SNARE), а именно: -ассоциированный белок 25 кДа (SNAP-25)
Синтаксин-1 и синаптобревин 2 (или ассоциированный с пузырьками мембранный белок VAMP2)
Sec1 / Munc18-подобные (SM) белки, везикулы глюкозы образуют комплекс SNARE.Чтобы инициировать слияние, синаптобревин 2, везикула (v-) SNARE сливается с синтаксином-1 SNAREs (t-) SNAREs, которые расположены в мембране клетки-мишени (рис. 4) [9] .
Рис. 4.
Стимулированное глюкозой высвобождение инсулина из β-клеток поджелудочной железы.
Многочисленные изоформы SNARE [синтаксин-1, -3 и -4, SNAP-25 и -23, синаптобревины 2 и 3 (VAMP2 и 3)] участвуют в стимулируемой глюкозой секреции инсулина, тогда как VAMP 8 (несущественный SNARE белок для стимулированной глюкозой секреции инсулина) играет свою роль в регулировании секреции инсулина, усиленной глюкагоноподобным пептидом-1.Помимо белков SNARE и SM, для инициирования слияния мембран требуется датчик кальция. Синаптотагмины (высоко экспрессируемые в нейронах и эндокринных клетках) участвуют в процессах экзоцитоза, зависимых от Ca 2+ . Было идентифицировано семнадцать синаптотагминов (Syts 1–17), в то время как только восемь (Syt-1, −2, −3, −5, −6, −7, −9 и −10) способны связывать Ca 2+ и образуют комплекс с SNARE, чтобы сгладить и активировать процесс слияния пузырьков и мембран. Только Syt-3, -5, -7, -8 и -9 связаны с экзоцитозом инсулина [10].
4.3.2 Механизм действия инсулина
Некоторые белки нарушаются в сигнальных путях инсулина при различных состояниях инсулинорезистентности, особенно при ожирении, сахарном диабете II типа, метаболическом синдроме, сердечно-сосудистых заболеваниях, воспалительных заболеваниях и раке [11] .
4.3.2.1 Рецептор инсулина
Это тетрамерный белок, состоящий из 02 внеклеточных α-субъединиц и двух трансмембранных β-субъединиц. α-субъединицы имеют сайт связывания с инсулином, в то время как β-субъединицы содержат внутреннюю тирозинкиназную активность в отношении внутриклеточной стороны.Связывание инсулина с α-субъединицей приводит к конформационным изменениям и активации β-субъединицы, что приводит к аутофосфорилированию тирозила инсулинового рецептора. После активации и фосфорилирования несколько основных и лучше охарактеризованных инсулиновых сигнальных внутриклеточных стыковочных белков {Src гомологичный коллаген (SHC), ассоциированный белковый субстрат (APS) и субстраты инсулинового рецептора-1 и 2 (IRS-1 и IRS-2)} связываются с рецептор инсулина для фосфорилирования тирозила. Все эти белки активируют поглощение и метаболизм глюкозы, синтез белка, экспрессию генов, выживание клеток, рост, развитие и дифференцировку.Белки IRS фосфорилируются по различным тирозиновым остаткам С-концевой области и генерируют специфические сайты для связывания белков, содержащих домены Src homoly-2 (Sh3) [фосфатидилинозитол-3 киназы (PI-3 K), Nck и Grb-2.
4.3.2.2 Pi-3 K
Он состоит из каталитической субъединицы (p110) и регуляторной субъединицы (p85) и опосредует метаболические эффекты инсулина. Связывание субъединицы p85 с фосфорилированными тирозиновыми остатками белков IRS активирует каталитическую активность субъединицы p110 и последующее повышение содержания фосфатидилинозитол-3,4-бисфосфата (PIP2) и фосфатидилинозитол-3,4,5-трифосфата (PIP3).Белки, расположенные ниже по течению от пути PI3 K, определяют несколько серин / треониновых киназ, например фосфоинозитид-зависимая протеинкиназа-1 (PDK-1), протеинкиназа B (PKB / Akt), протеинкиназа C (PKC), киназа p70 S6 (p70S6 K) и киназа гликогенсинтазы-3 (GSK-3). Все эти киназы участвуют в транслокации переносчика глюкозы-4 (GLUT-4) из внутриклеточных везикул на плазматическую мембрану, синтезе гликогена и белка, антиапоптотических эффектах и экспрессии генов (рис. 4).
4.3.2.3 Cbl
Сигнальные пути, которые участвуют в захвате глюкозы из-за индукции инсулина, начинаются с рекрутирования APS на активированный рецептор инсулина и последующей ассоциации и фосфорилирования тирозина Cbl, который взаимодействует с Cbl-ассоциированным белком (CAP) через SH 3 и с флотилином (составляющей липидного рафта через домен сорбина).Комплекс CrkII / C3G затем связывается с фосфорилированным тирозином и остатками Cbl и активирует активность C3G, которая обменивает GDP на GTP TC10 (небольшой G-белок, принадлежащий к семейству Rho). После активации TC10 участвует в транслокации GLUT-4 (Рисунок 5) [12].
Рисунок 5.
Сводка основных путей передачи сигналов инсулина. GLUT-1 и -4: транспортер глюкозы-1 и -4; Grb-2: связывание рецептора роста-2; GSK-3: киназа гликоген-синтазы-3; IR: рецептор инсулина; IRS-1 и -2: субстрат-1 и -2 рецептора инсулина; MAPK: митоген-активированная протеинкиназа; PDK-1: фосфоинозитид-зависимая киназа-1; PIP2: фосфатидилинозитолдифосфат; PI3: фосфатидилинозитолтрифосфат; P: фосфат; ПКС: протеинкиназа С; PP-1: фосфопротеинфосфатаза-1; p70S6K: киназа протеина 70 S6; p90rsk: протеин 90 рибосомная киназа S6; Shc: коллаген гомологии Src; SHP-2: фосфатаза с доменом 2 гомологии Src; SoS: Son of Sevenless.
4.3.2.4 Митоген-активированная протеинкиназа (MAPK)
Этот каскад начинается с
Ассоциация Shc с рецептором инсулина
Связывание Grb-2 с Shc или IRS-1
Формирование Grb-2 / SoS (Son of Seven less) в плазматической мембране.
Этот комплекс приводит к активации c-Ras и raf, запуская каскад MAPK. Путь MAPK участвует в индуцированной инсулином дифференцировке, росте и развитии клеток, а также в некоторых метаболических эффектах. E.грамм. синтез гликогена и транслокация GLUT-4 к плазматической мембране (рис. 4). Однако этого каскада недостаточно или даже не требуется для этого последующего эффекта [13].
4.3.3 Молекулярная основа инсулинорезистентности
Это происходит, когда чувствительные к инсулину ткани (скелетные мышцы, жировая ткань и печень) не могут должным образом реагировать на гормоны, которые вызывают несколько хронических заболеваний, особенно те, которые связаны с ожирением (тип II сахарный диабет, метаболический синдром, дислипидемии, сердечно-сосудистые заболевания, рак и нейродегенеративные заболевания).Однако точные механизмы инсулинорезистентности до конца не изучены. Для участия в его разработке были предложены следующие факторы:
4.3.3.1 Повышенный уровень свободных жирных кислот в плазме
Поскольку количество свободных жирных кислот повышается при ожирении и связанных с ним заболеваниях, предполагается, что они ответственны за нарушение действия инсулина, но полные механизмы пока не известны. Повышение доступности длинноцепочечных насыщенных жирных кислот приводит к инсулинорезистентности в печени, скелетных мышцах и жировой ткани.Для объяснения резистентности к инсулину, индуцированной насыщенными жирными кислотами [14], предлагаются различные гипотезы;
Рандловый цикл
Окислительный стресс
Модуляция транскрипции генов
Накопление внутриклеточных липидных производных (диацилглицерин и церамиды)
Митохондриальная дисфункция .3.2 Субклиническое хроническое воспалениеМетформин (Glucophage, Glumetza, другие): Обычно это первое лекарство от диабета II типа, которое снижает глюконеогенез в печени и улучшает чувствительность организма к инсулину, поэтому этот организм использует инсулин более эффективно.
Сульфонилмочевины: Они помогают организму пациента вырабатывать больше инсулина. Его примерами являются глибурид (DiaBeta, Glynase), глипизид (Glucotrol) и глимепирид (Amaryl), а его возможные побочные эффекты — низкий уровень сахара в крови и увеличение веса.
Меглитиниды : Репаглинид (Прандин) и натеглинид (Старликс) действуют как сульфонилмочевины, стимулируя поджелудочную железу выделять больше инсулина, но они действуют быстрее с короткой продолжительностью их действия в организме и имеют риск вызвать гипогликемию и лишний вес. усиление.
Тиазолидиндионы: Наряду с метформином он включает розиглитазон (Avandia) и пиоглитазон (Actos). Они делают ткани организма более чувствительными к инсулину, но эти препараты вызывают увеличение веса и повышенный риск сердечной недостаточности и анемии, поэтому эти лекарства обычно не являются препаратами первого выбора.
Ингибиторы DPP-4: Ситаглиптин (Januvia), саксаглиптин (Onglyza) и линаглиптин (Tradjenta) — это разные формы, которые помогают снизить уровень сахара в крови, но имеют очень скромный эффект, поскольку не вызывают увеличения веса но может вызвать боль в суставах и увеличить риск панкреатита.
Агонисты рецептора GLP-1: Это инъекции для замедленного пищеварения и снижения уровня сахара в крови. Они часто вызывают потерю веса, а его возможные побочные эффекты — тошнота и повышенный риск панкреатита.В его состав входят эксенатид (Byetta, Bydureon), лираглутид (Victoza) и семаглутид (Ozempic). Текущие исследования показали, что лираглутид и семаглутид могут снизить риск сердечного приступа и инсульта (у людей с высоким риском).
Ингибиторы SGLT2: Они предотвращают реабсорбцию сахара почками в кровь и приводят к его выведению с мочой. В его состав входят канаглифлозин (Инвокана), дапаглифлозин (Фарксига) и эмпаглифлозин (Ярдианс). Они могут снизить риск сердечного приступа и инсульта у людей с высоким риском этих состояний, в то время как их побочные эффекты могут включать вагинальные дрожжевые инфекции, инфекции мочевыводящих путей, низкое кровяное давление и более высокий риск диабетического кетоацидоза.Только канаглифлозин в этом классе препаратов был связан с повышенным риском ампутации нижних конечностей.
Инсулин: Людям с диабетом 2 типа требуется инсулинотерапия. В прошлом инсулинотерапия использовалась как последний вариант, но сегодня ее часто назначают из-за ее мгновенного эффекта. Возможными побочными эффектами являются низкий уровень сахара в крови (гипогликемия) и его различные формы:
Инъекции быстрого действия : они начинают действовать в течение 5–15 минут, но длятся более короткое время, 2–4 часа и включают :
Инсулин лиспро (Хумалог)
Инсулин аспарт (NovoLog)
Инсулин глулизин (Апидра)
Инъекции короткого действия : его действие начинается от 30 минут до 1 часа но это длится 3–8 часов e.грамм.
Обычный инсулин (Хумулин R и Новолин R)
Инъекции промежуточного действия : Он действует через 1–4 часа и действует в течение 12–18 часов. например
Изофан инсулина, также называемый инсулином НПХ (Хумулин N и Новолин N)
Инъекции длительного действия : Они эффективны через 1/2 часа и действуют от 14 до 24 часов. Его различные формы:
Инсулин гларгин (Toujeo)
Инсулин детемир (Левемир)
Инсулин деглудек (Tresiba)
Предварительно смешанные типы инъекций , указанные выше. инсулина, и весь инсулин действует от 5 минут до 1 часа и длится 10–24 часа. Его различные формы:
Инсулин лизпро протамин и инсулин лизпро (Humalog Mix 50/50 и Humalog Mix 75/25)
Инсулин аспарт протамин и инсулин аспарт (NovoLog Mix 50/50 и NovoLog Mix 70/30)
Инсулин НПХ и обычный инсулин (Хумулин 70/30 и Новолин 70/30)
Люди могут дышать в ингаляционный инсулин быстрого действия , который действует в течение 12–15 минут и действует в течение 2–3 часов e.грамм.
Порошок человеческого инсулина (Afrezza)
Инъекционные препараты без инулина:
Для пациентов с сахарным диабетом 1 типа: Эти препараты являются общими для пациентов с диабетом 1 типа и его различные формы:
Аналоги амилина: прамлинтид (симлин), который имитирует другой гормон, амилин, который играет роль в регуляции глюкозы.
Глюкагон, способный полностью изменить уровень сахара в крови, когда он становится слишком низким в результате лечения инсулином.
Для пациентов с диабетом II типа:
Инсулин: Он также может контролировать высокий уровень глюкозы в крови при диабете II типа, но врачи обычно назначают его только тогда, когда другие методы лечения не дали желаемого эффекта . Беременные женщины с сахарным диабетом II типа также могут использовать его для уменьшения воздействия болезни на плод, в то время как людям с высоким уровнем глюкозы в крови врачи могут назначать неинсулиновые препараты для снижения уровня глюкозы в крови, несмотря на принятие мер по их снижению. .Это:
Сульфонилмочевины: Они улучшают секрецию инсулина поджелудочной железой в кровь, и люди чаще всего используют следующие новые лекарства из-за их меньшего побочного действия. Это:
Глимепирид (Амарил)
Глипизид (Глюкотрол)
Глибурид (Диабета, Микроназа, Глиназа)
Старые, менее распространенные сульфонилмочевины
0 (9173). )
Толазамид (Tolinase)
Толбутамид (Orinase)
Хроническое состояние воспаления в тканях, чувствительных к инсулину, является основным фактором инсулинорезистентности при ожирении и связанных с ним заболеваниях.Однако точные механизмы, а также посредники, участвующие в этом взаимодействии, еще полностью не определены. Внутриклеточный окислительно-восстановительный баланс — это тонко синхронизированный процесс, который включает в себя несколько путей генерации и деградирующих систем. Физиологически АФК вносят свой вклад в основные биологические реакции, но их накопление вызывает состояние окислительного стресса из-за их высокой окислительной природы, которая окисляет множество внутриклеточных компонентов, особенно фосфолипидов мембран, белков и ДНК.При инсулинорезистентности наблюдается повышенная продукция ROS и / или сниженная деградация ROS, что приводит к состоянию окислительного стресса и активации сигнальных путей, связанных со стрессом. Окислительный стресс также ответственен за мышечные расстройства и способствует процессу инсулинорезистентности. Трансгенные мыши, экспрессирующие человеческую убиквитин-протеин E3-лигазу (белок, который связывает и способствует деградации супероксиддисмутазы-1), приводят к снижению деградации супероксида и, как следствие, к увеличению окислительного стресса в форме атрофии и склероза [15].
4.3.3.3 Окислительный и пищевой стресс
Активация сигнальных путей к стрессу — еще одна причина инсулинорезистентности. Было высказано предположение, что несколько серин / треониновых киназ, активируемых путями окислительного стресса (JNK, PKC, GSK-3, NF-kB и p38 MAPK), нарушают пути передачи сигналов инсулина [16].
4.3.3.4 Измененная экспрессия нескольких генов и митохондриальная дисфункция
Экспрессия генов, участвующих в метаболизме липидов и глюкозы, передаче сигналов инсулина, воспалении, окислительно-восстановительном балансе и функции митохондрий, изменяется в передаче сигналов инсулина, что показывает, что эти процессы участвуют в патофизиологии инсулинорезистентности.Было высказано предположение, что нарушение функции митохондрий играет центральную роль в этих изменениях, поскольку эта органелла участвует во всех этих процессах [17].
5. Текущий сценарий лекарств и методов лечения для лечения проблем с регуляцией уровня глюкозы в крови
5.1 Лекарства
5.1.1 Лекарства для лечения диабета типа I и типа II или его осложнений
Многие из препаратов обладают сочетанием эффектов. Если человеку требуется два или более лечения для контроля уровня глюкозы, может потребоваться лечение инсулином.Возможные методы лечения диабета 1 типа включают [18]:
Сегодня эти препараты выписывались реже, чем в прошлом, поскольку они могут вызывать другие гипогликемии. проблемы со здоровьем:
Меглитиниды: Они улучшают секрецию инсулина, а также могут повысить эффективность выделения инсулина организмом во время еды.Его различные формы:
Натеглинид (Старликс)
Репаглинид (Прандин)
Бигуаниды: Они усиливают действие инсулина, уменьшают количество глюкозы в печени и увеличивают усвоение крови глюкоза в клетки.
Метформин : Это единственный лицензированный бигуанид в США, доступный в форме Glucophage, Glucophage XR, Glumetza, Riomet и Fortamet.
Тиазолидиндионы : они снижают резистентность тканей к действию инсулина и связаны с серьезными побочными эффектами, поэтому их необходимо контролировать на предмет потенциальных проблем безопасности.Люди с сердечной недостаточностью не должны принимать эти лекарства. К ним относятся:
пиоглитазон (Actos)
росиглитазон (Avandia)
ингибиторы альфа-глюкозидазы
акарбоза (прекоза)
Gipliptiitol17
ингибиторы миглипептидазы
алоглиптин (Несина)
линаглиптин (Tradjenta)
ситаглиптин (Januvia)
саксаглиптин (Онглиза
-саксаглиптин (Onglyza) трансформер
- 9099
- 9099
- SG-T-ингибитор глюкозы : они заставляют организм выделять больше глюкозы с мочой из кровотока, а также могут привести к умеренной потере веса, что может быть полезно для пациентов с диабетом II типа.К ним относятся:
канаглифлозин (Инвокана)
дапаглифлозин (Фарксига)
эмпаглифлозин (Джардианс)
эртуглифлозин,
imrettic18 9999
Incredible
99923 инкретиновые гормоны и стимулируют высвобождение инсулина после еды:экзенатид (Byetta, Bydureon)
лираглутид (Victoza)
дулаглутид (Trulicity)
- 7
- 7 ликсисен 18 (полуксисен) Ozempic)
Комбинированные пероральные препараты: Лекарства, полученные после комбинации некоторых из предшествующих препаратов, включают:
алоглиптин и метформин (Казано)
алоглиптин и пиоглитазон
глипизид и метформин (метаглип)
9001 7
глибурид и метформин (Glucovance)
линаглиптин и метформин (Jentadueto)
пиоглитазон и глимепирид (Duetact)
пиоглитазон и метформин
0 XR, метформин (Act17oplus MET) (PrandiMet)
розиглитазон и глимепирид (авандарил)
розиглитазон и метформин (авандамет)
саксаглиптин и метформин (ситаглиптин и метформин
XR4
0 XR4)
Альтернативы : U.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов разрешило использовать алкалоид спорыньи бромокриптин (Cycloset) для лечения диабета 2 типа. Врачи не часто предлагают / назначают это лекарство. Кроме того, люди используют секвестранты желчных кислот для контроля уровня холестерина, что также может помочь поддерживать стабильный уровень сахара в крови. Наряду с этим только колесевелам (Велчол) одобрен для лечения диабета 2 типа.
5.1.2 Лекарства, которые могут помочь предотвратить осложнения диабета.
5.1.2.1 Ингибиторы АПФ или блокаторы рецепторов ангиотензина-II
Они используются для лечения высокого кровяного давления для предотвращения или лечения почечных осложнений диабета.
5.1.2.2 Статины и аспирин
Люди могут управлять сердечно-сосудистыми рисками диабета (например, сердечными заболеваниями и инсультом), снижая уровень холестерина до нескольких десятков раз в день по рекомендации врачей.
5.1.2.3 Лекарства для похудания
Это ключевая часть лечения и профилактики диабета, и врачи могут предложить лекарства для его лечения без эффективных мер образа жизни [19]. Эти препараты:
Лорказерин (Белвик) : Он усиливает ощущение себя упакованным после еды и помогает лечить диабетическое ожирение.
Орлистат (Алли и Ксеникал): Этот препарат снижает всасывание жиров из пищи, а также способствует снижению веса.
Фентермин и топирамат (Qsymia): Это сгруппированный препарат, снижающий аппетит для лечения ожирения.
5.1.3 Текущие рекомендации для ситуации каждого человека и лучший подход для каждого человека
Существует множество руководящих принципов для состояния здоровья каждого человека, и каждый может выбрать лучший в соответствии с состоянием своего здоровья [20] e.грамм.
Для людей с сахарным диабетом 2 типа и атеросклеротическим сердечно-сосудистым заболеванием (ССЗ) в руководстве 2018 г. рекомендуются следующие препараты как часть антигипергликемического лечения:
Ингибиторы котранспортера натрия и глюкозы 2 (SGLT2)
Глюкагон агонисты рецептора пептида 1 (GLP1-RA)
Людям с диабетом II типа с атеросклеротическим сердечно-сосудистым заболеванием и сердечной недостаточностью или высоким риском сердечной недостаточности следует назначать:
Ингибиторы натрий-глюкозного котранспортера 2
Для лечения людей с диабетом II типа и хроническим заболеванием почек врачи настоятельно рекомендовали следовать рекомендациям, чтобы предотвратить ухудшение хронического заболевания почек, сердечно-сосудистых заболеваний или того и другого.:
Ингибитор ко-транспортера 2 натрия и глюкозы
Агонист рецептора глюкагоноподобного пептида 1
5.2 Терапия
Когда лекарств и изменения образа жизни недостаточно для лечения диабета, можно использовать менее распространенное лечение. стать вариантом. Другие методы лечения включают различные хирургические процедуры для лечения диабета типа I или типа II [21, 22, 23, 24, 25], которые следующие:
5.2.1. Бариатрическая хирургия
Эту операцию также называют хирургией по снижению веса или метаболической хирургией, которая помогает пациентам с ожирением и диабетом II типа значительно похудеть и восстановить нормальный уровень глюкозы в крови.Даже некоторые люди с диабетом могут больше не нуждаться в лекарствах от диабета. Эффективность этой операции можно проверить по колебаниям уровня глюкозы в крови, типу операции по снижению веса и количеству потерянного веса пациентами. Более того, это также можно отслеживать по времени возникновения диабета и по продолжительности использования инсулина. Текущие исследования показали, что операция по снижению веса также может помочь улучшить контроль уровня глюкозы в крови у людей с ожирением и диабетом I типа, но ученые до сих пор находят долгосрочные результаты этого у пациентов с диабетом I и II типа [21].
5.2.2 Искусственная поджелудочная железа
NIDDK играет ведущую роль в разработке технологии искусственной поджелудочной железы. Искусственная поджелудочная железа заменяет ручной уровень глюкозы в крови инъекциями или накачкой инсулина. Единая система контролирует уровень глюкозы в крови на протяжении всей жизни пациента и регулярно предоставляет инсулин или комбинацию инсулина и глюкагона. За системой также могут удаленно следить родители или медицинский персонал. В 2016 году FDA одобрило тип системы искусственной поджелудочной железы, названный гибридной системой с обратной связью, которая проверяет уровень глюкозы в крови каждые 5 минут в течение дня и ночи и автоматически обеспечивает организм нужным количеством инсулина.Но когда человеку все еще требовалось ручное регулирование количества инсулина, помпа подавала его во время еды. Но искусственная поджелудочная железа освобождает пациента от некоторых повседневных задач, которые необходимы для поддержания стабильного уровня глюкозы в крови или помогают спать всю ночь без необходимости просыпаться и проверять уровень глюкозы в крови или принимать лекарства. Гибридная система с замкнутым контуром была доступна в США в 2017 году. NIDDK профинансировал несколько важных проектов по различным типам устройств искусственной поджелудочной железы для лучшей помощи людям с диабетом I типа для надлежащего ведения болезней.Эти устройства также могут помочь людям с сахарным диабетом 2 типа и гестационным диабетом вылечить их болезнь [22, 23].
5.2.3 Трансплантация островков поджелудочной железы
Это экспериментальное лечение плохо контролируемого диабета I типа, поскольку в этом состоянии иммунная система атакует островковые клетки. При трансплантации островков поджелудочной железы разрушенные островки заменяются новыми, чтобы производить и выделять инсулин. В этом процессе островки передаются из поджелудочной железы донора поджелудочной железы и передаются пациенту с диабетом 1 типа.Поскольку исследователи все еще работают над трансплантацией островков поджелудочной железы, процедура доступна только добровольцам, участвующим в научных исследованиях [24, 25].
6. Новые подходы к разработке лекарств и методов лечения, с особым упором на разработку лекарств с помощью зеленого синтеза для лечения проблем регуляции глюкозы в крови
Доказано, что биоактивные молекулы из натуральных продуктов улучшают резистентность к инсулину и связанные с ней осложнения путем подавления воспалительной сигнализации пути [26].Лекарственные растения не могут быть устаревшими и по-прежнему играют важную роль в охране здоровья человека. Среди природных источников более 1200 растений были заявлены как противодиабетические средства. В то время как более 400 растений вместе с 700 рецептами и соединениями были научно проверены на диабет типа II. Метформин был разработан на основе соединения бигуанида из противодиабетической травы французской сирени и в настоящее время является препаратом первой линии против диабета II типа. Лекарственные растения также содержат различные биоактивные соединения и могут иметь несколько эффектов на действие инсулина, выработку инсулина или и то, и другое.С акцентом на научные исследования избранных сахароснижающих трав, фитосоединений и их способности воздействовать на резистентность к инсулину, функции клеток, пути, связанные с инкретином, и (ре) всасывание глюкозы (рис. 6a и b), было проведено множество исследований.
Рисунок 6.
Механизмы, лежащие в основе лечения травами с использованием противодиабетических растений и фитосоединений. (а) Различные типы лекарственных трав могут быть классифицированы на основе их механизмов действия, таких как инсулинорезистентность (травы типа 1), функция клеток (травы типа 2) и GLP-1 (травы типа 3) и глюкоза (re). абсорбция (травы 4 типа), (б) Отобранные.
В то время как более 400 растений и соединений продемонстрировали противодиабетической активности In-vitro, и / или In-vivo, . Вместо того, чтобы перечислять каждый экстракт / соединение, здесь выбраны химические вещества из растений и / или их экстрактов, способные контролировать уровень глюкозы в крови, а также модулировать механизмы, участвующие в инсулинорезистентности или функции клеток, или связанных с инкретином путей или глюкозы абсорбцию можно свести в таблицу (Таблица 1) вместе с химической структурой, противодиабетической активностью и действием на моделях клеток / животных и результатами введения экстрактов растений и соединений больным диабетом [27].
Таблица 1.
Активные соединения и биологическое действие противодиабетических трав.
7. Выводы
Все гормоны для регуляции уровня глюкозы в крови вместе с их органом-источником вплоть до клеточного уровня были обсуждены в первом разделе главы. Затем были объяснены различные пути, участвующие в регулировании уровня глюкозы в крови в нормальных и аномальных условиях. Гены, молекулярные и клеточные мишени для регулирования уровня глюкозы в крови в нормальных и аномальных условиях обсуждались с особым акцентом на молекулярной основе сигнальных путей инсулина, и этот путь был связан с механизмом действия инсулина и молекулярной основой резистентности к инсулину, которая может быть из-за жирных кислот, воспаления, стресса и измененной экспрессии нескольких генов.Был объяснен текущий сценарий применения лекарств и методов лечения для лечения проблем регуляции глюкозы в крови для лечения диабета 1 и 2 типа. В конце должны быть упомянуты новые подходы к разработке лекарств и терапии с помощью зеленого синтеза.
Благодарности
Всем авторам выражается глубокая благодарность принимающим учреждениям за предоставление форума для публикации этих данных.
Конфликт интересов
Все авторы заявляют, что у них нет конфликта интересов с какой-либо компанией, организацией или лицом.
Благодарственное голосование
Все авторы выражают огромную признательность своим родителям и учителям, которые вложили всю свою жизнь в то, чтобы сделать своих братьев, сестер и учеников успешными людьми.
Сокращения
| MAFA | мышечно Фибросаркома онкогенов семьи, |
| MAFB | мышечно Фибросаркома онкогенов Семейный, В |
| ОНП | полиморфизм единичного нуклеотида |
| ADCY5 | аденилатциклазу 5 |
| FADS1 | жирнокислотная десатураза 1 |
| IGF1 | инсулиноподобный фактор роста 1 |
| B-GPCRs | класс BG, класс A-G45, рецепторы, связанные с белком |
| Cbl | каннабиноид 1 |
| GDP | гуанозин d |

