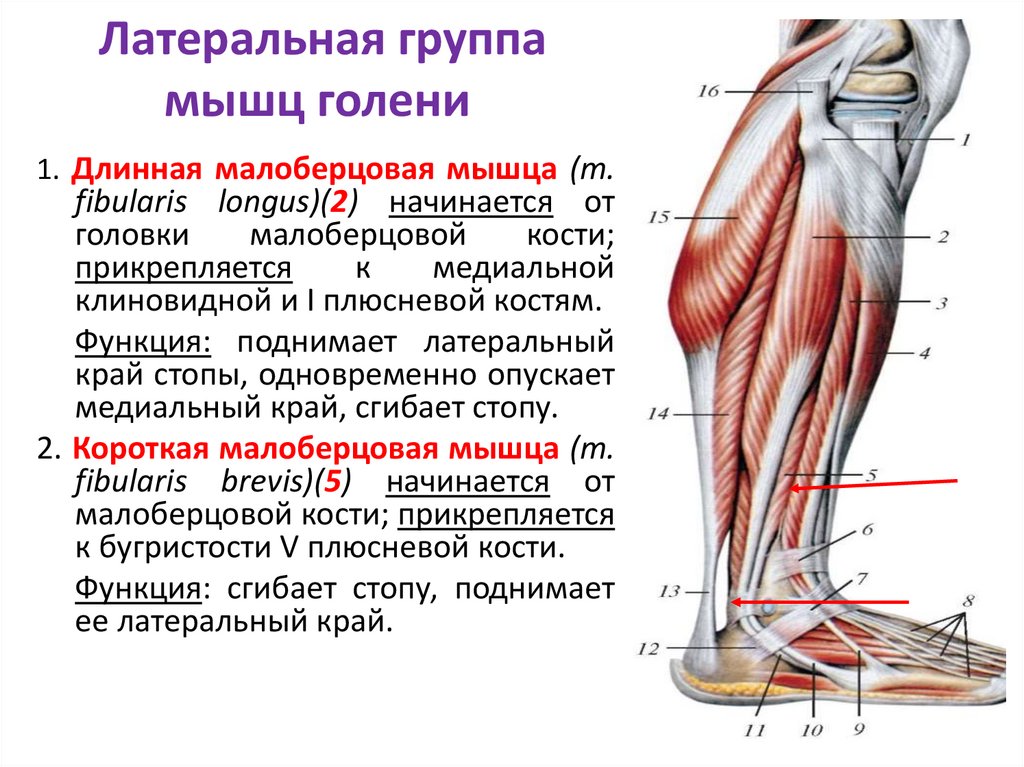
Неправильно сросшийся перелом голеностопного сустава: своевременное лечение предотвращает артроз
- Что означает неправильно сросшийся перелом голеностопного сустава?
- Осложнения после неправильно сросшегося перелома: Артроз
- Какие бывают признаки неправильно сросшегося перелома?
- Методики лечения неправильно сросшегося перелома голеностопного сустава
- Врач какого профиля проводит операцию при неправильно сросшемся переломе
- Какой вид наркоза предполагает хирургическое вмешательство?
- Послеоперационный уход, реабилитация и вспомогательные средства после операции на голеностопном суставе
- Будет ли болеть стопа после операции?
- Каковы условия пребывания в Геленк-Клинике?
- На что следует обратить внимание после хирургического лечения перелома на голеностопном суставе?
- Стоимость операции по коррекции перелома на голеностопном суставе
- Как записаться на лечение неправильно сросшегося перелома пациенту из-за рубежа?
Рентген неправильно сросшегося перелома.
При неправильно сросшемся переломе голеностопного сустава, кости из которых он состоит, срослись не должным образом. Это приводит к неизбежному повреждению голеностопа и ограничениям в повседневной жизни.
Голеностопный сустав постоянно подвержен нагрузкам. Во время ходьбы через голень и малоберцовую кость он принимает на себя полный вес тела человека и переносит его на кости стопы. Во время бега и прыжковых упражнений может образоваться сила, превышающая массу тела.
В Геленк Клинике Вам будет предложено высококачественное лечение у лучших специалистов, которые вернут Вас к прежней жизни.
Что означает неправильно сросшийся перелом голеностопного сустава?
В верхнем голеностопном суставе таранную кость (талус) покрывает вилка голеностопа.
При переломе (фрактура) повреждена непрерывная структура кости. После перелома кости могут полностью восстановиться в определённые сроки. Для этого между поврежденными концами образуется «свежий» костный материал (каллус), который со временем становится более твёрдым и упругим.
Верхний голеностоп соединяет стопу с голенью и образуется тремя костями: Он состоит из медиальной лодыжки большеберцовой кости и латеральной лодыжки малоберцовой кости. Вмести данные элементы как щипцы охватывают клинообразную таранную кость сверху. Прочный соединительнотканный аппарат ведёт таранную кость к вилке голеностопного сустава.
Нижний голеностопный сустав соединяет таранную кость с пяточной (Calcaneus), кубовидной (Os cuboideum) и ладьевидной (Os naviculare) костями. Он регулирует положение пяточной кости и заднего отдела стопы внутрь и наружу на неровной поверхности.
отправить запрос
Осложнения после неправильно сросшегося перелома: Артроз
Фронтальное изображение стопы. Нижний голеностопный сустав соединяет таранную кость с другими костями стопы. Синдесмоз — это соединительнотканное соединение между большеберцовой и малоберцовой костями. Он стабилизирует вилку голеностопа. Повреждения синдесмоза приводит к долгосрочной нестабильности. © Gelenk-Klinik
Переломы такого характера могут негативное воздействовать на различные участки костей. Зачастую данные патологии сопровождаются травмами связочного аппарата.
Если во время процесса заживления костные обломки не находятся в точности параллельно к друг другу — образуются деформации голеностопного сустава. Кроме того, изменяется его форма, что может повлечь за собой серьёзные последствия:
- Ограничения подвижности и блокады
- Боли в стопе при нагрузках, спад физической активности
- Долгосрочная нестабильность голеностопного сустава, вследствие которой пациент часто подворачивает ногу
- Хронические боли
- Преждевременный износ суставного хряща (артроз) вследствие деформаций, а также изменения формы голеностопного сустава
Какие бывают типы неправильно сросшихся переломов голеностопного сустава??
Разновидности неправильно сросшихся переломов:
- Псевдоартроз (ложный сустав)
- Осевые и ротационные деформации кости
- Костная деструкция
- Изменения размера кости
- Нестабильность связок
Переломы голеностопного сустава — это переломы в области лодыжки, которые подразделяются на разные типы ?:
- Изолированные переломы латеральной (наружной) лодыжки: малоберцовая кость (фибула)
- Изолированные переломы медиальной (внутренней) лодыжки: большеберцовая кость (тибиа)
- Комбинированные переломы двух суставов: бималлеолярный (двухлодыжечный) перелом голеностопного сустава
Классификация переломов голеностопного сустава по Веберу
Фрактуры наружной лодыжки различают по классификации Дэниса – Вебера (часто известной как классификация Вебера). Распределение зависит от высоты переломов в области нижней малоберцовой кости, а также от поражения синдесмоза голеностопного сустава. © gelenk-klinik
Распределение зависит от высоты переломов в области нижней малоберцовой кости, а также от поражения синдесмоза голеностопного сустава. © gelenk-klinik
- Тип А: Перелом боковой лодыжки дистальнее синдесмоза (Связочные соединения между большеберцовой и малоберцовой костью), синдесмоз не поврежден.
- Тип В: Перелом малоберцовой кости на уровне синдесмоза.
- Тип С: Перелом выше уровня голеностопного сустава. Наблюдается повреждение стабилизирующей мембраны (Межкостная перепонка голени — лат. Membrana interossea cruris) между большеберцовой и малоберцовой костью.
Как после консервативного, так и после оперативного лечения внешних переломов может появиться псевдоартроз. Данный термин происходит из греческого (псевдо — ложный, артрос — сустав) и описывает образование ложного сустава вследствие неправильного заживления кости. После фрактуры пораженная малоберцовая кость как правило медленно восстанавливаются.
Перелом медиальной лодыжки также может повлечь за собой изменения в костных структурах, полисегментарные изменения, а иногда и удлинение большеберцовой кости.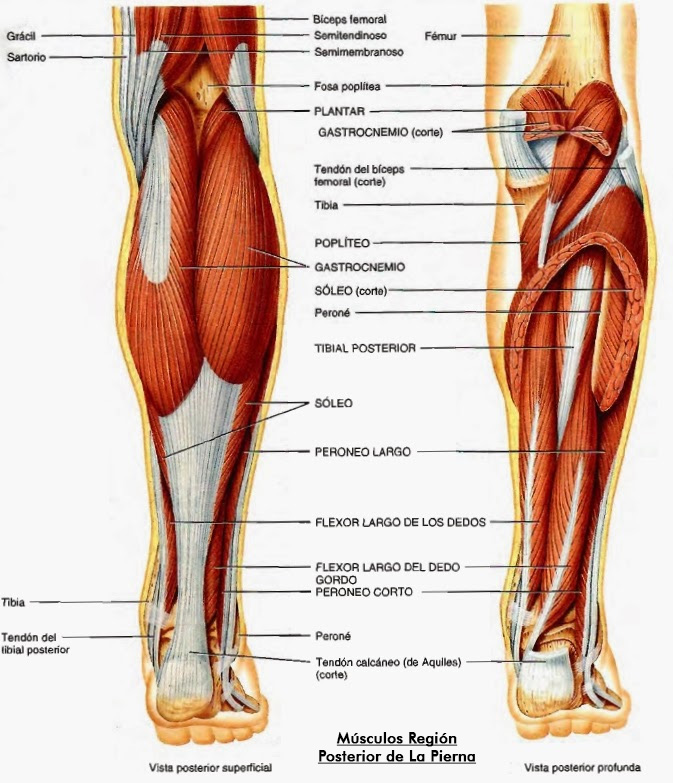
Травмы в области задней поверхности большеберцового сустава (треугольник Фолькманна) могут вызвать периостоз либо расслоение суставной поверхности. Периостоз (наслоение остеоидной ткани на корковое вещество диафизов костей) приводит к длительному артрозу голеностопного сустава. Из-за сопутствующих разрывов внутренних связок опорный связочный аппарат теряет свою стабильность, а сустав подвергается неправильной нагрузке.
Особая форма перелома голеностопного сустава: перелом Мезоннева
Перелом Мезоннева — это нетипичная трудно поддающая диагностике травма голеностопного сустава. Помимо фрактуры медиальной лодыжки и разрыва внутренней боковой связки у пациента наблюдается перелом малоберцовой кости возле коленного сустава. Характерным для данной патологии является разрыв синдесмоза, а также повреждение стабилизирующей мембраны между двумя костями голени. Одним из возможных осложнений может стать деформация в области «вилки» голеностопных суставов.
Отправить запрос
Как диагностируют неправильно сросшийся перелом голеностопного сустава?
Последствия неправильно сросшегося перелома можно заметить как спустя короткое время после травмы, так и через несколько десятилетий. Пациенты, страдающие данной патологией, рассказывают, как правило о заметных нарушениях подвижности лодыжки, а некоторым становится больно наступать на ногу.
Пациенты, страдающие данной патологией, рассказывают, как правило о заметных нарушениях подвижности лодыжки, а некоторым становится больно наступать на ногу.
Спустя шесть месяцев после лечения пациенты зачастую могут снова оказывать прежние нагрузки на стопу, а также заниматься спортом.
Типичные симптомы, возникающие при неудачном переломе голеностопного сустава:
- Отечность
- Ограничения функций стопы
- Блокады во время сгибания и разгибания
- Сильные боли в ноге, уменьшения расстояния максимально преодолеваемого при ходьбе
- Длительная нестабильность сустава, пациенты часто спотыкаются
- Хронические боли
- Ограничения подвижности и жалобы на боли в стопе, которые длятся более полугода
- Инфекционные заболевания в пораженной области
Отправить запрос
Методы лечения неудачно сросшихся переломов
Детальное медицинское обследование является основой дальнейшего лечения неправильно сросшегося перелома голеностопного сустава. © joint-surgeon
© joint-surgeon
Целью качественного лечения пациентов с неправильно сросшимся переломом является восстановление природных функций голеностопа. Насколько это удается зависит от следующих факторов:
- Степень переломов
- Сопутствующие повреждения суставного хряща на суставной поверхности
- Травмы мягких тканей
- Рубцевание
- Возраст и пол пациента
- Выбор консервативного либо хирургического лечения голеностопного сустава
Остеотомия: устранение функциональных нарушений голеностопного сустава
До какого этапа заболевания следует проводить операцию по сохранению суставов решает специалист нашей клиники в индивидуальном порядке. Вместе с пациентом мы обговариваем все детали и прогноз суставосохраняющей терапии, опираясь на имеющиеся травмы в голеностопном суставе.
Стоит заметить, что хирургическое лечение, направленное на сохранение функций голеностопного сустава путем коррекции его положения не может восстановить его природные функции в полном объёме.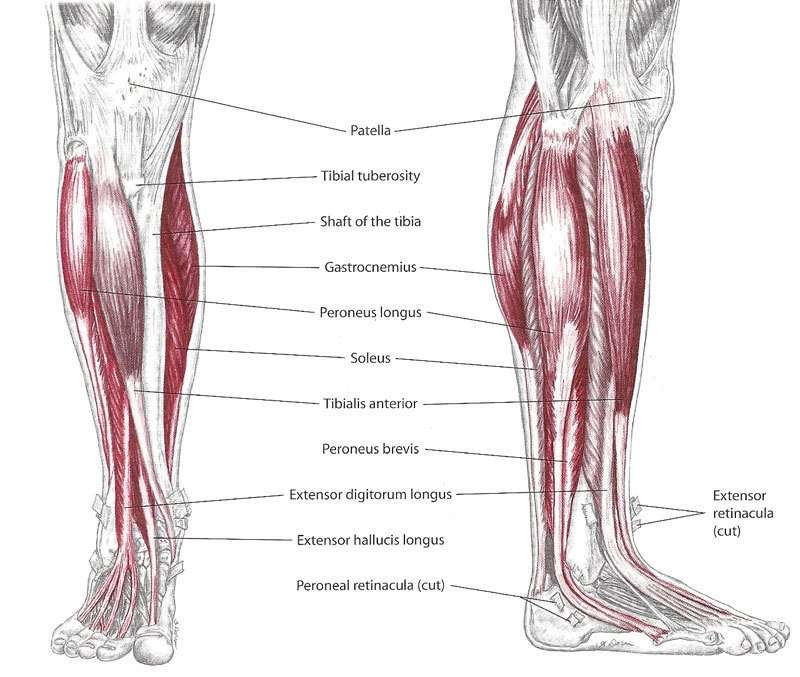 Даже после успешной операции у пациента могут наблюдаться ограничения подвижности или же расстройства чувствительности в стопе.
Даже после успешной операции у пациента могут наблюдаться ограничения подвижности или же расстройства чувствительности в стопе.
Несмотря на это, оперативное вмешательство обеспечивает заметные долгосрочные улучшения симптомов даже у пациентов с высокой эмоциональной нагрузкой вследствие прогрессирующего износа голеностопного сустава. В подобных случаях врачи в Геленк Клинике во время хирургического вмешательства устраняют причины артроза путем такой методики как корригирующая остеотомия. В зависимости от положения перелома хирург проводит операцию на наружной либо внутренней лодыжке или же на суставной поверхности большеберцовой кости.
Слева: Наклон таранной кости снижает вероятность оптимального положения всех составляющих голеностопного сустава. Большая часть веса приходится на внутренний (медиальный) край таранной кости (указатель). Вследствие хронической перенагрузки в этом месте появляется артроз. Справа: после хирургической коррекции большеберцовой кости (тибиа) нагрузка на всю суставную поверхность оказывается в полном объёме (указатель). В зависимости от степени развития артроза, остеотомия помогает остановить заболевание на несколько лет. © gelenk-klinik
В зависимости от степени развития артроза, остеотомия помогает остановить заболевание на несколько лет. © gelenk-klinik
Во время данного вмешательства специалист целенаправленно разрезает кость голени и при необходимости удаляет костный клин. После то как костные фрагменты помещают в нужное положение и проверяют длину и позицию малоберцовой кости, костные обломки фиксируются при помощи металлических винтов и пластин.
Данная методика, направленная на восстановление и заживление пораженных костей в новом положении, позволяет специалистам восстановить анатомическую форму, а также нагрузочную способность голеностопного сустава
Во время операции хирург проводит диагностику всего связочного аппарата. Разрывы связок синдесмоза, внутренних, а также внешних связок проводят при помощи реконструкционного вмешательства.
Аутологичная трансплантация хондроцитов — регенерация суставной поверхности
Локализированные травмы суставного хряща в неправильно сросшемся голеностопном суставе высококвалифицированные хирурги Геленк Клиники устраняют при помощи аутологичной трансплантации хондроцитов. Данное вмешательство подразумевает взятие хрящевых клеток там, где суставный хрящ не повреждён. В лаборатории хрящевые клетки размножают и примерно через 6-8 недель имплантируют на место повреждения хряща.
Данное вмешательство подразумевает взятие хрящевых клеток там, где суставный хрящ не повреждён. В лаборатории хрящевые клетки размножают и примерно через 6-8 недель имплантируют на место повреждения хряща.
Эндопротезирование голеностопного сустава
Целью эндопротезирования является восстановление безболезненных и естественных движений в голеностопном суставе вслучае прогрессирующего артроза. Сохранение походки является преимуществом данного вмешательства.
Условием установления протеза является правильное положение сустава. Травмы связочного аппарата, костные изменения либо переломы должны быть устранены заранее. Это означает, что суставосохраяющая операция (остеотомия) может предшествовать эндопротезированию. Иногда остеотомия улучшает болевые симптомы пациента и оттягивает необходимость проведения операции по эндопротезировании на неопределенные сроки.
При отсутствии рекомендации к эндопротезированию специалисты Геленк Клиники рекомендуют методику обездвиживания (артродез) голеностопного сустава.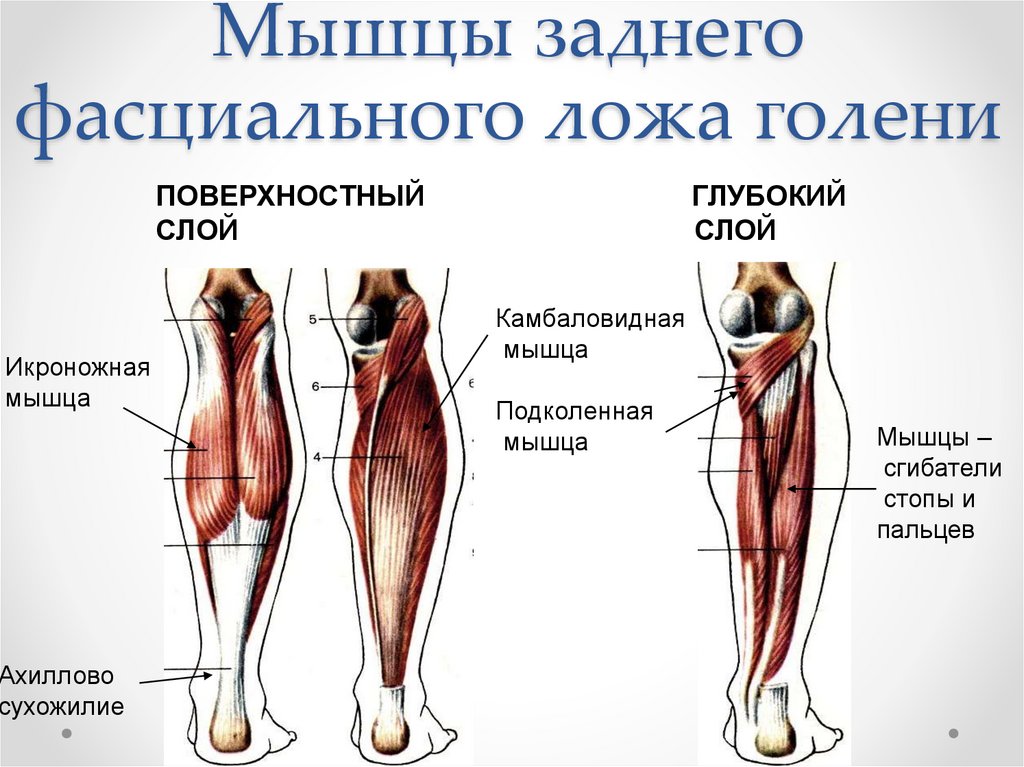
Артродез — обездвиживание голеностопного сустава
Артродезы — это искусственно созданные костные спайки между костями голени и стопы. Во время операции по обездвиживанию верхней части лодыжки таранная кость при помощи специальных винтов фиксируется в идущей сверху вилке голеностопного сустава. После артродеза кости срастаются друг с другом. Подвижность в суставе устраняется в пользу стабильного костного соединения. В результате артродеза пациент получает возможности снова осуществлять прежние нагрузки без боли. Артродез также устраняет имеющуюся нестабильность сустава.
Однако данная операция связана со значительными ограничениями подвижности. Походка пациента может измениться. Другая последовательность движений приводит к перенагрузке соседних суставов, что может стать причиной появления артроза тазобедренного и голеностопного сустава, а также пяточной области.
Отправить запрос
Врач какого профиля проводит операцию?
Одной из особенностей Геленк Клиники являются доверительные отношения между врачами и пациентами.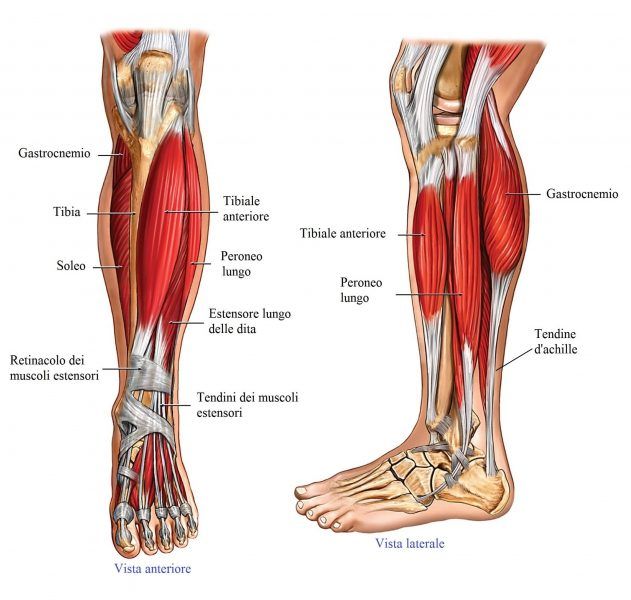 Именно поэтому Ваш лечащий врач будет опекать Вас от первого обследования до самой операции. Так же он будет наблюдать за Вашим состоянием и после операции. Таким образом в Геленк-Клинике у Вас будет контактное лицо, к которому Вы сможете обратиться в любое удобное для Вас время. Специалистами Геленк Клиники по лечению неправильно сросшихся переломов голеностопного сустава являются д-р Томас Шнайдер и д-р Мартин Ринио. Эти опытные хирурги постоянно повышают свою квалификацию и являются членами некоммерческой Немецкой Ассоциации хирургии стопы и голеностопного сустава (D.A.F) Ортопедическая клиника Геленк Клиник в Германии является специализированным центром по лечению заболеваний стопы и голеностопного сустава.
Именно поэтому Ваш лечащий врач будет опекать Вас от первого обследования до самой операции. Так же он будет наблюдать за Вашим состоянием и после операции. Таким образом в Геленк-Клинике у Вас будет контактное лицо, к которому Вы сможете обратиться в любое удобное для Вас время. Специалистами Геленк Клиники по лечению неправильно сросшихся переломов голеностопного сустава являются д-р Томас Шнайдер и д-р Мартин Ринио. Эти опытные хирурги постоянно повышают свою квалификацию и являются членами некоммерческой Немецкой Ассоциации хирургии стопы и голеностопного сустава (D.A.F) Ортопедическая клиника Геленк Клиник в Германии является специализированным центром по лечению заболеваний стопы и голеностопного сустава.
Какой вид наркоза предполагает хирургическое вмешательство?
Операции на стопе проходят под общим наркозом. Однако, чтобы избежать общей анестезии, при желании пациента мы также предлагаем спинальную анестезию. Для этого анестезиолог использует комбинацию анестезирующих средств, специально подобранных для пациента, и вводит анестетик в позвоночный канал поясничного отдела позвоночника. Пациент находится в полном сознании во время операции. Вы решите, какой вид анестезии лучше всего подходит для Вас, вместе с анестезиологом.
Пациент находится в полном сознании во время операции. Вы решите, какой вид анестезии лучше всего подходит для Вас, вместе с анестезиологом.
Отправить запрос
Послеоперационный уход, реабилитация и вспомогательные средства после операции на голеностопе
После операции на голеностопном суставе разрешаются лишь частичные нагрузки. Поэтому Вам потребуются костыли. Кроме того, пациенту изготовят специальный ортез-фиксатор, который ему будет необходимо носить днем и ночью. Специалисты Геленк Клиники позаботятся о том, чтобы Вы получили необходимые вспомогательные средства после операции по коррекции перелома.
Поэтому профилактика тромбозов (например, с использованием гепарина / эноксапарина) имеет жизненно важное значение. Это предотвратит образование опасных тромбов. Мы настоятельно рекомендуем пройти курс физиотерапии и лимфодренаж после выписки из больницы. Таким образом мы сможем предотвратить потерю мышечной массы и минимизировать отек передней части стопы. Продолжительность отечности стопы зависит от возраста пациента.
Продолжительность отечности стопы зависит от возраста пациента.
Отправить запрос
Буду ли я чувствовать боль после операции?
Каждая операция и каждый перелом связаны с определенной болью — и операция на голеностопе не исключение. Как правило мы стараемся свести боли к минимуму. В большинстве случаев анестезиолог вводит специальную инъекцию, обезболивающую колено примерно на 30 часов. После этого боль значительно уменьшается и лечение пациента продолжают при помощи общепринятых препаратов. Главное для нас — это обеспечение безболезненного послеоперационного периода.
Каковы условия пребывания в Геленк-Клинике?
Частная палата в Гелек Клинике в г. Гунделфинген, Германия. © joint-surgeon
Во время пребывания в Геленк Клинике Вы находитесь, как правило, в отдельной палате, в которой имеется душ и туалет. Кроме того, мы предоставляем полотенца, халаты и тапочки. Также Вы можете пользоваться сейфом и мини-баром. Все комнаты оснащены телевизором. С собой необходимо взять только медикаменты, удобную одежду и ночное белье. Уход за пациентом осуществляется круглосуточно. Обслуживающий медицинский персонал, а также физиотерапевты Геленк Клиники всегда ответят н а все интересующие Вас вопросы. В основном срок пребывания в стационаре после операции на голеностопном суставе составляет 3 дня. Ваши родственники могут остановиться в близлежащем отеле. О резервации номера с удовольствием позаботятся наши сотрудники.
С собой необходимо взять только медикаменты, удобную одежду и ночное белье. Уход за пациентом осуществляется круглосуточно. Обслуживающий медицинский персонал, а также физиотерапевты Геленк Клиники всегда ответят н а все интересующие Вас вопросы. В основном срок пребывания в стационаре после операции на голеностопном суставе составляет 3 дня. Ваши родственники могут остановиться в близлежащем отеле. О резервации номера с удовольствием позаботятся наши сотрудники.
Отправить запрос
На что следует обратить внимание после хирургического лечения перелома на голеностопном суставе?
В зависимости от методики лечения мы даем следующие рекомендации:
Остеотомия:
- Нагрузки: Частичные нагрузки прим. 20 кг на 12 недель
- Ортезы VACOped носить 12 недель
- Пребывание в стационаре: 5 дней
- Оптимальный срок пребывания в клинике: 12 дней
- Когда можно возвращаться домой: через 10 дней после операции
- Когда рекомендует покинуть клинику: через 10 ней после операции
- Когда разрешается принять душ: через 12 дней после вмешательства
- Как долго рекомендуют находиться на больничном: 6-12 недель (в зависимости от профессиональной деятельности)
- Когда снимаются швы: через 12 дней
- Когда можно снова сесть за руль: через 4 месяца
- Реабилитация: можно начать через 12 недель
- Спорт: не раньше, чем через год
Эндопротезирование:
- Нагрузки: Частичные нагрузки прим.
 от 20 кг до полного излечения раны, затем постепенное увеличение нагрузок
от 20 кг до полного излечения раны, затем постепенное увеличение нагрузок - Пребывание в стационаре: 5 дней
- Оптимальный срок пребывания в клинике: 12 дней
- Когда можно возвращаться домой: через 10 дней после операции
- Когда рекомендует покинуть клинику: через 15 ней после операции
- Когда разрешается принять душ: через 12 дней
- Как долго рекомендуют находиться на больничном: 6 недель (в зависимости от профессиональной деятельности)
- Когда снимают швы: через 12 недель
- Когда можно снова сесть за руль: через 8 недель
- Реабилитация: можно начать через 8 недель
- Спорт: не раньше чем через год
- Sports: soonest after one year
Артродез:
- Нагрузки: Частичные нагрузки прим. от 20 кг на 8 недель, затем рентген
- Ортезы VACOped носить 8 недель
- Пребывание в стационаре: 5 дней
- Оптимальный срок пребывания в клинике: 12 дней
- Когда можно возвращаться домой: через 10 дней после операции
- Когда рекомендует покинуть клинику: через 15 ней после операции
- Когда разрешается принять душ: через 12 дней
- Как долго рекомендуют находиться на больничном: 8 недель (в зависимости от профессиональной деятельности)
- Когда снимают швы: через 12 недель
- Когда можно снова сесть за руль: через 10 недель или в зависимости от результатов рентгена
- Реабилитация: можно начать через 12 недель
- Спорт: не раньше, чем через год
Отправить запрос
Стоимость операции по коррекции перелома на голеностопном суставе
Кроме стоимости самого хирургического лечения голеностопного сустава, стоит учесть еще и дополнительные расходы на диагностику, приемы у врачей и вспомогательные средства (напр. локтевые костыли), составляющие примерно от 1.500 до 2.000 евро. Если после операции Вы планируете пройти амбулаторное физиотерапевтическое лечение, мы с удовольствием составим предварительную смету расходов.
локтевые костыли), составляющие примерно от 1.500 до 2.000 евро. Если после операции Вы планируете пройти амбулаторное физиотерапевтическое лечение, мы с удовольствием составим предварительную смету расходов.
Как записаться на лечение неправильно сросшегося перелома пациенту из-за рубежа?
Для начала специалистам Геленк-Клиники потребуются актуальные снимки МРТ и рентгена, чтобы оценить состояние голеностопного сустава. Вам по электронной почте информацию для пациентов, а также смету расходов.
Иностранные пациенты могут записаться на операцию по коррекции перелома голеностопного сустава в короткие сроки. Мы с радостью посодействуем в оформлении визы, после того как на наш счет поступит предоплата, указанная в смете. Вслучае невыдачи визы, полученная сумма возвращается Вам в полном объеме.
Ввиду иногда долгих перелетов мы стараемся свести срок между первым обследованием и операцией к минимуму. Вовремя амбулаторного и стационарного лечения голеностопного сустава Вы сможете воспользоваться услугами квалифицированного медицинского персонала, владеющего несколькими иностранными языками (напр.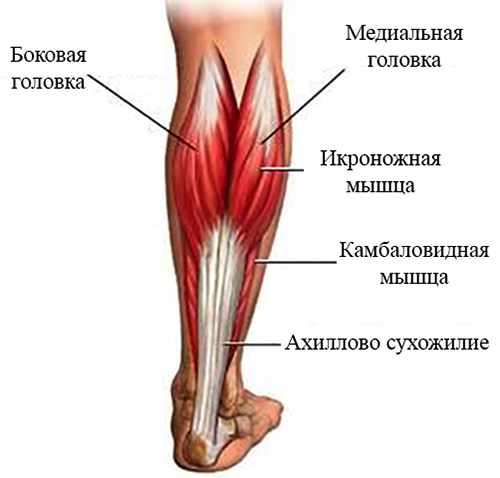 английский, русский, испанский, португальский). Оплата переводчика (напр. на арабский) осуществляется в отдельном порядке. Так же мы занимаемся организацией трансфера, можем забронировать номер в отеле, и подскажем как провести время в Германии Вам и Вашим родственникам.
английский, русский, испанский, португальский). Оплата переводчика (напр. на арабский) осуществляется в отдельном порядке. Так же мы занимаемся организацией трансфера, можем забронировать номер в отеле, и подскажем как провести время в Германии Вам и Вашим родственникам.
Отправить запрос
Киста большеберцовой и малоберцовой кости
Оглавление
- 1Что такое костная киста малоберцовой и большеберцовой кости
- 2Симптомы
- 3Диагностика
- 4Лечение кист берцовых костей
- 4.1Показания к операции и ее суть
Большеберцовая и малоберцовая кости образуют голень. Костная киста может формироваться в каждой из них, создавая риск получения патологического перелома и провоцируя появление дискомфорта или даже болей. Чаще всего новообразования такого рода обнаруживаются у детей и подростков, хотя определенный вид кист костей характерен и для людей зрелого возраста.
Что такое костная киста малоберцовой и большеберцовой кости
Большеберцовая кость – длинная, крупная трубчатая кость, расположенная по центру голени или медиально.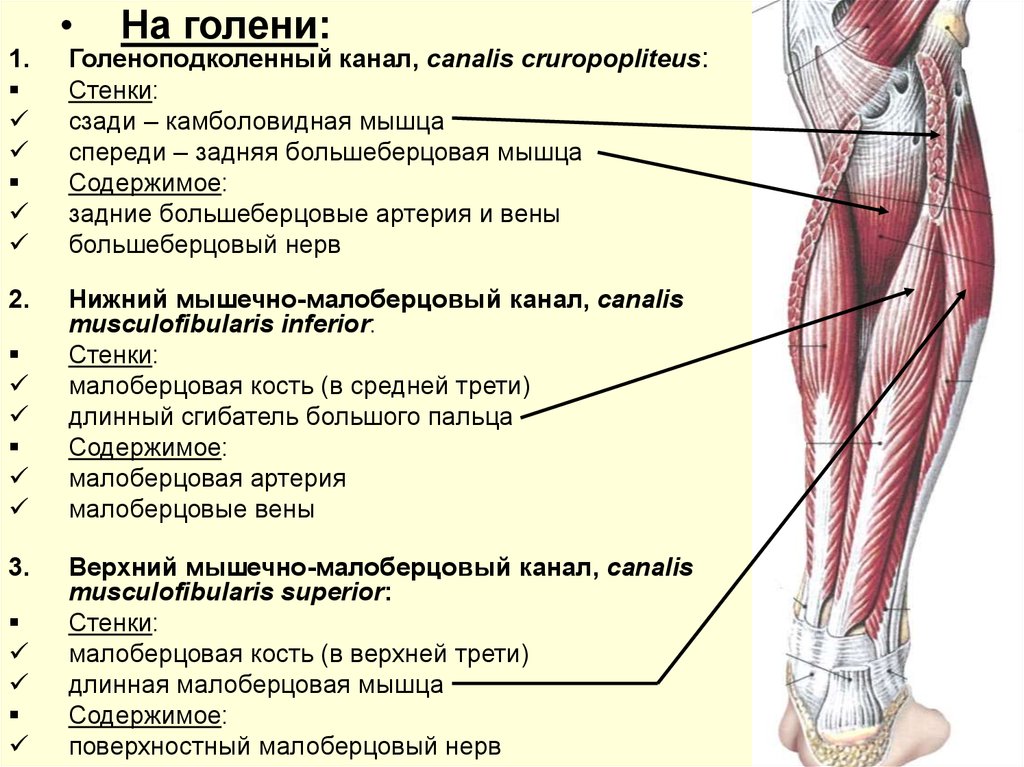 Малоберцовая кость имеет более мелкие размеры и находится сбоку от большеберцовой, т. е. располагается латерально. Они объединяются между собой в области голеностопного и коленного сустава. Но именно эпифизы большеберцовой кости формируют оба сустава. Это третьи по частоте развития кист кости скелета. Чаще образования такого рода обнаруживаются только в плечевой и бедренной кости.
Малоберцовая кость имеет более мелкие размеры и находится сбоку от большеберцовой, т. е. располагается латерально. Они объединяются между собой в области голеностопного и коленного сустава. Но именно эпифизы большеберцовой кости формируют оба сустава. Это третьи по частоте развития кист кости скелета. Чаще образования такого рода обнаруживаются только в плечевой и бедренной кости.
Киста же представляет собой полость внутри кости, заполненную жидкостью. Она может иметь разный характер, что зависит от вида новообразования. Различают:
-
Солитарные (простые или юношеские) кисты – однокамерные полости, заполненные серозной жидкостью. Это самые распространенные новообразования опорно-двигательного аппарата. Они отличаются медленным ростом. Но при крупных размерах провоцируют «вздутие» кости. Чаще всего поражают метафиз кости (участок сразу за головкой).
-
Аневризмальные кисты – многокамерные опухолевидные образования, имеющие многочисленные сосудистые пространства, внутри которых присутствует геморрагическое содержимое.
 Они отличаются быстрым ростом, что провоцирует активное нарастание интенсивности симптомов, создание высокого риска развития осложнений и переломов. Чаще всего аневризмальные кисты обнаруживаются в коленном суставе и метафизах берцовых костей.
Они отличаются быстрым ростом, что провоцирует активное нарастание интенсивности симптомов, создание высокого риска развития осложнений и переломов. Чаще всего аневризмальные кисты обнаруживаются в коленном суставе и метафизах берцовых костей.
-
Субхондральные кисты – множественные, небольшие полости в эпифизе большеберцовой кости, возникающие на фоне протекания дегенеративно-дистрофических изменений в суставе. Поэтому они типичны для взрослых, страдающих от артроза, артрита, подагры и других аналогичных заболеваний.
Солитарные и аневризмальные кисты наиболее характерны для детей и подростков. При этом первые в 3 раза чаще диагностируются у мальчиков, а вторые – у девочек.
В своем развитии каждая киста проходит 3 стадии:
-
Остеолиза или активного роста (около 1 года). Наблюдается рост образования, возникновение клинической картины, создание высокого риска патологического перелома.
-
Отграничения (около 6—8 месяцев). Происходит медленное уменьшение объема кистозной полости и плавное снижение интенсивности проявлений.
-
Регенеративная. Наблюдается регресс кисты и устранение клинических проявлений. Но крайне редко полость закрывается полностью, поэтому на этой стадии, наступающей примерно через 2 года после начала формирования кисты, все еще присутствует достаточно высокий риск перелома большеберцовой или малоберцовой кости.
При солитарных и аневризмальных костных кистах фаза быстрого роста совпадает с периодом интенсивного роста скелета, что наблюдается с 8 до 16 лет.
Симптомы
Голень богато иннервирована и имеет массу болевых рецепторов. Они расположены не только в мышцах, связках и сухожилиях, но и надкостнице (плотной соединительнотканной оболочке, покрывающей всю кость, кроме суставных поверхностей). Но непосредственно в костной ткани они отсутствуют. Поэтому сформировавшаяся киста может длительно протекать абсолютно бессимптомно, пока ее рост не приведет к вздутию пораженной кости и вовлечению в патологический процесс надкостницы и других анатомических структур.
Но непосредственно в костной ткани они отсутствуют. Поэтому сформировавшаяся киста может длительно протекать абсолютно бессимптомно, пока ее рост не приведет к вздутию пораженной кости и вовлечению в патологический процесс надкостницы и других анатомических структур.
При этом солитарные кисты развиваются медленнее, а потому редко сопровождаются выраженными клиническими проявлениями. Аневризмальные кисты отличаются быстрым ростом, что и провоцирует возникновение характерных признаков:
-
дискомфорт, а затем боли в голени, возникающие и усиливающиеся при длительном стоянии, ходьбе, физической активности и постепенно становящиеся постоянными;
-
образование припухлости кости в области образования кистозной полости;
-
ограничение подвижности в коленном или голеностопном суставе;
-
изменения походки, хромота;
-
отечность, покраснение мягких тканей, локальное повышение температуры;
-
онемение, ощущение покалывания в голени или даже стопе.

Берцовые кости отличаются высокой прочностью, но образование внутри них кистозных полостей неизбежно делает их более уязвимыми и подверженными патологическим переломам даже при отсутствии агрессивных травмирующих факторов. При этом именно перелом нередко становится первым проявлением костной кисты большеберцовой кости или малоберцовой. Он может случиться не только при получении сильного удара в голень или при падении, но и в результате физической нагрузки на нижнюю конечность.
В результате при выполнении рентгена для диагностирования перелома нередко обнаруживается киста, которая и стала причиной его получения. При этом после иммобилизации конечности и сращения кости в части случаев наблюдается уменьшение размеров патологической полости или даже ее полное закрытие. Но не стоит возлагать все надежды на такой исход, так как закрытие кисты происходит далеко не всегда даже после окончательной консолидации костных фрагментов.
В тяжелых случаях наблюдается деформация пораженного сустава или самой голени. Это провоцируется механическим давлением новообразования и вздувшейся части кости на соседние анатомические структуры и разрушение самой материнской кости.
Это провоцируется механическим давлением новообразования и вздувшейся части кости на соседние анатомические структуры и разрушение самой материнской кости.
Диагностика
Возникновение признаков кисты берцовых костей – повод для получения консультации ортопеда-травматолога. К этому же специалисту попадают пациенты с переломами нижних конечностей, в том числе возникших в результате образования кистозной полости. В обоих случаях назначается рентген голени в двух проекциях.
Кисты разных видов имеют свои рентгенологические признаки, что позволяет дифференцировать их друг от друга и других новообразований костей. Так, аневризмальная киста представлена эксцентрическим литическим очагом, нередко выходящим за нормальные границы костей. Также наблюдается уменьшение толщины кортикального слоя кости и наличие характерного склеротического «ободка» по периферии. Типичным признаком этого вида новообразований является многокамерность, что придает ему вид «мыльных пузырей».
Солитарные кисты на снимках имеют округлую форму и четкие склеротические контуры. Они могут расширяться от центра к периферии, но не затрагивают кортикальный слой и эпифизарные пластинки. В редких случаях создается ложное впечатление многокамерности за счет образования выступающих внутрь костных септ.
Субхондральные кисты большеберцовой кости представлены одиночными или множественными новообразованиями разного размера, которые могут напоминать опухоли. Но их наличие всегда сопряжено с присутствием признаков дегенеративного поражения сустава, в частности с сужением суставной щели.
Еще в момент первичного осмотра врач может заметить признаки кисты. Но поскольку они неспецифичны, без инструментальных методов точно поставить диагноз невозможно.
В редких случаях для уточнения природы новообразования, более детального обследования его структуры и характера назначаются КТ и МРТ. Если же киста формируется в области коленного сустава, иногда проводится УЗИ. Эти диагностические процедуры позволяют не только однозначно установить наличие и вид кисты, точно измерить ее размеры, но и оценить состояние окружающих тканей, в том числе хрящевых структур колена, расположение сосудисто-нервного пучка и пр.
Эти диагностические процедуры позволяют не только однозначно установить наличие и вид кисты, точно измерить ее размеры, но и оценить состояние окружающих тканей, в том числе хрящевых структур колена, расположение сосудисто-нервного пучка и пр.
Лечение кист берцовых костей
В зависимости от вида, размера и риска развития осложнений пациентам назначается консервативное или хирургическое лечение. В большинстве случаев изначально используют возможности безоперационного лечения, особенно если костная киста малоберцовой кости или же большеберцовой диагностирована у ребенка вблизи эпифизарной пластинки.
Пациентам назначается использование препаратов группы НПВС, купирующих боли и воспалительный процесс. Они подбираются индивидуально с учетом характера имеющихся хронических заболеваний.
Но основная роль в лечении новообразований такого рода отводится пункциям. Они представляют собой инвазивные процедуры, выполняемые под местной анестезией с определенной периодичностью. Они предполагают введение в полость кисты тонкой иглы. Иногда это осуществляется под контролем КТ. С помощью иглы производится аспирация содержимого кисты, перфорация ее стенок, а также введение ряда лекарственных средств, призванных предотвратить дальнейшее разрушение кости. В зависимости от размера и вида образования пункции могут проводиться раз в 3 недели или каждые 4—5 недель.
Они предполагают введение в полость кисты тонкой иглы. Иногда это осуществляется под контролем КТ. С помощью иглы производится аспирация содержимого кисты, перфорация ее стенок, а также введение ряда лекарственных средств, призванных предотвратить дальнейшее разрушение кости. В зависимости от размера и вида образования пункции могут проводиться раз в 3 недели или каждые 4—5 недель.
Дополнительно назначаются физиотерапевтические процедуры и ЛФК. Больным показан щадящий режим, чтобы снизить риск патологического перелома. Также для этого может рекомендоваться ношение специализированных ортопедических изделий.
При субхондральных кистах обязательно назначается лечение, направленное на устранение заболеваний, спровоцировавших их развитие.
Показания к операции и ее суть
Хирургическое удаление костной кисты показано при:
-
угрозе тяжелого разрушения малоберцовой или большеберцовой кости;
-
новообразованиях, занимающих больше 2/3 поперечного сечения кости;
-
опасной близости кисты к эпифизарной пластинке;
-
высоком риске патологического перелома;
-
стойком, сильном болевом синдроме;
-
отсутствии положительной динамики в течение 6—8 месяцев проведения консервативного лечения.

Операция в большинстве случаев осуществляется путем краевой резекции. Метод подразумевает удаление образования в границах здоровых тканей. После этого образовавшуюся полость заполняют остеотрансплантатами или аллотрансплантатами.
Также может применяться метод экскохлеации. Его суть состоит в «вычищении» костной кисты тупой ложкой. В результате удаляются и фиброзные оболочки, что уменьшает риск рецидива. В дальнейшем дефект кости так же замещается собственным или искусственным трансплантатом.
Иногда перед выполнением операции показано проведение пункции.
Если киста большеберцовой кости спровоцировала перелом, в части случаев проводится хирургическое удаление новообразования, костная пластика и фиксация кости в правильном положении с помощью аппарата Илизарова. Это обеспечивает устранение риска рецидива заболевания и повторного перелома.
Удаление кисты малоберцовой кисты сопряжено с большими техническими сложностями, чем большеберцовой. Это обусловлено более глубоким расположением кистозной полости и сложностями с получением доступа к ней.
Это обусловлено более глубоким расположением кистозной полости и сложностями с получением доступа к ней.
При субхондральных кистах и тяжелых изменениях в коленном суставе больным может рекомендоваться эндопротезирование. Суть операции состоит в замене изношенного сустава искусственным протезом. Современные модели отличаются высокой износостойкостью и по функциональности практически не уступают естественному суставу. Они способны служить более 20 лет, но операция отличается травматичностью и требует сложной, грамотно организованной реабилитации.
В остальных случаях период восстановления обычно протекает легко и без осложнений. Но важно строго соблюдать полученные от лечащего врача рекомендации и придерживаться разработанной программы. Как правило, в нее включают медикаментозную терапию, физиотерапию и обязательно ЛФК.
Таким образом, кисты большеберцовой и малоберцовой костей – достаточно распространенное явление, особенно среди детей. Но в целом при них прогноз благоприятный.
Но в целом при них прогноз благоприятный.
Вивиан Гризогоно — О ГОЛЕНИ
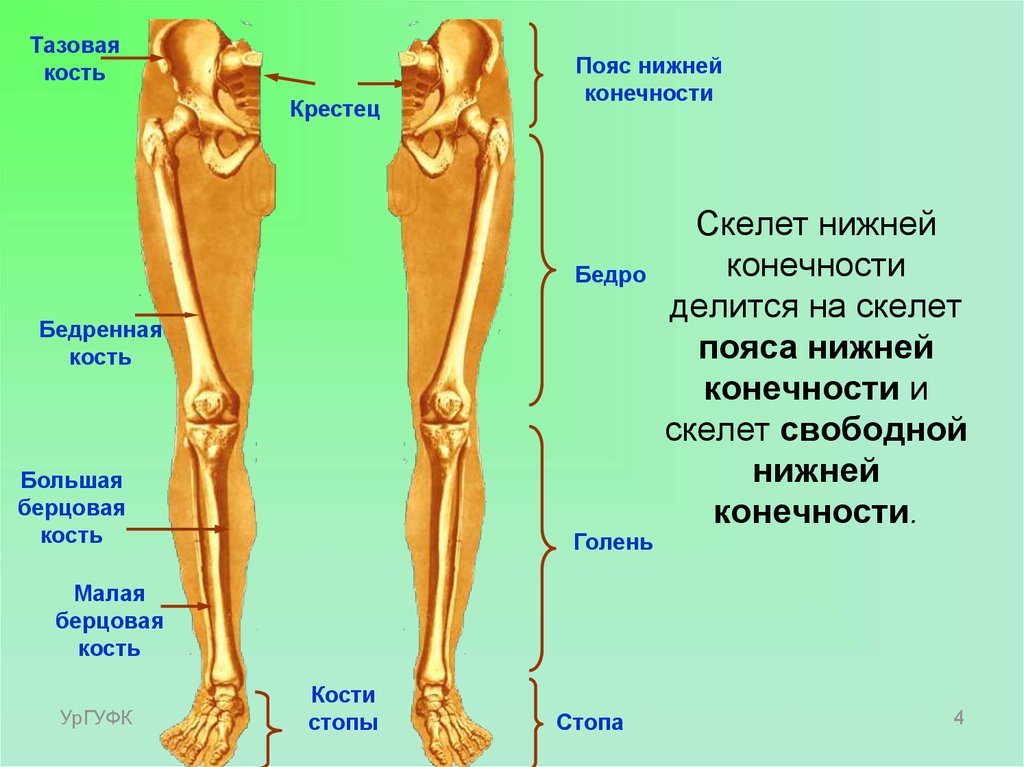
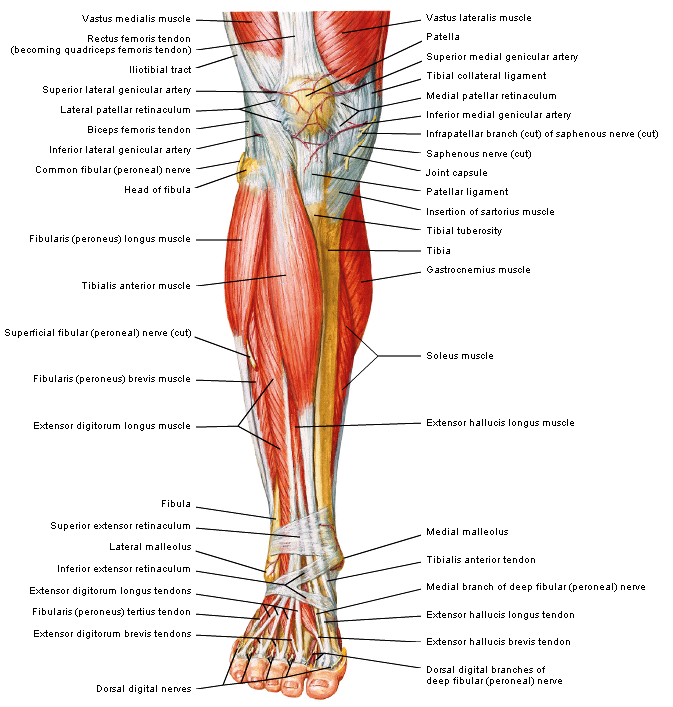
Кости и суставы
Большеберцовая кость (большеберцовая кость) является основной несущей костью, которая соединяет колено с лодыжкой. Вы можете прощупать передний край кости по внутренней стороне голени, где она лежит непосредственно под кожей. На нижнем конце большеберцовая кость имеет небольшой выступ — медиальную лодыжку, которая образует внутренний край лодыжки и которую можно прощупать рукой.
На внешней стороне голени находится внешняя кость голени (малоберцовая кость), легкая кость, не несущая веса, которая лежит на внешней стороне колена и лодыжки. Он расширяется в бугорок (латеральную лодыжку) на нижнем конце, образуя внешнюю сторону лодыжки. Рукой вы можете нащупать головку малоберцовой кости сбоку от колена, а нижний конец — до лодыжки. В промежутках его труднее почувствовать, так как он покрыт икроножными мышцами.
Большеберцовая и малоберцовая кости соединены сверху и снизу прочными связками, образуя верхний (верхний) и нижний (нижний) большеберцово-малоберцовый суставы. Верхний сустав является синовиальным, так как он связан внутри заполненной жидкостью капсулой, тогда как в нижнем суставе кости связаны друг с другом только связками в так называемом синдесмозе.
Существует очень легкое скользящее движение между двумя костями на их верхних концах, которое происходит автоматически при движении колена и даже в меньшей степени при движении лодыжки. На нижнем конце малоберцовая кость слегка изгибается наружу, когда стопа вытягивается в лодыжке в тыльное сгибание, поэтому промежуток между большеберцовой и малоберцовой костями немного увеличивается. Это происходит для того, чтобы обеспечить пространство для скольжения кости, поскольку передняя часть таранной кости лодыжки шире, чем задняя.
Между двумя костями, почти по всей их длине, находится прочная полоса, называемая межкостной мембраной, которая образует перегородку между передней и задней частями голени. Мышцы, которые двигают стопу и пальцы, следуют линии костей. На верхнем конце голени и малоберцовой кости имеются точки прикрепления сухожилий мышц бедра, действующих на колено.
Мышцы, которые двигают стопу и пальцы, следуют линии костей. На верхнем конце голени и малоберцовой кости имеются точки прикрепления сухожилий мышц бедра, действующих на колено.
Мышцы и движения
В передней части голени передние большеберцовые мышцы поднимают стопу и пальцы вверх против силы тяжести. Передняя большеберцовая мышца поднимает верхнюю часть стопы к лодыжке и поворачивает стопу внутрь и немного вверх в инверсии. В положении стоя он помогает удерживать ногу над лодыжкой и стабилизирует медиальный продольный свод стопы, особенно в фазе отталкивания при ходьбе или беге. Передняя большеберцовая мышца образует мясистую массу на внешней стороне большеберцовой кости.
Наружные пальцы стопы подтягиваются мышцей-разгибателем пальцев, большой палец стопы — разгибателем большого пальца стопы. Эти мышцы-разгибатели заканчиваются шнуровидными сухожилиями, которые вы можете увидеть и потрогать на верхней части стопы, спускаясь к пальцам ног.
Длинная и короткая малоберцовые мышцы лежат вдоль внешней стороны голени и поворачивают стопу наружу, в эверсию, когда они работают против силы тяжести. Они также помогают направить стопу вниз, а длинная малоберцовая мышца является опорой для сводов стопы. Peronei поддерживают свод стопы при ходьбе на цыпочках или при отталкивании при беге.
Они также помогают направить стопу вниз, а длинная малоберцовая мышца является опорой для сводов стопы. Peronei поддерживают свод стопы при ходьбе на цыпочках или при отталкивании при беге.
За большеберцовой и малоберцовой костями, под икроножными мышцами, находятся глубоко лежащие мышцы, направляющие стопу и пальцы ног вниз против силы тяжести. Длинный сгибатель большого пальца стопы направляет большой палец вниз, а длинный сгибатель пальцев сгибает или сгибает остальные пальцы. Все эти мышцы-сгибатели особенно активны, когда вы стоите или ходите на цыпочках. Задняя большеберцовая мышца поворачивает стопу внутрь, в инверсию, а также действует с более поверхностными мышцами голени, чтобы направить стопу вниз на лодыжку. Во время ходьбы задняя большеберцовая мышца помогает контролировать стопу, предотвращая ее слишком сильное сгибание внутрь в пронацию.
Сухожилие надколенника, окончание группы четырехглавой мышцы, прикрепляется к бугорку большеберцовой кости, костному бугорку в верхней части передней части большеберцовой кости.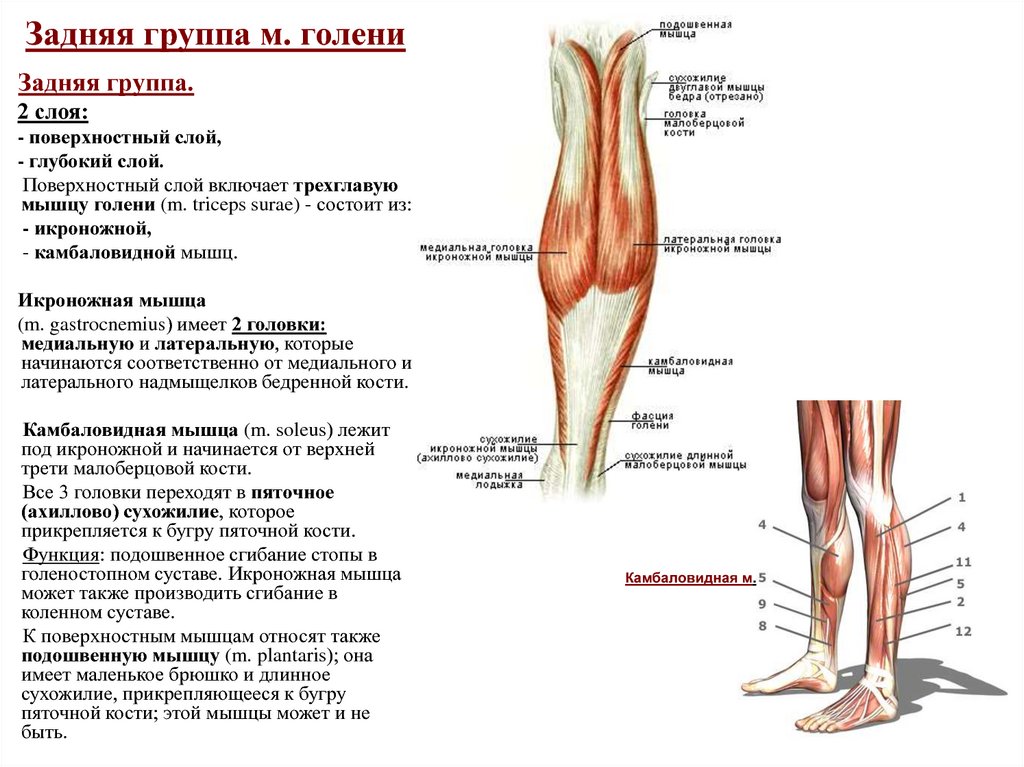 Группа квадрицепсов выпрямляет колено против силы тяжести. Сухожилия подколенного сухожилия, которые сгибают колено против силы тяжести, прикрепляются к задней части верхних концов большеберцовой и малоберцовой костей. Подколенная мышца представляет собой небольшую плоскую значительную мышцу в задней части колена, соединяющую капсулу колена с задней частью верхнего конца большеберцовой кости. Начинает движение сгибания колена из полностью выпрямленного положения. Он также скручивает большеберцовую кость внутрь (с медиальным вращением) по отношению к бедренной кости (бедренной кости) и помогает удерживать бедренную кость в правильном положении во время приседания или приседания.
Группа квадрицепсов выпрямляет колено против силы тяжести. Сухожилия подколенного сухожилия, которые сгибают колено против силы тяжести, прикрепляются к задней части верхних концов большеберцовой и малоберцовой костей. Подколенная мышца представляет собой небольшую плоскую значительную мышцу в задней части колена, соединяющую капсулу колена с задней частью верхнего конца большеберцовой кости. Начинает движение сгибания колена из полностью выпрямленного положения. Он также скручивает большеберцовую кость внутрь (с медиальным вращением) по отношению к бедренной кости (бедренной кости) и помогает удерживать бедренную кость в правильном положении во время приседания или приседания.
Уязвимость
Поскольку передний край большеберцовой кости расположен так близко к поверхности, без защитного покрытия из мягких тканей, он особенно уязвим для повреждений при прямом контакте, например, при ударе о край мебели, удар в футболе или удар хоккейной клюшкой. Ушиб кости может привести к образованию опухшей шишки на поверхности кости, технически называемой поднадкостничной гематомой.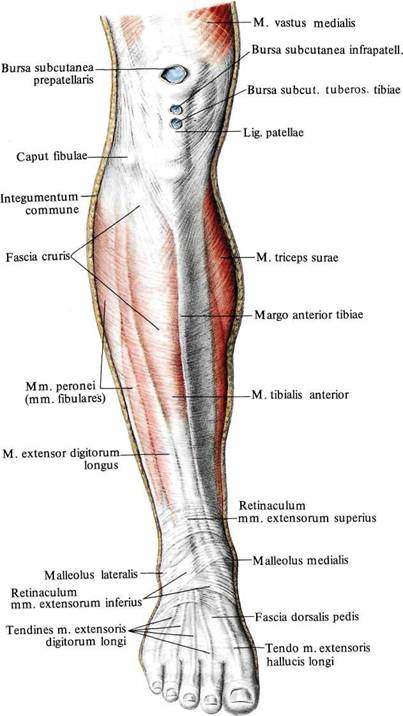
Тяжелая травма может привести к перелому одной или обеих костей голени, особенно при занятиях спортом с высоким риском, например, при катании на горных лыжах. Любая кость также может треснуть или сломаться в связи с сильным растяжением связок лодыжки. У маленьких детей травма может вызвать переломы по типу «зеленой ветки» или повреждение эпифизов (зон роста костей).
Перелом, сильный удар или длительное давление на верхний конец малоберцовой кости чуть ниже колена могут повредить нерв, который обвивает шейку кости на этом уровне. Это может вызвать покалывание или онемение на пути прохождения нерва вниз по голени. Если достаточно плохо, часть ноги «мертвеет», или мышцы, поднимающие стопу в области лодыжки, перестают работать, что приводит к «опущенной стопе».
Стрессовые переломы большеберцовой или малоберцовой кости являются относительно распространенными травмами среди бегунов, обычно вызванными слишком частыми повторяющимися тренировками. Стрессовые переломы могут произойти в любой части костей, в любом возрасте. Так называемые «расколотые голени» чаще всего связаны со стрессовыми переломами, а не с мышечными проблемами. У подростков большеберцовый бугорок в верхней части большеберцовой кости особенно подвержен повреждениям из-за чрезмерных повторяющихся нагрузок. Эта травма известна как состояние Осгуда-Шлаттера и технически является апофизитом.
Так называемые «расколотые голени» чаще всего связаны со стрессовыми переломами, а не с мышечными проблемами. У подростков большеберцовый бугорок в верхней части большеберцовой кости особенно подвержен повреждениям из-за чрезмерных повторяющихся нагрузок. Эта травма известна как состояние Осгуда-Шлаттера и технически является апофизитом.
Любые мышцы и их сухожилия в голени могут быть повреждены в результате травмы или чрезмерной нагрузки. Мягкие ткани могут быть растянуты или разорваны в разной степени. В некоторых случаях чрезмерное повреждение мягких тканей вызывает отек окружающей мышечной оболочки: это известно как компартмент-синдром. Это может вызвать довольно сильную боль во время упражнений, так как избыточная жидкость собирается и попадает в оболочку. Эта травма называется синдромом переднего отдела большеберцовой кости, если она поражает мышцы передней части голени, и синдромом заднего отдела большеберцовой кости, если она возникает за большеберцовой костью.
Защита голени
При контактных видах спорта, таких как футбол, хоккей на траве или хоккей, необходимо носить защитные щитки.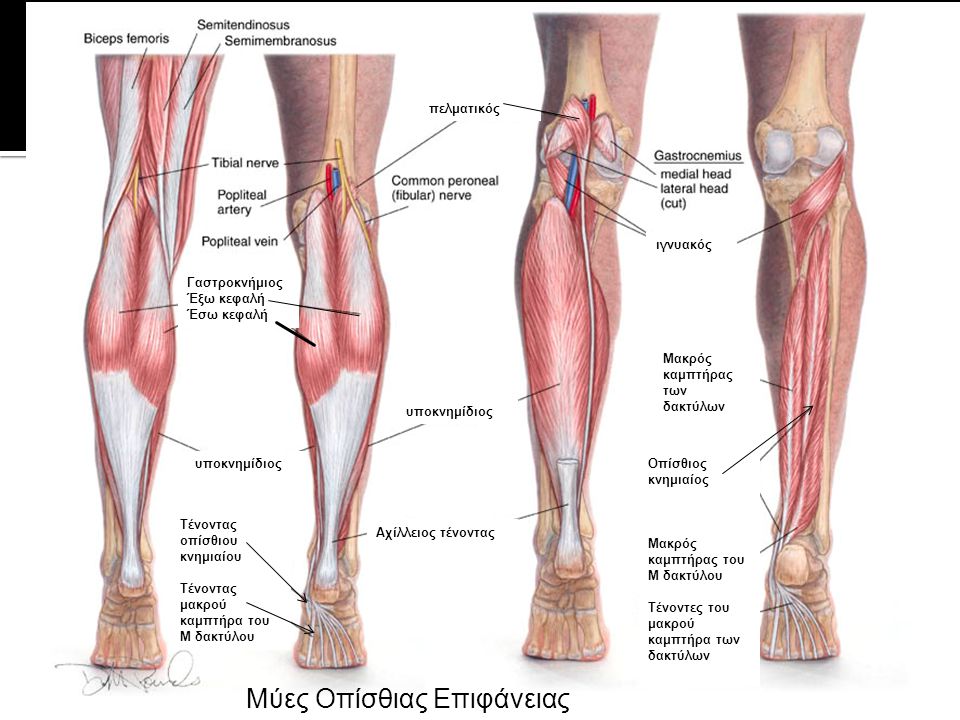 Обувь и сапоги следует выбирать с осторожностью: они должны быть правильно подобраны и соответствовать цели, будь то спорт, прогулки или сидячая повседневная жизнь.
Обувь и сапоги следует выбирать с осторожностью: они должны быть правильно подобраны и соответствовать цели, будь то спорт, прогулки или сидячая повседневная жизнь.
Постоянно следите за своим кровообращением: никогда не сидите со скрещенными ногами; не носите тесные носки или обувь; не носите сапоги до колен весь день; избегать длительного сидения на месте; ходите, активируйте мышцы туловища, двигайте руками и ногами, делайте упражнения для рук и ног как можно чаще, если вам приходится долго сидеть или стоять; делайте упражнения на глубокое дыхание через промежутки времени; и старайтесь делать какие-то регулярные упражнения каждую неделю.
Чтобы избежать травм от чрезмерной нагрузки, вы должны ограничить количество повторяющихся действий, особенно если вы бегун. Занимайтесь альтернативными тренировками, такими как тренировки в тренажерном зале, йога, пилатес, тай-чи или боевые искусства, для общего состояния тела и баланса тела. Всегда включайте дни отдыха в программу интенсивных тренировок.
Никогда не выполняйте действия, которые вызывают или усиливают боль в ногах. Избегайте повторяющихся тренировок, таких как бег, если ваши икроножные мышцы или мышцы голени напряжены из-за судорог или предыдущих тяжелых тренировок.
© Вивиан Гризогоно, 2008 г., обновлено в 2016 г.
Большеберцовая кость | Определение, анатомия и факты
- Развлечения и поп-культура
- География и путешествия
- Здоровье и медицина
- Образ жизни и социальные вопросы
- Литература
- Философия и религия
- Политика, право и правительство
- Наука
- Спорт и отдых
- Технология
- Изобразительное искусство
- Всемирная история
- В этот день в истории
- Викторины
- Подкасты
- Словарь
- Биографии
- Резюме
- Самые популярные вопросы
- Обзор недели
- Инфографика
- Демистификация
- Списки
- #WTFact
- Товарищи
- Галереи изображений
- Прожектор
- Форум
- Один хороший факт
- Развлечения и поп-культура
- География и путешествия
- Здоровье и медицина
- Образ жизни и социальные вопросы
- Литература
- Философия и религия
- Политика, право и правительство
- Наука
- Спорт и отдых
- Технология
- Изобразительное искусство
- Всемирная история
- Britannica объясняет
В этих видеороликах Britannica объясняет различные темы и отвечает на часто задаваемые вопросы.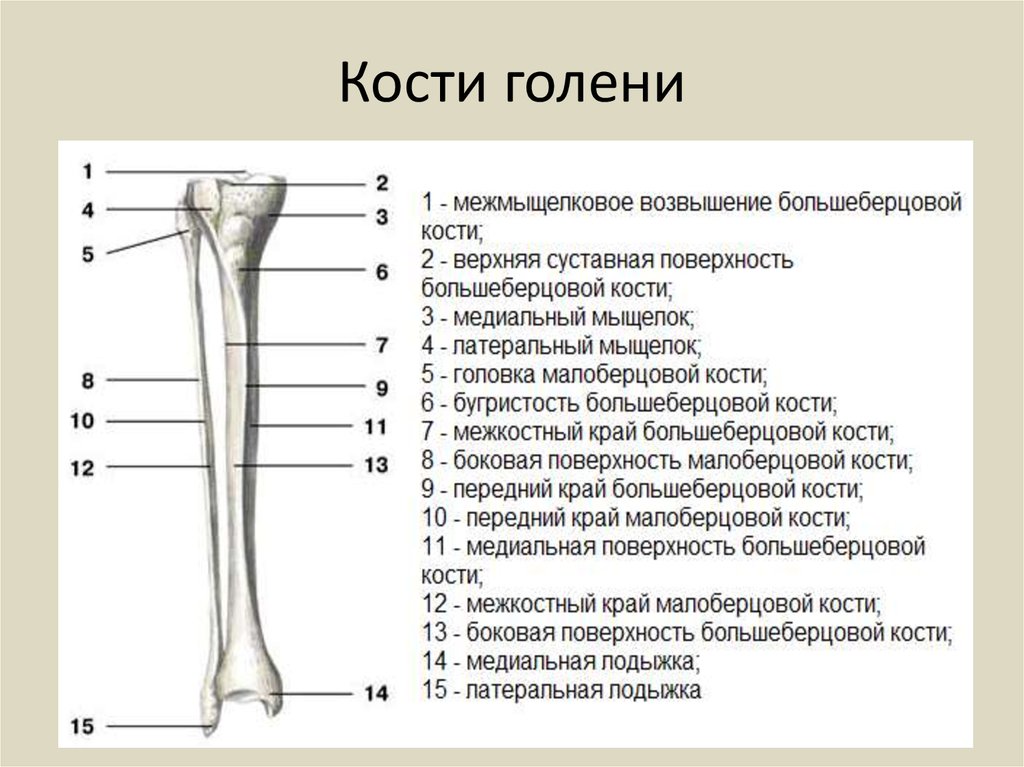
- Britannica Classics
Посмотрите эти ретро-видео из архивов Encyclopedia Britannica. - #WTFact Видео
В #WTFact Britannica делится некоторыми из самых странных фактов, которые мы можем найти. - На этот раз в истории
В этих видеороликах узнайте, что произошло в этом месяце (или любом другом месяце!) в истории. - Demystified Videos
В Demystified у Britannica есть все ответы на ваши животрепещущие вопросы.
- Студенческий портал
Britannica — это главный ресурс для учащихся по ключевым школьным предметам, таким как история, государственное управление, литература и т. д. - Портал COVID-19
Хотя этот глобальный кризис в области здравоохранения продолжает развиваться, может быть полезно обратиться к прошлым пандемиям, чтобы лучше понять, как реагировать сегодня. - 100 женщин
Britannica празднует столетие Девятнадцатой поправки, выделяя суфражисток и политиков, творящих историю.