Почему от углеводов, даже от быстрых, и высокого инсулина не толстеют — Офтоп на vc.ru
Давай уже оставим булки и сахар в покое и навалим побольше картошки в тарелку.
8451 просмотров
На сегодняшний день накрепко устоялось мнение, что лишний вес появляется от изобилия углеводов. Они поднимают нам инсулин, бросают уровень глюкозы то вверх, то вниз, а это заставляет нас испытывать резкий голод и пробуждение желания смести все на свете. Но это большой миф.
В фитнес мире продолжает царить broscience, где один качок говорит, что надо худеть на низкоуглеводных диетах, ссылаясь на другого качка, тот ссылается еще на одного, и получается цепь идиотских ссылок, в которой уже не разобрать, кто тут создатель идеи. Как правило тот, кто имеет самый большой размер бицепса и низкий % подкожного жира.
Почему углеводы?
В основном углеводы стали фигурантами дела из-за широкого изучения инсулина.
Инсулин — это гормон, который регулирует уровень сахара в крови. Когда ты ешь еду, углеводы из пищи расщепляются до глюкозы (основной энергетический источник для клеток). Глюкоза попадает в кровь, после чего поджелудочная вырабатывает инсулин, чтобы привести уровень глюкозы в норму. Вместе со снижением уровня глюкозы в крови снижается и уровень инсулина. Все приходит в норму и так несколько раз за день. После пробуждения, как правило, самые низкие уровни инсулина, потому что последний прием пищи был около 8 часов назад.
Когда ты ешь еду, углеводы из пищи расщепляются до глюкозы (основной энергетический источник для клеток). Глюкоза попадает в кровь, после чего поджелудочная вырабатывает инсулин, чтобы привести уровень глюкозы в норму. Вместе со снижением уровня глюкозы в крови снижается и уровень инсулина. Все приходит в норму и так несколько раз за день. После пробуждения, как правило, самые низкие уровни инсулина, потому что последний прием пищи был около 8 часов назад.
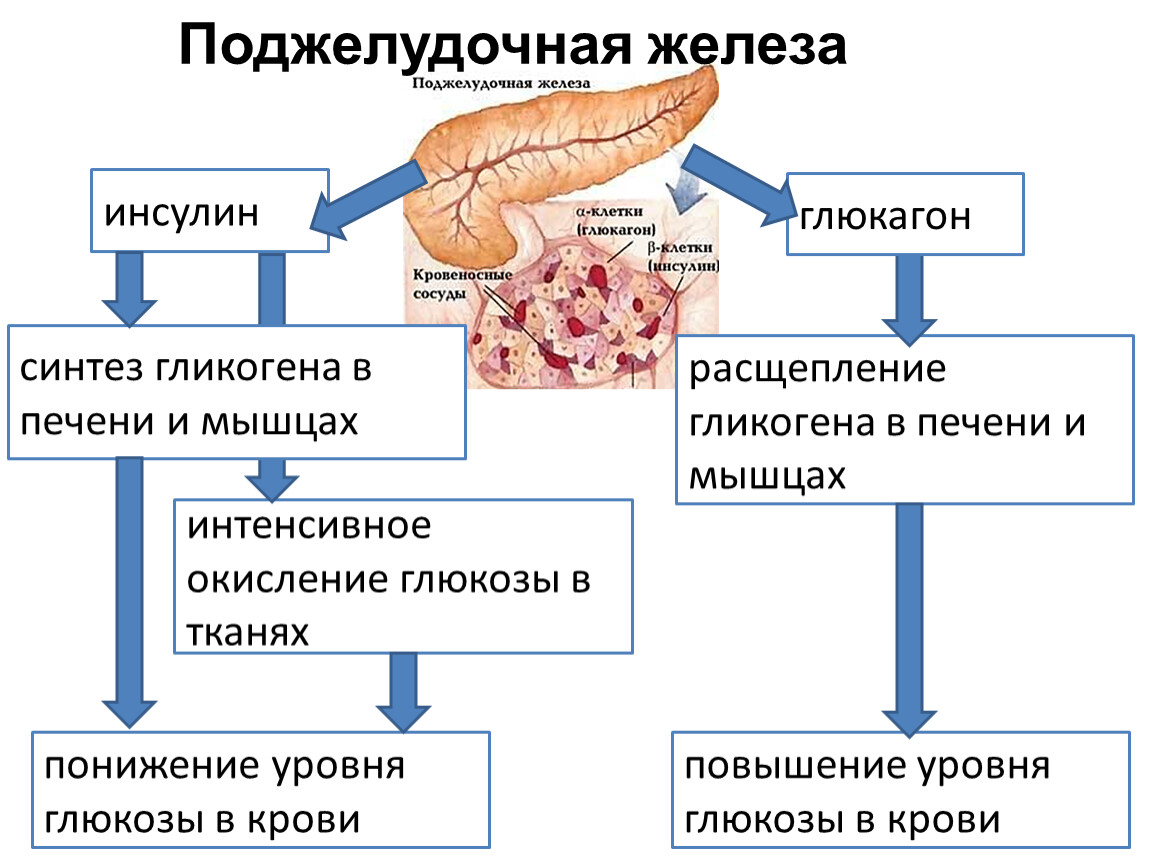
Но это не все навыки инсулина. Еще он стимулирует синтез мышечного белка, являясь анаболическим гормоном. Так же он подавляет расщепление жира (липолиз) и стимулирует создание жиров (липогенез).
Именно за два последних навыка на инсулин стали показывать пальцем, и на углеводы, ведь они поднимают инсулин.
Поэтому считается, что высокоуглеводные диеты провоцируют набор веса. Логика такая: много углеводов -> много инсулина -> липолиз подавлен -> липогенез активирован.
А низкоуглеводные диеты наоборот, являются верным помощником в снижении веса.
Как всегда вся эта логика базируется на мифах.
Миф 1. Высокоуглеводные диеты делают уровни инсулина хронически высокими.
Правда: у здоровых людей (без диабета или инсулинорезистентности) инсулин поднимается только после приема пищи.
Если ты обладатель здоровой поджелудочной, инсулин спокойно делает свое дело в течении пары часов после приема пищи и до следующего приема ты снова вступаешь в состояние жиросжигания вне зависимости от количества поступивших углей. Оно не полностью уравновешивает запас жира, но и не наносит критический урон. Выглядит это примерно так:
weightology.net/
Зеленые области — это всплеск инсулина после приема пищи. В эти моменты жиросжигание приостанавливается из-за высокого инсулина. Синие — возврат инсулина к норме и преобладание жиросжигания над липогенезом.
Если создан дефицит энергии, низкоуглеводные диеты снижат вес точно так же, как любые другие. Одно из ярких исследований было проведено на коренном населении Гавайских островов, у которых 77% рациона базируется на углеводной продукции (11% жиров и 12% белка).
Гавайская диета с высоким содержанием углеводов оказывает благотворное влияние на потерю веса, снижение систолического артериального давления, общего холестерина, ЛПНП и уровня глюкозы в крови.
T T Shintani, S Beckham, A C Brown, H K O’Connor
Миф 2. Углеводы стимулируют выработку инсулина, который запасает жир.
Правда: организм может запасать и хранить жир даже на низких уровнях инсулина.
Одно из самых больших заблуждений по поводу инсулина заключается в том, что якобы только при нем возможно запасание и хранение жира, однако это не так. Организм может запасать жиры даже на низких уровнях инсулина.
Организм может запасать жиры даже на низких уровнях инсулина.
В наших жировых клетках есть фермент HSL, который расщепляет жиры. Именно его активность блокирует инсулин, из-за чего последний и обрел репутацию плохого парня.
Но действие HSL может блокировать и обычный пищевой жир, что собственно и происходит на низкоуглеводной диете. Это значит, что ты не сможешь снизить вес, перебирая по калориям, даже если совсем перестанешь употреблять углеводы, не поднимая уровни инсулина.
Миф 3. Инсулин делает нас голодными.
Правда: да фиг там, инсулин наоборот делает нас сытыми.
Инсулин, наравне с лептином, грелином, пептидом YY, регулирует уровни насыщения, имея широкую сеть рецепторов по всей центральной нервной системе.
Миф 4. Ок, не инсулин. Но скачки глюкозы и высокий гликемический индекс делают нас голодными!
Правда: нет никакой связи между гликемическим индексом и уровнем насыщения.
Дженни Бранд Миллер — ярая сторонница теории о гликемическом индексе — провела в соавторстве с другими учеными ряд исследований.
№ 1
В первом исследовании не нашли вообще никакой связи между гликемическим индексом и насыщением. Интересен дизайн исследования:
Испытуемым давали разные продукты ценностью в 240 ккал. и наблюдали за тем, как они их насыщали, как долго. Все это сравнивали с белым хлебом.Итог: индекс насыщения имеет положительную корреляцию с весом еды на порцию (энергетической плотностью), содержанием белка, клетчатки и воды. И обратную корреляцию с вкусовыми качествами и количеством жира.
Т.е. вкусная и/или жирная еда заставляет хотеть ее больше. ГИ не при чем.
№ 2
Может, была ошибка? Но еще одно исследование снова не подтвердило теорию.
Тут вообще еще интереснее, потому что по индексу насыщения обычный отварной картофель оказался впереди всех продуктов.
Тот самый картофель, который враг любого диетчика, оказывается самым лучшим продуктом для контроля аппетита и голода.
Можно обратить внимание еще на попкорн, который проявил себя получше, чем большинство фруктов. Все дело в его энергетической плотности. Он имеет большой объем, который лучше воздействует на растяжение желудка.
Все дело в его энергетической плотности. Он имеет большой объем, который лучше воздействует на растяжение желудка.
Итог.
Для большинства углеводы должны стать базой рациона вне зависимости от целей — похудение или рост мышечной массы. Конечно, стоит обращать внимание на калорийную плотность продуктов, то, сколько в них клетчатки и воды.
Вкусные приятные продукты так же не стоит выбрасывать из рациона. Их наличие создает стабильность в соблюдении диеты и не сильно давит морально ограничениями. Об этом подробнее писал тут. Но не стоит из них делать основу рациона.
Подписывайся на мой Телеграм канал @novyfitness. Там еще интереснее.
За инфу спасибо weightology.
Сахарный диабет – симптомы, причины, признаки, диагностика и лечение в «СМ-Клиника»
Лечением данного заболевания занимается Эндокринолог , Гирудотерапевт
- Что такое?
- Симптомы сахарного диабета
- Причины сахарного диабета
- Диагностика сахарного диабета в «СМ-Клиника»
- Лечение сахарного диабета в «СМ-Клиника»
- Профилактика сахарного диабета
- Врачи
Сахарный диабет относится к самым распространенным заболеваниям эндокринной системы.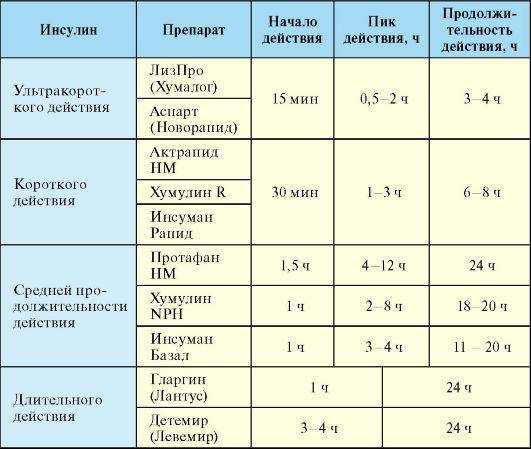 Разные типы диабета диагностируются примерно у 8% людей в течение жизни, причем повсеместные особенности питания с каждым годом увеличивают число больных. При грамотном симптоматическом лечении и диете качество жизни пациентов поддерживается на достойном уровне.
Разные типы диабета диагностируются примерно у 8% людей в течение жизни, причем повсеместные особенности питания с каждым годом увеличивают число больных. При грамотном симптоматическом лечении и диете качество жизни пациентов поддерживается на достойном уровне.
Симптомы сахарного диабета
Симптомы зависят от формы и тяжести течения заболевания. Сахарный диабет первого типа развивается быстрее и часто вызывает осложнения у молодых людей, в то время как второй тип болезни может долго не проявляться какими-либо симптомами. Зачастую патологию можно обнаружить только с помощью специальных исследований.
Возможные симптомы и признаки:
- Частые позывы к мочеиспусканию и увеличением объема мочи;
- Сильная жажда и потреблением большого объема жидкости;
- Сухость слизистой оболочки рта;
- Нарушение остроты зрения и головокружение;
- Выраженный аппетит, прожорливость;
- Появление гнойников на разных участках кожи, длительное заживление ран;
- Бессонница и быстрая утомляемость;
- Снижение работоспособности;
- Необъяснимое уменьшение массы тела или ожирение;
- Частое возникновение инфекционных заболеваний.

Только врач может с точностью отличить признаки разных типов сахарного диабета. Длительное течение болезни способствует возникновению дополнительных симптомов, связанных с осложнениями.
Причины сахарного диабета
Сахарный диабет возникает из-за нарушения функций поджелудочной железы или расстройства регуляции клеток, при котором даже достаточное образование инсулина не способствует уменьшению уровня сахара в крови. К факторам риска заболевания врачи относят ожирение, патологии поджелудочной железы, низкую физическую активность, неблагоприятную наследственность и другие состояния. Сахарный диабет I типа обычно диагностируется у мужчин и женщин до 30 лет. Для пожилых людей, страдающих от ожирения, в большей степени характерен диабет II типа. В то же время разные типы расстройства могут возникать у пациентов любого возраста, поэтому не стоит ориентироваться только на факторы риска.
Возможные причины и факторы риска:
- Генетические нарушения, способствующие развитию аутоиммунных заболеваний и патологий поджелудочной железы.
 Наличие родственников, больных сахарным диабетом, является важным фактором риска;
Наличие родственников, больных сахарным диабетом, является важным фактором риска; - Ожирение. Накопление избыточного объема жировой ткани способствует нарушению обмена веществ, при котором ткани становятся менее чувствительными к инсулину;
- Нарушение работы иммунитета, характеризующееся поражением тканей поджелудочной железы;
- Вирусные инфекции и влияние токсинов на поджелудочную железу;
- Прием кортикостероидов и других лекарственных средств, способствующих развитию диабета;
- Нарушение функций надпочечников;
- Сердечно-сосудистые патологии.
Сахарный диабет редко бывает врожденным заболеванием, однако наследственные факторы обуславливают быстрое развитие этого недуга в любом возрасте.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 777-48-49
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика сахарного диабета в «СМ-Клиника»
Для диагностики заболевания необходимо записаться на прием к эндокринологу. Врач нашей клиники проводит консультацию, во время которой изучает жалобы пациента и собирает анамнез для обнаружения факторов риска сахарного диабета. Стойкое увеличение уровня сахара в крови и другие клинические признаки диабета обнаруживаются с помощью специальных исследований, поэтому эндокринолог после консультации назначает все необходимые процедуры.
Врач нашей клиники проводит консультацию, во время которой изучает жалобы пациента и собирает анамнез для обнаружения факторов риска сахарного диабета. Стойкое увеличение уровня сахара в крови и другие клинические признаки диабета обнаруживаются с помощью специальных исследований, поэтому эндокринолог после консультации назначает все необходимые процедуры.
Проводимые обследования в «СМ-Клиника»:
- Исследование крови натощак. Эндокринолог просит пациента воздержаться от приема пищи за несколько часов до сна и утром, перед исследованием. Во время процедуры специалист обрабатывает кожу пальца антисептиком, делает небольшой прокол с помощью скарификатора и собирает небольшое количество крови в специальную емкость. Признаком сахарного диабета может быть содержание более 6,5 ммоль/л глюкозы в полученном образце;
- Анализ крови на содержание гликозилированного гемоглобина. Уровень этого вещества свидетельствует о содержании глюкозы в крови в течение 3 месяцев, поэтому врач назначает такой тест для первичной диагностики и контроля лечения сахарного диабета.
 Концентрация гликозилированного гемоглобина выше 6,5% указывает на наличие сахарного диабета;
Концентрация гликозилированного гемоглобина выше 6,5% указывает на наличие сахарного диабета; - Нагрузочный тест. Первым этапом исследования является стандартное определение уровня глюкозы в крови натощак. Затем врач просит пациента выпить стакан воды с сахаром и через 2 часа проводит повторный анализ крови. Если результаты первого теста выявляют умеренное содержание глюкозы в крови (до 6,5 ммоль/л), а второй тест свидетельствует о значительном повышении показателя (примерно 11 ммоль/л), то диагноз подтверждается;
- Анализ крови на содержание С-пептида. Эндокринолог назначает это исследование для достоверной оценки выработки инсулина в течение определенного периода времени;
- Анализ крови, проводимый в любое время. Такое исследование используется для подтверждения признаков заболевания. Содержание более 10 ммоль/л глюкозы в нескольких образцах крови независимо от времени приема пищи указывает на наличие сахарного диабета;
- Анализ мочи.
 У пациентов с сахарным диабетом обнаруживается высокое содержание глюкозы в моче. Кроме того, в моче больного возможно присутствие кетоновых тел, указывающее на нарушение обмена глюкозы.
У пациентов с сахарным диабетом обнаруживается высокое содержание глюкозы в моче. Кроме того, в моче больного возможно присутствие кетоновых тел, указывающее на нарушение обмена глюкозы.
Все перечисленные исследования проводятся в собственной лаборатории «СМ-Клиника», оснащенной современным оборудованием. При необходимости эндокринолог назначает консультации невролога, кардиолога, нефролога и других специалистов для исключения опасных осложнений заболевания. Беременным женщинам обязательно назначается консультация акушера-гинеколога.
Лечение сахарного диабета в «СМ-Клиника»
Эндокринолог изучает результаты диагностики и назначает соответствующее лечение. Основными задачами являются снижение уровня глюкозы в крови, предотвращение развития осложнений и устранение неприятных симптомов. Помимо медикаментозной терапии эндокринолог обязательно назначает пациенту специальную диету, позволяющую контролировать содержание сахара в крови. Соблюдение всех рекомендаций врача нашей клиники дает возможность значительно улучшить качество жизни и избежать негативных последствий сахарного диабета.
Проводимые методы лечения в «СМ-Клиника»:
- Назначение лекарственных препаратов, снижающих содержание глюкозы в крови. В зависимости от результатов диагностики и анамнеза пациента эндокринолог назначает препараты сульфонилмочевины, меглитиниды, ингибиторы альфа-глюкозидаз, бигуаниды или тиазолидиндионы. Нередко требуется прием нескольких препаратов со строгим соблюдением дозировки и контролем уровня сахара в крови. Перечисленные медикаменты улучшают выработку инсулина поджелудочной железой, стимулируют восприимчивость тканей к глюкозе и снижают поступление глюкозы с пищей;
- Введение инсулина с помощью инъекций. Такой тип лечения эндокринолог назначает всем пациентам с сахарным диабетом первого типа и больным сахарным диабетом второго типа при неэффективности или противопоказанности препаратов, снижающих уровень сахара в крови. Также терапия инсулином назначается беременным женщинам с гестационным диабетом. В первую очередь эндокринолог назначает инъекции инсулина с продолжительным действием – это лекарство необходимо принимать раз в день независимо от питания.
 Препараты инсулина быстрого действия вводятся в стационарах для терапии осложненных форм диабета и при резком повышении уровня сахара в крови. Врач объясняет правила применения инъекций и необходимые дозировки. Также во время консультации объясняется важность регулярного контроля уровня сахара в крови с помощью глюкометров.
Препараты инсулина быстрого действия вводятся в стационарах для терапии осложненных форм диабета и при резком повышении уровня сахара в крови. Врач объясняет правила применения инъекций и необходимые дозировки. Также во время консультации объясняется важность регулярного контроля уровня сахара в крови с помощью глюкометров.
Эндокринолог нашей клиники подбирает индивидуальную схему терапии, а также корректирует дозировку препаратов и назначения в ходе лечения. Повторные консультации позволяют решить проблемы, связанные с осложнениями болезни и побочными эффектами медикаментов. Кроме того, специалист обязательно показывает, как необходимо вводить лекарство, и объясняет все правила лечения.
Профилактика сахарного диабета
С каждым годом сахарный диабет диагностируется все чаще. Врачебные рекомендации помогут предотвратить развитие этого заболевания.
Основные способы профилактики:
- Нормализация массы тела и умеренная физическая нагрузка;
- Своевременное лечение заболеваний поджелудочной железы;
- Здоровая диета, предполагающая достаточное употребление овощей и фруктов.

Эндокринологи «СМ-Клиника» проводят консультации для объяснения методов профилактики заболевания. Наши специалисты также помогают пациентам изменить образ жизни для снижения риска осложнений сахарного диабета.
>
Заболевания по направлению Эндокринолог
Авитаминоз Агалактия Аденоз молочной железы Аденома гипофиза Антифосфолипидный синдром Галакторея Гинекомастия Гиперандрогения у женщин Гиперпролактинемия Гиперхолестеринемия Гиперэстрогения Гипотиреоз Гирсутизм Диабетическая стопа Зоб Метаболический синдром Нарушение обмена веществ Остеопения Остеопороз Синдром Иценко-Кушинга Синдром Клайнфельтера Тиреоидит Экзофтальм
Заболевания по направлению Гирудотерапевт
Атеросклероз сосудов головного мозга Вирусный гепатит Гиперхолестеринемия Глаукома Ишемическая болезнь сердца (ИБС) Миома матки Ринит вазомоторный
Все врачи
м. Молодёжная
Молодёжная
м. Курская
м. Войковская
м. Балтийская
Все врачи
ЗагрузкаЛицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Что это такое, как это работает и многое другое
Инсулин — это гормон, вырабатываемый поджелудочной железой, расположенной за желудком. Инсулин позволяет вашему телу использовать глюкозу для получения энергии.
Глюкоза — это тип сахара, который содержится во многих углеводах. Организм перерабатывает глюкозу следующим образом:
- После еды или перекуса углеводы расщепляются в пищеварительном тракте и превращаются в глюкозу.
- Затем эта глюкоза всасывается в кровоток через слизистую оболочку тонкой кишки.
- Как только глюкоза попадает в кровь, инсулин дает сигнал клеткам по всему телу поглощать сахар и использовать его для получения энергии.
Инсулин также помогает сбалансировать уровень глюкозы в крови. Когда в вашем кровотоке слишком много глюкозы, инсулин говорит вашему телу хранить оставшуюся глюкозу в печени. Накопленная глюкоза не высвобождается до тех пор, пока уровень глюкозы в крови не снизится. Уровень глюкозы в крови может снижаться между приемами пищи или когда ваше тело находится в состоянии стресса или нуждается в дополнительном заряде энергии.
Накопленная глюкоза не высвобождается до тех пор, пока уровень глюкозы в крови не снизится. Уровень глюкозы в крови может снижаться между приемами пищи или когда ваше тело находится в состоянии стресса или нуждается в дополнительном заряде энергии.
Диабет возникает, когда ваш организм не использует инсулин должным образом или не вырабатывает достаточного количества инсулина. Существует два основных типа диабета: тип 1 и тип 2.
Диабет 1 типа — это аутоиммунное заболевание, представляющее собой тип заболевания, при котором организм атакует сам себя. Если вы живете с диабетом 1 типа, ваше тело не может правильно вырабатывать инсулин. Это связано с тем, что ваша иммунная система повредила клетки, вырабатывающие инсулин, в поджелудочной железе. Диабет 1 типа чаще диагностируют у молодых людей, хотя он может развиться и во взрослом возрасте.
При диабете 2 типа ваш организм стал устойчивым к действию инсулина. Это означает, что вашему телу нужно больше инсулина, чтобы получить тот же эффект. В результате ваш организм вырабатывает слишком много инсулина, чтобы поддерживать нормальный уровень глюкозы в крови. После многих лет такого перепроизводства клетки поджелудочной железы, вырабатывающие инсулин, сгорают. Диабет 2 типа может поражать людей любого возраста.
В результате ваш организм вырабатывает слишком много инсулина, чтобы поддерживать нормальный уровень глюкозы в крови. После многих лет такого перепроизводства клетки поджелудочной железы, вырабатывающие инсулин, сгорают. Диабет 2 типа может поражать людей любого возраста.
Инъекции инсулина могут помочь в лечении обоих типов диабета. Введенный инсулин действует как замена или дополнение к естественному инсулину вашего организма.
Люди, живущие с диабетом 1 типа, не могут вырабатывать инсулин, поэтому им приходится вводить инсулин, чтобы контролировать уровень глюкозы в крови.
Многие люди, живущие с диабетом 2 типа, могут контролировать уровень глюкозы в крови, изменив образ жизни и приняв пероральные лекарства. Однако, если эти методы лечения не помогают контролировать уровень глюкозы, людям, живущим с диабетом 2 типа, также может потребоваться дополнительный прием инсулина.
Все виды инсулина имеют одинаковый эффект. Они используются для имитации естественного увеличения и уменьшения уровня инсулина в организме в течение дня. Состав различных типов инсулина влияет на то, как быстро и как долго они действуют.
Состав различных типов инсулина влияет на то, как быстро и как долго они действуют.
Тип инсулина, который вам пропишут, зависит от следующих факторов:
- ваш возраст
- уровень вашей активности
- сколько времени требуется вашему организму для усвоения инсулина
- как долго инсулин остается активным в вашем организме
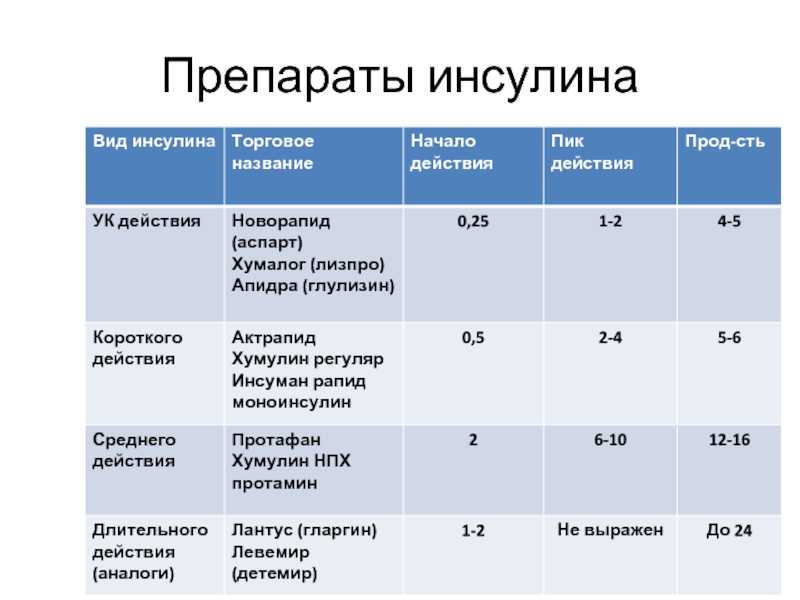
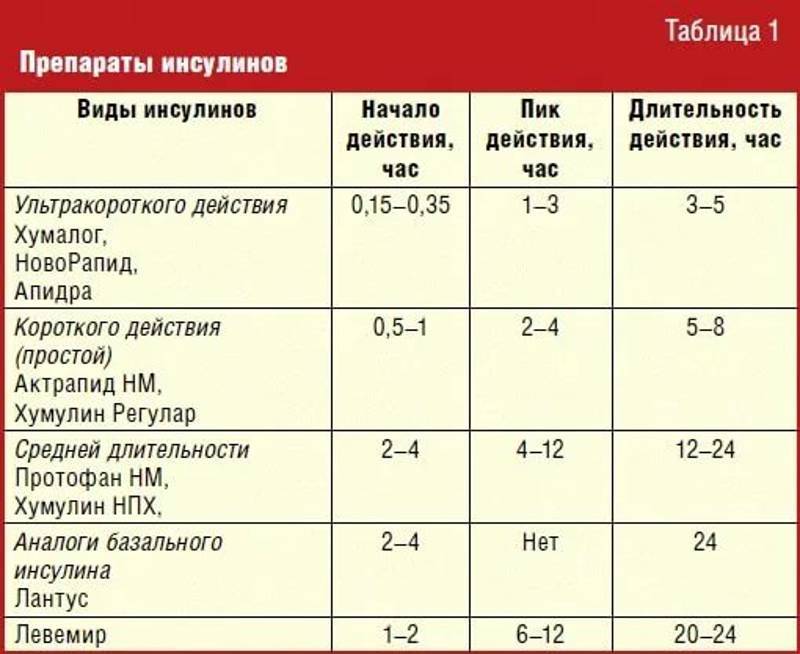
| Тип инсулина | Начало | Когда он достигает пика в организме | Продолжительность | Когда принимается |
|---|---|---|---|---|
| от 2 до 15 мин | 30-60 минут | 4 часа | Принимать во время еды, обычно с первым укусом. Обычно используется вместе с инсулином длительного действия. | |
| Быстродействующий | 15 мин | 1 час | 2-4 часа | Принимать во время еды, обычно непосредственно перед едой.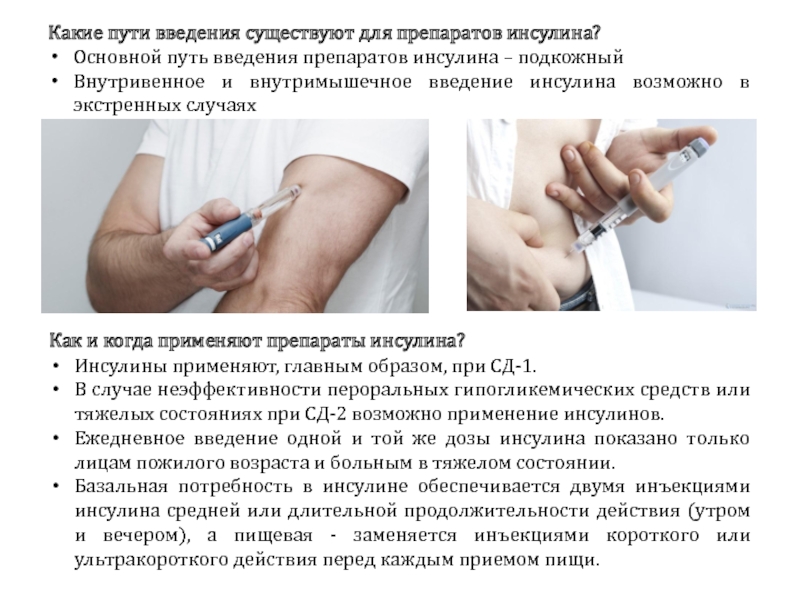 Обычно используется вместе с инсулином длительного действия. Обычно используется вместе с инсулином длительного действия. |
| Быстродействующий ингаляционный | 10–15 мин | 30 мин | 3 часа | Принимать во время еды, обычно непосредственно перед едой. Обычно используется с инъекционным инсулином длительного действия. |
| Обычного или короткого действия | 30 мин | 2–3 ч | 3–6 ч | Принимать во время еды, обычно за 30–60 мин до еды. |
| Среднее действующее | От 2 до 4 часов | От 4 до 12 часов | От 12 до 18 часов | Принимать один или два раза в день. Покрывает ваши потребности в инсулине на полдня или на ночь. Обычно используется с инсулином быстрого или короткого действия. |
| Пролонгированного действия | 2 часа | не достигает пика | до 24 часов | Принимать один раз в день. При необходимости может использоваться с инсулином быстрого или короткого действия.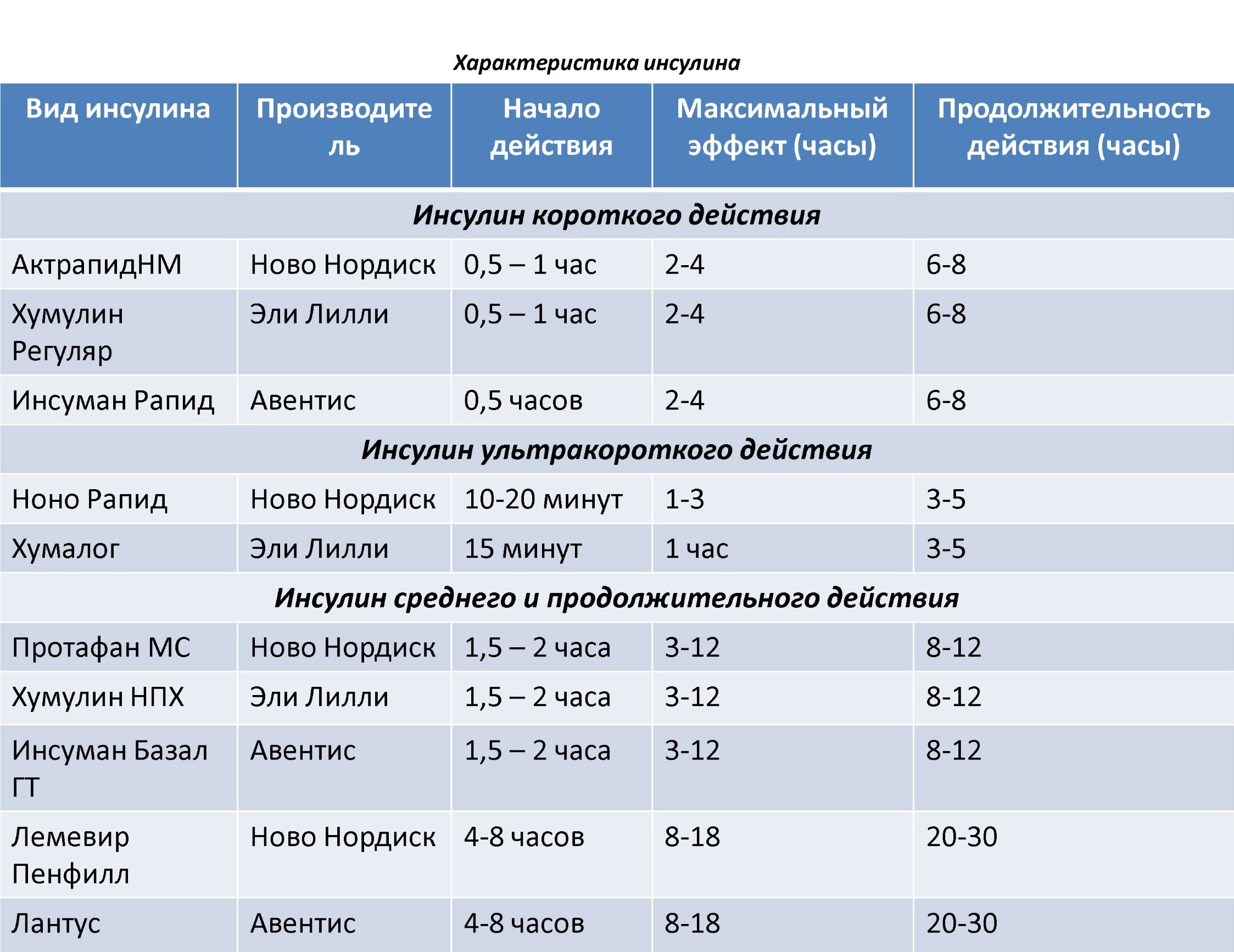 |
| Ультрадлительного действия | 6 часов | не достигает пика | 36 часов и более | Принимать один раз в день. При необходимости может использоваться с инсулином быстрого или короткого действия. |
| Предварительно смешанный | От 5 до 60 мин | Различные пики | От 10 до 16 часов | Принимают два раза в день, обычно за 10-30 минут до завтрака и ужина. Этот тип представляет собой комбинацию инсулина промежуточного и короткого действия. |
Поговорите с врачом о том, какой инсулин подходит вам и вашему образу жизни.
Инсулин чаще всего вводят с помощью шприца, инсулиновой ручки или инсулиновой помпы. Тип инъекции инсулина, которую вы используете, будет зависеть от ваших личных предпочтений, потребностей в области здравоохранения и страхового покрытия.
Ваш врач или специалист по диабету покажет вам, как делать себе инъекции. Вы можете вводить инсулин под кожу в различные части тела, например:
- бедра
- ягодицы
- предплечья
- живот
Вы вводите инсулин, чтобы предотвратить образование комков или жировых отложений в месте инъекции.
Узнайте больше: Как сделать подкожную инъекцию.
Как выбрать правильный метод введения инсулина
Как в шприцах, так и в шприцах-ручках для введения инсулина в организм используется маленькая игла. У каждого есть свои плюсы и минусы, и какой из них вы в конечном итоге получите, будет зависеть от вашего образа жизни и рекомендаций вашего врача.
Что нужно знать об инсулиновых шприцах:
- Они бывают разных размеров.
- Ваш врач сообщит вам, сколько инсулина вам нужно на одну дозу.
- Обычно вы набираете инсулин в шприц, когда он вам нужен.
- Они не такие незаметные, как инсулиновая ручка.
Что нужно знать об инсулиновых шприц-ручках:
- В некоторых шприц-ручках используются картриджи, которые вставляются в шприц-ручку вручную.
- Другие шприц-ручки предварительно заполняются и выбрасываются после того, как весь инсулин будет израсходован.
- Иглы в ручках-ручках часто меньше, чем в шприцах.
- Не все типы инсулина можно использовать со шприц-ручкой.
- Ручки могут быть дороже шприцев и иногда не покрываются страховкой.
Как взять инсулин без шприца
Есть два способа получить инсулин без использования шприца или иглы. Ваш врач решит, подходит ли один из этих вариантов для ваших личных нужд.
Инсулиновые помпы:
- непрерывно вводят инсулин через пластиковую трубку, полупостоянно помещаемую в жировой слой под кожей.0008
- нужно попросить ввести дополнительный инсулин во время еды
- может вызвать увеличение веса
- может вызвать инфекцию
- может быть дорогостоящим
Ингаляторы инсулина:
- доставят инсулин сверхбыстрого действия 90 008
- обычно используются перед прием пищи
- обычно следует использовать вместе с инъекционным инсулином длительного действия
- может вызывать меньшую прибавку в весе
- может вызывать кашель
- не следует вводить точные дозы по сравнению с другими методами
- требуется регулярное тестирование для контроля побочных эффектов
Как и пища, инсулин не имеет вечного срока хранения. Неиспользуемый инсулин рекомендуется хранить в холодильнике.
Неиспользуемый инсулин рекомендуется хранить в холодильнике.
Однако инъекция холодного инсулина может сделать инъекцию более болезненной. По этой причине рекомендуется хранить флакон с инсулином, который вы используете в настоящее время, в безопасном месте, вдали от прямых источников тепла и солнечного света. Инсулин, хранящийся при комнатной температуре, может храниться около месяца.
Не храните инсулин в морозильной камере и всегда проверяйте срок годности перед его использованием.
Побочные эффекты от инъекций или введения инсулина возникают редко, но могут возникать в определенных случаях. Симптомами легкой аллергической реакции являются отек, зуд или покраснение в области инъекции. Более серьезные аллергии на инсулин могут включать тошноту и рвоту.
В любом случае, если вы заметили какие-либо из этих признаков, обратитесь к врачу.
Гипогликемия или слишком низкий уровень глюкозы в крови иногда может возникать при приеме инсулина.
Важно сбалансировать количество инсулина, которое вы даете себе, с пищей или калориями. Если вы тренируетесь дольше или интенсивнее, чем обычно, или не потребляете нужное количество калорий или углеводов, уровень глюкозы может упасть слишком низко и вызвать низкий уровень сахара в крови. Симптомы низкого уровня сахара в крови включают:
Если вы тренируетесь дольше или интенсивнее, чем обычно, или не потребляете нужное количество калорий или углеводов, уровень глюкозы может упасть слишком низко и вызвать низкий уровень сахара в крови. Симптомы низкого уровня сахара в крови включают:
- усталость
- неспособность говорить
- потливость
- спутанность сознания
- потеря сознания
- судороги
- подергивание мышц
- бледная кожа
Как правило, уровень глюкозы в крови менее 70 миллиграммов на децилитр (мг/дл) считается слишком низким практически для всех, кто использует инсулин, но вам следует обсудить с врачом, какой уровень глюкозы слишком низкий для вас.
Для лечения гипогликемии (менее 70 мг/дл или уровня, который ваш врач назвал слишком низким для вас), всегда носите с собой не менее 15 граммов быстродействующих углеводов. Это примерно равно любому из следующего:
- 1/2 стакана не диетической газировки
- 1/2 стакана фруктового сока
- 5 леденцов Life Saver
- 2 столовые ложки изюма
- 3–4 таблетки глюкозы
с диабетом 2 типа могут использовать пероральные препараты для контроля уровня сахара в крови вместо инъекций.
Пероральные препараты обычно назначают вместе с изменениями образа жизни, такими как повышение активности, потеря веса (если применимо) и изменение диеты.
Лекарства от диабета 2 типа предназначены для снижения уровня глюкозы в крови, но они могут не работать для всех. Как правило, они лучше всего работают для людей, у которых недавно развился диабет и которые не используют дополнительный инсулин.
Некоторые лекарства включают:
- ингибиторы альфа-глюкозидазы
- секвестранты желчных кислот
- бигуаниды (метформин)
- ингибиторы ДПП-4
- агон рецептора ГПП-1
- меглитиниды
- ингибиторы SGLT2
- сульфонилмочевины
- тиазолидиндионы (TZD)
Перед назначением любого из этих пероральных препаратов ваш врач обсудит с вами вашу историю болезни и любые дополнительные лекарства, которые вы принимаете.
Если вы живете с диабетом 1 типа, ваш организм не вырабатывает инсулин, поэтому вам необходимо продолжать постоянно принимать инсулин.
Люди, живущие с диабетом 2 типа, могут справиться со своим диагнозом и, возможно, даже обратить его вспять, изменив образ жизни.
По данным Центров по контролю и профилактике заболеваний (CDC), изменения образа жизни могут помочь справиться с диабетом 2 типа:
- употребление богатой питательными веществами диеты, богатой фруктами и овощами
- поддержание умеренного веса
- поддержание физической формы active
Эти привычки образа жизни также полезны для лечения диабета 1 типа, но они не изменяют диагноз.
Кроме того, вы можете помочь контролировать уровень сахара в крови:
- прием пищи в обычное время
- ограничение количества выпитого алкоголя
- попытка бросить курить (если применимо)
- контроль уровня холестерина
- прием лекарств в соответствии с предписаниями
- поддержание уровня сахара в крови в соответствии с предписаниями
Если вы страдаете диабетом (типа 2 или типа 1), прием инсулина может помочь поддерживать уровень глюкозы в крови в рекомендуемом диапазоне. Существует несколько способов введения инсулина: от шприцев до инсулиновых ручек, инсулиновой помпы или даже с помощью ингалятора.
Существует несколько способов введения инсулина: от шприцев до инсулиновых ручек, инсулиновой помпы или даже с помощью ингалятора.
Поддержание уровня глюкозы в крови помогает снизить риск осложнений диабета, таких как слепота и потеря конечностей.
В дополнение к инсулину и пероральным препаратам изменение образа жизни может помочь предотвратить слишком высокий уровень глюкозы в крови.
Независимо от того, прописали ли вам инсулин или у вас недавно диагностировали диабет, поговорите со своим врачом о том, как сделать ваше лечение максимально эффективным.
Прочитайте эту статью на испанском языке.
Что это такое, как это работает и многое другое
Инсулин — это гормон, вырабатываемый поджелудочной железой, расположенной за желудком. Инсулин позволяет вашему телу использовать глюкозу для получения энергии.
Глюкоза — это тип сахара, который содержится во многих углеводах. Организм перерабатывает глюкозу следующим образом:
- После еды или перекуса углеводы расщепляются в пищеварительном тракте и превращаются в глюкозу.

- Затем эта глюкоза всасывается в кровоток через слизистую оболочку тонкой кишки.
- Как только глюкоза попадает в кровь, инсулин дает сигнал клеткам по всему телу поглощать сахар и использовать его для получения энергии.
Инсулин также помогает сбалансировать уровень глюкозы в крови. Когда в вашем кровотоке слишком много глюкозы, инсулин говорит вашему телу хранить оставшуюся глюкозу в печени. Накопленная глюкоза не высвобождается до тех пор, пока уровень глюкозы в крови не снизится. Уровень глюкозы в крови может снижаться между приемами пищи или когда ваше тело находится в состоянии стресса или нуждается в дополнительном заряде энергии.
Диабет возникает, когда ваш организм не использует инсулин должным образом или не вырабатывает достаточного количества инсулина. Существует два основных типа диабета: тип 1 и тип 2.
Диабет 1 типа — это аутоиммунное заболевание, представляющее собой тип заболевания, при котором организм атакует сам себя. Если вы живете с диабетом 1 типа, ваше тело не может правильно вырабатывать инсулин. Это связано с тем, что ваша иммунная система повредила клетки, вырабатывающие инсулин, в поджелудочной железе. Диабет 1 типа чаще диагностируют у молодых людей, хотя он может развиться и во взрослом возрасте.
Если вы живете с диабетом 1 типа, ваше тело не может правильно вырабатывать инсулин. Это связано с тем, что ваша иммунная система повредила клетки, вырабатывающие инсулин, в поджелудочной железе. Диабет 1 типа чаще диагностируют у молодых людей, хотя он может развиться и во взрослом возрасте.
При диабете 2 типа ваш организм стал устойчивым к действию инсулина. Это означает, что вашему телу нужно больше инсулина, чтобы получить тот же эффект. В результате ваш организм вырабатывает слишком много инсулина, чтобы поддерживать нормальный уровень глюкозы в крови. После многих лет такого перепроизводства клетки поджелудочной железы, вырабатывающие инсулин, сгорают. Диабет 2 типа может поражать людей любого возраста.
Инъекции инсулина могут помочь в лечении обоих типов диабета. Введенный инсулин действует как замена или дополнение к естественному инсулину вашего организма.
Люди, живущие с диабетом 1 типа, не могут вырабатывать инсулин, поэтому им приходится вводить инсулин, чтобы контролировать уровень глюкозы в крови.
Многие люди, живущие с диабетом 2 типа, могут контролировать уровень глюкозы в крови, изменив образ жизни и приняв пероральные лекарства. Однако, если эти методы лечения не помогают контролировать уровень глюкозы, людям, живущим с диабетом 2 типа, также может потребоваться дополнительный прием инсулина.
Все виды инсулина имеют одинаковый эффект. Они используются для имитации естественного увеличения и уменьшения уровня инсулина в организме в течение дня. Состав различных типов инсулина влияет на то, как быстро и как долго они действуют.
Тип инсулина, который вам пропишут, зависит от следующих факторов:
- ваш возраст
- уровень вашей активности
- сколько времени требуется вашему организму для усвоения инсулина
- как долго инсулин остается активным в вашем организме
| Тип инсулина | Начало | Когда он достигает пика в организме | Продолжительность | Когда принимается |
|---|---|---|---|---|
| от 2 до 15 мин | 30-60 минут | 4 часа | Принимать во время еды, обычно с первым укусом. Обычно используется вместе с инсулином длительного действия. | |
| Быстродействующий | 15 мин | 1 час | 2-4 часа | Принимать во время еды, обычно непосредственно перед едой. Обычно используется вместе с инсулином длительного действия. |
| Быстродействующий ингаляционный | 10–15 мин | 30 мин | 3 часа | Принимать во время еды, обычно непосредственно перед едой. Обычно используется с инъекционным инсулином длительного действия. |
| Обычного или короткого действия | 30 мин | 2–3 ч | 3–6 ч | Принимать во время еды, обычно за 30–60 мин до еды. |
| Среднее действующее | От 2 до 4 часов | От 4 до 12 часов | От 12 до 18 часов | Принимать один или два раза в день. Покрывает ваши потребности в инсулине на полдня или на ночь. Обычно используется с инсулином быстрого или короткого действия. |
| Пролонгированного действия | 2 часа | не достигает пика | до 24 часов | Принимать один раз в день. При необходимости может использоваться с инсулином быстрого или короткого действия. |
| Ультрадлительного действия | 6 часов | не достигает пика | 36 часов и более | Принимать один раз в день. При необходимости может использоваться с инсулином быстрого или короткого действия. |
| Предварительно смешанный | От 5 до 60 мин | Различные пики | От 10 до 16 часов | Принимают два раза в день, обычно за 10-30 минут до завтрака и ужина. Этот тип представляет собой комбинацию инсулина промежуточного и короткого действия. |
Поговорите с врачом о том, какой инсулин подходит вам и вашему образу жизни.
Инсулин чаще всего вводят с помощью шприца, инсулиновой ручки или инсулиновой помпы. Тип инъекции инсулина, которую вы используете, будет зависеть от ваших личных предпочтений, потребностей в области здравоохранения и страхового покрытия.
Ваш врач или специалист по диабету покажет вам, как делать себе инъекции. Вы можете вводить инсулин под кожу в различные части тела, например:
- бедра
- ягодицы
- предплечья
- живот
Вы вводите инсулин, чтобы предотвратить образование комков или жировых отложений в месте инъекции.
Узнайте больше: Как сделать подкожную инъекцию.
Как выбрать правильный метод введения инсулина
Как в шприцах, так и в шприцах-ручках для введения инсулина в организм используется маленькая игла. У каждого есть свои плюсы и минусы, и какой из них вы в конечном итоге получите, будет зависеть от вашего образа жизни и рекомендаций вашего врача.
Что нужно знать об инсулиновых шприцах:
- Они бывают разных размеров.
- Ваш врач сообщит вам, сколько инсулина вам нужно на одну дозу.
- Обычно вы набираете инсулин в шприц, когда он вам нужен.
- Они не такие незаметные, как инсулиновая ручка.

Что нужно знать об инсулиновых шприц-ручках:
- В некоторых шприц-ручках используются картриджи, которые вставляются в шприц-ручку вручную.
- Другие шприц-ручки предварительно заполняются и выбрасываются после того, как весь инсулин будет израсходован.
- Иглы в ручках-ручках часто меньше, чем в шприцах.
- Не все типы инсулина можно использовать со шприц-ручкой.
- Ручки могут быть дороже шприцев и иногда не покрываются страховкой.
Как взять инсулин без шприца
Есть два способа получить инсулин без использования шприца или иглы. Ваш врач решит, подходит ли один из этих вариантов для ваших личных нужд.
Инсулиновые помпы:
- непрерывно вводят инсулин через пластиковую трубку, полупостоянно помещаемую в жировой слой под кожей.0008
- нужно попросить ввести дополнительный инсулин во время еды
- может вызвать увеличение веса
- может вызвать инфекцию
- может быть дорогостоящим
Ингаляторы инсулина:
- доставят инсулин сверхбыстрого действия 90 008
- обычно используются перед прием пищи
- обычно следует использовать вместе с инъекционным инсулином длительного действия
- может вызывать меньшую прибавку в весе
- может вызывать кашель
- не следует вводить точные дозы по сравнению с другими методами
- требуется регулярное тестирование для контроля побочных эффектов
Как и пища, инсулин не имеет вечного срока хранения. Неиспользуемый инсулин рекомендуется хранить в холодильнике.
Неиспользуемый инсулин рекомендуется хранить в холодильнике.
Однако инъекция холодного инсулина может сделать инъекцию более болезненной. По этой причине рекомендуется хранить флакон с инсулином, который вы используете в настоящее время, в безопасном месте, вдали от прямых источников тепла и солнечного света. Инсулин, хранящийся при комнатной температуре, может храниться около месяца.
Не храните инсулин в морозильной камере и всегда проверяйте срок годности перед его использованием.
Побочные эффекты от инъекций или введения инсулина возникают редко, но могут возникать в определенных случаях. Симптомами легкой аллергической реакции являются отек, зуд или покраснение в области инъекции. Более серьезные аллергии на инсулин могут включать тошноту и рвоту.
В любом случае, если вы заметили какие-либо из этих признаков, обратитесь к врачу.
Гипогликемия или слишком низкий уровень глюкозы в крови иногда может возникать при приеме инсулина.
Важно сбалансировать количество инсулина, которое вы даете себе, с пищей или калориями. Если вы тренируетесь дольше или интенсивнее, чем обычно, или не потребляете нужное количество калорий или углеводов, уровень глюкозы может упасть слишком низко и вызвать низкий уровень сахара в крови. Симптомы низкого уровня сахара в крови включают:
Если вы тренируетесь дольше или интенсивнее, чем обычно, или не потребляете нужное количество калорий или углеводов, уровень глюкозы может упасть слишком низко и вызвать низкий уровень сахара в крови. Симптомы низкого уровня сахара в крови включают:
- усталость
- неспособность говорить
- потливость
- спутанность сознания
- потеря сознания
- судороги
- подергивание мышц
- бледная кожа
Как правило, уровень глюкозы в крови менее 70 миллиграммов на децилитр (мг/дл) считается слишком низким практически для всех, кто использует инсулин, но вам следует обсудить с врачом, какой уровень глюкозы слишком низкий для вас.
Для лечения гипогликемии (менее 70 мг/дл или уровня, который ваш врач назвал слишком низким для вас), всегда носите с собой не менее 15 граммов быстродействующих углеводов. Это примерно равно любому из следующего:
- 1/2 стакана не диетической газировки
- 1/2 стакана фруктового сока
- 5 леденцов Life Saver
- 2 столовые ложки изюма
- 3–4 таблетки глюкозы
с диабетом 2 типа могут использовать пероральные препараты для контроля уровня сахара в крови вместо инъекций.
Пероральные препараты обычно назначают вместе с изменениями образа жизни, такими как повышение активности, потеря веса (если применимо) и изменение диеты.
Лекарства от диабета 2 типа предназначены для снижения уровня глюкозы в крови, но они могут не работать для всех. Как правило, они лучше всего работают для людей, у которых недавно развился диабет и которые не используют дополнительный инсулин.
Некоторые лекарства включают:
- ингибиторы альфа-глюкозидазы
- секвестранты желчных кислот
- бигуаниды (метформин)
- ингибиторы ДПП-4
- агон рецептора ГПП-1
- меглитиниды
- ингибиторы SGLT2
- сульфонилмочевины
- тиазолидиндионы (TZD)
Перед назначением любого из этих пероральных препаратов ваш врач обсудит с вами вашу историю болезни и любые дополнительные лекарства, которые вы принимаете.
Если вы живете с диабетом 1 типа, ваш организм не вырабатывает инсулин, поэтому вам необходимо продолжать постоянно принимать инсулин.
Люди, живущие с диабетом 2 типа, могут справиться со своим диагнозом и, возможно, даже обратить его вспять, изменив образ жизни.
По данным Центров по контролю и профилактике заболеваний (CDC), изменения образа жизни могут помочь справиться с диабетом 2 типа:
- употребление богатой питательными веществами диеты, богатой фруктами и овощами
- поддержание умеренного веса
- поддержание физической формы active
Эти привычки образа жизни также полезны для лечения диабета 1 типа, но они не изменяют диагноз.
Кроме того, вы можете помочь контролировать уровень сахара в крови:
- прием пищи в обычное время
- ограничение количества выпитого алкоголя
- попытка бросить курить (если применимо)
- контроль уровня холестерина
- прием лекарств в соответствии с предписаниями
- поддержание уровня сахара в крови в соответствии с предписаниями
Если вы страдаете диабетом (типа 2 или типа 1), прием инсулина может помочь поддерживать уровень глюкозы в крови в рекомендуемом диапазоне.