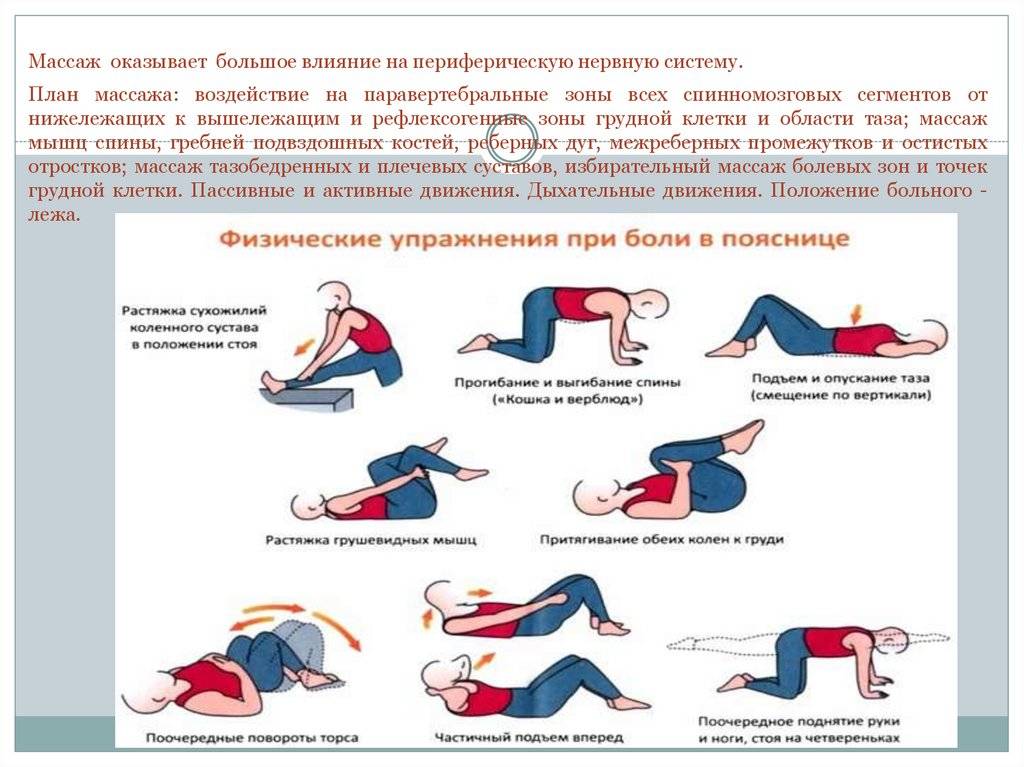
Управление болью – виды, причины, методы лечения
Боль – один из самых распространенных симптомов во всех сферах медицины. Она может причинять пациенту сильные мучения, нарушает сон, не дает заниматься работой и повседневными делами, полноценно общаться с близкими людьми, снижает качество жизни и эффективность лечения основного заболевания.
В настоящее время в мировом здравоохранении существует особое направление – медицина боли. Оно изучает причины и механизмы возникновения болевых ощущений, методы эффективной борьбы с ними. Это очень активно развивающаяся сфера медицины. На Западе в лексикон врачей всех специальностей уже давно плотно вошел термин pain manadgement – «управление болью».
В современной медицине принята концепция, которую можно коротко охарактеризовать словосочетанием «без боли». Пациент не должен терпеть боль. Ее нужно устранять, и для этого у современных врачей есть много возможностей, начиная широким спектром медикаментозных препаратов и заканчивая специальными хирургическими вмешательствами. |
Почему возникает боль?
Боль – это универсальный ответ организма человека и животных на повреждение тела, неприятные ощущения на физическом и эмоциональном уровнях. Все причины боли можно разделить на три большие группы:
- Травмы: раны, переломы, вывихи, ожоги, ушибы и пр.
- Различные заболевания. Чаще всего пациенты обращаются к врачам с жалобами на головные боли, боли в шее, спине и пояснице, суставах. Болевым синдромом сопровождаются хронические заболевания внутренних органов и нервной системы, инфекции, злокачественные опухоли. Практически каждый взрослый человек хотя бы раз в жизни испытывал зубную боль.
- Хирургические вмешательства. Любой хирург может рассказать, насколько важно качественное обезболивание пациентов в послеоперационном периоде.
В некоторых сферах медицины управление болью – особенно актуальная проблема. Например, в онкологии, где многие пациенты со злокачественными опухолями на поздних стадиях испытывают хронические мучительные боли.
Какие бывают виды боли?
В первую очередь боль делят на острую и хроническую. Острая боль возникает в ответ на одномоментное повреждение тканей, обычно продолжается недолго и хорошо поддается лечению. Обычно причина острой боли очевидна. Характерные примеры: перелом кости, порез пальца.
Хронической называют боль, которая беспокоит дольше трех месяцев. В ее причинах не всегда удается сразу разобраться, и справиться с ней зачастую бывает непросто.
Если боль вызвана раздражением нервных окончаний во внутренних органах, костях, мышцах – её называют ноцицептивной (от слова «ноцицептор» – так называют болевые рецепторы). При поражении нервной системы возникают нейропатические боли
Выделяют такие распространенные виды болей, как:
- Головные боли: мигренозные, сосудистые, кластерные, головные боли напряжения.

- Радикулярные – в результате раздражения нервных корешков.
- Ишиас – при поражении седалищного нерва.
- Фантомные боли возникают в ампутированных конечностях.
- Боли при злокачественных опухолях – возникают в результате разных причин.
- Психогенные боли диагностируют, когда во время обследования у пациента не находят заболевания, которое могло бы стать причиной болевых ощущений.
По характеру боли бывают самыми разными: ноющими, давящими, колющими, стреляющими (иногда пациент описывает свои ощущения как «удар током»), жгучими, «кинжальными».
По статистике женщины обращаются к врачам с жалобами на боли чаще, чем мужчины
Современные методы управления болью
Для того чтобы назначить эффективное обезболивание, врач должен разобраться в причинах боли, правильно оценить ее интенсивность, механизмы возникновения, психоэмоциональное состояние пациента. Существует много разных методов управления болью, параллельно всегда нужно проводить лечение основного заболевания.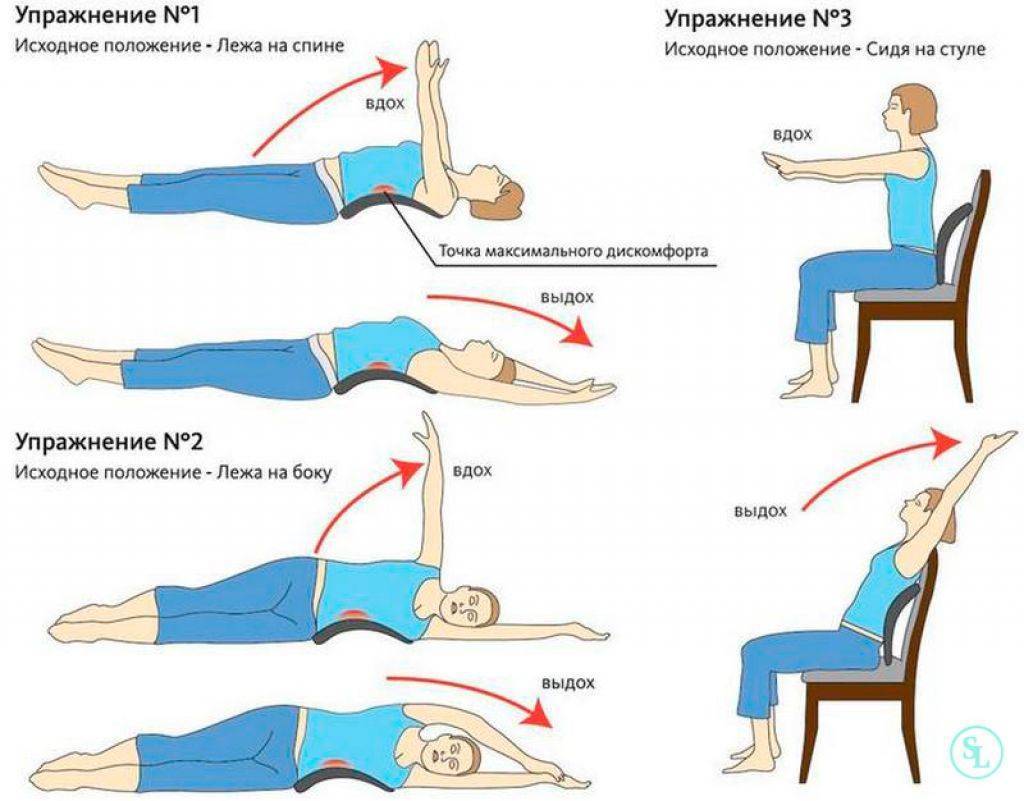 Обычно обезболивание назначает лечащий врач: невролог, хирург, травматолог и др.
Обычно обезболивание назначает лечащий врач: невролог, хирург, травматолог и др.
В клинике «Сова» работают опытные врачи-специалисты, которые знают, как быстро и эффективно бороться с разными видами болевых синдромов. Запишитесь на прием к нашему доктору.
Для пациента важно понимать цели лечения. Зачастую устранить хроническую боль полностью невозможно, и тогда врач попытается максимально ее уменьшить.
Медикаментозные препараты
Чаще всего для управления болью используют препараты из группы НПВС (нестероидные противовоспалительные средства): ибупрофен, анальгин, напроксен, диклофенак, аспирин, кеторол, а также парацетамол. По показаниям в схему лечения могут быть включены глюкокортикоиды (препараты гормонов коры надпочечников), антидепрессанты, транквилизаторы, снотворные и другие препараты.
Сильные боли, с которыми не удается справиться с помощью НПВС, купируют наркотическими анальгетиками.
Например, эксперты из Всемирной Организации Здравоохранения (ВОЗ) разработали специальную «лестницу обезболивания» для онкологических больных:
- Слабые боли купируют с помощью НПВС.

- Умеренные боли – слабыми наркотическими анальгетиками в сочетании с НПВС.
- Сильные боли – мощными наркотическими анальгетиками.
Если лечение на предыдущей ступени перестает помогать, переходят на следующую.
ВАЖНО! Любые обезболивающие препараты, даже безрецептурные из «домашней аптечки», могут вызывать побочные эффекты. Чем чаще и чем в больших дозах вы принимаете лекарство, тем выше риск того, что возникнут негативные последствия. Если боль беспокоит долго, не стоит заниматься самолечением. Обратитесь к врачу.
Блокады
В некоторых случаях, когда не помогают препараты из группы НПВС, боль можно купировать с помощью блокад. Во время этой процедуры врач «обкалывает» место, которое является источником боли, раствором анестетика и/или глюкокортикоида. Обычно после этого боль быстро проходит, эффект может сохраняться до нескольких месяцев. Чаще всего блокады применяют при патологиях позвоночника, поражениях нервных корешков.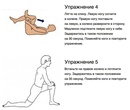
Немедикаментозные методы
Многие немедикаментозные методики помогают уменьшить болевые ощущения, благодаря им можно улучшить состояние больного и снизить дозу лекарств:
- Воздействие высокой температурой или холодом. Распространенный пример – пакет со льдом, который прикладывают к месту ушиба.
- С болями, вызванными некоторыми причинами, помогает справиться лечебная гимнастика, ходьба, упражнения на растяжку, йога.
- При заболеваниях опорно-двигательной системы эффективны: массаж, остеопатия, мануальная терапия.
- Иглоукалывание (акупунктура) – метод альтернативной медицины, но некоторые исследования показали, что оно обладает обезболивающим эффектом.
- Физиопроцедуры – например, электрофорез с лекарственными препаратами, магнитотерапия.
- Чрескожная электрическая нервная стимуляция (TENS) – процедура, во время которой на кожу накладывают специальные электроды и воздействуют слабым током.
Хирургические методы
В случаях, когда не помогают вышеперечисленные методы лечения, врачи могут предложить некоторые хирургические вмешательства:
- Невролиз – устранение рубца и других патологических образований, которые нарушают функцию нерва.

- Нерв можно разрушить с помощью электрокоагуляции или химических веществ, в результате чего он больше не может проводить болевые импульсы.
- Стереотаксическая хирургия – процедура, во время которой на проблемное место воздействуют точно сфокусированным излучением.
- Специальные методы стимуляции головного и спинного мозга с помощью электродов.
Психотерапия
Боль можно уменьшить, работая с психоэмоциональным состоянием пациента. В этом помогают психотерапевты. Доказано, что в ряде случаев эффективна когнитивно-поведенческая терапия. Во время сеансов специалист помогает пациенту избавиться от негативных установок мышления, изменить восприятие и отношение к боли.
Как видите, врачи располагают большим арсеналом средств, которые помогают держать боль под контролем. Многие из методик, описанных в этой статье, доступны в клинике «Сова». Не терпите, обратитесь к нашим опытным врачам, они знают, как помочь.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ.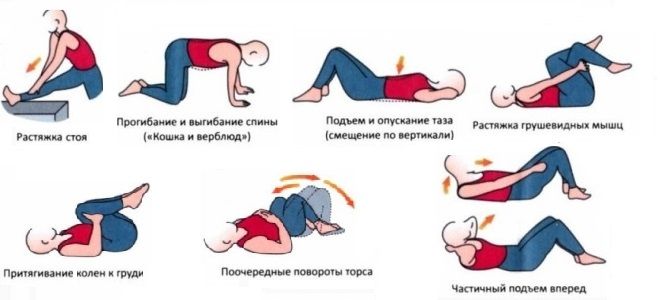 НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача!
Боль в почках — причины, симптомы, признаки, лечение, что принимать, чем снять
Причины
Симптомы
Диагностика
Лечение
Боль в почках – это не отдельное заболевание, а симптом, который может появиться при самых разных заболеваниях. Основными причинами этой жалобы со стороны пациента становятся пиелонефрит или гломерулонефрит. Однако болевой синдром может развиться на фоне мочекаменной болезни, тромбоза вен или почечных артерий, а также при инфаркте.Боль в области почек требует немедленного обращения к врачу. Занимаются этой проблемой терапевты, нефрологи или урологи. Важно выяснить причину, которая привела к развитию этого симптома, и устранить ее. Лечение только боли, например, с помощью обезболивающих препаратов не даст желаемого результата, и в скором времени симптом вернется снова.
Лечение только боли, например, с помощью обезболивающих препаратов не даст желаемого результата, и в скором времени симптом вернется снова.
Причины и провоцирующие факторы
Самостоятельно понять, почему появилась боль в почках, сложно – у этого симптома немало причин и провоцирующих факторов. Чаще всего такая жалоба бывает у пациентов, страдающих следующими болезнями:
- пиелонефритом – это гнойное инфекционное воспалительное заболевание, которое проявляется плохим анализом мочи, повышенной температурой, болью в пояснице;
- мочекаменной болезнью;
- радикулитом с обострениями в поясничной области;
- спондилоартрозом, когда в позвоночнике начинают происходить дистрофические, не поддающиеся лечению изменения;
- онкологическими новообразованиями;
- доброкачественными опухолями в этой области;
- почечной кистой, что может вызвать появление крови в моче, сильную боль в пояснице, а размеры органа значительно увеличиваются;
- тромбозом почечной артерии – это состояние встречается тогда, когда главный сосуд, питающий почки, перекрывается тромбом, что вызывает сильную боль, запор, тошноту и другие симптомы;
- атеросклерозом крупных почечных сосудов;
-
защемлением нерва при остеохондрозе.

Боль в почках у женщин может появиться на фоне беременности. Часто такое состояние сопровождается появлением белка в моче, что является первым признаком того, что эти парные органы не справляются со своей задачей, и женщине срочно нужна консультация гинеколога.
Боль в почках у мужчин может появиться в результате травмы, при заболеваниях желудочно-кишечного тракта или инсульте. Важно помнить, что этот симптом не всегда говорит о том, что поражены именно описываемые парные органы. Иногда он появляется из-за заболеваний других органов, и тогда требуется обязательная консультация невропатолога, флеболога или других специалистов.
К редко встречающимся провоцирующим факторам можно отнести как острую, так и хроническую почечную недостаточность, нефрит, пионефроз и карбункул почки, генетические аномалии, нефропатию, гепаторенальный синдром.
Симптомы
Боль в почках редко бывает самостоятельным симптомом.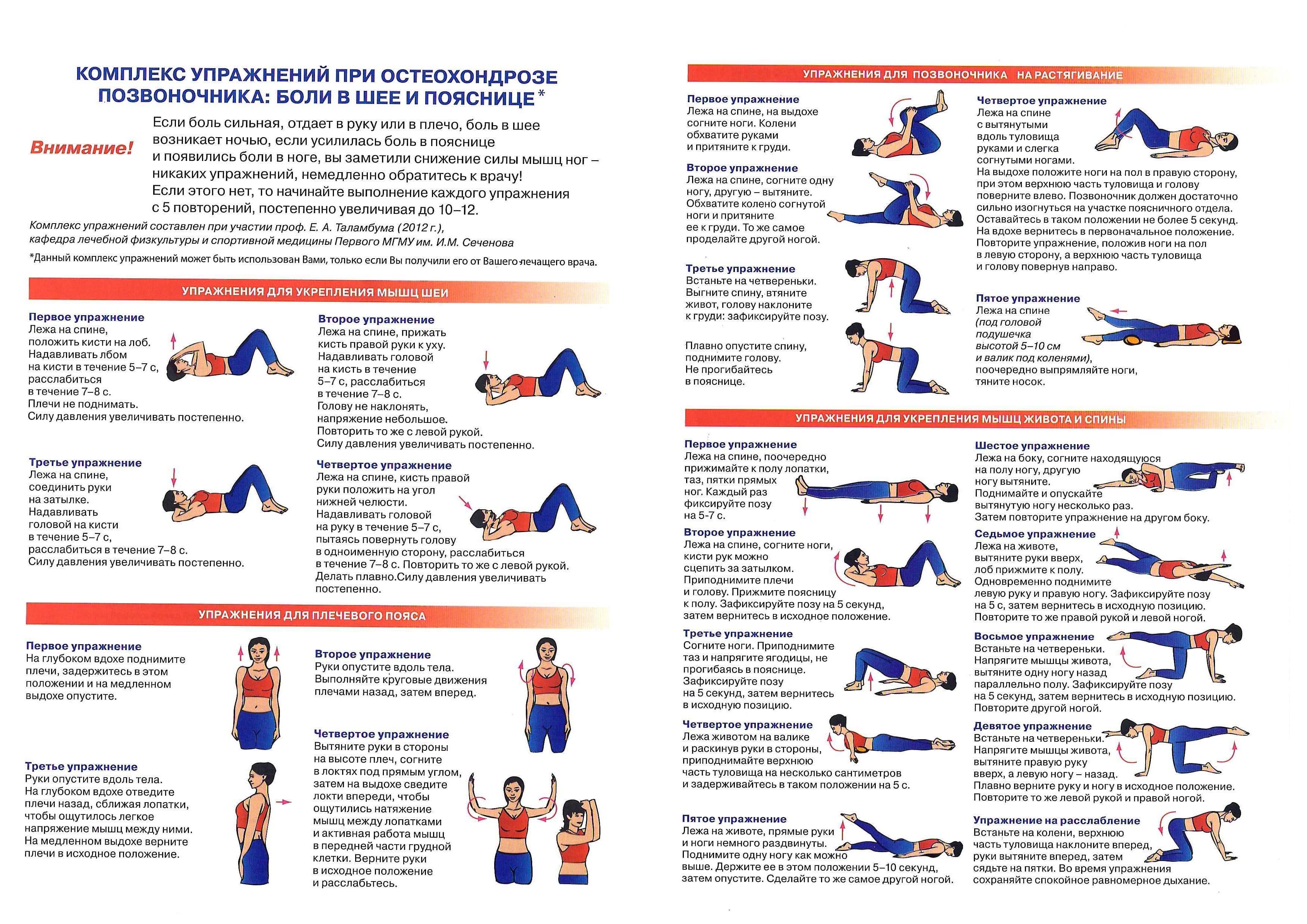 Чаще всего у пациента при диагностике выявляются повышенная температура, озноб, тошнота или рвота, частое мочеиспускание, кожный зуд, повышенное артериальное давление, отечность лица или ног, плохое общее самочувствие.
Чаще всего у пациента при диагностике выявляются повышенная температура, озноб, тошнота или рвота, частое мочеиспускание, кожный зуд, повышенное артериальное давление, отечность лица или ног, плохое общее самочувствие.
При мочеиспускании моча может стать мутной или иметь явные признаки наличия крови. Точно сказать, какие именно признаки при болях в почках будут беспокоить человека, невозможно. Здесь все зависит от того, каким заболеванием был спровоцирован этот симптом. Поэтому следует как можно быстрее отправиться к врачу для выяснения причин развития неприятных ощущений в пояснице.
Какие боли при почках возникают по характеру, также зависит от основного заболевания. Ощущения могут беспокоить постоянно или появляться только время от времени, иметь тупой или острый характер, возникать с одной стороны или с обеих. Ноющая и длительно текущая боль бывает при хронических процессах, а на усиление неприятных ощущений могут влиять смена положения тела, нахождение в горизонтальном или в вертикальном положении.
Тянущие боли обычно возникают при травмах или повреждениях мышц. Тупая боль говорит о патологиях в органах малого таза. При опущении почек дискомфорт возникает при любом физическом усилии. Пульсирующие болевые ощущения появляются при остром воспалительном процессе.
Боль в почках зачастую отдает в другие отделы: поясницу, ногу, паховую область, низ живота. Также пациент отмечает нарушение мочеиспускания, по ночам ходить в туалет приходится особенно часто, а во время мочеиспускания отмечаются неприятные ощущения.
Диагностика
Как отличить боль в почках от поражения других органов? Обычно сделать это может только врач при осмотре и после опроса пациента. Самостоятельно определить причину появления этих неприятных ощущений невозможно.
Огромное значение для диагностики играют анализы. Их необходимо делать в первую очередь и тянуть с их сдачей не стоит. Главное – это анализ мочи. Он покажет наличие специфических изменений, которые происходят в этой жидкости только при заболевании почек.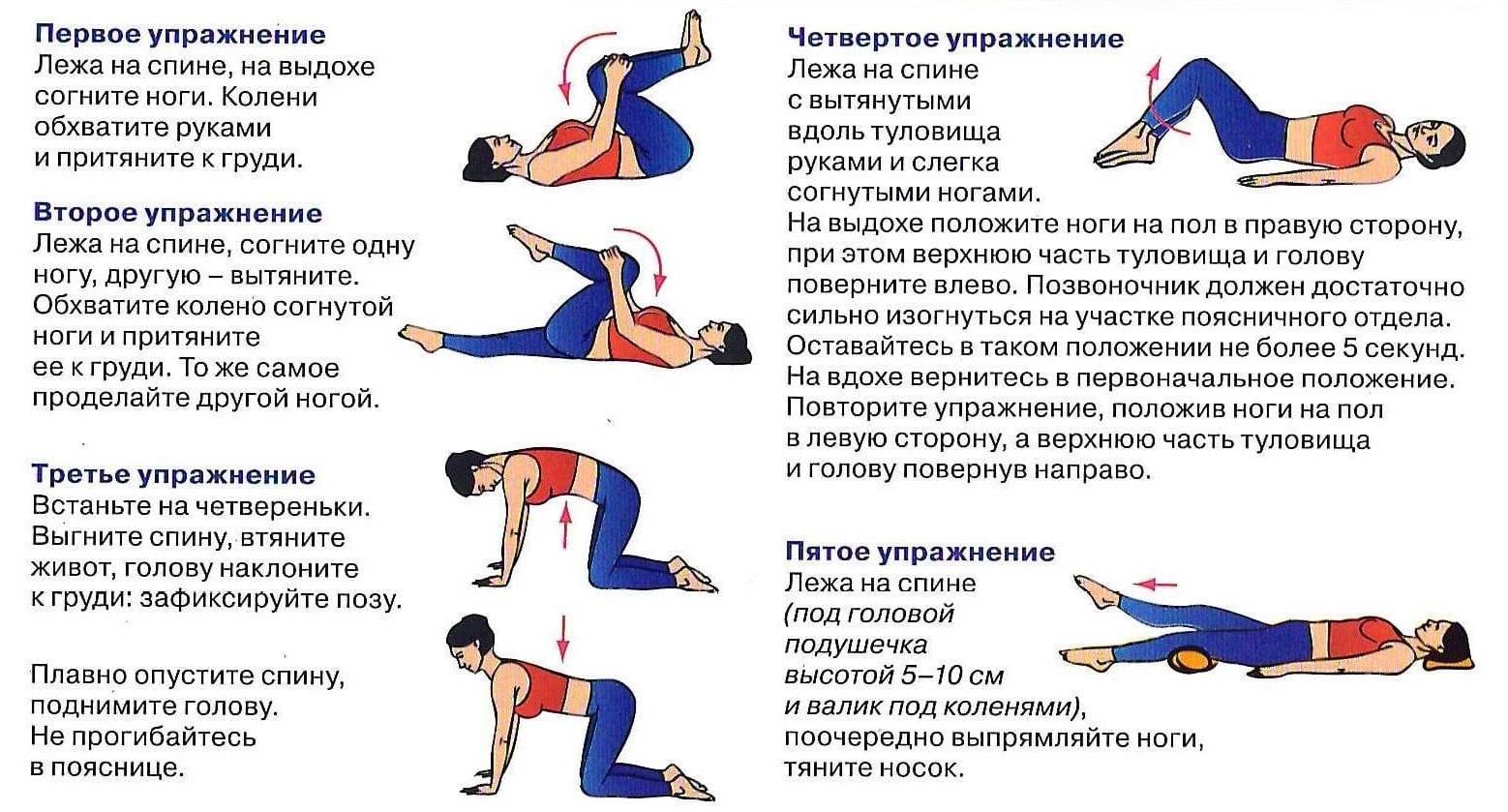 Это может быть наличие большого количества белка, эритроцитов, лейкоцитов, бактерий. Анализ мочи может делаться обычным методом с исследованием осадка, а может проводиться по Зимницкому или по Нечипоренко.
Это может быть наличие большого количества белка, эритроцитов, лейкоцитов, бактерий. Анализ мочи может делаться обычным методом с исследованием осадка, а может проводиться по Зимницкому или по Нечипоренко.
Анализ крови часто показывает повышенную СОЭ, а также высокое количество лейкоцитов. Это говорит о развитии воспалительного процесса. В биохимическом исследовании акцент делается на уровень белка и альбуминов, а также креатинин и мочевину.
Чтобы определить, как работают почки, проводится УЗИ. Оно помогает определить наличие опухолей, кист, а также размеры почек, найти очаги воспаления и точно понять, где именно протекает патологический процесс. Кровоток в парных органах определяется с помощью допплерографии.
К дополнительным методам можно отнести рентгенографию с контрастом, КТ или МРТ, а также урографию и биопсию.
Лечение
Лечение болей в почках часто проводится в стационаре. Пациенту назначается специальная диета с минимальным содержанием соли и белка. Также при остром воспалении рекомендуются постельный режим и ограничение физической нагрузки.
Также при остром воспалении рекомендуются постельный режим и ограничение физической нагрузки.
Что принимать, если есть боль в почках, способен сказать только врач. Диуретики рекомендуются для снятия отеков и нормализации диуреза. Кортикостероиды эффективно устраняют воспалительный процесс, который часто бывает причиной заболевания. Гормональные препараты обычно применяются при гломерулонефритах или же обычных нефритах.
Что делать, если боль в почках вызвана инфекционным заболеванием? В этом случае рекомендуется принимать антибиотики, но определиться с их назначением можно только после определения чувствительности к антимикробным препаратам. Самостоятельное назначение этих препаратов может грозить многочисленными осложнениями. Гипотензивные препараты используются при хронической почечной недостаточности, а также при повышенном давлении.
Чем снять боль в почках, если сделать это необходимо экстренно? Лучшим решением станут препараты группы спазмолитиков. Обезболивающие при болях в почках лучше выбирать из группы НПВС. Но принимать их можно только после еды, к тому же у них немалое количество противопоказаний и необходимо внимательно читать инструкцию.
Но принимать их можно только после еды, к тому же у них немалое количество противопоказаний и необходимо внимательно читать инструкцию.
Таблетки от боли в почках не рекомендуется принимать слишком долго – если неприятные ощущения не прекратились на протяжении 1-2 дней, необходимо немедленно обратиться к врачу.
Операции в нефрологии обычно проводятся по поводу наличия камней, если они не могут выйти самостоятельно. В случаях тяжелых аномалий развития этого парного органа или тотальном поражении всей почки выполняется ее удаление с дальнейшей пересадкой.
В качестве профилактических мер рекомендуется своевременно лечить все заболевания, не пренебрегать ежегодными медицинскими осмотрами, обязательно уделять внимание занятиям физкультурой, избегать переохлаждений и снизить количество потребляемой соли до минимума. Необходимо прекратить курить и злоупотреблять алкогольными напитками, всегда следить за давлением и сахаром в крови, раз в год сдавать мочу на анализ и курсами принимать витаминно-минеральные комплексы в соответствии с возрастом.
Автор статьи:
Павлова Ольга Григорьевна
врач-терапевт, нефролог
опыт работы 30 лет
отзывы оставить отзыв
Клиника
м. Красные Ворота
Отзывы
Услуги
- Название
- Прием (осмотр, консультация) врача-нефролога первичный2300
- Прием (осмотр, консультация) врача-нефролога повторный1900
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологКосметологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматолог-ортопедТрихологУрологФлебологХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домВызов педиатра на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНейрохирургНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматолог-ортопедТрихологУЗИ (ультразвуковое исследование)УрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
Червоный Владислав Викторович
уролог
отзывы Записаться на прием
Клиника
м. Улица 1905 года
Серова Галина Анатольевна
педиатр, детский нефролог, кмн
отзывы Записаться на прием
Клиника
м.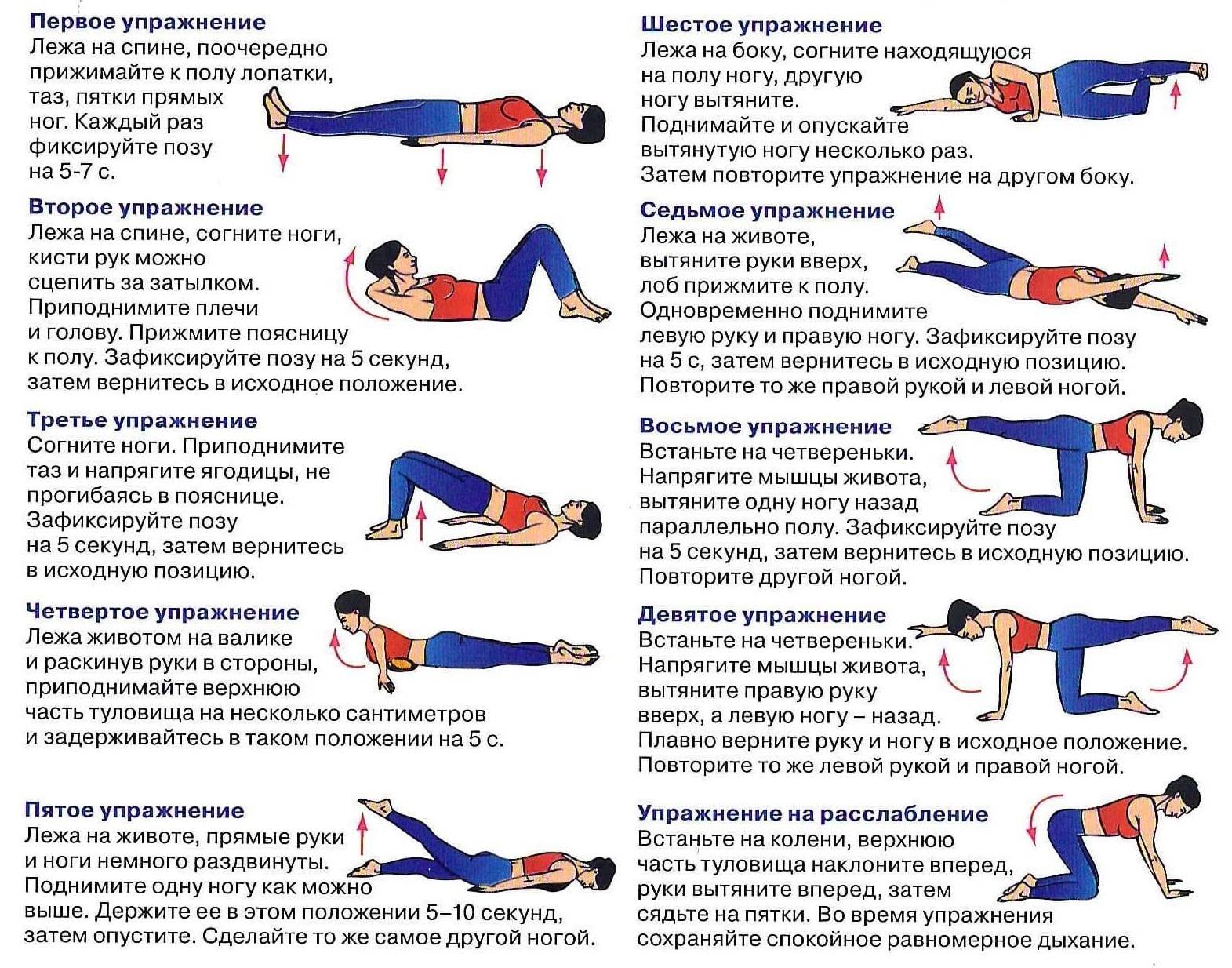 Полянка
Полянка
Боль в пояснице: причины, симптомы и лечение
Хотя в большинстве случаев боль в пояснице (часто называемая болью в пояснице) проходит сама по себе, важно знать, как облегчить боль и когда обратиться к специалисту.
записаться на прием 206.520.5000
Хотя в большинстве случаев боль в пояснице (часто называемая болью в пояснице) проходит сама по себе, важно знать, как облегчить боль и когда обратиться к специалисту.
записаться на прием 206.520.5000
Основные сведения о боли в пояснице (часто называемой болью в пояснице)
- Общие методы лечения включают лекарства, отпускаемые без рецепта, физиотерапию, физические упражнения и изменение образа жизни.
- Программы реабилитации спины являются ключевой частью лечения болей в спине.
- Хирургия используется только в отдельных случаях.
- Трудно предотвратить все проявления болей в спине, но последствия боли в спине можно свести к минимуму, используя правильные стратегии.
Что такое боль в пояснице?
Боль в пояснице — это распространенное заболевание, поражающее область выше ягодиц и ниже ребер. Некоторая боль в пояснице возникает при радикулопатии (нервная боль, которая иррадиирует в область бедра или ноги). Иногда эта иррадиирующая нервная боль может быть единственным симптомом проблем с поясницей.
Каковы симптомы боли в пояснице?
Наиболее распространенным симптомом болей в пояснице является дискомфорт в нижней части спины. Многие люди испытывают боль, которая:
- Болит
- Сжигание
- Тусклый
- Острый
- Нанесение ножевых ранений
Боль в пояснице варьируется от легкой до сильной, и вы можете ощущать ее в нижней части спины, ягодицах, бедре или ноге. В зависимости от степени тяжести боль в нижней части спины может повлиять на вашу способность передвигаться и нормально функционировать. Не все симптомы вызваны конкретным событием или травмой, но могут быть результатом повторяющихся или неуклюжих движений, действий или плохой осанки.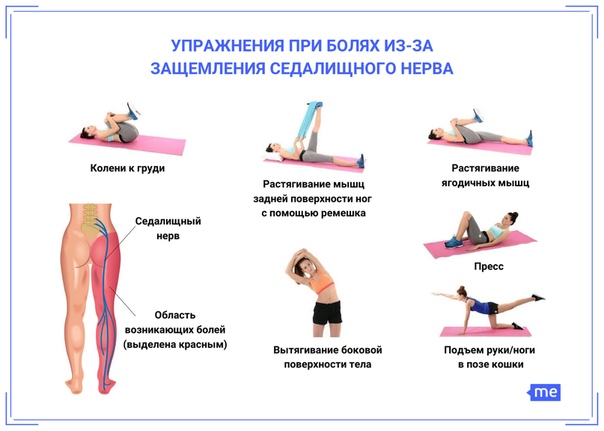
Когда мне следует обратиться к врачу?
Немедленно обратитесь за медицинской помощью, если вместе с болью в спине вы заметите следующее:
- Недержание мочи (подтекание) кишечника или мочевого пузыря
- Признаки инфекции, такие как лихорадка
- Слабость или внезапная потеря подвижности или функции ног
Позвоните своему врачу, если ваша боль:
- Усиливается или распространяется на ноги
- Вызывает онемение или покалывание в одной или обеих ногах
- Не улучшается после отдыха, приема лекарств и растяжки
- Мешает вашей повседневной деятельности или мешает больше, чем обычно
Чтобы записаться на прием, обратитесь к своему лечащему врачу или физиотерапевту. Физиатры (также известные как врачи физиотерапии и реабилитации) прошли углубленную подготовку по уходу за позвоночником. Ваш врач оценит ваши симптомы, поможет определить потенциальные причины вашей боли и составит план лечения.
Найдите лечащего врача
Найти физиотерапевта
Лечение болей в пояснице в UW Medicine
Выбор UW Medicine означает доступ к целому ряду экспертов, которые помогут вам справиться с болью в спине, в том числе:
- Врачи первичной медико-санитарной помощи
- Физиатры (также известные как врачи физической медицины и реабилитации)
- Физиотерапевты
- Спинальные хирурги
Вместе мы работаем, чтобы понять причину вашей боли и разработать индивидуальное лечение. Варианты лечения как острой, так и постоянной боли часто включают:
- Программы реабилитации спины, включающие упражнения и обучение движениям
- Изменения образа жизни, такие как улучшение осанки, управление стрессом, оптимизация веса и соответствующая физическая активность
Если эти методы лечения не помогают в вашем состоянии, ваша команда может оценить вас на предмет дополнительных методов лечения, таких как инъекции или хирургическое вмешательство.
Специалисты по позвоночнику, которые восстанавливают спину
Ознакомьтесь с нашими услугами
Избранные врачи, специализирующиеся на лечении болей в пояснице
Прием новых и возвращающихся пациентов
Медицинские специальности
Физическая медицина и реабилитация | Спортивная медицина | Уход за позвоночником
Приемы
206.520.5000См. полную биографию
Прием новых и возвращающихся пациентов
Медицинские специальности
Спортивная медицина | Физическая медицина и реабилитация | Уход за позвоночником…
Посмотреть все медицинские специальности
Приемы
Посмотреть контактную информацию Повторные пациенты с MyChart: Войдите в систему, чтобы забронировать онлайн.
См. полную биографию
Посещали ли вы этого провайдера за последние три года?
Нет Да Да
Назад
Вместо этого позвоните, чтобы записаться на прием.
Приносим извинения, но только пациенты, которые обращались к этому поставщику в течение последних трех лет и имеют учетную запись MyChart (пациента), могут бронировать онлайн.
У вас нет учетной записи пациента? Зарегистрируйтесь на MyChart.
Назад
Вместо этого позвоните, чтобы записаться на прием.
Приносим извинения, но только пациенты, которые обращались к этому поставщику в течение последних трех лет и имеют учетную запись MyChart (пациента), могут бронировать онлайн.
У вас нет учетной записи пациента?
Зарегистрируйтесь на MyChart.
Назад
У вас есть учетная запись MyChart (пациента), которую вы хотели бы использовать для планирования?
Примечание: В MyChart вы можете бронировать услуги у поставщика услуг, которого вы посещали за последние три года. Если у вас есть учетная запись MyChart, но вы раньше не видели этого провайдера, бронируйте как гость.
Нет — Забронировать как гость Да — Забронировать в MyChart
Назад
Выберите тип встречи
[Имя] [Описание]
Не видите то, что ищете? Звоните 206.520.5000.
Назад
Увеличительное стекло_1Посмотреть всех врачей-вертебрологов
Физиотерапевты Хирурги позвоночника
Медицинские учреждения UW, специализирующиеся на лечении болей в пояснице
Specialty Care Meridian Pavilion, 11011 Meridian Ave N. , 2nd Floor, Suite 201, Seattle, WA 98133
, 2nd Floor, Suite 201, Seattle, WA 98133
206.668.1701
См. информацию о местоположении
У вас есть учетная запись MyChart (пациента), которую вы хотели бы использовать для планирования?
Примечание: В MyChart вы можете бронировать услуги у поставщика услуг, которого вы посещали за последние три года. Чтобы записаться к провайдеру в этой клинике, которого вы раньше не видели, забронируйте как гость.
Примечание: В MyChart вы можете бронировать услуги у поставщика услуг, которого вы посещали за последние три года.
Нет — Забронировать как гость Нет Да — Забронировать в MyChart Да
Назад
Вместо этого позвоните по телефону [clinic_phone_display], чтобы записаться на прием.
К сожалению, только пациенты, посещавшие поставщика в этой клинике за последние три года и имеющие учетную запись MyChart, могут бронировать онлайн.
У вас нет учетной записи пациента? Зарегистрируйтесь на MyChart.
Назад
Выбрать медицинскую специальность
[Название специальности] [Описание специальности]
Не видите то, что ищете? Позвоните в клинику по телефону [clinic_phone_display].
Назад
Выберите тип встречи
[Название типа посещения] [Описание типа посещения]
Не видите то, что ищете? Позвоните в клинику по телефону [clinic_phone_display].
Назад
Что вызывает боль в пояснице?
Не все симптомы вызваны конкретным событием или травмой, а могут быть результатом повторяющихся или неуклюжих движений, действий или плохой осанки. Большинство причин можно отнести к:
Большинство причин можно отнести к:
- Состояния, поражающие мышцы, суставы, кости, диски и нервы
- Травмы, связанные с чрезмерной нагрузкой, перенапряжением, падениями и другими несчастными случаями
- Заболевания, такие как камни в почках, опоясывающий лишай или инфекция
- Привычки образа жизни, такие как курение, избыточный вес и малоподвижный образ жизни
Как диагностируется боль в пояснице?
Диагностика боли в пояснице включает следующее:
- Обращение к врачу. Они обсудят ваши симптомы и проведут медицинский осмотр. Это один из самых эффективных способов начать понимать причину своей боли.
- Первичное лечение болей в спине. Если у вас нет симптомов, указывающих на другие серьезные заболевания, врач может назначить лечение, включая физиотерапию или домашние упражнения. Как правило, в течение первых нескольких недель после травмы вам не потребуется томографическое сканирование.
- Если ваша боль не уменьшится в течение первых нескольких недель , ваш врач может порекомендовать обратиться к специалисту по спине для проведения визуализирующих исследований, обычно начиная с рентгена. Вам также могут потребоваться более сложные методы визуализации, такие как МРТ, КТ или сканирование костей, в зависимости от вашей конкретной ситуации. На ваших изображениях часто видны дегенеративные изменения (эти общие признаки износа начинают проявляться в возрасте 20 лет). Важно, чтобы специалист сказал вам, связаны ли они с вашим конкретным заболеванием.
Как лечить боль в пояснице?
Во многих случаях боли в пояснице проходят сами по себе или при правильном лечении. Стратегии, которые может порекомендовать ваш врач, включают:
- Короткий период отдыха, но избегание длительного постельного режима более двух-трех дней
- Прием противовоспалительных препаратов
- Участие в упражнениях для улучшения осанки и силы (может быть частью физиотерапевтического рецепта)
- Использование вспомогательных устройств (таких как пояснично-крестцовый корсет) в течение короткого времени, чтобы вы могли оставаться активными
- Оптимизация управления весом
- Отказ от курения и других табачных изделий
- Разработка долгосрочной профилактической программы (в соответствии с указаниями вашей медицинской бригады, включающей специальные упражнения для спины и аэробную активность
Что я могу сделать, чтобы предотвратить боль в пояснице?
Лучший способ предотвратить боль в пояснице — подумать о том, как вы двигаетесь, и сосредоточиться на улучшении общего физического состояния. Шаги, которые вы можете предпринять, включают:
Шаги, которые вы можете предпринять, включают:
- Когда это возможно, подумайте, прежде чем поднимать или тянуть, чтобы убедиться, что вы используете правильную механику и технику тела.
- Сохраняйте правильную осанку, когда сидите, стоите и спите.
- Регулярно делайте физические упражнения (с предварительной растяжкой).
- Избегайте курения.
- Поддерживайте здоровый вес.
- Уменьшите стресс, так как он может вызвать мышечное напряжение.
Жизнь с болью в пояснице
Хотя жизнь с болью в пояснице может быть неприятным опытом, важно помнить, что в большинстве случаев боль в пояснице проходит со временем. Во время выздоровления ежедневная постановка целей и постепенное увеличение активности помогут улучшить качество вашей жизни. Аэробная активность и поиск стратегий управления стрессом полезны для общего состояния здоровья и благополучия.
7 простых способов уменьшить боль в спине
Болит поясница? Ты не один.
Боль в пояснице является мучительной проблемой для многих людей. По данным Института политики здравоохранения Джорджтаунского университета, почти 65 миллионов американцев сообщают о недавнем приступе болей в спине. Одно исследование, процитированное CDC, показало, что «это был наиболее распространенный тип боли, о котором сообщали пациенты: 25% взрослых в США сообщали о боли в пояснице в предыдущие 3 месяца».
Некоторые более серьезные проблемы, которые могут вызвать боль в спине, такие как повреждение межпозвонкового диска или структурные проблемы, требуют обращения к врачу или мануальному терапевту. Поэтому всегда консультируйтесь со своим врачом о любой боли, которую вы чувствуете. Но часто боль в пояснице вызвана напряжением мышц или сухожилий, слабостью мышц живота и плохой осанкой. Хорошие новости? Все это находится под нашим контролем.
Есть несколько повседневных приемов, которые помогут избежать или уменьшить боли в пояснице. Для многих из нас застревание за столом (и в машине, и на диване) в течение всего дня без движения вызывает неприятное напряжение в подколенных сухожилиях, мышцах, выпрямляющих позвоночник, и сгибателях бедра. Укрепление кора, расслабление напряженных мышц и тренировка тела, чтобы держать себя в лучшей осанке, могут помочь.
Укрепление кора, расслабление напряженных мышц и тренировка тела, чтобы держать себя в лучшей осанке, могут помочь.
Многие люди с болями в спине избегают упражнений, опасаясь ухудшения состояния. Хотя это правда, что движения с высокой ударной нагрузкой могут быть тяжелыми для суставов и усиливать боль, упражнения укрепляют ваш кор и помогают сбросить лишний вес — две вещи, которые жизненно важны для уменьшения боли в спине. Вы можете изменить почти любое упражнение, чтобы получить такую же хорошую тренировку, но без воздействия! Даже традиционные движения с высокой ударной нагрузкой, такие как прыжки с места и бёрпи, имеют модификации с низкой ударной нагрузкой. Для модифицированного прыжка в прыжке встаньте прямо, руки по бокам. Отведите правую ногу в сторону от тела, одновременно поднимая руки над головой. Верните правую ногу назад, чтобы начать, и сразу же отведите левую ногу в сторону от тела. Чередуйте вперед и назад, без пауз между ними. Вот еще несколько упражнений с низким уровнем воздействия, которые можно добавить в свой распорядок дня.
Чередуйте вперед и назад, без пауз между ними. Вот еще несколько упражнений с низким уровнем воздействия, которые можно добавить в свой распорядок дня.
Работа за столом может быть вне вашего контроля, но это не означает, что вы должны вести сидячий образ жизни. Есть даже упражнения, которые вы можете делать, чтобы укрепить мышцы кора, не вставая со стула, например, сидя в обратном положении. Просто сядьте на край стула, сохраняя вертикальное положение груди и слегка отклоняясь назад. Для устойчивости возьмитесь за края стула, вытянув ноги перед собой и задействовав корпус. Сожмите колени, затем выпрямитесь. Повторить 10 раз.
Растягивайте спину в течение дня Еще один простой способ унять боль — растянуть мышцы задней части тела, которые напрягаются от сидения и выполнения повседневных дел. Поза сидящего ребенка — это еще одно движение, которое легко выполнять за рабочим столом, когда вы слушаете встречу или когда вам нужен минутный перерыв. Сядьте на край стула, убедившись, что верхняя часть бедер поддерживается стулом. Расположите ноги на ширине коленей, а колени — на ширине бедер. Наклонитесь вперед, позволяя туловищу свисать вперед над ногами. Позвольте вашим рукам и кистям естественным образом упасть на землю по обе стороны от ваших ног. Расслабьте голову и шею, чтобы снять напряжение в шее, плечах и спине. Сосредоточьтесь на устойчивом, ровном дыхании, сохраняя округлый позвоночник. Задержитесь на 5 медленных глубоких вдохов.
Сядьте на край стула, убедившись, что верхняя часть бедер поддерживается стулом. Расположите ноги на ширине коленей, а колени — на ширине бедер. Наклонитесь вперед, позволяя туловищу свисать вперед над ногами. Позвольте вашим рукам и кистям естественным образом упасть на землю по обе стороны от ваших ног. Расслабьте голову и шею, чтобы снять напряжение в шее, плечах и спине. Сосредоточьтесь на устойчивом, ровном дыхании, сохраняя округлый позвоночник. Задержитесь на 5 медленных глубоких вдохов.
При ходьбе задействуются такие мышцы, как подколенные сухожилия, сгибатели бедра и выпрямляющие мышцы, расположенные в позвоночнике. Избегайте малоподвижного образа жизни и сидения весь день, вставая и прогуливаясь по дому или офису каждый час. Я также настоятельно рекомендую совершить более длительную 30-минутную прогулку во время обеденного перерыва. Ходьба может значительно уменьшить боль в пояснице, уменьшая возбуждение в суставах от застоя в течение длительного периода времени. Кроме того, это отличный заряд энергии и настроения в течение рабочего дня!
Кроме того, это отличный заряд энергии и настроения в течение рабочего дня!
Держу пари, вы не знали, что во время сна вы также можете повредить спину, не так ли? Это правда. Поза, в которой мы спим, также может напрягать нижнюю часть спины. К счастью, можно взять дополнительную подушку и попробовать эту эффективную позу для сна. Лежа на боку, положите подушку между коленями и икрами в вертикальном положении так, чтобы подушка свисала с ног. Это положение помогает поддерживать правильное положение позвоночника и уменьшает боль в пояснице.
Держите бедра свободными
Малоподвижный образ жизни может привести к напряжению и укорочению сгибателей бедра, что может тянуть поясницу, вызывая боль. Привычка отходить от рабочего стола и растягиваться в течение дня может иметь большое значение в борьбе с болью в тазобедренном суставе и спине. Некоторые упражнения на растяжку бедер, которые стоит попробовать, включают низкие выпады, фигуру четыре и позу моста.