ГБ1 Копейск — Диабет. Вопросы и ответы
Сахарный диабет — это болезнь, вызванная полным или относительным недостатком инсулина (гормона поджелудочной железы), вследствие которого повышается уровень сахара в крови и возникают нарушения энергетического обмена, иногда весьма значительные.
Сахарный диабет это группа болезней, которые проявляются сходным образом, но имеют разные причины. Сахарный диабет 1 типа встречается в детском или молодом возрасте, протекает бурно, характеризуется сильным чувством жажды, несет опасность значительного нарушения энергетического обмена, лечится инсулином. Сахарный диабет 2 типа больше встречается в пожилом возрасте, часто сопровождается ожирением, его симптомы не такие явные, как у диабета 1 типа, лечение можно начать с диеты или приема антидиабетических препаратов — в виде таблеток. Сахарный диабет может быть вызван и другими болезнями (так называемые специфические типы диабета), например, заболеваниями поджелудочной железы, его причиной может быть лечение кортикостероидами.
• Как проявляется сахарный диабет?
Он проявляется утомляемостью, жаждой, выделением большого количества мочи, могут наблюдаться потеря веса, воспаление мочевого пузыря и почек, фурункулез. Если диабет в течение длительного времени не лечить, он может привести к полному нарушению основных функций организма человека, обезвоживанию, потере сознания и даже к смерти. Сахарный диабет 1 типа характеризуется резким проявлением и развитием всех симптомов заболевания. Сахарный диабет 2 типа развивается медленнее, его признаки менее выражены, они вообще могут внешне не проявиться до появления поздних осложнений диабета.
•Может ли сахарный диабет протекать без симптомов?
Сахарный диабет 2 типа в начале заболевания часто вообще не проявляется и может быть обнаружен при профилактическом осмотре по повышению уровня глюкозы крови и появлению сахара в мочи.
• Является ли сахарный диабет наследственным заболеванием?
Да, оба типа сахарного диабета, особенно диабет 2 типа, определенным образом могут передаваться по наследству, точнее передается предрасположенность к этой болезни, а уже от внешних влияний зависит, проявится диабет у конкретного человека или нет.
• Могут ли лекарства или другие болезни вызвать сахарный диабет?
Такой диабет называется вторичным сахарным диабетом (или специфическим типом диабета). Развитие данного диабета могут спровоцировать некоторые лекарства, такие как кортикостероиды, применяемые при лечении ревматических заболеваний, астмы, ряда неспецифических кишечных заболеваний, кожных заболеваний и других аутоиммунных заболеваний. Сахарный диабет может появиться как симптом заболевания поджелудочной железы, при некоторых эндокринных заболеваниях, тяжелых инфекционных заболеваниях. Некоторые заболевания, чаще вирусного характера, длительный стресс могут спровоцировать диабет или ухудшение течения имеющегося диабета.
• Что такое нарушение толерантности к глюкозе?
Раньше это состояние называлось «латентным» (спящим, бессимптомным) сахарным диабетом. Оно обнаруживается только при лабораторном анализе, при так называемом глюкозотолерантном тесте, когда пациент выпивает раствор глюкозы (75 г в 100 мл воды) и по уровню содержания глюкозы в крови через 2 часа выясняется, насколько полно его организм способен эту глюкозу усвоить. Этот тест показывает способность поджелудочной железы вырабатывать необходимое количество инсулина на прием пищи. При нарушении толерантности к глюкозе необходимы врачебный контроль, соблюдение диеты, достаточная физическая нагрузка.
Этот тест показывает способность поджелудочной железы вырабатывать необходимое количество инсулина на прием пищи. При нарушении толерантности к глюкозе необходимы врачебный контроль, соблюдение диеты, достаточная физическая нагрузка.
• Когда ставится диагноз сахарного диабета?
Если у пациента есть симптомы, типичные для сахарного диабета (жажда, сильное мочевыделение, похудание), достаточно исследования крови на сахар. Если его уровень в капиллянной крови натощяк более 6,1ммоль/л (двухкратное определение) — это сахарный диабет. Если же у пациента типичных для диабета симптомов нет, но есть только подозрение на сахарный диабет, производится глюкозотолерантный тест, принцип которого описан выше. По реакции организма на эту нагрузку (уровень гликемии через 2 часа более 11,1 ммоль/л) определяется, действительно ли идет речь о сахарном диабете или только о нарушении толерантности к глюкозе (уровень гликемии через 2 часа более 7,8 ммоль/л).
• Можно ли планировать беременность с диагнозом сахарный диабет?
Да. Однако до беременности (около 1 года) и на протяжении всей беременности необходимо строго контролировать компенсацию заболевания и адекватно лечить диабет. Во время беременности необходимо вводить инсулин, таблетированные препараты не применяются, чтобы не навредить плоду и не поставить под угрозу его жизнь. Для оценки компенсации заболевания необходимо контролировать уровень гликированного гемоглобина 1 раз в 3 месяца.
Однако до беременности (около 1 года) и на протяжении всей беременности необходимо строго контролировать компенсацию заболевания и адекватно лечить диабет. Во время беременности необходимо вводить инсулин, таблетированные препараты не применяются, чтобы не навредить плоду и не поставить под угрозу его жизнь. Для оценки компенсации заболевания необходимо контролировать уровень гликированного гемоглобина 1 раз в 3 месяца.
• Можно ли заниматься спортом, работать при сахарном диабете?
При сахарном диабете можно заниматься спортом, выполнять физическую работу. Обычно занятия физкультурой и повышенная физическая активность желательны. Это повышает чувствительность тканей к инсулину и помогает поддерживать оптимальный вес. При больших нагрузках необходимо консультироваться с врачом, назначить диету и дозы инсулина или сахароснижающих препаратов с учетом нагрузки с тем, чтобы не вызвать гипогликемию (сильного снижения уровня сахара). Что касается работы, то пациенту следует выбирать род деятельности с возможностью поддерживать правильный режим питания, с равномерной физической активностью в течение недели. Для пациентов с диабетом и опасностью гипогликемии непригодны профессии, где пациент мог бы причинить вред себе или другим — работа на высоте, связанная с током высокого напряжения, управление автомобилем, строительными машинами и т. п.
Для пациентов с диабетом и опасностью гипогликемии непригодны профессии, где пациент мог бы причинить вред себе или другим — работа на высоте, связанная с током высокого напряжения, управление автомобилем, строительными машинами и т. п.
• Как лечить диабет?
Основная задача лечение — достижение нормального уровня сахара крови и удержание этого уровня на протяжении всей жизни. Это необходимо для предотвращения осложнений сахарного диабета. В основе лечения лежит изменение оптимальная физическая нагрузка и диета. Необходимо добиться снижение веса при его избытке. Если физических нагрузок и диеты недостаточно для достижения нормального уровня сахара, необходимо подключение антидиабетических средств (таблеток или инсулина). При диабете 1 типа необходимо лечение инсулином с начала установления диагноза, так как это связано с первичным повреждением клеток поджелудочной железы.
• Какой должна быть диета при сахарном диабете?
Диета при диабете заключается не только в том, чтобы исключить из пищи сахар, сладости и сладкие блюда. У каждого пациента должна быть индивидуально составленная диета с определенным количеством углеводов, жиров, белков и калорийностью, чтобы уровень сахара в крови был нормальном, не нарушался жировой обмен, пациент имел идеальный вес и сохранял его. Из диеты следует исключить простые сахара, которые быстро всасываются, вызывая резкий подъем содержания сахара в крови. Общее количество углеводов должно составлять 55-60%, с преобладанием грубоволокнистой клетчатки, жиров — 25-30% (с преобладанием растительных жиров), белков — 15-20%.
У каждого пациента должна быть индивидуально составленная диета с определенным количеством углеводов, жиров, белков и калорийностью, чтобы уровень сахара в крови был нормальном, не нарушался жировой обмен, пациент имел идеальный вес и сохранял его. Из диеты следует исключить простые сахара, которые быстро всасываются, вызывая резкий подъем содержания сахара в крови. Общее количество углеводов должно составлять 55-60%, с преобладанием грубоволокнистой клетчатки, жиров — 25-30% (с преобладанием растительных жиров), белков — 15-20%.
• Нужно ли соблюдать диету, если я принимаю таблетки или инсулин?
Да, необходимо! Диета (рациональное питание) необходима для каждого пациента, даже если он должен принимать таблетки или инсулин.
• А если я не буду соблюдать диету?
Если диета не соблюдается, возникает опасность плохой компенсации с риском появления осложнений. Если не соблюдать диету и повышать дозы лекарств или дозы инсулина, у пациента может повышаться вес, ухудшаться чувствительность клеток к инсулину, лечение диабета попадет в порочный круг. Единственный выход избежать этих осложнений — отрегулировать диету таким образом, чтобы нормализовать вес и поддерживать его.
Единственный выход избежать этих осложнений — отрегулировать диету таким образом, чтобы нормализовать вес и поддерживать его.
• Почему некоторые пациенты могут принимать таблетки, а другим сразу нужен инсулин?
Это зависит от типа сахарного диабета.У пациентов с диабетом 1 типа поджелудочная железа не вырабатывает инсулин и поэтому инсулин необходимо применять с самого начала заболевания. У пациентов с диабетом 2 типа недостаток инсулина лишь относительный, часто на начальной стадии заболевания достаточно соблюдать диету и принимать лекарства, которые улучшают чувствительность организма к инсулину или усиливают его выделение клетками поджелудочной железы. Если лечение таблетками перестает помогать, необходимо начать вводить инсулин.
• Сколько раз в день нужно «колоть» инсулин?
При лечении диабета мы стремимся, чтобы уровень сахара в крови соответствовал уровню сахара у здоровых людей. Применяются различные схемы введения инсулина, которые зависят от типа диабета и течения заболевания. Часто у молодых пациентов и пациентов с осложнениями применяют интенсивные режимы инсулинотерапии, т. е. пациент вводит инсулин 3-5 раз в день. У пожилых пациентов число инъекций инсулина уменьшается, чтобы избежать гипогликемии и зависит от течения заболания.
Часто у молодых пациентов и пациентов с осложнениями применяют интенсивные режимы инсулинотерапии, т. е. пациент вводит инсулин 3-5 раз в день. У пожилых пациентов число инъекций инсулина уменьшается, чтобы избежать гипогликемии и зависит от течения заболания.
• Как оценить качество лечения диабета?
Хорошо компенсированный пациент должен чувствовать себя как здоровый человек, не испытывая сильной жажды или голода, вес его тела поддерживается на идеальном уровне, не происходит потери сознания вследствие гипогликемии. Насколько хорошо диабет компенсируется, можно выяснить с помощью анализа крови и мочи на сахар. При правильном лечении моча не содержит сахар. Уровень сахара в крови должен контролироваться в домашних условиях в течение дня для правильного подбора диеты и дозы препарата. Один раз в 3 месяца нужно определять уровень гликированного гемоглобина по которому можно судить о компенсации диабета за этот период, что в настоящее время является основным критерием компенсации углеводного обмена.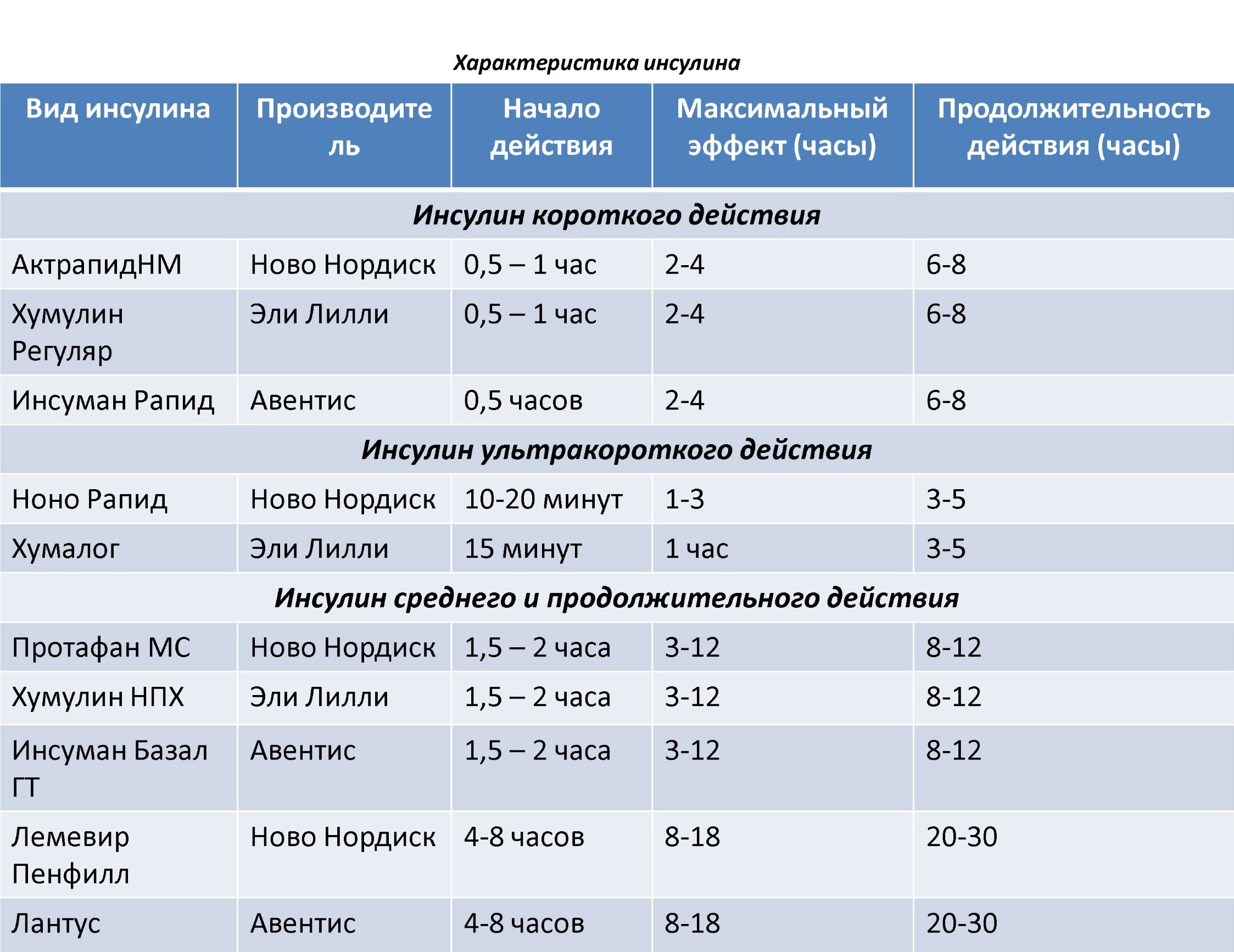
• Что такое гипогликемия?
Гипогликемия – состояние, обусловленное низким содержанием сахара в крови. Это возникает в результате несоответствия между поступлением в организм сахара с пищей и расходом сахара, связанное с физической нагрузкой или приемом неадекватной дозы сахароснижающих препаратов. Гипогликемия часто возникает, когда пациент уснет и забудет поесть, когда при плохом аппетите недостаточно снижена доза инсулина или в результате увеличения физической нагрузки. При легкой гипогликемии пациент испытывает голод, при более тяжелой — потливость, слабость, при тяжелой — может наступить потеря сознания
• Как избежать гипогликемии и как ее лечить?
Гипогликемии можно избежать соблюдением правильного режима питания. При предполагаемом увеличении нагрузки нужно повысить употребление углеводов с пищей, может быть, даже снизить дозу инсулина. Гипогликемию нужно лечить уже на начальной стадии — дать больному сладкий чай, печенье, конфету. При тяжелом состоянии возникает необходимость в инъекцию раствора глюкозы в вену или введение глюкагона внутримышечно. Лекарственный препарат глюкагон желательно иметь пациентам со склонностью к гипогликемиям, так как он может вводиться самим пациентом или родственником.
Лекарственный препарат глюкагон желательно иметь пациентам со склонностью к гипогликемиям, так как он может вводиться самим пациентом или родственником.
•Как часто нужно посещать врача-эндокринолога?
Это зависит от типа сахарного диабета, метода лечения и состояния компенсации. Пациентам с диабетом 2 типа с хорошей компенсацией, достаточно 1 раз в 3 месяца, пациентам с осложнениями диабета и интенсивным инсулиновым режимом нужен ежемесячный контроль. Но обученный пациент может сам помочь себе в компенсации диабета тем, что сам делает себе анализ крови в течение дня с помощью глюкометра (прибор для измерения уровня сахара в крови).
• Каковы осложнения диабета?
Осложнения могут быть ранние и поздние, с поражением мелких сосудов (микроангиопатия) или крупных сосудов (макроангиопатия). К ранним осложнениям относятся следующие: кетоацидоз (при плохой компенсации образуются кетоновые тела — продукты жирового обмена, которые вместе с высоким уровнем сахара в крови могут привести к нарушению функций основных биологических систем организма с угрозой потери сознания и смертью), гипогликемия
Поздние осложнения возникают при продолжительном, плохо компенсированном диабете. Могут быть поражены глаза (изменения сетчатки с опасностью слепоты), почки (может развиться почечная недостаточность с необходимостью гемодиализа), поражаются сосуды нижних конечностей (что может привести к гангрене с необходимостью ампутации), поражаются желудочно-кишечный тракт, сердечно — сосудистая система и нервная система. Задача врача — познакомить пациента с возможными осложнениями и разъяснить способы их профилактики.
Могут быть поражены глаза (изменения сетчатки с опасностью слепоты), почки (может развиться почечная недостаточность с необходимостью гемодиализа), поражаются сосуды нижних конечностей (что может привести к гангрене с необходимостью ампутации), поражаются желудочно-кишечный тракт, сердечно — сосудистая система и нервная система. Задача врача — познакомить пациента с возможными осложнениями и разъяснить способы их профилактики.
• Как избежать осложнений диабета?
Прежде всего необходима длительная компенсация диабета (уровень гликированного гемоглобина ниже 7%), которая зависит от соблюдения правильно установленной диеты, правильного подобронного лечения и адекватных физических нагрузок. Необходим регулярный контроль содержания сахара в крови. Для предупреждения сосудистых осложнений, кроме того, необходимо регулярно контролировать и поддерживать нормальный уровень артериального давления (ниже 130/80 мм. Hq). уровень триглицеридов (ниже 1,7 ммоль/л), холестерина в крови (ниже 4,8 ммоль/л). Учитывая особую чувствительность ног к повреждениям и опасность возникновения так называемой «диабетической стопы», нужна постоянная забота о ногах, которая состоит в ношении удобной обуви, обработке мелких ранок и гигиеническом уходе за кожей стоп.
Учитывая особую чувствительность ног к повреждениям и опасность возникновения так называемой «диабетической стопы», нужна постоянная забота о ногах, которая состоит в ношении удобной обуви, обработке мелких ранок и гигиеническом уходе за кожей стоп.
• Что следует иметь при себе пациенту с сахарным диабетом вне дома и в дороге?
Каждый пациент должен иметь при себе удостоверение с паспортными данными и номером телефона, с четкими указаниями о применяемых препаратах, запас антидиабетических препаратов или инсулина. Не следует забывать и о нескольких кусочках сахара в кармане на случай гипогликемии, часто необходим и глюкометр.
• Какие болезни или лекарства ухудшают состояние?
Если пациент заболевает другой болезнью, могут возникнуть две ситуации:
1. Болезнь ухудшит состояние компенсации диабета и произойдет повышение уровня сахара, что вызовет необходимость увеличения дозы лекарств или инсулина.
2. Пациент при болезни не ест, и может наступить гипогликемия, тогда необходимо перепроверить уровень сахара в крови и возможно снизить дозу сахароснижающего препарата. При серьезных заболеваниях следует поместить пациента в больницу и быстро отрегулировать компенсацию диабета. Поэтому при инфекционных заболеваниях с высокой температурой, перед запланированными операциями, при болезнях желудочно-кишечного тракта с отсутствием аппетита и рвотой необходим врачебный контроль, а при необходимости нужно определить пациента в стационар.
При серьезных заболеваниях следует поместить пациента в больницу и быстро отрегулировать компенсацию диабета. Поэтому при инфекционных заболеваниях с высокой температурой, перед запланированными операциями, при болезнях желудочно-кишечного тракта с отсутствием аппетита и рвотой необходим врачебный контроль, а при необходимости нужно определить пациента в стационар.
• Самоконтроль диабета.
В настоящее время лечение пациента и достижение нормального уровня сахара в крови предусматривают обязательный самоконтроль сахара в крови в домашних условиях. Для этого необходим глюкометр с тест полосками. Пользоваться глюкометром учат в «школах диабета».
• Нужно ли каждый раз при посещении врача исследовать кровь, может быть, достаточно анализа мочи?
Данных анализа мочи недостаточно, анализ крови на гликемию или гликированный гемоглабин лучше определит состояние компенсации и позволит при необходимости изменить схему лечения.
В настоящее время сахарный диабет уже не является заболеванием, которое бы лишало пациентов возможности нормально жить, работать и заниматься спортом. При соблюдении диеты и правильном режиме, при современных возможностях лечения инсулином и таблетками жизнь больного ничем не отличается от жизни здоровых людей.
При соблюдении диеты и правильном режиме, при современных возможностях лечения инсулином и таблетками жизнь больного ничем не отличается от жизни здоровых людей.
Отделение медицинской профилактики 2022
Если у вашего питомца сахарный диабет
Ваш домашний друг уже в «пенсионном» возрасте и вы начинаете замечать, что вода в миске стала быстрее кончаться, что наполнитель надо чаще менять, что ваше животное часто стало попрошайничать и остается постоянно голодным, но, несмотря на это вес теряет.
Это все признаки обменного заболевания – сахарный диабет.
И вот вы обратились к врачу и на основании повышения глюкозы в крови и в моче установлен диагноз – Сахарный Диабет.
Да, болезни это всегда плохо, но и с таким диагнозом можно комфортно жить!
Сахарный диабет у собак и кошек имеет кардинально разную причину возникновения.
У кошек, подобно людям, он чаще протекает по 2 типу, т. е. у тучных кошек значительно снижается чувствительность тканей к инсулину и глюкоза в крови повышается. Этот тип диабет может быть обратимым, если вовремя взяться за лечение.
е. у тучных кошек значительно снижается чувствительность тканей к инсулину и глюкоза в крови повышается. Этот тип диабет может быть обратимым, если вовремя взяться за лечение.
У собак сахарный диабет протекает по 1 типу, у них ткань поджелудочной железы постепенно замещается не функциональной и они теряют способность синтезировать инсулин. Это состояние, к сожалению, необратимо.
У течных сук вследствие секреции половых гормонов, после течки может превалировать инсулин-угнетающее действие половых гормонов. Иможет развиваться «транзиторный» сахарный диабет. Патогенез данного заболевания соответствует диабету 2 типа. Т.е. если убрать действие половых гормонов, то такие собаки в своем большинстве выздоравливают. По этой причине все собаки с «транзиторным» диабетом подлежат стерилизации в возможно более ранние сроки после выявления заболевания.
И надо помнить что применение некоторых лекарств: глюкокортикостероиды и препараты для предотвращения течки или половой охоты тоже могут вызывать сахарный диабет.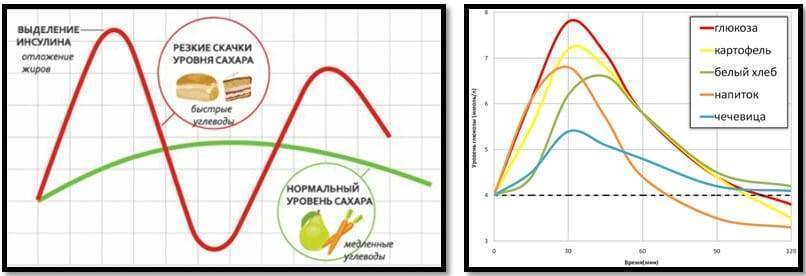
И так, диагноз установлен. Каково будет лечение?
Лечение должно быть направленно на стабилизацию глюкозы в крови, поскольку ее хроническое повышение действует губительно на органы и ткани. Это называется глюкозотоксичность и с ней надо решительно бороться!
Понижает глюкозу единственный гормон вырабатываемый любым живым организмом – инсулин.
А значит именно инсулин – это первое оружие в борьбе с повышенной глюкозой и ее разрушающим действием.
Только ИНСУЛИН: Делает так, чтобы глюкоза уходила из крови в клетки мышц, печени, мозга и других органов и тканей и питала их. Это жизненно необходимо для существования организма!
На определенном этапе, лечения сахарного диабета, а иногда и пожизненно необходимо вводить инсулин. Если инсулин назначен во время, единственное, что он сделает — приведет сахара в порядок.
Если инсулин назначен поздно, будет трудно справиться с длительно существующим высоким сахаром крови, и уж тем более не возможно будет справиться с уже запущенными осложнениями сахарного диабета.
Но для того что бы браться за терапию инсулином, надо подготовиться и обучиться некоторым навыкам: технике уколов, измерению глюкозы в крови, распознаванию симптомов понижения сахара у животных.
Для измерения глюкозы крови в домашних условиях рекомендуется пользоваться медицинскими глюкометрами с капиллярными тест полосками для забора крови. Для такого глюкометра достаточно небольшой капли крови и он умеет ее сам «засасывать». Примеры таких глюкометров: OneTouch Ultra Easy, Select; Accu-Chek Perfoma, GO; Contour TS (Контур ТС) ; Сателлит Экспресс. Они продаются в магазинах медицинской техники, да и просто в интернет аптеках.
Сразу озадачьтесь покупкой достаточного количества запасных тест полосок, т. к. для каждых глюкометров они индивидуальные, а на первых порах их может понадобиться много.
к. для каждых глюкометров они индивидуальные, а на первых порах их может понадобиться много.
Как технически наименее безболезненно взять каплю крови у животного? Удобнее всего использовать крупный сосуд идущий по краю ушной раковины – краевую ушную вену.
Надо забрить шерсть над сосудом, что бы кровь не растекалась по ней. Посветите карманным фонариком изнутри уха и вы сразу заметите этот крупный сосуд. Чуть смажьте над ним вазелиновым маслом или детским кремом, что бы капля сформировалась. Подложите под край уха что-то плотное — бинт или плотно свернутую салфетку и наколите сосуд снаружи ушной раковины. Иголку можно использовать обычную инъекционную, удобнее от шприцов на 2 мл (рис1).
Механический скарификатор, который идет в наборе с глюкометром, не всегда удобен, т.к. не видно откуда у него вылетает «жало» и сразу в сосудик можно не попасть.
Так же у кошек можно брать кровь из подушечки пальца, как у человека. Тогда уже удобно пользоваться механическим скарификатором, который приложен к глюкометру. Только выставляйте глубину прокола не более 3 мм. И помните, кошки ходят на пальчиках лап, копаются в наполнителе туалета, поэтому такой метод взятия не самый рекомендуемый.
Тогда уже удобно пользоваться механическим скарификатором, который приложен к глюкометру. Только выставляйте глубину прокола не более 3 мм. И помните, кошки ходят на пальчиках лап, копаются в наполнителе туалета, поэтому такой метод взятия не самый рекомендуемый.
И вот – показалась капля крови, дайте ей сформироваться, можно чуть придавить вокруг сосуда и тогда уже подносить тест полоску. После взятия капли крепко сожмите ушко салфеткой смоченной спиртовым раствором или хлоргексидином и подержите 1 мин. Кровь быстро остановиться.
Если после взятия крови образуется синяк, можно втирать траксевазин гель 1-2 раз в день, что бы он быстрее прошел. Итак, вы научились измерять глюкозу крови у своего питомца. Теперь вам важно обсудить основные этапы инсулинотерапии со своим ветеринарным врачом.
Для контроля глюкозы используются как ветеринарный инсулин – Канинсулин, так и человеческие: Левемир, Протафан, Лантус.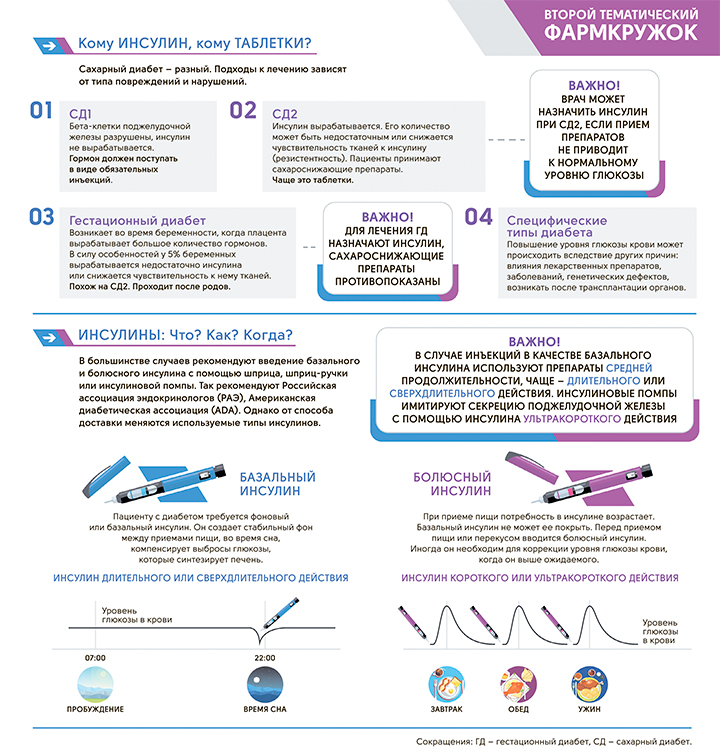 Ветеринарный инсулин отличается от человеческого концентрацией. И для ветеринарного инсулина нужны шприцы отличные от тез что используются для человеческого. Это очень важно! Основная техническая погрешность именно что владельца по незнанию могут использовать шприцы не подходящие для инсулина.
Ветеринарный инсулин отличается от человеческого концентрацией. И для ветеринарного инсулина нужны шприцы отличные от тез что используются для человеческого. Это очень важно! Основная техническая погрешность именно что владельца по незнанию могут использовать шприцы не подходящие для инсулина.
Так же шприцы различаются разным объемом и соответственно градуировкой. И одно деление может соответствовать на одном шприце 1 единице, а на другом 2 единицам.
Шприцы бывают с разной длинной иглы и иногда короткими иглами невозможно ввести инсулин животным с толстой кожей и он не подействует.
Все эти тонкости непременно надо обсудить с врачом, от этого зависит правильность отмерения дозы и соответственно безопасность вашего животного.
В зависимости от длинны назначаемого инсулина, будет подобран и режим кормления, что тоже очень важно. Обычно инсулин вводиться 2 раза в день. Режим кормления выбирается с целью снижения ожирения/увеличения массы тела и сведения к минимуму увеличению глюкозы в крови после еды.
При каждом кормлении животное должно получать одинаковый по составу и калорийности рацион. Доза инсулина подбирается под определенную питательную ценность рациона, поскольку рутинно НЕ используются «пищевые» инсулины. Вода должна быть у животного всегда в свободном доступе в достаточном количестве.
Инъекция инсулина делается примерно в одну и ту же область изо дня в день, для более одинакового времени всасывания и действия инсулина. Предпочтение отдается боковой и паховой складке – там кожа более тонкая. Но кто привык колоть уколы в холку могут оставить это место введения, при том, что длинна иглы инсулинового шприца будет достаточная.
При уколе иглу шприца стоит располагать вдоль кожной складки, а не поперек, что бы не проткнуть ее насквозь ( рис 2).
Если вы после укола почувствовали что место введения инсулина мокрое, или животное дергалось, когда вы вводили инсулин- никогда не повторяйте инъекцию, что бы не вызвать передозировки.
Место введения инсулина – ничем протирать, дезинфицировать — не надо.
Контроль действия инсулина осуществляется по показателям сахарной кривой, т.е. по цифрам нескольких замеров в течении дня. В зависимости от длительности инсулина, возможностей владельца и стадии подбора дозы это делается 3-5 раз в определенный день. Рутинно, каждые раз, перед уколом инсулина мерить глюкозу не надо, это не несет практически никакой информации ни врачу, ни владельцу, а только беспокойство питомцу.
Контроль сахарного диабета – это не сложные, но режимные действия. Очень скоро и животное и владелец привыкает к ежедневному «ритуалу» введения инсулина. Качество жизни, несомненно, становится лучше и у питомца и у его владельца. Если у вас остаются вопросы, неясности или сложности – обязательно обращайтесь на прием к врачу эндокринологу, не пытайтесь экстраполировать борьбу с этой болезнью из гуманной медицины.
Здоровья Вам и вашим питомцам!
Ветеринарный врач –эндокринолог Пожарская Дарья Сергеевна
Записаться на приём
Как снизить уровень инсулина
Вы можете помочь снизить высокий уровень инсулина, изменив свой рацион и увеличив физическую активность.
Инсулин — чрезвычайно важный гормон, вырабатываемый поджелудочной железой. У него много функций, например, он позволяет вашим клеткам получать сахар из крови для получения энергии.
Однако жизнь с хронически высоким уровнем инсулина, также известным как гиперинсулинемия, может привести к чрезмерному увеличению веса и серьезным проблемам со здоровьем, таким как болезни сердца и рак (1, 2, 3).
Высокий уровень инсулина в крови также может привести к тому, что ваши клетки станут устойчивыми к воздействию гормона. Это состояние, известное как резистентность к инсулину, приводит к тому, что ваша поджелудочная железа вырабатывает даже больше инсулина, создавая ненадежный цикл (4).
Если ваш врач посоветовал вам снизить уровень инсулина, вот 14 вещей, которые вы можете сделать.
Из трех макронутриентов — углеводов, белков и жиров — углеводы больше всего повышают уровень сахара и инсулина в крови. Несмотря на то, что углеводы являются неотъемлемой частью большинства сбалансированных и питательных диет, диеты с низким содержанием углеводов могут быть очень эффективными для снижения веса и лечения диабета (5, 6).
Многие исследования подтвердили эффективность планов питания с низким содержанием углеводов для снижения уровня инсулина и повышения чувствительности к инсулину, особенно по сравнению с другими диетами.
У людей с заболеваниями, характеризующимися резистентностью к инсулину, такими как метаболический синдром и синдром поликистозных яичников (СПКЯ), может наблюдаться резкое снижение уровня инсулина при ограничении углеводов (6, 7, 8).
В небольшом исследовании 2009 г. люди с метаболическим синдромом были рандомизированы для получения диеты с низким содержанием жиров или углеводов, содержащей 1500 калорий (9).).
Уровень инсулина снизился в среднем на 50% в группе с низким содержанием углеводов, по сравнению с 19% в группе с низким содержанием жиров. Те, кто придерживался низкоуглеводной диеты, также потеряли больше веса (9).
В другом небольшом исследовании 2013 года, когда люди с СПКЯ придерживались диеты с низким содержанием углеводов, содержащей достаточно калорий для поддержания своего веса, у них наблюдалось большее снижение уровня инсулина, чем при диете с высоким содержанием углеводов (10).
РезюмеХотя углеводы обычно являются важной частью сбалансированной диеты, было показано, что низкоуглеводные диеты повышают чувствительность к инсулину и снижают уровень инсулина у людей, живущих с ожирением, диабетом, метаболическим синдромом и СПКЯ.
Яблочный уксус (ACV) может помочь предотвратить скачки инсулина и сахара в крови после еды, особенно при употреблении с продуктами с высоким содержанием углеводов (11).
Один обзор показал, что ежедневное употребление 2–6 чайных ложек (10–30 мл) уксуса улучшает гликемический ответ на прием пищи, богатой углеводами. Однако важно отметить, что в этот обзор включены исследования, в которых использовались другие формы уксуса в дополнение к яблочному уксусу (12).
Другой обзор исследований показал, что употребление уксуса во время еды влияет как на уровень глюкозы в крови, так и на уровень инсулина. У людей, употреблявших уксус во время еды, уровень сахара и инсулина в крови был ниже, чем у тех, кто его не употреблял.![]() Но опять же, в этом обзоре ACV не указан (13).
Но опять же, в этом обзоре ACV не указан (13).
В третьем обзоре исследований 2021 года, специально направленных на ACV, анализировалось его влияние на гликемический контроль у взрослых (14).
Исследователи обнаружили, что употребление яблочного уксуса значительно снижает уровень сахара в крови натощак и HbA1C (показатель уровня сахара в крови с течением времени). Однако ACV, по-видимому, не влиял на уровень инсулина натощак или резистентность к инсулину (14).
РезюмеУксус может помочь снизить высокий уровень сахара в крови и уровень инсулина после еды, особенно если эта еда богата углеводами. Однако результаты неоднозначны, и необходимы дополнительные исследования, особенно в отношении яблочного уксуса.
Ваша поджелудочная железа вырабатывает различное количество инсулина в зависимости от типа пищи, которую вы едите, но употребление большого количества продуктов, которые заставляют ваше тело вырабатывать дополнительный инсулин, может в конечном итоге привести к гиперинсулинемии.
Это особенно важно для людей, которые уже живут с ожирением и резистентностью к инсулину (15).
В одном небольшом исследовании 2017 года здоровые в других отношениях люди, классифицированные как имеющие «нормальный» ИМТ или более высокий ИМТ, в течение нескольких дней ели пищу с разной гликемической нагрузкой.
Исследователи обнаружили, что в то время как продукты с более высокой гликемической нагрузкой (с большим количеством сахара и углеводов) повышали уровень сахара в крови у всех, уровень сахара в крови людей с ИМТ в категории «ожирение» оставался повышенным дольше (16).
Потребление меньшего количества калорий неизменно повышает чувствительность к инсулину и снижает уровень инсулина у людей, живущих с избыточным весом и ожирением, независимо от типа диеты, которую они употребляют (17, 18, 19, 20).
В одном небольшом исследовании, проведенном в 2012 г., были проанализированы различные методы снижения веса у 157 человек, живущих с метаболическим синдромом, который представляет собой группу состояний, включающих большую окружность талии и высокий уровень сахара в крови (19). ).
).
Исследователи обнаружили, что уровень инсулина натощак снизился на 16% в группе, которая практиковала ограничение калорий, и на 12% в группе, которая практиковала контроль порций (19, 21).
Несмотря на то, что было показано, что ограничение калорий снижает избыточный уровень инсулина, рекомендуется обратиться за помощью к диетологу или врачу, прежде чем вносить какие-либо изменения в рацион, чтобы убедиться, что вы не упускаете важные макро- или микроэлементы.
РезюмеСнижение потребления калорий может помочь снизить уровень инсулина у людей с избыточным весом или ожирением, страдающих диабетом 2 типа или метаболическим синдромом.
Сахар вполне может быть самым важным ингредиентом, за которым нужно следить, если вы пытаетесь снизить уровень инсулина. Диеты с высоким содержанием добавленного сахара связаны с резистентностью к инсулину и могут способствовать развитию метаболических заболеваний (22).
В ходе небольшого исследования, проведенного в 2009 году, здоровым людям было предложено есть повышенное количество либо конфет (сахара), либо арахиса (жира). В группе, принимавшей конфеты, уровень инсулина натощак увеличился на 31%, а в группе, принимавшей арахис, — на 12% (23).
В группе, принимавшей конфеты, уровень инсулина натощак увеличился на 31%, а в группе, принимавшей арахис, — на 12% (23).
В другом небольшом исследовании, проведенном в 2014 году, здоровые в других отношениях взрослые люди употребляли джемы, содержащие различное количество сахара. У взрослых, которые ели джемы с высоким содержанием сахара, уровень инсулина значительно повысился по сравнению с теми, кто ел джемы с низким содержанием сахара (24).
Фруктоза — это тип натурального сахара, который содержится в столовом сахаре, меде, фруктах, кукурузном сиропе, агаве и сиропе.
Хотя в некоторых исследованиях фруктоза была выделена как особенно вредная для контроля уровня сахара в крови и резистентности к инсулину, недостаточно доказательств того, что фруктоза более вредна, чем другие виды сахаров, при употреблении в умеренных количествах (25).
Действительно, одно исследование показало, что замена глюкозы или сахарозы фруктозой фактически снижает пиковые уровни сахара и инсулина в крови после еды, особенно у людей с преддиабетом или диабетом 1 или 2 типа (26).
РезюмеБыло показано, что высокое потребление сахара в любой форме повышает уровень инсулина и способствует резистентности к инсулину при употреблении в течение длительного времени.
Регулярная физическая активность может иметь выраженный эффект снижения уровня инсулина.
Аэробные упражнения очень эффективны для повышения чувствительности к инсулину у людей, живущих с ожирением или диабетом 2 типа (27, 28, 29).
В одном исследовании изучалось влияние длительных аэробных упражнений по сравнению с высокоинтенсивными интервальными тренировками на метаболическую работоспособность у мужчин с ожирением (29).
Хотя в обеих группах наблюдалось улучшение физической формы, только в группе, выполнявшей длительную аэробную нагрузку, уровень инсулина был значительно ниже (29).
Также есть исследования, показывающие, что тренировки с отягощениями могут помочь снизить уровень инсулина у пожилых людей и людей, ведущих малоподвижный образ жизни (30, 31).
И, наконец, сочетание аэробных упражнений и упражнений с сопротивлением может быть лучшим выбором, когда речь идет о положительном влиянии на чувствительность и уровень инсулина (32, 33).
РезюмеАэробные упражнения, силовые тренировки или их комбинация могут помочь снизить уровень инсулина и повысить чувствительность к инсулину.
Корица — вкусная пряность, насыщенная полезными для здоровья антиоксидантами.
Недавние исследования показывают, что как люди, живущие с резистентностью к инсулину, так и люди с относительно нормальным уровнем инсулина, принимающие добавки с корицей, могут испытывать повышенную чувствительность к инсулину и снижение уровня инсулина (34, 35, 36).
В одном небольшом хорошо спланированном исследовании у женщин с СПКЯ, принимавших 1,5 грамма порошка корицы ежедневно в течение 12 недель, уровень инсулина натощак и резистентность к инсулину были значительно ниже, чем у женщин, принимавших плацебо (35).
В другом небольшом хорошо спланированном исследовании у людей, живущих с диабетом 2 типа, которые принимали 500 мг порошка корицы два раза в день в течение 3 месяцев, наблюдался более низкий уровень инсулина натощак и резистентность к инсулину, чем у тех, кто принимал плацебо (34).
Улучшение инсулина и чувствительности к инсулину было наиболее выраженным у лиц с более высоким ИМТ (34).
Важно отметить, что не существует рекомендуемой дозы корицы, которая была бы протестирована повсеместно, и не все исследования показали, что корица помогает снизить уровень инсулина или повысить чувствительность к инсулину. Эффекты корицы могут варьироваться от человека к человеку (37, 38).
РезюмеНекоторые исследования показали, что добавление корицы в пищу или напитки снижает уровень инсулина и повышает чувствительность к инсулину, но результаты неоднозначны.
В то время как сложные углеводы являются важной частью питательной диеты, рафинированные или «простые» углеводы обычно не содержат много клетчатки или питательных микроэлементов и очень быстро перевариваются.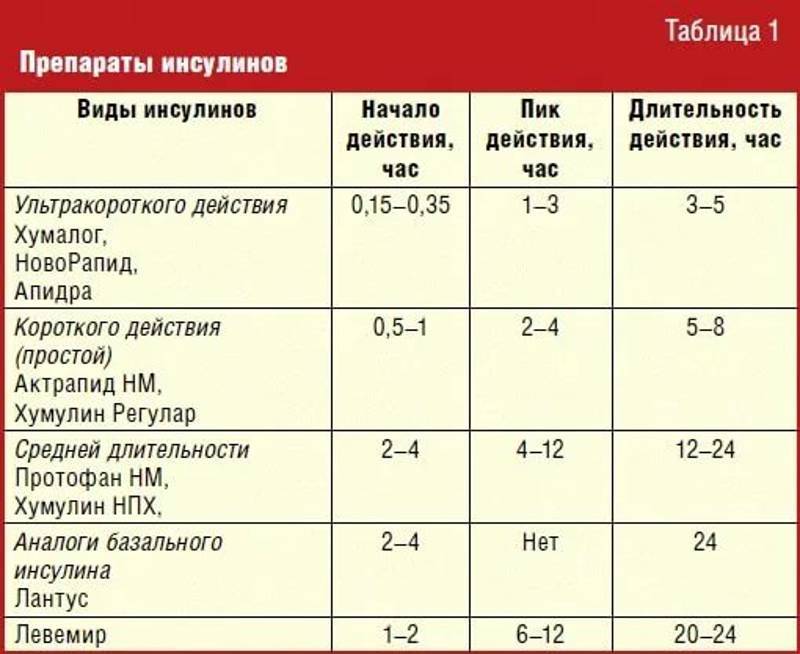
Рафинированные углеводы включают простые сахара, а также зерна, из которых удалены волокнистые части. Некоторыми примерами являются хлопья с добавлением сахара, продукты быстрого приготовления с высокой степенью переработки, продукты, приготовленные из рафинированной муки, такие как определенные сорта хлеба и выпечки, а также белый рис (39).).
Регулярное употребление рафинированных углеводов может привести к ряду проблем со здоровьем, включая высокий уровень инсулина и увеличение веса (40, 41).
Кроме того, рафинированные углеводы имеют высокий гликемический индекс (ГИ). ГИ — это шкала, которая измеряет способность определенного продукта повышать уровень сахара в крови. Гликемическая нагрузка учитывает гликемический индекс пищи и количество усваиваемых углеводов, содержащихся в порции (42).
Некоторые исследования, сравнивающие продукты с разной гликемической нагрузкой, показали, что употребление в пищу продуктов с высоким гликемическим индексом повышает уровень инсулина в большей степени, чем употребление той же порции продуктов с низким гликемическим индексом, даже если содержание углеводов в этих двух продуктах одинаково. (43, 44).
(43, 44).
Однако другие исследования, сравнивающие диеты с высокой гликемической нагрузкой и высоким гликемическим индексом с диетами с низкой гликемической нагрузкой и низким гликемическим индексом, не обнаружили различий в их влиянии на уровень инсулина или чувствительность к инсулину (45, 46) .
РезюмеЗамена рафинированных углеводов, которые быстро усваиваются и могут резко повысить уровень сахара в крови, на медленно усваиваемые сложные углеводы и цельнозерновые продукты может помочь снизить уровень инсулина.
Активный образ жизни может помочь снизить уровень инсулина.
Исследование, проведенное в 2005 г., в котором приняли участие более 1600 человек, показало, что у людей, ведущих малоподвижный образ жизни (которые не проводили свободное время, занимаясь умеренной или активной деятельностью), вероятность развития метаболического синдрома почти в два раза выше, чем у тех, кто занимался умеренными физическими упражнениями не менее 150 минут. активности в неделю (47).
активности в неделю (47).
Другие исследования показали, что вставание и ходьба, а не сидение в течение длительного времени, могут помочь предотвратить скачки уровня инсулина после еды (48).
В одном исследовании изучалось влияние физической активности на уровень инсулина у мужчин с лишним весом, подверженных риску развития диабета 2 типа. У тех, кто делал больше всего шагов в день, наблюдалось наибольшее снижение уровня инсулина и жира на животе по сравнению с теми, кто делал меньше всего шагов (49).).
РезюмеИзбегайте сидения в течение длительного времени и увеличивайте количество времени, которое вы тратите на ходьбу или другие умеренные виды деятельности, может помочь снизить уровень инсулина.
Интервальное голодание (план питания, при котором вы устанавливаете часы для приема пищи и устанавливаете часы для голодания в течение 24-часового периода) недавно появилось в заголовках, особенно в связи с его возможными преимуществами для снижения веса.
Исследования также показывают, что прерывистое голодание может помочь снизить уровень инсулина так же или даже более эффективно, чем ежедневное ограничение калорий (50, 51).
Исследование, проведенное в 2019 году, сравнило голодание через день с ограничением калорий у взрослых с избыточным весом или ожирением и резистентностью к инсулину (52).
У тех, кто использовал голодание через день в течение 12 месяцев, наблюдалось большее снижение уровня инсулина натощак и резистентности к инсулину, чем у тех, кто ограничил потребление калорий, а также у тех, кто находился в контрольной группе (52).
Хотя многие люди находят интервальное голодание полезным и приятным, оно не работает для всех и может вызвать проблемы у некоторых людей. Врач или диетолог могут помочь вам понять, подходит ли вам прерывистое голодание и как делать это безопасно.
РезюмеИнтервальное голодание может помочь снизить уровень инсулина. Однако необходимо провести дополнительные исследования, и такой способ питания может подойти не всем.
Растворимая клетчатка обеспечивает ряд преимуществ для здоровья, включая помощь в потере веса и снижении уровня сахара в крови.
После еды растворимая клетчатка в пище поглощает воду и образует гель, который замедляет продвижение пищи по пищеварительному тракту. Это способствует ощущению сытости и предотвращает слишком быстрое повышение уровня сахара и инсулина в крови после еды (53, 54).
Одно обсервационное исследование, проведенное в 2013 году, показало, что у лиц женского пола, которым при рождении был назначен рацион, который потреблял наиболее растворимую клетчатку, вероятность инсулинорезистентности была в два раза ниже, чем у лиц женского пола, которые потребляли наименее растворимую клетчатку (55).
Растворимая клетчатка также помогает питать полезные бактерии, живущие в толстой кишке, что может улучшить здоровье кишечника и снизить резистентность к инсулину.
В 6-недельном контролируемом исследовании пожилых женщин с ожирением у тех, кто принимал льняное семя (содержащее растворимую клетчатку), наблюдалось большее повышение чувствительности к инсулину и более низкий уровень инсулина, чем у женщин, принимавших пробиотик или плацебо (56).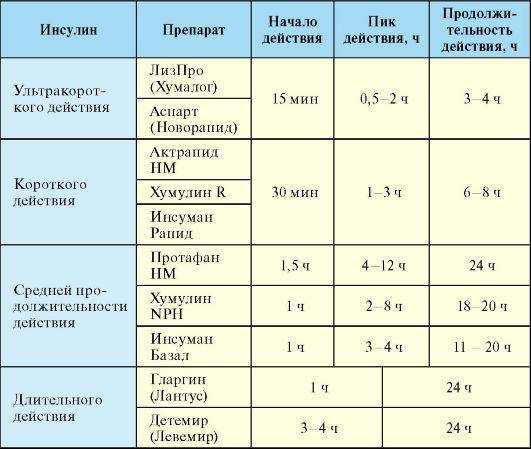
В целом, клетчатка из цельных продуктов более эффективна для снижения уровня инсулина, чем клетчатка в виде добавок, хотя результаты неоднозначны. Одно исследование показало, что уровень инсулина снижался, когда люди потребляли черную фасоль, но не когда принимали добавки с клетчаткой (57).
РезюмеБыло показано, что растворимая клетчатка, особенно из цельных продуктов, повышает чувствительность к инсулину и снижает уровень инсулина, особенно у людей, живущих с ожирением или диабетом 2 типа.
Распределение жира по всему телу определяется возрастом, половыми гормонами и генетической изменчивостью (58).
Избыток жира на животе, также известного как висцеральный или брюшной жир, в частности, связан со многими проблемами со здоровьем. Висцеральный жир может способствовать воспалению и резистентности к инсулину, что приводит к гиперинсулинемии (59, 60, 61).
Небольшое исследование, проведенное в 2013 году, предполагает, что потеря висцерального жира может привести к повышению чувствительности к инсулину и снижению уровня инсулина (62).
Интересно, что еще одно небольшое исследование, проведенное в 2013 году, показало, что люди, избавившиеся от абдоминального жира, сохранили преимущества в снижении чувствительности к инсулину даже после восстановления части абдоминального жира (63).
При похудении невозможно целенаправленно воздействовать на висцеральный жир. Однако потеря висцерального жира связана с потерей подкожного жира, поэтому, когда вы теряете вес в целом, вы, вероятно, также теряете висцеральный жир.
Кроме того, исследования показывают, что при похудении вы теряете больший процент висцерального жира, чем жира в остальной части тела (64).
Если ваш врач посоветовал вам похудеть, обсудите с ним наилучшую для вас программу похудения.
РезюмеЕсли ваш врач порекомендует вам это сделать, потеря висцерального жира может повысить чувствительность к инсулину и помочь снизить уровень инсулина. Хотя вы не можете специально нацеливаться на висцеральный жир, когда вы теряете вес в целом, вы также теряете висцеральный жир.
Зеленый чай содержит большое количество антиоксиданта, известного как галлат эпигаллокатехина (EGCG), который может помочь бороться с резистентностью к инсулину (65, 66, 67).
В исследовании 2016 года у лиц в постменопаузе, живущих с ожирением и высоким уровнем инсулина, которые принимали экстракт зеленого чая, наблюдалось небольшое снижение уровня инсулина в течение 12 месяцев, в то время как у тех, кто принимал плацебо, уровень инсулина повышался после вмешательства (66).
В обзоре 2013 года исследователи сообщили, что зеленый чай значительно снижает уровень инсулина натощак в высококачественных исследованиях (67).
Тем не менее, есть другие высококачественные исследования пищевых добавок с зеленым чаем, которые имеют , а не показали снижение уровня инсулина или повышенную чувствительность к инсулину (68).
РезюмеНесколько исследований показали, что зеленый чай может повышать чувствительность к инсулину и снижать уровень инсулина, но результаты неоднозначны.
Есть много причин употреблять жирную рыбу, такую как лосось, сардины, скумбрия, сельдь и анчоусы. Они содержат высококачественный белок и являются одними из лучших источников жирных кислот омега-3 с длинной цепью, которые приносят много пользы для здоровья (69).).
Исследования показали, что омега-3, содержащиеся в жирной рыбе, могут также помочь снизить резистентность к инсулину у людей, живущих с ожирением, гестационным диабетом и СПКЯ (70, 71, 72).
Согласно Руководству по питанию для американцев Министерства здравоохранения и социальных служб США, взрослые могут безопасно потреблять не менее 8 унций морепродуктов в неделю (из расчета диеты на 2000 калорий). Маленькие дети должны есть меньше.
Беременные или кормящие грудью женщины должны съедать 8–12 унций различных морепродуктов в неделю, выбирая варианты с низким содержанием ртути (73).
В то время как употребление рыбы обычно рекомендуется вместо приема добавок по ряду причин (больше омега-3 не всегда лучше, а рыба содержит дополнительные питательные вещества и витамины), добавки с рыбьим жиром широко продаются в магазинах и часто используются в исследованиях. .
.
Эти добавки содержат те же жиры омега-3 с длинной цепью, что и сама рыба, но эффективная дозировка еще не определена (74).
Несмотря на необходимость дополнительных исследований, было доказано, что рыбий жир поддерживает здоровый уровень сахара в крови.
Одно небольшое исследование, проведенное в 2012 году с участием пациентов с СПКЯ, показало значительное снижение уровня инсулина на 8,4% в группе, принимавшей рыбий жир, по сравнению с группой, принимавшей плацебо (71).
Другое исследование, проведенное в 2013 году, показало, что дети и подростки с ожирением, которые принимали добавки с рыбьим жиром, значительно снизили резистентность к инсулину и уровень триглицеридов (72).
Наконец, обзор 17 исследований показал, что прием добавок с рыбьим жиром связан с повышенной чувствительностью к инсулину у людей с нарушениями обмена веществ (75).
РезюмеДлинноцепочечные жирные кислоты омега-3, содержащиеся в жирной рыбе, могут помочь снизить резистентность к инсулину и уровень инсулина, особенно у людей с нарушениями обмена веществ.
Хотя добавки с рыбьим жиром широко продаются и часто используются в исследованиях, эффективная дозировка еще не определена.
Потребление достаточного количества белка во время еды может быть полезным для контроля веса и уровня инсулина.
В небольшом исследовании 2015 года у людей в пременопаузе, живущих с ожирением, уровень инсулина был ниже после завтрака с высоким содержанием белка по сравнению с завтраком с низким содержанием белка. Они также чувствовали себя сытыми и съедали меньше калорий за обедом (76).
Однако белок стимулирует выработку инсулина, чтобы ваши мышцы могли поглощать аминокислоты. Следовательно, употребление в пищу очень больших количеств в течение длительного периода времени может привести к повышению уровня инсулина у здоровых людей (77).
Более крупное исследование, проведенное в 2018 году, проливает свет на эти расходящиеся результаты: когда речь идет о белке, важны режимы питания.
Например, исследователи обнаружили, что люди, которые ели большую часть растительных белков, были менее склонны к развитию диабета 2 типа, в то время как люди, которые ели много белка в виде красного мяса, имели большую вероятность жить с диабетом 2 типа или заболеть им. диабет (78).
диабет (78).
Таким образом, хотя белок и важен, еще важнее употреблять в пищу разнообразные белки, которые не подвергаются чрезмерной обработке и богаты питательными веществами.
РезюмеУпотребление в пищу различных источников питательного белка может помочь при чувствительности к инсулину, но умеренность является ключевым фактором.
Итог
Если ваш врач посоветовал вам найти способы снизить уровень инсулина, скорее всего, у него есть план, который поможет вам достичь этой цели.
Употребление меньшего количества рафинированных углеводов и сахаров, употребление more волокнистая и богатая питательными веществами пища, достаточное количество упражнений и время от времени прием натуральных помощников, таких как зеленый чай и корица, могут помочь вам встать на правильный путь и оставаться на нем, пока вы не достигнете своей цели.
Прочитайте эту статью на испанском языке.
10 советов по снижению уровня сахара в крови естественным путем
Это Святой Грааль для людей с диабетом: проверьте уровень сахара в крови и посмотрите, как цифры совпадают. Могут ли помочь изменения образа жизни? Да, говорит Джилл Вайзенбергер, RDN, член Академии питания и диетологии и автор 21 вещь, которую вам нужно знать о диабете и вашем сердце .
Могут ли помочь изменения образа жизни? Да, говорит Джилл Вайзенбергер, RDN, член Академии питания и диетологии и автор 21 вещь, которую вам нужно знать о диабете и вашем сердце .
Если у вас диабет, снижение уровня сахара в крови — не просто краткосрочная цель. По данным Центров по контролю и профилактике заболеваний (CDC), он помогает предотвратить или отсрочить осложнения диабета, включая болезни сердца, почек, глаз и нервов. Он может полностью изменить течение болезни.
«На 100 процентов важно, чтобы [люди с диабетом 2 типа] сначала пытались снизить уровень сахара в крови с помощью диетических подходов», — говорит Джессика Крэндалл, RD, CDCES, владелец Vital RD, компании, занимающейся коучингом и планированием питания, базирующейся в Денвере. . «Для некоторых людей это может быть не только профилактикой, но также может помочь в лечении фактического заболевания».
Крэндалл говорит, что несколько важных изменений в образе жизни иногда могут избавить от необходимости принимать лекарства. «Толкать себя инсулином не весело, — говорит она. «Диабет — это прогрессирующее заболевание, и вам действительно нужно понять, как взять его под контроль».
«Толкать себя инсулином не весело, — говорит она. «Диабет — это прогрессирующее заболевание, и вам действительно нужно понять, как взять его под контроль».
Вот 10 способов сделать это без рецептов.
Воспроизведение следующего видео через 10 секунд
Салат из авокадо с соусом имбирь-тамари
Вот освежающий салат , который можно приготовить за считанные минуты с помощью San-J Tamari. Рецепт имеет различные текстуры, от хрустящего огурца до прохладного сливочного авокадо. Органический соевый соус San-J Tamari имеет более насыщенный и сложный вкус, чем обычный соевый соус, и он не содержит ГМО и глютена!
содержит сою
ВРЕМЯ ПОДГОТОВКИ 9 0300 10 мин
ВРЕМЯ ПРИГОТОВЛЕНИЯ
5 минОБЩЕЕ ВРЕМЯ
15 минИнгредиенты
1 ст. л. соевого соуса San-J Organic Tamari
2 ч. л. свежего лимонного сока
1 ч. л. свежего имбиря, тертого
л. свежего имбиря, тертого
1 зубчик чеснока, тертый
Вода, по необходимости
1 большой пучок кинзы, нарезанный
2 мини-огурца, тонко нарезанных
2 зеленых луковицы, тонко нарезанных
2 авокадо, нарезанных ломтиками .
Пищевая ценность
Количество на порцию
калорий
263общий жир
21 гнасыщенный жир
2,9гбелок
5гуглеводы
18 гклетчатка
10,9 гсахар
3,1 гдобавленный сахар
0 гнатрий 903 00 499 мг
ТЕГИ:
Соя, Подходит для диабетиков, Полезен для сердца, Средиземноморский, Без глютена , Вегетарианская, Веганская, С высоким содержанием клетчатки, Быстрая и легкая, ОбедЛюдям с диабетом 2 типа важно уделять внимание углеводам. «Углеводы — это то, что вызывает колебания уровня сахара в крови», — говорит Крэндалл.
Сколько углеводов в одном приеме пищи идеально? «Это индивидуально для каждого человека, — говорит Вайзенбергер. По данным CDC, сколько вы тренируетесь, ваш вес и ваш возраст могут влиять на то, как долго сахара остаются в вашем организме. По словам Крэндалла, типичной отправной точкой для людей с диабетом является ограничение потребления углеводов и корректировка в соответствии с показаниями уровня глюкозы в крови или в соответствии с рекомендациями диетолога.
По данным CDC, сколько вы тренируетесь, ваш вес и ваш возраст могут влиять на то, как долго сахара остаются в вашем организме. По словам Крэндалла, типичной отправной точкой для людей с диабетом является ограничение потребления углеводов и корректировка в соответствии с показаниями уровня глюкозы в крови или в соответствии с рекомендациями диетолога.
И имейте в виду, что углеводы содержатся не только в обычных продуктах, таких как хлеб, картофель и макароны. Они также содержатся во фруктах, овощах, сладостях и молочных продуктах, поэтому вы должны учитывать все это, говорит Крэндалл.
СВЯЗАННЫЕ: 8 фруктов, которые полезны для людей с диабетом
2. Избегайте обильных приемов пищи
Клетчатка – еще одно питательное вещество, за которым вам нужно следить, чтобы контролировать уровень сахара в крови, но в этом случае, чем больше, тем лучше! Крэндалл говорит, что это может помочь стабилизировать уровень сахара в крови. Согласно обзору, опубликованному в 2017 году , он также помогает контролировать вес и может снизить риск сердечно-сосудистых заболеваний.
Клетчатка также играет профилактическую роль. Исследования показали, что диеты с высоким содержанием клетчатки могут снизить заболеваемость диабетом 2 типа на 15-19%.процентов по сравнению с диетами с низким содержанием клетчатки, согласно исследованию 2018 года .
По данным клиники Майо, клетчатку можно найти в растительных продуктах, таких как малина, горох и цельнозерновые продукты. Фасоль — еще один хороший источник клетчатки. Согласно исследованию, проведенному в 2012 году, у людей с диабетом 2 типа, которые съедали не менее чашки бобовых (фасоли, нута и чечевицы) в день в течение трех месяцев, был более низкий уровень глюкозы в крови, измеренный с помощью теста A1C. Фасоль также является отличным источником фолиевой кислоты, которая связана с более низким риском сердечно-сосудистых заболеваний, распространенных осложнений диабета, по данным Национального института здравоохранения.
По данным клиники Майо, мужчины должны потреблять от 30 до 38 г клетчатки в день, а женщины — от 21 до 25 г в день.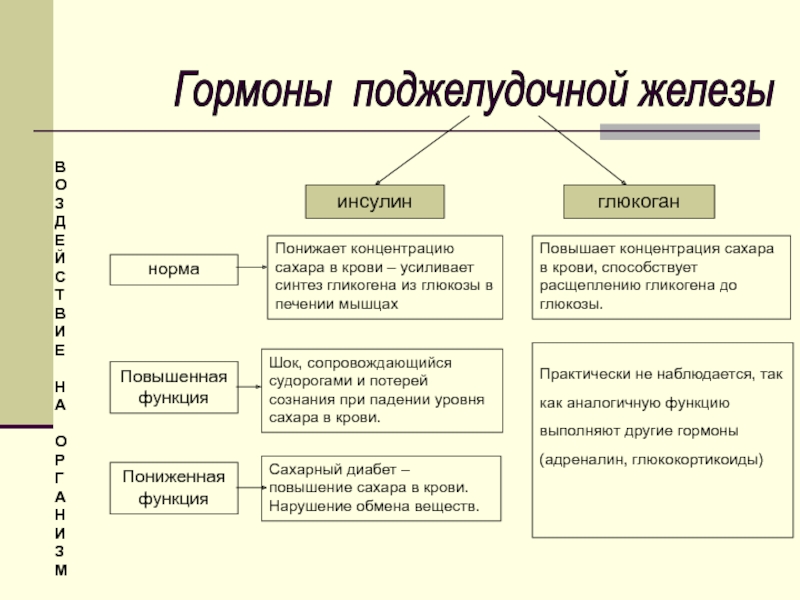
СВЯЗАННЫЕ: 7 советов по здоровому питанию для людей с диабетом 2 типа
4. Получите больше качественного сна с контролем сахара в крови, — говорит Вайзенбергер. Согласно небольшому исследованию, опубликованному в 2015 году, хроническое недосыпание может способствовать риску развития диабета 2 типа. У здоровых добровольцев, которые спали всего четыре часа в течение трех ночей подряд, был более высокий уровень жирных кислот в крови, что снижало способность инсулина чтобы отрегулировать уровень сахара в крови примерно на 23 процента, исследователи обнаружили. По данным отдела медицины сна Гарвардской медицинской школы, недостаток сна также связан с другими состояниями здоровья, включая ожирение, болезни сердца и инсульт.
Национальный фонд сна рекомендует спать от семи до девяти часов непрерывного сна в сутки.
Проблемы со сном? Следуйте этим рекомендациям Национального фонда сна:
- Спите в прохладной темной комнате.

- Избегайте употребления алкоголя или кофеина за несколько часов до сна.
- Ложитесь спать и просыпайтесь в одно и то же время каждый день, даже по выходным.
- Не смотрите на экраны как минимум за полчаса до сна, включая телевизор, планшеты, мобильные телефоны и компьютеры.
5. Немного похудеть
Когда вы испытываете стресс, уровень сахара в крови повышается, говорит Крэндалл. По данным Калифорнийского университета в Сан-Франциско, когда вы испытываете стресс, уровень инсулина падает, уровень некоторых гормонов повышается, а печень высвобождает больше глюкозы, которая попадает в кровоток и может вызвать нарушения на срок до восьми часов.
Как снять напряжение? По словам Вайзенбергера, йога и медитация могут помочь людям снизить уровень сахара в крови. Исследование, проведенное в 2014 году с участием 27 студентов-медсестер, показало, что сочетание занятий йогой и медитацией в течение одного часа один раз в неделю привело к снижению уровня стресса и уровня глюкозы в крови через 12 недель.
Крэндалл также предлагает сделать несколько глубоких вдохов, отправиться на прогулку, поиграть с питомцем несколько минут или послушать веселую песенку. По сути, «все, что вы можете сделать, чтобы отвлечься на несколько минут и просто снизить частоту дыхания», поможет, говорит она. Действительно, CDC отмечает , что меньшее количество воды в вашем организме связано с более высокой концентрацией сахара в крови.
СВЯЗАННЫЕ: Является ли стресс источником ваших колебаний уровня сахара в крови?
8. Никогда не пропускайте завтрак
Все мы слышали, что завтрак — самый важный прием пищи в течение дня. Особенно это касается тех, у кого диабет. «Я думаю, что завтрак важен, особенно с учетом потенциального риска гипогликемии и избегания потенциальных максимумов, связанных с голоданием в течение слишком длительного периода времени», — говорит Крэндалл.
Согласно исследованию Университета Миссури-Колумбия, завтрак с высоким содержанием белка имеет преимущество перед завтраком с высоким содержанием углеводов. В ходе исследования женщины в возрасте от 18 до 55 лет потребляли пищу с одинаковым содержанием калорий, жира и клетчатки, но с разным количеством белка. Исследователи контролировали количество глюкозы и инсулина в крови участников в течение четырех часов после того, как они позавтракали. Лучшие завтраки содержали 39г белка и приводили к более низким пикам глюкозы после еды, чем приемы пищи с меньшим содержанием белка, как обнаружили исследователи.
В ходе исследования женщины в возрасте от 18 до 55 лет потребляли пищу с одинаковым содержанием калорий, жира и клетчатки, но с разным количеством белка. Исследователи контролировали количество глюкозы и инсулина в крови участников в течение четырех часов после того, как они позавтракали. Лучшие завтраки содержали 39г белка и приводили к более низким пикам глюкозы после еды, чем приемы пищи с меньшим содержанием белка, как обнаружили исследователи.
Кроме того, завтрак может помочь людям с избыточным весом, страдающим диабетом 2 типа, сбросить лишние килограммы. Из участников Национального реестра контроля веса, которые потеряли не менее 30 фунтов в течение как минимум одного года, 78 процентов заявили, что завтракают каждый день.
9. Добавьте больше устойчивого крахмала в свою тарелкуРедакционные источники и проверка фактов
- Профилактика осложнений диабета. Центры по контролю и профилактике заболеваний. 3 ноября 2022 г.
- Подсчет углеводов.
 Центры по контролю и профилактике заболеваний. 5 августа 2022 г.
Центры по контролю и профилактике заболеваний. 5 августа 2022 г. - Саркер М., Рахман М. Пищевые волокна и борьба с ожирением — обзор [PDF]. Достижения в управлении и контроле веса при ожирении . 19 сентября 2017 г.
- McRae MP. Потребление пищевых волокон и сахарный диабет 2 типа: общий обзор метаанализов. Журнал хиропрактики . Март 2018 г.
- Таблица продуктов с высоким содержанием клетчатки. Клиника Майо. 5 января 2021 г.
- Дженкинс DJA, Кендалл CWC, Августин LSA. Влияние бобовых как части диеты с низким гликемическим индексом на гликемический контроль и сердечно-сосудистые факторы риска при сахарном диабете 2 типа: рандомизированное контролируемое исследование. ЯМА . 26 ноября 2012 г.
- Фолат. Управление пищевых добавок Национального института здравоохранения. 30 ноября 2022 г.
- Бруссар Дж. Л., Чапото Ф., Авраам В. и др. Ограничение сна увеличивает количество свободных жирных кислот у здоровых мужчин.
 Диабетология . Апрель 2015 г.
Диабетология . Апрель 2015 г. - Сон и риск заболеваний. Отделение медицины сна Гарвардской медицинской школы. 18 декабря 2007 г.
- Hirshkowitz M, Whiton K, Albert SM, et al. Рекомендации Национального фонда сна по продолжительности сна: методология и сводка результатов. Здоровье сна . Март 2015 г.
- Инсулинорезистентность и преддиабет. Национальный институт диабета, болезней органов пищеварения и почек. Май 2018 г.
- Мейсон С., Фостер-Шуберт К.Е., Имаяма И. и др. Диетическая потеря веса и влияние физических упражнений на резистентность к инсулину у женщин в постменопаузе. Американский журнал профилактической медицины . Октябрь 2011 г.
- Roussel R, Fezeu L, Bouby N, et al. Низкое потребление воды и риск развития гипергликемии. Лечение диабета . 1 декабря 2011 г.
- Сахар в крови и стресс. Калифорнийский университет, Сан-Франциско.
- Ким С.Д. Влияние йогических упражнений на жизненный стресс и уровень глюкозы в крови у студентов-медсестер.
 Журнал физиотерапии . Декабрь 2014 г.
Журнал физиотерапии . Декабрь 2014 г. - 10 удивительных вещей, которые могут повысить уровень сахара в крови. Центры по контролю и профилактике заболеваний. 28 июля 2022 г.
- Богатый белком завтрак помогает обуздать аппетит в течение всего утра. ScienceDaily. 14 ноября 2013 г.
- NWCR Факты. Национальный реестр контроля веса.
- McKinney C. Что такое резистентный крахмал? Медицина Джона Хопкинса.
- Уровень сахара в крови и упражнения. Американская диабетическая ассоциация.
- Эриксон М.Л., Дженкинс Н.Т., Маккалли К.К. Упражнения после еды: достижение целевого уровня глюкозы после приема пищи. Границы эндокринологии . 19 сентября 2017 г.
Показать меньше
Новое лекарство от ожирения может работать даже лучше, чем Ozempic, Wegovy и Mounjaro
Согласно клиническим испытаниям, это экспериментальное лекарство приводит к резкому снижению веса у людей с ожирением, включая тех, у кого также есть диабет. ..
..
Объяснение всех побочных эффектов Ozempic
От отрыжки Ozempic до диареи и выпадения волос — у нас есть все кровавые подробности о побочных эффектах семаглутида (Ozempic).
Росс ВолленМожет ли эта таблетка стать следующим Ozempic?
Дануглипрон, новый препарат от Pfizer, может стать следующим популярным лекарством от диабета и снижения веса после конкурентов Ozempic, Wegovy и Mounjaro.
Росс ВолленКак подготовиться к колоноскопии при диабете
Возможно, вам придется справляться с некоторыми проблемами диабета, если вы вынуждены голодать, придерживаться диеты с низким содержанием клетчатки и корректировать лечение диабета. для подготовки к колоноскопии…
Росс Воллен



