Люмбаго: симптомы, лечение, диагностика заболевания
Люмбаго – название отдельной формы остеохондроза, локализованного в пояснично-крестцовой области позвоночника и сопровождающегося приступообразной острой болью в пояснице. Приступ, как правило, возникает при попытке резко наклонить либо разогнуть спину, а также при поднятии тяжелого груза. Народное название патологии – «прострел в пояснице». Наиболее часто заболевание возникает у людей в молодом или среднем возрасте, от 25 до 45 лет, реже – у пожилых людей, во многих случаях сопровождается ишиасом. Мужчины страдают люмбаго чаще, чем женщины.
Симптоматика
Наиболее выраженным симптомом люмбаго служит интенсивная боль, «простреливающая» поясницу и мышцы спины. Боль носит толчкообразный, пульсирующий характер и при появлении заставляет больного застыть в наклонной позе, так как распрямление спины чревато усилением болезненности. Во время приступа человек не может пошевелиться, ощущая беспомощность и скованность.
Боль сопровождается напряжением спинных мышц в области поясницы. Спазм вызывает рефлекторная реакция организма на боль, но сокращение мышц приводит к сдавлению нервных окончаний, из-за чего ощущения усиливаются.
Нередко у пациентов наблюдается сочетание люмбаго с ишиасом, т. е. боль ощущается не только в пояснице, но и в ягодице и задней части бедра, возможно, по всей длине ноги.
Длительность болей различна: у одних людей приступ продолжается всего несколько минут, у других – несколько часов или даже суток. При длительных болях, как правило, наиболее мучительными являются первые полчаса, затем ощущения притупляются. Лучше всего человек себя чувствует, лежа на спине и положив ноги, согнутые в коленях, на несколько подушек или свернутых одеял, либо в коленно-локтевой позе с подложенными под живот подушками.
У вас появились симптомы люмбаго?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины заболевания
В настоящее время основными причинами люмбаго считают:
- чрезмерное мышечное напряжение в области поясницы, связанное с динамическими (например, при поднятии тяжестей) или статическими (долгое стояние в неудобной позе) нагрузками;
- поясничную грыжу межпозвонкового диска;
- врожденные деформации позвоночника;
- артрит;
- переохлаждение;
- травмы и ушибы спины;
- опухоли тканей позвоночника;
- спондилит – воспалительный процесс в позвоночнике.
В качестве сопутствующих факторов, увеличивающих риск развития заболевания, следует назвать:
- неправильную осанку с привычкой постоянно горбиться и плохо развитым мышечным корсетом;
- тяжелый физический труд в течение длительного времени;
- малоподвижный образ жизни;
- возрастные изменения, связанные с утратой позвоночником здоровой гибкости.
Тяжелые физические нагрузки, резкие повороты либо наклоны туловища, как правило, провоцируют приступы люмбаго. Наиболее частая ситуация, приводящая к «прострелу» поясницы, – перегрев мышц из-за активной физической работы или занятий спортом с последующим резким переохлаждением.
Диагностика
В клиническую диагностику люмбаго, помимо осмотра пациента и сбора жалоб на его состояние, входят:
- рентгенография позвоночника, позволяющая установить наличие либо отсутствие опухоли;
- биомеханические тесты – пациент выполняет определенные движения, которые позволяют установить характер болей и дифференцировать заболевание;
- МРТ или КТ для выявления нарушений в позвоночнике;
- общий анализ мочи и крови для выявления воспалительного процесса;
- сцинтиграфия позвоночника для изучения состояния кровеносных сосудов, питающих этот орган;
- электронейромиография для исследования нервной проводимости в мышцах спины.
Дополнительную информацию часто предоставляет анамнез пациента, в котором, как правило, присутствует остеохондроз, грыжа межпозвонкового диска, травма позвоночника и другие проблемы.
Терапия
В зависимости от выраженности характерных для люмбаго симптомов, лечение в остром периоде требует назначения:
- анальгетиков для уменьшения болей;
- нестероидных препаратов противовоспалительного действия;
- спазмолитиков для расслабления напряженных мышц;
- витаминных препаратов для укрепления иммунной системы.
При особенно сильных болях могут назначаться внутрикожные новокаиновые блокады, успокоительные и снотворные препараты. Хороший эффект дают местные лекарственные средства – мази с согревающим эффектом, аппликации димексида, а также перцовый пластырь. Лечебный эффект достигается благодаря усилению капиллярного кровообращения в спазмированных мышцах спины.
Во время лечения люмбаго в периоде обострения пациенту предписан строгий постельный режим и состояние полного покоя. Лежать необходимо на ровной, умеренно жесткой поверхности на спине, с согнутыми в коленном и тазобедренном суставе ногами, под которые подкладывают свернутые одеяла. Соблюдение постельного режима продолжается в течение двух недель. В это время необходимо отказаться от острых и жирных блюд, солений и копчений. Особенно важно соблюдать клинические рекомендации при люмбаго с ишиасом.
По мере уменьшения болей у пациента появляется возможность посещения физиотерапевтических процедур. Хороший эффект дают:
- иглорефлексотерапия;
- мануальная терапия;
- классический массаж;
- амплипульстерапия;
- лазерная терапия;
- магнитная терапия;
- аппликации лечебных грязей.
Часто пациенту назначают комплекс из нескольких процедур.
Профилактика
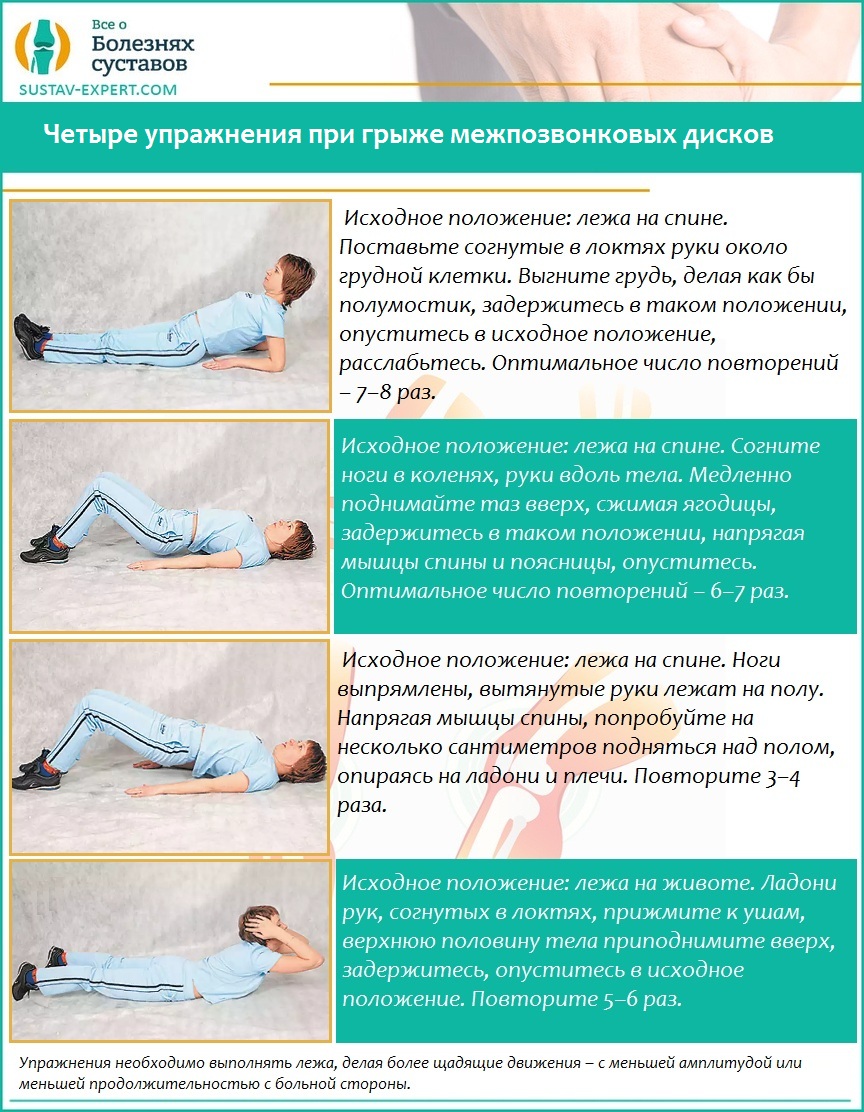
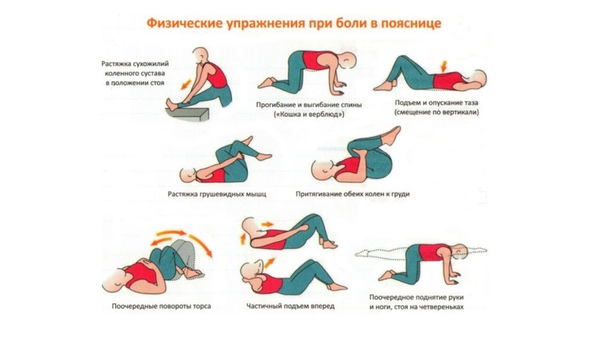
Чтобы избежать рецидивов, пациенту необходимо избегать переохлаждения, не делать резких движений, не поднимать тяжестей, отказаться от тяжелого физического труда. Однако умеренные нагрузки не только не приносят вред, но и полезны для здоровья. Прогулочная ходьба, упражнения на растяжку, велопрогулки, выполнение специального комплекса упражнений позволяют укрепить мышцы спины и длительное время избегать возвращения приступов боли.
Диагностика и лечение люмбаго в Москве
Клиника профессора Ройтберга «Медицина» предлагает услуги современной диагностики и квалифицированного лечения люмбаго и ишиаса. У нас ведут прием неврологи, вертебрологи, ортопеды высшей категории, врачи с многолетним опытом. Для диагностических исследований используется передовая техника от лучших производителей. Запишитесь к нам на прием онлайн или позвоните, чтобы получить больше информации о нашей клинике.
Вопросы и ответы
Какой врач лечит люмбаго?
Чтобы попасть на консультацию к специалисту по лечению люмбаго, запишитесь на прием к опытному вертебрологу или неврологу. Если таких врачей в вашей поликлинике нет, обратитесь к ортопеду или хирургу.
Часть тела, которую поражает люмбаго
Люмбаго поражает нервные корешки в пояснично-крестцовом отделе позвоночника с одновременным спазмом мышечной ткани, прилегающей к области поражения нервов.
Как лечить люмбаго в домашних условиях?
Средства народной медицины оказывают дополнительное воздействие на область, пораженную заболеванием. Хорошо помогают компрессы из измельченного в кашицу чеснока, смешанного с нутряным жиром, или сока черной редьки – эти средства оказывают отличное согревающее действие. Аналогично действует кашица из тертого хрена. Настойку из цветков сирени на керосине рекомендуется втирать в больное место 3-4 раза в день, пока не наступит облегчение.
Хорошо помогают компрессы из измельченного в кашицу чеснока, смешанного с нутряным жиром, или сока черной редьки – эти средства оказывают отличное согревающее действие. Аналогично действует кашица из тертого хрена. Настойку из цветков сирени на керосине рекомендуется втирать в больное место 3-4 раза в день, пока не наступит облегчение.
Реабилитация после удаления грыжи поясничного отдела позвоночника
Вопрос обзора
Мы проанализировали доказательства эффективности реабилитационных программ для уменьшения боли, восстановления функции и возвращения к труду людей, перенесших операцию диска поясничного отдела позвоночника.
Актуальность
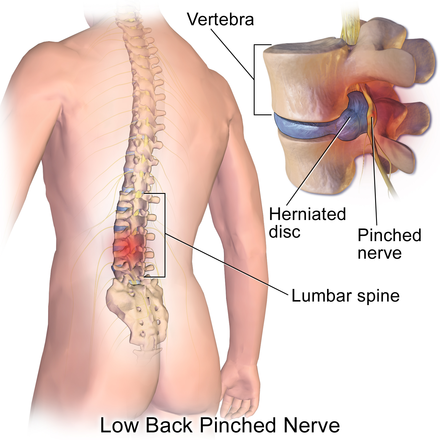
«Грыжа межпозвоночного диска» или «соскользнувший» позвонок являются самыми распространенными причинами боли в ноге, связанной с «защемлением» или сдавлением нерва в пояснице. Многие пациенты обходятся сочетанием консервативных методов лечения, таких как медикаментозное лечение или физиотерапия. Пациентам с упорной симптоматикой может быть проведено хирургическое вмешательство. Несмотря на то, что у 78% до 95% пациентов состояние улучшается после операции, в некоторых случаях неврологическая симптоматика может сохраняться. По имеющимся данным, от 3% до 12% пациентов после операции на диске могут страдать от возврата (рецидива) симптоматики, и большинству этих требуется повторная операции.
Пациентам с упорной симптоматикой может быть проведено хирургическое вмешательство. Несмотря на то, что у 78% до 95% пациентов состояние улучшается после операции, в некоторых случаях неврологическая симптоматика может сохраняться. По имеющимся данным, от 3% до 12% пациентов после операции на диске могут страдать от возврата (рецидива) симптоматики, и большинству этих требуется повторная операции.
Реабилитационные программы, такие как лечебная физкультура, назначенная физиотерапевтом, и рекомендации, направленные на возвращение к повседневной жизни, помогают вернуться к нормальной деятельности, к труду — это общие подходы к [восстановлению] после операции.
Характеристика исследований
Этот обновленный обзор оценил эффективность различных реабилитационных программ для пациентов, перенесших первичную операцию на диске поясничного отдела позвоночника . Мы включили 22 рандомизированных контролируемых испытания с 2503 участниками, мужчин и женщин, в возрасте от 18 до 65 лет. Доказательства актуальны по май 2013 года. Обычно, лечение начиналось через четыре или шесть недель после операции, но также могло варьировать от двух часов до 12 месяцев после операции. Отмечались значительные различия в содержании, продолжительности и интенсивности лечения (например, программы упражнений). Продолжительность вмешательств варьировала от двух недель до одного года; большинство программ продолжались от шести до 12 недель. Участники в среднем сообщали о боли высокой интенсивности (56 баллов по шкале (ВАШ) от нуля до 100, где 100 является показателем выраженной, невыносимой боли). Большинство исследований сравнивали эффективность (1) [реабилитационных] упражнений с отсутствием лечения, (2) упражнения высокой интенсивности с упражнениями низкой интенсивности или (3) упражнения, контролируемые врачом, с упражнениями в домашних условиях, которые проводились, как правило, спустя четыре или шесть недель после операции. Этот обзор включал сравнения (1) [реабилитационных] упражнений с отсутствием лечения, (2) упражнения высокой интенсивности с упражнениями низкой интенсивности, и (3) упражнения, контролируемые врачом, с упражнениями в домашних условиях.
Доказательства актуальны по май 2013 года. Обычно, лечение начиналось через четыре или шесть недель после операции, но также могло варьировать от двух часов до 12 месяцев после операции. Отмечались значительные различия в содержании, продолжительности и интенсивности лечения (например, программы упражнений). Продолжительность вмешательств варьировала от двух недель до одного года; большинство программ продолжались от шести до 12 недель. Участники в среднем сообщали о боли высокой интенсивности (56 баллов по шкале (ВАШ) от нуля до 100, где 100 является показателем выраженной, невыносимой боли). Большинство исследований сравнивали эффективность (1) [реабилитационных] упражнений с отсутствием лечения, (2) упражнения высокой интенсивности с упражнениями низкой интенсивности или (3) упражнения, контролируемые врачом, с упражнениями в домашних условиях, которые проводились, как правило, спустя четыре или шесть недель после операции. Этот обзор включал сравнения (1) [реабилитационных] упражнений с отсутствием лечения, (2) упражнения высокой интенсивности с упражнениями низкой интенсивности, и (3) упражнения, контролируемые врачом, с упражнениями в домашних условиях.
Основные результаты
Пациенты, принимавшие участие в программах тренировок через четыре или шесть недель после операции, сообщали об уменьшении боли и дисфункции, в отличие от тех, кто не получал никакого лечения. Пациенты, принимавшие участие в программах тренировок с упражнениями высокой интенсивности, отмечали уменьшение проявлений боли и дисфункции несколько чаще, чем те, кто участвовал в программах тренировок с упражнениями низкой интенсивности. Пациенты в группе контролируемых тренировок сообщали о минимальном различии в уменьшении боли и дисфункции в сравнении с участниками программ с упражнениями в домашних условиях. Отсутствие доказательств высокого качества не позволяет сделать однозначные выводы.
Ни в одном из клинических испытаний не сообщалось об увеличении частоты повторных операций после первичного хирургического вмешательства.
Результаты исследований не показали, должны ли проходить реабилитацию все пациенты после операции или только те, у кого еще сохраняются симптомы [заболевания] четыре или шесть недель спустя.
Качество доказательств
Ограничения (проблемы) в методах у половины [включенных] клинических испытаний предполагают, что результаты следует оценивать с осторожностью. Только в одном клиническом испытании оценили большинство вариантов лечения. Поэтому для большинства этих вмешательств доказательства низкого или очень низкого качества указывают на то, что нельзя сделать однозначные выводы относительно их эффективности.
причины, виды, лечение нарушения – Клиника ЦКБ РАН в Москве
Лордоз – это нарушение, выражающееся в физиологическом или патологическом изгибе позвоночника с выпуклостью к передней части. Физиологическое состояние наблюдается у каждого человека. Это изгиб поясничного отдела и шейного отдела. Состояние патологии отличается от физиологического степенью искривления позвоночника. Нарушения в грудном отделе встречаются реже.
Причины развития
Главными причинами нарушения являются поражение позвонков или патология тазобедренных суставов. Лордоз возникает как результат:
Лордоз возникает как результат:
- Пороков развития.
- Новообразований.
- Воспаления.
- Спондилолистеза.
- Торсионных спазмов мышц.
- Травм позвоночника.
- Болезней, таких как полиомиелит, ДЦП, рахит.
- Системные заболевания, вызывающие повреждение мышц, хрящей, костей.
- Нарушения осанки при беременности (временное явление, которое проходит после рождения ребенка).
Патологический лордоз позвоночника может возникать у детей без видимых причин. Такое состояние корректируется по мере взросления ребенка и не оставляет последствий для здоровья.
Симптомы
Наиболее распространенным симптомом лордоза позвоночника является боль в мышцах. Искривление провоцирует натяжение и спазмы мышц. Шейный лордоз ощущается дискомфортом в области шеи и плечевой области. Посетить врача стоит при появлении следующих симптомов:
- Есть ограничения подвижности в шейном или поясничном отделе.
- Появляется онемение, покалывание.
- Резкие боли, также именуемые прострелами.
- Нарушения контроля за мочевым пузырем.
- Мышечная слабость.
Виды лордоза
Классификация предполагает разные виды с учетом ключевых параметров:
- Локализация:
- Шейный лордоз.
- Поясничный лордоз.
- Причины:
- Первичный, возникший в результате патологий позвоночника.
- Вторичный – деформация позвоночника как следствие приспособления тела к равновесию в нетипичных для него условиях.
- Возможность полного восстановления:
- Нефиксированный – возможно выпрямление спины сознательным усилием.
- Частично фиксированный – есть ограничения в изменении угла изгиба.
- Фиксированный – без возможности восстановление нормального положения спины.

Отдельная форма заболевания – сглаженный лордоз. Это приносит максимум неприятностей. Сглаженность предполагает отсутствие естественных изгибов позвоночника, то есть спина выпрямлена полностью. Когда лордоз усилен, изгиб позвоночника, напротив, становится существенно более выраженным.
В чем опасность заболевания
Позвоночник – основа всего организма. Любые его патологические изменения пагубно влияют на функционирование отдельных органов и организма в целом. В основном страдают органы в тех зонах, где локализуется искривление. Также проблемы затрагивают позвоночник. Возможно воспаление позвонков, их разрушение, выпадение, появление грыж, остеохондроза, деформирующего артроза с последующей потерей работоспособности.
Диагностика
Постановка диагноза требует проведения ряда мероприятий:
- Опрос пациента, выявление симптомов, составление медицинской истории.
- Определение подвижности позвоночника, его изгиба, аномалий развития.

- Проведение неврологического осмотра.
- Рентген, который поможет точно определить степень искривления.
Есть способ самостоятельной диагностики, который можно провести в домашних условиях. Точных результатов он, безусловно, не даст, но поможет сориентироваться. Нужно стать спиной к стене и попытаться просунуть руку в зоне поясницы между стеной и спиной. Рука должна продвигаться с затруднением.
Лечение
Большая часть случаев патологического лордоза не требует медицинского лечения. В более тяжелых ситуациях медикаментозная терапия применяется. Действие препаратов, которые могут использоваться, направлено на снятие болии воспаления. Среди основных методов лечения:
- Лечебная гимнастика.
- Упражнения, направленные на укрепление мышц спины, повышение подвижности поясницы и шейного отдела.
- Снижение веса – один из способов, как исправить осанку.
- Корсет – эффективная мера для детей и подростков.
- Прием витаминов, в том числе витамина D.
Хирургическое лечение применяется только в самых тяжелых случаях, в которых консервативное лечение не может помочь пациенту.
К какому врачу обратиться
Записаться на прием вертебролога можно, обратившись в клинику ЦКБ РАН. Квалифицированный специалист проведет консультацию, назначит диагностику и лечение, если это необходимо.
Цены
| Название услуги | Стоимость, руб |
|
Прием (осмотр, консультация) врача-травматолога-ортопеда первичный |
1500 |
|
Прием (осмотр, консультация) врача — травматолога-ортопеда, имеющего ученую степень К.М.Н.( уч. звание «доцент»), первичный |
1700 |
|
Прием (осмотр, консультация) врача — травматолога-ортопеда, имеющего ученую степень Д. |
2700 |
|
Прием (осмотр, консультация) врача-травматолога-ортопеда повторный |
1200 |
Массаж пояснично-крестцового отдела позвоночника — Лечебный массаж поясничного отдела позвоночника | МКДЦ ФГБНУ НЦН
При многих патологиях позвоночника одним из основных методов лечения является массаж. Он помогает снять спазмы, расслабиться и избавиться от болей. Такое воздействие на мышцы спины оказывает также профилактический эффект, так как предотвращает развитие многих патологий. Особенно востребованной процедурой является массаж пояснично-крестцового отдела позвоночника. Ведь эта область спины подвергается нагрузкам постоянно, поэтому боли здесь возникают часто.
Массаж оказывает следующие положительные эффекты на организм:
- способствует расширению сосудов и улучшению кровоснабжения массируемого участка;
- за счет прилива крови ускоряются обменные процессы в тканях;
- исчезают спазмы и скованность в мышцах;
- улучшается тонус мышц, повышается их эластичность;
- восстанавливается подвижность позвоночника в этом отделе.
Кроме того, после правильно выполненного массажа человек чувствует расслабление, у него проходит усталость и повышается настроение.
Показания массажа поясничного отдела позвоночника:
Массаж пояснично-крестцовой области можно делать с профилактической или с лечебной целью. Он полезен всем людям, которые подвергаются повышенным нагрузкам. Профилактические курсы массажа рекомендуется проходить пару раз в год для предотвращения радикулита и остеохондроза. Они помогут поддерживать мышцы спины в тонусе, предотвратят появление болей в спине. Массаж эффективен при лечении и профилактике остеохондроза, радикулита, грыжи дисков
Назначается массаж этого отдела также с лечебной целью. Он нужен при повышенной утомляемости, чувстве дискомфорта и скованности в пояснице, периодических болях. Массаж является одним из обязательных методов лечения при таких патологиях:
- остеохондрозе пояснично-крестцового отдела;
- протрузии и грыже межпозвоночных дисков;
- радикулите;
- спондилоартрозе;
- искривлении позвоночника;
- восстановлении после травм.
Противопоказания массажа поясничного отдела позвоночника:
Противопоказан массаж поясницы в остром периоде ущемления нервных корешков. это время необходим полный покой, массировать можно только участки выше или ниже пораженной области. Не рекомендуются никакие воздействия при нестабильности или смещении позвонков.
Нельзя делать массаж также при воспалительных процессах, инфекционных заболеваниях, повышенной температуре, опухолях. Гипертония, патологии сердечно-сосудистой и центральной нервной системы тоже могут стать препятствием для его проведения. Ведь массаж влияет на кровообращение, может вызвать повышение или понижение давления, изменение частоты сердечных сокращений. А при наличии кожных заболеваний или раздражения эти патологии могут обостриться.
Сеанс массажа:
Все движения выполняются снизу вверх, по ходу лимфы. Обязательно захватывается область выше и ниже больного участка. Поэтому начинается массаж с грудного отдела, массируются ягодицы и бедра.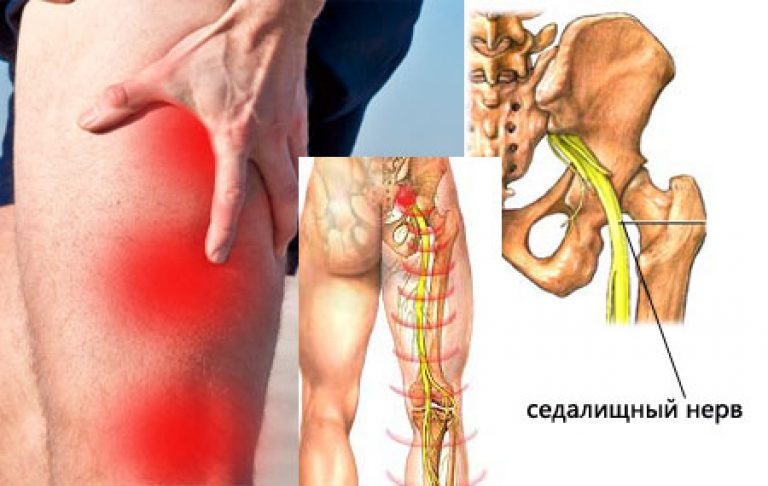 Если боль локализуется с одной стороны, сначала обрабатывается здоровая область поясницы. Каждый сеанс массажа поясницы длится от 15 до 30 минут в зависимости от патологии и индивидуального состояния больного. Сначала воздействие должно быть менее интенсивным, усиливать давление и активность массажа можно со 2-3 сеанса.
Если боль локализуется с одной стороны, сначала обрабатывается здоровая область поясницы. Каждый сеанс массажа поясницы длится от 15 до 30 минут в зависимости от патологии и индивидуального состояния больного. Сначала воздействие должно быть менее интенсивным, усиливать давление и активность массажа можно со 2-3 сеанса.
причины, диагноз и лечение – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
КЛИНИЦИСТ № 32007 —
БОЛИ В СПИНЕ У ПОЖИЛЫХ: ПРИЧИНЫ, ДИАГНОЗ И ЛЕЧЕНИЕ
В.А. Парфенов
Московская медицинская академия им. И.М. Сеченова
Контакты: (495) 245-47-70 Владимир Анатольевич Парфенов
У людей пожилого возраста наиболее частыми причинами болей в спине являются рефлекторные мышечно-тонические (вследствие остеохондроза и спондилоартроза) и миофасциальные синдромы. Диагноз при болях в спине устанавливается на основании соматического, неврологического, мануального и ортопедического обследований, при показаниях используются инструментальные методы диагностики. При болях в спине эффективны нестероидные противовоспалительные средства и миорелаксанты. Одной из частых причин болей в спине является остеопороз. В случае остеопороза целесообразно использование препаратов, содержащих кальций и витамин D. Для предупреждения повтора болей в спине рекомендуется избегать подъема значительных тяжестей и статических перегрузок, показаны пешие прогулки, лечебная гимнастика. Ключевые слова: боли в спине, остеопороз, нестероидные противовоспалительные средства, миорелаксанты, Кальций-Дз Никомед
Диагноз при болях в спине устанавливается на основании соматического, неврологического, мануального и ортопедического обследований, при показаниях используются инструментальные методы диагностики. При болях в спине эффективны нестероидные противовоспалительные средства и миорелаксанты. Одной из частых причин болей в спине является остеопороз. В случае остеопороза целесообразно использование препаратов, содержащих кальций и витамин D. Для предупреждения повтора болей в спине рекомендуется избегать подъема значительных тяжестей и статических перегрузок, показаны пешие прогулки, лечебная гимнастика. Ключевые слова: боли в спине, остеопороз, нестероидные противовоспалительные средства, миорелаксанты, Кальций-Дз Никомед
BACK PAIN IN THE ELDERLY: CAUSES, DIAGNOSIS AND TREATMENT
V.A. Parfenov
I.M. Sechenov Moscow Medical Academy
The paper describes the principal causes of back pain in the elderly, among which reflex myotonic (due to osteochondrosis and spondylarthrosis) and myofascial syndromes are most common. In back pain, a diagnosis is established on the basis of somatic, neurological, manual, and orthopedic studies; instrumental diagnostic methods are also used, if indicated. Osteoporosis is observed to be involved in the chronic course of back pain. Nonsteroidal anti-inflammatory drugs and myorelaxants are effective in relieving back pain; in case of osteoporosis, it is advisable to use agents containing calcium and vitamin D. The avoidance of the lifting of heavy things and static overloads, as well as walking, and therapeutic exercises are recommended to prevent recurrent back pain. Key words: back pain, osteoporosis, nonsteroidal anti-inflammatory drugs, myorelaxants, Calcium-D3 Nycomed
Введение
Боли в спине являются одним из наиболее распространенных страданий современного человека и занимают одно из ведущих мест среди причин обращаемости к врачу. Пожилые люди значительно чаще обращаются за медицинской помощью, чем люди молодого возраста, при этом одной из частых их жалоб становятся боли в спине. В нашей стране традиционно при болях в спине обращаются к неврологу, ревматологу или специалисту по мануальной терапии, однако с развитием семейной медицины увеличивается доля пациентов, которые по поводу болей в спине обследуются и лечатся у врачей общей практики. Основные причины болей в спине
Боли в спине часто вызваны рефлекторными (мышечно-тоническими) синдромами вследствие остеохондроза и спондилоартроза либо миофасци-альными болями [1—4]. Остеохондроз поясничного отдела позвоночника включает дегенеративные поражения хряща межпозвонкового диска и реактивные изменения тел смежных позвонков. Спондило-
артроз представляет собой патологию межпозвонковых (фасеточных) суставов, вызванную дегенеративно-дистрофическими изменениями или их функциональным блокированием синовиальной оболочкой. Миофасциальные боли возникают под влиянием мышечного напряжения, интенсивной физической активности, что приводит к напряжению параверте-бральных мышц, к надрывам мышечных и соединительнотканных волокон, особенно в местах прикрепления мышц. Реже боли в спине обусловлены компрессией спинномозгового корешка и его сосудов (радикулопатия) вследствие грыжи межпозвоночного диска в заднем и заднебоковом направлении, развития спондилоартроза с гипертрофией межпозвонковых суставов и образованием остеофитов.
Причиной болей в спине могут быть врожденные или приобретенные деформации (кифоз, сколиоз), смещения тел позвонков (спондилолистез), позвоночный стеноз, нестабильность позвоночника.
Перечисленные выше причины, которые в литературе обычно расцениваются как механические,
обусловливают примерно 90% всех случаев болей в спине у пожилых людей [1—4].
Одной из частых немеханических причин болей в спине у лиц пожилого возраста является остеопороз, который в возрасте старше 50 лет выявляется примерно в 20—30% случаев [5]. Остеопороз, остеохондроз и остеоартроз — часто встречающиеся заболевания, сочетанное развитие которых существенно снижает качество, а вероятно, и продолжительность жизни лиц пожилого возраста [5, 6]. Наличие остеопороза увеличивает риск развития переломов позвоночника и шейки бедра, которые снижают качество жизни пожилых людей и уменьшают ее продолжительность. Неврологические проявления остеопороза
Одной из основных жалоб больных при остеопо-розе является боль в спине, чаще в грудном и поясничном отделах позвоночника. По характеру и темпу формирования болевых ощущений выделяют два варианта течения заболевания: с острым и медленным началом.
Острый вариант характеризуется возникновением интенсивной боли в позвоночнике на фоне полного здоровья; он связан со свежими компрессионными переломами одного или нескольких позвонков.Часто появление боли совпадает с подъемом тяжести, тряской ездой в городском транспорте, неловким движением или другими факторами, которые приводят к резкой нагрузке на позвоночный столб. Иногда больному достаточно споткнуться или оступиться, чтобы спровоцировать появление боли. Боль часто носит опоясывающий характер, может симулировать острую патологию грудной (инфаркт миокарда) или брюшной полости (почечная или печеночная колика, тромбоз сосудов тонкого кишечника и т.п.), что обусловлено ирритацией вегетативных структур спинного мозга. Боль усиливается при кашле, в вертикальном положении тела, уменьшается при переходе в горизонтальное положение. В некоторых случаях интенсивность болевых ощущений может увеличиваться в течение 1—3 дней.
Компрессия позвонков часто приводит к уменьшению межреберных отверстий и может сопровождаться формированием корешковых синдромов. Чаще всего компрессии подвергаются корешки нижнегрудного и верхнепоясничного отделов позвоночника. Подобная локализация корешкового синдрома нехарактерна для остеохондроза позвоночника, и ее возникновение, в особенности у людей пожилого возраста, предполагает возможность остеопоротического процесса. Клинические проявления остеопороза с корешковым синдромом мало отличаются от радикулярной симптоматики при дегенеративно-дистрофических процессах в позвоночнике, однако в совокупности с другими клиническими синдромами, которые сопровождают течение остеопороза, позволяют правильно поставить диагноз. Крайним вариантом компрессионных процессов является возникновение компрессии спинного мозга при остеопоротическом переломе тела позвонка.
Другой вариант течения остеопороза характеризуется постепенным формированием болевых ощущений в позвоночнике, которые со временем приобретают постоянный характер, с низким эффектом от приема анальгетиков. Кроме болевых ощущений большинство больных предъявляют жалобы на общую слабость, повышенную утомляемость, снижение трудоспособности. Характерно уменьшение роста на 2—3 см после каждой болевой атаки, связанное с компрессией тел позвонков.
Чрезмерное поступление в кровь кальция из костной ткани способствует формированию целого ряда симптомокомплексов, обусловленных нарушением функционирования разных отделов нервной системы. Часто эти симптомы являются клиническим дебютом заболевания и намного опережают появление боли и рентгенологических изменений. Наиболее чувствительна к изменению минерального обмена вегетативная нервная система, которая одной из первых реагирует на смену концентрации кальция в сыворотке крови. В частности, происходит активация симпатического ее отдела. Клинически это проявляется склонностью к тахикардии, повышением артериального давления, кардиалгиями, онемением и парестезиями дис-тальных отделов конечностей, легким возникновением ангиоспастических состояний (судорожное сведение мышц голеней, преимущественно ночью — крам-пи), формированием синдрома Рейно. Участи больных чрезмерная симпатическая активация приводит к развитию вегетативных симпатоадреналовых кризов: характерны возникновение беспокойства, чувства тревоги, страха смерти, ощущение сжатия в груди, внутренней дрожи, озноба; повышается артериальное давление, учащается пульс, холодеют и немеют кисти, возникают частые позывы к мочеиспусканию; продолжительность приступа, который называют «панической атакой», от 10—15 до 30—50 мин; заканчивается приступ обильным мочеиспусканием светлой мочой.
При осмотре больных выявляют повышенную чувствительность остистых отростков позвонков при перкуссии и пальпации.
В более редких случаях боли в спине вызваны новообразованием, затрагивающим позвоночник (первичные и метастатические опухоли позвоночника, ми-еломная болезнь), сирингомиелией, деструкцией позвонков и поражением нервных корешков вследствие инфекционных процессов (остеомиелит, эпидурит), дисметаболических нарушений (гиперпаратиреоз, болезнь Педжета), переломами позвоночника и некоторыми другими заболеваниями. Боли в нижней части спины возможны при различных соматических заболеваниях (поджелудочной железы, почек, органов малого таза) по механизму отраженных болей. Диагностика болей в спине
Для установления причины болей в спине необходимо тщательное обследование больного, включаю-
щее выяснение жалоб, сбор анамнеза, соматическое, неврологическое, а в ряде случаев и дополнительные исследования [1—4]. Большое значение имеют мануальное и ортопедическое обследования, при которых определяются подвижность в различных отделах позвоночника, объем движений нижних конечностей, наличие локальной болезненности в спине и конечностях, напряжение мышц и болезненность при их пальпации. Специальные пробы позволяют выявить дисфункцию различных мышц, функциональные блокады суставов позвоночника. Соматическое обследование направлено на выявление злокачествен -ных новообразований, инфекционных процессов и заболеваний внутренних органов, которые могут проявляться болью в спине. При неврологическом обследовании следует оценить эмоциональное состояние больного, определить, имеются ли парезы, расстройства чувствительности и выпадение рефлексов.
В большинстве случаев диагноз болей в спине устанавливается на основании неврологического, мануального и ортопедического обследований, когда выявляется типичная клиническая картина рефлекторного мышечно-тонического синдрома или радикуло-патии либо миофасциального синдрома и нет симптомов «опасности» — признаков соматического, онкологического или воспалительного заболевания [4].
При деструктивном поражении поясничного отдела позвоночника (травматические переломы, первичная опухоль, метастазирование в позвоночник и другие причины), его врожденных или приобретенных деформациях, деформирующем спондилоартри-те часто наблюдается локальная болезненность, диагноз устанавливают на основании результатов рентгенографии и/или компьютерной (КТ) или магнитно-резонансной томографии (МРТ) позвоночника.
В процессе установления диагноза остеопороза кроме оценки жалоб больного и данных клинического осмотра должны решаться следующие задачи:
— определение характера и степени снижения плотности костной ткани, вовлечение в этот процесс разных отделов скелета;
— оценка уровня метаболизма костной ткани с использованием биохимических, иммунофермент-ных, морфологических методов;
— установление причин, которые привели к развитию остеопороза;
— дифференциальная диагностика остеопороза с другими формами метаболических остеопатий.
Наиболее широкое признание в диагностике ос-теопороза получила двухэнергетическая рентгеновская абсорбциометрия (DXA). Денситометрия центрального скелета (позвоночника и проксимальных отделов бедренных костей) является стандартным методом диагностики остеопороза, поскольку во многих исследованиях была доказана эффективность этого метода в оценке риска переломов в основном у жен-
щин в постменопаузе. При соматических заболеваниях отраженная поясничная боль в спине обычно сочетается с другими проявлениями заболевания, не сопровождается напряжением мышц спины и обычно не усиливается при движениях в позвоночнике.
В Европейских рекомендациях по обследованию пациентов с острой болью в спине отмечается, что в большинстве случаев, когда имеется типичная клиническая картина рефлекторных мышечно-тониче-ских проявлений остеохондроза, спондилоартроза либо миофасциальных болей и нет симптомов «опасности», не требуется дополнительных методов обследования [4]. Большое значение имеет оценка психосоциальных факторов, особенно у пациентов с частыми повторными эпизодами болей в нижней части спины.
В тех ситуациях, когда имеются симптомы «опасности», необходимы дополнительные исследования, провести которые в большинстве случаев можно в амбулаторных условиях. Среди дополнительных методов исследования при болях в спине наиболее часто используются рентгенография позвоночника в нескольких проекциях, общий анализ крови и мочи, рентгеновская КТ или МРТ позвоночника, денситометрия, сцинтиграфия костей таза и позвоночника [1—4].
Рентгенография позвоночника выявляет врожденные аномалии и деформации, переломы позвонков, остеопороз (в 20—30% случаев), спондилоли-стез, воспалительные заболевания (спондилиты), первичные и метастатические опухоли, а также другие изменения. Важно отметить, что наличие остеохондроза и/или спондилоартроза обнаруживается у большинства пожилых пациентов и не исключает других причин болей в спине, т.е. не может быть основой клинического диагноза.
Рентгеновская КТ или МРТ позвоночника обнаруживают грыжи межпозвонковых дисков (их размеры, локализацию), сужение позвоночного канала, опухоли спинного мозга или конского хвоста и другие изменения. Необходимо отметить, что небольшие грыжи межпозвонковых дисков выявляются у большинства пожилых пациентов, их обнаружение не исключает другие причины болей в спине и также не может быть основой клинического диагноза.
В большинстве случаев острые боли (продолжительностью не более 12 нед) в спине неспецифического характера (мышечно-тонические синдромы вследствие остеохондроза и спондилоартроза, мио-фасциальные синдромы) проходят в течение нескольких дней или 2—4 нед, радикулопатии — в течение месяцев, но в части случаев они принимают хроническое течение на годы. Хроническому течению болей в спине могут способствовать неадекватное лечение острой боли, чрезмерное ограничение физических нагрузок, «болевой» тип личности, пониженный фон настроения, в части случаев заинтересованность пациента в длительной нетрудоспо-
собности, аггравация имеющихся симптомов или «рентное» отношение к болезни. У пожилых людей хроническому течению болей в спине может способствовать развитие остеопороза позвоночника. Лечение болей в спине
Лечение болей в спине основывается на терапии основного заболевания. Врачебная тактика при неспецифических болях в спине (мышечно-тонический синдром вследствие остеохондроза или спондилоар-троза, миофасциальный синдром, дискогенная ради-кулопатия) заключается, с одной стороны, в ослаблении боли и как можно более быстром возвращении пациента к активному образу жизни и, с другой стороны, в предупреждении повторных обострений и хронического течения болевого синдрома [1—4]. В таких случаях следует рассказать пациенту о доброкачественном характере его заболевания и высокой вероятности его быстрого разрешения, рекомендовать избегать перенапряжения и чрезмерных нагрузок на позвоночник и мышцы (например, длительная сидячая работа). Постельный режим не рекомендуется, он замедляет выздоровление и отрицательно влияет на процесс реабилитации пациента [3].
При острых болях в спине не рекомендуется широкое использование массажа мышц спины, методов лечения ультразвуком, электролечения, вытяжения, поскольку их эффективность не доказана, а их назначение может способствовать формированию «болевой» личности, хроническому течению болей [3, 4]. При ослаблении болей рекомендуют постепенное увеличение двигательной активности, упражнения на укрепление мышц спины.
В качестве лекарственных средств при болях в спине эффективны нестероидные противовоспалительные средства (НПВС) и миорелаксанты [1—4].
При болях в спине часто применяют НПВС, которые обладают хорошим обезболивающим эффектом и выраженным противовоспалительным действием. В качестве НПВС применяются Лорноксикам (ксефокам), диклофенак, индометацин, пирокси-кам, напроксен, ибупрофен и другие лекарственные средства. Средние терапевтические дозы ксефокама для приема внутрь составляют 8—16 мг, для достижения быстрого эффекта используется внутримышечное введение препарата.
Применение миорелаксантов обосновано тем, что возникающий в большинстве случаев мышечный спазм усиливает боли в спине [4]. Боль различного ге-неза (вследствие поражения межпозвонковых дисков, фасеточных суставов позвоночника, самих мышц и других причин) повышает активность двигательных нейронов спинного мозга, что приводит к мышечному спазму, который, в свою очередь, играет значительную роль в поддержании самой боли. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают все время, пока со-
храняется болевой синдром; как правило, курс лечения составляет несколько недель. При боли в спине добавление к стандартной терапии (НПВС) миорела-ксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника [4]. В качестве миорелаксантов при болях в спине в нашей стране чаще применяют сирда-луд и мидокалм, реже — баклофен и транквилизатор диазепам (седуксен) в индивидуально подобранной дозе. Миорелаксанты обычно не комбинируют.
При лечении остеопороза у пациентов, страдающих болями в спине, используются разные подходы с назначением одного препарата или нескольких с целью влияния на разные звенья патогенеза заболевания. В наше время ни одна схема лечения остеопоро-за не обходится без назначения препаратов кальция и витамина D. К выбору препаратов кальция необходимо подходить с точки зрения доказательной медицины. На сегодняшний день препарат Кальций-Д3 Никомед доказал свою эффективность в профилактике и комплексном лечении остеопороза [6, 7]. Этот лекарственный препарат содержит 1250 мг карбоната кальция (что эквивалентно 500 мг кальция) и 200 МЕ витамина D (холекальциферола) и выпускается в удобной для употребления форме в виде жевательных таблеток с апельсиновым вкусом. Кальций-Д3 Никомед применяется при дефиците кальция и витамина D3 в организме, в том числе для профилактики и комплексной терапии остеопороза (менопаузаль-ного, сенильного, стероидного, идиопатического) и его осложнений. Прием двух таблеток препарата обеспечивает суточную потребность организма в кальции и витамине D [6]. У женщин пожилого возраста, страдающих остеопенией, длительное применение Кальций-Д3 Никомед снижает выраженность болевого синдрома [7]. Пациентам старше 50 лет с болями в спине следует рекомендовать Кальций-Д3 Никомед Форте, содержащий 500 мг кальция и 400 МЕ витамина D, так как это усиленная витамином D форма препарата специально создана для профилактики и комплексного лечения остеопороза, а также профилактики переломов. В тех случаях, когда у пациентов с болями в спине выявляются остеопо-ротические переломы, следует назначать Кальций-Д3 Никомед Форте, который является базовым препаратом в лечении остеопороза и может сочетаться с другими антиостеопоретическими средствами [5].
Хирургическое лечение (удаление грыжи межпозвоночного диска) необходимо в тех случаях, когда возникает компрессия корешков конского хвоста. Хирургическое лечение обычно рекомендуется при шейной миелопатии и дискогенной радикуло-патии, сопровождающейся выраженным парезом, а также при длительном (более 3—4 мес) отсутствии эффекта от консервативного лечения и наличии большой грыжи межпозвоночного диска [1—4].
моя осанка под надежной защитам
КАЛЬЦИЙ-Дз НИКОМЕД ФОРТЕ
КАЛЬЦИЙ-Дз НИКОМЕД ФОРТЕ
рекомендован для профилактики и лечения* остеопороза
Почему?
• Оптимальный комплекс кальция с витамином Дз обеспечивает точное попадание кальция к костям, зубам, волосам и ногтям
• Жевательная таблетка начинает действовать уже во рту, растворяясь и насыщая кальцием зубы и десны
• Экологически чистый норвежский кальций
• Эффективность подтверждена многолетним опытом применения
к Кальций-Дз Никомед является базовым препаратом для лечения остеопороза и может комбинироваться с другими препаратами для лечения остеопороза
ЩЪЦИЙ-ДзН
В качестве профилактики обострений остеохондроза и спондилоартроза, миофасциальных болей рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой [1—4]. Заключение
Острые боли в спине чаще всего вызваны рефлекторными мышечно-тоническими (вследствие остеохондроза и спондилоартроза) и миофасциаль-
ными синдромами. У пожилых людей в развитии и хроническом течении болей в спине определенную роль играет остопороз. При острых болях в спине эффективны НПВС и миорелаксанты, в случае остеопороза целесообразно использование препаратов, содержащих кальций и витамин D. Для предупреждения рецидивов болей в спине рекомендуется избегать подъема значительных тяжестей и статических перегрузок, показаны пешие прогулки, лечебная гимнастика.
1. Подчуфарова Е.В., Яхно Н.Н. Боли в спине и конечностях. В кн.: Болезни нервной системы. Pуководство для врачей. Под ред. Н.Н. Яхно. Т. 2. М., Медицина; 2005. с. 306—31.
2. Bogduk N., McGuirk B. Medical management of acute at chronic low back pain. Amsterdam, Elsevier; 2002.
3. Waddel G. The back pain revolution.
ЛИТЕРАТУРА
Churchill Livingstone, 1998.
4. van Tulder M., Becker A., Bekkering T. et al. Chapter 3. European guidelines for the management of acute nonspecific low back pain in primary care. Eur Spine J 2006;15(Suppl 2):169—91.
5. Банникова М.Б., Бондарюк Т.О., Верткин А.Л. и др. Остеопороз
и дегенеративные заболевания
позвоночника в общетерапевтической практике. РМЖ 2006;14(25):1794—9.
6. Насонов Е.Л. Проблемы остеопороза у мужчин. РМЖ 2003;11(23):1308—11.
7. Торопцова Н.В., Никитинская О.А., Демин Н.В. и др. Профилактика постменопаузального остеопороза: результаты 3-х годичного наблюдения. Научно-практич ревматол 2006;(5):25—32.
ПРИОБРЕТЕННЫЕ ПОРОКИ СЕРДЦА -ТАКТИКА ВЕДЕНИЯ И ПРОФИЛАКТИКА ИНФЕКЦИОННОГО ЭНДОКАРДИТА
Н.А. Шостак, А.А. Клименко
Кафедра факультетской терапии им. акад. А.И. Нестерова ГОУ ВПО РГМУРосздрава, Москва
Контакты: Алеся Александровна Клименко [email protected]
Лекция посвящена актуальным вопросам диагностики и тактики ведения больных с приобретенными пороками сердца. Рассмотрены особенности профилактики инфекционного эндокардита у данной категории больных на основании рекомендаций Европейского общества кардиологов и Американской кардиологической ассоциации.
Ключевые слова: пороки сердца, митральная регургитация, аортальный стеноз, профилактика инфекционного эндокардита, цефалоспорины, цефтриаксон
ACQUIRED HEART DISEASES: MANAGEMENT POLICY AND PREVENTION OF INFECTIVE ENDOCARDITIS
N.A. Shostak, A.A. Klimenko
Acad. A.I. Nesterov Department of Faculty Therapy, Russian State Medical University, Russian Agency for Health Care, Moscow
The lecture deals with the topical problems of diagnosis and management policy in patients with acquired heart diseases. It considers the specific features of prevention of infective endocarditis in this category of patients on the basis of the guidelines of the European Society of Cardiology and the American Heart Association.
Key words: valvular heart deseases, mitral regurgitation, aortic stenosis, prevention of infective endocarditis, cephalosporins, ceftriaxone.
Введение
Доля клапанной патологии различной этиологии среди всех заболеваний сердечно-сосудистой системы составляет от 7 до 10%. Несмотря на то что в последние десятилетия отмечается снижение заболеваемости ревматической лихорадкой (РЛ) в странах Европы и Северной Америки, она остается существен-
ной проблемой в развивающихся странах, где распространенность РЛ среди всех пациентов с кардиологической патологией колеблется от 12 до 65%, а смертность составляет от 0,9 до 8 на 100 000 населения [1—4]. В РФ за последние 30 лет заболеваемость РЛ снизилась до 0,045 случая на 1000 населения, а смертность составила 5,1 случая на 100 000 населе-
Основные причины боли в пояснице
Трудно найти хоть одну часть жизни Элин Лэрд, которая не была затронута болью. «Я не могу стоять слишком долго. Я не могу сидеть слишком долго. В основном, когда я дома, я лежу в постели», — говорит 39-летняя мать-одиночка. «Я не могу быть таким активным в жизни моего сына. Я не могу так много путешествовать. Я потерял так много в своей жизни».
Лэрд описывает боль, вызванную ее грыжей межпозвоночного диска, как будто «ледоруб вонзается мне в основание позвоночника». Это боль, которую не удалось преодолеть ни одной терапии — от стероидов до обезболивающих и хирургии.И она далеко не одна в своем дискомфорте.
«Восемьдесят процентов населения Соединенных Штатов в какой-то момент своей жизни будут испытывать боли в спине», — говорит Рональд Дж. Виснески, доктор медицины, хирург-ортопед, специалист по заболеваниям позвоночника и хирургии позвоночника, и младший научный сотрудник. в отделении ортопедической хирургии Медицинского центра Гейзингер в Данвилле, штат Пенсильвания. В большинстве случаев эта боль сосредоточена в нижней части спины и неспецифична, то есть первичная причина не обнаружена. Примерно от 2% до 10% людей, испытывающих боли в пояснице, развиваются хронические боли в пояснице, которые влияют на повседневную жизнь в течение как минимум 3 месяцев.
Что может быть причиной боли в спине? Чтобы получить представление, WebMD поговорил с двумя хирургами-ортопедами о наиболее распространенных причинах хронической боли в пояснице и о том, что вы можете с этим сделать.
Что вызывает дегенеративные диски и грыжи межпозвоночных дисков
Почему нижняя часть спины является целевой областью для боли? «Вообще говоря, нижняя часть спины подвержена большим механическим нагрузкам и нагрузкам», — говорит Гуннар Андерссон, доктор медицинских наук, профессор и почетный председатель отделения ортопедической хирургии Медицинского центра Университета Раш в Чикаго.«Причина в весе верхней части тела, которая всегда создает нагрузку на нижнюю часть спины».
Поддерживает весь этот вес верхней части тела позвоночник, который состоит из более чем 30 маленьких костей, называемых позвонками, расположенных одна на вершине другой. Губчатый кусок хряща, называемый диском, находится между каждым позвонком. Он действует как амортизатор, предотвращая соприкосновение костных позвонков друг с другом.
Продолжение
С возрастом эти амортизирующие диски постепенно изнашиваются и сморщивание, состояние, известное как остеохондроз.Диски также могут порваться или пораниться. Иногда ослабление диска может оказывать давление на его желеобразный центр. Виснески описывает этот процесс как образование пузыря на шине вашего автомобиля.
Продолжение
«Вы ударяетесь о неровность дороги, и вдруг эта шина лопается», — говорит он. В случае вашей спины это давление может привести к грыже межпозвоночного диска (также называемой «соскользнувший диск» или «разрыв диска»), при котором центр диска выпячивается.
Иногда это вздутие приводит к тому, что материал внутри диска давит на чувствительные нервы, передающие сообщения в мозг.Результатом может быть мучительная боль, которую испытал Лэрд. «Если я пойду неправильно, я получу то, что я называю« звуковым ударом »- это электрический разряд, проходящий через мою область таза», — говорит она.
Грыжа межпозвоночного диска в пояснице может оказывать давление на нерв, идущий вниз по позвоночному столбу. Обычно это приводит к тому, что боль распространяется в ягодицы и вниз по ноге. Это состояние называется радикулитом.
Другие состояния, вызывающие боль в пояснице
Есть много причин боли в спине.Травмы, вызванные чрезмерным перенапряжением, являются очень частым источником боли и скованности в пояснице. Однако обычно это проходит через несколько дней. К другим причинам хронической боли относятся:
- Разрыв диска
- Спондилолистез. Из-за нормального износа вашим суставам и связкам трудно поддерживать правильное положение позвоночника, особенно с возрастом. Когда один позвонок двигается больше, чем должен, он может скользить вперед и поверх другого. Когда это происходит, кости могут давить на спинномозговые нервы и вызывать боль в пояснице.
- Переломы позвонков, вызванные остеопорозом (ломкость костей)
- Стеноз позвоночного канала. Сужение межпозвоночного пространства вокруг спинного мозга может оказывать давление на нервы. Сужение обычно вызвано костными шпорами, которые образовались в результате остеоартрита.
- Сколиоз. Аномальное искривление позвоночника может вызвать боль в спине.
Реже боль в пояснице может быть признаком серьезного заболевания, например диабета или защемления нерва. В случае защемления нерва боль может сопровождаться такими симптомами, как жар, озноб, ночная потливость или потеря контроля над мочевым пузырем.
Изображения боли в пояснице
Даже при наличии более сложных методов диагностики причин боли в пояснице во многих случаях врачи не знают, что вызвало проблему. «Нам очень сложно определить причину боли пациента», — говорит Андерссон.
Хотя слишком большое напряжение может быть частью уравнения, оно не всегда полностью виновато в боли в пояснице.
Тесты, используемые для подтверждения причин боли в спине, включают рентген, магнитно-резонансную томографию (МРТ), компьютерную осевую томографию (КТ), сканирование костей и исследование плотности костей.
Боль в пояснице: это ваши гены?
Одна из основных причин, по которой у человека появляется боль в пояснице, а другая — нет, может быть заложена в его генах. Что касается дегенерации диска, Андерссон говорит: «Если вы возьмете близнецов — одного, который выполняет тяжелую физическую работу, а другого, — и вы сравните их обследования МРТ, они по сути идентичны. Это говорит о том, что генетические факторы очень важны ».
Если у вас хроническая боль в пояснице, вы, вероятно, унаследовали эту тенденцию и, вероятно, к ней уже привыкли.В нижней части спины находятся чувствительные рецепторы, называемые ноцицептивными волокнами, которые посылают в мозг сигналы боли. «У некоторых людей много ноцицептивных волокон — например, в их дисках — в то время как у других их относительно мало», — говорит Виснески WebMD. Возможно, поэтому один человек может поднимать тяжелые веса много раз и никогда не испытывает боли в пояснице, а другой, который почти ничего не поднимает, находится в постоянной агонии.
5 способов облегчить боль в пояснице
Тот факт, что боль в пояснице может унаследоваться, не означает, что это полностью вышло из-под вашего контроля.«Это то, как мы рождаемся и как мы заботимся о себе», — говорит Виснески.
Если вы весь день сидите на неудобном стуле, работаете отбойным молотком или регулярно выкручиваетесь в неудобное положение, от этого пострадает поясница. Курение — вредная привычка, повышающая риск десятков заболеваний — также может привести к болям в спине. Одно исследование показало, что курильщики почти на треть чаще страдают от боли в пояснице по сравнению с некурящими.
Попробуйте эти пять советов, чтобы предотвратить или облегчить боль в пояснице:
- Если вы курите, попросите помощи, чтобы избавиться от этой привычки.
- Практикуйте правильную осанку, когда вы сидите или стоите. Поднимая что-либо, поднимайте его коленями, а не спиной.
- Выполняйте упражнения для укрепления мышц, поддерживающих спину, особенно брюшного пресса, бедер, спины и области таза. Развитие сильных мышц кора может сильно повлиять на ваше самочувствие. «Когда мой пресс в хорошей форме и я хорошо тренирован, я наименее восприимчив», — говорит Снайдер.
- Боритесь с желанием залезть в кровать, когда ваша нижняя часть спины нервничает.«Наши тела предназначены для использования», — говорит Виснески. «Если вы испытываете боль, иногда у вас развивается« болезнь неиспользования ».
- Обратитесь к врачу и получите лечение от боли в пояснице на ранней стадии, чтобы вы могли продолжать двигаться и сохранять активность.
Йога для лечения проблем со спиной
Йога — это древняя практика, разработанная в Индии почти 4000 лет назад. В последнее десятилетие йога становится все более популярной на западе, и в настоящее время около 15 миллионов человек в Соединенных Штатах занимаются йогой.
Обычно в США занятия йогой состоят из комбинации физических упражнений, дыхательных упражнений и медитации.Йога использовалась на протяжении тысяч лет для укрепления здоровья и предотвращения заболеваний, и многие люди с проблемами спины обнаружили, что йога дает несколько преимуществ, в том числе:
- Обезболивание
- Повышение прочности и гибкости
- Обучение расслаблению и принятию
В последние годы исследователи заинтересовались изучением влияния йоги на лечение болезней, и исследования обнадеживают, что йога может быть полезной частью плана лечения многих заболеваний, таких как болезни сердца, синдром запястного канала, эпилепсия. , астма, наркомания и многие проблемы с шеей и спиной.
Поможет ли йога при боли в спине или шее?
Хотя ни одно лечение не работает для всех, многие аспекты йоги делают его идеальным для лечения боли в спине и шее. Например, исследования показали, что те, кто занимается йогой всего два раза в неделю в течение 8 недель, значительно прибавляют в силе, гибкости и выносливости, что является основной целью большинства программ реабилитации при болях в спине или шее.
объявление
Кроме того, аспекты йоги, связанные с дыханием и медитацией, вызывают «реакцию расслабления», которая, как было обнаружено во многих исследованиях, помогает людям уменьшить боль.Также было обнаружено, что йога полезна при лечении депрессии и беспокойства, которые часто сопровождают проблемы с болью.
См. Целебные свойства йоги
Возможна ли йога для людей, не обладающих естественной гибкостью?
Часто те, кому не свойственна гибкость, действительно получают наибольшую пользу от йоги. Кроме того, большинство поз йоги могут быть изменены для начинающих, чтобы каждый мог выполнять свои версии позы. Однако йога — это больше, чем набор упражнений для повышения гибкости.Для разных поз йоги необходимы разные навыки: одни помогают практикующему набрать силу, другие бросают вызов равновесию, а третьи тренируют внимание и концентрацию.
В этой статье:
Есть ли те, кому не следует заниматься йогой?
Йога может быть безопасной для всех, но в зависимости от состояния здоровья некоторые позы, возможно, придется изменить или избегать. Вот несколько примеров пациентов, которым может потребоваться избегать определенных поз йоги:
- Пациентам, у которых диагностирован продвинутый стеноз позвоночного канала, следует избегать чрезмерного разгибания позвоночника, например прогибов спины в йоге.
- Пациентам с запущенным заболеванием шейного отдела позвоночника следует избегать выполнения стойок на голове и плечах в йоге.
Большинство мер предосторожности, связанных с позами йоги, можно определить, изучив конкретное заболевание, руководствуясь здравым смыслом и найдя хорошего учителя йоги для помощи.
объявление
Как мне найти хорошего учителя йоги?
К сожалению, подготовка и сертификация учителей йоги строго не регламентированы, поэтому важно поговорить с инструктором.Вот несколько советов по оценке учителя йоги:
- Поинтересуйтесь, работал ли когда-нибудь учитель йоги с людьми с проблемами позвоночника.
- Спросите, как этот человек тренировался в качестве учителя йоги и проходил ли он какие-либо дополнительные курсы по йоге и позвоночнику. Многие учителя йоги прошли повышение квалификации и курсовую работу в этой области.
- Некоторые люди чувствуют себя более комфортно, наблюдая за занятием йогой, прежде чем решиться на них. Это позволяет определить, есть ли в классе йоги другие люди примерно с таким же уровнем физической подготовки, уделяет ли учитель йоги время во время урока, чтобы помочь отдельным ученикам, и нравится ли ученикам в классе йоги это и оставьте ощущение бодрости и расслабленности.
Рекомендуется объяснить учителю йоги о любом заболевании до начала занятия и попросить его или ее помощи в изменении поз йоги, которые поначалу кажутся слишком сложными или болезненными. Многие учителя йоги также организуют частные уроки для начинающих, чтобы они могли изучить модификации и получить более персонализированные инструкции, после чего может быть легче перейти к групповому классу йоги.
После того, как вы изучите основные позы йоги, книги и магнитофонные записи также могут стать ценным ресурсом.Однако сначала лучше всего учиться у инструктора, который может наблюдать и помогать, а затем использовать кассеты и книги для домашней практики и дополнительного изучения йоги.
3 позы йоги для начинающих для облегчения боли в пояснице
Йога — это эффективный способ расслабить напряженные мышцы и укрепить мышцы, не требующий больших нагрузок, что может помочь облегчить боль в пояснице. Попробуйте эти 3 позы для начинающих и посмотрите, почувствуете ли вы облегчение. Не забывайте делать это медленно и прекратить, если боль усиливается.
Как йога помогает спине Сохранить Йога помогает укрепить и растянуть мышцы нижней части спины, снимая напряжение и боль.
Читать Как йога помогает спине
Поза сфинкса
Поза сфинкса позволяет расслабить мышцы нижней части спины и иногда рекомендуется людям, у которых болит радикулит из-за грыжи межпозвоночного диска. Вам нужно лечь на землю, поэтому используйте коврик для йоги или толстое полотенце.
- Лягте на живот, ноги прямые. Держите предплечья на земле рядом с собой, прижав их к бокам.
- На вдохе напрягите ноги и поднимите грудь от земли, отталкиваясь руками.Ваши предплечья и ладони должны оставаться на земле.
- Ваши бедра, ноги и ступни должны соприкасаться с землей, а локти должны находиться прямо под плечами.
- Задержитесь в этой позе 5 секунд, затем осторожно опустите туловище обратно на землю.
См. Упражнение при радикулите при грыже межпозвоночного диска
Повторите эту позу, если вам будет удобно. Постепенно увеличивайте количество повторений до 30 секунд.
объявление
Поза кошки / коровы
СохранитьКошка и корова — это две разные позы йоги, но обычно они выполняются вместе.Вот как это сделать:
- Старт на четвереньках. Выровняйте руки прямо под плечами, а колени под бедрами.
- Посмотрите в пол, держа голову прямо на уровне туловища и позвоночника.
Примите позу кошки:
- Согните спину, приподняв позвоночник к потолку.
- Ваши глаза будут смотреть на живот.
Сделав вдох, примите позу коровы:
- Медленно поднимите грудь и копчик к потолку, позволяя животу опуститься к земле.
- Ваши глаза будут смотреть вверх, в потолок.
- Сделав еще один вдох, осторожно вернитесь в позу кошки.
- Повторите эти движения несколько раз, пока не почувствуете достаточное растяжение.
Вместе эти позы образуют мягкую, но эффективную растяжку для нижней части спины.
См. Целебные свойства йоги
В этом блоге Серия:
Модифицированная поза собаки вниз
Сохранить«Собака лицом вниз» — популярная поза в йоге, но ее может быть трудно выполнять, особенно людям с болезненными кистями или запястьями.Вот модифицированная версия, которая может быть более щадящей по отношению к корпусу:
- Встаньте лицом к стене. Положите руки на стену между талией и грудью. Поставьте ноги на ширине плеч.
- Слегка согните ноги в коленях и медленно отойдите от стены, прижимая бедра к ступням, а руки прижавшись к стене.
- Остановитесь на месте, как только ваши руки образуют прямую линию с позвоночником, сохраняя спину как можно более плоской.
- Вы должны почувствовать растяжение в спине.
- Удерживайте эту позу 30 секунд, затем медленно пройдите вперед, чтобы выйти из позы.
Эта поза помогает удлинить мышцы спины.
См. Растяжение мышц спины и нижней части спины
Не все эти позы йоги могут облегчить боль в пояснице, поэтому поэкспериментируйте и посмотрите, какие из них лучше всего подходят для вас. Если какая-либо из этих поз усиливает вашу боль, немедленно обратитесь к врачу.
Подробнее:
Растяжка для снятия боли в спине
Упражнения пилатес и боль в спине
Натуральные домашние средства от боли в спине: быстрое и эффективное домашнее лечение для более здорового позвоночника
(Представительское фото) & nbsp | & nbspФото: & nbspGetty Images
Ключевые особенности
- Акупрессура может помочь облегчить симптомы хронической боли
- Ванна с английской солью помогает уменьшить боль
- Социально-экономические факторы также являются еще одной причиной болей в спине
Большая часть населения мира в какой-то момент своей жизни испытывает боли в пояснице.Неправильная осанка на рабочем месте и малоподвижный образ жизни портят людям спину. Зависимость от смартфона, привычки в еде, увеличение веса и психическое напряжение также являются одними из факторов, которые вызывают проблемы с болью в спине.
Причины болей в спине у женщинСоциально-экономические факторы в огромной степени ответственны за боли в спине как у мужчин, так и у женщин. Женщины с более низким экономическим статусом подвергаются большому риску развития болей в спине, поскольку они постоянно заняты крупными домашними делами и уходом за детьми.Точно так же женщины с более высоким экономическим статусом также подвержены риску боли в спине из-за своей рабочей культуры.
Причины боли в спинеФизическая работа: Люди, выполняющие тяжелую работу, например, рабочие, работающие в сфере недвижимости, или люди, которые имеют длительный рабочий день, более склонны к болям в спине.
Курение / алкоголь: Многие исследования показали, что чрезмерное курение и употребление алкоголя также приводят к болям в спине.
Никаких упражнений: Люди, которые не занимаются регулярно, склонны к болям в спине.
Спондилит: Это наиболее частая причина болей в спине. Это состояние, которое приводит к воспалению позвонка. Спондилит поражает шейный отдел шеи, плечевого пояса и нижней части позвоночника. Существует три основных типа спондилита. Шейный спондилит, поясничный спондилит, анкилозирующий спондилит.
Разрыв диска: Люди, выполняющие тяжелый труд, связанный с поднятием непропорционально большого веса и неизбирательным сгибанием позвоночника, более склонны к разрыву диска.
Аневризма брюшной аорты: В этом состоянии нижняя часть аорты увеличивается, что в конечном итоге приводит к боли в спине.
Растяжения и деформации: Это общие факторы острой боли в спине. Растяжение — это растяжение или разрыв связок, в то время как напряжение приводит к разрывам сухожилий или мышц.
Стеноз позвоночного канала: В этом состоянии пространства в позвоночнике сужаются, что дополнительно приводит к дополнительному давлению на нервы, проходящие через позвоночник.
Камни в почках: Это может показаться странным, но люди с камнями в почках действительно страдают от болей в спине.
Психическое напряжение: Недостаток сна и психическое напряжение усиливают боль в спине. У людей, которые плохо спят по ночам, развиваются мышечная усталость и спазмы спины.
Акупрессура, метод традиционной китайской медицины, также может помочь при симптомах хронической боли в пояснице.
Домашние средства от боли в спинеExercising: Выполнение упражнений или асан йоги помогает сохранить мышцы, ткани и кости сильными и сохранить правильную осанку.Регулярные упражнения помогают избежать проблем с болями в спине.
Вот несколько упражнений, которые можно выбрать во время приступов боли в спине: растяжка от низа до пяток, перекатывание коленей, частичные скручивания, растяжка подколенного сухожилия, от колена к груди, разгибание спины, наклоны таза, разгибание спины отжимания — вот некоторые из упражнений. что можно смело взяться за дело после изучения их у профессионалов. Нужно прислушиваться к сигналам, которые посылает тело. Не выполняйте мучительно болезненные и напряженные упражнения, когда вы уже испытываете боль.тренируйте спину, чтобы оставаться здоровой, когда вы не болеете.
Важное примечание: Всегда консультируйтесь с сертифицированным инструктором по йоге, физиотерапевтом или ортопедом перед выполнением любых упражнений или асан.
Быстрые средства для устранения боли в спине в домашних условиях:Пакеты со льдом: Прикладывание льда, завернутого в хлопчатобумажную ткань или полотенце, уменьшает воспаление. Это один из лучших вариантов для людей, страдающих растяжением связок.
Сумка для горячей воды: Это то, что есть почти в каждом доме.Однако не следует прикладывать слишком много тепла, так как это может привести к ожогу тканей.
Профилактика лучше лечения:Мебель: Проверьте свою осанку. Проверьте стул и кровать, которые вы используете, чтобы сидеть и откидываться / спать соответственно. Выбирайте функциональность, а не форму, поддерживающий дизайн — красивую мебель. Мебель должна быть прочной.
Матрас: Матрас на кровати должен быть средней жесткости, чтобы позвоночник мог прийти в естественное положение.
Пружинные / поролоновые / хлопковые матрасы: Некоторые пружинные матрасы или поролоновые матрасы могут казаться мягкими и упругими, но они не подходят для лечения травм спины. Матрасы с наполнителем из хлопка, которыми клялись поколения наших родителей, намного полезнее и полезнее для здоровья.
Природные средства от боли в спинеМягкое растирание с некоторыми эфирными маслами и ароматическими маслами помогло некоторым людям облегчить боли в спине. Масло орегано, лавровое масло, миртовое масло, хмель, каменистая древесина, пассифлора, мазь с экстрактом корня окопника, дьявольский коготь и кора ивы очень полезны для снятия боли в спине.Кроме того, прием ванны с солью Эпсома также помогает уменьшить боль. Позаботьтесь о своей спине, у всех нас только по одному позвоночнику.
Важное примечание: Всегда консультируйтесь со своим врачом, прежде чем начинать использовать какие-либо лекарственные травы.
Отказ от ответственности: Советы и предложения, упомянутые в статье, предназначены только для общих информационных целей и не должны рассматриваться как профессиональные медицинские консультации. Всегда консультируйтесь со своим врачом или профессиональным поставщиком медицинских услуг, если у вас есть какие-либо конкретные вопросы по любому медицинскому вопросу.
4 лучших домашних средства от боли в спине
Нажмите, чтобы оценить этот пост!
[Всего: 4 Среднее: 5]Наша динамичная и насыщенная жизнь иногда удивляет нас проблемами со здоровьем! Часто мы воспринимаем свое здоровье как должное и сталкиваемся с некоторыми проблемами со здоровьем.
Боль в спине — распространенная проблема со здоровьем, с которой сталкивается население среднего и пожилого возраста.Неправильная диета, недостаток физической активности, мышечное напряжение, плохая осанка, артрит и проблемы с позвоночными дисками могут вызвать эту проблему со здоровьем. Боль в спине может быть настолько сильной, что может ограничивать и вашу повседневную деятельность.
Сильная боль в спине требует немедленного вмешательства врача. Но вы можете лечить тянущую боль и дискомфорт самостоятельно. Существует множество домашних средств от боли в спине.
Если вы хотите использовать домашнее средство от боли в спине, вы можете рассмотреть один из следующих популярных вариантов.
1:
Попробуйте масла и домашние мазиНаша кухня богата различными специями и маслами, из которых можно делать масла и мази.
- Нанесите немного имбирной пасты на пораженный участок, а затем сделайте массаж с эвкалиптовым маслом. Имбирь содержит противовоспалительные соединения, которые мгновенно снимают боль в спине.
- Помассируйте пораженный участок теплым травяным маслом. Это помогает расслабить мышцы и дает мгновенное облегчение. Вы можете использовать смесь нескольких травяных масел, таких как кокосовое, эвкалиптовое, миндальное, кунжутное, горчичное и т. Д.Нагрейте масло до тепла и аккуратно помассируйте болезненный участок спины.
- Мы знаем, мед полезен при различных проблемах . Манука (тип меда) полезен при болях в спине. Слегка помассируйте этим медом нижнюю часть спины в течение 2–3 недель, чтобы получить желаемый результат.
- Смешайте камфору и кокосовое масло и кипятите 5-10 минут. Дайте остыть, а затем храните в чистой бутылке. Используйте это масло два раза в неделю перед сном, чтобы избавиться от боли в спине.
- Помассируйте спину горчичным маслом за час до душа с теплой водой.
- Нагрейте кокосовое масло с горчичным или кунжутным маслом на медленном огне. Добавьте к нему 8-10 зубчиков чеснока и обжарьте чеснок до коричневого цвета. Теперь процедите масло и дайте ему нагреться до комнатной температуры. Слегка помассируйте спину этим маслом, оставьте на некоторое время и искупайтесь в теплой воде.
- Куркума — суперпродукт, полезный почти при любых состояниях. При болях в спине приготовьте пасту, смешав две столовые ложки куркумы со столовой ложкой меда и двумя столовыми ложками молока.Аккуратно втирайте эту пасту в область поясницы в течение 5-8 минут в течение 1-2 недель, пока боль не утихнет.
- Удивительно, но алоэ вера также помогает при болях в спине. Втирайте свежий гель алоэ вера в нижнюю часть спины, чтобы мгновенно облегчить боль.
- Возьмите трубчатый носок и наполните его рисом. Как следует завязать и поставить в микроволновку на 3-5 минут. Затем положите его туда, где вам больно. Он творит чудеса при болях в пояснице.
2:
Домашние противовоспалительные напиткиКогда вы потребляете противовоспалительную пищу, ваше тело вырабатывает несколько противовоспалительных, антиоксидантных и противораковых свойств .Употребление этой пищи всегда полезно для вашего здоровья. Вот несколько противовоспалительных напитков, которые эффективны при боли в спине —
- Молоко с куркумой — самый любимый напиток вашей мамы! Этот волшебный укол содержит множество противовоспалительных свойств, антиоксидантов и противоартритных свойств. Добавьте половину чайной ложки порошка куркумы в стакан теплого молока и употребляйте регулярно. Пейте перед сном, чтобы противовоспалительный процесс работал во время сна.
- Имбирно-зеленый чай. Этот травяной напиток обладает противовоспалительными и антиоксидантными свойствами. Это снижает вероятность возникновения боли в спине.
- Кислый вишневый сок — Кислый вишневый сок полон антиоксидантов, витамина С и противовоспалительных средств. Кислый вишневый сок может облегчить боли в мышцах, суставах и спине. Для достижения наилучшего результата старайтесь ежедневно пить терпкий вишневый сок.
- Сироп базилика — Варите от 10 до 12 листьев базилика в стакане воды, пока вода не испарится наполовину.Дайте ему остыть до комнатной температуры, затем добавьте к нему щепотку соли. Пейте этот сироп один или два раза в день, если у вас слабая или сильная боль в спине.
3:
Попробуйте применить лед и теплоВозможно, вы слышали об этом. В зависимости от зоны комфорта нанесите на пораженный участок холодное или теплое средство. Обычно применение льда / холода сразу после травмы спины может облегчить боль, онемение области и предотвратить или уменьшить отек. Через 48 часов после появления боли в спине можно приложить к спине грелки или грелку.
4:
Сохраняйте правильную осанкуБоль в спине может возникнуть из-за малоподвижного образа жизни или плохого пастбища. Поддерживая хорошую осанку, вы можете ослабить давление на поясницу.
При болях в спине эти домашние средства прекрасно работают как в острых, так и в хронических ситуациях. Но если они повторяются и усиливаются, немедленно обратитесь к врачу. Важно отметить, что самолечение с помощью альтернативной медицины и отказ от стандартного лечения или откладывание его может нанести вред вашему здоровью.
Подробнее о: 10 невероятных преимуществ для здоровья семян фенхеля (Saunf)
средств для лечения боли в верхней части спины
Мышечные спазмы, скованность и боль в верхней части спины стали обычным явлением среди людей в наши дни. Длительное сидение в одном и том же положении, наклоны, скручивания или неправильная осанка могут вызвать боль в верхней части спины. Аномальное искривление грудного отдела позвоночника, называемое сколиозом, также может вызывать боль в спине. Однако есть много вещей, которые вы можете сделать дома, чтобы уменьшить боль в верхней части спины.
Процедуры для верхней части спиныЧем раньше начнется лечение, тем лучше будет выздоровление и заживление. Первые несколько дней лечение льдом, а затем использование горячего мешка может в некоторой степени облегчить боль. Пакет со льдом можно прикладывать к больному месту на 20 минут каждые четыре-шесть часов. То же самое и с горячим мешком. Начните терапию через два-три дня после обледенения.
Отдыхайте спиной, когда чувствуете дискомфортСделайте перерыв, если у вас сильно болит спина, но не отдыхайте слишком долго, так как это может вызвать жесткость мышц.Вместо этого медленно возвращайтесь к нормальной деятельности и избегайте того, что, по вашему мнению, может усугубить боль.
Лекарства, отпускаемые без рецептаИспользуйте безрецептурные лекарства, такие как Алив, Аспирин, Адвил и Мотрин, для лечения боли в верхней части спины. Эти лекарства могут помочь уменьшить отек и боль, но перед приемом определенных лекарств проконсультируйтесь с врачом, чтобы убедиться, что они подходят вам.
Упражнения и растяжкаУпражнения укрепляют мышцы плеч, спины и живота, а также поддерживают позвоночник.Хорошие упражнения для мышц могут улучшить осанку, снизить вероятность травм и улучшить баланс тела. Посоветуйтесь с терапевтом, какие упражнения вы можете делать, чтобы избежать боли в верхней части спины.
Хорошая осанка важнаПлохая осанка вызывает нагрузку на спину. Желательно не сутулиться и не сутулиться. Сядьте или встаньте прямо, живот втяните, чтобы поддерживать спину. Также постарайтесь уменьшить стресс на работе, так как любая форма стресса может вызвать боли в спине. Выполнение упражнений на глубокое дыхание и расслабление может иметь большое значение для снижения стресса и, в свою очередь, боли в теле.
5 способов лечения боли в спине без операции
Нехирургическое лечение боли в спине Рекомендации нашего физиотерапевта
Боль в спине — серьезное дело, но и хирургия спины тоже. Если вас мучают ноющая, хроническая боль в спине, вы можете быть готовы сделать что угодно, чтобы взять эту боль под контроль и вернуться к привычному образу жизни. Однако это не означает, что вам следует приступить к серьезной процедуре, такой как слияние позвоночника или операция дискэктомии.Эти процедуры могут облегчить или не облегчить вашу боль; на самом деле, неудачная операция на спине может оставить вас в еще большей агонии, чем раньше. Всегда имеет смысл в первую очередь использовать безоперационные методы лечения. Вот 5 способов нехирургического лечения боли в спине в произвольном порядке, любезно предоставленные нашим физиотерапевтом .
1. Растяжки
Плотные, жесткие мышцы могут напрямую вызывать боль в спине или могут усилить ощущение боли в спине. Растяжка разогревает мышцы, облегчает боль и расширяет диапазон движений.Ослабленные, расслабленные мышцы спины также с меньшей вероятностью получат новые травмы. Типичная серия физиотерапевтических растяжек для спины может включать растяжки между коленями, выпадами на коленях, растяжками со сгибанием спины и растяжками грушевидной мышцы.
2. Упражнения для развития силы
Боль в спине может быть вызвана структурными изменениями, такими как грыжа межпозвоночного диска, стеноз позвоночного канала или спондилолистез. Чем сильнее вы сделаете мышцы спины, тем эффективнее эти мышцы смогут компенсировать эти изменения.С более сильной спиной вы можете поддерживать более прямую осанку с меньшими болями. Обычные упражнения для укрепления спины включают в себя мосты, подъемы ног на бок и частичные сгибания рук.
3. Лечебный массаж
Массажная терапия может принести пользу вашей спине несколькими способами. Манипуляции с тканями у поверхности кожи (метод, известный как шведский массаж) могут улучшить кровообращение в усталых или напряженных мышцах. Дополнительный кровоток и дренаж жидкости могут облегчить воспаление и помочь поврежденным тканям быстрее заживать.Он также облегчает болезненные мышечные спазмы. Более сильная техника, называемая массажем глубоких тканей, идет еще дальше. Манипуляции с более глубокими группами мышц могут разрушить спайки, массы рубцовой ткани, которые иногда образуются на месте травмы. После того, как мышцы освобождены от рубцовой ткани, они могут функционировать без боли и скованности.
4. Чрескожная электрическая стимуляция нервов
Чрескожная электрическая стимуляция нервов или ЧЭНС — это современный метод контроля боли в спине.Электроды, прикрепленные к спине, посылают электрические сигналы, которые стимулируют нервы. Хотя его точный обезболивающий механизм остается несколько загадочным, считается, что импульсы влияют на нервные «болевые ворота» и / или запускают выработку эндорфинов.
5. Тепловая и холодовая терапия
Тепло и холод обладают собственными целебными и болеутоляющими свойствами. Наш физиотерапевт может применять любую технику или обе техники вместе (сеансами от 15 до 20 минут каждая).Холодная терапия может оказаться особенно полезной в качестве немедленного лечения острых травм спины или при сильном растяжении мышц. Холод уменьшает воспаление и отек, а также вызывает онемение нервов. Тепло усиливает кровообращение, помогая воспалительным веществам выходить из тканей и расслабляя болезненные мышцы.

 М.Н.( уч. звание «профессор»), первичный
М.Н.( уч. звание «профессор»), первичный
