Травма мениска: Упражнения для реабилитации (лечения)
Эпидемиология
Разрывы мениска являются одними из самых распространенных травм которые лечат ортопеды. Приблизительно 1 миллион операций на менисках выполняется каждый год, причем более 50% операций проводится у пациентов пациентов в возрасте 45 лет и старше. Было подсчитано, что частота разрывов мениска у спортсменов составляет 61 на 100 000 человек.
В ранних исследованиях сообщалось, что соотношение мужчин и женщин при этой травме составляет 3 : 1,3 более поздние данные свидетельствуют о достаточно равномерном распределении в зависимости от пола.
Приблизительно 60% разрывов мениска происходит у пациентов в возрасте от 20 до 49 лет. Разрывы мениска обычно происходят в двух демографических группах:
- Молодые, активные пациенты, получившие специфическую травму колена, обычно во время занятий спортом
- Пациенты старше 50 лет, у которых не было травм, но развиваются дегенеративные разрывы менисков.
 Бессимптомные дегенеративные разрывы часто встречаются у пациентов старшего возраста.
Бессимптомные дегенеративные разрывы часто встречаются у пациентов старшего возраста.
Распространенными видами спорта, связанными с разрывами мениска, являются: футбол, лыжный спорт, гандбол, баскетбол, борьба, американский футбол, гимнастика и теннис.
Патофизиология
Внутренние факторы способствующие травме или повреждению мениска.
Острый разрыв ACL (передней крестообразной связки) и сопутствующие разрывы мениска в приблизительно 60% случаев. Хроническая недостаточность стабильности колена из-за частых травм ACL. Динамический варус коленей способствует повреждению медиального мениска, а вальгус повреждение латерального мениска.
Травмирующие факторы
- Общие механизмы включают внезапный поворот, резкое изменение направления, прыжок, поворот или глубокое плиометрическое сгибание колена.
- Часто возникает при других травмах колена, таких как разрыв ACL (передней крестообразной связки).
Классические патологические признаки:
- Боль по линии бедренно-большеберцового сустава
- Фиксация или щелчок в медиальном или латеральном бедренно-большеберцовом отделе
- Боль в задней части колена при сгибании более чем на 90°
- Отек в области надколенника
- Частые болезненные разгибания колена
Аномальные находки при физикальном осмотре:
- Боль по линии бедренно-большеберцового сустава при пальпации
- Боль при полном сгибании колена
- Положительный тест МакМюррея: внутренняя или наружная ротация при сгибании колена возникает боль, щелчок, крепитация
- Смещение мениска во время компрессионных тестов колена, на что указывает, щелчки и боль
Характерные нормальные признаки при травме мениска:
- Отсутствие боли при активных действиях, при вращательных движениях колена
- Отсутствие болезненности по линии сустава
- Отрицательные провокационные тесты мениска (McMurray)
- Полное движение колена без боли
Диагностика (Визуализация)
Колени с варусным или вальгусным смещением на рентгене и при осмотре.
На МРТ с высоким разрешением характерные повреждения мениска.
Дифференциальный диагноз
- Острый разрыв медиальной или латеральной связки
- Артрозная боль в суставе
- Неврит подкожного нерва, и комплексный региональный болевой синдром
- Синдром пателлофеморального подвывиха
- Стрессовый перелом медиальной большеберцовой кости
- Синдром пателлофеморальной боли
Основы консервативного лечения
Безоперационное лечение включает покой, изменение привычной и спортивной активности, прием НПВС в остром периоде, различную физиотерапию.
Случаи, когда стоит лечить без операции:
- Дегенеративные разрывы мениска с положительной МРТ картиной
- Дегенеративные разрывы мениска с эпизодической болью, щелчком у малоподвижного пациента
- Пациент готов к изменению привычной деятельности
- Пациент не хочет операцию
- Пациент не хочет или не может следовать послеоперационной программе реабилитации
- Тяжелый артроз и гипомобильность колена
- Другие анестезиологические риски
Показания к хирургическому вмешательству:
- Нестабильный (отрывной) разрыв мениска или блок сустава, особенно у молодых или активных пациентов
- Нерешенные боли в колене спустя 3-6 месяцев консервативной терапии
- Повторные эпизоды рецидивирующего отека в суставе
- Сопутствующая болезненная киста мениска
Результаты, влияющие на выбор хирургического лечения:
- Пациенту требуется функциональное, безболезненное колено как можно скорее для работы или занятий спортом
- Безуспешное консервативное лечение более 2 месяцев
- Пациент готов соблюдать послеоперационную реабилитацию
Аспекты принятия клинических решений когда показана операция:
- Разрыв должен быть классифицирован по типу, расположению, повреждению ткани мениска и оставшегося мениска для того, чтобы принять решение о ремонте или полном иссечении (рисунок ниже).

- Периферические одиночные продольные разрывы поддаются восстановлению во всех во всех случаях, высокий процент успеха (рисунок ниже).
- Область повреждения средней трети, сложные разрывы (горизонтальные, лоскутные,
радиальные, двойные и тройные продольные) часто поддаются восстановлению,
оценивайте индивидуально.
разрыв мениска с кистой.
Сложные разрывы обычно ремонтируются с помощью вертикального расходящегося шва.
Руководящие принципы безоперационной реабилитации
Когда любой тип дегенеративного разрыва мениска сопровождается отеком и/или любой потерей диапазона движения или силы по сравнении с противоположным коленом. Реабилитация обычно может снизить боль и улучшить диапазон движений.
Инъекции стероидов, пероральные стероиды или нестероидные противовоспалительные препараты могут быть использованы в качестве дополнением к реабилитации, уменьшая боль и отек.
Реабилитация должна быть разбита на этапы исходя из следующих целей:
- Уменьшить отек и восстановить нормальное разгибание колена (симметричное по отношению к не вовлеченному колену).
- Восстановить нормальное, симметричное сгибание колена
- Восстановить симметричную силу нижних конечностей
- Постепенное возвращение к ударным видам деятельности
Переход реабилитации на следующий этап определяется достижением целей каждого этапа, а не на основе временных рамок.
Выбор подходящего курса реабилитационного лечения при разрыве мениска должен основываться на понимании типа и локализации разрыва мениска, а также на оценке сопутствующих нарушений, таких как потеря диапазона движения и силы, а также наличие отека.
Клиницистам важно понимать, что патология мениска, выявленная при магнитно-резонансной томографии у пациента среднего возраста, часто является случайной находкой. Чтобы определить, связаны ли симптомы пациента с патологией менисков, ранним остеоартритом или другими сопутствующими нарушениями, необходимо клиническое сопоставление симптомов, результатов физикального осмотра и диагностических дополнительных визуализационных исследований.
Даже при наличии дегенеративного разрыва мениска состояние пациента с потерей амплитуды или отеком в коленном суставе может улучшиться при правильно подобранной программе реабилитации, направленной на устранение этих нарушений.
Боль в колене может возникнуть недавно, но важно учитывать, что дегенеративный разрыв мениска может присутствовать в течение длительного времени, не вызывая боли. Если разрыв не свежий, то боль может быть связана с тугоподвижностью, ослабленным состоянием или отеком в суставе.
Общая цель лечения заключается в восстановлении симметрии. Восстанавливая сначала полное, симметричное разгибание колена, затем сгибание колена и, наконец, силу, пациент часто испытывает значительное улучшение или в целом разрешение его симптомов.
Продвижение реабилитационного процесса должно быть основано на достижении конкретных целей, а не на временных рамках.
Пациенты с сужением пространства между бедренной и большеберцовой костью обычно имеют менисковые аномалии, которые поддаются реабилитации, а не хирургическому лечению.
Одним из распространенных типов разрыва мениска у пациентов с остеоартритом является радиальный разрыв заднего рога, который выходит за пределы сустава. Это происходит, когда сужение суставного пространства оказывает сжимающее усилие на мениск, создавая «напряжение обруча», что в итоге приводит к разрыву мениска и экструзии периферической части мениска.
Пациент часто рассказывает, что почувствовал болезненный «хлопок», затем возник отек в суставе и снизилась амплитуда движений. Хотя этот тип разрыва изначально очень болезненный, комбинированный подход к лечению, включающий медикаментозную терапию и реабилитацию, часто оказывается очень эффективным.
Первоначальный курс безоперационного лечения наиболее целесообразен при дегенеративных разрывах мениска, поскольку многие пациенты смогут улучшить свое состояние до функционального уровня без операции. Разрывы мениска дегенеративного характера не поддаются восстановлению из-за характерного горизонтальное расщепления. Эти разрывы часто происходят у пациентов среднего возраста или старше и являются чаще всего в медиальном мениске.
Большинство разрывов мениска у молодых спортсменов, участвующих в соревнованиях, не имеют дегенеративного характера, они не являются дегенеративными по своей природе и, следовательно, не будут хорошо реагировать на консервативное вмешательство. Поэтому в данной статье основное внимание уделяется нехирургическому лечению дегенеративных разрывов мениска у более старших пациентов (спортсменов).
| Фаза 1 | Фаза 2 |
|
|
Онлайн протокол
Дополнительно мы можем предложить вам приобрести протокол с видео-демонстрацией всех упражнений!
Фаза реабилитации 1 (0-14 дней)
Цель:
Устранение отека и восстановление нормального, симметричного разгибание колена
Защита ортезом как правило не требуется.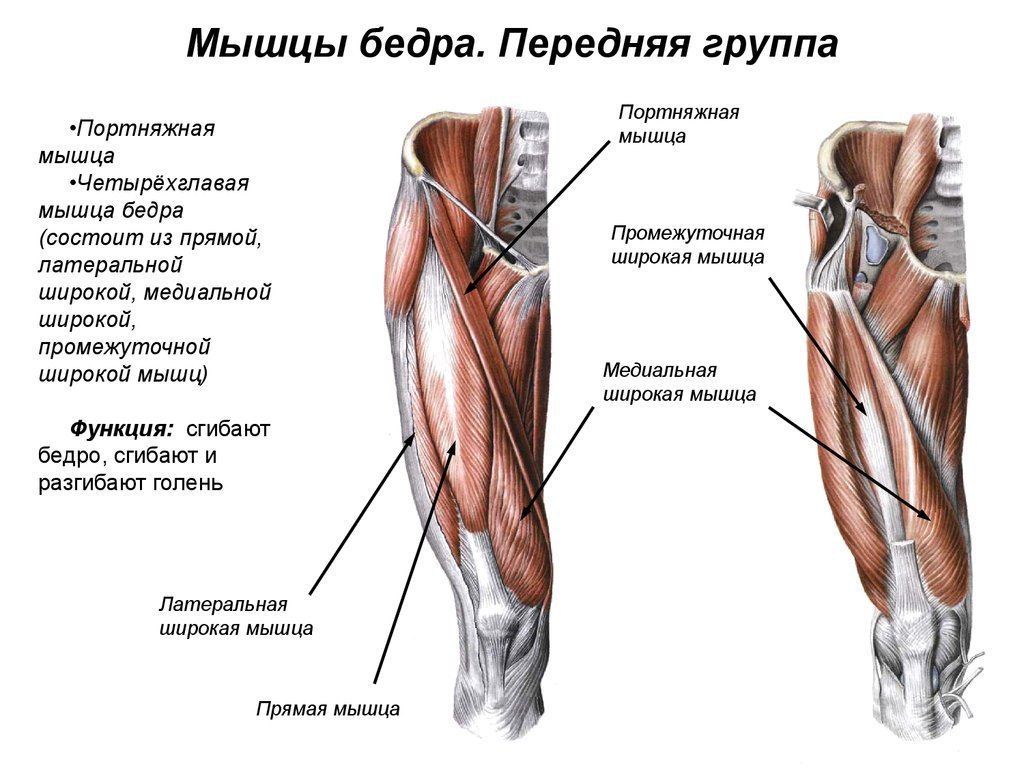
Для уменьшения боли можно использовать безрецептурные нестероидные противовоспалительные препараты и иногда ацетаминофен по мере необходимости. Если необходимо дополнительное обезболивание, чтобы пациент мог переносить реабилитацию на ранней стадии, можно использовать инъекционные или пероральные стероиды, но в исключительных случаях.
Если присутствует сильный отек, для облегчения может быть необходимо дренирование колена (по назначению лечащего врача).
Техники постепенного увеличения диапазона движений.
Сначала определите, какой объем пассивных движений является нормальным для пациента.
Всегда используйте противоположное колено в качестве базовой величины амплитуды всех движений.
Большинство людей имеют некоторую степень гиперэкстензии колена, поэтому цель не в том, чтобы добиться 0° разгибания; а скорее, целью является восстановление нормального разгибания колена, как с противоположной стороны, особенно если речь идет о спортсменах.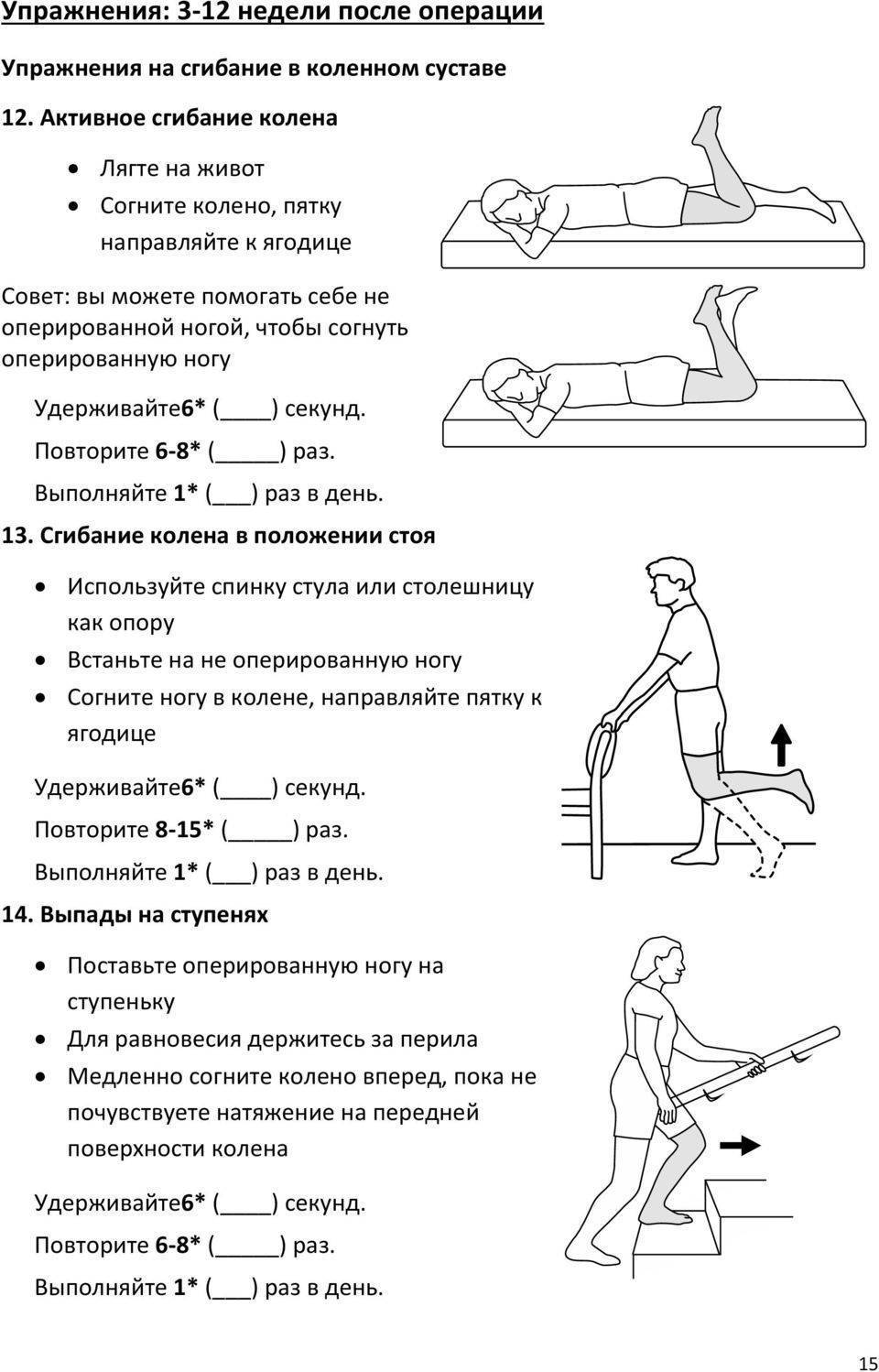
Измерьте разгибание колена, попросив пациента лечь на спину и поднять обе пятки на достаточно высокую опору, чтобы колени опустились в гиперэкстензию (рис. ниже).
Или проведите тест на кулаках с двух сторон и сравните.
Выполнение растяжки для улучшения разгибания колена с низкой нагрузкой и большой продолжительностью для коленного сустава не менее трех-пяти раз в день. Проинструктируйте пациента как ему дома выполнить стойку лежа на спине на пятках с грузом на колене или чуть ниже, расположенным под коленным суставом.
Используйте устройство для пассивного разгибания колена в течение 10 – 15 минут (рис. ниже).
— Выполните растяжку полотенцем до максимального растяжения. Стабилизируйте
бедро одной рукой, в то время как полотенце используется для вытягивания
пятки наверх (рис. ниже). Задержитесь на 5 секунд и выполните десять повторений.
При выполнении нужно стремиться к улучшению нервно-мышечного контроля четырехглавой мышцы, которая будет в гипотонусе из-за травмы (операции). Формирование артрокинетического рефлекса.
Формирование артрокинетического рефлекса.
Начинайте выполнять и активное напряжение четырехглавой мышцы. Попросите пациента сесть с вытянутой ногой, напрячь четырехглавую мышцу и активно поднять пятку над столом если это возможно. (рис.ниже)
Если пациент не может добиться активного подъема пятки, то добавьте упражнение подъем прямой ноги с поддержкой, чтобы облегчить активацию четырехглавой мышцы. (рис.ниже).
Методы по уменьшению отека:
- Обучить пациента использовать холод
- Обучение использования устройств с холодным сжатием (рис.ниже)
- Держать ногу – пятка выше уровня бедра (рис.ниже)
- Не перегружать ногу нагрузкой на раннем этапе
Функциональные действия:
- Научите пациента выполнять разгибания колена стоя и сидя
- Научите переносить вес тела при зафиксированном колене
- Научите пациента лежать на животе так, чтобы нога уходила в гиперэкстензию
Критерии перехода к следующему периоду:
- Минимальный отек колена
- Полное симметричное разгибание колена, равное противоположному
Фаза реабилитации 2 (3-6 недель)
Цель – восстановление нормального симметричного сгибания колена и поддержание адекватного разгибания колена.
Безрецептурные нестероидные противовоспалительные препараты и ацетаминофен также могут использоваться по мере необходимости, чтобы помочь контролировать отек и боль.
Постепенное увеличение диапазона движений:
- Вначале определить безболезненную амплитуду движения колена попросив пациента скользить пяткой к себе
- Выполните упражнение скольжения пятки к себе с полотенцем или ремнем. Удерживайте колено согнутым на максимально возможном уровне в течение 5 секунд, затем еще немного согните колено и удерживайте еще 5 секунд. (рис.ниже). Ориентируйтесь по болевому синдрому
- Если ограничение сгибания колена очень выраженно начните выполнять сначала скольжение по стене (рис.ниже)
Нюансы:
- Выполните растяжку с полотенцем, чтобы контролировать разгибание колена, как в фазе 1
- Если обнаружена какая-либо потеря разгибания колена, откажитесь от упражнений на сгибание и вернитесь к сосредоточению внимания на разгибании колена
- Начните программу упражнений с низкой ударной нагрузкой, используя велосипед, эллиптический тренажер или дорожку
- Формируйте правильную ходьбу пациента, включая функциональную и ходьбу по лестнице
- Продолжайте тренировать разгибание колена стоя и сидя, чтобы стимулировать полное разгибание колена и нормальное использование квадрицепса
Критерии перехода к следующему периоду:
- Полный симметричный диапазон движения колена (разгибание и сгибание) в сравнении с другой ногой
- Нет отека
- Хороший контроль квадрицепса
Фаза реабилитации 3 (6-12 недель)
Цель – восстановление симметричной силы, объема бедра, функциональности работы колена
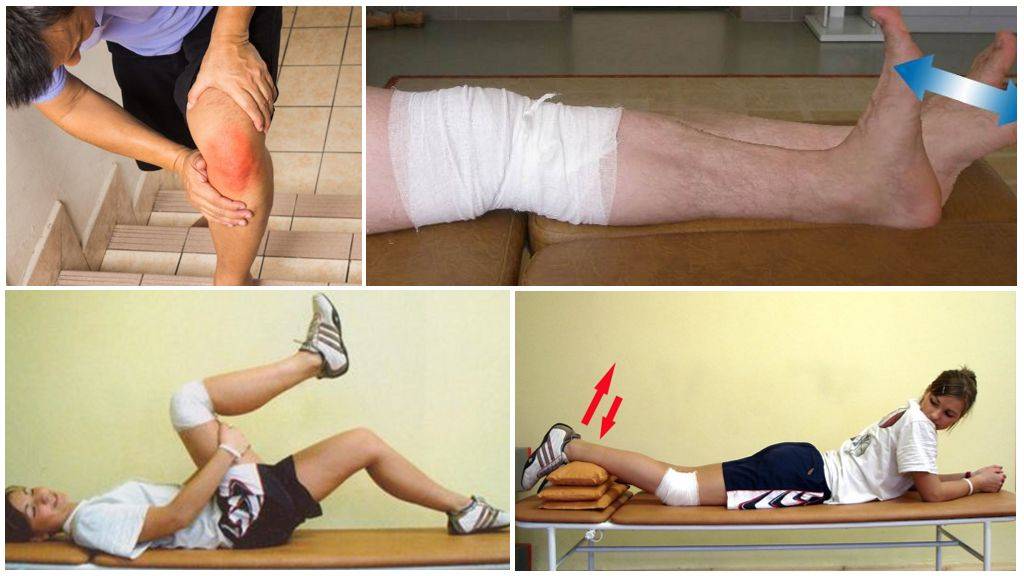
Несмотря на то, что могут возникать болезненные ощущения и припухлость в редких случаях, связанная с физической активностью, их стоит контролировать на этом этапе, как и на предыдущих.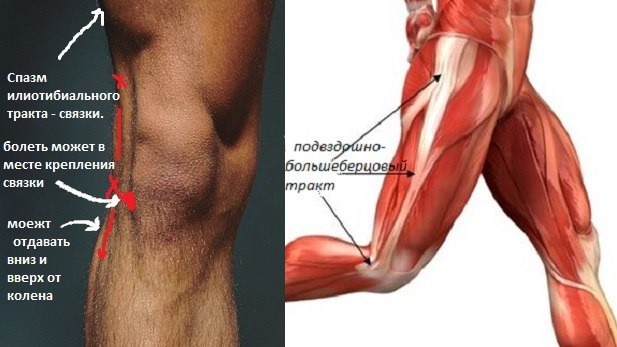
Использование НПВС и холода по необходимости.
Если во время силовой программы происходит потеря диапазона движений, прекратите укрепляющие упражнения и сосредоточьтесь на упражнениях Фазы I и II до тех пор, пока не восстановится симметричный диапазон движений. Поэтому оценка движений должна происходить перед каждым занятием.
Если это возможно замерьте силу четырехглавой мышцы на аппарате. (Cybex, Biodex или др., рис.ниже)
Если обнаружен дефицит силы равный 10% и более, то выполнять начните программу укрепления одной ноги 5–7 раз в неделю. Регулярно проводите повторную оценку силовых испытаний и затем переходите к двусторонним укрепляющим упражнениям после восстановления полной силовой симметрии.
Примеры упражнений для одной ноги:
- Жим одной ногой
- Разгибание одного колена
- Шаг вниз одной ногой
Продолжайте совершенствовать программу упражнений с низкой ударной нагрузкой (велосипед, эллиптический тренажер), увеличивая сопротивление и/или увеличивая время тренировки.
Спортивные упражнения
Пациенты, занимающиеся видами спорта с низкой ударной нагрузкой (без бега или прыжков), могут постепенно возвращаться к этим видам деятельности в это время на усмотрение специалиста.
Участие в видах спорта, требующих бега или прыжков, следует отложить до восстановления полной силы и симметрии диапазона движений.
Критерии перехода к следующему периоду:
- Нет отека и боли
- Сила квадрицепса и мышц задней поверхности бедра не менее 90% от здоровой
- Полный симметричный диапазон движений
- Полная функциональная независимость в обычной жизни
Фаза реабилитации 4 (более 12 недель)
Цель – возвращение в спорт
На этом этапе могут возникать небольшая болезненность и отек, в ответ на повышенную нагрузку, при необходимости следует использовать устройства с холодом и компрессией (рис.выше).
Пациентам, которые возвращаются к занятиям спортом, требующим смены направления, постепенно продвигают функциональную прогрессию в тренировках, вводя прыжки, отрабатывая приземление, повороты и др.
Добавляйте повышенную скорость, разнонаправленные движения на протяжении всего прогресса.
В этот период проходит сдача Hop теста. (рис.ниже)
При введении ударных упражнений (бег, прыжки и т. д.) начните с режима через день, чтобы позволить колену приспособиться к новому уровню активности без увеличения болезненности и отека.
Начните со подсобных упражнений, чтобы это позволило пациенту индивидуально проработать каждый компонент спортивного навыка.
Перейдите к ситуациям «схватки», когда навыки объединяются вместе.
Критерии отказа от консервативного лечения и перехода к хирургическому или более интенсивному вмешательству:
- Продолжительная боль, ограничивающая активность, несмотря на попытки восстановить симметрию движений
- Пациент не может переносить реабилитацию из-за боли, которая не контролируется описанными выше мерами контроля боли.
Конкретные критерии возвращения к занятиям спортом:
- Полный, симметричный диапазон движения колена по сравнению с противоположным, нормальным коленом
- Нет отека
- Сила мышц симметричная и одинаковая
- Завершение функциональной прогрессии в спорте.
Хроническая нестабильность надколенника — причины, симптомы, диагностика, лечение и профилактика
Надколенник в простонародье называют «коленной чашечкой». Это всем знакомая выпуклая кость, хорошо заметная при сгибании и разгибании колена.
В медицине надколенник — это самая крупная сесамовидная кость, то есть кость, расположенная в толще сухожилий. Сесамовидные кости увеличивают тягу мышцы, работая как блок. Сухожилие, в котором располагается надколенник, образовано слиянием 4-х мышц передней поверхности бедра или четырехглавой мышцы. При разгибании надколенник располагается выше суставной щели, а при сгибании укладывается в специальную выемку между двумя мыщелками бедренной кости.
Это место в коленном суставе еще называют бедренно-надколенниковым суставом (или пателло-феморальным сочленением, от латинских терминов patella — надколенник и femur — бедро).
Для идеального скольжения во время движения надколенник покрыт толстым слоем хрящевой ткани, которая является самой толстой в организме человека.
Если надколенник во время сгибания ноги ложится в выемку неправильно, со смещением, то говорят о нестабильности надколенника — нарушении опорой функции сустава, которое клинически проявляется в виде неустойчивости и вывихивания.
Такие состояния успешно устраняют врачи международного центра ОН КЛИНИК с помощью малоинвазивных артроскопических операций.
Причины хронической нестабильности надколенника
Надколенник в стабильном положении удерживают мышцы, а также две связки, которые иногда так и называют — удерживатели. Одна из них не дает ему сместиться внутрь, а другая — наружу. В норме их тяга сбалансирована и надколенник находится ровно по центру. При нарушении баланса надколенник начнет стремиться к смещению.
Привести к нестабильности надколенника могут следующие причины:
- разрыв или растяжение связок;
- слабость мышц;
- дисплазия мыщелков бедренной кости;
- аномальная форма ног;
- Х-образное или вальгусное искривление голеней;
- наружное положение бугристости большеберцовой кости — места, к которому крепится связка надколенника;
- переразгибание в коленном суставе;
- внутренняя ротация голени, например, вследствие плоскостопия;
- дисплазия надколенника;
- слабость или перенапряжение удерживателей надколенника;
- дисплазия дистального отдела бедра;
- вальгусная деформация коленных суставов;
- деформирующий гонартроз;
- переломы и трещины головок большеберцовой и бедренной костей.

Обычно к нестабильности надколенника приводит сочетание нескольких факторов, а не какой-то один.
Частой причиной появления нестабильности надколенника является травма:
- разрыв передней крестообразной связки, в сочетании с разрывом мениска или без него;
- разрыв связок-удерживателей;
- разрыв задней крестообразной связки, как правило, в сочетании с другими повреждениями;
Если эпизоды смещения надколенника повторяются, то можно говорить о хронической нестабильности надколенника. Обычно причиной появления этой патологии является неверная диагностика первичного наружного вывиха надколенника и/или неправильно выбранная тактика лечения.
Симптомы хронической нестабильности надколенника
Что вы можете ощущать при хронической нестабильности надколенника:
- боль в переднем отделе коленного сустава — разлитая или точечная;
- болезненный щелчок или хруст при сгибании и разгибании из-за неправильного скольжения;
- ощущение нестабильности колена, «подворот» — появляется не всегда;
- ощущение «провала» при полном разгибании;
- отечность;
- визуальное смещение надколенника в сторону;
- дискомфорт в положении сидя.
При появлении этих симптомов или любых других непонятных ощущениях в коленном суставе, особенно после травм и повреждений, обязательно обратитесь к врачу-ортопеду для проведения полной диагностики. Правильно поставленный диагноз и своевременное лечение позволят избавиться от боли, дискомфорта и вернуться к полноценному образу жизни.
Бесплатная консультация руководителя Центра ортопедии и травматологии Самойлова В.В.Акция -100%
Бесплатная консультация руководителя Центра ортопедии и травматологии, травматолога-ортопеда, врача высшей категории, к.м.н. Самойлова В.В. по вопросам хирургии суставов.
ПодробнееЭндопротезирование суставов. Лечение остеоартроза суставов в ОН КЛИНИК
Диагностика хронической нестабильности надколенника
Так как первый симптом патологии — это боль, то сначала врач расспросит вас, когда именно вы ее ощущаете и в каком месте.
Затем проведет визуальный осмотр коленного сустава, понаблюдав за его работой во время совершения различных движений.
Во время осмотра выявляются деформационные изменения сустава, слабость бедренных мышц, плоскостопие, гипермобильность суставов, Х-образное искривление ног и так далее.
При необходимости, для получения более точной и подробной информации, врач может назначить диагностическую артроскопию, рентген, МРТ.
Консервативное лечение хронической нестабильности надколенника
Основу консервативного лечения составляют физические упражнения. Подбирается специальный комплекс упражнений из лечебной физкультуры, направленный на восстановление баланса мышц-разгибателей, развитие медиальной головки четырехглавой мышцы бедра и укрепление ее косых волокон.
Дополнительно надколенник стабилизируют специальными средствами: ортопедическими повязками, ортезами, бандажам. Проводят массажи четырехглавой мышцы бедра, физиотерапевтические процедуры, назначают прием определенных медикаментов.
Если консервативное лечение оказывается неэффективным, то тогда прибегают к оперативному вмешательству.
Хирургическое лечение хронической нестабильности надколенника
Для устранения причины, вызывающей хроническую нестабильность надколенника, врач может прибегнуть к оперативному вмешательству.
Современные технологии позволяют проводить операции на коленном суставе совокупными щадящими методами.
Например, одним из них является артроскопия — это малоинвазивная операция, которая проводится под спинномозговой анестезией. Обычно на следующий день после этой операции пациенты уже могут ходить.
Она проводится с помощью артроскопа — устройства в виде провода с камерой и лампой. Во время проведения операции в колене делается два небольших надреза: через один вводится артроскоп, а через другой врач проводит специальными манипуляции мини-инструментами. Изображение с камеры артроскопа передается на экран в большом разрешении, что позволяет хирургу видеть все мельчайшие детали и надежно контролировать ход операции. Как правило, операция длится 1-1,5 часа.
Как правило, операция длится 1-1,5 часа.
Фиксация стабилизации надколенника тоже проводится через малоинвазивные доступы, но уже без контроля артроскопа.
Подготовка к операции осуществляется по обычным медицинским стандартам.
Реабилитация после хирургического лечения хронической нестабильности надколенника
После оперативного вмешательства вам нужно будет провести в стационаре три дня. На оперированную конечность врач наложит ортез сроком на три недели. Это же время вы будете ходить, опираясь на костыли. Через две недели костыли можно будет заменить на трость. Затем переходить к самостоятельной ходьбе.
Спустя три недели можно будет начинать сгибать ногу прямо в ортезе до угла 90°. Такие упражнения выполняются в течение двух недель.
Спустя 1,5 месяца после операции можно начинать агрессивные упражнения по восстановлению подвижности в суставе и упражнения на укрепление мышц бедра.
К активным видам спорта можно вернуться через 5-6 месяцев.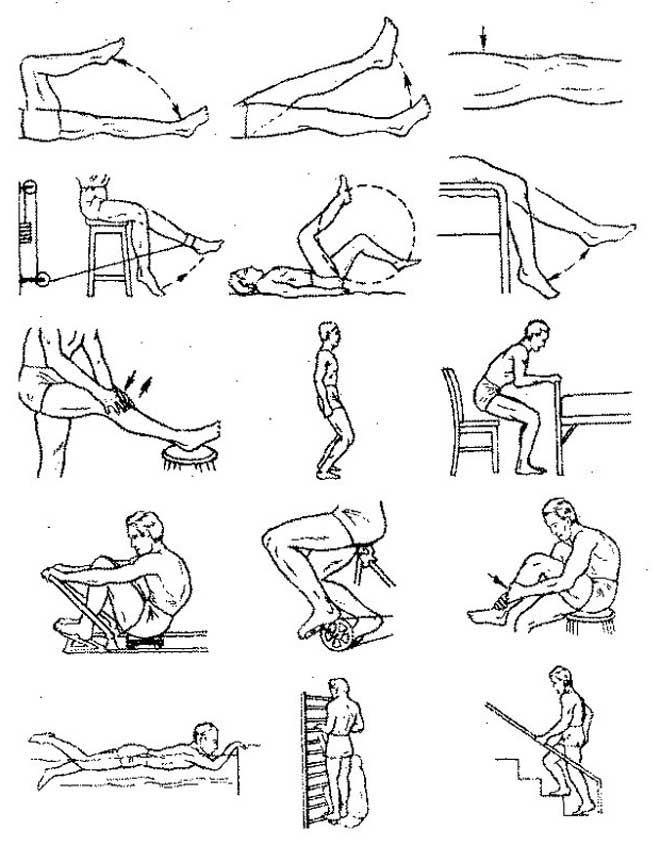
Преимущества лечения хронической нестабильности надколенника в ОН КЛИНИК
- С 1993 года мы успешно диагностируем и лечим различные ортопедические заболевания.
- Собрали профессиональную команду врачей мирового уровня.
- Используем самое современное оборудование и инновационные методы диагностики и лечения.
- Поднимаем пациентов на ноги уже на следующий день после операции.
- Рекомендуем раннюю разработку сустава и раннюю реабилитацию.
- Ведем наблюдение за пациентами после оперативного вмешательства в течение 6-12 месяцев.
- Оказываем помощь пациентам с избыточным весом.
- Операции проводят высококлассные травматологи-ортопеды
Вопрос-ответ
Можно ли обойтись без операции?
Метод лечения в каждом конкретном случае подбирает врач на основании анамнеза и результатов обследования. Именно он решает, будет ли лечение консервативным или оперативным.
Как можно попасть на прием к ортопеду?
Записаться по телефону клиники или через специальную форму на сайте.
Где я могу пройти МРТ, которое назначил мне врач?
В нашей клинике вы можете пройти все назначенные обследования и сдать все необходимые анализы.
4 типа упражнений на квадрицепсы после замены коленного сустава
Ваши мышцы ног могут чувствовать себя слабыми после операции, потому что вы мало использовали их при проблемах с коленом. Операция решила проблему с коленом. Ваша программа домашних упражнений будет включать мероприятия, которые помогут уменьшить отек и увеличить подвижность и силу колена. Это поможет вам легче двигаться и вернуться к занятиям, которые вам нравятся. Сухожилие четырехглавой мышцы, расположенное над коленной чашечкой, обычно разрезают и сшивают во время операции. Упражнения физиотерапии, которые задействуют четырехглавые мышцы, необходимы для вашего исцеления, восстановления и уменьшения боли.
Вы можете ожидать, что встанете на ноги в течение дня. Поначалу это может быть трудно сделать самостоятельно. Четырехглавая состоит из 4 крупных мышц. При их сокращении колено выпрямляется. Сухожилие четырехглавой мышцы прикрепляет большие четырехглавые мышцы к надколеннику. Четырехглавая мышца и сухожилия необходимы для стабильности и движения колена. После традиционной замены коленного сустава обычно требуется от 10 до 12 недель, чтобы ткань сухожилия четырехглавой мышцы зажила, и может потребоваться больше времени, чтобы восстановить всю силу и функцию.
Рубцовая ткань После операции вокруг сухожилия четырехглавой мышцы и мягких тканей образуется рубцовая ткань. Рубцовая ткань важна, потому что она помогает процессу заживления и сопротивляется разрезу. Но это также мешает вам полностью выпрямить колено или согнуть его достаточно, чтобы сесть и встать со стула. Рубцовая ткань также препятствует восстановлению нормальной походки. В связи с тем, насколько важно восстановить подвижность и функционирование, ваш медицинский персонал потребует от вас выполнения следующих упражнений в течение дня. Обычно от 1 до 2 минут каждые 1 или 2 часа…
В связи с тем, насколько важно восстановить подвижность и функционирование, ваш медицинский персонал потребует от вас выполнения следующих упражнений в течение дня. Обычно от 1 до 2 минут каждые 1 или 2 часа…
- Выжимания четырехглавой мышцы – 1) Лягте на спину на пол или на кровать, вытяните выпрямленную ногу и согните здоровую ногу в колене. В теле есть рефлекс, который заставляет одно колено сгибаться, когда другое разгибается. Этот рефлекс будет полезен, когда придет время начать ходить. 2) Сверните полотенце и положите его под восстанавливающееся колено, позволив коленному суставу быть слегка согнутым, активируйте квадрицепс, аккуратно вдавливая колено в полотенце. Удерживайте напряжение мышц в течение 5 секунд, затем полностью расслабьтесь. Это поможет вам сделать сокращение мышц более эффективным, сокращая и расслабляя мышцы, которые стимулируют кровоток и заставляют работать мышечные волокна.
- Quad Short Arcs – снова используйте свернутое полотенце.
 Лягте на спину, согните здоровое колено и положите полотенце под колено, которое восстанавливается. Напрягите квадрицепсы, чтобы вдавить колено в полотенце. Поднимите пятку с кровати или пола, не отрывая колено от полотенца. Задержитесь на 5 секунд, затем опустите пятку. Подъем пятки увеличивает сопротивление квадрицепса. Это полезно для увеличения силы и улучшения способности к укреплению коленного сустава.
Лягте на спину, согните здоровое колено и положите полотенце под колено, которое восстанавливается. Напрягите квадрицепсы, чтобы вдавить колено в полотенце. Поднимите пятку с кровати или пола, не отрывая колено от полотенца. Задержитесь на 5 секунд, затем опустите пятку. Подъем пятки увеличивает сопротивление квадрицепса. Это полезно для увеличения силы и улучшения способности к укреплению коленного сустава. - Step-ups — Это упражнение будет выполняться только через 3–6 недель после операции. Встаньте прямо перед лестницей. Обязательно положите одну руку на поручень. Поднимите ногу, согнув выздоравливающую ногу, и поставьте ногу на ближайшую ступеньку. Поднимитесь по лестнице, прижавшись к ней, выпрямите колено и задержитесь на несколько секунд. Медленно согните восстанавливающееся колено, опускаясь обратно в исходное положение, обе ноги на полу. Выполняйте это упражнение медленно, чтобы нарастить мышечную массу и контролировать ситуацию, а также чтобы предотвратить несчастный случай.
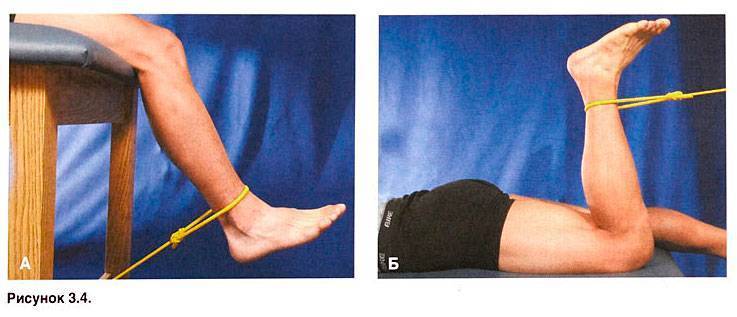
Подъемы прямых ног: это упражнение выполняется только через 2–4 недели после операции. Лягте на спину, согнув здоровое колено и выпрямив выпрямленную ногу. Напрягите квадрицепс, чтобы выпрямить восстанавливающееся колено. Держите колено прямо и поднимите его в воздух. Удерживайте ее 2 или 3 секунды. Опустите ногу так, чтобы пятка коснулась пола или кровати раньше колена. Это поддерживает работу квадрицепса во время всего опускания ноги. Перед каждым подъемом ноги активируйте мышцы живота, чтобы задействовать кор. Это поможет вашей общей физической подготовке к ходьбе на новом колене. - Приседания у стены — Это упражнение можно выполнять только через 6 недель или более после операции по замене коленного сустава. Встаньте спиной к стене. Поставьте ноги на ширине плеч и на расстоянии 12–18 дюймов от стены. Скользите спиной по стене, медленно сгибая колени под углом 45 градусов. Задержитесь на 5 секунд. Ваши квадрицепсы — это всего лишь одна мышца, на которую влияет операция по замене коленного сустава.
 Дополнительные упражнения могут помочь вам укрепить икроножные мышцы и подколенное сухожилие.
Дополнительные упражнения могут помочь вам укрепить икроножные мышцы и подколенное сухожилие.
Помимо вашей программы физиотерапии, вы должны оставить время для прогулок. Это помогает развить силу и выносливость. Ходите по дому пять раз в день. Походов в ванную или на кухню недостаточно. Постепенно увеличивайте пройденное расстояние. Работайте над прогулками на улице и в обществе. Всегда консультируйтесь со своим врачом или терапевтом, чтобы убедиться, что конкретные упражнения подходят для вашего состояния. Если какое-либо упражнение вызывает усиление боли, немедленно прекращается.
При постоянной боли в суставах, которая мешает вашей повседневной деятельности, обратитесь к ревматологу Tristate, чтобы поставить правильный диагноз и начать правильное лечение.
Свяжитесь с нами (859-331-3100) Для получения дополнительной информации, чтобы записаться на прием
—
О Tristate артрит и ревматология Tristate Arthritis and Rheumatology — первая и крупнейшая ревматологическая практика в Северном район Кентукки.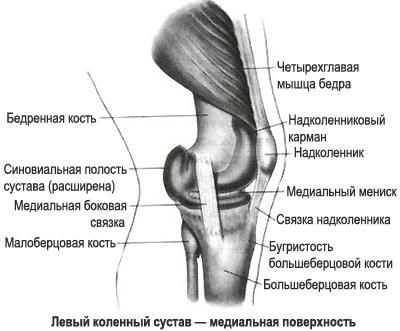 Наша ревматологическая практика, основанная доктором Артуром Кунатом в 1986 году, в настоящее время состоит из шести врачей, имеющих сертификаты в области внутренних болезней и ревматологии, а также помощника врача. Пациенты посещают одного врача (за исключением экстренных случаев), что обеспечивает непрерывность лечения и индивидуальную атмосферу между врачом и пациентом, что дает врачу возможность установить персонализированные и детальные отношения. Наши врачи получили множество наград, в том числе были отмечены как «Лучшие врачи» в журнале Cincinnati Magazine, получили награду «Выбор пациента», награду «Самый сострадательный врач» и награду Американского колледжа ревматологии «Мой доктор рулит».
Наша ревматологическая практика, основанная доктором Артуром Кунатом в 1986 году, в настоящее время состоит из шести врачей, имеющих сертификаты в области внутренних болезней и ревматологии, а также помощника врача. Пациенты посещают одного врача (за исключением экстренных случаев), что обеспечивает непрерывность лечения и индивидуальную атмосферу между врачом и пациентом, что дает врачу возможность установить персонализированные и детальные отношения. Наши врачи получили множество наград, в том числе были отмечены как «Лучшие врачи» в журнале Cincinnati Magazine, получили награду «Выбор пациента», награду «Самый сострадательный врач» и награду Американского колледжа ревматологии «Мой доктор рулит».
>> Подробнее
Разрыв сухожилия четырехглавой мышцы — Physiopedia
Оригинальный редактор — Джим Дрюве
Ведущие участники — Илона Малкаускайте , Ким Джексон , Джим Друве , Лоран Шапель , Киренга Бамуранж Лилиан 9 0070 , Шрея Паваскар , Эван Томас , Наоми О’Рейли , Дафна Джексон , Клэр Нотт , Ванда ван Никерк , Админ и Рэйчел Лоу
Содержание
- 1 Введение
- 2 Клинически значимая анатомия
- 3 Эпидемиология
- 4 Этиология
- 5 Факторы риска
- 6 Характеристики/ клиническая картина
- 7 Дифференциальная диагностика
- 8 Показатели результатов
- 9 Осмотр
- 10 Хирургическое лечение
- 11 Физиотерапевтическое управление
- 12 Прогноз
- 13 Клинические итоги
- 14 ресурсов
- 15 Каталожные номера
Разрыв сухожилия четырехглавой мышцы — это травма, возникающая при разрыве сухожилия, которое прикрепляет четырехглавую мышцу (группу из 4 мышц в передней части бедренной кости) к надколеннику или надколеннику. Сухожилие четырехглавой мышцы может быть частично или полностью разорвано. [1] Разрыв сухожилия четырехглавой мышцы является редкой, но серьезной травмой. Если эту травму вовремя не распознать и не прооперировать, она может привести к инвалидности. [2]
Сухожилие четырехглавой мышцы может быть частично или полностью разорвано. [1] Разрыв сухожилия четырехглавой мышцы является редкой, но серьезной травмой. Если эту травму вовремя не распознать и не прооперировать, она может привести к инвалидности. [2]
Клинически значимая анатомия[править | править код]
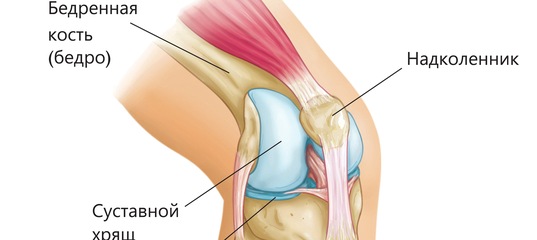
Сухожилие четырехглавой мышцы происходит от мышечного соединения прямой мышцы бедра, латеральной широкой, медиальной и промежуточной широкой широкой мышцы бедра на переднем верхнем полюсе надколенника. [3] Сухожилие многослойное. Прямая мышца бедра является наиболее поверхностным слоем, прикрепляющимся к надколеннику, а латеральная и медиальная широкие мышцы являются средними слоями. [4] Сухожилие четырехглавой мышцы в сочетании с сухожилием надколенника и костью надколенника составляют разгибательный механизм голени. Эти мышцы получают нервно-сосудистую иннервацию от бедренного нерва и артерии. В частности, прямая мышца бедра, промежуточная широкая мышца бедра и латеральная широкая мышца получают артериальное кровоснабжение из латеральной артерии, огибающей бедро. Медиальная широкая мышца бедра получает артериальное кровоснабжение от бедренной артерии, верхней медиальной коленчатой ветви подколенной артерии и артерии глубокой бедра. Латеральная широкая мышца бедра, медиальная широкая мышца бедра и промежуточная широкая мышца бедра действуют как удлинители коленного сустава, а также способствуют отслеживанию надколенника. Латеральная широкая мышца бедра — самая крупная из четырехглавых мышц. Это помогает оттянуть надколенник латерально. Это действие должно быть уравновешено широкой медиальной мышцей, которая является самой маленькой из четырехглавых мышц и действует, чтобы тянуть надколенник медиально. Промежуточная широкая мышца помогает стабилизировать отслеживание средней линии надколенника. Комбинированное сокращение этой группы мышц передней поверхности бедра вызывает разгибание голени. Прямая мышца бедра также играет роль в сгибании бедра. Разрыв этого центрального сухожилия резко затрудняет разгибание колена и напрямую влияет на функциональность.
Медиальная широкая мышца бедра получает артериальное кровоснабжение от бедренной артерии, верхней медиальной коленчатой ветви подколенной артерии и артерии глубокой бедра. Латеральная широкая мышца бедра, медиальная широкая мышца бедра и промежуточная широкая мышца бедра действуют как удлинители коленного сустава, а также способствуют отслеживанию надколенника. Латеральная широкая мышца бедра — самая крупная из четырехглавых мышц. Это помогает оттянуть надколенник латерально. Это действие должно быть уравновешено широкой медиальной мышцей, которая является самой маленькой из четырехглавых мышц и действует, чтобы тянуть надколенник медиально. Промежуточная широкая мышца помогает стабилизировать отслеживание средней линии надколенника. Комбинированное сокращение этой группы мышц передней поверхности бедра вызывает разгибание голени. Прямая мышца бедра также играет роль в сгибании бедра. Разрыв этого центрального сухожилия резко затрудняет разгибание колена и напрямую влияет на функциональность. Степень, в которой разрыв сухожилия четырехглавой мышцы ограничивает разгибание голени, зависит от тяжести повреждения сухожилия. Незначительные разрывы сухожилий могут иметь минимальное влияние на функцию разгибателей, в то время как полные разрывы сухожилий могут полностью препятствовать разгибанию голени. [3]
Степень, в которой разрыв сухожилия четырехглавой мышцы ограничивает разгибание голени, зависит от тяжести повреждения сухожилия. Незначительные разрывы сухожилий могут иметь минимальное влияние на функцию разгибателей, в то время как полные разрывы сухожилий могут полностью препятствовать разгибанию голени. [3]
Разрывы разгибательного механизма голени в целом очень редки, но, как сообщается, имеют высокую заболеваемость и часто приводят к инвалидности. Сообщается, что разрывы сухожилия четырехглавой мышцы имеют частоту 1,37/100 000 и 0,68/100 000 разрывов сухожилия надколенника. Разрывы разгибательного аппарата чаще всего односторонние. [3] Частичные и полные разрывы встречаются преимущественно у мужчин. Разрывы сухожилия четырехглавой мышцы возникают относительно редко и обычно возникают у пациентов старше 40 лет. Но эти разрывы можно увидеть практически в любой возрастной группе. [4]
- обычно встречается у пациентов старше 40 лет
- мужчины > женщины (до 8:1)
- встречается в недоминантной конечности более чем в два раза чаще 900 20
Разрыв сухожилия четырехглавой мышцы имеют положительную корреляцию с возрастом и множественными сопутствующими заболеваниями. Эта травма исторически более распространена у мужчин, в возрасте после 40 лет. Это противоположно разрывам сухожилия надколенника, которые обычно возникают в возрасте до 40 лет и часто связаны со спортивными травмами. [3]
Эта травма исторически более распространена у мужчин, в возрасте после 40 лет. Это противоположно разрывам сухожилия надколенника, которые обычно возникают в возрасте до 40 лет и часто связаны со спортивными травмами. [3]
Разрыв мышц часто происходит во время сильного удара с неудачным приземлением. Во время приземления происходит сильная нагрузка на колено при сгибании и опора стопы на землю (прыжок). Четырехглавая мышца совершает быстрое эксцентрическое сокращение. Другой механизм вызывается силой прямо на передней стороне колена (падение). Пациенты обычно обращаются с острой болью в колене, отеком и функциональной потерей после спотыкания, падения или деформации колена. [4]
В большинстве случаев разрывы сухожилий четырехглавой мышцы происходят из-за ослабления сухожилия. [5]
- Тендинит: воспаление сухожилия вызывает ослабление и, возможно, даже небольшое растяжение.
- Плохое кровоснабжение сухожилия из-за болезней также ослабляет сухожилие.
Хронические болезни
- Вторичный гиперпаратиреоз, который вызывает резорбцию кости, вызывающую ослабление фиброзно-хрящевого соединения между сухожилием и костной тканью.
- Хроническая почечная недостаточность [6] [7] ; это может вызвать эластоз соединительной ткани, что свидетельствует об ослаблении сухожилия.
- Системная красная волчанка (СКВ), подагра, лейкемия, ревматоидный артрит, сахарный диабет, ожирение, инфекции и метаболические заболевания отрицательно влияют на прочность сухожилий.
Злоупотребление наркотиками также оказывает/оказывает дегенеративное воздействие на мышечные сухожилия:
- Использование кортикостероидов было связано с увеличением слабости мышц и сухожилий.
- Фторхинолоны, специальный антибиотик, связанный с разрывами сухожилий. [8]
Другие факторы, такие как операция на колене и иммобилизация, также увеличивают вероятность, поскольку сила и гибкость мышц и сухожилий снижаются.
Характеристики/ Клиническая картина[править | править код]
Это может быть классифицировано как частичный или полный разрыв. Во время события часто возникает ощущение хлопка или слезотечения. Некоторые пациенты могут ходить после этой травмы, но многие не могут. Пациент не сможет выпрямить колено без посторонней помощи, когда сухожилие полностью разорвано. У большинства пациентов наблюдается острая боль в колене, отек и пальпируемый дефект в месте разрыва. Вы можете нащупать вмятину/щель сразу проксимальнее надколенника (надколенниковая область), где было разорвано сухожилие четырехглавой мышцы. Квадрицепсы будут чувствительными и судорожными. Вокруг колена видна гематома. Обычно присутствуют явный супрапателлярный отек, экхимоз и болезненность. Надколенник может провисать или опускаться в результате разрыва сухожилия четырехглавой мышцы, но отек может скрыть этот результат. Существует потеря функции, особенно будет потеря расширения, а также потеря стабильности.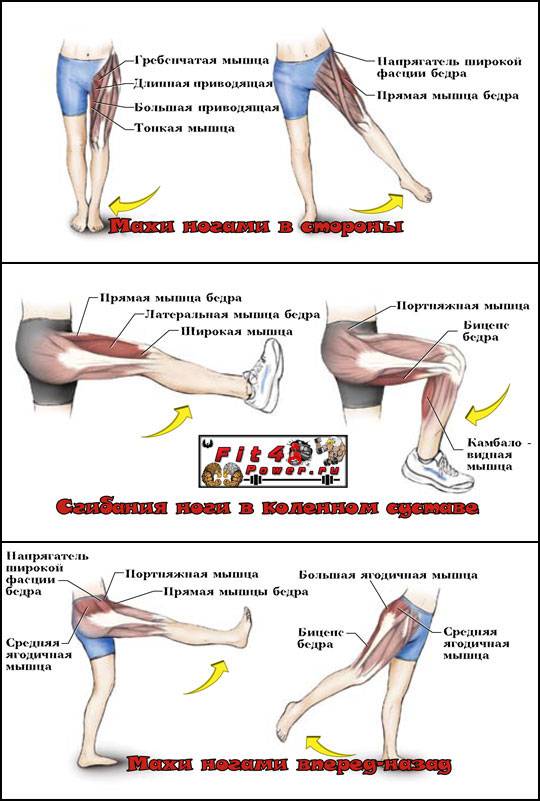 Если пациент не наблюдается в острой фазе, диагностика разрыва становится более сложной, и его можно легко пропустить. Считается, что у многих пациентов во время осмотра в отделении неотложной помощи возникают только простые растяжения связок колена, и им не оказывается надлежащее немедленное последующее наблюдение. [4]
Если пациент не наблюдается в острой фазе, диагностика разрыва становится более сложной, и его можно легко пропустить. Считается, что у многих пациентов во время осмотра в отделении неотложной помощи возникают только простые растяжения связок колена, и им не оказывается надлежащее немедленное последующее наблюдение. [4]
Дифференциальный диагноз включает:
- Разрыв сухожилия надколенника
- Стрессовый перелом надколенника
- Стресс-перелом диафиза бедренной кости
- Опухоль кости или мягких тканей
- Компартмент-синдром
- Отраженная боль в поясничном отделе
- Парестетическая мералгия
- Повреждение или защемление бедренного нерва. [1]
Шкала Lysholm и Tegner и ROM колена использовались для определения прогресса и результатов реабилитации и доказали свою постоянство, отзывчивость и надежность. [9]
При осмотре выявляется припухлость вокруг надколенниковой области, имеется гематома.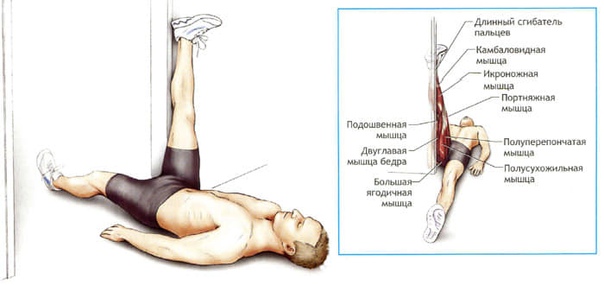
Когда вы начинаете активное обследование, вы сразу видите, что есть функциональная потеря. Пациенты могут иметь частые искривления колена и трудности с подъемом по лестнице. Пациенты могут быть в состоянии передвигаться, но будут делать это с походкой, демонстрирующей ригидность колена и приподнятое бедро, чтобы приспособиться к фазе переноса.
Тест на полное, активное растяжение против силы тяжести является наиболее важным аспектом обследования. Больной не может поднять прямую ногу. Наблюдаются задержки растяжения разной степени, в зависимости от степени ретинакулярного повреждения. При неполных разрывах пациент может полностью разогнуть колено из положения лежа, но не из согнутого положения. Если присутствует только тендинит, отставание в разгибании не должно отмечаться ни в одном тестовом положении. Также важно обследовать контралатеральное колено, чтобы исключить двусторонний разрыв.
Результаты неврологического обследования в норме, за исключением снижения двигательной функции четырехглавой мышцы бедра и отсутствия пателлярного рефлекса. [4] Существует также тест диагностики разрыва сухожилия четырехглавой мышцы по Jolles BM et al. который является минимально инвазивным и легко доступным методом. [10]
[4] Существует также тест диагностики разрыва сухожилия четырехглавой мышцы по Jolles BM et al. который является минимально инвазивным и легко доступным методом. [10]
Физикальное обследование —
- болезненность в месте разрыва
- пальпируемый дефект обычно в пределах 2 см от верхнего полюса надколенника
- невозможно разогнуть колено, преодолевая сопротивление
- невозможно выполнить подъем прямой ноги с полным разрывом
Визуализация обычно не показана при травмах сухожилия четырехглавой мышцы. Тем не менее, ультразвук может иметь некоторую клиническую пользу. Ультразвук можно использовать для обнаружения дефекта сухожилия и для оценки степени разрыва сухожилия при сгибании колена. Ультразвук также использовался серийно для оценки заживления и определения наличия связанных гематом, выпотов или кальцификации. Рентгенограммы обычно не помогают в постановке этого диагноза, но могут иметь некоторую клиническую ценность для исключения других сопутствующих травм или состояний. Рентгенография может помочь в определении положения надколенника. Верхний надколенник может свидетельствовать о разрыве сухожилия надколенника, тогда как нижний надколенник может свидетельствовать о разрыве сухожилия четырехглавой мышцы. Обычная рентгенография также может выявить или исключить сопутствующие отрывы надколенника или другие сопутствующие переломы надколенника. МРТ можно использовать до операции, но обычно в ней нет необходимости из-за достижений в области УЗИ опорно-двигательного аппарата. [1]
Рентгенография может помочь в определении положения надколенника. Верхний надколенник может свидетельствовать о разрыве сухожилия надколенника, тогда как нижний надколенник может свидетельствовать о разрыве сухожилия четырехглавой мышцы. Обычная рентгенография также может выявить или исключить сопутствующие отрывы надколенника или другие сопутствующие переломы надколенника. МРТ можно использовать до операции, но обычно в ней нет необходимости из-за достижений в области УЗИ опорно-двигательного аппарата. [1]
При наличии только частичных разрывов колено должно быть иммобилизовано (3-6 недель), операция обязательна при полном разрыве сухожилия и лучше всего начинать как можно раньше (не позднее чем через 72 часа после травмы), поэтому сухожилие можно снова прикрепить к надколеннику, после операции колено иммобилизуют на 4-6 недель.
Сразу после травмы можно начинать лечение RICE (отдых, лед, компрессия, возвышение). Частичный разрыв обычно лечат с помощью ультразвука и ЧЭНС (чрескожной электрической стимуляции нервов), терапией теплом и льдом, укреплением мышц, упражнениями на проприоцепцию и мануальной терапией (массаж, пассивное растяжение, сгибание).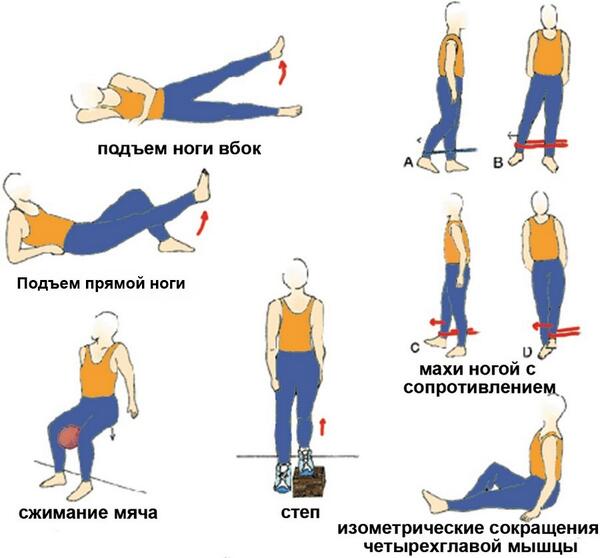
Для реабилитации полного разрыва сухожилия вы можете выбрать между консервативным или более агрессивным лечением после операции. Консервативное лечение заключалось в иммобилизации в течение 4-6 недель при сгибании 10°. Через два дня после операции можно начинать интенсивные изометрические упражнения на четырехглавую мышцу. В период иммобилизации весовая нагрузка будет увеличена, так что полная весовая нагрузка будет достигнута через 6 недель, затем будут начаты мобилизации, чтобы восстановить полный диапазон движения колена [11] . Более агрессивное лечение, которое подходит не каждому пациенту, состоит из немедленной мобилизации и через 7-10 дней полной нагрузки, настройки четырехглавой мышцы бедра, скольжения пятки, массажа, опоры для пятки, помпы для голеностопного сустава. Передвижение без корсета было достигнуто через 7-8 недель, что привело к более быстрой реабилитации. [12] [13] [14] [15]
Примеры используемых упражнений:
Реабилитация разрывов сухожилия четырехглавой мышцы дает хорошие результаты. Пол, механизм травмы, местонахождение разрыва, время диагностики и восстановления не имели отношения к результатам. Большинство пациентов восстановили полный объем движений, мышечную силу, участие в спортивных мероприятиях и повседневную активность. [16]
Пол, механизм травмы, местонахождение разрыва, время диагностики и восстановления не имели отношения к результатам. Большинство пациентов восстановили полный объем движений, мышечную силу, участие в спортивных мероприятиях и повседневную активность. [16]
Со временем боль и отек уменьшаются, а функция четырехглавой мышцы может улучшиться.
Спортсмены, проходящие лечение от частичных или полных разрывов, могут вернуться в игру при соблюдении нескольких условий, включая следующие:
- У пациента должен быть почти полный безболезненный объем движений;
- Прочность колена должна составлять не менее 85-90% силы другого колена;
- Спортсменам, занимающимся энергичными видами спорта, такими как футбол, баскетбол, американский футбол или теннис, настоятельно рекомендуется пройти специальную программу развития ловкости. [17]
Исследования, как правило, сообщают о хороших результатах раннего восстановления полных одно- и двусторонних разрывов сухожилия четырехглавой мышцы. Тип пластики, расположение разрыва, возраст и пол пациента, а также механизм повреждения не влияют на результаты. Хороший ROM обычно можно восстановить, но некоторая стойкая слабость четырехглавой мышцы довольно распространена. Большинство пациентов могут вернуться к своей прежней деятельности, но многие не могут вернуться к своему уровню активности до травмы. [18]
Тип пластики, расположение разрыва, возраст и пол пациента, а также механизм повреждения не влияют на результаты. Хороший ROM обычно можно восстановить, но некоторая стойкая слабость четырехглавой мышцы довольно распространена. Большинство пациентов могут вернуться к своей прежней деятельности, но многие не могут вернуться к своему уровню активности до травмы. [18]
Реабилитация разрывов сухожилия четырехглавой мышцы дает хорошие результаты. Пол, механизм травмы, местонахождение разрыва, время диагностики и восстановления не имели значения для результатов. Большинство пациентов восстановили полный объем движений, мышечную силу, участие в спортивных мероприятиях и активную физическую активность. [16]
- Прямая мышца бедра
- Широкая медиальная мышца
- Боковая широкая мышца бедра
- Вастус Промежуточный
- Коленная чашечка
- Разрыв сухожилия надколенника
- ↑ 1,0 1,1 1,2 https://www.dovemed.com/diseases-conditions/quadriceps-tendon-tear/ (доступ 14 январь 2019 г.).
- ↑ Попов И., Ристич В., Мальянович М., Миланков В. Разрыв сухожилия четырехглавой мышцы – результаты лечения. Med Pregl 2013;66(11-12):453-8.
- ↑ 3.0 3.1 3.2 3.3 https://www.ncbi.nlm.nih.gov/books/NBK482389/ (по состоянию на 14 января 2019 г.).
- ↑ 4,0 4,1 4,2 4,3 4,4 Джеймс Эдин Лайл и др.; разрыв сухожилия четырехглавой мышцы; Медскейп; 2011. Уровень доказательности: C.
- ↑ Шах М.
 К.; Одновременный двусторонний разрыв сухожилия четырехглавой мышцы бедра: анализ факторов риска и ассоциаций; Южный Мед J .; 2002 г., август 95(8):860-866;
Уровень доказательности: B
К.; Одновременный двусторонний разрыв сухожилия четырехглавой мышцы бедра: анализ факторов риска и ассоциаций; Южный Мед J .; 2002 г., август 95(8):860-866;
Уровень доказательности: B - ↑ Ким Ю.Х. и другие.; Спонтанный и одновременный разрыв сухожилий обеих четырехглавых мышц у больного с хронической почечной недостаточностью; KneeSurg Sports TraumatolArtrosc; 2006 г.; 14: 55–59. Уровень доказательности:D
- ↑ Крикун Р. и др.; разрыв сухожилия надколенника на фоне системного заболевания; АЖД; 1980 г., октябрь; 135: 803-807. Уровень доказательности: Д.
- ↑ Ван Дер Линден, полицейский департамент. и другие.; Расстройства сухожилий, связанные с фторхинолонами: исследование 42 спонтанных сообщений в период с 1988 по 1998 год; Лечение артрита и исследования; 2001 г.; 45: 235–239. Уровень доказательности: С.
- ↑ Бриггс К.К. и др.; Надежность, достоверность и отзывчивость шкалы Лисхольма и шкалы активности Тегнера при травмах передней крестообразной связки колена: 25 лет спустя.
 ; Am J Sports Med.; 2009 г.Может. Уровень доказательности: 2А.
; Am J Sports Med.; 2009 г.Может. Уровень доказательности: 2А. - ↑ Джоллес Б.М. и другие.; Новый клинический тест для диагностики разрывов сухожилий четырехглавой мышцы бедра; Энн Р КоллСургИнгл; 2007 г.; 89: 259-261. Уровень доказательств: D.
- ↑ Гахир Р.С. и другие.; Быстрое восстановление после спонтанного и одновременного двустороннего разрыва сухожилия четырехглавой мышцы у активного здорового человека; Ортопедия.; 2010 июль; 13;33(7):512. Уровень доказательности: D.
- ↑ Вест Дж. и др.; Раннее движение после пластики четырехглавой мышцы и сухожилия надколенника: результаты наращивания одним швом; Американский журнал спортивной медицины; 2008 Февраль, 36 (2): 316-323. Уровень доказательности: С.
- ↑ Йилмаз С. и др.; Удлиняющая пластика сухожилия и ранняя мобилизация при лечении запущенного двустороннего травматического одномоментного разрыва сухожилия четырехглавой мышцы бедра; Хирургия коленного сустава Спортивная травматолартроз.; 2001 май; 9(3):163-166.


 Бессимптомные дегенеративные разрывы часто встречаются у пациентов старшего возраста.
Бессимптомные дегенеративные разрывы часто встречаются у пациентов старшего возраста.