Голеностопный сустав, анатомия: кости и связки стопы
Голеностопный сустав является опорной точкой скелета нижней конечности человека. Именно на это сочленение падает вес тела при ходьбе, беге, занятиях спортом. В отличие от коленного сустава, стопа выдерживает нагрузки не движением, а весом, что сказывается на особенностях её анатомии. Строение голеностопа и других отделов стопы играет важную клиническую роль.
Содержание статьи
Анатомия стопы
Прежде чем говорить о строении различных отделов стопы, следует упомянуть, что в этом отделе ноги органично взаимодействуют кости, связочные структуры и мышечные элементы.
В свою очередь, костный скелет стопы разделен на предплюсну, плюсну и фаланги пальцев. Кости предплюсны сочленяются с элементами голени в голеностопном суставе.
Голеностопный сустав
Одной из самых крупных костей предплюсны является таранная кость. На верхней поверхности имеется выступ, называе
Как устроена стопа человека: анатомия, «слабые места», возможные болезни и их профилактика
Стопы – это части нижней конечности, выполняющие очень важные функции, обеспечивая опору для тела при стоянии и ходьбе. Вместе с другими отделами тела они принимают непосредственное участие в перемещении тела в пространстве. Одновременно эта часть нижних конечностей выполняет рессорные функции, обеспечивая смягчение толчков при ходьбе, беге, прыжках, а также функции балансирования – регуляции позы человека во время выполнения движений. Все эти выполняемые функции и послужили причиной особой анатомии стоп.
Стопа – очень сложный отдел человеческого организма, состоящий из 26 костей, связанных 33 суставами и укрепленными многочисленными мышцами, связками, сухожилиями и хрящами.
Содержание статьи:
Кости стопы человека
Суставы, своды стопы
Мышцы, связки, сухожилия, нервы
Какие возможны заболевания
Профилактика
Кости стопы
26 костей стопы условно разделены на 3 отдела: пальцы, плюсна и предплюсна.
Пальцы стопы
Каждый палец стопы состоит из 3 фаланг. Исключением является лишь большой или первый палец, имеющий всего 2 фаланги. Довольно часто фаланги мизинца срастаются между собой, в результате чего он также состоит из 2 фаланг.
 Фаланги, которые соединены с плюсневыми костями стопы называют проксимальными, далее идут средние, а затем дистальные. Кости, формирующие пальцы, имеют короткие тела.
Фаланги, которые соединены с плюсневыми костями стопы называют проксимальными, далее идут средние, а затем дистальные. Кости, формирующие пальцы, имеют короткие тела.
У основания большого пальца с подошвенной стороны имеются дополнительные сесамовидные косточки, увеличивающие поперечную сводчатость плюсны.
Плюсна
Этот отдел стопы состоит из 5 коротких трубчатых плюсневых косточек. Каждая из них состоит из трехгранного тела, основания и головки. Первая плюсневая кость самая толстая, а вторая – наиболее длинная.
Головки этих костей служат для соединения с проксимальными фалангами, а основаниями – с костями предплюсны. Кроме того, боковыми суставными поверхностями основания плюсневых косточек соединяются между собой.
Область головки первой плюсневой кости является активным участником в развитии вальгусной деформации большого пальца стопы. Во время этого процесса на внешнем краю плюсневой кости возникает костный нарост, который сдавливает ткани и деформирует сустав, в результате чего возникают сильные боли и нарушения походки.
Кроме того, именно первый плюснефаланговый сустав наиболее подвержен артрозам.
Предплюсна
В этом отделе стопы содержится наибольшее количество разнообразных костей, которые расположены 2 рядами: проксимальным и дистальным.
Проксимальный ряд состоит из таранной и пяточной кости. Дистальный ряд состоит из 3-х клиновидных костей, кубовидной и ладьевидной.
В строении таранной кости выделяют тело, шейку и головку. Именно эта кость соединяет стопу с костьми голени в один общий механизм. Этот сустав носит название голеностопного.
 Пяточная кость расположена сзади и ниже таранной. Это самая крупная кость стопы, состоящая из тела и бугра. Пяточная кость объединяется с таранной костью сверху и с кубовидной костью своей передней частью. В некоторых случаях на пяточной кости может возникать шиповидный нарост, известный как «пяточная шпора». Это сопровождается сильными болями и нарушением походки.
Пяточная кость расположена сзади и ниже таранной. Это самая крупная кость стопы, состоящая из тела и бугра. Пяточная кость объединяется с таранной костью сверху и с кубовидной костью своей передней частью. В некоторых случаях на пяточной кости может возникать шиповидный нарост, известный как «пяточная шпора». Это сопровождается сильными болями и нарушением походки.
Кубовидная кость формирует наружный край стопы. Она сочленена с 4-й и 5-й плюсневыми костями, пяточной, наружной клиновидной и ладьевидной костями. Снизу на ней находится борозда с сухожилием малоберцовой мышцы.
Ладьевидная кость образовывает внутреннюю сторону стопы. Она соединяется с таранной, клиновидными и кубовидной костями.
Клиновидные кости (латеральная, медиальная и промежуточная) размещаются впереди ладьевидной кости и соединены с ней. Также они соединяются с плюсневыми косточками и между собой.
Суставы стопы
Кости стопы объединены между собой суставами, которые обеспечивают ее подвижность.
Голеностоп
Один из основных суставов стопы – голеностопный. Он соединяет стопу с голенью ноги. Этот сустав имеет блоковидное строение и образован сочленением таранной кости и костей голени. Голеностоп надежно укреплен связками со всех сторон.
 Голеностоп обеспечивает подошвенное и тыльное сгибание (движение стопы вокруг поперечной оси).
Голеностоп обеспечивает подошвенное и тыльное сгибание (движение стопы вокруг поперечной оси).
Повреждение этого сустава вызывает сильнейшую боль. Передвижения из-за этого становятся затруднительными либо и вовсе невозможными. При этом вес тела переносится на здоровую ногу, в результате чего возникает хромота. Если не начать своевременное лечение проблемы, то возможны стойкие нарушения механики движения обеих конечностей.
В области этого сустава довольно часто происходит растяжение и разрывы связок. Также может развиваться синовит голеностопного сустава в результате нарушения его пронации.
Подтаранный сустав
Не менее важен и подтаранный сустав, который образуют пяточная и таранная кости. Этот сустав имеет цилиндрическую, слегка напоминающую спиралевидную форму строения. Он обеспечивает повороты стопы внутрь и наружу(пронацию). Вокруг сустава имеется тонкая капсула и небольшие связки.
При нарушении пронации этого сустава, стопа получает дополнительные нагрузки при выполнении своих функций, что чревато вывихами и растяжениями связок.
Клино-ладьевидный сустав
Этот сустав по важности находится наравне с подтаранным, так как они могут компенсировать нарушение функций друг друга. Если такое компенсирование наблюдается продолжительное время, то суставы намного скорее изнашиваются, что приводит к их патологиям.
Таранно-пяточно-ладьевидный сустав
Из названия этого сустава понятно, какие кости стопы его образуют. Этот сустав имеет шаровидное строение и обеспечивает супинацию и пронацию стопы.
Предплюсне-плюсневые суставы
 Эти суставы формируют твердую основу стопы, так как являются практически неподвижными благодаря укреплению многочисленными связками. Они образуются соединением плюсневых костей с клиновидными и кубовидной костями.
Эти суставы формируют твердую основу стопы, так как являются практически неподвижными благодаря укреплению многочисленными связками. Они образуются соединением плюсневых костей с клиновидными и кубовидной костями.
Плюснефаланговые суставы
Эти шаровидные суставы имеют небольшую подвижность и обеспечивают разгибательные и сгибательные движения пальцев. Они образованы основами проксимальных фаланг пальцев и головками плюсневых костей.
Из-за того, что сустав, образующийся фалангой большого пальца и головкой первой плюсневой кости, испытывает наибольшую нагрузку от массы тела, он наиболее подвержен разнообразным патологиям. Так именно этот сустав подвергается подагре, артриту, радикулиту и т.д.
Межфаланговые суставы
Эти суставы обеспечивают соединение фаланг пальцев между собой. Они имеют блоковидное строение и участвуют в сгибании и разгибании пальцев.
Свод стопы
Стопа амортизирует все нагрузки во время бега, прыжков, ходьбы благодаря особому сводчатому строению. Выделяют 2 свода стопы – продольный и поперечный. Продольный свод способствует тому, что стопа опирается на поверхность не всей площадью, а лишь головками плюсневых костей и пяточным бугром.
Если нарушается нормальная работа связок и мышц стопы, происходит изменение формы стопы с уменьшением ее сводов. Это приводит к такому заболеванию как плоскостопие. При этом стопа утрачивает свои рессорные функции и нагрузку при движении получает позвоночник и другие суставы ноги. Это приводит к более скорому «изнашиванию» суставов и позвоночника, появлению болей и сопутствующих заболеваний.
Мышцы стопы
Движение стопы обеспечивают 19 мышц, расположенных в нижней части ноги. На подошве имеется 3 группы мышц. Одна группа отвечает за подвижность большого пальца, вторая – за подвижность мизинца, а третья – за движения всех пальцев ноги. Волокна этих мышц принимают прямое участие в поддержании сводов стопы, а также обеспечивают рессорные функции.
 Тыльная поверхность стопы состоит из 2 мышц, которые также участвуют в обеспечении движения пальцев.
Тыльная поверхность стопы состоит из 2 мышц, которые также участвуют в обеспечении движения пальцев.
Все остальные мышцы, которые крепятся к костям стопы, однако начинаются от костей голени, относятся к мышцам голени, хоть и принимают участие в движениях стопы.
При перенапряжении или сильном расслаблении мышц возможно изменение положения костей и надежности суставов стопы. В результате этого могут возникать различные патологические состояния.
Связки
Как известно, связки – неэластичные толстые гибкие волокна, окружающие и поддерживающие суставы. При ударах и травмах ноги боль и отечность чаще всего провоцируют растянутые или порвавшиеся связки.
Сухожилия
Сухожилия – это прочные эластичные волокна, которые обеспечивают крепление мышц к костям. При растяжении мышц до предела именно сухожилия забирают на себя силу растяжения. Если происходит чрезмерное такое растяжение, то развивается воспаление сухожилий, именуемое тендонитом.
Кровеносные сосуды
Питание стопы обеспечивают 2 основные артерии: задняя большеберцовая артерия и тыльная артерия стопы. Они разделяются в более мелкие артерии и насыщают ткани стопы кислородом. Назад к сердцу кровь несут вены. они соединены с артериями мелкими капиллярами. Среди вен выделяют поверхностные и глубокие. Самая длинная вена организма берет начало у большого пальца и называется большая подкожная вена ноги.
Из-за того, что кровеносные сосуды стопы являются наиболее отдаленными, именно в них наиболее часто происходят нарушения кровообращения. Это может привести к артериосклерозу, атеросклерозу, варикозному расширению вен, отекам ног и т.д.
Нервы
Конечно же, функционирование стопы невозможно без нервов. Здесь расположены основные 4 нерва: икроножный, задний большеберцовый, глубокий малоберцовый и поверхностный малоберцовый.
Зачастую именно в этом отделе ног происходят сдавливания и ущемления нервов.
Заболевания стоп
Такое сложное строение и большие нагрузки, которые приходятся на них ежедневно, приводят к частым их заболеваниям. В зоне риска их возникновения находятся все люди, не зависимо от возраста и пола. Но больше всего к болезням стоп склонны спортсмены и люди, чья работа предполагает большие постоянные нагрузки на ноги.
Заболевания стоп протекают с выраженной симптоматикой и болевым синдромом, поэтому доставляют массу неудобств и дискомфорта. Существует их огромное количество. Вот лишь некоторые из них, которые встречаются наиболее часто: плоскостопие, артрит, артроз, пяточная шпора, подошвенный фасциит, бурсит, деформация плюсневых костей, вывихи, растяжения связок, альгодистрофия, трещины в костях, остеохондропатия, тендинит, воспаление мягких тканей, крючковидные пальцы, мозоли, поражения кровеносных сосудов, ущемления нервов и многие другие.
Профилактика заболеваний
Предупредить развитие болезни намного проще, чем потом лечить ее. Поэтому профилактические рекомендации не помешают никому:
- необходимо обеспечивать систематические гигиенические процедуры ног;
- обувь следует подбирать удобную, изготовленную из натуральных материалов;
- стараться как можно меньше носить обувь на высоких каблуках;
- следует укреплять мышцы стопы при помощи специальных упражнений;
- желательно использовать специальные ортопедические стельки;
- занятия спортом можно проводить только в специально предназначенной для этого обуви.
Суставы Нижних Конечностей: Особенности Строения и Работы
Основы анатомии – науки о строении человеческого тела, входит в отечественную школьную программу. Довольно быстро детали забываются, но при получении повреждения или при возникновении заболеваний дегенеративно-дистрофического или воспалительного характера многие пытаются освежить в памяти данную информацию.
И это – правильно. Доказано, что понимание изменений, которые произошли в организме, повышают мотивацию и положительно влияет на лечение.
Реалии жизни таковы, что в зрелом и пожилом возрасте мы вынуждены вспомнить, как устроены суставы нижних конечностей.

О 3 суставах ноги знают все, но на самом деле костных сочленений в ней гораздо больше
В молодом и зрелом возрасте ноги довольно часто страдают от спортивных травм. Они ломаются при падениях зимой, а во время ДТП зачастую повреждается и пояс нижних конечностей.
Основные проблемы у пожилых – артриты, бурситы, перелом шейки бедра. Последняя травма больше характерна для дам преклонного возраста, и увы, ее цена для почти половины пациенток – летальный исход в течение первого года после получения повреждения.
Информация, рисунки и фото в этой статье не будут перегружены анатомическими подробностями и деталями, которые изучают в медицинских училищах или университетах, но позволит вспомнить азы строения нижних конечностей, и легче ориентироваться в том, что говорит лечащий врач.
Содержание статьи
Сочленения пояса нижней конечности
В этой области человеческого тела находятся 2 симметрично расположенных крестцово-подвздошных сустава и 1 полусустав – лобковый симфиз, который часто называют лонным сочленением.

Сочленения пояса нижних конечностей (таза)
Лобковый симфиз – это полуподвижное соединение верхних ответвлений лонных тазовых костей, представляющее собой диск из волокнисто-хрящевой ткани. Его передняя поверхность шире задней на 3-5 мм.
У некоторых людей внутри лонного сочленения есть щель, заполненная аваскулярной жидкостью. На поверхностях, соприкасающихся с диском, костная ткань покрыта гиалиновым хрящом.
К сведению. Лонное сочленение у мужчин является местом прикрепления связки, на которой подвешен половой член. У женщин, во время беременности, вырабатывается специальный гормон эластин, который делает лобковый симфиз более подвижным, что делает возможным процесс рождения.
Уже по названию понятно, что крестцово-подвздошный сустав – это место соединения крестца с подвздошной костью таза. В месте их соприкосновения, которые называются ушковидными поверхностями, костная ткань покрыта хрящом с волокнистой структурой.
По своей форме эти 2 сочленения относятся к плоским суставам, движения в которых отсутствуют.
Суставы свободной нижней конечности
Нога человека состоит из 3 частей – бедра, голени и стопы. Их подвижность обеспечивается тазобедренным, коленным и голеностопным сочленениями.
Суставы нижних конечностей – таблица:
| Название сустава | Краткая характеристика |
 Тазобедренный (правый) – вид спереди | Форма – шаровидная. Тип – синовиальный. Состав – полулунная поверхность вертлужной впадины и вертлужная губа (1), головка бедренной кости (2). Движения – круговое, сгибание, отведение, пронация, разгибание, приведение, супинация. |
 Коленный (правый) – вид спереди | Форма – блоковидно-вращательная. Тип – синовиальный. Состав – мыщелки бедренной (1) и большой берцовой (2) костей, коленная чашечка (3). Движения – сгибание-разгибание, а в согнутом состоянии в колене возможны небольшие пронация-супинация. |
 Межберцовый (правый) – колено сзади | Форма – плоская. Тип – фиброзный. Состав – малоберцовая суставная поверхность наружного мыщелка большой берцовой кости (1), головка малой берцовой кости (2). Движения – незначительно-ограниченные. Сочленение относится к малоподвижным. |
 Голеностопный (правый) – спереди и сзади | Форма – блоковидная. Тип – синовиальный. Состав – суставные поверхности: нижней части большой берцовой кости (1), медиальных частей внутренней (2) и наружной (3) лодыжек, блока таранной кости (4) предплюсны. Движения – сгибание-разгибание, во время сгибания доступны незначительные пронация-супинация. |
Стоит также упомянуть о том, что суставы нижней конечности особо прочные и выдерживают значительные нагрузки. Среди них чаще всего страдает колено.
В этом повинна его «несовершенная» геометрия, для стабилизации которой природа снабдила его связками, сухожилиями и менисками. Их повреждения и выводят колени в «проблемные лидеры» среди всех частей ноги.
Сочленения стопы
Человеческая стопа состоит из предплюсны, плюсны и пальцев.

«Тройной» сустав стопы
Подтаранный сустав – стык пяточной кости с таранной. Это предплюсневое сочленение помогает ходить по неровной поверхности, блокируя среднюю часть стопы в момент отталкивания.
Вместе с пяточно-кубовидным и таранно-ладьевидным соединениями, находящимися между одноименными костями предплюсны, он формирует «тройной» сустав, благодаря которому стопу можно поворачивать (инверсия\эверсия), а также выполнять ею сложные движения.

Скелет предплюсны
Сочленения среднего отдела стопы – ладьевидно-клиновидный, межклиновидные и плюсне-клиновидные стыки одноименных костей. Они почти неподвижны, имеют хоть и сложную, но плоскую форму, стабилизируют стопу и участвуют в формировании ее сводов.
На заметку. Клинически выделяют «поперечный предплюсневый сустав Шопара», в который входят линии соприкосновения между таранной, пяточной, кубовидной и ладьевидной костями.

Кости и сочленения плюсны
В анатомии плюсневого отдела стопы выделяют следующие суставы (нумерация совпадает с цифрами на фото вверху):
- Первый предплюсне-плюсневый (I-ППС) – между медиальной клиновидной и первой плюсневой костями.
- II-ППС – между промежуточной клиновидной и II плюсневой.
- III-ППС – между латеральной клиновидной и III плюсневой.
- IV-ППС – между внутренней дистальной частью кубовидной и IV плюсневой.
- V-ППС – между наружной дистальной частью кубовидной и V плюсневой.
- Первый плюснефаланговый (I-ПФС) – между первой плюсневой и первой фалангой большого пальца.
- Со II по V ПФС.
Все вышеперечисленные плюсневые сочленения имеют плоскую форму и малоподвижны.
Когда речь идет о Линии или Суставе Лисфранка, имеется в виду совокупность II –V ППС. Этот термин можно услышать от врача, если у пациента плоскостопие или при необходимости хирургического вмешательства в этот отдел стопы.

Соединения 13 фаланг пальцев нижней конечности (3 примера)
Кости пальцев на ноге называются фалангами, а места их соприкосновения – межфаланговыми сочленениями. У большого пальца ноги есть только 2 фаланговые косточки – основная и концевая (ногтевая), между которым располагается межфаланговый сустав большого пальца (МФСБП).
В остальных 4 пальцах нижних конечностей имеется по 3 фаланги – основной, средней и ногтевой. Они образуют в каждом пальце по 2 межфаланговых сочленения – среднее (СМФС) и дистальное (ДМФС). Общее количество межфаланговых суставов на одной ноге – 9. Они позволяют пальцам сгибаться и разгибаться.
Для тех, кому интересно знать сколько всего суставов насчитывается у здорового человека в поясе нижних конечностей и в свободных нижних конечностях, мы подсчитали, что их – 287: лобковый симфиз, 2 крестцово-подвздошных и по 141 в каждой ноге.
В заключительном видео в этой статье показывается и комментируется комплекс лечебных гимнастических упражнений для коленей. Он поможет восстановить их после ушиба или растяжения связок, ведь именно это повреждение чаще всего преследует нас в быту и во время занятий фитнесом.
Голеностопный сустав. Анатомия и патология: кости и связки стопы
Мышцы – это анатомические образования, обладающие способностью сокращаться, обеспечивая при этом движения в суставах, выполнение той или иной работы и поддержание положения тела в пространстве. Сухожилия – это образования, посредством которых мышцы прикрепляются к костям. В области стопы и голеностопного сустава сухожилия, за исключением ахиллова сухожилия, носят названия соответствующих им мышц.
Мышцы, отвечающие за работу стопы и голеностопного сустава, можно разделить на внешние, т.е. те, что расположены на задней или передней поверхности голени, и собственные, расположенные на тыльной (верхней) или подошвенной (нижней) поверхности стопы.
Исключением является икроножная мышца, начинающаяся на задней поверхности нижней трети бедра тотчас выше коленного сустава и прикрепляющаяся к пяточной кости.
Мышцы и сухожилия голени
Икроножная мышца
Эта мощная мышца голени состоит из двух головок, медиальной и латеральной, которые начинаются на задней поверхности дистального конца бедра и прикрепляются с помощью ахиллова сухожилия к пяточной кости.
Икроножная мышца участвует в беге, прыжках и при всех типах активности, связанных с высокоинтенсивной нагрузкой на нижние конечности.
Вместе с камбаловидной мышцей она образует мышцу голени, носящую название трехглавой мышцы голени. Функцией икроножной мышцы является сгибание стопы и голеностопного сустава вниз (подошвенное сгибание).
Насильственное тыльное сгибание стопы может стать причиной повреждения этой мышцы.
Камбаловидная мышца
Эта мышца начинается от большеберцовой кости ниже уровня коленного сустава и располагается под икроножной мышцей. Дистально ее сухожилие объединяется с сухожилием икроножной мышцы с образованием ахиллова сухожилия. Как и у икроножной мышцы, основная функция этой мышцы – подошвенное сгибание стопы.
Икроножная мышц участвует в ходьбе, танцах, поддержании вертикального положения тела, когда мы стоим. Также одной из важных ее функций является обеспечение тока крови по венам от нижней конечности к сердцу.
Подошвенная мышца
Это небольшая мышца, начинающаяся вдоль латеральной головки икроножной мышцы. Сухожилие этой мышцы – самое длинное сухожилие человеческого тела. Она является слабым, но все же подошвенным сгибателем стопы. Повреждение этой мышцы может возникать при занятиях спортом.
Ахиллово сухожилие
Ахиллово сухожилие образуется на уровне середины голени икроножной и камбаловидной мышцами и прикрепляется к пяточной кости. Это наиболее мощное и прочное сухожилие человеческого тела.
Оно подвергается наиболее значительным по сравнению со всеми остальными сухожилиями нагрузкам. При беге и прыжках сухожилие подвергается нагрузкам, в 8 раз превышающим вес тела, при ходьбе – в 4 раза.
Посредством ахиллова сухожилия икроножная и камбаловидная мышцы осуществляют подошвенное сгибание стопы и голеностопного сустава.
Сухожилие состоит из трех частей:
- Мышечно-сухожильная часть (проксимальная часть сухожилия, на уровне которой мышечные волокна превращаются в сухожильные)
- Неинсерционная часть (тело) ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Кровоснабжение ахиллова сухожилия по сравнению с другими анатомическими образованием достаточно скудное. Сухожилие в верхнем своем отделе получает кровоснабжение со стороны мышц, образующих сухожилие, внизу – со стороны пяточной кости, к которой оно прикрепляется. Средняя часть сухожилия кровоснабжается ветвями малоберцовой артерии и кровоснабжение это наиболее скудное, поэтому неудивительно, что именно эта часть сухожилия наиболее подвержена повреждениям. Ахиллово сухожилие окружено мягкотканной оболочкой, которая называется паратенон. Средняя часть сухожилия получает кровоснабжение как раз счет этой оболочки. Паратенон обеспечивает скольжение ахиллова сухожилия относительно окружающих тканей на протяжении до 1,5 см.
Спереди от ахиллова сухожилия расположено жировое тело Кагера, выполняющее важную функцию защиты ахиллова сухожилия.

МР-анатомия ахиллова сухожилия
- Мышечно-сухожильная часть
- Жировое тело Кагера
- Неинсерционная часть ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Внешние мышцы и сухожилия стопы
Задняя большеберцовая мышца
Задняя большеберцовая мышца начинается от задней поверхности большеберцовой и малоберцовой костей (под икроножной мышцей в заднем мышечном футляре голени). Сухожилие этой мышцы на своем пути к стопе огибает сзади внутреннюю лодыжку.
Главная точка прикрепления мышцы – бугристость ладьевидной кости и медиальная клиновидная кость. Также от сухожилия отходят пучки, прикрепляющиеся к основаниям 2-й, 3-й и 4-й плюсневых костей, промежуточной и латеральной клиновидным костям и кубовидной кости.
Мышца и ее сухожилие играют важную роль в формировании и поддержании внутреннего свода стопы.
Сокращение задней большеберцовой мышцы осуществляет инверсию (вращение внутрь) стопы и подошвенное сгибание стопы и голеностопного сустава.
Дисфункция задней большеберцовой мышцы, в т.ч. разрыв ее сухожилия, может становится причиной приобретенного плоскостопия.
Передняя большеберцовая мышца
Передняя большеберцовая мышца начинается от верхних двух третей наружной поверхности большеберцовой кости. Сухожилие ее прикрепляется к медиальной клиновидной и 1-ой плюсневой кости стопы.
Мышца осуществляет тыльное сгибание и инверсию стопы.
Повреждение общего малоберцового нерва, иннервирующего мышцу, или сухожилия этой мышцы приводит к свисанию стопы.
Короткая малоберцовая мышца
Короткая малоберцовая мышца начинается от нижних двух третей наружной поверхности малоберцовой кости. Сухожилие ее проходит позади наружной лодыжки, идет вдоль наружной поверхности пяточной кости, располагаясь выше сухожилия длинной малоберцовой мышцы, и прикрепляется в бугристости основания 5-й плюсневой кости.
Мышца осуществляет эверсию (вращение наружу) стопы и обеспечивает динамическую стабилизацию наружного отдела стопы и голеностопного сустава. Травма стопы, сопровождающаяся ее инверсией, может приводить к повреждению сухожилия этой мышцы.

А – сухожилие короткой малоберцовой мышцы, В – сухожилие длинной малоберцовой мышцы
Длинная малоберцовая мышца
Длинная малоберцовая мышца начинается от малоберцовой кости выше короткой малоберцовой мышцы. Сухожилие ее также проходит позади наружной лодыжки, продолжается на стопу и прикрепляется к медиальной клиновидной и 1-ой плюсневой кости.
Основной функцией мышцы является подошвенное сгибание 1-го луча стопы. Также она осуществляет подошвенной сгибание и эверсию стопы. Мышца участвует в поддержании поперечного свода стопы и обеспечивает латеральную динамическую стабильность голеностопного сустава.
Длинный сгибатель 1-го пальца (FHL)
Мышца начинается на задней поверхности голени (задний мышечный футляр) и прикрепляется к нижней (подошвенной) поверхности дистальной фаланги 1-го пальца.
Мышца осуществляет сгибание (подошвенное сгибание) и инверсию стопы. Также она сгибает 1-ый палец.
Длинный разгибатель 1-го пальца (EHL)
Эта мышца расположена между передней большеберцовой мышцей и длинным разгибателем пальцев в переднем мышечном футляре голени. Прикрепляется она к основанию дистальной фаланги 1-го пальца. Длинный разгибатель 1-го пальца разгибает (выпрямляет и поднимает) первый палец, осуществляет тыльное сгибание стопы и участвует в эверсии и инверсии стопы.
Длинный сгибатель пальцев (FDL)
Это одна из трех мышц, начинающихся на задней поверхности голени (задний мышечный футляр), двумя другими являются длинный сгибатель 1-го пальца и задняя большеберцовая мышца. Длинный сгибатель пальцев прикрепляется к нижней (подошвенной) поверхности дистальных фаланг малых пальцев стопы.
Мышца осуществляет сгибание малых пальцев стопы.
Длинный разгибатель пальцев (EDL)
Мышца начинается широким основанием на передней поверхности большеберцовой и малоберцовой костей и межкостной мембране. На стопе она разделяется на 4 сухожилия, прикрепляющиеся к 4 малым пальцам. Каждое сухожилие на уровне ПФС разделяется на 3 пучка, центральный пучок прикрепляется к основанию средней фаланги, два латеральных пучка объединяются и прикрепляются к дистальной фаланге.
Основной функцией длинного разгибателя пальцев является разгибание пальцев. Однако она также участвует в тыльном сгибании стопы и голеностопного сустава.
Собственные мышцы и сухожилия стопы
Короткий сгибатель пальцев (FDB)
Мышца начинается от внутреннего (медиального) отростка пяточной кости и центрального отдела подошвенной фасции. Прикрепляется она ко всем 4-м малым пальцам стопы. На уровне ПФС каждое сухожилие мышцы разделается на 2 пучка, каждый из которых огибает сухожилие длинного сгибателя пальца и прикрепляется к средним фалангам 2-5 пальцев.
Мышца осуществляет сгибание (подошвенное сгибание) средних фаланг пальцев в ПМФС. При продолжении сокращения мышцы происходит сгибание проксимальных фаланг в ПФС.
Червеобразные мышцы
Это 4 небольшие мышцы, начинающиеся от 4 сухожилий сгибателей на стопе. Сухожилие каждой червеобразной мышцы прикрепляется к сухожильному растяжению длинных разгибателей на тыльной поверхности проксимальных фаланг пальцев. Сокращение червеобразных мышц приводит к разгибанию пальцев в ПМФС и ДМФС. Поскольку сухожилия располагаются ниже точки вращения ПФС, они также осуществляют сгибание в этих суставах.
Межкостные мышцы
Межкостные мышцы стопы разделяются на тыльные и подошвенные.
4 тыльные межкостные мышцы начинаются от проксимальных половин боковых поверхностей плюсневых костей. Их сухожилия прикрепляются к основаниям проксимальных фаланг 2, 3 и 4 пальцев и к апоневрозу сухожилий длинного разгибателя пальцев (не к сухожильному растяжению разгибателей).
Тыльные межкостные мышцы осуществляют разведение (отведение) и вместе с подошвенными межкостными мышцами участвуют в сгибании пальцев в ПФС.
3 подошвенные межкостные мышцы начинаются от 3-5 плюсневых костей, они осуществляют смыкание (приведение) пальцев.
Вместе тыльные и подошвенные межкостные мышцы стабилизируют малые пальцы стопы. Также они участвуют в поддержании переднего свода стопы и в небольшой степени – в поддержании медиального и латерального продольных ее сводов.
Строение ноги человека ниже колена: схемы и описания +Фото
 Голеностопный сустав по сути своей служит опорой костного скелета всей нижней конечности. Это место несет нагрузку при движении человека, в отличие от стопы ноги, которая удерживает весь вес. Нога — парный орган движения и опоры человека.
Голеностопный сустав по сути своей служит опорой костного скелета всей нижней конечности. Это место несет нагрузку при движении человека, в отличие от стопы ноги, которая удерживает весь вес. Нога — парный орган движения и опоры человека.
Начало опорно-двигательная система берет в верхней части бедра и заканчивается в нижней части стопы.
Анатомическое строение ноги человека
Функции
У ноги много функций:
- ходьба;
- бег;
- прыжки;
- ползание;
- плавание;
- опора и т.д.
Части
Если вспомнить анатомию, то нога имеет три части — бедро, голень, стопа.
Бедро
Выполняет защитную функцию. Состоит из бедренной кости, надколенника, а сверху покрыто мышцами квадрицепсами, двухглавой мышцей бедра и сгибателями.
Голень
 Она имеет достаточно простое строение и состоит из двух костей разной длины, имеющих название — малоберцовая и большеберцовая.
Она имеет достаточно простое строение и состоит из двух костей разной длины, имеющих название — малоберцовая и большеберцовая.
Последняя соединяет голень и бедренную кость в месте коленного сустава и по размеру является второй в ноге человека.
Стопа
Образована из множества мелких костей. Ступня или подошва — место соприкосновения с поверхностью земли. А противоположная сторона имеет название — тыльная.
Ступня делится на 3 отдела:
- передний, состоящий из пальцев и подушечек стопы;
- средний — свод стопы. Понятие свод включает в себя ту часть стопы, где она не достает до земли;
- задний — пятка.
Ступня намного сложнее по структуре и имеет более 26 костей и 33 сустава. Строение ступни и кисти очень похожи, различаются лишь степенью переносимой нагрузки. Мышцы и кости ступни в разы сильнее, но зато не могут похвастаться подвижностью кисти руки.
Области ноги
Нога состоит из следующих областей:
- передняя + задняя области бедра;
- передняя + задняя области колена;
- передняя + задняя области голени;
- передняя + задняя, наружная + внутренняя части голеностопного сустава;
- тыльная сторона стопы;
- подошва.
Голеностоп
Самая крупная кость — таранная. Вверху находится блок с выступом, соединенный большеберцовой и малоберцовой костями.
Сбоку имеются выросты из кости, именуемые лодыжками. На каждой поверхности сустава находится гиалиновый хрящ, выполняющий амортизирующую и питательную функции.
Само сочленение по строению — сложное, так как состоит из более чем двух костей. Форму имеет блоковидную.
Связки
Связки голеностопного сустава выполняют огромную роль. Именно они ограничивают движение в суставе, защищают его, удерживают костные структуры друг с другом.
Вообще существует три группы:
 выполняет соединительную функцию между костями голени. К ней относятся следующие связки:
выполняет соединительную функцию между костями голени. К ней относятся следующие связки:
— нижняя, препятствующая внутреннему развороту кости;
— нижняя передняя малоберцовая, не дающая стопе развернутся на внешнюю сторону;
— межкостная;
— поперечная, фиксирующая стопу.- дельтовидная связка, представляющая внешние боковые малоберцовые волокна, которые укрепляют внешний край. Это:
— пяточная;
— передняя таранная;
— задняя таранная. - предотвращающая кости от смещения. Эта группа берет начало на внутренней лодыжке и состоит из:
— большеберцовой пяточной связки;
— большеберцовой ладьевидной;
— таранной передней;
— таранной задней.
Мышцы голени
Голень состоит из 20 мышц, отвечающих за подъем, опускание, движение ноги и пальцев. Большое количество мышц начинается в задней части колена и имеет окончание в районе ступни. Именно они приводят ногу в движение. У каждой мышцы свое предназначение и функция.
У голени три группы мышц:
- передняя, отвечающая за разгибание стоп и пальцев;
- наружная, приводящая в движение наружный край стопы;
- задняя, позволяющая двигать стопой и пальцами.
Самая сильная мышца — икроножная. Ее начало находится у пяточной кости стопы, на которой она держится пяточным сухожилием.
Икры состоят из двух мышц — икроножной и камбаловидной. Икроножная представляет собой большую мышцу с выпуклостями, образованную из двух частей, которые составляют форму ромба. Вторая, камбаловидная совершенно плоская и скрывается икроножной.
При ходьбе, беге или другом движении ногами, икроножная мышца подтягивает пятку, что и заставляет ноги идти.
Важной частью является ахиллесово сухожилие, дающее начало сразу трем мышцам — икроножной, подошвенной и камбаловидной. Именно благодаря этому сухожилию человек может бегать, прыгать, ходить и двигаться. Часто именно эта часть подвержена растяжению и разрыву.
Функциональность
Голень устроена так, чтобы обеспечить необходимую подвижность при ходьбе. Мышцы сустава работают слажено и совершают разгибание, сгибание, вращение голеностопа, а также создают амортизацию.
Кровоснабжение
 Место соединения большеберцовой и малоберцовой кости находится ниже коленного сустава.
Место соединения большеберцовой и малоберцовой кости находится ниже коленного сустава.
Питается голень через большеберцовые артерии — заднюю и переднюю, начинающиеся под коленом.
Артерии разветвляются и обхватывают сустав со всех сторон.
Рядом с артериями проходят вены. Кровь циркулирует по внутренней и внешней сетям, формируя большеберцовые и подкожные вены.
Диагностика заболеваний
Голеностопный сустав может быть поврежден или иметь дефект. Чтобы выявить проблему, назначают диагностическую процедуру. Она может состоять из:
- УЗИ. Данный способ диагностики применяется редко, из-за небольшого размера голеностопного сустава. Но, позволяет обнаружить инородное тело, отек, вследствие скопления крови в суставной сумке и просмотреть связки.
 Артроскопия. Малоинвазивный способ, проводящий диагностику при помощи введения в капсулу видеокамеры.
Артроскопия. Малоинвазивный способ, проводящий диагностику при помощи введения в капсулу видеокамеры.- Рентген. Самый экономичный способ. Допускается выполнение снимков в разных проекциях. Способен определить опухоль, перелом, вывих и другие процессы.
- МРТ. Лучший вид диагностики для состояния ахиллова сухожилия, связок, хрящей. Дорого, но очень эффективно.
- Компьютерная томография. Поможет оценить состояние сустава. Считается наиболее верным исследованием при артрозе, новообразованиях и переломах.
Патологии
К сожалению, голеностоп может быть травмирован или подвержен развитию заболеваний.
Частыми проблемами являются:
- Остеоартроз, возникающий на фоне дефицита кальция, травматизации, сильной нагрузки на хрящи и кости. Из-за этого на костях со временем появляются выросты, называемые остеофитами и несущие проблемы с подвижностью. Появляются боли, скованности, как правило, нет, но постепенно подвижность голеностопа теряется. Лечение проводится медикаментозное в сочетании с физиопроцедурами и упражнениями. Но, если деформация очень серьезная, тогда понадобится хирургическое вмешательство.
 Артрит, вызывающий воспалительный процесс. Может быть при ревматоидном артрите, подагре, попадании в полость инфекции. Характеризуется болевыми ощущениями с самого утра и до ночи. Если двигаться, то боль менее ощутима. В борьбе с симптомами помогут Диклофенак, Найз, Ибупрофен, мази и гели. Обращаться за лечением необходимо к врачу ревматологу, который сможет определить инфекционный артрит, опасный гнойным поражением сустава. При таком диагнозе больной госпитализируется в лечебное учреждение.
Артрит, вызывающий воспалительный процесс. Может быть при ревматоидном артрите, подагре, попадании в полость инфекции. Характеризуется болевыми ощущениями с самого утра и до ночи. Если двигаться, то боль менее ощутима. В борьбе с симптомами помогут Диклофенак, Найз, Ибупрофен, мази и гели. Обращаться за лечением необходимо к врачу ревматологу, который сможет определить инфекционный артрит, опасный гнойным поражением сустава. При таком диагнозе больной госпитализируется в лечебное учреждение.- Травмы. Могут быть повреждены сухожилия, кости, связки. Признаки одни — отек, боль, неподвижность и невозможность наступить на ногу. Первой помощью является приложение льда к месту поражения, покой и посещение врача.
- Разрыв сухожилий. Случается при падении, спортивных перегрузках. Стопа при этом не может разогнуться и не возможно поставить ногу на носки. Появляется отек из-за скопившейся крови, а каждое движение доставляет боль. При такой патологии понадобится хирургическое вмешательство.
Важно понимать, что нервная система оказывает прямое влияние на управление мышцами. И если они находятся в покое, то со временем начинают атрофироваться.
Но, если суставы постоянно работают, то тоже плохо — наступает их переутомление. Однако после отдыха работоспособность полностью восстанавливается. Поэтому по рекомендациям врачей тяжелая физическая работа должна иметь в обязательном порядке перерывы.
Суставы стопы — схема строения, как лечить ступни при симптомах воспаления и боли, названия болезней
Нижние конечности принимают на себя вес всего тела, поэтому страдают от травм, различных нарушений они чаще прочих участков опорно-двигательного аппарата. Особенно это актуально для стоп, ежедневно получающих ударную нагрузку при ходьбе: они уязвимы, а потому появляющиеся в них болевые ощущения могут говорить о целом перечне заболеваний или патологий. Какие суставы страдают чаще остальных и как им помочь?
Статьи по темеСтроение стопы
Кости в этой зоне человеческого тела протянуты от пятки до самых кончиков пальцев и их насчитывается 52 шт., что составляет ровно 25% от всего количества костей скелета человека. Традиционно стопу делят на 2 отдела: передний, состоящий из зон плюсны и пальцев (включая фаланги скелета стопы), и задний, сформированный костями предплюсны. По форме передний отдел стопы похож на пясти (трубчатые кости кисти) и фаланги пальцев рук, но он менее подвижен. Общая же схема выглядит так:
- Фаланги – набор из 14-ти трубчатых коротких костей, 2 из которых относятся к большому пальцу. Остальные собраны по 3 шт. для каждого из пальцев.
- Плюсна – короткие трубчатые кости в количестве 5-ти шт., которые находятся между фалангами и предплюсной.
- Предплюсна – оставшиеся 7 костей, из которых самой крупной является пяточная. Остальные (таранная, ладьевидная, кубовидная, клиновидные промежуточная, латеральная, медиальная) значительно меньше.
Что такое суставы стопы
Подвижные сочленения – соединенная пара звеньев, обеспечивающих движение костей скелета, которые разделены щелью, на поверхности имеют синовиальную оболочку и заключены в капсулу или сумку: такое определение дают суставам в официальной медицине. Благодаря им стопа человека подвижна, поскольку они располагаются на участках сгибания и разгибания, вращения, отведения, супинации (вращения кнаружи). Движения совершаются при помощи скрепляющих эти сочленения мышц.


Особенности суставов
Фаланги, составляющие сегменты пальцев стопы, имеют межфаланговые сочленения, которые связывают между собой проксимальные (ближние) с промежуточными, а промежуточные – с дистальными (дальние). Капсула межфаланговых суставов очень тонкая, имеет нижнее укрепление (подошвенные связки) и боковое (коллатеральные). В отделах плюсны стопы насчитывается еще 3 вида суставов:
- Таранно-пяточный (подтаранный) – представляет собой сочленение из таранной и пяточной костей, характеризуется формой цилиндра и слабым натяжением капсулы. Каждая кость, формирующая таранно-пяточный сустав, облачена в гиалиновый хрящ. Укрепление осуществляется 4-мя связками: латеральной, межкостной, медиальной, таранно-пяточной.
- Таранно-пяточно-ладьевидный – имеет шаровидную форму, собран из суставных поверхностей 3-х костей: таранной, пяточной и ладьевидной, находится перед подтаранным сочленением. Головку сочленения формирует таранная кость, а остальные присоединяются к ней впадинами. Фиксируют его 2 связки: подошвенная пяточно-ладьевидная и таранно-ладьевидная.
- Пяточно-кубовидный – формируется задней поверхностью кубовидной кости и кубовидной поверхностью пяточной кости. Функционирует как одноосный (хотя имеет седловидную форму), обладает тугим натяжением капсулы и изолированной суставной полостью, укреплен 2-мя видами связок: длинной подошвенной и пяточно-кубовидной подошвенной. Играет роль в увеличении амплитуды движений отмеченных выше сочленений.
- Поперечный сустав предплюсны – является сочленением пяточно-кубовидного и таранно-пяточно-ладьевидного суставов, имеющим S-образную линию и общую поперечную связку (благодаря которой и происходит их объединение).
Если же рассматривать зону плюсны, здесь кроме уже упомянутых межфаланговых сочленений присутствуют межплюсневые. Они тоже очень маленькие, необходимые для соединения оснований плюсневых костей. Каждое из них зафиксировано 3-мя видами связок: межкостными и подошвенными плюсневыми и тыльными. Кроме них в зоне предплюсны имеются такие сочленения:
- Плюсне-предплюсневые – представляют собой 3 сустава, которые служат связующим элементом между костями зон плюсны и предплюсны. Расположены они между медиальной клиновидной костью и 1-ой плюсневой (седловидное сочленение), между промежуточной с латеральной клиновидными и 2-ой с 3-ей плюсневой, между кубовидной и 4-ой с 5-ой плюсневой (плоские сочленения). Каждая из суставных капсул фиксируется к гиалиновому хрящу, а укрепляется 4-мя видами связок: предплюснево-плюсневыми тыльной и подошвенной, а межкостными клиноплюсневыми и плюсневыми.
- Плюснефаланговые – шаровидной формы, состоят из основы проксимальных фаланг пальцев стопы и 5-ти головок плюсневых костей, у каждого сочленения имеется собственная капсула, фиксирующаяся к краям хряща. Ее натяжение слабое, укрепление с тыльной стороны отсутствует, с нижней обеспечивается подошвенными связками, а с боковых сторон фиксацию дают коллатеральные. Дополнительно стабилизацию дает поперечная плюсневая связка, проходящая между головок одноименных костей.
Заболевания суставов стопы ног
Нижние конечности подвергаются нагрузкам ежедневно, даже если человек ведет не самый активный образ жизни, поэтому травматизация суставов ног (в особенности стоп, принимающих вес тела) происходит с особой частотой. Сопровождается она деформацией и воспалением, приводит к ограничению двигательной активности, увеличивающейся по мере прогрессирования заболевания. Определить, почему болят суставы стопы, способен только врач на основании проведенной диагностики (рентген, МРТ, КТ), но самыми частыми являются:
- Растяжение – травмирование не суставов, а связок, которое происходит ввиду повышенной нагрузки на них. Преимущественно от этой проблемы страдают спортсмены. Боль в стопе наблюдается у голеностопного сустава, усиливается во время ходьбы, ограничение движения среднее. При слабом растяжении присутствует только дискомфорт с болезненностью при попытках переноса веса на ногу. Поврежденная зона может отечь, нередко на ней наблюдается обширная гематома.
- Вывих – нарушение конфигурации сустава посредством выхода содержимого суставной капсулы наружу. Болевой синдром острый, препятствует движению полностью. Управлять суставом невозможно, стопа остается зафиксирована в том положении, которое получила на момент повреждения. Без помощи специалиста проблему не решить.
- Перелом – нарушение целостности кости, преимущественно ввиду воздействия на нее ударной силы. Боль острая, резкая, приводит к полной невозможности движения. Стопа деформируется, отекает. Могут наблюдаться гематомы, покраснение кожи (гиперемия). Определить перелом и его характер (открытый, закрытый, со смещением) можно только посредством рентгена.
- Артроз – дегенеративный процесс в хрящевой ткани суставов, постепенно затрагивающий соседние мягкие ткани и кости. На фоне постепенного уплотнения капсулы сочленения происходит уменьшение амплитуды движения сустава. Боль при артрозе стоп ноющая, в состоянии покоя ослабевает. При ходьбе ощущается хруст суставов.
- Артрит – воспалительный процесс суставов, который не поддается полной остановке. Спровоцировать артрит могут травмы, инфекции, диабет, подагра, сифилис. Не исключена аллергическая природа. Болевой синдром присутствует только в периоды обострения, но проявляет себя с такой силой, что человек неспособен двигаться.
- Бурсит – воспаление суставов стопы в области околосуставных сумок, преимущественно возникающее ввиду избыточных нагрузок на ноги (с высокой частотой диагностируется у спортсменов). Затрагивает преимущественно голеностоп, при вращении которого боль усиливается.
- Лигаментит – воспалительный процесс в связках стопы, который спровоцирован травмой (может развиться на фоне перелома, вывиха или растяжения), либо инфекционным заболеванием.
- Лигаментоз – редкая (относительно перечисленных выше проблем) патология, затрагивающая связочный аппарат стоп и носящая дегенеративно-дистрофический характер. Характеризуется разрастанием волокнистой хрящевой ткани, из которой состоят связки, и последующим ее кальцифицированием.
- Остеопороз – распространенная системная патология, затрагивающая весь опорно-двигательный аппарат. Характеризуется повышением ломкости костей за счет изменений в костной ткани, частым травмированием суставов (вплоть до переломов от минимальной нагрузки).


Боль в суставе ноги у стопы могут вызывать не только приобретенные заболевания, но и некоторые патологии, подразумевающие деформацию ступни. Сюда относят плоскостопие, развивающееся на фоне ношения неправильно подобранной обуви, ожирения или остеопороза, полую стопу, косолапость, являющуюся преимущественно врожденной проблемой. Последняя характеризуется укорочением ступни и подвывихом в области голеностопа.
Симптомы
Основным признаком проблем с сочленениями стопы является болевой синдром, но он может свидетельствовать буквально о любом состоянии или патологии, от травмы до врожденных нарушений. По этой причине важно правильно оценить характер боли и увидеть дополнительные признаки, по которым удастся точнее предположить, с каким заболеванием столкнулся человек.
Бурсит
По силе боли в области воспаленных зон бурсит сложно сравнить с остальными заболеваниями, поскольку она интенсивная и острая, особенно в момент вращения голеностопа. Если проводить пальпацию пораженного участка, болевой синдром тоже обостряется. Дополнительными симптомами бурсита являются:
- локальная гиперемия кожного покрова;
- ограничение объема движений и снижение их амплитуды;
- гипертонус мышц пораженной конечности;
- локальный отек ноги.
Остеопороз
На фоне увеличения ломкости костей, обусловленной снижением массы костной ткани и изменениями ее химического состава, главным симптомом остеопороза становится повышенная уязвимость сочленений и нижних конечностей в целом. Характер боли приступообразный, острый, усиление ее происходит при пальпации. Дополнительно присутствуют:
- перманентная боль ноющего характера;
- быстро наступающая усталость при нагрузке;
- затруднения при выполнении привычной двигательной активности.
Артрит
Воспалительный процесс затрагивает все сочленения, находящиеся в стопе, и он может носить первичный или вторичный характер. При наличии дополнительных заболеваний, на фоне которых развился артрит, симптоматика будет шире. Примерный перечень признаков, по которым можно определить эту болезнь, следующий:
- отек зоны пораженного сочленения или больной стопы полностью;
- гиперемия кожных покровов в области воспаления;
- боль постоянная, имеет ноющий характер, накатывает приступами до полной блокировки движения;
- деформация стопы на поздних стадиях болезни;
- утрата функций пораженных суставов;
- общее недомогание – повышение температуры, головные боли, нарушения сна.
Артроз
Медленное течение дегенеративных процессов в хрящевой ткани на начальной стадии человеком почти не замечается: болевые ощущения слабые, ноющие, вызывают только легкий дискомфорт. По мере усиления разрушения тканей и увеличения области поражения (с вовлечением костной ткани) появляются следующие симптомы:
- хруст в суставах при их активности;
- острая боль при физических нагрузках, стихающая в состоянии покоя;
- деформация пораженного участка;
- увеличение сочленения на фоне отека мягких тканей.
Лигаментит
При воспалительном процессе, протекающем в связочном аппарате, болевые ощущения умеренные, преимущественно обостряются при переносе веса на поврежденную ногу и движении. Заболевание выявляется исключительно при проведении УЗИ или МРТ, поскольку по симптоматике лигаментит схож с травматическим повреждением связок. Признаки такие:
- ограничение двигательной активности стопы;
- появление отека в области поражения;
- ощущение онемения пальцев пораженной ноги;
- повышение чувствительности (при прикосновениях) области воспаления;
- невозможность полностью согнуть или разогнуть конечность в больном суставе (контрактура).


Лечение
Единой терапевтической схемы для всех причин болевого синдрома в стопах не существует: некоторые ситуации требуют немедленной госпитализации или обращения в травмопункт, а с рядом проблем можно справиться амбулаторно (на дому). Главной врачебной рекомендацией является обеспечение покоя пострадавшему участку, максимальное снижение нагрузки на него и уменьшение двигательной активности. Остальные моменты решаются согласно конкретной проблеме:
- В случае остеопороза важно укрепить костную ткань, для чего в рацион питания вводятся источники фосфора и кальция (не исключен дополнительный прием минеральных комплексов), витамина Д. Дополнительно могут назначаться кальцитонин (замедляет резорбцию – разрушение костей), соматотропин (активатор костеобразования).
- При травмировании (перелом, вывих, растяжение) обязательна иммобилизация сочленения эластичным бинтом – преимущественно ее выполняют на голеностоп. При переломе после по необходимости хирург возвращает кости на место, а после применяется наложение гипсовой ленты.
- При наличии гематом, отеков (растяжения, ушибы) местно используют нестероидные противовоспалительные препараты (Диклофенак, Найз, Кетонал), прикладывают охлаждающие компрессы.
- Вывихнутый сустав на место вправляет травматолог или хирург (под анестезией), после пациентам преклонного возраста назначают функциональное лечение: ЛФК, массаж.
- При сильном воспалении с денегеративно-дистрофическими процессами (свойственно артриту, артрозу, остеопорозу) врач назначает анальгетики местно инъекционно, нестероидные противовоспалительные препараты наружно и внутрь, миорелаксанты.
- При артрозе на последней стадии, когда движение становится заблокировано, единственным выходом является установка эндопротеза, поскольку денегеративные нарушения необратимы.
Отдельной разновидностью терапевтического воздействия являются физиопроцедуры: ударно-волновая терапия, электрофорез, УФО-терапия, аппликации парафином. Данные методики назначаются на ранних стадиях артроза, при лигаментозе, лигаментите, бурсите, могут применяться по отношению к травматическим поражениям, но, в любой ситуации, это только дополнение к основной схеме лечения.
Видео
 Симптомы и лечение болезней суставов ног
Смотреть видео
Симптомы и лечение болезней суставов ног
Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Строение стопы человека: кости скелета и где находится, анатомия пяточной кости, фото таранной кости, плюсны и предплюсны | Ревматолог
Ступни обеспечивают человеку плавную прямую походку и равновесие, удерживая тело в пространстве. Анатомия стопы представляет собой гибкую, сводчатую конструкцию, обеспечивает двигательную функцию, способствует распределению тяжести и уменьшению толчков при ходьбе, выдерживает большие физические нагрузки, включая вес всего тела человека. Структура скелета ступни человека состоит из множества костей разной величины, объединенных суставами и хрящами, связками и мышцами.
Рассмотрим строение стопы человека, подробно разберем, что такое предплюсна и плюсна, выясним, какие заболевания чаще всего поражают эти структуры.
Кости стопы
Разберем схему анатомического строения костей ступни. На рентгеновском фото хорошо видно, из чего состоит стопа. Этот участок ноги разделен на три отдела: предплюсну, плюсну и пальцы.
Предплюсна
Предплюсна представлена таранной и пяточной костями, образующими задний отдел, ладьевидной, кубовидной и тремя клиновидными косточками, составляющими вместе передний отдел стопы. Что такое таранная кость и где она находится, а также анатомию ступни и пяточной кости разберем ниже.
Задний отдел:
- Таранная расположена между дистальным концом косточек голени и пяточной костью. Ее задача —, сочленение голени и стопы. Таранная кость состоит из тела и головки, между которыми находится шейка. Головка таранной кости передней суставной поверхностью сочленяется с ладьевидной костью. Верхняя выпуклая поверхность тела, покрытая суставным хрящом, образует блок таранной кости и соединяет кости голени в голеностопном суставе. Внутренняя и наружная поверхности тела сочленяются с лодыжками, а нижняя — глубокая борозда, разделяющая суставные поверхности, служит для ее сочленения с пяточной костью. Снимок таранной кости представлен на картинке ниже.
- Пяточная — задненижняя часть предплюсны, наиболее крупная, удлиненная и сплюснутая кость стопы. Состоит из тела и выступающего кзади бугра. Эта кость имеет изнутри выступ и своими поверхностями сочленяется сверху с таранной косточкой, выступая для нее опорой. Спереди она соединена с кубовидной.
Передний отдел:
- Ладьевидная — выпуклая кпереди. Расположена на внутреннем крае стопы спереди от таранной, сзади от клиновидных и изнутри от кубовидных костей. У внутреннего края она имеет бугристость, обращенную книзу. Эта кость сочленяется со смежными с ней косточками.
- Кубовидная расположена у наружного края стопы, сочленяется сзади с пяточной, изнутри с ладьевидной и наружной клиновидной, а спереди — с четвертой и пятой плюсневыми костями. Нижняя поверхность содержит борозду, в которой расположено сухожилие длинной малоберцовой мышцы.
- Клиновидные косточки — медиальная, промежуточная и латеральная — составляют передневнутренний отдел предплюсны. Расположены спереди ладьевидной, изнутри от кубовидной, сзади первых трех плюсневых костей.
Плюсна
Кости плюсны — это 5 трубчатых косточек, имеющих головку, тело и основание, покрытые тонким слоем мягких тканей. Тело каждой имеет форму трехгранной призмы, первая из них — короткая и толстая, наиболее длинная — вторая.
Основания косточек плюсны своими поверхностями сочленяются с предплюсневыми костями, а головками — с проксимальными фалангами пальцев.
Плюсневые и клиновидные кости соединены между собой суставами.
Справка. Кости плюсны и предплюсны образуют поперечный и продольный своды стопы.

Пальцы
Кости пальцев стопы имеют короткие тела и состоят из проксимальной, средней и дистальной фаланг. Первый палец имеет две фаланги, а остальные — по три. На стопе, в области соединения первых и пятых плюсневых костей с проксимальными фалангами, имеются сесамовидные кости, которые увеличивают поперечную сводчатость плюсны в ее переднем отделе.
Суставы
Подвижность нижней части ноги обеспечивают суставы, расположенные между косточками стопы:
- Голеностопный образован таранной костью и костями голени. Соединяет стопу и голень, имеет блоковидную форму. Голеностоп надежно укреплен связками, обеспечивает сгибание и разгибание подошвенной и тыльной стороны стопы.
- Подтаранный образован пяточной и таранной костями. Имеет цилиндрическую, немного спиралевидную форму. Организует повороты стопы внутрь и наружу. Сустав окружен тонкой капсулой и небольшими связками.
- Таранно-пяточно-ладьевидный сустав расположен между таранной и пяточной костями, сочленен головкой таранной, пяточной и ладьевидной костями. Имеет шаровидную форму. Вместе с подтаранным суставом образуют комбинацию движений с осью вращения, проходящей через головку таранной косточки и пяточного бугра. Так происходит пронация и супинация стопы с объемом движений 55°.
- Клиноладьевидный сустав — сложное малоподвижное соединение, имеющее плоскую форму. Образован ладьевидной, кубовидной и тремя клиновидными косточками.
- Предплюсне-плюсневые суставы расположены между костями предплюсны и плюсны. Мелкие, преимущественно плоской формы, с ограниченной подвижностью.
- Плюсне-фаланговые суставы образованы головками плюсневых костей и основаниями проксимальных фаланг пальцев. Шаровидной формы, с небольшой подвижностью и возможностью сгибания и разгибания пальцев.
- Межфаланговые суставы расположены между фалангами пальцев. Имеют блоковидную форму, с боков укреплены коллатеральными связками.

Мышцы
Движение стопы обеспечивают мышцы, расположенные на костях голени и тыльной поверхности и подошве ноги. Ha подошве расположено три группы мышц, отвечающих за подвижность большого пальца, мизинца и движения всех пальцев ноги:
- Внутренняя: мышца, отводящая большой палец, мышца, приводящая большой палец, и короткий сгибатель большого пальца. Эти мышцы берут начало от плюсневых и предплюсневых косточек, крепятся к основанию проксимальной фаланги большого пальца.
- Наружная группа: мышца, отводящая мизинец, и короткий сгибатель мизинца. Крепятся к проксимальной фаланге пятого пальца.
- Средняя группа: короткий сгибатель пальцев (крепится к средним фалангам 2-5 пальцев), квадратная мышца подошвы (крепится к сухожилию длинного сгибателя пальцев), червеобразные мышцы, тыльные и подошвенные межкостные мышцы, которые направлены к проксимальным фалангам 2-5 пальцев. Эти мышцы берут начало на костях предплюсны и плюсны на подошве стопы. Червеобразные мышцы берут начало от сухожилий длинного сгибателя пальцев. Все перечисленные мышцы сгибают, разводят и сводят пальцы стопы.
На тыльной стороне расположено две мышцы — короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Эти мышцы берут начало от наружной и внутренней поверхности пяточной кости и крепятся к проксимальным фалангам пальцев. Функция: разгибают пальцы стопы. Остальные берут свое начало от костей голени.
Строение стопы разделяет мышцы на группы:
- Передняя: длинный разгибатель большого пальца и передняя большеберцовая мышца. Участвуют в разгибании большого пальца, подъеме наружного края стопы и отведения ее в бок.
- Латеральная: короткая и длинная малоберцовая мышцы. Обеспечивают пронацию, отводят и сгибают ступню.
- Задняя: ахиллово сухожилие, длинный сгибатель пальцев, задняя большеберцовая мышца, длинный сгибатель большого пальца стопы. Обеспечивают движения голеностопного сустава, супинацию, сгибание и приведение.

Связки и сухожилия
Кости голени зафиксированы со стопой хорошим связочным аппаратом. Связки окружают, поддерживают суставы при нагрузках на стопу, обеспечивают крепление мышц.
Голеностоп укреплен с внутренней стороны дельтовидной связкой треугольной формы, которая направлена от медиальной лодыжки по направлению к ладьевидной, таранной и пяточной костям, с наружной — передней и задней таранно-малоберцовой, и пяточно-малоберцовой связкой, направленными от малоберцовой кости к таранной и пяточной костям. Благодаря связкам и сухожилиям голеностопный сустав выполняет сгибание, разгибание и вращение.
Таранно-пяточно-ладьевидный сустав и подтаранный суставы укреплены мощным синдесмозом — межкостной таранно-пяточной связкой. Подошвенная продольная связка отходит от пяточной кости до начала плюсневых костей, имеет много ответвлений, которые укрепляют и фиксируют продольный и поперечный свод. Более мелкие связки и сухожилия укрепляют суставы стопы. Предплюсне-плюсневые суставы зафиксированы плюсневыми, подошвенными и тыльными связками и образуют твердую основу стопы. Межфаланговые суставы закреплены коллатеральными связками аппаратом.
Нервы и кровоснабжение
Функционирование ступни в полной мере невозможно без нервных окончаний, которые передают сигналы центральной нервной системе и приводят к сокращениям мышц. Благодаря иннервации человек ощущает боль, прикосновения, холод и тепло.
На стопе расположено четыре нерва:
- икроножный,
- задний большеберцовый,
- глубокий малоберцовый,
- поверхностный малоберцовый.
При сдавливании и ущемлении нервов из-за тесной обуви может произойти отек, онемение и боль в ногах. При получении травмы любого элемента ступни могут развиться такие патологии, как плоскостопие, деформирующий остеоартроз, пяточная шпора.
Кровеносные сосуды сопровождают нервные окончания по всему организму человека. Задняя и передняя большеберцовые артерии доставляют кровь в ступни. Разделяясь на наружную, внутреннюю и тыльную артерии на подошве, образуют артериальные соединения. Отток крови происходит по тыльной стороне ступней в малую и большую подкожные вены, проходящие по голени.

Функции стопы
Стопы выполняют важные двигательные функции, обеспечивают опору для тела при стоянии и ходьбе, снимают нагрузку с позвоночника, принимают участие в перемещении тела в пространстве.
Особая анатомия позволяет стопе выполнять рессорные функции, благодаря сводчатому строению обеспечивать смягчение толчков при беге, прыжках, балансирование позы человека во время различных движений.
Наиболее встречающиеся заболевания стоп
Сложное строение и большие ежедневные нагрузки, которые выдерживают ноги, часто приводят к болезням ступней. В зоне риска находятся спортсмены и люди, чья трудовая деятельность связана с постоянным положением стоя.
Патологии стоп имеют определенную симптоматику и доставляют человеку дискомфорт. Запущенные заболевания снижают работоспособность и могут привести к инвалидности.
Наиболее распространенные травмы и болезни:
- вывихи,
- трещины в костях,
- растяжения связок,
- деформация плюсневых костей,
- воспаление мягких тканей,
- плоскостопие,
- артрит,
- пяточная шпора,
- бурсит,
- тендинит,
- остеохондропатия,
- крючковидные пальцы,
- мозоли,
- поражения сосудов,
- ущемления нервов.
Рассмотрим более подробно некоторые патологии стоп.

Артроз
Деформации подвержен плюснефаланговый сустав большого пальца. Болезнь чаще всего возникает в возрасте 40 лет и чаще встречается у женщин. Образование шишки на суставе большого пальца, деформация других структурных компонентов стопы связана с травмами скелета стопы, врожденными патологиями или приобретенными деформациями ног в тазу, коленях или голеностопе (например, плоскостопие, избыточный вес, длительное стояние, перегрузки суставов из-за бега или прыжков, артриты, эндокринные изменения).
Болезнь имеет три стадии с прогрессированием. Лечение нужно начинать на начальных стадиях, иначе возникает риск хирургического вмешательства.
Артрит
Воспалительный процесс, который может возникнуть во всех сочленениях стопы. Патология характеризуется болью, отеками, покраснением на участке поражения, ухудшением общего состояния (повышение температуры, слабость, боль в мышцах, нарушение сна, сыпь), частичным или полным нарушением функций сочленения.
Причины: системные болезни соединительных тканей, инфекции и воспаления суставов, аллергические реакции, последствия ушибов, синовитов, обменные нарушения в суставе, сифилис, туберкулез. Лечение начинается с устранения причин.
Деформации стопы врожденные и приобретенные
Характеризуются изменением формы, длины костей, укорочением сухожилий, патологией мышц, суставов и связок стопы. Виды деформаций: плоскостопие — уплощение поперечного или продольного свода стопы, нарушение амортизационных способностей ступни, происходит по причине нагрузок на ноги, рахита, остеопороза, ожирения, косолапость — имеет врожденный характер, происходит укорочение стопы из-за подвывиха в голеностопе.
Деформация развивается из-за парезов или параличей, травм мягких тканей, скелета ног.
Вальгусная деформация
Шишка, возникающая в результате костного нароста на внешней стороне головки плюсневой кости, который сдавливает ткани, деформирует сустав и стопу. Возникают сильные боли и нарушение походки. Лечение проводится консервативными методами. Если изменения становятся сильно выраженными, проводят операцию.
Метатарзалгия
Симптом заболевания —, боль в плюсне по причине врожденных или приобретенных патологий. Болевой синдром возникает из-за механических травм, воспалений тканей, нейрогенных изменений. Стопа может визуально видоизмениться.
Такое обобщающее определение, как метатарзальная кость, возникает из-за травм косточек стопы, болезней суставов — артритов и артрозов. Так как косточки стопы имеют небольшой размер и соединены малоподвижными сочленениями, они подвержены травматическим повреждениям. При этом трещины могут не влиять на подвижность ступни, по этой причине пострадавший своевременно не обращается за медицинской помощью. Возникает риск образования костных мозолей, сдавливание мягких тканей и нервов.
Неврома Мортона
Локализуется в переднем отделе стопы, приводит к выпуклости из-за опухолевидного утолщения нервов, которые передают импульсы в пальцы ног. При пальпации человек испытывает дискомфорт, боль и скованность при ходьбе в пальцах, онемение, отечность и покалывание в ступне.
Болезнь требует длительного лечения, заключающегося в применение мазей и кремов для снятия воспалительного процесса. Операцию проводят только при переломах и смещении костей, а также при запущенной форме болезни Мортона.
Заключение
Стопа выполняет важные функции в человеческом организме. Деформация ступней значительно ограничивает передвижение. Для предупреждения патологий необходима профилактика: гигиена ног, удобная обувь из натуральных материалов, ношение ортопедических стелек, отказ от обуви на высоких каблуках, выполнение упражнений для укрепления мышц стопы, контроль веса и занятия спортом в специальной обуви.
Так как многие болезни ступней схожи по симптомам, поражают суставы, вызывают опухоли, при появлении боли в ногах, отеке или заметной деформации стоп нужно обратиться к врачу для обследования и выявления причин заболевания. От своевременной помощи зависит способность человека к полноценной физической активности.
ACE — ProSource ™: август 2016 г.

Дариус — физически активный адвокат в возрасте 40 лет, который увлекается силовыми тренировками, а также играет в баскетбол и гольф. Ричард — менеджер розничной торговли, которому около 30 лет, и в его регулярные упражнения входят силовые тренировки, высокоинтенсивные интервальные тренировки и игра в баскетбол при любой возможности. Помимо любви к баскетболу, у этих двух мужчин и тысяч других мужчин их возраста есть еще кое-что общее: они испытали серьезные травмы мышц голени.Во время баскетбольного матча в своем оздоровительном клубе у Дариуса был полный разрыв ахиллова сухожилия, на восстановление которого ушел почти год. Ричард порвал малоберцовую мышцу в нижней части стопы, в результате чего ему пришлось носить ботинок в течение двух месяцев и пройти длительную реабилитацию.
Распространенные травмы голени и стопы
Примерно 75 процентов взрослых американцев в какой-то момент своей жизни будут испытывать боль в ногах. Также подсчитано, что из 100 000 взрослых, по крайней мере, 18 человек получат серьезные травмы, такие как разрыв или разрыв ахиллова сухожилия; большинство этих травм (68 процентов) происходит во время занятий спортом или отдыха.Большинство людей, получивших серьезную травму ахиллова сухожилия, — это физически активные мужчины в возрасте от 30 до 55 лет. Из всех связанных со спортом травм ахиллова сухожилия примерно половина (47 процентов) связана с баскетболом; примерно 20 процентов травм ахилла были связаны с повседневной деятельностью, включая ходьбу или ношение предметов (Райкин, 2014).
Голень и ступня представляют собой сложную структуру мышц, сухожилий, связок и костей, отвечающих за противостояние значительным нагрузкам во время вертикальной активности, такой как ходьба, бег или прыжки.Голень и ступня — это граница между телом и землей. Каждый раз, когда ступня соприкасается с землей, она должна смягчить силы, вызванные гравитацией, ускоряющей вес тела человека вниз, а также восходящий импульс силы, создаваемый твердой землей. В результате огромного размаха, создаваемого этими двумя конкурирующими силами, взрослые, ведущие активный отдых, такие как Дариус и Ричард, подвергаются риску травм мышц стопы и голени; в частности, повреждение мышц нижней части стопы (включая подошвенный фасциит) и ахиллова сухожилие.
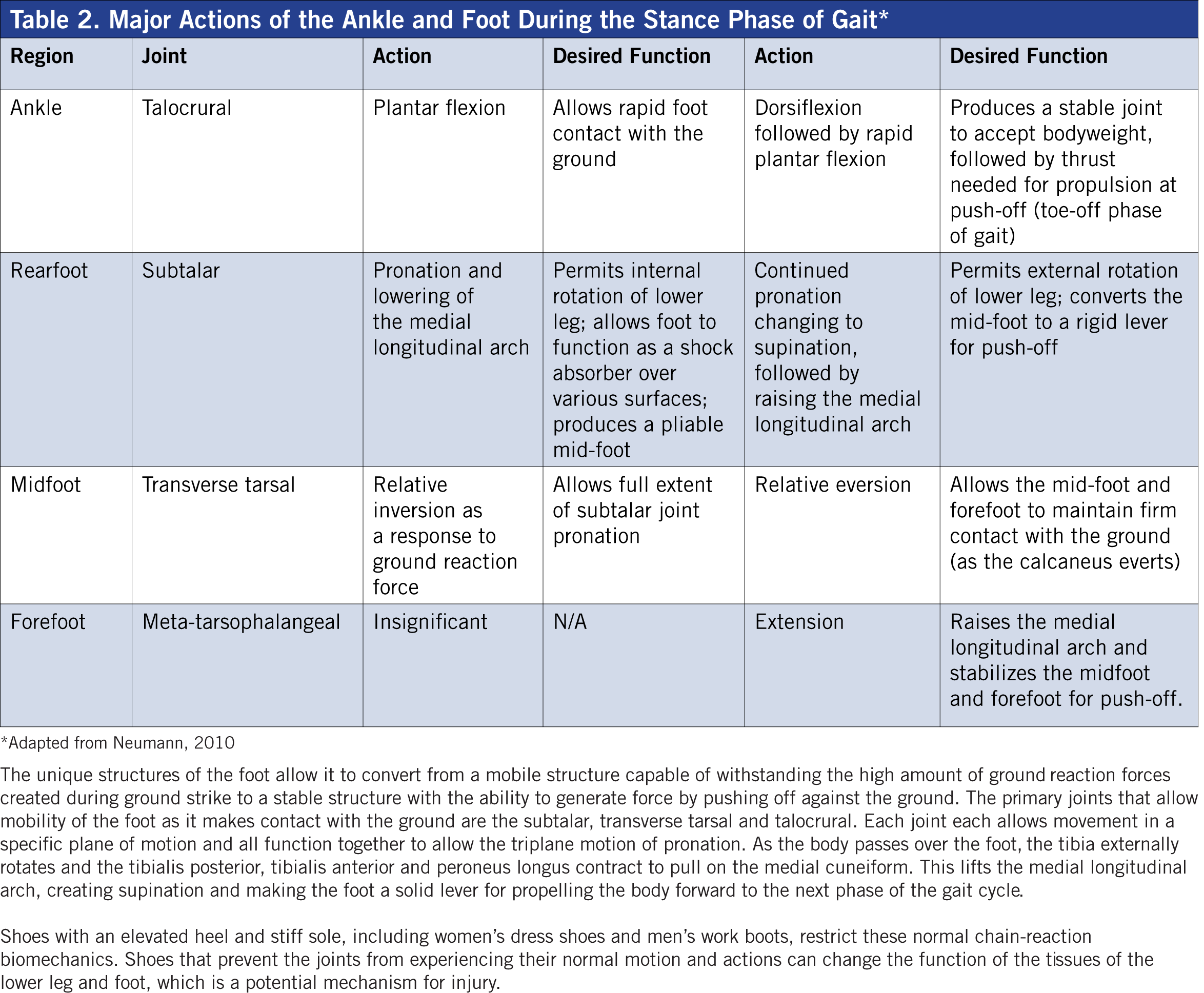
Стопа и голень должны обладать подвижностью, чтобы выдерживать воздействие различных сил и поверхностей, но при этом обеспечивать устойчивость, позволяющую отталкиваться от земли во время ходьбы и бега. В голеностопном суставе и стопе человека имеется 28 мышц, контролирующих стабильность и подвижность 32 суставов, которые разделены на три отдельных участка: задний, средний и передний отделы стопы (таблицы 1 и 2). По словам физиотерапевта и основателя Института Грея Гэри Грея, «[Персональные тренеры] должны понимать роль, которую мышцы голени играют во время походки, в частности, как ступня функционирует, когда она соприкасается с землей и реагирует на нее как на тело. проходит над ним.”
Хотя диагностика травм выходит за рамки вашей практики как специалиста по здоровью и фитнесу, вполне уместно понимать механизмы распространенных травм, чтобы иметь возможность разрабатывать программы упражнений, которые могут помочь клиентам снизить риск получения травм или помочь они возвращаются к своим любимым занятиям после соответствующего медицинского вмешательства. Понимание того, как стопа и голень функционируют вместе во время вертикального движения, необходимо для разработки программ упражнений, которые могут улучшить силу и эластичность этих мышц и помочь клиентам избежать изнурительных травм, которые могут помешать им заниматься любимым делом.

Биомеханика голени и стопы
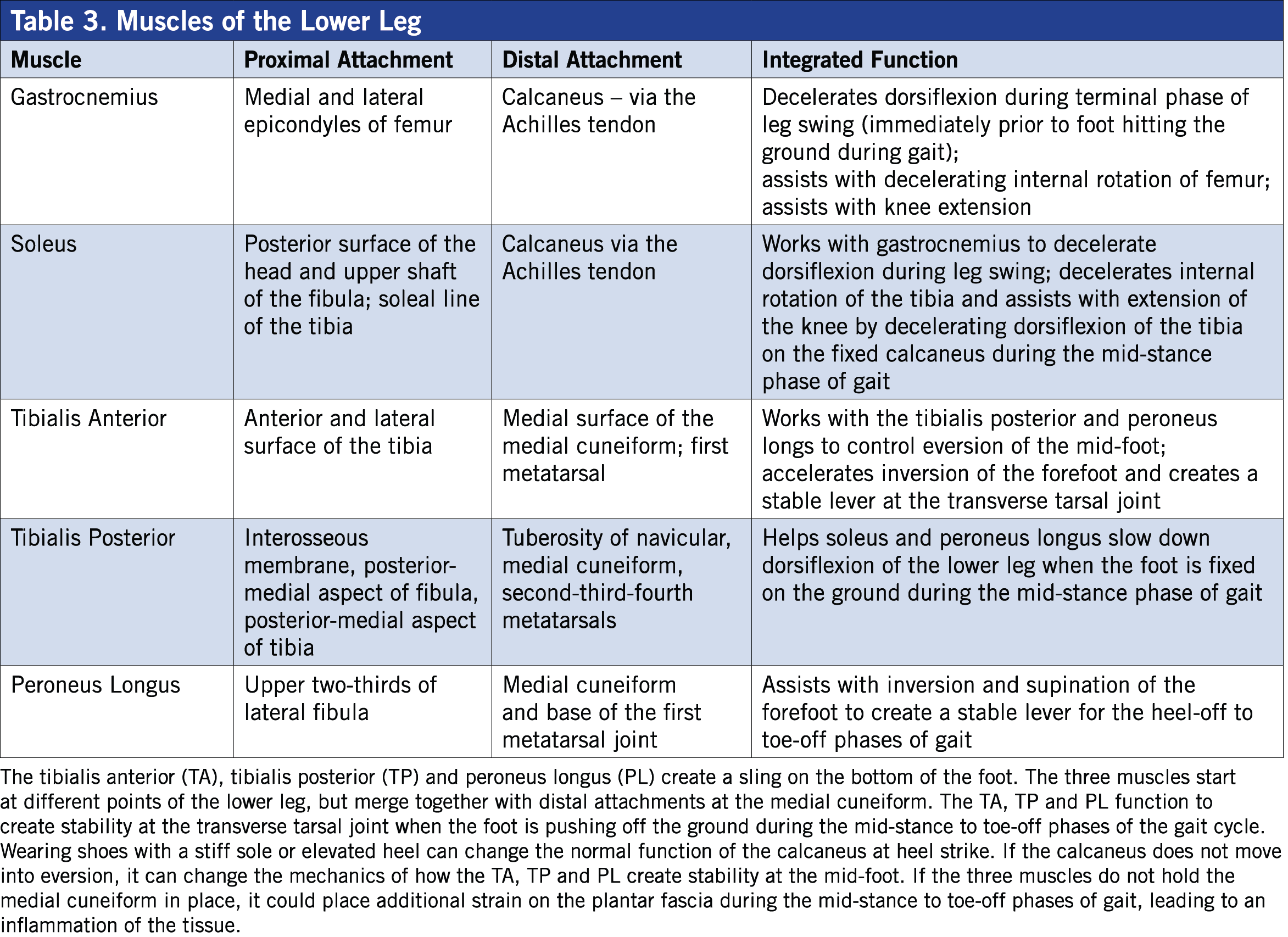
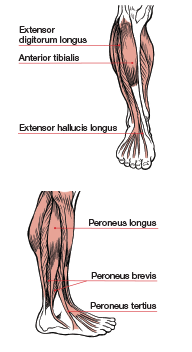 Традиционное понимание голени, в частности икроножных и камбаловидных мышц голени, предполагает, что они наиболее эффективно работают для создания подошвенного сгибания. Подъемы носков, как с сопротивлением, так и без него, часто рекомендуются как эффективное упражнение для укрепления этих мышц. Однако эти упражнения могут быть потенциальной причиной частых травм голеней и стоп.Да, икры могут указывать на пальцы ног , но во время комплексных движений, таких как ходьба или бег, они отвечают за управление движением стопы, а также за поддержку подвижности бедра. Когда дело доходит до того, как мышцы голени функционируют во время вертикальной активности, такой как ходьба, бег и прыжки, важно знать, как все мышц и суставов работают вместе, чтобы обеспечить успешное движение (Таблица 3). Программы силовых тренировок, которые фокусируются только на одной или двух мышцах голени, могут не способствовать повышению производительности, а настраивать людей на травмы.
Традиционное понимание голени, в частности икроножных и камбаловидных мышц голени, предполагает, что они наиболее эффективно работают для создания подошвенного сгибания. Подъемы носков, как с сопротивлением, так и без него, часто рекомендуются как эффективное упражнение для укрепления этих мышц. Однако эти упражнения могут быть потенциальной причиной частых травм голеней и стоп.Да, икры могут указывать на пальцы ног , но во время комплексных движений, таких как ходьба или бег, они отвечают за управление движением стопы, а также за поддержку подвижности бедра. Когда дело доходит до того, как мышцы голени функционируют во время вертикальной активности, такой как ходьба, бег и прыжки, важно знать, как все мышц и суставов работают вместе, чтобы обеспечить успешное движение (Таблица 3). Программы силовых тренировок, которые фокусируются только на одной или двух мышцах голени, могут не способствовать повышению производительности, а настраивать людей на травмы.
В этом выпуске серии ACE по функциональной анатомии исследуется, как мышцы голени предназначены для работы как единое целое, помогая стопе преобразоваться из подвижной конструкции, когда она ударяется о землю во время фазы контакта с землей, в устойчивый рычаг. способный отталкиваться от земли, чтобы продвинуть тело вперед.
Мышца содержит два основных типа ткани: (1) неэластичный сократительный элемент актина и миозина, ответственный за создание укорачивающей силы и эластичного компонента соединительной ткани, и (2) фасция, которая переплетается между каждым отдельным мышечным волокном (Schleip, 2012).Сократительный элемент создает силы, необходимые для перемещения костей, в то время как эластичная ткань удлиняется в ответ на приложенные силы. Мышцы голени — отличный пример того, как эти два свойства ткани должны эффективно работать для создания эффективных движений без травм.
То, как мышца функционирует при удлинении, на самом деле может быть более важным, чем то, как она предназначена для функционирования во время концентрической фазы сокращения мышечной активности. Самый эффективный способ узнать, как функционируют структуры голени и стопы, — это определить, что они делают во время цикла походки при ходьбе или беге (см. Таблицу 2).В начальной фазе походки, касающейся земли, стопа испытывает тройное движение пронации, которое представляет собой комбинацию подошвенного сгибания голеностопного сустава в сагиттальной плоскости и перекатывания пяточной кости в выворот во фронтальной плоскости, в то время как большеберцовая кость испытывает внутреннее движение. вращение в поперечной плоскости (Neumann, 2010).
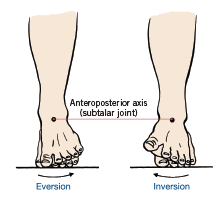 Пронация — это нормальное движение, позволяющее стопе воспринимать вес тела. Во время пронации, когда ступня и голень ударяются о землю, мышцы, отвечающие за тыльное сгибание и супинирование стопы, эксцентрически удлиняются, чтобы замедлить силы, создаваемые гравитацией и реакцией земли.Важным механизмом амортизации является медиальная продольная дуга, которая сжимается во время контакта с землей и на ранних этапах ходьбы в средней части. Когда тело проходит через стопу в середине, движение стопы изменяется от пронации к супинации, поскольку те же самые мышцы, ответственные за замедление пронации, внезапно укорачиваются, чтобы приподнять медиальную продольную дугу, чтобы создать супинацию. Пронация позволяет стопе быть подвижной для поглощения наземных сил. Супинация происходит на более поздних этапах походки, в результате чего ступня становится надежным рычагом для отталкивания от земли.Во время средней и поздней фаз походки, когда ступня переходит от пронации к супинации, вся нога меняет направление от сгибания, приведения и внутреннего вращения к разгибанию, отведению и внешнему вращению (Neumann, 2010; Gray and Tiberio, 2007 ). Во время этой нормальной цепной реакции биомеханики несколько мышц стопы и ноги должны работать вместе, чтобы поглощать и генерировать силу. Если ткани стопы теряют растяжимость и силу для контроля этих сил, это может привести к ряду травм, включая подошвенный фасциит и разрывы ахиллова сухожилия (Gray and Tiberio, 2007).
Пронация — это нормальное движение, позволяющее стопе воспринимать вес тела. Во время пронации, когда ступня и голень ударяются о землю, мышцы, отвечающие за тыльное сгибание и супинирование стопы, эксцентрически удлиняются, чтобы замедлить силы, создаваемые гравитацией и реакцией земли.Важным механизмом амортизации является медиальная продольная дуга, которая сжимается во время контакта с землей и на ранних этапах ходьбы в средней части. Когда тело проходит через стопу в середине, движение стопы изменяется от пронации к супинации, поскольку те же самые мышцы, ответственные за замедление пронации, внезапно укорачиваются, чтобы приподнять медиальную продольную дугу, чтобы создать супинацию. Пронация позволяет стопе быть подвижной для поглощения наземных сил. Супинация происходит на более поздних этапах походки, в результате чего ступня становится надежным рычагом для отталкивания от земли.Во время средней и поздней фаз походки, когда ступня переходит от пронации к супинации, вся нога меняет направление от сгибания, приведения и внутреннего вращения к разгибанию, отведению и внешнему вращению (Neumann, 2010; Gray and Tiberio, 2007 ). Во время этой нормальной цепной реакции биомеханики несколько мышц стопы и ноги должны работать вместе, чтобы поглощать и генерировать силу. Если ткани стопы теряют растяжимость и силу для контроля этих сил, это может привести к ряду травм, включая подошвенный фасциит и разрывы ахиллова сухожилия (Gray and Tiberio, 2007).
Ахиллово сухожилие
Ахиллово сухожилие образовано икроножными и камбаловидными мышцами голени и прикрепляется к пятке стопы у бугорка пяточной кости. Травмы ахиллова сухожилия часто встречаются у «воинов выходного дня» среднего возраста, которые не участвуют в соответствующей программе упражнений или не уделяют время должной разминке перед тем, как заняться любимым делом. Факторы, повышающие риск травмы ахиллова сухожилия, включают возраст, массу тела и активность.Пожилые и тяжелые люди имеют более высокий риск травм. Участие в действиях, требующих взрывных движений, таких как прыжки, приземление или резкая смена направления, что является обычным явлением во время баскетбола, также увеличивает риск (Wertz, Galli and Borchers, 2013).
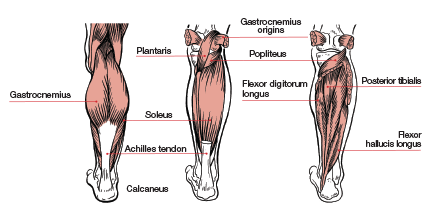
По опыту Дария, разрыв ахиллова сухожилия может быть чрезвычайно болезненным, а восстановление и реабилитация могут длиться до полного календарного года. Важно отметить, что большинство травм ахиллова сухожилия происходит в весенние и летние месяцы, а зимой — значительно реже (Райкин, 2014).Что это значит для профессионалов в области здоровья и фитнеса? Если вы работаете с клиентами, которые, как вы знаете, будут заниматься такими видами спорта, как баскетбол, теннис или футбол, вы можете помочь снизить их риск получения изнурительной травмы ахиллова сухожилия, выполнив надлежащую программу упражнений и кондиционирования.
Ахиллово сухожилие — самое большое и сильное сухожилие в человеческом теле, способное выдерживать нагрузки, в 10 раз превышающие вес тела человека во время динамической активности, такой как бег на короткие дистанции или прыжки.Предполагается, что потеря эластичности, приводящая к жесткости мышц-сухожилий, является частой причиной травм (Райкин, 2014). Третий закон физики гласит, что на каждое действие есть равная и противоположная реакция. Когда ваша ступня касается земли, сила веса вашего тела передается на землю. В то же время эта сила реакции земли передается обратно в ваше тело. Когда вы быстро переходите от фазы удара с земли к фазе ходьбы, ахиллово сухожилие испытывает быстрое удлинение, которое значительно увеличивается во время высокоскоростной активности, такой как прыжки или спринт.Мышцы голени и стопы должны быть растяжимыми во всех трех плоскостях движения, чтобы обеспечить правильное движение суставов во время обычных вертикальных движений. Однако у очень активных людей ткани голени и стопы должны быть специально подготовлены, чтобы выдерживать высокие нагрузки, возникающие при быстрой смене направления, прыжках или приземлении. Одна из причин, по которой травмы ахиллова сухожилия могут быть обычным явлением среди спортсменов старшего возраста, таких как Дариус и Ричард, заключается в том, что в ходе естественного процесса старения эластичная соединительная ткань фасции и сухожилий может терять свою эластичность (Schleip, 2012).
В сочетании с такими упражнениями, как подъем на икры, которые сосредоточены на концентрических свойствах сократительной ткани, эта естественная потеря эластичности представляет собой мгновенно узнаваемый механизм травм голени. Подъемы на икры могут повысить силу и жесткость сократительного элемента в мышцах голени, но не улучшат эластичность соединительной ткани ахиллова сухожилия или фасции на подошвенной поверхности (нижней части) стопы. Программа упражнений, которая сосредоточена исключительно на концентрическом действии подошвенного сгибания во время подъема на икры, не сможет должным образом подготовить мышцы голени и стопы к быстрому удлинению и высоким эксцентрическим нагрузкам, которые они будут испытывать при приземлении или быстрой смене направления.«Мы обнаружили, что упражнения, которые выполняют , а не , усиливают то, что происходит при нормальном функционировании, не эффективны, не улучшают работу мышцы, — объясняет Грей, — или той части тела, которую мышца должна контролировать».
Soleus может разгибать колено
Мышце не всегда нужно пересекать сустав, чтобы повлиять на движение в суставе. Например, камбаловидная мышца голени прикрепляется к большеберцовой кости, поэтому она не пересекает колено, но может влиять на движение в колене.Во время промежуточной и ранней фаз походки большеберцовая кость сгибается назад над относительно неподвижной пяточной костью. При этом камбаловидная мышца удлиняется, что ограничивает поступательное движение большеберцовой кости. Когда большеберцовая кость перестает двигаться вперед по фиксированной пяточной кости, противоположная нога покачивается вперед. Когда это происходит, колено выше стопы в середине движения расширяется. Поскольку камбаловидная мышца ограничивает поступательное движение большеберцовой кости, она помогает разгибать колено во время походки.
Упражнения, такие как многоплоскостные выпады, при которых стопа остается неподвижной на земле, в то время как остальная часть тела движется, могут улучшить растяжимость камбаловидной, передней и задней большеберцовой мышц, помогая им стать более эффективными при переходе от удлинения к укорочению, что является как они функционируют во время нормального цикла походки (Gray and Tiberio, 2007).
Икры как основная мышца
Движение стопы и голени оказывает прямое влияние на движение проксимальной части бедренной кости, когда она входит в подвздошно-бедренный (тазобедренный) сустав таза. Внутреннее вращение большеберцовой кости создает внутреннее вращение в подвздошно-бедренном суставе бедра. Если мышцы голени становятся чрезмерно напряженными, это может изменить движение как голени, так и тазобедренных суставов. Это, в свою очередь, может изменить соотношение длины и напряжения и функцию мышц, отвечающих за управление движением в бедре.
Верхние прикрепления икроножной мышцы прикрепляются к медиальному и латеральному мыщелкам дистального конца бедренной кости. В проксимальном отделе бедра большой вертел вставляется в таз в области вертлужной впадины. Напряжение в икроножных мышцах может изменить диапазон движений бедра. Если бедро теряет диапазон движений, это может изменить положение таза и поясничного отдела позвоночника, что повлияет на мышцы, обычно называемые ядром. «Во время походки пятка отрывается от земли в ответ на действия сгибателей бедра, которые ограничивают разгибание бедра в сагиттальной плоскости, — объясняет Грей, — и , а не , в результате сокращения бедра. подошвенные сгибатели.”
Понимание того, как все мышцы работают вместе для создания скоординированных движений, является важным компонентом успешного профессионального здоровья и фитнеса.
Уникальная конструкция ступни позволяет ей преобразоваться из мобильной конструкции, способной выдерживать большое количество сил реакции земли, создаваемых во время удара о землю, в устойчивую конструкцию, способную создавать силу, отталкиваясь от земли. Основными суставами, обеспечивающими подвижность стопы при контакте с землей, являются подтаранный, поперечный и голеностопный.Каждый сустав позволяет движение в определенной плоскости движения, и все они функционируют вместе, чтобы обеспечить трехплоскостное движение пронации. Когда тело проходит над стопой, большеберцовая кость вращается наружу, а задняя большеберцовая, передняя большеберцовая и длинная малоберцовая мышца сокращаются, натягивая медиальную клинопись. Это поднимает медиальную продольную дугу, создавая супинацию и превращая стопу в надежный рычаг для продвижения тела вперед к следующей фазе цикла походки.
Обувь с высоким каблуком и жесткой подошвой, включая женские модельные туфли и мужские рабочие ботинки, ограничивает эту нормальную биомеханику цепной реакции.Обувь, которая препятствует нормальному движению и работе суставов, может изменить функцию тканей голени и стопы, что является потенциальным механизмом травмы.
Силовая тренировка голени и стопы
Правильная силовая тренировка мышц голени должна быть направлена на поддержание нормальной биомеханики, которая позволяет стопе переходить от подвижности к устойчивости, а также на повышение эластичности фасции и соединительной ткани.Также важно использовать упражнения, в которых задействована вся нога, чтобы улучшить совместную работу всех суставов, от поперечной предплюсны в средней части стопы до подвздошно-бедренной кости во время вертикальных движений.
Например, правильное разгибание бедра зависит от способности большеберцовой кости к тыльному сгибанию над стопой, когда она фиксируется на земле во время промежуточной фазы походки. Единственный способ улучшить эту функцию — использовать движения, в которых задействованы все суставы ног вместе. Стоять на одной ноге и перемещать тело во всех плоскостях движения с помощью касаний пальцами ног, выпадов и прыжков (прыжки с одной ноги на другую) могут быть чрезвычайно эффективными для силовых тренировок и предотвращения травм.
Знакомя клиентов с динамическими упражнениями на голени (Таблица 4), начните с ограниченного количества повторений и подходов, чтобы позволить мягким тканям фасции и эластичной соединительной ткани адаптироваться к быстрому удлинению, прежде чем переходить к большим объемам, необходимым для оптимальное повышение производительности. В нормальных бессимптомных тканях для перехода от одиночных подходов из четырех-восьми повторений к многократным подходам по 10-15 повторений (на каждую ногу) должно уйти от шести до 10 недель.
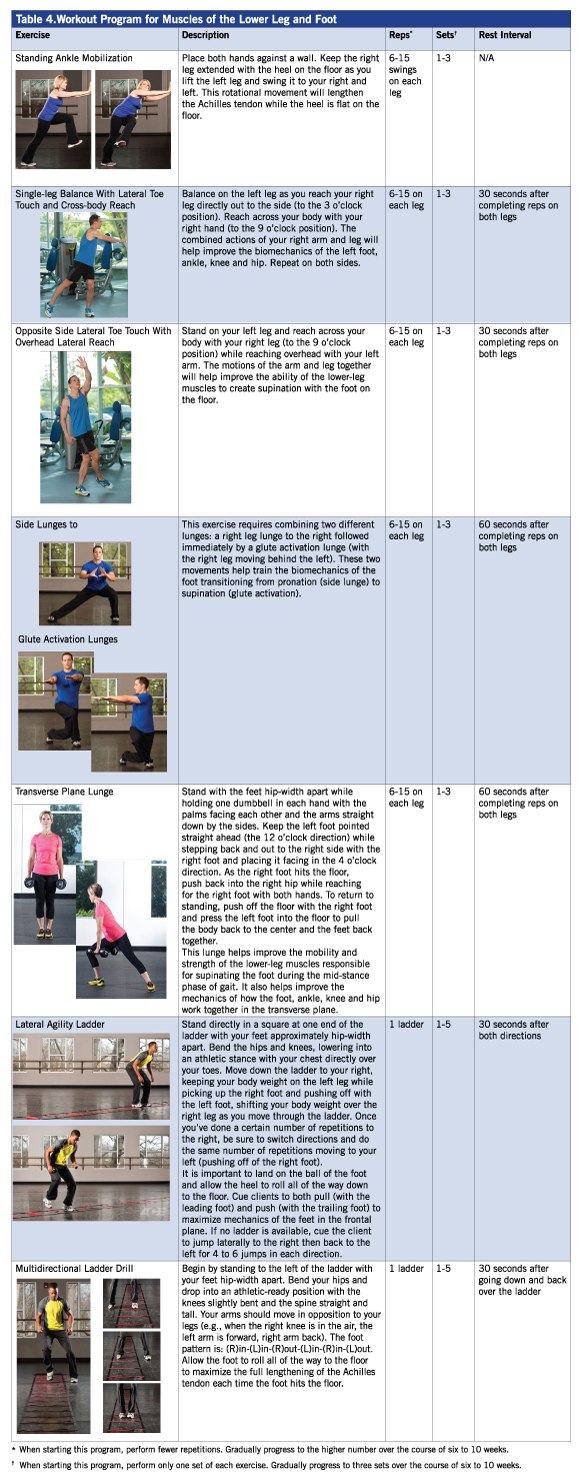
Заключение
Когда Дариус сказал о необходимости тренировать эластичный компонент мягких тканей, он сразу узнал свой механизм повреждения.Судя по всему, он был одет в классические туфли с жесткой подошвой и по прибытии в спортзал сразу же прыгнул прямо на баскетбольный матч, не тратя времени на разминку. Вернувшись к своему обычному распорядку упражнений, Дариус сделал тренировку мобильности ключевым компонентом своих программ тренировок и считает, что это дает ему возможность получать удовольствие от любимых занятий. Перед тем, как прыгнуть на площадку или сыграть партию в гольф, Дариус проверяет, выполняет ли он различные модели движений во всех трех плоскостях движения, чтобы убедиться, что он готов начать игру.Хорошая новость заключается в том, что понимание того, как функционируют голени и ступня, может помочь вам убедиться, что ваши клиенты и участники группового фитнеса избегают изнурительной травмы и продолжают заниматься своими любимыми занятиями.
Ссылки
Грей, Г. и Тиберио, Д. (2007). Grey Institute of Functional Transformation (48-недельный курс обучения).
Нейман Д. (2010). Кинезиология костно-мышечной системы: Основы реабилитации (2-е изд.). Сент-Луис, Миссури: Эльзевир.
Райкин С. (2014). Эпидемиология разрыва ахиллова сухожилия в США: обзор нижних конечностей.
Schleip, R. et al. (2012). Фасция: натяжная сеть человеческого тела. Лондон: Черчилль Ливингстон.
Верц, Дж., Галли, М. и Борхерс, Дж. (2013). Разрыв ахиллова сухожилия у воздушных и наземных спортсменов. Sports Health, 5, 5, 407-409.
.Конспект, стопа — HBS2ALT Анатомия нижней конечности и туловища
Неделя 7: Нога
Нога LO
- Дайте определение ноге и опишите ее связь с бедром, подколенной ямкой и стопой. Объясните использование терминов «теленок» и «голень».
Нога = дистальнее коленного сустава и проксимальнее лодыжки
Голень = передняя граница и медиальный стержень, например подкожная поверхность большеберцовой кости
Икры = мускулатура задней части ноги, например triceps surae, икроножный нерв
Большеберцовая кость и малоберцовая кость LO
- Сравните и сопоставьте роли голени и малоберцовой кости в ноге.
Разница в нагрузке (малоберцовая кость 10% от массы тела)
Фибула не является опорным суставом. Основная функция — обеспечение мышц. насадки для мышц ног
Фибула не влияет на коленный сустав
Оба способствуют развитию голеностопного сустава
Оба обеспечивают места прикрепления мышц и связок
Большеберцовая кость выходит прямо на поверхность
Внешние и внутренние мышцы LO
- Определение внешних и внутренних мышц области.Объясните, почему большая часть мышц ноги можно охарактеризовать как внешние мышцы стопы.
Внешние мышцы: это мышцы, которые являются внешними по отношению к области тела, имеющей одну прикрепление внутри региона и другое за пределами региона
Внутренние мышцы: это мышцы, которые являются внутренними для области, имеющей оба прикрепления (происхождение и прошивка) внутри области
Большинство мышц ног берут начало или прикрепляются за пределами области ноги. следовательно, это внешние мышцы!
Границы отсеков Функция Иннервация Мышцы кровоснабжения
Боковой передний: Передний межмышечная перегородка
Задний: задний межмышечная перегородка
Боковой: глубокая фасция
Medial: боковая поверхность малоберцовая кость
Ассистент пронация на тарзал суставы
Слабо помогает в подошвенный сгибание в голеностопный сустав
Поверхностно малоберцовый нерв (L5-S1)
Нет курсирование артерии через это.
Отводы перфорационные малоберцовой артерии (ветвь задней большеберцовая артерия)
Периней longus (PL)
Периней brevis (PB)
Задние (глубокие и поверхностные) отсеки
Границы отсеков Функция Иннервация Мышцы кровоснабжения
Поверхностно Задний
Передний: поперечный фасция
Задний: глубокая фасция ноги
Боковой: задний межмышечная перегородка
Медиальный: задний и боковой стержень большеберцовой кости кость
Подошвенное сгибание лодыжки
Сгибание в колено
Пронаторы стопа
Большеберцовый нерв (S1, S2)
Задний большеберцовый артерия
(филиал г. подколенная артерия)
Gastrocnemius медиальная головка
Gastrocnemius боковая головка
Soleus
Подорожник
Deep Posterior Anterior: межкостный мембрана
Задний: поперечный межмышечная перегородка
Боковой: медиальный аспект малоберцовой кости
Medial: боковой стержень большеберцовая кость
Подошвенное сгибание лодыжки
Сгибание колена
Сгибание цифры
Инверсия стопа
Большеберцовый нерв (S1, S2)
Задний большеберцовый артерия (ветвь подколенная артерия)
Задняя большеберцовая мышца (TP)
Flexor Digitorum длинный (FDL)
Сгибатель большого пальца стопы длинный (FHL)
Подколенок
Поверхностные действия мышц Подошвенное сгибание голеностопного сустава Все мышцы Сгибание коленного сустава и плантарис
Действия глубоких мышц Подошвенное сгибание голеностопного сустава Все мышцы (кроме politeus) Подколенное сгибание в коленях Сгибание пальцев стопы FHL и FDL Супнация на суставах предплюсны TP
Сетчатка и оболочка синовиального сухожилия LO
- Опишите структуру и функцию удерживателя и оболочки синовиального сухожилия.
Retinaculum: СМОТРЕТЬ ЛОЖНО-СУСТАВ LO Оболочка синовиального сухожилия: SEE FOOT-SOFT TISSUE LO
Мышцы переднего отсека LO6 & 7
Перечислите мышцы отсека и назовите связанный нерв и кровоснабжение. Определить мышцы в горшках, моделях, схемах, образцах трупов и на себе. Найдите мышцы и соответствующие сосудисто-нервные пучки на поперечном сечении ноги на уровне середины голени.
Для передней большеберцовой мышцы, длинного разгибателя большого пальца, длинного разгибателя пальцев и малоберцовой мышцы tertius:
применять принципы M4-M7, чтобы описать навесное оборудование и действия, а также привести примеры использования эти мускулы в повседневной жизни, в том числе анти-раскачивающие действия;
указывает, где их сухожилия входят в стопу, и их отношения с сетчаткой, нервами и сосудами. с этой точки зрения;
Мышцы бокового отсека LO8 & 9
Перечислите мышцы отсека и назовите связанный нерв и кровоснабжение.Определить мышцы в горшках, моделях, схемах, образцах трупов и на себе. Найдите мышцы и соответствующие сосудисто-нервные пучки на поперечном сечении ноги на уровне середины голени.
Для длинной и короткой малоберцовых мышц:
применять принципы M4-M7, чтобы описать навесное оборудование и действия, а также привести примеры использования эти мышцы в повседневной жизни;
описывают свои отношения друг с другом;
указывает, где их сухожилия входят в стопу, и их отношения с сетчаткой, нервами и сосудами. с этой точки зрения;
Пронация = выворот
Супинация = инверсия
Нерв вставки мышечного происхождения Иннервация
Сосудистый Поставка
сустав Скрещенный
Общие действия
Tibialis передний (TA)
Боковая большеберцовая мыщелок
Верхний боковой поверхность большеберцовой кости
Межкостный мембрана
Медиальная клинопись
База 1-го плюсневой кость
Глубокая малоберцовая нерв (L4-S1)
Передняя большеберцовая артерия
Талокрурал сустав: передний
Подтаранный сустав: медиально
Поддерживает медиальный продольный арка подтаранный сустав
ТС сустав: тыльное сгибание
ST соединение: супинация
Действует как проприоцептивное мышцы оставаться в тонусе активен для предотвращения раскачивания из-за силы тяжести
Extensor Digitorum Longus
(EDL)
Боковой мыщелок большеберцовая кость
Superior ¾ из медиальная поверхность малоберцовая кость
Межкостный мембрана
Вытяжные вытяжки дистальные фаланги цифры 2-
Глубокая малоберцовая нерв (L4-S1)
Передняя большеберцовая артерия
Талокрурал совместное: передний
Подтаранный сустав: сбоку
MPJ и IPJ: передний
Более боковой чем EHL
ТС сустав: тыльное сгибание
Подтаранный сустав: пронация
MPJ и IPJ: выдвигается вбок 4 цифры
Действует как проприоцептивное мышцы оставаться в тонусе активен для предотвращения раскачивания Разгибатель Галлюци Longus (EHL)
Медиальная часть передняя поверхность малоберцовая кость
Межкостный мембрана
Происходит ниже чем EDL
Вытяжной колпак дистальная фаланга 1-й цифра
Глубокий малоберцовый нерв (L4, L5)
Передняя большеберцовая артерия
Талокрурал сустав: передний
Подтаранный сустав
- на граница ось не в хорошее положение действовать по
MPJ и IPJ: передний
Подробнее медиальный чем EDL
ТС сустав: слабое тыльное сгибание
Соединение подтаранного соединения: NA
MPJ и IPJ: расширяет большой палец ноги
Действует как проприоцептивное мышцы оставаться в тонусе активен для предотвращения раскачивания
Peroneus Терций
(PT)
Боковое и передняя поверхность малоберцовая
Вал дорсальный база 5-го плюсневой кость
Глубокий малоберцовый нерв (L4-S1)
Передняя большеберцовая артерия
Talo Crural сустав: передний
Подтаранный сустав: сбоку
Не всегда присутствует в пересекать разделы.
Подробнее верхняя часть ноги.
ТС сустав: тыльное сгибание
ST: пронация
Действует как проприоцептивное мышцы оставаться в тонусе активен для предотвращения раскачивания
Peroneus Longus (PL)
Головка малоберцовой кости
Superior 2/3 из боковая поверхность малоберцовая кость h
Медиальная клинопись (подошвенная сторона)
База 1-го плюсневой кость
Поверхностно малоберцовый нерв (L5-S2)
Перфорация ветви от малоберцовый артерия
Талокрурал совместное: задний
Подтаранный сустав: сбоку
длиннее и Больше поверхностный из PB
TC — слабое подошвенное сгибание ST — пронация
Действует как приостановление боковая продольная арка стопы
Peroneus Brevis (PB)
Нижний 2/3 из боковая поверхность малоберцовая кость
Бревис ложь под Longus
Бугристость 5-го числа плюсневой кость на дорсальный аспект стопа
Поверхностно малоберцовый нерв (L5, S2)
Перфорация ветви от малоберцовый артерия
Талокрурал совместный : задний
Подтаранный сустав: сбоку
Лежит глубоко в PL
TC — слабое подошвенное сгибание СТ – пронация
Мышцы заднего отсека LO10 и 11
Различают поверхностный и глубокий задний отделы.Перечислите мышцы в каждый из этих отделов и определяет их нервное и кровоснабжение. Определите мышцы в горшках, модели, схемы, образцы трупов и, при необходимости, на вас самих. Найдите мышцы и соответствующие сосудисто-нервные пучки на поперечном сечении ноги на уровне середины голени.
Для икроножных и камбаловидных мышц:
применять принципы M4-M7, чтобы описать навесное оборудование и действия, а также привести примеры использования эти мышцы в повседневной жизни, включая их движущие силы, антигравитационные и антивибрационные действия;
описывают их отношения друг с другом, ахилловым сухожилием и подколенной ямкой;
объясняет использование термина «трицепс surae».
- Для задней большеберцовой мышцы, длинного сгибателя пальцев и длинного сгибателя большого пальца стопы:
применять принципы M4-M7 для описания приспособлений и действий, а также приводить примеры использования эти мышцы в повседневной жизни;
указывает, где их сухожилия входят в стопу, и их отношения с сетчаткой, нервами и сосудами. с этой точки зрения;
- Для подколенных язв:
применять принципы M4-M7 для описания приспособлений и действий;
описывают его отношения к капсуле коленного сустава и бокового мениска, к подколенной ямка и ее содержимое, а также другие мышцы задних отделов голени;
объясняет его роль в разблокировании коленного сустава и в качестве стабилизатора согнутого колена.
- Для подошв:
Нерв вставки мышечного происхождения Иннервация
Сосудистый Поставка
Суставов Скрещенный
Общие действия
Gastrocnemius Медиальная головка: медиальный мыщелок бедренная кость и подколенная поверхность
Боковая головка: боковой мыщелок бедренная кость
Бугристость пяточной кости через пяточную кость Ахиллово сухожилие
Большеберцовый нерв (S1, S2)
Задний большеберцовый артерия
Большеберцовая кость бедренная сустав: задний
Талокрурал сустав: задний
Подтаранный сустав: средний
Сообщение мощный подошвенный сгибатели
Бедренно-большеберцовый сустав — сгибание
TC Joint: подошвенное сгибание удлиненное колено
ST соединение: супинация
Soleus Задняя малоберцовая кость поверхность
Большеберцовая кость (подошвенная линия через сухожильный арка)
Большеберцовый нерв (S1, S2)
Задний большеберцовый артерия
Талокрурал сустав: задний
Подтаранный сустав: средний
Очень плоский мышца
TC сустав — подошвенное сгибание когда колено в любом позиция
ST соединение: супинация
Плантарис Боковой мыщелок бедренная кость
Большеберцовый нерв (S1, S2)
Подколенная артерия Tibio femoral сустав: задний
Талокрурал сустав: задний
Имеет очень маленький мышца живот и очень долго сухожилие.
Тибиофеморальный сустав: слабый сгибание
TC Сустав: слабый подошвенный сгибание
Действия в основном незначительные
Popliteus Боковой бедренный мыщелок
Задний рог боковой мениск
Задний большеберцовый поверхность (над единственная линия)
Большеберцовый нерв (L4-S1)
Подколенная артерия Tibio femoral сустав: задний
Задний и косой
Тибио-бедренный сустав: коленный сгибание
Разблокировка колена сбоку вращающееся бедро на большеберцовой кости
В тарзальном туннеле порядок или структуры можно запомнить, используя:
Том Дик и очень нервный Гарри
Нервы ноги LO15 и 16
Опишите, как и где большеберцовый и общий малоберцовый нервы обычно возникают от седалищный нерв и от каких сегментов спинного мозга происходят их волокна.
Определите в горшках, моделях, схемах и образцах трупа следующие нервы ноги.
Для каждого нерва:
Укажите, где нерв входит и / или покидает ногу и каковы его непосредственные отношения эти точки;
применяет принципы NP3, NP6 и NP7 для описания его хода и распространения.
Большеберцовый нерв
Происхождение:
L4-S3 Брюшная рами Передний отдел крестцового сплетения седалищный нерв
Курс:
Опускается между поверхностным и глубоким задними отделами Проходит под удерживателем сгибателей через туннели предплюсны в подошвенная поверхность стопы
Мышечная ветвь: задние мышцы
Кожная ветвь: пяточная кость
Суставная ветвь: тазобедренный, коленный и голеностопный суставы суставы пальцев и стопы
Сосудистая ветвь: задняя большеберцовая артерия
Окончание: медиальный и латеральный подошвенные нервы
Поверхностный малоберцовый нерв
Подкожный нерв
Происхождение:
Общий малоберцовый нерв L4-S3 брюшные ветви Задний отдел крестцового сплетения
Курс:
Общий малоберцовый нерв обвивает шейку малоберцовой кости. Поверхностный малоберцовый нерв входит в латеральный отсек ноги. Спускается между малоберцовыми мышцами и EDL. прокалывает фасцию бедра Проходит через ретинакулу разгибателей в тыльную сторону стопы Мышечная ветвь: боковые мышцы
Кожная ветвь: передняя дистальная часть голени и тыльная стопа, кроме область, где иннервируется глубокий малоберцовый нерв
Суставная ветвь: боковой голеностопный сустав и тыльный сустав стопы / пальца ноги
Сосудистая ветвь: малоберцовая артерия
Происхождение:
Бедренный нерв L2-L4 брюшные ветви Задний отдел поясничного сплетения
Курс:
Бедренный треугольник приводящий канал Приводящий перерыв подколенная ямка Появляется поверхностно с большой подкожной веной
Кожная ветвь: кожа на медиальной части голени и стопы
икроножный нерв
Происхождение:
Медиальная икроножная кожная ветвь большеберцового нерва Латеральная икроножная кожная ветвь общего малоберцового нерва
Курс:
Опускается между двумя головками гастрока Медиальная и боковая ветви сливаются на полпути вниз по ноге, образуя икроножный нерв Спускается по малой подкожной вене вдоль аксиальной граница
Кожная ветвь: кожа на задней и боковой ноге и боковом крае ступни
Нервы икроножной и подкожной вены — это чисто кожные ветви нерва (ов), от которых они берут начало.
.PPT — Презентация PowerPoint для стопы и голени, скачать бесплатно
Стопа и голень
Стопа и голень • 15% травм голени приходится на эту область США • Стопа поглощает 3-кратный вес тела во время бега и прыжков.
Базовая анатомия стопы и голеностопного сустава • Три арки позволяют нам поглощать силы • Поперечная арка • Медиальная продольная арка • Боковая продольная арка
Три арки • Поперечная арка • Проходит по ширине стопа • Состоит из клинописи (все три), кубовидной кости и основания пятой плюсневой кости.
Три дуги • Медиальный продольный свод стопы — самый высокий и самый важный свод стопы. • Соответствует длине стопы с медиальной стороны. • Состоит из пяточной кости, таранной кости, ладьевидной кости, клинописи и первых трех плюсневых костей.
Три дуги • Боковая продольная дуга — арка рядом с медиальной, более плоская и нижняя. • Идет по длине стопы по бокам. • Состоит из пяточной кости, таранной кости, кубовидной кости, а также четвертой и пятой плюсневых костей.
Стопа • Своды стопы поддерживают форму стопы с помощью мышц, связок и сухожилий. • Каждая ступня состоит из 26 костей и 38 суставов. • Есть 3 сегмента стопы • Кости предплюсны • Область средней части стопы • Фаланги
Суставы голеностопного сустава / стопы • Голеностопный сустав — сустав голеностопного сустава, расположенный между большеберцовой, малоберцовой и таранной костью. Тыльное / подошвенное сгибание • Подтаранный сустав. Соединение голеностопного сустава между таранной и пяточной костями.
Связки • Медиальная сторона / растяжение выворачивания • Дельтовидная связка • Пружинная связка — также известная как подошвенная пяточно-ладьевидная связка.
Связки • Боковое / инверсионное растяжение связок • ATF-передняя таранно-малоберцовая связка • CF-пяточно-малоберцовая связка • PTF-задняя таранно-малоберцовая связка
Кости нижней части ноги • Медиальный вес большеберцовой кости тела до таранной кости. Ориентиром здесь являются медиальные лодыжки.• Боковая малоберцовая кость, которая действует как стабилизатор голеностопного сустава. Он имеет боковые лодыжки в качестве ориентира. Ограниченная нагрузка
Мышцы голени / стопы • Внутренние мышцы — расположены внутри стопы и вызывают движение пальцев ног. • Внешние мышцы — расположены вне стопы, в голени. • Стопа сгибания Gastrocnemius-Plantar, супинация стопы • Стопа Soleus-Plantar flex (для изоляции сгибания колена) • Передняя большеберцовая мышца — стопа Doriflex • Стопа Peroneus Longus — Evert, стопа plantarflex
Перед началом работыПеред началом тренировок рекомендуется иметь медицинское обследование, чтобы убедиться, что это безопасно для вас. Цель следующих упражнений — улучшить состояние голени. сила и скорость ноги. Мышцы голени и малоберцовой костиУпражненияВыполните следующие упражнения на месте
Сколько и как долго?2 или 3 подхода по 20-30 секунд каждое упражнение СверлаВыполните следующие упражнения с высокой опорой коленом, спринтерской рукой. действия и все тело высокое и расслабленное. Ходьба на цыпочках
Сколько и как далеко?2 или 3 комплекта на расстоянии от 20 до 30 метров Передняя большеберцовая мышцаУпражненияВыполните следующее упражнение:
Сколько и как долго?2 или 3 подхода на период от 20 до 30 секунд СверлаВыполните следующие упражнения с высокой опорой коленом, спринтерской рукой действия и все тело высокое и расслабленное. Ходьба на каблуках
Сколько и как далеко?2 или 3 комплекта на расстоянии от 20 до 30 метров Ссылка на страницуЕсли вы цитируете информацию с этой страницы в своей работе, то ссылка на эту страницу:
Связанные страницыСледующие страницы Sports Coach предоставляют дополнительную информацию по этой теме: |

