Разведение гантелей лежа на наклонной скамье лицом вниз — Упражнения
DailyFitУпражненияПлечи
- Группа мышц: Плечи
- Тип упражнения: Изолирующее
- Оборудование: Гантели
- Уровень сложности: Начинающий
- Для начала лягте головой вниз на наклонную скамью.
 В скамью упираются живот и грудь.
В скамью упираются живот и грудь. - Руки направьте перед собой, так чтобы они были перпендикулярны вашему телу. Это будет вашим исходным положением.
- На выдохе разведите руки за спину. Старайтесь выполнять это движение без рывков и резких движений.
- В крайнем положении руки параллельны полу.
- Медленно опустите гантели в исходное положение.
упражнения на плечи упражнения с гантелями
13.03.11
0
37 668
Упражнение 15 Разведение гантелей лежа. Красивая грудь. 25 лучших упражнений
Упражнение 15 Разведение гантелей лежа. Красивая грудь. 25 лучших упражненийВикиЧтение
Красивая грудь. 25 лучших упражнений
Лагутин Михаил Петрович
Содержание
Упражнение 15
Разведение гантелей лежа
Одно из самых лучших упражнений для развития средней части грудных мышц, придания груди эффектной, выпуклой формы, а также для «оформления» отчетливого разделения между левой и правой большими грудными мышцами.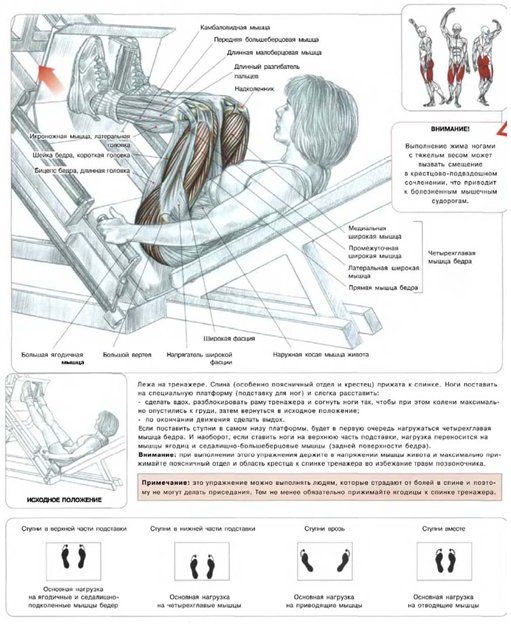
Лежа на горизонтальной опоре так, чтобы голова, плечи и ягодицы были плотно прижаты к скамье. Спина ровная, ступни шире плеч и упираются в пол.
Возьмите в обе руки гантели и поднимите их точно над грудью. Гантели должны почти касаться друг друга, а руки слегка согнуты в локтевых суставах под углом 150–160°.
Техника выполнения
Разведите руки в стороны. Гантели движутся в вертикальной плоскости и опускаются до уровня плеч или немного ниже.
В нижней точке как можно сильнее напрягите мышцы груди и сведите гантели над грудью (по той же траектории, по которой вы их до этого разводили). Затем движение повторяется.
Дыхание
Вдох при разведении рук, выдох при подъеме вверх.
Количество повторений
Три серии по 10–12 повторений.
Отдых между сериями – 1 минута.
Nota bene!
Не используйте чрезмерно тяжелые гантели, это приведет к повышенному сгибанию рук в локтевых суставах.
Во время выполнения упражнения угол в локтевых суставах должен оставаться неизменным, а сведение и разведение рук должно происходить строго в вертикальной плоскости, проходящей через плечи.
Стопы должны располагаться устойчиво, они не должны «висеть» в воздухе или стоять на опоре на одной линии с туловищем. Это может привести к нежелательным нагрузкам в поясничном отделе позвоночника.
Данный текст является ознакомительным фрагментом.
Низ: Разведение гантелей на наклонной скамье головой вниз
Низ: Разведение гантелей на наклонной скамье головой вниз
Рабочие мышцы:Основные рабочие мышцы — нижняя часть груди.Второстепенные — середина груди, плечи, трицепсы и предплечья.
Средний: Жим гантелей сидя
Средний: Жим гантелей сидя Рабочие мышцы:Основные рабочие мышцы — дельтоиды.Второстепенные — трицепсы, трапеции, предплечья.Оборудование:Гантели, скамья (желательно с опорой для спины).Выполнение:Согните ноги в коленях, захватите гантели и встаньте за счет силы ног.
Средний: Жим гантелей стоя
Средний: Жим гантелей стоя Рабочие мышцы:Основные рабочие мышцы — дельтоиды.Второстепенные — трицепсы, трапеции и предплечья.Оборудование:Гантели.Выполнение:Согните ноги в коленях и захватите гантели.Встаньте с весом и, используя силу инерции, поднимите гантели в
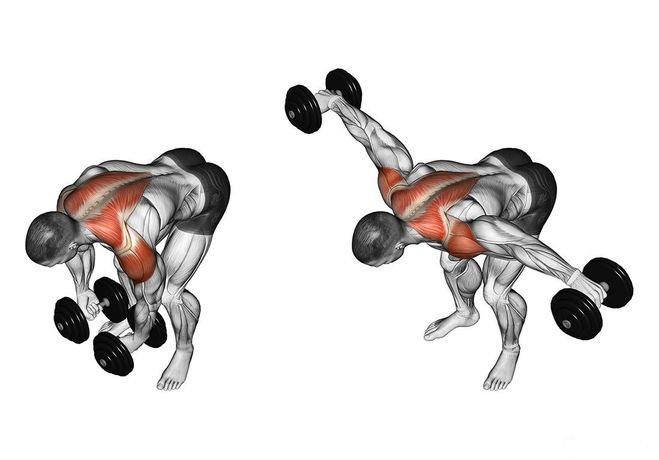
Упражнение 7 Разведение рук с резиновым жгутом
Упражнение 7
Разведение рук с резиновым жгутом
Упражнение хорошо укрепляет мышцы спины. Плечи при этом «подаются» назад, а грудная клетка вперед, тем самым поддерживается тонус грудных мышц.
Исходное положениеНоги вместе, руки согнуты в локтевых суставах под углом 90° и
Плечи при этом «подаются» назад, а грудная клетка вперед, тем самым поддерживается тонус грудных мышц.
Исходное положениеНоги вместе, руки согнуты в локтевых суставах под углом 90° и
Упражнение 13 Жимы гантелей лежа
Упражнение 13 Жимы гантелей лежа Одно из самых эффективных упражнений, хорошо укрепляющее все отделы больших грудных мышц. Исходное положениеЛежа на горизонтальной опоре так, чтобы голова, плечи и ягодицы были плотно прижаты к скамье. Спина ровная, ступни шире плеч и
Упражнение 14 Жимы гантелей одной рукой лежа
Упражнение 14 Жимы гантелей одной рукой лежа Упражнение направлено на большие грудные мышцы. Исходное положениеЛежа на горизонтальной опоре так, чтобы голова, плечи и ягодицы были плотно прижаты к скамье. Спина ровная, ступни шире плеч и упираются в пол. Одна рукаУпражнение 16 Отведение гантели одной рукой лежа
Упражнение 16
Отведение гантели одной рукой лежа
Упражнение направлено на большие грудные мышцы. Исходное положениеЛежа на горизонтальной опоре так, чтобы голова, плечи и ягодицы были плотно прижаты к скамье. Спина ровная, ступни шире плеч и упираются в пол.Возьмите в
Исходное положениеЛежа на горизонтальной опоре так, чтобы голова, плечи и ягодицы были плотно прижаты к скамье. Спина ровная, ступни шире плеч и упираются в пол.Возьмите в
Упражнение 18 Пуловер с одной гантелей двумя руками лежа
Упражнение 18 Пуловер с одной гантелей двумя руками лежа Упражнение хорошо развивает внутреннюю часть больших грудных мышц, а также малые грудные мышцы. Исходное положениеЛежа на горизонтальной опоре так, чтобы голова, плечи и ягодицы были плотно прижаты к скамье. Спина
Упражнение 19 Пуловер с гантелей одной рукой лежа
Упражнение 19
Пуловер с гантелей одной рукой лежа
Упражнение великолепно задействует все грудные мышцы.
Исходное положениеЛежа на горизонтальной опоре так, чтобы голова, плечи и ягодицы были плотно прижаты к скамье. Спина ровная, ступни шире плеч и упираются в пол.
Упражнение 14 Отведение согнутой ноги назад из положения лежа на животе
Упражнение 14 Отведение согнутой ноги назад из положения лежа на животе Упражнение главным образом задействует большие ягодичные мышцы. Исходное положениеЛежа на животе, руки согнуты в локтевых суставах и находятся перед грудью, ноги выпрямлены.Техника
Упражнение 15 Отведение согнутой ноги в сторону из положения лежа на животе
Упражнение 15 Отведение согнутой ноги в сторону из положения лежа на животе Упражнение задействует средние и малые ягодичные мышцы. Исходное положениеЛежа на животе, руки согнуты в локтевых суставах и находятся перед грудью, ноги выпрямлены.Техника выполненияРабочая
Упражнение 16 Отведение прямой ноги из положения лежа на боку
Упражнение 16
Отведение прямой ноги из положения лежа на боку
Упражнение задействует средние и малые ягодичные мышцы. Исходное положениеЛежа на боку, одна рука согнута в локтевом суставе и упирается ладонью в голову, рука со стороны рабочей ноги упирается ладонью в
Исходное положениеЛежа на боку, одна рука согнута в локтевом суставе и упирается ладонью в голову, рука со стороны рабочей ноги упирается ладонью в
NG | Epomedicine
Pgmee, MBBS, MD/MS
Соглашение
- Переломы основания черепа (риск попадания НГ в мозг)
- Переломы лица (риск разрыва решетчатой пластинки и попадания НГ в мозг) проглатывание или стриктуры пищевода (риск перфорации)
- Коагулопатия (риск неконтролируемого носового кровотечения)
- Длина: 125 см
- Размер: диапазоны от 6 до 18 Fr (взрослые 14-18 Fr и дети 10-14 Fr)
- Ближний конец:
- Radioque-pashots-9 Многочисленные боковые отверстия
- (помогает определить положение назогастральной трубки на рентгеновском снимке, а также утяжеляет конец наконечника, что облегчает введение трубки)
- Маркировка на корпусе трубки:
- 1-я маркировка (одна линия): 40 см от кончик зонда (наконечник находится у желудочно-пищеводного перехода)
- 2-я маркировка (две линии): 50 см от кончика трубки (наконечник лежит на теле желудка)
- 3-я маркировка (три линии): 60 см от кончика трубки (наконечник лежит на привратнике желудка)
- 4 -я маркировка (четыре строки): 70 см от кончика трубки (наконечник лежит в двенадцатиперстной кишке)
- Clean Gloves 2% 2% 2% 2% 2% 2% 2% 2% 2% 2% 2% 9003
- Назогастральная трубка соответствующего размера
- Лента для фиксации
- Мешок для сбора
- Объяснение показаний и процедуры и получение согласия19 Оценка19 Оценка длина, необходимая для введения: протяните трубку от кончика носа до заушной области и до середины между мечевидным отростком и пупком
- Анестезия:
- Обезболивание носового хода местной анестезией
- Смажьте кончик назогастральной трубки гелем с ксилокаином
- Положение: Усадите пациента вертикально
- Сверните трубку вокруг руки и начните вводить кончик через более широкую ноздрю.
- Кончик трубки направлен к гортани, а не к основанию черепа. Больного просят сглотнуть. Могут быть полезны небольшие глотки воды через соломинку
- Трубка продвигается по мере того, как пациент глотает, пока не будет введена предполагаемая длина трубки.
- Подтверждение правильного положения трубки:
- Аспирация шприцем – аспирация желудочного содержимого или желчи
- Аускультация в эпигастрии – при введении воздуха в трубку шприцем 50 мл (слышно бульканье)
- Прослушать до конца трубку – звук движущегося воздуха покажет, что трубка находится в трахее, а не в желудке
- Как только будет подтверждено правильное размещение – закрепите трубку вокруг носа с помощью клея
- Слейте трубку в сборный мешок
- Точное подтверждение может быть сделано позднее перед началом кормления через желудочный зонд:
- pH-тест: pH < 5,5 с помощью pH-бумаги (не лакмусовой бумаги)
- Рентген: кончик трубки должен находиться ниже диафрагмы с левой стороны
- Наиболее распространенными местами сопротивления на уровне гортани являются черпаловидные хрящи и грушевидный синус
- Если трубка постоянно скручивается в глотке, согните шею пациента как можно сильнее можно и повторно вставить, что может изменить угол в достаточной степени, чтобы пройти препятствие
- Попробуйте расположить голову пациента на боку или оказать боковое давление на шею (может помочь предотвратить застревание трубки на черпаловидных хрящах и в грушевидной ямке)
- неправильное положение (например, скручивание рта или носа, эндотрахеальное или эндобронхиальное размещение)
- носовое кровотечение
- рвота и аспирация
- размещение в передней черепной ямке (т.
 е. перелом основания черепа или операция на дне черепа)
е. перелом основания черепа или операция на дне черепа) - кровотечение из варикозно расширенных вен пищевода (при наличии варикозного расширения вен)
- перфорация пищевода или задней части глотки
- синусит
- рефлюкс и аспирация
- незапланированное смещение или миграция
- закупорка, перекручивание и образование узлов
- прилипание к слизистой оболочке и травма
- отказ (например, перекручивание и образование узлов)
- смещение эндотрахеальной трубки (например, если NGT завязан узлом)
- Facebook23
Справа: подтверждение правильного положения трубки
a. Во время введения
b. Во время использования
c. Во время удаления
23 акции
Желудочно-кишечный тракт | Ключ радиологии
Методы визуализации желудочно-кишечного тракта
1. Пленка обычная
2. Бариевая ласточка
3. Шрот бариевый
Шрот бариевый
4. Проходной барий
5. Клизма тонкой кишки
6. Бариевая клизма
7. УЗИ (США):
a Чрескожное
b Эндосонография
8. Компьютерная томография (КТ)
9. Магнитно-резонансная томография (МРТ)
10. Ангиография
11. Радионуклидная визуализация:
а Воспалительные заболевания кишечника
b Гастроэзофагеальный рефлюкс
c Опорожнение желудка
d Исследование желчного рефлюкса
e Сканирование кишечного кровотечения по Меккелю
f.
Дополнительная литература
Амброзини Р., Баркиези А., Ди Мицио В. и др. Воспалительные хронические заболевания толстой кишки: как визуализировать. Евро. Дж. Радиол. . 2007;61(3):442-448.
Брохвич-Левински М.Дж., Патерсон-Браун С., Мерчисон Дж.Т. Непроходимость тонкой кишки. Повторное рассмотрение водорастворимых препаратов. клин. Радиол. . 2003;58(5):393-397.
. 2003;58(5):393-397.
Гаспарайтис А.Е., Макини П. Энтероклизис и компьютерная томография энтероклизиса. Гастроэнтерол. клин. Север Ам. . 2002;31(3):715-730.
Знакомство с контрастными веществами
БАРИЙ
Бариевая суспензия состоит из чистого сульфата бария. (Карбонат бария ядовит.) Частицы бария должны быть мелкими (0,1–3 мкм), так как это делает их более устойчивыми во взвешенном состоянии. Используется неионогенная суспензионная среда, иначе частицы бария агрегируют в комки. Полученный раствор имеет pH 5,3, что делает его стабильным в желудочной кислоте.
Существует множество разновидностей бариевых суспензий. Точные составы засекречены. В большинстве случаев препарат разбавляют водой для получения более низкой плотности (таблица 3.1).
Таблица 3.1 Бариевые суспензии и разбавления водой для получения более низкой плотности
| Патентованное наименование | Плотность (вес/объем) – используйте |
|---|---|
| Баритоп 100 | 100% – все отделы желудочно-кишечного тракта |
| ЭПИ-С | 150% – толстая кишка |
| E-Z-Cat | 1–2% – компьютерная томография желудочно-кишечного тракта |
| Э-З HD | 250% – пищевод, желудок и двенадцатиперстная кишка |
| E-Z Paque | 100% – тонкая кишка |
| Микропак DC | 100% – пищевод, желудок и двенадцатиперстная кишка |
| Микропак жидкий | 100% – тонкая и толстая кишка |
| Порошок Micropaque | 76% – тонкая и толстая кишка |
| Полибар | 115% – толстая кишка |
| Полибар быстрый | 100% – толстая кишка |
Для исследования различных отделов желудочно-кишечного тракта требуются препараты бария с различными свойствами:
1. E-Z HD 200–250% 100 мл (или больше, по мере необходимости).
E-Z HD 200–250% 100 мл (или больше, по мере необходимости).
2. Бариевая мука , например E-Z HD 250% мас./об. Барий с высокой плотностью и низкой вязкостью требуется для двойного контрастирования бариевой муки, чтобы получить хорошее тонкое покрытие, которое все еще достаточно плотное, чтобы обеспечить удовлетворительное помутнение. E-Z HD соответствует этим требованиям. Он также содержит симетикон (противовспенивающий и покрывающий агент) и сорбитол (покрывающий агент).
3. Проходной барий , напр. E-Z Paque 60–100% вес/объем 300 мл (150 мл, если проводится после бариевой муки). Этот препарат содержит сорбит, который вызывает осмотическое ускорение и частично устойчив к флокуляции.
4. Клизма тонкой кишки , напр. две тубы E-Z Paque по 1500 мл (60% вес/объем). Н.Б. Поскольку время прохождения через тонкую кишку в этом исследовании относительно короткое, вероятность флокуляции снижена. Это позволяет использовать препараты бария, не устойчивые к флокуляции. Некоторые выступают за добавление гастрографина в смесь, так как это может помочь еще больше сократить время транзита.
Некоторые выступают за добавление гастрографина в смесь, так как это может помочь еще больше сократить время транзита.
5. Бариевая клизма , напр. Полибар 115% вес/объем 500 мл (или больше, по мере необходимости).
Преимущества
1. Основным преимуществом по сравнению с водорастворимыми контрастными веществами является превосходное покрытие, которое может быть достигнуто с помощью бария, позволяющее продемонстрировать нормальные и аномальные образцы слизистой оболочки.
2. Стоимость.
Недостатки
1. Последующие КТ и УЗИ брюшной полости трудно (если не невозможно) интерпретировать. Пациентов могут попросить подождать до 2 недель, чтобы обеспечить удовлетворительный клиренс бария. При необходимости рекомендуется провести КТ и/или УЗИ перед исследованием с барием.
2. Высокая заболеваемость, связанная с барием в брюшной полости.
Осложнения
1. Перфорация . Выход бария в брюшную полость встречается редко. Если большие количества попадают в перитонеальное пространство, это чрезвычайно серьезно и вызывает боль и тяжелый гиповолемический шок. Несмотря на лечение, которое должно состоять из внутривенных (в/в) жидкостей, стероидов и антибиотиков, смертность по-прежнему составляет 50%. Из выживших у 30% разовьются перитонеальные спайки и гранулемы. Интрамедиастинальный барий также имеет значительную смертность. Поэтому крайне важно использовать водорастворимое контрастное вещество для любого исследования, при котором существует риск перфорации или уже есть подозрение на перфорацию.
Если большие количества попадают в перитонеальное пространство, это чрезвычайно серьезно и вызывает боль и тяжелый гиповолемический шок. Несмотря на лечение, которое должно состоять из внутривенных (в/в) жидкостей, стероидов и антибиотиков, смертность по-прежнему составляет 50%. Из выживших у 30% разовьются перитонеальные спайки и гранулемы. Интрамедиастинальный барий также имеет значительную смертность. Поэтому крайне важно использовать водорастворимое контрастное вещество для любого исследования, при котором существует риск перфорации или уже есть подозрение на перфорацию.
2. Аспирация . Барий при вдыхании относительно безвреден. Последствия включают пневмонит и образование гранулемы. Физиотерапия является единственным необходимым лечением (как для аспирации бария, так и для низкоосмолярного контрастного вещества (LOCM)) и должна быть организована до выписки пациента из больницы.
3. Интравазация . Это может привести к бариевой легочной эмболии, которая приводит к летальности 80%.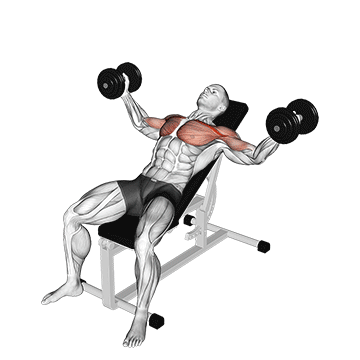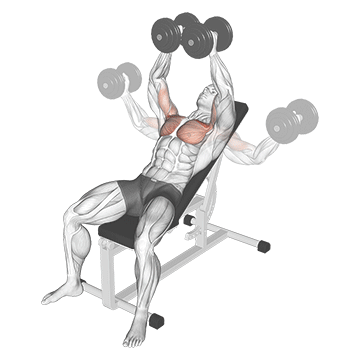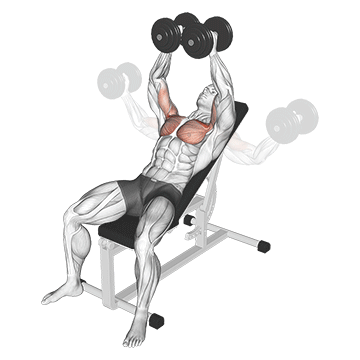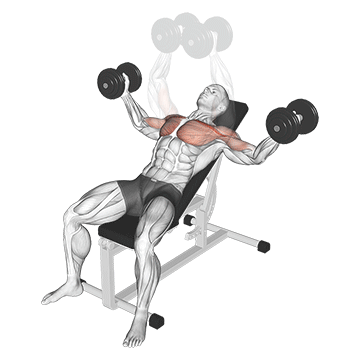
Дополнительные осложнения (например, запор и закупорка) см. в соответствующей процедуре.
Дополнительная литература
Караникас И.Д., Какулидис Д.Д., Гувас З.Т. и др. Бариевый перитонит: редкое осложнение контрастного исследования верхних отделов желудочно-кишечного тракта. Аспирантура. Мед. Дж. . 1997;73:297-298.
Водорастворимые контрастные вещества
Показания
1. Подозрение на перфорацию.
2. Мекониальный илеус.
3. Отличить кишечник от других структур на КТ. Разбавленный раствор водорастворимого контрастного вещества (например, 15 мл Гастрографина на 1 л ароматизированного напитка) используют так, чтобы создать минимальную артефактную «тень».
4. LOCM используется, если возможна аспирация.
Осложнения
1. Отек легких при аспирации (не LOCM).
2. Гиповолемия у детей – из-за гиперосмоляльности контрастного вещества, втягивающего жидкость в кишечник (не при LOCM).
3. Может осаждаться в гиперхлористоводородной желудочной кислоте (т. е. 0,1 М HCl) – не неионные.
Может осаждаться в гиперхлористоводородной желудочной кислоте (т. е. 0,1 М HCl) – не неионные.
ГАЗЫ
1. Пищевод, желудок и двенадцатиперстная кишка – Углекислый газ и реже воздух используются в сочетании с барием для достижения эффекта «двойного контраста». Для верхних отделов желудочно-кишечного тракта CO 2 вводят перорально в виде газообразующих гранул/порошка.
К этим реагентам предъявляются следующие требования:
а Производство соответствующего объема газа – 200–400 мл
b Не влияет на бариевое покрытие
c Отсутствие образования пузырьков
d Быстрое растворение, не оставляя следов
e Легко проглатывается
f Низкая стоимость.
Гранулы и жидкость Carbex удовлетворяют большинству этих требований, но имеют недостаток, заключающийся в относительной дороговизне.
2. Толстая кишка. Для толстой кишки комнатный воздух подается через прямую кишку с помощью ручного насоса, прикрепленного к трубке клизмы. Углекислый газ вызывает меньшую боль в животе, но меньшее вздутие кишечника по сравнению с воздухом. 1
Углекислый газ вызывает меньшую боль в животе, но меньшее вздутие кишечника по сравнению с воздухом. 1
Ссылка
1 Holemans J.A., Matson M.B., Hughes J.A., et al. Сравнение воздуха, углекислого газа и смеси воздух/углекислый газ в качестве инсуффляционных агентов для клизмы с двойным контрастированием с барием. евро. Радиол. . 1998;8:274-276.
Дополнительная литература
Gellett L.R., Farrow R., Bloor C., et al. Боль после еды в тонкой кишке и пневмоколон: рандомизированное контролируемое исследование диоксида углерода по сравнению с инсуффляцией воздуха. клин. Радиол. . 1999;54:381-383.
Фармакологические агенты
Гиосцин-N-бутилбромид (бускопан)
Это антимускариновый агент, который ингибирует перистальтику кишечника и секрецию желудка. Не рекомендуется детям.
Доза для взрослых
20 мг в/в
Преимущества
1. Немедленное начало действия
2. Короткая продолжительность действия (около 5–10 мин)
3. Стоимость.
Стоимость.
Недостатки
Антимускариновые побочные эффекты (нечастые и кратковременные) включают:
1. нечеткость зрения
2. сухость во рту
3. преходящую брадикардию с последующей тахикардией резкое расширение желудка.
Противопоказания
11. Закрытоугольная глаукома
2. Миастения
3. Паралитическая кишечная непроходимость
4. Стеноз привратника
5. Увеличение предстательной железы.
В этих случаях можно использовать глюкагон.
Глюкагон
Этот полипептидный гормон, продуцируемый альфа-клетками островков Лангерганса поджелудочной железы, оказывает преимущественно гипергликемическое действие, но также вызывает расслабление гладких мышц.
Доза для взрослых
0,3 мг в/в для бариевой муки
1,0 мг в/в для бариевой клизмы.
Преимущества
1. Является более сильным релаксантом гладкой мускулатуры, чем Бускопан
2. Короткая продолжительность действия (около 15 мин)
3. Не влияет на время прохождения по тонкой кишке.
Не влияет на время прохождения по тонкой кишке.
Недостатки
1. Возможны реакции гиперчувствительности, так как является белковой молекулой
2. Относительно длительное начало действия (1 мин)
3. Стоимость.
Противопоказания
1. Феохромоцитома. Глюкагон может вызывать высвобождение катехоламинов опухолью, что приводит к внезапной и выраженной гипертензии; 5–10 мг фентоламина мезилата можно вводить внутривенно. в попытке контролировать кровяное давление.
2. Следует соблюдать осторожность при следующих состояниях: 1
a Инсулинома: за начальным повышением уровня глюкозы в крови может последовать тяжелая гипогликемия
b Глюкагонома.
Побочные действия
1. Тошнота и рвота
2. Боль в животе
3. Гипокалиемия
4. Гипотензия
5. Редко реакции гиперчувствительности.
Метоклопрамид (максолон)
Этот антагонист дофамина стимулирует опорожнение желудка и транзит через тонкий кишечник.
Доза для взрослых
20 мг перорально или в/в
Преимущества
1. Вызывает быстрое опорожнение желудка и, следовательно, усиление перистальтики тощей кишки
2. Противорвотное средство.
Недостатки
Экстрапирамидные побочные эффекты могут возникать, если доза превышает 0,5 мг/кг -1 . Это чаще встречается у детей/молодых взрослых.
Ссылка
1 Британский национальный формуляр. 2007; 54.
Общие положения
Во всех работах с барием используется высоковольтная техника (90–110 кВ).
Как и во всех радиологических процедурах, следует придерживаться принципа ALARP ( A s L ow A s R разумно P осуществимо).
Что касается женщин детородного возраста, «правило 10 дней» обычно применяется для исследований верхних и нижних отделов желудочно-кишечного тракта.
Барий обладает превосходными контрастными свойствами, и, если нет особых противопоказаний, предпочтительнее использовать его (а не водорастворимые вещества). Глотание бария часто делается в сочетании с бариевой мукой.
Глотание бария часто делается в сочетании с бариевой мукой.
Показания – подозрение на патологию пищевода
1. Дисфагия
2. Анемия
3. Боль
4. Оценка трахеопищеводных свищей
5. Оценка места перфорации.
Противопоказания
Нет.
Контрастное вещество
1. E-Z HD 200–250% 100 мл (или больше, по необходимости)
2. Контрастное вещество на основе йода при подозрении на перфорацию (например, Conray, Gastrografin)
3. LOCM (ок. 300 мг I мл -1 ).
Примечание.
1. Гастрографин НЕ следует использовать для исследования трахеопищеводного свища или при возможности аспирации.
2. При подозрении на перфорацию следует использовать барий , НЕ .
Оборудование
Быстрая серийная рентгенография (6 кадров в секунду) или видеозапись могут потребоваться для оценки состояния гортаноглотки и верхнего отдела пищевода во время глотания.
Подготовка пациента
Нет (но бариевую муку, если нужно еще и желудок исследовать – см. стр. 57).
Предварительная пленка
При подозрении на перфорацию перед исследованием водорастворимой жидкости рекомендуется использовать контрольную пленку.
Техника
1. Пациент находится в вертикальном положении, в правом передне-косом (RAO) положении, чтобы отвести пищевод от позвоночника. Проглатывается большой объем бария и берутся точечные снимки верхних и нижних отделов пищевода. Варикоз пищевода лучше виден в положении лежа на животе, в правом заднем косом положении (ЗПО), так как он более растянут.
2. Если требуется быстрая серийная рентгенография, ее можно выполнять в правой передней косой (RAO) и задне-передней (PA) позициях.
Модификация методики
Для демонстрации трахеопищеводного свища у младенцев можно выполнить эозофографию через назогастральный зонд с отведением назад. Назогастральный зонд вводят на уровне середины пищевода и шприцем вводят контрастное вещество (барий или LOCM) для расширения пищевода. Это протолкнет контрастное вещество через любую небольшую фистулу, которая может присутствовать. Важно делать рентгенограммы в боковой проекции при одновременном введении контрастного вещества и извлечении трубки. Хотя некоторые авторы рекомендуют обследовать младенца в положении лежа на подножке вертикального наклонного стола, удовлетворительные результаты возможны, когда ребенок лежит на боку на горизонтальном столе. Важно следить за любой возможностью аспирации в дыхательные пути из-за переливания. Перелив может привести к неправильному диагнозу трахеопищеводного свища, если невозможно определить, связано ли контрастное вещество с бронхами с небольшим свищом, который трудно увидеть, или с аспирацией.
Это протолкнет контрастное вещество через любую небольшую фистулу, которая может присутствовать. Важно делать рентгенограммы в боковой проекции при одновременном введении контрастного вещества и извлечении трубки. Хотя некоторые авторы рекомендуют обследовать младенца в положении лежа на подножке вертикального наклонного стола, удовлетворительные результаты возможны, когда ребенок лежит на боку на горизонтальном столе. Важно следить за любой возможностью аспирации в дыхательные пути из-за переливания. Перелив может привести к неправильному диагнозу трахеопищеводного свища, если невозможно определить, связано ли контрастное вещество с бронхами с небольшим свищом, который трудно увидеть, или с аспирацией.
Недавно было высказано предположение, что у большинства детей нет необходимости в исследованиях с протягиванием пищевода, поскольку трахеопищеводные свищи обычно можно выявить при стандартном исследовании с глотанием контрастного вещества, при условии, что пищевод хорошо растянут контрастным веществом. 1 Исследования методом Pull-Back по-прежнему необходимы для интубированных пациентов или пациентов с высоким риском аспирации. Важно помнить, что свищи обычно довольно высокие, и их устье может быть закупорено эндотрахеальной трубкой. Это может предотвратить помутнение свища. Это можно исправить, изменив положение пациента или немного оттянув эндотрахеальную трубку.
Последующее обслуживание
Нет.
Осложнения
1. Истечение бария из незаподозренной перфорации
2. Аспирация.
Ссылка
1 Лаффан Э.Э., Данеман А., Эйн С.Х. и др. Трахеопищеводный свищ без атрезии пищевода: для диагностики необходимы эзофагограммы с отводной трубкой. Педиатр. Радиол. . 2006;36:1141-1147.
Бариевая мука
Методы
1. Двойное контрастирование – метод выбора для демонстрации рисунка слизистой оболочки.
2. Одиночное контрастирование – применение:
a дети – так как обычно нет необходимости демонстрировать образец слизистой оболочки
b только для демонстрации грубой патологии.
Индикации
1. Неудачный верхний желудочно-кишечный эндосоцпи
2. Диспепсия
3. Потеря веса
4.
7. Оценка места перфорации – необходимо наличие водорастворимого контрастного вещества, напр. Используется гастрографин или LOCM.
Противопоказания
Полная толстокишечная непроходимость.
Контрастная среда
1. E-Z HD 250% w/v 135 мл
2. Гранулы карбекса (метод двойного контрастирования).
Подготовка пациента
1. Нет перорально за 6 ч до исследования
2. Необходимо убедиться в отсутствии противопоказаний к используемым фармакологическим средствам.
Предварительная пленка
Нет.
Методика
Метод двойного контрастирования (рис. 3.1):
1. Проглатывание газообразующего вещества.
2. Затем пациент пьет барий, лежа на левом боку, опираясь на локоть. Это положение предотвращает слишком быстрое попадание бария в двенадцатиперстную кишку и, таким образом, затемнение большей кривизны желудка.
3. Затем пациент ложится на спину и слегка на правый бок, чтобы барий попал в желудочно-пищеводное соединение. Этот маневр проверяется на наличие рефлюкса, который можно выявить, попросив пациента покашлять или проглотить воду, находясь в этом положении. Значение рефлюкса, вызванного наклоном головы пациента вниз, спорно, так как это нефизиологическое положение. Если наблюдается рефлюкс, то берут точечную пленку для регистрации уровня, до которого он поднимается.
4. В/в. вводят релаксант гладкой мускулатуры (бускопан 20 мг или глюкагон 0,3 мг). Было показано, что введение Бускопана не влияет на обнаружение желудочно-пищеводного рефлюкса или грыжи пищеводного отверстия диафрагмы.
5. Пациента просят перевернуться на правый бок, а затем быстро сделать полный круг, чтобы закончить в положении RAO. Этот валик выполняется для покрытия слизистой оболочки желудка барием. Хорошее покрытие достигается, если видны области желудка в антральном отделе.
Рис. 3.1 Последовательность бариевой муки. Обратите внимание, что на рисунках a, b, c и d положение пациента изображено так, как если бы оператор стоял в конце стола для скрининга и смотрел в сторону головы пациента. = Барий
Обратите внимание, что на рисунках a, b, c и d положение пациента изображено так, как если бы оператор стоял в конце стола для скрининга и смотрел в сторону головы пациента. = Барий
Пленки
Существует большое разнообразие рекомендуемых видов, и ниже приведена только схема, используемая в наших отделах. В некоторых отделениях делается меньше снимков для снижения стоимости и дозы облучения:
1. Точечные снимки желудка (лежа):
a RAO — для демонстрации антрального отдела и большой дуги
b На спине — для демонстрации антрального отдела и тела
c LAO — для демонстрации малой дуги анфас
d Наклонен влево, голова вверх на 45° — для демонстрации глазное дно.
Из положения на левом боку пациент возвращается в положение лежа на спине, затем перекатывается на левый бок и в положение лежа. Эта последовательность движений необходима, чтобы избежать попадания бария в петлю двенадцатиперстной кишки, что могло бы произойти, если бы пациент перевернулся на правый бок, чтобы занять положение лежа.
2. Прицельная рентгенограмма петли двенадцатиперстной кишки (лежа):
а На животе – пациент лежит на компрессионной подушечке для предотвращения заброса бария в двенадцатиперстную кишку.
Дополнительный вид для демонстрации передней стенки петли двенадцатиперстной кишки может быть сделан в положении RAO.
3. Точечные снимки колпачка двенадцатиперстной кишки (лежа):
а на животе
б РАО – в это положение пациент приходит из положения лежа, перекатываясь сначала на левый бок, по указанным выше причинам
c На спине
d LAO.
4. Дополнительные проекции глазного дна в вертикальном положении могут быть сделаны на этом этапе, если есть подозрение на поражение дна.
5. Для завершения исследования берут точечные снимки пищевода при проглатывании бария.
Модификация методики для детей младшего возраста
Основным показанием будет выявление причины рвоты. Обследование модифицировано для выявления трех основных причин рвоты – гастроэзофагеального рефлюкса, обструкции привратника и мальротации, и важно продемонстрировать положение двенадцатиперстно-тощекишечного изгиба:
Обследование модифицировано для выявления трех основных причин рвоты – гастроэзофагеального рефлюкса, обструкции привратника и мальротации, и важно продемонстрировать положение двенадцатиперстно-тощекишечного изгиба:
1. Техника однократного контрастирования с использованием 30% вес./об. сульфата бария и без паралитического агента.
2. Относительно небольшой объем бария – достаточный только для заполнения глазного дна – вводят младенцу в положении на спине. Обнажена пленка растянутого пищевода.
3. Ребенок переворачивается полулежа в положение LPO или RAO. Пленка обнажается, когда барий проходит через привратник. Показано, что привратник имеет еще большее преимущество, если можно использовать каудокраниальный угол 20–40 ° с верхним скрининговым устройством. Опорожнение желудка удлиняется, если ребенок расстроен. Пустышка, покрытая глицерином, — полезная пустышка.
4. Как только барий попадает в двенадцатиперстную кишку, младенца возвращают в положение лежа на спине, и, когда ребенок находится в совершенно прямом положении, обнажается вторая пленка, когда барий проходит вокруг двенадцатиперстно-тощекишечного изгиба.
5. После того, как мальротация была диагностирована или исключена, вводят дополнительный объем бария до тех пор, пока желудок не наполнится достаточно и барий не окажется напротив желудочно-пищеводного соединения. Ребенка осторожно поворачивают на 180°, пытаясь вызвать желудочно-пищеводный рефлюкс.
У новорожденных с непроходимостью верхних отделов кишечника, например. атрезии двенадцатиперстной кишки, диагноз можно подтвердить, если через назогастральный зонд (который почти наверняка уже введен медперсоналом) 20 мл воздуха. Если диагноз остается сомнительным, его можно заменить положительным контрастным веществом (разбавленный барий или LOCM, если риск аспирации высок).
Последующее лечение
1. Пациента следует предупредить, что его стул будет белым в течение нескольких дней после обследования, и его может быть трудно смыть.
2. Пациенту следует рекомендовать нормально есть и пить, чтобы избежать бариевой пробки. При необходимости можно принимать слабительные.
3. Пациент не должен покидать отделение до тех пор, пока не исчезнет нечеткость зрения, вызванная бускопаном.
Осложнения
1. Истечение бария из незаподозренной перфорации
2. Аспирация содержимого желудка с помощью Бускопана
3. Преобразование частичной толстокишечной непроходимости в полную непроходимость путем введения бария
4. Бариевый аппендицит при попадании бария в аппендикс (крайне редко)
5. Побочные эффекты применяемых фармакологических средств.
Примечание. Следует подчеркнуть, что существует множество вариаций техники в соответствии с индивидуальными предпочтениями, и что лучший способ ознакомиться с последовательностью позиционирования — это выполнить процедуру самостоятельно.
Методы
1. Однократное контрастирование
2. С добавлением шипучего вещества
3. С добавлением пневмоколонной методики.
Показания
1. Боль
2. Диарея
3. Анемия/желудочно-кишечное кровотечение
4. Частичная непроходимость
Частичная непроходимость
5. Мальабсорбция
6. Брюшная полость.
Противопоказания
1. Полная непроходимость. Это может не быть абсолютным противопоказанием, если хирургическая бригада знает об этом.
2. Подозрение на перфорацию (если не используется водорастворимое контрастное вещество).
Контрастное вещество
E-Z Paque 100% w/v 300 мл обычно вводят с интервалом в 10–15 минут, хотя некоторые радиологи вводят сразу все 300 мл. Показано, что время прохождения через тонкую кишку уменьшается при добавлении к барию 10 мл гастрографина. Для детей подходящим объемом является 3-4 мл кг -1 .
В ситуациях, когда барий противопоказан, неионогенные водорастворимые растворы оказались удовлетворительной альтернативой. 1
Подготовка пациента
Метоклопрамид 20 мг перорально можно давать до или во время обследования.
Предварительная рентгенограмма
Простая рентгенография брюшной полости используется при подозрении на тонкокишечную непроходимость.
Техника
Целью является введение одной колонки бария в тонкую кишку. Это достигается укладыванием больного на правый бок после приема бария. Метоклопрамид увеличивает скорость опорожнения желудка. Если время прохождения через тонкую кишку оказывается медленным, добавление осмотического водорастворимого контрастного вещества может помочь ускорить его. Если последующее обследование сочетается с приемом бариевой муки, для осмотра дуоденального колпачка используется глюкагон, а не бускопан, поскольку он имеет короткую продолжительность действия и не влияет на время транзита по тонкой кишке.
Снимки
1. Снимки брюшной полости в положении лежа на животе снимают каждые 15–20 минут в течение первого часа, а затем каждые 20–30 минут, пока не будет достигнута толстая кишка. Положение лежа используется потому, что давление на живот помогает разъединить петли тонкой кишки.
2. Точечные снимки терминального отдела подвздошной кишки снимают на спине с помощью компрессионной подушечки.
Пленки дополнительные
1. Для разделения петель тонкой кишки:
компрессия с рентгеноскопией
b косые мышцы живота
c с рентгеновской трубкой, расположенной под углом к тазу
d с наклоненной головой пациента вниз.
2. Для демонстрации дивертикулов: прямостоячая пленка – в этом положении можно выявить любые уровни жидкости, вызванные контрастным веществом, оставшимся в дивертикулах.
Последующий уход
То же, что и бариевая мука.
Осложнения
То же, что бариевая мука.
Ссылки
1 Джоблинг С., Халлиган С., Бартрам С. Использование водорастворимых контрастных веществ для контрольных обследований тонкой кишки. Евро. Радиол. . 1999;9:706-710.
Дополнительная литература
Ha H.K., Shin J.H., Rha S.E., et al. Модифицированная тонкая кишка: использование метилцеллюлозы для улучшения прозрачности кишечника и приготовление суспензии бария. Радиология . 1999; 211:197-201.
Радиология . 1999; 211:197-201.
Саммерс Д.С., Роджер М.Д., Аллан П.Л. и др. Ускорение прохождения суспензии сульфата бария при исследовании тонкой кишки. евро. Дж. Радиол. . 2007;62(1):122-125.
Клизма тонкой кишки
Преимущество
Эта процедура обеспечивает лучшую визуализацию проксимального отдела тонкой кишки, чем та, которая достигается при последующем контроле с барием, поскольку быстрое введение большой непрерывной колонки контрастного вещества непосредственно в тощую кишку обеспечивает лучшее растяжение проксимального отдела тонкой кишки. Это менее эффективно в подвздошной кишке.
Недостатки
1. Интубация может быть неприятной для пациента, а иногда и сложной.
2. Для рентгенолога требуется больше времени.
3. Пациент получил более высокую дозу облучения (экранирование трубки в нужное положение).
Показания и противопоказания
Те же, что и для последующего введения бария. В некоторых отделениях это выполняется только в случае сомнительного продолжения.
Контрастное вещество
1. E-Z Paque 70% вес/об разбавленный
2. Разбавленный Baritop
3. 600 мл 0,5% метилцеллюлозы на 500 мл 70% вес/об бария. 1
Может быть трудно получить хорошее растяжение и эффект двойного контрастирования дистального отдела тонкой кишки и терминального отдела подвздошной кишки.
Оборудование
Доступен выбор трубок:
1. Трубка Bilbao-Dotter с проводником (трубка длиннее проволоки, что снижает риск перфорации при введении проволоки).
2. Шелковая трубка (E. Merck Ltd). Это 10-F трубка длиной 140 см. Он изготовлен из полиуретана, а стилет и внутренний просвет трубки покрыты водоактивируемой смазкой для облегчения плавного извлечения стилета после введения.
Подготовка пациента
1. НБМ после полуночи
2. Если больной принимает какие-либо спазмолитические препараты, их необходимо прекратить за 1 день до исследования
3. Тетракаин в таблетках 30 мг за 30 мин до исследования.
Непосредственно перед исследованием глотку обезболивают спреем лидокаина.
Предварительный мазок
Обычный абдоминальный мазок используется при подозрении на тонкокишечную непроходимость.
Техника
1. Пациент сидит на краю рентгеновского стола. Глотку тщательно анестезируют лидокаиновым спреем. Если планируется перназальный доступ, проходимость носовых ходов проверяют, попросив пациента понюхать с закрытой одной ноздрей. Шелковую трубку следует проводить с предварительно смазанным проводником и полностью внутри трубки, в то время как для трубки Бильбао-Доттера удобнее вводить проводник после того, как кончик трубки находится в желудке.
2. Затем трубку вводят через нос или рот, краткий латеральный осмотр шеи может быть полезен для прохождения надгортанной области. Пациента просят глотать с согнутой шеей, когда трубка проходит через глотку. Затем трубку продвигают в антральный отдел желудка.
3. Затем пациент ложится, и трубка вводится в двенадцатиперстную кишку. Различные маневры могут использоваться по отдельности или в комбинации, чтобы помочь этой части процедуры, которая может быть сложной:
Различные маневры могут использоваться по отдельности или в комбинации, чтобы помочь этой части процедуры, которая может быть сложной:
a Уложите больного на левый бок так, чтобы желудочный пузырь воздуха поднялся в антральный отдел, выпрямив желудок.
b Продвигайте трубку, применяя вращательное движение по часовой стрелке (если смотреть с головы пациента, глядя в сторону стоп).
c В случае использования трубки Бильбао-Доттера введите проводник.
d Попросите пациента сесть, чтобы попытаться преодолеть склонность трубки сворачиваться в дно желудка.
e Может помочь метоклопрамид (20 мг внутривенно).
4. Когда кончик трубки проведен через привратник, кончик проводника остается в привратнике, пока трубка проводится над ним вдоль двенадцатиперстной кишки до уровня связки Трейца. Крутящий момент по часовой стрелке, примененный к трубке, может снова помочь в прохождении соединения первой и второй частей двенадцатиперстной кишки. Трубку проводят за двенадцатиперстно-тощекишечный изгиб, чтобы уменьшить риск аспирации из-за рефлюкса бария в желудок.

 В скамью упираются живот и грудь.
В скамью упираются живот и грудь.