Хронические и острые боли в спине
Центр нейрохирургии доктора Бакланова А.Н. успешно занимается лечением хронических болей в спине. На все ваши вопросы мы ответим по телефону: +7 (499) 746 — 99 — 50. Также вы можете задать вопрос, заполнив форму обращений представленную ниже.
Острая боль в спине является достаточно распространенной (вторая после ОРВИ) причиной угнетения трудоспособности человека во многих странах мира. Она настигает представителей обоих полов и, до недавнего считаясь проблемой людей пожилого возраста, очень «помолодела». Бешеный ритм жизни часто не дает нам оглянуться на свое здоровье, но боль в спине запросто укладывает в постель.
Острые боли в спине: причины
Возникают боли по ряду причин. Чаще это длительно существующие, то есть хронические патологии позвоночника. Не исключается влияние слабости мускулатуры живота и неправильной осанки, которые заметно увеличивают нагрузку на мышцы позвоночника.
Нередки случаи развития резких болей после перенапряжения, переохлаждения и растяжения связок. Наверняка многим знакома ситуация с возникновением «прострела» после наклона, скажем, за вещами в багажнике. Между тем, повреждение могло произойти несколько дней назад при определенном усилии физического плана, а наклон всего лишь усугубил ситуацию, вызвав спазм мускулатуры, воспаление сустава и пр.
Определить, что же в действительности вызвало острые боли в области спины в конкретном случае, помогают методы диагностики, используемые большинством современных клиник: МРТ, КТ, Рентген, лабораторные исследования.
Факторами риска для развития проблемы выступают:
- связанная с большими стрессами работа;
- чрезмерная нагрузка в тренажерном зале;
- избыточный вес;
- регулярное пребывание в положении стоя.
Острая боль в спине: — что делать если болит поясница?
Пронзающая боль наверняка вынудит прервать обычные дела.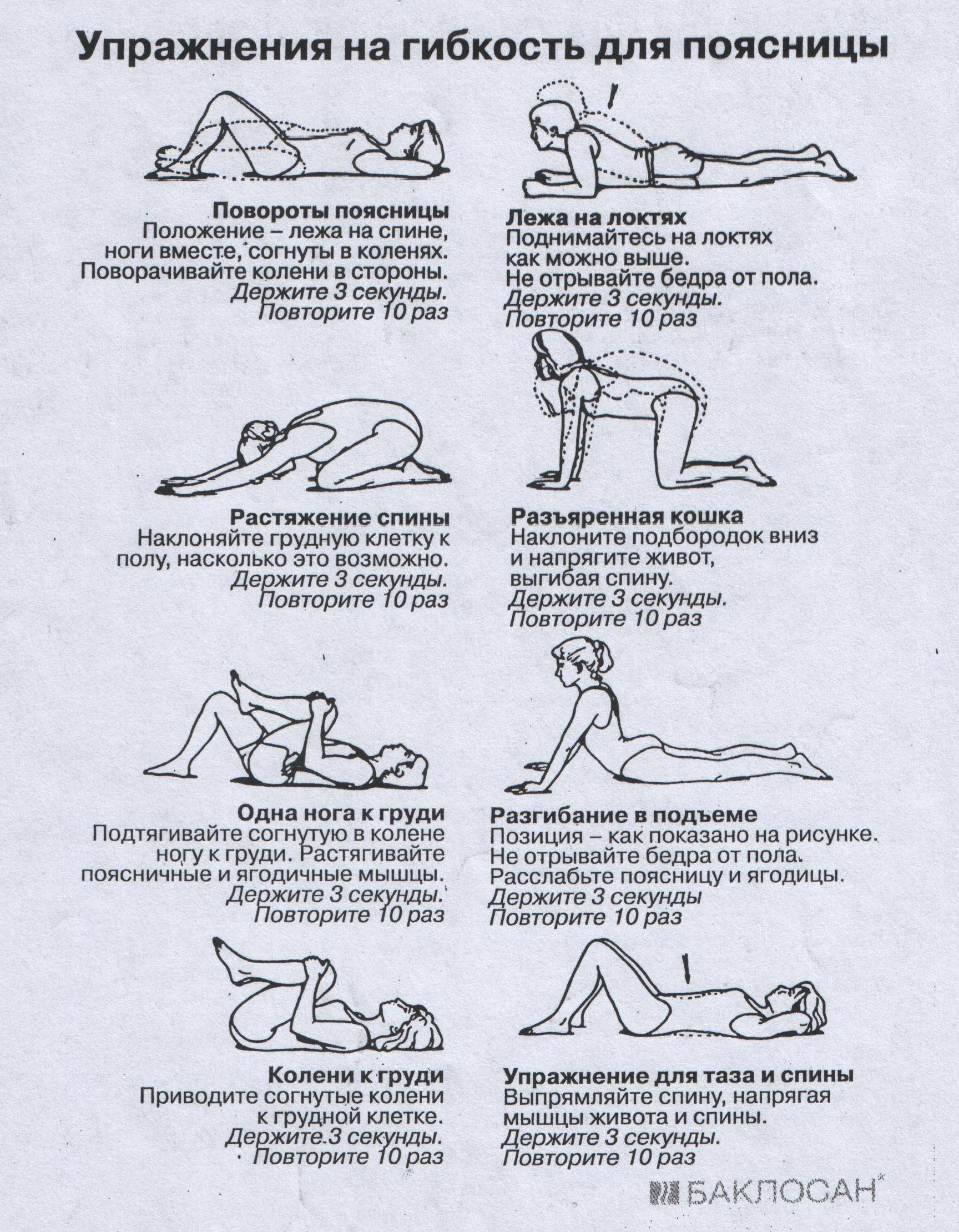 К ней также могут присоединиться головокружение, головная боль, жжение в ногах. Нужно как можно скорее лечь на спину, желательно на жесткую поверхность. Указанное положение обеспечит мышцам спины необходимый покой и даст отдых межпозвонковым дискам. Боль при этом должна несколько стихнуть.
К ней также могут присоединиться головокружение, головная боль, жжение в ногах. Нужно как можно скорее лечь на спину, желательно на жесткую поверхность. Указанное положение обеспечит мышцам спины необходимый покой и даст отдых межпозвонковым дискам. Боль при этом должна несколько стихнуть.
Первая помощь оказалась неэффективной, и боль все еще ощущается? В таком случае рекомендуется воспользоватьсяортопедическими подушками. Одну следует разместить под головой, вторую – под коленями. При этом важно следить, чтобы область поясницы не изгибалась.
Иногда боль может перейти в ноги. Если так, придется расположить под их нижней частью валик, таким образом освобождая от напряжения седалищный нерв. В целом, специалисты рекомендуют прислушиваться к собственным ощущениям и пытаться найти именно то положение, которое сможет дать облегчение в конкретной ситуации.
Помощь медикаментов
Возникновение болевых ощущений в спине – повод воспользоваться мазью с эффектом обезболивания (диклофенак или его аналоги). В случае ее неэффективности рекомендуется принять нестероидный противовоспалительный препарат мовалис и ли его аналоги. Лекарства такого плана обеспечивают достаточно быстрый эффект обезболивания. Но это вовсе не говорит о возможности бездумного их приема (средства обладают рядом очевидных побочных эффектов).
В случае ее неэффективности рекомендуется принять нестероидный противовоспалительный препарат мовалис и ли его аналоги. Лекарства такого плана обеспечивают достаточно быстрый эффект обезболивания. Но это вовсе не говорит о возможности бездумного их приема (средства обладают рядом очевидных побочных эффектов).
Еще одна возможность оказать себе первую помощь – принять миорелаксанты, то есть средства, способствующие расслаблению мышц. Опять же, в домашней аптечке они должны появиться не ранее консультации со специалистом.
Обращаемся к гимнастике при остеохондрозе
Когда-то при острой боли в спине доктора настаивали на полном бездействии (человеку назначался строгий постельный режим без права перемещения даже по дому). Сегодня мнение иное. Современные врачи все чаще говорят о необходимости покоя исключительно в первые сутки после приключившейся неприятности, но в дальнейшем рекомендуется не «отлеживать бока». Лучше, по их мнению, подружиться с гимнастикой, работающей над улучшением спинных мышц и поддержанием в тонусе соответствующего корсета.
Гимнастику для облегчения болей в спине сегодня можно найти в сети, но, чтобы не навредить себе и не усугубить положение, перед началом тренировок будет правильно поговорить с лечащим врачом. Пусть он подберет индивидуальный комплекс упражнений, которые окажут очевидный эффект в конкретной ситуации.
Резкая боль в спине: повод для беспокойства
Мало просто принять обезболивающее и радоваться победе над сковывающим движения дискомфортом. Коварство ситуации в том, что вызвавший ее фактор способен вновь проявить активность (конечно, если он не был устранен). Согласно статистическим заключениям, половина пациентов с резкой болью в области спины, прострелах в пояснице снова жалуются на приступ в течение года.
Чтобы исключить развитие проблем , стоит посетить специалиста. Если у вас следующие симптомы:
- отсутствие облегчения спустя несколько недель;
- новый приступ;
- боль в грудном отделе позвоночника;
- спазм желудка;
- отдача боли в колено или ступню.

Особую бдительность следует проявить при развитии боли после травмирования спины.
Как лечить спину?
Добраться до клиники человеку, которого настигла боль в области спины, бывает непросто, но отказываться от осмотра специалиста совершенно неверно. Во-первых, только профессионал точно знает, как снять болевой синдром. Как правило, для этого используется паравертебральная блокада, — инъекционная помощь. В состав используемого средства входят не только обезболивающие компоненты, а и препараты, воздействующие на причину боли. Во-вторых, доктор поможет выяснить причину проблемы, что особенно важно при хроническом заболевании.
Время, требующееся на устранение боли в спине и воздействие на ее причину, в каждом случае разное. Возможно, даже придется пройти полный курс обследования и задержаться в клинике, где оказывается не только экстренная помощь, а и проводится реабилитационная терапия с использованием физиотерапии, профессионального массажа, лечебной физкультуры и упражнений на специальных тренажерах.
Побережем спину от новых проблем
Предупредить развитие острой боли в спине можно, если:
- чаще вставать из-за компьютера и разминаться;
- облокачиваться на стену при необходимости стоять слишком долго;
- равномерно распределять тяжести между двумя руками;
- сгибать ноги в коленях при подъеме тяжестей с пола;
- не совершать резких движений;
- следить за осанкой;
- спать на ортопедическом матрасе, подушке и отказаться от неудобных высоких подушек.
Врач предостерег от трех вещей, которые нельзя делать при боли в спине
Свежий номер
РГ-Неделя
Родина
Тематические приложения
Союз
Свежий номер
Общество
15.06.2021 08:01
Поделиться
Лариса Ионова
Сегодня очень много людей ведут малоподвижный образ жизни, много времени проводят за компьютером, усугубила ситуацию самоизоляция и вынужденное сидение по домам. В то время как работоголики жалуются, что у них просто нет времени на движение.
На самом деле это вопрос самоорганизации и дисциплины, считает эксперт «РГ», врач-кинезиотерапевт Леонид Дьяков. Кстати, кинезиотерапия — это лечение движением.
— Самый лучший выход — это ходьба, — рассказывает специалист. — И если человек хочет прожить активную и здоровую жизнь, он должен много двигаться. Десять тысяч шагов, которые определили как оптимальное количество шагов, которое нужно сделать за день, — на самом деле это минимальное, что можно сделать для пользы своему организму Скажем, Для молодых, 20-летних, и 20-25 тысяч шагов на самом деле не много.
Возможность двигаться есть всегда, даже если очень мало времени. Например, место работы находится не близко к дому, — не садитесь в машину, идите пешком. Многие живут в многоэтажных домов. Игнорируйте лифт — поднимайтесь на свой этаж пешком. Лестница — прекрасный тренажер, и обеспечит вам небольшую кардионагрузку.
Если все же боли в спине, суставах уже настигли человека, врач дал три совета.
Не увлекаться корсетами. «У меня четкое убеждение по поводу корсетов — поясничных, шейных, так называемых головодержателей — они необходимы после травмы. Когда нужно обеспечить полную неподвижность, чтобы срослись кости. Тогда корсет незаменим. Но когда носить его назначают всем подряд — это неверное. Мы сознательно ограничиваем движение, тогда как оно должно быть активным. Временное облегчение «держатель», может, и принесет, но мышцы совсем отучатся работать и в дальнейшем это приведет к еще большим проблемам.
«У меня четкое убеждение по поводу корсетов — поясничных, шейных, так называемых головодержателей — они необходимы после травмы. Когда нужно обеспечить полную неподвижность, чтобы срослись кости. Тогда корсет незаменим. Но когда носить его назначают всем подряд — это неверное. Мы сознательно ограничиваем движение, тогда как оно должно быть активным. Временное облегчение «держатель», может, и принесет, но мышцы совсем отучатся работать и в дальнейшем это приведет к еще большим проблемам.
Не заниматься самолечением. Бывает, прихватило — ни сесть ни встать. Человек начинает слушать всех подряд соседей и друзей, рыться в интернете, пробуя на себе всевозможные, порой противоположного действия, мази и растирки. Я очень боюсь всегда советовать что-либо в острый период. Та же боль в пояснице может говорить о проблемах в мышцах или позвоночнике, но нередко сигнализирует о серьезных патологиях внутренних органов, органов малого таза. Поэтому в острый период рекомендую попасть к специалисту, чтобы не пропустить совсем другое заболевание.
Не делать исследования, упражнения и массаж без консультации с врачом. Одна и та же боль может быть признаком разных проблем. Некоторые, чуть что, спешат на МРТ, там находят, к примеру, грыжу мы, и пациент начинает активно ее лечить. А боль может быть по другой причине. Надо понимать, что грыжа — довольно распространенная проблема. Многие люди живут с ними и даже не знают об этом, в зависимости о того, дает ли она свою симптоматику или просто остается случайной находкой рентгенолога. Также некоторые начинают делать упражнения на растяжку. Но это не универсальное средство, кому-то растягиваться вообще противопоказано. Я понимаю стрейджинг как часть программы физической поддержки тела, но не средством избавления от боли.
Также профилактическим средством является массаж, но и к нему можно прибегать далеко не во всех случаях. Бывают периоды. Когда делать его просто запрещено.
Поделиться
ЗдоровьеЮФОРостовская областьЮг РоссииВ регионахМедицина и здоровое питание
Ишиас: Медицинская энциклопедия MedlinePlus
Ишиас означает боль, слабость, онемение или покалывание в ноге.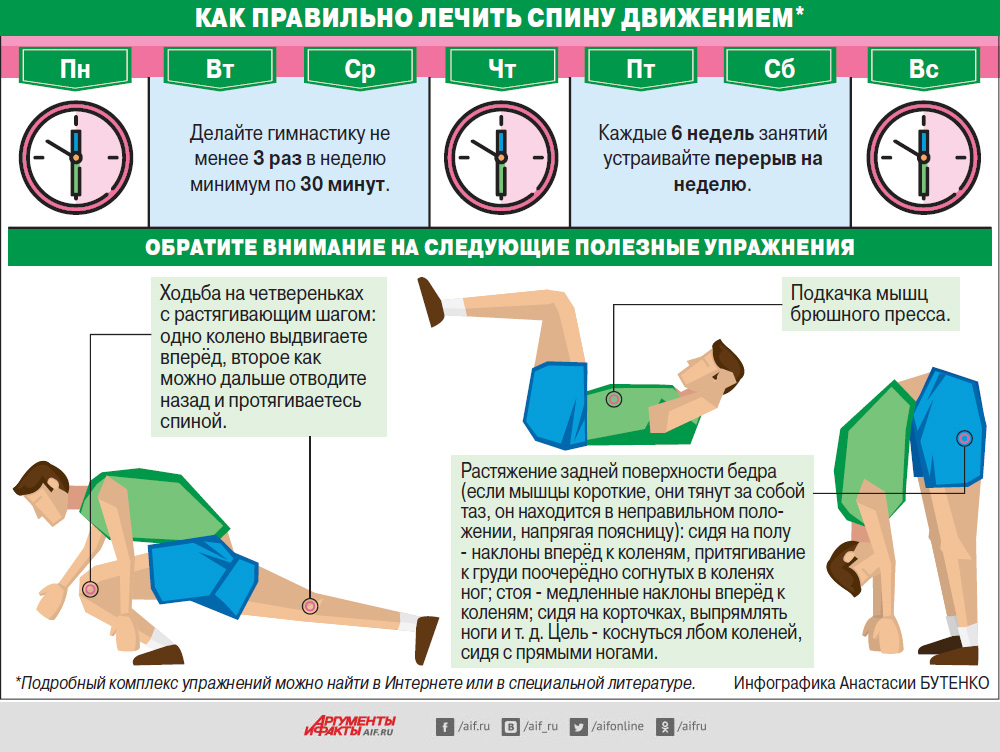 Это вызвано повреждением или давлением на седалищный нерв. Ишиас является симптомом медицинской проблемы. Это не медицинское состояние само по себе.
Это вызвано повреждением или давлением на седалищный нерв. Ишиас является симптомом медицинской проблемы. Это не медицинское состояние само по себе.
Ишиас возникает при сдавливании или повреждении седалищного нерва. Этот нерв начинается в нижней части спины и проходит по задней части каждой ноги. Этот нерв контролирует мышцы задней поверхности колена и голени. Он также обеспечивает чувствительность задней поверхности бедра, внешней и задней части голени и подошвы стопы.
Общие причины ишиаса включают:
- Смещение или грыжа диска
- Стеноз позвоночника
- Синдром грушевидной мышцы (болевое расстройство, затрагивающее узкие мышцы ягодиц)
- Травма или перелом таза
- Опухоли
- Спондилолистез
Мужчины в возрасте от 30 до 50 лет чаще страдают ишиасом.
Боль при ишиасе может сильно различаться. Это может быть легкое покалывание, тупая боль или жжение. В некоторых случаях боль настолько сильная, что человек не может двигаться.
Боль чаще возникает с одной стороны. У некоторых людей возникает острая боль в одной части ноги или бедра и онемение в других частях. Боль или онемение также могут ощущаться в задней части голени или на подошве стопы. Пораженная нога может ощущаться слабой. Иногда при ходьбе нога цепляется за землю.
Боль может начаться медленно. Может ухудшиться:
- После стояния или сидения
- В определенное время дня, например ночью
- При чихании, кашле или смехе, особенно если они вызваны грыжей межпозвоночного диска
- При наклоне назад или ходьбе более чем на несколько ярдов или метров, особенно если это вызвано спинальным стенозом
- При натуживании или задержке дыхания, например, во время дефекации движение
Медицинский работник проведет медицинский осмотр. Это может показать:
- Слабость при сгибании колена
- Затрудненное сгибание стопы внутрь или вниз
- Затрудненное хождение на носках
- Затрудненное сгибание вперед или назад
- Аномальные или слабые рефлексы
- Потеря чувствительности или онемение
- Боль при поднятии ноги вверх, когда вы лежите на столе для осмотра
Тесты часто не нужны, если боль не сильная или продолжительный. Если назначены анализы, они могут включать:
Если назначены анализы, они могут включать:
- Рентген, МРТ или другие визуализирующие исследования позвоночника
- Анализы крови
Поскольку ишиас является симптомом более специфического заболевания, необходимо установить основную причину и лечили.
В некоторых случаях лечение не требуется и выздоровление происходит само по себе.
Во многих случаях лучше всего подходит консервативное (нехирургическое) лечение. Ваш врач может порекомендовать следующие шаги, чтобы успокоить ваши симптомы и уменьшить воспаление:
- Принимать безрецептурные обезболивающие, такие как ибупрофен (Advil, Motrin IB) или ацетаминофен (Tylenol).
- Прикладывайте тепло или лед к болезненному участку. Попробуйте лед в течение первых 48–72 часов, затем используйте тепло.
Меры по уходу за спиной дома могут включать:
- Постельный режим НЕ рекомендуется.
- Упражнения для спины рекомендуются с самого начала, чтобы укрепить спину.

- Снова начните тренироваться через 2-3 недели. Включите упражнения для укрепления мышц живота (кора) и улучшения гибкости позвоночника.
- Снизьте активность на первые пару дней. Затем медленно приступайте к своим обычным делам.
- Не поднимайте тяжести и не скручивайте спину в течение первых 6 недель после появления боли.
Ваш врач может также предложить физиотерапию. Дополнительные методы лечения зависят от состояния, вызвавшего ишиас.
Если эти меры не помогают, ваш лечащий врач может порекомендовать инъекции определенных лекарств для уменьшения отека вокруг нерва. Другие лекарства могут быть назначены, чтобы помочь уменьшить колющие боли из-за раздражения нерва.
Нервная боль может быть очень трудно поддающейся лечению. Если у вас есть постоянные проблемы с болью, вы можете обратиться к физиотерапевту (специалисту по реабилитации) или специалисту по боли, чтобы убедиться, что у вас есть доступ к самому широкому спектру вариантов лечения.
Операция может быть выполнена для уменьшения компрессии спинномозговых нервов, однако обычно это крайняя мера лечения.
Часто ишиас проходит сам по себе. Но обычно он возвращается.
Более серьезные осложнения зависят от причины ишиаса, например грыжа диска или спинальный стеноз. Ишиас может привести к постоянному онемению или слабости ноги.
Немедленно свяжитесь со своим врачом, если у вас есть:
- Необъяснимая лихорадка с болью в спине
- Боль в спине после сильного удара или падения
- Покраснение или отек спины или позвоночника
- Боль, распространяющаяся вниз по ногам ниже колена
- Слабость или онемение в ягодицах, бедрах, ногах или тазу
- Жжение при мочеиспускании или кровь в моче
- Боль, которая усиливается, когда вы ложитесь или пробуждаете вас ночью
- Сильная боль, и вы не можете устроиться поудобнее
- Потеря контроля над мочой или стулом (недержание)
Также обратитесь к своему врачу, если:
- Вы непреднамеренно (непреднамеренно) теряете вес
- Вы принимаете стероиды или внутривенные наркотики
- У вас раньше были боли в спине, но этот эпизод отличается и вы чувствуете себя хуже
- Этот эпизод боли в спине длятся более 4 недель
Профилактика зависит от причины повреждения нерва.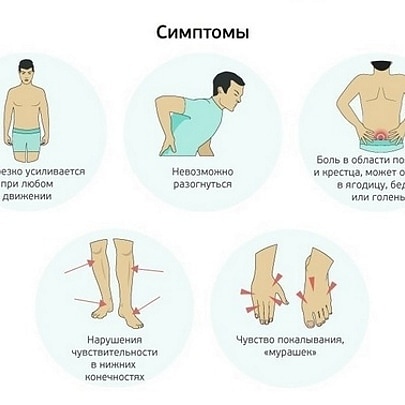 Избегайте длительного сидения или лежания с давлением на ягодицы.
Избегайте длительного сидения или лежания с давлением на ягодицы.
Во избежание ишиаса важно иметь сильные мышцы спины и живота. Когда вы становитесь старше, хорошей идеей будет делать упражнения для укрепления кора.
Невропатия – седалищный нерв; Дисфункция седалищного нерва; Боль в пояснице – радикулит; ЛБП — радикулит; Поясничная радикулопатия — радикулит
- Хирургия позвоночника — выписка
- Седалищный нерв
- Конский хвост
- Поражение седалищного нерва
Ибрагим М., Херлберт Р.Дж. Нехирургическое и послеоперационное лечение болей в пояснице. В: Winn HR, изд. Юманс и Винн Неврологическая хирургия . 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2023: глава 312.
Маркес Д.Р., Кэрролл В.Е. Неврология. В: Ракель Р.Э., Ракель Д.П., ред. Учебник семейной медицины . 9-е изд. Филадельфия, Пенсильвания: Эльзевир Сондерс; 2016: глава 41.
Обновлено: К. Бенджамином Ма, доктором медицинских наук, профессором, заведующим отделением ортопедической хирургии Калифорнийского университета в Сан-Франциско, Калифорния. Также рецензировали Дэвид С. Дагдейл, доктор медицинских наук, медицинский директор, Бренда Конауэй, главный редактор, и A.D.A.M. Редакционная коллегия.
Также рецензировали Дэвид С. Дагдейл, доктор медицинских наук, медицинский директор, Бренда Конауэй, главный редактор, и A.D.A.M. Редакционная коллегия.
Компрессионные переломы спины: Медицинская энциклопедия MedlinePlus
Компрессионные переломы спины с переломом позвонков. Позвонки – это кости позвоночника.
Остеопороз является наиболее частой причиной этого типа перелома. Остеопороз – это заболевание, при котором кости становятся хрупкими. В большинстве случаев кости с возрастом теряют кальций и другие минералы. Другие причины могут включать:
- Травма спины
- Опухоли, которые начинаются в костях или распространяются на кости из других мест
- Опухоли, которые начинаются в позвоночнике, такие как множественная миелома
Многочисленные переломы позвонков могут привести к кифозу. Это горбовидное искривление позвоночника.
Компрессионные переломы могут возникнуть внезапно. Это может вызвать сильную боль в спине.
- Боль чаще всего ощущается в средней или нижней части позвоночника. Его также можно почувствовать по бокам или в передней части позвоночника.
- Боль острая, «кинжальная». Боль может быть инвалидизирующей, и на ее исчезновение могут уйти недели или месяцы.
Компрессионные переломы, вызванные остеопорозом, сначала могут не вызывать никаких симптомов. Часто их обнаруживают, когда рентгенографию позвоночника делают по другим показаниям. Со временем могут появиться следующие симптомы:
- Боль в спине, которая начинается медленно и усиливается при ходьбе, но не ощущается в покое
- Потеря роста до 6 дюймов (15 сантиметров) со временем
- Сгорбленная осанка, или кифоз, также называемая горб вдовы
Давление на спинной мозг из-за сгорбленной осанки может, в редких случаях, вызвать:
- Онемение
- Покалывание
- Слабость
- Трудности при ходьбе
- Потеря контроля над кишечником или мочевым пузырем
Ваш лечащий врач проведет медицинский осмотр. Это может показать:
Это может показать:
- Горбатость или кифоз
- Болезненность над пораженной костью позвоночника или костями
Рентгенография позвоночника может показать как минимум 1 сдавленный позвонок, который короче других позвонков.
Другие анализы, которые могут быть проведены:
- Тест плотности кости для оценки остеопороза
- КТ или МРТ, если есть подозрение, что перелом был вызван опухолью или тяжелой травмой (например, автомобильная авария)
Чаще всего компрессионные переломы наблюдаются у пожилых людей с остеопорозом. Эти переломы часто не вызывают повреждения спинного мозга. Состояние обычно лечится лекарствами и добавками кальция, чтобы предотвратить дальнейшие переломы.
Боли можно снять с помощью:
- Обезболивающих
- Постельный режим
Другие виды лечения могут включать:
- Подтяжки для спины, но они могут еще больше ослабить кости и увеличить риск повторных переломов
- Физиотерапия для улучшения подвижности и силы вокруг позвоночника
- Лекарство под названием кальцитонин, помогающее облегчить боль в костях
Хирургическое вмешательство может быть выполнено, если у вас сильная и инвалидизирующая боль в течение более 2 месяцев, которая не проходит с помощью других методов лечения . Хирургия может включать:
Хирургия может включать:
- Баллонную кифопластику
- Вертебропластику
- Спондилодез
Другие операции могут быть выполнены для удаления кости, если перелом вызван опухолью.
После операции вам может понадобиться:
- Корсет на 6–10 недель, если перелом произошел в результате травмы.
- Дополнительные операции по соединению костей позвоночника или уменьшению давления на нерв.
Большинство компрессионных переломов, вызванных травмами, заживают в течение 8–10 недель при условии отдыха, ношения корсета и приема обезболивающих препаратов. Однако восстановление может занять гораздо больше времени, если была сделана операция. Вы немного потеряете в росте и будете более согнутой в спине.
Переломы, вызванные остеопорозом, часто становятся менее болезненными после приема обезболивающих и покоя. Однако некоторые переломы могут привести к длительной (хронической) боли и инвалидности.
Лекарства для лечения остеопороза могут помочь предотвратить переломы в будущем. Однако лекарства не могут обратить вспять уже нанесенный ущерб.
Однако лекарства не могут обратить вспять уже нанесенный ущерб.
При компрессионных переломах, вызванных опухолью, исход зависит от типа пораженной опухоли. Опухоли, поражающие позвоночник, включают:
- Рак молочной железы
- Рак легких
- Лимфома
- Рак предстательной железы
- Множественная миелома
- Гемангиома
- Несрастание костей после операции
- Горбатый позвоночник
- Компрессия спинного мозга или нервных корешков
Обратитесь к своему врачу, если:
- У вас боли в спине и вы подозреваете компрессионный перелом.
- Ваши симптомы ухудшаются или у вас возникают проблемы с контролем функции мочевого пузыря и кишечника.
Принятие мер по профилактике и лечению остеопороза является наиболее эффективным способом предотвращения компрессионных или недостаточности переломов. Регулярные упражнения с нагрузкой (например, ходьба) могут помочь вам избежать потери костной массы.
Вам также следует периодически проверять плотность костей, особенно если вы женщина и у вас постменопаузальный период. Вам также следует чаще проходить осмотры, если у вас есть семейная история остеопороза или компрессионных переломов.
Компрессионные переломы позвонков; Остеопороз — компрессионный перелом
- Компрессионный перелом
Косман Ф., де Бер С.Дж., ЛеБофф М.С. и др. Руководство для врачей по профилактике и лечению остеопороза. Остеопорос, международный 2014;25(10):2359-2381. PMID: 25182228. pubmed.ncbi.nlm.nih.gov/25182228/.
Savage JW, Андерсон, Пенсильвания. Остеопоротические переломы позвоночника. В: Браунер Б.Д., Юпитер Дж.Б., Креттек С., Андерсон П.А., ред. Скелетная травма: фундаментальные науки, управление и реконструкция. 6-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 35.
Waldman SD. Компрессионный перелом грудного отдела позвоночника. В: Вальдман С.Д., изд. Атлас общих болевых синдромов.

