Боли внизу живота и в пояснице
Боли внизу живота и в пояснице – явление, которое беспокоит не один десяток людей. Однако, к сожалению, многие предпочитают делать вид, что их нет, или думать, что они пройдут и больше не повторятся. Максимум, что предпринимают многие больные – приглушают боли внизу живота и поясницы обезболивающими препаратами. На время это, безусловно, дает свой эффект, но причину возникновения болей внизу живота и поясницы не устраняет. Потому, если боли низ живота и поясница возобновляются снова и снова, нужно обязательно обращаться к доктору.
Очень часто наблюдается сочетание тянущих болей внизу живота с болями в пояснице. Чаще такое явление встречается у женщин, но нередки боли внизу живота и поясницы и у представителей мужской части человечества.
Причина боли внизу живота и поясницы
Частой и наиболее распространенной причиной возникновения болей внизу живота и поясницы является острый цистит.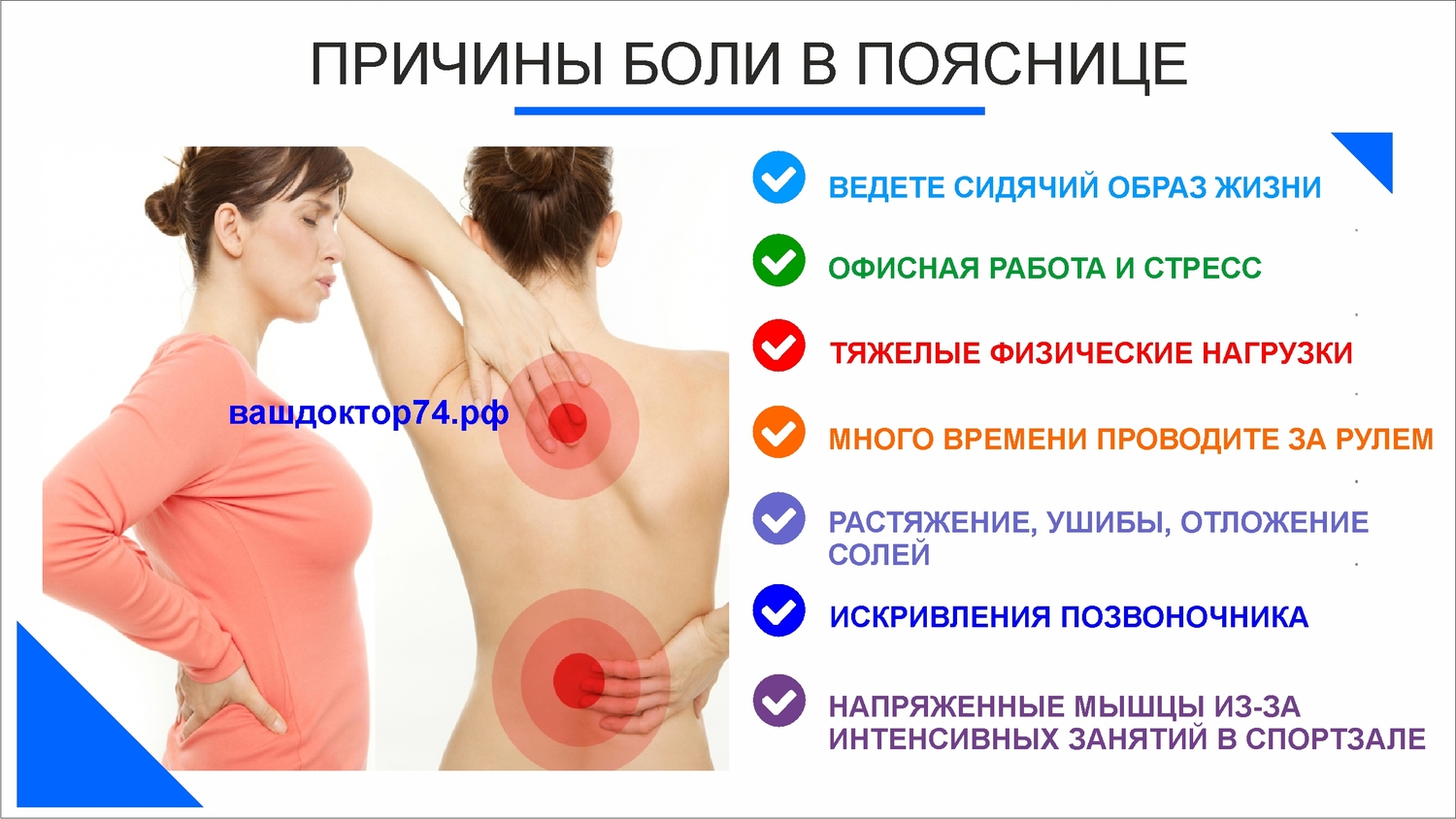
В том случае, если вышеперечисленные симптомы цистита не наблюдаются, то, возможно, пациент имеет дело с проблемами кишечника. Боли внизу живота и поясницы у женщины также могут свидетельствовать о кисте яичника на начальных стадиях, аднексите или еще каких-то достаточно тяжелых болезнях, связанных с женской мочеполовой системой. Наиболее точно причину возникновения болей внизу живота и пояснице у женщине может установить врач-гинеколог.
Что же касается болей внизу живота и поясницы у мужчин, то это – довольно редкое явление. Но данные симптомы могут указывать на то, что пищеварительная или мочеполовая система работают не так, как должны. Боли внизу живота и пояснице могут также сопровождать простатит.
Если боли внизу живота и в пояснице сопровождаются повышением температуры, то возможны такие болезни, как микоплазмоз, хламидиоз, гонорея, уреаплазмоз.
Симптомы боли внизу живота и поясницы
Боли внизу живота и поясницы могут быть острыми или ноющими, схваткообразными. Также вместе с ними часто можно наблюдать повышение или понижение температуры, рвоту, кровотечение, тошноту, озноб, кровь при мочеиспускании, частые позывы к мочеиспусканию.
Болит низ живота и тянет поясницу
Если болит низ живота и тянет поясницу – такое явление в медицинской практике называют хронической тазовой болью. Если в течение полугода у больного наблюдаются вышеописанные симптомы, врачи ставят данный диагноз. В большинстве случаев хронические боли внизу живота и поясницы обуславливают гинекологические заболевания, и относительно редко – экстрогенитальные.
Более редкими причинами возникновения болей внизу живота и поясницы может стать наличие:
- остеохондроза позвоночника;
- грыжи межпозвоночного диска;
- артроза межпозвоночных суставов;
- ревматоидного артрита;
- стеноза межпозвоночного канала;
- инфекционных поражений позвонков;
- сколиоза;
- инсульт;
- остеопороза.
Боли в животе и пояснице у молодых девушек
Боли в животе и пояснице чаще всего появляются перед менструацией либо в дни «месячных». Менструальные боли схваткообразные, зачастую ощутимы в течение первых трех дней. Более половины женщин на Земле страдают от менструальных спазмов, хотя большинство отмечает, что их характер умеренный, интенсивность невысока, потому их вполне можно спокойно переносить.
Специалисты утверждают, что на менструальную боль влияют особые гормоны простагландины. Но боли могут быть очень сильными и мучительными. Они могут быть вызваны и другими осложняющими факторами, например, эндометриозом или фибромой.
Но боли могут быть очень сильными и мучительными. Они могут быть вызваны и другими осложняющими факторами, например, эндометриозом или фибромой.
Боль внизу живота и в пояснице у беременных
Боль внизу живота и в пояснице у беременных встречается довольно часто. Во время беременности позвоночник испытывает повышенную нагрузку. Если тянущая боль начала проявлять себя уже непосредственно перед родами, это могут быть ложные схватки (Брекстона-Хикса). Наличие таких симптомов в ранние сроки опасно, они могут грозить выкидышем. Тогда как можно скорее нужно сообщать о ситуации докторам.
Боли внизу живота и поясницы у девушек также могут быть сигналом переохлаждения. Голая поясница, которую девушки ради красоты часто оставляют открытой, может переохладиться и, что самое страшное, привести к бесплодию.
Что делать, если болит низ живота и поясницы
Когда врач диагностирует пациента с целью выявления причины возникновения болей внизу живота и поясницы, то в первую очередь ему нужно понять степень интенсивности болей и их характер. У женщин важно установить, есть ли связь с беременностью или менструацией.
У женщин важно установить, есть ли связь с беременностью или менструацией.
Для диагностики важно установление характера болей и частоты их возникновения, так как разные характеристики могут свидетельствовать о разных болезнях. Если характер течения заболевания острый, то у пациента можно наблюдать наличие схваткообразных болей, которые постепенно нарастают, осложнения приносят озноб, тошноту, повышенную температуру тела. Такие боли говорят о том, что быстро развивается воспалительный процесс. Когда подобного характера боль наблюдается долгое время, вполне может развиться какое-нибудь хроническое заболевание, потому важно непременно и как можно скорее пойти на прием к доктору.
Для диагностики боли внизу живота и поясницы используются клиниколабораторные и аппарартноинструментальные методы исследований:
- лабораторные исследования на предмет герпетической инфекции, которая влияет на развитие тазовых ганглионевритов;
- ультразвуковое исследование органов малого таза (УЗИ) – чтобы исключить органические заболевания мочеполовой системы;
- рентген отделов позвоночника и костей таза;
- абсорбционная денситометрия, чтобы исключить остеопороз;
- исследования рентгенологические (ирригоскопия), эндоскопические (ректороманоскопия, колоноскопия, цистоскопия) ЖКТ и мочевого пузыря;
- лапароскопия.

Лечение боли внизу живота и поясницы
Все новости Предыдущая Следующая
Физиолечение при болях в шее, спине и пояснице
С болями в шее, спине и пояснице регулярно сталкиваются люди разного возраста.
Самым простым и доступным методом снятия боли является прием лекарственных препаратов из группы анальгетиков или НПВС (нестероидные противовоспалительные средства), однако такой способ имеет один существенный недостаток — медикаментозная терапия устраняет лишь симптом, но не причину болезни, поэтому ее рекомендовано использовать только для временного улучшения состояния. Если же принимать обезболивающие препараты на протяжении длительного времени и не обращаться за квалифицированной медицинской помощью, то существенно возрастает риск развития осложнений основного заболевания и побочных эффектов от лекарственных препаратов.
Как физиотерапия поможет снять боль
Современный арсенал методов физиотерапевтического лечения можно назвать очень обширным. На выбор специалист может предложить несколько способов, которые помогут эффективно устранить боль. Наиболее популярными из них являются:
- СМТ. Синусоидальные модулированные токи (СМТ) имеют небольшую частоту, за счет чего характеризуются минимальным сопротивлением со стороны мягких тканей и большой глубиной проникновения. При воздействии на ткани синусоидальные модулированные токи стимулируют образование биологически активных веществ, которые подавляют боль. Большинство аппаратов для СМТ-терапии работают в нескольких режимах, что позволяет изменять эффект от процедуры. Например, в режиме СМТ-1 достигается незначительный обезболивающий эффект и отмечается хорошая электрофоретическая способность.
 В режиме СМТ-3 достигается длительный и выраженный обезболивающий эффект, который дополняется противоотечным и противовоспалительным действием.
В режиме СМТ-3 достигается длительный и выраженный обезболивающий эффект, который дополняется противоотечным и противовоспалительным действием. - МЛТ. При магнитолазерной терапии на источник боли воздействует сразу два вида излучения – магнитное поле и лазерные лучи. Они усиливают действие друг друга и обеспечивают выраженный лечебный эффект. Обезболивающее действие магнитолазерной терапии достигается за счет активации специфичных ферментов, улучшения кровообращения в тканях, изменения осмотического давления в капиллярах и изменения электропроводности тканей. При комбинации МЛТ и медикаментозного лечения боли эффективность препаратов значительно усиливается, что позволяет снизить их дозировку и побочные эффекты. Подробнее о МЛТ читайте здесь.
- УВТ. Ударно-волновая терапия воздействует на очаг боли посредством низкочастотных акустических волн, которые при столкновении с тканями выделяют энергию. Эта энергия запускает специфические процессы, которые способствуют улучшению микроциркуляции, устраняют отеки, снижают воспаление и помогают уменьшить интенсивность боли.
 Метод успешно применяется в спортивной медицине и неврологии, так как специалистам именно этих направлений чаще всего приходится сталкиваться с жалобами на боль в шее, пояснице или спине. Подробнее об УВТ читайте здесь.
Метод успешно применяется в спортивной медицине и неврологии, так как специалистам именно этих направлений чаще всего приходится сталкиваться с жалобами на боль в шее, пояснице или спине. Подробнее об УВТ читайте здесь.
Физиотерапевтические методы лечения боли подразумевают курс из нескольких процедур. Определенные изменения можно заметить уже после первого сеанса, но для того, чтобы устранить боль полностью и сохранить результат на длительное время, необходимо пройти весь курс целиком.
Преимущества физиотерапевтического лечения боли в шее, спине и пояснице
Все больше пациентов выбирают физиотерапию в качестве основного метода лечения боли по причине существенных преимуществ, среди которых можно отметить:
- Воздействие осуществляется только на патологический очаг, который приводит к возникновению боли. Здоровые органы и ткани не подвергаются никаким изменениям.
- Физиотерапия, в отличие от медикаментозных методов лечения боли, не оказывает негативного влияния на желудочно-кишечный тракт, печень и другие внутренние органы.
 Поэтому она не приводит к развитию побочных эффектов или осложнений.
Поэтому она не приводит к развитию побочных эффектов или осложнений. - Физиотерапия не маскирует симптом, она воздействует на механизмы боли, что позволяет добиться выраженного лечебного эффекта.
- Процедура подходит людям разного возраста.
- Перед лечением не требуется никакой подготовки, госпитализации и последующей реабилитации.
- Продолжительность одного сеанса составляет от 10 до 20 минут, поэтому процедуру можно пройти в любое удобное время.
Для того чтобы физиотерапия оказалась действительно эффективной при лечении боли, необходимо современное оборудование и квалифицированный персонал, который будет проводить процедуру. Кроме того, перед прохождением лечения обязательно необходимо проконсультироваться с врачом, который поможет подобрать оптимальную методику и продолжительность курса.
Боли в спине лечение в неврологической клинике СПб
Лечение боли в спине
Боли в спина являются одной из наиболее частых проблем с которыми обращаются к врачу.
Боли в спине могут быть связаны с изменением позвонков, суставов и дисков, уплотнением мышц, нервных корешков, снижением плотности костей.
Протрузия диска — нарушение межпозвонкового диска, при котором диск выступает в канал позвоночника. Многие специалисты считают это состояние, как предгрыжевое. При прогрессировании нарушений — образуется грыжа диска — «большое выпячивание» диска в позвоночный канал.
Образованию протрузии и грыжи, болей в спине способствуют:
- работа связанная с частыми изменениями положения тела (сгибания, разгибания, рывковые движения)
- поднимание тяжелых грузов
- неправильная поза в положении стоя, сидя или переноске тяжестей
- длительное нахождение в одном и том же положении тела (сидение возле монитора)
- неблагоприятные метеоусловия (переохлаждения)
- занятия физкультурой с чрезмерной физической нагрузкой
- избыточная масса тела
Иногда боли в спине могут быть обусловлены рядом других причин, при которых необходимо пройти исследования и уточнить диагноз.
В случае наличия одного из перечисленных признаков — необходимо обратиться к врачу для уточнения диагноза:
- боль усиливается в положении лежа
- усиление болей в ночное время
- нарастание интенсивности боли со временем
- боль возникла на фоне лихорадки или снижения массы тела
- с болью появилось онемение рук, ног, затруднения при мочеиспускании
- отмечается длительная скованность по утрам
- выявленные изменения в анализах крови
- недавние травмы спины и ранее перенесенные опухоли
- очень сильная и длительная боль
При возникновении острой боли в спине правила поведения:
- создать максимальный покой, исключить нагрузки на позвоночник
- лежать не на мягкой и не на очень жесткой поверхности, поверхность должна быть полужесткой
- при выраженной боли можно принять обезболивающие препараты
- в случае необходимости движения (ходьбы, езды) одевайте поясничный корсет — он стабилизирует позвоночник и уменьшит боль
- аккуратно можно делать упражнения на расслабления (скручивания, катание на спине и т.
 д.)
д.) - при длительном сохранении боли или появлении симптомов описаных выше обязательно обратитесь к врачу
- вставать с постели с положения лежа на животе
Для того чтобы боли в спине не беспокоили важно правильно двигаться, стоять, сидеть, поднимать тяжести.
Как правильно стоять и наклоняться:
- стойте как можно прямее, держите осанку, голова не должна висеть
- ограничьте сгибание без опоры
- длительная вертикальная нагрузка (стоя) требует непременной разгрузки (лежа)
- стремитесь любую производственную и домашнюю работу выполнять с максимально выпрямленной спиной, в вертикальном положении
- ограничьте время пребывания в вынужденной позе сгибания или разгибания
Как правильно сидеть:
- сидите всегда с максимально выпрямленной спиной
- исключите время пребывания в вынужденной позе сгибания в положении сидя
- «пересидев», каждые 10-15 минут меняйте позу
- каждый час сидения вставать и ходить, делать разминку
Как правильно поднимать груз:
- не поднимайте больших грузов (более 5 кг), особенно рывковыми движениями
- не носите груз в одной руке, распределение веса должно быт равномерное
- при подъеме обязательно сгибайте ноги, а не спину
- при подъеме держите груз как можно ближе к туловищу
- избегать подъема груза в сочетании с резким поворотом туловища
- не стесняйтесь просить о помощи — лучше помочь перенести груз, чем потом помогать ходить Вам
Лечение болей в спине и пояснице в Санкт-Петербурге — клиника Россимед
В клинике «Россимед» ведет прием опытный врач-невролог. Мы используем современные методы диагностики и эффективные способы лечения сердечных заболеваний.
Боли в спине и пояснице относятся к неспецифическим симптомам: являются признаком огромного списка патологий: начиная от дисфункции внутренних органов (почек, репродуктивной системы у мужчин и женщин) до психосоматики. Поэтому специалисты рекомендуют обратиться к доктору при ощущении болезненности, чтобы не допустить осложнений и сразу начать терапию.
К какому врачу обращаться?
Большинство пациентов сначала идет на прием к терапевту, который по результатом осмотра выписывает лечение или направляет больного к узкому специалисту неврологу. После травмы надо записываться к травматологу. Главное – не затягивать с визитом. Опытный врач в состоянии быстро определить причину недомогания.
Симптомы
- Резкая, простреливающая боль в области поясницы и посредине спины. Когда человек принимает положение «лежа», то неприятные ощущения стихают.
- Дискомфорт носит периодический характер.

- Слабость.
Особого внимания заслуживают вторичные боли, то есть когда их причина – скрытый недуг. Для предупреждения развития болезни с визитом к доктору тянуть не стоит. Патологический процесс постепенно усугубляется, не исключен «переход» воспаления на соседние органы.
Симптомы, указывающие на то, что боли в спине не связаны напрямую с состоянием позвоночника:
- Резкая потеря массы тела: косвенный признак онкологии;
- Неприятные ощущения при мочеиспускании, частые позывы говорят о пиелонефрите или других инфекционных процессах в почках и мочевыводящих путях;
- Болезненность усиливается, когда человек лежит, или утром: косвенно указывает на болезнь Бехтерева;
- Лихорадка;
- Отклонение от нормы в коагулограмме, в иммунологическом анализе крови и ОАК: повышенная свертываемость, низкий уровень гемоглобина, высокая СОЭ и показатель С-реактивного белка;
- Снижение кальция в костях: дефицит может быть вызван приемом определенного рода лекарств, остепорозом;
- Отклонения неврологического характера, которые указывают на поражение спинного мозга: снижение чувствительности кожных покровов, нарушения дефекации и мочеиспускания;
- Отсутствие положительной динамики после четырехнедельной терапии основного недуга.
Кроме того, в зоне риска юноши до 20 (подростки) и женщины после 50 (в период менопаузы): у них повышена вероятность развития остеопороза. Особого внимания требуют пациенты, перенесшие траву, не важно, как давно она произошла.
Причины болей в пояснице
Недомогание свойственно всем: и молодым, и пожилым. Дискомфорт может возникать на фоне:
- Переохлаждений;
- Повышенных физических нагрузок;
- Резких телодвижений, когда человека словно «замораживает» в определенном положении;
- Избыточной массы тела.
Вторичный болевой синдром формируется из-за сопутствующих патологий позвоночника: радикулит, спондилез, грыжа, смещение позвонков, выпадение межпозвоночного диска.
Когда «тянет» с одной стороны поясницы (справа или слева), то причину следует искать в дисфункции внутренних органов. Например, в гинекологии многие отклонения характеризуются этим симптомом (полипы в матке, воспалительные процессы).
Причины боли в спине
Обстоятельства, провоцирующие неприятные ощущения:
- Остеохондроз: по-другому его называют спондилез. Данное состояние характеризуется уплотнением и последующей деформацией позвонков. На них образуются костные наросты (остеофиты), по строению напоминающие шипы. Из-за этого межпозвоночные диски утолщаются, давя на нервные окончания и кровеносные сосуды. Постоянное раздражение провоцирует боль. Долго считалось, что эта болезнь свойственна пожилым людям из-за эффекта вымывания кальция из костей. Однако, в последние годы ситуация значительно изменилась: из-за малоподвижного (сидячего) образа жизни, плохого питания и экологии остеохондроз все чаще диагностируют у людей до 40 лет.
- Воспалительные патологии позвоночника отличаются вялотекущим развитием. Они развиваются в течение долгого срока: на постановку верного диагноза иногда уходит несколько лет. В итоге воспаление приводит к инвалидности и ограничению подвижности. Такой результат бывает, когда человек не обращает внимания на боль, возникающую каждое утро, скованность в области спины, развивающуюся слабость и падение работоспособности. В запущенных случаях позвоночник окончательно теряет гибкость, появляется горб.
Причинами одновременной боли в спине и грудной клетке выступают: кардиологические нарушения, недуги дыхательной системы и ЖКТ (присоединяется дискомфорт в животе), повреждения в этой области, раковые образования.
Диагностика
В медицине существует градация, по которой:
- Тугоподвижность и боли в пояснице: между нижними ребрами и ягодицами, называется люмбалгия;
- Когда боль отдает в ногу, то состояние именуется термином «люмбоишиалгия».
В процессе выявления истинной причины недомогания очень важно провести хороший и грамотный опрос пациента. Чтобы ответить на вопросы: почему и что делать требуется собрать анамнез. И здесь важно установить характер и степень ощущений. Врач сначала выясняет, как давно болит. Дискомфорт, возникший менее трех месяцев назад, относится к острым, длительное недомогание (свыше 12 недель) считается хроническим. Для последнего характерны периоды стихания активности и моменты обострения.
Иная градация боли – то, как она ощущается: тупая или распространяющиеся на соседние области, например, в бедро, колено, стопу. При беседе врачу важно выяснить присутствуют ли ограничения движений в позвоночнике при обострении. Беспрепятственные движения говорят о механическом повреждении, в частности переломе.
Важно установить, когда именно проявляется боль: при нагрузке, в состоянии покоя, в ночное время. Четкий ответ опытному ревматологу о многом скажет: воспаление в позвоночном столбе. Усиливающийся при движении дискомфорт (при ходьбе, прыжках или беге), говорит о «проекционной боли». Ее обстоятельства кроются в повреждении, защемлении нервов (самая распространенная патология этого спектра – радикулит).
Когда боли в спине проходят на фоне воспаления в коленных суставах, сочленениях кистей и стоп (данный факт устанавливается при опросе), а также дискомфорт ощущается в ягодичной области, пациент жалуется на неясный стул с примесями и падение зрения, то это повод задуматься над проведением дифференцированной диагностики на предмет патологий из разряда спондилоартритов.
Причины болей в пояснице не всегда кроются в болезнях позвоночника или повреждении нервных волокон. Это случается, когда дискомфорт возникает после длительного пребывания в неудобной позе или физических нагрузок. При пальпации (надавливании на некоторые точки на спине) человек отмечает сильную болезненность. Подобные признаки указывают на миофасциальный синдром. Состояние с несущественными изменениями мышечной ткани опасности для здоровья не представляет (не повреждаются нервные корешки, внутренние органы), но мешает вести привычной образ жизни.
В том случае, если нет тревожных признаков (о них мы рассказывали выше), то достаточно устного опроса и осмотра: терапевт в состоянии назначить эффективное лечение. Однако, практика позывает, что таких ситуаций крайне мало, и часто необходимы дополнительные способы проверки для ранней диагностики или профилактики серьезных недугов.
Обследования:
- Общий анализ крови: отражает скорость оседание эритроцитов: повышенное СОЭ говорит о воспалительном процессе в организме. Это может быть инфекция, вирус или причина иммунного происхождения. О том же свидетельствует высокий уровень лейкоцитов. Анемия (недостаток гемоглобина) косвенно указывает на начало формирования опухоли;
- Анализ мочи требуется, когда боли в поясничном отделе ноющего характера и «распространяются» к нижним ребрам. Когда в тесте выявляются отклонения от нормы, то назначают дальнейшее обследование в этом направлении под наблюдением нефлорога;
- Рентгенография: информативный и в тоже время недорогой способ проверки состояния позвоночника. На снимке отражаются структурные нарушения, воспаления в суставах, косвенные признаки защемления нервов и их локализация. Степень «прозрачности» позвонков говорит о том, имеется ли остеопороз. Коварное заболевание, поскольку часто сопровождается переломом и сдавливанием рядом расположенных нервных корешков.
- Послойная томография (МРТ и КТ): требуется, когда рентген выявил повреждения, и решается вопрос о хирургическом вмешательстве. Кроме того, данные методы исследования могут назначить и при подозрениях на присутствии новообразований, чтобы точно установить их размеры, местоположение. Компьютерная томография позволят врачу буквально «увидеть» костную структуру позвоночника, поскольку рентген способен что-то пропустить. Специальная КТ позволяет сделать 3D модель спины пациента или отдельной ее части;
- Магнитно-резонансная томография: в отличие от двух предыдущих способов не относится к рентгеновским методам. Дает возможность оценить в каком состоянии «мягкие» (накостные) элементы позвоночника: спинной мозг, нервные корешки, сосуды и мышцы. Детально видны грыжи, опухоли и прочие новообразования. Специалист, выполняющий МРТ, выдает заключение, на основании которого врач принимает решение о дальнейшей терапии.
Наши врачи
Мануальный терапевт, невролог, иглорефлексотерапевт
Врач-невролог, высшая категория
Цены на услуги
- Консультации и манипуляции
| Услуги | Цена | |||||
| Прием (осмотр, консультация) врача-невролога первичный | 1 500 | |||||
| Прием (осмотр, консультация) врача-невролога ПОВТОРНЫЙ | 1 400 | |||||
| Гомеопатическая терапия (блокада) | 1 250 | |||||
Отчего возникают боли в пояснице у женщин? — Ревда-инфо.ру
Причины боли в области поясницы могут быть самыми разнообразными – от дистрофических изменений межпозвонковых дисков до опухолей, поражающих костную систему. Именно поэтому, при возникновении боли в поясничной области надо обязательно обратиться к врачу, который проведет правильную диагностику, поставит диагноз и назначит адекватную терапию. Лечение боли в пояснице у женщин осложняется еще и тем, то эти боли могут вызываться различными гинекологическими проблемами – от воспалительных процессов до беременности. Рассказывают специалисты клиники «Актив-центр».
Основные причины болей в пояснице у женщин
Причины, провоцирующие боли в поясничной области у женщин могут быть следующие:
- Патологии опорно-двигательного аппарата, которые характеризуются приступообразными ноющими или тянущими болями, отдающимися в нижние конечности, онемением конечностей и ощущением «мурашек». Обычно такие боли возникают при переохлаждении, повышенных нагрузках, перемещении тяжестей, резких движениях. Болями такого характера сопровождаются остеохондроз, искривления позвоночника — сколиоз, лордоз, кифоз, радикулит, протрузии и дисковые грыжи в поясничной области, смещения позвонков;
- Физиологические состояния женского организма — беременность, менструальный синдром, климактерические изменения;
- Болезни мочеполовой системы – гинекологические воспаления, болезни почек, пиелонефрит и другие патологии.
Основные принципы диагностики
Диагностика заболевания, вызвавшего приступ боли — это достаточно длительный и сложный процесс, так как боли при разных патологиях отличаются друг от друга незначительно. Кроме того, самодиагностика и самолечение могут стать причиной усугубления проблемы, а, следовательно, усложнения схемы лечения.
При первичном осмотре специалист определяет предварительный диагноз, исходя из симптомов, описанных больным:
- При заболеваниях позвоночника больной с трудом может наклоняться, резкие повороты и наклоны могут сопровождаться болью и хрустом, уменьшается чувствительность в области ягодиц, в ногах может возникать слабость, чувствоваться онемение и ощущение «мурашек». При любой физической нагрузке или долгом сидении в однообразном положении дискомфорт и боли усиливаются;
- Менструальные боли и боли во время менопаузы обычно носят тянущий характер, они локализуются в нижней части поясницы. При беременности боли в пояснице возникают в результате повышенного давления, с ростом плода боли могут усиливаться. Практически все гинекологические воспалительные заболевания сопровождаются тянущими болями, сочетающимися с болями в нижней части живота;
- При патологиях мочеполовой системы боли в спине могут сочетаться с режущими болями в области уретры, влагалищными выделениями желтого, бурого или зеленоватого оттенка, изменением окраски мочи, частым болезненным мочеиспусканием или ложными позывами.
В любом случае нельзя игнорировать боли в области поясницы и, тем более, заниматься самолечением, так как это может привести к усугублению проблемы и переходу ее в хроническую форму.
После постановки предварительного диагноза на основании осмотра и опроса специалист назначает проведение лабораторных и инструментальных исследований.
Для расширения картины и постановки правильного диагноза используют следующие исследования:
- МРТ (магнитно-резонансная томография) — сканирование тела человека с использованием магнитных полей и радиоволн;
- Ультразвуковое обследование с использованием высокочастотных ультразвуковых волн;
- Рентгеноскопия, основанная на изучении снимков позвоночного отдела;
- Компьютерная томография.
Эти и другие современные методы исследований помогут правильно поставить диагноз и определить степень развития заболевания, от чего в дальнейшем зависит лечение.
Методы лечения болей в пояснице
Как лечить боль в спине у женщин должен определить врач после всестороннего исследования и постановки диагноза:
- Лечение заболеваний мочеполовой системы предполагает использование различных лекарственных препаратов, направленных на снятие боли, устранение воспалительного процесса, уничтожение патологических микроорганизмов, вызывающих заболевание. При завершении лечения боли в спине исчезнут сами, а в ходе лечения можно использовать обезболивающие препараты;
- Чтобы снять боль и избыточную нагрузку при вынашивании ребенка необходимо носить специальный бандаж для беременных. Это эластичная лента широкая в центральной части и сужающаяся к краям. Ее широкая часть располагается на спине, она поддерживает спинные мышцы и принимает на себя часть нагрузки, а узкая часть располагается под животом, поддерживая его и предотвращая преждевременное опущение плода. Любые бандажи для беременных, а также бандажи, которые рекомендуется носить при нарушениях в области позвоночника, можно выбрать и приобрести на сайте интернет-магазина Ortocomfort.ua;
- Лечение поясничной боли при остеохондрозе, протрузиях и межпозвонковых грыжах, радикулите включает в себя следующие мероприятия:
- Медикаментозное лечение — внутренний прием или внутримышечное введение НПВС и обезболивающих препаратов. Для усиления эффекта специалисты рекомендуют использовать наружные средства — растирания и мази;
- Массаж, который следует начинать после снятия болевого синдрома. Правильно рассчитать и распределить давление может только профессиональный массажист. Помните, что пользуясь услугами непрофессионала, Вы можете усугубить существующую проблему. Во время массажа можно использовать лекарственные крема и мази, которые быстрее чем при простом втирании, проникают в подкожные слои, где они оказывают прямое действие;
- ЛФК, включающий в себя специальные упражнения для растягивания позвоночника и возвращения его в правильное анатомическое положение. Для занятий могут использоваться различные тренажеры — профилактор Евминова, шведская стенка, дорожка для ходьбы и другие. Интенсивность и виды упражнений подбираются в зависимости от патологии и степени ее развития;
- Водные процедуры — душ Шарко, подводный душ-массаж, ванны с солями и эфирными маслами;
- Тепловые процедуры — прогревания и горячие ванны. К этой группе процедур следует относиться с осторожностью, так как при некоторых гинекологических проблемах прогревания строго противопоказаны;
- Из нетрадиционных методик используют иглоукалывание, апитерапию, кинезиотейпирование.
Эти и другие процедуры помогут быстро устранить болевой синдром, снять воспаление, восстановить подвижность, поясничного отдела, снять избыточное мышечное напряжение.
В дальнейшем для предотвращения обострений заболеваний позвоночника специалисты рекомендуют вести правильный образ жизни – активно двигаться, заниматься спортом, правильно питаться, избегать повышенных нагрузок, носить правильную обувь, не переохлаждаться.
Имеются противопоказания. Необходима консультация специалиста.
Это — специальный оплаченный проект Ревда-инфо.ру. Как мы делаем их, читайте тут.Тазовая боль — причины возникновения, диагностика, лечение.
Тазовая боль — одно из самых распространенных заболеваний.
Пациенты с такими жалобами часто обращаются к гинекологам, проктологам, неврологам, ортопедам. Пациент часто ходит по такому «замкнутому кругу» и не находят своих специалистов.
Иногда, наоборот, он получает целый «букет» таких заболеваний как гинекологические спайки, геморрой, простатит, поясничный остеохондроз. Пациент получает обширную терапию, однако часто толку от лечения нет. Т.е. врачи поставив неверный диагноз, объясняющий тазовую боль, начинают ненужное лечение.
Причин того, что тазовая боль становится хронической проблемой несколько.
Во первых, тазовой болью сопровождаются такие заболевания гинекоурологической сферы, как хронический простатит, заболевания женских половых органов, хронический цистит, геморрой.
Признаки заболевания непросто разглядеть, и они требуют специальных навыков обследования.
Со временем, болевая импульсация от внутренних органов приводит к формированию так называемому синдрому тазового дна.
Суть данного синдрома заключается в хроническом повышении тонуса мышц малого таза. Боль при этом заболевании ноющая, плохо локализованная, «внутри» таза, с иррадиацией во внутренние половые органы, паховые области, крестец, таз. Она сопровождается негативными ощущениями (ощущения жжения, сверления внутри таза).
Иногда пациенты много лет лечат такое заболевание как остеохондроз. Этим распространенным заболеванием часто объясняют боли в пояснице, крестце, таза и многие годы пациенты принимают обезболивающие нестероидные противовоспалительные препараты, тогда как часто истинной причиной болей являются «перегруженные» мышцы и связки таза, тазобедренных суставов.
Тазовая боль может быть спровоцирована такими серьезными заболеваниями как поражением нерва, травмой, опухолью, рассеянным склерозом.
Такая боль может быть обусловлена поражением периферической или центральной системы, участвующих в проведении болевого сигнала. Это плохо локализованное, тягостно переносимое ощущение.
При дискогенном поражении нерва (грыжа диска) боль подобна току, пронзающему пациента при движении, наклоне , поворотах. В зоне болезненности у пациента могут быть обнаружены расстройства болевой чувствительности, онемение, чувство распирания похолодания, жара.
Естественно, что постоянные боли в области поясницы, таза, крестца приводят к угнетенному эмоциональному состоянию, являются причиной тревоги, депрессии.
Лечение данных заболеваний требует упорства от врача и терпения пациента.
Физиотерапия сильнее боли — ПанорамаМед
После активного летнего отдыха и интенсивного труда на грядках мы вспоминаем о своих суставах и позвоночнике. Вернее, они сами напоминают о себе. Осень традиционно считается порой обострений артритов, артрозов и остеохондрозов. Когда распухают колени, болит при ходьбе ступня или ноет поясница – граждане бегут в аптеки. А надо бы – к физиотерапевту. Чем отличается таблетка от физиотерапевтического лечения и какие мифы о физиотерапии являются заблуждениями, рассказывает врач-физиотерапевт медцентра «Панорама Мед» Александра Моисеенко.
— Александра Валерьевна, что происходит с костями и суставами осенью?
— Старые травмы и хронические заболевания обостряются после усиленных физических нагрузок летом и в результате осеннего переохлаждения. Причем, воспаляются не только крупные суставы – коленные и тазобедренные, но и мелкие – на кистях и стопах. И конечно, показывает себя остеохондроз и «вылезают» грыжи позвоночника.
— Многие при этом предпочитают принимать таблетки, считая физиотерапевтическое лечение побочным и несерьезным. Откуда такое недоверие?
— Я думаю, от того, что действие таблетки гораздо быстрее, принял и через некоторое время боль прошла. А то, что она на завтра появится вновь, человека в этот момент не волнует. Так же, как и то, что все нестероидные противовоспалительные препараты и анальгетики имеют сильнейшее побочное воздействие на желудок и почки. Тем, у кого есть гастриты и язвы, эти препараты строго противопоказаны. Даже введенные внутримышечно они дают сильные побочные эффекты, не говоря уже об аллергических реакциях. Ну, а физиотерапия, конечно, требует времени и терпения. Зато этот метод лечения практически не дает побочных эффектов и аллергических реакций, а его эффективность значительно выше.
— Чем отличается результат действия лекарства от эффекта физиотерапии?
— Ни одна таблетка не влияет на причину воспаления и боли, а устраняет симптом. Попадая в организм через рот, лекарство распространяется повсюду, а физиотерапия направлена на конкретный воспаленный орган. Такое прицельное воздействие не дает побочных эффектов. Если мы вводим тот же лекарственный препарат электрофорезом, то он локализуется в определенном месте и не попадет ни в желудок, ни в почки. При этом его дозировка в несколько раз меньше, чем в таблетке. Поэтому ни язва, ни гастрит не являются противопоказанием к физиотерапии. К тому же, физиотерапевтическое лечение многокомпонентное. Например, при остеохондрозе мы назначаем либо СМТ терапию, либо диодинамотерапию – импульсный ток, который помимо противоболевого эффекта оказывает еще противоспастическое и противовоспалительное действие.
— Возможно, природные факторы, используемые в физиотерапии, не очень убеждают пациентов в том, что такое лечение может быть высоко эффективным?
— Существует множество методов физиотерапии, и все они действительно основаны на природных факторах — это солнечное излучение, тепло, магнитные и электрические поля. Однако недооценивать силу природы не стоит. Объемы физиотерапевтического воздействия просчитываются с не меньшей точностью, чем дозировки лекарственных препаратов. Физиотерапией можно серьезно навредить, если использовать ее не по назначению или неправильно. И в то же время с ее помощью можно добиться высоких результатов в лечении, гораздо более эффективных и длительных.
— Но пациенты правы в том, что от физиотерапии не стоит ожидать сиюминутного эффекта? Насколько это лечение может быть длительным?
— Невозможно вылечить физиотерапией за один сеанс. Минимальный курс лечения составляет пять процедур, но обычно мы назначаем около десяти. Во время каждой процедуры мы воздействуем на больной орган минимальными дозами, поэтому лечебный эффект накапливается и возрастает с каждой процедурой.
— Можно ли пропустить несколько дней и вновь продолжить физиотерапевтическое лечение?
— Ни в коем случае. Перерыв между процедурами может быть не более трех дней, в противном случае придется проходить курс лечения снова.
— Людей часто пугает, когда после нескольких процедур наступает ухудшение их состояния. Некоторые даже бросают лечение, обвиняя врача или сам метод физиотерапии, который будто бы им не помог. А что происходит на самом деле?
— Это нормальная реакция организма, потому что любая физиотерапевтическая процедура усиливает приток крови к больному месту и у человека возникают субъективные ощущения усиления боли. Но со временем эти ощущения уменьшаются и проходят. К тому же, положительное воздействие физиотерапевтических методик продолжается в течение одной -трех недель после окончания лечебного курса. Поэтому разуверяться в физиотерапии, а тем более не доверять врачу, не стоит.
— Насколько широки возможности физиотерапии? К примеру, если сустав сильно распух и нестерпимо болит, все равно надо обращаться к физиотерапевту, а не бежать за таблеткой?
— Безусловно, ведь метод и объем воздействия подбирается индивидуально. И даже при запущенном артрозе мы можем подобрать такую методику, которая поможет человеку встать на ноги и забыть о боли. Выбирая способ лечения, врач ориентируется не только на степень воспаления конкретного органа или сустава, но и на общее состояние организма и наличие или отсутствие сопутствующих заболеваний. Мы дотошно расспрашиваем пациента, были ли у него травмы, нет ли в настоящей момент простуды и температуры. Многие почему-то скрывают эти симптомы и считают их несущественным. А ведь даже легкий ушиб головы может спровоцировать смещение позвонков в шейном отделе позвоночника, а это в свою очередь является противопоказанием для определенных видов физиотерапевтического воздействия.
— Значит, противопоказания все-таки существуют?
— Конечно, существуют. Но для разных видов физиотерапии. При этом можно подобрать такое лечение или такие дозировки, которые будут абсолютно безопасными для пациента. Ведь физиотерапевтических методик очень много. Например, импульсные токи мы никогда не назначим пациентке, у которой есть миома матки. Но в этом случае можно использовать локальное воздействие на больной орган (за исключением поясницы) постоянным током. Абсолютным противопоказанием к физиотерапии является только онкология. Нельзя выполнять эти процедуры при нарушении свертываемости крови и лихорадочных состояниях с температурой тела выше 37,5 градусов.
— Можно сразу обратиться к физиотерапевту или необходимо предварительно посетить терапевта, травматолога или другого специалиста?
— Обычно, ко мне направляют пациентов с определенным диагнозом специалисты. Ведь сам человек может догадываться и предполагать, но вряд ли оценит свое состояние правильно. Я, как физиотерапевт, в свою очередь, сама нередко направляю своих пациентов на консультацию к другим врачам для уточнения диагноза. К примеру, приходит ко мне женщина с жалобами на боли в пояснице. Она уверена, что у нее остеохондроз, и невролог подтвердил этот диагноз. Но мне надо убедиться, что у нее нет миомы матки, что часто случается при болях в спине. Поэтому я предложу ей сходить к гинекологу. Ведь от этого зависит выбор безопасного метода лечения. Или у пациента на спине множество родимых пятен, которые попадают в зону физиотерапевтического воздействия. Я попрошу его сходить к дерматологу, чтобы убедиться, что это не онкология.
— Женщины часто сами назначают себе массаж, считая эту процедуру совершенно безобидной и чисто оздоровительной, корректирующей фигуру. Это правильно?
— Массаж тоже имеет противопоказания, поэтому может сыграть плохую роль, если человек скрывать от врача заболевания, ту же миому. У меня был случай, когда девушка пришла на массаж, считая, что у нее остеохондроз поясничного отдела. Наша опытная массажистка насторожилась и позвала врача. Выяснилось, что у пациентки учащенное мочеиспускание и даже накануне повышалась температура. Отправили ее к урологу, который обнаружил камни в почках. Если бы не бдительность массажистки, массаж мог спровоцировать усиление болей и даже почечную колику и, как результат, госпитализацию.
— Является ли противопоказанием для массажа грыжа позвоночника?
— Это распространенное заблуждение. Грыжа прекрасно лечится с помощью массажа, просто в этом случае мы используем щадящие методики. Остеопатические и точечный массаж здесь будет полезен, а вот глубокий массаж, действительно, противопоказан. Обращаясь к физиотерапевту, очень важно точно знать свой диагноз и не скрывать от врача сопутствующих заболеваний. Тогда физиотерапевтическое лечение принесет большую пользу.
Боль в пояснице убивает тебя? Попробуйте 8 лекарств (перед приемом таблеток) — Основы здоровья от клиники Кливленда
Возможно, вы слышали, что врачи перестают прописывать опиоиды при хронической боли в пояснице. В новых рекомендациях Американского колледжа врачей (ACP) врачам рекомендуется начинать с вариантов, не требующих приема каких-либо лекарств.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию.Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Это отход от многоуровневой шкалы лекарств Всемирной организации здравоохранения, которая использовалась в прошлом. Ранее шкала фокусировалась на наркотиках, в том числе опиоидах.
«Мы интерпретируем новое руководство как говорящее:« Попробуйте несколько немедикаментозных вариантов, прежде чем начинать использование долгосрочных лекарств от боли в пояснице ». Это положительный шаг», — говорит специалист по позвоночнику Э. Кано Майер, доктор медицины.
Хотя ACP проанализировал множество исследований, чтобы сформулировать свои рекомендации, он отмечает, что в нем не учитывалась продолжительность эффективности каждого вмешательства или результаты, отличные от уменьшения боли.
«Специалисты клиники Кливленда отдают предпочтение активным, а не пассивным методам лечения, рекомендуемым», — говорит д-р Майер. «Мы предпочитаем, чтобы вы активно действовали, чтобы контролировать боль и улучшить функции, а не ждать, пока с вами что-то сделают».
Что попробовать при боли в спине в первую очередь
По его словам, специалистыCleveland Clinic поддерживают следующие рекомендации ACP:
- Физиотерапия
«Клиника Кливленда очень поддерживает активную физиотерапию», — говорит д-р.Майер. Назначение упражнений может помочь уменьшить жесткость спины и укрепить мышцы, поддерживающие позвоночник. - Иглоукалывание
Эта древняя китайская техника включает введение тонких игл в ключевые точки для облегчения боли. «Иглоукалывание лучше снимает иррадиирующую боль в ногах, которая может сопровождать боль в пояснице. Мы часто рекомендуем иглоукалывание, потому что обезболивание позволяет вам заниматься спортом и быть активным », — говорит доктор Майер. - Упражнения
Индивидуальные, групповые или контролируемые упражнения поначалу могут вызвать у вас боль.«Но это может помочь улучшить вашу силу кора, гибкость позвоночника, выносливость и равновесие», — отмечает он. - Йога и тай-чи
Практика этих медитативных форм упражнений из древней Индии и Китая «показала хорошие результаты для людей с болями в пояснице, улучшив их функции, выносливость и симптомы», — говорит доктор Майер. - Когнитивно-поведенческая терапия (КПТ)
«Исследования показывают, что эта популярная форма разговорной терапии улучшает способность справляться, снижает социальную изоляцию и снижает социальное воздействие боли на вашу жизнь», — говорит он.Также полезно сочетание психологической терапии с физиотерапией и социальной поддержкой. - Биологическая обратная связь
Размещение электродов в определенных точках позволяет контролировать и снимать напряжение в мышцах спины. «Это улучшает функции, позиционную переносимость и мышечную боль», — говорит доктор Майер. - Управление стрессом и внимательность
Снятие стресса и сосредоточение внимания на настоящем помогают отвлечься от боли. - Постепенное расслабление
Постепенное снятие напряжения в каждой части тела может помочь облегчить боль, особенно перед сном.
Средства с меньшей вероятностью помогут
Специалисты по позвоночникуCleveland Clinic обычно не поддерживают использование пассивных методов лечения боли в пояснице.
«Постоянное использование низкоуровневой лазерной терапии, ультразвука, чрескожной электрической стимуляции нервов (ЧЭНС) и манипуляции с позвоночником может помочь только в краткосрочной перспективе», — отмечает доктор Майер. «Мы не хотим, чтобы вы тратили деньги на лечение, которое вряд ли принесет пользу более суток».
Когда могут понадобиться лекарства
Если немедикаментозные вмешательства не помогают, ACP рекомендует сначала попробовать нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, напроксен, индометацин или мелоксикам.Хотя НПВП частично снимают боль, они могут подвергнуть вас риску желудочно-кишечного кровотечения или повреждения почек.
В качестве препаратов второго ряда ACP рекомендует дулоксетин (антидепрессант) или трамадол (новый опиоид, но все еще подверженный злоупотреблению).
Из-за серьезных побочных эффектов и привыкания опиоидные препараты (морфин, оксиморфон, гидроморфон, тапентадол) следует использовать только в крайнем случае, когда пациенты не справляются со всеми другими методами лечения, рекомендует ACP. Практическое правило: используйте минимально возможную дозу опиоидов в течение минимального времени.
Если вы страдаете от длительной боли в пояснице, стоит изучить эти варианты немедикаментозного лечения, прежде чем прибегать к таблеткам. Вероятно, вы заметите, что качество вашей жизни улучшается.
Боль в пояснице — причины, диагностика и лечение
| Растяжение и растяжение поясницы | Американская ассоциация неврологических хирургов |
Боль в пояснице не уникальна. По оценкам, 75-85% американцев в течение жизни испытывают те или иные боли в спине.Хотя боль в пояснице может быть довольно изнурительной и болезненной, примерно в 90% случаев она носит временный характер, и боль проходит без хирургического вмешательства. Однако у 50% пациентов, страдающих эпизодами боли в пояснице, в течение одного года будут повторяться эпизоды. Боль в пояснице считается хронической, если она сохраняется более 12 недель.
Поясничный отдел
Поясничный отдел позвоночника (поясница) состоит из пяти позвонков (костей) в нижней части позвоночника между ребрами и тазом.Позвонки, образующие позвоночник в спине, смягчены небольшими дисками, которые расположены между каждым из позвонков и действуют как амортизаторы для костей позвоночника. Эти диски круглые и плоские, с жестким внешним слоем (кольцом), окружающим желеобразный материал, называемый ядром. Толстые связки, прикрепленные к позвонкам, удерживают мягкую ткань диска на месте.
Из 31 пары спинномозговых нервов и корешков пять пар поясничных (L1 – L5) и пять крестцовых (S1 – S5) нервных пар соединяются, начиная с нижней части спины.
Распространенные причины боли в пояснице
Симптомы
Симптомы боли в пояснице проявляются в виде боли в пояснице, которая может включать боль, проникающую в ягодицы (ягодицы), бедра или ноги. Боль может быть острой, тупой, ноющей, жгучей или сочетанием всего вышеперечисленного. Он может быть постоянным, прерывистым или связанным с деятельностью.
Каким образом вы можете изменить будущее в области ухода за позвоночником
Более 30 лет NREF финансирует исследования и обучение для улучшения лечения и ухода при таких состояниях, как боли в пояснице.
Ваш вклад может иметь значение. Узнайте больше о NREF и сделайте пожертвование сегодня.
пожертвовать сейчасКогда обращаться за медицинской помощью
Хотя боль в пояснице — обычное явление, некоторые признаки требуют обследования у медицинского работника, например, постоянная или усиливающаяся боль в спине; неврологические симптомы, включая онемение, слабость или покалывание; или изменения в функции кишечника или мочевого пузыря.
Диагностика боли в пояснице
Диагноз ставится нейрохирургом на основании истории болезни, симптомов, физического осмотра и результатов диагностических исследований.Некоторых пациентов можно лечить консервативно; если консервативное лечение неэффективно, врач может назначить визуализацию нижней части спины и другие тесты, которые могут включать:
Варианты безоперационного лечения
