“Дайте что-нибудь от боли в спине!”
“Дайте что-нибудь от боли в спине!”Почти каждый день мы слышим такие запросы от посетителей аптеки и уже привыкли к ним. И часто не задумываемся какая НПВС-мазь лучше в каждом конкретном случае, а сразу предлагаем ту, которая под рукой или на слуху. Так быстрее.
Но эффективность такой рекомендации весьма сомнительна: кому-то поможет, а кому-то навредит.
Сегодня разберемся, как делать осознанные и эффективные рекомендации, которые действительно помогут вашим клиентам справиться с болью и сделают сервис вашей аптеки гораздо выше.
О безупречном сервисе в аптеке мы писали здесь.
А также разберемся:
- чем отличаются между собой наружные НПВС-средства
- есть ли универсальная рекомендация, которая подойдет любому покупателю
- какую мазь лучше предложить пожилым клиентам
- когда рекомендовать гель, а когда крем
- а также, какие вопросы задать покупателю, чтобы подобрать ему наиболее подходящее наружное НПВС-средство
Все наружные обезболивающие средства отличаются между собой по нескольким параметрам, но нас интересуют только три из них:
- действующее вещество или состав (моно- и комбинированные средства)
- форма выпуска (гели, мази, кремы, пластыри)
- объем тубы (20, 50 или 100 г)
По действующему веществу все НПВС (и наружные в том числе) делят на 2 большие группы:
- селективные
- неселективные
Неселективные НПВС ингибируют все виды циклооксигеназы:
и ЦОГ-1, и ЦОГ-2. Это говорит о том, что они обладают большим количеством побочных эффектов, особенно при длительном использовании. Поэтому пожилым людям и покупателям с хронической болью их нужно рекомендовать с большой осторожностью.
Это говорит о том, что они обладают большим количеством побочных эффектов, особенно при длительном использовании. Поэтому пожилым людям и покупателям с хронической болью их нужно рекомендовать с большой осторожностью.
Селективные НПВС ингибируют преимущественно ЦОГ-2, что делает их более безопасными. Они хорошо переносятся, почти не обладают побочными действиями и идеально подходят для покупателей с многочисленными хроническими заболеваниями.
Но селективными НПВС являются только мелоксикам и нимесулид. Выбор не велик. И вместе с тем, кремы и гели на их основе можно предлагать любому покупателю. Это универсальная рекомендация. Она выручит вас в ситуации, когда нет времени на поиски подходящего средства.
Все остальные НПВС – неселективные.
При этом, отличным противовоспалительным действием обладают такие неселективные НПВС, как:
- ацеклофенак
- диклофенак
- кетопрофен
- индометацин
- кетопрофена
- индометацина
- кеторолака
- диклофенака

Теперь разберемся с циклооксигеназами (ЦОГ)
Их основная задача в организме – катализировать синтез простагландинов из арахидоновой кислоты.
При этом, ЦОГ-1 или базовая циклооксигеназа постоянно синтезируется в организме и превращает арахидоновую кислоту в простагландины, которые участвуют в развитии нормальных биологических реакций в организме, таких как защита слизистой оболочки желудка от действия соляной кислоты, регуляция работы тромбоцитов или поддержание функций бронхов.
ЦОГ-1 называют еще “хорошей” циклооксигеназой. А простагландины, которые вырабатываются под ее влиянием не являются медиаторами воспаления.
Поэтому подавление ЦОГ-1 любыми НПВС приводит к нарушению нормальных и жизненно важный функций организма. Что проявляется в виде различных нежелательных реакций.
ЦОГ-2 – это более специфический фермент, который срабатывает только в ответ на воспаление. Именно с ЦОГ-2 связаны основные клинические проявления воспаления: покраснение, отек, боль и местное повышение температуры.
И если подавлять ЦОГ-2 различными НПВС, то воспаление быстро проходит. Именно поэтому самыми безопасными считаются селективные НПВС.
Выводы:
- если боль сильная, то быстрее помогут с ней справиться наружные средства на основе кеторолака, кетопрофена, индометацина или диклофенака.
- если боль умеренная, то можно предложить препарат на основе селективного НПВС — мелоксикама или нимесулида.
Наружные НПВС могут содержать одно или несколько действующих веществ.
 Монопрепаратов в ассортименте аптек большинство. При этом считается, что комбинированные мази лучше. Что же выбрать?
Монопрепаратов в ассортименте аптек большинство. При этом считается, что комбинированные мази лучше. Что же выбрать?Рассмотрим несколько примеров:
- если наружный НПВС-препарат имеет в составе дополнительно диметилсульфоксид, то действующее вещество мази будет намного быстрее проникать через кожу к очагу воспаления. И, соответственно, быстрее начнет оказывать лечебный эффект. Это плюс.
- если в наружном средстве два и более НПВС, то они, как правило, усиливают фармакологическое действие друг друга. А значит обезболивающий и противовоспалительный эффекты будут сильнее. Это тоже плюс.
- если НПВС комбинирован с левоментолом, который обладает охлаждающим действием, то боль утихнет быстрее. Это тоже хорошее дополнение.
Выводы:
Комбинированные наружные НПВС — это более грамотная рекомендация, которая особенно актуальна:
- при давних болях в спине или суставах
- когда покупатель перепробовал несколько монопрепаратов, но они не помогли
- когда нужно быстро справиться с воспалением, например, у спортсменов
- мазь
- крем
- гель
- или пластырь

Гели — самая частая форма выпуска для наружных НПВС, т.к. имеют ряд заметных преимуществ. Быстро впитываются по сравнению с кремом и мазью, что дает скорейшее наступление обезболивающего эффекта. Не пачкают одежду при использовании. И обладают легким охлаждающим эффектом, который всегда кстати. Поэтому рекомендуйте НПВС-гели при острой боли.
Быстрее геля только эмульгель — это жировая эмульсия в водном геле, которая проникает через кожу почти мгновенно.
Кремы и мази отличаются друг от друга по степени жирности. В мазях основа всегда жирнее. За счет этого мази и кремы впитываются медленнее, чем гели, но отлично подходят для проведения легкого массажа при нанесении, что значительно усиливает эффект препарата.
Из-за жирной основы мази и кремы могут пачкать одежду. Об этом нужно обязательно предупреждать покупателя.
Пластыри — самая современная и удобная лекарственная форма для наружных НПВС: быстро наносятся, не пачкают одежду и не требуют постоянного нанесения.
Выводы:
- при острой и сильной боли лучше предложить препарат в форме геля или эмульгеля — он быстрее подействует
- при хронической боли предлагайте крем или мазь; при этом советуйте клиентам всегда массировать больное место при нанесении препарата. Это улучшает кровообращение и боль утихает в короткие сроки.
- покупателям с особой занятостью на работе предлагайте НПВС-пластыри. Однократное нанесение в сутки значительно упростит применение средства.
Наружные НПВС-средства выпускаются с различными концентрациями действующего вещества.
И чем больше эта концентрация, тем выраженнее лечебный эффект. При этом риск побочных реакций тоже выше.
Выводы:
- чем сильнее боль, тем больше должен быть процент действующего вещества в геле или мази
Какие вопросы задавать покупателю при подборе наружного средства из группы НПВС:
- Какая у вас боль: сильная, слабая, ноющая или тупая?
Это можно и нужно рассказать покупателю, он будет вам очень благодарен за разъяснения и заботу.
- Что именно у вас болит: мышцы, суставы, спина?
- Как давно у вас эти боли?
- Какими средствами вы уже пользовались?
Если процесс хронический, и место повреждения занимает большую площадь (например, болит спина), предложите большую упаковку наружного средства 100 или 150 грамм.

Если процесс острый, и место повреждения занимает небольшую площадь (локтевой сустав или палец), предложите упаковку 30 или 50 грамм.
- Какие из перечисленных заболеваний у вас есть: язвенная болезнь желудка, заболевания печени, почек, бронхиальная астма, нарушения свертываемости крови?
- Какой возраст больного?
Шпаргалка по наружным НПВС
- боль + гематома — рекомендуйте комбинированное средство НПВС + венотоник
- боли при артрозе — НПВС в комбинации с хондропротектором
- при острой боли или свежих травмах (ушиб, растяжение, “прострел” в спине и пр.
 ) предложите средство без согревающего эффекта (без стручкового перца в составе)
) предложите средство без согревающего эффекта (без стручкового перца в составе) - при хронических долгих болях сразу объясните покупателю, что его средства выбора — это мази или кремы (не гели). Только по ним можно проводить легкий массаж, что улучшает кровоток и значительно облегчает боль
- молодым и спешащим покупателям предложите обезболивающие пластыри
Ассортимент наружных НПВС даже в самой маленькой аптеке весьма разнообразен, поэтому подобрать эффективный препарат по приемлемой для покупателя цене всегда можно.
В крайнем случае используйте вопрос:
“Вам подешевле или чтобы помогло?”
Работает безотказно!
от чего возникают, как их лечит остеопат — Советы и рекомендации специалистов клиники Клиомед в Казани
- Главная
- Пациентам
- org/Breadcrumb»>Что мы лечим
- Боли в спине: от чего возникают, как их лечит остеопат
29.03.2021
В 80% случаев боли в спине бывают вызваны неврологическими патологиями, среди которых на первом месте стоит остеохондроз позвоночника. Остальные 20% приходятся на травмы и заболевания внутренних органов.
Люди обычно очень терпеливые, за медицинской помощью обращаются тогда, когда змеиный яд и обезболивающие уже не помогают. Но даже в самом запущенном случае лечение болей в спине методами остеопатии оказывается успешнее традиционной фармакотерапии и оперативного вмешательства.
Почему болит спина
Картинка взята на сайте stock.adobe.com в разделе бесплатно stock.adobe.com/ru/free
Позвоночник — наше все, ему человек обязан способностью к прямохождению. Представьте, какую нагрузку испытывает позвоночный столб ежедневно, ведь он выполняет три важные функции — опорную, защитную и амортизирующую.
Любое нарушение в сложной системе кровоснабжения и иннервации позвоночника, воспаление в его тканях и структурах проявляются болевым синдромом. Характер боли в спине указывает на причину ее проявления. Назовем самые распространенные.
Прострелы в пояснице (люмбаго) и острая боль:
-
при поражении спинномозговых корешков (радикулит) болевые ощущения могут сопровождаться онемением ног;
- остеохондроз, особенно если боль усиливается при кашле, чихании;
-
межпозвоночные грыжи часто бывают осложнением остеохондроза и дают о себе знать усилением боли в спине при наклоне, повороте корпуса.
Ноющая боль:
-
опять же остеохондроз;
-
смещение позвонковых дисков;
-
растяжение мышц спины;
-
воспалительный процесс после переохлаждения.

Важно понимать, что это не аксиома. У разных людей при одном заболевании боль в спине может различаться из-за разного болевого порога, тяжести патологии, сопутствующих болезней. Даже больные почки проявляют себя по-разному. У одних болит в пояснице, у других сильно отдает в живот или пах.
Поэтому перед лечением боли в спине врач проводит диагностику позвоночника и по показаниям исследование внутренних органов.
Также стоит отметить, что среди пациентов врача-остеопата всегда есть беременные и недавно родившие женщины, профессиональные спортсмены и любители, а также люди с сидячей работой. Все они в группе риска и многие ходят на сеансы к остеопату не только для лечения болей, но и в целях профилактики их появления.
Как лечит спину остеопат
Фармакотерапия и лечебные блокады снимают болевой синдром, давая временное облегчение. Но причина болей в спине при этом никуда не девается.
Мышечные спазмы, ущемления нервов, структурные сдвиги в позвоночнике — все эти нарушения устраняются с помощью остеопатических техник:
-
висцеральная остеопатия. Позвоночник, а точнее спинной мозг, связан со всеми внутренними органами. Например, опущение почек и напряжение пояснично-подвздошной мышцы провоцируют ноющую боль в спине, которая появляется к вечеру. Воздействуя на полостные структуры, остеопат восстанавливает анатомически правильное положение органа, снимает напряжение и боли проходят;
-
структуральная остеопатия. Это основные техники, которые врач применяет на костно-суставных структурах, работая с мышцами, связками, сухожилиями. Стойкий положительный результат отмечается при лечении остеохондроза, сколиоза и последствий травм спины;
-
краниосакральная остеопатия. Работая с костями черепа пациента, остеопат восстанавливает нормальную циркуляцию спинномозговой жидкости.

При лечении болей в спине, вызванных спортивными гипер-нагрузками и травмами, вместе с остеопатией используется кинезиотейпирование. Если боль связана с напряжением мышечно-фасциальных структур, очень хорошо помогают мягкие миофасциальные техники. Врач обязательно применяет векторно-осевые приемы остеопатии, с высокой результативностью устраняющие боли в спине практически любого генеза.
Насколько быстрым или длительным будет процесс излечения, зависит от тяжести патологии и опыта врача-остеопата.
Автор статьи: Гайнуллин Ильдар Рустэмович
Врач остеопат, невролог, ассистент Института остеопатии
Кандидат медицинских наук
Вернуться
Узнайте, когда обращаться за помощью при болях в спине
Почти каждый человек хоть раз в жизни испытывал боль в спине.
К счастью, боль в спине в большинстве случаев не является серьезной причиной для беспокойства. Боль обычно проходит сама по себе, если немного времени и внимания к себе. С другой стороны, вам может потребоваться обратиться к врачу или даже в отделение неотложной помощи при более серьезной боли в спине.
Как врач физической медицины и реабилитации, который также специализируется на обезболивании, я тесно сотрудничаю с хирургами позвоночника, физиотерапевтами и другими специалистами по спине, чтобы помочь людям получить правильный уход при болях в спине. Так как же узнать, когда вам нужно обратиться к специалисту по позвоночнику? И что можно сделать, чтобы помочь вам чувствовать себя лучше, если у вас болит спина? Ответы на эти вопросы могут частично зависеть от того, как часто у вас болит спина и насколько это влияет на вашу жизнь.
Не все боли в спине одинаковы
Первый шаг в лечении болей в спине — определить, какой у вас тип боли.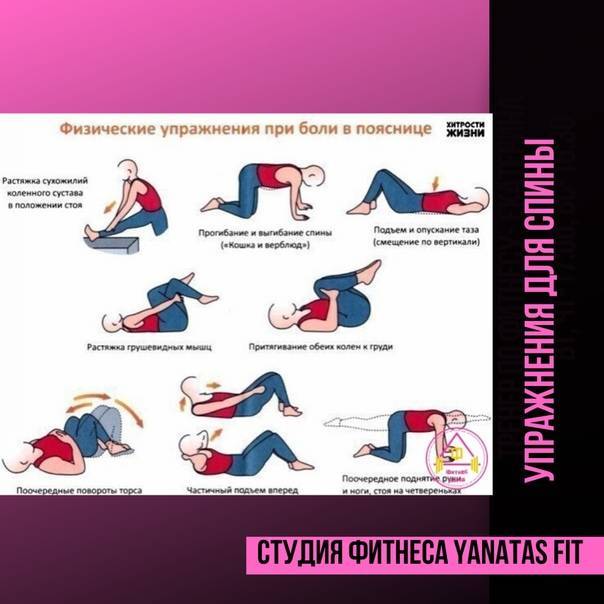 В целом существует два типа болей в спине:
В целом существует два типа болей в спине:
Острая боль в спине. Этот тип боли в спине возникает внезапно и относительно непродолжителен. Он может длиться от нескольких дней до шести недель. Острая боль в спине обычно вызвана травмами. Например, у вас может болеть спина, если вы перенапрягаете или травмируете мышцы спины во время тренировки или поднимаете что-то тяжелое неправильно. Даже сидя за столом весь день, вы можете повредить спину, если у вас плохая осанка.
Хроническая боль в спине. Этот тип боли в спине длится три месяца или дольше. Хроническая боль в спине также может приходить и уходить, но она по-прежнему может оказывать большое влияние на качество вашей жизни и вашу способность заниматься определенными видами деятельности. Симптомы хронической боли в спине аналогичны симптомам острой боли в спине, хотя они часто появляются постепенно и обычно не связаны с определенной деятельностью, например, с тяжелыми физическими упражнениями. Все, от плохой осанки до грыж межпозвонковых дисков и стеноза позвоночника, может вызвать хроническую боль в спине.
Все, от плохой осанки до грыж межпозвонковых дисков и стеноза позвоночника, может вызвать хроническую боль в спине.
Что делать при болях в спине
Острая боль в спине — такая, которая может начаться, например, после того, как вы вывихнули спину, — обычно проходит через несколько дней или недель.
Вы можете попытаться облегчить свою боль:
- Принимая безрецептурные обезболивающие.
- Прикладывание льда или грелки к спине.
- Оставайтесь настолько активными, насколько это возможно. Это не означает, что вы должны энергично заниматься спортом, но лучше избегать постельного режима, который на самом деле может усилить боль. Вы можете совершить короткую прогулку или попробовать легкую растяжку.
Когда следует обращаться к врачу при болях в спине
Вам следует записаться на прием к врачу, если боль в спине не уменьшилась через две недели. И я рекомендую вам как можно скорее обратиться за медицинской помощью, если:
У вас боли в спине и ногах. Если у вас стреляющая боль, которая распространяется от спины через ягодицы и вниз по одной из ног, это может быть сигналом ишиаса, состояния защемления нерва, которое обычно вызывается грыжей межпозвоночного диска.
Если у вас стреляющая боль, которая распространяется от спины через ягодицы и вниз по одной из ног, это может быть сигналом ишиаса, состояния защемления нерва, которое обычно вызывается грыжей межпозвоночного диска.
У вас боли в спине плюс недержание мочи. Боль в спине, сопровождающаяся потерей контроля над мочевым пузырем или кишечником, обычно требует неотложной медицинской помощи. Это может быть признаком серьезного повреждения нерва, которое может стать необратимым, если его не лечить. Может потребоваться немедленная операция, чтобы снять давление со спинного мозга.
У вас слабость в ногах. Это может произойти при защемлении нерва в результате повреждения диска или сужения позвоночника.
У вас высокая температура и боль в спине. Это потенциальный признак инфекции, которую необходимо лечить немедленно.
Боли в спине начались после травмы. Например, после падения, удара в спину или автомобильной аварии. Ваша боль может быть результатом перелома позвоночника.
Ваша боль может быть результатом перелома позвоночника.
Боль в спине внезапно усилилась. Это может быть признаком более серьезной проблемы со спиной или медицинской проблемой, отличной от состояния позвоночника.
Вы похудели без усилий. Боль в спине, сопровождающаяся необъяснимой потерей веса, может быть вызвана более серьезными причинами, включая, возможно, опухоль.
Обратите внимание на здоровье позвоночника
Как я часто говорю людям, вы знаете свое тело лучше, чем кто-либо другой. Если симптомы боли в спине не уменьшаются или усиливаются, возможно, пришло время обратиться к специалисту. Некоторые проблемы с болью в спине могут ухудшиться, если вы отложите обращение за медицинской помощью.
Правильное лечение может зависеть от причины боли в спине. Чтобы выяснить, что вызывает боль в спине у моих пациентов, я изучаю их историю болезни и провожу медицинский осмотр. Я также могу потребовать, чтобы пациент прошел неврологическое и другие визуализирующие обследования.
Улучшение самочувствия не всегда означает операцию
Мы в Temple знаем, что боль в спине не должна мешать вам наслаждаться жизнью. Мы также знаем, что большинству людей не требуется операция для облегчения симптомов.
Одним из возможных решений хронической боли в спине является физиотерапия. Во время лечебной физкультуры вы научитесь упражнениям для укрепления мышц спины и живота, поддерживающих позвоночник. Наличие более сильной спины и кора может помочь облегчить боль.
Ваш терапевт также может помочь вам освоить правильную технику поднятия тяжестей и осанки. Вместе с кондиционированием эти методы могут помочь вам избежать новых проблем со спиной в будущем. На самом деле, я слышал истории от пациентов о том, как они были удивлены тем, что физиотерапия значительно уменьшила количество боли, от которой они были.
Лекарства также могут помочь сделать боль в спине более управляемой.
Я обычно рекомендую попробовать подобные методы лечения в течение нескольких недель. Если этого недостаточно, мы можем попробовать более агрессивные варианты лечения, такие как спинальные инъекции. Уколы могут уменьшить воспаление в позвоночнике, предлагая временное облегчение боли в спине и радикулита.
Если этого недостаточно, мы можем попробовать более агрессивные варианты лечения, такие как спинальные инъекции. Уколы могут уменьшить воспаление в позвоночнике, предлагая временное облегчение боли в спине и радикулита.
Когда мне может понадобиться операция?
Я говорю своим пациентам, что обычно вы должны попробовать консервативное лечение в течение как минимум шести месяцев, прежде чем мы поговорим об операции. Если у вас хроническая боль в спине и нехирургические методы лечения не помогают, вам может потребоваться операция на позвоночнике. Для лечения всех заболеваний позвоночника хирурги Temple используют инновационные и малоинвазивные методы, доступные сегодня.
Узнайте, что вызывает боль в спине
Специалист по боли в спине в Temple Health может выяснить причину вашей постоянной боли в спине и помочь вам найти облегчение.
Запишитесь на прием или позвоните по телефону 800-TEMPLE-MED (800-836-7536).
Полезные ресурсы
Ищете дополнительную информацию?
- Что вызывает боль в спине и шее?
- Часто задаваемые вопросы о хирургии позвоночника
- Каковы симптомы и варианты лечения боли в позвоночнике?
- Узнайте больше об универсальной программе Temple по борьбе с болями в спине
- Познакомьтесь с нашей командой врачей универсальной программы лечения болей в спине
Боретесь с болями в спине? Как облегчить дискомфорт и когда обратиться к врачу
У вас тупая, постоянная боль в пояснице? Или вы вдруг почувствовали резкую боль в спине? Ты не один.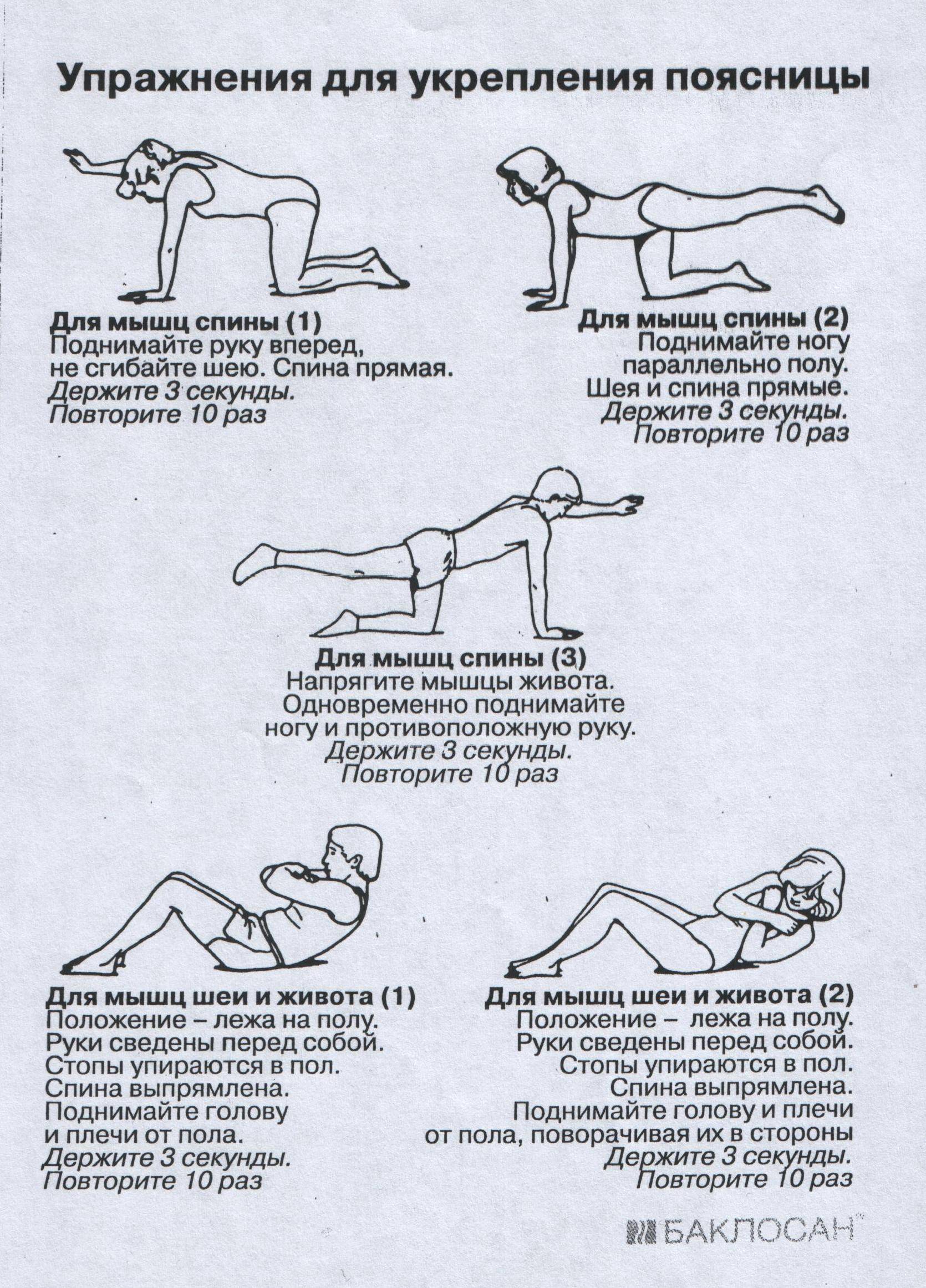 Боль в спине является одной из самых распространенных проблем со здоровьем, с которыми сталкиваются люди.
Боль в спине является одной из самых распространенных проблем со здоровьем, с которыми сталкиваются люди.
Все, даже дети, могут страдать от болей в спине», — говорит Шраддха Р. Патель, доктор медицинских наук, врач-терапевт отделения внутренней медицины Риверсайд в Денби. «На самом деле, это одна из самых распространенных причин, по которой люди обращаются к врачу. Но хорошая новость заключается в том, что ваша боль обычно проходит сама по себе».
Доктор Патель объясняет, что вызывает боль в спине, как ее предотвратить и когда обратиться к врачу.
Что вызывает боль в спине?
«Мы делим боли в спине на два типа, — говорит доктор Патель. «Один из них — острый, когда боль длится всего несколько дней или недель и не повторяется. Это самый распространенный тип болей в спине. Если ваша боль продолжается не менее двенадцати недель, это считается хронической болью».
Если вы попали в автомобильную аварию или упали с лестницы, легко узнать причину вашей боли. В этих случаях вы, вероятно, растянули или порвали связку, сухожилие или мышцу. Некоторые менее очевидные причины болей в спине включают:
В этих случаях вы, вероятно, растянули или порвали связку, сухожилие или мышцу. Некоторые менее очевидные причины болей в спине включают:
- Сгорбившись в кресле
- Быть не в форме
- Интенсивная тренировка
- Ожирение
- Генетика
- Стать старше
Артрит и другие медицинские проблемы, вызывающие разрушение костей, также могут вызывать боли в спине. Кроме того, причиной болей в спине могут быть проблемы с нервами и спинным мозгом, такие как грыжа или разрыв межпозвонкового диска, инфекция или радикулит.
Некоторые заболевания, не связанные с позвоночником, также могут вызывать боль в спине. К ним относятся:
- Камни в почках
- Эндометриоз
- Фибромиалгия
- Опухоли
- Беременность
Как облегчить боль в спине
В большинстве случаев боль в спине проходит сама по себе, но это может занять некоторое время. Если боль в спине только началась, вот несколько способов облегчить ее и, возможно, вылечить:
Если боль в спине только началась, вот несколько способов облегчить ее и, возможно, вылечить:
- Прикладывайте холодные компрессы к болезненному участку .
- Используйте горячие компрессы или грелку
- Принимайте безрецептурные обезболивающие по мере необходимости
- Временно прекратите любую деятельность или упражнения, которые могут усилить вашу боль, но не отдыхайте весь день
- Как можно скорее возобновите нормальную деятельность — движение поможет уменьшить боль
- Обязательно высыпайтесь и ешьте здоровую пищу
Как предотвратить боль в спине
Регулярные упражнения, которые делают ваши мышцы сильными и гибкими, могут защитить вашу спину от травм. Поддержание здорового веса предотвратит ненужный стресс или нагрузку на спину. Диета, включающая продукты с кальцием и витамином D, помогает сохранить здоровье костей.
«Подумайте о своем распорядке дня и подумайте о том, как вы можете неосознанно ухудшить состояние спины», — рекомендует доктор Патель.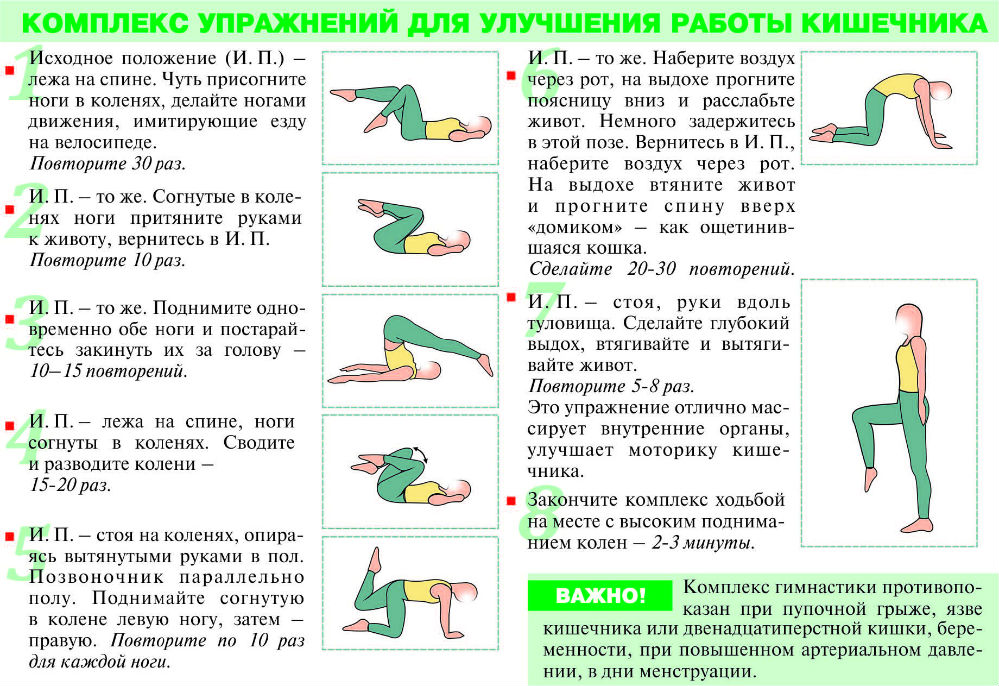 «Если вы сидите на работе весь день, время от времени меняйте положение и делайте перерывы, чтобы потянуться и пройтись по офису. Вы также можете положить подушку или свернутое полотенце под поясницу для дополнительной поддержки и использовать небольшой табурет для поддержки ног. И, конечно же, соблюдайте правильную осанку, чтобы снять нагрузку с позвоночника».
«Если вы сидите на работе весь день, время от времени меняйте положение и делайте перерывы, чтобы потянуться и пройтись по офису. Вы также можете положить подушку или свернутое полотенце под поясницу для дополнительной поддержки и использовать небольшой табурет для поддержки ног. И, конечно же, соблюдайте правильную осанку, чтобы снять нагрузку с позвоночника».
Когда обратиться к врачу
Если ваша боль не проходит сама по себе, запишитесь на прием к своему лечащему врачу. Они могут назначить лекарства, физиотерапию или определить, следует ли вам обратиться к специалисту. Кроме того, не ждите несколько недель, чтобы записаться на прием, если у вас боли в спине, а также:
- Лихорадка
- Онемение и покалывание
- Неожиданная потеря веса
- Слабость, болезненность или онемение ног
Если вы попали в аварию или получили серьезную травму, вам также следует обратиться за медицинской помощью. Чтобы записаться на прием к доктору Пателю от болей в спине, посетите наш веб-сайт.

