Опухла стопа — что это может быть?
Отёчность ног — распространённый симптом, который может указывать на проблемы со здоровьем, но иногда проявляется и у совершенно здоровых людей. Если у вас опухла стопа, стоит поскорее обратиться к специалистам, ведь это может быть признак серьёзной болезни.
Причины временных отёков
Отёки и припухлости появляются из-за задержки жидкости в тканях. Чаще всего у здоровых людей они возникают после долгого нахождения на ногах. Например, если на работе вам нельзя даже присесть, то к концу дня ноги неизбежно опухнут. Впрочем, если долго сидеть, это тоже приведёт к отёкам.
Стопа может опухнуть в результате травмы. Например, при растяжении связок голеностопа. Отёк приходит в скором времени после повреждения. Именно по его наличию можно понять, насколько серьёзной была травма. Если после падения или удара стопа опухла, покраснела, и боль в ней не проходит — значит, повреждение достаточно сильное и стоит вызвать врача.
Ноги отекают и у любителей неправильного питания. Слишком большое количество соли в пище и злоупотребление алкоголем затрудняют усвоение и вывод воды, которая накапливается в тканях организма.
На усвоение жидкости могут влиять некоторые лекарства, особенно в виде капельниц. В таком случае, как только вы закончите терапию, отёки пройдут сами. Также от частой задержки жидкости в ногах страдают люди с лишним весом — всё из-за слишком большой нагрузки.
Отёк может прийти после поднятия тяжестей или интенсивных тренировок. А у женщин ноги начинают отекать от гормональных перестроек, например, при беременности или после родов.
От каких болезней может опухнуть стопа?
Не всегда отёки ног вызываются внешними причинами. Задержку жидкости часто провоцируют болезни внутренних органов. Если вы заметили, что у вас опухла стопа на фоне общего недомогания, пройдите обследование и обратитесь к специалисту, так как это может быть признак тяжёлой болезни.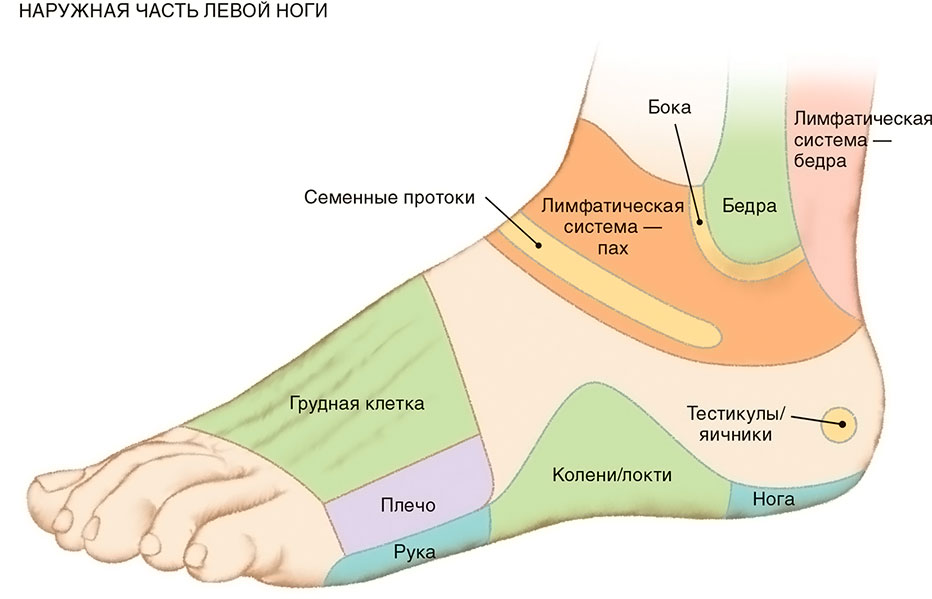
Какие патологии могут вызвать отёчность ног?
В первую очередь, стоит обследовать почки — именно они чаще всего провоцируют отёки. Если из-за заболевания они не смогут справиться с большим количеством потребляемой жидкости, она неизбежно задержится в конечностях.
- Патологии сердечно-сосудистой системы приведут к тому, что сердце не будет справляться с нагрузкой. Давление упадёт, и кровь с лимфой будут застаиваться в нижних частях тела.
- Ревматизм и разрушение суставов действуют по похожему принципу: нарушается кровообращение, воспаляется суставная сумка, и опухает область вокруг больного сустава.
- Варикозное расширение вен приводит к застою жидкости из-за слабых сосудов. Ноги обычно опухают к вечеру, но за ночь их состояние приходит в норму.
- Болезни печени и гормональные нарушения приводят к неправильному обмену веществ, при котором организм начинает хуже усваивать жидкости.
- Болезни печени и гормональные нарушения приводят к неправильному обмену веществ, при котором организм начинает хуже усваивать жидкости.
Какая диагностика может помочь?
В первую очередь врач проведёт визуальный осмотр. Если у вас есть исследования о прошлых болезнях, особенно хронических, обязательно возьмите их на приём — они упростят постановку диагноза. После осмотра вас направят на дальнейшее обследование, в рамках которого:
- возьмут развёрнутый анализ крови и проверят на свёртываемость;
- сделают ЭКГ;
- проверят кровь на гормоны;
- сделают УЗИ вен и артерий нижних конечностей, а также УЗИ брюшной полости и малого таза, чтобы определить заболевания внутренних органов;
- сделают МРТ и КТ, чтобы точнее локализовать проблемное место.
В зависимости от результатов анализов можно будет определить место патологии и обратиться к более узкому специалисту. К кардиологу — в случае заболевания сердца, а к флебологу — при проблемах с сосудами. Нефролог и уролог помогут при больных почках, а эндокринолог назначит лечение при отклонениях в гормональном фоне.
Как снять отёк стопы?
В зависимости от причины появления отёков, лечение будет разным. Для снятия симптомов, скорее всего, вам назначат мочегонные средства, специальную диету и компрессионную одежду. В случае патологии внутренних органов следуйте рекомендациям лечащего врача, и неприятные симптомы пройдут вместе с болезнью.
Чтобы избавиться от временных отёков или облегчить симптомы до начала лечения, можно принять контрастный душ, немного полежать с приподнятыми вверх ногами, положив под них подушку, и сделать лёгкий массаж стоп снизу вверх.
Профилактика отёков стоп
Если здоровье в порядке, но ноги продолжают опухать, придётся немного изменить образ жизни. В первую очередь, сократите употребление соли и острых пряностей, которые задерживают жидкость. Следите за количеством выпитой воды — среднестатистический человек должен потреблять не более 2,5 литра в сутки.
При сидячей или стоячей неподвижной работе регулярно устраивайте короткие перерывы и разминайте уставшие ноги. Старайтесь не носить высокие каблуки целый день, а также следите за посадкой: нельзя сидеть нога на ногу, а края стула не должны давить на бёдра.
Если все эти способы снизить отёчность не помогают, то не стоит откладывать визит к врачу. Даже если у вас нет проблем со здоровьем, квалифицированный специалист поможет найти средство для лечения неприятных симптомов, и ваша жизнь станет более комфортной.
ПРИЧИНЫ БОЛИ В СТОПЕ И СУСТАВЕ СТОПЫ
Воспаление ахиллова сухожилия (тендинит) может возникнуть:
- при перегрузках ног, если пройти или пробежать непривычно большое расстояние;
- делая это в некачественной или сношенной спортивной обуви;
- если человек начинает интенсивную физическую нагрузку, не разогрев мышцы ног.
Однако у воспаления ахиллова сухожилия могут быть и более неясные причины. Зачастую причина проблемы не в сухожилии, а, например, в образе жизни – в случае, если человек курит, усиленно употребляет алкоголь, при лишнем весе.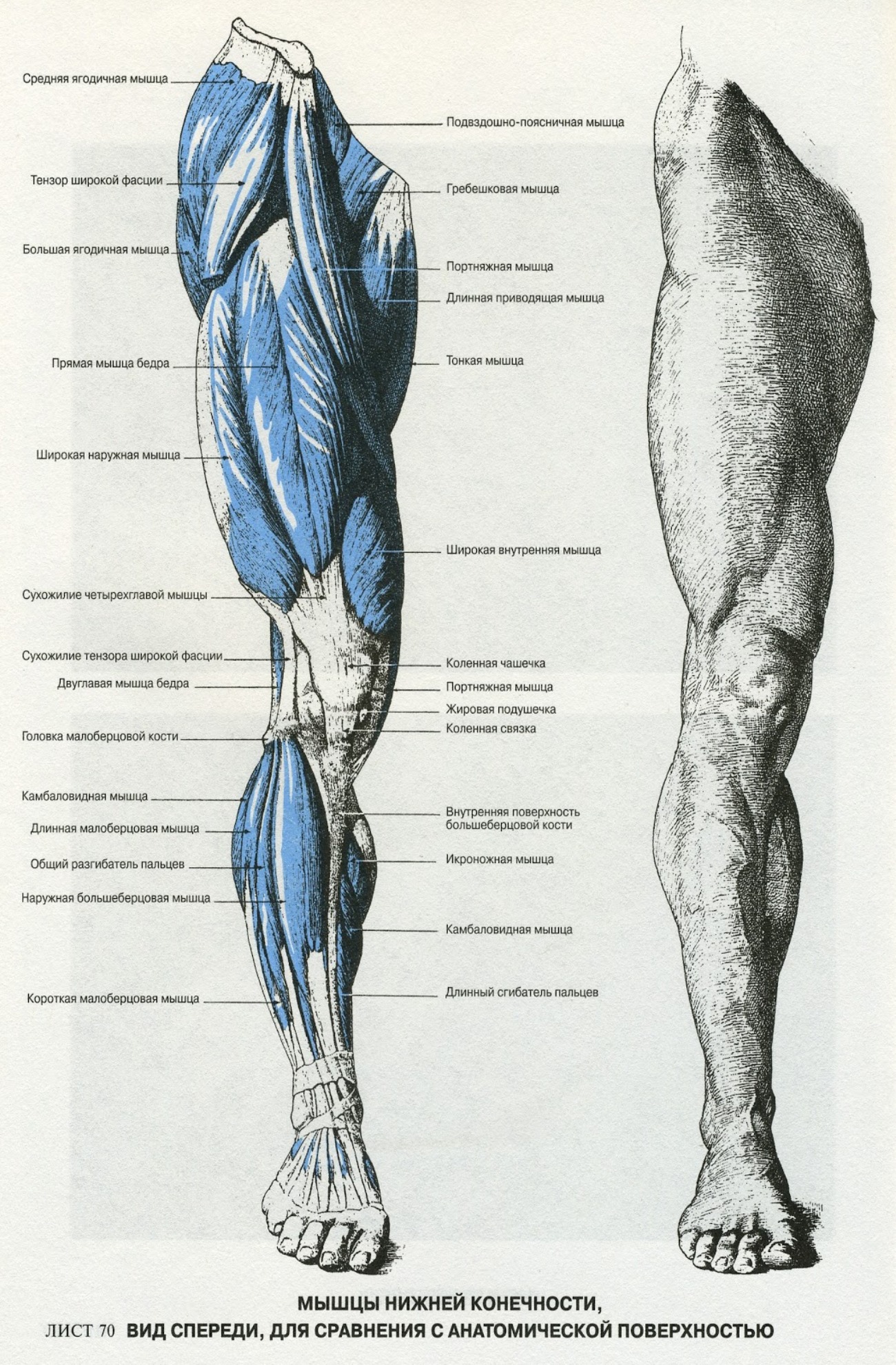
На воспаление ахиллова сухожилия указывают:
- боль и скованность, которые более выражены по утрам и на следующий день после физической активности;
- уплотнение в сухожилии;
- отек, который усиливается в течение дня при нагрузке на ногу.
Если симптомы воспаления не проходят в течение двух-трех дней, необходимо обратиться к травматологу-ортопеду.
Воспаление ахиллова сухожилия лечат с помощью нестероидных противовоспалительных препаратов, различных инъекций и физиотерапии. В отдельных случаях тендинит лечат хирургическим путем.
Если острый тендинит не лечить, воспаление может стать хроническим. При отсутствии лечения воспаления ахиллова сухожилия оно повторяется, что повышает вероятность разрыва сухожилия. Чем дольше не проходит хроническое воспаление ахиллова сухожилия, тем сложнее его лечить.
Разрыв ахиллова сухожилия могут вызвать те же причины, которые вызывают его воспаление. Для момента разрыва сухожилия характерны звук и ощущение, как будто лопнула широкая натянутая резинка. После разрыва ахиллова сухожилия невозможно встать на цыпочки, быстро образуется и усиливается отек, появляется сильная боль. Однако, хотя эти симптомы и являются крайне типичными, они могут указывать и на другие травмы, например, разрыв мышц.
Опыт врачей клиники ORTO свидетельствует о том, что наиболее эффективным и надежным решением в случае разрыва ахиллова сухожилия является его зашивание. Чем дольше откладывать этот процесс, тем больше становится расстояние между концами разорвавшегося сухожилия. Чтобы их соединить, возможно, будет необходимо сделать удлинение сухожилия. После своевременно сделанной операции – в течение первых пяти дней после разрыва – шрам ~ 5 см. При отдалении концов сухожилия нужно делать больший разрез и требуется пластика сухожилия.

Перелом лодыжки. Лодыжка может сломаться при ее неудачном повороте, при падении или ушибе. На перелом лодыжки указывает сразу возникшая острая боль, отек, кровоизлияние, боль усиливается, когда человек ставит ногу и пытается идти, стопа может быть под необычным углом, поскольку в результате травмы образовался вывих. Учитывая, что симптомы, вызванные повреждением связок (вывихом), могут не отличаться от признаков, указывающих на перелом кости, необходимо обратиться к ортопеду-травматологу.
В зависимости от специфики перелома его можно лечить с помощью фиксации гипсовой повязкой. Если перелом сложный и повреждены мягкие ткани, может потребоваться хирургическое лечение.
Вывих лодыжки. Когда человек неудачно ставит ногу, связки стопы неравномерно нагружены. В зависимости от силы, с которой мы выполняем неправильное движение, часть связок рвется. В быту эту травму называют вывихом, а в медицине – повреждением связок стопы. Первый симптом, свидетельствующий о вывихе — это боль, появляющаяся в момент травмы. Боль может сопровождаться отеком и кровоизлиянием. После легких вывихов лодыжки можно ходить, а после более серьезных поставить ногу на землю сложно из-за выраженной боли. Если боль сильная и не уменьшается в течение 48 часов после травмы, следует обратиться к травматологу-ортопеду.
Первая помощь после вывиха: ограничить движения, зафиксировав стопу эластичным бинтом. В течение двух суток следует использовать ледяные компрессы, заворачивая кусочки льда и прикладывая их к опухшему месту на 10-15 минут. Эту процедуру необходимо повторять каждые 3-4 часа. После того, как с момента травмы прошло 48 часов, вместо холодных процедур нужно делать согревающие процедуры и компрессы. Это улучшает кровоснабжение и уменьшает воспаление.
Стопу желательно не нагружать, в случае необходимости принимать обезболивающие препараты. После серьезных растяжений (разрывов нескольких связок), последствия которых чувствуются в течение нескольких месяцев, после консультации с травматологом-ортопедом нужно начать курс физиотерапии для тренировки мышц стопы и восстановления эластичности связок.
 В домашних условиях нужно делать круговые движения стоп, а также упражнения на растяжение и расслабление.
В домашних условиях нужно делать круговые движения стоп, а также упражнения на растяжение и расслабление.Боль в пятке – плантарный фасцит вызывают разрывы и воспаление волокнистой ткани соединительной ткани пятки, вызванные перегрузкой соединительной ткани стопы. Воспаление приводит к появлению боли в районе пятки. Эта проблема чаще затрагивает женщин с лишним весом, а также людей, которые большую часть дня проводят стоя. Боль в пятке может появиться и у спортсменов – при нагрузке на ногу во время бега или длительной ходьбе.
Обычно плантарный фасцит развивается постепенно. Характерна боль утром, когда стопа после сна снова подвергается нагрузке. Боль также появляется при движении после долгого сидения.
Если плантарный фасцит не лечить, он может перейти в хроническую форму. У человека с постоянной болью обычно развивается неправильная походка, что в результате приводит к проблемам в коленях, бедрах и спине.
Для лечения плантарного фасцита травматологи-ортопеды обычно выписывают нестероидные противовоспалительные медикаменты и назначают курс физиотерапии. Цель физиотерапии – обучить пациента особым упражнениям на растяжение связок стопы. Боль в пятке можно уменьшить, сделав инъекцию стероидов. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с соединительной ткани стопы. Приблизительно в 90% случаев при таком лечении воспаления боль проходит в течение двух месяцев. В отдельных хронических случаях рекомендуется сделать операцию.
Боль в пятке может также быть вызвана компрессией нервов в области спины, лодыжки или стопы, переломом пяточной кости или хроническими заболеваниями, например, остеоартритом. Поэтому важно выяснить настоящую причину боли в пятке.
Пяточные шпоры – это утолщение пяточной кости (увеличенная масса) в ее нижней части. Обычно такие выросты безболезненны, но в отдельных случаях они могут вызвать боль, особенно при ходьбе, прыжках или беге.
Для болезни характерна боль утром, когда человек снова нагружает ногу после сна. Боль также появляется при движении после долгого сидения.
Для лечения пяточных шпор травматологи-ортопеды обычно выписывают нестероидные противовоспалительные медикаменты и назначают курс физиотерапии. Цель физиотерапии – обучить пациента особым упражнениям на растяжение связок стопы. Боль в пятке можно уменьшить, сделав инъекцию стероидов. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с соединительной ткани пятки.
Если эффективные результаты лечения не были достигнуты в течение 9-12 месяцев, рекомендуется сделать операцию.
Остеоартрит сустава стопы – это дегенеративное заболевание тазобедренного сустава, которое связано с общим старением организма и обычно наблюдается у людей после 50 лет. Остеоартрит может быть вызван ранее полученным переломом сустава стопы или другой травмой. При износе суставных хрящей уменьшается их способность эффективно защищать кости суставов от прямого соприкосновения друг с другом. В результате возникает боль и воспаление. Признаки, которые могут указывать на остеоартрит: отек, скованность, боль. Постепенно к этим симптомам присоединяется деформация сустава стопы, уменьшается подвижность сустава и возникают трудности при ходьбе.
Интенсивность симптомов может меняться, иногда возникает ощущение полного выздоровления, а временами — очень выраженные нарушения.
Остеоартрит не проходит, однако можно ограничить развитие этого заболевания и максимально улучшить качество жизни. Для этого необходимо заботиться о своем весе, под наблюдением физиотерапевта изучить и регулярно делать комплекс упражнений для укрепления связок и мышц лодыжки, беречь сустав стопы от большой нагрузки, а также принимать противовоспалительные и обезболивающие препараты после консультации врача.
 Остеоартрит лечат также хирургическим путем – круг возможностей включает в себя артроскопические операции (чтобы удалить части хряща сустава, воспалившиеся ткани и шпоры (остеофиты)), а также эндопротезирование сустава стопы.
Остеоартрит лечат также хирургическим путем – круг возможностей включает в себя артроскопические операции (чтобы удалить части хряща сустава, воспалившиеся ткани и шпоры (остеофиты)), а также эндопротезирование сустава стопы.Жесткий палец (hallux rigidus) – это последствия остеоартрита. Жесткий палец вызывает боль в суставе большого пальца ноги. Боль усиливается при ходьбе. Наблюдается скованность в суставе пальца и ограничения движения. Это заболевание чаще развивается у людей с деформированной анатомией стопы, а также после травм стопы.
Остеоартрит не проходит, однако можно ограничить развитие этого заболевания и максимально улучшить качество жизни.
Чтобы уменьшить нарушения, вызванные жестким пальцем, врачи обычно выписывают нестероидные противовоспалительные и обезболивающие препараты, а также предлагают сделать инъекцию стероидов в болезненный сустав пальца. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с сустава большого пальца.
Жесткий палец лечат и хирургическим путем – круг возможностей включает в себя чистку сустава, эндопротезирование сустава большого пальца или закрытие сустава.
Неврому Мортона вызывает неправильная нагрузка стопы, например, длительное ношение туфлей с узким носом. Симптомы невромы Мортона: резкая, внезапная боль в подушечках стоп возле 3 и 4 или 4 и 5 пальцев. Симптомы вызваны утолщением нерва в районе 3 и 4 или 4 и 5 пальцев ноги в нижней части стопы. При увеличении объема нерва на него начинают давить расположенные рядом ткани. В результате может возникнуть боль и воспаление.
Чтобы уменьшить нарушения, вызванные невромой Мортона, врачи обычно выписывают нестероидные противовоспалительные и обезболивающие препараты, а также предлагают сделать инъекцию стероидов для быстрого снятия боли. Во время лечения рекомендуется носить удобную обувь и использовать специальные ортопедические вкладыши, которые снимают нагрузку с подушечек стопы.
Неврому Мортона лечат и хирургическим путем, удаляя утолщенный нерв. В отдельных случаях неврому можно успешно лечить с помощью радиочастоты (сжигая утолщенный нерв с помощью специального инструмента).
Halux valgus или деформация первой плюсневой кости – внутренняя кость стопы (первая плюсневая кость) выдвигается наружу. Обычно ее называют ростом косточки и люди часто представляют себе этот процесс как увеличение кости. На самом деле кость не растет. Но вместо того, чтобы находиться вертикально по отношению к большому пальцу ноги, кость начинает двигаться наружу. Чем больше прогрессирует такое выдвижение кости, тем больше меняются соотношения с расположенными рядом костями, в результате чего второй палец стопы может находиться не рядом, а над большим пальцем.
Halux valgus провоцирует регулярное ношение туфель на высоком каблуке, а также естественный процесс старения человека. При выборе такой обуви стопа не нагружена равномерно, и пальцам стопы приходится выдерживать усиленную нагрузку. Это заболевание также часто развивается одновременно с плоскостопием. Выдвижение внутренней кости стопы наружу может также быть вызвано эндокринными заболеваниями, остеопорозом или генетической предрасположенностью.
Деформация кости происходит медленно, и при этом заболевании нужно выбирать и носить удобную, подходящую обувь. Воспаление косточки лечат нестероидными противовоспалительными препаратами. Если деформация становится такой выраженной, что трудно носить обувь, а кость регулярно воспаляется и болит, решением станет операция.
Плоскостопие может появиться и прогрессировать как у детей, так и у взрослых. Главная задача подъема стопы (продольного свода стопы) – обеспечить равновесие тела и амортизацию при ходьбе. Чем меньше подъем, тем большую нагрузку приходится выдерживать нашему двигательному аппарату – ногам, суставам, позвоночнику. Последствием выраженного плоскостопия может быть боль в ногах, коленях, бедрах, крестце и спине.
Признаки плоскостопия: увеличение размера стопы, как в ширину, так и в длину, стаптывание обуви вдоль всего внутреннего края, боль и усталость в стопах после долгой прогулки или физической нагрузки.
Если во время консультации травматолог-ортопед не обнаружил серьезной деформации, а у человека нет жалоб на частую, доставляющую неудобства боль, состояние стопы можно улучшить, если выбирать удобную и качественную обувь, изучить под руководством физиотерапевта и регулярно выполнять специальные упражнения, цель которых – укрепить связки и мышцы стопы.
Плоскостопие можно лечить хирургическим путем, имплантируя между костями стопы специальный винт, который в дальнейшем обеспечит правильный изгиб свода стопы. Главное показание для операции на костях стопы – боль и нарушения при ходьбе, а не эстетические соображения.
Вросшие ногти на ногах являются распространенной проблемой, когда края ногтей врастают в мягкие ткани. Это вызывает боль, покраснение, отек и воспаление. Эта проблема чаще всего затрагивает ноготь на большом пальце ноги. Рекомендуется обратиться к травматологу-ортопеду, если эта проблема повторяется и доставляет неудобства. Врастанию ногтей на пальцах ног способствует обувь с узким носом, привычка обрезать ногти слишком коротко, вырезая их уголки, а также травма ногтя.
Воспаление, которое образуется при врастании ногтей на ногах в мягкие ткани, может вызвать воспаление кости большого пальца и привести к серьезной инфекции кости.
Для уменьшения вызванного вросшим ногтем дискомфорта врач может освободить часть вросшего ногтя, поместив между ногтем и кожей небольшую шину. Зафиксированный таким образом ноготь может изменить направление роста и перестать врастать в мягкие ткани. Для решения проблемы с врастанием ногтей иногда требуется частичное или полное хирургическое удаление ногтя на пальце ноги.
Болезни стопы. Самые популярные заболевания стоп
- ВАЛЬГУСНАЯ ДЕФОРМАЦИЯ СТОП
- ГИПЕРКЕРАТОЗ СТОП
- СИНДРОМ ДИАБЕТИЧЕСКОЙ СТОПЫ
- ИСКРИВЛЕНИЯ ПАЛЬЦЕВ НОГ
- КОСТОЧКИ НА НОГАХ
- НАТОПТЫШИ В ПЕРЕДНЕЙ ЧАСТИ СТОПЫ
- ПЕРЕКОС ПЯТКИ
- ПОДОШВЕННЫЙ ФАСЦИИТ
- ПЯТОЧНАЯ ШПОРА
ВАЛЬГУСНАЯ ДЕФОРМАЦИЯ СТОП
Такая проблема, как вальгусная деформация стоп является не только внешним дефектом, но и серьезной патологией, которая доставляет множество неудобств и болезненных ощущений.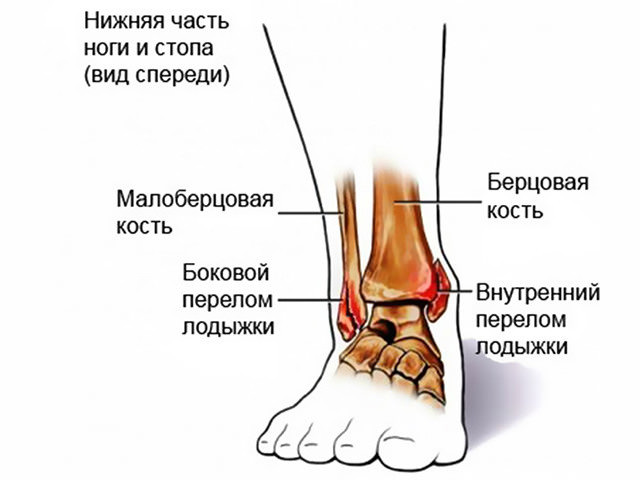 При этой болезни происходит Х-образоное искривление голеностопных суставов и стоп с изменением опоры пятки на ее внутренний край. О наличии деформации свидетельствует значительное расстояние между пятками в позе со сведенными вместе ногами.
При этой болезни происходит Х-образоное искривление голеностопных суставов и стоп с изменением опоры пятки на ее внутренний край. О наличии деформации свидетельствует значительное расстояние между пятками в позе со сведенными вместе ногами.
Вальгусная деформация — это искривление оси стопы с опущением среднего отдела стопы, разворотом пятки наружу и опущеним ее края. Патология является следствием врожденного или приобретенного нарушения функций, формы или размера отдельных костей, связок или мышц, которое влияет на все остальные части стопы. Это нарушает соотношение анатомических образований, что приводит к перераспределению нагрузки. Ситуацию усугубляет развитие плоскостопия, из-за которого происходит смещение костей стопы по отношению друг к другу, формирующее вальгусную деформацию.
Обычно болезнь возникает в детском возрасте по причине врожденной дисплазии соединительной ткани. Также причиной может быть остеопороз, перенесеный рахит, полиомиелит, травма, спастика, парез, паралич, внутриутробные нарушения развития конечностей, нарушения осанки, эндокринные заболевания или избыточный вес ребенка. У взрослых развитие патологии может стать следствием травм, паралича или плоскостопия, особенно после резкого набора веса.
При вальгусной деформации появляется боль в ногах после ходьбы и статических нагрузок, особенно при ношении неудобной обуви. К этим симптомам может присоединиться напряжение или боль в мышцах голеней и нарушение походки. Борьба с болезнью на начальных стадиях включает в себя ношение ортопедической обуви, специальную гимнастику, массажи, физиотерапию, применение лечебных грязей, озокерита и парафина. При выраженной деформации выполняется хирургическая коррекция.
При подозрении на вальгусную деформацию стоп нужно как можно раньше обратиться за помощью к специалисту, чтобы избежать осложнений болезни и оперативного вмешательства.
ГИПЕРКЕРАТОЗ СТОП
Загрубение кожи стоп — это патология, которая считается косметическим дефектом, не смотря на довольно-таки неприятные ее последствия. Загрубевшая кожа является результатом гиперкератоза — заболевания, при котором происходит чрезмерно быстрое деление клеток эпидермиса и нарушается их слущивание, что приводит к утолщению рогового слоя кожи.
Загрубевшая кожа является результатом гиперкератоза — заболевания, при котором происходит чрезмерно быстрое деление клеток эпидермиса и нарушается их слущивание, что приводит к утолщению рогового слоя кожи.
Гиперкератоз может привести к появлению глубоких кровоточащих трещин, точечных кровоизлияний, язвочек, межпальцевых и жестких корневых мозолей, которые будут доставлять много болезненных ощущений при ходьбе. Для здоровых людей такие осложнения не представляют опасности, но для больных сахарным диабетом они грозят развитием гангрены.
Причины появления гиперкератоза разделяются на две группы: внешние и внутренние. К внутренним причинам относятся нарушение кровообращения в сосудах ног, варикоз, атетосклероз, сахарный диабет, псориаз, ихтиоз, гипо- или авитаминоз. Но чаще всего причиной являются внешние факторы: неудобная, тесная или большая по размеру обувь, длительные или избыточные нагрузки на ноги, лишний вес, деформации стоп и нарушения правил личной гигиены. Повышенные нагрузки на стопу и натирание кожи обувью провоцируют усиленное деление роговых клеток, которые не успевают также активно слущиваться, формируя утолщение кожи.
Для успешного лечения гиперкератоза нужно в первую очередь установить причину появления патологии и устранить ее. Для ликвидации внешних проявлений болезни требуется размягчение загрубевшей кожи ступней, удаление жесткого слоя эпидермиса, шлифовка кожи и медицинский педикюр. Для смягчения и увлажнения эффективны ванночки для ног, применение сока алоэ, для лечения трещин — аппликации с синтомициновой мазью. Очень важно правильно подобрать ортопедическую обувь, которая поможет исправить деформацию стопы, равномерно распределит нагрузку при ходьбе и предотвратит натирание.
Во избежание длительного и малоприятного лечения, важно как можно раньше обнаружить начальные проявления болезни, пока они являются незначительным косметическим дефектом и сразу принять необходимые меры.
СИНДРОМ ДИАБЕТИЧЕСКОЙ СТОПЫ
Каждый человек, который болеет сахарным диабетом, рискует столкнуться с осложнением болезни, грозящим ампутацией нижней конечности. Чтобы избежать такого исхода, нужно внимательно следить за изменениями самочувствия, приделяя особое внимание состоянию кожи ступней.
Чтобы избежать такого исхода, нужно внимательно следить за изменениями самочувствия, приделяя особое внимание состоянию кожи ступней.
Опасность ампутации нижней конечности возникает по причине развития синдрома диабетической стопы, при котором повышается травматизация кожи стоп. Высокий уровень сахара в крови нарушает кровообращение в сосудах ног, что влечет за собой ухудшение питания кожи и подвергает ее частым повреждениям. Также повышенный сахар снижает чувствительность нервных окончаний, из-за чего травматизация кожи может остаться незамеченной. Любое повреждение легко может привести к образованию язв и гнойников, переходящих в гангрену.
Синдром диабетической стопы можно распознать по таким признакам, как сухость кожи стоп, распухание, покраснение ног, повышение температуры, вросшиеся ногти, заостренные пальцы, бурсит, боль или онемение в ногах, появление грибка, волдырей, мозолей, бородавок или язв на ступнях. Для успешного предотвращения болезни важно как можно раньше обнаружить у себя наличие любого из этих признаков и сразу обратиться к специалисту. Также очень важно важно контролировать уровень сахара в крови, соблюдать диету и личную гигиену, носить ортопедическую обувь или стельки.
Ортопедическая обувь имеет минимальное количество швов и «дышащую» структуру, обладает антибактериальным, противогрибковым и противоаллергическим свойством. Польза ортопедических стелек заключается в том, что они создают разгрузку в месте нахождения язвы и предотвращают появление повреждений. Стельки имеют антибактериальную пропитку нижнего шара и позволяют ногам «дышать».
Несложные меры профилактики, проведенные вовремя, в большинстве случаев помогают предотвратить появление диабетических язв, избавляя тем самым от риска ампутации конечности.
ИСКРИВЛЕНИЯ ПАЛЬЦЕВ НОГ
Искривление пальцев ног — это патология, при которой пальцы ног приобретают неестественную форму. Это не только эстетическая проблема, но и причина возникновения болей, судорог, язв и хронических заболеваний суставов стоп.
Это не только эстетическая проблема, но и причина возникновения болей, судорог, язв и хронических заболеваний суставов стоп.
Основными причинами развития искривлений пальцев являются нарушения мышечного баланса и отклонения в строении костей стоп. Движение пальцев стоп осуществляется при помощи работы мышц двух групп: сгибателей и разгибателей, сухожилия которых прикреплены к фалангам пальцев. В норме сухожилия этих мышц работают с одинаковой силой. Но при плоскостопии стопы удлиняются, вследствие чего сгибатели начинают преобладать над разгибателями. Это ведет к излишнему натяжению сухожилий, следствием которого становится постепенное искривление пальцев. При усилении тонуса коротких сгибателей, которые прикреплены сухожилиями к средней фаланге, формируется когтеобразное искривление пальцев. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Развитию деформации пальцев способствует ношение неудобной обуви (с тонким носком или высокими каблуками), травмы, болезни суставов, нервно-мышечные заболевания, лишний вес и сахарный диабет. Исходя из этого, основными консервативными способами борьбы с проблемой является ношение ортопедической обуви, оздоровительная физкультура, массажи и физиотерапия.
Если вовремя не обратиться с специалисту, деформация пальцев может стать фиксированной и единственным способом избавления от нее будет оперативное вмешательство.
КОСТОЧКИ НА НОГАХ
Образование «косточки» или «шишки» на ногах в области большого пальца беспокоит не только, как внешний дефект, но и как причина постоянных болезненных ощущений при ходьбе. Для того, чтобы борьба с этой проблемой не была напрасной, сначала нужно установить, следствием какой болезни она является.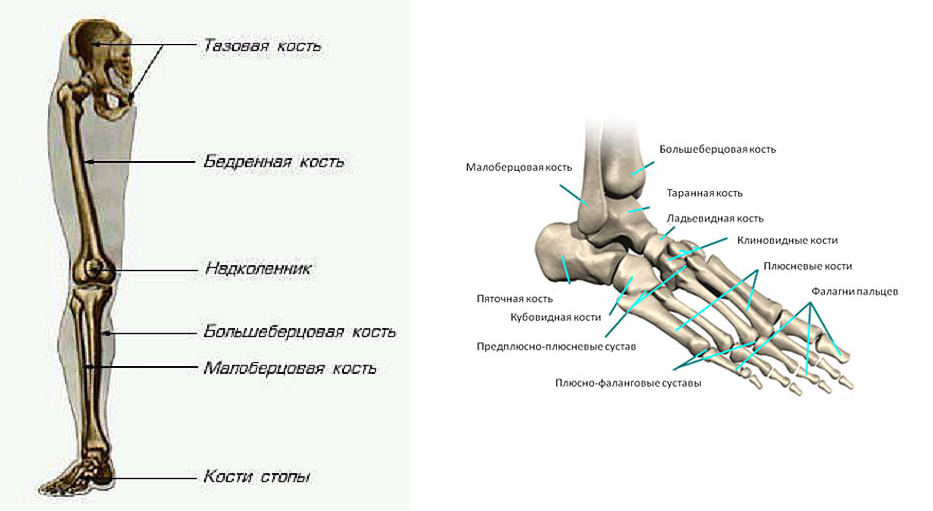
Чаще всего «шишка» появляется из-за развития вальгусной деформации первого пальца стопы. При этой болезни происходит ослабевание связочно-мышечного аппарата стоп, из-за чего изменяются суставы и кости. Развивается поперечное плоскостопие с отклонением первого пальца наружу, вследствие чего и образовуется «шишка».
Еще одной причиной появления «шишки» на ноге является бурсит — воспаление суставной сумки, вследствие которого в ней образовуется много жидкости. Скопление жидкости приводит к увеличению суставной сумки, что имеет вид «шишки». Болезнь отличается характерной симптоматикой: боль и жжение в области сустава, кожа красного цвета, отечность и увеличенная подвижность сустава.
Также «шишка» может появиться при подагре — отложении солей мочевой кислоты в суставе большого пальца. Образование кристаллов соли провоцирует воспаление, сопровождающееся сильной болью. Развитие болезни характеризуется приступом острой боли, которым часто сопутствует головная боль, повышение температуры, чувство усталости, местное покраснение и отечность.
Основными причинами возникновения всех этих патологий чаще всего является наследственность, остеопороз, ношение неудобной и тесной обуви, излишние нагрузки на ноги или лишний вес.
Поэтому в целях профилактики нужно соблюдать режим труда и отдыха, носить ортопедическую обувь или стельки, при подозрении на болезнь обязательно обращаться к специалисту.
НАТОПТЫШИ В ПЕРЕДНЕЙ ЧАСТИ СТОПЫ
Довольно часто людям приходится сталкиваться с образованием натоптышей в передней части стопы, которые могут стать причиной появления жжения или боли при ходьбе. Натоптыши представляют собой огрубение и утолщение рогового слоя кожи стоп вследствие длительной нагрузки на нее.
Чаще всего натоптыши образуются у оснований пальцев и на подушечках ног. Их образование — это по сути защитная реакция организма на давление или натирание, повреждающее кожу. В месте повреждения нарушается кровообращение, вследствие чего клетки кожи начинают вырабатывать большое количество кератина, что приводит к ороговению кожи. Основными причинами, провоцирующими ороговение кожи являются излишние или длительные нагрузки на ноги и ношение неудобной, тесной или большой по размеру обуви. Также причиной может быть плоскостопие, бурсит, лишний вес, сахарный диабет или грибковая инфекция.
Борьба с натоптышами сводится к установлению и устранению причины их появления. Если причиной является деформация стоп, нагрузки на ноги, давление или натирание обувью, лучшим выходом будет ношение ортопедической обуви или стелек. Они помогут исправить деформацию стоп, правильно распределт нагрузку на ноги, избавят кожу от давления или натирания и облегчат болевые ощущения при ходьбе.
После ликвидации причины появления натоптышей, остается лишь избавиться от ее местных проявлений. Если проблема не запущена, для этого достаточно будет размягчить кожу и удалить ее ороговевший слой пемзой. Размягчить кожу поможет ваннчка для ног и компресс с кремом на основе салициловой кислоты на 6-8 часов. Уменьшить жжение в пораженном месте можно при помощи кремов, которые содержат ментол.
В запущенных случаях (наличие глубоких или корневых мозолей) борьба с проблемой домашними способами неэффективна, а при сахарном диабете — еще и опасна. Поэтому, чтобы не создавать себе дополнительных проблем, нужно обратиться за помощью к специалисту.
ПЕРЕКОС ПЯТКИ
Перекос пятки нельзя считать всего лишь внешним дефектом, так как он развивается не сам по себе, а является следствием серьезных нарушений функций стоп. Для успешной борьбы с этой проблемой важно своевременно обратиться к специалисту, который определит причину ее появления и подберет необходимые меры по борьбе с ней.
Для успешной борьбы с этой проблемой важно своевременно обратиться к специалисту, который определит причину ее появления и подберет необходимые меры по борьбе с ней.
Полноценный процесс ходьбы человеку обеспечивает слаженная работа всех суставов, связок и мышц опорно-двигательного аппарата. При этом стопам отводится опорная, рессорная и балансировочная функции. Успешному осуществлению этих функций способствует правильное строение и расположение костей стоп, которое регулируют связки и мышцы. При помощи работы связок и мышц стопа приобретает свою форму и возможность двигаться.
Шаговый цикл осуществляется при сочетании двух противоположных по направлению естественных движений стоп: супинации и пронации. В процессе ходьбы они позволяют стопе упруго распластаться под действием массы тела с последующим возвратом в первоначальную форму. При супинации происходит поворот тыла стопы наружу, подъём продольного свода, укорочение стопы и «замыкание» её суставов. Пронация сопровождается вращением стопы внутри и ее удлинением, что осуществляет рессорную и балансировочную функцию.
В силу патологических изменений в строении стоп может развиться гиперсупинация или гиперпронация, которая особенно чревата последствиями. Гиперсупинация сопровождается излишним наклоном стоп наружу, вследствие чего точка опоры пяток смещается в ту же сторону и подымаются своды стоп. В случае гиперпронации тыльные поверхности стоп разворачиваются внутрь, а подошвы – наружу, из-за чего центр опоры пяток перемещается на их наружную часть. Такие изменения влекут за собой образование стойкой деформации костей стоп и имеют негативное влияние на функционирование всего опорно-двигательного аппарата.
При наличии таких нарушений ухудшается походка, появляется боль в стопах, пятках, лодыжках и, даже, в коленях и пояснице. Лучший способ борьбы с патологией — это ношение ортопедической обуви или стелек с целью коррекции дефекта и предупреждения его прогрессирования. Также их использование поможет уменьшить боль и исправить походку.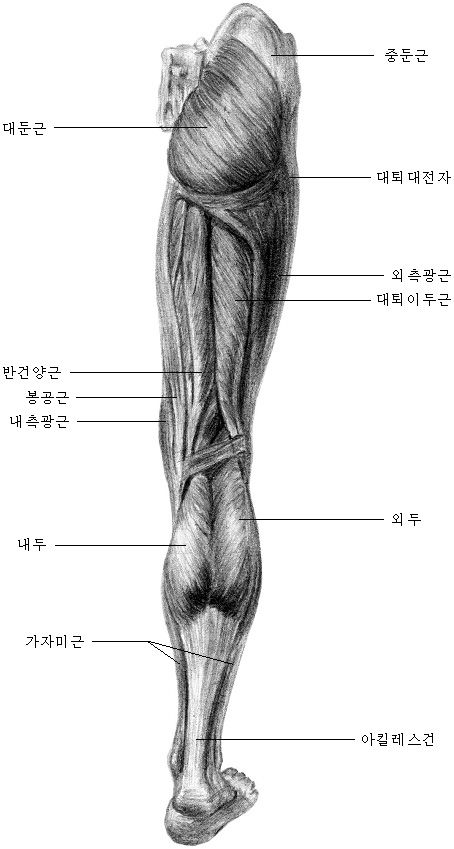 Немалую роль играет специальная зарядка, которая помогает укрепить мышцы, участвующие в процессе ходьбы.
Немалую роль играет специальная зарядка, которая помогает укрепить мышцы, участвующие в процессе ходьбы.
С целью профилактики развития патологии нужно тренеровать мышцы ног и исключить травмирующие факторы: избыточные нагрузки на ноги и ношение неправильной обуви.
ПОДОШВЕННЫЙ ФАСЦИИТ
Приблизительно каждый десятый человек сталкивается с появлением постоянных сильных болей в области пятки, которые не проходят даже после длительного отдыха. Боли, которые обостряются утром, при попытке делать первые шаги, при ходьбе по лестнице или после интенсивной физической нагрузки чаще всего обусловлены образованием подошвенного фасциита — болезни, при которой происходят воспалительно-дегенеративные изменения подошвенной фасции.
Подошвенная фасция — это связки, которые соединяет пяточную кость с костями плюсны, поддерживая продольный свод стопы. Они выполняют амортизационную функцию, защищают костную структуру и обеспечивают ее стабильность. В положении стоя ослабленная подошвенная фасция испытывает особенно сильную нагрузку в месте ее прикрепления к пяточной кости. В случае перегрузки фасции в этом месте происходит микронадрыв и, как следствие, местное воспаление ее волокон, что и является причиной боли.
Подошвенный фасциит часто является причиной плоскостопия, развивается из-за повторяющихся небольших травм фасции, лишнего веса, ревматических заболеваний, нарушения кровообращения в ногах или неправильного обмена веществ. Все меры по лечению направляются на ликвидацию воспалительного процесса. Действенными средствами будут физиопроцедуры, массажи стоп, упражнения ногами и пассивная ортопедическая разгрузка. Среди эффективных средств — пружинящие подпяточники или комбинированные ортопедические стельки. Последние распределяют нагрузку на стопу, снижают ударную волну при ходьбе и уменьшают боль. С целью профилактики болезни нужно делать зарядку, не перегружать мышцы стоп длительными нагрузками и подбирать удобную обувь.
Последние распределяют нагрузку на стопу, снижают ударную волну при ходьбе и уменьшают боль. С целью профилактики болезни нужно делать зарядку, не перегружать мышцы стоп длительными нагрузками и подбирать удобную обувь.
Никогда не забывайте о том, что предотвратить болезнь гораздо легче и менее затратно, чем бороться с ней.
ПЯТОЧНАЯ ШПОРА
Нередко люди сталкиваются с такой проблемой, как появление острой боли в области пятки при опоре на нее. Такая боль является главным симптомом пяточной шпоры — болезни, при которой происходит формирование костного нароста в нижней части пяточной кости вследствие отложения солей кальция. Однако болевые ощущения обусловлены не наличием шпоры, а воспалением тканей, окружающих пяточную кость.
Костный нарост образовуется в качестве компенсаторной реакции на повреждение связок или мышц в месте их прикрепления к пяточной кости. Основной причиной появления пяточной шпоры является подошвенный фасциит (воспаление подошвенной фасции), но не исключены и другие: плоскостопие, заболевания позвоночника и суставов, травмы пятки, бег по твердой поверхности, избыточные нагрузки, лишний вес, нарушение походки и ношение неудобной обуви.
Все меры по борьбе с болезнью направляются на устранение ее причины — снятие воспаления. Также необходимы занятия лечебной гимнастикой, массажи, физиопроцедуры, соблюдение щадящего режима для ног, ношение специальных ортопедических подпяточников и стелек. Действие последних заключается в облегчении боли благодаря их мягкой текстуре в области проекции пяточной кости и способности поглощать ударную волну при ходьбе. Также они помогают правильно распределить нагрузку на стопу, что гораздо снижает риск дополнительной травматизации плантарной фасции.
С целью профилактики пяточной шпоры, нужно предотвратить развитие предшествующих болезней, не перегружать связки и мышцы стоп длительными нагрузками, подбирать удобную обувь и желательно носить ортопедические стельки или подпяточники.
Как видите, процесс лечения этой болезни занимает немало труда и времени, поэтому старайтесь не забывать об элементарных мерах ее предупрждения.
Парез стопы • Клиника Позвоночника доктора Разумовского
Все знают, что наибольшая нагрузка в теле человека на протяжении всей жизни ложится на кости скелета. Естественно, основную роль в этом играет позвоночник, но не стоит забывать, что следующими в списке по нагрузке на костные структуры стоят стопы.
По статистике человек преодолевает пешком, в среднем, около 200 километров, при этом огромная нагрузка ложится именно на ноги человека, в основном на стопы. Различают множество патологий, связанных с патологией стоп. Одной из более заметных и проблемных является парез стопы.
Парез стопы. Виды, причины и факторы рискаПарез стопы – выраженная слабость мышц голени и стопы. Это дефект, при котором стопа не поднимается в полной мере и может волочится или шлёпать по земле при ходьбе. Его также называют: «конской стопой», «висящей стопой» или «паралич топы».
Парез стопы – не является самостоятельным заболеванием, а лишь признаком патологии в нервной, мышечной или костной структуре.
Выделяют одно- и двусторонний парез стопы.
Дальнейшая классификация разделяет парез стопы по причине возникновения и градации силы.
Среди причин, которые могут привести к парезу стопы, выделяют:
- Грыжа межпозвоночных дисков (чаще поясничного отдела осложненные давлением на спинной мозг или нервные корешки).
- Повреждение малоберцового нерва.
- Травма или заболевания повреждающие седалищный нерв.

- Патология пояснично-крестцового нервного сплетения.
- Синдром конского хвоста (поражение нервных корешков внутри спинного канала).
- Травмы спинного и головного мозга.
- Заболевания спинного и головного мозга (полиомиелит, онкологические поражения, острые нарушения мозгового кровообращения).
- Генетически обусловленные патологии нервной системы (невральная амиотрофия и наследственная невропатия)
По слабости сокращения мышц стопы выделяют:
- 0 степень – сокращение при нагрузке на стопу (норма).
- 1 степень – сокращение при небольшой нагрузке на стопу.
- 2 степен – сокращение, направленное на преодоление силы тяжести.
- 3 степен – незначительное сокращение (без преодоления силы тяжести).
- 4 степен – подергивания мышц («дрожащее» сокращение).
- 5 степен – полное отсутствие сокращений (паралич).
Учитывая, что нерв, который контролирует подъем стопы, проходит близко к поверхности кожи с внешней стороны стопы, тогда любое сдавление нерва можно распознавать как фактор риска развития пареза стопы.
К таким можно отнести: привычка скрещивать ноги (нога на ногу), длительное стояние на коленях, сидение на корточках, гипсовые повязки.
Симптомы пареза стопыКак говорилось выше, основной симптом при парезе стопы – висячая шлепающая или «петушиная» походка. Человеку, страдающему этой патологией необходимо высоко поднимать ногу или подтягивать её по земле. Из-за пареза мышц разгибателей стопа не поднимается вверх и происходит выгибание больше чем на 80%.
К сопутствующим жалобам при парезе стопы относят:
- Боль в стопе с чувством покалывания или онемения
- Нарушение сгибания стопы
- Нарушение чувствительности на тыльной и подошвенной стороне стопы
- Атрофия мышц нижней конечности (при межпозвоночных грыжах и нарушении функции центральной нервной системы)
В постановке диагноза очень важную роль играет осмотр врача невропатолога.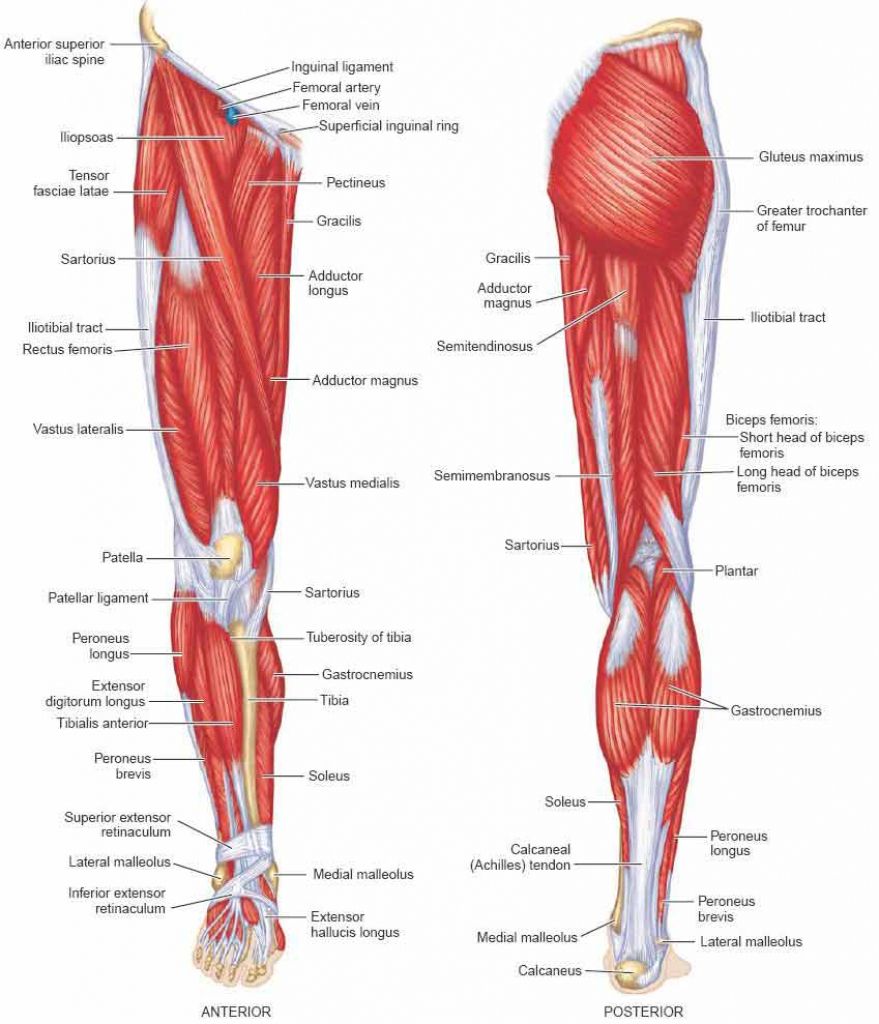 Измеряется подвижность (сгибание) стопы и измеряется в баллах от 0 до 5, где 0 это – паралич, а 5 – норма.
Измеряется подвижность (сгибание) стопы и измеряется в баллах от 0 до 5, где 0 это – паралич, а 5 – норма.
Но, не забывайте, в 95% случаев парез стопы лишь симптом основного заболевания, которое привело к данным нарушения.
Для уточнения диагноза необходимо использовать полный спектр лабораторных и инструментальных методов обследования.
К таким относят общий клинический анализ крови, биохимический анализ крови, электромиографию, магнитно-резонансную томографию и магнитно-резонансную нейрографию.
ЛечениеПарез стопы, причиной которого является сдавление корешков спинного мозга лечится только оперативным путем. Лишь после декомпрессии спинномозгового корешка возможно восстановить функцию стопы в полном объеме.
Если причина не в воздействии на спинной мозг и спинномозговые корешки, тогда приступают к консервативному лечению. Стоит заранее себя настроить на продолжительность восстановления. Лечение консервативными методами в среднем проходит 4-6 недель.
К консервативным методам лечения относят лечебную физкультуру и гимнастику, внутрисуставные и паравертебральные медикаментозные блокады, витамины группы В.
Из физиопроцедур отлично себя зарекомендовали амплипульс терапия, лечебные массажи, мануальная терапия, ударно-волновая терапия и иглорефлексотерапия.
Прогноз и профилактикаК основным методам профилактики относят умеренные физические нагрузки, избегание травм позвоночника и нижних конечностей, модификация образа жизни. Ежегодные профилактические осмотры у врачей .
Прогноз пареза стопы на прямую зависит от первоначальной причины. При нарушениях, связанных с травмой или повреждением нерва парез стопы поддается лечению и функции восстанавливаются в полном объеме.
В случаях, когда парез стопы связан с заболеванием нервной системы и заболевание прогрессирует, полного восстановления достичь сложнее, но, за частую, это никак не сказывается на продолжительности жизни.
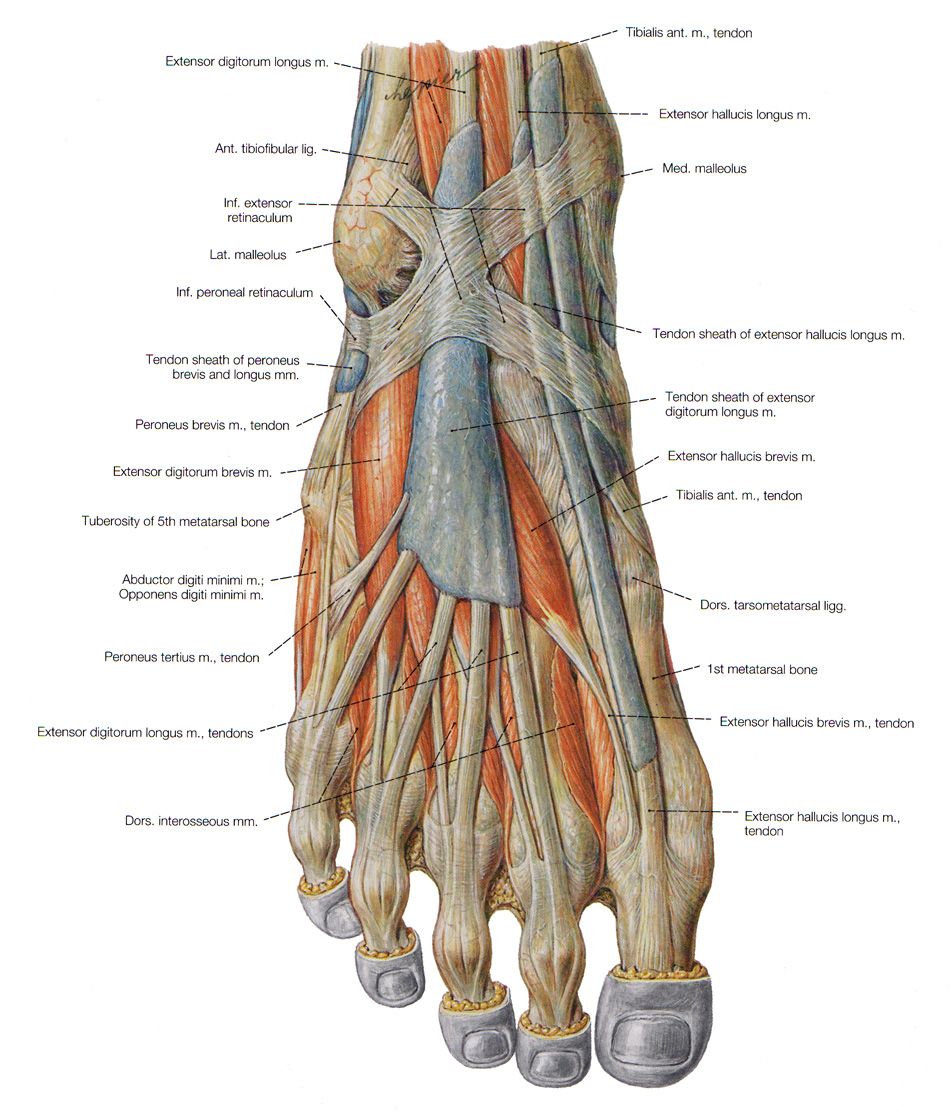
Основы анатомии человека: как рисовать стопы
Стопы, пожалуй, самые пренебрегаемые части тела, в основном, потому что они часто скрыты внутри обуви, или просто остаются за кадром — с глаз долой из сердца вон. Я подозреваю, что виной этому банальное незнание. Ниже мы увидим, что они имеют относительно простые формы и довольно неподвижны к тому же. Как и в случае с рукой, не надо стесняться стянуть свою обувь/ носки и использовать свои собственные стопы как референсы!
Основная форма стопы
Давайте же немного рассмотрим структуру стопы: Предплюсна или кости лодыжки отмечены голубым, плюсна – фиолетовым и, наконец, фаланги или пальцы – розовым.
Не вся стопа может двигаться, так что мы упростим её как показано справа:
Хотя первый сустав пальцев находится там, где обозначена «фактическая основа», плоть покрывает ногу до линии «мнимой основы», что и является причиной, по которой пальцы такие короткие (а еще тот факт, что они изогнуты, как мы увидим позже).
Кости стопы образуют своды, благодаря этому они способны выдерживать вес нашего тела. Первые два из них формируют нижнюю часть ноги, а третий свод формирует верхнюю часть. Сожмите стороны вашей ноги и обратите внимание, какие они жесткие: нижняя часть ноги совсем не мягкая и не деформируется под давлением. Это означает, что в любом положении, своды будут выглядеть одинаково, как в стопе взрослого человека.
Латеральный продольный свод стопы:
Он едва заметен снаружи стопы. Этот свод образует небольшую впадину, как под пяткой, так и с боку.
Это означает, что внешний контур стопы – вовсе не плоская линия (не считая плоскостопия). И так же линии от пятки до лодыжки изгибаются из-за продольного свода.
Медиальный продольный свод:
Это самый крупный свод внутри стопы. Он создает весьма заметное углубление. Подошва, которая находится за сводом (под красной линией на рисунке) будет потеряна в тени, если нога находится на земле. Так что, мы бы не особо увидели этот свод, но так как мы обычно смотрим на ступни сверху, а не на уровне земли – он будет выделяться довольно отчетливо.
Поперечный свод:
Этот свод формирует верхнюю часть стопы.
Пальцы:
Обратите внимание на направление пальцев: в то время как большой палец параллелен земле и направлен прямо, остальные четыре изгибаются в сторону земли, и направлены вниз.
Рисование ступни
Простой способ изобразить ноги — начать с рисования подошвы. Никаких пальцев и сводов, просто основная форма. Стопа имеет форму длинного яйца, приплюснутого с одной стороны.
И здесь есть преимущество — эта форма достаточно простая для её изображения в перспективе и под разными углами. Эта часть стопы гнется почти не заметно, так что это её не нужно сгибать. Анатомическая точность здесь вовсе не обязательна, просто набросаем себе ориентиры для дальнейшей работы.
Если у вас есть проблемы с перспективой, нарисуйте основную форму, на листе бумаги и положите эту бумагу под нужным углом. Это также полезное упражнение, для того, чтобы ознакомиться с тем, как эта форма меняется под различными углами обзора.
Следующий шаг — внесение небольших корректировок в форму, отрежем угол, дабы стопа стала ближе к своей естественной форме. Если для вас так удобней, вы можете начинать прямо с этого шага:
Теперь, поместим их в трехмерное пространство. Как вы можете видеть, это плоские, изогнутые пирамиды, с вершиной около пятки: круг там, где ступня с ногой соединяются и формируют лодыжку. Я нарисовала штриховые линии, чтобы помочь вам увидеть контур. Для рисунка необходимы только черные линии.
Теперь займемся пальцами. Рисование их отдельно помогает изобразить движение пальцев независимо от основной формы, которая, как написано выше, практически не подвижна. При необходимости, набросайте скетч, дабы определить общую форму пальцев (см. дальше внизу), прежде чем рисовать их по отдельности. Они прижимаются друг к другу так, что почти со всех углов обзора, они перекрываются. Обратите внимание на положение мизинца: его основа расположена между 1/4 и 1/3 от общей длины стопы (здесь линии делят ногу на 4, так что это 1/4-я).
Они прижимаются друг к другу так, что почти со всех углов обзора, они перекрываются. Обратите внимание на положение мизинца: его основа расположена между 1/4 и 1/3 от общей длины стопы (здесь линии делят ногу на 4, так что это 1/4-я).
Заканчиваем, обозначив все выступы и впадины, добавив выпирающую латеральную лодыжку и ахиллесово сухожилие.
В качестве альтернативы указанному выше способу, вы можете также изобразить ногу как клин, а затем добавить пальцы и придать ей окончательный вид:
Добавим деталей
Немного дополнительных деталей, которые заставят ваши ноги выглядеть более правдоподобными.
Пальцы:
- Пальцы выглядят длиннее сверху стопы, чем снизу. Чем длиннее пальцы, тем ногти шире.
- Отметим также, насколько крупнее большой палец, чем безымянный. Его первый сустав находится в ноге и с трудом двигается.
То, как выглядят пальцы при согнутой ноге, зависит от того, какой вес она держит:
Стопа А ниже на картинке – расслабленна. Даже если пальцы немного согнуть, на них все же не давит реальный вес. В этой ситуации они сохранят свой мягкий изгиб к полу (1).
На картинке B, большая часть веса находится на пальцах (обратите внимание — это возможно только на поверхности, этого не может случиться в воздухе). Под давлением, второй сустав выгибается, как показано (2). Согните линии в других суставах (3). Большой палец тогда будет еще прямее и полностью прижат к земле.
Когда пальцы не прижаты к поверхности, их «диапазон» подвижности ограничивается двумя крайностями: свернувшиеся и растопыренные.
- Первый сустав пальцев может совершено скрыться под ступней …
- …кроме большого пальца, который будет под углом 90º.
- При чрезмерном раздвигании пальцев они будут направлены в разные стороны..
- Проявятся сухожилия, так же как и пространство между пальцами.
- Обратите внимание, что все пальцы (кроме большого) остаются изогнутыми вниз, они никогда будут изогнутыми вверх.
Вид в профиль:
1. Здесь всегда есть бугорок, который более или менее заметен.
2.Выпирающая кость лодыжки выше на внутренней стороне.
3. По крайней мере, два пальца видны за большим пальцем ноги, это зависит от угла зрения.
4. Только если вы смотрите параллельно земле, все пальцы будут скрыты, кроме большого.
5. Внешняя линия стопы перемещается вверх, когда нога поворачивается.
6. Внутренняя линия стопы выглядит как дуга, а затем эта дуга уменьшается по мере приближения к ноге.
7. Опять же, внутренняя линия перемещается вверх, когда нога поворачивается. Обратите внимание, что линия свода исчезает, в то время как линия контура остается видимой.
8. В определенном положении суставы начинают выступать, создавая выпуклость на верхней стороне стопы.
9. Эти линии сухожилий могут показаться, а могут и нет. Напряжение стопы заставляет их делать это, и они могут быть видимыми на мужских стопах или на ногах пожилых людей, но они будут выглядеть неуместно на женских или молодых ногах. Подумайте, нужны ли они на вашем рисунке или нет.
Вид спереди:
Рисунок А показывает фронтальный вид, когда нога на ровной поверхности, например, на уровне земли.
С этой точки зрения пальцы выглядят как капли воды, и вы можете просто нарисовать их как шары, прежде чем добавлять к остальной стопе. Обычно, однако, мы видим ноги (когда они находятся на земле) с более высокой точки зрения, как на рисунке В.
- Это не «шестой палец» — это мягкая часть стопы.
- Большой палец больше похож на овал, чем на круг.
- Обычно, между большим пальцем и безымянный есть свободное пространство.
- При фронтальном виду, который показывает подошву, ясно виден «шарик» каждого пальца.
- Эта линия идут горизонтально под таким углом, она НЕ параллельна сторонам ступни.
- Когда пальцы приподняты, можно увидеть «подушечку» под ними.
- Внутренние линии свод могу проявляться, разрезая ступню на две части.

Место соединения ступни и ноги:
- Грубо говоря, передняя сторона ноги вертикально «падает» в ступню.
- Задняя сторона ноги идет под наклоном, но помните, что пятка все же, выступает.
- В том месте, где голень переходит в стопу, нет острого угла. Присмотритесь к примерам выше.
- Заметим так же, что задняя и боковые части ноги соединены с икроножной мышцей. Чем она меньше, тем прямее эта линия; в крайних случаях истощения мышц она становится вертикальной, потому что тогда четко видно кость. И наоборот, избыток жира заставит обе линии выпирать, этакий «колбасный» эффект.
- Если смотреть спереди, то внутренняя сторона ноги – вертикальна, в то время как наружная — наклонена.
- Кости лодыжки торчат с обеих сторон, но внутренняя медиальная кость находится выше.
- С наружной стороны выпирающая лодыжка выглядит скрытой за этой линией.
- Ахиллово сухожилие проходит от пятки в ногу, принимая форму капли.
- Самая тонкая часть ноги со всех сторон – немного выше лодыжки.
Учитывая линию голени, которая является прямой линией, идущей вниз от колена, при расслабленной ноге (А) образует угол с этой линией, в то время как полностью вытянутая ступня (B) заставляет эту линию спускаться вниз до пальцев. Некоторые люди сгибают ступню еще больше, чем линии (C), но это редкость. И обратите внимание на складки кожи над пяткой!
Многообразие
Не меньше чем у рук, у ног есть собственный небольшой диапазон форм. В отличие от рук, на них могут влиять и негенетические факторы, а именно — ношение обуви. Обратите внимание, что у каждого человека, руки и ноги схожи. Если у кого-то большие руки, то он будет иметь большие ноги; толстые пальцы будут как на руках, так и на ногах, и так далее.
Мужские и женские стопы
Женские ноги это не уменьшенный вариант мужских, они имеют немного другую структуру:
- Большой палец меньше (не такой выдающийся)
- Эти внутренние линии немного согнуты
- Своды выше
- Сама ступня меньше из-за роста
- Эта длина короче снаружи
Типы свод
Они особенно видны на отпечатке стопы.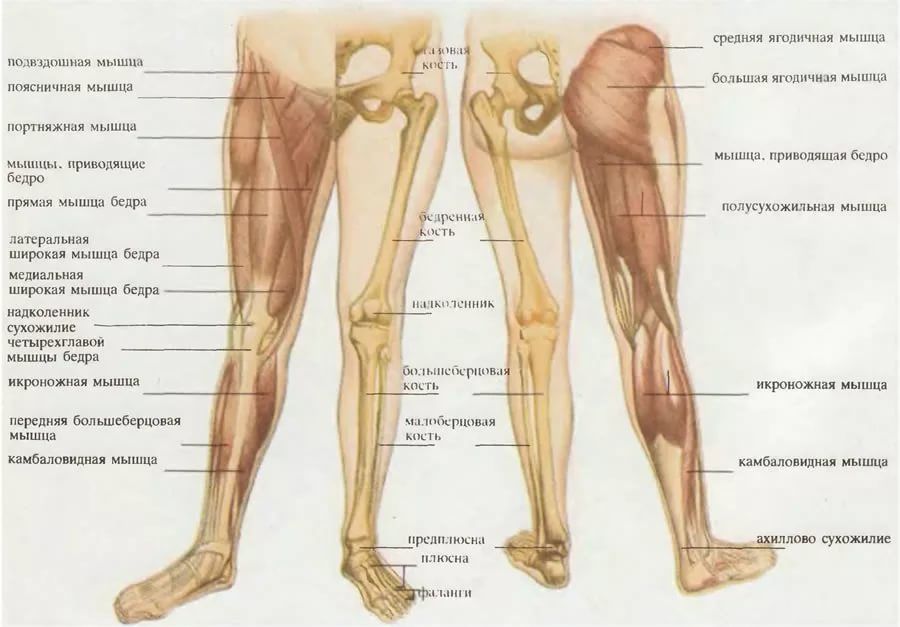 У нормальных ног на следах видны внутренние своды и немного внешние. При плоскостопии их не видно, вся подошва стопы касается земли. При высоких сводах стопы (противоположность плоскостопию), только узкая полоса соединяет пятки и стопы. И то и другое ноги может вызвать боли в мышцах и спине (однако, у младенцев обычно есть плоскостопие, своды начинают развиваться в раннем детстве).
У нормальных ног на следах видны внутренние своды и немного внешние. При плоскостопии их не видно, вся подошва стопы касается земли. При высоких сводах стопы (противоположность плоскостопию), только узкая полоса соединяет пятки и стопы. И то и другое ноги может вызвать боли в мышцах и спине (однако, у младенцев обычно есть плоскостопие, своды начинают развиваться в раннем детстве).
Формы стоп
Общая форма стопы создается в зависимости от расположения пальцев двумя способами:
Какие пальцы самые длинные?
- У египтян – большой палец самый длинный.
- У греков – безымянный палец.
Разница между самой широкой частью стопы и её «кончиком»
- Широкая нога: небольшая разница.
- Узкая нога: разница между широкой частью и узкой больше (из-за последних 2-х пальцев).
Обутый vs. Босоногий
Это имеет большое значение для формы стопы — носит ли человек обувь с детства или нет. В культурах, где большую часть времени носили закрытую обувь (например, в западных культурах), ступни более узкие, а пальцы сжаты вместе. Большой палец обычно указывает внутрь, и мизинец, скорее всего, будет свернут под соседний палец.
В некоторых частях мира, где люди ходят босиком или носят резиновые сланцы, стопы имеют свою обычную форму: широкие и более плоские, пальцы, растопыренные для лучшего равновесия. Большие пальцы направлены прямо, и есть пространство между пальцами. Поскольку они не так сильно сжаты, они более широкие и округлены. Ниже вы можете увидеть это, хотя на картинке все немного преувеличено.
Время практики
- Летом намного проще усмотреть чьи-либо голые ступни в сандалиях или на пляже. Понаблюдайте за ногами людей, дабы уловить различные детали (объем, как изменяются линии).
- Рисуйте ступни ( чужие или ваши) в различных позициях, используя «основу» добавляя к ней пальцы.
Организм сигнализирует о расстройствах… болью в ногах
О своих двоих человек вспоминает только тогда, когда они заболят. И практически никогда не связывает возникшую проблему с заболеваниями других органов. Между тем виновниками ваших страданий могут быть расстройства и воспаление в разных системах организма, объясняет доктор медицинских наук профессор, заведующий 2-й кафедрой внутренних болезней БГМУ Николай Сорока.
И практически никогда не связывает возникшую проблему с заболеваниями других органов. Между тем виновниками ваших страданий могут быть расстройства и воспаление в разных системах организма, объясняет доктор медицинских наук профессор, заведующий 2-й кафедрой внутренних болезней БГМУ Николай Сорока.Что заставляет страдать
Действительно, боль в ногах может возникнуть по самым различным причинам. Например, из-за воспалительных заболеваний, связанных с инфекциями, болезнями кишечника, псориазом и ревматоидным артритом. Но все-таки чаще всего людей донимает остеоартроз, известный в народе как отложение солей в суставах. В этом случае боль четко формируется в области суставов — голеностопных, коленных или тазобедренных.
Еще одна причина — затрудненный кровоток по артериям. На это укажут холодные и бледные нижние конечности, а также боль, которая возникает при ходьбе, — так называемый симптом перемежающейся хромоты. По мнению профессора Сороки, причина может быть в атеросклерозе — при таком заболевании атеросклеротическая бляшка перекрывает артерию, нарушая кровоток. И не обязательно на уровне ног, а часто там, где проходит самый крупный сосуд — аорта.
Артерии довольно часто подвергаются поражению у курильщиков — возникает облитерирующий эндартериит, или воспаление внутренней оболочки артерии. Он становится причиной сильной боли, которая нередко досаждает даже 30—40-летним людям.
Боли, связанные с поражением артерий, нередки и у пациентов с сахарным диабетом — это так называемый синдром диабетической стопы. Они жгучие и первоначально связаны с поражением сосудов, а затем и нервной системы.
Болит колено? Лечите поясницу!
А что делать, если боль возникла на уровне колена, голени, стопы или бедра, а ни в одном из этих органов нарушений не обнаружено? Причину следует искать в поясничном отделе позвоночника, уточняет профессор. Такие симптомы обычно бывают при радикулите. Сильную боль вызывает и люмбоишиалгия — раздражение корешков нервных структур на уровне поясничного отдела. Боль в пояснице отдает в одну или обе ноги. В основном она распространяется по ягодице, а также по задненаружной поверхности ноги, иногда достигая даже пальцев стопы.
Боль в пояснице отдает в одну или обе ноги. В основном она распространяется по ягодице, а также по задненаружной поверхности ноги, иногда достигая даже пальцев стопы.
Какая тяжесть!
Ощущения при варикозной болезни вен тоже не из приятных — тяжесть в ногах и отеки, воспаление вен. Состояние может усугубиться, если подолгу ходить, стоять или сидеть. Из-за застоя крови нарушается кровообращение в конечностях, ткани испытывают недостаток кислорода — гипоксию и начинают “сигналить” болью, словно взывая о помощи. При выраженном варикозном расширении вен может появиться боль неопределенной локализации — в голени, стопе и т. д.
При тромбофлебите — воспалении варикозно расширенных вен можно обнаружить в этом месте отек, припухлость и красноту. Следом, естественно, появятся и боли.
Полезная подсказка
Если болит колено, а видимых изменений в этом суставе нет, то источник проблемы нужно искать на уровне второго-третьего поясничного позвонка. А если боль локализуется в стопе, то в пятом поясничном и первом крестцовом позвонках.
Иногда возникшая из-за проблем с тазобедренным суставом боль отдает в колено. Чего только не делают такие больные! Используют мази, препараты, но все напрасно. Разобраться поможет рентгенограмма тазобедренных суставов, которая прояснит природу боли.
Чувствительные люди
Профессор Сорока называет еще одну группу пациентов, у которых ноги болят, а объяснить причину бывает сложно. Это характерно для метеозависимых людей. У них ломит и “крутит” ноги за день-два до смены погоды. Бороться с такими проявлениями непросто, признает специалист.
Когда же боль в стопе, голени и колене очень жгучая — такая, словно обожгло крапивой, или стреляющая, будто человека ударило током, это обычно связано с повреждением или сдавлением нервных структур, а не просто с воспалением или изменениями в нервной системе.
Профессор указывает еще на одну причину — наличие очага инфекции у подростков и молодых людей от 15 до 20 лет тоже вызывает боль в ногах. Юноши или девушки с хроническим тонзиллитом с гнойными пробками могут испытывать боль по передней поверхности голени, в кости. Так проявляется интоксикация.
Юноши или девушки с хроническим тонзиллитом с гнойными пробками могут испытывать боль по передней поверхности голени, в кости. Так проявляется интоксикация.
Плоскостопие тоже может стать источником страданий. Люди с плоскостопием при нагрузке и перегрузке испытывают боли в стопе, особенно к концу дня. Чтобы определить наличие плоскостопия, можно намочить подошву стопы, а затем наступить на сухой лист белой бумаги. При плоскостопии стопа отпечатается полностью. А у здорового человека на бумаге останутся только отпечатки пятки и края стопы.
Совет профессора Николая СорокиСкорая помощьЕсли болевой синдром связан с позвоночником, не ищите спасения в компрессах и электропроцедурах на область суставов ног! Облегчение наступит только тогда, когда ущемленный или раздраженный нервный корешок высвободится. Все усилия — натирания, компрессы, физио- и электропроцедуры нужно направить на поясничный отдел позвоночника, тогда и боли уменьшатся.
Если боль обусловлена поражением артериальных сосудов, то обезболивающие препараты не помощники, предупреждает профессор Сорока.
Если она локализуется в суставах или связана с поражением позвоночника, то, приняв нестероидные противовоспалительные (например, препараты на основе диклофенака, мелоксикама, нимесулида и др.), можно облегчить состояние. А при проблемах с желудочно-кишечным трактом и болях в ногах можно использовать новое поколение нестероидных противовоспалительных препаратов, которые безопасны для ЖКТ (этодолак, эторикоксиб).
Своеобразной скорой помощью стал препарат аркоксия, который начинает действовать быстро — через 24 минуты и обезболивает на 24 часа. Есть и другие лекарства.
При тромбофлебите помогут противовоспалительные препараты и венотоники.
Эндартериит — весьма серьезная болезнь, которую лечат врачи-ревматологи, они и назначают сильнодействующие лекарства.
Атеросклероз артерий — хроническое заболевание.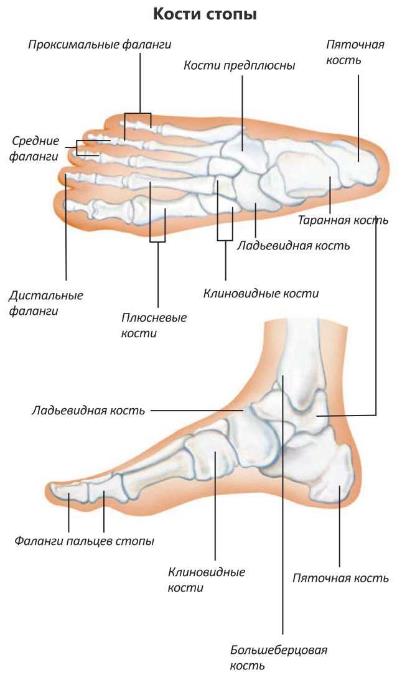 Надеяться на скорый успех не стоит. Назначается симптоматическая терапия в виде сосудорасширяющих препаратов, но самое главное — длительный прием статинов, которые снижают уровень холестерина в крови и “сглаживают” атеросклеротические бляшки в сосудах.
Надеяться на скорый успех не стоит. Назначается симптоматическая терапия в виде сосудорасширяющих препаратов, но самое главное — длительный прием статинов, которые снижают уровень холестерина в крови и “сглаживают” атеросклеротические бляшки в сосудах.
Но вначале все-таки следует побывать на приеме у врача-терапевта, который определит, к какому специалисту вас направить.
Наталья Невидомая
Народная газета, 9 ноября 2012
Поделитесь
Боль в стопе: причины, симптомы, диагностика, лечение
По своей частоте эта боль встречается реже, чем боль в спине и в ноге в целом, но всё же достаточно часто является причиной обращения к ортопеду или ревматологу. Нередко причиной болей в стопе считают плоскостопие, но надо понимать, что деформации стоп формируются в течении всего периода роста ребенка и к 18-20 годам, когда эти деформации уже сформированы, человек не испытывает болевого дискомфорта в стопах ввиду хорошей адаптации. Пациента больше беспокоят «шишечки на пальцах», неправильное стаптывание каблука и трудности с подбором обуви т.е. не болевые проблемы. Если и появляется боль при этом, то не в стопах а выше, в голенях. При плоскостопии болят не стопы, а перегруженные мышцы голени. Но часто, при обращении к врачу пациента с болями в стопах, ничего, кроме необходимости носить стельки-супинато
Причины боли в стопе
Боль в стопах как главный симптом обычно появляется на 4-м десятке жизни и это говорит о том, что надо «пожить», чтобы иметь такие жалобы. На консультации врач чаще обращает внимание на внешнюю сторону проблемы и, находя деформацию стопы, практически любую боль связывают с ней. Но если «копнуть глубже», то можно выявить много интересных находок и помимо этого. Вот почему важна всесторонняя диагностика.
Боль в стопе связана с двумя группами проблем. Первая – это «механические неполадки», например неконгруентность поверхностей, образующих суставы стопы, попадание между трущимися поверхностями мягких тканей сустава, костные разрастания по краю суставных поверхностей. Более грубыми изменениями, отвечающими за боль, могут быть травматические повреждения костей и мягких тканей. Но чаще причиной боли является не «механика», а воспалительный отек в сухожильно-связо
При боли по подошвенной поверхности пятки говорят о «пяточной шпоре». Это апоневрозит – воспаление в месте прикрепления подошвенной фасции к пяточной кости. Такая боль возникает только в момент опоры на ногу и после периода «расхаживания» может полностью проходить и снова появляться после покоя, когда человек встает со стула и начинает идти.
Боль по задней поверхности пятки обычно связана с ахилловым сухожилием, его воспалением или воспалением рядом расположенных слизистых сумок. Эти боли также связаны с движениями и обычно уменьшаются после периода ходьбы, но очень усиливаются при прикосновении, поэтому требуют обуви удобной, широкой, без давления на зону боли. Спереди на стопе также есть «проблемные места». Это — межпальцевая боль, связанная с конфликтом между веточками пальцевых нервов и близко расположенными фиброзными структурами, бурситы в местах повышенного трения точек, соприкасающихся с опорой. Могут воспаляться сухожилия мышц голени, которые обильно представлены на стопе. Кроме того, патологический процесс может разыгрываться и в самих суставах стопы, которых здесь около 30.
Диагностика и лечение болей в стопах ног
Прежде чем приступать к лечению боли в стопе, нужно постараться разобраться откуда она и почему появилась. Поэтому клиника «Меддиагностика»
Обычно делается 2 исследования: УЗИ и рентген. МРТ проводится как третья ступень диагностики в 20-40% «непонятных» случаев. Не помешает и сдача анализов крови, мочи и др. т.к. часть болей в стопе может быть связана с хроническими леченными или не леченными инфекциями различной локализации. Когда в организме остается антигенный след о микробе — может разыгрываться аутоиммунное асептическое воспаление перечисленных выше структур стопы.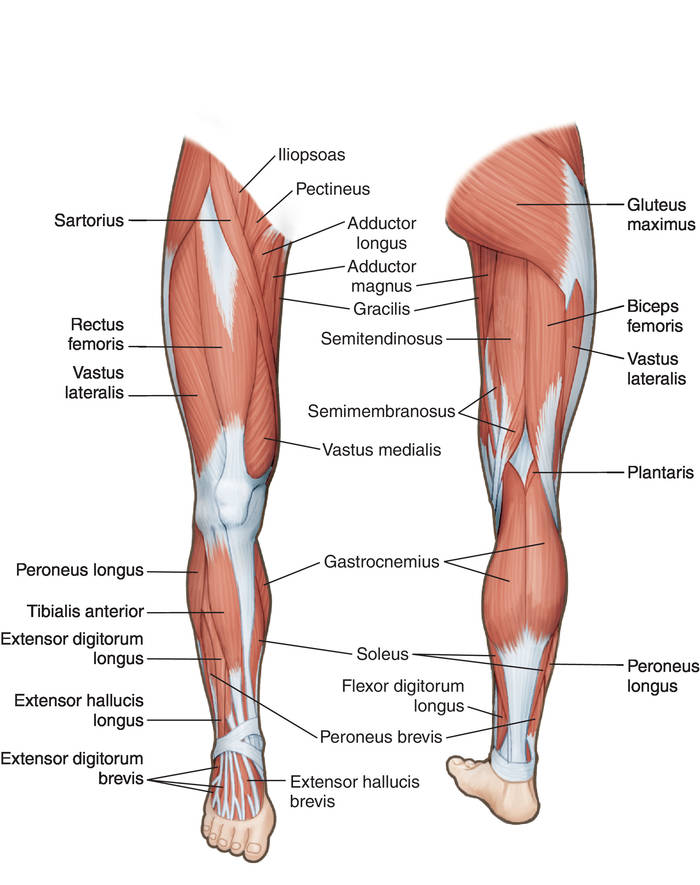
Мы считаем, что лечение начинается в процессе диагностики. И когда пациент знакомиться с тем, что является причиной боли, ему уже становится комфортнее и процесс лечения идет в нужном русле.
Перечисленные ниже заболевания могут быть причиной ваших жалоб на боль в стопе:
Эффективным лечение может быть только при верном диагнозе. Диагностика и лечение боли в стопе проводится в Центре «Меддиагностика».
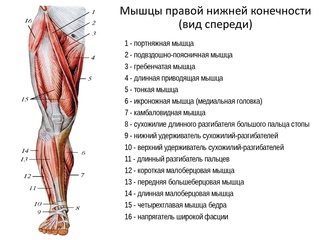
Анатомия мышц голени
Голень лежит между коленом и щиколоткой. В голени расположено много мышц, но наиболее известны три из них: икроножная и камбаловидная, которые являются наиболее мощными мышцами голени, и передняя большеберцовая мышца. Ахиллово сухожилие также находится в голени.
Peathegee Inc / GettyImagesКостная структура голени
Голень состоит из двух очень сильных длинных костей — большеберцовой и малоберцовой.Большеберцовая кость, также известная как большеберцовая кость, является более сильной и крупной из двух. Он расположен ближе к середине голени. Малоберцовая кость, или кость голени, меньше по размеру и расположена снаружи голени.
В голени также находятся нервные волокна, в том числе поверхностный малоберцовый (или малоберцовый) нерв, глубокий малоберцовый (или малоберцовый) нерв и большеберцовый нерв. Первичной мышцей в этой части тела является икроножная мышца, которая придает теленку характерную выпуклость и мускулистость.
Передняя большеберцовая, задняя большеберцовая и малоберцовая артерии отвечают за кровоснабжение голени. Голень составляет значительную часть общей массы тела человека. Это незаменимая структура для любой нагрузки с отягощением, такой как ходьба, стояние, бег или прыжки.
Общие состояния, которые влияют на голень, включают стрессовые переломы, синдром компартмента, шины на голени и разрывы мышц.
Мышцы голени
Голень разделена на четыре отдела, которые содержат различные мышцы голени: переднюю, боковую, заднюю и глубокую заднюю.
Передний отсек
Передний отдел в передней части голени удерживает переднюю большеберцовую мышцу, длинный разгибатель пальцев, длинный разгибатель большого пальца и третью малоберцовую мышцу. Эти мышцы подтягивают пальцы ног и стопы вверх — процесс, известный как тыльное сгибание .
Передняя большеберцовая мышца также способствует повороту стопы внутрь. Вы можете почувствовать сокращение этих мышц, приложив руку к внешней стороне большеберцовой кости и потянув ступню вверх.
Боковой отсек
Боковой отсек находится на внешней стороне голени. Он содержит мышцы длинной малоберцовой мышцы и короткой малоберцовой мышцы. Эти мышцы тянут наружу пальцы ног и ступни. Они также помогают указывать стопу или подошвенное сгибание . Чтобы почувствовать сокращение этих мышц, положите руку на внешнюю сторону голени и выверните ступню наружу.
Задний отсек
В заднем отделе находятся большие мышцы, известные как икроножные мышцы, икроножные и камбаловидные.В этом отсеке также находится подошвенная мышца.
Икроножная мышца короче, толще и имеет два внутренних и внешних прикрепления. Это самая заметная из икроножных мышц. Под ней лежит камбаловидная мышца. Эти три мышцы прикрепляются к ахиллову сухожилию, и все они помогают при подошвенном сгибании.
Глубокое заднее отделение
Глубокий задний отсек лежит глубоко внутри задней части голени. Он включает в себя заднюю большеберцовую мышцу, длинный сгибатель пальцев и длинный сгибатель большого пальца стопы.
Задняя большеберцовая мышца тянет стопу внутрь, длинный сгибатель пальцев ноги сгибает пальцы, а длинный сгибатель большого пальца стопы сгибает большой палец. Все три помогают при подошвенном сгибании.
Взгляд на патологии нижних конечностей и стопы
Вы полагаетесь на свои ноги и ступни весь день, чтобы добраться туда, куда вам нужно, поддержать вас, пока вы ждете в очереди в Диснейленде, и помочь вам сохранить равновесие, когда вы наклоняетесь. завяжи свой ботинок!
завяжи свой ботинок!
К сожалению, голени и ступни являются одними из наиболее часто травмируемых частей тела, особенно у тех, кто занимается востребованными видами спорта, требующими резких изменений направления движения.Давайте рассмотрим четыре распространенных патологии, которые могут повлиять на этот регион.
Хотите узнать больше о спортивных травмах? Ознакомьтесь с нашей бесплатной электронной книгой «Спортивные травмы 101»!
Растяжение колена
Частично разорванный ACL. Изображение с сайта Muscle Premium.
Рух ро! В одну минуту вы ведете футбольный мяч по газону, притворяясь, что налево, затем направо, а затем БАМ! Резкий, хлопающий звук! Следующее, что вы знаете, это то, что вы находитесь на земле в позе эмбриона.
Растяжение связок колена может произойти, когда при прыжке или резком повороте сустав скручивается или чрезмерно растягивается. Сила может повредить или разорвать одну или несколько связок колена, что приведет к мучительной боли и нестабильности. Частичный или полный разрыв передней крестообразной связки (ПКС) очень распространен при растяжении связок колена. ПКС часто разрывается во время контактных видов спорта — футбола, футбола (как упоминалось выше), баскетбола и гимнастики, и это лишь некоторые из них, — которые требуют прыжка или быстрой смены направления, которые могут оказывать чрезмерное усилие на колено и приводить к травмам. .
Разорванный мениск
Разрыв заднего рога. Изображение с сайта Muscle Premium.
Внутри каждого колена есть два эластичных диска, которые служат подушкой между костями. Эта С-образная ткань, называемая мениском, поддерживает равновесие в коленях. Скручивание или вращение в коленном суставе может привести к разрыву мениска, если действие будет достаточно сильным, или если хрящ дегенерировал из-за возраста. Общие симптомы включают боль и отек, а также общую нестабильность сустава.Задний рог мениска (он же задняя часть) является наиболее частым местом разрыва.
Общие симптомы включают боль и отек, а также общую нестабильность сустава.Задний рог мениска (он же задняя часть) является наиболее частым местом разрыва.
Растяжение связок голеностопного сустава
ATFL частично порвана. Изображение с сайта Muscle Premium.
Большинство людей хотя бы раз в жизни «растягивали» лодыжку; вы спотыкаетесь или делаете странные шаги, и внезапно возникает ощущение, что ваша ступня оторвалась от ноги. Вы RICE это ( r est, i ce, c ompress, e levate), и довольно скоро все возвращается в норму.Но что такое растяжение связок на самом деле?
Растяжение связок голеностопного сустава возникает, когда стопа поворачивается, скручивается или перекатывается, и одна из связок голеностопного сустава растягивается за пределы своего нормального диапазона. Это может привести к повреждению или разрыву соединительной ткани связки. Симптомы включают боль, отек и нестабильность суставов. Наиболее часто травмируемая связка голеностопного сустава — передняя таранно-малоберцовая связка (ATFL).
Подошвенный фасциит
Подошвенная фасция с микротрещинами. Изображение с сайта Muscle Premium.
Ваши ноги мощные, прочные и могут выдержать удар — так сказать (пожалуйста, не пытайтесь на самом деле бить ногой, это было бы смешно). Ваши ступни тоже очень нежные; они состоят из множества мышц, связок, костей и сухожилий, которые легко повредить. Подошвенная фасция — это толстая полоса соединительной ткани, которая простирается от пятки до пальцев на подошвенной поверхности стопы. Эта фасция дает вашим ногам поддержку, необходимую для вращения, прыжков, бега и выполнения любых других движений, которые желает ваше сердце (ноги?).
Подошвенный фасциит проявляется болью в пятке или своде стопы. Бег, танцы и другие действия, при которых ступни постоянно бьют по твердой поверхности или слишком сильно натягивают подошвенную фасцию, могут вызвать микротрещины в тканях, что приведет к раздражению и воспалению.
Бег, танцы и другие действия, при которых ступни постоянно бьют по твердой поверхности или слишком сильно натягивают подошвенную фасцию, могут вызвать микротрещины в тканях, что приведет к раздражению и воспалению.
Все изображения из этого блога взяты из Muscle Premium 2018, трехмерной визуальной и интерактивной платформы и приложения. Он был создан Visible Body для физиотерапевтов, мануальных терапевтов, практиков спортивной медицины и ортопедов.Muscle Premium доступен для потребителей на нескольких устройствах, а также в виде лицензии на веб-сайт и мобильный доступ для школ, университетов и предприятий.
Ищете дополнительную информацию о подошвенном фасциите? Не ищите ничего, кроме этого сообщения в блоге, написанного Марианом, другим автором Visible Body!
Не забудьте подписаться на блог Visible Body , чтобы узнать больше об анатомии!
Вы профессор (или знаете кого-то)? У нас есть отличные наглядные пособия и ресурсы для вашего курса анатомии и физиологии! Узнайте больше здесь.
Дополнительные источники:
Почему болят ноги? 11 причин боли в голени и икрах
Нижняя часть ног принимает на себя основную тяжесть повседневной жизни. Однако тебе не должно быть больно.
Медицинское лечение может помочь, если ваш врач говорит, что у вас есть такое состояние, как судороги в ногах, сгустки крови или проблемы с нервами. Но дома вы тоже можете делать то, что помогает.
Кости, суставы и мышцы
Мышечные судороги. Может поразить вас во сне или в середине дня. Эту внезапную, тугую, сильную боль в голени иногда называют «лошадиной Чарли». Когда он берет себя в руки, ситуация может быстро ухудшиться. Это происходит, когда ваши мышцы устали или обезвожены. Пейте больше воды, если вы склонны к судорогам в ногах.
Это может помочь мягко растянуть или массировать область, где ваши мышцы напряжены. Перед тренировкой тоже хорошенько вытяните ноги.
Перед тренировкой тоже хорошенько вытяните ноги.
Шина на голень. Вы можете почувствовать эту боль прямо перед икрой.Мышцы и плоть по краю голени воспаляются, поэтому больно ходить, бегать или прыгать. Это может вызвать постоянное выполнение упражнений на твердой поверхности. У вас также может быть больше шансов получить шину на голени, если у вас плоскостопие или если ваши ступни развернуты наружу.
Продолжение
Дайте отдых ногам, чтобы почувствовать себя лучше. Лед помогает. Как и противовоспалительные препараты, такие как аспирин, ибупрофен и напроксен, если ваш врач говорит, что они безопасны для вас. Вы можете купить их без рецепта.
Возможно, вы захотите обратиться к врачу, если боль не исчезнет.Старайтесь не делать ничего, от чего у вас больше болит нога. Когда почувствуете себя немного лучше, сделайте несколько растяжек. В следующий раз наденьте удобную поддерживающую обувь. И по возможности не бегайте по твердой поверхности.
Тендинит. Одним из первых предупреждающих признаков воспаления ахиллова сухожилия является боль в нижней части голени, около задней части пятки. Это обычная травма, при которой сухожилие опухает, растягивается или рвется. Вы можете получить это от переутомления икроножной мышцы или подъема по лестнице.Он тоже может остаться надолго.
Продолжение
Приложите лед, чтобы облегчить состояние. Или принимайте противовоспалительные средства, если ваш врач говорит, что они вам подходят. Избегайте того, что причиняет боль. Когда болит меньше, растяните и укрепите ногу.
Продолжение
Если вы чувствуете сильную боль, возможно, разорвано ахиллово сухожилие. Еще один возможный признак слезы — это проблема с направлением пальца ноги вниз. Ваш врач может ввести лекарство в воспаленную область.Для устранения повреждений может потребоваться операция.
Сломанные кости или растяжения. Допустим, вы вывихнули лодыжку и получили легкое растяжение связок. Попробуйте лечение РИСОМ: покой, лед, сжатие и возвышение.
Попробуйте лечение РИСОМ: покой, лед, сжатие и возвышение.
При более серьезном растяжении связок или переломе кости (перелом) приложите лед и немедленно обратитесь к врачу. Вам может понадобиться гипс или скоба. Вам также может потребоваться физиотерапия.
Это займет время, но постепенно вы снова сможете ходить с комфортом. Двигайтесь медленно, постепенно увеличивая силу и перенося вес на травмированную ногу.
Вены и сгустки
Сгусток крови . Когда ваша кровь сгущается в вене и слипается, она может превратиться в сгусток. Тот, который развивается в вене глубоко в теле, называется тромбозом глубоких вен (ТГВ).
Продолжение
Большинство сгустков крови из глубоких вен происходит в голени или бедре. Они более вероятны, если вы длительное время неактивны, например, в долгом перелете или поездке на машине. Вы также подвержены риску, если у вас избыточный вес, вы курите или принимаете определенные лекарства.
Есть вероятность, что сгусток может попасть в кровоток и попасть в легочную артерию. Если это так, это может заблокировать кровоток. Это серьезное заболевание, называемое тромбоэмболией легочной артерии.
Если вы подозреваете, что у вас тромб, немедленно обратитесь к врачу или в отделение неотложной помощи.
Лекарства, поддерживающие чулки и похудание — это виды лечения, которые помогут избежать образования тромбов.
Варикозное расширение вен . Возможно, они вам знакомы, потому что вы можете видеть их на поверхности кожи.Они выглядят как перекрученные, темно-синие или фиолетовые вены и вызваны слабыми клапанами и стенками вены. Они могут вызвать тупую боль, особенно после того, как вы встанете.
Продолжение
Попробуйте поддерживающие чулки, чтобы облегчить боль. И в течение дня переключайтесь между стоянием и сидением. Если варикозное расширение вен очень болезненно, обратитесь к врачу по поводу других методов лечения.
Заболевания периферических артерий нижних конечностей. Это может произойти, когда артерии в ногах повреждаются и затвердевают.Когда ваши артерии сужаются или закупориваются, ваши ноги теряют кровоток, в котором они нуждаются. Это может привести к спазмам и боли в голени, когда вы идете, поднимаетесь по лестнице или делаете другие упражнения, потому что мышцы не получают достаточно крови.
Это может произойти, когда артерии в ногах повреждаются и затвердевают.Когда ваши артерии сужаются или закупориваются, ваши ноги теряют кровоток, в котором они нуждаются. Это может привести к спазмам и боли в голени, когда вы идете, поднимаетесь по лестнице или делаете другие упражнения, потому что мышцы не получают достаточно крови.
Отдых помогает. Но если ваши артерии сильно сужаются или закупориваются, боль может сохраняться, даже когда вы отдыхаете. Кроме того, раны могут плохо зажить.
У вас больше шансов заболеть этим заболеванием, если у вас диабет, высокое кровяное давление, высокий уровень холестерина, вы курите или страдаете ожирением.
Исправить, изменив образ жизни:
- Если вы курите, бросьте.
- Ешьте здоровую пищу.
- Следите за своим весом.
- Упражнение.
Другие методы лечения включают лекарства для контроля холестерина, диабета или высокого кровяного давления. Некоторым людям требуется операция, чтобы улучшить приток крови к пораженному участку.
Боль в нижних конечностях: нервы
Источником некоторой боли являются проблемы с нервами.
Сужение позвоночного канала (стеноз) и радикулит. Распространенной причиной сужения позвоночного канала является артрит позвоночника. Иногда грыжа межпозвоночного диска оказывает давление на близлежащие нервные корешки, что может привести к появлению симптомов ишиаса, например:
- Жжение, схваткообразная боль в ногах при стоянии или сидении
- Онемение
- Покалывание
- Усталость
- Слабость
Боль может начаться в спине и бедре, а затем распространиться на ногу. Отдых часто является лекарством от других болей в ноге, но не от этой.Это не помогает при радикулите.
Лечение может включать отдых в течение нескольких дней, а также прием противовоспалительных и обезболивающих. Холод и тепло могут помочь при некоторых симптомах. Часто полезны физиотерапия и упражнения на растяжку.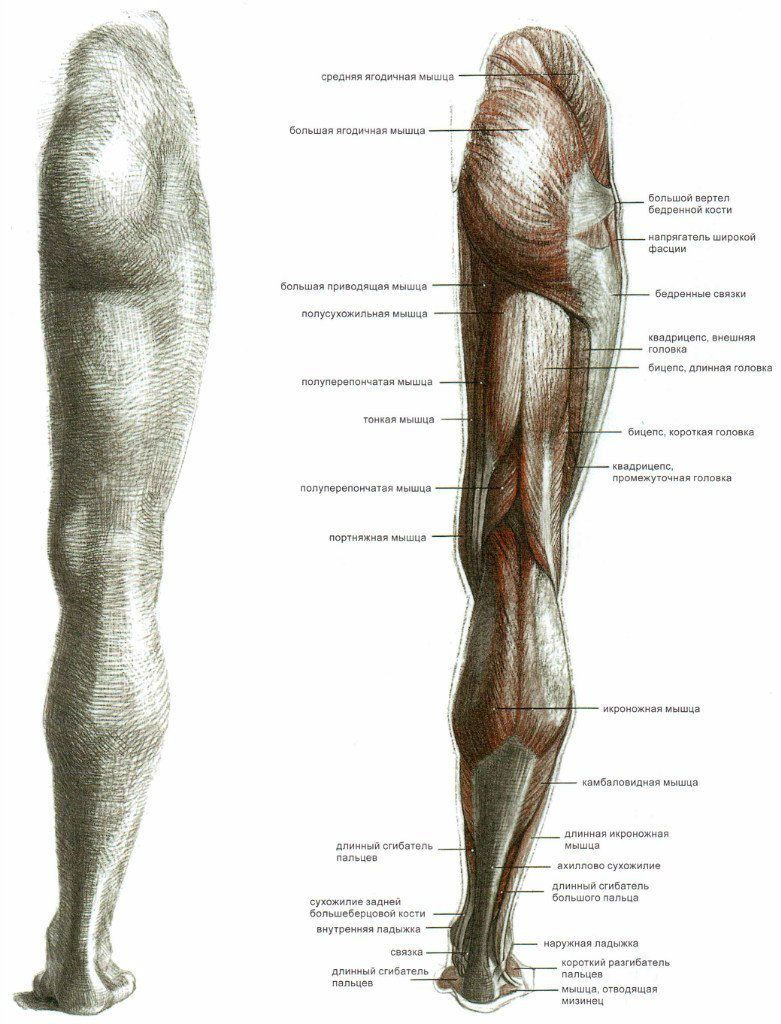 Постепенно увеличивайте движение с течением времени. Ваш врач может также порекомендовать другие методы лечения или операцию, если ваша боль не уменьшится.
Постепенно увеличивайте движение с течением времени. Ваш врач может также порекомендовать другие методы лечения или операцию, если ваша боль не уменьшится.
Диабетическая невропатия — частое осложнение диабета. Нервы могут быть повреждены из-за высокого уровня сахара в крови.Это может вызвать боль в обеих ногах, а также онемение и снижение чувствительности в нижних конечностях.
Поговорите со своим врачом о лекарствах, которые снимают боль и помогают контролировать уровень сахара в крови.
Причины боли в ногах и стопах
Боль в ногах и ступнях различается по типу и степени тяжести и обычно зависит от образа жизни человека и связанных с ним медицинских проблем. 1 Помимо патологии ног, боль в ноге может быть вызвана заболеванием, затрагивающим нижнюю часть спины, бедро или область таза.Тип боли может различаться в зависимости от основной причины.
Эта статья представляет собой руководство по потенциальным причинам, конкретным диагностическим процедурам и различным типам подходов к лечению боли в ногах и ступнях.
Причины боли в ногах в позвоночнике
Проблемы в нижней части позвоночника могут поражать корешки спинномозговых нервов, вызывая иррадиацию боли в ногу и / или стопу (радикулопатия). Распространенные причины боли в ногах и стопах, возникающие в позвоночнике, включают:
Сдавление спинного мозга в области шеи и / или конского хвоста в нижней части спины также может вызывать боль в ногах.
объявление
Причины боли в ногах, вызванные кровеносными сосудами
Артерии и / или вены на ногах могут воспаляться или закупориваться, вызывая боль в ногах и ступнях. Общие причины включают:
- Заболевание периферических артерий: Снижение кровообращения из-за закупорки артерий. 2
- Тромбоз глубоких вен: Сгусток крови в глубоких венах голени, вызывающий снижение или изменение кровотока.
 3
3 - Поверхностный тромбофлебит: Сгустки крови в поверхностных венах ног, вызывающие образование варикозного расширения вен или сосудистых звездочек под поверхностью кожи. 4
Кровеносные сосуды также могут разрываться и вызывать кровотечение в тканевых пространствах ноги, вызывая острую боль и отек.
В этой статье:
Причины боли в ногах, связанные с тазом и бедром
Боль в суставах и / или мышцах таза и бедра может передаваться в ноги. Общие причины включают:
- Синдром грушевидной мышцы: Спазм грушевидной мышцы в тазу, поражающий седалищный нерв.
См. Что такое синдром грушевидной мышцы?
- Дисфункция крестцово-подвздошного сустава: Аномальное движение или смещение крестцово-подвздошного сустава.
См. Дисфункция крестцово-подвздошного сустава (боль в суставах SI)
- Остеоартроз тазобедренного сустава: Износостойкий артрит тазобедренного сустава.
Читайте об остеоартрите тазобедренного сустава на Arthritis-health.com
- Вертельный бурсит: Воспаление наполненного жидкостью мешка (бурсы) на стороне бедра.
Читайте о бурсите тазобедренного сустава на Arthritis-health.com
Переломы тазовых костей или другие проблемы с тазобедренными суставами из-за травм, чрезмерного использования или дегенерации также могут вызывать боль в ногах.
Боль в ноге из-за повреждения нерва
Определенные медицинские условия могут вызвать повреждение периферических нервов в ноге. Общие причины:
В редких случаях аутоиммунные заболевания, такие как синдром Гийена-Барре, когда иммунная система организма атакует периферическую нервную систему, могут вызывать боль в ногах. 5
Пищевые причины боли в ногах
Дефицит некоторых витаминов и минералов может вызвать повреждение периферических нервов (периферическая невропатия), что приводит к боли в ногах и / или слабости.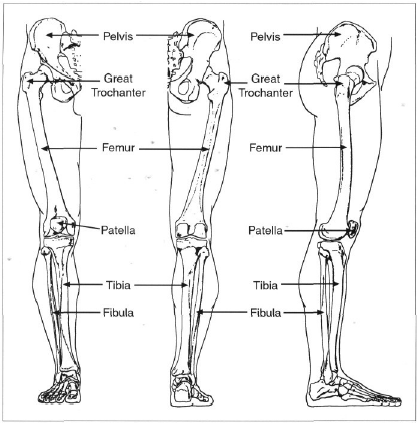 Типичный дефицит питательных веществ: 7 :
Типичный дефицит питательных веществ: 7 :
- Витамин B12
- Витамин B6
- Медь
Чрезмерное употребление алкоголя и тяжелых металлов, таких как мышьяк, таллий или ртуть, также может вызвать повреждение периферических нервов и боль в ногах.
Причины боли и онемения стопы
Определенные состояния могут вызывать боль и / или онемение стопы с болью в ноге или без нее. Боль в стопе обычно возникает в:
- Синдром тарзального канала: Сдавление большеберцового нерва из-за травмы, отека, неподходящей обуви, проблем с сухожилиями или расширенных артерий или вен. 8
- Малоберцовая невропатия: Компрессия малоберцового нерва из-за травмы, опухоли или других системных состояний. 9
Посмотреть все о невропатии и хронической боли в спине
- ущемление икроножного нерва: Компрессия икроножного нерва из-за опухолей, рубцовой ткани или ношения тесных лыжных ботинок. 10
- Радикулопатия L5 и / или S1: Компрессия нервных корешков L5 или S1 в нижней части спины.
См. Все о L5-S1 (пояснично-крестцовый сустав)
Сильная слабость стопы может вызвать опускание стопы (невозможность оторвать стопу от земли).
объявление
Факторы риска боли в ногах
Несколько факторов риска, связанных с болью в ногах и ступнях, включают:
- Пожилой возраст
- Генетика
- Плохая осанка
- Род занятий, например тяжелый труд, спорт или военная служба
Хотя перечисленные причины и факторы риска не являются исчерпывающими, одно или несколько из этих состояний обычно связаны с болью в ногах и ступнях.
Подробнее: Боль в ногах и онемение: что могут означать эти симптомы?
Несколько причин боли в ногах могут вызывать перекрывающиеся признаки и симптомы.Важно точно диагностировать основную причину боли в ногах, чтобы эффективно вылечить это состояние, а также исключить серьезные проблемы, такие как опухоли, инфекции или повреждение нервов.
Список литературы
- 1. Пивовар РБ, Грегори А.Дж. Хроническая боль в голени у спортсменов: руководство по дифференциальной диагностике, оценке и лечению. Спортивное здоровье. 2012. 4 (2): 121–127. DOI: 10.1177 / 1941738111426115
- 2.Земайтис М.Р., Бах Ф., Дрейер М.А. Заболевание периферических артерий.[Обновлено 25 мая 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK430745/
- 3.Stone J, Hangge P, Albadawi H, et al. Тромбоз глубоких вен: патогенез, диагностика и лечение. Cardiovasc Diagn Ther. 2017; 7 (Приложение 3): S276 – S284. doi: 10.21037 / cdt.2017.09.01
- 4.Di Nisio M, Wichers IM, Middeldorp S. Лечение поверхностного тромбофлебита голени. Кокрановская база данных Syst Rev.2018; 2 (2): CD004982. Опубликовано 25 февраля 2018 г. doi: 10.1002 / 14651858.CD004982.pub6
- 5. Гримм Б.Д., Блессинджер Б.Дж., Дарден Б.В., Бригам К.Д., Кнейсл Дж. С., Лаксер Э.Б. Имитаторы поясничной радикулопатии. Журнал Американской академии хирургов-ортопедов. 2015; 23 (1): 7-17. DOI: 10.5435 / jaaos-23-01-7
- 6. Ханевинкель Р., Икрам М.А., Ван Дорн П.А. Периферические невропатии. В кн .: Нейроэпидемиология. Эльзевир; 2016: 263-282. DOI: 10.1016 / b978-0-12-802973-2.00015-x
- 7. Персонал NP, Windebank AJ.Периферическая невропатия из-за авитаминоза, токсинов и лекарств. Континуум (Миннеап Минн). 2014; 20 (5 расстройств периферической нервной системы): 1293–1306. DOI: 10.1212 / 01.CON.0000455880.06675.5a
- 8.Kiel J, Kaiser K. Tarsal Tunnel Syndrome. [Обновлено 4 февраля 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019, январь. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK513273/
- 9. Poage C, Roth C, Scott B. Паралич малоберцового нерва. Журнал Американской академии хирургов-ортопедов.2016; 24 (1): 1-10. DOI: 10.5435 / jaaos-d-14-00420
- 10.
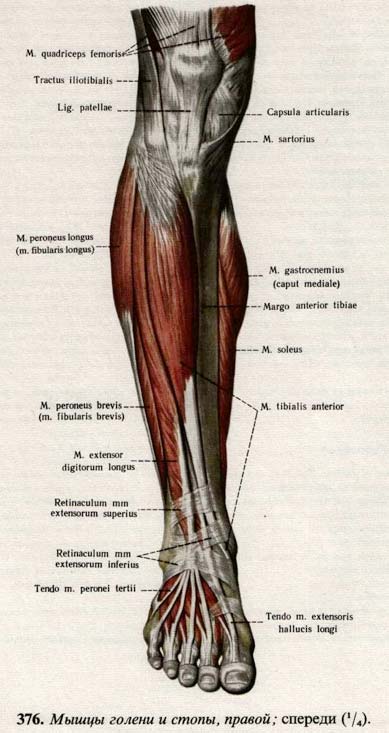 Brewer RB, Gregory AJ. Хроническая боль в голени у спортсменов: руководство по дифференциальной диагностике, оценке и лечению. Спортивное здоровье. 2012. 4 (2): 121–127. DOI: 10.1177 / 1941738111426115
Brewer RB, Gregory AJ. Хроническая боль в голени у спортсменов: руководство по дифференциальной диагностике, оценке и лечению. Спортивное здоровье. 2012. 4 (2): 121–127. DOI: 10.1177 / 1941738111426115
Полное руководство по боли в стопе и голени
По крайней мере, 50 процентов бегунов получают травмы ежегодно, согласно обзору 2010 года, опубликованному в Current Sports Medicine Reports , , и ноги являются одной из основных причин.Но с болью в ногах бывает трудно справиться. Это серьезная травма? Просто боль? Сможете ли вы прорваться или сделаете хуже?
Мы попросили двух ортопедов дать нам краткое изложение наиболее распространенных травм стопы у бегунов. Стивен М. Приут, бывший президент Американской академии ортопедической спортивной медицины, сам занимается бегом и лечил олимпийских спортсменов. Лиза М. Шоне — ортопед и сертифицированный спортивный тренер, практикующая более 28 лет.
И Прибут, и Шоне объяснили, что большинство травм стопы, связанных с бегом, являются результатом чрезмерного использования, неправильной обуви или резкого перехода между разными типами обуви. Естественная форма стопы и биомеханика также играют роль. Вот полезное руководство, чтобы выяснить, почему болят ноги, и как быстро начать восстановление. Но, конечно, это не заменяет визит к врачу. Если вы столкнулись с серьезной или постоянной болью, запишитесь на прием к врачу.
Подошвенный фасциит Что это: Наиболее частой травмой стопы среди бегунов является подошвенный фасциит, воспаление сети толстых связок (подошвенной фасции), которая проходит вдоль нижней части стопы и соединяет пяточную кость с костями передней части стопы.Подошвенная фасция поддерживает свод стопы и действует как пружина для движения вперед. Обычные признаки и симптомы включают боль в нижней части пятки, которая может проявляться тупой, острой или жгучей болью либо непосредственно под пяточной костью (пяточной костью), либо ближе к ее передней части. Боль обычно возникает медленно и нарастает в течение нескольких дней или недель. Он может быть наиболее сильным, когда вы просыпаетесь утром или во время бега.
Боль обычно возникает медленно и нарастает в течение нескольких дней или недель. Он может быть наиболее сильным, когда вы просыпаетесь утром или во время бега.
Почему вы его получили:
- Чрезмерное использование из-за увеличения тренировочного объема или интенсивности
- Переход на обувь с нулевым падением или пару обуви с меньшей опорой для свода стопы
- Плотный ахиллес сухожилия или икроножные мышцы
- Увеличение веса, которое усиливает непривычную нагрузку на подошвенную фасцию
Уменьшите объем и интенсивность тренировок или, еще лучше, полностью прекратите бег на несколько недель.«Если вы продолжаете переносить подошвенный фасциит, он неизбежно ухудшится, — говорит Шон, — но вы определенно можете тренироваться кросс-тренингом». В повседневной жизни носите обувь с достаточной амортизацией, поддержкой свода стопы и высоким каблуком. Серьезно — будь то кроссовки с 12-миллиметровым падением, сабо или туфли на маленьком каблуке, они уменьшат давление на подошвенную фасцию. Не ходите босиком.
Когда вы вернетесь к бегу, расслабьтесь снова. Если вы перешли на другую обувь для бега за несколько недель до начала боли, было бы разумно вернуться к тому, что у вас было раньше.Вам понадобится обувь с достаточной амортизацией, высоким перепадом и хорошей поддержкой свода стопы. Если боль в пятке возобновится, обратитесь к профессионалу, потому что ортопедия может вам помочь.
Что касается физиотерапии, выполняйте 20 повторений скручиваний полотенцем один или два раза в день: положите полотенце на пол, поставьте ногу сверху и согните пальцы ног, чтобы сжать складку ткани. Растяните икры с шага. Раскатайте свод стопы мягким массажным мячом или теннисным мячом (в отличие от более жесткого мяча для лакросса) и будьте очень осторожны с пяткой.Раскатайте голени с помощью поролонового валика или массажной палки, чтобы снять напряжение в икрах и ахилловом суставе.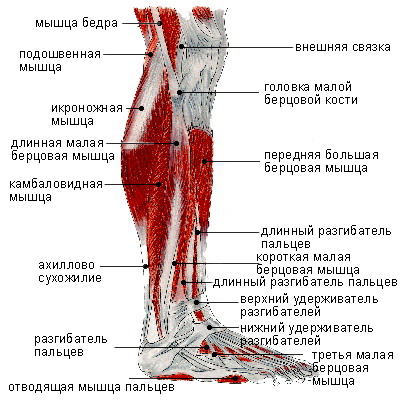
Ахиллово сухожилие соединяет икроножную мышцу с пяточной костью и подвержено повторяющимся нагрузкам. Когда икра сокращается, она подтягивает пятку вверх, и это движение позволяет нам отталкиваться от пальцев ног, когда мы бежим, ходим или прыгаем. Со временем это может привести к воспалению, микроразрывам и тендиниту.Тендинит может быть локализован в месте прикрепления ахиллова сухожилия к пяточной кости, в середине сухожилия или выше, где сухожилие прикрепляется к икроножной мышце. Тендинит ахиллова сухожилия обычно проявляется болью или тупой болью за щиколоткой, в любом месте между пяточной костью и началом икроножной мышцы. Эта область также может опухнуть и покраснеть.
Почему вы его получили:
- Чрезмерное использование из-за увеличения тренировочного объема или интенсивности
- Тренировки в гору (бег в гору увеличивает нагрузку на ахилловы мышцы)
- Изменение бегового шага (удар с пятки на удар средней частью стопы или наоборот)
- Изношенная обувь или переход на более плоскую или менее поддерживающую обувь
- Плотные мышцы голени
- Слабость бедра и ядра
Как исправить:
Сделайте перерыв в беге.«Неразумно проталкивать ахиллова тендинит, вероятно, 95 процентам людей, у которых он есть», — говорит Шоне. «Могут быть микроскопические слезы, и вы просто не хотите связываться с Ахиллом». Кросс-тренинг с низким уровнем воздействия все еще в порядке. Носите каблуки, каблуки-фиксаторы или обувь с высокой посадкой, чтобы снять напряжение с сухожилий. Не поддавайтесь желанию ходить босиком даже дома. «Не перетягивайте, — говорит Прибут. «Это очень важно. Если у вас тендинит в месте прикрепления, вы можете оторвать сухожилие от кости.” Избегайте эксцентрической растяжки икры (падение пятки на ступеньку) в течение нескольких недель. Попробуйте для этого также скручивания пальцев ног (см. Выше). Раскатывайте голени один или два раза в день. Как только первоначальная боль, отек и воспаление утихнут, начните силовую тренировку, нацеленную на икры, ядро и бедра. Шина на голень Что это:Шина голени — это общий термин для обозначения боли в передней части голени, также известной как синдром напряжения медиальной большеберцовой кости.Большеберцовая кость, ваша большеберцовая кость, является большей из двух костей голени, и это напряжение возникает по средней линии кости и окружающей ткани. Эта травма, вызванная чрезмерным перенапряжением, характеризуется воспалением и возможными микротрещинами в задней большеберцовой мышце (ключевой стабилизирующей мышце голени), а также воспалением в окружающих тканях и большеберцовой кости. Шина на голени обычно проявляется в виде пульсирующей, ноющей боли или болезненности в передней или внутренней части голени между лодыжкой и коленом.Боль может длиться весь день, но обычно острее всего при каждом ударе ногой и сразу после тренировки.
Почему вы его получили:
- Чрезмерное использование из-за увеличения тренировочного объема или интенсивности
- Плохая механика стопы, в том числе гиперпронация (стопа перекатывается внутрь), которая вызывает повторяющееся напряжение и нагрузку на заднюю большеберцовую мышцу и сухожилие, которые удерживают дугу
- Изношенная или неподходящая обувь, допускающая чрезмерное продвижение
- Частый бег по твердой поверхности, например по тротуару или трассе
Как исправить:
Если ваша боль не усиливается, вы можете продолжать бег, но вы восстановитесь намного быстрее, если переключитесь на кросс-тренинг с низкой нагрузкой, пока боль и воспаление не утихнут.Если вы продолжаете пробиваться, лучше сократить километраж и интенсивность, избегать холмов и придерживаться более мягких поверхностей, например троп. После пробежки включите лед в течение 20 минут, перерыв в течение 45 минут, повторяя эту последовательность три раза.
Попросите тренера или квалифицированного медицинского работника оценить вашу механику стопы. Если вы слегка переборщите, вам, вероятно, принесет пользу обувь с контролем движений и лучшей поддержкой свода стопы. Лицам, страдающим тяжелой гиперпронией, следует поговорить с ортопедом о нестандартных ортопедиях. Исправление гиперпронации устраняет источник напряжения с задней большеберцовой мышцы и сухожилия, что помогает вам быстрее восстановиться и предотвращает повторение травмы.Вытяните икры и раскатайте голени (однако будьте осторожны с голенями и не перекатывайтесь по большеберцовой кости). Как только первоначальная боль утихнет, начните силовую тренировку, нацеленную на икры, корпус и бедра. Тендонит задней большеберцовой кости Что это:Тендинит задней большеберцовой кости и шина голени являются воспалительными повреждениями одной и той же мышечно-сухожильной структуры. В то время как шина на голени возникает в задней большеберцовой мышце (голени), тендинит задней большеберцовой кости может возникать в сухожилии, которое охватывает внутреннюю поверхность лодыжки и соединяет мышцу с ладьевидной костью в средней части стопы.Обычно они связаны с аналогичными причинами. Если вы имеете дело с тендинитом, вы почувствуете боль, нежность и припухлость вокруг внутренней стороны лодыжки, а иногда и до ладьевидной кости.
Почему вы его получили:
- Чрезмерное использование из-за увеличения тренировочного объема или интенсивности
- Избыточное пронация (перекат стопы внутрь), которое вызывает повторяющееся напряжение и нагрузку на заднюю большеберцовую мышцу и сухожилие
- Изношенная или неподходящая обувь, допускающая чрезмерное продвижение
См. Описанные выше действия для шин на голени.Ношение манжеты, сжимающей лодыжку, также может помочь облегчить боль и предотвратить дальнейшие травмы, когда вы вернетесь к бегу.
Тендинит малоберцовой кости Что это:Тендинит малоберцовой кости — это злой двойник тендинита задней большеберцовой кости — это воспалительное повреждение малоберцовых сухожилий (их два) на внешней стороне лодыжки. Основная функция этих сухожилий — стабилизировать стопу и голеностоп и препятствовать их скатыванию наружу.В отличие от большинства других травм, перечисленных здесь, тендинит малоберцовой кости может быть острым (из-за единственной травмы, например перекатывания лодыжки) или в результате чрезмерного использования. Обычными признаками и симптомами являются боль, болезненность и припухлость вокруг лодыжки и, возможно, до середины стопы. Иногда боль может возникать в нижней части стопы, где ее часто принимают за подошвенный фасциит.
Почему вы его получили:
- Чрезмерное использование из-за увеличения тренировочного объема или интенсивности
- Супинация
- Неподдерживающая или слишком мягкая обувь, допускающая супинацию
- Хроническая нестабильность голеностопного сустава
- Инверсионное растяжение связок голеностопного сустава (стопа перевернута и лодыжка выворачивается наружу)
- Бег по неровной местности с корнями, камнями и другими препятствиями, вызывающими нагрузку на лодыжки
- Боковые виды спорта, предполагающие быструю смену направления
- Всегда бегать по колее в одном направлении
Как исправить:
Уменьшите объем и интенсивность тренировки и наденьте компрессионный рукав для лодыжек для поддержки во время бега.Перейдите на обувь с более прочной устойчивостью, чтобы предотвратить супинацию. Ортопедия может помочь при тяжелой супинации, а подтяжка пятки может помочь уменьшить напряжение в сухожилиях. После пробежек включите лед в течение 20 минут, затем сделайте перерыв в течение 45 минут и повторите эту последовательность трижды. Пока вы восстанавливаетесь, избегайте узловатых троп и сложной местности, где вы рискуете перекатиться или растянуть лодыжку.
Проведите некоторое время на воблборде, чтобы улучшить баланс и силу лодыжек. Начните с одной-двух минут, двигаясь из стороны в сторону, спереди назад и по кругу, чтобы улучшить равновесие и силу лодыжек.Подготовьтесь к более длительным занятиям до десяти минут. Вытяните икры и раскатайте голени (избегайте перекатывания через лодыжку). Как только боль утихнет, начните силовую тренировку, нацеленную на икры, корпус и бедра.
Капсулит плюсны и неврома Мортона Что это:Метатарзалгия — это общий термин для описания боли, болезненности и воспаления в подушечке стопы. Обычно эта боль возникает из-за капсулита плюсневой кости: отека капсулы, окружающей сустав, в том месте, где палец ноги встречается со стопой, обычно на втором пальце.Неврома Мортона, расширение нервов между костями стопы, ощущается аналогично, хотя боль проявляется ближе к внешней стороне стопы, в третьем и четвертом пальцах.
Острая, ноющая или иррадирующая боль в подушечке стопы является частым симптомом как метатарзалгии, так и невромы Мортона. Боль обычно усиливается во время упражнений или когда вы носите твердую или тесную обувь. Боль или ощущение онемения также могут распространяться на пальцы ног. У вас также может возникнуть ощущение, что у вас в носке комок или камешек в обуви под подушечкой стопы.
Почему вы их получаете:- Чрезмерное использование из-за увеличения тренировочного объема или интенсивности
- Слишком узкая или тесная обувь (включая альпинистскую или велосипедную обувь)
- Обувь с низкой подушкой или минималистичная обувь
- Бурсит большого пальца стопы (искривление большого пальца ноги может оказывать большее давление на второй палец стопы, что увеличивает риск капсулита)
Если вы страдаете капсулитом, откажитесь от бега на несколько недель и обратитесь к врачу.«Вы должны как можно быстрее заболеть капсулитом, потому что капсула вокруг сустава может порваться, и если это произойдет, второй палец ноги может выскочить из того, что мы называем молотком, что очень нестабильно и болезненно», — говорит Шуене. . В повседневной жизни носите более широкую обувь с высокой амортизацией и качающейся подошвой, чтобы снять часть ударов и нагрузки на плюсневые кости и суставы.
При невроме Мортона переход на более широкую обувь с высокой амортизацией часто приносит немедленное облегчение боли, поскольку это снижает давление на нерв.Если боль поддается лечению и начинает исчезать, вы можете продолжить бег и тренировку с более широкой обувью.
Напряжение разрушения Что это:Стресс-перелом — это микротрещина или группа трещин в кости. Это может произойти в любой кости, но у бегунов они чаще всего возникают в большеберцовой кости (и часто связаны со шиной голени), плюсневой кости и пяточной кости (пяточной кости). В первую очередь это травма из-за чрезмерного использования, но также может возникнуть в результате одного события, например, если вы привыкли бегать по более мягким трассам, а затем завершили длинную гонку в обуви с низкой амортизацией.Обычно стрессовые переломы проявляются в виде ноющей или жгучей боли, обычно локализованной в любом месте кости.
Почему вы его получили:
- Чрезмерное использование из-за увеличения тренировочного объема или интенсивности
- Часто бег по твердой поверхности или по трассе в одном направлении
- Бег в обуви с низкой амортизацией, например, с шипами или в минималистской обуви
- Расстройства пищевого поведения или энергетический дисбаланс (сжигание большего количества калорий, чем вы потребляете)
- Триада спортсменка: расстройство пищевого поведения, аменорея (отсутствие менструации) и остеопороз
«Это часто начинается с физиологического изменения на клеточном уровне, когда вы уменьшаете образование новой кости, увеличиваете абсорбцию костной ткани и вызывает воспалительный компонент, который может вызывать боль», — говорит Прибут.«По мере уменьшения плотности кости и продолжающегося стресса от бега она может стать физической трещиной».
Как исправить:Уменьшите объем и интенсивность тренировок и обратитесь к врачу. Переключитесь на кроссовки с высокой амортизацией и рокерами, например, от Hoka, чтобы уменьшить силу удара. Придерживайтесь хорошо сбалансированной диеты с достаточным количеством кальция и витамина D. Включите в свой тренировочный план недели консолидации, в течение которых вы сокращаете пробег, чтобы дать вашему организму шанс восстановиться и обеспечить необходимое количество кальция.
«Бегуны хорошо переносят боль и часто игнорируют проблему», — говорит Прибут. «Слушайте свое тело на предмет предупреждающих знаков. Если у вас болят кости, немедленно прекратите тренировку, оцените и приступайте к восстановлению ».
Легкие стрессовые переломы могут зажить примерно за три-шесть недель, если вы усердно относитесь к выздоровлению, но серьезные стрессовые переломы могут зажить от шести недель до трех месяцев и могут потребовать ходячей повязки. Если вы склонны к стрессовым переломам, проконсультируйтесь с врачом и попросите сделать сканирование плотности костей.
Волдыри и черные ногти на ногах Что это:Вероятно, вам не понадобится помощь в выявлении волдырей и почерневших ногтей на ногах (которые образуются при разрыве кровеносных сосудов под ногтем). Они могут подкрасться к вам в любое время, и, если вам повезет, вы заметите это только после того, как снимете обувь. Тем не менее, они определенно могут сорвать пробежку или две из-за жгучей боли или тупой боли.
Почему вы их получаете:
- Волдыри возникают в результате длительного трения, давления и влаги, которые могут усугубляться выбором обуви и носков.
- Черные ногти на ногах возникают в результате повторяющихся травм ногтевого ложа, обычно в результате ударов пальца о переднюю или внутреннюю поверхность обуви, что может усугубиться из-за неподходящей обуви и длинных спусков.
И волдыри, и черные ногти на ногах обычно проходят сами по себе. В случае, если волдырь лопнет или ноготь на ноге отпадет, постарайтесь содержать его в чистоте, а в противном случае оставьте его в покое.
Во избежание появления волдырей держите ноги сухими с помощью влагоотводящих носков и дышащей обуви.Во время длительных тренировочных пробежек или гонок периодически переодевайтесь в свежие носки и даже обувь, если можете. Если у вас горячая точка, вытрите ноги и постарайтесь обернуть их мягкими прокладками.
Купите подходящую обувь. Слишком тесная обувь вызывает чрезмерное давление, что приводит к образованию волдырей и прижатию пальцев ног к верхней или передней части обуви. Слишком свободная обувь допускает излишние движения внутри обуви, что приводит к появлению волдырей и черных ногтей на ногах, особенно на спуске. Если вы только что купили новую обувь, разбейте ее дома, в офисе или на короткие пробежки, прежде чем использовать их для длительной пробежки или гонки.
Ведущее фото: sportpoint / iStockРазвитие силы и устойчивости стопы, голеностопного сустава и голени — Mountain Peak Fitness
Продвинутая фаза: интеграция и синергия
Теперь, когда выносливость мышц начинает восстанавливаться, упор делается на объединение движений на протяжении всей тренировки. ноги и ядро, чтобы тело работало как система движений для максимальной эффективности.
Примечание. Для выполнения следующих трех упражнений требуется мяч Bosu Ball, который можно найти в большинстве тренажерных залов или фитнес-центров. Если у вас нет к нему доступа, Bosu станет отличным дополнением к домашнему тренажерному залу. Они немного дорогие, но их можно использовать для бесконечных силовых и уравновешивающих упражнений, и они того стоят, чтобы оставаться здоровыми и сильными!
Bosu Rocks (спереди / сзади, слева / справа)
Они действительно бросят вызов устойчивости и прочности ваших ступней, лодыжек и голеней.Обязательно проделайте всю работу на Bosu босиком ! Носки могут поскользнуться и сделать это очень опасным!
Для выполнения этого упражнения: встаньте, поставив одну ногу в центр плоской стороны Bosu. Убедитесь, что у вас растопыренные пальцы на . Найдите равновесие и медленно раскачивайте Bosu вперед и назад, стараясь коснуться передним и задним краем пола. Держите туловище прямо, а бедра на одном уровне, как на видео ниже. — Выполните 2 подхода по 10 камней на каждую ступню, чередуя ступни.
Затем раскачивайте Bosu влево и вправо, используя только ногу и лодыжку.Туловище должно оставаться в вертикальном положении, бедра на одном уровне, а колено не должно скручиваться. Надавите большим пальцем ноги и средней стороной стопы, чтобы качаться в одну сторону, затем надавите мизинцем и боковой стороной стопы, чтобы двигаться в другую сторону. Движение Bosu может быть очень маленьким — это нормально, мы стремимся к задействованию мускулов. — Выполните 2 подхода по 10 камней на каждую ступню, чередуя ступни.
Bosu Circles
Чтобы выполнить это упражнение: встаньте на одну ногу в центре плоской стороны Bosu, расставив пальцы ног.Найдите равновесие и медленно покачивайте Bosu по кругу, используя только ступню и лодыжку. Остальная часть тела должна оставаться в вертикальном положении, на уровне бедер и без перекручивания колен. Выполните 2 подхода по 10 кругов по часовой стрелке и по 10 против часовой стрелки на каждой ступне, чередуя ступни.
Мини-приседания Bosu
Для выполнения этого упражнения: встаньте на одну ногу в центре плоской стороны Bosu. Найдите равновесие и согните колено, чтобы выполнить небольшое приседание, удерживая всю ступню (пятка до пальцев ног) в контакте, как на картинке ниже.Старайтесь, чтобы плоская сторона Bosu была как можно более ровной. Другая нога должна быть позади вас и касаться пола только в том случае, если это необходимо для сохранения равновесия. Ваши бедра должны быть на одном уровне, колено должно быть на уровне второго пальца ноги, и ваше колено не должно выходить за пальцы ног. Это не должно быть глубокое приседание, это просто небольшое сгибание в коленях с контролем как ключом. — Выполните 2 подхода по 10 мини-приседаний на каждую ногу, чередуя ступни.
Боль в нижней части ноги | Почему болит нога
Это тренировочное препятствие, о котором вы слышали или, может быть, испытывали снова и снова — бегун, страдающий от боли в ноге.Неудивительно, что у нас, бегунов, чаще всего травмируется голень. Голень или голень включает в себя все, что находится между коленом и щиколоткой, и является основным местом болей и болей из-за того, что наше любимое занятие оказывает сильное воздействие. Но прежде чем мы перейдем к наиболее частым травмам голени у бегунов, давайте напомним вам анатомию.
Большеберцовая кость (большеберцовая кость) — большая кость голени, а малоберцовая кость — тонкая кость вдоль внешней стороны голени. В голени есть четыре отдела, каждый из которых включает в себя несколько мышц, а также нерв, артерию и вену.Каждый отсек окружен тканью, известной как фасция. Мышцы в этих отделах контролируют движение стопы и лодыжки. Многие мышцы бедра прикрепляются к верхней части голени и малоберцовой кости. Дифференцировать конкретные причины боли в голени может быть сложно из-за наложения симптомов.
Теперь, когда мы знаем, с чем имеем дело, вот шесть наиболее распространенных причин боли в голени и способы их лечения и предотвращения. В следующий раз, когда вы задаетесь вопросом: «Почему у меня болит нога?» у вас будут некоторые рекомендации по поиску основной причины проблемы.
Шина на голени
Этот термин используется для описания боли вдоль медиальной (внутренней) стороны большеберцовой кости. Обычно вы чувствуете боль в трети или более кости. Боль появляется во время бега и проходит позже — она может уменьшиться при продолжении тренировок. Медиальная сторона большеберцовой кости будет нежной на ощупь, и нет более чувствительной области, чем другая. Также может быть небольшая припухлость в голени.
Микроскопические разрывы мышцы от выстилки кости вызывают боль.К предрасполагающим факторам относятся чрезмерное пронацирование и бег по твердой поверхности, а шины на голени чаще встречаются у начинающих бегунов. Лечение включает обледенение после тренировки, использование соответствующей обуви или опор для свода стопы, а также смену беговой поверхности.
Улучшение гибкости икроножных мышц и силы мышц передней и боковых сторон голени также важно для лечения и предотвращения этой проблемы. Чтобы укрепить мышцы голени, мы рекомендуем надеть кольцо с утяжелителем на стопу и направить стопу вверх, внутрь и наружу.Сделайте 10 повторений. Выполните три подхода.
Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Стрессовые переломы
Стресс-переломы, также являющиеся источником боли в костях, представляют собой травмы кости из-за повторяющихся микротравм. Кость реагирует на стресс, становясь сильнее. Стресс вызывает резорбцию кости, за которой следует строительство кости, если стресс не является чрезмерным.При чрезмерном стрессе резорбция больше, чем на этапе строительства, что приводит к микроскопическим травмам и микротрещинам. Повторяющиеся микротрещины приводят к стрессовому перелому.
Типичное проявление — боль в костях при ударе. Вначале боль появляется во время бега, но может даже исчезнуть во время бега. Со временем боль присутствует во время бега и может присутствовать при ходьбе. В пораженной области может присутствовать легкая припухлость. Продолжительное воздействие на стрессовый перелом может привести к полному перелому через кость.
При клиническом осмотре обнаруживается особая область значительной болезненности костей. Боль или даже невозможность запрыгнуть на одну ногу. Рентген не выявит аномалий в течение как минимум двух недель, а, возможно, и гораздо дольше. МРТ и трехфазное сканирование костей позволяют обнаружить стрессовые переломы намного раньше.
Стресс-переломы у бегунов обычно возникают в нижней части малоберцовой кости, а также в верхней и нижней частях большеберцовой кости. Они также могут — хотя и реже — возникать в передней части большеберцовой кости; этот стрессовый перелом может быть проблематичным для заживления из-за формы большеберцовой кости.
Лечение начинается с прекращения всех видов деятельности с высокой отдачей, но вы можете продолжить кросс-тренинг с низкой отдачей. Если при ходьбе возникает боль, могут потребоваться ботинки, гипсовая повязка или костыли. В некоторых случаях длинный воздушный заброс (скоба, закрывающая голень) может позволить более быстрое возвращение к бегу. В противном случае большинство спортсменов могут вернуться к программе постепенного бега через шесть-восемь недель.
Следует определить причину развития напряженного разрушения.Слишком быстрое увеличение тренировок (интенсивности и / или расстояния) является наиболее частой причиной этой травмы. Низкая плотность костей или низкий уровень витамина D могут предрасполагать бегунов к стрессовым переломам. Расписание тренировок, диета, а также менструальный анамнез для женщин должны быть пересмотрены, чтобы найти факторы риска развития стрессовых переломов, и любые обнаруженные проблемы должны быть исправлены.
[Избегайте травм в дороге, встав на коврик с помощью Йога для бегунов .]
Компартмент-синдром
Во время упражнений мышцы набухают, увеличиваясь в объеме до 20 процентов. Если фасция, которая окружает одно или несколько отделов, слишком плотно, чтобы вызвать опухоль, она действует как жгут, ограничивая кровоток и оказывая давление на нерв. Это вызывает боль и, возможно, онемение в голени и стопе, а мышцы могут не функционировать нормально.
Бегун с хроническим синдромом физической нагрузки жалуется на боль, которая появляется в определенный момент во время тренировки и постепенно усиливается, часто вплоть до замедления или прекращения бега.Еще одна распространенная жалоба — удары ногой по земле. Симптомы исчезнут вскоре после прекращения упражнений, когда исчезнет отек. Из-за этого нога бегуна обычно кажется нормальной при осмотре медицинским работником.
Синдром компартмента диагностируется путем измерения давления в каждом отделе пораженных ног до и сразу после бега. (Бег обычно выполняется на беговой дорожке и продолжается до появления серьезных симптомов.) Лечение компартмент-синдрома — это операция, после которой большинство спортсменов могут вернуться к полноценной активности.
Тендинит
Распространенная проблема голени. Сухожилия прикрепляют мышцу к кости. Воспаление сухожилия вызывает боль, когда мышца растягивается или сокращается, а когда сухожилие набухает, сила и гибкость уменьшаются. Задняя большеберцовая мышца (внутренняя часть голеностопного сустава) и малоберцовая (внешняя сторона голеностопного сустава) сухожилия также могут быть воспалены и болезненны при прикосновении.
Распространенные причины тендинита ахиллова сухожилия включают внезапное усиление работы на холме или скоростной работы. Кроме того, переход с кроссовок для тренировок на обувь для гонок без длительного ношения спортивной обуви может привести к ухудшению состояния ахиллова сухожилия из-за нижней части пятки на беговой платформе. Чрезмерная пронация может вызвать воспаление сухожилия задней большеберцовой мышцы, в то время как жесткая походка с недостаточным прогибом может вызвать воспаление малоберцового сухожилия.
Лечение тендинита включает в себя обледенение области от 15 до 20 минут три-четыре раза в день, корректировку тренировок для уменьшения раздражающих факторов стресса и изменение обуви.Малоберцовые и задние большеберцовые мышцы можно укрепить с помощью упражнений, описанных в разделе о шинах голени (выше). Также рекомендуется растянуть ахиллово сухожилие после разминки с помощью легкого бега трусцой.
По мере повышения гибкости вам следует начать укреплять ахилловы дужки. Одно упражнение заключается в том, чтобы свесить пятки с задней части ступеньки и многократно опускать и поднимать их. Сначала делайте это медленно, а затем быстрее, по мере того как ваша сила улучшается.Затем вы можете перейти к подъему на одну ногу, начиная медленно и постепенно увеличивая скорость на протяжении тренировок. Подъем пяток можно дополнить с обувью, когда ахиллово сухожилие болезненно, чтобы уменьшить нагрузку на сухожилие.
Длительные проблемы с ахилловым сухожилием могут вызвать дегенеративные изменения, известные как тендиноз. Лечение похоже на тендинит. В упорных случаях можно лечить глубоким массажем тканей и манипуляциями (такими как терапия с активным высвобождением), инъекциями плазмы, богатой тромбоцитами и аналогичными веществами, или хирургическим вмешательством в крайнем случае.Инъекции кортизона не следует проводить в ахиллово сухожилие из-за риска разрыва и ослабления структуры в течение первых 10–14 дней после инъекции.
5 лучших средств восстановления
Плохой узел Addaday Knot
Расцепитель натяжной
30 $ | REI
Купить сейчас
Полярный ролик GoFit
Лед без бардака
30 $ | Amazon
Купить сейчас
Гиперис Гипервольт
Снимает скованность
349 $ | Hyperice
Купить
Normatec
Способствует обращению
$ 1495 | Amazon
Купить сейчас
Восстановление рулона R8
Массаж глубоких тканей
$ 129 | Roll Recovery
Купить
Воспаление
Крупные икроножные мышцы (икроножная и камбаловидная) могут воспаляться из-за внезапной травмы, при которой мышца разрывается.Чаще всего это происходит во внутренней части икроножной мышцы на стыке мышцы и сухожилия. Когда это произойдет, вы можете почувствовать хлопок, и отталкивание будет чрезвычайно болезненным.
На ноге будет небольшая припухлость и, возможно, синяк. Лечение включает использование ботинок, костылей или того и другого, а также следует часто использовать лед. По мере утихания боли следует выполнять упражнения на силу и гибкость. Когда бегун может безболезненно переносить вес на пораженной ноге, к обуви следует добавить подъемник на пятку.Более легкие травмы, при которых мышца воспаляется, но не разрывается, можно лечить как тендинит.
Сдавление подколенной артерии
Сдавление этой артерии во время упражнения — редкий, но потенциально сильный источник боли, который обычно возникает на уровне колена. При сжатии артерии приток крови к мышцам ног уменьшается, вызывая сильную боль до тех пор, пока упражнение не прекратится. Чтобы диагностировать эту проблему, необходимо оценивать кровоток во время физических нагрузок, а лечение — это хирургическое вмешательство.
Лечение боли в нижней части ноги
При всех этих травмах лекарства следует применять с осторожностью. Кратковременное использование (от пяти до семи дней) нестероидных противовоспалительных препаратов (таких как ибупрофен и напроксен) может помочь облегчить боль, если нет противопоказаний к применению, таких как желудочно-кишечный тракт, печень или почки проблемы. Даже в этом случае эти лекарства следует применять с осторожностью.
В научной литературе есть неоднозначные данные об использовании НПВП при стрессовых переломах — несколько исследований показали, что эти препараты могут препятствовать заживлению переломов.Ацетаминофен можно применять для обезболивания, если нет медицинских противопоказаний к его применению. В случае сомнений всегда обращайтесь за помощью к медицинскому работнику.
В случае стрессовых переломов бег следует прекратить, пока ваш лечащий врач не даст зеленый свет. Компартмент-синдром не исчезнет без лечения. Когда симптомы достаточно серьезны, варианты включают хирургическое вмешательство или отказ от бега.
Разрыв икроножной мышцы обычно препятствует бегу из-за боли.При других травмах бег обычно можно продолжить. Это включает уменьшение расстояния и интенсивности тренировок, при этом количество изменений определяется серьезностью симптомов. Цель состоит в том, чтобы свести к минимуму симптомы во время бега — кросс-тренинг можно выполнять в дополнение к бегу, если это не усугубляет проблему. Тренировки следует увеличивать постепенно, а после тренировки следует использовать лед. Не забывайте выполнять упражнения на силу и гибкость по мере тренировки.
Предотвращение боли в нижней части ноги
Носите гоночную обувь как минимум на половине скоростных тренировок и темповых бегов. Перед марафоном сделайте как минимум два длинных бега в обуви, которую вы наденете в день забега. В противном случае вы, скорее всего, почувствуете боль в голени сразу после или даже во время гонки.
«Если учесть, что у беговых плоских туфель амортизация пяток часто составляет менее одного дюйма, легко понять, почему внезапное воздействие на ноги такой большой разницы может привести к напряжению икроножных мышц», — говорит спортивный ортопед Брайан Фуллем.
Если вы не носили беговые балетки на регулярной основе, постепенно вводите их, надевая их с серией беговых бегунов пару раз в неделю. «Затем постепенно переходите к полноценной тренировке, начиная с более коротких», — говорит Фуллем. «Например, если ваша тренировка на треке заканчивается повторениями на 200 или 400 метров, наденьте туфли на плоской подошве для этой части тренировки».
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты.Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
.
