Диастаз прямых мышц живота — причины, симптомы, диагностика, лечение и профилактика
Диастаз прямых мышц живота – отдаление внутренних краев этих мышц больше, чем на 2,5 см из-за истончения и растяжения их сухожильного соединения – белой линии брюшной стенки живота. С греческого «диастаз» значит расхождение, разделение, растяжение. Наиболее часто эта болезнь появляется у представительниц женского пола при беременности, но может развиться и у мужчин при неправильном питании, ослаблении соединительной ткани и слишком большом увлечении силовыми тренировками. Диастаз может выявляться даже у новорожденных. Само по себе заболевание не несет опасности для человека, но без лечения оно может вести к очень неприятным осложнениям.
О диастазе прямых мышц живота
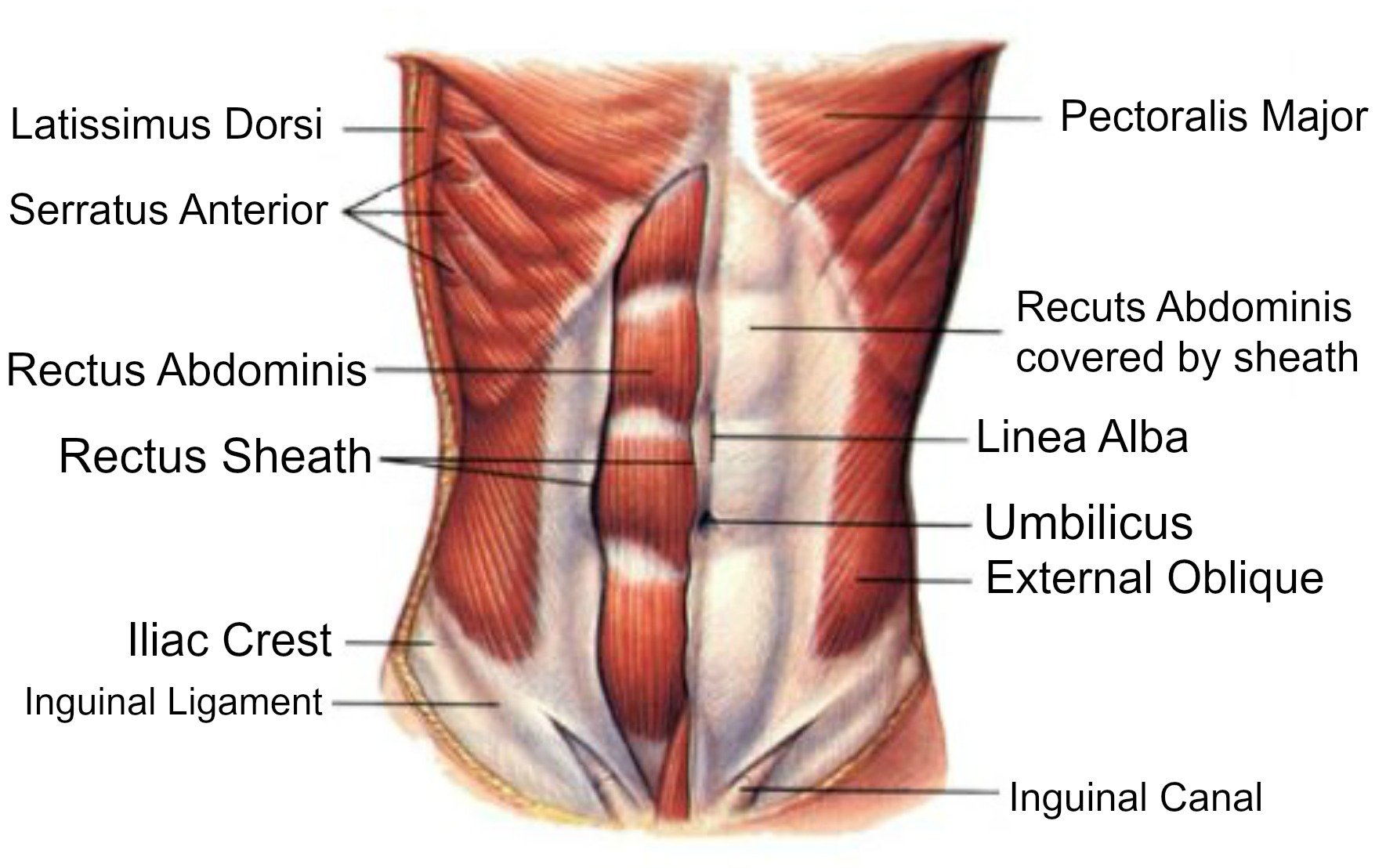
Основное проявление диастаза – расширение сухожильного соединения прямых мышц (белой линии живота). Оно проходит вертикально через весь живот (от конца мечевидного отростка до лобка).
Вследствие ожирения, поднятия тяжестей, слишком больших силовых нагрузок, беременности, хронического кашля происходит длительное повышение давления внутри брюшной полости, а неполноценное питание и наследственная предрасположенность ведут к слабости соединительной ткани – основного компонента сухожилий.
Физиологический диастаз мышц живота обнаруживается у новорожденных и беременных женщин. У первых он связан с незрелостью клеточных структур (и по мере развития исчезает), у вторых – с образованием во время беременности релаксина, который тормозит выработку коллагена. А именно коллаген является основой соединительной ткани. Физиологический диастаз после родов исчезает самостоятельно через некоторое время при нормализации синтеза коллагена и уменьшении живота.
Нефизиологический диастаз проявляется при сильной нагрузке пресса в период после родов, при поднятии тяжестей. У человека любого пола диастаз может развиться при ожирении. У мужчин помимо ожирения к формированию диастаза ведет недостаток питательных веществ в еде, ослабление соединительной ткани или силовые нагрузки сверх меры.
Диастаз не представляет опасности для человека сам по себе, но может вести к неприятным последствиям: неэстетический внешний вид (выпячивание, «обвисание» живота), нарушение работы пищеварительной системы, высокий риск грыж.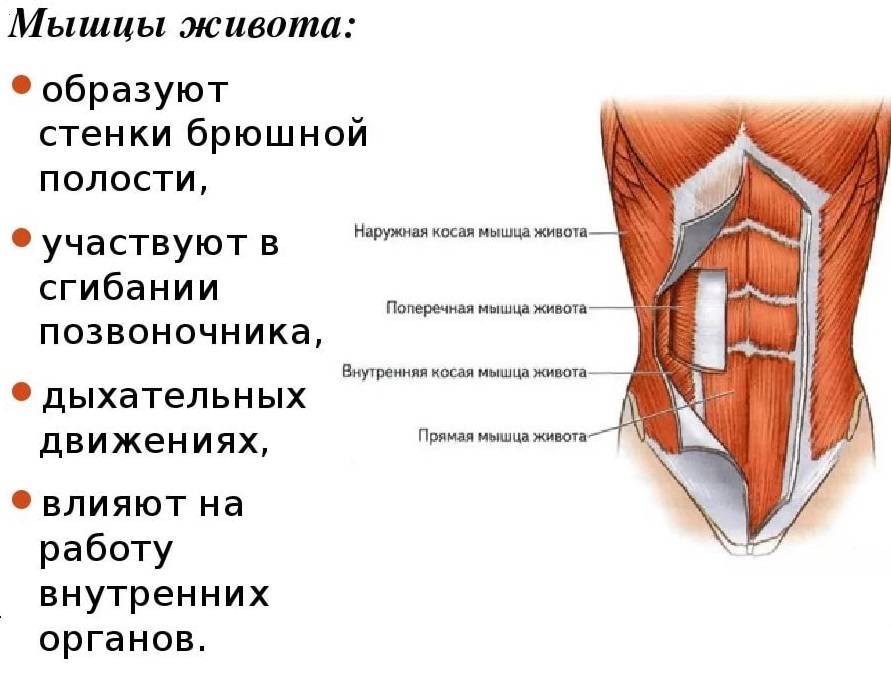
Классификация диастаза
Чаще всего классификацию осуществляют по ширине растяжения белой линии живота и по степени того, какие мышцы вовлечены в процесс. Реже – по расположению места наибольшего расхождения.
По ширине выделяют три степени:
-
I – мышцы отдалены на 2,5-5см, обычно изменения незаметны без напряжения;
-
II – расстояние между мышцами – 5-8см, при нагрузках появляется выпячивание по вертикальной линии, оно заметно у людей, которые не тренируются;
-
III – расхождение мышц больше, чем на 8см, форма живота становится иной, образуется явное килевидное выпячивание (иногда оно заметно в лежачем положении).
Степень вовлеченности мышц:
-
A – после родов естественным образом прямые мышцы расходятся;
-
B – расслабляются нижние и боковые отделы брюшной стенки;
-
C – излишнее боковое соединение прямых мышц с ребрами;
-
D – развивается искривление линии талии вместе с диастазом.

По локализации наибольшего растяжения:
-
только над пупком;
-
только под пупком;
-
на уровне пупка;
-
по всей длине белой линии, но шире над пупком;
-
по всей длине белой линии, но шире под пупком.
Признаки болезни
Признаки диастаза нарастают со временем. Можно назвать исключением яркие клинические признаки у женщин после родов. В других случаях болезнь протекает медленно.
В самом начале человек может совсем не ощущать никаких изменений. Но немного позже при напряжении мышц живота становятся хорошо заметными их внутренние границы и пролегающий между ними желоб. Нарушается полноценная работа мышц, что может приводить к быстрой утомляемости, изменениям осанки, болезненным ощущениям в позвоночнике и пояснице.
Возрастание ширины белой линии ведет к нарушению функционирования желудочно-кишечного тракта (ЖКТ). Начинает болеть живот, могут проявляться частые запоры, отрыжка, изжога, вздутие живота.
III степень заболевания характеризуется образованием грыж вследствие ослабления соединительных тканей. Возможно выявление опущения внутренних органов. Проявляются сильные нарушения функционирования ЖКТ (вплоть до отсутствия проходимости кишечника). Женщины могут страдать от почечных колик и недержания мочи.
Бесплатная консультация перед операциейАкция -100%
Акция действует в гинекологии, урологии, проктологии, хирургии, травматологии, отоларингологии. Экономия от 2 500 ₽ до 5 000 ₽!
ПодробнееДиагностика
Для постановки диагноза опытному врачу достаточно жалоб человека и проведения осмотра. Во время беседы врач спрашивает о времени появления диастаза, о том, как изменялись его размеры за какой-то период, болит ли живот, есть ли нарушения работы ЖКТ.
После беседы проводится полный осмотр тела пациента. Живот чаще всего осматривают в конце. Для исключения пупочной грыжи и грыжи белой линии живота доктор проводит пальпацию (ощупывание). Специалист дополнительно внимательно проводит осмотр иных мест, где может образоваться грыжа (паховая зона, бока).
Для точного определения размеров диастаза, исключения образования грыж или смещения внутренних органов обычно назначается ультразвуковое обследование (УЗИ) или компьютерная томография (КТ).
При явных жалобах клиента (болит живот, проблемы со стулом, ощущение тошноты) доктор может назначить гастро- или колоноскопию для исключения заболеваний пищевода, желудка, 12-перстной или толстой кишки. При проблемах мочеполовой системы дополнительно назначается консультация уролога или гинеколога.
При проблемах мочеполовой системы дополнительно назначается консультация уролога или гинеколога.
Консультации других специалистов можно также получить в многопрофильном Медицинском центре ОН КЛИНИК без длительного ожидания и очередей.
Лечение
При физиологическом диастазе, который обнаруживается у новорожденных и женщин при беременности, применяется выжидательная тактика, которая может продолжаться до 1 года. Рекомендуется придерживаться правильного питания, выполнять массаж и гимнастические упражнения. Если за год болезнь остается, доктор может назначить оперативную коррекцию.
Консервативная терапия
Врач назначает диету для нормализации работы ЖКТ и постепенного снижения массы тела. В качестве лечебных процедур назначается лечебная физкультура, рекомендуются занятия йогой и плаванием – необходимо укреплять телесный мышечный корсет для наиболее быстрого восстановления мышц брюшной стенки. При этом нужно исключить привычные тренировочные упражнения для мышц пресса.
Женщинам после рождения ребенка рекомендовано носить бандаж, а к тренировкам приступать по прошествии 4-6 месяцев после родов. Лишь к этому времени восстанавливаются обменные процессы и структура соединительных тканей.
Консервативная терапия обладает максимальной эффективностью лишь на I стадии диастаза мышц живота, но больше половины людей оказываются не удовлетворены её результатами. В этом случае и на II-III стадиях заболевания применяется хирургическое вмешательство.
Хирургическая терапия
При хирургическом вмешательстве доктор стремится уменьшить дистанцию между мышцами живота и сделать более крепкой обновленную сухожильную линию. В различных случаях выбираются открытые, лапароскопические операции или операции из мини-доступов. Выбор того или иного метода осуществляется исходя из индивидуальных особенностей пациента, а также склонностей и опыта самого врача.
-
Открытые операции
Изначально делается довольно большой разрез на брюшной стенке спереди, через который могут быть удалены излишки жировой ткани. Это сделает живот эстетичнее внешне и исключит нагноение отслоившейся клетчатки. В последующем хирург делает края мышц ближе, накладывая множество швов, поверх которых устанавливается фиксирующий имплант-сетка.
Это сделает живот эстетичнее внешне и исключит нагноение отслоившейся клетчатки. В последующем хирург делает края мышц ближе, накладывая множество швов, поверх которых устанавливается фиксирующий имплант-сетка.
Данная операция довольно травматична. После нее неделю ведется наблюдение за состоянием пациента, и, если все в порядке, только после этого срока можно будет уехать домой. При этом данный вариант позволяет избавляться от излишков жировой ткани и подтягивать кожу на животе. Этот метод наиболее часто применим при диастазе в сочетании с послеоперационной грыжей средней линии.
Вмешательство осуществляется через небольшие проколы кожи на животе с помощью операционных манипуляторов. Используя видеокамеру для визуального контроля, хирург вместе с помощником отделяют поверхность сухожилия от естественной жировой прослойки на животе. Далее доктор уменьшает ширину сухожилий, накладывая швы. Затем для укрепления брюшной стенки сзади к ней фиксируется имплант-сетка.
Этот хирургический метод требует высококлассного оборудования и соответствующей квалификации хирурга. При данном оперативном вмешательстве нельзя избавиться от большого объема жировой ткани.
Промежуточный метод между открытыми и лапароскопическими хирургическими вмешательствами. Хирург производит 4-5 см горизонтальный разрез возле пупка, формирует канал между сухожилием и слоем подкожной жировой прослойки, в котором далее производит ушивание белой линии. Визуальный контроль действий ведется через видеокамеру. После уменьшения ширины сухожильного соединения, оно фиксируется имплантом-сеткой. Эта операция используется при наличии противопоказаний к лапароскопии (например, при хронической сердечной недостаточности, при усиленном послеоперационном спаечном процессе).
В ОН КЛИНИК распространен комплексный подход к лечению пациентов, подразумевающий контакт между врачами разных специальностей. Каждый вариант хирургического лечения может быть дополнен участием пластического хирурга для выполнения липосакции (локальное удаление подкожного жира) и липоскульптурирования (перераспределение собственной подкожной жировой клетчатки для изменения контуров тела).
Профилактика
Регулярные физические нагрузки и поддержание спортивной формы снижают риск развития диастаза. При этом не стоит забывать, что повышенное напряжение пресса во время упражнений, а также поднятие тяжестей наоборот могут привести к развитию болезни.
Второй рекомендацией является устранение дефицитов и корректировка питания для полноценного поступления всех необходимых «кирпичиков» для образования прочной соединительной ткани в организме.
Третьим важным аспектом является контроль массы тела. От признаков ожирения необходимо избавляться под контролем врача.
Четвертой рекомендацией служит профилактика болезней легких с частным кашлем и нарушений работы ЖКТ для снижения давления внутри брюшной полости.
Преимущества обращения в ОН КЛИНИК
-
Опытные и компетентные хирурги ОН КЛИНИК являются специалистами высшей категории, кандидатами медицинских наук.
 Они следят за последними достижениями в лечении диастаза и пластической хирургии, регулярно обмениваются опытом с коллегами в России и за рубежом, ведут научную деятельность.
Они следят за последними достижениями в лечении диастаза и пластической хирургии, регулярно обмениваются опытом с коллегами в России и за рубежом, ведут научную деятельность.
-
В центрах ОН КЛИНИК установлено самое современное, эффективное и безопасное оборудование для проведения диагностики и осуществления хирургических вмешательств различной сложности.
-
Быстрая и эффективная диагностика. Собственная клинико-диагностическая лаборатория позволяет оперативно выполнять лабораторные обследования. В течение одного дня можно пройти консультацию специалиста, сдать все анализы и выполнить УЗИ или КТ.
-
Комплексный подход. В ОН КЛИНИК широко распространена практика обследования пациента и составления плана лечения врачами разных специальностей для достижения наилучшего результата.
-
Индивидуальный подход.
 Лечение подбирается с учетом пола и возраста клиента, а также других особенностей, временных и финансовых возможностей.
Лечение подбирается с учетом пола и возраста клиента, а также других особенностей, временных и финансовых возможностей.
-
Комфорт. Клиники нашего Центра удобно расположены в центре Москвы, имеются свои парковки.
-
Центры работают без перерывов и выходных, с 8.00 до 21.00.
Применение комбинированного свободного аутотрансплантата на основе прямой мышцы живота у онкологических больных
Чиссов В.И., Решетов И.В., Кравцов С.А., Маторин О.В., Поляков А.П., Ратушный М.В., Филюшин М.М., Севрюков Ф.Е., Комаров А.В., Васильев В.Н.
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва, Россия
Контакт: Васильев В.Н., e-mail:
Опубликовано: Журнал «Онкохирургия», 2012, том 4, №1.
Цель. Предложен микрохирургический аутотрансплантат на основе нижних эпигастральных сосудов, включающий кожу передней брюшной стенки, прямую мышцу живота и подлежащую париетальную брюшину.
Материалы и методы. У 7 больных злокачественными опухолями головы и шеи данный вид аутотрансплантата использован для укрытия различных послеоперационных дефектов и изоляции жизненно важных структур от внешней среды и агрессивного воздействия слюны: после удаления опухоли кожи подбородочной области, преддверия рта с поражением кортикального слоя тела нижней челюсти; для укрытия обнаженной твердой мозговой оболочки в височной области; для устранения дефекта шеи и пищевода слева; устранения послеоперационных дефектов мягких тканей лица с резецированными костными структурами щечно-околоушной области; укрытия магистральных сосудов руки и резецированных костных фрагментов.
Результаты. У всех больных послеоперационный период прошел без осложнений как со стороны желудочно-кишечного тракта, так и со стороны пересаженного аутотрансплантата. Все больные питаются самостоятельно, прибавили в весе. Максимальные сроки наблюдения составили 2,5 года, минимальные – 2 месяца. Двое пациентов после корригирующих операций вернулись к работе.
Двое пациентов после корригирующих операций вернулись к работе.
Выводы. Результаты позволяют сделать вывод о возможности, а иногда и необходимости как первичной, так и вторичной пластики данным вариантом аутотрансплантата.
Ключевые слова: париетальная брюшина, нижние эпигастральные артерия и вена, прямая мышца живота, аутотрансплантат.
Заболеваемость злокачественными опухолями области головы и шеи неуклонно растет. Подавляющая часть пациентов обращается в специализированные учреждения на III и IV стадиях опухолевого процесса [1]. Рецидив и продолженный рост опухоли также ставят под вопрос возможность курабельности и операбельности больных. В таких случаях лечение зачастую начинают с химио- или лучевой терапии [2]. Воздействуя как на опухолевую, так и на нормальную ткань, химио- и лучевая терапия необратимо нарушают процессы клеточной регенерации и репарации, что приводит к росту послеоперационных осложнений [3]. Комбинированные и расширенные операции зачастую ведут к обнажению жизненно важных структур (магистральные сосуды, твердая мозговая оболочка, резецированные костные структуры), которые нуждаются в укрытии от внешнего воздействия и агрессивных сред, таких как слюна [2]. Наиболее часто для замещения дефицита тканей при свободной аутотрансплантации используется лоскут из фартука большого сальника, учитывая хорошие регенеративные способности его серозного слоя, что обеспечивает быстрое заживление и наименьший процент осложнений, хотя у этого пластического материала есть недостатки, например, невозможность формирования аутотрансплантата после операций на брюшной полости [4].
Комбинированные и расширенные операции зачастую ведут к обнажению жизненно важных структур (магистральные сосуды, твердая мозговая оболочка, резецированные костные структуры), которые нуждаются в укрытии от внешнего воздействия и агрессивных сред, таких как слюна [2]. Наиболее часто для замещения дефицита тканей при свободной аутотрансплантации используется лоскут из фартука большого сальника, учитывая хорошие регенеративные способности его серозного слоя, что обеспечивает быстрое заживление и наименьший процент осложнений, хотя у этого пластического материала есть недостатки, например, невозможность формирования аутотрансплантата после операций на брюшной полости [4].
Анализ данных мировой литературы и собственного клинического материала приводит к заключению о необходимости проведения анатомических исследований ангиоархитектоники сосудистых связей бассейна нижних и верхних надчревных сосудов для повышения эффективности аутотрансплантации кожно-мышечно-серозного лоскута и обеспечения его жизнеспособности при реконструкции обширных послеоперационных дефектов [8-12].
Методика формирования аутотранспланта
Существует два варианта забора лоскута.
1. Производят разрез кожи передней брюшной стенки согласно разметке и необходимой площади кожной площадки. Далее мобилизуют необходимую часть прямой мышцы живота, при этом в месте пересечения сверху выделяют и перевязывают эпигастральную артерию и вену. В соответствии с топографо-анатомическими параметрами производят выделение сосудистой ножки у места ее отхождения от наружных подвздошных сосудов. Сосудистую ножку клипируют и отсекают от наружных подвздошных сосудов, при этом артерию и вену прошивают и перевязывают. Трансплантат готов к перемещению в реципиентную область, микрососудистому сшиванию и возобновлению кровоснабжения. Длина сосудистой ножки при отсечении ее на уровне 1-2 см от места отхождения от наружных подвздошных сосудов может достигать 10-13 см. При небольшом размере забранного лоскута донорскую рану послойно ушивают наглухо. Площадь сформированной париетальной брюшины может достигать размеров мышечной порции аутотрансплантата. При более значительной площади забора производят пластику полипропиленовой сеткой.
При более значительной площади забора производят пластику полипропиленовой сеткой.
2. Производят разметку необходимой площади лоскута и далее – кожный разрез передней брюшной стенки, мышечной порции лоскута и париетальной брюшины согласно разметке по одной из сторон средней линии живота. Через париетальную брюшину визуализируются нижние эпигастральные сосуды. Далее в соответствии с размером лоскута производят разрез париетальной брюшины и выделение лоскута изнутри. Данный вариант забора лоскута осуществляется с целью минимизации пересечения коллатералей, идущих через прямую мышцу живота к кожной порции лоскута. В соответствии с топографо-анатомическими параметрами производят выделение сосудистой ножки у места ее отхождения от наружных подвздошных сосудов. Сосудистую ножку клипируют и отсекают от наружных сосудов, при этом артерию и вену прошивают и перевязывают. Трансплантат готов к перемещению в реципиентную область, микрососудистому сшиванию и возобновлению кровоснабжения. Длина сосудистой ножки при отсечении ее на уровне 1-2 см от места отхождения от наружных подвздошных сосудов может достигать 10-13 см. При небольшой площади забранного лоскута донорскую рану послойно ушивают наглухо. При более значительной площади забора производят пластику полипропиленовой сеткой.
Длина сосудистой ножки при отсечении ее на уровне 1-2 см от места отхождения от наружных подвздошных сосудов может достигать 10-13 см. При небольшой площади забранного лоскута донорскую рану послойно ушивают наглухо. При более значительной площади забора производят пластику полипропиленовой сеткой.
На базе отделения микрохирургии МНИОИ им. П.А. Герцена за 3 года были оперированы 11 больных с применением кожно-мышечно-серозного аутотрансплантата: 7 больным выполнена первичная пластика после удаления опухоли, у 4 проведена отсроченная пластика через 3-6 месяцев после первой операции. Распределение больных по морфологической структуре: плоскоклеточный рак выявлен у 3 больных, еще у 3 пациентов морфологическая структура опухоли соответствовала базальноклеточному раку, 2 пациента страдали аденокарциномой, по одному – папиллярным раком, злокачественной шваномой, саркомой. Во всех наблюдениях выполняли реконструкцию послеоперационных дефектов различной конфигурации, а также укрытие обнаженных жизненно важных структур: магистральных сосудов шеи (1), магистральных сосудов локтевой ямки и предплечья (1), резецированных костных структур верхней челюсти (2), нижней челюсти (2), костей стопы (1), твердой мозговой оболочки (2), околоушной области с созданием футляра из париетальной брюшины для невральных анастомозов (1), области ушивания эзофагостомы (1).
Клинические наблюдения
Пример исполнения первого варианта
Б-ой Ф., 60 лет. Клинический диагноз: базальноклеточный рак кожи подбородочной области. Состояние после ЛТ в СОД – 45 Гр. В 1996 г. – продолженный рост опухоли.
Цитологически:
- Соскоб с поверхности язвы № 1289/08 – базальноклеточный рак.
- Лимфатический узел средней трети шеи слева №1630-31/08 – гиперплазия лимфоидной ткани.
- Лимфатический узел правой подчелюстной области №1630-31/08 – гиперплазия лимфоидной ткани.
Жалобы при поступлении: на язвенный дефект кожи подбородочной области.
Считает себя больным с августа 1996 г., когда появилось язвенное образование на коже подбородочной области. При обследовании выявлен базальноклеточный рак, по поводу чего по месту жительства проведена рентгенотерапия в СОД – 45 Гр, закончена декабре 1996 г. с положительной динамикой. В мае 1997 г. отмечен продолженный рост опухоли, по поводу чего лечился самостоятельно, за медицинской помощью не обращался. В связи с ростом опухоли и появлением кровоточивости обратился в ОД по месту жительства, откуда для дообследования и лечения был направлен в МНИОИ им. П.А. Герцена.
В связи с ростом опухоли и появлением кровоточивости обратился в ОД по месту жительства, откуда для дообследования и лечения был направлен в МНИОИ им. П.А. Герцена.
Локально: ткани лица изменены за счет опухолевого образования подбородочной области. На коже подбородочной области определяется образование в виде язвы, до 6 см в наибольшем измерении, с неровными подрытыми краями, кровоточащая при контакте, инфильтрирующая окружающие мягкие ткани, обнажающая тело нижней челюсти. При пальпации регионарные группы лимфатических узлов не изменены.
Ультразвуковое исследование шеи, брюшной полости: в правой подчелюстной области определяется лимфатический узел с утолщенным венчиком, с большей долей вероятности гиперплазированный, размерами 11×11,3 мм, слева – гиперплазированный лимфатический узел, 14×9 мм. В средней трети шеи слева определяется лимфатический узел с гетерогенной структурой (постлучевые изменения?), размерами 11×5,5 мм, пунктирован. В мягких тканях шеи справа – без очаговой патологии.
КТ-исследование лицевого отдела черепа: в коже подбородочной области имеется дефект, размерами 4,0×0,8 см, с деструкцией прилежащего отдела нижней челюсти (рис.1,2).
Рис. 1-2. 1 – опухолевый инфильтративноязвенный дефект, 2 –деструкция нижней челюсти.
Цифровая рентгенография органов грудной клетки: в легочной ткани, тени органов средостения, корнях легких патологических изменений не выявлено. Плевральные синусы свободные.
В предоперационном плане больному была выполнена фотодинамическая диагностика и разметка границ опухоли (рис.3,4).
Рис. 3-4. 1 – разметка согласно фотодинамической диагностике, 2 – опухолевый инфильтративноязвенный дефект.
20.03.2008 г. больному была выполнена операция: удаление опухоли мягких тканей подбородочной области с одномоментной микрохирургической пластикой кожно-мышечно-серозным лоскутом с включением волокон прямой мышцы живота (рис. 5-11).
5-11).
Рис. 5. 1 – губа, 2 – язык, 3 – резецированная нижняя челюсть.
Рис. 6. УЗразметка прохождения нижних надчревных сосудов.
Рис. 7. Разрез передней брюшной стенки согласно необходимой кожной порции и формирование аутотрансплантата.
Рис. 8-9. 1 – мышечная порция аутотрансплантата, 2 – фрагмент париетальной брюшины,
3 – сосудистая ножка, состоящая из нижних эпигастральных сосудов.
Рис. 10-11. Вид больного после операции.
Послеоперационный период протекал без осложнений, микрохирургический аутотрансплантат адаптирован, операционная рана зажила первичным натяжением. На 6-е сутки начата активизация пациента. В раннем послеоперационном периоде питание производили через назо-гастральный зонд, который был удален на 12-е сутки (рис. 12-13). Восстановлено питание через рот. На 13-е сутки в удовлетворительном состоянии больной выписан из стационара под наблюдение онколога и хирурга по месту жительства.
12-13). Восстановлено питание через рот. На 13-е сутки в удовлетворительном состоянии больной выписан из стационара под наблюдение онколога и хирурга по месту жительства.
Рис. 12-13. Вид больного на 10е сутки после операции.
Гистологическое исследование №П63648-65/оп: четыре лимфатических узла без метастазов опухоли, гиперплазия лимфоидной ткани. В зоне внутренней поверхности описанного макроскопически дефекта циркулярно определяется инфильтративный рост базальноклеточного рака солидного строения, с изъявлением, очагами периневральной инвазии, с распространением в дерме и подкожной клетчатке, в основе слизистой оболочки с началом инвазии в подлежащие мелкие слюнные железы.
При контрольном исследовании через 3 мес. данных за продолженный рост опухоли или регионарное и отдаленное метастазирование не получено. Аутотрансплантат полностью адаптирован (рис.14-17). Питание через рот в полном объеме. Прибавил в весе. Продолжается динамическое наблюдение. Больному с целью реабилитации предложена корригирующая операция, от которой больной отказался.
Продолжается динамическое наблюдение. Больному с целью реабилитации предложена корригирующая операция, от которой больной отказался.
Рис. 14-17. Вид больного через 3 месяца после операции.
Пример исполнения второго варианта
Б-ая К., 58 лет. Клинический диагноз основной: рак щитовидной железы с метастазами в паратрахеальные лимфатические узлы шеи слева, состояние после хирургического лечения в 2000 г. Метастазы в лимфатических узлах шеи с обеих сторон, паратрахеальные и перед-нее-верхнего средостения, состояние после комплексного лечения (хирургического, ДЛТ СОД – 48 Гр и J131) в 2006-2007 гг. Продолженный рост метастазов в лимфатических узлах на шее слева. Состояние после хирургического лечения 08.2007 г. Состояние после реоперации на лимфопутях шеи слева 06.2008 г. Клинический лиагноз сопутствующий: эзофагостома на шее слева. Парез левой половины гортани.
Жалобы при поступлении: на наличие дефекта на шее слева.
Анамнез: больной по поводу рака щитовидной железы с метастазами в лимфатических узлах паратрахеальной области слева в 2000 г. по месту жительства проведено хирургическое лечение – субтотальная резекция щитовидной железы (оставлен небольшой участок ткани железы справа) с удалением паратрахеальных метастазов слева. В 2006 г. выявлены метастазы на шее с обеих сторон в паратрахеальных областях и передне-верхнем средостении. Госпитализирована в ОД по месту жительства, где 10.07.2007 г. больной выполнена операция: удаление лимфатических узлов и клетчатки на шее слева, пре- и паратрахеальной клетчатки с обеих сторон и переднее-верхнем средостении. 02.10.2007 больной выполнено хирургическое вмешательство в объеме удаления лимфатических узлов и клетчатки шеи справа. Гистологически во всех препаратах метастазы в лимфатических узлах папиллярного рака щитовидной железы. В послеоперационном периоде больной проведена дистанционная лучевая терапия 10.11.2006 в СОД – эквивалент 46-48 Гр. В дальнейшем больной проведен курс лучевой терапии 07.02.2007 г. и выявлены очаги накопления в передних отделах шеи. При контрольном обследовании выявлены метастазы в лимфоузлы шеи слева. Обратилась в МНИОИ. 08.08.2007 г. больной выполнена операция: реоперация на лимфатических путях шеи слева. Гистологическое исследование №П996-1002/оп: слева метастаз папиллярного рака щитовидной железы без инвазии за пределы капсулы узла. В двух лимфатических узлах клетчатки шеи бокового треугольника отмечается очаговый фиброз. План лечения больной обсужден на консилиуме с участием хирургов, радиологов, химиотерапевтов, рекомендована лучевая терапия радиоактивным йодом, которую больная не проводила. При контрольном исследовании выявлен рецидив метастазов на шее слева. Гистологическое исследование №1988/08 (пунктат паратрахеальной области слева): метастазы папиллярного рака щитовидной железы. На консилиуме с участием хирургов, радиологов, химиотерапевтов выработан хирургический план лечения. 06.06.2008 г.
В дальнейшем больной проведен курс лучевой терапии 07.02.2007 г. и выявлены очаги накопления в передних отделах шеи. При контрольном обследовании выявлены метастазы в лимфоузлы шеи слева. Обратилась в МНИОИ. 08.08.2007 г. больной выполнена операция: реоперация на лимфатических путях шеи слева. Гистологическое исследование №П996-1002/оп: слева метастаз папиллярного рака щитовидной железы без инвазии за пределы капсулы узла. В двух лимфатических узлах клетчатки шеи бокового треугольника отмечается очаговый фиброз. План лечения больной обсужден на консилиуме с участием хирургов, радиологов, химиотерапевтов, рекомендована лучевая терапия радиоактивным йодом, которую больная не проводила. При контрольном исследовании выявлен рецидив метастазов на шее слева. Гистологическое исследование №1988/08 (пунктат паратрахеальной области слева): метастазы папиллярного рака щитовидной железы. На консилиуме с участием хирургов, радиологов, химиотерапевтов выработан хирургический план лечения. 06.06.2008 г. проведена операция: реоперация на лимфатических путях шеи слева. В послеоперационном периоде выявлен дефект стенки пищевода, который вероятнее всего был связан с предшествующим неоднократным лечением, в т.ч. с лучевой терапией, пролежнем от назо-гастрального зонда и недостаточности кровоснабжения стенки пищевода, в связи с чем 16.06.2008 больной выполнена операция: ревизия операционной раны на шее, пластическое оформление эзофагостомы. В связи с отсутствием при контрольном исследовании данных за рецидив и метастазы больная обратилась для реабилитации. На шее слева на фоне послеоперационных рубцов инфильтративной и опухолевой патологии не выявлено. На шее слева, на границе средней и нижней трети определяется сквозной дефект пищевода диаметром до 3 см, из которого поступает слюна (рис.18-19). Больной в плане реабилитации 23.09.2008 г. выполнена операция: отсроченная микрохирургическая реконструкция дефекта шеи слева кожно-мышечно-серозным лоскутом передней брюшной стенки слева (прямая мышца живота с включением брюшины) (рис.
проведена операция: реоперация на лимфатических путях шеи слева. В послеоперационном периоде выявлен дефект стенки пищевода, который вероятнее всего был связан с предшествующим неоднократным лечением, в т.ч. с лучевой терапией, пролежнем от назо-гастрального зонда и недостаточности кровоснабжения стенки пищевода, в связи с чем 16.06.2008 больной выполнена операция: ревизия операционной раны на шее, пластическое оформление эзофагостомы. В связи с отсутствием при контрольном исследовании данных за рецидив и метастазы больная обратилась для реабилитации. На шее слева на фоне послеоперационных рубцов инфильтративной и опухолевой патологии не выявлено. На шее слева, на границе средней и нижней трети определяется сквозной дефект пищевода диаметром до 3 см, из которого поступает слюна (рис.18-19). Больной в плане реабилитации 23.09.2008 г. выполнена операция: отсроченная микрохирургическая реконструкция дефекта шеи слева кожно-мышечно-серозным лоскутом передней брюшной стенки слева (прямая мышца живота с включением брюшины) (рис. 20-26).
20-26).
Рис. 18-19. Вид дефекта шеи слева.
Рис. 20. Вид планируемого кожного разреза.
Рис. 21. Вид ушитого собственными тканями пищевода и мобилизованной питающей ножки, состоящей из внутренних грудных сосудов слева.
Рис. 22. Разметка разреза передней брюшной стенки согласно необходимой кожной и мышечной порции.
Рис. 23-26. Этапы мобилизации лоскута: 1 – мышечная порция аутотрансплантата, 2 – фрагмент париетальной брюшины, 3 – сосудистая ножка из нижних эпигастральных артерии и вены.
Послеоперационный период протекал гладко. Признаков недостаточности кровоснабжения аутотрансплантата не выявлено. Активизация больной произведена на 6-е сутки (рис.27). На 13-е сутки удален назо-гастральный зонд, возобновлено питание через рот в полном объеме (рис. 28). При контрольном обследовании через 3 мес. данных за рецидив опухоли или метастазы не выявлено (рис.29). Больной после контрольного обследования с целью реабилитации выполнена операция: коррекция лоскута на шее слева. При этом основной массив кожно-мышечной порции был удален, над ушитой эзофагостомой оставлена порция мышцы с брюшиной площадью 3×3 см (рис.30). Больная полностью реабилитирована. Проводятся контрольные осмотры.
28). При контрольном обследовании через 3 мес. данных за рецидив опухоли или метастазы не выявлено (рис.29). Больной после контрольного обследования с целью реабилитации выполнена операция: коррекция лоскута на шее слева. При этом основной массив кожно-мышечной порции был удален, над ушитой эзофагостомой оставлена порция мышцы с брюшиной площадью 3×3 см (рис.30). Больная полностью реабилитирована. Проводятся контрольные осмотры.
Рис. 27. Вид больной на 6е сутки после операции.
Рис. 28. Вид больной на 13е сутки после операции.
Рис. 29. Вид больной через 3 месяца.
Рис. 30. Вид больной после корригирующей операции.
Результаты
У всех оперированных больных приживление аутотрансплантата составило 100%, аутотрансплантаты адаптированы, признаков нарушения микроциркуляции не выявлено. Одному больному после формирования аутотрансплантата с целью профилактики послеоперационных осложнений потребовалось одномоментное укрепление передней брюшной стенки полипропиленовой сеткой. Максимальное время наблюдения составило 3 года, минимальное – 1 мес. Осложнений со стороны желудочно-кишечного тракта не выявлено ни у одного больного. У двух больных послеоперационный период осложнился серомами передней брюшной стенки, излеченными консервативными методами. Корригирующие операции выполнены четырем больным в сроки от 4 до 5 мес. после пластики. Четверо больных после последовательных корригирующих операций полностью реабилитированы и вернулись к работе.
Одному больному после формирования аутотрансплантата с целью профилактики послеоперационных осложнений потребовалось одномоментное укрепление передней брюшной стенки полипропиленовой сеткой. Максимальное время наблюдения составило 3 года, минимальное – 1 мес. Осложнений со стороны желудочно-кишечного тракта не выявлено ни у одного больного. У двух больных послеоперационный период осложнился серомами передней брюшной стенки, излеченными консервативными методами. Корригирующие операции выполнены четырем больным в сроки от 4 до 5 мес. после пластики. Четверо больных после последовательных корригирующих операций полностью реабилитированы и вернулись к работе.
Несмотря на небольшое число больных и время наблюдений, полученные результаты свидетельствуют о возможности и реальных перспективах использования метода аутотрансплантации кожно-мышечно-серозного лоскута для реконструкции обширных послеоперационных дефектов в онкохирургической практике.
Литература
- Чиссов В.
 И., Старинский В.В., Петрова Г.В. Состояние онкологической помощи населению России в 2005 г. М.: 2006.
И., Старинский В.В., Петрова Г.В. Состояние онкологической помощи населению России в 2005 г. М.: 2006. - Решетов И.В., Чиссов В.И. Пластическая и реконструктивная микрохирургия в онкологии. М.: 2001.
- Бардычев М.С., Цыб А.Ф. Местные лучевые повреждения. М.: 1985.
- Решетов И.В. Реконструктивная и пластическая хирургия опухолей головы и шеи. Практическая онкология. 2003; 4 (1): 9-14.
- Шаповалов С.Г. Использование сложных комплексов тканей на основе прямой мышцы живота при устранении деформаций передней грудной стенки у женщин (клинико-анатомические аспекты). Анналы пластической, реконструктивной и эстетической хирургии. 2008; 3: 39-48.
- Henri AH, Winters MD, Bouman MB, Boom F, Prose LP. The peritoneal free flap an anatomic study. Plastic Reconstructive Surgery. 1997; 100: 1168-1171.
- Tregaskiss AP, Goodwin AN, Acland RD. The cutaneus arteries of the anterior abdominal wall, a three-dimensional study. Plastic Reconstructive Surgery.
 2007; 120: 442-449.
2007; 120: 442-449. - Mixter RC, Mayfield K, Dibbel DG, Rao VK. Intraoral reconstruction with a microvascular peritoneal flap. Plastic Reconstructive Surgery. 1991; 88: 452.
- Guiiqing Liao, Yuxiong Su, Jinming Zhang, Jinsonng Hou. Reconstruction of the tongue with reinnervated rectus abdominis musculoperitoneal flaps after hemiglossectomy. Plastic Reconstructive Surgery. 2002; 109: 1592-1597.
- Heitmann C, Felmerer G, Durmus C. et al. Anatomical features of perforator blood vessels in the deep inferior epigastric perforator flap. Plastic Reconstructive Surgery. 2000; 105: 205.
Мышечная боль внизу живота Причина, симптомы, лечение
Доктор Хасти Рупапара 0 Комментарии боль в мышцах живота слева, боль в мышцах живота справа, растяжение нижней части живота, растяжение мышц живота женские симптомы, боли в мышцах живота без причины, как ощущается растяжение нижней мышцы живота, как ощущается разрыв мышцы живота
Содержание
Что такое боль в мышцах внизу живота?
Некоторые люди называют боль в мышцах живота болями или спазмами в желудке. пациент мог чувствовать эту боль в любом месте между тазом и областью ребер. Боль внизу живота может возникать между тазом и пупком.
пациент мог чувствовать эту боль в любом месте между тазом и областью ребер. Боль внизу живота может возникать между тазом и пупком.
В большинстве случаев боль в животе проходит сама по себе и не длится дольше. Как правило, причины болей в животе не столь серьезны. Общие причины включают периодическую боль, застой газов и инфекции мочевыводящих путей (ИМП).
Боль в нижней части живота может иметь множество причин. Более типичные причины, такие как несварение желудка, метеоризм или растяжение мышц, обычно не так серьезны. При других состояниях может потребоваться срочная медицинская помощь. В то время как локализация и характер боли внизу живота могут дать важные подсказки, ее динамика во времени полезна при определении ее причины.
Острая боль внизу живота нарастает и часто проходит в течение от нескольких часов до нескольких дней. Хроническая боль внизу живота может быть эпизодической (промежуточной), предполагая, что она может приходить и уходить. Эта боль может присутствовать в течение нескольких недель, месяцев или лет. Некоторые хронические состояния приводят к прогрессирующей боли, которая неуклонно ухудшается в течение длительного периода времени.
Некоторые хронические состояния приводят к прогрессирующей боли, которая неуклонно ухудшается в течение длительного периода времени.
Какие бывают 4 типа болей в животе?
Живот является домом для органов, ваш лечащий врач может захотеть сузить область боли, которую вы испытываете, сужая область, в которой вы ее чувствуете. Организм часто разделяет брюшную полость на квадранты или четыре части.
Боль в каком месте:
- Правое подреберье.
- Левый верхний квадрант.
- Правый нижний квадрант.
- Левый нижний квадрант.
Причины боли в мышцах нижней части живота
Многие состояния, которые приводят к острой боли внизу живота, обычно сопровождаются другими симптомами, которые развиваются в течение нескольких часов или дней, а также дней или года. Причины болей внизу живота могут варьироваться от незначительных состояний, которые определяются без какого-либо лечения, до серьезных неотложных состояний, включая:
- Аневризма брюшной аорты
- Растяжение мышц живота
- Аппендицит
- Холецистит
- Цистит (воспаление мочевого пузыря)
- Холангит (воспаление желчных протоков)
- Дивертикулит
- Дуоденит – это воспаление вокруг начального отдела тонкой кишки.

- Диабетический кетоацидоз
- Внематочная беременность, при которой оплодотворенная яйцеклетка имплантируется и растет вне матки, называется фаллопиевой трубой.
- Фекальная закупорка (затвердевший стул, который невозможно остановить)
- Сердечный приступ
- Травма
- Кишечная непроходимость
- Инвагинация кишечника (у детей)
- Почечная инфекция (пиелонефрит)
- Камни в почках
- Абсцесс печени (гнойный карман в области печени)
- Мезентериальная ишемия означает снижение кровотока в кишечнике.
- Мезентериальный лимфаденит означает поражение лимфатических узлов в складках мембраны, которые удерживают органы брюшной полости в нужном положении)
- Тромбоз брыжейки означает образование тромба в вене, отводящей кровь от участка кишечника
- Перикардит означает воспаление ткани вокруг сердечного органа
- Перитонит — инфекция брюшной полости
- Плеврит означает воспаление оболочки, окружающей область легких
- Панкреатит
- Пневмония
- Инфаркт легкого (потеря кровотока в области легких)
- Разрыв селезенки
- Сальпингит означает воспаление фаллопиевых труб означает
- Склерозирующий мезентерит
- Черепица
- Инфекция селезенки
- Абсцесс селезенки означает заполненный гноем карман в органе селезенки
- Разрыв толстой кишки
- Инфекции мочевыводящих путей (ИМП)
- Вирусный гастроэнтерит (желудочный грипп)
- Хронический (прерывистый или эпизодический)
Общие причины:
Наиболее типичную причину хронической боли в животе часто трудно определить. Симптомы могут варьироваться от легких до тяжелых, появляющихся и исчезающих, но не обязательно ухудшающихся с течением времени.
Симптомы могут варьироваться от легких до тяжелых, появляющихся и исчезающих, но не обязательно ухудшающихся с течением времени.
Состояния, которые могут привести к хронической боли в животе, включают:
- Стенокардия (т.е. снижение притока крови к сердцу)
- Целиакия
- Эндометриоз
- Функциональная диспепсия
- Камни в желчном пузыре
- Гастрит (т.е. воспаление слизистой оболочки желудка)
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Грыжа пищеводного отверстия диафрагмы
- Паховая грыжа
- Синдром раздраженного кишечника
- Mittelschmerz (боль при овуляции)
- Кисты яичников
- Воспалительные заболевания органов малого таза (ВЗОМТ)
- Язвенная болезнь
- Серповидноклеточная анемия
- Растяжение или растяжение мышц живота
- Язвенный колит означает тип воспалительного заболевания кишечника
Симптомы боли в мышцах нижней части живота
Боль в животе, которая медленно усиливается в течение некоторого времени, обычно сопровождается другими симптомами, обычно имеет серьезные последствия для организма.
Причины прогрессирующей боли в животе включают:
- Рак
- Болезнь Крона
- Увеличение селезенки (спленомегалия)
- Гепатит
- Рак почки
- Отравление свинцом
- Рак печени
- Неходжкинская лимфома
- Рак поджелудочной железы
- Рак желудка
- Рак желчного пузыря
- Трубно-яичниковый абсцесс (гнойное образование – заполненный карман, вовлекающий маточную трубу и яичник)
- Уремия означает накопление продуктов жизнедеятельности в крови человека
вы почувствуете эту боль при чихании, кашле или смехе.
Бег на короткие дистанции или выполнение энергичных упражнений.
Вставание после длительного сидения или бездействия.
Другие симптомы включают:
- Боль в животе
- Внезапная острая боль
- Жесткие мышцы
- Отек
- Синяк
- Абдоминальные мышечные спазмы или спазмы
- Поверхность области желудка может ощущаться болезненной и воспаленной.
 Вы, скорее всего, почувствуете эти тихие ощущения, когда будете сокращать мышцы живота и двигать мышцами.
Вы, скорее всего, почувствуете эти тихие ощущения, когда будете сокращать мышцы живота и двигать мышцами. - Слабость
- Боль в туловище при физической нагрузке, смехе, чихании, кашле
- Проблема с выполнением действий и перемещением.
- Проблемы с дыханием
Диагностика болей в мышцах нижней части живота
Рентген: Рентген помогает выявить травмы грудной клетки, переломы позвоночника или другие переломы костей.
МРТ для проверки мышц или другой травмы.
Лечение боли в мышцах нижней части живота
Нехирургическое лечение
Нехирургическое или консервативное лечение максимальные растяжения мышц не требуют хирургического вмешательства, если мышца полностью повреждена, врачи рекомендуют операцию. Если есть частичная рана, спортсмен также может заменить ее, когда он не прилагает усилий и имеет нормальную силу и физическую форму. Обычно это происходит после нескольких недель или многих месяцев важного лечения и терапии. Когда мышцы полностью повреждены, спортсмену может помочь хирургическое вмешательство. Тонизировать усилие мышечного напряжения в теле.
Когда мышцы полностью повреждены, спортсмену может помочь хирургическое вмешательство. Тонизировать усилие мышечного напряжения в теле.
Некоторые терапевты рекомендуют избегать неблагоприятных обезболивающих препаратов, которые увеличивают угрозу кровотечения в организме, подобно лекарствам, отпускаемым без рецепта (OTC) [напроксен натрия (алив)] аспирину и ибупрофену, Advil, Motrin IB, через первую 48 часов после мышечного напряжения. Ацетаминофен Тайленол и др. можно поддерживать для облегчения боли в течение этого времени.
Физиотерапевтическое лечение
Начальная фаза
Физиотерапевт может помочь вам повысить силу и стабильность поврежденного сустава или конечности. Физиотерапевт может порекомендовать вам просто стабилизировать положение с помощью корсета. При повреждении нескольких мышц может быть назначена операция на брюшном спринте.
техника R.I.C.E.
Для снятия отека и боли в качестве первой помощи, следуя основному методу RICE:
- R_Rest
- I_Ice для уменьшения отека
- C_Compression постукивание и шинирование
- E_Высота
- Начиная с использования пакета со льдом в течение 20 минут, затем пакет со льдом часто повторно прикладывают каждые 2 часа в течение первых 2-3 дней после травмы.
- Отдых — еще одна часть R.I.C.E. принципе, но с напряжением брюшного пресса немного сложнее. Травмы рук и ног можно легко защитить и дать отдых с помощью костылей, строп или подтяжек. Однако шинирование туловища не такое уж легкое занятие.
- Чтобы защитить и дать отдых мышцам живота, спортсмен может ограничить движения на несколько дней, пока боль не уменьшится.
Цель обращения с деятельностью:
- Уменьшение боли в мышцах живота
- Снятие отека мышц
- Улучшает силу мышц бедра.
- Повышение полной подвижности связок и связанных с ними суставов тела
- Восстановление всех функциональных движений пациента
- Восстановить доверие пациента
Острая фаза до 2 недель после травмы в нижних мышцах боль в животе
Физиотерапевтическую реабилитацию можно начинать через 48 часов после травмы. В течение первых нескольких дней предоставьте электрическую модальность, чтобы уменьшить отек и уменьшить боль.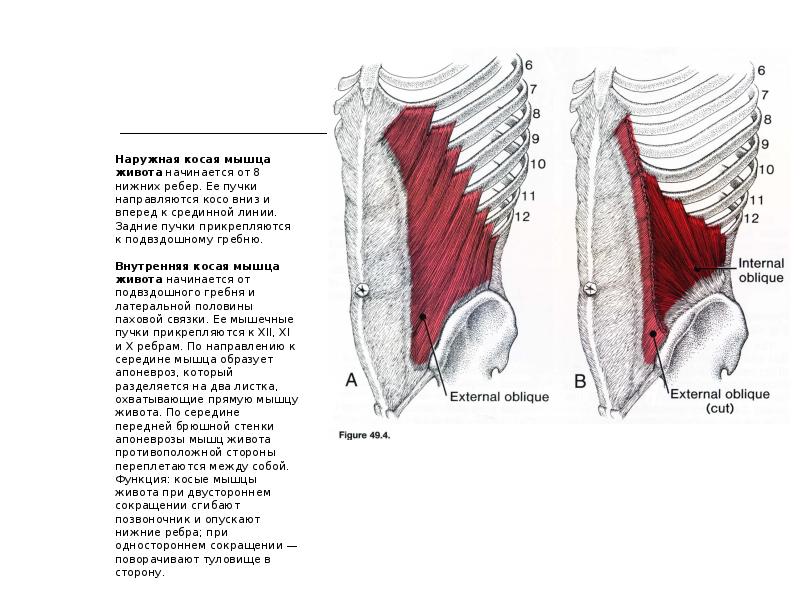
Лечение электротерапией
Ультразвук [США]: Ультразвук использовался для восстановления тканей. Улучшает кровообращение и подвижность. Для уменьшения отека и боли.
Криотерапия: Воспаление и отек можно снять, применяя криотерапию в виде пакетов со льдом и ванн с холодной водой к пораженной части. Рекомендуется непрерывное прикладывание холодных компрессов много раз в день по 15–30 минут за раз.
Чрескожная электрическая стимуляция нервов (ЧЭНС): ЧЭНС может быть в состоянии оценить и облегчить боль и мышечные спазмы.
Упражнение при болях в нижних мышцах живота
- Постукивание пяткой
- Альпинист
- Наклон таза
- Шлепанцы для пятки
- Приседания со скручиваниями
- Бедренный подъемник
- Сгибания живота
- Ножницы
- Слайдер-щука
- Подъем прямой ноги
- Скручивания
- Альпинист через плечо
- Вариант мяча для упражнений:
- Доска на роликах
- Свернуть
- Приседания со скручиваниями
- Складной нож
Подпяточник
Положение пациента: лежать лицом вверх, руки по бокам, а ладони у основания. Согните колени пациента, удерживая икры параллельно основной области. Медленно опускайте согнутые ноги вперед, пока пятки едва не коснутся основания. Подтяните пресс к ягодицам, поднимите ноги и вернитесь в исходное положение. Продолжайте и повторяйте в течение 30 секунд.
Согните колени пациента, удерживая икры параллельно основной области. Медленно опускайте согнутые ноги вперед, пока пятки едва не коснутся основания. Подтяните пресс к ягодицам, поднимите ноги и вернитесь в исходное положение. Продолжайте и повторяйте в течение 30 секунд.
Альпинист
Исходное положение пациента — высокая планка, все тело прямо, тазобедренные суставы находятся на одном уровне. Поднимите правую ногу пациента и подтяните правое колено к груди между обеими руками. Крепко поддерживайте корпус пациента и старайтесь не задевать его тазобедренный сустав. Когда вы ставите правую ногу пациента на планку, поднимите левую ногу и подтяните левое колено к груди обеими руками. Продолжайте чередовать ноги как можно быстрее в течение 20-30 секунд.
Наклон таза
Положение пациента — лежа на спине с согнутыми коленями. Они мягко покачивают ваш таз вверх и прижимают спину к кровати или земле.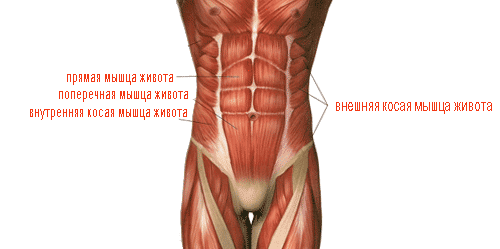
Примечание: Вы должны почувствовать, как мышцы живота слегка напрягаются, затем вернитесь в исходное положение и повторите. Стремитесь к 5 повторениям 2-3 раза в день в первые несколько недель.
Скольжение пятки
Положение пациента — лечь на землю или на кровать, ноги выпрямлены. Постепенно начните скользить одной пяткой по направлению к ступне, удерживая пятку на полу или на кровати. Ваше колено начнет сгибаться.
Примечание. Продолжайте скользить пяткой и сгибать колено до тех пор, пока это не станет немного неудобным, и вы не почувствуете небольшое давление внутри колена.
Задержитесь в этом положении примерно на 5 секунд. Сдвиньте пятку вниз, пока нога не окажется прямо на земле или кровати. Стремитесь к 5 повторениям, прежде чем переключиться на противоположную сторону.
Приседания со скручиванием
Положение пациента — лечь на спину и согнуть колени в удобное положение.
Сомкните пальцы за головой, оторвите голову, плечи, верхнюю и нижнюю часть спины от земли и наклоните левый локоть к правому колену.
Выдохните во время подъема и удерживайте это положение в течение 5 секунд.
Медленно вернитесь в исходное положение.
Оторвите голову, плечи, верхнюю и нижнюю часть спины от пола и наклоните правый локоть к левому колену
Сохраняйте это положение в течение 5 секунд и на выдохе медленно поднимайте
обратно в исходное положение и повторите еще 10 раз. раз, чередуя ваши скручивающие движения.
Подъем таза
Положение пациента: лежа на спине с согнутыми коленями. Очень осторожно наклоните таз назад и напрягите мышцы тазового дна.
Поднимите, но над кроватью или землей, и медленно поднимайте, позвонок за позвонком. Поднимитесь, но так высоко, как вам удобно
Сохраняйте это положение в течение 5-10 секунд, делая глубокие вдохи. медленно опустите позвоночник и таз обратно вниз, стремитесь к 3–5 повторениям, постепенно увеличивая до 10–15 повторений и поднимаясь выше по мере того, как вы продолжаете прогрессировать в своем исцелении.
Сгибания живота
Положение пациента лежит на спине, колени согнуты, обе стопы стоят на полу или на кровати. Держа колени вместе, положите руки на оба бедра.
Поднимите голову и плечи от земли, скользя руками по бедрам к коленям. Как только вы окажетесь в удобном месте, задержитесь в этом положении на 3–5 секунд и медленно опустите голову и плечи обратно на пол. Сначала стремитесь к 5 повторениям, постепенно увеличивая количество повторений до 10-15 и увеличивая их по мере восстановления.
Ножницы
Положение пациента — лежа лицом вверх, руки пациента находятся за головой пациента, а голова и плечи пациента приподняты над базовой областью. Используя пресс, слегка приподнимите одну ногу над землей и сделайте удар ножницами, подняв правую ногу и опустив левую. Поменяйте ноги на 20-30 секунд, при этом не напрягайте область шеи или только подбородок вперед.
Ползунок
Возьмите несколько ползунков, подставок или полотенец, чтобы положить их под обе ноги. Положение пациента — в положении высокой планки с обеими ногами на скользящей части, затем напрягите нижний пресс и подтяните ноги к обеим рукам, поднимая тазобедренный сустав к крыше в положение согнувшись. Медленно оттолкните ноги пациента, чтобы опустить спину в исходное положение. Повторяйте это упражнение по 30 секунд каждый день.
Положение пациента — в положении высокой планки с обеими ногами на скользящей части, затем напрягите нижний пресс и подтяните ноги к обеим рукам, поднимая тазобедренный сустав к крыше в положение согнувшись. Медленно оттолкните ноги пациента, чтобы опустить спину в исходное положение. Повторяйте это упражнение по 30 секунд каждый день.
Подъем прямой ноги
Положение пациента лежит лицом вверх, руки пациента раскинуты по бокам, а ладони прижаты к основанию. Напрягите корпус и медленно поднимите прямые ноги от основания, доведя их до угла 90 градусов. Постепенно опустите ноги обратно к основанию. Повторяйте это упражнение в течение 30 секунд каждый день.
Примечание: Если у пациентки боли в пояснице, то не делайте это упражнение или попробуйте вместо него этот вариант турника.
Вариация:
Положение пациента: он держит перекладину, фиксирует корпус и поднимает ноги пациента с основания на высоту бедер. (первоначально вы могли согнуть их колени; опытные спортсмены могли держать ноги прямо и сгибаться в тазобедренном суставе для большего усложнения). Медленно опустите ноги пациента в исходное положение и повторяйте это упражнение по 30 секунд каждый день.
(первоначально вы могли согнуть их колени; опытные спортсмены могли держать ноги прямо и сгибаться в тазобедренном суставе для большего усложнения). Медленно опустите ноги пациента в исходное положение и повторяйте это упражнение по 30 секунд каждый день.
Скручивания
Скручивания для брюшного пресса — отличный способ укрепить мышцы кора без чрезмерной нагрузки на нижнюю часть спины и позвоночник.
Для этого упражнения пациент лежит на спине, затем согнув колени в удобное положение.
Сомкните пальцы за головой или скрестите руки перед грудью, оторвите голову, плечи и верхнюю часть спины от земли и держите нижнюю часть спины в контакте с землей; вы должны подняться всего на несколько дюймов.
Сохраняйте это положение в течение 30 секунд и медленно вернитесь в исходное положение.
Повторите это упражнение еще 10 раз.
Если вы чувствуете дискомфорт в спине во время выполнения скручиваний, вы должны остановиться и обратиться к своему лечащему врачу или физиотерапевту.
Альпинист кросс-боди
Положение пациента состоит в том, чтобы начать с высокой планки с прямым телом, бедрами на одном уровне и напряженным корпусом. Поднимите правую ногу и подтяните правое колено к левому локтю. Ставя одну ногу на планку, поднимите левую ногу и подтяните левое колено к правому локтю. Продолжайте менять ноги и повторяйте это упражнение в течение 30 секунд.
Вариант с мячом для упражнений
Если у пациента есть под рукой мяч для упражнений, попробуйте этот вариант:
Положение пациента — в положении планки, ноги на мяче, и, удерживая корпус пациента, подтяните оба колена к груди.
И медленно вытяните ноги, чтобы вернуться в исходное положение, и повторяйте это упражнение в течение 30 секунд каждый день.
Планка на колесиках
Положение пациента — низкая планка с опорой на предплечья. Затем задержитесь на 10 секунд. Перекатитесь на правый локоть, сложив стопы пациента. Удерживайте боковую планку в течение 10–20 секунд, задействуя косые мышцы живота. Перекатитесь назад через середину и на левый локоть пациента, сложив ноги. Поддерживать 10-20 секунд. Продолжайте чередовать упражнения, сохраняя мышцы кора и не позволяя тазобедренному суставу опускаться, в течение 20-30 секунд каждый день.
Удерживайте боковую планку в течение 10–20 секунд, задействуя косые мышцы живота. Перекатитесь назад через середину и на левый локоть пациента, сложив ноги. Поддерживать 10-20 секунд. Продолжайте чередовать упражнения, сохраняя мышцы кора и не позволяя тазобедренному суставу опускаться, в течение 20-30 секунд каждый день.
Перекатывание
Положение пациента — лежа лицом вверх, ноги пациента вытянуты, колени вместе, ступни согнуты, руки прямые над головой. Сделайте большой вдох. На выдохе поднимите руки пациента вверх и вперед и, используя пресс, медленно перекатитесь в сидячее положение. Втяните пресс, медленно опуститесь, вернитесь в исходное положение и повторяйте столько раз, сколько сможете за 30 секунд каждый день.
Складной нож
Положение пациента: лежа лицом вверх, ноги вытянуты, ступни вместе, руки подняты прямо над головой. Затем вдох. На выдохе напрягите пресс и поднимите правую руку и левую ногу пациента, касаясь ладонью стопы. Вдохните и медленно опуститесь, вернитесь в исходное положение и лягте лицом вверх. Повторяйте в течение 15-20 секунд, затем повторяйте на другую сторону в течение 15-20 секунд каждый день.
Вдохните и медленно опуститесь, вернитесь в исходное положение и лягте лицом вверх. Повторяйте в течение 15-20 секунд, затем повторяйте на другую сторону в течение 15-20 секунд каждый день.
Часто задаваемые вопросы
Как лечить боль в нижней части живота?Чередуйте пакет со льдом и теплые компрессы на поврежденную область. Встретьтесь с физиотерапевтом, чтобы узнать упражнения на растяжку и укрепление. Принимайте нестероидные противовоспалительные препараты (НПВП), чтобы уменьшить боль и воспаление. Носите бандаж для живота, чтобы поддержать мышцы живота и уменьшить отек.
Серьезна ли боль в мышцах живота?Боль в животе может быть вызвана многими причинами. Наиболее распространенные причины, такие как газообразование, расстройство желудка или растяжение мышц, как правило, несерьезны. При других состояниях может потребоваться срочная медицинская помощь.
Сколько времени требуется для заживления нижней части брюшной мышцы? Ваш лечащий врач может порекомендовать упражнения на растяжку и укрепление, а также другие виды физиотерапии, которые помогут вам выздороветь. Легкое напряжение может восстановиться в течение нескольких недель. Более экстремальное напряжение может занять 6 недель или дольше.
Легкое напряжение может восстановиться в течение нескольких недель. Более экстремальное напряжение может занять 6 недель или дольше.
Другие причины болей внизу живота включают кисты яичников, миомы, синдром раздраженного кишечника (СРК), синдром тазового застоя, инфекции мочевыводящих путей, аппендицит и воспалительные заболевания кишечника, такие как болезнь Крона и язвенный колит.
Мышцы живота | Королевская женская больница
Поскольку ваши мышцы живота растягиваются над растущим ребенком и маткой, они могут стать менее эффективными.
Мышцы живота поддерживают органы брюшной полости и позвоночник. Когда мышцы живота сокращаются, они вызывают движение позвоночника, так что вы можете сгибаться и поворачиваться, или удерживать позвоночник стабильным, чтобы вы могли стоять прямо. Это называется «стабильность ядра». Поскольку ваши мышцы живота растягиваются над растущим ребенком и маткой, они могут стать менее эффективными при выполнении своих обычных задач по поддержке и движению. Если они вообще не тренируются, они могут чрезмерно растянуться, так как матка опирается на них вперед. Тогда они, возможно, не смогут вернуться к своей первоначальной длине и форме после рождения.
Если они вообще не тренируются, они могут чрезмерно растянуться, так как матка опирается на них вперед. Тогда они, возможно, не смогут вернуться к своей первоначальной длине и форме после рождения.
Приседания или «скручивания» — обычные упражнения, связанные с тренировкой брюшного пресса. Они неуместны и неэффективны во время беременности — неэффективны, потому что растяжение мышц живота означает, что они не могут работать так, как до беременности; и неуместно, потому что упражнение выполняется лежа на спине. В этом положении ребенок опирается на крупные кровеносные сосуды и может блокировать кровоток, вызывая головокружение.
Упражнения для живота во время беременности
Лучший способ тренировать брюшной пресс и добиться устойчивости кора — втягивать его, не двигая позвоночником. Подумайте о том, чтобы обнять ребенка мышцами живота или пососать пупок по направлению к позвоночнику.
- Встаньте на четвереньки. Пусть ваш животик расслабится.
- Спокойно вдохните.
 Когда вы выдыхаете, осторожно втяните нижнюю часть живота, поднимая ребенка, когда втягиваете его. Задержитесь, сосчитав до трех или больше, если сможете. Отпустить.
Когда вы выдыхаете, осторожно втяните нижнюю часть живота, поднимая ребенка, когда втягиваете его. Задержитесь, сосчитав до трех или больше, если сможете. Отпустить. - Повторите это движение до 10 раз с отдыхом в несколько секунд между каждым.
- Постепенно наращивайте нагрузку до тех пор, пока не сможете сильно удерживать мышцы в течение 10 секунд и повторять упражнение 10 раз, а также выполнять удержание в течение 60 секунд.
- Когда это упражнение станет легким, бросьте себе вызов, попеременно поднимая одну руку, удерживая брюшной пресс «включенным», затем одну ногу, затем противоположную руку и ногу, затем ту же боковую руку и ногу. С каждым из этих вариантов увеличивайте время задержки так же, как и в первом упражнении.
Подсказка: Не двигайте спиной во время выполнения упражнения. Вы должны иметь возможность дышать и говорить во время выполнения этого упражнения. Вы также можете одновременно сжимать мышцы тазового дна.
Групповые упражнения во время беременности
Если вы тренируетесь в группе или в тренажерном зале, выберите клинический пилатес, класс фитбола, бокс, акваробику или класс «Памп» (с легкими весами) для лучшей тренировки брюшного пресса.

