«Конференция лучшие практики ФГОС»
О конференции
Межрегиональная научно-практическая конференция «Современные аспекты организации и содержания образования детей с ОВЗ» проводится в соответствии с планом-графиком в рамках деятельности федеральной стажировочной площадки по реализации мероприятия ГП «Развитие образования».Конференция организуется с целью выявления, обобщения эффективных практик реализации федерального государственного образовательного стандарта для обучающихся с ограниченными возможностями здоровья и умственной отсталостью (интеллектуальными нарушениями), обозначения проблем и подходов к их решению.
К участию в конференции приглашаются специалисты, развивающие практику инклюзивного и интегрированного образования в Липецкой области: эксперты, ученые, научные сотрудники и преподаватели ВУЗов, системы повышения квалификации, методисты, руководители образовательных организаций и педагоги, реализующие инклюзивное образование; представители общественных организаций, решающие проблемы образования, социокультурной реабилитации и психолого-педагогического сопровождения.
Участие во всех мероприятиях конференции бесплатное.
Материалы конференции будут опубликованы в сборнике научных трудов (электронный сборник) (с присвоением ISBN) и включены в Российский индекс научного цитирования (РИНЦ).
Материалы к публикации в сборнике принимаются у зарегистрировавшихся участников до 26 мая 2019 г.
Тематика конференции
- Эффективные практики реализации ФГОС для обучающихся с ограниченными возможностями здоровья в образовательных организациях Липецкой области
- Организация инклюзивного образовательного процесса в образовательных организациях, реализующих основные образовательные программы
- Психолого-педагогическое сопровождение детей с ОВЗ в общеобразовательных организациях, осуществляющих образовательную деятельность по адаптированным основным общеобразовательным программам
- Реализация коррекционно-развивающей составляющей в образовательном процессе в условиях стандартизации образования обучающихся с ограниченными возможностями здоровья
- Формирование профессиональных компетенций у педагогических работников в вопросах организации образовательного процесса для обучающихся с ОВЗ
- Условия оптимизации образовательной среды для обучения лиц с ограниченными возможностями здоровья в системе профессионального образования
- Создание психолого-педагогических условий для организации инклюзивного образования в образовательных организациях: управленческий аспект
- Современные компетенции педагога как фактор результативности и эффективности процесса социализации и дополнительного образования детей с ОВЗ в контексте ФГОС ОВЗ
- Современное состояние и перспективы развития адаптивной физической культуры в образовательных организациях
К участию приглашены:
- Представители Управления образования и науки Липецкой области
- Представители органов исполнительной власти субъектов Российской Федерации, осуществляющих управление в сфере образования
- Руководители ОО всех уровней
- Молодые ученые
- Представители общественных организаций
- Широкий круг лиц, заинтересованных в развитии российского образования
- Студенты
- Учителя
Подать заявку
Место проведения
Контакты организатора:
+7-904-683-27-08
wea48@mail. ru
ru
Вишнякова Екатерина Анатольевна
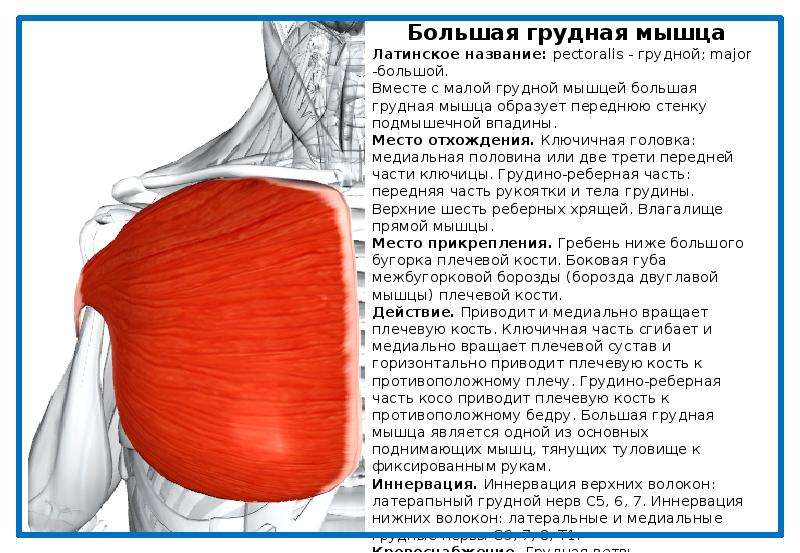
Травмы большой грудной мышцы: диагностика и лечение
Разрывы большой грудной мышцы (PM) — необычная травма, впервые описанная Pattisier в 1822 году при описании травм у ремесленников и ремесленников. 1 Раненый пациент был учеником мясника, который поранился во время работы и впоследствии умер, вероятно, от инфицированной гематомы. На протяжении 1900-х годов публиковались только отчеты о случаях, которые в конечном итоге были исследованы в метаанализе Bak et al. в 2000 г. 2 Их результаты выявили в литературе только 150 случаев разрывов ПМ со средним возрастом на момент разрыва 28 лет и большинством из-за производственных травм до 1972 года, после чего почти все зарегистрированные случаи были связаны со спортивными травмами.
Несмотря на редкость, разрывы ПМ стали более распространенными за последние 20 лет. Более половины всех случаев были зарегистрированы в течение предыдущего десятилетия. Это событие можно объяснить увеличением как развлекательной тяжелой атлетики, так и спортивного участия.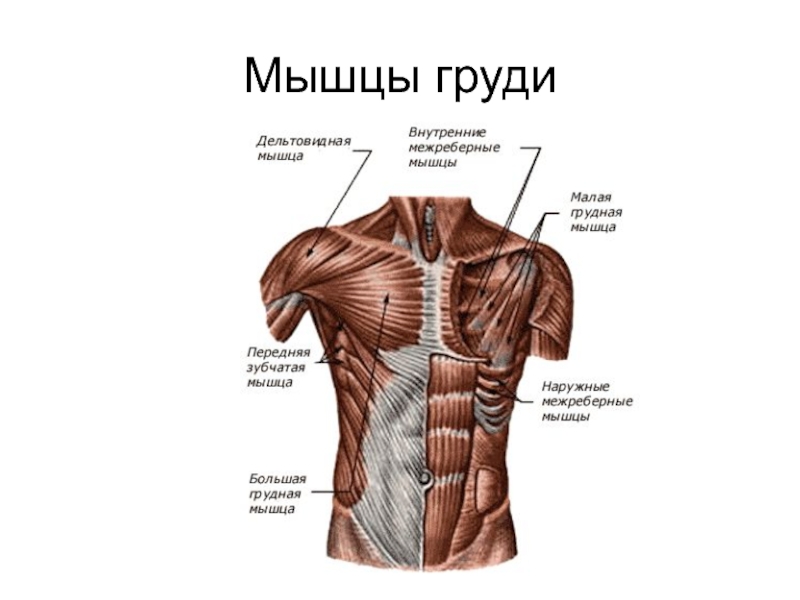 3–8 Разрывы могут быть определены как полные или почти полные, и чаще всего возникают в месте прикрепления сухожилия, сухожильно-костного соединения и мышечно-сухожильного соединения с частотой 65% и 27% соответственно. 6,7 Глубокое понимание диагностики и лечения разрывов большой грудной мышцы играет важную роль в арсенале хирурга-ортопеда, поскольку эта необычная травма становится все более распространенной.
3–8 Разрывы могут быть определены как полные или почти полные, и чаще всего возникают в месте прикрепления сухожилия, сухожильно-костного соединения и мышечно-сухожильного соединения с частотой 65% и 27% соответственно. 6,7 Глубокое понимание диагностики и лечения разрывов большой грудной мышцы играет важную роль в арсенале хирурга-ортопеда, поскольку эта необычная травма становится все более распространенной.
Большая грудная мышца — это широкая, экспансивная мышца, покрывающая переднюю грудную стенку и начинающаяся от грудины, ключицы, ребер и наружной косой фасции (рис. 1). ПМ делится на две части: верхнюю ключичную головку и нижнюю грудино-реберную головку. Ключичная головка берет начало от медиальной трети-двух третей ключицы и верхней части грудины, тогда как грудино-реберная головка берет начало от нижней части грудины, апоневроза наружной косой мышцы живота и реберных хрящей 1-6 ребер. 1,2,4,6,7,9–13 Мышечные волокна PM сходятся латерально, пересекая длинную головку сухожилия двуглавой мышцы, и прикрепляются к латеральному краю межбугорковой борозды, латеральнее места прикрепления широчайшей мышцы спины и круглая большая. 2,10,13
2,10,13
Рис. 1. Иллюстрация большой грудной мышцы и окружающей ее анатомии (напечатано с разрешения © C. Pecora).
Сухожилия двух головок переплетаются друг с другом, образуя две отдельные пластинки. 2,10,13 Передняя пластинка представляет собой сухожилие головки ключицы, а задняя пластинка представляет собой сухожилие грудино-реберной головки. Задняя пластинка грудино-реберной головки образует краниальный поворот на 90 градусов перед прикреплением к плечевой кости, в то время как передняя пластинка ключичной головки прикрепляется каудальнее задней пластинки. 2,10 Wolfe et al. сообщают, что нижние PM мышечные волокна грудино-реберной головки прикрепляются проксимально и сзади к мышечным волокнам ключичной головки, которые прикрепляются более дистально к плечевой кости. 2,10,14 Трупное исследование Carey et al. определили, что прикрепление ПМ к сухожилию в проксимально-дистальном направлении составляет в среднем 7,2 см при средней толщине 1,4 мм. В том же исследовании также было установлено, что среднее расстояние от верхне-медиального угла большого бугорка до проксимального места прикрепления составило 4,2 см. 15 Однако Torrens et al. обнаружили, что среднее расстояние от места прикрепления ПМ до головки плечевой кости составляет 5,64 см в их исследовании двадцати трупных плечевых костей. 16 Кроме того, PM мышца содержит покровную фасцию, которая является продолжением фасции плеча и медиальной переднеплечевой перегородки. Эта обволакивающая фасция PM образует пальпируемый тяж в передней подмышечной складке и проходит вниз по медиальному плечу. Присутствие этого пальпируемого тяжа может быть клинически обманчивым, и пальпируемый тяж исторически ошибочно принимался за интактный PM клинически и во время операции. 10
В том же исследовании также было установлено, что среднее расстояние от верхне-медиального угла большого бугорка до проксимального места прикрепления составило 4,2 см. 15 Однако Torrens et al. обнаружили, что среднее расстояние от места прикрепления ПМ до головки плечевой кости составляет 5,64 см в их исследовании двадцати трупных плечевых костей. 16 Кроме того, PM мышца содержит покровную фасцию, которая является продолжением фасции плеча и медиальной переднеплечевой перегородки. Эта обволакивающая фасция PM образует пальпируемый тяж в передней подмышечной складке и проходит вниз по медиальному плечу. Присутствие этого пальпируемого тяжа может быть клинически обманчивым, и пальпируемый тяж исторически ошибочно принимался за интактный PM клинически и во время операции. 10
ПМ иннервируется медиальным (С8-Т1) и латеральным (С5-С7) грудными нервами, которые берут начало от медиального и латерального пучков соответственно. Медиальный грудной нерв иннервирует латеральную головку грудино-реберной мышцы, а также малую грудную мышцу, а латеральный грудной нерв иннервирует ключичную головку и медиальную головку грудино-реберной мышцы. 10,17 Оба нерва входят в медиальную часть большой грудной мышцы глубоко в мышцу. ПМ поддерживает кровоснабжение через грудную ветвь грудоакромиальной артерии. 10
10,17 Оба нерва входят в медиальную часть большой грудной мышцы глубоко в мышцу. ПМ поддерживает кровоснабжение через грудную ветвь грудоакромиальной артерии. 10
Основной функцией ПМ является внутреннее вращение и приведение плечевой кости. 2,4,10,18 Он также способен к сгибанию плечевой кости, когда рука находится в положении разгибания кзади от коронарной плоскости грудной клетки. 2,10 Упражнения, включающие приведение плечевой кости, разгибание локтевого сустава и надавливание, вызывают активацию волокон грудино-реберной мышцы. Повышенная активация, стресс и напряжение грудино-реберной головки во время этих упражнений являются причиной того, что грудино-реберная головка является наиболее частым местом разрывов. 4,14,17
Разрывы чаще всего возникают в месте прикрепления головки грудино-реберной кости латеральнее межбугорковой борозды в направлении снизу вверх, когда рука находится в положении выпрямления на 30 градусов.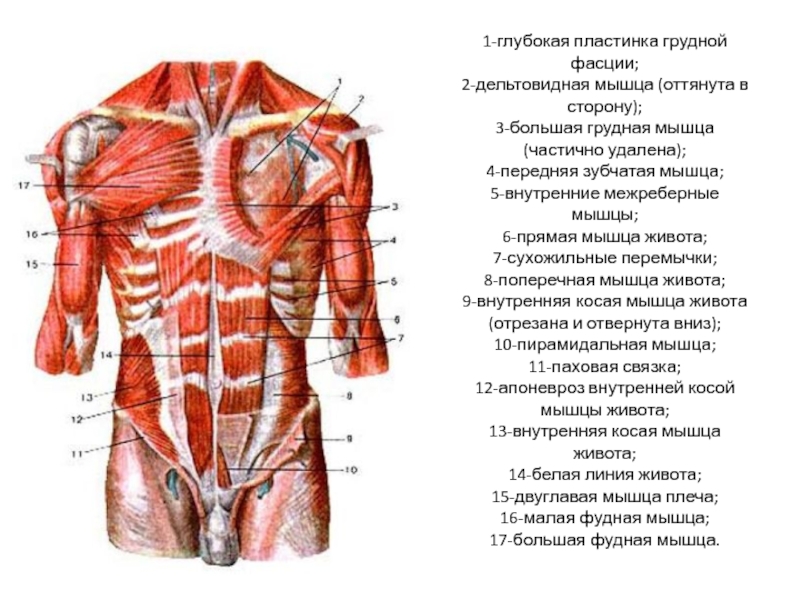 14,19 Нижние волокна грудино-реберной головки максимально растянуты и могут порваться в этом вытянутом положении, особенно при наружной ротации и отведении руки. 2,4,14,18
14,19 Нижние волокна грудино-реберной головки максимально растянуты и могут порваться в этом вытянутом положении, особенно при наружной ротации и отведении руки. 2,4,14,18
Это положение верхней конечности обычно во время эксцентрически нагруженных ПМ во время гребка вниз в жиме лежа. 2,9,17–19 Также сообщалось, что этот тип травмы возникает на низких скоростях с тяжелыми нагрузками, когда PM переходит от эксцентрической к концентрической фазе сокращения, создавая большую нагрузку на Волокна нижних грудино-реберных мышц. 2,6,9,10,14,18,19
Классический пациент — мускулистый мужчина в возрасте от 20 до 40 лет, который часто вспоминает ощущение слезотечения и слышимый хлопок, сопровождаемый немедленной болью, локализованным отеком , слабость и экхимозы в подмышечной впадине и плече. 6–8,12,17,18,20
У большинства пациентов заболевание протекает в острой фазе, и на пораженной стороне появляются заметные экхимозы. 12,21 При пальпации определяется истончение или потеря передней подмышечной складки с выпячиванием в начале большой грудной мышцы при отведении руки с сопротивлением. 17,18,21 Проверка силы показывает слабость при приведении и внутренней ротации пораженной руки. При осмотре обычно выявляется видимая грубая деформация наряду с асимметрией грудной клетки, нижней ареолой, выпуклостью в грудной клетке и более вертикальным видом боковой стенки грудной клетки на пораженной стороне. 10,17,18 Тщательный физикальный осмотр может помочь в диагностике места разрыва ПМ до получения каких-либо изображений. Наличие экхимоза и отека, локализованного на передней грудной стенке, может указывать на разрыв проксимального ПМ сухожилия или разрыв мышечного брюшка, в то время как экхимоз и отек подмышечной впадины и плеча часто указывают на разрыв дистального сухожилия или отрыв сухожилия от места прикрепления плечевой кости. 12,18,20 Деформация грудной клетки может быть трудно оценить, особенно при частичных разрывах, но деформация может быть усилена сокращением PM или сопротивлением приведению плечевой кости, что позволяет мышце мигрировать медиально.
17,18,21 Проверка силы показывает слабость при приведении и внутренней ротации пораженной руки. При осмотре обычно выявляется видимая грубая деформация наряду с асимметрией грудной клетки, нижней ареолой, выпуклостью в грудной клетке и более вертикальным видом боковой стенки грудной клетки на пораженной стороне. 10,17,18 Тщательный физикальный осмотр может помочь в диагностике места разрыва ПМ до получения каких-либо изображений. Наличие экхимоза и отека, локализованного на передней грудной стенке, может указывать на разрыв проксимального ПМ сухожилия или разрыв мышечного брюшка, в то время как экхимоз и отек подмышечной впадины и плеча часто указывают на разрыв дистального сухожилия или отрыв сухожилия от места прикрепления плечевой кости. 12,18,20 Деформация грудной клетки может быть трудно оценить, особенно при частичных разрывах, но деформация может быть усилена сокращением PM или сопротивлением приведению плечевой кости, что позволяет мышце мигрировать медиально. 10,18
10,18
В недавней литературе ElMaraghy et al. создал тест клинического осмотра, называемый методом индекса большой грудной мышцы (PMI), чтобы помочь в диагностике разрывов PM. 4 При этой методике пациенты принимают положение армейского жима, руки отведены на 90 градусов и ротированы наружу на 90 градусов, а локти согнуты под углом 90 градусов. Были сделаны цифровые фотографии пациентов в этом положении, и расстояние от ареолы до вершины кривизны большой грудной мышцы по передней подмышечной линии было билатерально измерено путем проведения прямой линии, соединяющей две точки. Измерение прямой линии, соединяющей две точки, известно как расстояние большой грудной мышцы (PMD). PMI сравнивает отношение PMD поврежденной стороны к неповрежденной стороне и диагностическое пороговое значение PMI менее 0,9.было определено как клинически значимое для ПМ разрыва. 4,22 Техника PMI является простым, точным и надежным методом клинической диагностики разрывов ПМ и может помочь предотвратить задержки в хирургическом лечении. 22 Несвоевременное лечение ПМ слез может привести к функциональной потере силы и затруднить возвращение к занятиям спортом и физической активности. 11
22 Несвоевременное лечение ПМ слез может привести к функциональной потере силы и затруднить возвращение к занятиям спортом и физической активности. 11
Разрывы большой грудной мышцы первоначально диагностируются клинически на основании тщательного сбора анамнеза и физического осмотра. Диагноз подтверждается последующими методами визуализации, при этом магнитно-резонансная томография (МРТ) грудной клетки является золотым стандартом. 7,10,17
Рентгенограммы часто используются при первоначальном обследовании для диагностики любых острых переломов, вывихов или отрывов костей. 2,10 Рентгенограммы плеча пораженной конечности назначаются для исключения вывиха плечевой кости, перелома проксимального отдела плечевой кости или редкого, но зарегистрированного костного отрывного перелома латерального края бицепсальной борозды. 23 Минимум трех проекций плеча, включая переднезаднюю, подмышечную и либо внутреннюю/наружную ротацию, либо истинную переднезаднюю проекцию, обычно достаточно, чтобы исключить ранее указанные травмы. 7,23 История болезни Shephard et al. описал костный отрывной перелом от разрыва PM у спортсмена-дзюдоиста, который был диагностирован при подмышечной проекции плеча. Рентгенограмма показала большой костный фрагмент кпереди от плечевого сустава. 23
7,23 История болезни Shephard et al. описал костный отрывной перелом от разрыва PM у спортсмена-дзюдоиста, который был диагностирован при подмышечной проекции плеча. Рентгенограмма показала большой костный фрагмент кпереди от плечевого сустава. 23
УЗИ, часто легкодоступное и недорогое, является еще одним методом визуализации, используемым для скрининга ПМ слез. Тем не менее, его интерпретация зависит от оператора, а качество исследования зависит от квалификации специалиста по УЗИ. Поэтому крайне важно, чтобы врач-сонографист и/или радиолог был знаком с анатомией двух головок большой грудной мышцы и ее установочной зоной, а также с тем, как правильно расположить пациента во время исследования. 13 Пациента следует уложить на спину в анатомическом положении с отведенными и повернутыми кнаружи руками с разогнутыми локтями и исследовать двусторонние грудные мышцы. 13,24 При сонографическом исследовании острое кровоизлияние будет гипоэхогенным, но по мере того, как кровоизлияние переходит в гематому, данные УЗИ показывают возрастающую неоднородную эхогенность. Разрывы PM обычно идентифицируются по неравномерной эхогенности и истончению мышц пораженной стороны. 7,10,13,24 Втянутое сухожилие ПМ вместе с гематомой обычно локализуется в потенциальном пространстве между дельтовидно-грудной бороздой и клювовидно-плечевой мышцей, поэтому важно исследовать эту область. Кроме того, важно сканировать всю грудную мышцу и сухожилие от его дистального прикрепления до проксимального начала, чтобы не спутать линейную гипоэхогенную утолщенную ткань с аномальным, но интактным сухожилием. 13,24 Согласно Lee SJ et al., эта линейная гипоэхогенная утолщенная ткань на самом деле представляет собой спавшиеся плоскости ткани, фиброз или надкостницу, свидетельствующие о разрыве сухожилия. 24
Разрывы PM обычно идентифицируются по неравномерной эхогенности и истончению мышц пораженной стороны. 7,10,13,24 Втянутое сухожилие ПМ вместе с гематомой обычно локализуется в потенциальном пространстве между дельтовидно-грудной бороздой и клювовидно-плечевой мышцей, поэтому важно исследовать эту область. Кроме того, важно сканировать всю грудную мышцу и сухожилие от его дистального прикрепления до проксимального начала, чтобы не спутать линейную гипоэхогенную утолщенную ткань с аномальным, но интактным сухожилием. 13,24 Согласно Lee SJ et al., эта линейная гипоэхогенная утолщенная ткань на самом деле представляет собой спавшиеся плоскости ткани, фиброз или надкостницу, свидетельствующие о разрыве сухожилия. 24
МРТ грудной клетки является наиболее точным методом визуализации для диагностики или подтверждения полной толщины или частичного разрыва большой грудной мышцы. 2,10,17,25 МРТ считается золотым стандартом из-за улучшенного разрешения визуализации структур мягких тканей грудной клетки.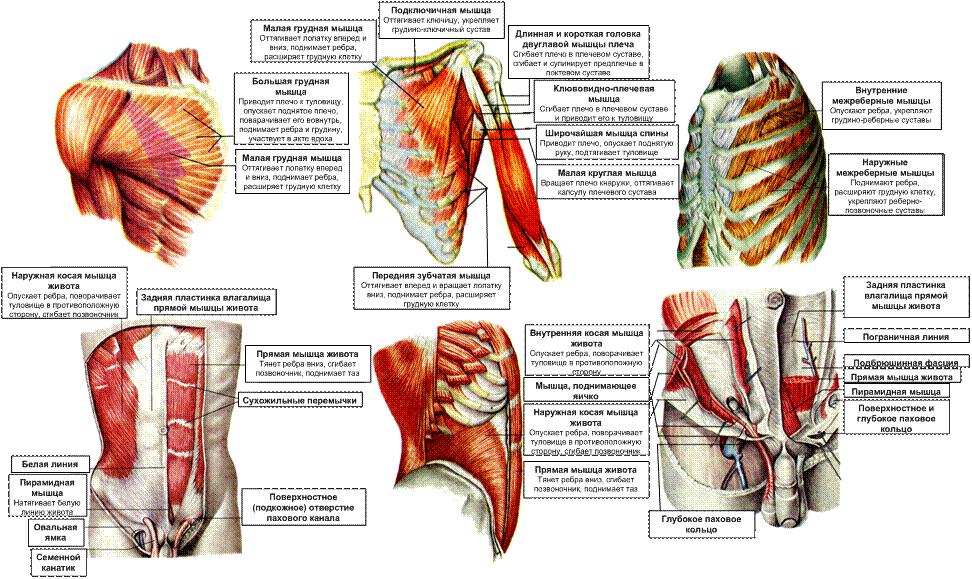 17 Во многих случаях практикующие врачи назначают МРТ плеча, но это исследование часто не позволяет сделать окончательный вывод для выявления ПМ разрывов. 25 Таким образом, МРТ грудной клетки определяет точное место разрыва и обеспечивает лучшую визуализацию кровоизлияний, гематом, ретракции сухожилия или спаек, которые часто отсутствуют на МРТ плеча. 13,25 Кроме того, пациент должен лежать на животе при визуализации для оптимальной анатомической визуализации. Т2-взвешенная МРТ показывает высокую интенсивность сигнала, которая преобладает при острых или подострых частичных или полных разрывах ПМ (рис. 2). На аксиальном изображении Т2 можно выделить острый отек, кровоизлияние, гематому или надкостницу. 10,13,25 Сигнал Т2 обычно локализуется в области костно-сухожильного интерфейса или мышечно-сухожильного соединения с возможной ретракцией мышц или сухожилий. Острая травма, которая исследуется с помощью Т1-взвешенного изображения, может не выявлять отек или кровоизлияние, и эти результаты могут быть неотличимы от нормальной мышечной ткани, что приводит к неубедительному результату исследования.
17 Во многих случаях практикующие врачи назначают МРТ плеча, но это исследование часто не позволяет сделать окончательный вывод для выявления ПМ разрывов. 25 Таким образом, МРТ грудной клетки определяет точное место разрыва и обеспечивает лучшую визуализацию кровоизлияний, гематом, ретракции сухожилия или спаек, которые часто отсутствуют на МРТ плеча. 13,25 Кроме того, пациент должен лежать на животе при визуализации для оптимальной анатомической визуализации. Т2-взвешенная МРТ показывает высокую интенсивность сигнала, которая преобладает при острых или подострых частичных или полных разрывах ПМ (рис. 2). На аксиальном изображении Т2 можно выделить острый отек, кровоизлияние, гематому или надкостницу. 10,13,25 Сигнал Т2 обычно локализуется в области костно-сухожильного интерфейса или мышечно-сухожильного соединения с возможной ретракцией мышц или сухожилий. Острая травма, которая исследуется с помощью Т1-взвешенного изображения, может не выявлять отек или кровоизлияние, и эти результаты могут быть неотличимы от нормальной мышечной ткани, что приводит к неубедительному результату исследования. 10 Хронические разрывы ПМ, характеризующиеся наличием фиброза, спаек и рубцевания, легче идентифицировать на Т1-взвешенных аксиальных изображениях. 10,13,25 Также сообщалось, что корональные изображения МРТ грудной клетки полезны при диагностике частичных разрывов ПМ.
10 Хронические разрывы ПМ, характеризующиеся наличием фиброза, спаек и рубцевания, легче идентифицировать на Т1-взвешенных аксиальных изображениях. 10,13,25 Также сообщалось, что корональные изображения МРТ грудной клетки полезны при диагностике частичных разрывов ПМ.
Рис. 2. Аксиальное магнитно-резонансное изображение T2, показывающее полный разрыв правой большой грудной мышцы в мышечно-сухожильном соединении.
Хирургическое восстановление или реконструкция часто является методом выбора для ваших пациентов с острыми или хроническими разрывами. 10,17 Это коррелирует с улучшением удовлетворенности пациентов, силой, косметическим эффектом и более коротким возвращением к соревновательным видам спорта. 2,10,12 Консервативное лечение в этой популяции часто неблагоприятно из-за потери пикового крутящего момента и снижения силы при приведении плеча. 11 Тем не менее, консервативное лечение по-прежнему возможно и часто назначается пациентам пожилого возраста, пациентам с частичными разрывами сухожилий и разрывами мышечного брюшка. 10,17
10,17
Ремонт
Расположение разрыва играет ключевую роль в определении метода лечения этой травмы. Разрывы PM чаще всего возникают в сухожильно-костном соединении и восстанавливаются с использованием трех различных методов, о которых обычно сообщается в литературе. Описаны три метода: чрескостный шов (TOS) с костным желобом или без него, который в настоящее время является золотым стандартом, а также шовные анкеры и кортикальная пуговичная фиксация. 18 В методике TOS просверленные отверстия располагаются латеральнее места введения PM, а нить, накладываемую на сухожилие, можно протянуть через два разных набора просверленных отверстий и завязать на латеральном кортикальном костном мосту. Существует также модификация этой техники, называемая TOS, с костным желобом, которая включает размещение вертикального желоба латеральнее места введения и наборов отверстий латеральнее желоба и завязывание швов от сухожилия через отверстия для сверления на костном мосту.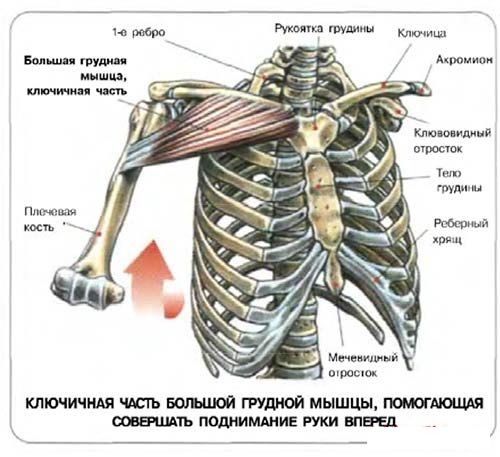 12,19 Этот метод позволяет сдавливать кость-сухожилие, создавая впадину, в которую входит культя сухожилия. Кроме того, техника шовного анкера включает в себя размещение костных анкеров, предварительно нагруженных высокопрочной нерассасывающейся нитью, в область введения ПМ и прохождение швов через сухожилие для аппроксимации и фиксации сухожилия до его анатомического прикрепления на проксимальном, переднем отделе плечевой кости. 7,19,26 Текущая литература поддерживает как TOS, так и анкерные швы как наиболее распространенные методы, которые продемонстрировали относительно надежный возврат к занятиям спортом, быстрое восстановление и низкий уровень осложнений. 8,19 Самая современная методика – фиксация монокортикальной пуговицей путем сверления однокортикальных отверстий в плечевой кости в области ПМ и размещения пуговиц, предварительно нагруженных высокопрочным швом, через просверленные отверстия, выполняющие роль фиксирующего штифта на ближайшем кора.
12,19 Этот метод позволяет сдавливать кость-сухожилие, создавая впадину, в которую входит культя сухожилия. Кроме того, техника шовного анкера включает в себя размещение костных анкеров, предварительно нагруженных высокопрочной нерассасывающейся нитью, в область введения ПМ и прохождение швов через сухожилие для аппроксимации и фиксации сухожилия до его анатомического прикрепления на проксимальном, переднем отделе плечевой кости. 7,19,26 Текущая литература поддерживает как TOS, так и анкерные швы как наиболее распространенные методы, которые продемонстрировали относительно надежный возврат к занятиям спортом, быстрое восстановление и низкий уровень осложнений. 8,19 Самая современная методика – фиксация монокортикальной пуговицей путем сверления однокортикальных отверстий в плечевой кости в области ПМ и размещения пуговиц, предварительно нагруженных высокопрочным швом, через просверленные отверстия, выполняющие роль фиксирующего штифта на ближайшем кора.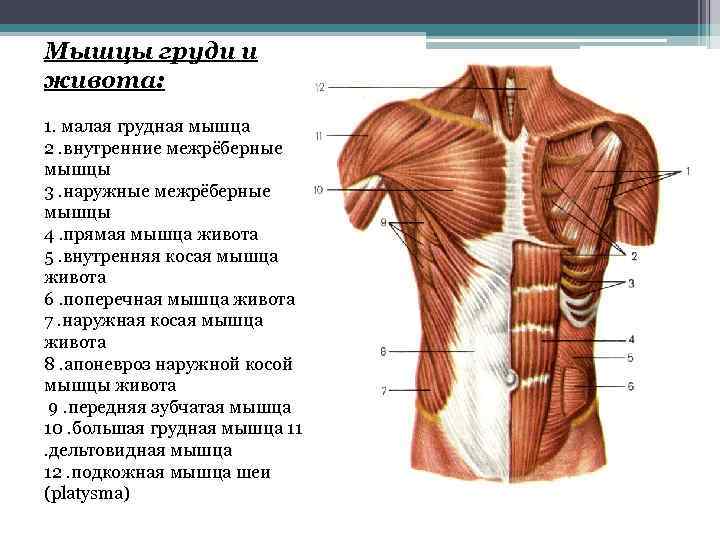 Нить проходит через сухожилие, а затем завязывается, чтобы аппроксимировать и зафиксировать сухожилие в месте его прикрепления. В литературе также описывается бикортикальная пуговичная фиксация разрывов ПМ, хотя и менее распространенная, чем монокортикальная фиксация.
Нить проходит через сухожилие, а затем завязывается, чтобы аппроксимировать и зафиксировать сухожилие в месте его прикрепления. В литературе также описывается бикортикальная пуговичная фиксация разрывов ПМ, хотя и менее распространенная, чем монокортикальная фиксация.
Шерман и др. др. сравнили TOS, шовные анкеры и кортикальную пуговичную фиксацию и определили, что не было существенной разницы в свойствах конструкций при циклической нагрузке или нагрузке до отказа. Во всех трех методах окончательная несостоятельность конструкции произошла из-за отрыва нити от сухожилия на границе шов-сухожилие. 27 Напротив, Rabuck et. др. продемонстрировали значительное увеличение характеристик нагрузки до отказа TOS с костной впадиной по сравнению с шовными анкерами и фиксацией кортикальными пуговицами. 26
Эдгар и др. др. выполнили контролируемое лабораторное исследование на трупах, сравнивая TOS золотого стандарта с костной впадиной с однокортикальной фиксацией пуговицами и определили, что однокортикальная фиксация пуговицами с шовным материалом большого калибра и шовной лентой продемонстрировала на 61% большую пиковую нагрузку разрушения, чем TOS с костной впадиной техника.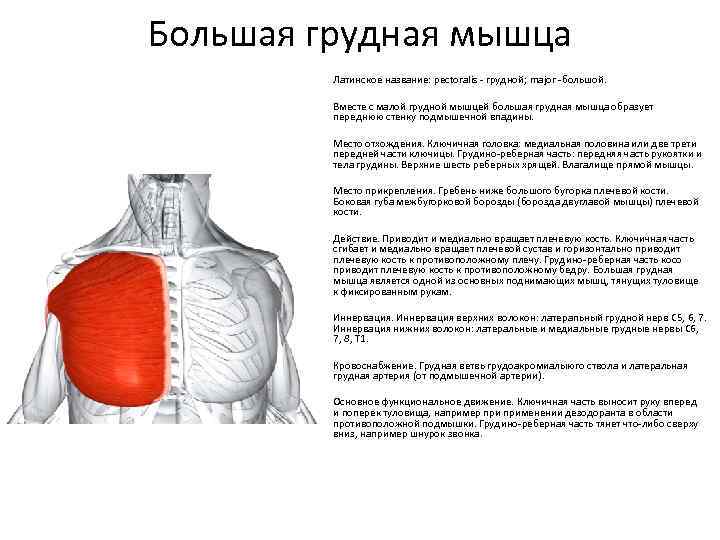 В этом исследовании шовный материал большого диаметра и шовные ленты были № 5 FiberWire и FiberTape соответственно. Однокортикальная пуговичная фиксация швом большого калибра и шовной лентой также продемонстрировала наименьшее смещение при циклической нагрузке и наилучшее повторное сближение сухожилия с костью. 28
В этом исследовании шовный материал большого диаметра и шовные ленты были № 5 FiberWire и FiberTape соответственно. Однокортикальная пуговичная фиксация швом большого калибра и шовной лентой также продемонстрировала наименьшее смещение при циклической нагрузке и наилучшее повторное сближение сухожилия с костью. 28
Консервативное, консервативное лечение обычно предназначено для пожилых людей и людей, ведущих малоподвижный образ жизни, которые предпочитают воздерживаться от напряженной физической активности. 17,18 Консервативное лечение может применяться при полных разрывах большой грудной мышцы, но чаще применяется при частичных разрывах сухожилий. 12,17,18,20 Частичные разрывы сухожилий грудино-реберной головки встречаются чаще, чем разрывы ключичной головки, поскольку нижние волокна сухожилия головки грудины чаще находятся в состоянии слабости при разгибании или отведении руки и внешне повернуты. 4,10,14,18 Такое положение создает повышенную нагрузку на нижние грудинные, вставочные волокна, которые образуют заднюю пластинку и проходят проксимальнее плечевой кости. 4,14,17,18 С другой стороны, частичные разрывы также подлежат ремонту. Результаты хирургического лечения улучшаются, когда диагностика и операция завершаются в течение 8 недель после первоначальной травмы. Если первоначальная травма произошла более 8 недель, то разрыв характеризуется как хронический, и хирургическое восстановление может быть более трудным из-за возможного фиброза, спаек и рубцевания. 2,10 Согласно литературным данным, методы наложения костных швов и чрескостных швов чаще всего применяются при частичных разрывах и обеспечивают успешные результаты восстановления для людей, которые хотят сохранить свою силу и вести активный образ жизни. 10,17,26 Тем не менее, перед хирургическим вмешательством назначают МРТ грудной клетки, чтобы установить точное расположение разрывов, чтобы составить соответствующий план хирургического лечения и исключить хронические признаки, такие как фиброз и спайки. 10,13,17
4,14,17,18 С другой стороны, частичные разрывы также подлежат ремонту. Результаты хирургического лечения улучшаются, когда диагностика и операция завершаются в течение 8 недель после первоначальной травмы. Если первоначальная травма произошла более 8 недель, то разрыв характеризуется как хронический, и хирургическое восстановление может быть более трудным из-за возможного фиброза, спаек и рубцевания. 2,10 Согласно литературным данным, методы наложения костных швов и чрескостных швов чаще всего применяются при частичных разрывах и обеспечивают успешные результаты восстановления для людей, которые хотят сохранить свою силу и вести активный образ жизни. 10,17,26 Тем не менее, перед хирургическим вмешательством назначают МРТ грудной клетки, чтобы установить точное расположение разрывов, чтобы составить соответствующий план хирургического лечения и исключить хронические признаки, такие как фиброз и спайки. 10,13,17
Реконструкция
Хронические разрывы и разрывы мышечно-сухожильного соединения часто требуют реконструкции ПМ сухожилия. Несмотря на то, что разрывы ПМ в мышечно-сухожильном соединении составляют 27% всех травм ПМ, имеется значительно меньше литературы по лечению травм внутрикостного соединения (рис. 3). Реконструкция сухожилия ПМ описана в литературе с использованием аллотрансплантата широкой фасции, аллотрансплантата полусухожильной мышцы и комбинированного аутотрансплантата тонкой и полусухожильной мышцы. Сикка и др. описали технику с использованием аллотрансплантата широкой фасции для реконструкции сухожилия PM из-за значительной ретракции сухожилия, обнаруженной во время операции. 29 Они сообщили об успешном исходе с минимальным косметическим дефектом и отсутствием функционального дефицита через пять лет после операции. В настоящее время имеется три сообщения о случаях использования трансплантата подколенного сухожилия для устранения разрыва ПМ. Баверел и др. описывают использование аутотрансплантата полусухожильной мышцы и тонкой мышцы в качестве моста для повторного прикрепления втянутого сухожилия плечевой кости к месту его прикрепления к плечевой кости.
Несмотря на то, что разрывы ПМ в мышечно-сухожильном соединении составляют 27% всех травм ПМ, имеется значительно меньше литературы по лечению травм внутрикостного соединения (рис. 3). Реконструкция сухожилия ПМ описана в литературе с использованием аллотрансплантата широкой фасции, аллотрансплантата полусухожильной мышцы и комбинированного аутотрансплантата тонкой и полусухожильной мышцы. Сикка и др. описали технику с использованием аллотрансплантата широкой фасции для реконструкции сухожилия PM из-за значительной ретракции сухожилия, обнаруженной во время операции. 29 Они сообщили об успешном исходе с минимальным косметическим дефектом и отсутствием функционального дефицита через пять лет после операции. В настоящее время имеется три сообщения о случаях использования трансплантата подколенного сухожилия для устранения разрыва ПМ. Баверел и др. описывают использование аутотрансплантата полусухожильной мышцы и тонкой мышцы в качестве моста для повторного прикрепления втянутого сухожилия плечевой кости к месту его прикрепления к плечевой кости.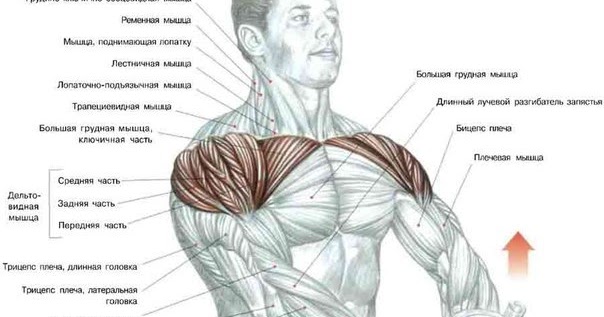 30 Полусухожильная мышца была распушена со стороны ПМ и зафиксирована к дефекту швом. Шехтер и др. реконструировали их сухожилие PM путем применения аутотрансплантата тонкой полусухожильной мышцы, накинутого и закрепленного на брюшке PM, с противоположным концом, фиксированным к плечевой кости с помощью швов через просверленный костный мост. 31 Оба клинических случая продемонстрировали оптимальную удовлетворенность пациентов в отношении функции и косметических средств. Совсем недавно была опубликована крупнейшая на сегодняшний день в литературе серия случаев, включающая 6 реконструкций, в которой описывалось использование аллотрансплантата полусухожильной мышцы, прошитого через мышечное брюшко PM в месте мышечно-сухожильного прикрепления методом пульвертафта для формирования нового прочного сухожилия 32 (рис. 4). Годичные результаты продемонстрировали хорошую удовлетворенность пациентов восстановлением силы, функции, уменьшением боли и косметическим эффектом.
30 Полусухожильная мышца была распушена со стороны ПМ и зафиксирована к дефекту швом. Шехтер и др. реконструировали их сухожилие PM путем применения аутотрансплантата тонкой полусухожильной мышцы, накинутого и закрепленного на брюшке PM, с противоположным концом, фиксированным к плечевой кости с помощью швов через просверленный костный мост. 31 Оба клинических случая продемонстрировали оптимальную удовлетворенность пациентов в отношении функции и косметических средств. Совсем недавно была опубликована крупнейшая на сегодняшний день в литературе серия случаев, включающая 6 реконструкций, в которой описывалось использование аллотрансплантата полусухожильной мышцы, прошитого через мышечное брюшко PM в месте мышечно-сухожильного прикрепления методом пульвертафта для формирования нового прочного сухожилия 32 (рис. 4). Годичные результаты продемонстрировали хорошую удовлетворенность пациентов восстановлением силы, функции, уменьшением боли и косметическим эффектом.
Рис. 3. Фотография разрыва большой грудной мышцы в мышечно-сухожильном соединении
(перепечатано из открытого доступа JSES, том 3/выпуск 4, Long M, et al., Реконструкция сухожилия большой грудной мышцы с использованием полусухожильного аллотрансплантата после разрыва в мышечно-сухожильном соединении, P328-332, 2019, с разрешения Elsevier).
Рис. 4(А). Фотография реконструированного сухожилия большой грудной мышцы с использованием полусухожильного трансплантата.
(перепечатано из открытого доступа JSES, том 3/выпуск 4, Long M, et al., Реконструкция сухожилия большой грудной мышцы с использованием аллотрансплантата полусухожильной мышцы после разрыва в мышечно-сухожильном соединении, P328-332, 2019 г., с разрешения Elsevier).
Рис. 4(В). Иллюстрация, показывающая, как трансплантат полусухожильной мышцы прошивали через большую грудную мышцу
(перепечатано из JSES Open Access, Vol 3/Выпуск 4, Long M, et al., Реконструкция сухожилия большой грудной мышцы с использованием аллотрансплантата полусухожильной мышцы после разрыва в мышечно-сухожильном соединении, P328 -332, 2019 г.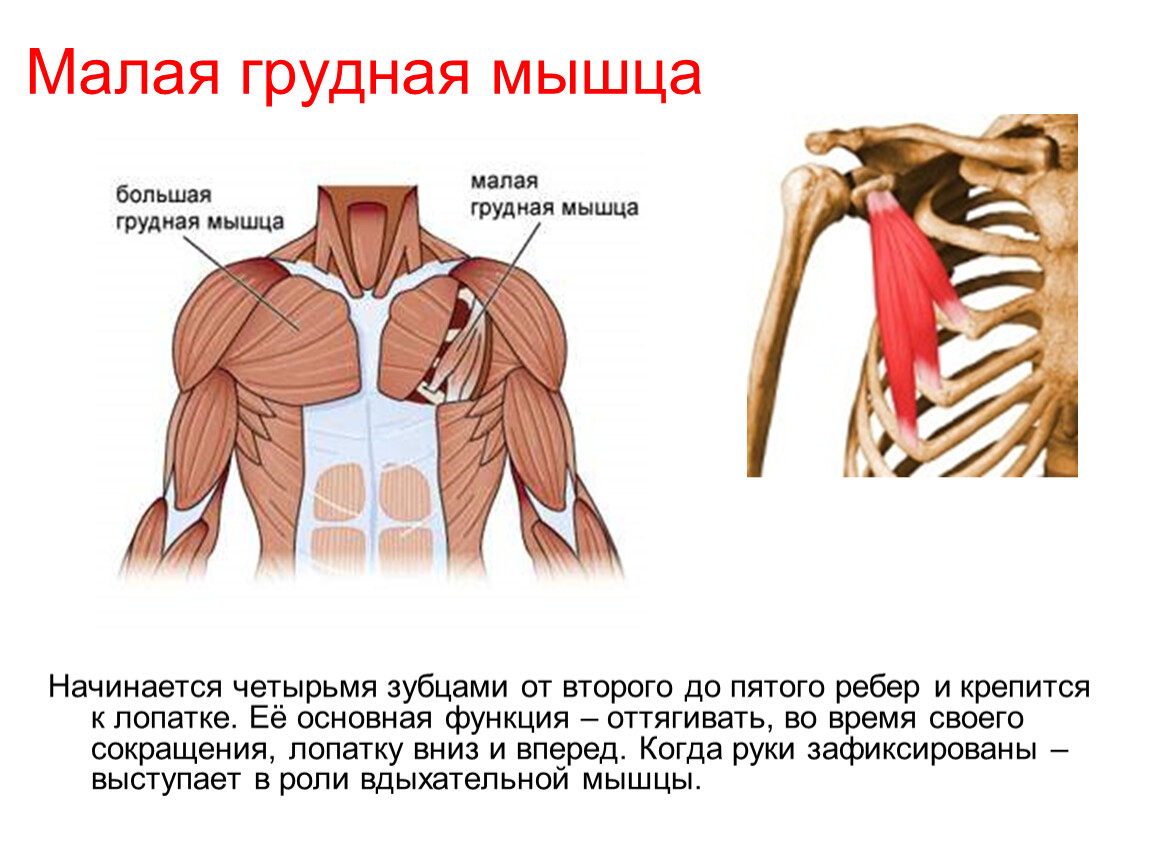 , с разрешения Elsevier).
, с разрешения Elsevier).
Повреждения большой грудной мышцы являются редкой аномалией, которая стала более распространенной в результате более активного участия в занятиях спортом и тяжелой атлетикой. Эта травма обычно возникает во время эксцентрического сокращения большой грудной мышцы, что обычно наблюдается во время выполнения жима лежа. Место разрыва чаще всего находится в месте прикрепления сухожилия или мышечно-сухожильного соединения. Пациенты часто описывают слышимый хлопок в сочетании с болью и экхимозом во время травмы. Физикальное обследование демонстрирует боль и слабость пораженной руки при тестировании приведения и внутренней ротации.
Диагноз часто ставится клинически и подтверждается дополнительной визуализацией, при этом МРТ грудной клетки является предпочтительным методом визуализации. Консервативное лечение часто сводится к частичным разрывам, пожилым людям и плохим хирургическим кандидатам. Оперативное лечение является предпочтительным методом лечения полных разрывов. Выбор между восстановлением и реконструкцией диктуется локализацией травмы и хроническим течением. При соответствующем лечении этих все более распространенных травм пациенты могут добиться восстановления сил и удовлетворительного косметического эффекта.
Выбор между восстановлением и реконструкцией диктуется локализацией травмы и хроническим течением. При соответствующем лечении этих все более распространенных травм пациенты могут добиться восстановления сил и удовлетворительного косметического эффекта.
Вклады
Митчелл К. Лонг Д.О. — Сбор, анализ и интерпретация данных, а также составление и пересмотр рукописи.
Taylor Ward DO — сбор, анализ и интерпретация данных, а также составление и пересмотр рукописи.
Майкл ДиВелла DO — Сбор, анализ и интерпретация данных, а также составление и пересмотр рукописи.
Tyler Enders DO — Сбор, анализ и интерпретация данных, а также составление и пересмотр рукописи.
Charles Ruotolo MD — Сбор, анализ и интерпретация данных, а также составление и пересмотр рукописи.
Раскрытие информации
Ни один из авторов не получал грантовой поддержки или финансирования исследований, а также не имеет имущественного интереса к каким-либо материалам, описанным в статье.
12.3: Мышцы передней части туловища
- Последнее обновление
- Сохранить как PDF
- Page ID
- 53686
- Rosanna Hartline
- West Hills College Lemoore
Спортивные крысы дали некоторым мышцам туловища прозвища. Например, грудные мышцы — это больших грудных мышц, мышц каждой груди. Глубже большой грудной мышцы находятся парные малые грудные мышцы. Между ребрами расположены три слоя межреберных мышц: наружные межреберные мышцы (наиболее поверхностные), внутренние межреберные мышцы (промежуточные) и самые внутренние межреберные мышцы (самые глубокие межреберные мышцы).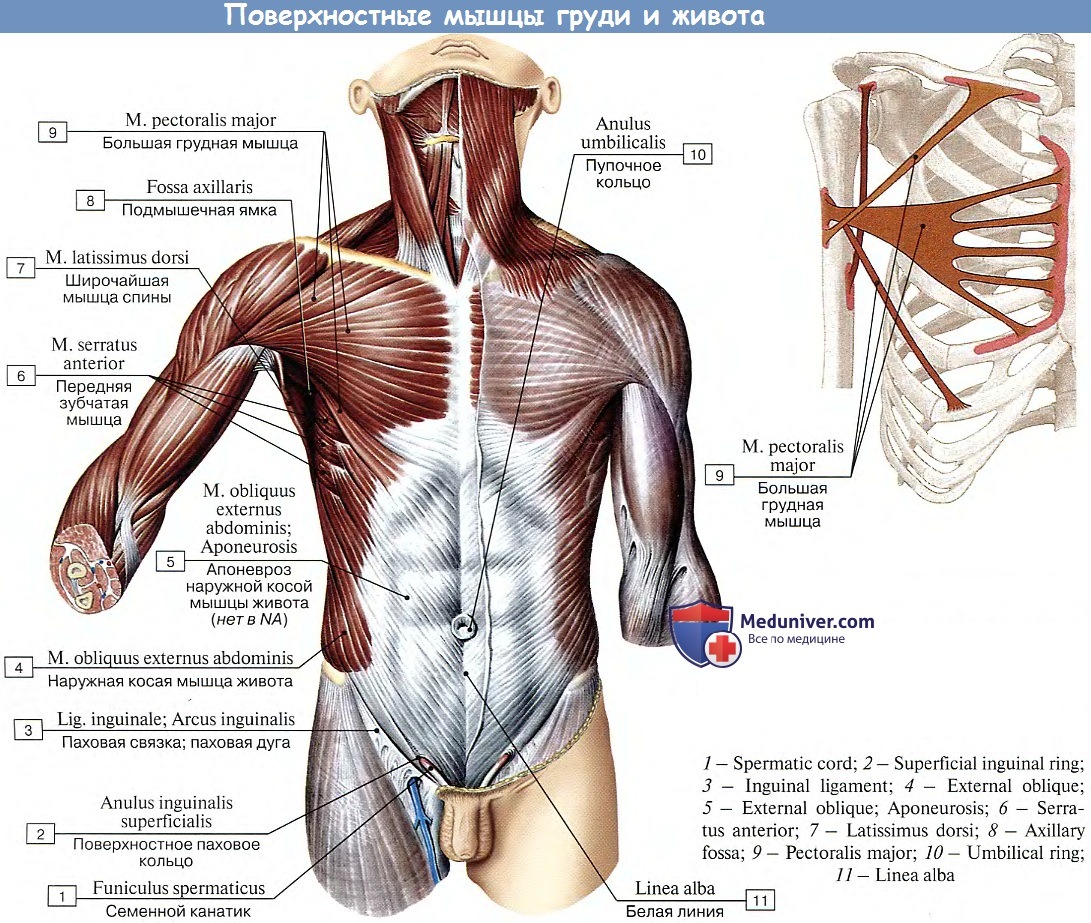 каждая мышца может помочь вам определить их правильно. Спереди внутренние межреберные мышечные волокна идут в нижнелатеральном направлении сверху вниз, тогда как наружные межреберные мышечные волокна идут в нижне-медиальном направлении сверху вниз.
каждая мышца может помочь вам определить их правильно. Спереди внутренние межреберные мышечные волокна идут в нижнелатеральном направлении сверху вниз, тогда как наружные межреберные мышечные волокна идут в нижне-медиальном направлении сверху вниз.
Сзади и по бокам грудной клетки отходят парные передние зубчатые мышцы . Передние края этой мышцы зубчатые, как зубья пилы, потому что эта мышца берет свое начало на ребрах с 1 по 8, и каждая зубчатость является точкой прикрепления к другому ребру.
Прямая мышца живота , медиальные парные мышцы, которые могут формировать брюшной «шесть кубиков», заключены во влагалище прямой мышцы живота , также известное как фасция прямой мышцы живота . Влагалище прямой мышцы живота образовано апоневрозами (белая, фиброзная, плоская, сухожильная ткань) из наружной косой , внутренней косой и поперечной мышц живота . Влагалище прямой мышцы живота срастается по средней линии, называемой linea alba , что буквально означает «белая линия».
Вверху: Поверхностные передние мышцы туловища (вверху слева и посередине) со всеми мышцами и (вверху справа и внизу) с удаленной большой грудной мышцей. Наружные косые мышцы показаны светло-красным, наружные межреберья показаны ярко-красным, передняя зубчатая мышца показана зеленым, а внутренние межреберья показаны пурпурным.
Вверху: Поперечное сечение мышц живота, вид сверху, передняя часть вверху изображения, задняя часть внизу изображения. Влагалище прямой мышцы живота, апоневрозы наружных косых, внутренних косых и поперечных мышц живота, а также окружающие прямые мышцы живота показаны синим цветом.
Вверху: Глубокие передние мышцы туловища (вверху слева и посередине) без большой грудной, малой грудной и наружных косых мышц (вверху посередине и внизу) также без внутренних межреберных и внутренних косых мышц и (справа) ) также без внутренних межреберных мышц, передней зубчатой мышцы и поперечной мышцы живота.
То, что крысы из спортзала называют «мышцами кора», представляет собой три слоя мышц, расположенных над животом. Наружный слой представляет собой наружную косую мышцу , апоневроз которой покрывает медиальную часть живота. Под наружной косой мышцей находятся внутренние косые мышцы по бокам живота и прямая мышца живота между внутренними косыми мышцами. Волокна внутренних косых мышц идут вверх под углом, противоположным по направлению углу волокон наружных косых мышц. Прямая мышца живота также известна как пресс. Самый глубокий слой имеет поперечная мышца живота , волокна которой проходят латерально. Его волокна сосредоточены по бокам живота и, как и наружная косая мышца живота, имеют апоневроз, покрывающий медиальную часть живота под прямой мышцей живота.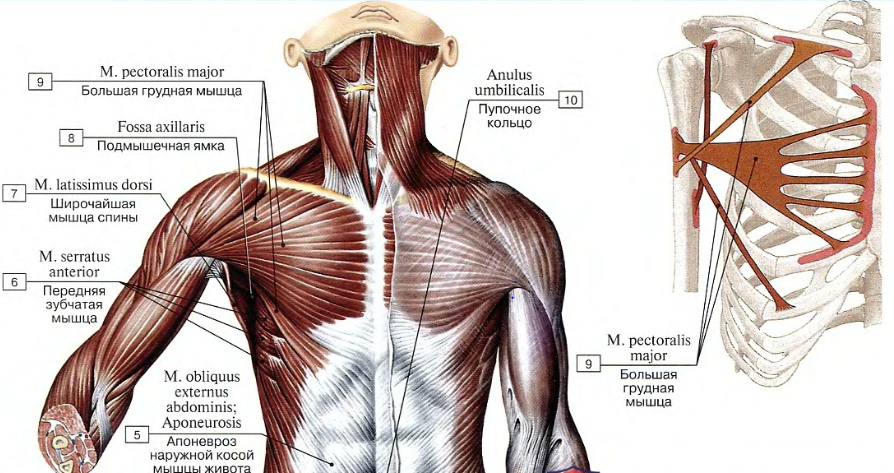
«Косые» — это наружная косая мышца, волокна которой наклонены вниз, поскольку она покрывает обе стороны брюшной области. Наружная косая мышца имеет два набора волокон, покрывающих левое и правое брюшко, которые соединены широким листком апоневроза в центре брюшка. В большинстве моделей мышц этот лист апоневроза срезается, чтобы обнажить прямые мышцы живота под ним.
Вверху: Диафрагма.
Вверху: Трупные изображения мышц передней части грудной клетки.
Вверху: Трупное изображение мышц брюшной полости.
Атрибуция
- «Анатомия 204L: Лабораторное руководство (второе издание)» Итана Сноу, Университет Северной Дакоты, лицензия CC BY-NC 4.0
- «Лаборатория анатомии и физиологии I» Виктории Видал лицензирована в соответствии с CC BY 4.0
- «BIOL 250 Human Anatomy Lab Manual SU 19» Янси Акино, Skyline College, лицензия CC BY-NC-SA 4.0
- «BodyParts3D/Anatomography» от The Database Center for Life Science распространяется под лицензией CC BY-SA 2.