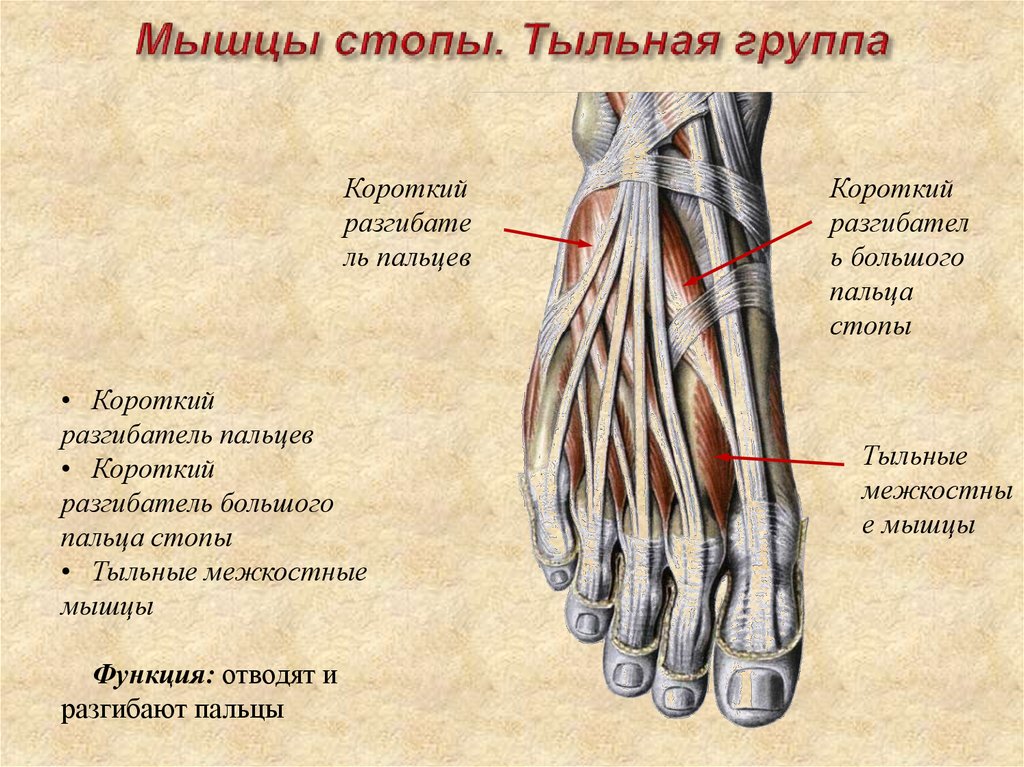
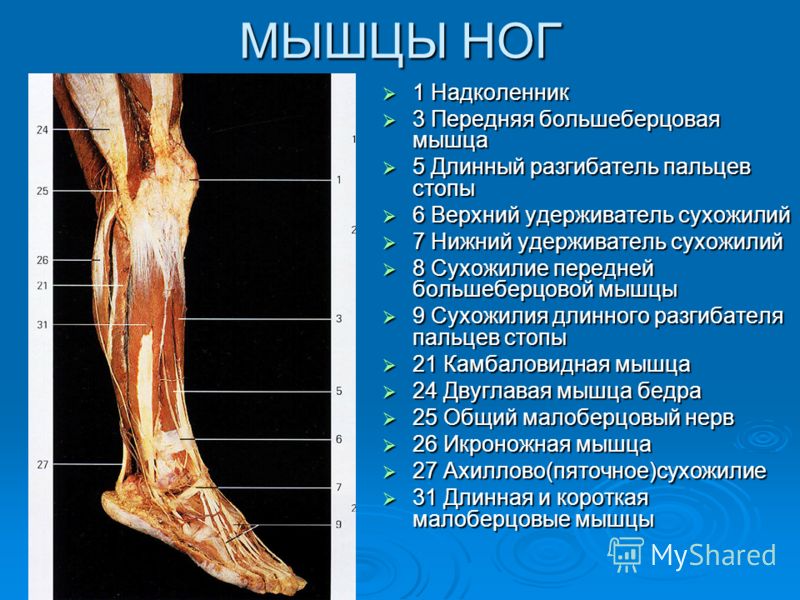
Боль в стопе: причины, симптомы, диагностика, лечение
По своей частоте эта боль встречается реже, чем боль в спине и в ноге в целом, но всё же достаточно часто является причиной обращения к ортопеду или ревматологу. Нередко причиной болей в стопе считают плоскостопие, но надо понимать, что деформации стоп формируются в течении всего периода роста ребенка и к 18-20 годам, когда эти деформации уже сформированы, человек не испытывает болевого дискомфорта в стопах ввиду хорошей адаптации. Пациента больше беспокоят «шишечки на пальцах», неправильное стаптывание каблука и трудности с подбором обуви т.е. не болевые проблемы. Если и появляется боль при этом, то не в стопах а выше, в голенях. При плоскостопии болят не стопы, а перегруженные мышцы голени. Но часто, при обращении к врачу пациента с болями в стопах, ничего, кроме необходимости носить стельки-супинато
Причины боли в стопе
Боль в стопах как главный симптом обычно появляется на 4-м десятке жизни и это говорит о том, что надо «пожить», чтобы иметь такие жалобы. На консультации врач чаще обращает внимание на внешнюю сторону проблемы и, находя деформацию стопы, практически любую боль связывают с ней. Но если «копнуть глубже», то можно выявить много интересных находок и помимо этого. Вот почему важна всесторонняя диагностика.
На консультации врач чаще обращает внимание на внешнюю сторону проблемы и, находя деформацию стопы, практически любую боль связывают с ней. Но если «копнуть глубже», то можно выявить много интересных находок и помимо этого. Вот почему важна всесторонняя диагностика.
Боль в стопе связана с двумя группами проблем. Первая – это «механические неполадки», например неконгруентность поверхностей, образующих суставы стопы, попадание между трущимися поверхностями мягких тканей сустава, костные разрастания по краю суставных поверхностей. Более грубыми изменениями, отвечающими за боль, могут быть травматические повреждения костей и мягких тканей. Но чаще причиной боли является не «механика», а воспалительный отек в сухожильно-связо
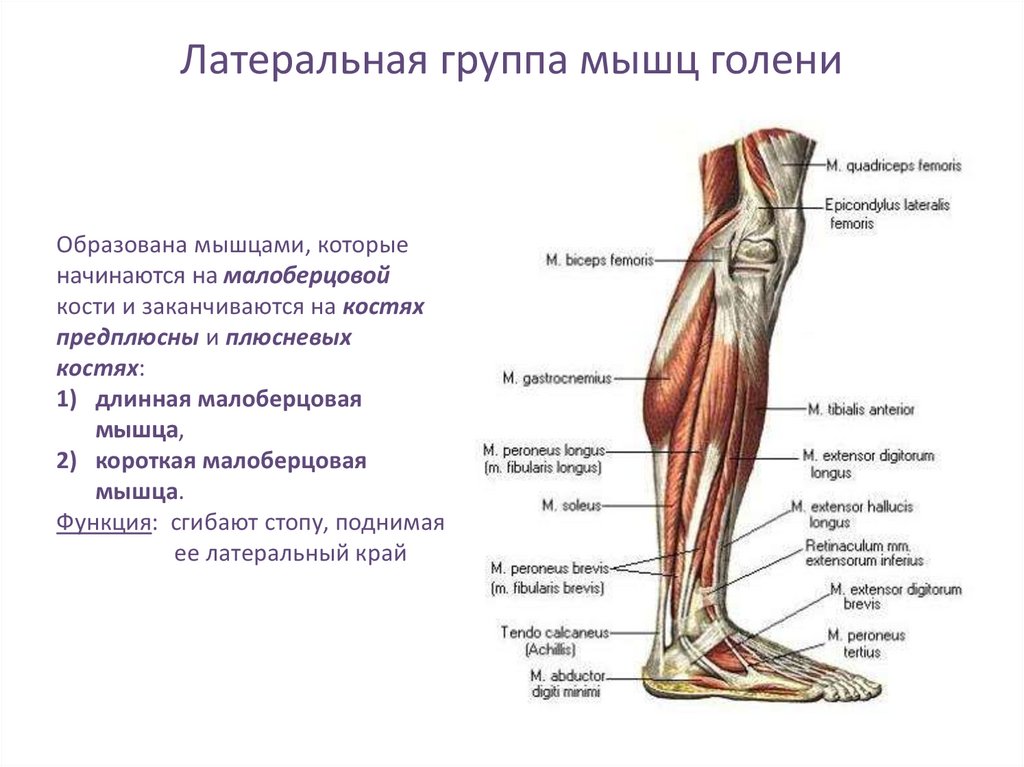
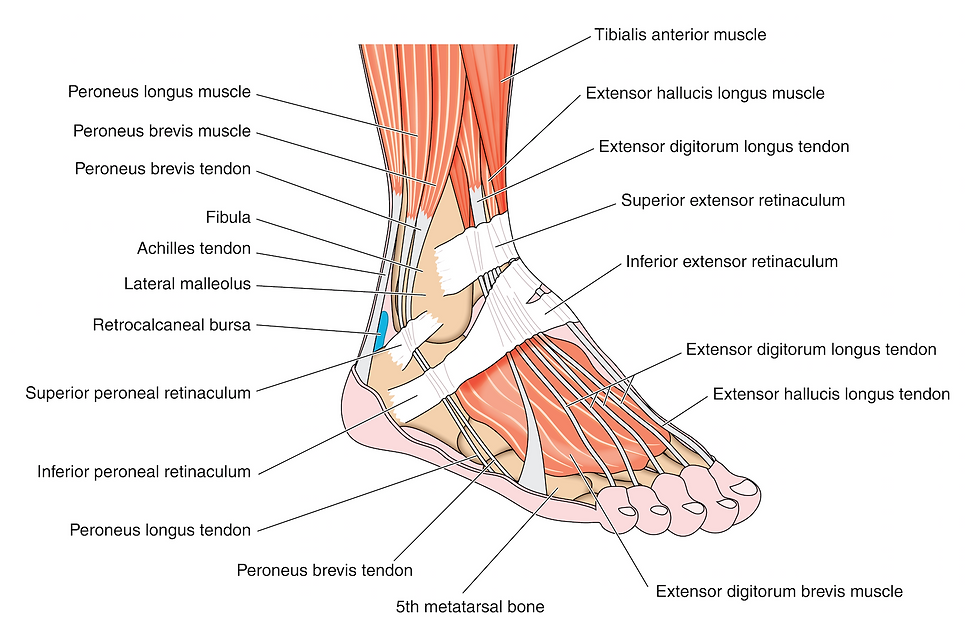
При боли по подошвенной поверхности пятки говорят о «пяточной шпоре». Это апоневрозит – воспаление в месте прикрепления подошвенной фасции к пяточной кости. Такая боль возникает только в момент опоры на ногу и после периода «расхаживания» может полностью проходить и снова появляться после покоя, когда человек встает со стула и начинает идти.
Боль по задней поверхности пятки обычно связана с ахилловым сухожилием, его воспалением или воспалением рядом расположенных слизистых сумок. Эти боли также связаны с движениями и обычно уменьшаются после периода ходьбы, но очень усиливаются при прикосновении, поэтому требуют обуви удобной, широкой, без давления на зону боли. Спереди на стопе также есть «проблемные места». Это — межпальцевая боль, связанная с конфликтом между веточками пальцевых нервов и близко расположенными фиброзными структурами, бурситы в местах повышенного трения точек, соприкасающихся с опорой. Могут воспаляться сухожилия мышц голени, которые обильно представлены на стопе. Кроме того, патологический процесс может разыгрываться и в самих суставах стопы, которых здесь около 30.
Диагностика и лечение болей в стопах ног
Прежде чем приступать к лечению боли в стопе, нужно постараться разобраться откуда она и почему появилась. Поэтому клиника «Меддиагностика»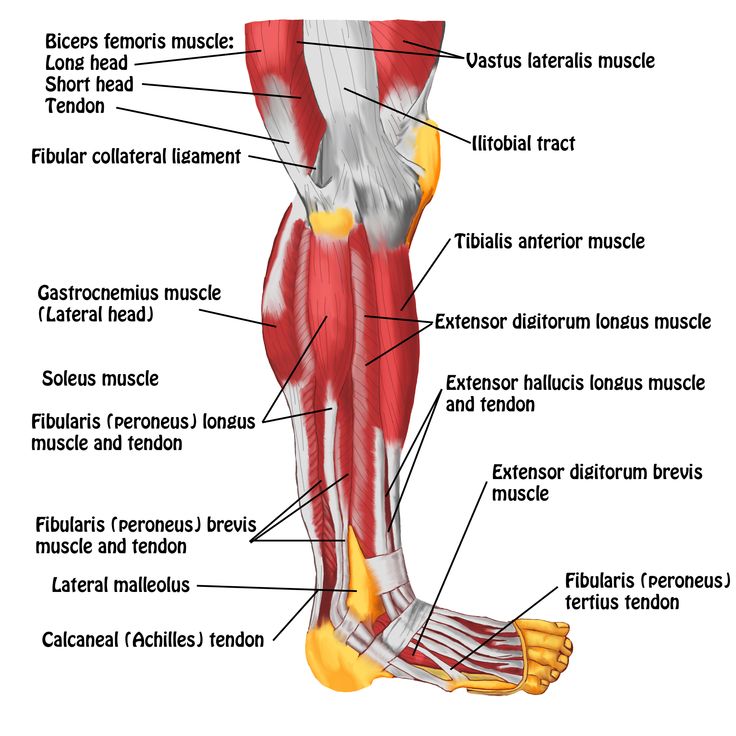
Обычно делается 2 исследования: УЗИ и рентген. МРТ проводится как третья ступень диагностики в 20-40% «непонятных» случаев. Не помешает и сдача анализов крови, мочи и др. т.к. часть болей в стопе может быть связана с хроническими леченными или не леченными инфекциями различной локализации. Когда в организме остается антигенный след о микробе — может разыгрываться аутоиммунное асептическое воспаление перечисленных выше структур стопы.
Мы считаем, что лечение начинается в процессе диагностики. И когда пациент знакомиться с тем, что является причиной боли, ему уже становится комфортнее и процесс лечения идет в нужном русле.
Перечисленные ниже заболевания могут быть причиной ваших жалоб на боль в стопе:
- атеросклероз;
- сахарный диабет;
- плосокстопие;
- плоско-вальгусная деформация;
- халюс Вальгус;
- артроз;
- артрит;
- ахиллобурсит;
- миофасциальный синдром;
- энтезит;
- бурсит;
- тендинит;
- лигаментит;
- диабетическая стопа;
- облитерирующий эндартереит;
- лимфостаз;
- венозная недостаточность;
- варикоз;
- корешковый Синдром;
- плантарный фасцит;
- пяточные шпоры;
- натоптыши;
- неврома;
- подагра.
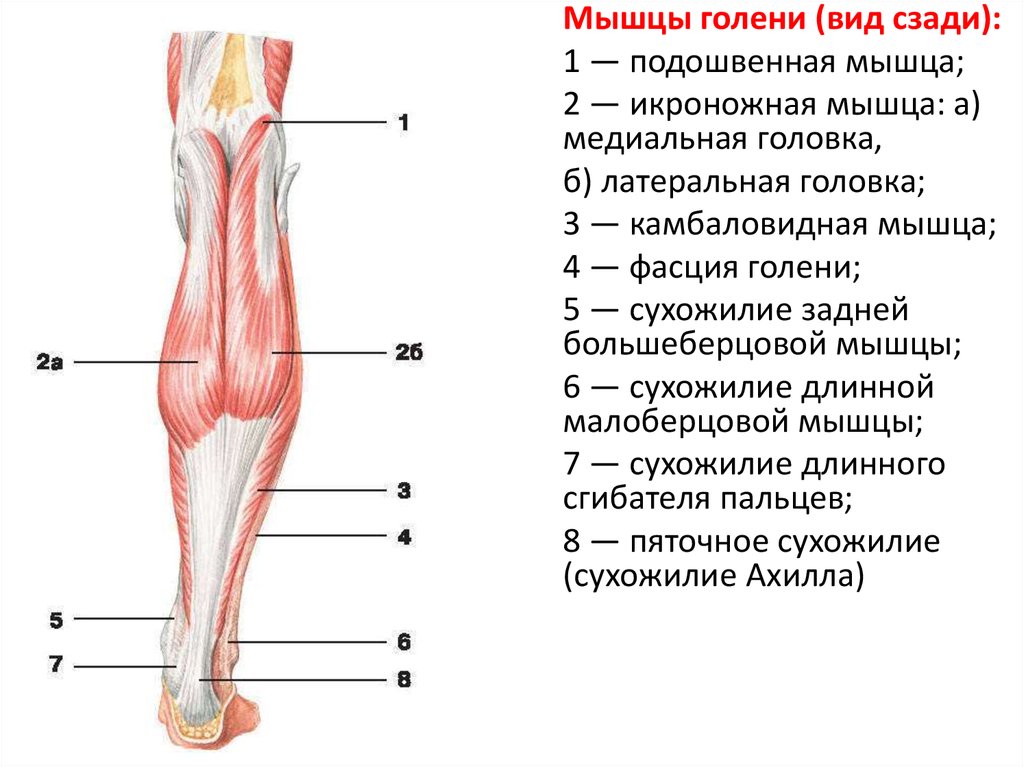
Эффективным лечение может быть только при верном диагнозе. Диагностика и лечение боли в стопе проводится в Центре «Меддиагностика».
Растяжение связок стопы, лечение в Москве
Растяжение связок стопы довольно распространенное явление. Оно возникает при резком повороте ноги внутрь. Клинически растяжение проявляется болезненностью во время движения пораженной конечностью и при пальпации, особенно в области передней части лодыжки, ограничением движения, отечностью. Диагноз выставляется на основании клинической и рентгенологической картины. Основными моментами лечения является обеспечение покоя конечности и борьба с отечностью (прикладывание льда, компрессионная повязка, возвышенное положение конечности). При более тяжелых случаях необходимо хирургическое вмешательство.
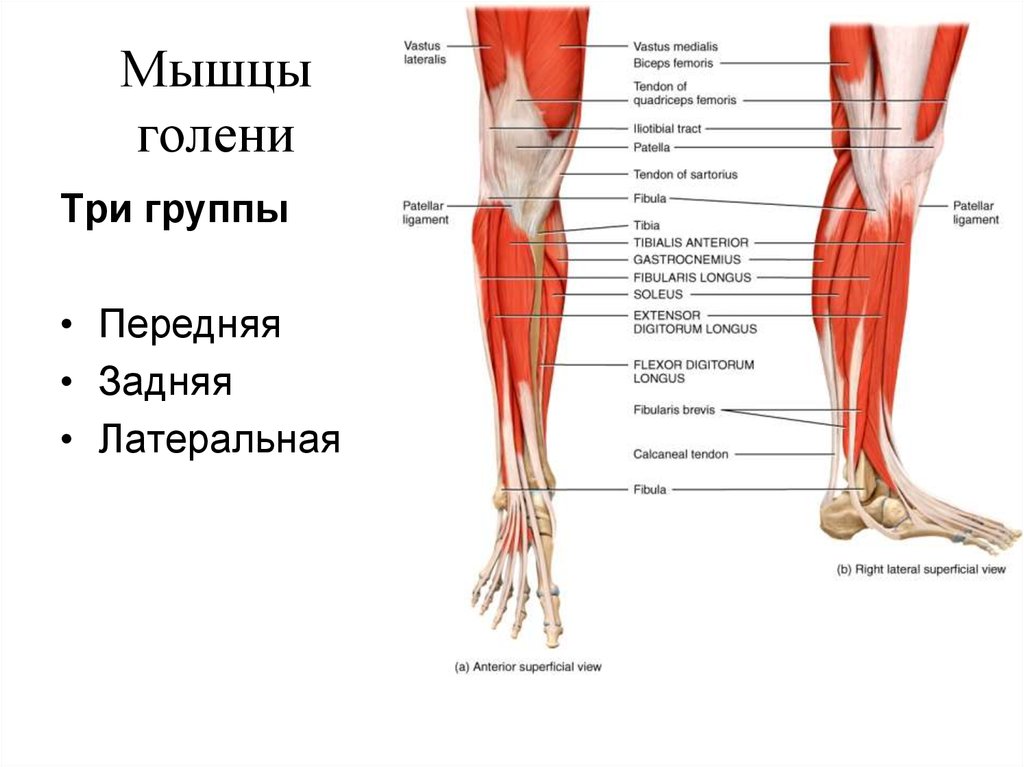
Механизм возникновения травмы
Голеностопный сустав имеет следующие связки, которые наиболее подвержены растяжению:
- передняя и задняя таранно-малоберцовая;
- пяточно-малоберцовая.
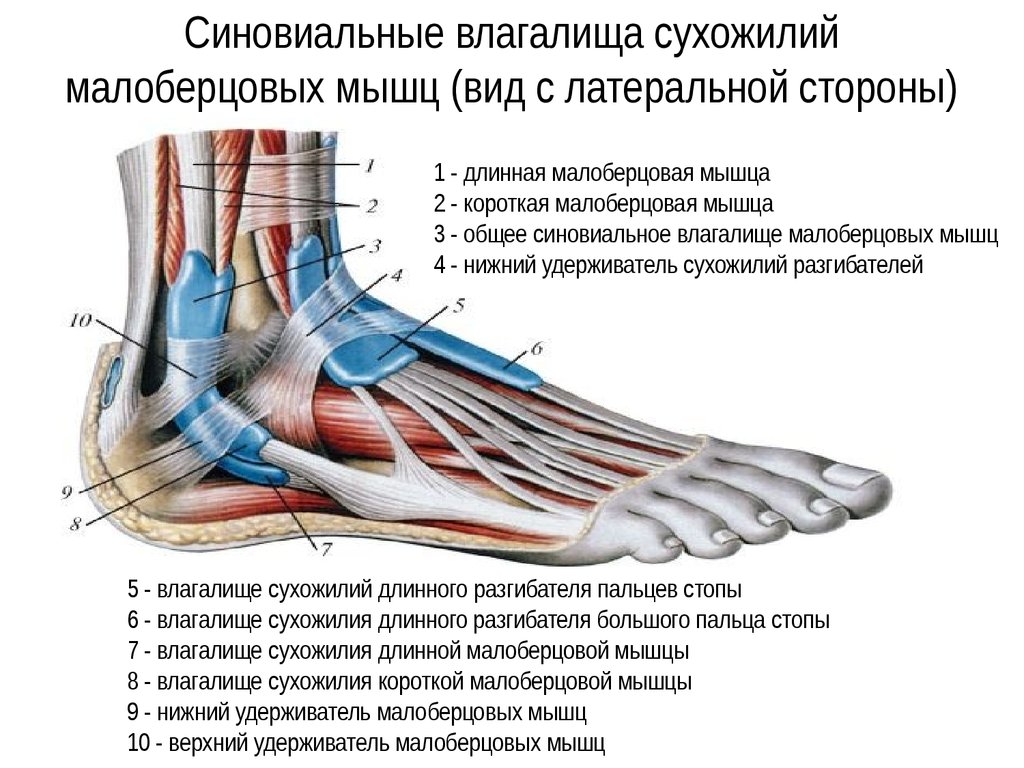
Существует 2 механизма повреждения стопы: инверсия и выворот. При инверсии (более частом механизме) стопа подворачивается внутрь, в результате чего повреждаются наиболее уязвимые боковые связки. При тяжелых повреждениях может формироваться нестабильность сустава, что может вызывать дополнительные растяжения.
При вывороте нога резко поворачивается наружу, сустав при этом испытывает избыточную нагрузку. Такой механизм повреждения стопы может приводить как к растяжению связок, так и к перелому медиальной лодыжки.
Диагностика растяжения связок стопы
При сборе анамнеза пациенты отмечают падение на травмированную ногу или резкий поворот голени, когда стопа фиксирована.
Основные жалобы пациенты предъявляют на:
- боли в области голеностопного сустава;
- нарушение двигательной функции в голеностопном суставе.
Во время осмотра пациента можно отметить следующие признаки растяжения связок:
- вынужденное положение поврежденной конечности;
- отечность в области повреждения;
- болевые ощущения при пальпации, усиливающиеся при движении голеностопного сустава;
- возможное появление кровоподтеков в окружающие ткани;
В зависимости от тяжести поражения выделяют 3 степени:
- 1 степень: минимальная болезненность и припухлость, ткани ослаблены и склонны к повторному повреждению.
 Восстановление длится несколько суток.
Восстановление длится несколько суток. - 2 степень: выраженная болезненность и отечность, ходьба затруднена и вызывает боль. Восстановление может длиться от нескольких суток до нескольких недель.
- 3 степень: отек охватывает всю область голеностопного сустава и может распространяться на вышележащие области. Возможно появление кровоподтеков, а также онемения стопы из-за сдавления нервов. Восстановление длится от одного до полутора месяцев.
Для оценки целостности связок проводится стресс-тест. Он помогает провести дифференциальную диагностику между 2 и 3 степенями. В исходном положении больной сидит или лежит с согнутыми коленными суставами. Одна рука врача лежит на передненижней части голени и толкает голень кзади, другая – сзади на пятке, толкая ее вперед. Боль во время данной манипуляции появляется при высоком растяжении голеностопного сустава.
Окончательная постановка диагноза происходит по результатам рентгенографии сустава в переднезадней, боковой, косой проекциях.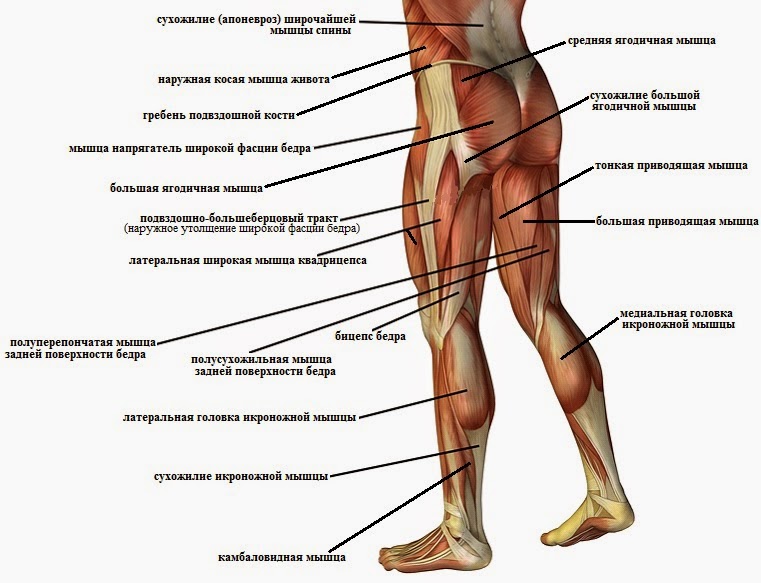 На снимке выявляются вторичные признаки растяжения мягких тканей в виде расширенной щели сустава, расхождение связок.
На снимке выявляются вторичные признаки растяжения мягких тканей в виде расширенной щели сустава, расхождение связок.
Лечение
Для лечения растяжений применяется консервативная методика RICE:
- соблюдение покоя голеностопного сустава;
- прикладывание холодного компресса к пораженной области в течение 20-30 минут;
- тугая эластичная повязка для улучшения оттока крови и снижения отека;
- приподнятое положение выше тазобедренного сустава. Это позволит снизить отек мягких тканей за счет улучшения венозного оттока. Снижение отека уменьшит давление на нервы и, как следствие, болевые ощущения.
Из медикаментозного лечения применяются ненаркотические и наркотические анальгетики с целью обезболивания и противовоспалительного эффекта. Эффективно сочетание трамадола и парацетамола. Для профилактики стрессовых язв назначаются ингибиторы протонной помпы (например, омепразол). Для улучшения микроциркуляции и трофики мягких тканей применяются венотоники (троксерутин, венарус).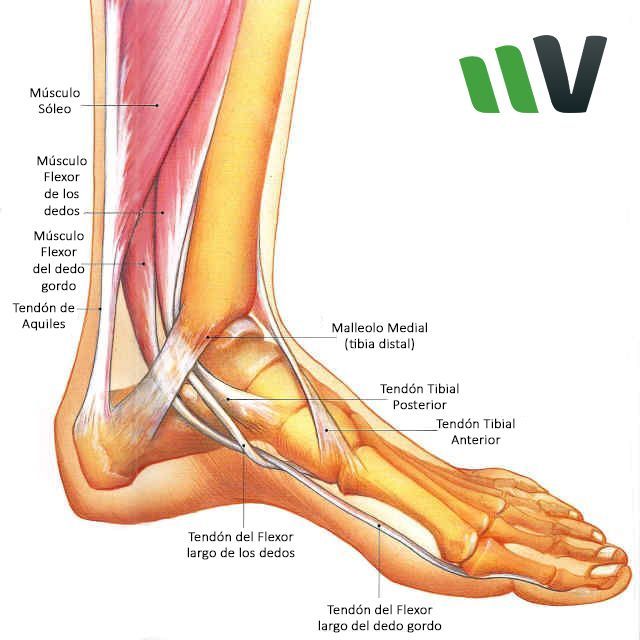
В тяжелых случаях может потребоваться иммобилизация конечности и хирургическое вмешательство.
Профилактика
Профилактика травматизма заключается в:
- соблюдении правил техники безопасности в быту и на производстве;
- соблюдении правил дорожного движения;
- соблюдении мер по профилактике уличного травматизма;
- создании безопасной среды на улице, в быту и на производстве;
- проведении информационно-разъяснительной беседы по поводу мер профилактики травматизма.
Медицинская реабилитация
Основными физиотерапевтическими методами реабилитации являются:
- криотерапия курсом 5-10 процедур;
- ультрафиолетовое облучение курсом 5-10 процедур;
- магнитотерапия курсом 5-10 процедур;
- УВЧ-терапия курсом 5-10 процедур;
- лазеротерапия курсом 5-10 процедур.
Для предупреждения атрофических изменений в мышцах и улучшения регионарного кровотока поврежденной конечности используют:
- изометрическое напряжение мышц бедра и голени по 5-7 секунд 8-10 повторений с постепенным увеличением интенсивности напряжения;
- активные сгибания и разгибания пальцев ног, опускание и подъем поврежденной конечности для улучшения периферического кровообращения;
- идеомоторные упражнения с целью восстановления динамического стереотипа.
Упражнения для благоприятного течения реабилитации
- В исходном положении сидя или лежа поврежденной пяткой рисуются любые буквы алфавита. Чем больше буквы, тем лучше.
- Привязать один конец эластичного бинта к стопе, другой – к стулу или столу. Следует медленно потянуть стопу на себя, а затем от себя в течение 1-2 минут.
- Еще один вариант с эластичным бинтом: колено держать прямо, ленту медленно потянуть к себе до появления чувства натяжения икроножной мышцы. Зафиксировать положение на 15 секунд и сделать 15 повторений.
- Встать на расстоянии одной руки от стены. Поставить поврежденную ногу позади здоровой. Пальцы ног в этом положении должны быть направлены вперед. Колен медленно согнуть до чувства растяжения икроножной мышцы. Зафиксировать положение на 15 секунд, расслабиться, а затем выполнить до 20 повторений.
Прогноз
Прогноз при растяжении связок благоприятный. При растяжении 1 степени, как правило, заживление происходит без остаточных явлений.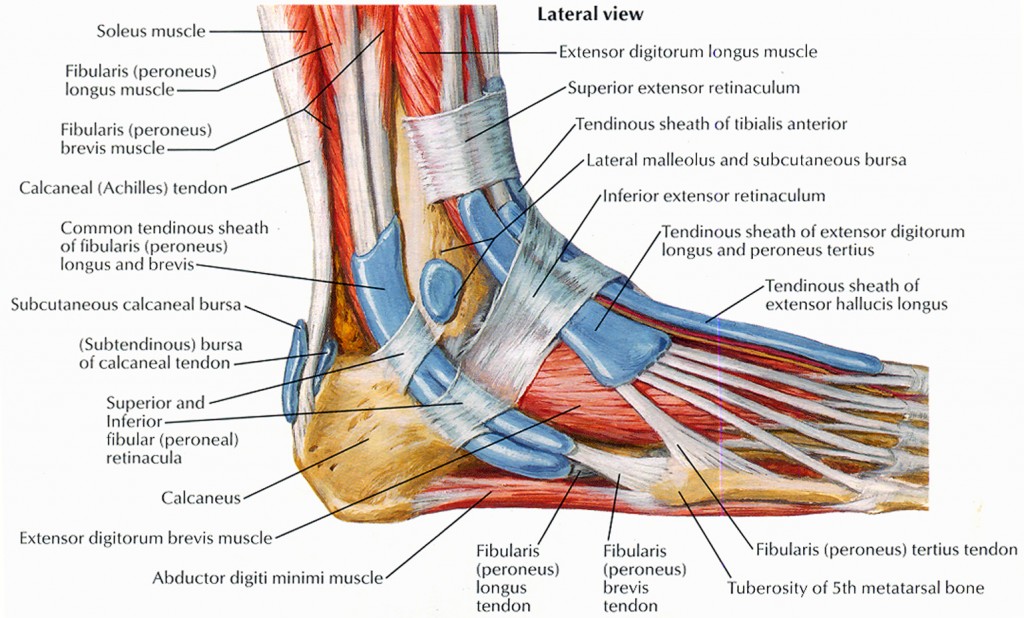 При растяжении 2 и 3 степени могут наблюдаться покалывания и боли в суставе в отдаленном периоде, что может быть вызвано вовлечением нервных окончаний в патологический процесс. Восстановление связок происходит за счет рубцевания, что приводит к их ослаблению. Соединительная ткань недостаточно эластична, поэтому повышается риск повторного повреждения. Пациенту рекомендуется ношение специальных саппортов.
При растяжении 2 и 3 степени могут наблюдаться покалывания и боли в суставе в отдаленном периоде, что может быть вызвано вовлечением нервных окончаний в патологический процесс. Восстановление связок происходит за счет рубцевания, что приводит к их ослаблению. Соединительная ткань недостаточно эластична, поэтому повышается риск повторного повреждения. Пациенту рекомендуется ношение специальных саппортов.
Заключение
Растяжение связок голеностопного сустава эффективно восстанавливается при своевременном использовании методики RICE: покой, холод, компресс и приподнятое положение. При выраженном болевом синдроме показаны анальгетики.
Материал проверен экспертом
Михайлов Валерий Борисович
Врач мануальный терапевт, вертебролог, невролог
Опыт работы – 25 лет
Медиальные подошвенные мышцы стопы: Анатомия
Автор:
Ачудхан Карунахарамурти, Арцт
•
Рецензент:
Димитриос Митилинаиос, доктор медицины, доктор философии
Время считывания: 7 минут
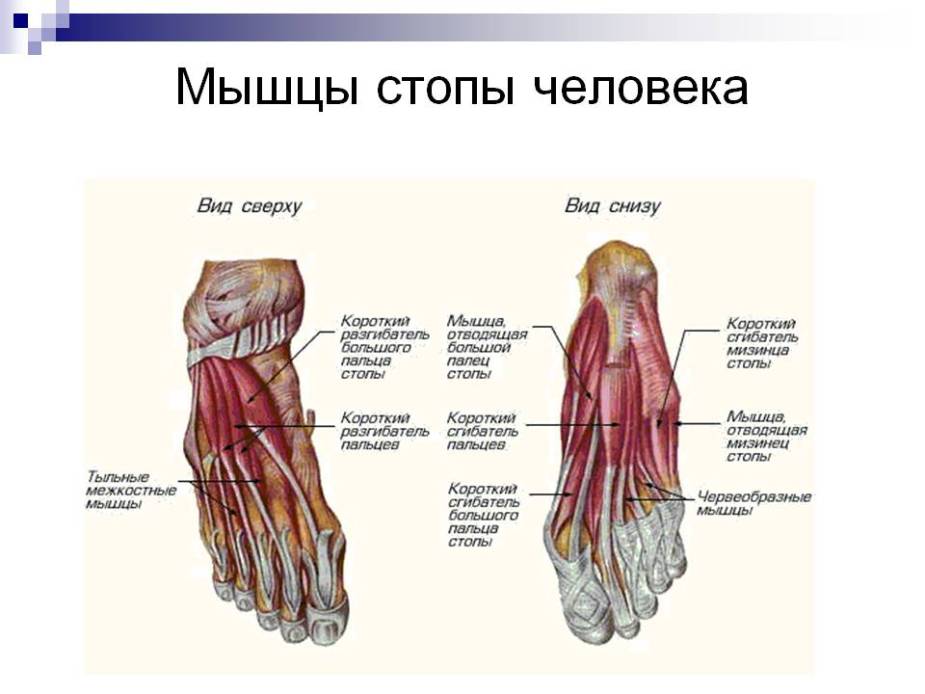
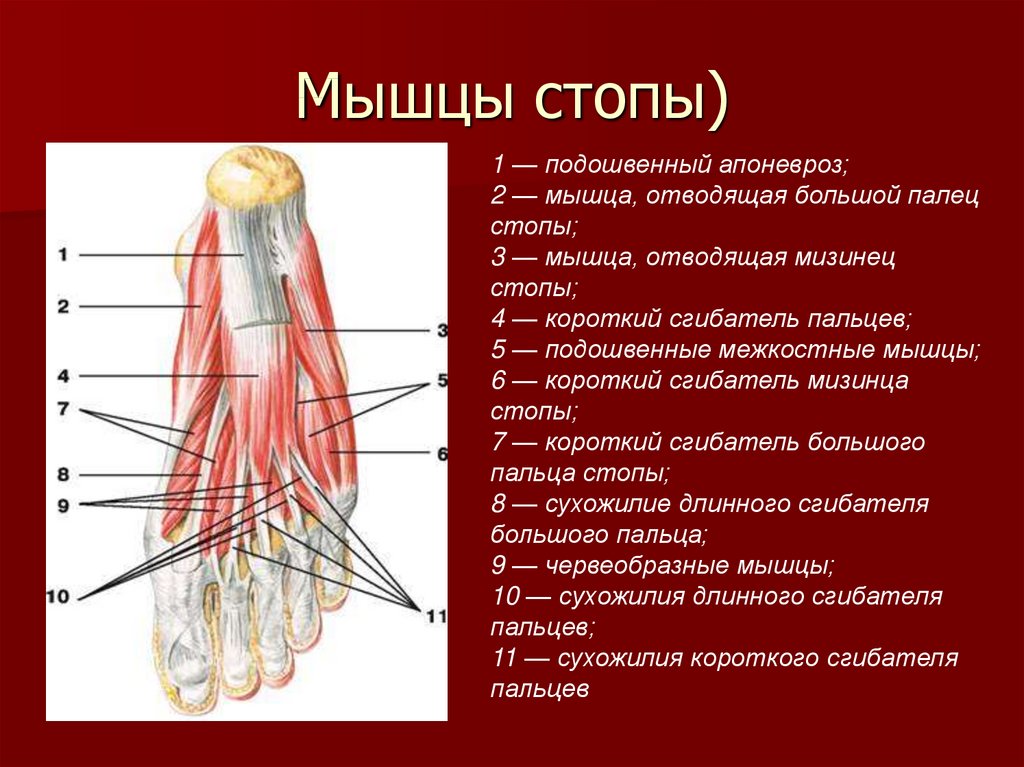
Подошвенные мышцы стопы традиционно изучаются слоями или группами. Если изучать слои, мы можем разделить эти мышцы на четыре основных слоя:
- 1-й слой: отводящая мышца большого пальца, короткий сгибатель пальцев, минимальная отводящая мышца
- 2-й слой: квадратная подошвенная мышца, червеобразные
- 3-й слой: короткий сгибатель большого пальца, приводящая мышца большого пальца, короткий сгибатель пальцев
- 4-й слой: подошвенные и тыльные межкостные мышцы
Подошвенные мышцы стопы можно поочередно рассматривать как медиальную, центральную и латеральную группы.
В этой статье речь пойдет о медиальных подошвенных мышцах .
| Мышца, отводящая большой палец | Начало: Медиальный отросток бугристости пяточной кости, удерживатель сгибателей, подошвенный апоневроз отведение, сгибание пальцев ног; Опора продольного свода стопы |
| Приводящая мышца большого пальца | Начало: Косая головка: основания плюсневых костей 2-4, кубовидная кость, латеральная клиновидная кость Поперечная головка: подошвенные плюснефаланговые связки пальцев 3-5. 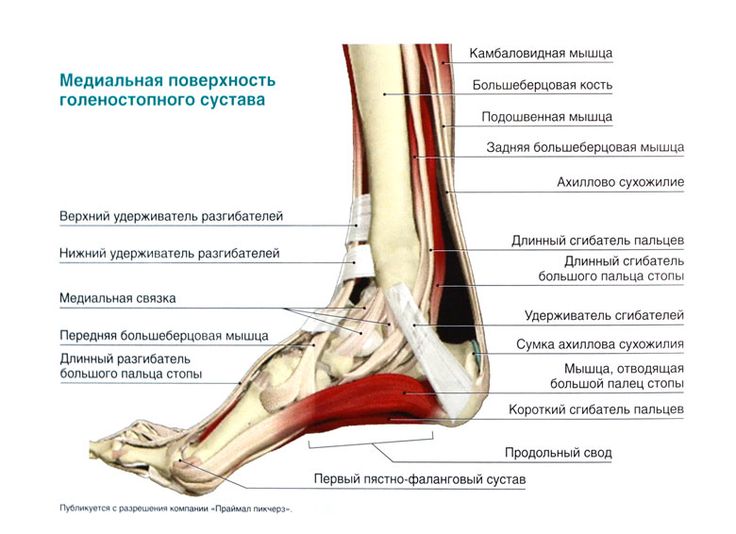 Прикрепление: Латеральная сторона основания проксимальной фаланги большого пальца стопы Иннервация: Латеральный подошвенный нерв (S2, S3) Функции: Плюснефаланговый сустав 1: приведение пальцев стопы, сгибание стопы; Опора продольного и поперечного сводов стопы |
| Короткий сгибатель большого пальца | Начало: Сухожилие задней большеберцовой мышцы, медиальная клиновидная кость, латеральная клиновидная кость, кубовидная кость0003 Иннервация: Медиальный подошвенный нерв (S1,S2) Функции: Плюснефаланговый сустав 1: сгибание пальцев стопы; Опора продольного свода стопы |
| Мнемоника | Мышцы, иннервируемые медиальный подошвенный нерв можно запомнить как LAFF мышцы (обозначает: первый |
Содержимое
- Анатомия и снабжение
- Мышца, отводящая большой палец
- Приводящая мышца большого пальца
- Короткий сгибатель большого пальца стопы
- Анатомические отношения
- Функция
- Клиническая записка
- Источники
+ Показать все
Анатомия и питание
Медиальные подошвенные мышцыПодошвенная фасция, окружающая все мышцы подошвы стопы, состоит из трех камер.
Мышцы, лежащие в медиальной группе, образуют выпуклость, называемую «шариком» большого пальца стопы. Он способствует анатомии поверхности медиальной подошвы стопы и легко пальпируется.
Медиальные подошвенные мышцы иннервируются двигательными ветвями большеберцового нерва (L5-S2).
Мышца, отводящая большой палец
Отводящая мышца большого пальца стопы берет начало у медиального отростка пяточной бугристости, подошвенного апоневроза и поверхностного слоя удерживателя сгибателей. Его сухожилие проходит дистально к медиальной сесамовидной кости большого пальца ноги и прикрепляется к основанию проксимальной фаланги большого пальца ноги.
Мышца иннервируется медиальным подошвенным нервом .
Приводящая мышца большого пальца
Аддуктор большого пальца стопы анатомически расположен в центральном отделе стопы, но функционально сгруппирован с медиальными подошвенными мышцами стопы, поскольку воздействует на большой палец стопы (большой палец стопы).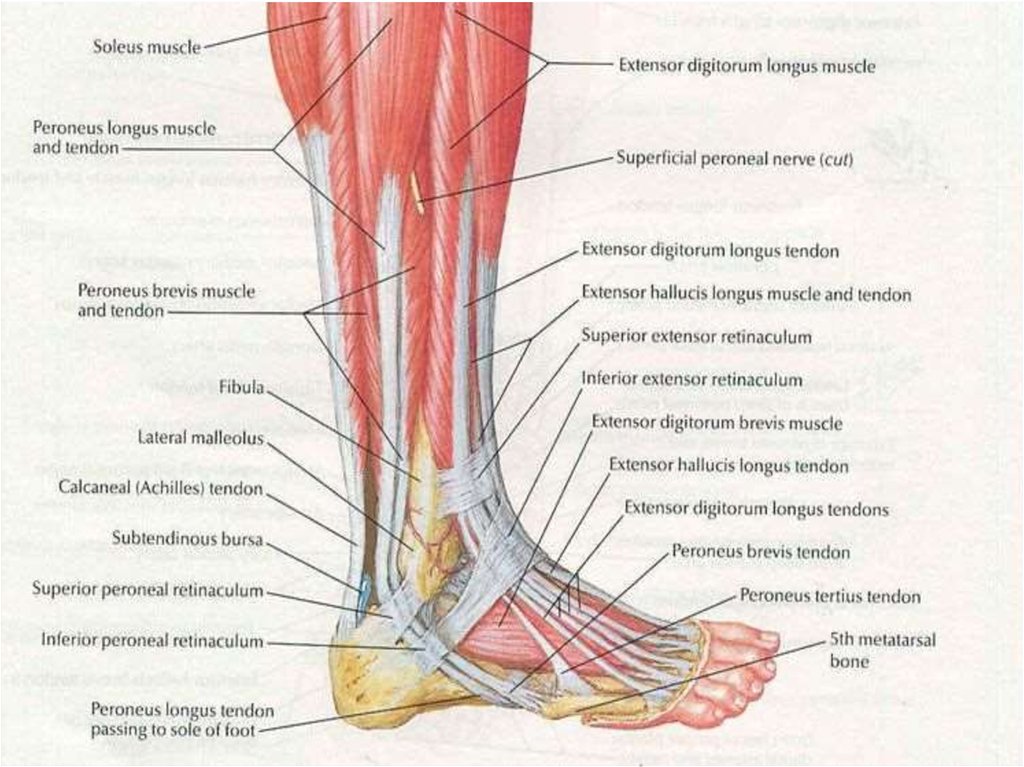 Приводящая мышца большого пальца стопы имеет две головки:
Приводящая мышца большого пальца стопы имеет две головки:
- Поперечная головка начинается от 3-5-го плюснефаланговых суставов и глубокой поперечной плюсневой связки.
- Косая головка начинается на кубовидной кости, латеральной клиновидной кости и основаниях 2–4 плюсневых костей. Он также может/альтернативно прикрепляться к оболочке сухожилия длинной малоберцовой мышцы. Чтобы быть точным, косая головка лежит не в медиальной, а в центральной группе подошвенной фасции.
Обе головки образуют общее сухожилие, которое проходит вдоль латеральной сесамовидной кости большого пальца ноги и прикрепляется к основанию проксимальной фаланги большого пальца ноги.
Иннервация обеспечивается латеральным подошвенным нервом .
Короткий сгибатель большого пальца стопы
FHB начинается от латеральной клиновидной кости и кубовидной кости. Он также может прикрепляться к медиальной клиновидной кости, подошвенной пяточно-кубовидной связке и сухожилию задней большеберцовой мышцы.
Его прикрепляется к основанию проксимальной фаланги большого пальца стопы через медиальную (медиальную головку) и латеральную (латеральную головку) сесамовидные кости.
В то время как медиальная головка иннервируется медиальным подошвенным нервом , латеральная головка иннервируется латеральным подошвенным нервом (двойная иннервация).
Анатомические отношения
В дополнение к трем вышеупомянутым мышцам есть еще структуры, лежащие в медиальной группе подошвенной фасции, например. сухожилие длинного сгибателя большого пальца; кровеносные сосуды и нервы медиальной подошвы стопы (медиальные подошвенные артерия и вена, медиальный подошвенный нерв).
Функция
Медиальные мышцы подошвы стопы выполняют различные задачи:
- В первую очередь они воздействуют на плюснефаланговый сустав большого пальца стопы, приводя к отведению (отводящая мышца большого пальца), приведению (приводящая мышца большого пальца) и сгибанию (как короткого сгибателя большого пальца, так и приводящей мышцы большого пальца) большого пальца ноги.
- Кроме того, они активно поддерживают структуру своды стопы . В то время как все три мышцы стабилизируют продольный свод, поперечная головка приводящей мышцы большого пальца является единственной мышцей, фиксирующей поперечный свод.
Клиническая записка
Недостаточность связок и мышц подошвы стопы часто приводит к деформации стопы.
Одним из наиболее распространенных является бурсит ( вальгусная деформация большого пальца стопы ), который характеризуется аномальным приведением плюсневой кости большого пальца стопы. Это приводит к заметному отклонению большого пальца стопы/большого пальца стопы в сторону второго пальца стопы.
Типичными симптомами являются образование костной мозоли вокруг первого плюснефалангового сустава, боль при нагрузке и ограничение подвижности. Тучные женщины, носящие неподходящую обувь (на высоких каблуках, тесную, остроконечную) и не занимающиеся физическими упражнениями, особенно подвержены риску возникновения бурсита.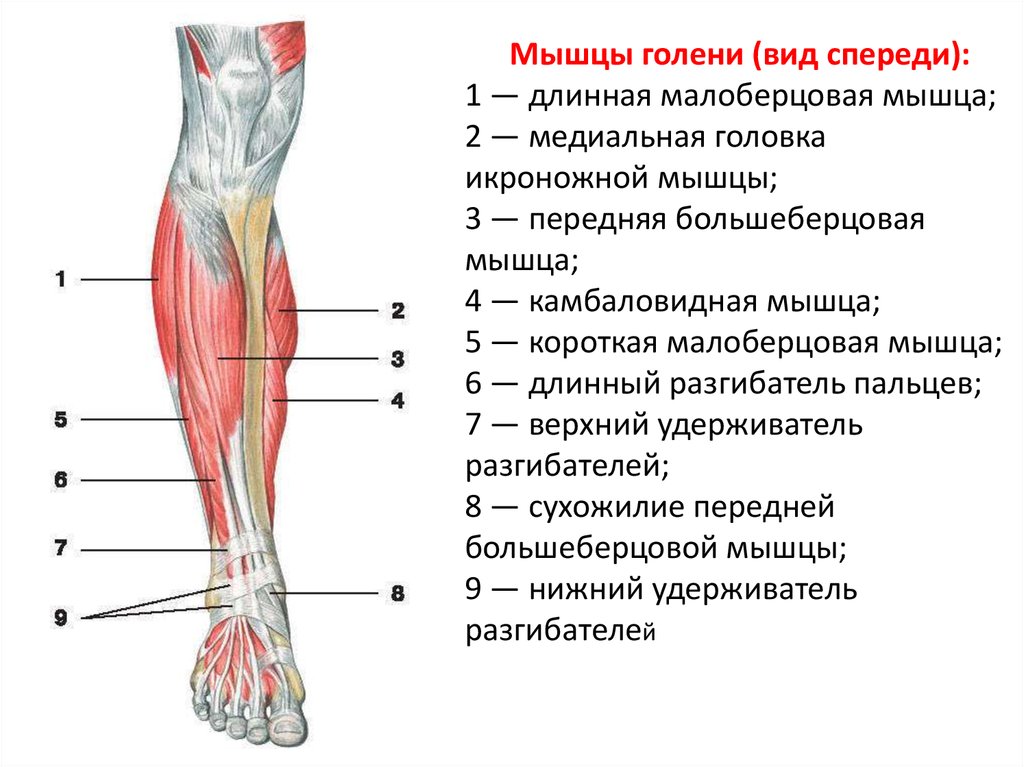
Лечение бурсита обычно начинается с относительно консервативных методов лечения, таких как покой, лед и лекарства от боли и воспаления. Эти вмешательства, однако, не связаны с фактической деформацией, а служат в основном для облегчения дискомфорта и боли. В более серьезных случаях ортопед или хирург-ортопед может провести хирургическое вмешательство посредством удаления бурсита.0005
Источники
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Каталожные номера:
- М. Шюнке/Э. Шульте/У. Шумахер: Прометей – LernAtlas der Anatomie – Allgemeine Anatomie und Bewegungssystem, 2.Auflage, Thieme Verlag (2007), S.486-487
- W.
 Graumann/D.Sasse: CompactLehrbuch der gesamten Anatomie – Band 2 – Bewegungsapparat, Schattauer Verlag (2003), S.222-225
Graumann/D.Sasse: CompactLehrbuch der gesamten Anatomie – Band 2 – Bewegungsapparat, Schattauer Verlag (2003), S.222-225 - Дж. В. Роэн: Топографическая анатомия, 10.Auflage, Schattauer Verlag (2008), S.171-173
- Д. Дренкхан/Дж. Waschke: Taschenbuch Anatomie, Urban & Fischer Verlag/Elsevier (2008), S.99
- Р. Волански: Krankheitsbilder in der Podologie, Hippocrates Verlag (2006), S.39-41
Иллюстраторов:
- Медиальные подошвенные мышцы — Liene Znotina
Медиальные подошвенные мышцы стопы: хотите узнать о них больше?
Наши увлекательные видеоролики, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь наилучших результатов.
На чем ты предпочитаешь учиться?
Видео викторины Оба
«Я бы честно сказал, что Kenhub сократил время моего обучения вдвое». – Читать далее. Ким Бенгочеа, Реджисский университет, Денвер
© Если не указано иное, все содержимое, включая иллюстрации, является исключительной собственностью Kenhub GmbH и защищено немецкими и международными законами об авторском праве.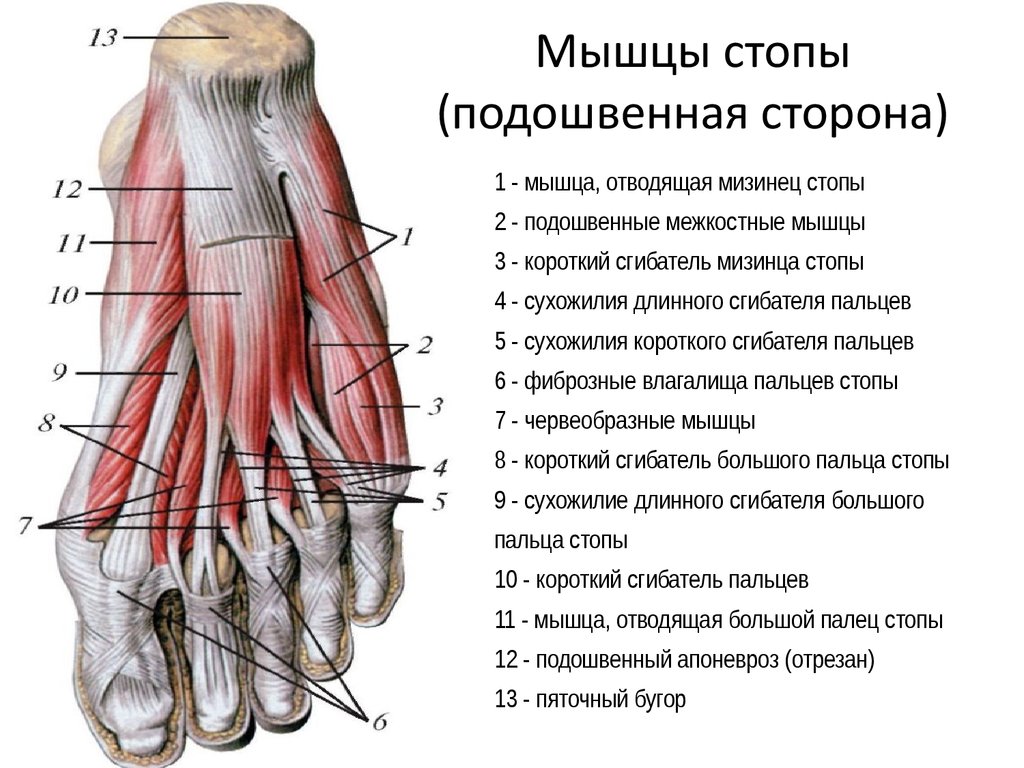 Все права защищены.
Все права защищены.Внутренние мышцы стопы и их роль в возникновении боли в стопе
Распространенные травмы, боль в стопе
Распространенные состояния, связанные с болью в стопе, такие как боль в своде стопы или пятке, подошвенный фасциит и метатарзалгия, обычно связаны с чрезмерно гибкой стопой и опущенным сводом стопы – клинически называют чрезмерной пронацией.
Традиционные методы лечения часто направлены на поддержку упавшего свода стопы с помощью внешнего устройства, такого как вкладыш в обувь или ортопедический стельку, или с помощью лекарств, таких как инъекции кортизона в стопу.
Хотя эти методы лечения могут принести некоторое облегчение, они обычно игнорируют основную проблему слабых и не поддерживающих мышц в самой стопе.
Стопа опирается на сложную систему мышц, называемую собственными мышцами стопы , для обеспечения поддержки и постуральной стабильности свода стопы. Правильное и полное лечение большинства болей в ногах требует внимания к силе и контролю этих мышц.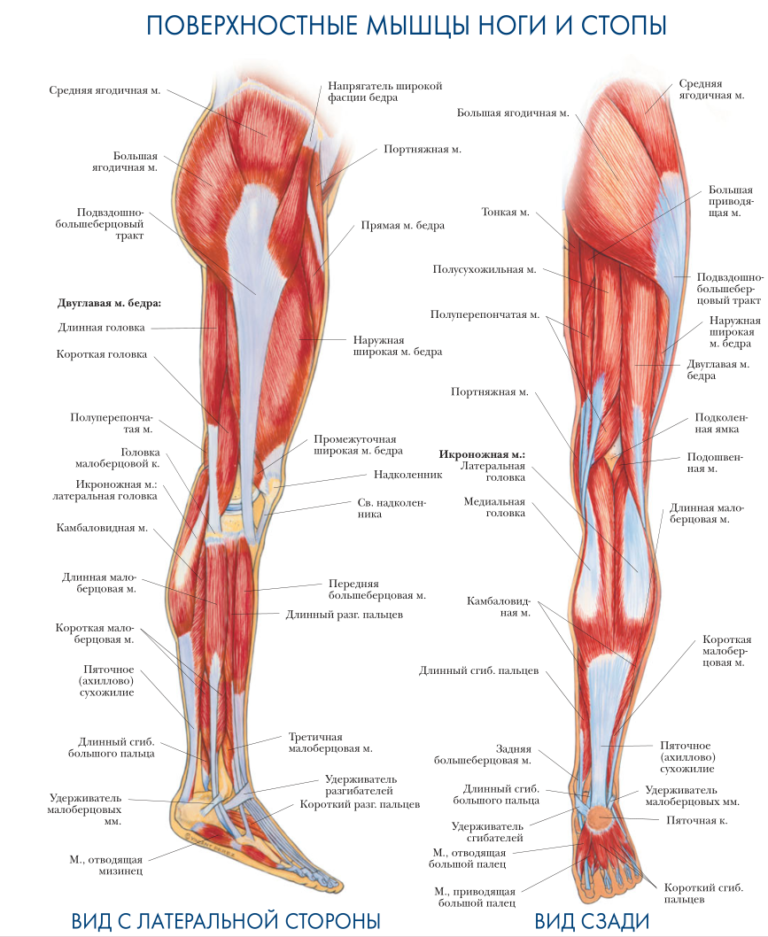
Итак, в этой статье я расскажу о важной роли собственных мышц стопы и опишу несколько эффективных упражнений для их восстановления.
Внутренние мышцы стопы
Внутренние мышцы стопы состоят из нескольких меньших мышц, расположенных на подошве стопы. В недавней статье, опубликованной в Британском журнале спортивной медицины, внутренние мышцы стопы упоминаются как «основные» мышцы стопы (1).
Так же, как основные мышцы вокруг позвоночника необходимы для стабилизации и защиты позвоночника, внутренние мышцы стопы должны делать то же самое для многих костей и суставов стопы. На самом деле, слабые внутренние мышцы стопы могут привести к снижению высоты свода стопы и чрезмерной пронации стопы.
Слабость этих внутренних мышц стопы будет очевидна при взгляде на положение стопы (свод будет плоским, или пальцы будут согнуты в положении молотка или когтя) либо в основном положении стоя, либо в более тонкие случаи во время динамических действий, таких как ходьба или бег.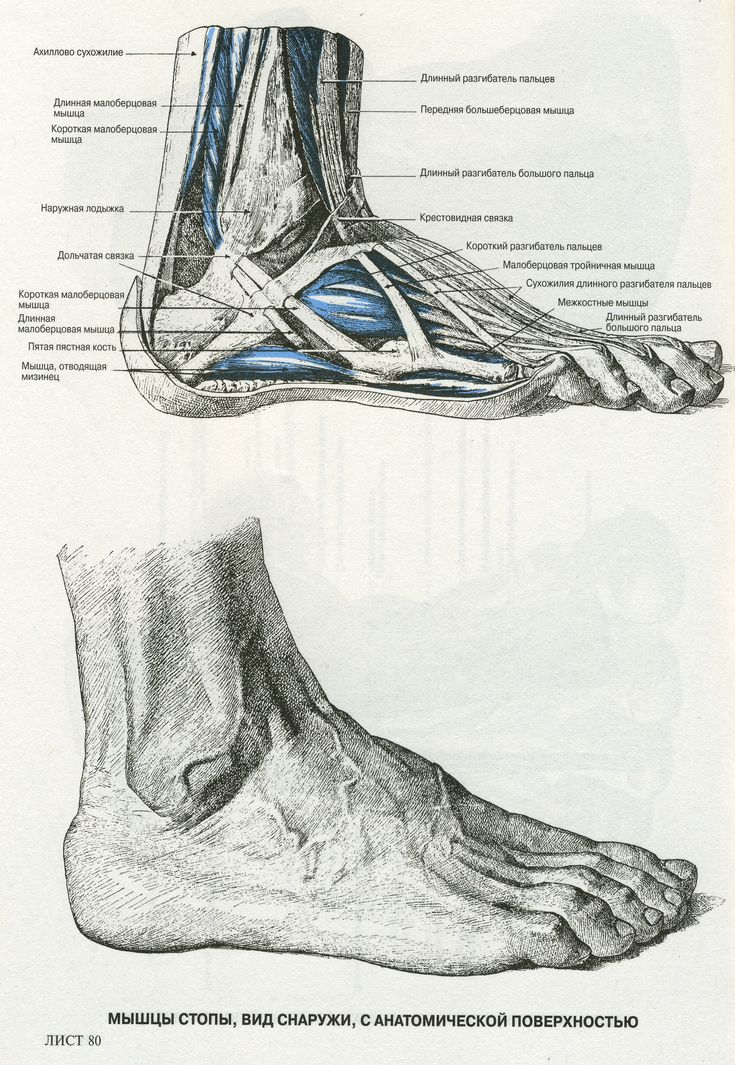
Упражнения для внутренних мышц стопы
Когда внутренние мышцы стопы слабы и не могут должным образом поддерживать стопу, их необходимо укреплять. Этого можно добиться с помощью серии внутренних упражнений для ног, которые, как и другие упражнения, можно со временем усложнять и усложнять, чтобы стимулировать адаптацию мышц к силе, контролю и выносливости.
Эти упражнения обычно выполняются в домашних условиях в сочетании с уходом в офисе, например, методами активного высвобождения (ART) или совместной мобилизацией/манипулированием стопы и голеностопного сустава.
1. Упражнение на сгибание MPJ
В этом упражнении используется способность внутренних органов стопы, расположенных ближе к переднему отделу стопы, особенно червеобразных, а также тыльных и подошвенных межкостных мышц. Эти мышцы обычно связаны с постуральными аномалиями пальцев ног, такими как молоткообразные пальцы.
- Когда ступня находится в положении без нагрузки, активно толкайте 2-5 пальцев вниз, подтягивая большой палец вверх
- Сосредоточьтесь на сгибании сустава в месте, где пальцы соприкасаются с передней частью стопы, а не на сгибании пальцев
- Задержите каждое сокращение на несколько секунд, затем расслабьте стопу.
 Повторить 10-15 раз по 3-5 подходов.
Повторить 10-15 раз по 3-5 подходов. - По мере того, как вы набираете силу и контроль, вы можете увеличить сопротивление, надавливая рукой на пальцы ног
2. Разведение пальцев ног
Это упражнение показало себя особенно эффективным в тренировке отводящей большой мышцы стопы – основного стабилизатора свода стопы, а также отводящего малого пальца – основного стабилизатора внешней поверхности стопы. стопы. Также будут работать тыльные и подошвенные межкостные мышцы.
- Начните с легкого сжатия пальцев ног и удерживайте несколько секунд
- Затем растопырьте пальцы ног, пытаясь их развести, и задержитесь на несколько секунд. Старайтесь не сгибать пальцы ног при этом.
- По мере того, как вы набираете силу и контроль, вы можете усилить сопротивление, отталкиваясь пальцами ног и разводя их друг от друга.
- Повторить 10-15 раз по 3-5 подходов.
Примечание. Если у вас возникли трудности с выполнением этого упражнения, полезно поместить небольшие предметы, такие как ватные шарики или карандаши, между пальцами ног, чтобы они служили ориентиром и облегчали желаемое движение.