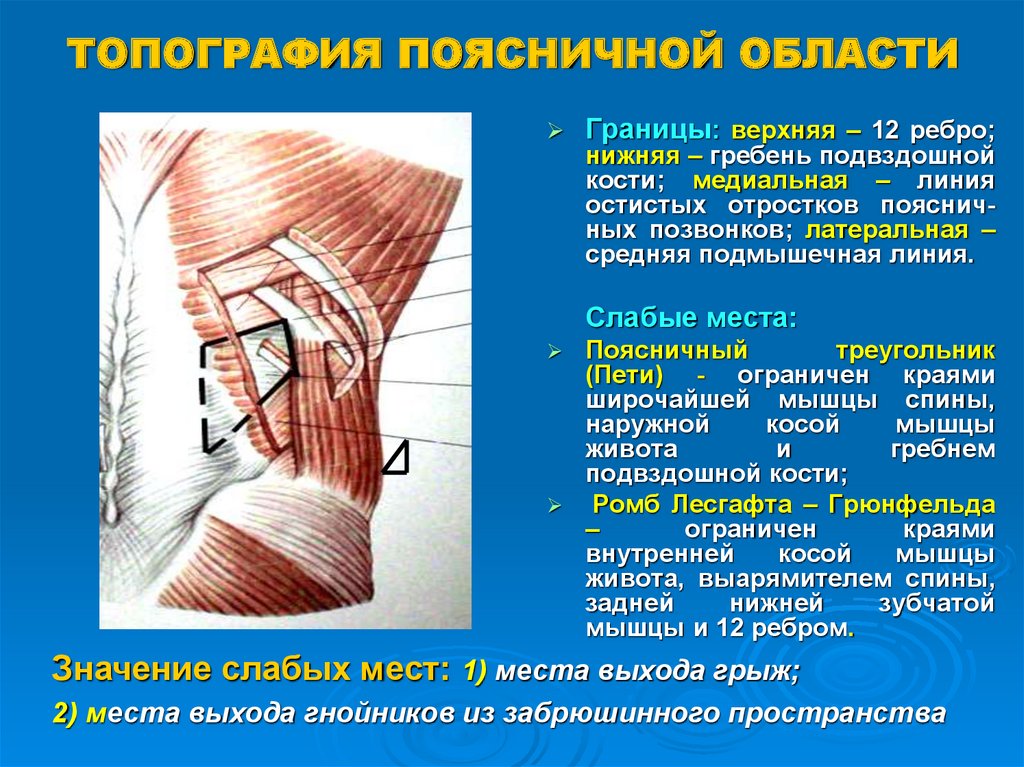
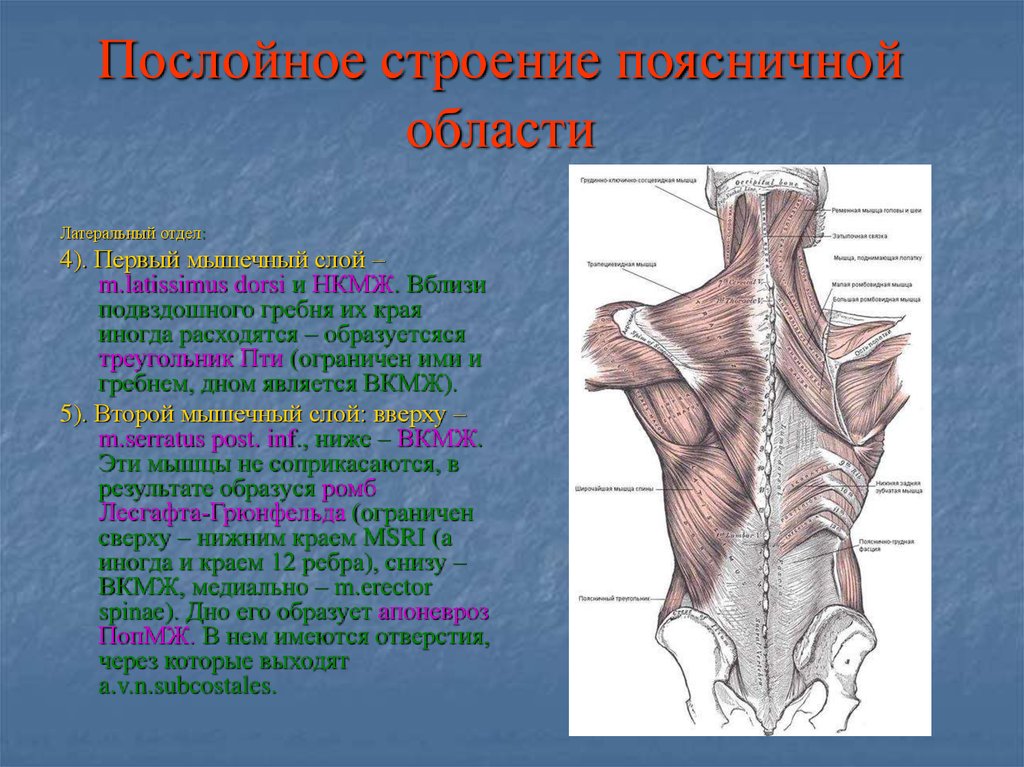
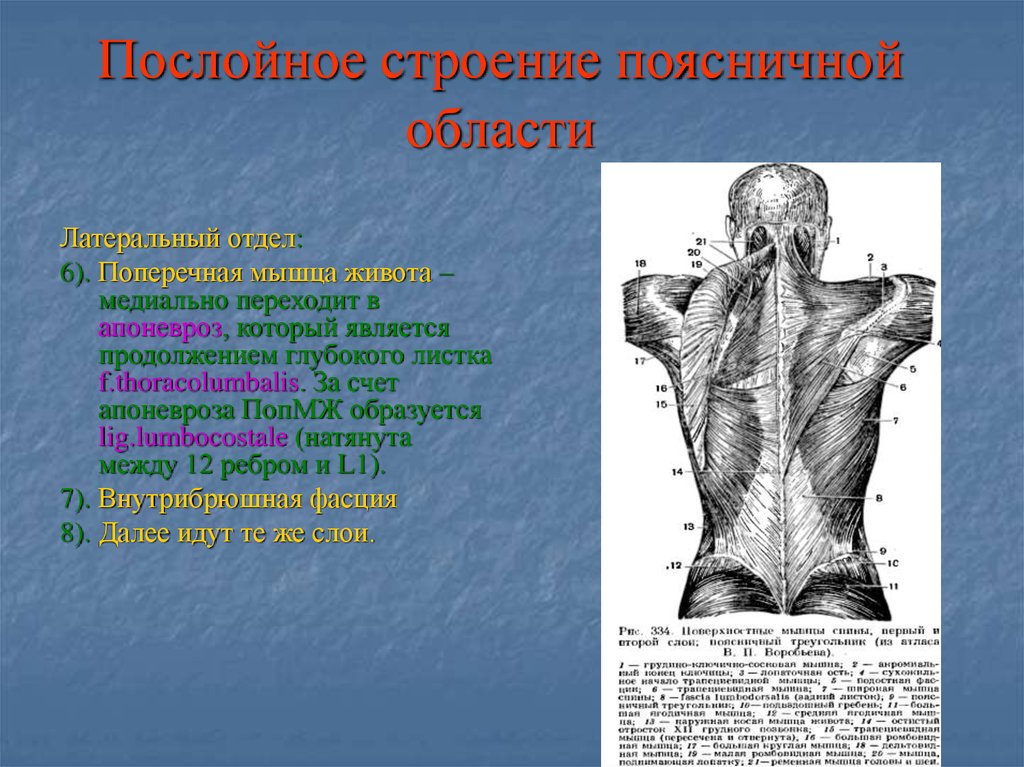
Интрамускулярная миксома подвздошно-поясничной мышцы
В настоящем сообщении мы приводим собственное клиническое наблюдение интрамускулярной миксомы (ИММ) подвздошно-поясничной мышцы и краткий обзор литературы. Это довольно редкий вариант первичной локализации миксомы. Описания подобных новообразований редки в мировой литературе.
Больная Л., 73 лет, госпитализирована в отделение онкологии хирургического профиля Лечебно-реабилитационного центра для предоперационной подготовки и планового оперативного лечения по поводу неорганной забрюшинной опухоли. При поступлении предъявляла жалобы на ноющие боли в левой поясничной области, кризовое течение артериальной гипертензии с периодическими подъемами АД до 200/100 мм рт.ст.
Из анамнеза известно, что указанные жалобы беспокоят на протяжении последних 2 мес. По данным КТ брюшной полости (см. рис. 1 и далее на цв. вклейке) в проекции левой поясничной мышцы выявлена неорганная забрюшинная опухоль размером 75×48×80 мм. Рисунок 1. Компьютерная томограмма органов брюшной полости, артериальная фаза. Визуализируется округлое кистозное опухолевидное образование, располагающееся на подвздошно-поясничной мышце.
Рисунок 1. Компьютерная томограмма органов брюшной полости, артериальная фаза. Визуализируется округлое кистозное опухолевидное образование, располагающееся на подвздошно-поясничной мышце.
При поступлении состояние удовлетворительное, 0 баллов по шкале ECOG (Eastern Cooperative Oncology Group). Больная активна, в сознании, контрактна, адекватна. Не лихорадит. Конституция гиперстеническая, индекс массы тела 37 кг/м2. Кожный покров и видимые слизистые физиологической окраски. Периферических отеков нет. Дыхание через нос свободное, частота дыханий 18 в 1 мин. Аускультативно над легкими выслушивается везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритм правильный, АД 180/100 мм рт.ст., ЧСС 88 в 1 мин. На передней брюшной стенке в правой подвздошной области послеоперационный рубец после аппендэктомии, заживший первичным натяжением. Грыж нет. Живот обычной формы, участвует в акте дыхания, при пальпации мягкий, слабо болезненный в эпигастральной области. Перитонеальных симптомов нет.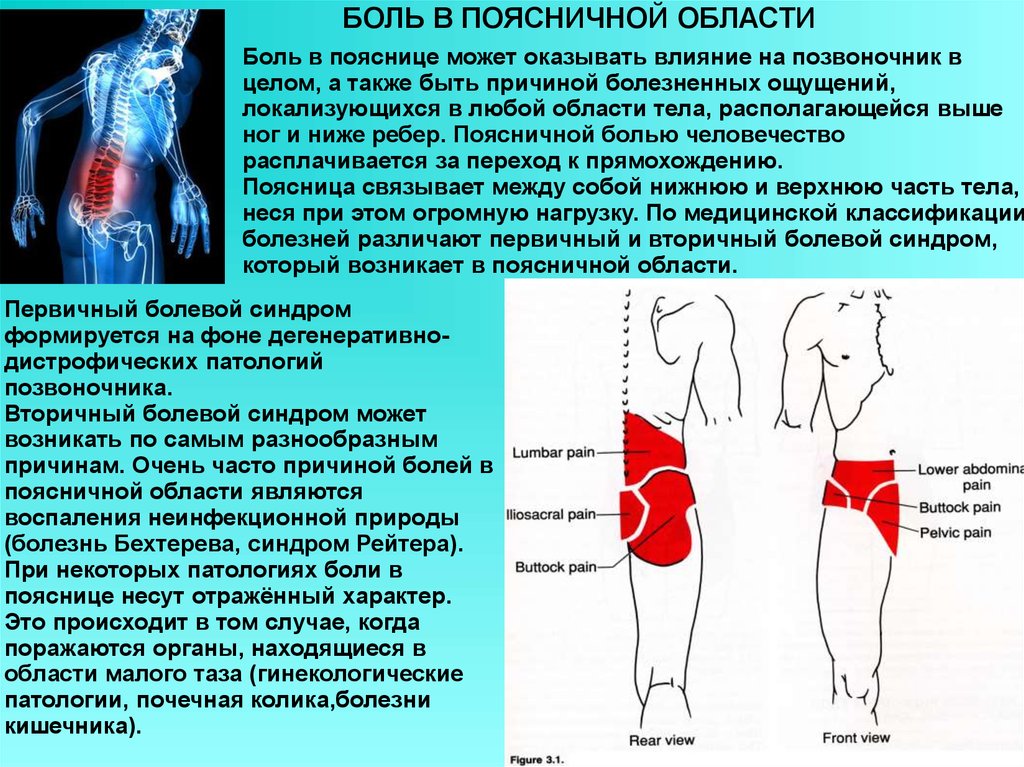
В лабораторных анализах показатели в пределах нормальных значений. Отмечаются повышение уровня глюкозы крови до 7,9 ммоль/л и лейкоцитурия (до 40 лейкоцитов в поле зрения).
Предоперационный диагноз: неорганная забрюшинная опухоль левой подвздошной области T2bN0M0. Сопутствующие заболевания: распространенный атеросклероз, атеросклероз аорты и ее ветвей. Метаболический синдром. Артериальная гипертензия 2-3-й стадии, III степени, риск сердечно-сосудистых осложнений 4. Дислипидемия. Нарушение толерантности к глюкозе. Ожирение. Хронический пиелонефрит. Аппендэктомия в 2012 г.
Проведена предоперационная подготовка, заключавшаяся в коррекции артериальной гипертонии, уросептическая терапия.
15.05.14 больная оперирована. Выполнено удаление неорганной забрюшинной опухоли. При интраоперационной ревизии опухоль не определялась из-за выраженного висцерального ожирения.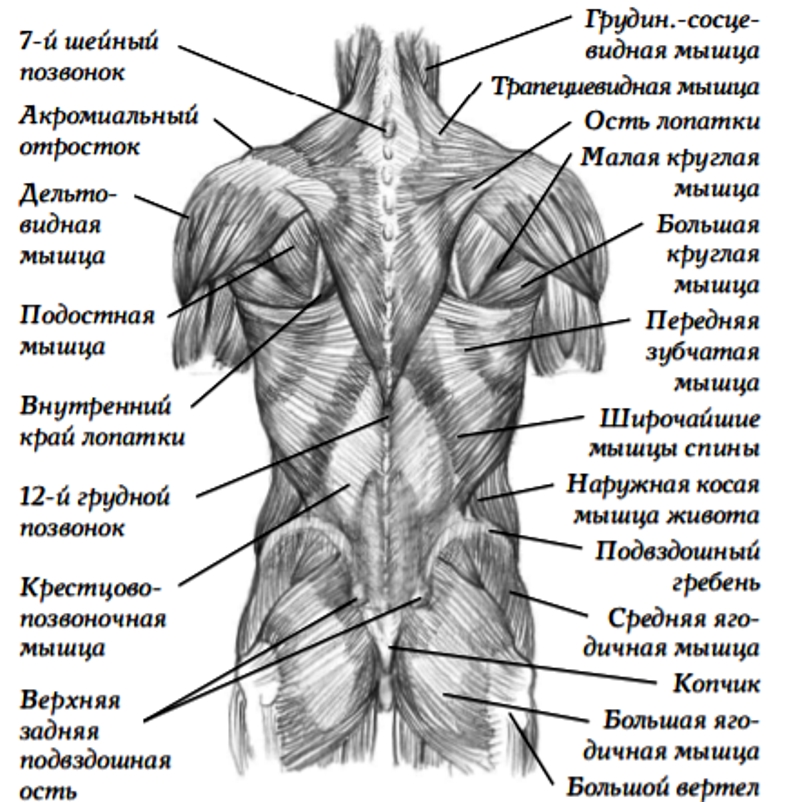 Патологических изменений внутренних органов выявлено не было. Произведена латеральная мобилизация нисходящей ободочной кишки. За паранефральной клетчаткой выделена m. Iliopsoas. После этого визуализировано округлое, кистозно-солидное образование диаметром до 9 см плотноэластической консистенции, ограниченной подвижности. Произведена мобилизация образования по передней и боковой поверхности. Сзади, сверху и снизу образование неотделимо от указанной мышцы. Произведена резекция мышцы с образованием. Опухоль удалена без травмы капсулы (рис. 2).Рисунок 2. Удаленный препарат.
Патологических изменений внутренних органов выявлено не было. Произведена латеральная мобилизация нисходящей ободочной кишки. За паранефральной клетчаткой выделена m. Iliopsoas. После этого визуализировано округлое, кистозно-солидное образование диаметром до 9 см плотноэластической консистенции, ограниченной подвижности. Произведена мобилизация образования по передней и боковой поверхности. Сзади, сверху и снизу образование неотделимо от указанной мышцы. Произведена резекция мышцы с образованием. Опухоль удалена без травмы капсулы (рис. 2).Рисунок 2. Удаленный препарат.
При патоморфологическом исследовании макроскопически определяется опухолевидное образование округлой формы, с гладкой поверхностью, размером 8,2×8,0×4,5 см, которое на разрезе представлено однородной, блестящей, серовато-белой слизистой тканью студенистой консистенции; к образованию прилежит фрагмент мышечной ткани. Микроскопически — картина доброкачественной опухоли мягких тканей, представленной примитивными, немногочисленными клетками веретенообразной формы, погруженными в гиповаскулярную, обильную миксоидную строму (рис.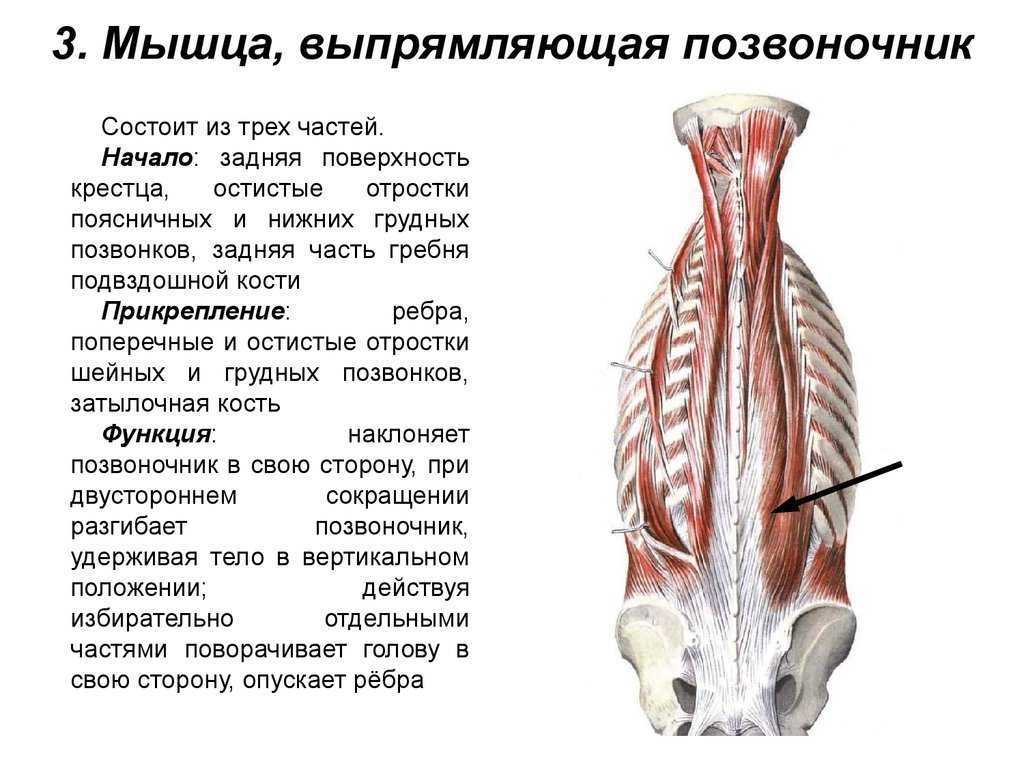 3, а).Рисунок 3. Микрофотографии. Окраска гематоксилином и эозином. Ув. 20. Объяснение в тексте. Опухоль нечетко отграничена и инфильтрирует окружающие склетные мышцы (рис. 3, б).Рисунок 3. Микрофотографии. Окраска гематоксилином и эозином. Ув. 20. Объяснение в тексте. Гистологическая картина соответствует интрамускулярной миксоме (код 8840/0 по международной классификации онкологических заболеваний ICD-Oncolog).
3, а).Рисунок 3. Микрофотографии. Окраска гематоксилином и эозином. Ув. 20. Объяснение в тексте. Опухоль нечетко отграничена и инфильтрирует окружающие склетные мышцы (рис. 3, б).Рисунок 3. Микрофотографии. Окраска гематоксилином и эозином. Ув. 20. Объяснение в тексте. Гистологическая картина соответствует интрамускулярной миксоме (код 8840/0 по международной классификации онкологических заболеваний ICD-Oncolog).
 Контрольные анализы в пределах нормальных значений.
Контрольные анализы в пределах нормальных значений.На 5-е сутки больная выписана под наблюдение онколога по месту жительства с рекомендациями периодического контрольного обследования (1 раз в 6 мес УЗИ брюшной полости и анализ крови на СА 19-9).
Миксома (myxoma; от греч. myxa — слизь) — доброкачественная опухоль соединительнотканного происхождения, состоящая из недифференцированных звездчатых клеток, расположенных в рыхлой муцинозной строме с базофильными волокнами. Слизеподобная масса является гиалуроновой кислотой, так как растворяется гиалуронидазой и дает реакцию на мукоиды. Считается, что первым термин «миксома» использовал R. Virchow в 1871 г., описывая слизистую опухоль пупочной области [15]. Критерии постановки диагноза предложены A. Stout в 1948 г. [28]. Эти опухоли чаще встречаются в сердце, подкожной и апоневротической ткани, органах мочеполовой системы, в коже и др.
Миксомы, развивающиеся в скелетных мышцах, называют интрамускулярными. Они были описаны в качестве отдельного подтипа миксом в 1965 г. F. Enzinger [6] и составляют лишь 17% случаев мягкотканных миксом. Заболеваемость ИММ крайне мала — 1 случай на 1 000 000 населения в год, чаще встречается у женщин (соотношение 14:3) [10]. Большинство публикаций является описанием отдельных клинических наблюдений [1-4, 7, 9, 12, 17, 19, 20, 22, 23, 27]. Только единичные работы анализируют серию (до 51 наблюдения) ИММ [6, 18, 21]. Описано только 2 наблюдения развития ИММ у детей раннего возраста [12].
F. Enzinger [6] и составляют лишь 17% случаев мягкотканных миксом. Заболеваемость ИММ крайне мала — 1 случай на 1 000 000 населения в год, чаще встречается у женщин (соотношение 14:3) [10]. Большинство публикаций является описанием отдельных клинических наблюдений [1-4, 7, 9, 12, 17, 19, 20, 22, 23, 27]. Только единичные работы анализируют серию (до 51 наблюдения) ИММ [6, 18, 21]. Описано только 2 наблюдения развития ИММ у детей раннего возраста [12].
Чаще всего ИММ развиваются в мышцах плеча, ягодицы, бедра, голени и туловища [6, 21]. Редко локализациями ИММ являются голова и шея [15]. В литературе имеются единичные описания забрюшинного расположения этих новообразований [9, 25, 29]. Большинство ИММ — солитарные новообразования. Однако небольшая часть множественных ИММ может быть ассоциирована с синдромом фиброзной дисплазии — Mazabraud-синдром [5, 8, 13, 24, 31].
Клиническая картина зависит от первичной локализации. Проявления болезни связаны с синдромом сдавления окружающих органов и тканей.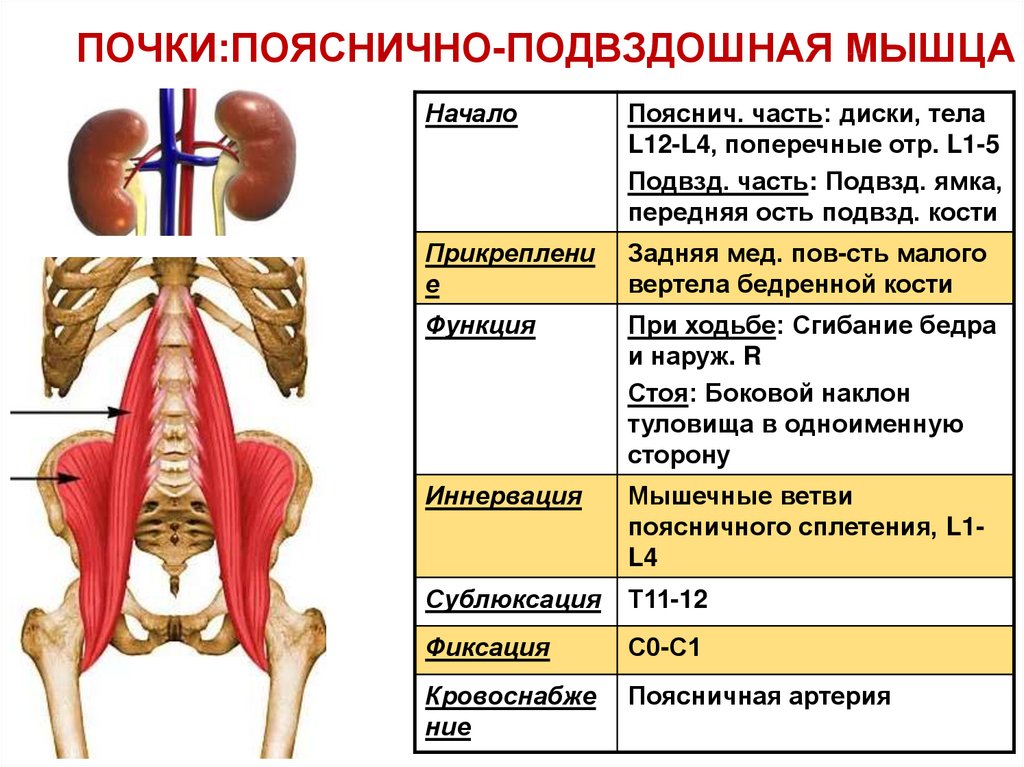
«Золотым стандартом» лечения является хирургическое удаление опухоли в пределах здоровых тканей без травмы капсулы опухоли.
ИММ является медленно растущей опухолью с благоприятным прогнозом [10, 26].
Таким образом, описанная нами интрамускулярная миксома — крайне редкое новообразование, а первичная локализация в забрюшинном пространстве является казуистической. Заподозрить ее до операции затруднительно из-за отсутствия специфических клинических симптомов. В диагностике заболевания ключевую роль играют УЗИ и КТ, необходимые и для планирования операции, которая служит основным методом лечения.
Илеопсоит — лечение воспаления подвздошно-поясничной мышцы
Статьи
Время чтения 10 мин
Shutterstock.com
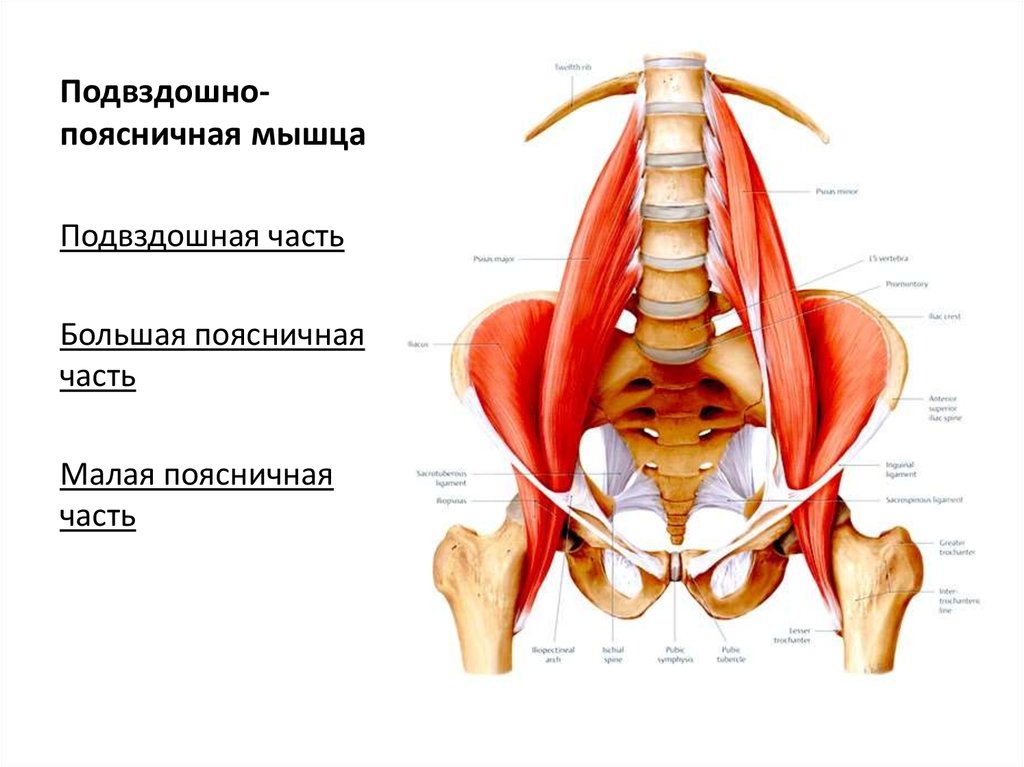
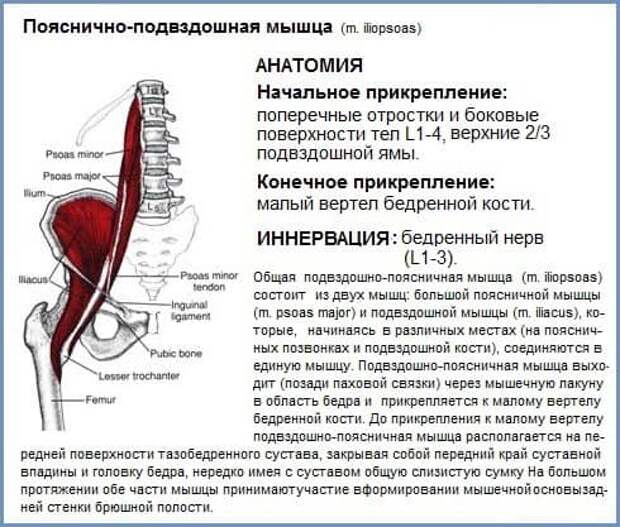
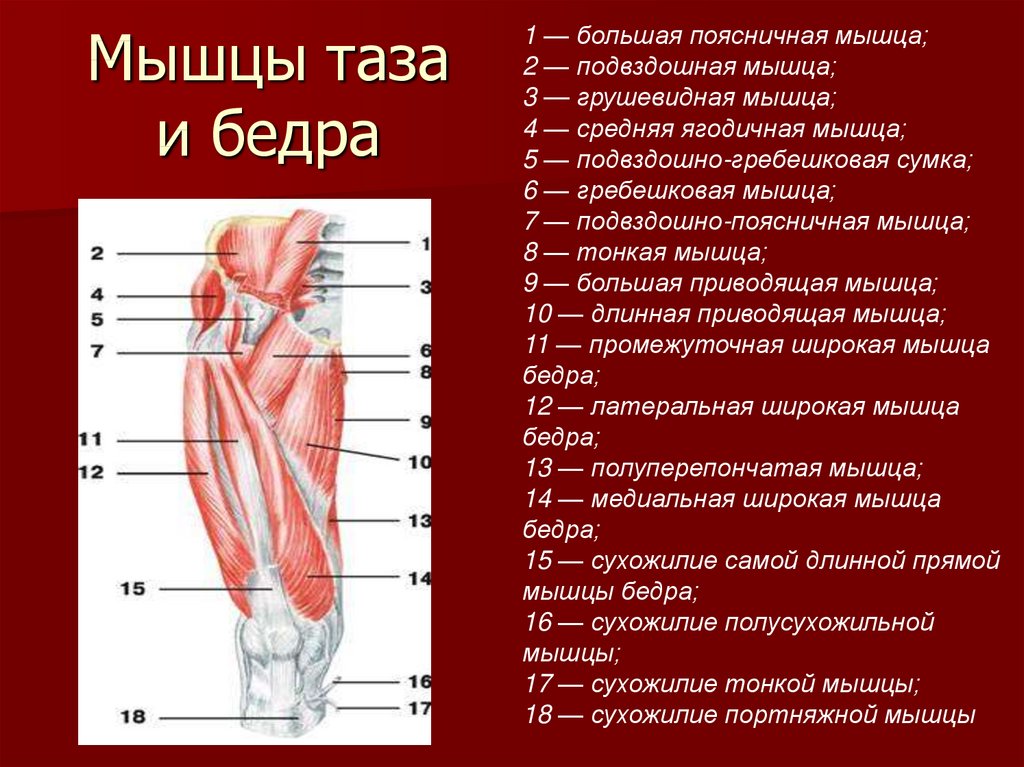
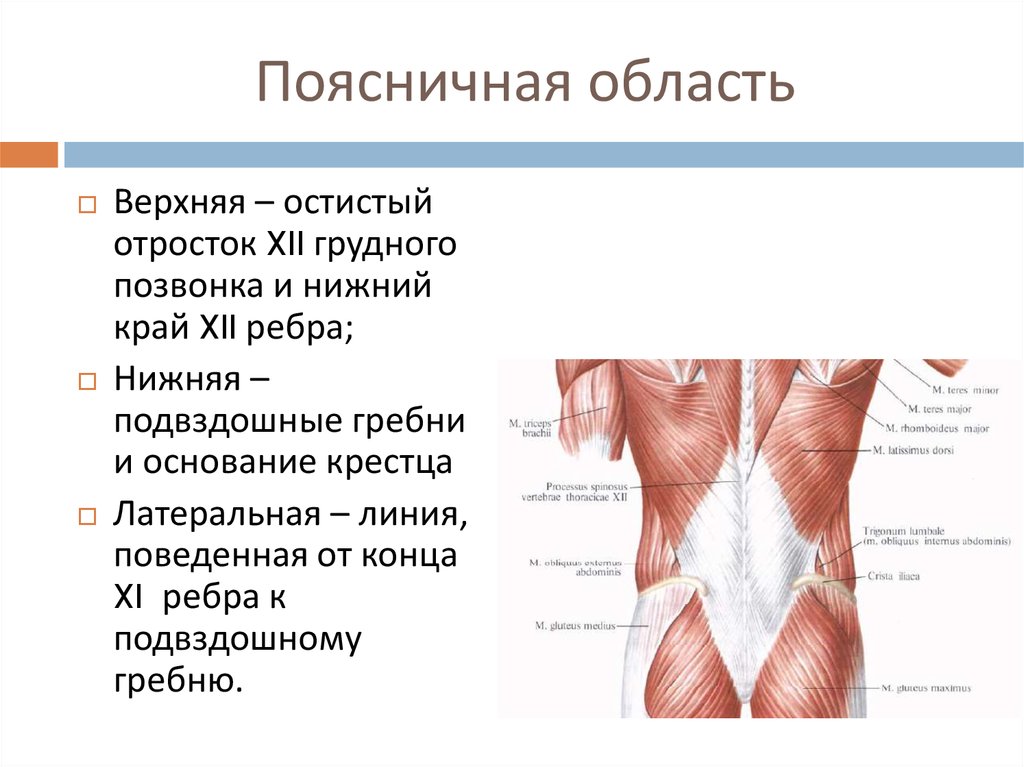
Подвздошно-поясничная мышца относится к мышцам таза, располагающимся по его внутренней поверхности. Она ежедневно испытывает большую нагрузку, помогает человеку передвигаться, поднимать тяжести и делать другие привычные вещи.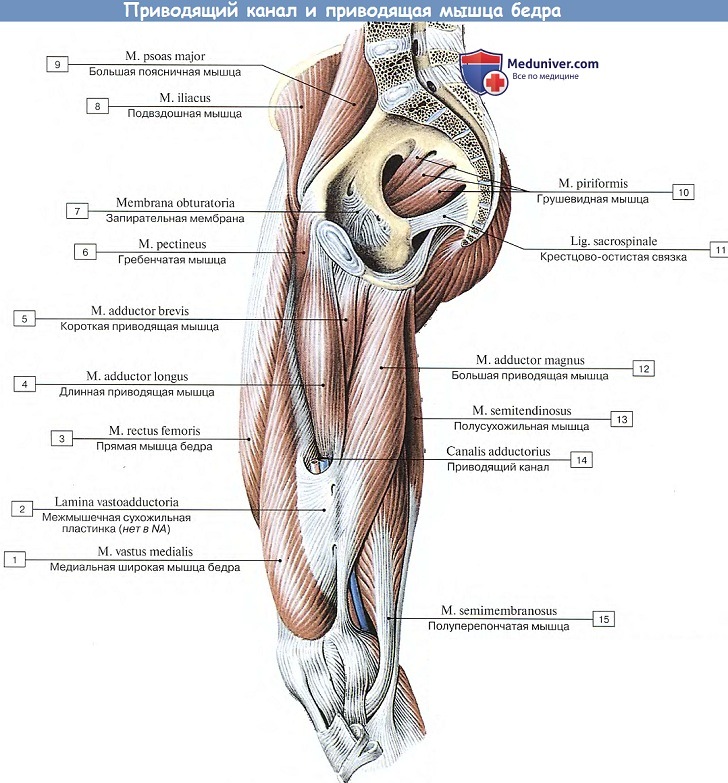 Основные ее функции — это сгибание и вращение бедра кнутри, а также сгибание поясницы.
Основные ее функции — это сгибание и вращение бедра кнутри, а также сгибание поясницы.
Мышца часто становится причиной болезненных ощущений в области поясницы. Но подвздошно-поясничную мышцу не зря прозвали «тайной проказницей». Такая кличка закрепилась за ней из-за того, что она редко попадает в поле зрение врачей и остается незамеченной. Поэтому ее воспаление — илеопсоит — часто диагностируют далеко не сразу.
Данная статья носит рекомендательный характер. Лечение назначает специалист после консультации.
Что такое илеопсоит
В большинстве случаев воспаление подвздошно-поясничной мышцы имеет гнойный характер, а возбудителем становятся патогенные бактерии, которые попали в мышцу через лимфу или кровь. Заболевание отличается хроническим течением с периодическими обострениями. Если воспаление возникло однажды, то приступ, скорее всего, повторится снова при воздействии неблагоприятных факторов: переохлаждения, снижения иммунитета, стресса и прочих.
Илеопсоит — достаточно редкое заболевание. Заболеваемость составляет всего 1 случай на 10 000 хирургических больных. Болезнь встречается как у мужчин, так и у женщин. Часто выявляется у подростков. В большинстве случаев воспалительный процесс локализуется только с одной стороны, на которую больше нагрузка во время движения. Подвздошно-поясничная мышца расположена достаточно глубоко, близко к внутренним органам, позвоночнику и поясничному нервному сплетению. Из-за этого илеопсоит часто путают с другими заболеваниями: остеохондрозом, плексопатией, почечной коликой.
В зависимости от причины и механизма развития илеопсоит бывает двух видов:
1
Первичный — развивается на фоне травмы мышцы
2
Вторичный — развивается в результате попадания в мышцу гноеродных бактерий из другого очага инфекции через кровь или лимфу
В зависимости от характера воспаления илеопсоит бывает:
Серозный — патологические изменения происходят в пространстве между клетками мышцы, миоцитами.
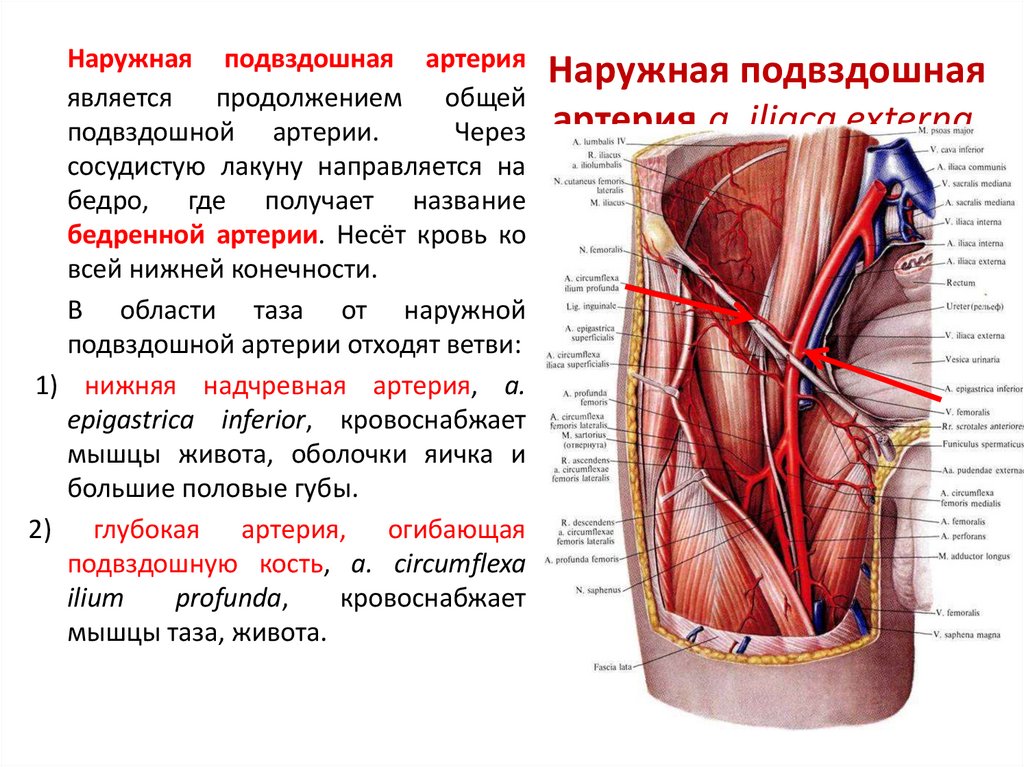 При раннем начале лечения воспалительный очаг рассасывается. При несвоевременной терапии возможно формирование гнойных скоплений в толще мышцы
При раннем начале лечения воспалительный очаг рассасывается. При несвоевременной терапии возможно формирование гнойных скоплений в толще мышцыГнойный — бывает ограниченным и распространенным. В первом случае воспаление ограничено пределами отдельных сегментов мышцы и называется абсцессом, а во втором — формируется распространенное гнойное воспаление — флегмона
Причины
В подавляющем большинстве случаев возбудителем илеопсоита является золотистый стафилококк. Иногда воспаление развивается на фоне жизнедеятельности стрептококка, энтерококка, синегнойной и кишечной палочки. Чаще всего болезнь развивается при попадании патогенной бактерии в мышцу с током крови или лимфы из очага инфекции.
Первичный илеопсоит возникает редко, в результате травм, глубоких ран поясничной области. Механический удар или порез повреждает кровеносные сосуды мышечных волокон. Это приводит к образованию гематомы, которая может воспалиться и привести к размножению гноеродной микрофлоры.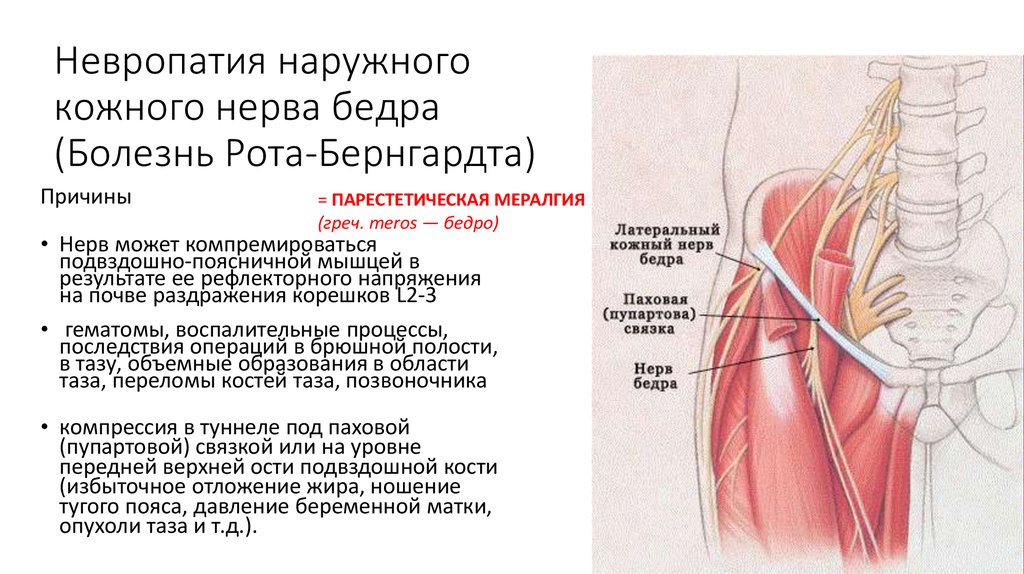 Способствовать развитию первичного илеопсоита может:
Способствовать развитию первичного илеопсоита может:
иммунодефицитное состояние, в том числе ВИЧ-инфекция
сахарный диабет
онкологическое заболевание
хроническое заболевание почек с выраженным ухудшением их функции
прием глюкокортикостероидов
Самыми распространенными причинами развития вторичного илеопсоита являются:
Воспалительный процесс в органах малого таза. Поражение подвздошно-поясничной мышцы развивается на фоне патологии половых органов, прямой кишки и мочевыделительной системы. Инфекция попадает через кровь или лимфу
Воспаление тканей нижних конечностей. Распространение гнойно-воспалительного процесса происходит из-за флегмоны, абсцесса или имеющейся раны
Воспаление окружающих анатомических структур. Это может быть аппендицит, остеомиелит, параколит и многое другое. Тогда инфекция контактным путем переходит на мышцу из ближайшего пораженного органа
Симптоматика
Симптомы воспаления подвздошно-поясничной мышцы не специфичны, они часто имитируют другие неврологические и ортопедические заболевания. Это затрудняет раннюю диагностику и начало терапии. Главное проявление заболевания — боль в проекции пораженной мышцы. Болезненные ощущения усиливаются во время даже небольшой нагрузки, из-за чего возникает скованность движений. Боль ярко выраженная и пульсирующая, распространяется на соседние участки тела. Также наблюдаются признаки интоксикационного синдрома:
Это затрудняет раннюю диагностику и начало терапии. Главное проявление заболевания — боль в проекции пораженной мышцы. Болезненные ощущения усиливаются во время даже небольшой нагрузки, из-за чего возникает скованность движений. Боль ярко выраженная и пульсирующая, распространяется на соседние участки тела. Также наблюдаются признаки интоксикационного синдрома:
1
общее недомогание, слабость
2
головная боль, сонливость
3
повышение температуры тела
4
повышенное потоотделение
5
озноб
Заподозрить илеопсоит можно по этим симптомам:
- болезненные ощущения распространяются на бедра, ягодицы и поясницу
- боль усиливается при выпрямлении и отведении ноги в сторону (псоас-синдром), поэтому пациенту комфортнее держать ногу согнутой в тазобедренном и коленном суставах
- изменилась походка, появилась хромота
- пациент не может наступить на ногу со стороны воспалительного процесса
- во время сидения больной опирается только на здоровую ягодицу
Илеопсоит ввиду затрудненной диагностики часто переходит в хроническую форму.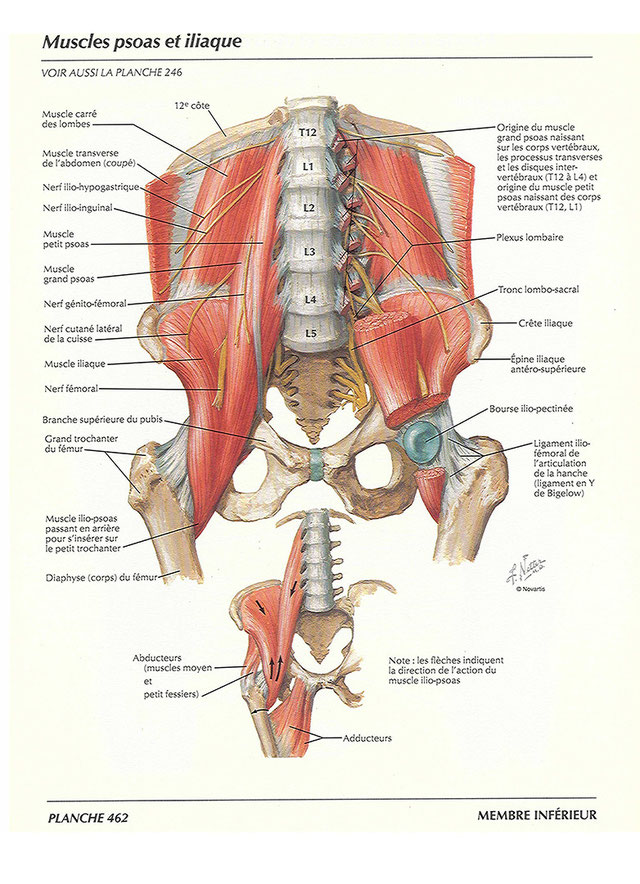 Заболевание периодически «уходит» в фазу ремиссии, тогда клинические проявления болезни выражены слабо или отсутствуют вовсе. Складывается картина мнимого выздоровления. Но под воздействием неблагоприятных внешних или внутренних факторов заболевание обостряется и снова появляются признаки воспаления подвздошно-поясничной мышцы.
Заболевание периодически «уходит» в фазу ремиссии, тогда клинические проявления болезни выражены слабо или отсутствуют вовсе. Складывается картина мнимого выздоровления. Но под воздействием неблагоприятных внешних или внутренних факторов заболевание обостряется и снова появляются признаки воспаления подвздошно-поясничной мышцы.
Диагностика
Подвздошно-поясничная мышца находится глубоко и «соседствует» с многими анатомическими структурами. Эти особенности препятствуют своевременной установке правильного диагноза. Для поиска причины болезненных ощущений в Клинике Temed пациенту проводят комплексное диагностическое обследование:
- Опрос. На первичной консультации врач расспрашивает о жалобах, особенностях и времени их возникновения. Обязательно уточняет наличие фактора, предшествующего появлению симптомов: травмы, перенесенной операции или болезни
- Пальпация. Из-за глубокого расположения мышцы ее пальпация затруднительна.
 Доступно только исследование наружного вертела бедренной кости. Во время его пальпации отмечается спазм мышц и резкая острая болезненность при надавливании
Доступно только исследование наружного вертела бедренной кости. Во время его пальпации отмечается спазм мышц и резкая острая болезненность при надавливании - Рентгенография. На рентгенологическом снимке хорошо видны костные структуры. Поэтому этот метод помогает исключить переломы, опухоли костной ткани
- Магнитно-резонансная томография. Это предпочтительный метод диагностики илеопсоита. МРТ дает возможность детально визуализировать мягкие ткани, включая мышцы и их фасции. На снимке врач может обнаружить объективные признаки воспаления подвздошно-поясничной мышцы: увеличение ее размера, нечеткость контура, наличие в ней жидкости, неоднородность структуры
Чтобы уточнить диагноз, также могут применять лабораторные методы диагностики:
- общий и биохимический анализ крови, включая СОЭ — выявляет признаки воспалительного процесса в организме
- С-реактивный белок — достоверно подтверждает воспаление
- ревматоидный фактор — для дифференциальной диагностики
- пункция абсцесса мышцы для бактериологический посева гнойного содержимого на питательную среду — для определения возбудителя патологии и выбора оптимального антибиотика
К какому врачу обратиться
При первых признаках воспаления подвздошно-поясничной мышцы необходимо записаться на прием к неврологу или травматологу-ортопеду Клиники Temed.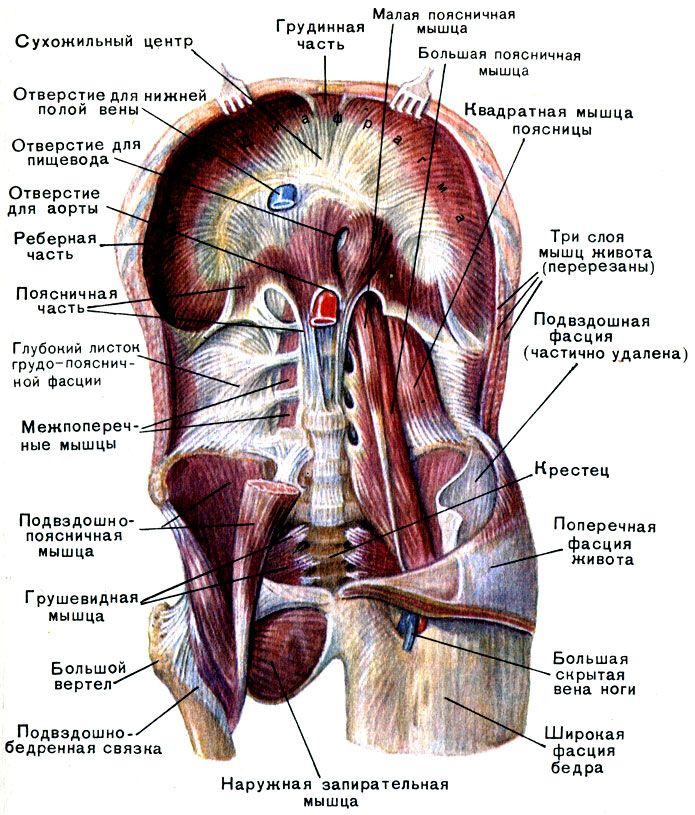 Опытные специалисты проведут тщательную диагностику, установят правильный диагноз и назначат эффективное лечение. Врачи клиники сопровождают пациента на каждом этапе: с момента обращения до полного выздоровления.
Опытные специалисты проведут тщательную диагностику, установят правильный диагноз и назначат эффективное лечение. Врачи клиники сопровождают пациента на каждом этапе: с момента обращения до полного выздоровления.
Запишитесь на консультацию невролога
Прием длится 60 минут, включает в себя диагностику, анализ вашего МРТ и составление плана лечения, проходит как в очном формате, так и онлайн.
Лечение
Лечение воспаления подвздошно-поясничной мышцы врач назначает строго индивидуально. Тактика терапии зависит от стадии болезни и характера воспаления. При раннем обращении к специалисту патология не прогрессирует и возможно применение консервативной терапии, состоящей из:
Приема медикаментов
Вид лекарственного препарата, его дозировку, кратность и длительность приема врач также выбирает индивидуально. В зависимости от особенностей клинического случая используют лекарства из следующих групп: антибиотики, нестероидные противовоспалительные средства, анальгетики, миорелаксанты
Лечебного массажа
Массаж рекомендуется всем пациентам с диагностированным илеопсоитом.
 Но выполнять его можно только вне острого периода, то есть после купирования болезненности. Массажист составляет индивидуальную программу массажа для каждого пациента, учитывая диагноз и текущее состояние мышцы. Лечебный массаж усиливает кровообращение и лимфоотток в тканях, улучшая их питание. Он также устраняет мышечный спазм, повышает тонус мускулатуры и увеличивает амплитуду движений
Но выполнять его можно только вне острого периода, то есть после купирования болезненности. Массажист составляет индивидуальную программу массажа для каждого пациента, учитывая диагноз и текущее состояние мышцы. Лечебный массаж усиливает кровообращение и лимфоотток в тканях, улучшая их питание. Он также устраняет мышечный спазм, повышает тонус мускулатуры и увеличивает амплитуду движенийТейпирования
Процедура предполагает фиксацию специальных липких лент — кинезиотейпов к коже. Благодаря методу снижается нагрузка на пораженную мышцу
Лечебной физкультуры
Специалист по ЛФК составляет индивидуальную программу занятий для пациента. Упражнения направлены на устранение мышечного спазма, повышение подвижности суставов и позвоночника и укрепление мышц
Иглорефлексотерапии
Это древняя китайская методика лечения заболеваний, предполагающая установку специальных тонких игл в определенные участки тела — биологически активные точки.
 Это позволяет купировать боль и воспаление, устранить мышечный спазм
Это позволяет купировать боль и воспаление, устранить мышечный спазмФизиотерапии
Физиотерапевтические процедуры устраняют проявления заболевания, улучшают самочувствие пациента, ускоряют регенерацию тканей и усиливают действие назначенных лекарственных препаратов. Пациентам с диагностированным воспаление подвздошно-поясничной мышцы могут быть рекомендованы: магнитотерапия, лазеротерапия и ударно-волновая терапия
При неэффективности консервативной терапии, позднем обращении к врачу и формировании абсцесса назначают хирургическое лечение. Операция предполагает вскрытие гнойника, удаление его содержимого и обработку антисептическим средством. После этого в рану устанавливают специальную трубку — дренаж, через который удаляется жидкость.
Последствия
При своевременном обращении к врачу и старте лечения илеопсоит имеет благоприятный прогноз. Удается полностью устранить очаг инфекции и снять все симптомы заболевания, а также улучшить самочувствие пациента.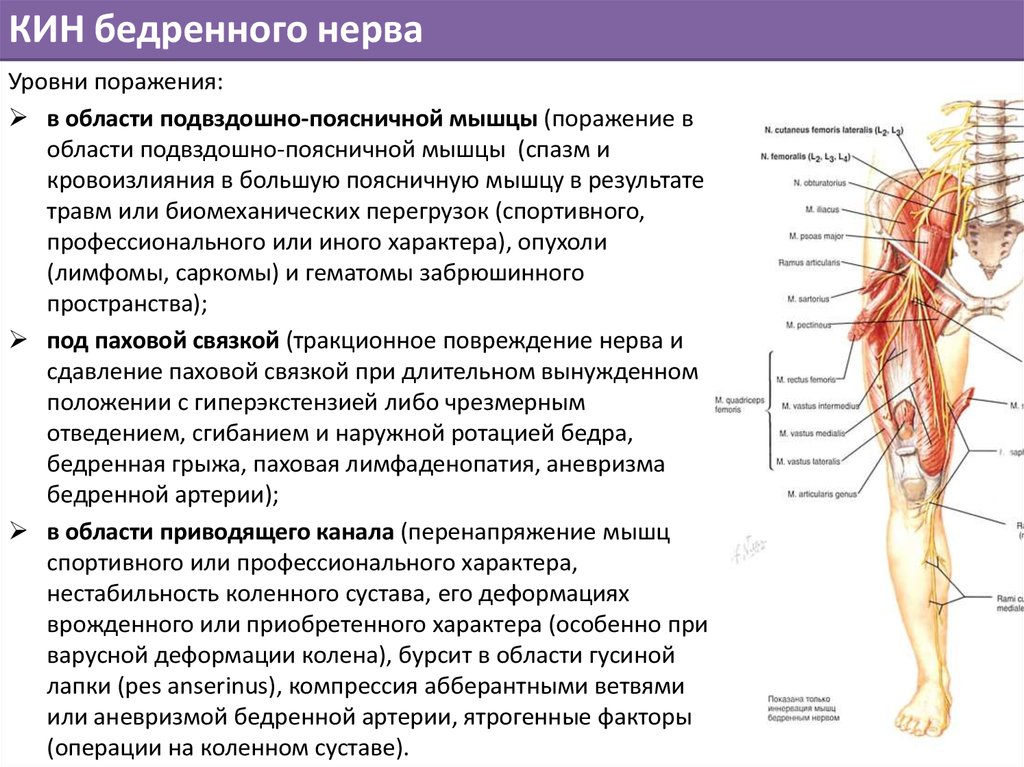 При прогрессировании болезни развиваются следующие осложнения:
При прогрессировании болезни развиваются следующие осложнения:
- септическая флегмона — формирование разлитого воспаления, которое распространяется и за пределы мышцы
- расплавление подвздошно-поясничной мышцы — повреждение ее волокон
- патология внутренних органов — почек
- перитонит — воспаление брюшины
- сепсис
Профилактика
Предотвратить развитие воспаления подвздошно-поясничной мышцы помогают следующие мероприятия:
отказ от чрезмерных физических нагрузок
минимизация риска травмы
своевременное лечение заболеваний внутренних органов, особенно инфекционных
отказ от самолечения
регулярные профилактические медицинские осмотры
обращение к врачу при первых симптомах болезни
Список источников:
- Токарев М.
 В. Острый илеопсоит. Клинические исследования. Пермская государственная медицинская академия им. ак. Е.А. Вагнера. 2011
В. Острый илеопсоит. Клинические исследования. Пермская государственная медицинская академия им. ак. Е.А. Вагнера. 2011 - Гнойный илеопсоит: вопросы этиологии, диагностики и лечения/ Кочетов Г.П., Балеев М.С., Митрофанова Н.Н., Мельников В.Л.// Медицинские науки — 2015 — №1
- Общая хирургия/ Гостищев В.К. — 2002
Воспользуйтесь чатом на сайте, чтобы получить ответ в течение 5 минут. Выберите удобный для вас канал связи для общения с оператором.
Поделиться в соцсетях:
Анатомия, спина, поясничные позвонки — StatPearls
Джошуа А. Ваксенбаум; Вамси Редди; Кэролайн Уильямс; Беннет Футтерман.
Информация об авторе и организациях
Последнее обновление: 1 августа 2022 г.
Введение
Позвонки вместе с межпозвоночными дисками составляют позвоночный столб или позвоночник. Он простирается от черепа до копчика и включает шейный, грудной, поясничный и крестцовый отделы. Позвоночник выполняет несколько основных функций в организме, включая защиту спинного мозга и ответвления спинномозговых нервов, поддержку грудной клетки и живота, а также обеспечивает гибкость и подвижность тела. Межпозвонковые диски отвечают за эту подвижность без ущерба для поддерживающей силы позвоночного столба. Поясничный отдел содержит пять позвонков, обозначенных L1-L5. Межпозвонковые диски вместе с пластинками, ножками и суставными отростками соседних позвонков образуют пространство, через которое выходят спинномозговые нервы. Поясничные позвонки как группа образуют лордотическую кривую.[1]
Позвоночник выполняет несколько основных функций в организме, включая защиту спинного мозга и ответвления спинномозговых нервов, поддержку грудной клетки и живота, а также обеспечивает гибкость и подвижность тела. Межпозвонковые диски отвечают за эту подвижность без ущерба для поддерживающей силы позвоночного столба. Поясничный отдел содержит пять позвонков, обозначенных L1-L5. Межпозвонковые диски вместе с пластинками, ножками и суставными отростками соседних позвонков образуют пространство, через которое выходят спинномозговые нервы. Поясничные позвонки как группа образуют лордотическую кривую.[1]
Типичные позвонки состоят из тела позвонка, позвоночной дуги, а также семи отростков. Тело несет большую часть силы, воздействующей на позвонки. Тела позвонков увеличиваются в размерах по мере опускания столба. Тело позвонка состоит из трабекулярной кости, содержащей красный мозг, окруженной тонким наружным слоем компактной кости. Дуга вместе с задней частью тела образует позвоночный (спинномозговой) канал, в котором находится спинной мозг. Дуга состоит из билатеральных ножек, кусочков кости, соединяющих арку с телом, и билатеральной пластинки, костные сегменты образуют большую часть арки, соединяя поперечный и остистый отростки. Типичный позвонок также содержит четыре суставных отростка, два верхних и два нижних, которые соприкасаются с нижним и верхним суставными отростками соседних позвонков соответственно. Точка, в которой встречаются верхняя и суставная фасетки, известна как фасеточный или зигапофизарный сустав. Они поддерживают выравнивание позвонков, контролируют диапазон движений и несут нагрузку в определенных положениях. Остистый отросток выступает кзади и книзу от дуги позвонка и перекрывает нижние позвонки в различной степени, в зависимости от области позвоночника. Наконец, два поперечных отростка симметрично выступают латерально от дуги позвонка.
Дуга состоит из билатеральных ножек, кусочков кости, соединяющих арку с телом, и билатеральной пластинки, костные сегменты образуют большую часть арки, соединяя поперечный и остистый отростки. Типичный позвонок также содержит четыре суставных отростка, два верхних и два нижних, которые соприкасаются с нижним и верхним суставными отростками соседних позвонков соответственно. Точка, в которой встречаются верхняя и суставная фасетки, известна как фасеточный или зигапофизарный сустав. Они поддерживают выравнивание позвонков, контролируют диапазон движений и несут нагрузку в определенных положениях. Остистый отросток выступает кзади и книзу от дуги позвонка и перекрывает нижние позвонки в различной степени, в зависимости от области позвоночника. Наконец, два поперечных отростка симметрично выступают латерально от дуги позвонка.
Типичные поясничные позвонки имеют несколько особенностей, отличных от тех, которые типичны для шейных или грудных позвонков. Наиболее заметным отличием является наличие большого тела позвонка. Остистый отросток короткий и толстый по сравнению с размером позвонка и выступает перпендикулярно телу. Суставные фасетки заметно вертикальны, верхние фасетки направлены кзадиомедиально и медиально. Фасетки также имеют уникальную особенность изогнутой суставной поверхности. Это одна из особенностей, которая отличает поясничные позвонки от грудных. Существует также добавление мамиллярного отростка на задней стороне верхнего суставного отростка. Высота поясничного межпозвонкового диска находится между шейными и грудными межпозвонковыми дисками [3].
Остистый отросток короткий и толстый по сравнению с размером позвонка и выступает перпендикулярно телу. Суставные фасетки заметно вертикальны, верхние фасетки направлены кзадиомедиально и медиально. Фасетки также имеют уникальную особенность изогнутой суставной поверхности. Это одна из особенностей, которая отличает поясничные позвонки от грудных. Существует также добавление мамиллярного отростка на задней стороне верхнего суставного отростка. Высота поясничного межпозвонкового диска находится между шейными и грудными межпозвонковыми дисками [3].
Существует только один поясничный позвонок, который можно считать нетипичным. L5 имеет самое большое тело и поперечные отростки среди всех позвонков. Передняя сторона тела имеет большую высоту по сравнению с задней. Это создает пояснично-крестцовый угол между поясничным отделом позвонков и крестцом.
Структура и функция
Как и во всей физиологии, анатомия структуры напрямую связана с ее функцией. Поясничные позвонки имеют самые большие тела во всем позвоночнике и увеличиваются в размерах по мере опускания позвоночника.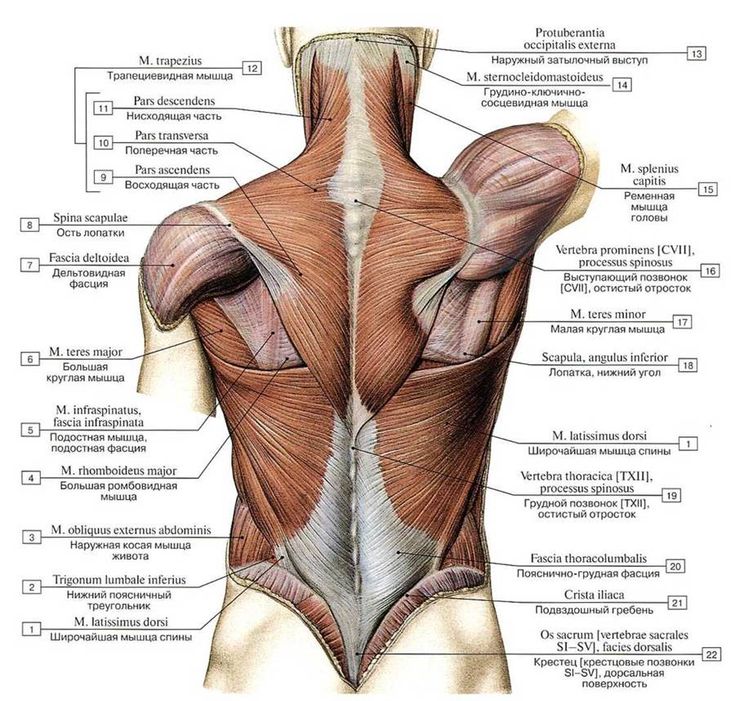 Это заметное увеличение в размерах отражает ответственность поясничного отдела позвоночника за поддержку всей верхней части тела. Из-за размера межпозвонковых дисков относительно размера тела позвонка, а также размера и горизонтального направления остистых отростков поясничный отдел позвоночника имеет наибольшую степень растяжения позвоночного столба. Почти вертикальная ориентация верхних суставных фасеток обеспечивает сгибание, разгибание и боковое сгибание, но препятствует ротации. Маммиллярные отростки служат местом прикрепления межпоперечных и многораздельных мышц. Считается, что искривление суставных фасеток способствует стабилизации и несущей способности поясничных позвонков.[4]
Это заметное увеличение в размерах отражает ответственность поясничного отдела позвоночника за поддержку всей верхней части тела. Из-за размера межпозвонковых дисков относительно размера тела позвонка, а также размера и горизонтального направления остистых отростков поясничный отдел позвоночника имеет наибольшую степень растяжения позвоночного столба. Почти вертикальная ориентация верхних суставных фасеток обеспечивает сгибание, разгибание и боковое сгибание, но препятствует ротации. Маммиллярные отростки служат местом прикрепления межпоперечных и многораздельных мышц. Считается, что искривление суставных фасеток способствует стабилизации и несущей способности поясничных позвонков.[4]
Эмбриология
Все позвонки начинают окостеневать в эмбриональном периоде развития примерно на 8 неделе беременности. Они окостеневают из трех первичных центров окостенения: один в эндохондральном центре (который разовьется в тело позвонка) и по одному в каждом нервном отростке (который разовьется в ножки).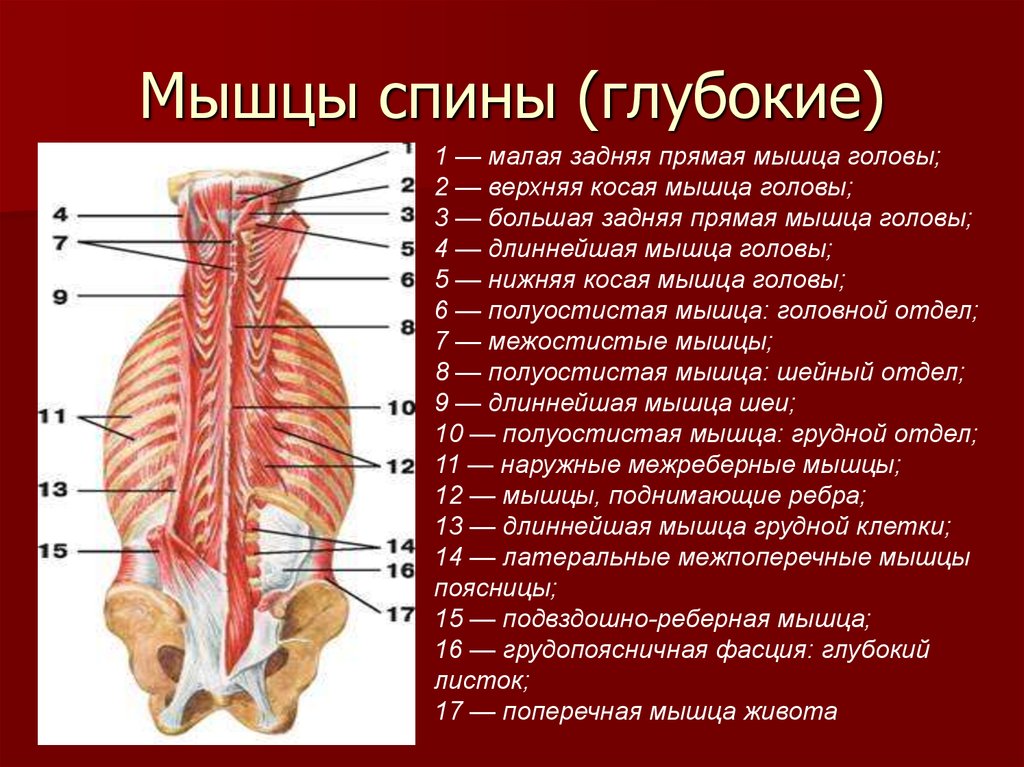 Он начинается в грудопоясничном переходе и продолжается в краниальном и каудальном направлениях. Нервные отростки сливаются с центром в возрасте от трех до шести лет. В период полового созревания на вершине остистого и обоих поперечных отростков, а также на верхней и нижней поверхностях тела позвонка развиваются пять вторичных центров окостенения. Центры окостенения на теле позвонка отвечают за рост позвонков вверх-вниз. Окостенение завершается примерно к 25 годам.[5]
Он начинается в грудопоясничном переходе и продолжается в краниальном и каудальном направлениях. Нервные отростки сливаются с центром в возрасте от трех до шести лет. В период полового созревания на вершине остистого и обоих поперечных отростков, а также на верхней и нижней поверхностях тела позвонка развиваются пять вторичных центров окостенения. Центры окостенения на теле позвонка отвечают за рост позвонков вверх-вниз. Окостенение завершается примерно к 25 годам.[5]
Кровоснабжение и лимфатическая система
Поясничные позвонки кровоснабжаются в основном подреберными и поясничными артериями. Эти основные артерии разветвляются на надкостничные и экваториальные артерии, которые, в свою очередь, разветвляются на переднюю и заднюю канальные ветви. Ветви переднего позвоночного канала направляют питательные артерии в тело позвонка для снабжения красного костного мозга.
Спинномозговые вены образуют венозные сплетения внутри и снаружи позвоночного канала. Эти сплетения не имеют клапанов и обеспечивают движение крови вверх или вниз в зависимости от градиента давления.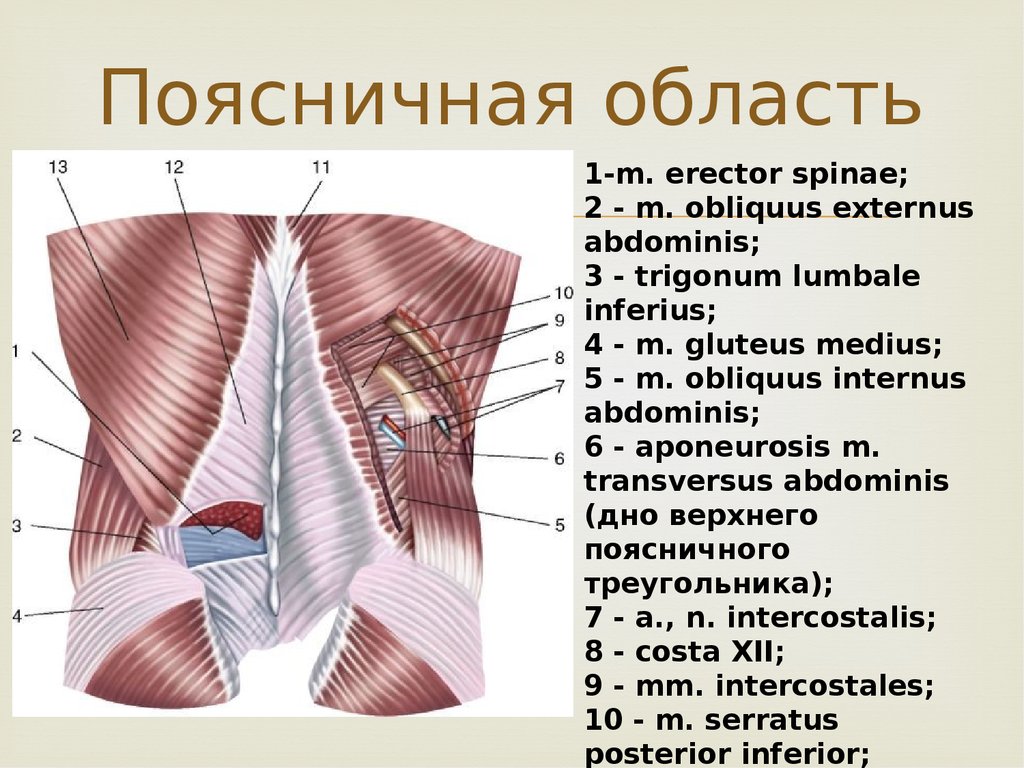 В конечном итоге кровь стекает в сегментарные вены туловища.
В конечном итоге кровь стекает в сегментарные вены туловища.
Нервы
Менингеальные ветви спинномозговых нервов иннервируют все позвонки.
Мышцы
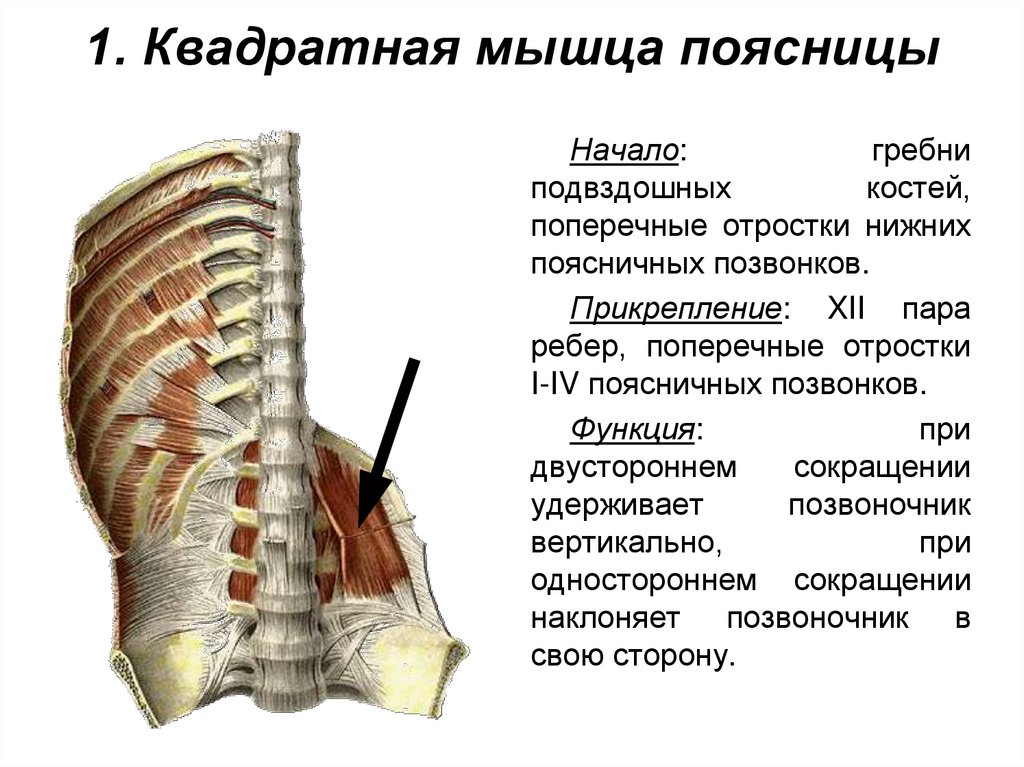
Поясничные позвонки служат точками крепления для многочисленных мышц: мышц, выпрямляющих позвоночник, межостистых, межпоперечных мышц, широчайших мышц спины, вращателей и задней нижней зубчатой мышцы.
Хирургические аспекты
На поясничном отделе позвоночника проводится ряд хирургических вмешательств, особенно при дегенеративных, инфекционных и травматических заболеваниях позвоночника. Вот некоторые из них:
Фиксация транспедикулярными винтами
Ламинэктомия
Задний поясничный межтеловой спондилодез [7]
Трансфораминальный Поясничный межтеловой спондилодез [8]
Экстремальный латеральный межтеловой спондилодез [9]
Передний Поясничный межтеловой спондилодез [10]
Косой поясничный межтеловой спондилодез [11]
Корпэктомия
Клиническая значимость
Бесклапанные позвоночные венозные сплетения допускают метастазирование рака из таза, например рака предстательной железы, в позвоночник.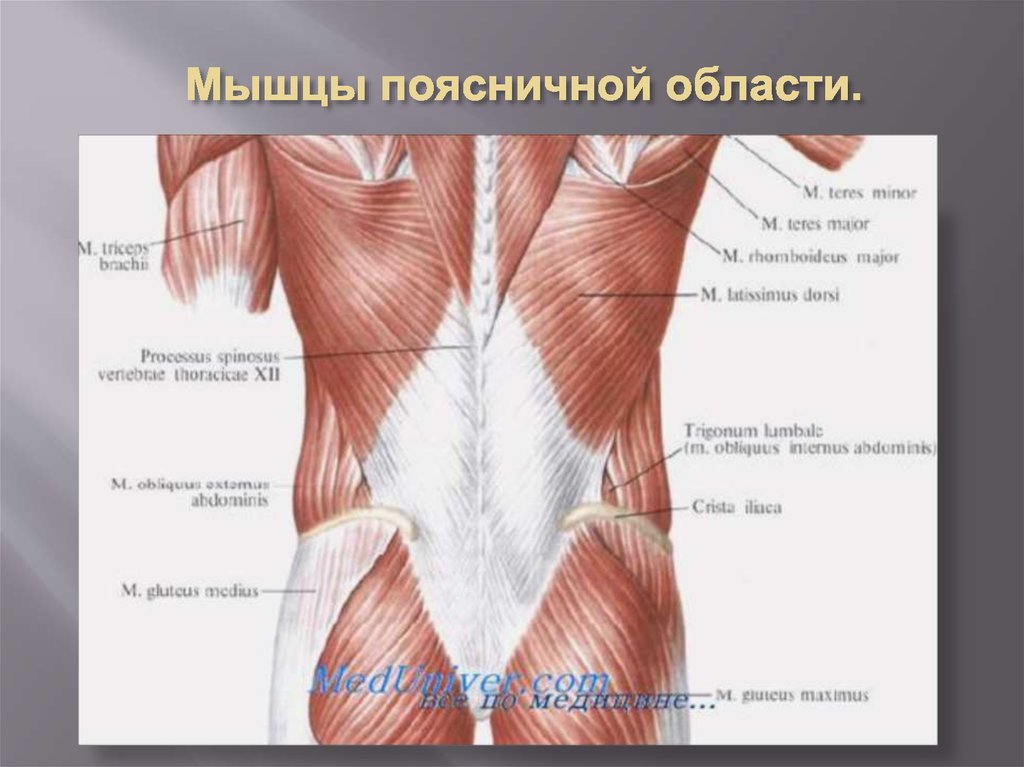
Поясничный отдел имеет меньшую частоту неврологических повреждений из-за переломов по сравнению с грудным отделом. Это связано с большими размерами позвоночного канала, нижним концом спинного мозга на уровне L2, а также относительной эластичностью корешков конского хвоста. Вот почему спинномозговые пункции выполняются ниже уровня L2; корешки, образующие конский хвост, взвешенные в спинномозговой жидкости (ЦСЖ), отходят от спинномозговой иглы.
Спинномозговые нервы увеличиваются в размерах по мере опускания спинного мозга; однако межпозвонковые отверстия уменьшаются в размерах. В дополнение к такой патологии, как дегенерация межпозвонкового диска, которая сближает два соседних позвонка, эта комбинация обычно приводит к спинальному стенозу, состоянию, при котором позвоночные отверстия сдавливают спинномозговые нервы. Это можно лечить с помощью ламинэктомии, процесса, при котором удаляются остистые отростки, пластинки и ножки, чтобы освободить место для спинного мозга и спинномозговых нервов.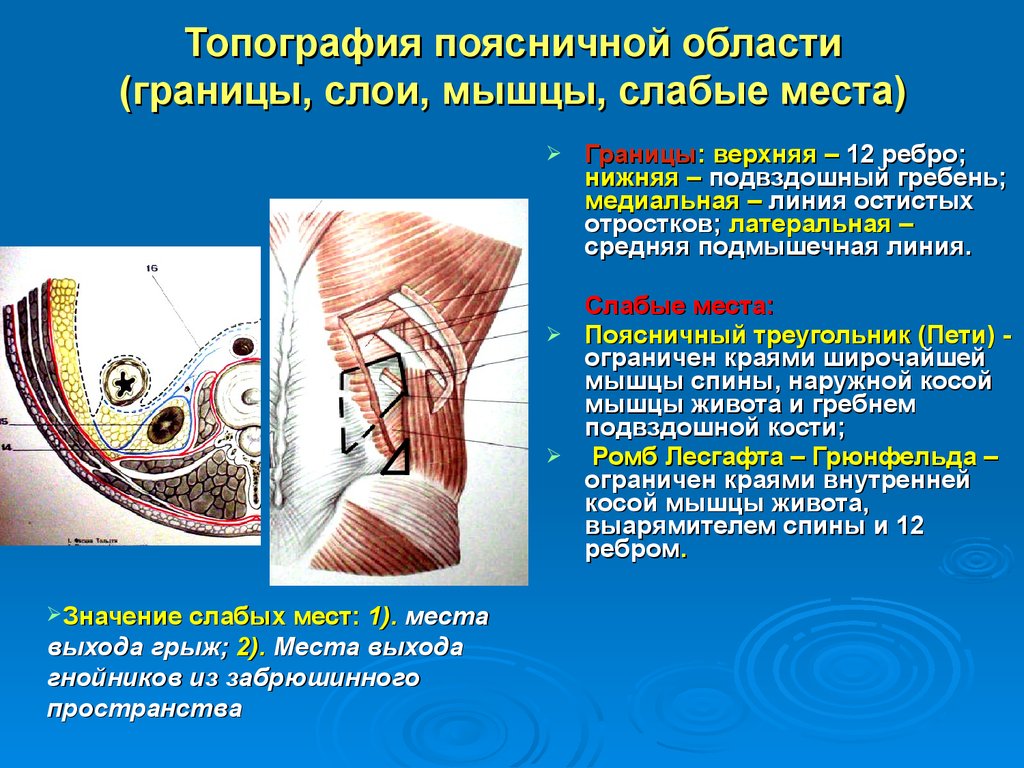
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Поясничные позвонки. Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
DeSai C, Reddy V, Agarwal A. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, спина, позвоночник. [PubMed: 30247844]
- 2.
Лафиан А.М., Торральба К.Д. Стеноз поясничного отдела позвоночника у пожилых людей. Реум Дис Клин Норт Ам. 2018 авг; 44 (3): 501-512. [PubMed: 30001789]
- 3.
Бервен С., Вадхва Р. Сагиттальное выравнивание поясничного отдела позвоночника. Нейрохирург Клиника N Am. 2018 июль; 29 (3): 331-339. [PubMed: 29933801]
- 4.
Бергер-Пастернак Б., Брылка Д., Сипко Т. Кинематика поясничного отдела позвоночника у бессимптомных людей при изменении положения тела с сидячего на стоячее.
 J Manipulative Physiol Ther. 2021 фев; 44 (2): 113-119. [PubMed: 33431283]
J Manipulative Physiol Ther. 2021 фев; 44 (2): 113-119. [PubMed: 33431283]- 5.
Kalamchi L, Valle C. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 мая 2022 г. Эмбриология, развитие позвоночника. [PubMed: 31751107]
- 6.
Can H, Diren F, Peker B, Gomleksiz C, Guclu DG, Kucuk C, Cirelek E, Aydoseli A, Sencer A. Morphometric Analysis of Lumbar Arteries and Switne с Intervertebral Descsss -Morphometric Arteries and Switnebral Descssbral : Исследование хирургической анатомии на свежих трупах человека. Турк Нейрохирург. 2020;30(4):577-582. [В паблике: 32530478]
- 7.
Fan Y, Zhou S, Xie T, Yu Z, Han X, Zhu L. Хирургическое вмешательство по сравнению с задним поясничным межтеловым спондилодезом при дегенеративном заболевании поясничного отдела позвоночника: анализ методом конечных элементов. J Orthop Surg Res. 2019 30 декабря; 14 (1): 476. [Статья бесплатно PMC: PMC6937696] [PubMed: 31888664]
- 8.
Jin M, Zhang J, Shao H, Liu J, Huang Y. Чрескожный трансфораминальный эндоскопический поясничный межтеловой спондилодез при дегенеративных заболеваниях поясницы: последовательный случай Серия со средним 2-летним последующим наблюдением. Врач боли. 2020 март; 23(2):165-174. [В паблике: 32214300]
- 9.
Эпштейн Н.Э. Обзор рисков и осложнений экстремального бокового спондилодеза (XLIF). Сург Нейрол Инт. 2019;10:237. [Бесплатная статья PMC: PMC6911674] [PubMed: 31893138]
- 10.
Тан Л, Ву И, Цзин Д, Сюй И, Ван С, Пан Дж. Метаанализ байесовской сети 5 различных хирургических операций слияния для лечения поясничного спондилолистеза. Медицина (Балтимор). 2020 апр;99(14):e19639. [Бесплатная статья PMC: PMC7440103] [PubMed: 32243393]
- 11.
Li R, Li X, Zhou H, Jiang W. Разработка и применение косого поясничного межтелового спондилодеза. Ортоп Хирург. 2020 апр;12(2):355-365. [Бесплатная статья PMC: PMC7967883] [PubMed: 32174024]
- 12.
Patel EA, Perloff MD. Корешковые болевые синдромы: шейный, поясничный и спинальный стеноз. Семин Нейрол. 2018 дек; 38 (6): 634-639. [PubMed: 30522138]
- 13.
Шин Э.Х., Чо К.Дж., Ким Ю.Т., Пак М.Х. Факторы риска рецидива грыжи поясничного отдела позвоночника после дискэктомии. Инт Ортоп. 2019Апр; 43 (4): 963-967. [PubMed: 30327934]
Анатомия, спина, поясничные позвонки — StatPearls
Джошуа А. Ваксенбаум; Вамси Редди; Кэролайн Уильямс; Беннет Футтерман.
Информация об авторе и организациях
Последнее обновление: 1 августа 2022 г.
Введение
Позвонки вместе с межпозвоночными дисками составляют позвоночный столб или позвоночник. Он простирается от черепа до копчика и включает шейный, грудной, поясничный и крестцовый отделы. Позвоночник выполняет несколько основных функций в организме, включая защиту спинного мозга и ответвления спинномозговых нервов, поддержку грудной клетки и живота, а также обеспечивает гибкость и подвижность тела.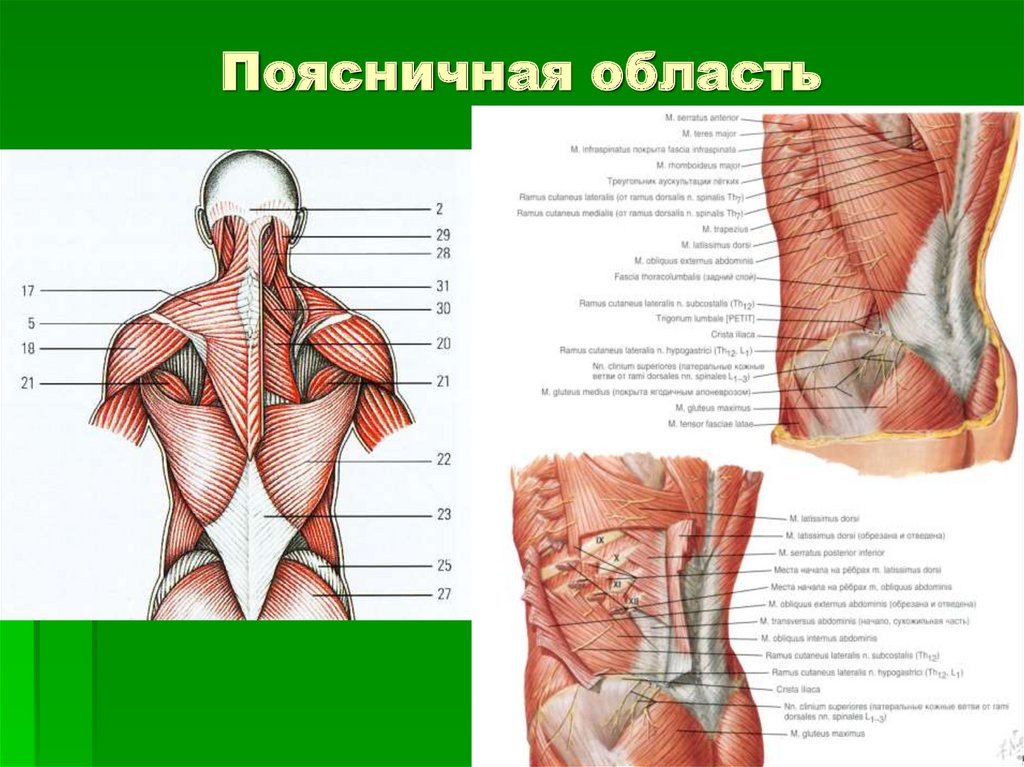 Межпозвонковые диски отвечают за эту подвижность без ущерба для поддерживающей силы позвоночного столба. Поясничный отдел содержит пять позвонков, обозначенных L1-L5. Межпозвонковые диски вместе с пластинками, ножками и суставными отростками соседних позвонков образуют пространство, через которое выходят спинномозговые нервы. Поясничные позвонки как группа образуют лордотическую кривую.[1]
Межпозвонковые диски отвечают за эту подвижность без ущерба для поддерживающей силы позвоночного столба. Поясничный отдел содержит пять позвонков, обозначенных L1-L5. Межпозвонковые диски вместе с пластинками, ножками и суставными отростками соседних позвонков образуют пространство, через которое выходят спинномозговые нервы. Поясничные позвонки как группа образуют лордотическую кривую.[1]
Типичные позвонки состоят из тела позвонка, позвоночной дуги, а также семи отростков. Тело несет большую часть силы, воздействующей на позвонки. Тела позвонков увеличиваются в размерах по мере опускания столба. Тело позвонка состоит из трабекулярной кости, содержащей красный мозг, окруженной тонким наружным слоем компактной кости. Дуга вместе с задней частью тела образует позвоночный (спинномозговой) канал, в котором находится спинной мозг. Дуга состоит из билатеральных ножек, кусочков кости, соединяющих арку с телом, и билатеральной пластинки, костные сегменты образуют большую часть арки, соединяя поперечный и остистый отростки.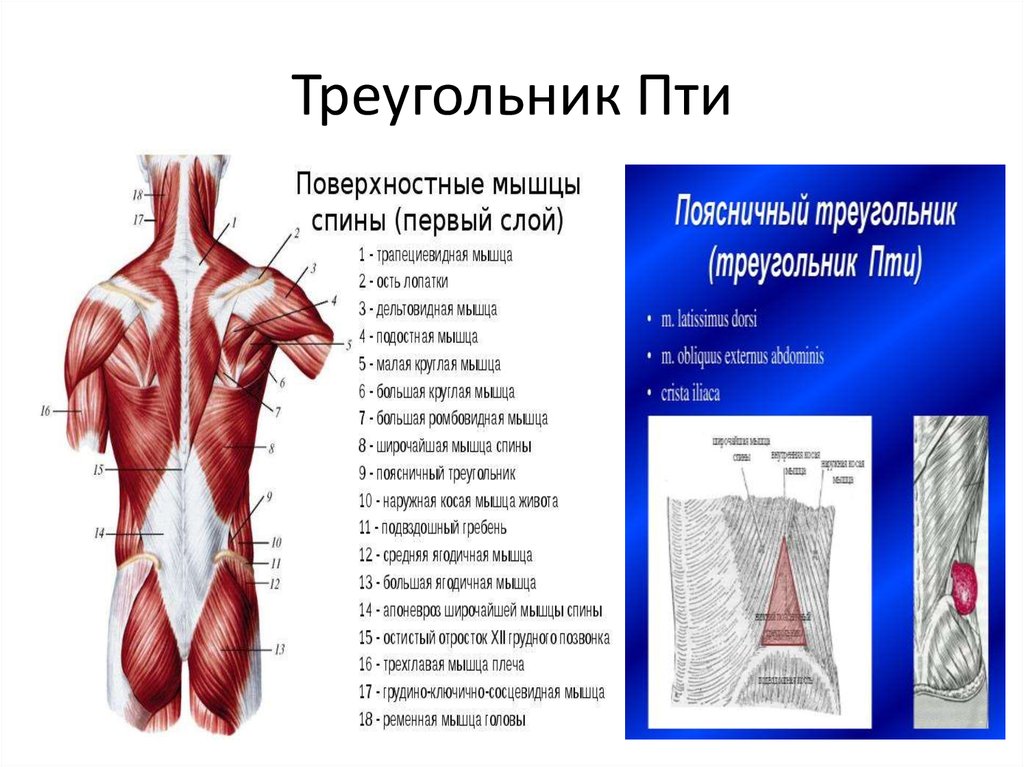 Типичный позвонок также содержит четыре суставных отростка, два верхних и два нижних, которые соприкасаются с нижним и верхним суставными отростками соседних позвонков соответственно. Точка, в которой встречаются верхняя и суставная фасетки, известна как фасеточный или зигапофизарный сустав. Они поддерживают выравнивание позвонков, контролируют диапазон движений и несут нагрузку в определенных положениях. Остистый отросток выступает кзади и книзу от дуги позвонка и перекрывает нижние позвонки в различной степени, в зависимости от области позвоночника. Наконец, два поперечных отростка симметрично выступают латерально от дуги позвонка.
Типичный позвонок также содержит четыре суставных отростка, два верхних и два нижних, которые соприкасаются с нижним и верхним суставными отростками соседних позвонков соответственно. Точка, в которой встречаются верхняя и суставная фасетки, известна как фасеточный или зигапофизарный сустав. Они поддерживают выравнивание позвонков, контролируют диапазон движений и несут нагрузку в определенных положениях. Остистый отросток выступает кзади и книзу от дуги позвонка и перекрывает нижние позвонки в различной степени, в зависимости от области позвоночника. Наконец, два поперечных отростка симметрично выступают латерально от дуги позвонка.
Типичные поясничные позвонки имеют несколько особенностей, отличных от тех, которые типичны для шейных или грудных позвонков. Наиболее заметным отличием является наличие большого тела позвонка. Остистый отросток короткий и толстый по сравнению с размером позвонка и выступает перпендикулярно телу. Суставные фасетки заметно вертикальны, верхние фасетки направлены кзадиомедиально и медиально.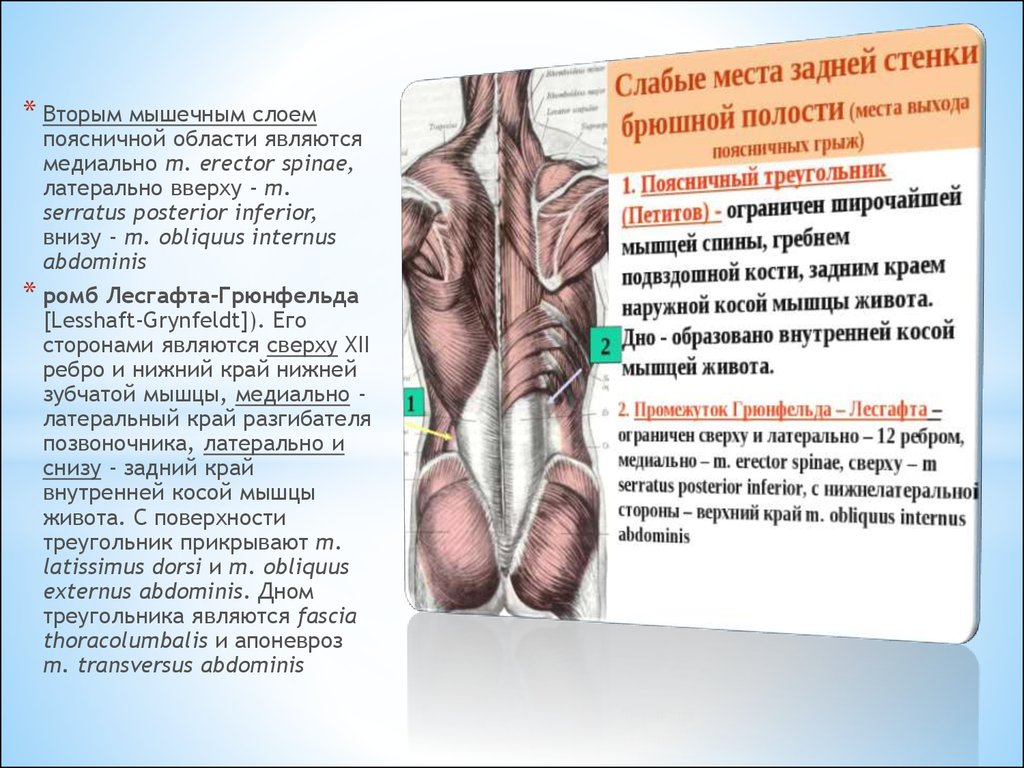 Фасетки также имеют уникальную особенность изогнутой суставной поверхности. Это одна из особенностей, которая отличает поясничные позвонки от грудных. Существует также добавление мамиллярного отростка на задней стороне верхнего суставного отростка. Высота поясничного межпозвонкового диска находится между шейными и грудными межпозвонковыми дисками [3].
Фасетки также имеют уникальную особенность изогнутой суставной поверхности. Это одна из особенностей, которая отличает поясничные позвонки от грудных. Существует также добавление мамиллярного отростка на задней стороне верхнего суставного отростка. Высота поясничного межпозвонкового диска находится между шейными и грудными межпозвонковыми дисками [3].
Существует только один поясничный позвонок, который можно считать нетипичным. L5 имеет самое большое тело и поперечные отростки среди всех позвонков. Передняя сторона тела имеет большую высоту по сравнению с задней. Это создает пояснично-крестцовый угол между поясничным отделом позвонков и крестцом.
Структура и функция
Как и во всей физиологии, анатомия структуры напрямую связана с ее функцией. Поясничные позвонки имеют самые большие тела во всем позвоночнике и увеличиваются в размерах по мере опускания позвоночника. Это заметное увеличение в размерах отражает ответственность поясничного отдела позвоночника за поддержку всей верхней части тела.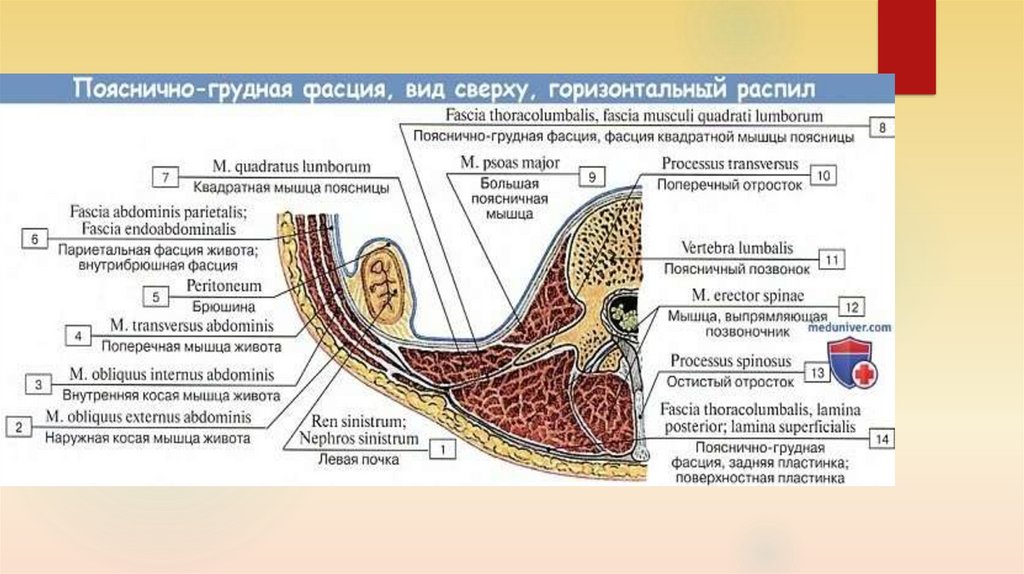 Из-за размера межпозвонковых дисков относительно размера тела позвонка, а также размера и горизонтального направления остистых отростков поясничный отдел позвоночника имеет наибольшую степень растяжения позвоночного столба. Почти вертикальная ориентация верхних суставных фасеток обеспечивает сгибание, разгибание и боковое сгибание, но препятствует ротации. Маммиллярные отростки служат местом прикрепления межпоперечных и многораздельных мышц. Считается, что искривление суставных фасеток способствует стабилизации и несущей способности поясничных позвонков.[4]
Из-за размера межпозвонковых дисков относительно размера тела позвонка, а также размера и горизонтального направления остистых отростков поясничный отдел позвоночника имеет наибольшую степень растяжения позвоночного столба. Почти вертикальная ориентация верхних суставных фасеток обеспечивает сгибание, разгибание и боковое сгибание, но препятствует ротации. Маммиллярные отростки служат местом прикрепления межпоперечных и многораздельных мышц. Считается, что искривление суставных фасеток способствует стабилизации и несущей способности поясничных позвонков.[4]
Эмбриология
Все позвонки начинают окостеневать в эмбриональном периоде развития примерно на 8 неделе беременности. Они окостеневают из трех первичных центров окостенения: один в эндохондральном центре (который разовьется в тело позвонка) и по одному в каждом нервном отростке (который разовьется в ножки). Он начинается в грудопоясничном переходе и продолжается в краниальном и каудальном направлениях. Нервные отростки сливаются с центром в возрасте от трех до шести лет. В период полового созревания на вершине остистого и обоих поперечных отростков, а также на верхней и нижней поверхностях тела позвонка развиваются пять вторичных центров окостенения. Центры окостенения на теле позвонка отвечают за рост позвонков вверх-вниз. Окостенение завершается примерно к 25 годам.[5]
В период полового созревания на вершине остистого и обоих поперечных отростков, а также на верхней и нижней поверхностях тела позвонка развиваются пять вторичных центров окостенения. Центры окостенения на теле позвонка отвечают за рост позвонков вверх-вниз. Окостенение завершается примерно к 25 годам.[5]
Кровоснабжение и лимфатическая система
Поясничные позвонки кровоснабжаются в основном подреберными и поясничными артериями. Эти основные артерии разветвляются на надкостничные и экваториальные артерии, которые, в свою очередь, разветвляются на переднюю и заднюю канальные ветви. Ветви переднего позвоночного канала направляют питательные артерии в тело позвонка для снабжения красного костного мозга.
Спинномозговые вены образуют венозные сплетения внутри и снаружи позвоночного канала. Эти сплетения не имеют клапанов и обеспечивают движение крови вверх или вниз в зависимости от градиента давления. В конечном итоге кровь стекает в сегментарные вены туловища.
Нервы
Менингеальные ветви спинномозговых нервов иннервируют все позвонки.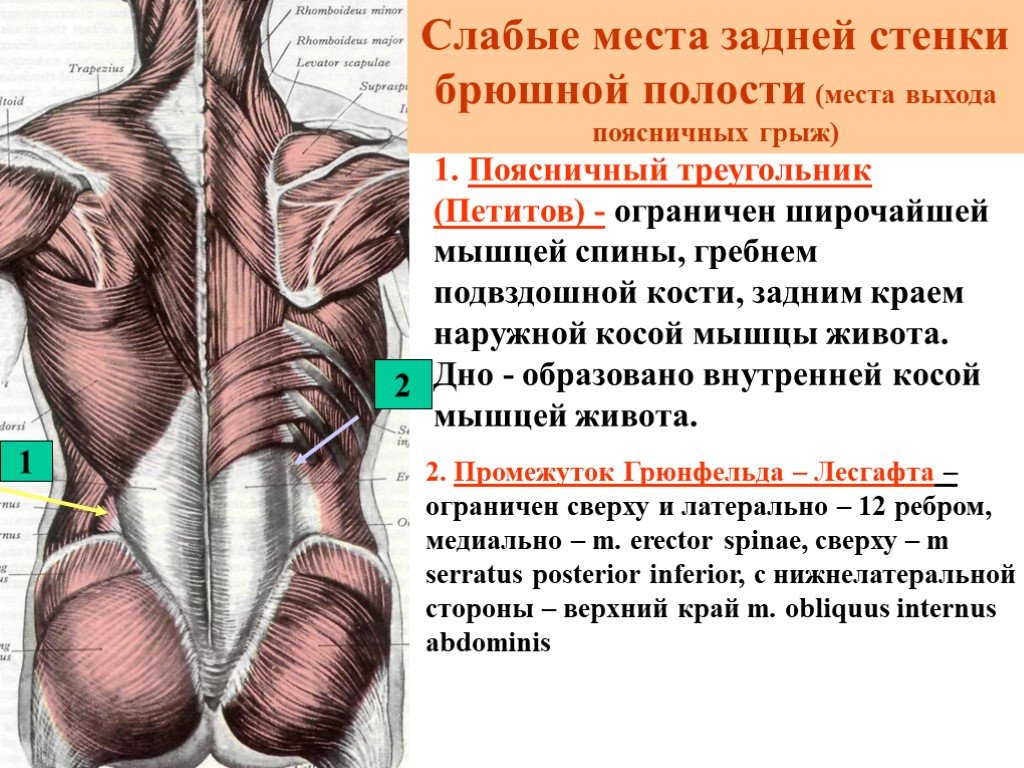
Мышцы
Поясничные позвонки служат точками крепления для многочисленных мышц: мышц, выпрямляющих позвоночник, межостистых, межпоперечных мышц, широчайших мышц спины, вращателей и задней нижней зубчатой мышцы.
Хирургические аспекты
На поясничном отделе позвоночника проводится ряд хирургических вмешательств, особенно при дегенеративных, инфекционных и травматических заболеваниях позвоночника. Вот некоторые из них:
Фиксация транспедикулярными винтами
Ламинэктомия
Задний поясничный межтеловой спондилодез [7]
Трансфораминальный Поясничный межтеловой спондилодез [8]
Экстремальный латеральный межтеловой спондилодез [9]
Передний Поясничный межтеловой спондилодез [10]
Косой поясничный межтеловой спондилодез [11]
Корпэктомия
Клиническая значимость
Бесклапанные позвоночные венозные сплетения допускают метастазирование рака из таза, например рака предстательной железы, в позвоночник.
Поясничный отдел имеет меньшую частоту неврологических повреждений из-за переломов по сравнению с грудным отделом. Это связано с большими размерами позвоночного канала, нижним концом спинного мозга на уровне L2, а также относительной эластичностью корешков конского хвоста. Вот почему спинномозговые пункции выполняются ниже уровня L2; корешки, образующие конский хвост, взвешенные в спинномозговой жидкости (ЦСЖ), отходят от спинномозговой иглы.
Спинномозговые нервы увеличиваются в размерах по мере опускания спинного мозга; однако межпозвонковые отверстия уменьшаются в размерах. В дополнение к такой патологии, как дегенерация межпозвонкового диска, которая сближает два соседних позвонка, эта комбинация обычно приводит к спинальному стенозу, состоянию, при котором позвоночные отверстия сдавливают спинномозговые нервы. Это можно лечить с помощью ламинэктомии, процесса, при котором удаляются остистые отростки, пластинки и ножки, чтобы освободить место для спинного мозга и спинномозговых нервов.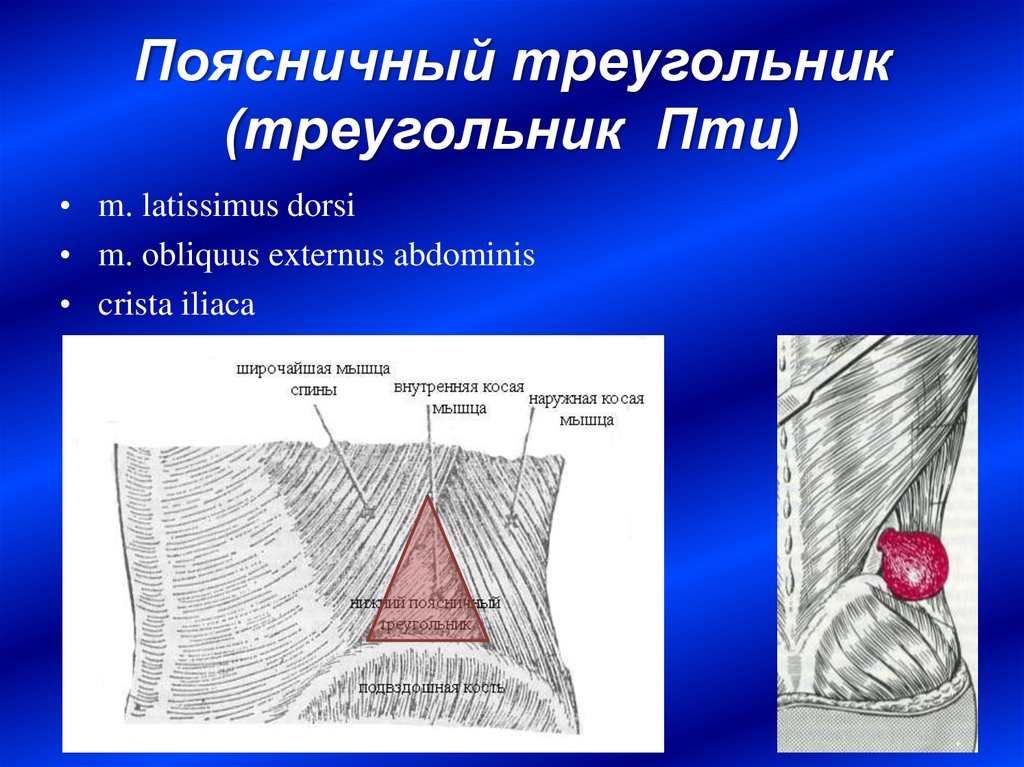
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Поясничные позвонки. Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
DeSai C, Reddy V, Agarwal A. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, спина, позвоночник. [PubMed: 30247844]
- 2.
Лафиан А.М., Торральба К.Д. Стеноз поясничного отдела позвоночника у пожилых людей. Реум Дис Клин Норт Ам. 2018 авг; 44 (3): 501-512. [PubMed: 30001789]
- 3.
Бервен С., Вадхва Р. Сагиттальное выравнивание поясничного отдела позвоночника. Нейрохирург Клиника N Am. 2018 июль; 29 (3): 331-339. [PubMed: 29933801]
- 4.
Бергер-Пастернак Б., Брылка Д., Сипко Т. Кинематика поясничного отдела позвоночника у бессимптомных людей при изменении положения тела с сидячего на стоячее.
 J Manipulative Physiol Ther. 2021 фев; 44 (2): 113-119. [PubMed: 33431283]
J Manipulative Physiol Ther. 2021 фев; 44 (2): 113-119. [PubMed: 33431283]- 5.
Kalamchi L, Valle C. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 мая 2022 г. Эмбриология, развитие позвоночника. [PubMed: 31751107]
- 6.
Can H, Diren F, Peker B, Gomleksiz C, Guclu DG, Kucuk C, Cirelek E, Aydoseli A, Sencer A. Morphometric Analysis of Lumbar Arteries and Switne с Intervertebral Descsss -Morphometric Arteries and Switnebral Descssbral : Исследование хирургической анатомии на свежих трупах человека. Турк Нейрохирург. 2020;30(4):577-582. [В паблике: 32530478]
- 7.
Fan Y, Zhou S, Xie T, Yu Z, Han X, Zhu L. Хирургическое вмешательство по сравнению с задним поясничным межтеловым спондилодезом при дегенеративном заболевании поясничного отдела позвоночника: анализ методом конечных элементов. J Orthop Surg Res. 2019 30 декабря; 14 (1): 476. [Статья бесплатно PMC: PMC6937696] [PubMed: 31888664]
- 8.
Jin M, Zhang J, Shao H, Liu J, Huang Y. Чрескожный трансфораминальный эндоскопический поясничный межтеловой спондилодез при дегенеративных заболеваниях поясницы: последовательный случай Серия со средним 2-летним последующим наблюдением. Врач боли. 2020 март; 23(2):165-174. [В паблике: 32214300]
- 9.
Эпштейн Н.Э. Обзор рисков и осложнений экстремального бокового спондилодеза (XLIF). Сург Нейрол Инт. 2019;10:237. [Бесплатная статья PMC: PMC6911674] [PubMed: 31893138]
- 10.
Тан Л, Ву И, Цзин Д, Сюй И, Ван С, Пан Дж. Метаанализ байесовской сети 5 различных хирургических операций слияния для лечения поясничного спондилолистеза. Медицина (Балтимор). 2020 апр;99(14):e19639. [Бесплатная статья PMC: PMC7440103] [PubMed: 32243393]
- 11.
Li R, Li X, Zhou H, Jiang W. Разработка и применение косого поясничного межтелового спондилодеза. Ортоп Хирург. 2020 апр;12(2):355-365. [Бесплатная статья PMC: PMC7967883] [PubMed: 32174024]
- 12.