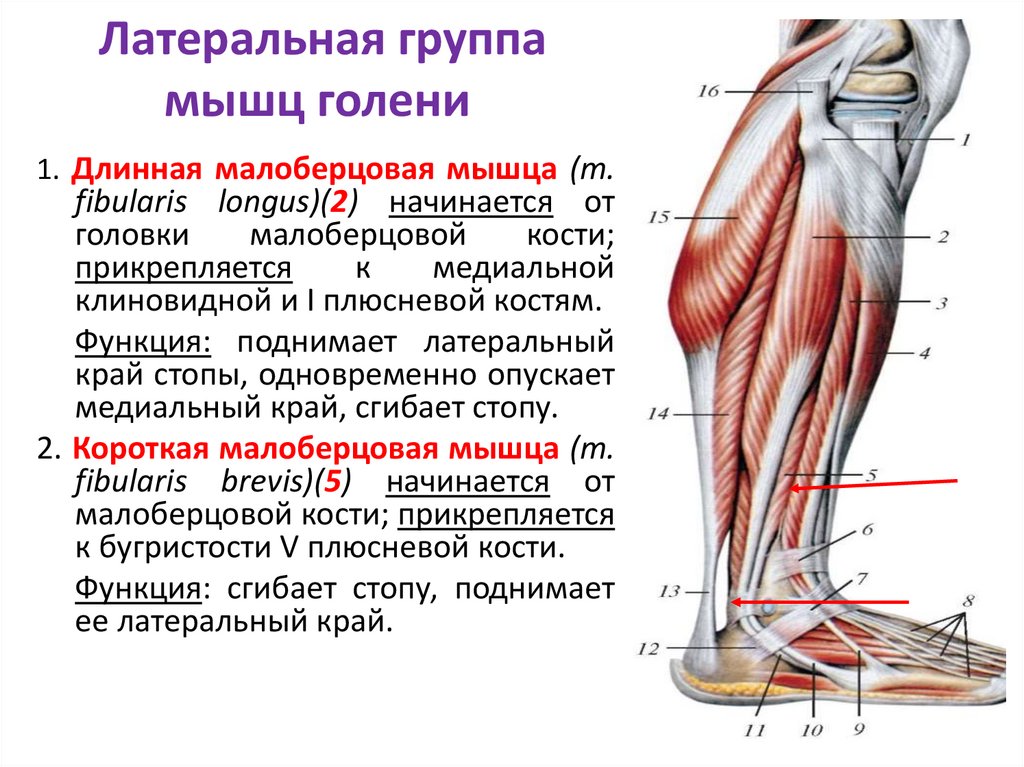
стратегии диагностики, терапии и реабилитации
Боль в спине, ее этиология и лечение — проблема современной медицины, которая неоднократно поднималась в научных публикациях, выступлениях и дискуссиях. Однако, несмотря на многолетнее пристальное внимание к этой терапевтической задаче, ее однозначного решения так и не найдено. Необходимо признать, что прогресс в данной области все же наблюдается — появляются работы [1, 2], описывающие механизмы возникновения и закрепления миофасциальных синдромов, изучаются анатомо-физиологические и социальные особенности, приводящие к росту заболеваемости, активно внедряются немедикаментозные методы купирования боли. Тем не менее чем глубже становится понимание патофизиологических процессов, приводящих в возникновению алгических расстройств, тем больше вопросов возникает у специалистов. В настоящий момент отсутствует даже единство терминологии, используемой для описания этого патологического состояния. Активно использующиеся термины «дорсопатия» и «дорсалгия» являются универсальным описанием любого процесса, скрывающегося за болевым синдромом.
Таким образом, к настоящему моменту назрела необходимость не только смены концепции диагностических и лечебных методов, но и выработки терминологического единства.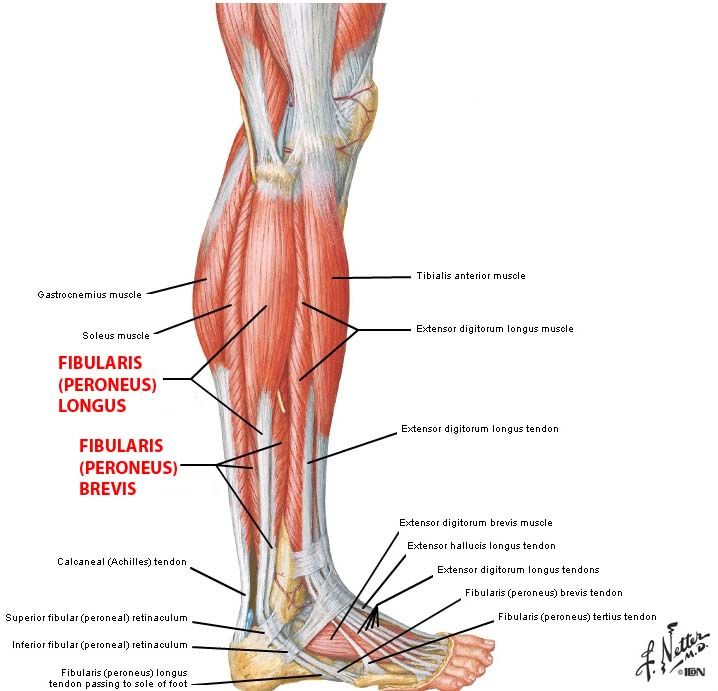 Это позволит создать единые методические подходы к лечению болевых синдромов в области спины, упорядочить работу специалистов, занимающихся данной проблемой, и приведет, как надеются авторы, к снижению процента хронизации заболевания.
Это позволит создать единые методические подходы к лечению болевых синдромов в области спины, упорядочить работу специалистов, занимающихся данной проблемой, и приведет, как надеются авторы, к снижению процента хронизации заболевания.
Разработка плана терапии боли в спине — достаточно сложная терапевтическая задача, поскольку заболевание сопровождается целым рядом коморбидных и сопутствующих расстройств. Одними из самых часто встречаемых феноменов, сопровождающих боль в спине, являются компрессионно-ишемические нейропатии, что не является случайным — перестройка двигательного стереотипа, приводящая к появлению миотонических реакций в спине, не является изолированным процессом, а, как правило, захватывает все отделы двигательной системы. Мышечный спазм, возникающий в области спины, способствует перестройке биомеханики всех мышц, участвующих в акте движения. Кроме того, сами провоцирующие факторы, такие как переохлаждение, длительное нахождение в нефизиологической позе, гиподинамия, являются зачастую универсальными триггерами, приводящими к спазмированию и изменению анатомо-топографических связей мышц и сосудисто-нервных пучков туловища и конечностей.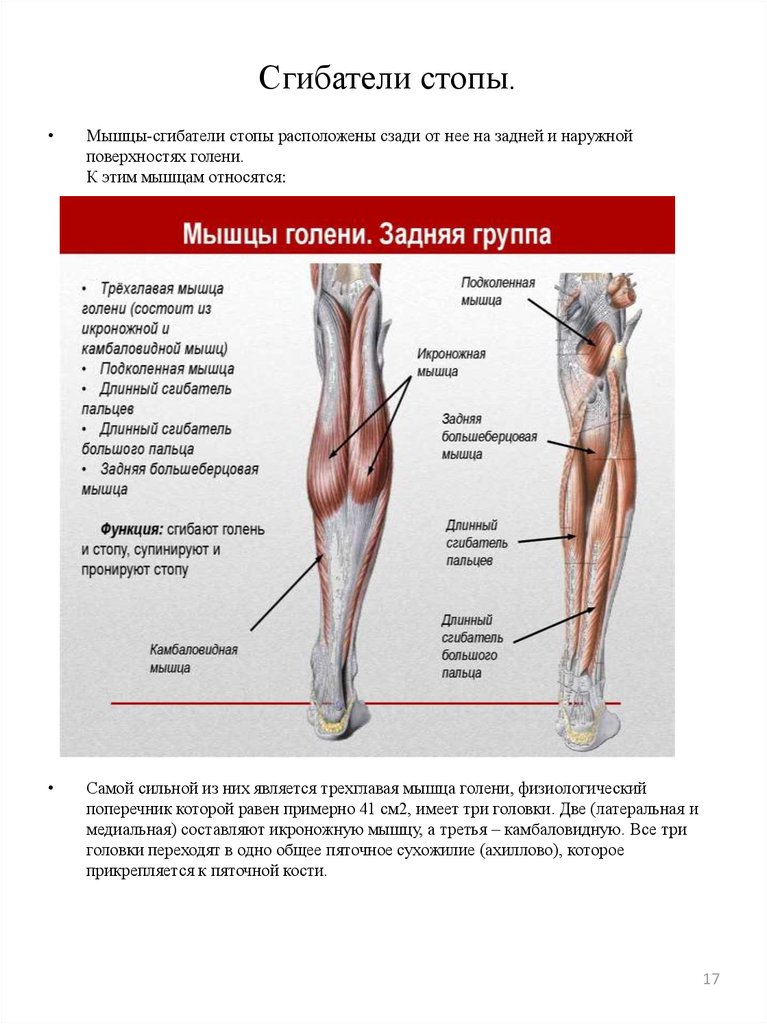
Компрессионно-ишемическая нейропатия седалищного нерва, или синдром грушевидной мышцы. Эта разновидность нейропатии вызывается ущемлением седалищного нерва спазмированной грушевидной мышцей. Высокая распространенность синдрома и трудности его диагностики связаны с анатомическими особенностями строения седалищной области: грушевидная мышца имеет треугольную форму и одной вершиной крепится к большому вертелу, далее проходит сквозь большое седалищное отверстие и прикрепляется тремя равномерными пучками к крестцу, между первым и четвертым крестцовыми отверстиями. Над мышцей остается капсула крестцово-подвздошного сустава, а под мышцей находится передняя поверхность крестцово-бугорной связки. С мышцей через седалищное отверстие проходят пучок сосудов и седалищный нерв. При этом имеются различные топографические варианты расположения ствола седалищного нерва.
Клинически синдром грушевидной мышцы проявляется болевыми ощущениями как локального характера, так и по ходу компримированного седалищного нерва. Локализация боли в области ягодичной мышцы зачастую сопровождается иррадиацией боли не только в ногу, но и в поясницу, что заставляет пациентов описывать свои ощущения как боль в спине и затрудняет диагностику. Алгические феномены в этом случае усиливаются при движениях, вовлекающих грушевидную мышцу, боль носит нейропатический характер и сопровождается онемением, парестезиями, жжением в области, иннервируемой седалищным нервом или его ветвями. При значительной степени компрессии ствола седалищного нерва и вовлечении сосудистого пучка возможны и проявления двигательной или вегетативно-трофической дисфункции.
Алгические феномены в этом случае усиливаются при движениях, вовлекающих грушевидную мышцу, боль носит нейропатический характер и сопровождается онемением, парестезиями, жжением в области, иннервируемой седалищным нервом или его ветвями. При значительной степени компрессии ствола седалищного нерва и вовлечении сосудистого пучка возможны и проявления двигательной или вегетативно-трофической дисфункции.
При обращении пациента с подобными жалобами, кроме традиционного неврологического обследования, позволяющего выявить чувствительные или рефлекторные нарушения в зоне иннервации седалищного нерва или его ветвей, необходимо провести пальпацию мест прикрепления грушевидной мышцы (область большого вертела бедренной кости и крестцово-подвздошного сочленения), которые будут резко болезненными. Рекомендовано также динамическое тестирование состояния подвздошно-крестцовой и крестцово-остистой связок.
Однако методы нейровизуализации способны выявить лишь первичный фактор при вторичном вовлечении грушевидной мышцы и назначение рентгенологического или магнитно-резонансного исследования приводит только к диагностическим неточностям, так как в большинстве случаев выявляет дегенеративно-дистрофические изменения позвоночника различной степени выраженности.
Для подтверждения диагноза синдрома грушевидной мышцы используют несколько диагностических тестов, в том числе симптом Бонне—Бобровниковой (пальпация спазмированной грушевидной мышцы), симптом Виленкина (резкая болезненность при перкуссии области проекции грушевидной мышцы), симптом Гроссмана (одно- или двусторонее сокращение грушевидной мышцы при перкуссии нижних поясничных или крестцовых позвонков).
Сопутствующий ишемический характер поражения можно предположить с помощью элевационного теста конечностей, когда пациент в положении лежа поднимает сначала одну, затем другую ногу. Положительным можно считать тест в том случае, если удается воспроизвести чувствительные феномены в виде появления или усиления онемения, парестезий, побледнения конечностей. На сходные симптомы может пожаловаться пациент, когда ему приходится останавливаться во время ходьбы из-за возникающих неприятных ощущений, проходящих после кратковременного отдыха.
Компрессионная нейропатия подвздошно-пахового нерва.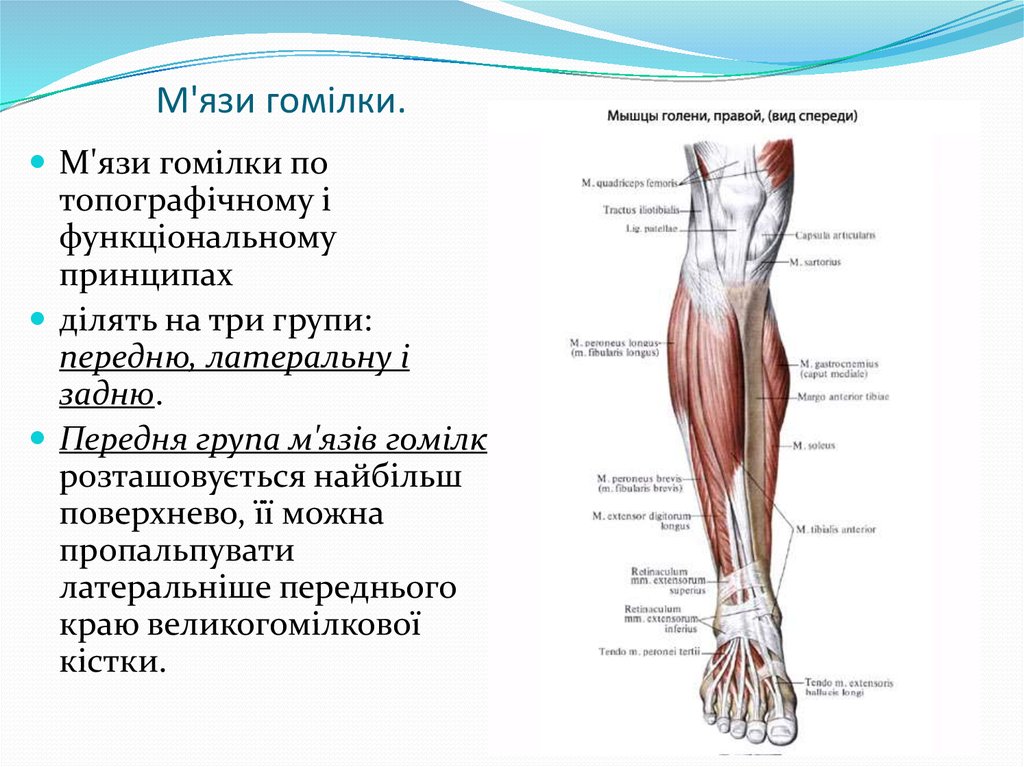 Нерв может ущемляться при резком напряжении брюшного пресса, например при подъеме или удерживании над собой тяжестей, за счет смещения мышечных пластов, деформирующих нервный ствол. Этот вид нейропатии чаще встречается у мужчин, у которых чувствительная ветвь подвздошно-пахового нерва доходит до основания мошонки, выходит через наружное кольцо пахового канала и прилегающих отделов бедра. Гораздо реже данный синдром наблюдается у женщин, в этом случае паховая ветвь выходит в области маточной связки и заканчивается в области больших половых губ.
Нерв может ущемляться при резком напряжении брюшного пресса, например при подъеме или удерживании над собой тяжестей, за счет смещения мышечных пластов, деформирующих нервный ствол. Этот вид нейропатии чаще встречается у мужчин, у которых чувствительная ветвь подвздошно-пахового нерва доходит до основания мошонки, выходит через наружное кольцо пахового канала и прилегающих отделов бедра. Гораздо реже данный синдром наблюдается у женщин, в этом случае паховая ветвь выходит в области маточной связки и заканчивается в области больших половых губ.
Компрессия подвздошно-пахового нерва нередко возникает также после или во время операций по поводу паховых грыж, аппендицита и при нефрэктомии, когда нервный ствол сдавливается спаечными рубцами или попадает в шов при зашивании брюшной стенки. Наиболее частым симптомом нейропатии является боль в паховой области с частой иррадиацией в верхневнутреннюю поверхность бедра. При напряжении брюшного пресса, разгибании бедра в тазобедренном суставе боль усиливается, а при сгибании и внутренней ротации бедра уменьшается или проходит. Здесь же иногда выявляется гиперестезия или гипостезия. При пальпации и перкуссии определяется ограниченная область резкой болезненности, локализованная кнутри от передней верхней ости подвздошной кости. Эта болезненная область соответствует месту прохождения через наружную мышцу живота чувствительной ветви подвздошно-пахового нерва. В отдельных случаях обнаруживается слабость мышц брюшного пресса в гипогастральной области, проявляющаяся выпячиванием последней при напряжении брюшного пресса.
Здесь же иногда выявляется гиперестезия или гипостезия. При пальпации и перкуссии определяется ограниченная область резкой болезненности, локализованная кнутри от передней верхней ости подвздошной кости. Эта болезненная область соответствует месту прохождения через наружную мышцу живота чувствительной ветви подвздошно-пахового нерва. В отдельных случаях обнаруживается слабость мышц брюшного пресса в гипогастральной области, проявляющаяся выпячиванием последней при напряжении брюшного пресса.
Компрессионно-ишемическая нейропатия бедренного нерва. Это нерв является смешанным, его мышечные ветви иннервируют подвздошно-поясничную мышцу и четырехглавую мышцу бедра; область кожной иннервации — переднюю и медиальную поверхность бедра, голени и стопы почти до I пальца. Таким образом, симптомы нейропатии включают как чувствительные, так и двигательные расстройства. Бедренный нерв берет начало в поясничном сплетении и выходит из полости малого таза под паховой связкой между большой поясничной и подвздошной мышцами, будучи фиксирован к их фасциям.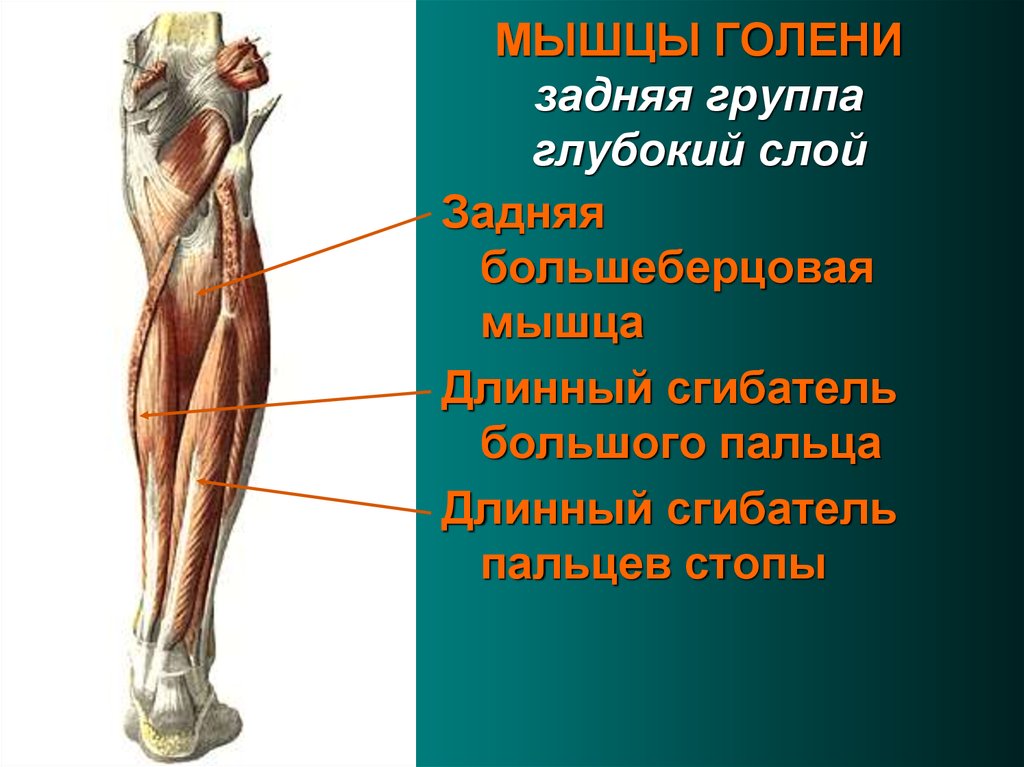 Соответственно любые патологические процессы в области этих мышц могут вызывать повреждение бедренного нерва. Наиболее частой причиной нейропатии бедренного нерва является травма с последующим образованием параневральной гематомы или иные патологические процессы в тазобедренном суставе. Редкими, но гораздо более неблагоприятными в прогностическом плане причинами компрессии бедренного нерва могут быть опухоли, абсцессы и гематомы забрюшинного пространства. Типичным местом сдавления бедренного нерва является область позади паховой связки, где нерв из забрюшинного пространства выходит на бедро в непосредственной близости к капсуле тазобедренного сустава. При компрессионно-ишемической нейропатии спонтанные боли иногда могут быть весьма интенсивными. Больные с этим синдромом свободно стоят и ходят, но испытывают сильные затруднения при спуске и подъеме по лестнице. Чаще пациенты жалуются на боль под паховой связкой с иррадиацией в переднюю и внутреннюю поверхности бедра, внутреннюю поверхность голени и стопы.
Соответственно любые патологические процессы в области этих мышц могут вызывать повреждение бедренного нерва. Наиболее частой причиной нейропатии бедренного нерва является травма с последующим образованием параневральной гематомы или иные патологические процессы в тазобедренном суставе. Редкими, но гораздо более неблагоприятными в прогностическом плане причинами компрессии бедренного нерва могут быть опухоли, абсцессы и гематомы забрюшинного пространства. Типичным местом сдавления бедренного нерва является область позади паховой связки, где нерв из забрюшинного пространства выходит на бедро в непосредственной близости к капсуле тазобедренного сустава. При компрессионно-ишемической нейропатии спонтанные боли иногда могут быть весьма интенсивными. Больные с этим синдромом свободно стоят и ходят, но испытывают сильные затруднения при спуске и подъеме по лестнице. Чаще пациенты жалуются на боль под паховой связкой с иррадиацией в переднюю и внутреннюю поверхности бедра, внутреннюю поверхность голени и стопы.
Компрессионная нейропатия наружного кожного нерва бедра (болезнь Рота). В неврологической практике нередко встречаются изолированные невриты n. cutanei femoris lateralis (LII, III), дающие клиническую картину, описанную В. К. Ротом (1895) под термином «meralgia paraesthetica» (от греческого «meros» — бедро). Этот вид нейропатии характеризуется приступами болей и парестезий в области наружной поверхности бедра и является одним из самых частых вариантов туннельных синдромов в связи с анатомо-топографическими особенностями. Наружный кожный нерв выходит на бедро кнутри от передней верхней ости подвздошной кости, где он проникает через наружные пучки паховой связки. Компрессия нервного ствола в этой области может вызываться банальным сдавлением поясом, бандажом или корсетом. Нарушение обмена веществ или избыточное отложение жира в нижнем отделе передней брюшной стенки и в области бедер, приводящее к натяжению нервного ствола, увеличивает частоту поражений наружного кожного нерва бедра. Основное клиническое проявление этого вида нейропатии — онемение или жгучая боль по передненаружной поверхности бедра. На более поздних стадиях болезни в зоне иннервации возникает аналгезия. Боли у пациентов заметно усиливаются при стоянии и ходьбе, но могут совершенно отсутствовать при положении лежа.
К. Ротом (1895) под термином «meralgia paraesthetica» (от греческого «meros» — бедро). Этот вид нейропатии характеризуется приступами болей и парестезий в области наружной поверхности бедра и является одним из самых частых вариантов туннельных синдромов в связи с анатомо-топографическими особенностями. Наружный кожный нерв выходит на бедро кнутри от передней верхней ости подвздошной кости, где он проникает через наружные пучки паховой связки. Компрессия нервного ствола в этой области может вызываться банальным сдавлением поясом, бандажом или корсетом. Нарушение обмена веществ или избыточное отложение жира в нижнем отделе передней брюшной стенки и в области бедер, приводящее к натяжению нервного ствола, увеличивает частоту поражений наружного кожного нерва бедра. Основное клиническое проявление этого вида нейропатии — онемение или жгучая боль по передненаружной поверхности бедра. На более поздних стадиях болезни в зоне иннервации возникает аналгезия. Боли у пациентов заметно усиливаются при стоянии и ходьбе, но могут совершенно отсутствовать при положении лежа.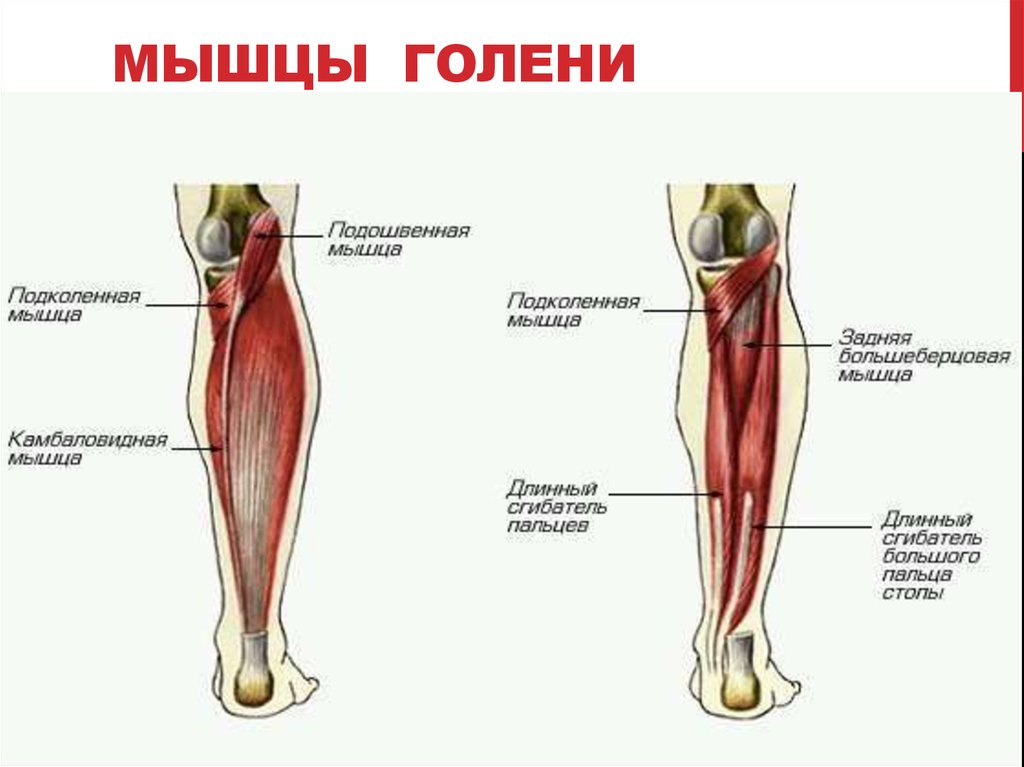 Многие больные испытывают парестезии в форме онемения, покалывания, жжения. Характерным симптомом, встречающимся при болезни Рота, является усиление болевого синдрома и парестезий в случаях, когда пациент кладет ключи или телефон в карман брюк на пораженной стороне. При объективном осмотре констатируется небольшая гипестезия кожи в области, иннервируемой данным нервом. При длительном течении возможны симптомы трофических кожных нарушений, но двигательные нарушения в области бедра не выявляются, как и атрофия мышц. Пальпация и перкуссия ствола нерва кнутри от передней верхней ости подвздошной кости вызывают локальную боль.
Многие больные испытывают парестезии в форме онемения, покалывания, жжения. Характерным симптомом, встречающимся при болезни Рота, является усиление болевого синдрома и парестезий в случаях, когда пациент кладет ключи или телефон в карман брюк на пораженной стороне. При объективном осмотре констатируется небольшая гипестезия кожи в области, иннервируемой данным нервом. При длительном течении возможны симптомы трофических кожных нарушений, но двигательные нарушения в области бедра не выявляются, как и атрофия мышц. Пальпация и перкуссия ствола нерва кнутри от передней верхней ости подвздошной кости вызывают локальную боль.
Компрессионная нейропатия подкожного нерва (n. saphenus), являющегося конечной ветвью бедренного нерва, чаще всего обусловлена его сдавлением в фасциальной щели при выходе из приводящего канала примерно на 10 см выше коленного сустава на передневнутренней стороне бедра. Клинически этот синдром проявляется болью, парестезиями и расстройством чувствительности в области медиального края колена, передней и медиальной поверхностях голени и внутреннего края стопы, возможно также снижение секреции потовых желез. При перкуссии и пальпации определяется участок болезненности с иррадиацией боли в передневнутреннюю область коленного сустава, внутренние поверхности голени и стопы. Боль усиливается при разгибании и приведении бедра; в точке выхода подкожного нерва являются положительными симптомы Тинеля и Гольдберга. Для больного характерно нарушение походки: он избегает полностью разгибать голень и ходит, слегка согнув ногу в коленном суставе. Двигательные нарушения отсутствуют, коленный рефлекс сохранен, атрофий мышц нет.
При перкуссии и пальпации определяется участок болезненности с иррадиацией боли в передневнутреннюю область коленного сустава, внутренние поверхности голени и стопы. Боль усиливается при разгибании и приведении бедра; в точке выхода подкожного нерва являются положительными симптомы Тинеля и Гольдберга. Для больного характерно нарушение походки: он избегает полностью разгибать голень и ходит, слегка согнув ногу в коленном суставе. Двигательные нарушения отсутствуют, коленный рефлекс сохранен, атрофий мышц нет.
Компрессионно-ишемическая нейропатия общего малоберцового нерва. В типичных случаях этот синдром развивается дистальнее головки малоберцовой кости, где нервный ствол либо сосудисто-нервный пучок ущемляется между малоберцовой костью и фиброзным краем длинной малоберцовой мышцы, начинающейся от головки малоберцовой кости. Впервые эту патологию описали французские клиницисты в 1934 г. как «профессиональный паралич копальщиков луковиц тюльпанов», поэтому он в некоторых работах носит авторское название: синдром Гийена—Сеза—де Блондена—Вальтера. Заболевание преимущественно поражает работающих на корточках и коленях, продолжительное время пребывающих в позе «нога на ногу», носящих гипсовую повязку. Малоберцовый нерв наиболее ранимый из всех нервных стволов нижних конечностей. Он очень чувствителен к травмам и сравнительно легко вызывает травматические невриты, тогда как лежащий по соседству большеберцовый нерв полностью сохраняет свою функцию. Даже в тех случаях, когда травма действует на общий ствол седалищного нерва выше места деления его на большеберцовый и малоберцовый нервы, могут пострадать избирательно или преимущественно перонеальные волокна. Необходимо учитывать возможность деления седалищного нерва на его главные ветви намного выше подколенной ямки. Вывих в коленном суставе, вправление вывиха в тазобедренном суставе также могут вызывать паралич малоберцового нерва. Этот вид нейропатии клинически характеризуется преимущественно острым (реже подострым) развитием периферического пареза разгибателей стопы с нарушением походки, парестезиями и гипестезией по наружной поверхности голени и на тыльной поверхности стопы.
Заболевание преимущественно поражает работающих на корточках и коленях, продолжительное время пребывающих в позе «нога на ногу», носящих гипсовую повязку. Малоберцовый нерв наиболее ранимый из всех нервных стволов нижних конечностей. Он очень чувствителен к травмам и сравнительно легко вызывает травматические невриты, тогда как лежащий по соседству большеберцовый нерв полностью сохраняет свою функцию. Даже в тех случаях, когда травма действует на общий ствол седалищного нерва выше места деления его на большеберцовый и малоберцовый нервы, могут пострадать избирательно или преимущественно перонеальные волокна. Необходимо учитывать возможность деления седалищного нерва на его главные ветви намного выше подколенной ямки. Вывих в коленном суставе, вправление вывиха в тазобедренном суставе также могут вызывать паралич малоберцового нерва. Этот вид нейропатии клинически характеризуется преимущественно острым (реже подострым) развитием периферического пареза разгибателей стопы с нарушением походки, парестезиями и гипестезией по наружной поверхности голени и на тыльной поверхности стопы.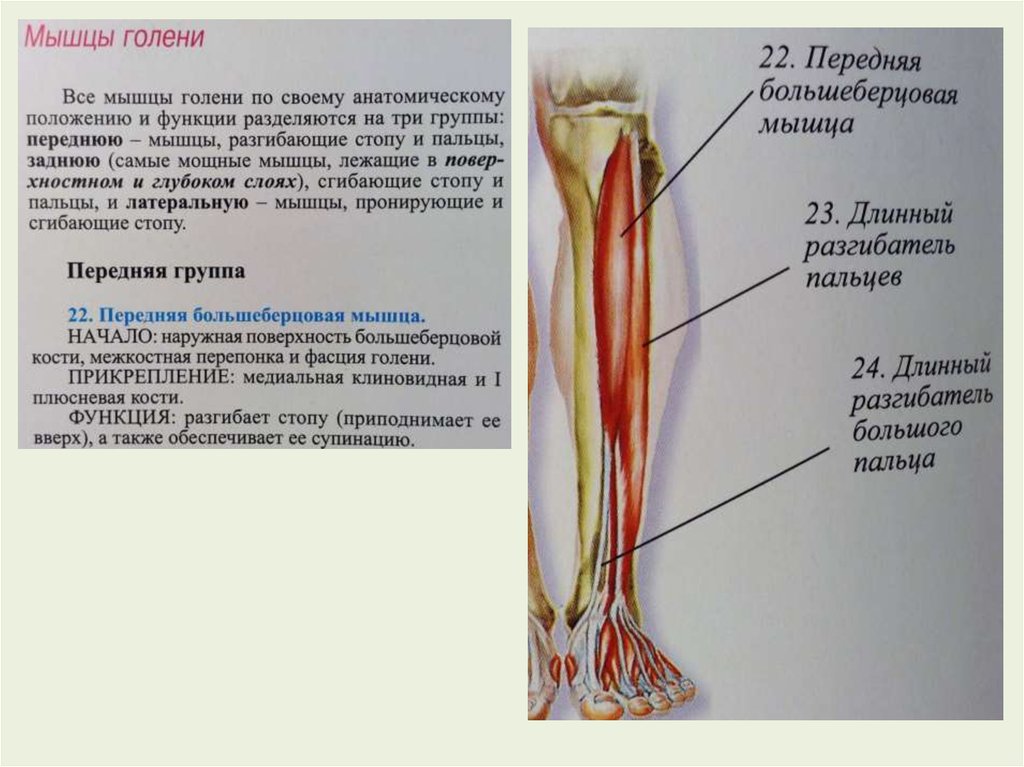 Интенсивный болевой синдром при поражении малоберцового нерва встречается редко, так как тонкие немиелинизированные волокна практически не входят в его состав. Достаточно часто этот синдром является двусторонним. Нейропатия малоберцового нерва вызывает характерное свисание стопы, делает невозможным разгибание стопы и пальцев. Больной не может стать на пятку, отвести стопу, поднять ее наружный край. Мышцы передней поверхности голени атрофируются. Выявляется гипестезия, распространяющаяся на наружную поверхность голени, тыл стопы, внутренние поверхности I и II пальцев. Вегетативно-трофические расстройства обычно незначительны. Пальпация и перкуссия нерва на уровне головки и шейки малоберцовой кости болезненны и сопровождаются парестезиями в зоне иннервации нерва. Форсированное подошвенное сгибание с одновременной супинацией стопы вызывает или усиливает боль в области головки малоберцовой кости.
Интенсивный болевой синдром при поражении малоберцового нерва встречается редко, так как тонкие немиелинизированные волокна практически не входят в его состав. Достаточно часто этот синдром является двусторонним. Нейропатия малоберцового нерва вызывает характерное свисание стопы, делает невозможным разгибание стопы и пальцев. Больной не может стать на пятку, отвести стопу, поднять ее наружный край. Мышцы передней поверхности голени атрофируются. Выявляется гипестезия, распространяющаяся на наружную поверхность голени, тыл стопы, внутренние поверхности I и II пальцев. Вегетативно-трофические расстройства обычно незначительны. Пальпация и перкуссия нерва на уровне головки и шейки малоберцовой кости болезненны и сопровождаются парестезиями в зоне иннервации нерва. Форсированное подошвенное сгибание с одновременной супинацией стопы вызывает или усиливает боль в области головки малоберцовой кости.
Компрессионно-ишемическая нейропатия большеберцового нерва (синдром тарзального канала, синдром канала Рише).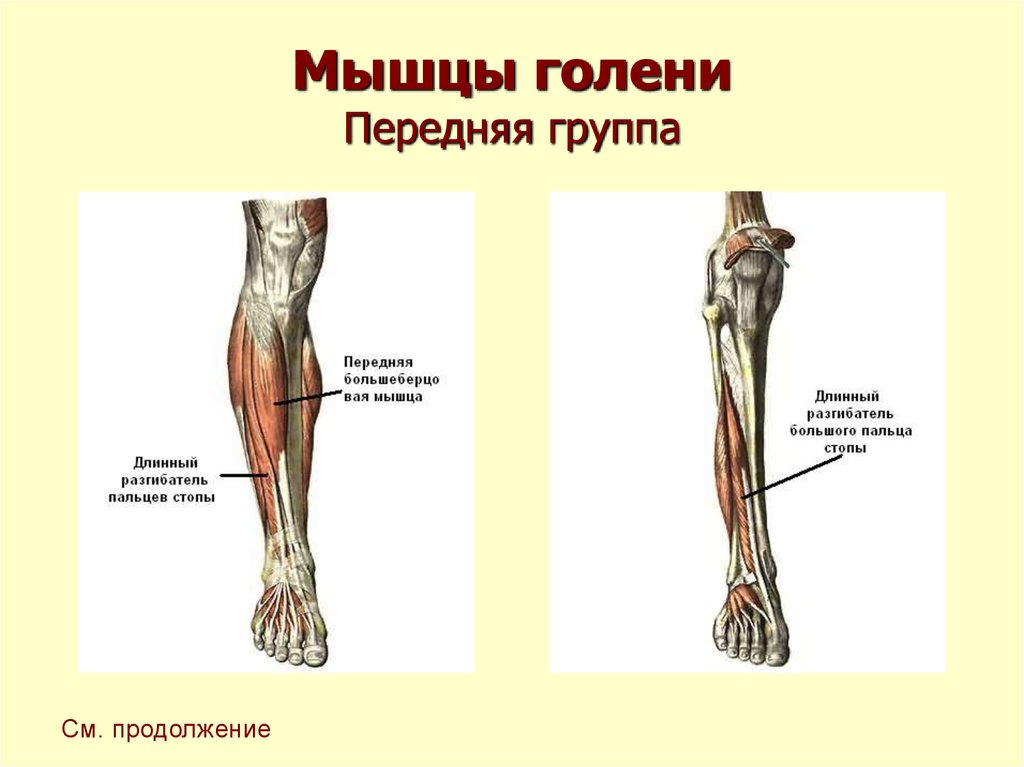 Данный вид нейропатии — следствие сдавления дистальной части большеберцового нерва во внутреннем лодыжечном костно-фиброзном канале, который соединяет область голеностопного сустава с плантарной областью. Канал Рише имеет 2 отверстия (верхнее и нижнее), в нем проходят сухожилия задней большеберцовой мышцы, длинных сгибателей большого и других пальцев стопы и задний большеберцовый сосудисто-нервный пучок. Нерв лежит снаружи артерии и проецируется на равном расстоянии между ахилловым сухожилием и задним краем внутренней лодыжки. Чаще всего синдром тарзального канала развивается вследствие механического сдавления нерва тесной обувью, травмы или повторяющейся микротравматизации лодыжки с фиброзом и утолщением подошвенной фасции. Кроме того, он может наблюдаться при ревматоидном артрите, гипотиреозе и теносиновите. Поражение самого нерва или сосудисто-нервного пучка в этой области делает невозможным сгибание стопы в сторону подошвы, а также пальцев ноги. Больной не может стоять на носке соответствующей ноги, его стопа разогнута к тылу.
Данный вид нейропатии — следствие сдавления дистальной части большеберцового нерва во внутреннем лодыжечном костно-фиброзном канале, который соединяет область голеностопного сустава с плантарной областью. Канал Рише имеет 2 отверстия (верхнее и нижнее), в нем проходят сухожилия задней большеберцовой мышцы, длинных сгибателей большого и других пальцев стопы и задний большеберцовый сосудисто-нервный пучок. Нерв лежит снаружи артерии и проецируется на равном расстоянии между ахилловым сухожилием и задним краем внутренней лодыжки. Чаще всего синдром тарзального канала развивается вследствие механического сдавления нерва тесной обувью, травмы или повторяющейся микротравматизации лодыжки с фиброзом и утолщением подошвенной фасции. Кроме того, он может наблюдаться при ревматоидном артрите, гипотиреозе и теносиновите. Поражение самого нерва или сосудисто-нервного пучка в этой области делает невозможным сгибание стопы в сторону подошвы, а также пальцев ноги. Больной не может стоять на носке соответствующей ноги, его стопа разогнута к тылу. Мышцы задней поверхности голени со временем атрофируются. При неврологическом обследовании выявляется отсутствие ахиллова рефлекса. Развивается невозможность активной супинации стопы, пальцы принимают когтеобразное положение. Чувствительные нарушения проявляются в виде интенсивных болей. Кроме того, могут наблюдаться гипестезия подошвы и задней поверхности голени. В некоторых случаях встречается иррадиация боли от стопы вдоль седалищного нерва до ягодичной области, что затрудняет диагностику. Вегетативно-трофические нарушения резко выражены. Сдавление (тест Гольдберга) и перкуссия (тест Тинеля) нерва в этой области могут вызывать характерную боль и парестезии в подошвенной части стопы, иногда с распространением в заднемедиальный отдел голени. Эти же симптомы возникают при одновременной пронации и экстензии стопы; супинация стопы и сгибание в голеностопном суставе уменьшают боль.
Мышцы задней поверхности голени со временем атрофируются. При неврологическом обследовании выявляется отсутствие ахиллова рефлекса. Развивается невозможность активной супинации стопы, пальцы принимают когтеобразное положение. Чувствительные нарушения проявляются в виде интенсивных болей. Кроме того, могут наблюдаться гипестезия подошвы и задней поверхности голени. В некоторых случаях встречается иррадиация боли от стопы вдоль седалищного нерва до ягодичной области, что затрудняет диагностику. Вегетативно-трофические нарушения резко выражены. Сдавление (тест Гольдберга) и перкуссия (тест Тинеля) нерва в этой области могут вызывать характерную боль и парестезии в подошвенной части стопы, иногда с распространением в заднемедиальный отдел голени. Эти же симптомы возникают при одновременной пронации и экстензии стопы; супинация стопы и сгибание в голеностопном суставе уменьшают боль.
Тактика терапии компрессионно-ишемических нейропатий строится на адекватном сочетании этиологических, патогенетических и симптоматических подходов.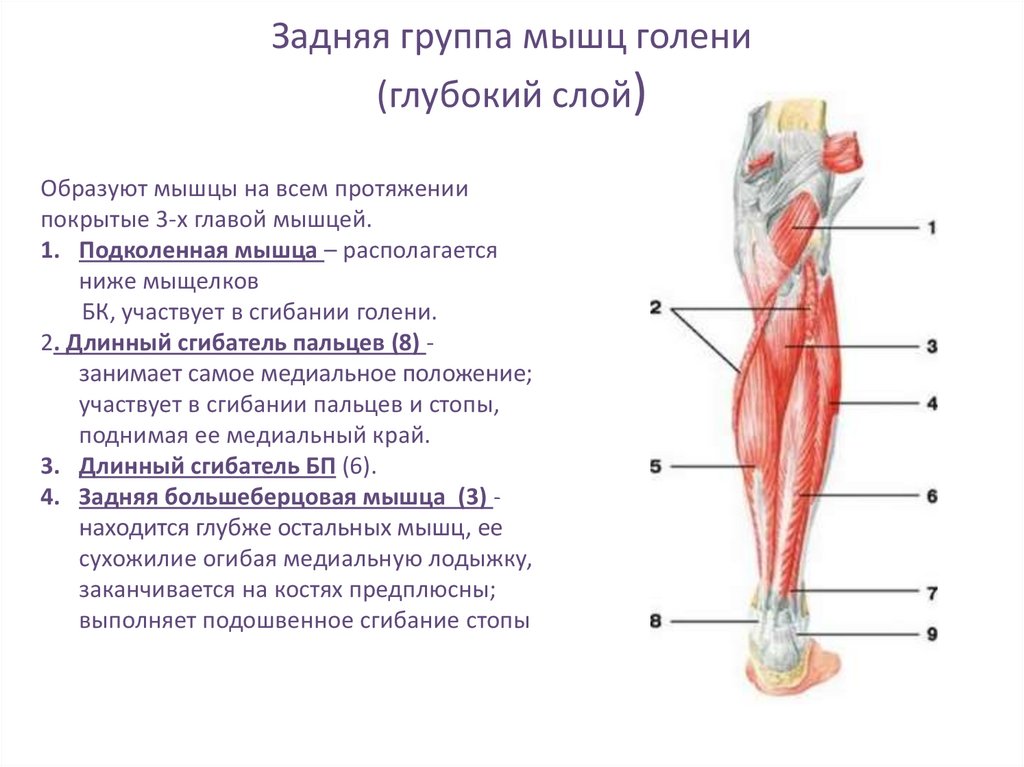 Для эффективного лечения необходимо выявить причину и механизмы возникновения компрессии и по возможности устранить эти причины [9, 10]. Радикальным методом лечения большинства тоннельных синдромов является операция — рассечение тканей, сдавливающих нерв, и создание оптимальных условий для нервного ствола, предупреждающих его травматизацию. Тем не менее, по данным многочисленных исследований, долгосрочная эффективность хирургического и консервативного методов существенно не отличаются [11].
Для эффективного лечения необходимо выявить причину и механизмы возникновения компрессии и по возможности устранить эти причины [9, 10]. Радикальным методом лечения большинства тоннельных синдромов является операция — рассечение тканей, сдавливающих нерв, и создание оптимальных условий для нервного ствола, предупреждающих его травматизацию. Тем не менее, по данным многочисленных исследований, долгосрочная эффективность хирургического и консервативного методов существенно не отличаются [11].
Основным механизмом консервативной этиотропной терапии компрессионно-ишемических нейропатий является восстановление адекватного двигательного стереотипа и биомеханики движений. Однако, несмотря на высокую эффективность этих методик в терапии и профилактике нейропатий, действуют они медленно и требуют непременного дополнения патогенетическими и симптоматическими техниками [12].
Патогенетическая терапия нейропатий базируется на восстановлении поврежденной нервной ткани. Метаболическая терапия нерва включает витаминотерапию, антиоксиданты, вазоактивные препараты.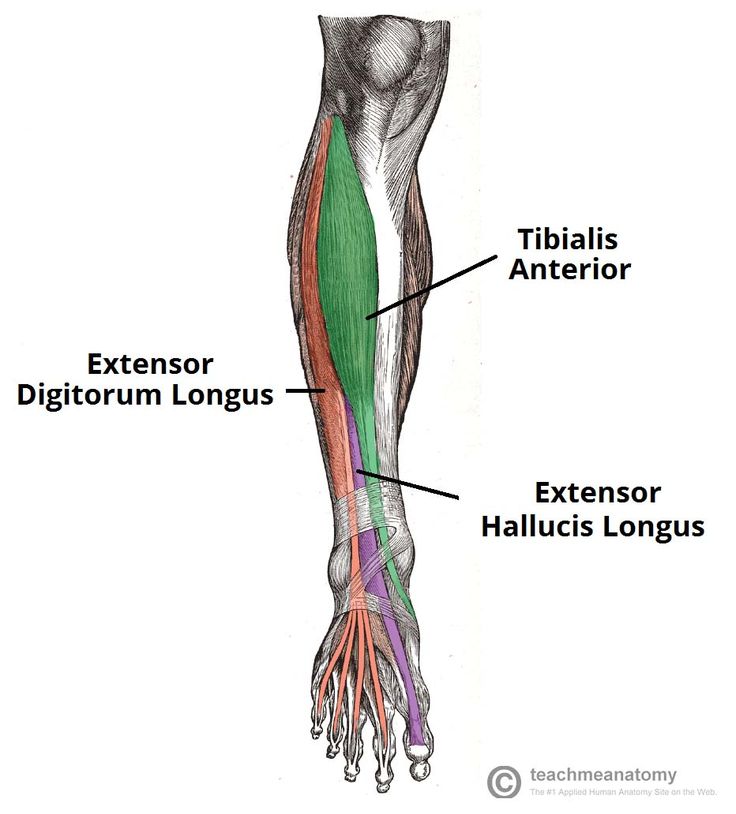 Относительно новым в отечественной неврологической практике является использование нуклеотидов — низкомолекулярных структурных элементов, которые играют фундаментальную роль в процессах метаболизма, участвуют в сохранении энергии и переносе определенных групп молекул, а также выступают в качестве внутриклеточных сигнальных белков. Кроме того, нуклеотиды являются важными компонентами нуклеиновых кислот, в частности ДНК и РНК. Один из наиболее часто упоминаемых в медицине нуклеотидов — уридинмонофосфат играет основную роль в нейрональном синтезе всех необходимых пиримидиновых нуклеотидов [13, 14]. Механизм действия уридина при периферических нейропатиях носит многофакторный характер и включает регенерацию и профилактику дальнейшей дегенерации периферической нервной системы. После проникновения внутрь нервной клетки часть уридина подвергается аминированию с образованием цитидина, а оставшийся уридин и вновь образованный цитидин становятся основополагающими компонентами ДНК и РНК, увеличивая активность процессов их транскрипции и трансляции.
Относительно новым в отечественной неврологической практике является использование нуклеотидов — низкомолекулярных структурных элементов, которые играют фундаментальную роль в процессах метаболизма, участвуют в сохранении энергии и переносе определенных групп молекул, а также выступают в качестве внутриклеточных сигнальных белков. Кроме того, нуклеотиды являются важными компонентами нуклеиновых кислот, в частности ДНК и РНК. Один из наиболее часто упоминаемых в медицине нуклеотидов — уридинмонофосфат играет основную роль в нейрональном синтезе всех необходимых пиримидиновых нуклеотидов [13, 14]. Механизм действия уридина при периферических нейропатиях носит многофакторный характер и включает регенерацию и профилактику дальнейшей дегенерации периферической нервной системы. После проникновения внутрь нервной клетки часть уридина подвергается аминированию с образованием цитидина, а оставшийся уридин и вновь образованный цитидин становятся основополагающими компонентами ДНК и РНК, увеличивая активность процессов их транскрипции и трансляции.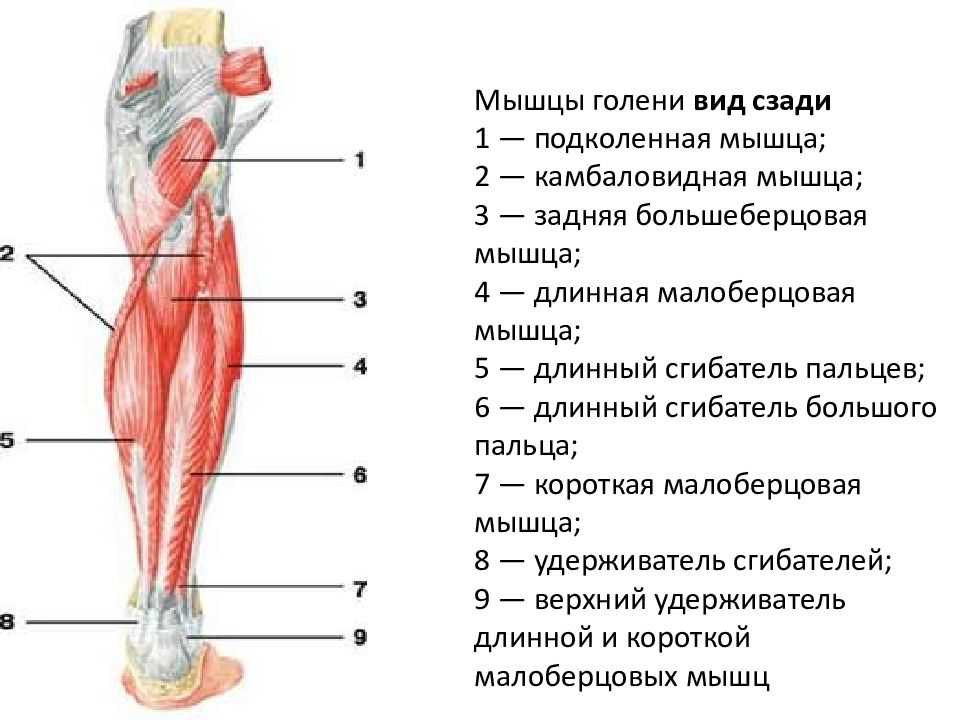 Именно этим веществам принадлежит важная ферментная функция в биосинтезе таких мембранных компонентов, как фосфолипиды, гликолипиды и гликопротеины, которые выполняют важную функцию в образовании и действии аксонов и их миелиновой оболочки. Кроме внутриклеточного действия, пиримидиновые нуклеотиды оказывают также влияние на нервную систему, активируя мембранные рецепторы, что стимулирует пролиферацию шванновских клеток и их миграцию и адгезию к аксону поврежденного нерва [15, 16].
Именно этим веществам принадлежит важная ферментная функция в биосинтезе таких мембранных компонентов, как фосфолипиды, гликолипиды и гликопротеины, которые выполняют важную функцию в образовании и действии аксонов и их миелиновой оболочки. Кроме внутриклеточного действия, пиримидиновые нуклеотиды оказывают также влияние на нервную систему, активируя мембранные рецепторы, что стимулирует пролиферацию шванновских клеток и их миграцию и адгезию к аксону поврежденного нерва [15, 16].
Уридинмонофосфат представлен в виде биологически активной добавки (БАД) келтикан комплекс, в который также входят витамин В12 и фолиевая кислота. Это сочетание подобрано в качестве наиболее эффективного стимулятора восстановления нервной ткани — В12 вовлечен в этапы синтеза пуриновых и пиримидиновых нуклеиновых оснований, нуклеиновых кислот и белков, а фолиевая кислота выступает в качестве кофермента во многих каталитических реакциях, особенно в метаболизме белка и нуклеиновых кислот (в синтезе пурина, ДНК и сборке различных аминокислот), участвует в биосинтезе нейротрансмиттеров, фосфолипидов и гемоглобина.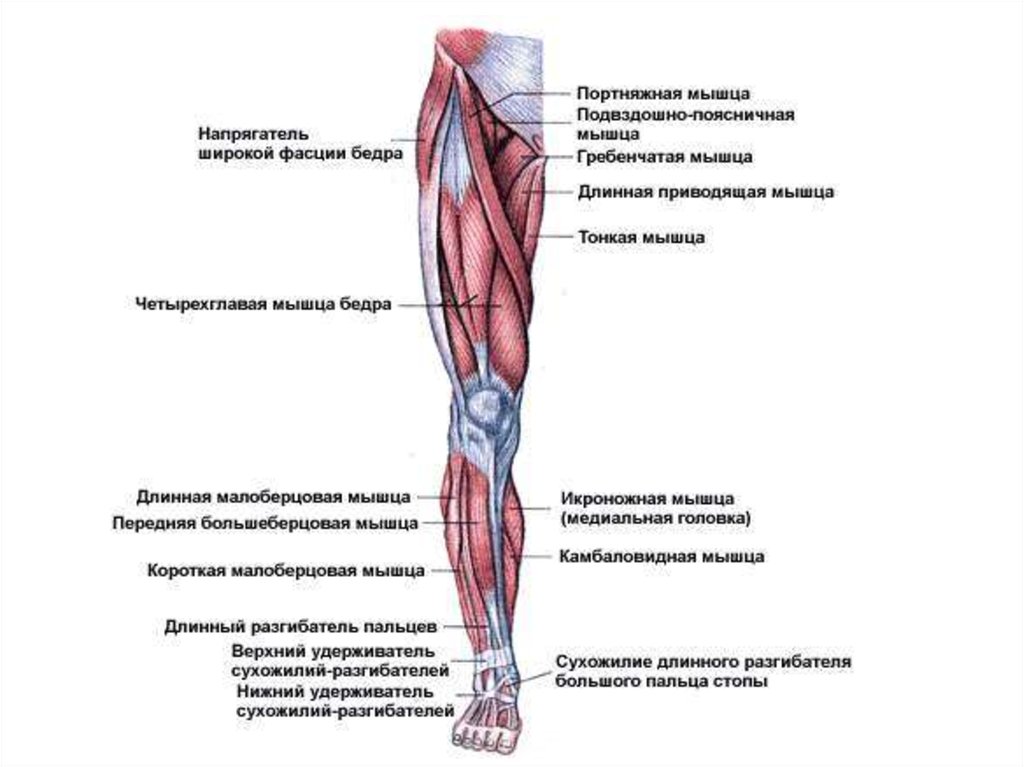 Таким образом, келтикан комплекс способствует регенерации нерва, восполняя повышенную потребность нервной ткани в синтезе или утилизации липидов и протеинов [17].
Таким образом, келтикан комплекс способствует регенерации нерва, восполняя повышенную потребность нервной ткани в синтезе или утилизации липидов и протеинов [17].
Результаты многочисленных зарубежных клинических исследований [18—21] показали эффективность нуклеотидов при различных метаболических, вертеброгенных, инфекционных и компрессионно-ишемических поражениях нервной ткани. В отечественной литературе имеются лишь единичные сообщения [22, 23], посвященные эффективности нуклеотидов, что связано с недавним появлением БАД келтикан комплекс на российском рынке. Тем не менее собственный небольшой опыт авторов статьи подтверждает оптимистичные перспективы применения нуклеотидов у пациентов с периферическими нейропатиями.
Под наблюдением находились 34 пациента (18 женщин и 16 мужчин) с болью в спине и компрессионно-ишемическими нейропатиями различной локализации. Терапия нуклеотидами применялась для пациентов с длительным анамнезом заболевания (от 3,5 мес до 1,5 года). Традиционная фармакотерапия дополнялась приемом 1 капсулы БАД келтикан комплекс во время еды на протяжении от 1 до 2 мес.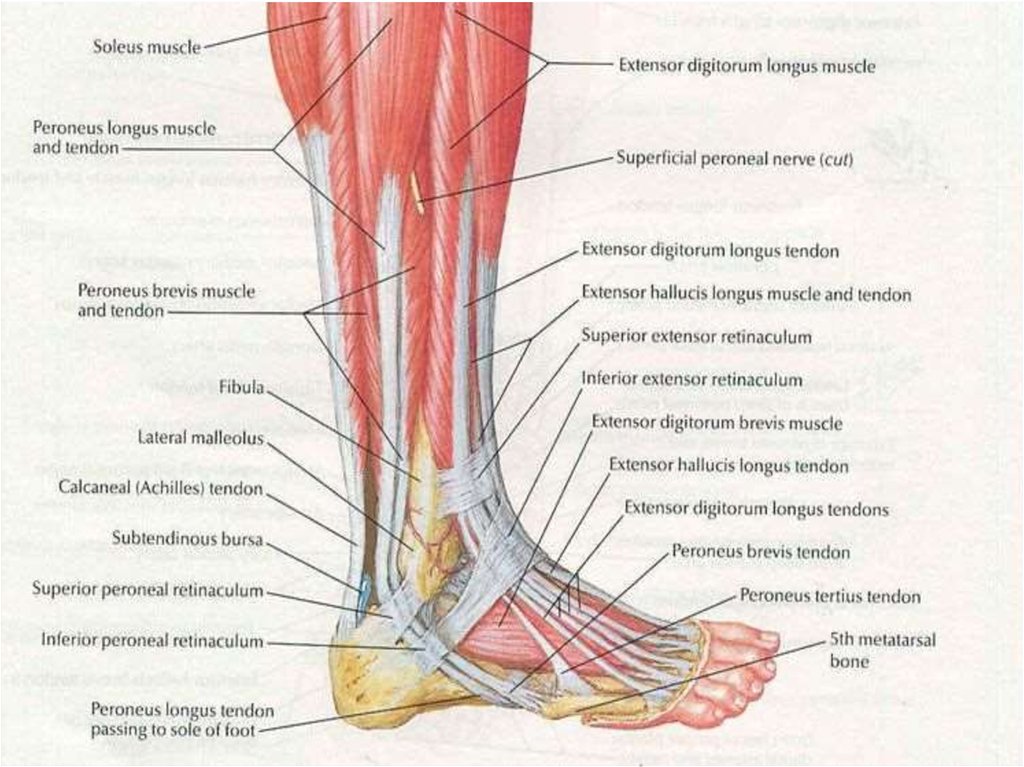 У всех пациентов, получающих нуклеотиды, отмечалось более быстрое восстановление двигательных функций, включающее восстановление рефлекторной активности, улучшение вегетативно-трофической функции. Однако самым значимым было уменьшение интенсивности болевого синдрома, что давало возможность, с одной стороны, уменьшить дозу обезболивающих препаратов и тем самым снизить число побочных эффектов, с другой стороны, уменьшение болевого синдрома позволило проводить процесс реабилитации двигательной функции более активно, с включением кинезитерапии и лечебной физкультуры, что дало возможность сократить сроки нетрудоспособности больных. БАД келтикан комплекс может быть использован у пациентов с болью в спине в качестве источника дополнительных веществ и способствует восстановлению поврежденных нервных волокон при заболеваниях позвоночника и периферических нервов благодаря этому способствует более быстрому восстановлению хорошего самочувствия и работоспособности. Особое внимание в настоящем исследовании было уделено вопросам безопасности.
У всех пациентов, получающих нуклеотиды, отмечалось более быстрое восстановление двигательных функций, включающее восстановление рефлекторной активности, улучшение вегетативно-трофической функции. Однако самым значимым было уменьшение интенсивности болевого синдрома, что давало возможность, с одной стороны, уменьшить дозу обезболивающих препаратов и тем самым снизить число побочных эффектов, с другой стороны, уменьшение болевого синдрома позволило проводить процесс реабилитации двигательной функции более активно, с включением кинезитерапии и лечебной физкультуры, что дало возможность сократить сроки нетрудоспособности больных. БАД келтикан комплекс может быть использован у пациентов с болью в спине в качестве источника дополнительных веществ и способствует восстановлению поврежденных нервных волокон при заболеваниях позвоночника и периферических нервов благодаря этому способствует более быстрому восстановлению хорошего самочувствия и работоспособности. Особое внимание в настоящем исследовании было уделено вопросам безопасности. Не было ни одного пациента, отказавшегося от терапии нуклеотидами из-за побочных эффектов, что довольно предсказуемо: компоненты БАД келтикан комплекс являются органическими соединениями, некоторые из них синтезируются в самом организме человека. Безопасность уридина (в комбинации с витаминами или без них) была продемонстрирована и в ходе его широкомасштабных зарубежных исследований [24, 25], в которых принимали участие большое число пациентов. О серьезных нежелательных эффектах или летальных исходах не сообщалось.
Не было ни одного пациента, отказавшегося от терапии нуклеотидами из-за побочных эффектов, что довольно предсказуемо: компоненты БАД келтикан комплекс являются органическими соединениями, некоторые из них синтезируются в самом организме человека. Безопасность уридина (в комбинации с витаминами или без них) была продемонстрирована и в ходе его широкомасштабных зарубежных исследований [24, 25], в которых принимали участие большое число пациентов. О серьезных нежелательных эффектах или летальных исходах не сообщалось.
Необходимо отметить, что терапия боли в спине и компрессионно-ишемических нейропатий обязательно должна включать и нелекарственные методы лечения. Мануальная терапия с элементами кинезитерапии, кинезитейпирование, методы биологической обратной связи играют ведущую роль в формировании правильного двигательного стереотипа, восстановления нарушенного биомеханического паттерна. Из физиотерапевтических методов наиболее эффективны массаж, фонофорез с глюкокортикостероидами на область компрессии в острой стадии воспаления, а при хронических рубцово-спаечных процессах — электрофорез с лидазой и ударно-волновая терапия высокой частоты и низкой интенсивности.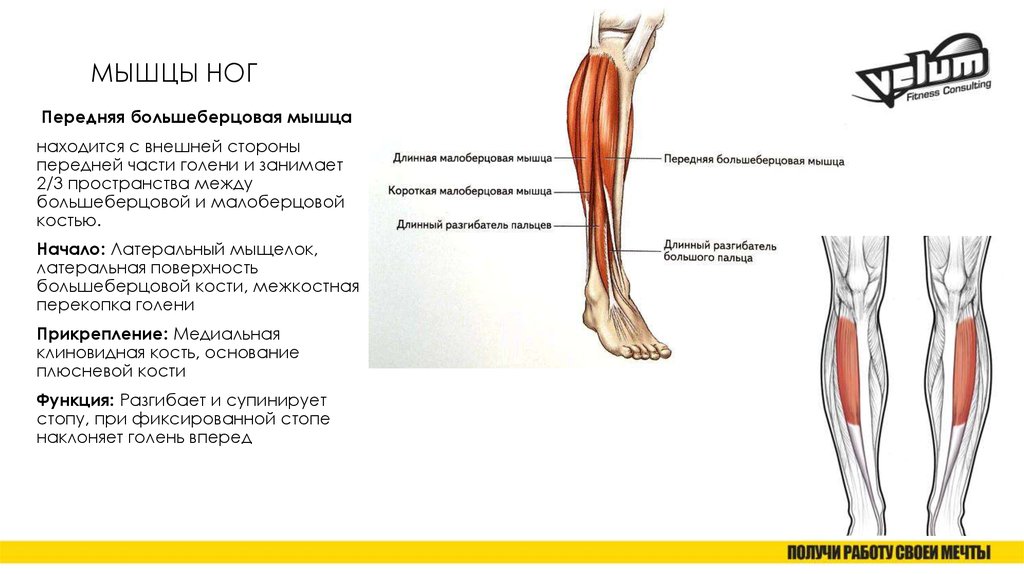 Немаловажное значение имеют и рефлекторные методы лечения: иглорефлексо-, лазеро-, аурикулотерапия. Восстановить адекватные движения помогут занятия лечебной физкультурой под руководством опытного инструктора, который сможет и в дальнейшем контролировать правильность самостоятельно выполняемых упражнений.
Немаловажное значение имеют и рефлекторные методы лечения: иглорефлексо-, лазеро-, аурикулотерапия. Восстановить адекватные движения помогут занятия лечебной физкультурой под руководством опытного инструктора, который сможет и в дальнейшем контролировать правильность самостоятельно выполняемых упражнений.
Таким образом, боль в спине, сопровождающаяся или вызываемая компрессионно-ишемическими нейропатиями, по-прежнему является трудной терапевтической задачей в связи со сложностью диагностики и необходимостью проведения комплексного лечения. Но имеющиеся на сегодняшний день терапевтические возможности позволяют надеяться на ее успешное решение, поскольку появляющиеся новые лекарственные препараты обладают высокой степенью эффективности по восстановлению поврежденных нервных волокон, хорошей комплаентностью и безопасностью.
Авторы заявляют об отсутствии конфликта интересов.
*e-mail: [email protected]; https://orcid.org/0000-0003-4364-0123
Топографоанатомические особенности перфорантных вен голени
Основные работы по изучению анатомии и физиологии перфорантных вен (ПВ) голени относятся к 1950—1970 гг. [1—4]. В них в основном изучали ПВ медиальной группы, сведений же о латеральной группе ПВ немного, и они достаточно противоречивы. Эти работы содержали сведения, относящиеся скорее к нормальной анатомии, чем к топографической. В настоящем исследовании мы поставили задачу изучить в том числе топографоанатомические особенности ПВ голени, так как эти данные являются основой для проведения оперативного лечения.
[1—4]. В них в основном изучали ПВ медиальной группы, сведений же о латеральной группе ПВ немного, и они достаточно противоречивы. Эти работы содержали сведения, относящиеся скорее к нормальной анатомии, чем к топографической. В настоящем исследовании мы поставили задачу изучить в том числе топографоанатомические особенности ПВ голени, так как эти данные являются основой для проведения оперативного лечения.
Цель работы — уточнить топографоанатомические особенности ПВ голени, имеющие значение с точки зрения оперативного лечения.
Работа выполнена на базе патологоанатомического отделения (зав. — к.м.н. А.В. Левитин) Рязанского областного клинического кардиологического диспансера. Материалом для исследования служили 50 нижних конечностей умерших людей, не имевших признаков хронических заболеваний вен. Через большую подкожную вену, выделенную у лодыжки, производили инъекцию желатина синего цвета в антеградном и ретроградном направлении. Затем осуществляли препарирование.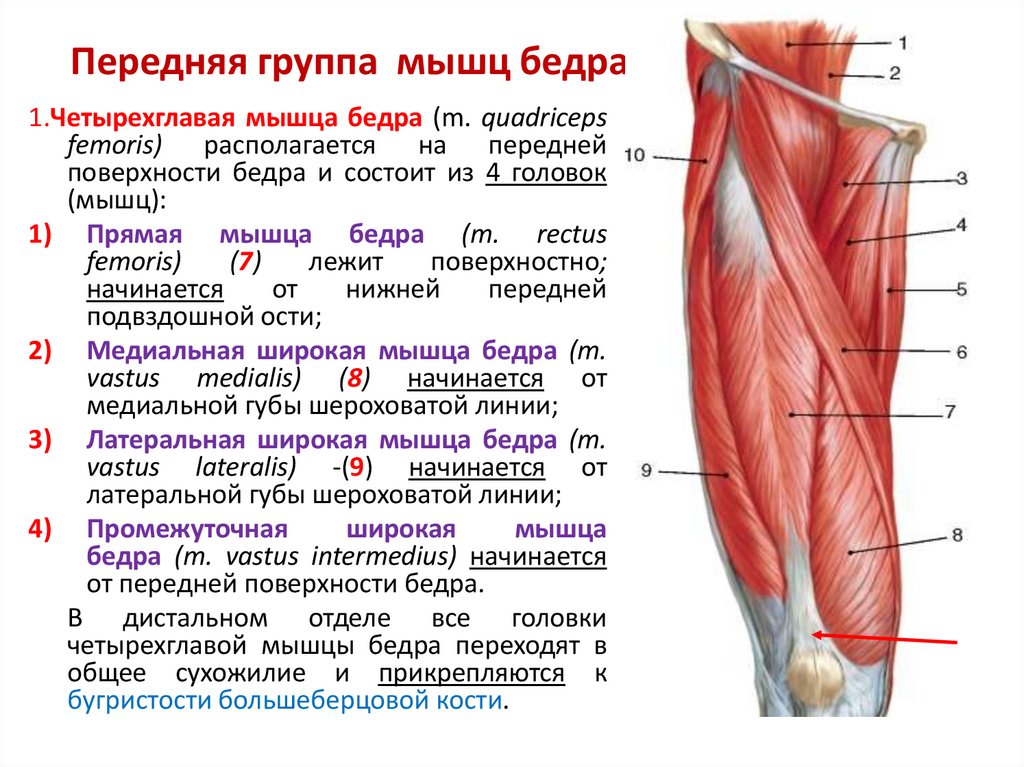 Сначала удаляли кожу, идентифицировали и описывали поверхностные вены и П.В. Затем вскрывали фасцию голени, ПВ брали на держалки, прослеживали до места впадения в магистральные вены голени.
Сначала удаляли кожу, идентифицировали и описывали поверхностные вены и П.В. Затем вскрывали фасцию голени, ПВ брали на держалки, прослеживали до места впадения в магистральные вены голени.
Все ПВ классифицировали на прямые, впадавшие в магистральные глубокие вены, и непрямые, соединявшиеся с внутримышечными. Прямые П.В. были разделены на три группы, в соответствии с тем, с какими глубокими венами голени они соединялись (передние большеберцовые, задние большеберцовые, малоберцовые). В свою очередь каждую группу делили на подгруппы в зависимости от того, соединяла ли ПВ глубокую вену со стволом или притоком подкожной вены.
В ходе топографоанатомического исследования выявили три основные формы строения вен голени: магистральную, сетевидную и промежуточную.
Магистральный вариант — 11 (22%) наблюдений — характеризовался следующим. Большая подкожная вена начиналась кпереди от медиальной лодыжки как продолжение медиальной краевой дорсальной вены стопы. На 3—3,5 см выше медиальной лодыжки она отклонялась кзади и пересекала медиальную поверхность большеберцовой кости. Далее она шла вдоль медиальной части голени, проходя позади медиального мыщелка большеберцовой кости и далее на бедро. Большая подкожная вена имела на голени три основных притока: переднюю арочную ветвь, заднюю арочную ветвь, подколенную ветвь. Также имелась постоянная коммуникантная вена, соединяющая малую подкожную и большую подкожную вены. Передняя арочная ветвь исходила из дистальной части дорсальной венозной дуги стопы, шла по передней поверхности голени на ~3—3,5 см латеральнее переднего края большеберцовой кости. На границе верхней и нижней трети голени впадала в большую подкожную вену. Задняя арочная вена начиналась позади медиальной лодыжки, шла вверх и впадала в большую подкожную вену на границе верхней и средней трети голени (в 1/3 случаев была выражена очень слабо). Притоки этой ветви дренируют покровные ткани в области позади медиальной лодыжки. Подколенная ветвь дренирует кожу и подкожную клетчатку области ниже колена.
Далее она шла вдоль медиальной части голени, проходя позади медиального мыщелка большеберцовой кости и далее на бедро. Большая подкожная вена имела на голени три основных притока: переднюю арочную ветвь, заднюю арочную ветвь, подколенную ветвь. Также имелась постоянная коммуникантная вена, соединяющая малую подкожную и большую подкожную вены. Передняя арочная ветвь исходила из дистальной части дорсальной венозной дуги стопы, шла по передней поверхности голени на ~3—3,5 см латеральнее переднего края большеберцовой кости. На границе верхней и нижней трети голени впадала в большую подкожную вену. Задняя арочная вена начиналась позади медиальной лодыжки, шла вверх и впадала в большую подкожную вену на границе верхней и средней трети голени (в 1/3 случаев была выражена очень слабо). Притоки этой ветви дренируют покровные ткани в области позади медиальной лодыжки. Подколенная ветвь дренирует кожу и подкожную клетчатку области ниже колена.
При сетевидной форме строения — 6 (12%) случаев — обнаруживали фактически только ствол большой или малой подкожной вены.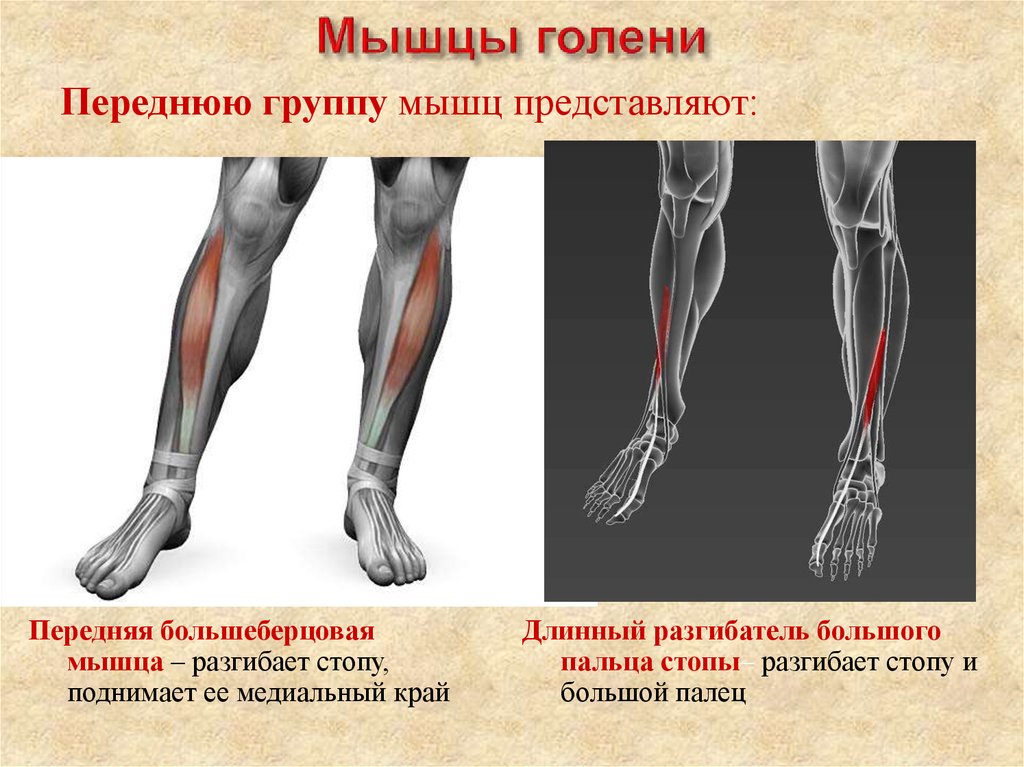 Притоки дифференцировать было невозможно, они представляли сплошную сеть подкожных вен. При данной форме строения задняя арочная ветвь имеет многочисленные связи со стволом большой подкожной ветви в средней трети и нижней трети голени.
Притоки дифференцировать было невозможно, они представляли сплошную сеть подкожных вен. При данной форме строения задняя арочная ветвь имеет многочисленные связи со стволом большой подкожной ветви в средней трети и нижней трети голени.
При промежуточной форме строения — 33 (66%) случая — основные притоки дифференцировать было возможно, но они имели многочисленные связи между собой. Малая подкожная вена начиналась позади латеральной лодыжки как продолжение латеральной краевой дорзальной венозной дуги. Она шла вверх вдоль латерального края ахиллова сухожилия и на середине голени, прободая глубокую фасцию голени, проходя между головками икроножной мышцы, в канале Пирогова и в области подколенной ямки впадала в подколенную вену. Независимо от формы строения она принимала участие в дренировании латеральной надлодыжечной венозной сети.
Магистральная форма строения глубоких вен голени характеризовалась наличием не более двух стволов задних большеберцовых, передних большеберцовых и малоберцовых вен. Сетевидная форма строения характеризовалась тем, что два основных ствола магистральных вен голени разделялись на параллельно идущие стволы (четыре и более), которые вновь сливались в единый ствол перед соединением с подколенной веной. Кроме того, имелись многочисленные поперечные связи между этими стволами. При промежуточной форме строения поперечные связи между магистральными глубокими венами отсутствовали, а самих стволов было не более четырех.
Сетевидная форма строения характеризовалась тем, что два основных ствола магистральных вен голени разделялись на параллельно идущие стволы (четыре и более), которые вновь сливались в единый ствол перед соединением с подколенной веной. Кроме того, имелись многочисленные поперечные связи между этими стволами. При промежуточной форме строения поперечные связи между магистральными глубокими венами отсутствовали, а самих стволов было не более четырех.
В отечественной литературе можно встретить различные трактовки в определении коммуникантных и перфорантных вен [5]. В данном исследовании мы считали коммуникантными вены, соединяющие сосуды в пределах одной системы (поверхностной или глубокой). Была выявлена постоянная коммуникантная вена в поверхностной венозной системе, которая соединяла малую и большую подкожные вены в средней трети голени. В глубокой венозной системе обнаружили три часто встречавшихся коммуникантных сосуда. На уровне лодыжек между задними большеберцовыми и малоберцовыми венами имеется коммуникантная вена, проходящая позади длинной мышцы, сгибающей большой палец.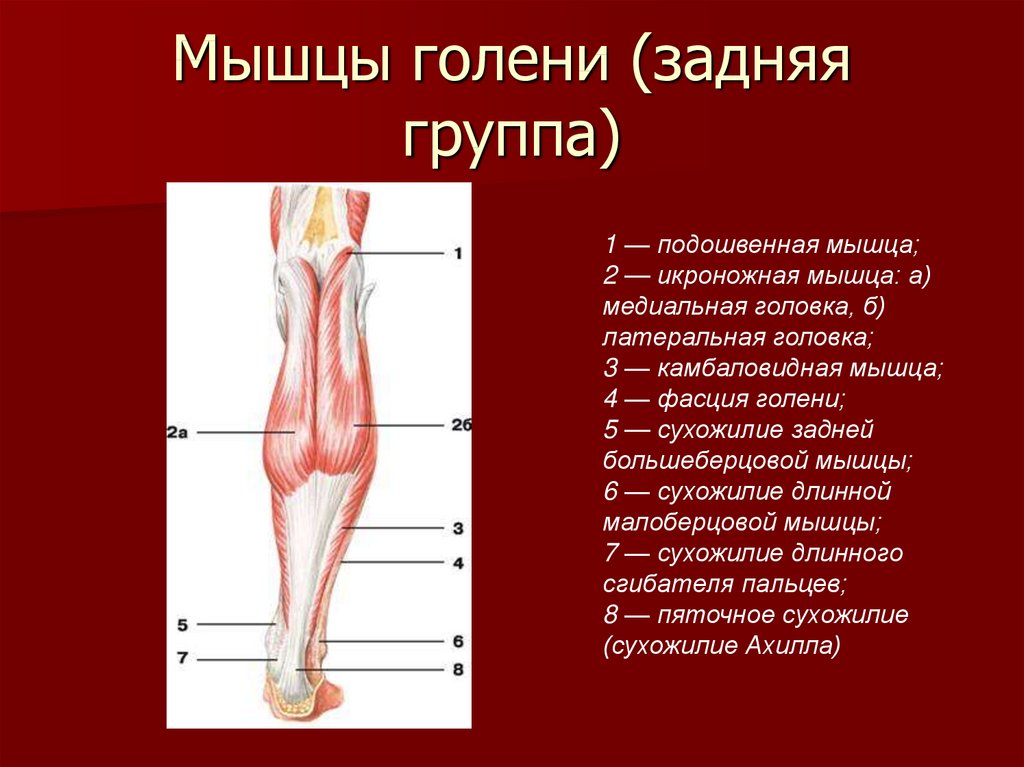 Коммуникантная вена, соединяющая малоберцовые и передние большеберцовые вены на уровне лодыжек, сопровождала прободающую ветвь a. peronea и проходила вместе с ней через межкостную мембрану. Также была выявлена коммуникантная вена между малоберцовыми и передними большеберцовыми венами на уровне средней трети голени. Диаметр этого сосуда колебался от 3 до 4 мм, локализовался он на расстоянии от 10 до 16 см от нижнего края лодыжек; проходил через межкостную мембрану и встретился в 1/3 случаев. Две первые вены хорошо описаны в литературе [6], данных о частоте выявления третьей мы не обнаружили.
Коммуникантная вена, соединяющая малоберцовые и передние большеберцовые вены на уровне лодыжек, сопровождала прободающую ветвь a. peronea и проходила вместе с ней через межкостную мембрану. Также была выявлена коммуникантная вена между малоберцовыми и передними большеберцовыми венами на уровне средней трети голени. Диаметр этого сосуда колебался от 3 до 4 мм, локализовался он на расстоянии от 10 до 16 см от нижнего края лодыжек; проходил через межкостную мембрану и встретился в 1/3 случаев. Две первые вены хорошо описаны в литературе [6], данных о частоте выявления третьей мы не обнаружили.
ПВ мы считали сосуды, прободающие фасцию голени и соединяющие систему поверхностных и глубоких вен. Мы выделили три группы прямых ПВ голени. Сосуды передней большеберцовой группы располагались на передней и латеральной поверхности голени и в большинстве своем лежали в переднем мышечном ложе. Количество П.В. этой группы значимого диаметра (от 1 до 2 мм) насчитывалось от 3 до 7 (при общем количестве 13—16).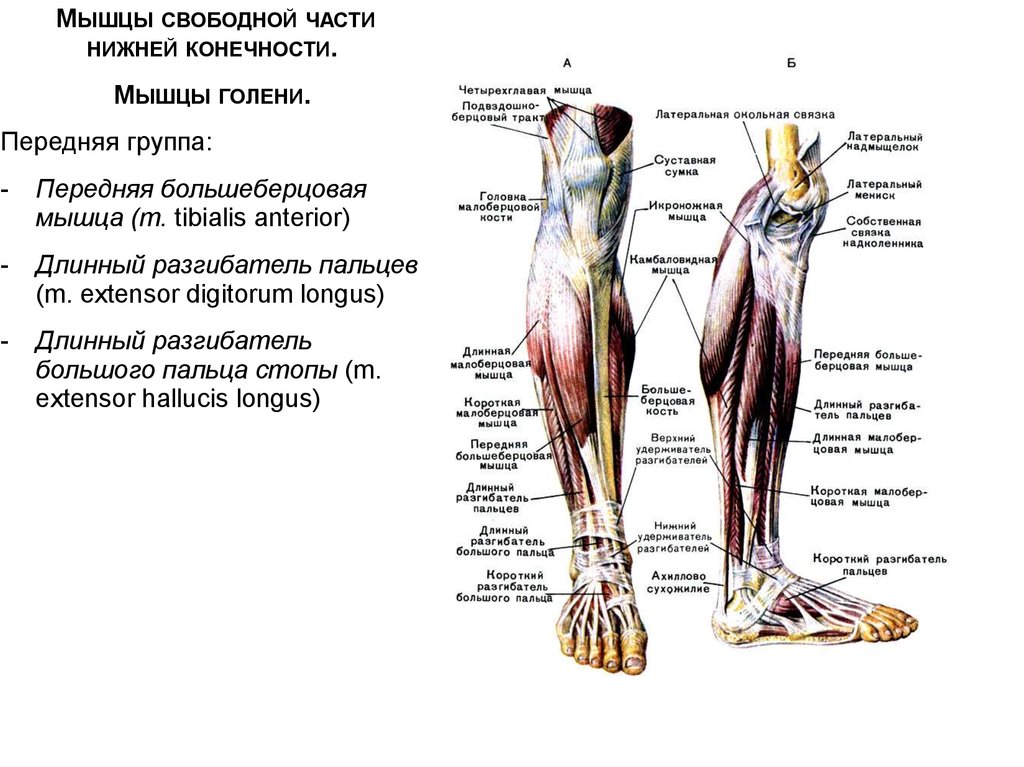 Почти все они впадали в передние большеберцовые вены, соединяя их главным образом с передней арочной ветвью и ее притоками. Только в 2 из 50 случаев они впадали в малоберцовые вены, проходя при этом через межкостную мембрану в нижней трети голени.
Почти все они впадали в передние большеберцовые вены, соединяя их главным образом с передней арочной ветвью и ее притоками. Только в 2 из 50 случаев они впадали в малоберцовые вены, проходя при этом через межкостную мембрану в нижней трети голени.
Передняя большеберцовая группа была разделена на три подгруппы: медиальную, латеральную, центральную [4]:
— медиальная подгруппа насчитывала 4—5 ПВ, преимущественно малого диаметра (до 0,5 мм), проходящих под передней большеберцовой мышцей и лежащей между ней и большеберцовой костью;
— центральная подгруппа насчитывала также 4—5 ПВ, преимущественно малого диаметра (до 0,5 мм), проходящих между передней большеберцовой мышцей и длинным разгибателем пальцев стопы;
— латеральная подгруппа (диаметр ПВ этой подгруппы был бóльшим по сравнению с первыми двумя) насчитывала 5—6 ПВ, проходящих между длинным разгибателем пальцев и малоберцовыми мышцами, вдоль передней межмышечной перегородки, в 1/3 случаев пробадая ее и заходя в наружное межмышечное пространство. Наиболее постоянные и крупные сосуды локализовались в средней и дистальной части голени, впереди латеральной лодыжки. В дистальной части голени ПВ располагались между сухожилиями малоберцовых мышц и сухожильной частью длинного разгибателя пальцев. Длина П.В. при этом могла достигать 7—8 см. Вены дренировали кожу и подкожную клетчатку кпереди от латеральной лодыжки. Все П.В. этой группы сопровождали артерии диаметром до 0,5 мм.
Наиболее постоянные и крупные сосуды локализовались в средней и дистальной части голени, впереди латеральной лодыжки. В дистальной части голени ПВ располагались между сухожилиями малоберцовых мышц и сухожильной частью длинного разгибателя пальцев. Длина П.В. при этом могла достигать 7—8 см. Вены дренировали кожу и подкожную клетчатку кпереди от латеральной лодыжки. Все П.В. этой группы сопровождали артерии диаметром до 0,5 мм.
Перфоранты задней большеберцовой группы располагались главным образом на медиальной поверхности голени и впадали в задние большеберцовые вены. Латеральные и медиальные подошвенные вены стопы по выходу из пяточного канала формируют два ствола задних большеберцовых вен. В нижней трети эти вены проходят между глубокими сгибателями и глубоким листком фасции голени, который очень прочен в этой части. В средней и верхней трети задние большеберцовые вены идут в голено-подколенном канале (канал Грубера), расположенном между глубоким слоем мышц голени и поверхностными мышцами — икроножной и камбаловидной, а точнее между глубоким слоем мышц голени и глубоким листком фасции голени, отделяющим их от m.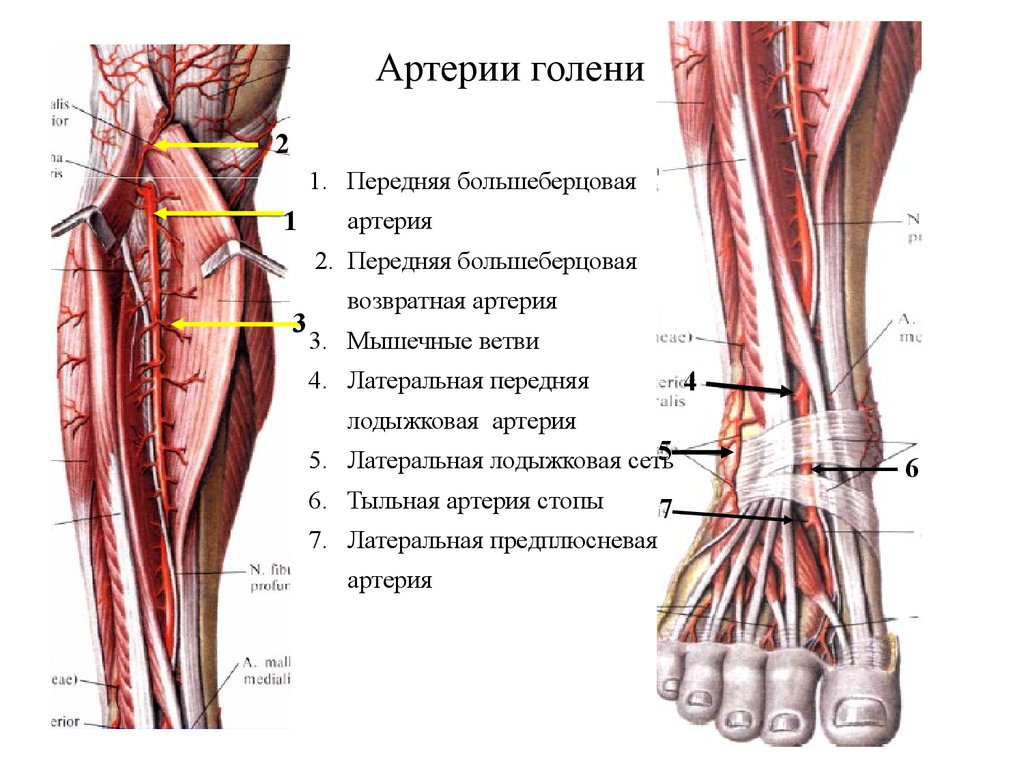 soleus. ПВ, проходя из слоя покровных тканей, пробадают фасции и мышцы голени.
soleus. ПВ, проходя из слоя покровных тканей, пробадают фасции и мышцы голени.
Задняя большеберцовая группа насчитывала от 3 до 8 ПВ, локализовались они преимущественно по линии Линтона — 2 см от медиального края большеберцовой кости на всем протяжении голени. Наиболее постоянными и крупными являлись ПВ дистальной части голени (группы Коккетта).
ПВ средней трети и нижней трети медиальной поверхности голени являлись самостоятельно дренирующими сосудами области медиальной лодыжки (рис. 1). При магистральном типе строения поверхностной венозной системы они не соединялись с большой подкожной веной. При рассыпном типе строения они имели связь со стволом большой подкожной вены через коммуникантные ветви.
Рис. 1. Группа заднебольшеберцовых перфорантных вен.
Обращает на себя внимание, что в медиальной группе, в дистальной части голени, может присутствовать от 1 до 6 перфорантов, что несколько расходится с классическими представлениями о ПВ этой зоны [3]. Наиболее постоянными были перфоранты, располагающиеся на расстоянии 7—10 и 12—16 см от нижнего края медиальной лодыжки. Первый из них расценивали как перфорант Коккетта-II. В 18% случаев он имел связь с медиальным коллектором m. soleus. Длина субфасциального участка колебалась от 1 до 2 см. Второй, располагавшийся на расстоянии 12—16 см в зоне перехода m. soleus в ахиллово сухожилие, расценивали как перфорант Коккетта-III. Он проходит через толщу мышцы в месте прикрепления ее к linea musculi solei большеберцовой кости и имеет связь с медиальным коллектором m. soleus (через суральные вены, расположенные в дистальной части мышцы). Длина субфасциального участка составляла от 2,5 до 4 см.
Наиболее постоянными были перфоранты, располагающиеся на расстоянии 7—10 и 12—16 см от нижнего края медиальной лодыжки. Первый из них расценивали как перфорант Коккетта-II. В 18% случаев он имел связь с медиальным коллектором m. soleus. Длина субфасциального участка колебалась от 1 до 2 см. Второй, располагавшийся на расстоянии 12—16 см в зоне перехода m. soleus в ахиллово сухожилие, расценивали как перфорант Коккетта-III. Он проходит через толщу мышцы в месте прикрепления ее к linea musculi solei большеберцовой кости и имеет связь с медиальным коллектором m. soleus (через суральные вены, расположенные в дистальной части мышцы). Длина субфасциального участка составляла от 2,5 до 4 см.
Каждый перфорант медиальной группы сопровождает артерия диаметром от 0,5 до 1 мм, исходящая из задней большеберцовой артерии (рис. 2). Кроме того, около перфорантов Коккетта-III часто удавалось идентифицировать веточку большеберцового нерва.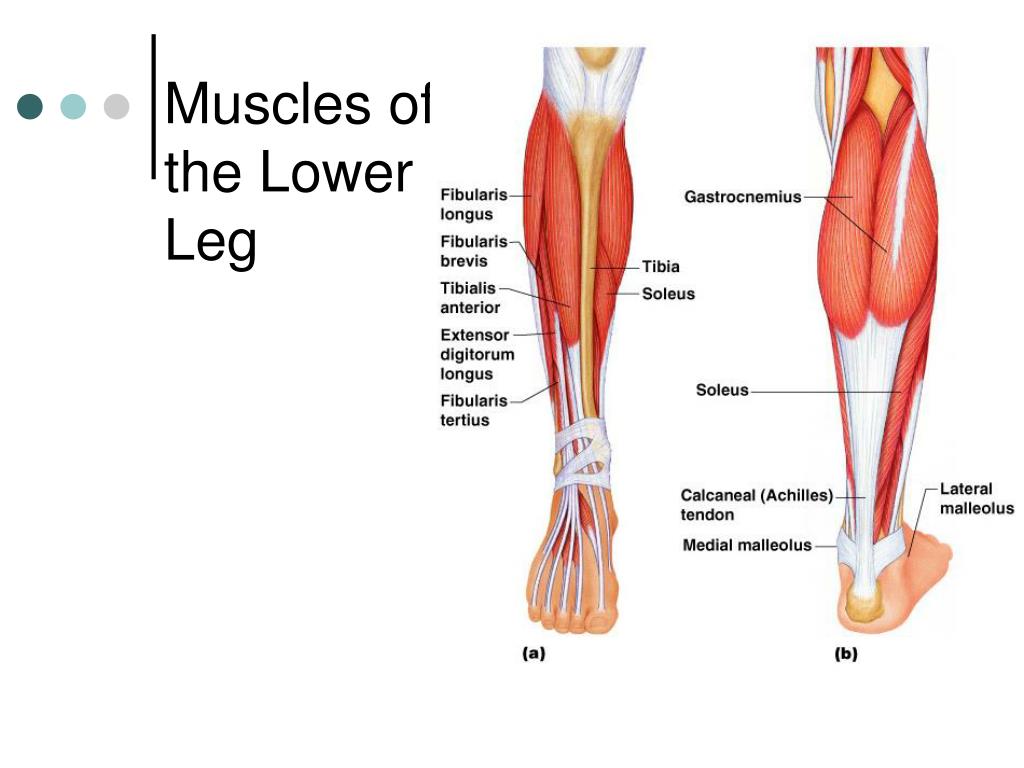 Таким образом, комплекс перфорант—артерия—нерв представляет собой типичный сосудисто-нервный пучок (см. рис. 2, а).
Таким образом, комплекс перфорант—артерия—нерв представляет собой типичный сосудисто-нервный пучок (см. рис. 2, а).
Рис. 2. Особенности строения перфорантной вены Коккетта III на суб- и эпифасциальном уровнях.
Более чем в половине случаев на субфасциальном участке имелось два ствола ПВ (особенно это характерно для вен Коккетта-II и -III), на уровне фасции — один ствол, на эпифасциальном уровне вены в большинстве случаев широко ветвились (см. рис. 2, б). В 16% случаев в эпифасциальной части и на уровне фасции ПВ были представлены двумя самостоятельными стволами.
Как правило, ПВ данной группы впадают в одну и ту же заднюю большеберцовую вену, одна чуть выше другой. Топография сосудисто-нервных пучков определяется двумя факторами: отношением к мышцам, межмышечным промежуткам и фасциям. ПВ данной группы в дистальной части проходят между глубокими сгибателями и глубоким листком фасции голени. На точном знании взаимоотношений сосудов и фасций, согласно Н.И.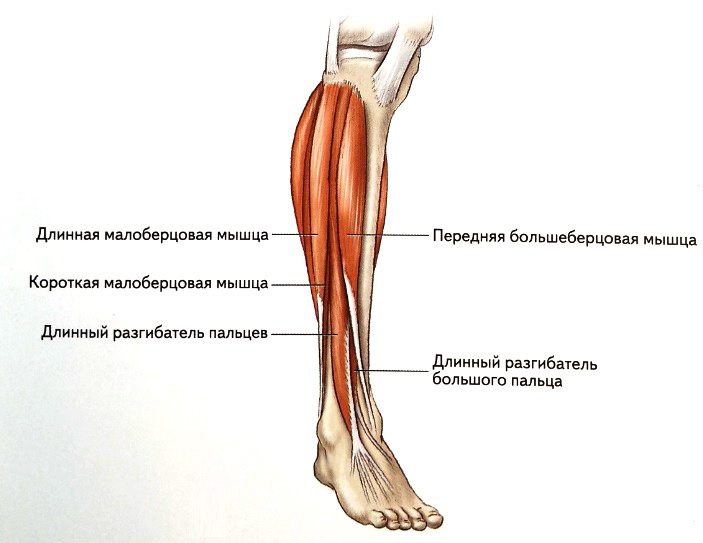 Пирогову, основаны верные и безопасные методы обнажения сосудов [7]. Для П.В. голени — это взаимоотношения с глубоким листком фасции голени. Перфорант Коккетта-III в 82% наблюдений прободал глубокий листок фасции голени. Перфорант Коккетта-II в 64% случаев был скрыт глубоким листком фасции голени. Перфоранты, располагавшиеся на расстоянии до 7 см от медиальной лодыжки, в 100% были скрыты глубоким листком фасции голени.
Пирогову, основаны верные и безопасные методы обнажения сосудов [7]. Для П.В. голени — это взаимоотношения с глубоким листком фасции голени. Перфорант Коккетта-III в 82% наблюдений прободал глубокий листок фасции голени. Перфорант Коккетта-II в 64% случаев был скрыт глубоким листком фасции голени. Перфоранты, располагавшиеся на расстоянии до 7 см от медиальной лодыжки, в 100% были скрыты глубоким листком фасции голени.
Угол впадения в глубокую вену для перфорантов Коккетта-III составлял 45°, для перфорантов Коккетта-II — 45° и перфорантов, располагавшихся на расстоянии до 7 см от медиальной лодыжки, —примерно 70—90°. Учет угла впадения в магистральные вены голени имеет клиническое значение, так как является фактором передачи более высокого венозного давления в систему микроциркуляции покровных тканей голени при несостоятельности клапанного аппарата. ПВ может впадать в магистральные вены под острым, прямым или тупым углом. Самым неблагоприятным является вариант впадения под острым или прямым углом [8].
Менее постоянными являлись ПВ проксимальной части голени (перфоранты Бойда, Шермана). Эти вены заключены в волокна камбаловидной мышцы и проходят рядом с надкостницей большеберцовой кости. В современной зарубежной и отечественной литературе [9, 10] данные перфоранты называются паратибиальными. В большинстве случаев эти вены соединяют напрямую большую подкожную и магистральные вены голени.
ПВ, локализующуюся на расстоянии 18—22 см выше нижнего края медиальной лодыжки, расценивали как перфорант Шермана (см. рис. 1). Он был обнаружен в 48% случаев и в 37,5% случаев прободал глубокий листок фасции голени, в 30% — напрямую соединял задние большеберцовые вены и большую подкожную вену, в 70% случаев соединял глубокую вену с притоком большой подкожной вены. В случае соединения напрямую с большой подкожной веной не происходило разъединение вены на субфасциальном участке.
ПВ, локализующиеся на расстоянии 26—32 см выше нижнего края медиальной лодыжки, расценивали как перфоранты Бойда. Они были обнаружены в 24% случаев и в 83,3% случаях не прободали глубокий листок фасции голени. В 50% они напрямую соединяли задние большеберцовые вены с большой подкожной веной. В случае соединения напрямую с большой подкожной веной не происходило разъединения вены на субфасциальном участке.
Они были обнаружены в 24% случаев и в 83,3% случаях не прободали глубокий листок фасции голени. В 50% они напрямую соединяли задние большеберцовые вены с большой подкожной веной. В случае соединения напрямую с большой подкожной веной не происходило разъединения вены на субфасциальном участке.
Следует отметить, что вышеуказанная локализация является типичной для ПВ медиальной группы. Примечательно, что после удаления задней большеберцовой мышцы были обнаружены ПВ с нестандартной локализацией. Они впадали в задние большеберцовые вены, проходили позади задней большеберцовой мышцы, далее между задней большеберцовой мышцей и поверхностью большеберцовой кости. На медиальной поверхности tibia они располагались на ее поверхности, покрытые фасцией голени.
Малоберцовые группы ПВ располагались на латеральной поверхности голени и впадали в малоберцовые вены. Малоберцовые вены проходят в средней и нижней трети голени в нижнем малоберцовом канале, между задней поверхностью малоберцовой кости и длинным сгибателем большого пальца стопы, выше — между глубоким слоем задних мышц голени и глубоким листком фасции голени. Перфорантам, проходя из слоя покровных тканей, также приходится прободать фасции и мышцы, составляющие нижний малоберцовый канал. ПВ этой группы насчитывали от 4 до 6.
Перфорантам, проходя из слоя покровных тканей, также приходится прободать фасции и мышцы, составляющие нижний малоберцовый канал. ПВ этой группы насчитывали от 4 до 6.
В 60% случаев обнаруженные ПВ являлись самостоятельно дренирующими кожу и подкожную клетчатку сосудами малого диаметра (до 1 мм), 16% соединялись с притоками малой подкожной вены, 24% напрямую соединяли малоберцовые вены с малой подкожной веной.
ПВ проходили вдоль задней межмышечной перегородки и были распределены в большинстве случаев равномерно. На уровне верхней и средней трети голени почти во всех случаях имелся крупный перфорант диаметром до 2 мм, который принимал притоки подкожных вен бедра. ПВ во всех случаях сопровождала артерия диаметром 0,5 мм. Угол впадения в магистральные вены составлял ~ 90°. В 42% случаев ПВ были прикрыты глубоким листком фасции голени.
ПВ средней и нижней трети латеральной поверхности голени встречались постоянно. Интересно расположение этих ПВ относительно мышц. Малоберцовые вены в нижнем мышечно-малоберцовом канале прикрыты длинной мышцей, сгибающей большой палец стопы, являющейся самой крупной из глубоких сгибателей. Мышца начинается от 2/3 нижней части малоберцовой кости и задней межмышечной перегородки. Соответственно перфорант впадал либо в малоберцовые вены в верхней части голени, либо в задние большеберцовые вены и проходил под ахилловом сухожилием (угол впадения в задние большеберцовые вены при этом составлял ~ 90°, вены были скрыты глубоким листком фасции голени). Если вены впадали в малоберцовые вены и проходили над длинной мышцей, сгибающей большой палец стопы, то особенностью их являлся необычно длинный ход — до 8 см. В ряде случаев перфорант впадал напрямую в суральные вены. Артерий около этих перфорантов выявлено не было (рис. 3).
Малоберцовые вены в нижнем мышечно-малоберцовом канале прикрыты длинной мышцей, сгибающей большой палец стопы, являющейся самой крупной из глубоких сгибателей. Мышца начинается от 2/3 нижней части малоберцовой кости и задней межмышечной перегородки. Соответственно перфорант впадал либо в малоберцовые вены в верхней части голени, либо в задние большеберцовые вены и проходил под ахилловом сухожилием (угол впадения в задние большеберцовые вены при этом составлял ~ 90°, вены были скрыты глубоким листком фасции голени). Если вены впадали в малоберцовые вены и проходили над длинной мышцей, сгибающей большой палец стопы, то особенностью их являлся необычно длинный ход — до 8 см. В ряде случаев перфорант впадал напрямую в суральные вены. Артерий около этих перфорантов выявлено не было (рис. 3).
Рис. 3. Латеральные (слева) и медиальные перфорантные вены (справа) впадают в суральные вены в дистальной части m. soleus.
Кроме того, были обнаружены ПВ после удаления длинной мышцы, сгибающей большой палец стопы, которые располагались на уровне от 5 до 15 см от латеральной лодыжки, а проходили через толщу этой мышцы (рис. 4). Данные П.В. шли из наружного межмышечного пространства через заднюю межмышечную перегородку и впадали в малоберцовые вены. Диаметр их был от 1 до 1,5 мм. Артерии сопровождали эти вены во всех случаях. Угол впадения для всех перфорантов средней и нижней части голени составил 45°. Длина субфасциального участка составляла 3—7 см.
4). Данные П.В. шли из наружного межмышечного пространства через заднюю межмышечную перегородку и впадали в малоберцовые вены. Диаметр их был от 1 до 1,5 мм. Артерии сопровождали эти вены во всех случаях. Угол впадения для всех перфорантов средней и нижней части голени составил 45°. Длина субфасциального участка составляла 3—7 см.
Рис. 4. Группа малоберцовых перфорантных вен.
Из глубоких сгибателей голени длинная мышца, сгибающая большой палец стопы, является наиболее сильной, а наличие постоянных и достаточно крупного диаметра ПВ с острым углом впадения позволяет предположить, что эта зона является гемодинамически значимой для венозного оттока. Однако в связи с незначительной ролью в общем венозном оттоке малоберцовых вен [8] эта гипотеза остается спорной.
В дистальной части голени имеются ПВ, которые напрямую соединяют малую подкожную и малоберцовые вены (перфоранты Басси). Располагаются они примерно на уровне 8—10 см от латеральной лодыжки и имеют длинный ход через толщу длинной мышцы, сгибающей большой палец стопы. Диаметр составляет 2—3 мм. Встречались они в 24% случаев (рис. 5).
Диаметр составляет 2—3 мм. Встречались они в 24% случаев (рис. 5).
Рис. 5. Особенности строения перфорантной вены Басси на эпи- и субфасциальном уровнях.
Непрямые ПВ голени были очень распространены, наиболее крупные (1,5 мм и более) локализовались в средней трети голени по латеральной и задней поверхностям. Наиболее крупные среди латеральных (~2 мм) располагались на уровне перехода m. soleus в ахиллово сухожилие и впадали в латеральный венозный коллектор суральных мышц. Именно этим венам отводится основная роль в генезе венозных язв на латеральной поверхности голени [3].
В 34% случаев эти ПВ впадали в малоберцовые вены и латеральный венозный коллектор. По задней поверхности голени в 28% случаев располагался перфорант May, впадавший в медиальный коллектор суральных мышц. Прямой связи с малой подкожной веной он не имел. Интересна еще группа непрямых ПВ, располагающихся вдоль вертикальной линии позади канала Пирогова. Во время операции они остаются вне поля зрения хирурга, однако с помощью дуплексного ангиосканирования хорошо выявляются. Назначение этих вен, по-видимому, состоит в дренировании клетчатки этого канала.
Назначение этих вен, по-видимому, состоит в дренировании клетчатки этого канала.
Таким образом, в ходе исследования были уточнены следующие особенности анатомии ПВ:
— прямые и непрямые ПВ — это сосуды, самостоятельно дренирующие определенный участок покровных тканей. Исключение составляют прямые ПВ, связанные напрямую с магистральными подкожными венами;
— латеральные надлодыжечные перфоранты имеют прямую связь с малой подкожной веной до 24% случаев;
— прямые ПВ часто сопровождаются артерией и нервом, т. е. можно говорить о том, что они входят в состав сосудисто-нервного пучка;
— прямые ПВ располагаются преимущественно вдоль межмышечных перегородок;
— взаимотношение прямых ПВ задней большеберцовой и отчасти малоберцовой групп с глубоким листком фасции голени – определяющий фактор для эффективной визуализации и лигирования этих вен;
— среди непрямых ПВ наиболее значимыми являются вены, локализующиеся в месте перехода суральных мышц в ахиллово сухожилие, по задней и латеральной поверхностях голени.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Участие авторов:
Концепция и дизайн исследования — П.Ш.
Сбор и обработка материала — И.Ш., Г. П.
Написание текста — И.Ш.
Редактирование — П.Ш., Р. К, И.С.
Мышцы в переднем отделе ноги
Элизабет А. Мюррей, Университет Маунт-Сент-Джозеф
Ногу можно назвать областью голени или икроножной областью, а мышцы ноги окружены плотным покрытием фасций, называемым бедренная фасция. Два глубоких отростка, называемые передней межмышечной перегородкой голени и задней межмышечной перегородкой голени, соединяют наружный рукав фасции с малоберцовой костью. Таким образом, вместе с межкостной перепонкой они помогают разделить ногу на три ее подразделения: передний, латеральный и задний отделы.
Передний отдел ноги состоит из четырех мышц, которые работают вместе, чтобы облегчить движение. (Изображение: Medicalstocks/Shutterstock)
Мышцы в передней части ноги
В передней части ноги есть четыре мышцы — передняя большеберцовая мышца, длинный разгибатель большого пальца стопы, длинный разгибатель пальцев и небольшая мышца, почти похожая на дополнительное сухожилие, называемая третичной малоберцовой мышцей. также известный как peroneus tertius.
также известный как peroneus tertius.
В анатомии слово peroneus постепенно заменяется словом fibularis. Отчасти это связано с тем, что peroneus на латыни означает греческий термин, обозначающий малоберцовую кость, поэтому греческое слово малоберцовая кость будет смешано с латинским словом tibia. Другая проблема связана с хроническим неправильным произношением; некоторые люди называют эти мышцы «промежностными», и мы знаем, что промежность — это ромбовидная область между бедрами, которая находится далеко от голени или малоберцовой кости.
Передняя большеберцовая мышца
При ощупывании голени сразу латеральнее острого гребня большеберцовой мышцы находится передняя большеберцовая мышца. Берет начало от проксимальной половины латеральной поверхности большеберцовой кости, а также от межкостной перепонки. Можно легко увидеть большое сухожилие передней большеберцовой мышцы, проходящее через переднюю и медиальную части лодыжки и прикрепляющееся к медиальной клиновидной кости и основанию первой плюсневой кости.
Поскольку она пересекает переднюю часть лодыжки, передняя большеберцовая мышца сгибается тыльно или подошвенно? Правильный ответ — дорсифлекс. А поскольку он пересекает медиальную часть лодыжки и вставляется в стопу, выворачивает или выворачивает стопу? Да, передняя большеберцовая мышца вызывает инверсию.
Эта статья взята непосредственно из серии видеороликов How We Move: The Gross Anatomy of Motion . Смотрите прямо сейчас на Wondrium.
Длинный разгибатель большого пальца
Длинный разгибатель большого пальца отходит от межкостной мембраны, а также от передней части малоберцовой кости.
Как следует из названия, длинный разгибатель большого пальца стопы прикрепляется к большому пальцу ноги и разгибает его, а как длинная мышца, он проходит длинный путь и прикрепляется к дистальной фаланге. Но его сухожилие пересекает передне-медиальную сторону лодыжки, поэтому оно также сгибает и выворачивает стопу.
Длинный разгибатель пальцев
Длинный разгибатель пальцев также берет начало от межкостной мембраны, но дополнительно от латерального мыщелка большеберцовой кости и передней малоберцовой кости. Он прикрепляется к средним и дистальным фалангам четырех боковых пальцев стопы.
Третье малоберцовое сухожилие — это дополнительное сухожилие, обычно встречающееся у большинства людей. (Изображение: VectorMine/Shutterstock) Название длинного разгибателя пальцевраскрывает его функцию при разгибании пальцев стопы, но, поскольку его сухожилие пересекает переднюю часть лодыжки, а затем расходится веерообразно в сторону меньших пальцев стопы, длинный разгибатель пальцев может также способствовать тыльному сгибанию и выворачиванию голеностопного сустава. ступня.
Fibularis или Peroneus Tertius
У большинства людей есть дополнительное сухожилие, которое отходит от дистальной и латеральной части длинного разгибателя пальцев, но не прикрепляется к пальцу ноги. При наличии это сухожилие называется малоберцовой или третичной малоберцовой мышцей, хотя его мышечное брюшко неотличимо от длинного разгибателя пальцев.
При наличии это сухожилие называется малоберцовой или третичной малоберцовой мышцей, хотя его мышечное брюшко неотличимо от длинного разгибателя пальцев.
Fibularis tertius прикрепляется к бугристости или бугорку у основания пятой плюсневой кости. Поскольку это сухожилие пересекает переднюю и латеральную стороны лодыжки, оно сгибает и выворачивает стопу.
Fibularis/Peroneus Longus и Fibularis/Peroneus brevis
Tertius означает «третий», и в латеральной ножке есть два других приятеля fibularis. Но прежде чем покинуть это отделение, мы должны помнить, что все четыре мышцы передней ноги снабжаются глубоким малоберцовым нервом, отходящим от общей малоберцовой ветви седалищного нерва.
Две мышцы тонкого бокового отдела ноги — это длинная и короткая малоберцовые мышцы, также известные как длинная и короткая малоберцовые мышцы. Длинная малоберцовая мышца берет начало на проксимально-латеральной стороне малоберцовой кости и имеет гораздо более длинное сухожилие, как следует из названия. Это сухожилие располагается поверхностно по отношению к брюшку короткой малоберцовой кости, которая начинается дистальнее латеральной малоберцовой кости.
Это сухожилие располагается поверхностно по отношению к брюшку короткой малоберцовой кости, которая начинается дистальнее латеральной малоберцовой кости.
Обе мышцы направляют свои сухожилия через латеральную лодыжку и функционируют, чтобы вывернуть стопу. Но короткая малоберцовая кость прикрепляется к бугристости пятой плюсневой кости вместе с ее третичной спутницей — в то время как длинная малоберцовая мышца действительно проходит длинный путь — она проходит под подошвой стопы от латерального к медиальному и прикрепляется к нижней стороне основания плюсневой кости. первая плюсневая кость — та, что со стороны большого пальца ноги.
Это не только облегчает выворот стопы, но и сухожилие длинной малоберцовой мышцы помогает поддерживать подошву стопы. Обе мышцы латерального отдела иннервируются поверхностным малоберцовым нервом, ветвью общего малоберцового от седалищного нерва.
Общие вопросы о мышцах переднего отдела голени
В: Где находится передняя большеберцовая мышца?
При ощупывании голени мышечная масса сразу латеральнее острого гребня большеберцовой кости составляет tibialis anterior .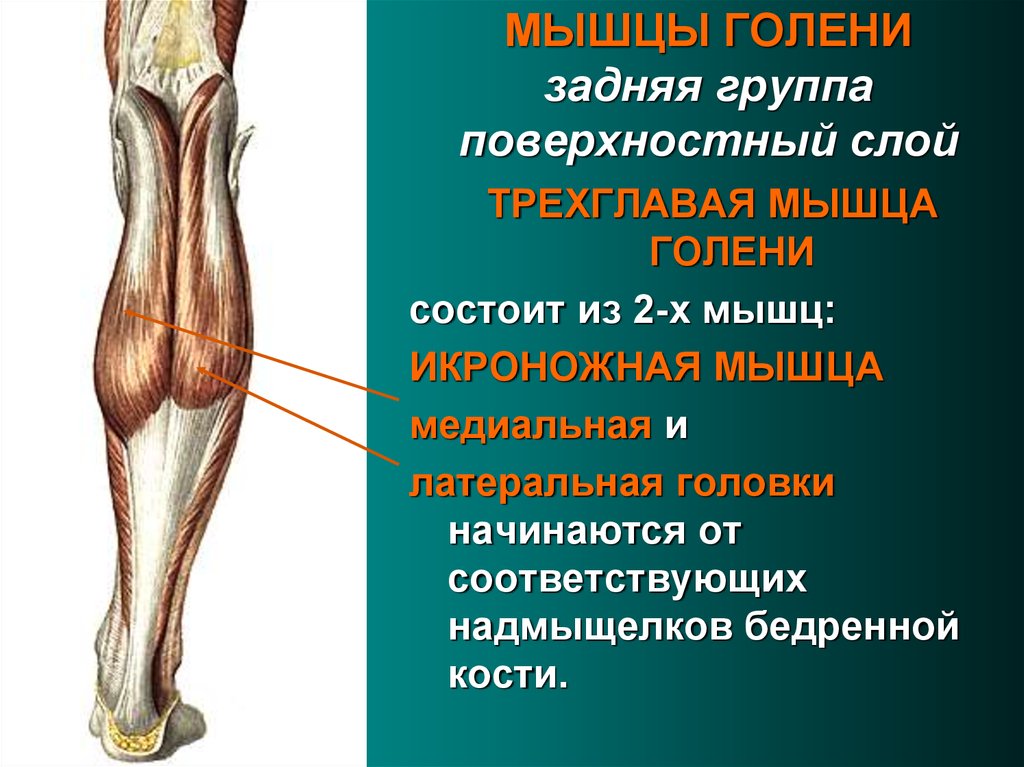 Берет начало от проксимальной половины латеральной поверхности большеберцовой кости, а также от межкостной перепонки. Можно легко увидеть большое сухожилие передней большеберцовой мышцы, проходящее через переднюю и медиальную части лодыжки и прикрепляющееся к медиальной клиновидной кости и основанию первой плюсневой кости.
Берет начало от проксимальной половины латеральной поверхности большеберцовой кости, а также от межкостной перепонки. Можно легко увидеть большое сухожилие передней большеберцовой мышцы, проходящее через переднюю и медиальную части лодыжки и прикрепляющееся к медиальной клиновидной кости и основанию первой плюсневой кости.
В: Как называется дополнительное сухожилие, которое есть у большинства людей?
У большинства людей есть дополнительное сухожилие, которое отходит от дистальной и латеральной части длинного разгибателя пальцев , но не прикрепляется к пальцу ноги. При наличии это сухожилие называется малоберцовой или третичной малоберцовой мышцей, хотя его мышечное брюшко неотличимо от длинного разгибателя пальцев.
В: Почему нога разделена на отсеки?
Мышцы ног окружены плотной оболочкой фасции, называемой фасцией голени. Два глубоких отростка, называемые передней межмышечной перегородкой голени и задней межмышечной перегородкой голени, соединяют наружный рукав фасции с малоберцовой костью.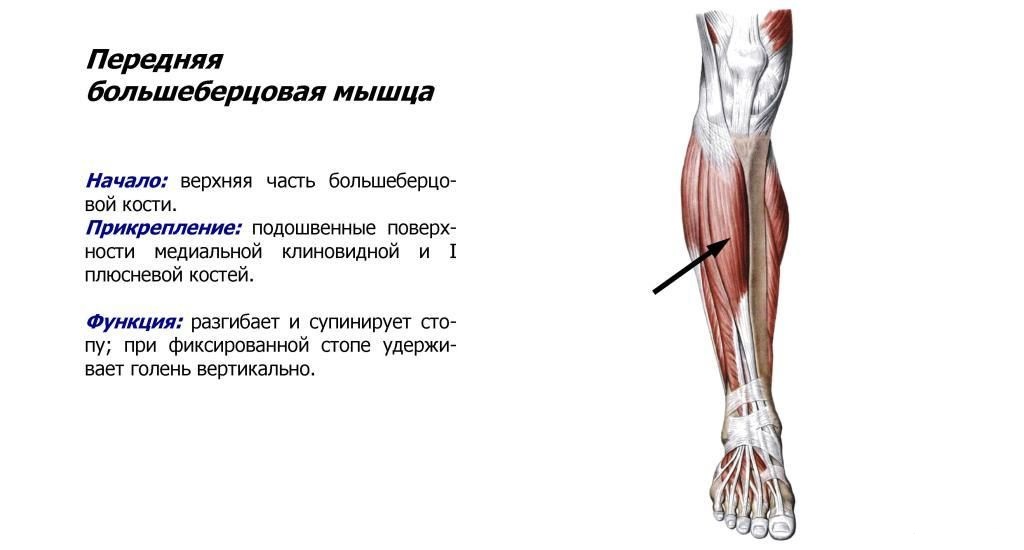 Таким образом, вместе с межкостной перепонкой они помогают разделить ногу на три ее подразделения: передний , боковой и задний отделы.
Таким образом, вместе с межкостной перепонкой они помогают разделить ногу на три ее подразделения: передний , боковой и задний отделы.
Продолжайте читать
Скелетные мышцы: как структура определяет функцию
Скелетные мышцы и их функции
Скелетная система: особенности наших костей
Передний отдел ноги | OrthoFixar
Стойка
Передний отдел голени, или отдел дорсифлексора (разгибателя), расположен кпереди от межкостной мембраны, между латеральной поверхностью диафиза большеберцовой кости и медиальной поверхностью диафиза малоберцовой кости.
Передний отдел голени ограничен спереди глубокой фасцией голени и кожей. Глубокая фасция, покрывающая передний отдел, плотная сверху, обеспечивая часть проксимального прикрепления мышцы непосредственно глубоко к нему. С неподатливыми структурами с трех сторон (две кости и межкостная мембрана) и плотной фасцией на оставшейся стороне относительно небольшой передний отдел особенно ограничен и, следовательно, наиболее подвержен компартмент-синдромам.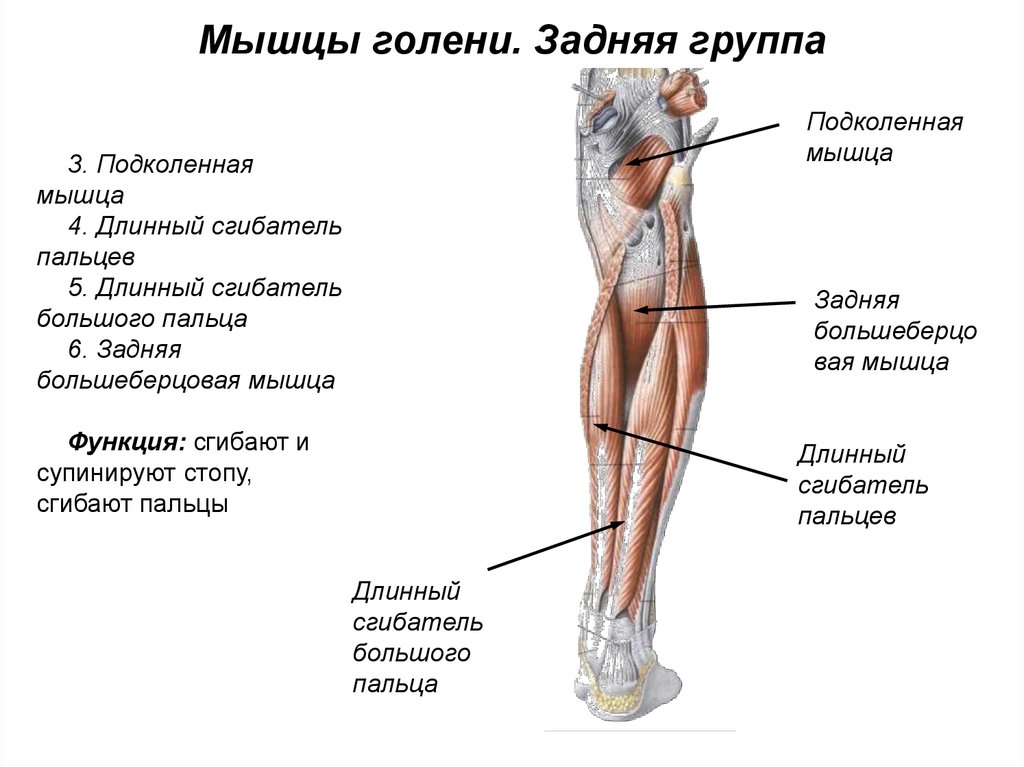
Внизу два лентовидных утолщения фасции образуют ретинакулы, которые связывают сухожилия переднего отдела мышц голени до и после их пересечения с голеностопным суставом, препятствуя их натягиванию вперед при тыльном сгибании сустава:
- верхний удерживатель разгибателей представляет собой прочную широкую полосу глубокой фасции, проходящую от малоберцовой кости к большеберцовой, проксимальнее лодыжек.
- Нижний удерживатель разгибателей , Y-образный тяж глубокой фасции, прикрепляется латерально к передне-верхней поверхности пяточной кости. Он образует прочную петлю вокруг сухожилий третичной малоберцовой мышцы и длинного разгибателя пальцев.
Мышцы переднего отсечения ноги
. Четыре мышца в переднем отсеке ноги:
- Передняя тибиалиса,
- Extensor Digitorum Longus,
- Extensor Hallucis Longus,
- fibulars tertis.
Эти мышцы проходят и прикрепляются кпереди от поперечно ориентированной оси голеностопного (голеностопного) сустава и, следовательно, являются дорсифлексорами голеностопного сустава, поднимая передний отдел стопы и опуская пятку.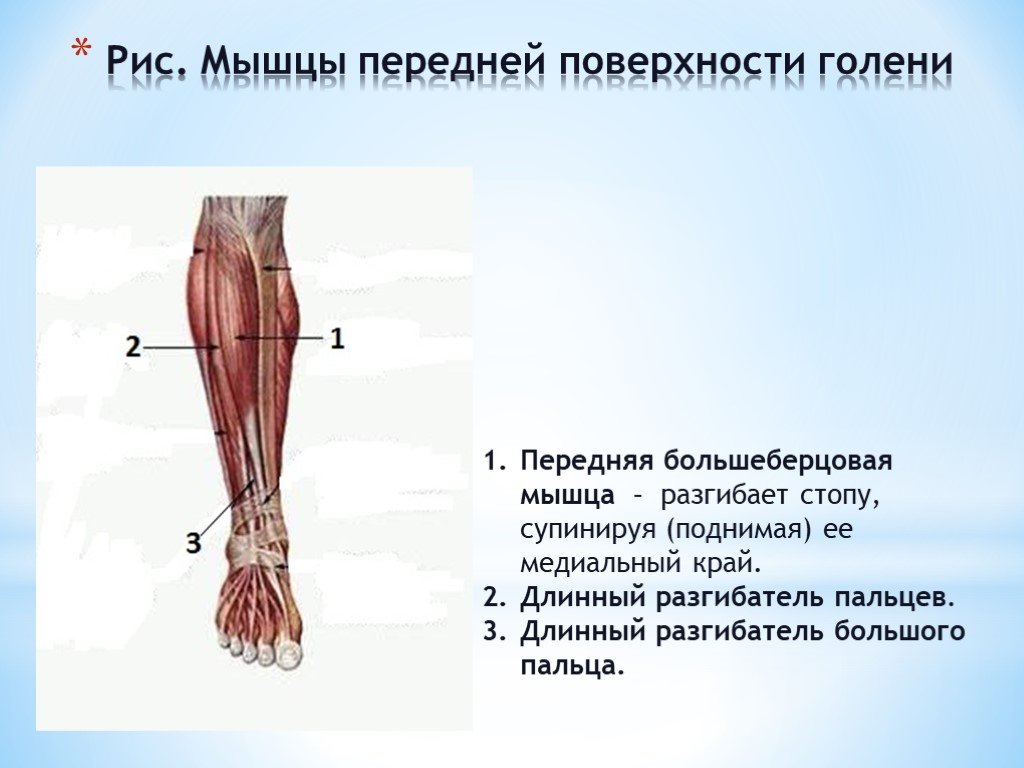 Длинные разгибатели также проходят и прикрепляются к тыльной стороне пальцев и, таким образом, являются разгибателями (подъемниками) пальцев стопы.
Длинные разгибатели также проходят и прикрепляются к тыльной стороне пальцев и, таким образом, являются разгибателями (подъемниками) пальцев стопы.
Несмотря на то, что это относительно слабое и короткое движение — всего около четверти силы подошвенного сгибания, с диапазоном около 20° от нейтрального — тыльное сгибание активно используется в фазе переноса ходьбы, когда концентрическое сокращение удерживает переднюю часть стопы поднятой до оторваться от земли, когда свободная конечность качается вперед. Сразу после этого, в фазе опоры, эксцентрическое сокращение передней большеберцовой мышцы контролирует опускание передней части стопы на пол после удара пяткой. Последнее важно для плавной походки и важно для замедления (торможения) по сравнению с бегом и ходьбой вниз по склону.
Во время стояния тыльные сгибатели рефлекторно тянут ногу (и, следовательно, центр тяжести) вперед на фиксированной стопе, когда тело начинает наклоняться (центр тяжести начинает слишком далеко смещаться) назад.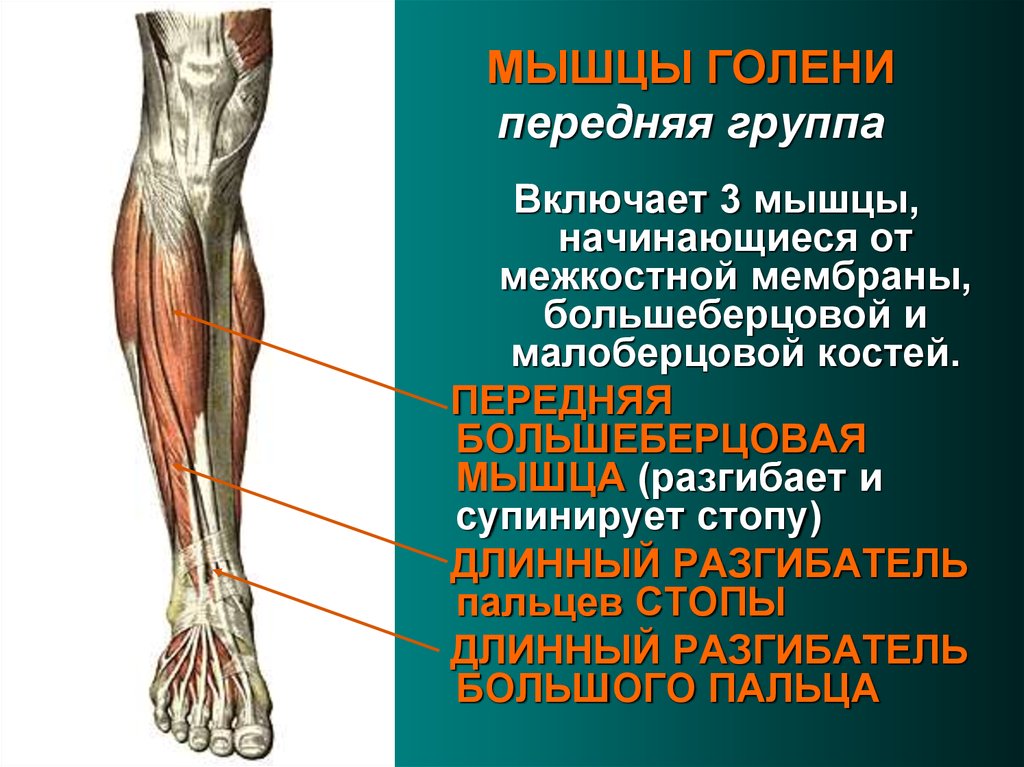 При спуске со склона, особенно если поверхность рыхлая (песок, гравий, снег), используется тыльное сгибание для «упирания» пятками.
При спуске со склона, особенно если поверхность рыхлая (песок, гравий, снег), используется тыльное сгибание для «упирания» пятками.
Передняя большеберцовая мышца
Передняя большеберцовая мышца (ТА), самый медиальный и поверхностный дорсифлексор передней мышцы ноги, представляет собой тонкую мышцу, которая прилегает к латеральной поверхности большеберцовой кости. Длинное сухожилие ТА начинается на полпути вниз по ноге и спускается по передней поверхности большеберцовой кости. Его сухожилие проходит внутри собственного синовиального влагалища глубоко к верхнему и нижнему удерживателям разгибателей до прикрепления на медиальной стороне стопы.
При этом его сухожилие расположено дальше всего от оси голеностопного сустава, что дает ему наибольшее механическое преимущество и делает его самым сильным тыльным сгибателем. Хотя TA и задняя большеберцовая мышца являются антагонистами в голеностопном суставе (в заднем отделе), они пересекают подтаранный и поперечный суставы предплюсны, чтобы прикрепиться к медиальному краю стопы.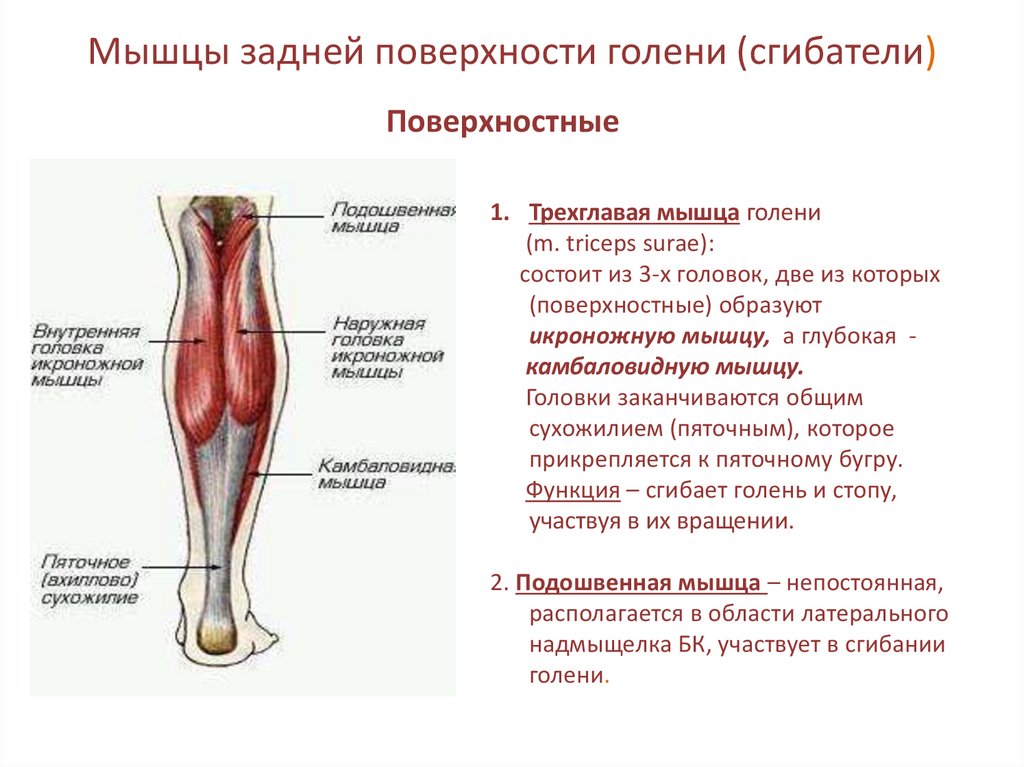 Таким образом, они действуют синергетически, чтобы вывернуть стопу.
Таким образом, они действуют синергетически, чтобы вывернуть стопу.
Для проверки ТА человека просят встать на пятки или согнуть стопу, преодолевая сопротивление; в норме его сухожилие можно увидеть и пропальпировать.
Длинный разгибатель пальцев
Длинный разгибатель пальцев (EDL) — самый латеральный из передних мышц голени. Небольшая часть проксимального прикрепления мышцы приходится на латеральный мыщелок большеберцовой кости; однако большая его часть прикрепляется к медиальной поверхности малоберцовой кости и верхней части передней поверхности межкостной перепонки.
EDL становится сухожильным выше лодыжки, образуя четыре сухожилия, которые прикрепляются к фалангам боковых четырех пальцев стопы. Общее синовиальное влагалище окружает четыре сухожилия EDL (плюс сухожилие третичной малоберцовой кости), поскольку они расходятся на тыльной поверхности стопы и переходят к их дистальным прикреплениям.
Каждое сухожилие EDL образует перепончатое разгибательное расширение (дорсальный апоневроз) над тыльной стороной проксимальной фаланги пальца стопы, которое делится на два боковых пучка и один центральный тяж. Центральная полоса прикрепляется к основанию средней фаланги, а боковые пластины сходятся, чтобы прикрепиться к основанию дистальной фаланги. Чтобы проверить EDL, четыре боковых пальца сгибаются тыльно, преодолевая сопротивление; при нормальном поведении можно увидеть и пропальпировать сухожилия.
Центральная полоса прикрепляется к основанию средней фаланги, а боковые пластины сходятся, чтобы прикрепиться к основанию дистальной фаланги. Чтобы проверить EDL, четыре боковых пальца сгибаются тыльно, преодолевая сопротивление; при нормальном поведении можно увидеть и пропальпировать сухожилия.
Фибуларис Терциус
Fibularis tertius (FT) представляет собой обособленную часть EDL, которая имеет общую синовиальную оболочку. Проксимально прикрепления и мясистые части EDL и FT непрерывны; однако дистально сухожилие FT отдельно и прикрепляется к 5-й плюсневой кости, а не к фаланге. Хотя FT способствует (слабо) тыльному сгибанию, она также действует на подтаранный и поперечный суставы предплюсны, способствуя выворачиванию (пронации) стопы. Он может играть особую проприоцептивную роль в восприятии внезапной инверсии, а затем рефлекторно сокращаться, чтобы защитить переднюю большеберцово-малоберцовую связку, наиболее часто растянутую связку тела. FT присутствует не всегда.
Длинный разгибатель большого пальца стопы
Длинный разгибатель большого пальца стопы (EHL) представляет собой мышцу, которая лежит глубоко между TA и EDL в месте ее верхнего прикрепления к средней половине малоберцовой кости и межкостной перепонке.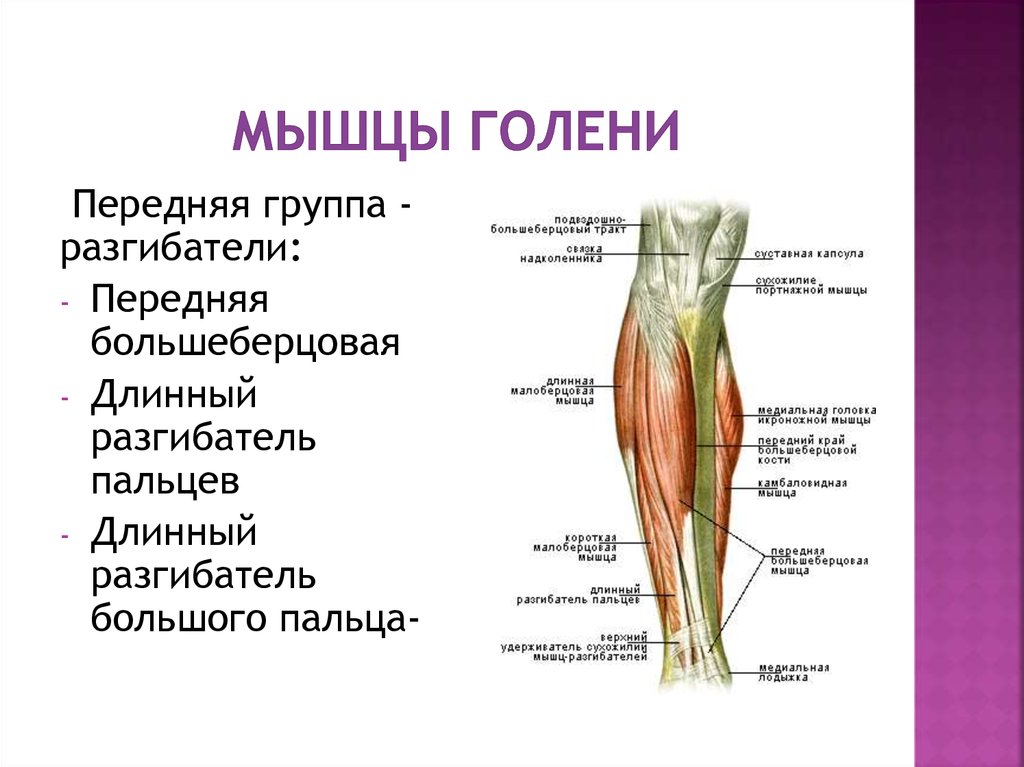 ЭГП поднимается на поверхность в дистальной трети голени, переходя вглубь к удерживателю разгибателя. Она проходит дистально по гребню тыльной поверхности стопы к большому пальцу. Чтобы проверить EHL, большой палец ноги сгибается тыльно, преодолевая сопротивление; при нормальном поведении можно увидеть и пропальпировать все его сухожилие.
ЭГП поднимается на поверхность в дистальной трети голени, переходя вглубь к удерживателю разгибателя. Она проходит дистально по гребню тыльной поверхности стопы к большому пальцу. Чтобы проверить EHL, большой палец ноги сгибается тыльно, преодолевая сопротивление; при нормальном поведении можно увидеть и пропальпировать все его сухожилие.
| Мышца | Проксимальное прикрепление | Дистальное прикрепление | Иннервация | Основное действие |
|---|---|---|---|---|
| Латеральный мыщелок и верхний свод латеральной поверхности большеберцовой кости и межкостной перепонки | Медиальный и нижние поверхности медиальной клиновидной кости и основания первой плюсневой кости | Глубокий малоберцовый нерв (L4. L5) | Тыльный сгибатель голеностопного сустава и обратная сторона стопы | |
| Extensor dlgitorum longus | Латеральный мыщелок большеберцовой кости и верхние три четверти медиальной поверхности малоберцовой кости и межкостная перепонка | Расширяется латеральные четыре пальца и тыльные сгибатели голеностопного сустава | ||
| Длинный разгибатель большого пальца стопы | Средняя часть передней поверхности малоберцовой кости и межкостная перепонка | Тыльная сторона основания дистальной фаланги большого пальца стопы (hallux) | Глубокий малоберцовый нерв (L4.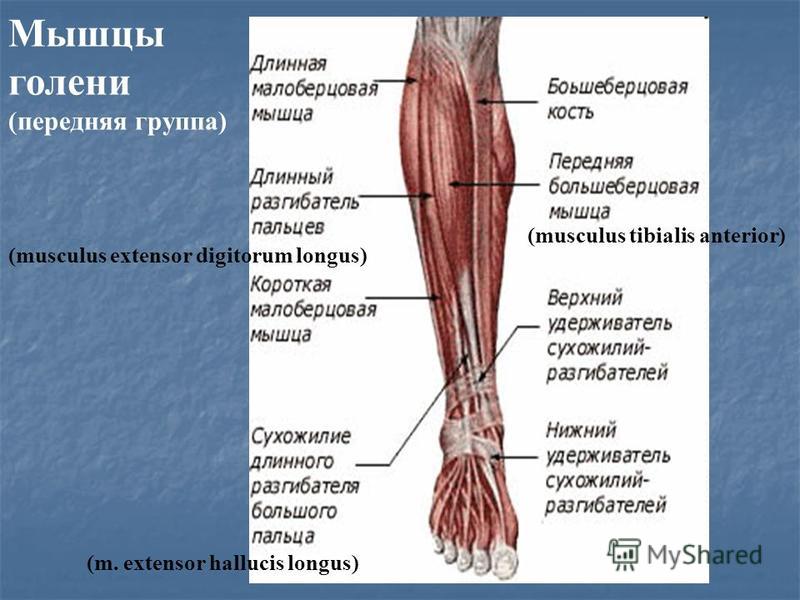 L5) L5) | Разгибает большой палец стопы и тыльные сгибатели лодыжки |
| Fibularis tertius | 23 передняя поверхность малоберцовой кости и межкостная перепонкаТыльная поверхность основания 5-й плюсневой кости | Глубокий малоберцовый нерв (L4. L5) | Разворот стопы и слабое подошвенное сгибание голеностопного сустава |
Нервы переднего отдела голени
Глубокий малоберцовый (малоберцовый) нерв представляет собой нерв переднего отдела голени. Это одна из двух концевых ветвей общего малоберцового нерва, возникающая между длинной малоберцовой мышцей и шейкой малоберцовой кости. После входа в передний отдел голени глубокий малоберцовый нерв сопровождает переднюю большеберцовую артерию сначала между ТА и НПС, а затем между ТА и НПС. Глубокий малоберцовый нерв затем выходит из компартмента, продолжаясь через голеностопный сустав, чтобы иннервировать внутренние мышцы (разгибатели пальцев и короткий большой палец) и небольшой участок кожи стопы.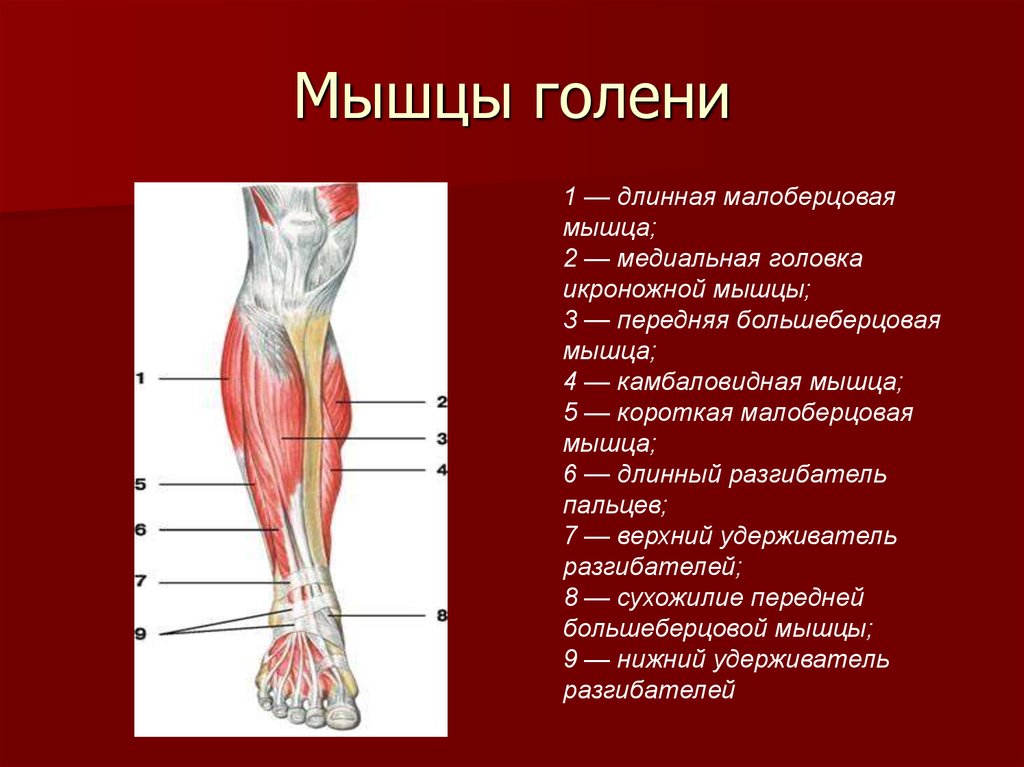 Поражение этого нерва приводит к невозможности тыльного сгибания голеностопного сустава.
Поражение этого нерва приводит к невозможности тыльного сгибания голеностопного сустава.
| Нерв | Начало | Ход | Распространение в ноге |
|---|---|---|---|
| Спускается с бедренными сосудами через бедренный треугольник и приводящий канал, а затем спускается с большой подкожной веной | снабжает кожу с медиальной стороны лодыжки и стопы | ||
| икроножный | Обычно отходит от ветвей как большеберцового, так и общего малоберцового нервов | Опускается между головками икроножных мышц и становится поверхностным в середине ноги; спускается с малой подкожной веной и проходит ниже латеральной лодыжки на латеральную сторону стопы | снабжает кожу задней и латеральной сторон голени и латеральной стороны стопы |
| большеберцовую | седалищный нерв | образует седалищные разветвления на вершине подколенная ямка: спускается через подколенную ямку и лежит на подколенной мышце; идет книзу на задней большеберцовой мышце с задними большеберцовыми сосудами; заканчивается под удерживателем сгибателей, разделяясь на медиальный и латеральный подошвенные нервы | снабжает задние мышцы голени и коленный сустав |
| общий малоберцовый (малоберцовый) | седалищный нерв | образует седалищный разветвления на вершине подколенной ямки и следует медиальному краю двуглавой мышцы бедра и ее сухожилия; проходит над задней поверхностью головки малоберцовой кости, а затем огибает шейку малоберцовой кости глубоко до длинной малоберцовой кости.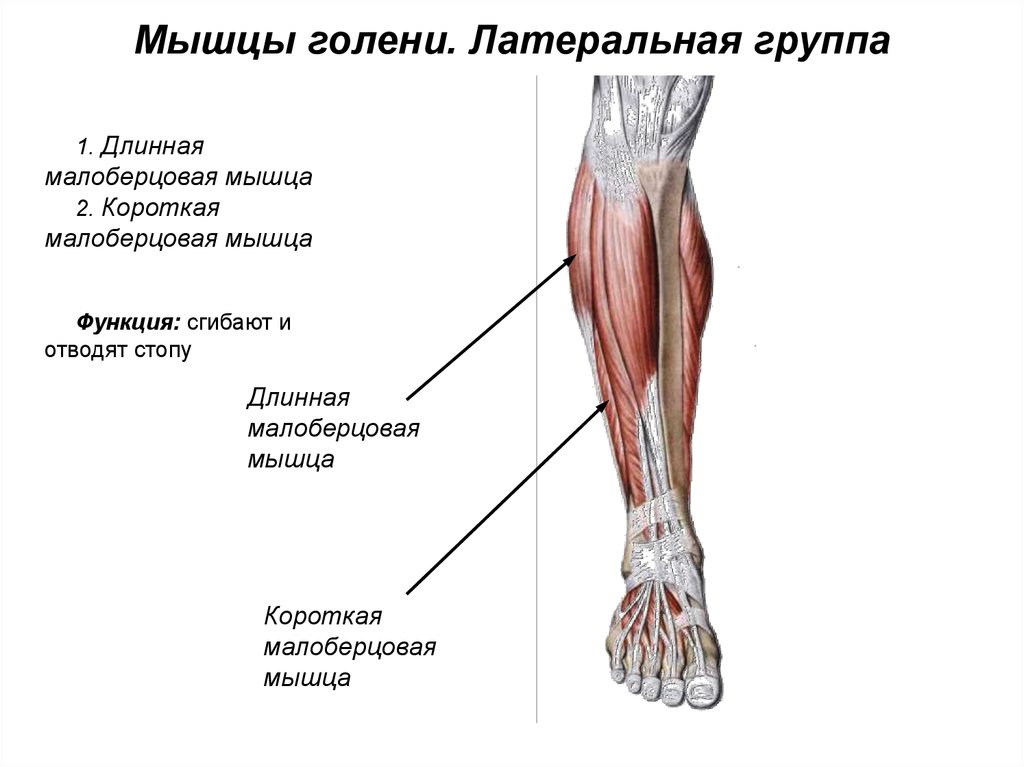 где он делится на глубокий и поверхностный малоберцовый нервы где он делится на глубокий и поверхностный малоберцовый нервы | снабжает кожу латеральной части задней поверхности голени через латеральный икроножный кожный нерв; также снабжает коленный сустав через его суставную ветвь |
| Поверхностный малоберцовый (малоберцовый) | Общий малоберцовый нерв | Возникает между длинной малоберцовой мышцей и шейкой малоберцовой кости и спускается в латеральном отделе голени; | снабжает длинную и короткую малоберцовую кость и кожу на дистальной трети передней поверхности голени и тыльной поверхности стопы |
| глубокий малоберцовый (малоберцовый) | общий малоберцовый нерв fibularis longus и шейка малоберцовой кости; проходит через длинный разгибатель пальцев и спускается на межкостную перепонку; пересекает дистальный конец большеберцовой кости и входит в тыльную часть стопы | снабжает передние мышцы голени. тыльная сторона стопы и кожа первой межпальцевой щели; отправляет суставные ветви к суставам, которые она пересекает |
Передний отдел артерии ноги
Передняя большеберцовая артерия кровоснабжает структуры в переднем отделе ноги.