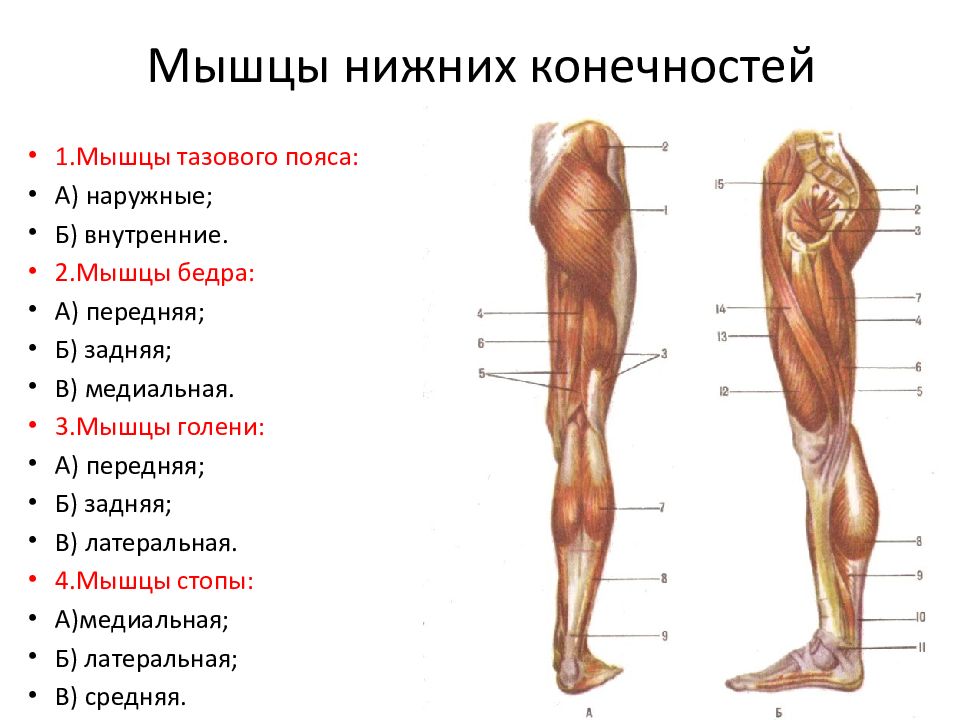
Развитие мышц верхней и нижней конечностей | Миология
В конце 4-й — в начале 5-й недели эмбрионального развития на боковых поверхностях тела на границе соприкосновения сегментированной и несегментированной мезодермы локализуются парные почки верхних конечностей (рис. 205). У низших животных в этом месте имеется единая боковая складка, из которой в дальнейшем обособляются плавники.
205. Эмбрион человека в начале 5-й недели развития.
1 — слуховой пузырек;
2 — I жаберная (подъязычная) дуга;
3 — II жаберная дуга;
4 —жаберная дуга;
5 — почка руки;
6 — мезонефротический выступ;
7 — почка ноги;
8 — хвост;
9 — брюшной стебелек;
10 — сердечный выступ;
II — носовая ямка;
12 — глаз;
13 — верхнечелюстной отросток;
14 — нижнечелюстная дуга;
15 — подъязычно-нижнечелюстная щель.
На протяжении 6—7-й недели внутриутробного развития человека происходит рост конечностей в длину. В области образования кисти и пальцев наблюдается расширение, напоминающее плавники рыбы с радиальными бороздками, ограничивающими толстые пальцы с когтеобразными эпителиальными придатками и ладонными мякотными подушечками.
206. Развитие кисти. Вид с тыльной (А) и ладонной (Б) поверхностей. Эмбрион длиной 25 мм.
Происхождение мезодермы, формирующей мышцы почек конечностей, в настоящее время детально не известно, но остается несомненным тот факт, что она является производным сомитов. По характеру иннервации можно установить, что мышцы рук и ног связаны с сомитами, которые находятся на уровне закладки почек конечностей. В развивающейся конечности мезодерма расположена на дорсальной и вентральной сторонах ее костной основы. В дальнейшем дорсальные миотомы являются производным для разгибателей и отводящих мышц, вентральные — служат источником развития сгибателей и приводящих мышц (рис. 207).
207. Схематизированное изображение некоторых основных развивающихся мышц, показывающее отношение к осевому скелету и скелету конечностей (по Петтену).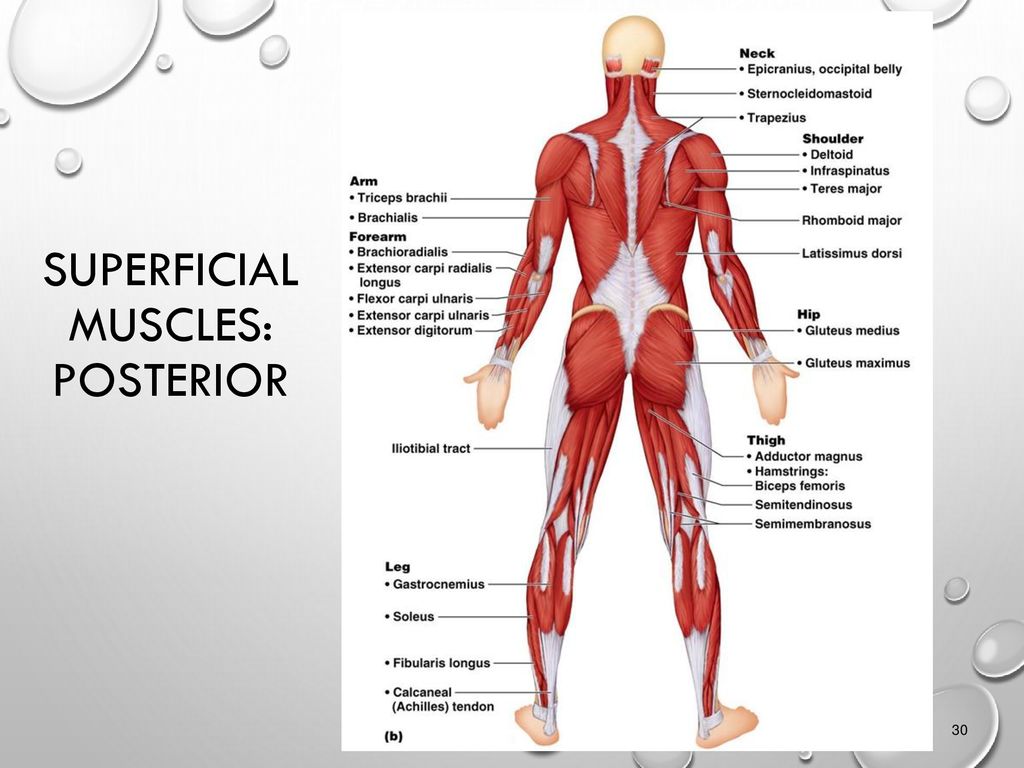
1 — мышцы спины; 2 — осевой скелет; 3 — предпозвоночные мышцы; 4 — пищевод; 5 — легкое; 6 — межреберные и вентролатеральные мышцы туловища; 7 — сердце;
8 — приводящие мышцы плеча; 9 — сгибательные мышцы руки; 10 — скелет конечности; 11 — разгибательные мышцы руки; 12 — отводящие мышцы плеча.
Развивающиеся конечности претерпевают значительную перестройку в осевых положениях. Почки верхней конечности отходят от туловища под прямым углом. У взрослого это соответствует положению, когда руки отведены по горизонтали, ладони обращены вперед и большие пальцы направлены вверх. После того как образуются кисть и предплечье, локтевой сустав с предплечьем и кистью будут занимать вентромедиальное положение. Чтобы понять это, необходимо, не опуская плеча, согнуть руку в локтевом суставе, расположив ладони напротив груди. В конце 3-го месяца внутриутробного развития локти опускаются и приводятся к бокам туловища, а предплечье и кисть занимают положение впереди грудной клетки.
Ознакомившись с этими общими представлениями об эмбриогенезе верхней конечности, можно понять сложные преобразования в ее мышечной системе. В мышечную закладку врастают нервы от V—VIII шейных сегментов и I грудного. По своей функции и локализации мышцы разделяются на три группы.
1. Первая группа — мышцы, возникающие из мезенхимы почки (аутохтонные — постоянные), где мышцы плеча развиваются раньше, чем мышцы предплечья и кисти. На месте каждой будущей мышцы образуется участок уплотнения мезенхимы, куда врастает двигательный нерв. В первую очередь развивается m. deltoideus, которая связывает пояс с верхней конечностью, затем последовательно мышцы лопатки — mm. supra- et infraspinatus, teres major et minor, subscapularis, coracobrachialis, на плече — mm. triceps brachii, biceps brachii, brachialis. На предплечье развиваются раньше разгибатели, чем сгибатели, дифференцируясь на три группы: а) разгибатель пальцев и локтевой разгибатель кисти; б) лучевые разгибатели кисти и I пальца; в) разгибатели и отводящие I палец.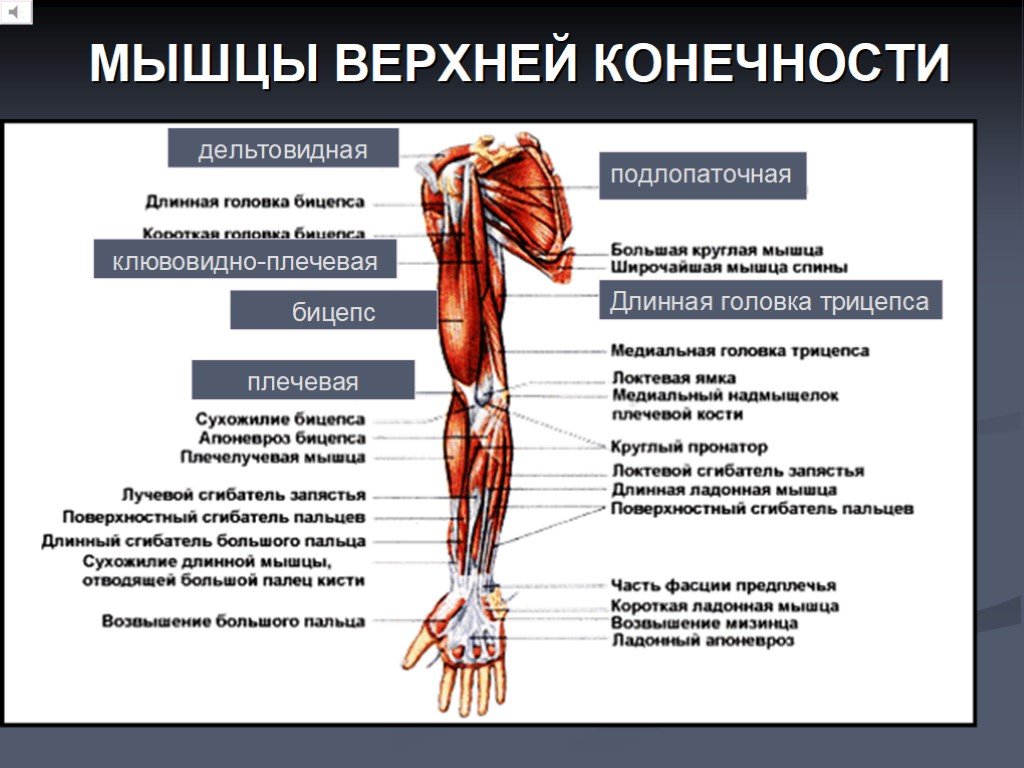
Зачаток сгибателей предплечья разделяется на две части: а) поверхностный слой — лучевой сгибатель кисти и круглый пронатор;
2. Ко второй группе мышц (аксипетальные) относятся те, которые, как и первая группа, являются производным мезенхимы почки конечности, но один их конец прикрепляется на костях туловища. К таким мышцам относятся большая и малая грудные мышцы, широчайшая мышца спины.
3. Мышцы третьей группы (аксифугальные) развиваются из зачатка мышцы на туловище, но один их конец прикрепляется к костям пояса или плечевой кости. Такими мышцами являются: mm. sternocleidomastoideus, trapezius, происходящие из задних частей жаберного аппарата (иннервация — XI пара черепно-мозговых нервов), лопаточно-подъязычная мышца, подключичная мышца, мышца, поднимающая лопатку, передняя зубчатая мышца, большая и малая ромбовидные мышцы.
Мезенхимные зачатки для мышц нижней конечности связаны с IV—V поясничными, I, II и III крестцовыми сегментами. Развитие почек нижней конечности в начальных стадиях происходит идентично развитию почки верхней конечности и первичный лопастеобразный зачаток соответствует будущей стопе. В процессе роста и увеличения длины зачатка обособляется широкая проксимальная часть, из которой развивается тазовый пояс, а узкая дистальная часть с лопастью на конце служит производным свободной нижней конечности. Лопасть, напоминающая плавник водных животных, вентральной поверхностью обращена к телу зародыша, где дифференцируются сгибатели. На протяжении 2-го месяца развития обособляются стопа, голень и бедро. Особенностью является то, что сгибание в коленном суставе совершается в противоположном направлении по сравнению с локтевым суставом, поэтому колени приближаются к подбородку.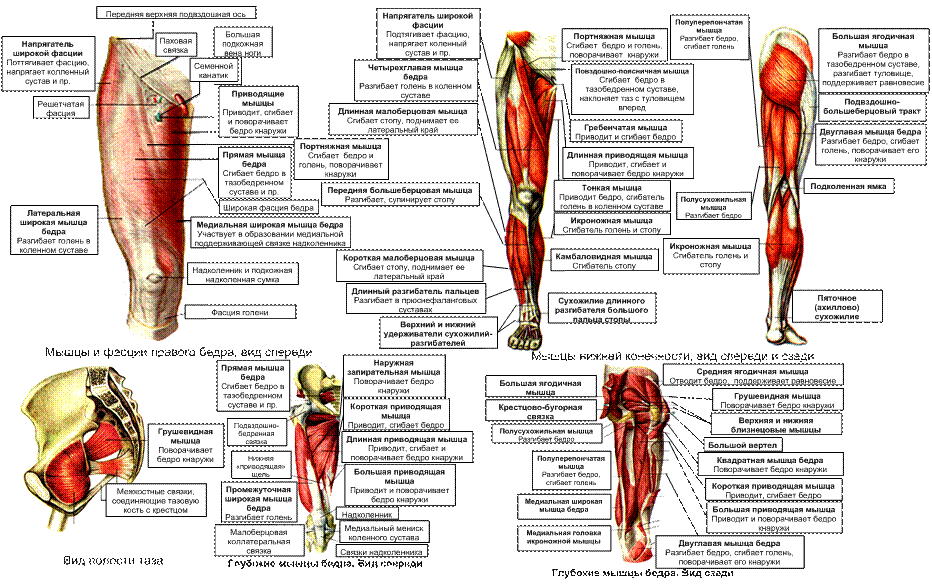
На нижней конечности первоначально I палец, как и на руке, обращен в сторону головы. После поворота ноги в медиальную сторону на 90° I палец находится с медиальной стороны, как у взрослого человека.
Развивающиеся мышцы таза и нижней конечности имеют аутохтонное происхождение. Из крупных мезенхимных скоплений дифференцируются группы и отдельные мышцы. Зачаток, находящийся в верхнем медиальном отделе бедра, дает начало подвздошной и гребенчатой мышцам. Мезенхима переднемедиальной части бедра, лобковой и седалищной костей дает начало медиальным мышцам таза, наружной запирательной и тонкой мышцам.
Из мезенхимы переднелатеральной стороны бедра развиваются все передние мышцы бедра. Мышцы задней поверхности и внутренней поверхности таза развиваются из заднего скопления мезенхимы. Мезенхима около тазобедренного сустава формирует внутреннюю запирательную мышцу, которая врастает в полость таза на 7—8-й неделе внутриутробного развития.
На голени передняя закладка дает начало группе мышц-разгибателей и латеральным мышцам. На задней поверхности из поверхностной части развивается икроножная мышца, из глубокой — все другие мышцы голени.
На стопе формируются короткие разгибатели и сгибатели пальцев под сухожилиями длинных разгибателей и сгибателей пальцев.
Парапарез это | парез конечностей
Парапарез
wpadm
ЗаписатьсяСодержание статьи:
Что такое парапарез?
Причины возникновения
Симптомы
Формы парапареза
Прогрессирование парапареза
Диагностика
Лечение
Что такое парапарез?
Парапарез — это неврологический синдром, который отличается уменьшением мышечной силы конечностей. Парапарез охватывает две части конечностей одновременно — обе руки или обе ноги.
Нижний парапарез встречается чаще, чем верхний.
Патология отличается тем, что развивается постепенно, может быть симметричной или асимметричной.
Причины возникновения
| Прием врача | |
| Консультативный прием врача специалиста | 4000 |
| Консультативный прием врача невролога Кишиневского Е.В. | 6000 |
Часто парапарез наблюдается при опухолях, травмах, болезнях позвоночника, инфекциях спинного мозга, врожденных и наследственных патологиях. В некоторых случаях парапарез возникает вследствие сдавливания кровеносных сосудов и нервных корешков.
Основные причины развития парапареза:
- опухоли спинного мозга;
- абсцессы спинного мозга и его оболочек;
- травматическое повреждение позвоночника;
- грыжа позвоночного диска и его протрузия;
- инфекционные поражения и аутоиммунные заболевания;
- наследственная генетическая предрасположенность, врожденные аномалии или родовые травмы;
- склероз и миелопатия;
- болезни сосудистой системы;
- недостаток витаминов группы В.

Симптомы
Парапарез характеризуется слабостью в пораженных конечностях с постепенным нарастанием спастичности.
При поражении нижних двигательных путей формируется периферический парез, который отличается похуданием мышечных волокон пораженных конечностей и непроизвольным сокращением.
Общие симптомы парапареза:
- болезненность, отечность, слабость в мышцах
- постоянный холод в конечностях
- трудность при сгибании и разгибании суставов
- снижение рефлекторных реакций
- неуверенная, шаткая походка, нарушения подвижности
- невозможность (или затруднение) полностью выпрямить конечность
- формирование патологических рефлексов
Часто мышечная слабость приводит к ухудшению психологического состояния пациента, обостряется чувство раздражительности, или, наоборот, больной находится в апатии — теряет аппетит и плохо спит.
У младенцев парапарез проявляется после родовой травмы.
На первоначальных этапах развития у детей парапарез ощущается лишь легким дискомфортом, а потом болью в местах поражения нервов.
Если у пациентов наблюдается потеря чувствительности, то то реакция на ушибы и ожоги становится острой. Нередко для данного вида заболевания характерно повышение мышечного тонуса или появление рефлексов.
| Остеопатическое лечение | |
| Прием остеопата — 1 сеанс/1 час | 7000 |
| Прием остеопата Кишиневского Е.В. (заслуженный врач РФ) — 1 сеанс/1 час | 10000 |
Формы
Парапарез разделяют на несколько форм в зависимости от локализации и от симптомов и локализации повреждения.
По локализации парапарез делят на 2 вида:
верхний (поражены мышцы обеих верхних конечностей)
нижний (поражены мышцы обеих нижних конечностей)
В зависимости от симптомов выделяют:
центральный (спастический)
периферический (вялый)
Помимо парапареза существует несколько других видов синдрома:
Монопарез (парализует мышечные ткани одной конечности)
Гемипарез (парализует мышечные ткани одной нижней и верхней конечности)
Тетрапарез (парализует все конечности)
Трипарез (парализует три конечности)
Прогрессирование
Без необходимой реабилитации парапарез переходит в более тяжелые патологии, особенно у детей: из-за ослабления мышц возникают сложности с хождением, движение ступни пропадает.
При спастическом парапарезе при перенапряжении мышц волокна начинают рваться, из-за чего образуются травмы. По мере прогрессирования пареза возникают трофические язвы, теряется чувствительности нижней части ноги.
Диагностика
Для комплексной диагностики парапареза проводят следующие мероприятия:
- общий анализ крови (для выявления инфекционных заболеваний)
- МРТ головного мозга (на выявление опухолей)
- миография (для оценки работы мышц)
- ЭЭГ (для отслеживания активности головного мозга)
- Обследование ЭЭГ считается наиболее эффективным видом исследования.
| Функциональная диагностика | |
| Регистрация ЭЭГ | 3500 |
| Регистрация ЭКГ (автоматический анализ) | 800 |
Поставить точный диагноз может только врач невролог или остеопат.
Для дальнейшего обследования может понадобиться консультация более узких врачей — специалистов травматологии и ортопедии, неврологии.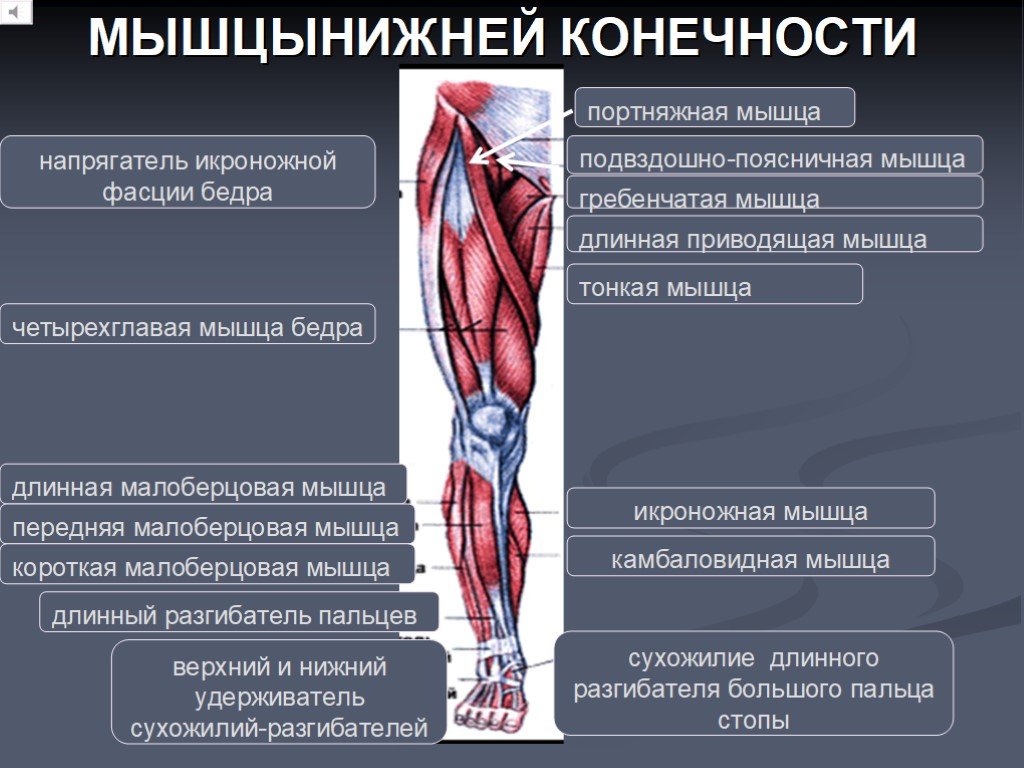
У детей определяют степень проявления болезни для назначения лечения (умеренная, выраженная, значительная).
Лечение
Для лечения парапареза используют несколько методов: физиотерапевтические процедуры и медикаментозную терапию.
Для лечения используют:
- ЛФК и лечебная гимнастика
| ЛФК | |
| Первичный прием врача ЛФК | 5000 |
- массаж
| Массаж | |
| Классический массаж (общий массаж) 60 мин | 2800 |
| Классический массаж (общий массаж) 90 мин | 4000 |
- рефлексотерапию
| Рефлексотерапия | |
| Рефлексотерапия 1 сеанс | 3500 |
- мануальная терапия
- водные процедуры
- препараты магния
- диета
Часто совмещают курс массажа с лечебно-физической культурой. Также при лечении парапареза составляется особая диета и рацион питания.
Также при лечении парапареза составляется особая диета и рацион питания.
Проведение лечебных практик ни в коем случае не допускается в домашних условиях, они должны курироваться лечащим врачом.
Важно вовремя обратиться к специалистам, чтобы избежать паралича (или плегии).
Записаться к остеопату
Read More
Жилина Анжела Львовна
Остеопат, детский невролог, врач первой категории
Read More
Сомов Дмитрий Алексеевич
Остеопат
Read More
Мущак
Владимир Ильич
Остеопат
Read More
Петров Владимир Константинович
Остеопат, педиатр, детский хирург
Previous
Next
Оставить заявку
Ваше имя (обязательно)
Ваш e-mail (обязательно)
Ваш телефон (обязательно)
Комментарий
Отправляя заявку вы соглашаетесь с Условиями
0 0 голос
Рейтинг статьи
Заболеванияупражнений на растяжку: шея, туловище и верхние конечности
Растяжка боковых и задней части шеи
Наклоните голову в одну сторону, пытаясь прижать ухо к плечу.
Чтобы растянуть заднюю часть шеи, наклоните голову вперед, стараясь прижать подбородок к груди. Чтобы не раздражать шею и нервы, выходящие из шеи, грудь должна смягчиться, а спина округлиться. (См. растяжку кошки, которая показывает это сбоку).
Инструкции по растяжке боковых и задней части шеи
Падения на правильное плечо Неправильно поднятое плечоРастяжка мышц задней части плеча
Не делайте эту растяжку, если вам заменили плечо. Сначала проконсультируйтесь со своим хирургом.Чтобы растянуть заднюю часть левого плеча, положите левую руку на правое плечо. Правой рукой оттолкнитесь левым локтем вверх и назад. Поменяйте стороны и повторите.
Как вариант, обнимите себя.
Инструкции по растяжке мышц задней поверхности плеча
Растяжка тыльной стороны руки — трицепс
Не делайте эту растяжку, если вам заменили плечо.
 Сначала проконсультируйтесь со своим хирургом.
Сначала проконсультируйтесь со своим хирургом.Согните левый локоть и начните с левой руки за левым плечом. Обхватив левый локоть ладонью правой руки, поднимите и толкните левую руку вверх и прямо назад, позволяя левой руке и предплечью двигаться вниз и висеть за левым плечом. Повторите с другой стороны.
Прослушайте инструкции по растяжке тыльной стороны руки
Растяжка трицепсаРастяжка боковой поверхности туловища — широчайшие мышцы
Не делайте эту растяжку, если вам заменили плечо. Сначала проконсультируйтесь со своим хирургом.
Согните левый локоть. Обхватите левый локоть ладонью правой руки и потяните левую руку к середине спины, за голову, так, чтобы ваша левая рука приблизилась к задней части правого плеча. Вы также немного растянете трицепс с левой стороны. Повторите с другой стороны.
Прослушайте инструкции по растяжке туловища
Растяжка широчайших мышцРастяжка грудных мышц
Если есть угол или открытый дверной проем, в который вы можете встать, положите одну руку по обе стороны от угла или дверного проема, держа руки на уровне плеч.
Растяжка мышц предплечья
Растяните заднюю часть левого предплечья, вытянув левую руку перед собой, зафиксировав локоть ладонью вниз. Используйте правую руку, чтобы заставить запястье опуститься. Повторите с другой стороны.
Растяните нижнюю часть (ладонную сторону) левого предплечья, вытянув левую руку перед собой, зафиксировав локоть ладонью вверх. Используйте правую руку, чтобы попытаться заставить левую руку опуститься на запястье и пальцы. Повторите с другой стороны.
Прослушайте инструкции по растяжке мышц предплечья
Медицинская школа Мичиганского университета – Обзор верхних конечностей
1. Опишите содержимое и состав мышечных компартментов.
Мышечные компартменты представляют собой группы мышц, которые имеют сходное нервно-сосудистое кровоснабжение и действия, окруженные глубокой фасцией и отделенные от других компартментов сравнительно толстыми слоями глубокой фасции, называемыми межмышечными перегородками, которые также часто прикрепляются к кости.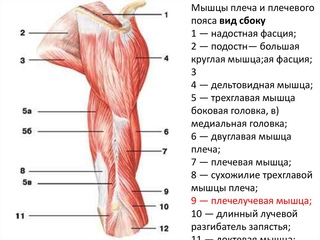 Вытекающая кровь, нагноение, вызванное инфекцией, и т. д. могут привести к повышенному давлению в этих относительно неподатливых компартментах, что приводит к компартмент-синдрому.
Вытекающая кровь, нагноение, вызванное инфекцией, и т. д. могут привести к повышенному давлению в этих относительно неподатливых компартментах, что приводит к компартмент-синдрому.
2. Опишите основные группы мышц или мышечные компартменты верхней конечности.
Верхняя конечность состоит из четырех основных сегментов. Каждый из этих сегментов разделен на области/мышечные отсеки для более точного описания.
Плечо
Аксиально-аппендикулярные мышцы, приводящие в движение плечевой сустав и грудной пояс трапециевидные, ромбовидные, широчайшие мышцы спины, и т. д.
Внутренние мышцы плеча
Рука (плечо)
Предплечье (предплечье)
Рука
Отделение тенара
Отделение аддуктора
Отделение гипотенара
Центральный отдел
Межкостный отдел
передний и задний отделы руки и предплечья, а также как дельтовидная m.

Щелкните здесь, чтобы загрузить PDF-версию индивидуальных диаграмм мышц.
Нажмите здесь, чтобы загрузить полную таблицу мышц в формате PDF.
*Студенты несут ответственность только за мышцы, указанные в основном тексте целей обучения и/или перечне структур
Дельтовидная мышца m.
Передний отдел руки
Мышцы (характерные особенности каждой мышцы см. по ссылкам)
Coracobrachialis m.
Двуглавая мышца плеча m.
Плечевая мышца
Пересечение суставов
Иннервация
Кровоснабжение
Действия 9 0005
Сгибание плечевого, локтевого или обоих суставов
Приведение плечевого сустава
Супинация проксимального и дистального лучелоктевых суставов
Задний отдел руки
Передний (сгибательный/пронаторный) отдел предплечья
Этот отдел состоит из трех слоев, в основном с поверхностными мышцами, воздействующими на проксимальные суставы, и промежуточными и глубокими уровнями, воздействующими на все более дистальные суставы.
Эти мышцы в основном иннервируются срединной n. с некоторым участием локтевой n.
Мышцы поверхностного слоя:
Круглый пронатор
Лучевой сгибатель запястья m.
Длинная ладонная мышца m.
Локтевой сгибатель запястья m.
Мышца среднего слоя:
Поверхностный сгибатель пальцев m.
Мышцы глубокого слоя:
Глубокий сгибатель пальцев m.
Длинный сгибатель большого пальца m.
Квадратный пронатор m.
Задний (разгибательный/супинаторный) отдел предплечья
Задний отдел предплечья представлен двумя слоями: поверхностным и глубоким, в основном с поверхностными мышцами, воздействующими на проксимальные суставы, и глубокими уровнями, воздействующими на все более дистальные суставы. Эти мышцы иннервируются лучевой n. и его ответвления.
Эти мышцы иннервируются лучевой n. и его ответвления.
Мышцы поверхностного слоя:
Brachioradialis m.
Длинный лучевой разгибатель запястья m.
Короткий лучевой разгибатель запястья m.
Extensor digitorum m.
Минимальный разгибатель пальцев m.
Локтевой разгибатель запястья m.
4. Опишите первичное артериальное кровоснабжение верхней конечности.
Подмышечная артерия является основным источником кровоснабжения верхней конечности.
Как продолжение подключичной а. за нижним краем I ребра, подмышечная а. проходит через подмышечную впадину, отдавая многочисленные ветви для кровоснабжения плечевых мышц и сустава. Подмышечная а. продолжается в руку как плечевой a. у нижнего края большой круглой мышцы m.
Подмышечная а. продолжается в руку как плечевой a. у нижнего края большой круглой мышцы m.
Плечевой а. кровоснабжает передний (сгибательный) отдел руки. Проксимально плечевая а. отдает глубокую артерию руки (глубокая плечевая а.), которая направляется кзади от плечевой кости, кровоснабжая задний (разгибательный) отдел руки.
Плечевой a. продолжается через передний отдел в локтевую ямку (кпереди от локтя), где делится на лучевую а. и локтевая а. Обратите внимание, что в локтевом суставе (как и в большинстве суставов) есть несколько ответвлений от нескольких разных артерий, которые снабжают область сустава – они образуют многочисленные анастомозы, которые обеспечивают значительное коллатеральное кровоснабжение сустава и окружающих тканей.
Радиальный a. снабжает радиальную сторону (латеральную) сгибателей предплечья, проходя через переднюю часть предплечья. На своем дистальном конце (на запястье) он переходит на тыльную сторону латеральной кисти и проходит между сухожилиями наружных мышц большого пальца, что часто называют «анатомической табакеркой».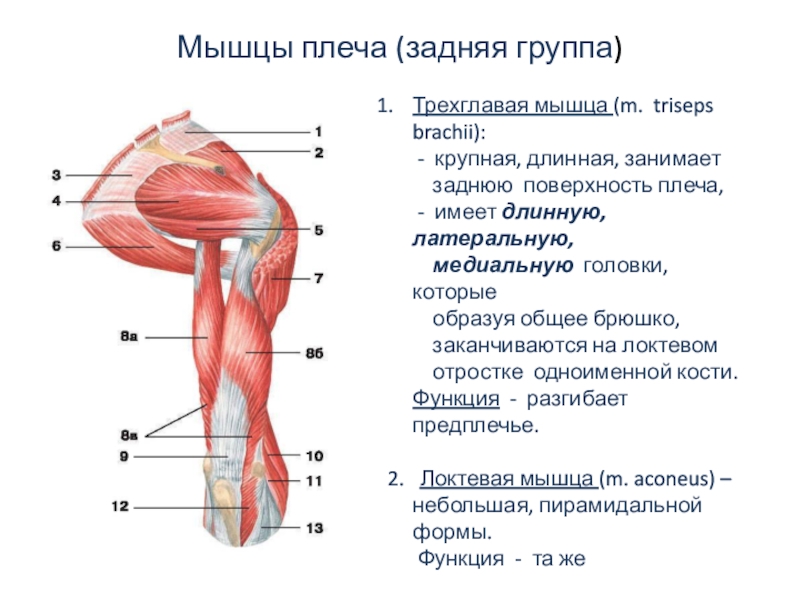 Отведите и разогните большой палец, чтобы увидеть сухожилия и пространство между сухожилиями на запястье – анатомическая табакерка. Лучевая артерия проходит через это пространство на тыльную поверхность кисти между большим и указательным пальцами. Там он проникает через мышцу, снабжая кровью глубокую ладонную область кисти.
Отведите и разогните большой палец, чтобы увидеть сухожилия и пространство между сухожилиями на запястье – анатомическая табакерка. Лучевая артерия проходит через это пространство на тыльную поверхность кисти между большим и указательным пальцами. Там он проникает через мышцу, снабжая кровью глубокую ладонную область кисти.
Локтевая а. снабжает локтевую сторону (медиальную) сгибателей предплечья, проходя через переднюю часть предплечья. Он проходит через запястье (где есть хорошая точка пульса) в руку, чтобы в первую очередь снабжать поверхностную ладонной области руки. Локтевая и лучевая артерии анастомозируют (через глубокую и поверхностную ладонные дуги, образованные лучевой и локтевой артериями) в ладонной области кисти. Пожалуйста, обратитесь к Сессии 20 для более подробной информации.
На проксимальном конце локтевой артерии, дистальнее области локтевой ямки, локтевая артерия отдает общую межкостную артерию, которая делится на переднюю межкостную а. и задняя межкостная а. Передняя межкостная а. проходит по передней поверхности межкостной перепонки, снабжая глубоким (сгибательным) отделом. Задняя межкостная а. проходит по задней поверхности межкостной перепонки, снабжая задний (разгибательный) отдел.
и задняя межкостная а. Передняя межкостная а. проходит по передней поверхности межкостной перепонки, снабжая глубоким (сгибательным) отделом. Задняя межкостная а. проходит по задней поверхности межкостной перепонки, снабжая задний (разгибательный) отдел.
Меньше слов [обратите внимание, что это обобщения; есть исключения из этих правил]…
5. Опишите первичный венозный отток верхней конечности.
Вены верхней конечности можно условно разделить на поверхностные или глубокие, причем главные (крупнейшие) вены верхней конечности относятся к поверхностным.
Глубокие вены обычно являются сопутствующими венами (venae comitantes) артерий (например, лучевой вены, локтевой вены, плечевой вены и т. д.). Таким образом, глубокие вены следуют той же схеме распределения, что и артерии, которые они сопровождают. Наиболее глубокие вены верхней конечности возвращаются либо к основной v., либо к ее прямому продолжению, подмышечной v.
Поверхностная кисть и предплечье дренируются латерально (со стороны большого пальца) головной v. и медиально основной v. Головной и основной vv. протекает через подкожный слой, нередко встречается с множеством более мелких притоков. Часто кровь из головной v. может быть шунтирована в базальную v. из часто присутствующей срединной локтевой v. рядом с местом отхождения подмышечной v. у нижнего/латерального края большой круглой мышцы m. Подмышечная v. становится подключичной v. на латеральном краю первого ребра (также анатомическая граница подмышечной и подключичной aa.).
6. Опишите лимфоотток верхней конечности.
Лимфатические сосуды верхних конечностей делятся на две категории: поверхностные (которые следуют за венами) и глубокие (которые следуют за артериями).
Лимфа от верхней конечности в конечном итоге направляется в подмышечную группу узлов. Глубокие лимфатические сосуды проходят через плечевые узлы, затем через центральные узлы к верхушечным узлам.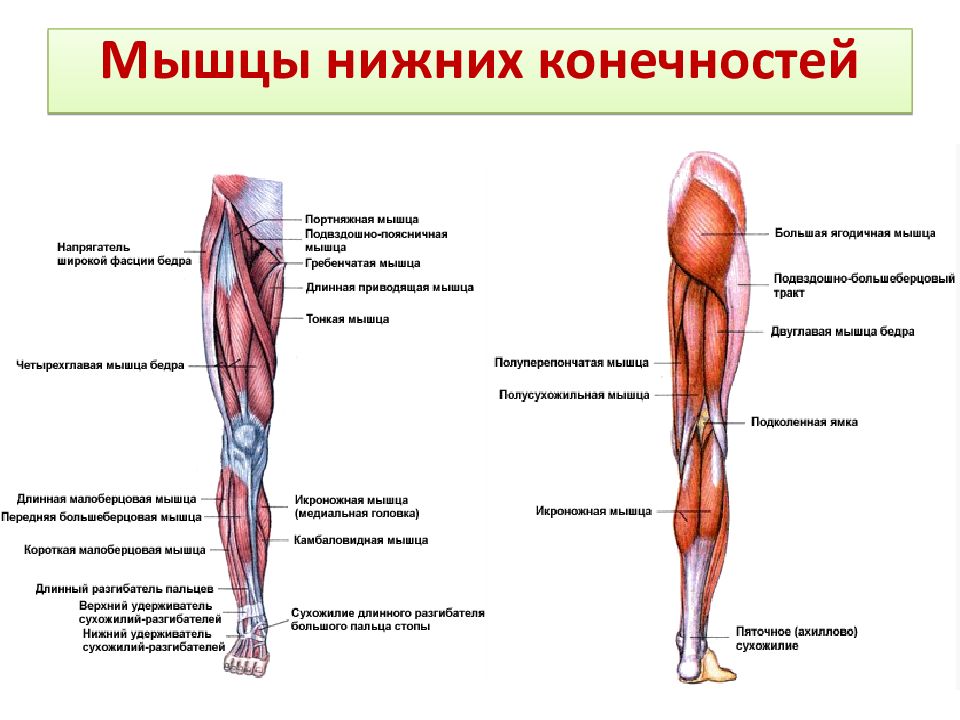 Поверхностные лимфатические сосуды проходят через подключичные узлы, а затем через верхушечные узлы. Лимфа из верхушечных узлов проходит через подключичный ствол, прежде чем снова попасть в венозную кровь в венозном углу.
Поверхностные лимфатические сосуды проходят через подключичные узлы, а затем через верхушечные узлы. Лимфа из верхушечных узлов проходит через подключичный ствол, прежде чем снова попасть в венозную кровь в венозном углу.
Кратко:
7. Опишите иннервацию мышечных компартментов верхней конечности и рассмотрите влияние поражения на эти нервы и мышечные компартменты, которые они обслуживают.
Почти все нервы верхней конечности отходят от плечевого сплетения, сети нервных волокон. Нервные волокна исходят из вентральных первичных ветвей (VPR) уровней C5-T1, образуя корешки плечевого сплетения. Эти пять корешков по-разному вносят свои нервные волокна в три ствола, которые затем разделяются на шесть отделов (3 передних, 3 задних). Отделы рекомбинируются в три тяжа, которые в конечном итоге оканчиваются пятью основными конечными ветвями (нервами), иннервирующими верхнюю конечность. Здесь картинка стоит тысячи слов. Ключевая концепция заключается в том, что спинномозговые нервы (C5-T1) образуют сеть, которая позволяет конечным ветвям/нервам состоять из нервных волокон с нескольких уровней спинного мозга.
Ключевая концепция заключается в том, что спинномозговые нервы (C5-T1) образуют сеть, которая позволяет конечным ветвям/нервам состоять из нервных волокон с нескольких уровней спинного мозга.
Каждый мышечный отдел в основном снабжается одним нервом (хотя нерв представлен на нескольких уровнях спинного мозга). Ниже приведено основное резюме — исключения и более подробные сведения об уровне здесь не включены.
Плечо:
Дельтовидная мышца – подмышечная n.
Рука:
Передний (сгибательный) отдел – кожно-мышечный n. Кожно-мышечный n. прободает клювовидно-плечевую мышцу, дает двигательную иннервацию переднему отделу руки, а затем продолжается в предплечье в виде кожного n. боковой поверхности предплечья.
Разгибательный (разгибательный) отсек – радиальный n. Радиальный n. проходит глубоко в задней области непосредственно на задней поверхности плечевой кости. Радиальный n. проходит с глубокой артерией руки в лучевой борозде плечевой кости, где она уязвима для повреждения при повреждении диафиза плечевой кости.
Предплечье:
Передний (сгибательный/пронационный) отдел – срединный n. и локтевой п. Медиана н. кровоснабжает все мышцы переднего отдела предплечья, кроме 1,5 мышц: локтевого сгибателя запястья m. и половина глубокого сгибателя пальцев m. (которые иннервируются локтевым п.). Медиана н. продолжается в кисть (пересекая запястье через запястный канал, где он уязвим для сжатия из-за воспаления других структур в «туннеле») и снабжает мышцы тенара кисти. Локтевой n. снабжает 1,5 мышцы переднего отдела предплечья – локтевой сгибатель запястья m. (локтевой сгибатель запястья) и локтевая половина глубокого сгибателя пальцев m. (глубокие сгибатели пальцев). Локтевой n. продолжается в руку, снабжая большую часть мышц руки. Обратите внимание, что расположение локтевого нерва, поскольку он проходит позади медиального надмыщелка листков плечевой кости, уязвимо для сжатия кости; вы знаете это место как свою «забавную кость».
Задний (разгибательный/супинационный) отдел – радиальный n.

