Лечение косточки на ноге — цена удаления вальгусной деформации большого пальца в СПб
Наши клиники
Многие люди страдают от деформации стоп, самая распространенная из которых – Hallux valgus (халюс вальгус) или косточки на ноге, деформации в области большого пальца. Помимо чисто косметического дефекта, вальгусная деформация большого пальца считается серьезной ортопедической проблемой, которая чаще встречается у женщин старше 40-50 лет. В результате влияния различных факторов фаланга большого пальца меняет положение относительно плюсневой кости на стопе. Изменения стопы ведут к нарушению походки, усталости ног при длительной ходьбе, проблемам с подбором обуви.
Почему возникают шишки на ногах
Чаще всего проблема имеет наследственную предрасположенность, но для того, чтобы стопа деформировалась, необходимо дополнительное влияние целого ряда факторов:
- частые травмы стопы и сустава;
- ношение неудобной, узкой обуви с высоким каблуком;
- ожирение, что формирует избыточное давление на стопы;
- нарушения гормонального фона, влияющие на состояние связок, костей и мышц;
- сосудистые нарушения;
- возрастные изменения суставов.

Чаще всего воздействует сразу несколько факторов, взаимно утяжеляющих влияние друг друга.
Симптомы заболевания
Определить вальгусную косточку легко невооруженным взглядом. На одной или обеих ногах большой палец занимает неправильное положение, его фаланга резко отклоняется наружу, образуя шишку на ступне. Страдают и остальные пальцы, они меняют свою форму.
Кроме того, типично:
- ощущение сильной усталости ног, быстрая утомляемость, особенно к вечеру;
- болезненность при ходьбе в области стопы;
- боль внутри суставов и костей, дискомфорт в области голеностопа;
- формирование отечности после нагрузок;
- трудности с выбором подходящей обуви и ее ношением;
- образование кератоз между пальцами.
Степени деформации
По мере развития деформации стопы меняется угол, образуемый между плюсневой костью и фалангой большого пальца. Чем выше градус изменения, тем серьезнее ситуация. Выделяют 4 стадии вальгусной деформации.
Выделяют 4 стадии вальгусной деформации.
- Первая – смещение небольшое, до 20°, образуется шишка, краснота, сухость кожи в области косточки, страдают связки. Может возникать вывих, подвывих, проблемы с походкой.
- Вторая – увеличение угла до 35°, возникает ноющая боль при ходьбе, нагрузка на ноги, образуются натоптыши, деформации сухожилий и фаланг. В коррекции применяют ортезы, корректоры стопы.
- Третья – угол достигает 50°, косточка выпирает сильно, возникает острая боль, хрящевые наросты; обувь носить невозможно; необходимо подбирать клинику, где сделать операцию.
- Четвертая – кость смещается на угол более 50°, боль не уходит даже в покое, возникают проблемы с ходьбой.
Диагностика и лечение
Предварительный диагноз ставится визуально, на основе имеющихся внешних признаков. Дополнительно выполняется:
Комплекс лабораторных исследований (анализы крови, мочи, гормональный скрининг), которые помогают выявить дополнительные проблемы в здоровье и могут стать препятствием для оперативного лечения.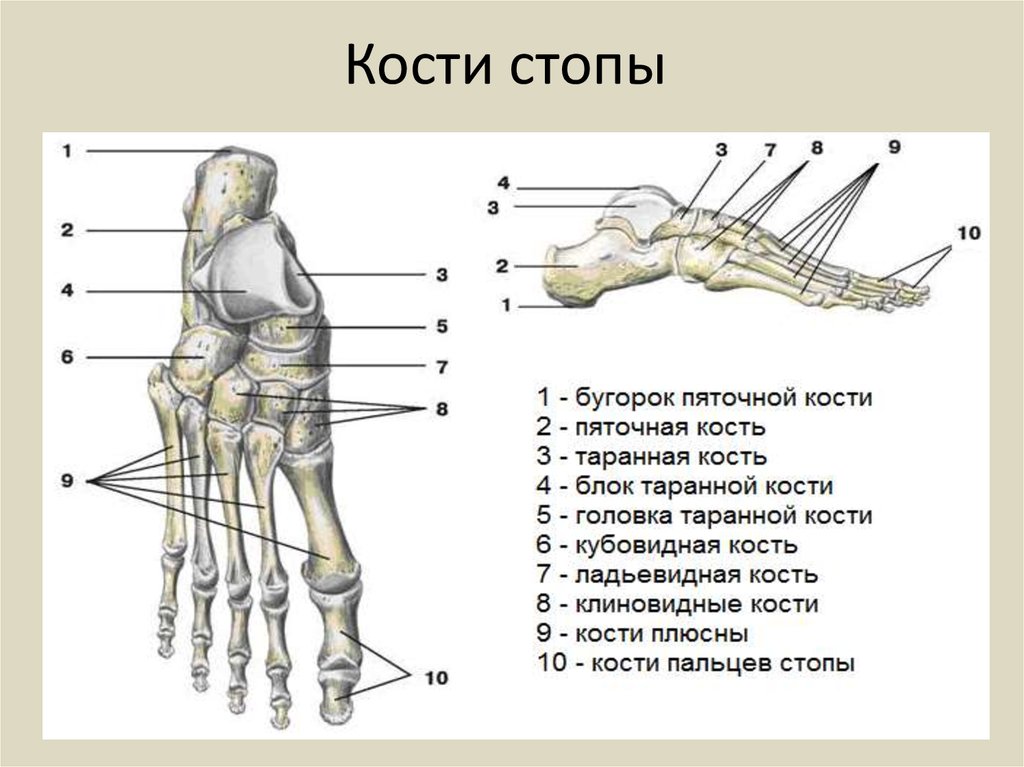
Рентгенография стоп для оценки степени тяжести деформации, изменений в костно-мышечных структурах. Дополнительно могут потребоваться МРТ или КТ, плантография, подометрия для оценки нагрузки на стопы и планирования лечения.
В начальных стадиях может применяться консервативное лечение – это применение ортопедических стелек, лонгет, гипсовых повязок, корректирующих ортезов. Дополняют их физиотерапия, массаж и лечебная гимнастика, инъекции препаратов в суставы, прием лекарств внутрь. Они не устраняют деформацию, но могут замедлить прогрессию. Чтобы радикально решить проблему, необходимо выбрать клинику в Санкт-Петербурге, где врачи могут удалить, убрать выступающую косточку по доступной цене, вернув стопе правильную форму.
Существует множество различных хирургических вмешательств, объем операции и тип процедуры подбирается врачом в зависимости от стадии. Определить точно, сколько стоит операция по удалению косточки, можно на консультации у ортопеда.
- В области мягких тканей при первой степени деформации. Вмешательство проводят для восстановления равномерной тяги у отводящих и приводящих мышц стопы.
- Комбинированные операции показаны при тяжелых деформациях стоп, когда нужно восстановление нормальных функций и внешнего вида.
Перед операцией проводится полное обследование, определяется тип вмешательства и необходимые предварительные этапы подготовки. Подбирается вариант обезболивания, при необходимости общего наркоза необходимы консультации терапевта, анестезиолога и дополнительные анализы. Врач подробно расскажет суть вмешательства, что будет происходить, и какие рекомендации нужны после операции.
- Длительность реабилитации зависит от вмешательства, в первые сутки необходимо соблюдать постельный режим, со вторых можно осторожно ходить, не сильно опираясь на больную ногу.
 В некоторых случаях возможно применение костылей для полной разгрузки конечности.
В некоторых случаях возможно применение костылей для полной разгрузки конечности. - Врач порекомендует ношение специальной обуви, которая ускоряет заживление разрезов и восстановление правильной анатомии тканей. Длительность коррекции – до 4-6 недель, затем необходима обычная обувь с индивидуально подобранными ортопедическими стельками.
- На протяжении реабилитации нужно чаще лежать с приподнятыми ногами, защищать раны от влаги до снятия швов, не наступать на всю стопу (только на пятку) в течение месяца, регулярно выполнять гимнастику, принимать все рекомендованные препараты.
Ключевые преимущества лечения «косточки» на ноге в «СМ-Клиника» — индивидуальный подход и большой практический опыт врачей в коррекции деформации. После консультации мы сразу уточняем стоимость операции и всех подготовительных этапов, помогаем в прохождении реабилитации и полностью контролируем процесс восстановления.
Автор статьи
Карапетян Сергей Вазгенович
Специальность: Врач травматолог-ортопед.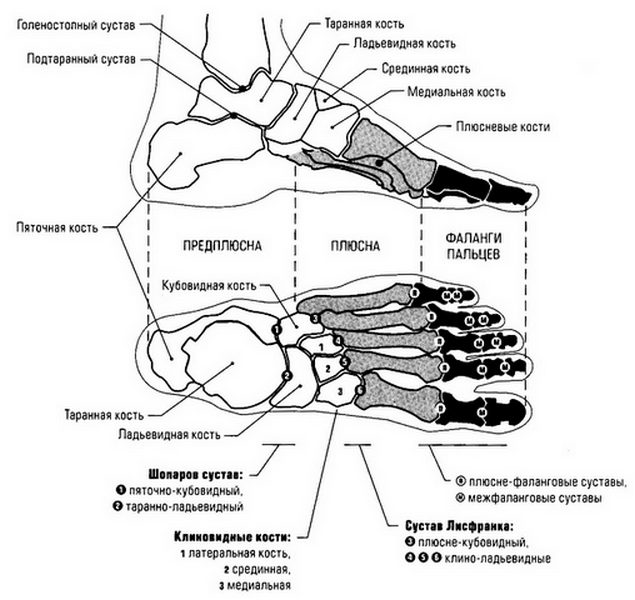 Кандидат медицинских наук
Кандидат медицинских наук
Стаж: 15 лет
Хотите, мы вам перезвоним?
Оставьте заявку и мы подробно ответим на все Ваши вопросы!
Имя
Телефон *
СМ-Клиника на Малой Балканской
Малая Балканская, д. 23 стр.1
(м. Купчино, Фрунзенский р‑н)
Часы работы:
Ежедневно с 8.00 до 22.00
СМ-Клиника на Дунайском проспекте
Дунайский пр-т, д. 47
(м. Дунайская, Фрунзенский р‑н)
Часы работы:
Ежедневно с 9.00 до 22.00
СМ-Клиника на Выборгском шоссе
Выборгское ш., д. 17, к. 1
(м. Пр-т Просвещения, Выборгский р‑н)
Часы работы:
Ежедневно с 9.00 до 22.00
СМ-Клиника на Маршала Захарова
Маршала Захарова, д. 20
(м. Ленинский проспект, Красносельский р‑н)
Часы работы:
Ежедневно с 9.00 до 22.00
СМ-Клиника на проспекте Ударников
пр-т Ударников, д. 19, к. 1
19, к. 1
(м. Ладожская, Красногвардейский р‑н)
Часы работы:
Ежедневно с 9.00 до 22.00
Почему ломит кости без температуры: объясняет ортопед
- Здоровье
Хотя бы раз в жизни многие ощущали ломоту или боль в костях. Многим это ощущение знакомо с детства, когда возникали боли роста. Но во взрослом возрасте ломота и болезненность могут быть тревожным знаком.
16 февраля 20221
- Источник:
- Getty Images
«То лапы ломит, то хвост отваливается», — жаловался пес Шарик из известного мультика. Этой цитатой нередко описывают свое состояние люди, которые ощущают болезненность, ломоту в костях. Оценить визуально такие проявления нельзя, врач может основываться только на том, как эти ощущения описывает человек, у которого болят руки, ноги или спина. Особенность ощущений — они четко локализуются именно внутри костей, а не мышц или кожи, суставов.
Ломота, болезненность и неопределенный дискомфорт могут быть как одним из проявлений серьезных болезней, наряду с массой других жалоб, так и ведущим признаком и отдельным состоянием. «Доктор Питер» расспросил врача травматолога-ортопеда, мануального терапевта Московской Клиники, почему возникает ломота костей и о чем она может говорить.
Ломота и боль в костях — что это
Врачи называют эти ощущения единым медицинским термином — оссалгии. По сути, это неприятные, болезненные ощущения в костях. Ломота — это слабое болевое ощущение, которое воспринимается субъективно неприятными ощущениями.
Внутри костей давит, распирает, а если раздражитель очень мощный — ломота переходит в боль.
Чаще всего подобные неприятные ощущения мы переживаем в детстве, когда растущие кости в вечернее или ночное время ноют, ломят или даже болят. Простой массаж, теплая ванна или приподнимание их вверх обычно облегчает ситуацию. Но только у детей.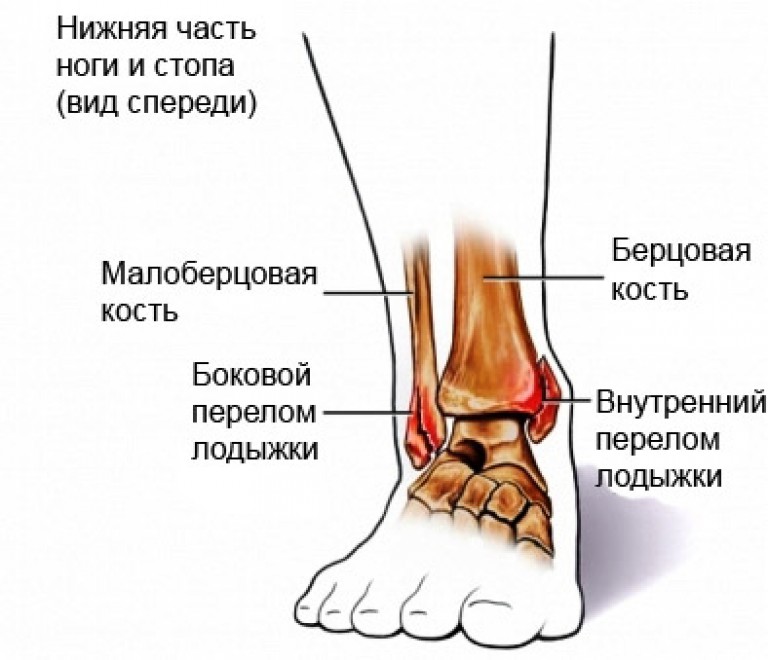
Со взрослыми все сложнее. Ломоту в костях мы чаще всего ощущаем на фоне ОРВИ или гриппа, других инфекций с лихорадкой и общим недомоганием. Но если никаких других симптомов нет, а ломота в костях становится частым гостем — стоит насторожиться.
Читайте также
Кости ломит — но это не страшно
Есть ситуации, при которых ломота, боль в костях не опасна, она возникает изредка и спровоцировала определенными внешними факторами. Если они устраняются, никаких неприятных ощущений больше не возникает. Это так называемые физиологические боль и ломота. К их провокаторам относят:
Чрезмерную физическую активность из-за которой опорно-двигательный аппарат перенапрягается, спазмируются мышечные волокна, растягиваются сухожилия, оказывается усиленное давление на кости, из-за чего они и формируют ощущение ломоты. Что типично для пост-нагрузочной ломоты:
непостоянные ощущения;
ломота исчезает самостоятельно, без применения препаратов;
ощущения длятся не более 2-3 дней;
ощущения вполне терпимые, не нарушают привычную жизнь, могут усиливаться к вечеру.
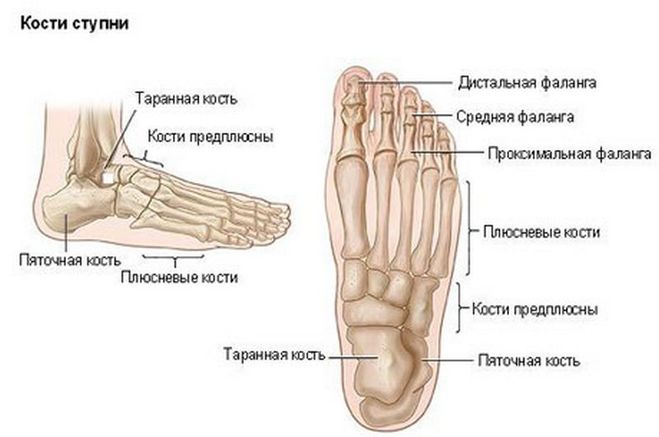
Ломоту в костях может провоцировать лишний вес или выраженное ожирение. Это и понятно, носить на себе лишние 10-20 кг веса или больше — тяжело. Скелет испытывает повышенные нагрузки, аналогичные описанным выше. Но дополнительно, по мере набора веса, происходят изменения химического и клеточного состава костей, и при сильном ожирении кости могут деформироваться. Типичны:
периодические жалобы, усиливающиеся после активности;
ломота и боли преимущественно в ногах;
проходят после полноценного отдыха.
Возрастные изменения в костях обычно связаны с остеопорозом (или уменьшением плотности костей). Поэтому длинные трубчатые кости могут стать более хрупкими, менее гибкими. При нагрузках активных движениях они могут страдать от микро-деформаций, что проявляется как ломота. А вот более серьезная нагрузка на них грозит уже переломами.
Нередко люди ощущают крайне неприятные ощущения в области тазовых костей при остеоартритах. Они считают, что это тоже ломота в костях, хотя в реальности — это проблема изначально суставная. По мере прогрессирования процессов дегенерации (возрастного разрушения) страдает хрящ, он начинает крошиться, постепенно разрушаясь. Кости, которые не прикрыты хрящом, трутся друг об друга — это провоцирует боль, ограниченную подвижность.
Они считают, что это тоже ломота в костях, хотя в реальности — это проблема изначально суставная. По мере прогрессирования процессов дегенерации (возрастного разрушения) страдает хрящ, он начинает крошиться, постепенно разрушаясь. Кости, которые не прикрыты хрящом, трутся друг об друга — это провоцирует боль, ограниченную подвижность.
Читайте также
Нехватка витаминов и минералов
Ломота в костях, особенно, если это нижние конечности, возможна при нехватке витамина Д. Он помогает в усвоении кальция, который совместно с магнием и фосфором строит прочные крепкие кости. Если витамин Д длительное время поступает в ограниченном объеме, страдают зубы, кости, иммунитет.
Однако ломота и болезненность костей возможна не только при нехватке витамина Д, но и при дефиците витаминов В12 или аскорбиновой кислоты. Кроме того, ломота костей в области голеней возможна при выраженном дефиците витамина В1.
Кстати, ломоту костей чаще ощущают по ночам. Это связано с тем, что мы ни на что не отвлекаемся и начинаем прислушиваться к себе — считываем сигналы организма. Кроме того, в районе 3-4 часов утра растормаживается центр боли в мозге. И боль начинает ощущаться сильнее.
Это связано с тем, что мы ни на что не отвлекаемся и начинаем прислушиваться к себе — считываем сигналы организма. Кроме того, в районе 3-4 часов утра растормаживается центр боли в мозге. И боль начинает ощущаться сильнее.
А если это патология?
Ломота и боль в костях при патологиях — это симптом, который при исключении всех физиологических причин чаще всего указывает на процесс воспаления или инфицирования костной ткани и окружающих ее структур. Это один из важных симптомов, о котором обязательно нужно упоминать в беседе с врачом.
Если возникает ломота в костях при простуде или инфекциях, особенно на фоне общего недомогания и высокой температуры, это говорит о том что, патогенные вирусы или бактерии выделяют токсины в организм, вызывая интоксикацию.
Ощущения обычно самые сильные на пике болезни: совместно с ними могут быть головная боль, тошнота, отсутствие аппетита, нарушения сознания.
Читайте также
Ломота также может возникать при артритах — воспалении суставов, системных воспалениях (когда страдают не только кости, но и другие ткани тела). Чаще всего возникают неприятные ощущения в позвоночнике, в ногах (чаще в области голени, реже — бедра) и руках (в области плеч и предплечий).
Чаще всего возникают неприятные ощущения в позвоночнике, в ногах (чаще в области голени, реже — бедра) и руках (в области плеч и предплечий).
При возникновении таких симптомов стоит обратиться к врачу. Первоначально вы можете обратиться к терапевту, ревматологу, эндокринологу. Вам могут назначить исследования — это общий и биохимический анализы крови, а для уточнения проблем с костями — рентген или МРТ.
Как облегчить дискомфорт
Если причины ломоты в костях и боли неизвестны, категорически нельзя греть, разогревать, массировать участок болезненности и дискомфорта! Стоит принять любой привычный для вас препарат из группы нестероидных противовоспалительных средств и обратиться к врачу.
Автор текста:Алена Парецкая
Кости в ноге — их названия, основная анатомия и маркированная схема
Из всех костей в человеческом теле кости в ноге специально разработаны, чтобы выдерживать ежедневное напряжение, когда вы стоите в очередях, бежите за автобусом, играть в футбол или возвращаться домой пешком после утомительного дня.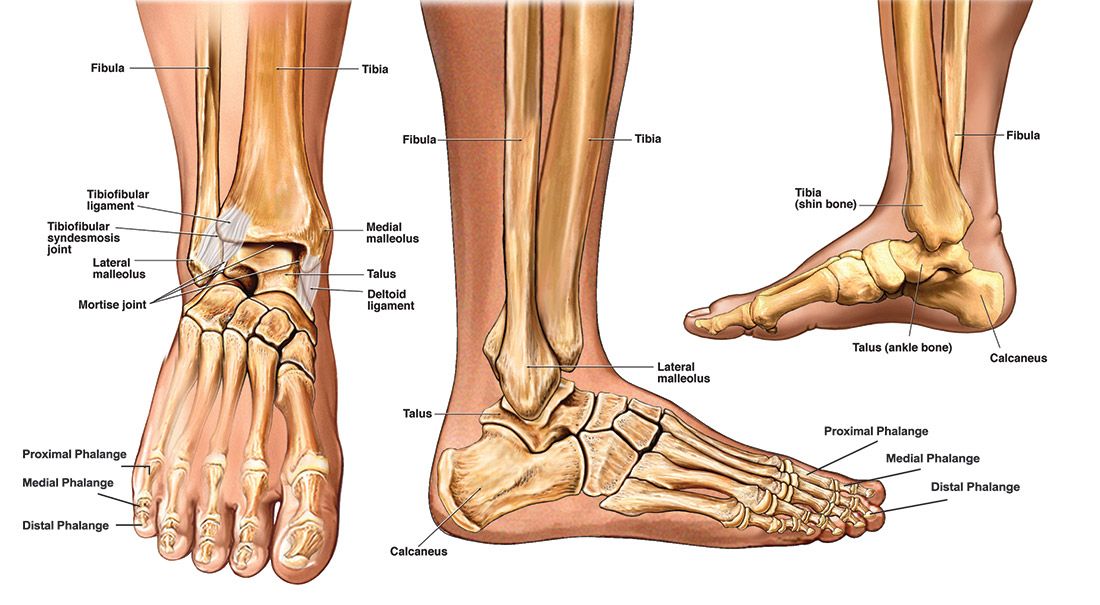
У человека 60 костей ног, по 30 в каждой ноге. Некоторые из этих костей сконструированы таким образом, что они могут поглощать в 2-3 раза больше вашего общего веса в силе. В среднем человек проходит около 5000 шагов в день, а это означает, что кости ног должны быть достаточно крепкими для постоянного использования.
Все кости от бедра до лодыжек и пальцев ног считаются костями ног. Эти кости образуют многочисленные суставы и сочленения друг с другом, чтобы наши ноги оставались гибкими для равновесия и движения.
Названия и строение костей ноги
Кости ноги
Кость верхней части ноги
В каждой ноге только одна кость в области между бедром и коленом:
Кости верхней части ноги
- Femur (2): Бедренная кость или бедренная кость — самая длинная и прочная кость в организме. На его проксимальном конце ( головка бедренной кости ), образует шаровидный сустав с тазовой костью.
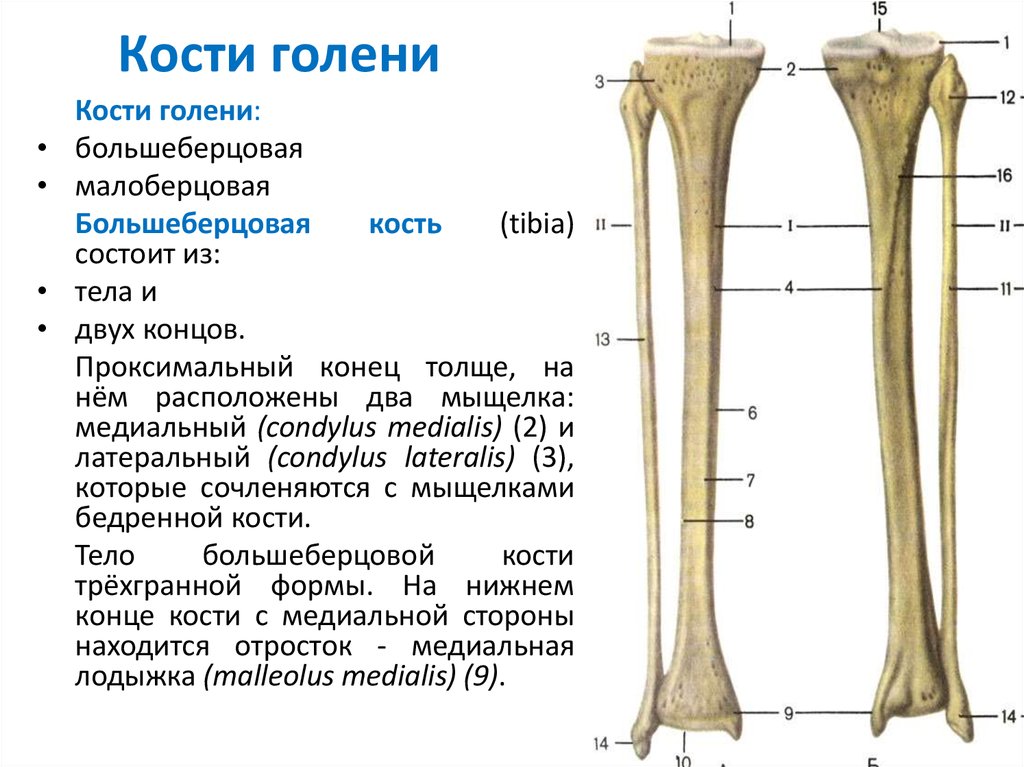 Два мыщелка на дистальном конце образуют коленный сустав с костями голени.
Два мыщелка на дистальном конце образуют коленный сустав с костями голени.
Колено
Колено человека представляет собой шарнирный сустав с последующей костью, покрывающей сустав.
- Надколенник /надколенник (2): Это сесамовидная кость, которая соединяется с костями бедра и голени через мышцы и связки.
Кости голени
Это область между коленом и лодыжкой, состоящая из двух длинных костей:
Кости голени
- Большеберцовая кость (2): Это более длинная и толстая из двух костей, расположенная медиально в нижняя часть ноги. Несущая кость сочленяется с бедренной костью своим верхним концом и предплюсной костью своим нижним концом.
- Малоберцовая кость (2): Расположена латерально, сочленяется с большеберцовой костью, но не принимает на себя прямой вес тела. Он служит важной точкой крепления различных мышц ног.
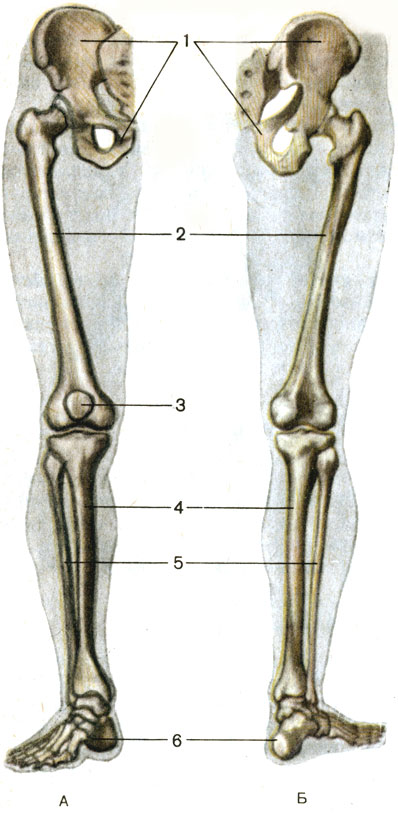
Кости стопы
Несколько маленьких костей стопы работают вместе, распределяя вес тела, когда мы идем, бежим, танцуем или делаем какие-либо движения стопой.
1. Предплюсны : Группа из 7 костей каждой стопы является соответствующей частью костей запястья кисти. Эти кости позволяют незначительно регулировать положение стопы, когда мы стоим или идем. Вот названия предплюсны:
- Пяточная кость/пяточная кость (2)
- Талус (2)
- Ладьевидная кость (2)
- Медиальная клиновидная кость (2)
- Промежуточная клиновидная кость (2)
- Латеральная клиновидная кость (2)
- Кубовидная кость (2)
2. Плюсневые кости (10): В каждой стопе имеется 5 плюсневых костей, и, как и пястные кости (соответствующие им кости кисти), плюсневые кости образуют переднюю часть стопы.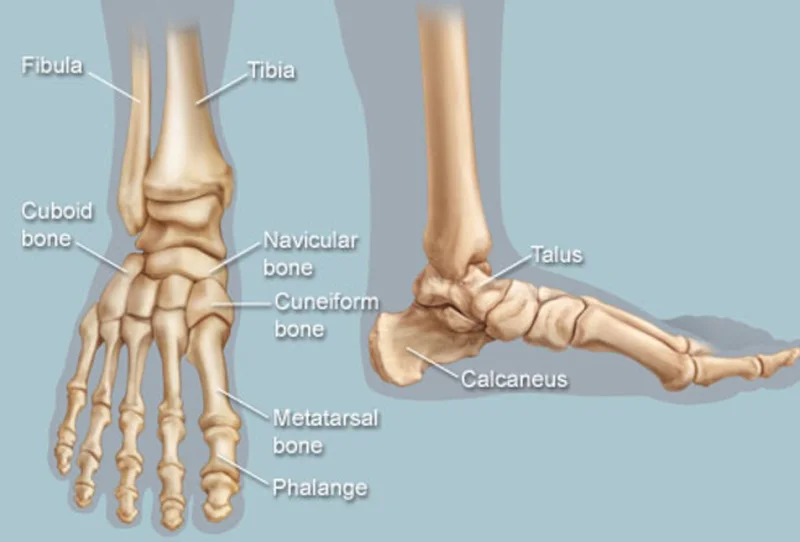
3. Фаланги стопы (кости пальцев): Эти крошечные кости сочленяются с плюсневыми костями, а затем формируют пальцы ног. В каждой ступне 14 фаланг, обеспечивающих поддержку и позволяющих выполнять различные движения стопы с помощью наших гибких пальцев.
- Проксимальные фаланги (10)
- Средние фаланги (8)
- Дистальные фаланги (10)
Часто задаваемые вопросы
В. Какие 3 основные кости ноги?
Ответ. Бедренная, большеберцовая и малоберцовая кости являются тремя основными костями ноги человека.
В. Есть ли у африканцев лишняя кость в ноге?
Ответ. Нет, у африканцев нет лишних костей или мышц в ногах. Однако исследования показали, что у них выше минеральная плотность костей и выше содержание белка в организме, чем у белых людей. В результате у них обнаруживается большая безжировая масса тела.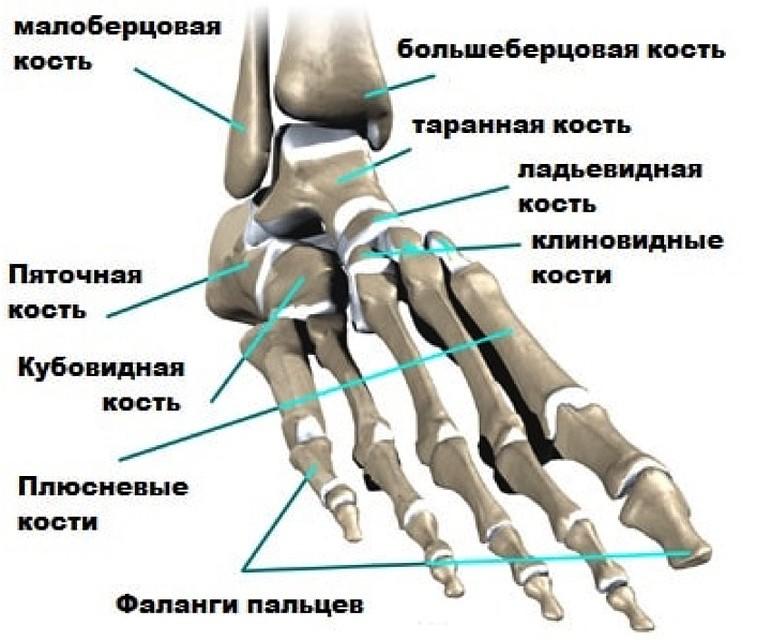
Ссылки
- Анатомия костей стопы и голени – Study.com
- Кости голени и стопы — Innerbody.com
- Кости в ноге – Joionline.net
- Анатомия скелета ноги – Medlineplus.gov
- Анатомия, схема и функция костей ног – Healthline.com
What to Do About Leg Fractures, Ankle Sprains, and More
Written by Matt Smith
Medically Reviewed by Jennifer Robinson, MD on December 08, 2021
In this Article
- Leg Basics
- Fractures
- Растяжения
- Деформации
- Вывих
Ваши ноги поддерживают ваше тело и позволяют вам ходить, бегать и прыгать. Но, как и любая другая часть вашего тела, они могут повредиться или изнашиваться. Узнайте о некоторых распространенных травмах ног и о том, что с ними делать.
Основы для ног
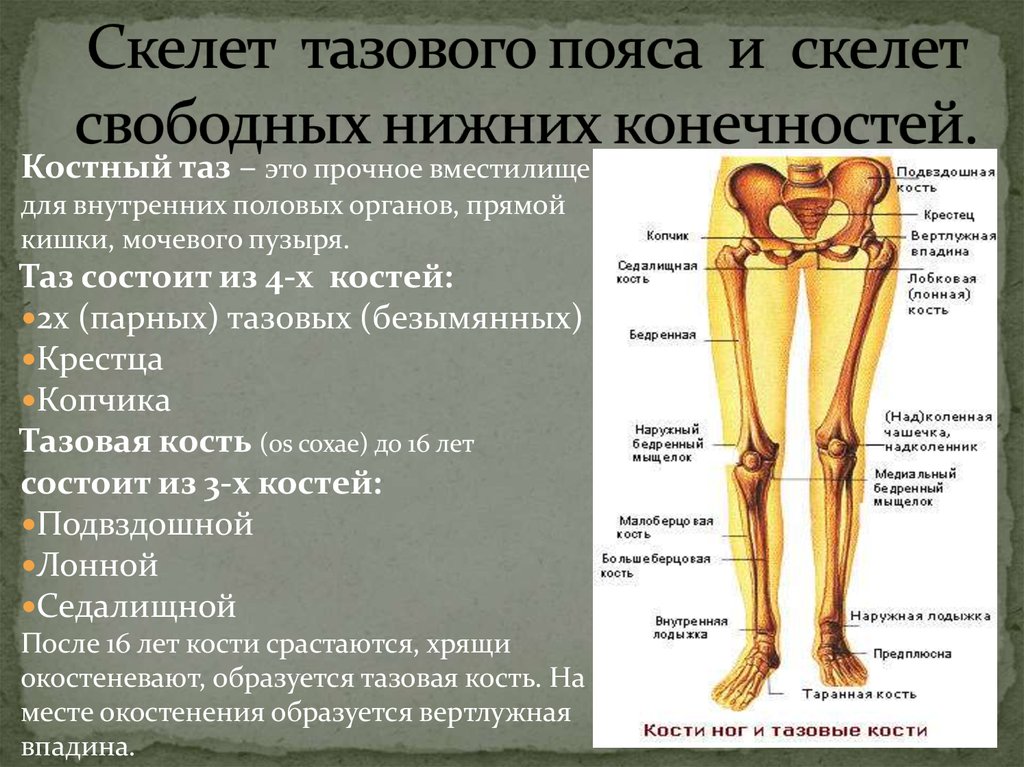
Ваши ноги представляют собой пучок костей, мышц и соединительных тканей, который идет от таза, также называемого тазовыми костями, к лодыжке и стопе.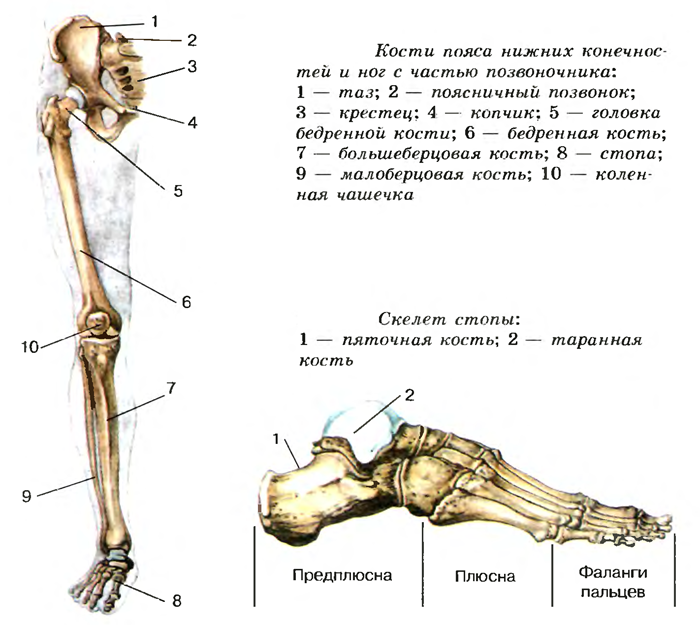
Каждая из ваших ног имеет четыре кости:
- Бедренная кость , которая проходит от таза до колена, является самой большой костью в теле.
- Надколенник или наколенник защищает коленный сустав.
- Большеберцовая кость или большеберцовая кость и малоберцовая кость соединяют колено и лодыжку.
Кости соединяются друг с другом кусочками гибкой волокнистой ткани, называемой связками. Подобные части, называемые сухожилиями, соединяют мышцы, которые двигают вашу ногу, с костями. Когда вы повреждаете ногу, это обычно перелом кости или повреждение мягких тканей, такое как растяжение связок или сухожилий.
Переломы
Перелом — это перелом кости. Обычно это происходит, когда вы падаете или когда что-то сильно ударяет вас. Иногда болезнь или выполнение одних и тех же движений в течение длительного времени может сделать ваши кости слабыми и легко ломаемыми.
Переломы могут представлять собой простую трещину в кости или полный перелом, в результате которого кость распадается на несколько частей. Существует два основных типа переломов:
Простой перелом . Кость может треснуть или сломаться, но кожа не повреждена.
Сложный перелом . Также называемый открытым переломом, это когда сломанная кость прорезает кожу. Часто кости торчат из кожи. Это опасно, потому что и кожа, и кости могут быть заражены.
Сломанная кость требует неотложной медицинской помощи. Получите помощь прямо сейчас.
Симптомы
Иногда можно сказать, что кость сломана. Иногда вы не можете. Признаки перелома могут включать:
- Боль
- Сгибание ног под странными углами
- Вы не можете стоять или опираться на травмированную ногу
- Проблемы с движением ноги или сгибанием колена или ступни
- Отек, кровоподтеки или покраснение
Лечение
Если ваш врач считает, что у вас есть нога перелом, они сделают рентген или используют аналогичный тест визуализации, чтобы определить место перелома и проверить, насколько он серьезен.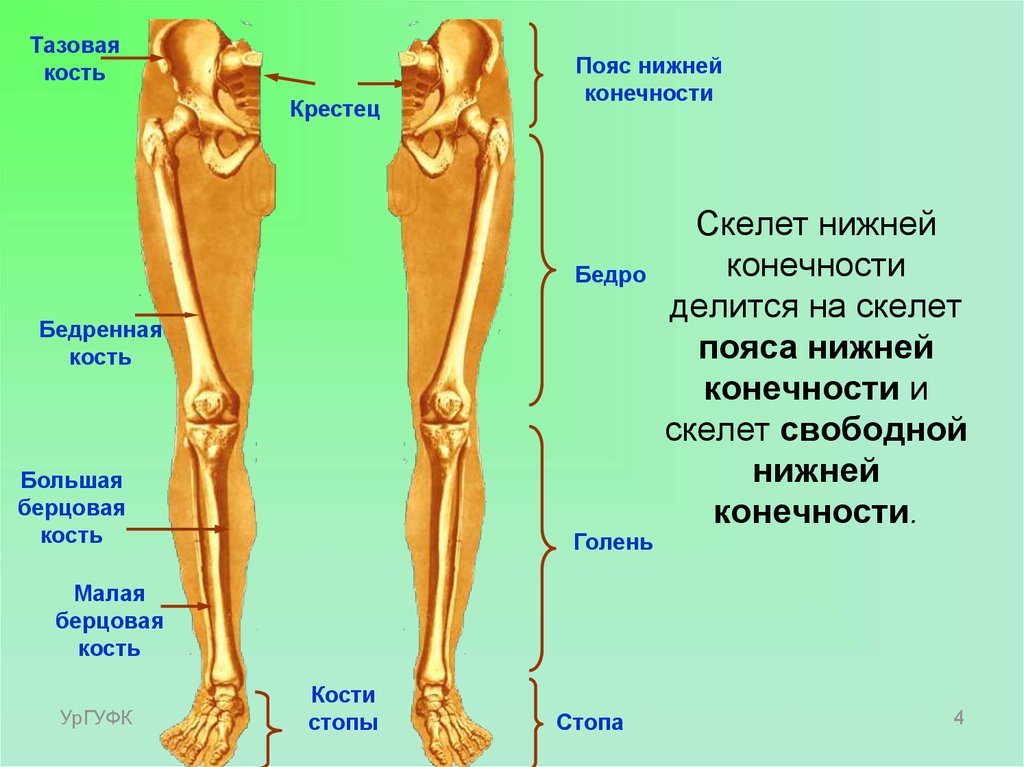
- В большинстве случаев врач может собрать сломанные части вашей кости вместе и зафиксировать их на месте с помощью гипсовой или пластиковой повязки. Они не дадут вам сдвинуть сломанную кость, пока ее части снова не срастутся.
- Если перелом с трудом скрепляется или не может оставаться неподвижным, можно использовать искусственные детали, такие как металлические винты или стержни, для соединения сломанных частей.
- Иногда кости нужно тянуть, чтобы они оставались в правильном положении. Это называется тягой, и в ней используются грузы, тросы и шкивы, установленные над вашей кроватью.
Восстановление
Полное заживление сломанной ноги может занять несколько недель или месяцев. Время, которое потребуется, зависит от того, насколько тяжелым был перелом и насколько вы здоровы. Молодые люди выздоравливают быстрее, чем те, кто старше. Большинство людей выздоравливают через 6-8 недель.
Если вы не можете опираться на ногу, вам могут понадобиться костыли, трость или ходунки, чтобы передвигаться некоторое время.
Возможно, вы не сможете делать определенные движения или упражнения сразу после того, как врач снимет гипс. Но с разрешения вашего врача упражнения могут помочь вам быстрее вернуться к нормальному диапазону движений и силе.
Растяжения
Когда вы сгибаете или выкручиваете колено или лодыжку таким образом, что происходит растяжение или разрыв связки, это называется растяжением. Вывихи голеностопного сустава особенно часто случаются среди спортсменов — это самая распространенная травма в спорте.
Симптомы
Признаки. Вы вывихнили сустав. Включите:
- ПАНЯ
- Шум, когда вы получили травму
- Обущение
- . легкая, только растянулась связка. Аббревиатура RICE может помочь вам вспомнить, как с этим бороться:
- R est помогает вашей связке восстановить свою форму.
- I ce и c компрессия снижает отек.
- E Левация также помогает при отеках.
 Держите поврежденный сустав вверху.
Держите поврежденный сустав вверху.
Когда обратиться к врачу
В большинстве случаев ваше растяжение проходит через несколько дней. Но если ваша нога не может удерживать свой вес или сустав чувствует себя ослабленным или онемевшим, возможно, вы порвали связку.
Если вы считаете, что это могло произойти, как можно скорее обратитесь к врачу. Вам может потребоваться операция, чтобы восстановить его, и для заживления связки могут потребоваться недели или месяцы.
Вам также следует обратиться за медицинской помощью, если область вокруг сустава покраснела или вы видите красные полосы. Это признак инфекции.
Растяжения
Как и растяжение, растяжение затрагивает соединительную ткань ноги. Но напряжение возникает, когда растяжение или разрыв происходит в мышцах или сухожилиях, которые соединяют ваши кости с мышцами. Это может произойти, если вы не разминаетесь или не растягиваетесь перед физической нагрузкой.
Растяжение может произойти внезапно, например, когда вы поднимаете что-то тяжелое, поскальзываетесь на мокром полу или начинаете бежать.
 Бегуны и другие спортсмены часто испытывают напряжение. Как и люди, которые снова и снова повторяют одни и те же движения на работе или во время занятий спортом, например теннисом.
Бегуны и другие спортсмены часто испытывают напряжение. Как и люди, которые снова и снова повторяют одни и те же движения на работе или во время занятий спортом, например теннисом.Группа мышц задней поверхности бедра, называемая подколенным сухожилием, является одной из наиболее частых точек растяжения.
Симптомы
Обычный штамм. . Дайте растянутой мышце покой, приложите к ней лед и оберните компрессионной повязкой. Держите область над сердцем, чтобы опухоль уменьшилась. Ваш врач, тренер или физиотерапевт могут показать вам упражнения, которые помогут вашим мышцам восстановиться и снова заставят вас двигаться.
Иногда вам может потребоваться операция по поводу деформации. Если вы не можете пошевелить суставом, чувствуете онемение или не можете сделать больше нескольких шагов без боли, позвоните своему врачу. Также обратитесь за медицинской помощью, если вы испытываете боль прямо над костями поврежденного сустава.
Вывих
Это происходит, когда вы выбиваете кости из сустава, обычно когда вы падаете или врезаетесь во что-то или в кого-то.



