Косточка на ноге – лечение шишки в Запорожье КЛИНИКА ОРТОПЕДИИ
Шишка или косточка возле первого пальца стопы – одна из самых частых ортопедических проблем у женщин старше 30 лет. На медицинском языке это заболевание называется вальгусная деформация стопы (халюс вальгус).
Воспаление косточки на большом пальце ногиДеформация большого пальца стопы приносит множество неудобств. Это не только эстетический дискомфорт, но и боль в суставе большого пальца при ходьбе, быстрая утомляемость ног, проблемы с подбором обуви. Также пациенты, у которых опухла косточка на ноге, жалуются на отеки, появление мозолей и натоптышей. Со временем вальгусная деформация может прогрессировать и стать причиной развития других болезней (бурсита, артроза, молоткообразной деформации пальцев стопы).
От чего растет косточка на большом пальце ноги?Когда говорят, что «растет косточка на ноге», это не совсем точно. Также многие ошибочно принимают шишки на ногах за воспаление косточки возле большого пальца стопы или образование на стопе. На самом деле халюс вальгус – это деформация, отклонение первой плюсневой кости во внутреннюю сторону. Как следствие появляется пресловутая шишка, которая доставляет так много проблем.
На самом деле халюс вальгус – это деформация, отклонение первой плюсневой кости во внутреннюю сторону. Как следствие появляется пресловутая шишка, которая доставляет так много проблем.
Почему возникает вальгусная деформация:
- плоскостопие
- ношение узкой обуви на высоком каблуке
- наследственность
- избыточная масса тела
- системные заболевания (ревматоидный артрит, системная красная волчанка и др.)
- травмы стопы
- профессиональная деятельность, связанная с постоянной нагрузкой (парикмахеры, продавцы, почтальоны)
Когда появляется боль в стопе при ходьбе и другие неудобства, человека интересует главный вопрос: «как вылечить косточку на большом пальце ноги?». Стоит отметить, что народные рецепты в этом случае не помогут. Более того, компрессы, мази и другие народные методы могут и навредить – вызвать ожег или аллергию. Хотим обратить Ваше внимание: мазь от “косточек” на ногах не поможет! Ортопеды нашей клиники акцентируют внимание: вернуть стопе естественное положение сможет только операция.
Наша клиника специализируется на эстетической ортопедии. Проблемы, которые длительное время доставляли боль в ноге при ходьбе и лишали радости движения, специалисты помогают решить всего за несколько дней стационарного лечения. Существует множество методик для исправления деформации стопы. Чаще всего ортопеды применяют комбинированные методики, при которых плюсневая кость «выравнивается» (производятся остеотомии) и закрепляется в необходимом положении специальными металлическими фиксаторами.
Нужен ли фиксатор для косточки на ноге?При деформации на начальных стадиях есть смысл использовать различные ортопедические средства – бандаж для большого пальца стопы, специальные пластины и корректоры. В некоторой степени они могут снять боль и улучшить состояние, но на причину заболевания они не воздействуют, а значит и не смогут остановить прогрессирование деформации. Операция – единственное эффективное решение вопроса, как можно вылечить выпирающую косточку на ноге.
Что касается ортопедических средств, стоит обратить внимание на ортопедические стельки. С их помощью будет правильно распределяться нагрузка на стопу, также ношение стелек поможет снизить напряжение с суставов ног и позвоночника.
Операция по удалению шишек на ногах ценаЧтобы ответь на вопрос, сколько стоит операция по удалению косточки на ноге, нужно пройти диагностику. Рентген стопы в трех проекциях поможет ортопеду определить степень деформации, а также сделать выводы о сопутствующих патологиях. По результатам обследований специалист вместе принимает решение о необходимости вмешательства и вместе с пациентом подбирает наиболее подходящую тактику лечения. Читайте более подробно об операции вальгусной деформации стопы.
Почему специалистам клиники ортопедии можно доверить лечение вальгусной деформации?
- узкая специализация и многолетний опыт в ортопедии
- использование современных методик
- всего 5-7 дней в стационаре
- ускоренная реабилитация – уже на первые сутки после операции можно ходить в специальной обуви
- отличный косметический эффект
- эффективное решение проблемы
Поэтому если Вы ищите где можно сделать операцию по удалению косточки на ноге – мы ждем вас на прием в клинике ортопедии.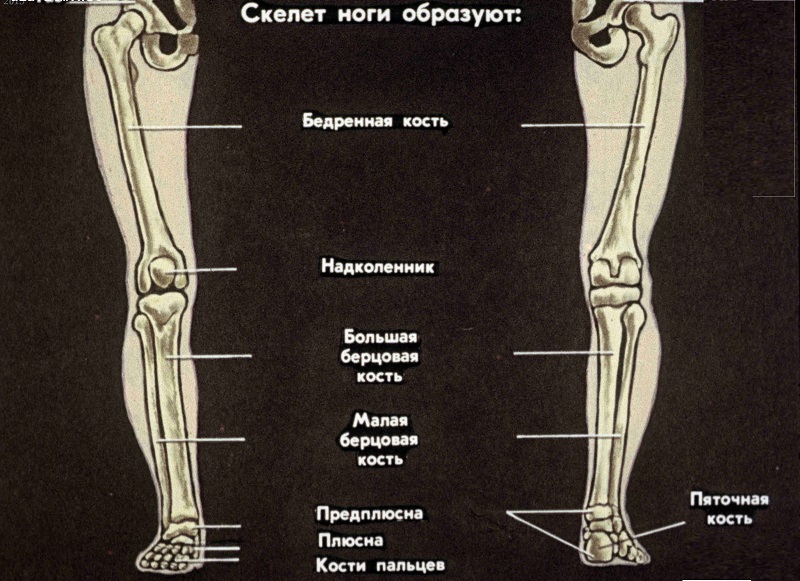
Ортопеды клиники в своей работе применяют малотравматичные методики – вмешательство производится через минимальные разрезы мягких тканей и заживление проходит в сжатые сроки. У пациенток нефизического труда сроки временной нетрудоспособности колеблются в среднем от 2 до 6 недель. Что касается реабилитации, применение специальной обуви (туфли Барукко) позволяет пациентам ходить самостоятельно без костылей уже к концу первых суток после операции. При использовании такой обуви нагрузка переносится на задний отдел стопы, таким образом исключая риск случайных травм и перенагрузок.
«Косточки на ногах» или «Шишки на ногах»
«Косточки на ногах», «шишки на ногах» — это известные в простонародной лексике названия одного из наиболее распространенных (страдает до четверти всего взрослого населения) заболеваний стопы: вальгусной деформации первого пальца стопы (halluxvalgus). Проявляется оно в неестественном искривлении большого пальца стопы внутрь, при этом на внешней стороне стоп ног образуются характерные шишки.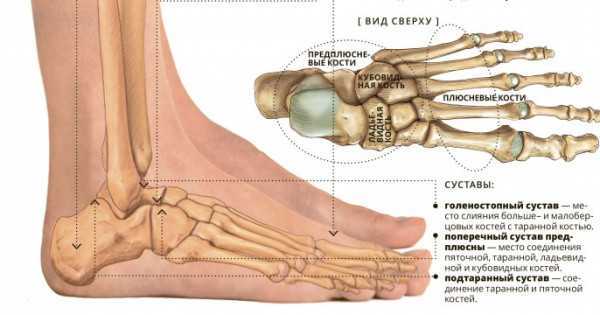
У людей, страдающих этим заболеванием, особенно у женщин, возникают проблемы с выбором обуви, поскольку выступающие шишки не позволяют пользоваться обычными фасонами, не говоря о том, что малопривлекательный вид стоп ног вынуждает отказаться от открытых моделей.
Однако основная опасность вальгусной деформациитаится в том, что помимо проблем эстетического плана, у людей ею страдающих развивается целый «букет» сопутствующих патологий.
Болезненным изменениям подвергается вся стопа: кости, суставы и связки, что становится причиной возникновения, например: поперечного плоскостопия, хронического бурсита, деформирующего артроза плюснефалангового сустава, экзостоза плюсневых костей и других не менее опасных заболеваний. Но самое неприятное — это то, что данному недугу сопутствуют сильные, труднопереносимые боли.
Причины возникновения halluxvalgus до конца не исследованы, но уже сейчас можно с уверенностью сказать, что практически всегда (в 98% всех случаев) развитие заболевания случается у людей, страдающих плоскостопием. Среди других причин, повышающих риск развития заболевания, следует рассматривать:
Среди других причин, повышающих риск развития заболевания, следует рассматривать:
— генетический фактор, поскольку дочери часто наследуют «косточки» от матерей;
— тучность, поскольку избыточный вес увеличивает нагрузку на стопы и способствует развитию вальгусной деформации;
— травмы стоп.
Но чаще всего вальгусной деформацией представительницы прекрасного пола расплачиваются за свою приверженность моде. Привлекательная обувь на высоком каблуке перераспределяет нагрузки и передает при ходьбе основную их часть на передние части стоп, стесненные узким носком, создавая постоянную деформирующую нагрузку на большой палец. Именно поэтому заболевание принято считать женским.
При лечении halluxvalgus определяющую роль играет своевременность обращения в медицинское учреждение, поскольку это, как и любое другое заболевание, легче поддается излечению на более ранних стадиях своего развития, при этом важная роль выделяется диагностике.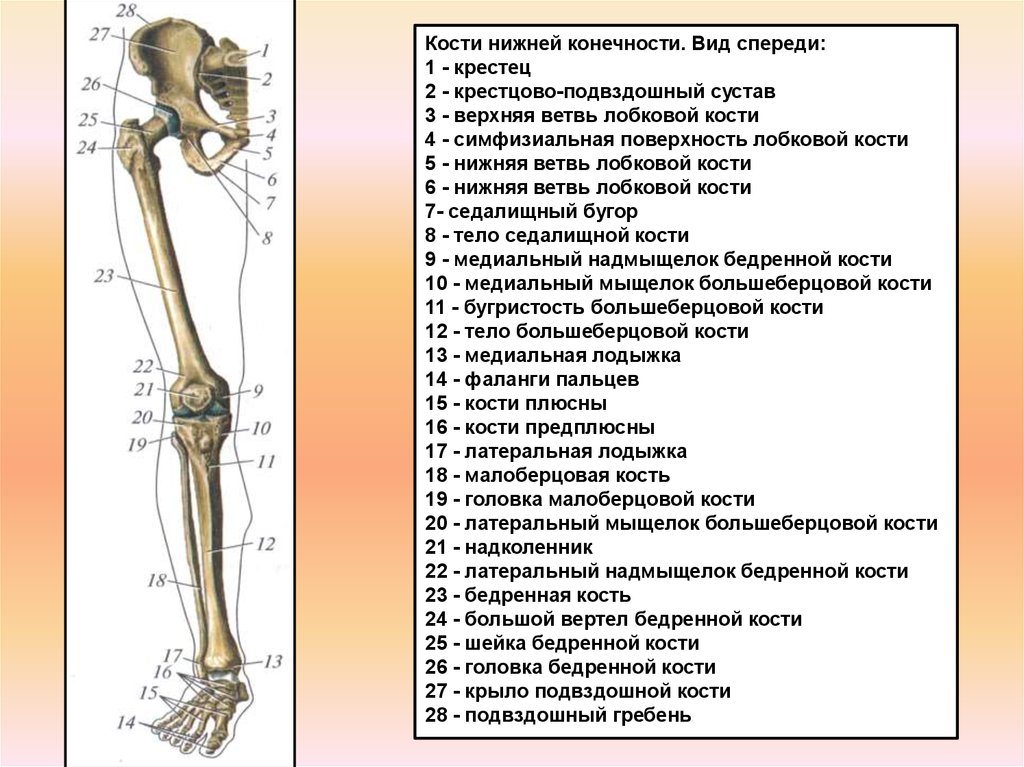 Полное обследование пациента ортопедом позволяет определить стадию и возможные причины заболевания, наличие побочных патологий, таких как артрит, асептический некроз, киста, остеопороз, воспаление надкостницы и т.д.
Полное обследование пациента ортопедом позволяет определить стадию и возможные причины заболевания, наличие побочных патологий, таких как артрит, асептический некроз, киста, остеопороз, воспаление надкостницы и т.д.
Современные методы компьютерной диагностики и рентгенологических исследований стопы в различных проекциях позволяют поставить точный диагноз и определиться с методикой и курсом лечения.
Выбираемое лечение во многом зависит от степени запущенности заболевания. На ранних стадиях вальгусной деформации замечательные результаты дают методы коррекции с использованием различных ортопедических приспособлений (стельки-супинаторы, корректоры, стяжки, межпальцевые валики). Особенно такие методы показаны при лечении пациентов детского и подросткового возраста. На более поздних и запущенных стадиях показано преимущественно оперативное лечение.
Особого внимания заслуживают народные средства «лечения» halluxvalgus: компрессы, ванночки, йодные сетки, настойки, капустный лист.
До недавнего времени в результате оперативного вмешательства частично или полностью удалялась головка плюсневой кости. После реабилитационного периода оперированному предоставлялась возможность ходить, но большой палец, утратив связь со стопой уже не мог выдерживать нагрузок. Кроме того, это не избавляло от последующих деформаций и более серьезных нарушений функций ног.
Технологии современной медицины предлагают новые щадящие способы оперативного лечения halluxvalgus. Особого внимания заслуживает мини-инвазивная коррекция, взятая на вооружение клиникой «В надежных руках».
Малотравматичная операция позволяет пациенту самостоятельно передвигаться спустя несколько часов, не требует наложения гипса, а на восстановительный период, проходящий практически безболезненно, требуется не более 4-5 недель.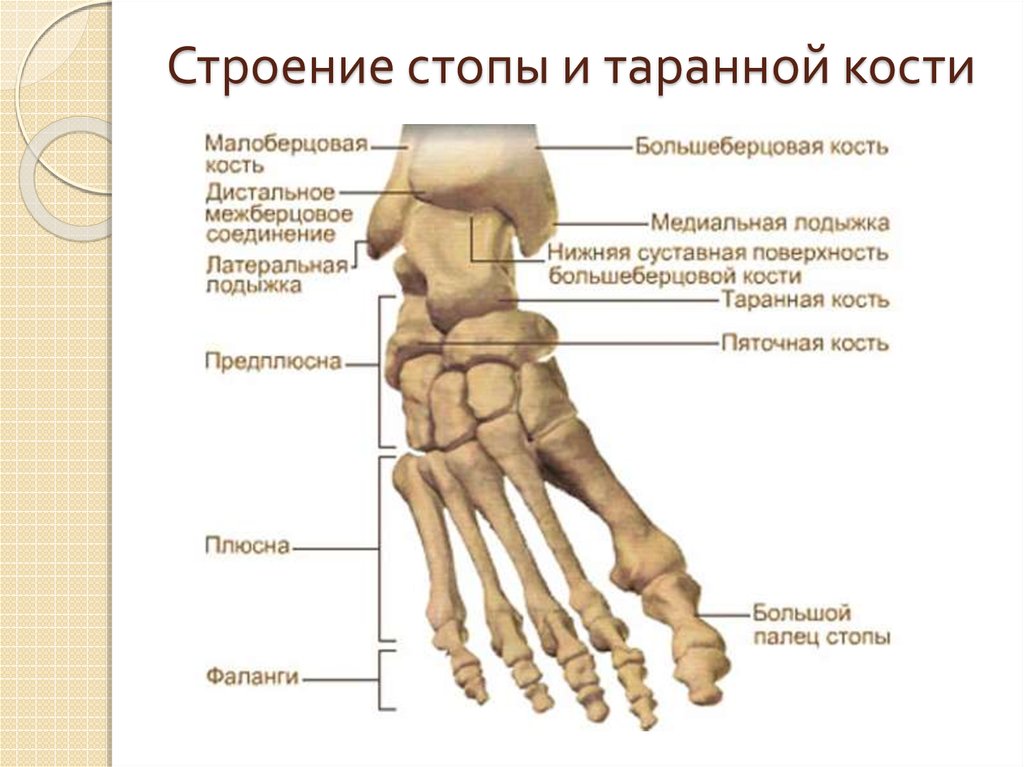
В процессе непродолжительного (примерно по часу на каждую стопу) хирургического вмешательства при местной анестезии, корректируется поперечный свод стопы и изменяется угол между ее костями. Это позволяет восстановить работу связок до состояния, предшествующего развитию заболевания.
Выписываясь на следующий за днем проведения операции день, пациент проводит реабилитационный период дома в наиболее комфортных для себя условиях. По его окончании для полного восстановления функции ног требуется дополнительная коррекция стопы с помощью специальных ортопедических стелек, совместимых с обычной обувью.
Вальгусная деформация первого пальца стопы — опасное и коварное заболевание, способное полностью выбить человека из привычной колеи жизни, поэтому при малейшем подозрении следует обращаться к врачу-ортопеду.
Кости нижней конечности
Цели обучения
- Определить отделы нижней конечности и описать кости каждой области
- Опишите кости и костные ориентиры, сочленяющиеся в каждом суставе нижней конечности
Как и верхняя конечность, нижняя конечность делится на три области. Бедро – это часть нижней конечности, расположенная между тазобедренным и коленным суставами. Нога – это, в частности, область между коленным и голеностопным суставами. Дистальнее лодыжки находится фут . Нижняя конечность содержит 30 костей. Это бедренная кость, надколенник, большеберцовая кость, малоберцовая кость, кости предплюсны, плюсневые кости и фаланги пальцев.  Кости стопы делятся на три группы. Задняя часть стопы образована группой из семи костей, каждая из которых известна как 9 0011 предплюсна кость , тогда как средняя часть стопы содержит пять удлиненных костей, каждая из которых плюсневая кость . Пальцы ног содержат 14 маленьких костей, каждая из которых представляет собой фаланговую кость стопы
Кости стопы делятся на три группы. Задняя часть стопы образована группой из семи костей, каждая из которых известна как 9 0011 предплюсна кость , тогда как средняя часть стопы содержит пять удлиненных костей, каждая из которых плюсневая кость . Пальцы ног содержат 14 маленьких костей, каждая из которых представляет собой фаланговую кость стопы
Бедренная кость
Бедренная кость, или бедренная кость, представляет собой единственную кость в области бедра (рис. 1). Это самая длинная и прочная кость тела, на ее долю приходится примерно четверть общего роста человека. Закругленный проксимальный конец — головка бедренной кости 9.0012 , который сочленяется с вертлужной впадиной тазовой кости, образуя тазобедренный сустав . fovea capitis – небольшое углубление на медиальной стороне головки бедренной кости, которое служит местом прикрепления связки головки бедренной кости . Эта связка охватывает бедренную кость и вертлужную впадину, но она слабая и обеспечивает небольшую поддержку тазобедренного сустава. Однако он несет важную артерию, которая снабжает головку бедренной кости.
Эта связка охватывает бедренную кость и вертлужную впадину, но она слабая и обеспечивает небольшую поддержку тазобедренного сустава. Однако он несет важную артерию, которая снабжает головку бедренной кости.
Рисунок 1. Бедренная кость и коленная чашечка. Бедренная кость – единственная кость в области бедра. Он соединяется сверху с бедренной костью в тазобедренном суставе, а снизу с большеберцовой костью в коленном суставе. Надколенник сочленяется только с дистальным концом бедренной кости.
Суженная область под головкой — это шейка бедренной кости . Это обычная область переломов бедренной кости. Большой вертел – это большой направленный вверх костный выступ, расположенный над основанием шеи. Многочисленные мышцы, действующие поперек тазобедренного сустава, прикрепляются к большому вертлугу, который из-за того, что он выступает из бедренной кости, дает этим мышцам дополнительные рычаги. Большой вертел можно прощупать прямо под кожей на латеральной стороне верхней части бедра. малый вертел – это небольшой костный выступ, расположенный на медиальной стороне бедренной кости, чуть ниже шейки. К малому вертлугу прикрепляется одиночная мощная мышца. Между большим и малым вертелами на передней стороне бедренной кости проходит шероховатая межвертельная линия . Вертелы также соединены на задней стороне бедренной кости более крупным межвертельным гребнем .
малый вертел – это небольшой костный выступ, расположенный на медиальной стороне бедренной кости, чуть ниже шейки. К малому вертлугу прикрепляется одиночная мощная мышца. Между большим и малым вертелами на передней стороне бедренной кости проходит шероховатая межвертельная линия . Вертелы также соединены на задней стороне бедренной кости более крупным межвертельным гребнем .
Удлиненный стержень бедренной кости имеет небольшой изгиб или искривление в передней части. На проксимальном конце задний стержень имеет ягодичный бугорок , шероховатую область, отходящую вниз от большого вертела. Книзу ягодичная бугристость переходит в шероховатую линию linea aspera («шероховатая линия»). Это шероховатый гребень, который проходит дистально по задней стороне середины бедренной кости. Множественные мышцы тазобедренного сустава и области бедра образуют длинные тонкие прикрепления к бедренной кости вдоль шероховатой линии.
Дистальный конец бедренной кости имеет медиальные и латеральные костные расширения. На латеральной стороне гладкая часть, которая покрывает дистальную и заднюю стороны латерального расширения, представляет собой латеральный мыщелок бедренной кости . Шероховатая область на внешней, латеральной стороне мыщелка представляет собой латеральный надмыщелок бедренной кости . Точно так же гладкая область дистальной и задней медиальной части бедренной кости – это медиальный мыщелок бедренной кости , а неровная наружная медиальная сторона – это 9 0011 медиальный надмыщелок бедренной кости . Латеральный и медиальный мыщелки сочленяются с большеберцовой костью, образуя коленный сустав. Надмыщелки обеспечивают прикрепление мышц и поддерживающих связок колена. Приводящий бугорок представляет собой небольшую выпуклость, расположенную на верхнем крае медиального надмыщелка. Сзади медиальный и латеральный мыщелки разделены глубоким углублением, называемым межмыщелковой ямкой .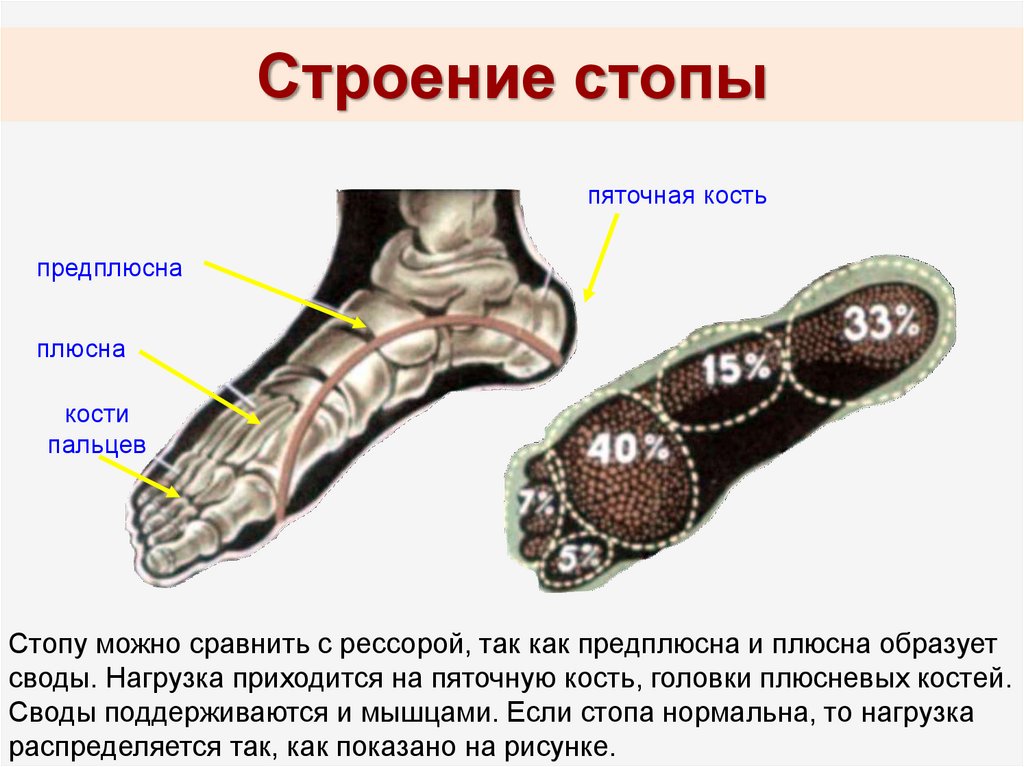 Спереди гладкие поверхности мыщелков соединяются вместе, образуя широкую борозду, называемую поверхность надколенника , которая обеспечивает сочленение с костью надколенника. Сочетание медиального и латерального мыщелков с поверхностью надколенника придает дистальному концу бедренной кости подковообразную (U) форму.
Спереди гладкие поверхности мыщелков соединяются вместе, образуя широкую борозду, называемую поверхность надколенника , которая обеспечивает сочленение с костью надколенника. Сочетание медиального и латерального мыщелков с поверхностью надколенника придает дистальному концу бедренной кости подковообразную (U) форму.
Посмотрите это видео, чтобы узнать, как хирургическим путем восстанавливают перелом средней части бедренной кости. Как две части сломанной бедренной кости стабилизируются во время хирургического восстановления сломанной бедренной кости?
Надколенник
Надколенник (надколенник) — самая крупная сесамовидная кость тела (см. Рисунок 1). Сесамовидная кость — это кость, которая входит в состав сухожилия мышцы в том месте, где это сухожилие пересекает сустав. Сесамовидная кость сочленяется с нижележащими костями, чтобы предотвратить повреждение мышечного сухожилия из-за трения о кости во время движений в суставе. Надколенник находится в сухожилии четырехглавой мышцы бедра, большой мышцы передней поверхности бедра, которая проходит через переднюю часть колена и прикрепляется к большеберцовой кости. Надколенник сочленяется с поверхностью надколенника бедренной кости и, таким образом, предотвращает трение сухожилия мышцы о дистальный отдел бедренной кости. Надколенник также поднимает сухожилие от коленного сустава, что увеличивает силу рычага четырехглавой мышцы бедра, когда она действует через колено. Надколенник не сочленяется с большеберцовой костью.
Рисунок 1). Сесамовидная кость — это кость, которая входит в состав сухожилия мышцы в том месте, где это сухожилие пересекает сустав. Сесамовидная кость сочленяется с нижележащими костями, чтобы предотвратить повреждение мышечного сухожилия из-за трения о кости во время движений в суставе. Надколенник находится в сухожилии четырехглавой мышцы бедра, большой мышцы передней поверхности бедра, которая проходит через переднюю часть колена и прикрепляется к большеберцовой кости. Надколенник сочленяется с поверхностью надколенника бедренной кости и, таким образом, предотвращает трение сухожилия мышцы о дистальный отдел бедренной кости. Надколенник также поднимает сухожилие от коленного сустава, что увеличивает силу рычага четырехглавой мышцы бедра, когда она действует через колено. Надколенник не сочленяется с большеберцовой костью.
Посетите этот сайт, чтобы провести виртуальную операцию по замене коленного сустава. Для правильного функционирования компоненты протеза коленного сустава должны быть правильно выровнены.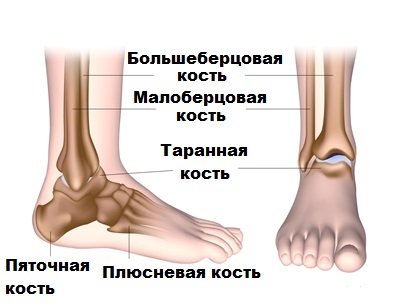 Как обеспечивается это соответствие?
Как обеспечивается это соответствие?
Гомеостатический дисбаланс: колено бегуна
Рисунок 2. Q-угол. Q-угол является мерой величины бокового отклонения бедренной кости от вертикальной линии большеберцовой кости. У взрослых женщин угол Q больше из-за более широкого таза, чем у взрослых мужчин.
Колено бегуна, также известное как пателлофеморальный синдром, является наиболее распространенной травмой среди бегунов. Чаще всего встречается у подростков и молодых людей, чаще у женщин. Это часто является результатом чрезмерного бега, особенно спуска, но может также возникать у спортсменов, которые много сгибают колени, таких как прыгуны, лыжники, велосипедисты, тяжелоатлеты и футболисты. Ощущается как тупая, ноющая боль в передней части колена и глубоко в коленной чашечке. Боль может ощущаться при ходьбе или беге, подъеме или спуске по лестнице, стоянии на коленях или приседаниях или после длительного сидения с согнутым коленом.
Пателлофеморальный синдром может быть вызван различными причинами, включая индивидуальные вариации формы и движения надколенника, прямой удар по надколеннику, плоскостопие или неподходящая обувь, которые вызывают чрезмерное выворачивание стопы или ноги внутрь или наружу .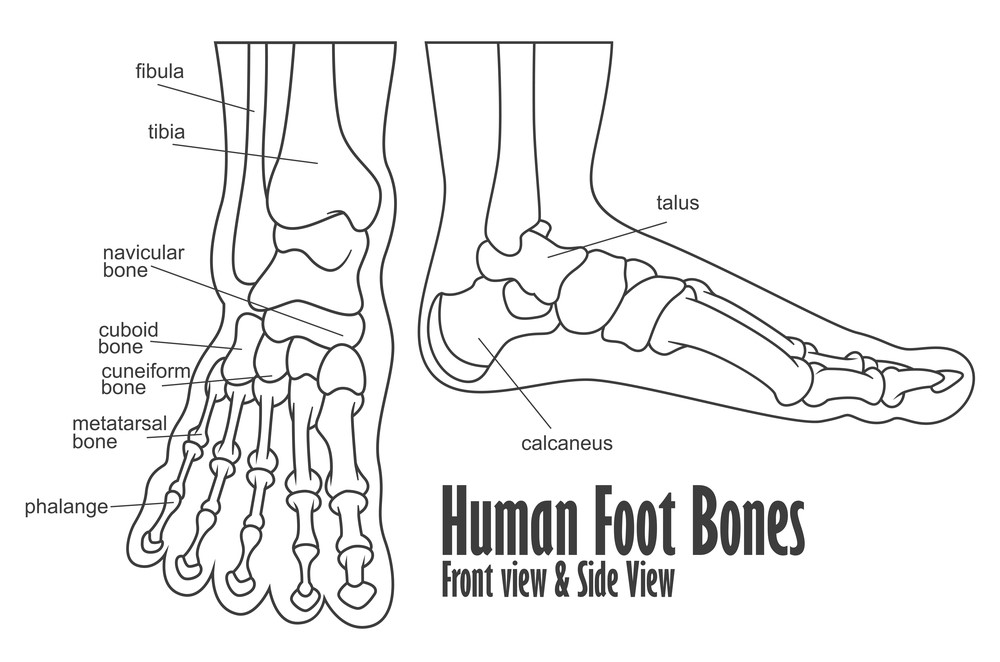 Эти факторы могут вызвать дисбаланс в мышечном натяжении, воздействующем на надколенник, что приводит к аномальному отслеживанию надколенника, что позволяет ему слишком сильно отклоняться к латеральной стороне поверхности надколенника на дистальном отделе бедренной кости.
Эти факторы могут вызвать дисбаланс в мышечном натяжении, воздействующем на надколенник, что приводит к аномальному отслеживанию надколенника, что позволяет ему слишком сильно отклоняться к латеральной стороне поверхности надколенника на дистальном отделе бедренной кости.
Поскольку бедра шире, чем область колена, бедренная кость имеет диагональную ориентацию внутри бедра, в отличие от вертикально ориентированной большеберцовой кости ноги (рис. 2). Q-угол — это мера того, насколько бедренная кость отклонена в боковом направлении от вертикали. Угол Q обычно составляет 10–15 градусов, причем у женщин угол Q обычно больше из-за их более широкого таза. Во время разгибания колена четырехглавая мышца бедра тянет надколенник как вверх, так и в стороны, при этом латеральное натяжение больше у женщин из-за их большого угла Q. Это делает женщин более уязвимыми к развитию пателлофеморального синдрома, чем мужчин. В норме большая губа на латеральной стороне поверхности надколенника бедренной кости компенсирует латеральное натяжение надколенника и, таким образом, помогает поддерживать его правильное положение.
Однако, если натяжение, производимое медиальной и латеральной сторонами четырехглавой мышцы бедра, не сбалансировано должным образом, может возникнуть аномальное смещение надколенника в сторону латеральной стороны. При продолжительном использовании это вызывает боль и может привести к повреждению суставных поверхностей надколенника и бедренной кости, а также к возможному развитию артрита в будущем. Лечение обычно включает прекращение деятельности, вызывающей боль в колене, на определенный период времени с последующим постепенным возобновлением активности. Надлежащее укрепление четырехглавой мышцы бедра для коррекции дисбаланса также важно для предотвращения повторного возникновения.
Большеберцовая кость
Большеберцовая кость (голень) является медиальной костью голени и больше, чем малоберцовая кость, с которой она соединена (рис. 3). Большеберцовая кость является основной несущей костью голени и второй по длине костью тела после бедренной кости. Медиальная сторона большеберцовой кости расположена непосредственно под кожей, что позволяет легко пропальпировать ее по всей длине медиальной ножки.
Рисунок 3. Большеберцовая и малоберцовая кости. Большеберцовая кость — это более крупная несущая кость, расположенная на медиальной стороне голени. Малоберцовая кость представляет собой тонкую кость боковой стороны ноги и не несет веса.
Проксимальный конец голени сильно расширен. Две стороны этого расширения образуют медиальный мыщелок большеберцовой кости и латеральный мыщелок большеберцовой кости . Большеберцовая кость не имеет надмыщелков. Верхняя поверхность каждого мыщелка гладкая и уплощенная. Эти области сочленяются с медиальным и латеральным мыщелками бедренной кости, образуя коленный сустав . Между сочленяющимися поверхностями мыщелков большеберцовой кости находится межмыщелковое возвышение , неравномерная приподнятая область, которая служит нижней точкой прикрепления двух поддерживающих связок колена.
бугристость большеберцовой кости представляет собой приподнятую область на передней стороне большеберцовой кости, вблизи ее проксимального конца.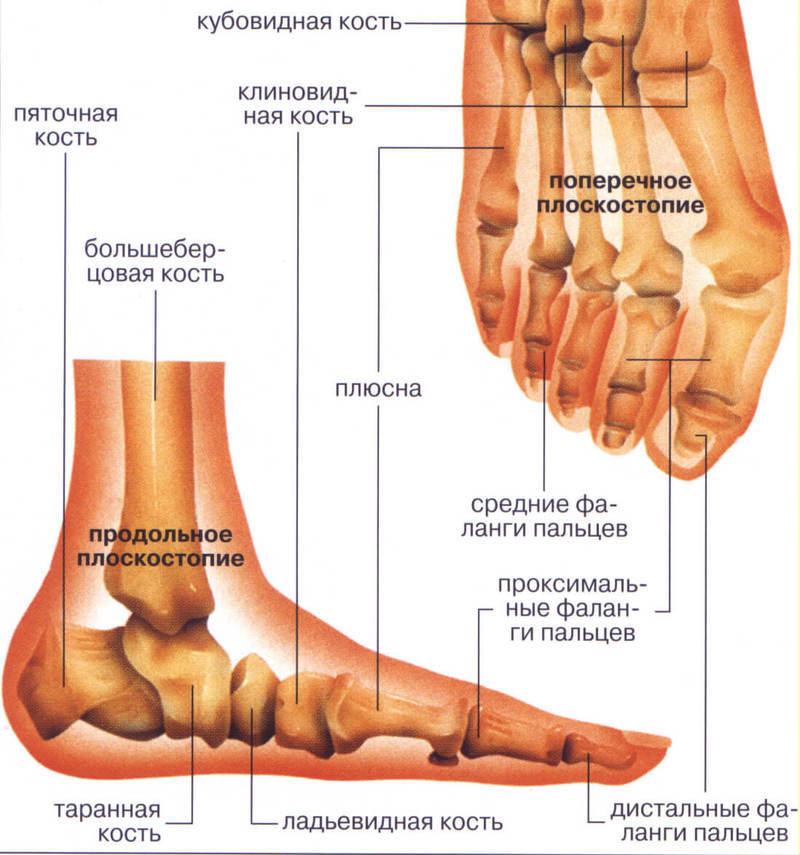 Это конечное место прикрепления мышечного сухожилия, связанного с надколенником. Ниже стержень большеберцовой кости приобретает треугольную форму. Передняя вершина этого треугольника образует переднюю границу большеберцовой кости , которая начинается на бугристости большеберцовой кости и проходит вниз по длине большеберцовой кости. Как передний край, так и медиальная сторона треугольного диафиза располагаются непосредственно под кожей и легко пальпируются по всей длине большеберцовой кости. Небольшой гребень, идущий по латеральной стороне диафиза большеберцовой кости, называется 9.0011 межкостная граница большеберцовой кости . Это для прикрепления межкостной перепонки голени , листа плотной соединительной ткани, соединяющего большеберцовую и малоберцовую кости. На задней стороне большеберцовой кости расположена подошвенная линия , диагонально идущий шероховатый гребень, который начинается ниже основания латерального мыщелка и проходит вниз и медиально через проксимальную треть задней большеберцовой кости.
Это конечное место прикрепления мышечного сухожилия, связанного с надколенником. Ниже стержень большеберцовой кости приобретает треугольную форму. Передняя вершина этого треугольника образует переднюю границу большеберцовой кости , которая начинается на бугристости большеберцовой кости и проходит вниз по длине большеберцовой кости. Как передний край, так и медиальная сторона треугольного диафиза располагаются непосредственно под кожей и легко пальпируются по всей длине большеберцовой кости. Небольшой гребень, идущий по латеральной стороне диафиза большеберцовой кости, называется 9.0011 межкостная граница большеберцовой кости . Это для прикрепления межкостной перепонки голени , листа плотной соединительной ткани, соединяющего большеберцовую и малоберцовую кости. На задней стороне большеберцовой кости расположена подошвенная линия , диагонально идущий шероховатый гребень, который начинается ниже основания латерального мыщелка и проходит вниз и медиально через проксимальную треть задней большеберцовой кости.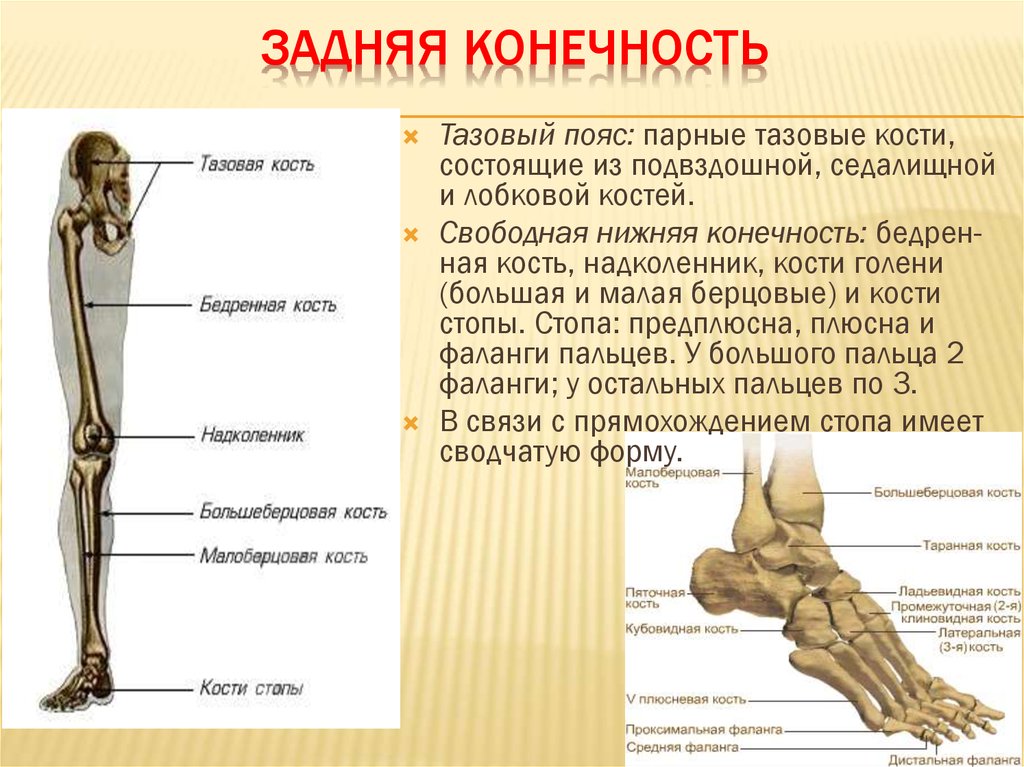 К этой линии прикрепляются мышцы задней ноги.
К этой линии прикрепляются мышцы задней ноги.
Большое расширение, обнаруженное на медиальной стороне дистального отдела большеберцовой кости, — это медиальная лодыжка («молоточек»). Это формирует большую костную шишку, расположенную на медиальной стороне области лодыжки. И гладкая поверхность внутренней части медиальной лодыжки, и гладкая область на дистальном конце большеберцовой кости сочленяются с таранной костью стопы как часть голеностопного сустава. На латеральной стороне дистального отдела большеберцовой кости находится широкая бороздка, называемая малоберцовой вырезкой . Эта область соединяется с дистальным концом малоберцовой кости, образуя дистальный большеберцово-малоберцовый сустав .
Малоберцовая кость
Малоберцовая кость — это тонкая кость, расположенная на латеральной стороне голени (см. Рисунок 3). Малоберцовая кость не несет веса. Он служит в основном для прикрепления мышц и поэтому в значительной степени окружен мышцами. Пальпируются только проксимальный и дистальный концы малоберцовой кости.
Пальпируются только проксимальный и дистальный концы малоберцовой кости.
Головка малоберцовой кости – это небольшой выпуклый проксимальный конец малоберцовой кости. Он сочленяется с нижней частью латерального мыщелка большеберцовой кости, образуя проксимальный межберцовый сустав . Тонкий стержень малоберцовой кости имеет межкостную границу малоберцовой кости , узкий гребень, идущий вниз по его медиальной стороне для прикрепления межкостной перепонки, которая охватывает малоберцовую и большеберцовую кости. Дистальный конец малоберцовой кости образует латеральную лодыжку , которая образует легко пальпируемый костный выступ на латеральной стороне лодыжки. Глубокая (медиальная) сторона латеральной лодыжки сочленяется с таранной костью стопы как часть голеностопного сустава. Дистальный отдел малоберцовой кости также сочленяется с малоберцовой вырезкой большеберцовой кости.
Кости предплюсны
Задняя половина стопы образована семью костями предплюсны (рис. 4). Самой верхней костью является таранная . Он имеет относительно квадратную форму верхней поверхности, которая соединяется с большеберцовой и малоберцовой костями, образуя голеностопный сустав . Три области сочленения образуют голеностопный сустав: верхнемедиальная поверхность таранной кости сочленяется с медиальной лодыжкой большеберцовой кости, верхушка таранной кости сочленяется с дистальным концом большеберцовой кости, а латеральная сторона таранной кости сочленяется с латеральной лодыжкой. лодыжка малоберцовой кости. Внизу таранная кость соединяется с пяточная кость (пяточная кость), самая большая кость стопы, образующая пятку. Вес тела переносится с голени на таранную кость на пяточную кость, которая опирается на землю. Медиальная пяточная кость имеет заметное костное расширение, называемое sustentaculum tali («опора для таранной кости»), которое поддерживает медиальную сторону таранной кости.
4). Самой верхней костью является таранная . Он имеет относительно квадратную форму верхней поверхности, которая соединяется с большеберцовой и малоберцовой костями, образуя голеностопный сустав . Три области сочленения образуют голеностопный сустав: верхнемедиальная поверхность таранной кости сочленяется с медиальной лодыжкой большеберцовой кости, верхушка таранной кости сочленяется с дистальным концом большеберцовой кости, а латеральная сторона таранной кости сочленяется с латеральной лодыжкой. лодыжка малоберцовой кости. Внизу таранная кость соединяется с пяточная кость (пяточная кость), самая большая кость стопы, образующая пятку. Вес тела переносится с голени на таранную кость на пяточную кость, которая опирается на землю. Медиальная пяточная кость имеет заметное костное расширение, называемое sustentaculum tali («опора для таранной кости»), которое поддерживает медиальную сторону таранной кости.
Рисунок 4. Кости стопы. Кости стопы делятся на три группы. Задняя часть стопы образована семью костями предплюсны. В средней части стопы расположены пять плюсневых костей. Пальцы содержат фаланги.
Кости стопы. Кости стопы делятся на три группы. Задняя часть стопы образована семью костями предплюсны. В средней части стопы расположены пять плюсневых костей. Пальцы содержат фаланги.
Кубовидная кость сочленяется с передним концом пяточной кости. Кубовидная кость имеет глубокую борозду, проходящую по ее нижней поверхности, которая обеспечивает проход для мышечного сухожилия. Таранная кость сочленяется спереди с ладьевидной костью , которая, в свою очередь, сочленяется спереди с тремя клиновидными («клиновидными») костями. Это медиальная клинопись , промежуточная клинопись и латеральная клинопись . Каждая из этих костей имеет широкую верхнюю поверхность и узкую нижнюю поверхность, которые вместе образуют поперечную (медиально-латеральную) кривизну стопы. Ладьевидная и латеральная клиновидные кости также сочленяются с медиальной стороной кубовидной кости.
Воспользуйтесь этим руководством , чтобы изучить кости стопы. Какие кости предплюсны относятся к проксимальной, промежуточной и дистальной группам?
Какие кости предплюсны относятся к проксимальной, промежуточной и дистальной группам?
Плюсневые кости
Передняя половина стопы образована пятью плюсневыми костями, которые расположены между костями предплюсны заднего отдела стопы и фалангами пальцев стопы (см. Рисунок 4). Эти удлиненные кости пронумерованы от 1 до 5, начиная с медиальной стороны стопы. Первая плюсневая кость короче и толще остальных. Вторая плюсневая кость самая длинная. основание плюсневой кости является проксимальным концом каждой плюсневой кости. Они сочленяются с кубовидной или клиновидной костями. Основание пятой плюсневой кости имеет большое боковое расширение, обеспечивающее прикрепление мышц. Это расширенное основание пятой плюсневой кости можно прощупать как костную шишку в средней точке вдоль латерального края стопы. Расширенный дистальный конец каждой плюсневой кости представляет собой головку плюсневой кости . Каждая плюсневая кость сочленяется с проксимальной фалангой пальца, образуя плюснефаланговый сустав .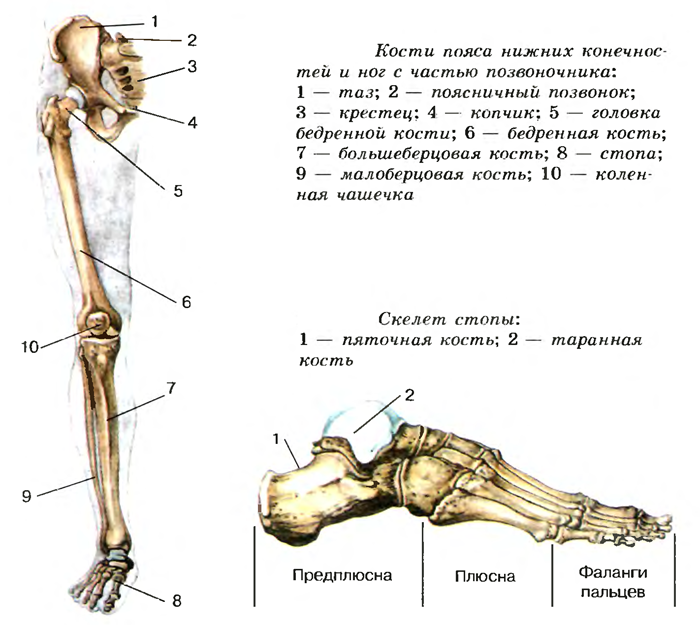 Головки плюсневых костей также опираются на землю и образуют подушечку (передний конец) стопы.
Головки плюсневых костей также опираются на землю и образуют подушечку (передний конец) стопы.
Фаланги
Пальцы ног содержат в общей сложности 14 фаланговых костей (фаланги), расположенных аналогично фалангам пальцев (см. Рисунок 4). Пальцы ног пронумерованы от 1 до 5, начиная с большого пальца ( hallux ). Большой палец ноги имеет две фаланги, проксимальную и дистальную фаланги. Остальные пальцы имеют проксимальные, средние и дистальные фаланги. Соединение между соседними фаланговыми костями называется межфаланговым суставом.
Перейдите по этой ссылке, чтобы узнать о бурсите, локализованной припухлости на медиальной стороне стопы, рядом с первым плюснефаланговым суставом, у основания большого пальца ноги. Что такое бурсит и какой тип обуви, скорее всего, приведет к его развитию?
Своды стопы
Когда стопа соприкасается с землей во время ходьбы, бега или прыжков, вес тела оказывает огромное давление и силу на стопу. Во время бега сила, прикладываемая к каждой стопе при контакте с землей, может в 2,5 раза превышать вес вашего тела. Кости, суставы, связки и мышцы стопы поглощают эту силу, тем самым значительно уменьшая величину удара, который передается сверху на нижнюю конечность и тело. Своды стопы играют важную роль в этой амортизирующей способности. Когда вес прикладывается к стопе, эти своды несколько сплющиваются, таким образом поглощая энергию. При снятии веса свод отскакивает, придавая «пружину» шагу. Своды также служат для распределения веса тела из стороны в сторону и на любой конец стопы.
Кости, суставы, связки и мышцы стопы поглощают эту силу, тем самым значительно уменьшая величину удара, который передается сверху на нижнюю конечность и тело. Своды стопы играют важную роль в этой амортизирующей способности. Когда вес прикладывается к стопе, эти своды несколько сплющиваются, таким образом поглощая энергию. При снятии веса свод отскакивает, придавая «пружину» шагу. Своды также служат для распределения веса тела из стороны в сторону и на любой конец стопы.
Стопа имеет поперечный свод, медиальный продольный свод и латеральный продольный свод (см. рисунок 4). Поперечный свод образует медиально-латеральную кривизну средней части стопы. Он образован клиновидными формами клиновидных костей и основаниями (проксимальными концами) первой-четвертой плюсневых костей. Эта арка помогает распределять вес тела из стороны в сторону внутри стопы, что позволяет стопе приспосабливаться к неровной поверхности.
Продольные своды проходят по всей длине стопы. Латеральный продольный свод относительно плоский, тогда как медиальный продольный свод больше (выше). Продольные дуги образованы костями предплюсны сзади и плюсневыми костями спереди. Эти арки поддерживаются с обоих концов, где они соприкасаются с землей. Сзади эту опору обеспечивает пяточная кость, а спереди — головки (дистальные концы) плюсневых костей. Таранная кость, воспринимающая вес тела, расположена на вершине продольных сводов. Затем вес тела переносится с таранной кости на землю передним и задним концами этих дуг.
Продольные дуги образованы костями предплюсны сзади и плюсневыми костями спереди. Эти арки поддерживаются с обоих концов, где они соприкасаются с землей. Сзади эту опору обеспечивает пяточная кость, а спереди — головки (дистальные концы) плюсневых костей. Таранная кость, воспринимающая вес тела, расположена на вершине продольных сводов. Затем вес тела переносится с таранной кости на землю передним и задним концами этих дуг.
Прочные связки соединяют соседние кости стопы, чтобы предотвратить разрушение сводов стопы при нагрузке. На подошве стопы передний и задний концы сводов соединяются дополнительными связками. Эти связки обладают эластичностью, что позволяет им несколько растягиваться при нагрузке, что позволяет продольным сводам расширяться. Растяжение этих связок накапливает энергию в стопе, а не передает ее в ногу. Сокращение мышц стопы также играет важную роль в поглощении энергии. Когда вес снимается, эластичные связки растягиваются и сближают концы дуг. Это восстановление сводов стопы высвобождает накопленную энергию и повышает энергоэффективность ходьбы.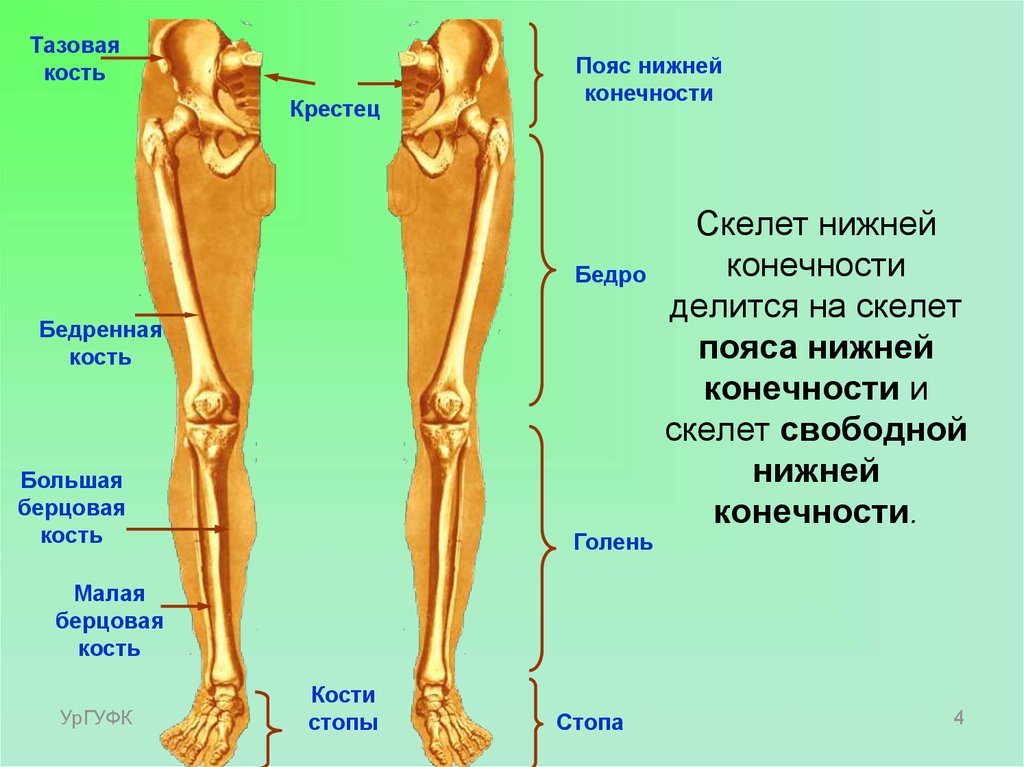
Растяжение связок, поддерживающих продольные своды стопы, может вызвать боль. Это может произойти у людей с избыточным весом, у людей, которые имеют работу, связанную с длительным стоянием (например, официанткой), ходьбой или бегом на большие расстояния. Если растяжение связок длительное, чрезмерное или повторяющееся, это может привести к постепенному удлинению поддерживающих связок с последующей депрессией или коллапсом продольных сводов, особенно на медиальной стороне стопы. Это состояние называется плоской стопой («плоскостопие» или «упавшие своды стопы»).
Леонардо да Винчи (Винчи 1452-Амбуаз 1519)
Лист из «Анатомической рукописи А» Леонардо.
Recto: пять исследований костей голени и стопы; рисунок коленного сустава и надколенника; два исследования костей правой ноги при согнутом колене; мышцы правой ягодицы, бедра и голени. В примечаниях к этим исследованиям обсуждаются три механизма ноги: динамика ахиллова сухожилия; роль надколенника; и стабилизирующее действие взаимно противоположных мышц по обеим сторонам ноги.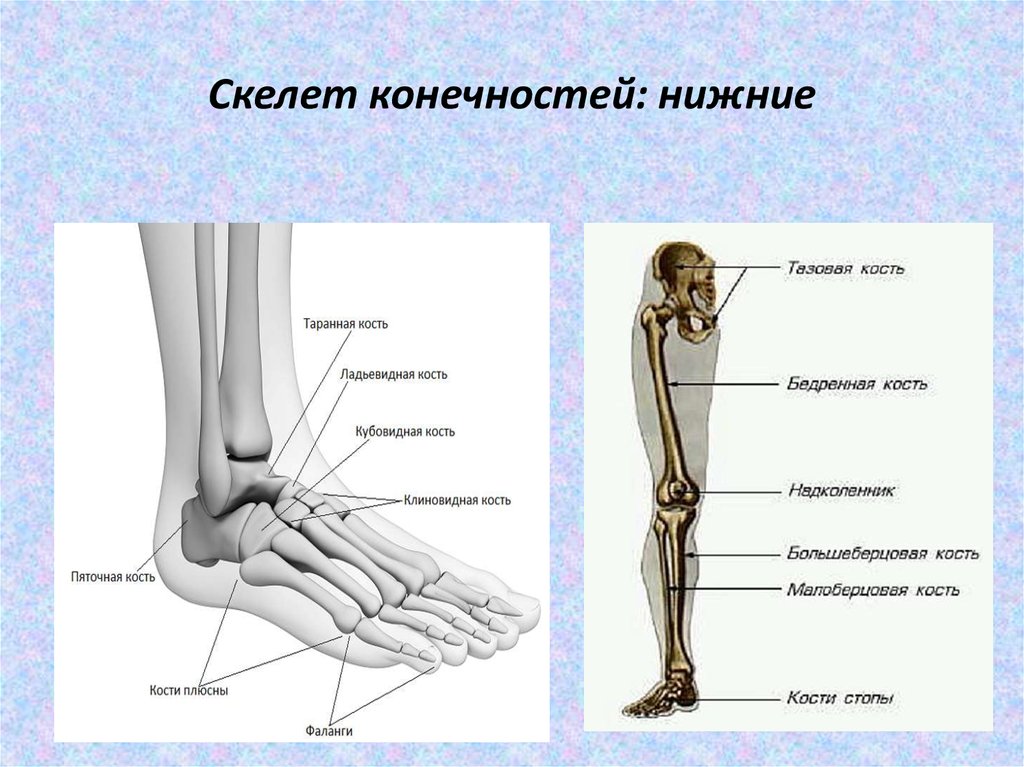
Примечания на этой странице показывают, что Леонардо интересовался тремя механизмами ноги, хотя формы самих костей являются наиболее заметной темой рисунков. Хорошо показан голеностопный сустав, впадина, образованная нижними головками большеберцовой и малоберцовой костей, прилегает к таранной кости голеностопного сустава (кости предплюсны стопы изображены как единое целое). Слегка увеличенная верхняя головка малоберцовой кости и притупленный вид шиловидных отростков на концах большеберцовой и малоберцовой костей могли быть результатом использования свежепрепарированных костей с участками связок и хрящей, а не высушенных костей.
На рисунке вверху справа вместе с примечанием, проходящим через центр листа, рассматривается динамика пяточного (ахиллова) сухожилия, через которое икроножная и камбаловидная мышцы голени воздействуют на пяточную кость (пяточную кость). . Простым пропорциональным вычислением Леонардо установил, что расстояние от оси лодыжки до подушечки стопы в два раза больше расстояния до конца пяточной кости, и, таким образом, чтобы поднять человека весом 200 фунтов на подушечку одной ступни, требуется тяга в 400 фунтов — его понимание больших сил внутри тела, необходимых для выполнения простого действия, неявно. Это действие изучается снова, хотя и с другими пропорциями «рычага», на RCIN 9.19010в.
Это действие изучается снова, хотя и с другими пропорциями «рычага», на RCIN 9.19010в.
Леонардо рассматривает роль надколенника как сесамовидной кости, отмечая, что он соединяет прямую мышцу бедра, латеральную и медиальную широкие мышцы бедра с сухожилием надколенника в голени. В заметке обсуждается удлинение поверхности ноги при сгибании, параллельно с наблюдениями на руке на 919000v. Хотя аналога надколенника в локте нет, тот факт, что на 919005v Леонардо называет локтевой отросток «подвижной костью локтя», предполагает, что он пытался найти эквивалент между коленом и локтем.
Третье действие, которое необходимо проанализировать, более проблематично. На рисунках вверху и внизу в центре Леонардо нарисовал нити, чтобы указать на антагонистическое действие мышц по обе стороны ноги. Хотя указанные места прикрепления соответствуют полуперепончатой мышце на внутренней стороне ноги и двуглавой мышце бедра на внешней стороне, начало этих мышц лежит на тазу, а не на головке бедренной кости.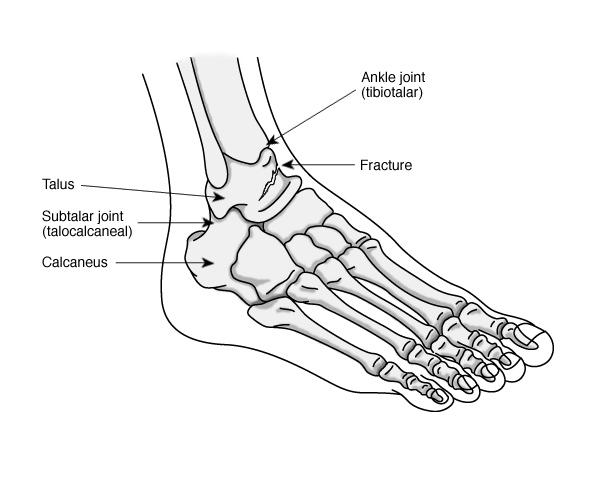
*
Оборотная сторона: три этюда мышц шеи, вид сзади; четыре этюда шеи, груди и правой руки, показывающие мышцы; небольшая геометрическая схема, демонстрирующая вращение руки; некоторые примечания к рисункам.
Эту страницу следует рассматривать с номером 919005v — вместе эти два листа представляют собой последовательность из восьми рисунков, на которых Леонардо повернул плечо и руку из вида полностью спереди (крайний справа) в вид полностью сзади. Небольшая диаграмма в форме звезды и сопроводительное примечание внизу справа объясняют намерение Леонардо изобразить руку на 360° в восьми аспектах, но две страницы вместе представляют собой еще более точно разделенный набор изображений, восемь аспектов в 180°.

