Кортизол, кровь в Москве
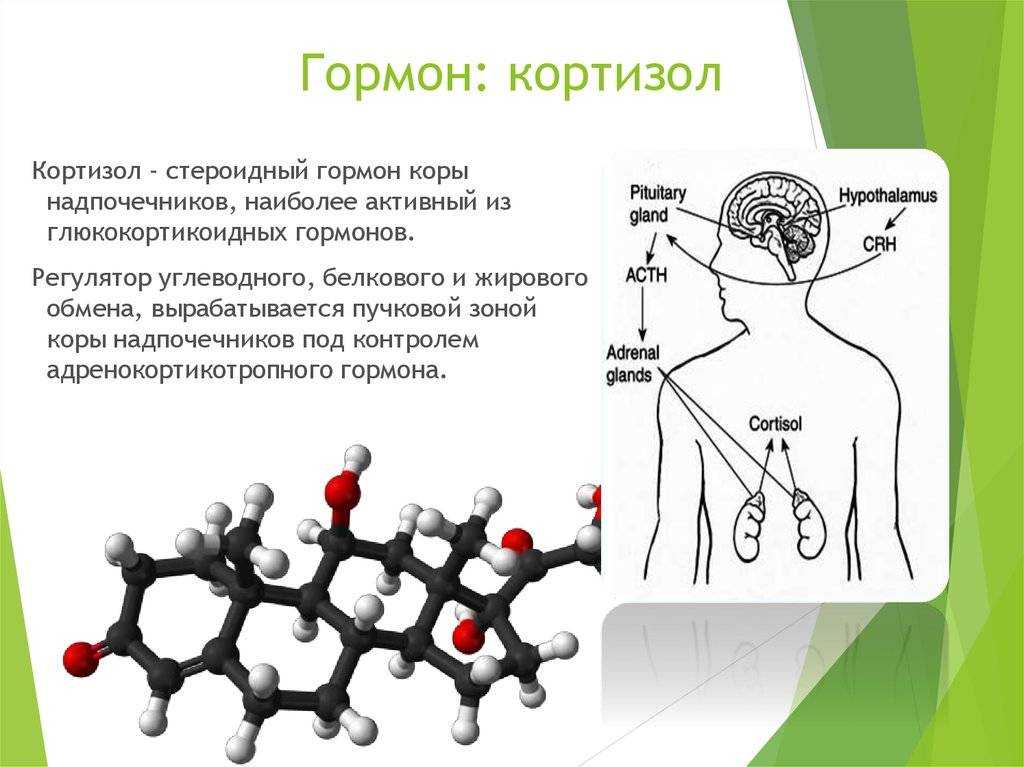
Кортизол — гормон, который образовывается в надпочечниках в результате действия гормон АКТГ, регулирует углеводный, белковый и жировой обмен в организме. При попадании в кровь кортизол легко проникает через клеточную мембрану в ядро клеток и влияет на уровень их активности. К примеру, в печени он усиливает синтез глюкозы, а в мышцах снижает активность ее распада. Также гормон кортизол улучшает процесс метаболизма питательных веществ, регулирует работу иммунной системы, играет основную роль в формировании физиологической реакции на стресс в организме, а также обладает противовоспалительным действием.
Содержание кортизола в крови подвержено суточным колебаниям — утром оно повышается, после чего снижается ближе к вечеру. На интенсивность его выделения надпочечниками влияет переохлаждение, перегрев, стадия менструального цикла у женщин, а также уровень физических нагрузок. Для получения более точных результатов анализа уровень гормона кортизола определяется в динамике.
Интерпретация результатов
Повышенный уровень кортизола указывает на гиперфункцию надпочечников или синдром Кушинга. У большинства пациентов с этим заболеванием образование кортизола не связано с каким-либо суточным ритмом. Также уровень кортизола может повышаться при ожирении, беременности, сильном стрессе, а также приеме оральных контрацептивов. Заболевания почек, печени, щитовидной железы также влияют на уровень кортизола в крови.
Пониженный кортизол указывает на гипофункцию надпочечников вследствие болезни Аддисона, туберкулеза, поражения в результате грибковой инфекции или интенсивного кровоизлияния. Низкий уровень кортизола также наблюдается при послеродовом некрозе гипофиза, хромофобной аденоме, краниофарингиоме и в результате гипофизэктомии.
Для чего используется исследование?
Проверить уровень кортизола необходимо для:
- своевременной диагностики синдрома Кушинга;
- диагностики болезни Аддисона;
- определения причины появления таких симптомов, как лишний вес, дистрофия мышц, повышенное артериальное давление, которое нельзя снизить путем стандартной гипотензивной терапии.

В наших клиниках можно сдать кровь для определения уровня кортизола в удобное время по предварительной записи. Мы гарантируем безболезненный забор биологического материала, оперативное его исследование и высокую точность результатов.
ОБЩИЕ ПРАВИЛА ПОДГОТОВКИ К АНАЛИЗАМ КРОВИ
Кровь берется из вены. Необходимо соблюдать общие рекомендации:
- кровь сдается утром натощак или не ранее, чем через 2–4 часа после приема пищи;
- допускается употребление воды без газа;
- накануне анализа следует отказаться от алкоголя, исключить физическое и эмоциональное перенапряжение;
- отказаться от курения за 30 минут до исследования;
- не стоит сдавать кровь в период приема медикаментов, если врач не назначил иное.
Кровь сдавать натощак в первой половине дня (желательно в период с 6 до 9 часов утра) до приема лекарственных препаратов, накануне избегать физических нагрузок, стрессов.
Кортизол (Гидрокортизон, Cortisol) — узнать цены на анализ и сдать в Симферополе
Что такое кортизол (Гидрокортизон, Cortisol)?
Кортизол (Cortisol) – это гормон, который вырабатывается корой надпочечников, этот процесс регулируется адренокортикотропным гормоном (АКТГ) гипофиза. Кортизол играет важную роль в обмене глюкозы, белков и липидов, а также регулирует уровень артериального давления и иммунный ответ (уменьшает его выраженность).
Кортизол играет важную роль в обмене глюкозы, белков и липидов, а также регулирует уровень артериального давления и иммунный ответ (уменьшает его выраженность).
Кортизол называют основным гормоном стресса – его кратковременное повышение в крови посредством множества биохимических процессов улучшает и стабилизирует работу нервной системы и сердца, поддерживает нормальную работу других органов. При длительном повышении этого гормона могут нарушаться суточные ритмы, снижаться функция сердечно-сосудистой системы, почек, печени из-за повышенной нагрузки на эти органы.
Бóльшая часть кортизола в крови находится в соединении с белками, остальная часть называется свободным кортизолом. Этот гормон подвергается метаболизму в печени, после чего выводится почками. Можно также определять его концентрацию в моче и в слюне.
Для чего определяют уровень кортизола в крови?
Определение уровня кортизола используют для обнаружения заболеваний коры надпочечников. Анализ помогает выявить следующие заболевания и состояния: синдром Иценко – Кушинга (при котором надпочечники выделяют очень много кортизола), болезнь Аддисона (хроническая недостаточность коры надпочечников – они выделяют мало кортизола), вторичную надпочечниковую недостаточность (при которой надпочечники синтезируют мало кортизола вследствие того, что гипофиз выделяет сниженное количество АКТГ).
Анализ помогает выявить следующие заболевания и состояния: синдром Иценко – Кушинга (при котором надпочечники выделяют очень много кортизола), болезнь Аддисона (хроническая недостаточность коры надпочечников – они выделяют мало кортизола), вторичную надпочечниковую недостаточность (при которой надпочечники синтезируют мало кортизола вследствие того, что гипофиз выделяет сниженное количество АКТГ).
Изменение концентрации этого гормона в крови целесообразно для оценки эффективности проводимого лечения вышеперечисленных заболеваний.
Исследование кортизола назначают при повышенном артериальном давлении, которое не удается нормализовать в течение длительного времени.
При каких заболеваниях изменяется уровень кортизола в крови?
Уровень кортизола повышается при гормонально активных опухолях гипофиза, надпочечников (доброкачественных и злокачественных) и при локализации за пределами этих органов (эктопическое расположение гормон-продуцирующей опухоли), синдроме Иценко – Кушинга, заболеваниях щитовидной железы, печени, депрессивных состояниях и т.
Уровень кортизола снижается при гипопитуитаризме (снижении функции гипофиза, обусловленной вторичной надпочечниковой недостаточностью), болезни Аддисона.
Почему результат анализа может быть некорректным?
На концентрацию кортизола в сыворотке крови могут влиять естественные суточные ритмы (утром его больше, чем вечером), беременность, сильный эмоциональный или физический стресс (в т.ч. интенсивные нагрузки, жара, холод и т.д.), ожирение, инфекционные заболевания, нарушение функции щитовидной железы, прием многих препаратов (гормональной терапии, в т.ч. оральных контрацептивов, глюкокортикостероидов и т.д.; мочегонных, например, спиронолактона и др.).
Правила подготовки к анализу крови для определения уровня Кортизола
Строго натощак (в период с 7.00 до 10.00) после ночного периода голодания от 8 до 14 часов.
Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя, за час до исследования – курение.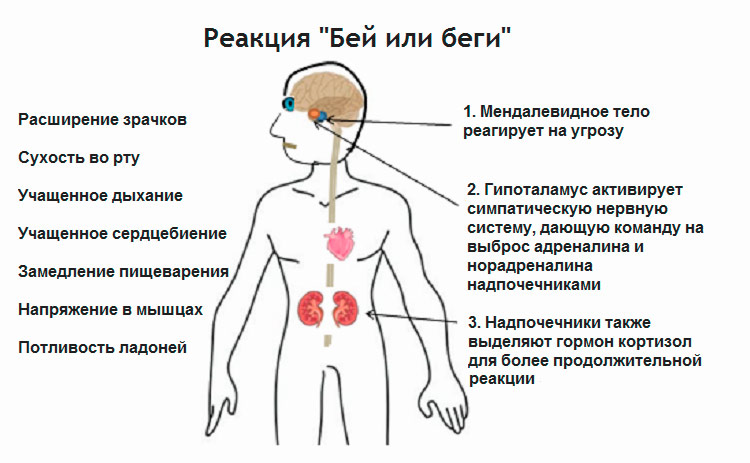
Дополнительные пробы, взятые в вечернее время (после 17 часов, предпочтительно выдержать 4 часа после последнего приема пищи), могут быть полезны при диагностике синдрома Кушинга.
Пациент должен находиться в покое 20-30 мин перед взятием крови.
С общими рекомендациями для подготовки к исследованиям можно ознакомиться здесь>>.
В каких случаях проводят анализ крови на Кортизол
-
Остеопороз.
-
Мышечная слабость.
-
Acne vulgaris у взрослых.
-
Гирсутизм.
-
Аномальная пигментация кожи.
-
Преждевременное половое развитие.
-
Олигоменорея.
-
Артериальная гипертензия.

-
Диагностика болезней Аддисона и Иценко-Кушинга.
Для дифференциальной диагностики первичной и вторичной надпочечниковой недостаточности определяют уровень АКТГ в плазме в 8.00 — 10.00 часов (в это время он самый высокий) и уровень кортизола в сыворотке. При первичной надпочечниковой недостаточности уровень кортизола снижен, а уровень АКТГ повышен; при вторичной надпочечниковой недостаточности уровень АКТГ снижен или на нижней границе нормы.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Трактовка результатов определения уровня Кортизола в сыворотке крови
Единицы измерения: нмоль/л.
Альтернативные единицы: мкг/100 мл.
Пересчет единиц: мкг/100 мл х 27,6 ==> нмоль/л.
Референсные значения
Для обоих полов:
утро (до 10 часов): 101,2-535,7 нмоль/л;
вечер (после 17 часов): 79,0-477,8 нмоль/л;
Повышение значений
- Базофильная аденома гипофиза.
- Синдром Иценко-Кушинга.
- Аденома надпочечника.
- Рак надпочечника.
- Узелковая гиперплазия надпочечника.
- Эктопический КРГ-синдром (кортикотропин-рилизинг-гормон).
- Эктопический АКТГ-синдром.
- Сочетанная форма синдрома поликистозных яичников.
- Гипотиреоз (снижение катаболизма).
- Гипертиреоидное состояние.
- Гипогликемия.
- Ожирение.

- Депрессия.
- СПИД (у взрослых).
- Цирроз печени (снижение катаболизма).
- Некомпенсированный сахарный диабет.
- Приём атропина, АКТГ, кортикотропин-рилизинг-гормона, кортизона, синтетических глюкокортикоидов, эстрогенов, глюкагона, инсерлина, интерферонов (α-2, β, γ), интерлейкина-6, опиатов, пероральных контрацептивов, вазопрессина.
Понижение значений
- Гипопитуитаризм.
- Болезнь Аддисона.
- Врождённая недостаточность коры надпочечников.
- Состояние после приёма глюкокортикоидов.
- Адреногенитальный синдром.
- Гипотиреоидное состояние (снижение секреции).
- Печёночно-клеточная недостаточность – снижение секреции (цирроз печени, гепатит).
- Резкое снижение веса.
- Приём барбитуратов, беклометазона, клонидина, дексаметазона, дезоксикортикостерона, декстроамфетамина, эфедрина, этомидата, кетоконазола, леводопы, сульфата магния, мидазолама, метилпреднизолона, морфина, окиси азота, препаратов лития, триамцинолона (при длительном лечении).
- Recent Updates on the Diagnosis and Management of Cushing’s Syndrome. Nieman L.K. Endocrinology and Metabolism (Seoul). 2018. Vol. 33(2). P. 139–146.
- Diagnosis and Treatment of Primary Adrenal Insufficiency: An Endocrine Society Clinical Practice Guideline. Bornstein S.R., Allolio B., Arlt W., et al. The Journal of Clinical Endocrinology and Metabolism. 2016. Vol. 101 (2). P. 364–389
- Management of Hypopituitarism. Alexandraki K.I., Grossman A.B. Journal of Clinical Medicine. 2019. Vol. 8. P. 2153
Физиология, кортизол — StatPearls — Книжная полка NCBI
Лорен Тау; Джаяшри Ганди; Сандип Шарма.
Информация об авторе и организациях
Последнее обновление: 29 августа 2022 г.
Введение
Хотя кортизол широко известен как гормон стресса, он по-разному влияет на различные функции организма. Это основной глюкокортикоид, высвобождаемый из пучковой зоны коры надпочечников. Ось гипоталамус-гипофиз-надпочечники регулирует как выработку, так и секрецию кортизола. Потеря регуляции может привести к нарушениям избытка кортизола, таким как синдром Кушинга, или корковой недостаточности, такой как болезнь Аддисона.
Ось гипоталамус-гипофиз-надпочечники регулирует как выработку, так и секрецию кортизола. Потеря регуляции может привести к нарушениям избытка кортизола, таким как синдром Кушинга, или корковой недостаточности, такой как болезнь Аддисона.
Сотовый уровень
Кортизол, стероидный гормон, синтезируется из холестерина. Синтезируется в пучковой зоне коры надпочечников. Адренокортикотропный гормон (АКТГ), высвобождаемый передней долей гипофиза, увеличивает количество рецепторов ЛПНП и повышает активность холестериндесмолазы, которая превращает холестерин в прегненолон и является лимитирующей стадией синтеза кортизола.[1] Большинство глюкокортикоидов циркулируют в неактивной форме, связанной либо с кортикостероид-связывающим глобулином (КСГ), либо с альбумином.[2] Неактивная форма превращается в активную под действием 11-бета-гидроксистероиддегидрогеназы 1 (11-бета-HSD1) в большинстве тканей, в то время как 11-бета-HSD2 инактивирует кортизол обратно в кортизон в почках и поджелудочной железе.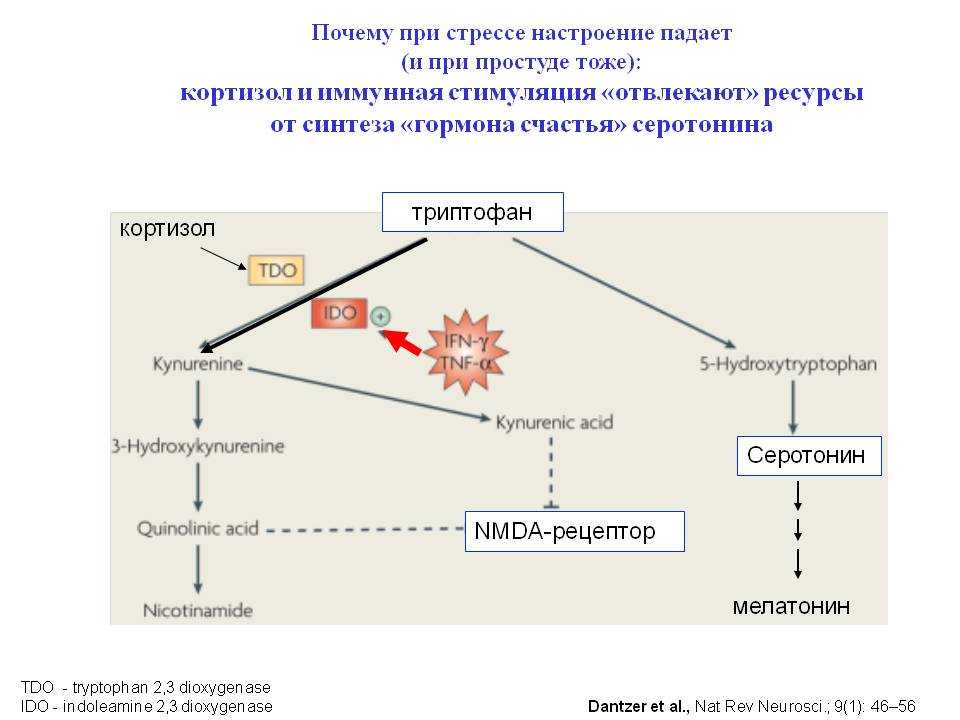 [2]
[2]
Вовлеченные системы органов
Глюкокортикоидные рецепторы присутствуют почти во всех тканях организма. Therefore, cortisol is able to affect nearly every organ system:[3]
Nervous
Immune
Cardiovascular
Respiratory
Reproductive
Musculoskeletal
Integumentary
Функция
Кортизол выполняет множество функций в организме человека, например, опосредует реакцию на стресс, регулирует обмен веществ, воспалительную реакцию и иммунную функцию.[4]
Иммунный ответ
Глюкокортикоиды оказывают ряд действий на иммунную систему. Например, они индуцируют апоптоз провоспалительных Т-клеток, подавляют выработку антител В-клетками и уменьшают миграцию нейтрофилов во время воспаления.[3]
Реакция на стресс
Организм человека постоянно реагирует на внутренние и внешние факторы стресса. Организм обрабатывает стрессовую информацию и вызывает реакцию в зависимости от степени угрозы. Вегетативная нервная система организма делится на симпатическую нервную систему (СНС) и парасимпатическую нервную систему (ПНС). Во время стресса активизируется СНС. СНС отвечает за реакцию «бей или беги», которая вызывает каскад гормональных и физиологических реакций. Миндалевидное тело отвечает за обработку страха, возбуждения и эмоциональных стимулов, чтобы определить соответствующую реакцию. При необходимости миндалевидное тело посылает сигнал стресса в гипоталамус.[5] Затем гипоталамус активирует СНС, а надпочечники выделяют большое количество катехоламинов, таких как адреналин. Это приводит к таким эффектам, как увеличение частоты сердечных сокращений и частоты дыхания. Поскольку тело продолжает воспринимать раздражители как угрозу, гипоталамус активирует ось HPA. Кортизол высвобождается из коры надпочечников и позволяет организму оставаться в состоянии повышенной готовности. В частности, катаболические механизмы кортизола обеспечивают организм энергией.
Организм обрабатывает стрессовую информацию и вызывает реакцию в зависимости от степени угрозы. Вегетативная нервная система организма делится на симпатическую нервную систему (СНС) и парасимпатическую нервную систему (ПНС). Во время стресса активизируется СНС. СНС отвечает за реакцию «бей или беги», которая вызывает каскад гормональных и физиологических реакций. Миндалевидное тело отвечает за обработку страха, возбуждения и эмоциональных стимулов, чтобы определить соответствующую реакцию. При необходимости миндалевидное тело посылает сигнал стресса в гипоталамус.[5] Затем гипоталамус активирует СНС, а надпочечники выделяют большое количество катехоламинов, таких как адреналин. Это приводит к таким эффектам, как увеличение частоты сердечных сокращений и частоты дыхания. Поскольку тело продолжает воспринимать раздражители как угрозу, гипоталамус активирует ось HPA. Кортизол высвобождается из коры надпочечников и позволяет организму оставаться в состоянии повышенной готовности. В частности, катаболические механизмы кортизола обеспечивают организм энергией.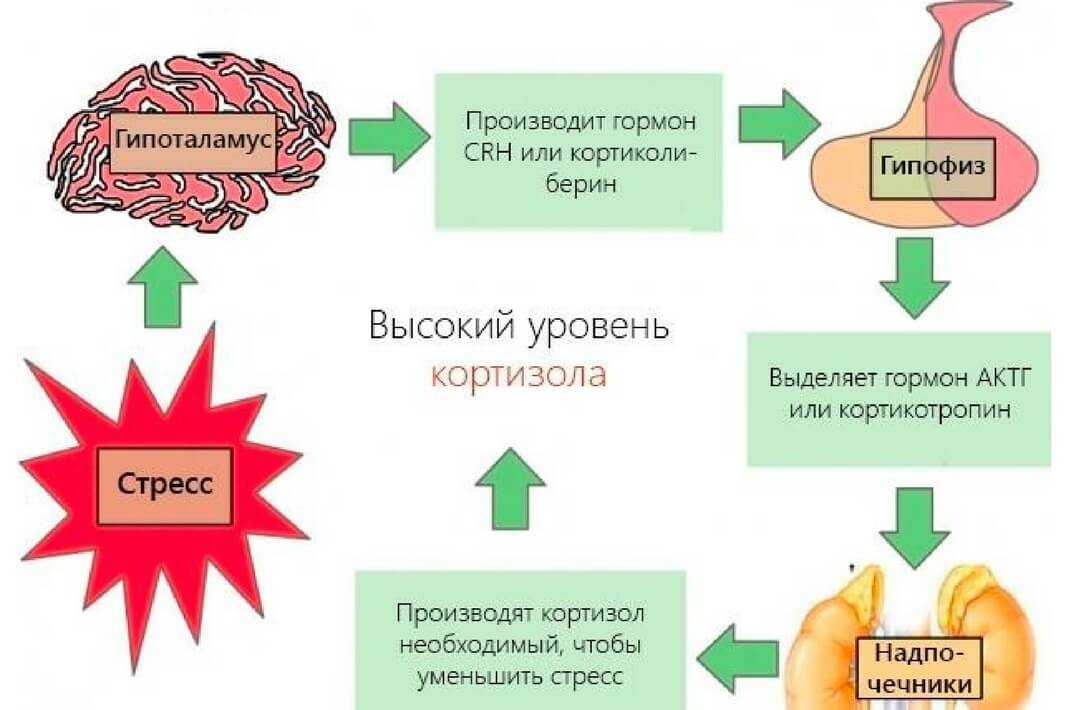 [6]
[6]
Глюкозный и белковый гомеостаз
Уровень глюкозы в крови управляет ключевыми системными и внутриклеточными путями. Присутствие глюкокортикоидов, таких как кортизол, увеличивает доступ глюкозы крови к мозгу. Кортизол действует на печень, мышцы, жировую ткань и поджелудочную железу. В печени высокие уровни кортизола увеличивают глюконеогенез и снижают синтез гликогена.[7] Глюконеогенез представляет собой метаболический путь, который приводит к образованию глюкозы из глюкогенных аминокислот, лактата или глицерол-3-фосфата, содержащихся в триглицеридах. Глюконеогенез реверсирует гликолиз, цитоплазматический путь, используемый для превращения глюкозы в молекулы пирувата. Этот путь используется для высвобождения энергии посредством реакций фосфорилирования и окисления на уровне субстрата. В отличие от гликолиза, глюконеогенез становится активным, когда организм нуждается в энергии. Мышцы имеют собственный внутренний запас гликогена, что позволяет им быстро реагировать на изменения потребности в АТФ. В присутствии кортизола мышечные клетки снижают поглощение и потребление глюкозы и увеличивают расщепление белка; это обеспечивает глюконеогенез глюкогенными аминокислотами. В жировых тканях кортизол усиливает липолиз. Липолиз — это катаболический процесс, в результате которого высвобождается глицерин и свободные жирные кислоты. Эти свободные жирные кислоты могут использоваться для окисления B и в качестве источника энергии для других клеток, поскольку они продолжают производить глюкозу. Наконец, кортизол действует на поджелудочную железу, снижая уровень инсулина и увеличивая уровень глюкагона. Глюкагон представляет собой пептидный гормон, секретируемый альфа-клетками поджелудочной железы для усиления гликогенолиза в печени, глюконеогенеза в печени, кетогенеза в печени, липолиза, а также для снижения липогенеза. Кортизол усиливает активность глюкагона, адреналина и других катехоламинов.
В присутствии кортизола мышечные клетки снижают поглощение и потребление глюкозы и увеличивают расщепление белка; это обеспечивает глюконеогенез глюкогенными аминокислотами. В жировых тканях кортизол усиливает липолиз. Липолиз — это катаболический процесс, в результате которого высвобождается глицерин и свободные жирные кислоты. Эти свободные жирные кислоты могут использоваться для окисления B и в качестве источника энергии для других клеток, поскольку они продолжают производить глюкозу. Наконец, кортизол действует на поджелудочную железу, снижая уровень инсулина и увеличивая уровень глюкагона. Глюкагон представляет собой пептидный гормон, секретируемый альфа-клетками поджелудочной железы для усиления гликогенолиза в печени, глюконеогенеза в печени, кетогенеза в печени, липолиза, а также для снижения липогенеза. Кортизол усиливает активность глюкагона, адреналина и других катехоламинов.
Механизм
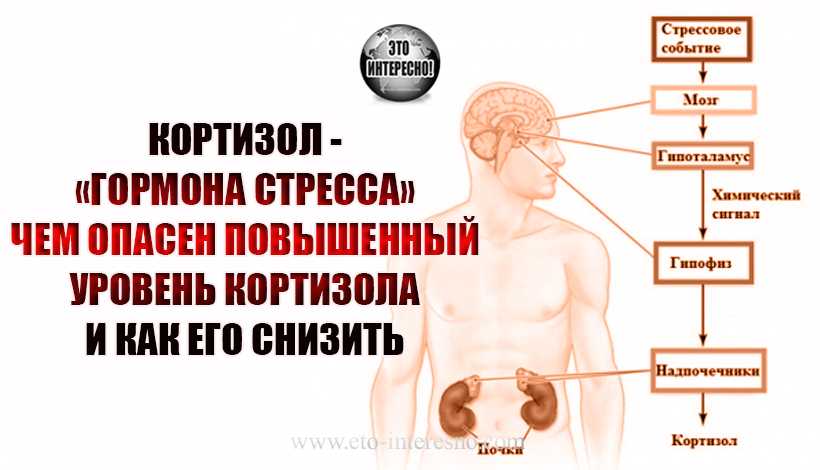
Высвобождение кортизола находится под контролем оси гипоталамус-гипофиз-надпочечники (ГГН). Кортикотропин-рилизинг-гормон (CRH) высвобождается паравентрикулярным ядром (PVN) гипоталамуса.[2] Затем он действует на переднюю долю гипофиза, высвобождая адренокортикотропный гормон (АКТГ), который впоследствии действует на кору надпочечников. В петле отрицательной обратной связи достаточное количество кортизола ингибирует высвобождение как АКТГ, так и КРГ. Ось HPA следует циркадному ритму. Таким образом, уровень кортизола будет высоким утром и низким ночью [2].
Кортикотропин-рилизинг-гормон (CRH) высвобождается паравентрикулярным ядром (PVN) гипоталамуса.[2] Затем он действует на переднюю долю гипофиза, высвобождая адренокортикотропный гормон (АКТГ), который впоследствии действует на кору надпочечников. В петле отрицательной обратной связи достаточное количество кортизола ингибирует высвобождение как АКТГ, так и КРГ. Ось HPA следует циркадному ритму. Таким образом, уровень кортизола будет высоким утром и низким ночью [2].
Стероидные гормоны, такие как кортизол, являются первичными мессенджерами. Они могут проникать через цитоплазматическую мембрану благодаря своим жирорастворимым свойствам. Клеточные мембраны состоят из двойных слоев фосфолипидов; они предотвращают прохождение жиронерастворимых молекул. Как только кортизол проходит через клеточную мембрану и проникает в клетку, он связывается со специфическими рецепторами в цитоплазме. В отсутствие кортизола глюкокортикоидный рецептор связывается с белком-шапероном Hsp90 в цитозоле. Связывание кортизола с глюкокортикоидным рецептором диссоциирует Hsp9. 0. Затем комплекс кортизол-рецептор проникает в ядро клетки и влияет на транскрипцию генов.
0. Затем комплекс кортизол-рецептор проникает в ядро клетки и влияет на транскрипцию генов.
Связанные тесты
Считается, что уровни кортизола в слюне коррелируют с уровнями свободного кортизола в плазме и сыворотке.[6] Ночное измерение кортизола в слюне используется в качестве начального диагностического теста на синдром Кушинга, синдром избытка глюкокортикоидов.[6] Поскольку уровни кортизола должны быть высокими по утрам, одним из первоначальных диагностических тестов на болезнь Аддисона является проверка уровня кортизола в сыворотке рано утром.[9]]
Клиническое значение
Уровень кортизола в организме постоянно контролируется для поддержания гомеостаза. Нерегулируемые уровни могут быть вредными.
Гиперкортицизм
Синдром Кушинга возникает, когда организм человека подвергается воздействию высоких уровней кортизола в течение длительного периода времени. Различные этиологии синдрома Кушинга можно разделить на АКТГ-зависимые и АКТГ-независимые.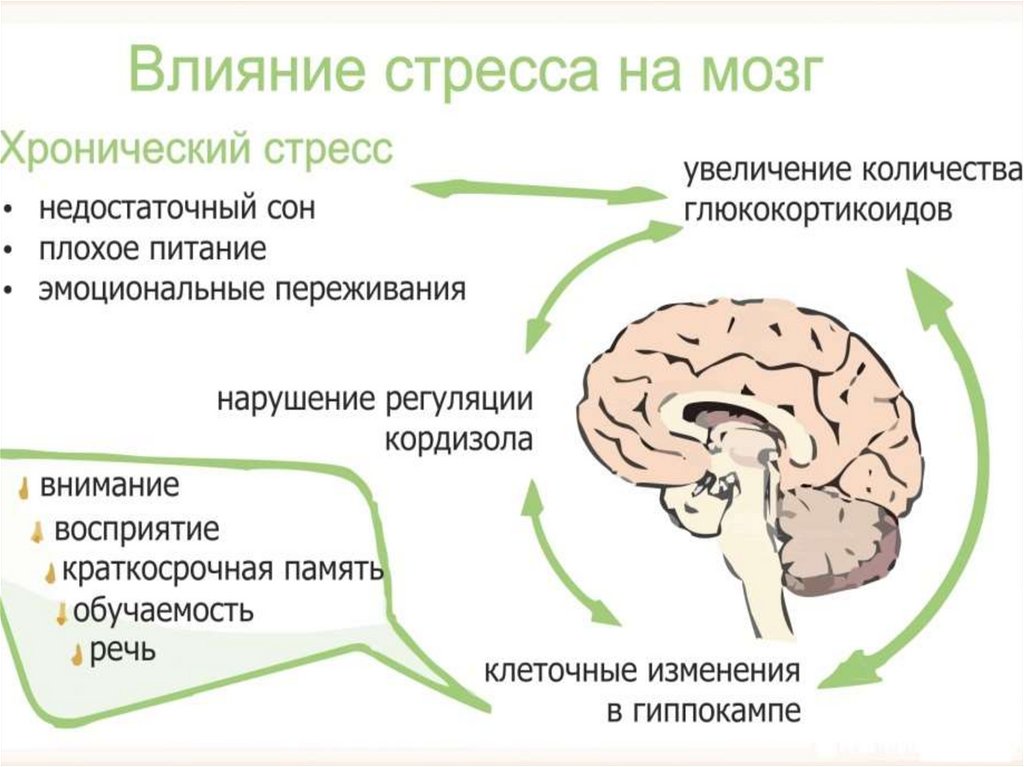 При АКТГ-зависимых подтипах наблюдается избыток АКТГ либо из-за опухоли гипофиза, либо из-за эктопического источника, такого как нейроэндокринная опухоль.[10] В обоих случаях перепроизводство АКТГ стимулирует надпочечники к выработке избыточного кортизола. В АКТГ-независимых подтипах есть эндогенная этиология и экзогенная этиология. Эндогенная причина обычно связана с опухолью надпочечников, что приводит к избыточной выработке кортизола. Экзогенная причина связана с чрезмерным использованием пероральных или инъекционных кортикостероидов. Пероральные кортикостероиды, такие как преднизолон, увеличивают количество кортизола в организме. Их назначают для облегчения симптомов, связанных с хроническими воспалительными заболеваниями, такими как системная эритематозная волчанка (СКВ) и ревматоидный артрит. Симптомы синдрома Кушинга зависят от того, насколько повышен уровень кортизола. Общие признаки и симптомы избытка кортизола включают увеличение веса (особенно на лице и животе), жировые отложения между лопатками, диабет, гипертонию, гирсутизм у женщин, слабость проксимальных мышц и остеопороз.
При АКТГ-зависимых подтипах наблюдается избыток АКТГ либо из-за опухоли гипофиза, либо из-за эктопического источника, такого как нейроэндокринная опухоль.[10] В обоих случаях перепроизводство АКТГ стимулирует надпочечники к выработке избыточного кортизола. В АКТГ-независимых подтипах есть эндогенная этиология и экзогенная этиология. Эндогенная причина обычно связана с опухолью надпочечников, что приводит к избыточной выработке кортизола. Экзогенная причина связана с чрезмерным использованием пероральных или инъекционных кортикостероидов. Пероральные кортикостероиды, такие как преднизолон, увеличивают количество кортизола в организме. Их назначают для облегчения симптомов, связанных с хроническими воспалительными заболеваниями, такими как системная эритематозная волчанка (СКВ) и ревматоидный артрит. Симптомы синдрома Кушинга зависят от того, насколько повышен уровень кортизола. Общие признаки и симптомы избытка кортизола включают увеличение веса (особенно на лице и животе), жировые отложения между лопатками, диабет, гипертонию, гирсутизм у женщин, слабость проксимальных мышц и остеопороз. [11] Лечение синдрома Кушинга зависит от причины. Чаще всего лечение проводится с помощью хирургического вмешательства. Однако антагонисты глюкокортикоидных рецепторов также могут применяться при наличии противопоказаний к хирургическому вмешательству.
[11] Лечение синдрома Кушинга зависит от причины. Чаще всего лечение проводится с помощью хирургического вмешательства. Однако антагонисты глюкокортикоидных рецепторов также могут применяться при наличии противопоказаний к хирургическому вмешательству.
Гипокортицизм
Первичная надпочечниковая недостаточность, также известная как болезнь Аддисона, чаще всего вызывается аутоиммунным адреналитом.[9] Другие причины включают злокачественное новообразование, инфекцию или кровоизлияние в надпочечники. Аутоиммунный адреналит возникает в результате того, что организм атакует кору надпочечников.[12] Вторичная недостаточность надпочечников связана с недостаточной продукцией АКТГ передней долей гипофиза. Это может быть вызвано заболеванием гипофиза, но наиболее частая причина связана с подавлением оси HPA из-за хронического приема экзогенных глюкокортикоидов. Третичная надпочечниковая недостаточность возникает из-за отсутствия высвобождения КРГ из гипоталамуса. Симптомы надпочечниковой недостаточности включают утомляемость, потерю веса, гипотонию и гиперпигментацию кожи.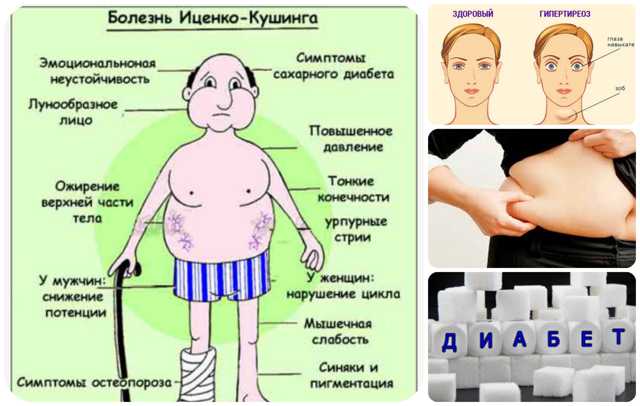 [14] Поскольку альдостерона также будет недостаточно, лабораторные результаты покажут гиперкалиемию. Заместительная терапия глюкокортикоидами, например гидрокортизоном, необходима для лечения симптомов гипокортицизма. Важно помнить об увеличении дозировки при острых стрессовых факторах, таких как болезнь или хирургическое вмешательство, чтобы избежать надпочечникового кризиса.[14]
[14] Поскольку альдостерона также будет недостаточно, лабораторные результаты покажут гиперкалиемию. Заместительная терапия глюкокортикоидами, например гидрокортизоном, необходима для лечения симптомов гипокортицизма. Важно помнить об увеличении дозировки при острых стрессовых факторах, таких как болезнь или хирургическое вмешательство, чтобы избежать надпочечникового кризиса.[14]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Ангелуси А., Маргиорис А.Н., Цацанис С. Действие АКТГ на надпочечники. Пришли: Фейнгольд К.Р., Анавальт Б., Блэкман М.Р., Бойс А., Хрусос Г., Корпас Э., де Гердер В.В., Дхатария К., Дунган К., Хофланд Дж., Калра С., Кальцас Г., Капур Н., Кох К., Копп П., Корбонитс М. , Kovacs CS, Kuohung W, Laferrere B, Levy M, McGee EA, McLachlan R, New M, Purnell J, Sahay R, Singer F, Sperling MA, Stratakis CA, Trence DL, Wilson DP, редакторы.
 Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 13 июня 2020 г. [PubMed: 25905342]
Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 13 июня 2020 г. [PubMed: 25905342]- 2.
Рамамурти С., Сидловски Дж.А. Кортикостероиды: механизмы действия в норме и при заболевании. Реум Дис Клин Норт Ам. 2016 Feb;42(1):15-31, vii. [Бесплатная статья PMC: PMC4662771] [PubMed: 26611548]
- 3.
Kadmiel M, Cidlowski JA. Сигнализация глюкокортикоидных рецепторов в норме и при патологии. Trends Pharmacol Sci. 2013 сен; 34 (9): 518-30. [Бесплатная статья PMC: PMC3951203] [PubMed: 23953592]
- 4.
Oakley RH, Cidlowski JA. Биология глюкокортикоидного рецептора: новые сигнальные механизмы в норме и при патологии. J Аллергия Клин Иммунол. 2013 ноябрь; 132(5):1033-44. [Бесплатная статья PMC: PMC4084612] [PubMed: 24084075]
- 5.
Хакамата Ю., Коми С., Моригути Ю., Изава С., Мотомура Ю., Сато Э., Мизуками С., Ким Ю., Ханакава Т., Иноуэ Ю., Тагая Х. Функциональная связность миндалевидного тела влияет на суточную концентрацию кортизола : предполагаемая связь с тревогой.
 Научный представитель 2017 г., 16 августа; 7 (1): 8313. [Бесплатная статья PMC: PMC5559590] [PubMed: 28814810]
Научный представитель 2017 г., 16 августа; 7 (1): 8313. [Бесплатная статья PMC: PMC5559590] [PubMed: 28814810]- 6.
Lee DY, Kim E, Choi MH. Технические и клинические аспекты кортизола как биохимического маркера хронического стресса. Отчет BMB, апрель 2015 г.; 48 (4): 209-16. [Бесплатная статья PMC: PMC4436856] [PubMed: 25560699]
- 7.
Kuo T, McQueen A, Chen TC, Wang JC. Регуляция гомеостаза глюкозы глюкокортикоидами. Adv Exp Med Biol. 2015;872:99-126. [Бесплатная статья PMC: PMC6185996] [PubMed: 26215992]
- 8.
Exton JH. Регуляция глюконеогенеза глюкокортикоидами. Моногр Эндокринол. 1979; 12:535-46. [PubMed: 386091]
- 9.
Michels A, Michels N. Болезнь Аддисона: раннее выявление и принципы лечения. Ам семейный врач. 2014 01 апреля; 89(7): 563-8. [PubMed: 24695602]
- 10.
Рафф Х., Кэрролл Т. Синдром Кушинга: от физиологических принципов к диагностике и клиническому лечению.
 Дж. Физиол. 2015 01 февраля; 593 (3): 493-506. [Бесплатная статья PMC: PMC4324701] [PubMed: 25480800]
Дж. Физиол. 2015 01 февраля; 593 (3): 493-506. [Бесплатная статья PMC: PMC4324701] [PubMed: 25480800]- 11.
Лила А.Р., Саратхи В., Джагтап В.С., Бандгар Т., Менон П., Шах Н.С. Синдром Кушинга: поэтапный подход к диагностике. Индийский J Endocrinol Metab. 2011 Октябрь; 15 Дополнение 4 (Приложение 4): S317-21. [Бесплатная статья PMC: PMC3230095] [PubMed: 22145134]
- 12.
Ниари Н., Ниман Л. Надпочечниковая недостаточность: этиология, диагностика и лечение. Curr Opin Endocrinol Diabetes Obes. 2010 июнь;17(3):217-23. [Бесплатная статья PMC: PMC2928659] [PubMed: 20375886]
- 13.
Войцик М., Русала А., Янус Д., Старжик Дж. Б. Вторичная надпочечниковая недостаточность вследствие внутрисуставных инъекций глюкокортикоидов. Индийский педиатр. 2019 15 марта; 56 (3): 242-243. [PubMed: 30954999]
- 14.
Александраки К.И., Санпавитаякул К., Гроссман А. Надпочечниковая недостаточность. Пришли: Фейнгольд К.
 Р., Анавальт Б., Блэкман М.Р., Бойс А., Хрусос Г., Корпас Э., де Гердер В.В., Дхатария К., Дунган К., Хофланд Дж., Калра С., Кальцас Г., Капур Н., Кох К., Копп П., Корбонитс М. , Kovacs CS, Kuohung W, Laferrere B, Levy M, McGee EA, McLachlan R, New M, Purnell J, Sahay R, Singer F, Sperling MA, Stratakis CA, Trence DL, Wilson DP, редакторы. Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 7 ноября 2022 г. [PubMed: 25905309]
Р., Анавальт Б., Блэкман М.Р., Бойс А., Хрусос Г., Корпас Э., де Гердер В.В., Дхатария К., Дунган К., Хофланд Дж., Калра С., Кальцас Г., Капур Н., Кох К., Копп П., Корбонитс М. , Kovacs CS, Kuohung W, Laferrere B, Levy M, McGee EA, McLachlan R, New M, Purnell J, Sahay R, Singer F, Sperling MA, Stratakis CA, Trence DL, Wilson DP, редакторы. Эндотекст [Интернет]. MDText.com, Inc.; Южный Дартмут (Массачусетс): 7 ноября 2022 г. [PubMed: 25905309]
Кортизол: гормон стресса | Everyday Health
Кортизол — это стероидный гормон, который помогает организму реагировать на стресс. Иногда его называют «гормоном стресса». Это связано с тем, что уровень кортизола в организме резко возрастает во время сильного стресса. (2)
Стероидные гормоны представляют собой категорию гормонов, естественным образом синтезируемых в организме из холестерина. В совокупности они выполняют широкий спектр функций в организме.
Кортизол и метаболизм: что нужно знать
Кортизол, в частности, играет роль в обмене веществ. Он стимулирует печень, чтобы увеличить производство сахара в крови. Он также помогает организму преобразовывать жиры, белки и углеводы в полезную энергию. Как часть реакции организма на борьбу или бегство, кортизол высвобождается во время стресса, чтобы дать вашему телу естественный заряд энергии. (2) Это ускорение предназначено для подпитки ваших мышц, чтобы отреагировать на угрожающую ситуацию. Но когда уровень кортизола постоянно высок из-за хронического стресса, те же самые эффекты могут привести к гипергликемии (постоянно высокий уровень сахара в крови) и, в свою очередь, к диабету 2 типа. (2)
Он стимулирует печень, чтобы увеличить производство сахара в крови. Он также помогает организму преобразовывать жиры, белки и углеводы в полезную энергию. Как часть реакции организма на борьбу или бегство, кортизол высвобождается во время стресса, чтобы дать вашему телу естественный заряд энергии. (2) Это ускорение предназначено для подпитки ваших мышц, чтобы отреагировать на угрожающую ситуацию. Но когда уровень кортизола постоянно высок из-за хронического стресса, те же самые эффекты могут привести к гипергликемии (постоянно высокий уровень сахара в крови) и, в свою очередь, к диабету 2 типа. (2)
Кортизол также помогает организму бороться с воспалением и регулировать кровяное давление. (2)
Этот гормон вырабатывается надпочечниками, двумя маленькими железами треугольной формы, расположенными над каждой почкой. Из надпочечников кортизол может высвобождаться непосредственно в кровоток. (3)
Гипофиз (железа размером с горошину в основании мозга) и гипоталамус (область мозга, контролирующая деятельность гипофиза) могут определять, имеет ли кровь необходимое количество кортизола в это. Эти две области мозга работают вместе, направляя надпочечники на выработку большего или меньшего количества кортизола, по сути, действуя как механизм контроля над тем, сколько кортизола вырабатывается. (3)
Эти две области мозга работают вместе, направляя надпочечники на выработку большего или меньшего количества кортизола, по сути, действуя как механизм контроля над тем, сколько кортизола вырабатывается. (3)
Эта связь между гипоталамусом, гипофизом и надпочечниками образует основу системы реакции организма на стресс.
Уровни кортизола: что они означают?
Уровень гормона кортизола естественным образом повышается и понижается в течение дня.
Уровень кортизола достигает самого низкого уровня поздно ночью — обычно около полуночи. Оттуда уровни начинают расти. Кортизол достигает своего наивысшего уровня в организме рано утром, достигая максимума около 9 часов утра, прежде чем снова начать снижаться в течение дня. (4)
Схема может измениться или измениться, если люди работают нерегулярно или много спят в течение дня. Заболевания, в том числе заболевания надпочечников, которые влияют на выработку или использование кортизола, также могут нарушать нормальную картину.
Заболевания надпочечников могут возникать, когда надпочечники производят слишком много или слишком мало кортизола.
При синдроме Кушинга вырабатывается слишком много кортизола (5), в то время как надпочечниковая недостаточность (АН) характеризуется слишком низким производством кортизола. (6)
Синдром Кушинга и кортизол: что нужно знать
Синдром Кушинга возникает, когда в крови слишком много кортизола в течение длительного периода времени. Это может вызвать физические и психические изменения.
Симптомы синдрома Кушинга могут включать: (5)
- Увеличение массы тела
- Высокое кровяное давление
- Высокий уровень сахара в крови
- Потеря мышечной массы и слабость
- Отек лица0024
- Проблемы с четким мышлением
Наиболее распространенной причиной синдрома Кушинга является прием препаратов стероидного типа, таких как преднизолон (дельтазон), которые по структуре очень похожи на кортизол. Этот тип синдрома Кушинга обычно проходит после прекращения приема лекарств, но вам необходимо поговорить с врачом, прежде чем прекращать прием таких лекарств, как преднизолон.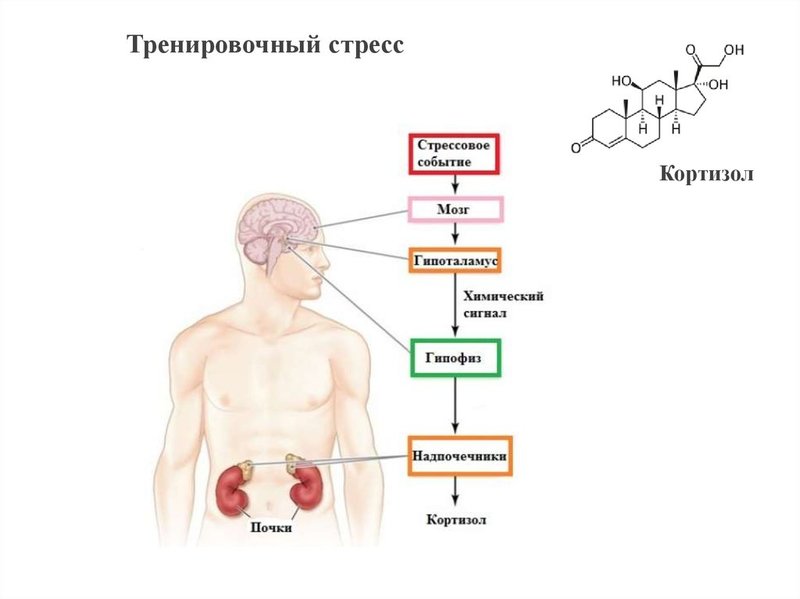 (5)
(5)
Синдром Кушинга также может быть вызван небольшой опухолью гипофиза. (5)
Надпочечниковая недостаточность и кортизол: что нужно знать
Надпочечниковая недостаточность возникает, когда надпочечники не производят достаточного количества кортизола. Это может произойти, когда надпочечники не работают должным образом (болезнь Аддисона) или когда гипофиз не направляет надпочечники на выработку кортизола. (6)
Симптомы надпочечниковой недостаточности могут включать: (6)
- Сильное утомление и слабость
- Потеря веса
- Обморок или головокружение, особенно в положении стоя
- Низкое кровяное давление
- Низкий уровень сахара в крови
- Потемнение кожи на лице, шее и тыльной стороне рук
Людям с недостаточностью надпочечников может потребоваться прием стероидных гормональных препаратов, называемых глюкокортикоидами, для повышения уровня кортизола. (6)
Тестирование уровня кортизола
Ваш поставщик медицинских услуг может порекомендовать вам проверить уровень кортизола, если он или она подозревает, что у вас слишком мало или слишком много кортизола. (4)
(4)
Уровни кортизола можно измерить в крови, моче или слюне. В какое время дня ваш врач берет образцы крови, зависит от того, беспокоит ли ваш врач слишком много или слишком мало кортизола. Образцы крови можно брать из вены на руке утром, когда уровни самые высокие, или образцы также можно брать около 4 часов дня, когда уровни должны быть значительно ниже.
Анализ крови на низкий уровень кортизола проводится путем измерения его уровня в крови до и через час после инъекции препарата, называемого адренокортикотропным гормоном (АКТГ). АКТГ — это гормон гипофиза, который помогает стимулировать выработку кортизола. У пациентов с низким уровнем кортизола, вызванным болезнью Аддисона, уровни не повышаются даже после инъекции АКТГ, тогда как у здоровых людей уровни значительно повышаются.
Также можно собирать слюну (обычно вечером, когда уровень кортизола ниже). Во время теста на кортизол в слюне вас попросят вставить в рот тампон и подождать несколько минут, пока он не пропитается слюной.
Для анализа мочи на кортизол вас могут попросить собрать всю мочу, которую вы выделяете в течение 24 часов, в контейнер, предоставленный лабораторией. Но уровень кортизола в моче иногда можно проверить с помощью одного образца первой утренней мочи.
Усталость надпочечников и кортизол
Термин «усталость надпочечников» в последние годы использовался в средствах массовой информации и некоторыми практикующими врачами для описания множества неясных симптомов, включая усталость, боли в теле, нервозность, нарушения сна и пищеварения. проблемы. (7) Общая идея заключается в том, что постоянный стресс может привести к тому, что надпочечники, вырабатывающие кортизол, «сгорят» и перестанут вырабатывать свои важные гормоны.
Научных доказательств усталости надпочечников нет. (8) Идея о том, что стресс вызывает «выгорание» надпочечников и прекращение выработки кортизола, не согласуется с научным пониманием того, как работают надпочечники. Стресс фактически увеличивает выработку кортизола. (9)
(9)
Ни Эндокринное общество — крупнейшая в мире организация врачей, занимающихся гормональными расстройствами, — ни какая-либо другая крупная медицинская организация не признает усталость надпочечников законным медицинским диагнозом. (9)
Кортизол, обмен веществ и увеличение веса
В последние десятилетия было проведено множество исследований, связывающих хронический стресс с увеличением веса и ожирением. (10) Кортизол, выделяемый надпочечниками в кровоток во время стрессовых ситуаций, играет важную роль в обмене веществ, что привело исследователей к гипотезе о том, что постоянно высокий уровень кортизола может играть роль в увеличении веса.
Некоторые исследования на животных показали, что слишком много кортизола может способствовать накоплению жира на животе. И исследователи знают, что люди и лабораторные животные, как правило, выбирают высококалорийные продукты, когда находятся в постоянном стрессе, что заставляет некоторых предположить, что хронически высокий уровень кортизола также может играть роль в том, чтобы заставить нас жаждать высококалорийной комфортной пищи.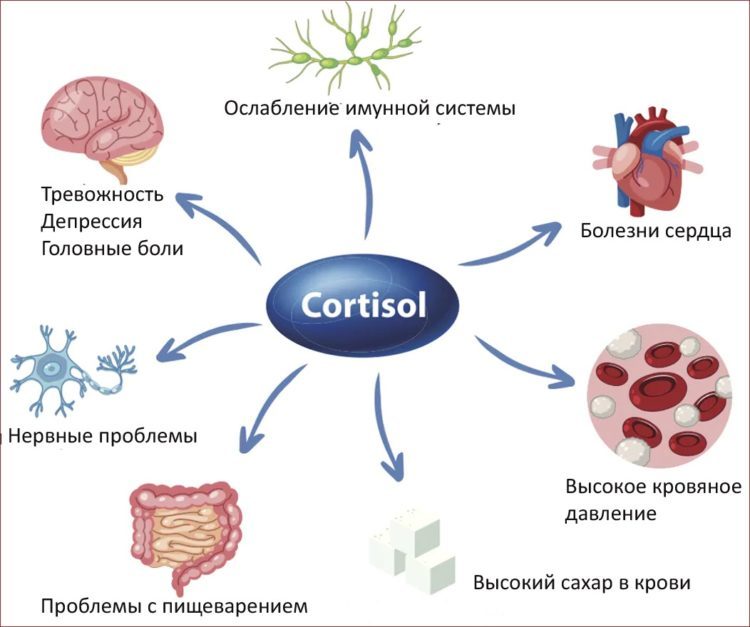 (10)
(10)
Но научные исследования на людях дали смешанные результаты о взаимосвязи между высоким уровнем кортизола и увеличением веса: одни исследования нашли связь, а другие нет. (11) Всесторонний обзор научных и медицинских исследований 2012 года не выявил последовательной связи между уровнем кортизола и жиром на животе. (11)
Многие из этих более старых исследований измеряли уровни кортизола в крови, моче или слюне. Хотя эти телесные жидкости могут служить хорошими маркерами ежедневных колебаний уровня кортизола и помогают врачам оценить, когда вырабатывается слишком много или слишком мало кортизола, некоторые ученые утверждают, что они не могут дать наиболее точную картину долгосрочного воздействия кортизола. (10)
В крупном исследовании 2017 года, в котором приняли участие более 2500 взрослых британцев, исследователи измерили концентрацию кортизола в волосах. Они обнаружили, что люди с более высоким уровнем кортизола в волосах в течение четырехлетнего периода с большей вероятностью страдали ожирением и оставались толстыми, чем люди с более низким уровнем.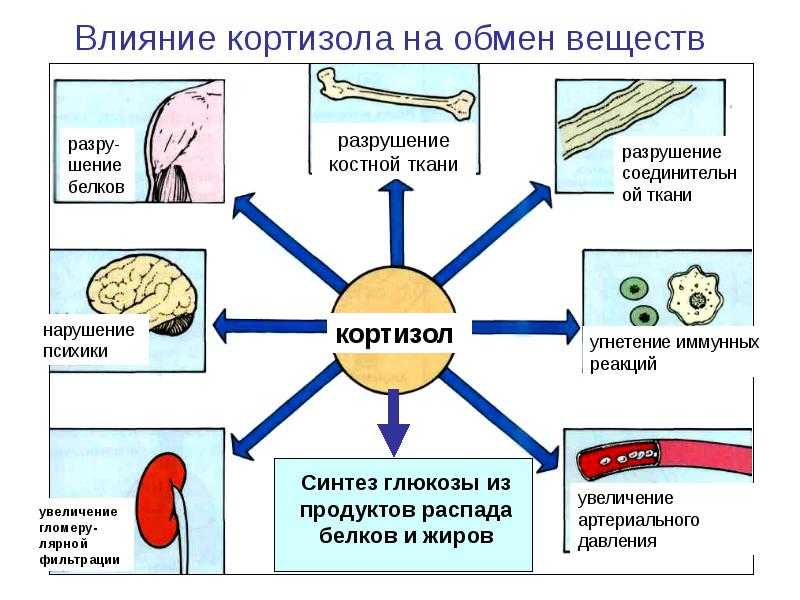 Но исследователи отметили, что неясно, связан ли повышенный кортизол с причиной ожирения или это просто связанная с этим проблема. Авторы также заявили, что кортизол в волосах может быть лучшим маркером длительного воздействия кортизола и хронического стресса, чем уровни кортизола, измеренные в крови, моче или слюне. (10)
Но исследователи отметили, что неясно, связан ли повышенный кортизол с причиной ожирения или это просто связанная с этим проблема. Авторы также заявили, что кортизол в волосах может быть лучшим маркером длительного воздействия кортизола и хронического стресса, чем уровни кортизола, измеренные в крови, моче или слюне. (10)

