Мышцы и фасции позвоночной области – эмбриогенез, анатомия, топография.
Олег Бабкин ноября 01, 2013
В организме, вероятно, нет более популярной области, чем мышцы спины. Рассмотрим некоторые интересные моменты их развития и топографии.
Эмбриогенез мышц спины
Интересно отметить, что мышцы спины по своему эмбриональному происхождению подразделяются на две группы.
1 группа – древние аутохтонные мышцы
После сегментизации тела на сомиты из задних отделов миотомов часть клеток мигрирует дорсально. В дальнейшем из них развивается аутохтонная мускулатура, поддерживающая центральную ось тела: сначала хорду, затем позвоночник.
Рис. Миграция клеток из миотомов (внизу) с последующим развитием из них глубоких мышц спмны (вверху).
***
1200+ остеопатов
Обязательно посетите нашу группу по остеопатии в телеграмме.
Ошибки пальпации, авторские техники и сам остеопатический приём.
👉 Телеграм Интересной остеопатии
Вот пост про из группы про обсуждение поверхностной и собственной фасций как мембранной пары:
***
Рис. Дифференцировка дермамиотома на миотом и дерматом. Миотом делится на эпимер (epimere) и гипомер (hypomere), из которых развивается осевая аутохтонная мускулатура.
Закладка мышц спины начинается с самых глубоких слоёв, лежащих ближе всего к позвоночному столбу. Первыми образуются моносегментарные мышцы. При таком типе строения сохраняется метамерное строение мышц – между соседними позвонками.
Моносегментарный – филогенетически самый древний тип строения осевой мускулатуры, который мы можем обнаружить ещё у низших беспозвоночных с сегментированным, или метамерным строением тела (кольчатые черви).
Аутохтонные мышцы иннервируются задними ветвями спинномозговых нервов, или rr. dorsales (posteriores), которые также имеют метамерное строение.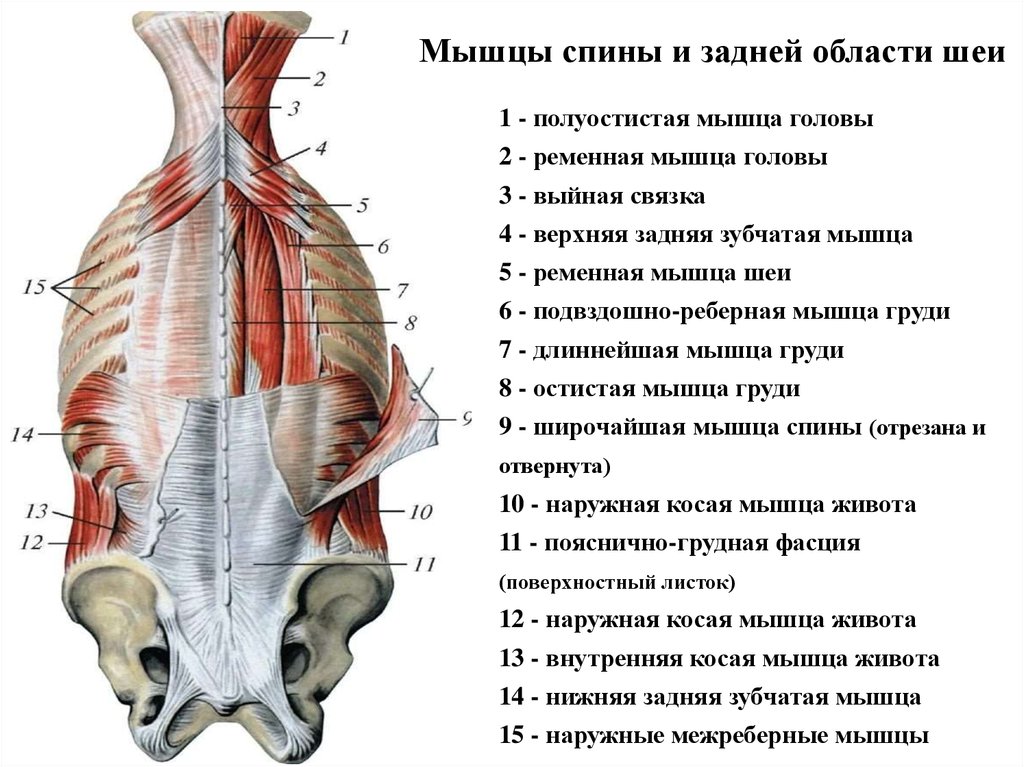
Рис. Метамерное развитие аутохтонных мышц и иннервирующих их задних ветвей спинномозговых нервов.
Задние ветви иннервируют глубокие собственные мышцы спины, подзатылочные мышцы и кожу задней поверхности головы и туловища. Задние ветви идут дорсально, после разделения спинномозгового нерва и проходят между поперечными отростками позвонков, обходя сбоку суставные отростки.
Рис. Задние ветви спинномозговых нервов иннервируют глубокую мускулатуру вертебральной области.
2 группа – поверхностные мышцы
Поверхностно лежащие мышцы спины имеют другое происхождение. Это несегментированные филогенетические более молодые мышцы. В процессе онтогенеза они перемещаются на спину с головы (висцеральные) и конечностей (трункопетальные). Интересно отметить, что при миграции поверхностные мышцы «уводят» вместе с собой и иннервирующие их нервы. Поэтому в отличие от метамерных аутохтонных мышц и их метамерных задних нервных ветвей, поверхностные мышцы иннервируются длинными нервами от передних ветвей спинномозговых нервов.
Границей между поверхностными и глубокими мышцами спины является тораколюмбальная фасция.
Анатомия глубоких мышц спины
Собственные мышцы спины заполняют медиальный и латеральный тракты.
Медиальный тракт, или tractus medialis – углубление, между остистыми отростками позвонков медиально (рис. А, 1) и поперечными отростками латерально (рис. А, 2). Это углубление продолжается на протяжении всего позвоночника. Латеральный тракт, или tractus lateralis – углубление между поперечными
отростками позвонков медиально (рис. А, 2)
и углами ребер латерально (рис. А, 3).
Рис. А, 1—остистый отросток, 2—поперечный отросток, 3—угол ребра.
Собственные мышцы спины, или musculi proprii dorsi включают в себя три большие мышцы, которые в свою очередь подразделяются на более мелкие:
1. Мышца-выпрямитель позвоночника, или musculus erector spinae
.1.1. Подвздошно-реберная мышца
1. 2.
Длиннейшая мышца
2.
Длиннейшая мышца
1.3. Остистая мышца
2. Поперечно-остистая мышца, или musculi transversospinalis. Эти мышцы лежат глубже под musculus erector spinae и занимают медиальный тракт. Поперечно-остистая мышца состоит из отдельных пучков, которые направляются от поперечных отростков нижележащего позвонка к остистому отростку вышележащего. Это и определяет название всей группы этих мышц.
2.1. Полуостистая мышца, или musculus semispinalis занимает самый поверхностный слой.
2.2. Многораздельная мышца, или musculi multifidi занимает средний слой.
2.3. Мышцы–вращатели, или musculi rotatores занимает самый глибокий слой.
В области краниовертебрального перехода поперечно-остистая мышца развивается в виде четырех парных мышц: верхняя и нижняя косые мышцы головы и большая и малая прямые мышцы головы.
3. Межостистые
мышцы, или mm.
interspinales. Также занимают древний медиальный
тракт. Более выражены в шейном и поясничном отделах.
Более выражены в шейном и поясничном отделах.
Межпоперечные мышцы занимают медиальный тракт. Более выражены в шейном и поясничном отделах.
4. Межпоперечные мышцы занимают медиальный тракт. Более выражены в шейном и поясничном отделах.
Эмбриогенез поверхностных мышц спины
Рис. Поверхностные мышцы спины. Источник картинки.
Трапециевидная мышца, или musculus trapezius
Трапециевидная мышца относится к аксифугальным мышцам. Их развитие происходит из зачатка мышцы на туловище, но в дальнейшем один конец мышцы перемещается и прикрепляется к костям пояса или плечевой кости. К этой группе также относятся mm. sternocleidomastoideus. Предполагется, что эти две мышцы происходят из задних частей жаберного аппарата (иннервация — 11 пара
черепно-мозговых нервов).
Широчайшая мышца спины, или musculus latissimus dorsi
Широчайшая мышца спины относится к группе аксипетальных мышц. Эти мышцы закладываются как мышцы конечностей, но один
их конец мигрирует и прикрепляется на костях туловища. К этой же группе мышц относятся большая и малая грудные мышцы.
Эти мышцы закладываются как мышцы конечностей, но один
их конец мигрирует и прикрепляется на костях туловища. К этой же группе мышц относятся большая и малая грудные мышцы.
Предполагается, что мышца, поднимающая лопатку, малая и большая ромбовидные мышцы, верхняя и нижняя задние зубчатые — это переместившиеся участки мезенхимы, находящиеся впереди вентральных отрезков нижних шейных миотомов.
Рис. Направления эмбриогенеза поверхностных мышц спины.
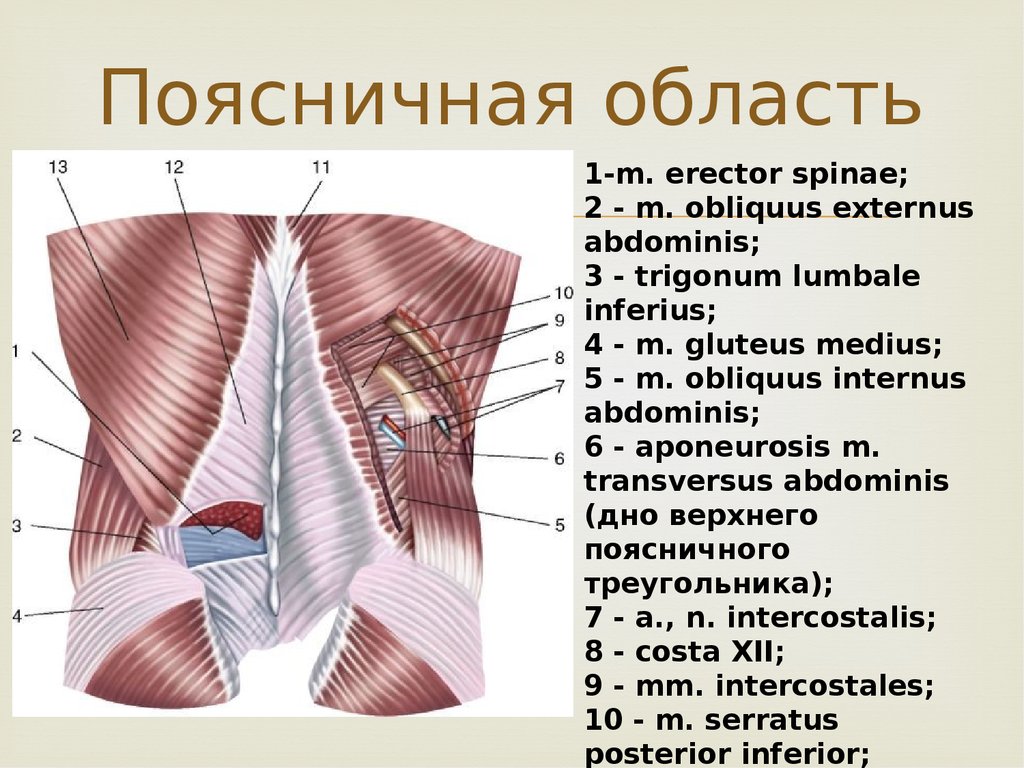
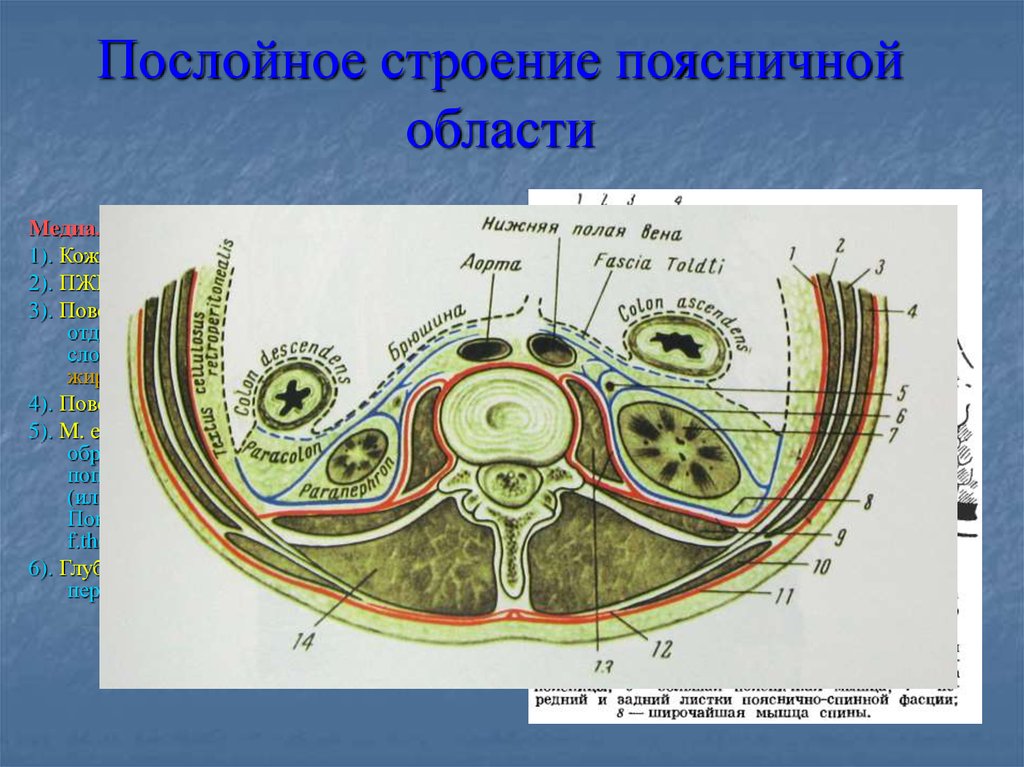
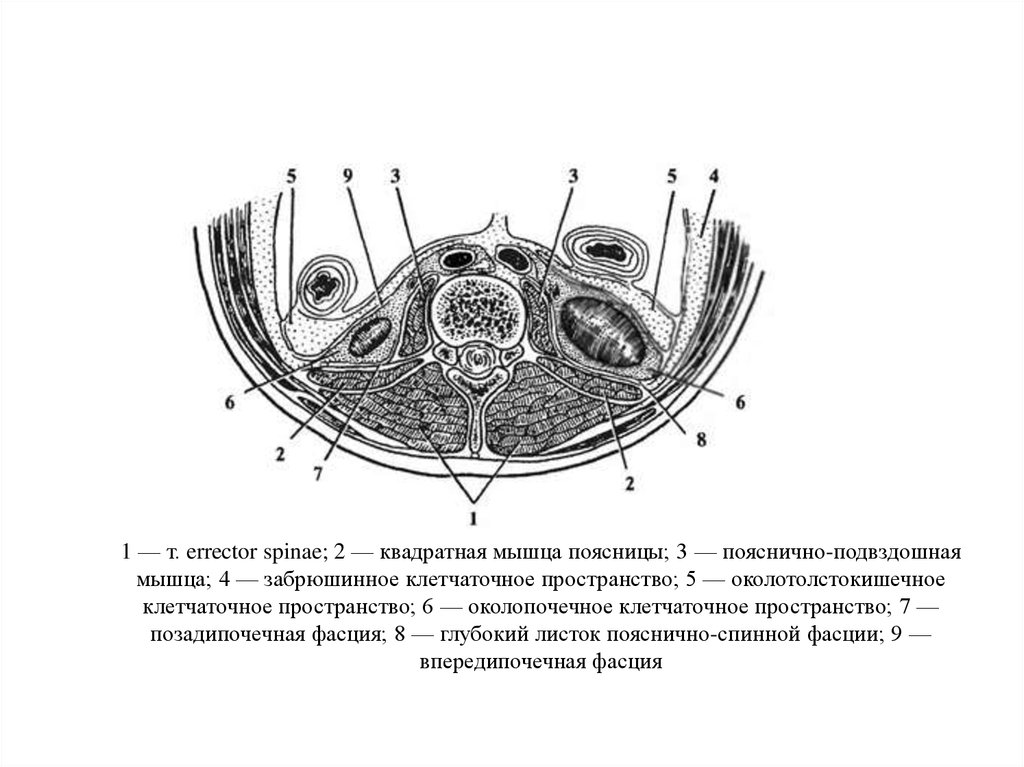
Пояснично-грудная фасция, fascia thoracolumbalis.
Пояснично-грудная фасция является частью собственной фасции туловища. Считается, что fascia thoracolumbalis состоит из двух листков: поверхностного и глубокого. В поясничном отделе иногда выделяют три листка этой фасции, когда промежуточную фасциальную прослойку между мышцами считают за отдельный листок.
На всем своем своем протяжении от макушки до крестца глубокие мышцы спины покрыты поверхностным листком пояснично-грудной фасции. Краниально fascia thoracolumbalis (её поверхностный листок) начинается от затылочной кости, и каудально прикрепляется к крестцу и крыльям подвздошных костей. Медиально пояснично-грудная фасция прикрепляется или, остеопатичнее сказать, переходит в надостную связку позвоночника, или ligamentum supraspinale. Далее в межостистые связки, или ligamentum interspinale, и после этого в желтые связки, или ligamentum flavum.
Краниально fascia thoracolumbalis (её поверхностный листок) начинается от затылочной кости, и каудально прикрепляется к крестцу и крыльям подвздошных костей. Медиально пояснично-грудная фасция прикрепляется или, остеопатичнее сказать, переходит в надостную связку позвоночника, или ligamentum supraspinale. Далее в межостистые связки, или ligamentum interspinale, и после этого в желтые связки, или ligamentum flavum.
Рис. Пояснично-грудная фасция, fascia thoracolumbalis медиально переходит в связки позвоночника.
Латерально на уровне шейного отдела фасция прикрепляется к задним бугоркам поперечных отростков шейных позвонков. По другой версии пояснично-грудная фасция в области шеи латерально продолжается и окружает позвоночник с около позвоночными мышцами, сливаясь спереди с прветебральной фасцией шеи. Глубокий листок не выражен.
Рис. Пояснично-грудная фасция в области шеи.
На уровне грудного отдела фасция прикрепляется к углам ребер. Глубокий листок не выражен.
Глубокий листок не выражен.
Рис. Пояснично-грудная фасция в грудной области.
В поясничной области появляется глубокий листок фасции, который соединяется с поверхностным с образованием латерального шва (
Рис. пояснично-грудная фасция в поясничной области. Три её листка.
Рис. Горизонтальный срез мышц и фасций поясничной области. Lateral raphe — латеральный шов.
Таким образом, глубокие мышцы спины на всем своём протяжении лежат в фасциально-костном футляре. Футляр образован вентрально позвоночником, ребрами, или глубоким листком фасции, а дорсально мышцы покрывает поверхностный листок грудо-поясничной фасции.
К поверхностному листу пояснично-грудной фасции крепятся поверхностные мышцы спины: широчайшая, трапециевидная и нижняя зубчатая.
***
1200+ остеопатов
Обязательно посетите нашу группу по остеопатии в телеграмме.
Ошибки пальпации, авторские техники и сам остеопатический приём.
👉 Телеграм Интересной остеопатии
Вот пост про из группы про обсуждение поверхностной и собственной фасций как мембранной пары:
А это фрагмент видео Жан-Клода Гимберто «Прогулка под кожей» + мои аудио комментарии из того же поста.
***
Новый способ хирургического лечения послеоперационных межреберных и поясничных грыж
Межреберные грыжи брюшной стенки являются редкой патологией. Они возникают как следствие травмы или хирургического вмешательства (забрюшинный доступ к почке, брюшной аорте) [1—6]. Нарушение целостности диафрагмы и межреберных мышц и нервов [7], а также возможность выхода в грыжевой мешок изгиба ободочной кишки или печени, делают хирургическое лечение таких грыж весьма сложным, прежде всего из-за трудностей создания ретромускулярной площадки для размещения сетчатого протеза адекватного размера. Это обусловливает необходимость обширной и травматичной открытой диссекции.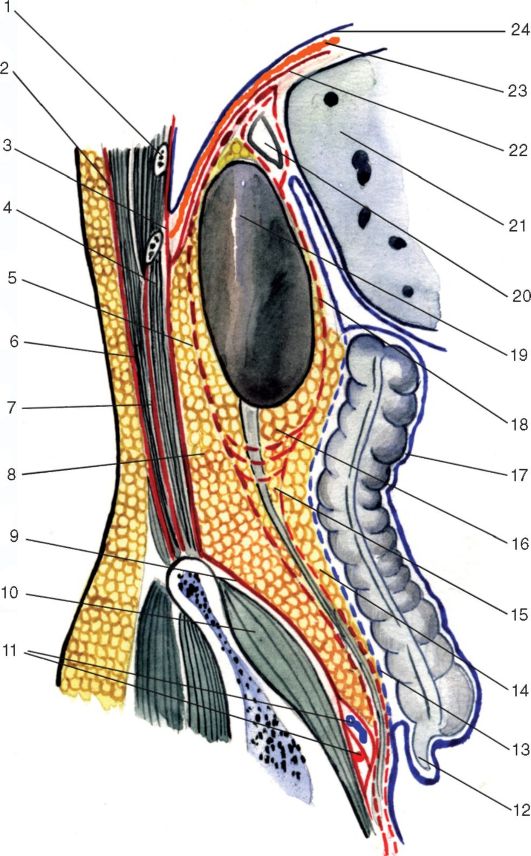
Клиническое наблюдение
Пациент Б., 60 лет, обратился по поводу выбухания в правом боку, существенно ограничивающего физическую активность и периодически вызывающего болевые ощущения. За 4 года до обращения перенес правостороннюю радикальную нефрэктомию по поводу рака почки. При физикальном обследовании выявлено мягкое, легко вправимое выпячивание размером приблизительно 12×10 см в дорзальной части правостороннего люмботомического разреза. Послеоперационный рубец обычного вида общей длиной 25 см косо пересекает X и XI ребра. Ультразвуковое исследование подтвердило межреберный (между X и XI ребрами) дефект брюшной стенки размером 10×8 см. Анестезиологический риск II по ASA.
03.04.13 под комбинированным эндотрахеальным наркозом выполнена операция: эндоскопическая межмышечная протезирующая пластика межреберной грыжи справа. Больной находился на операционном столе в положении лежа на левом боку с поднятой правой верхней конечностью и выдвинутым поясничным валиком стола. Выполнен горизонтальный разрез кожи, подкожной клетчатки и фасции и апоневроза правой наружной косой мышцы живота на пересечении среднеключичной линии и горизонтальной линии, проведенной от передневерхней ости подвздошной кости. Между наружной и внутренней косой мышцей пальцем сформирована полость, в которую введен баллонный диссектор с троакаром (Spacemaker Plus BTT/Round Balloon Dissector, «Covidien», США).
Больной находился на операционном столе в положении лежа на левом боку с поднятой правой верхней конечностью и выдвинутым поясничным валиком стола. Выполнен горизонтальный разрез кожи, подкожной клетчатки и фасции и апоневроза правой наружной косой мышцы живота на пересечении среднеключичной линии и горизонтальной линии, проведенной от передневерхней ости подвздошной кости. Между наружной и внутренней косой мышцей пальцем сформирована полость, в которую введен баллонный диссектор с троакаром (Spacemaker Plus BTT/Round Balloon Dissector, «Covidien», США).
С помощью баллонного диссектора полость расширена в сторону вентрального и дорзального конца послеоперационного рубца. Диссектор извлечен, через троакар в созданную полость инсуфлирован углекислый газ и введен 10-миллиметровый жесткий эндоскоп с углом зрения 30°. Через вентральный отдел рубца введен 5-миллиметровый манипуляционный троакар. С помощью ультразвукового диссектора рассечены рубцовые сращения между наружной и внутренней косой мышцей по всей длине рубца.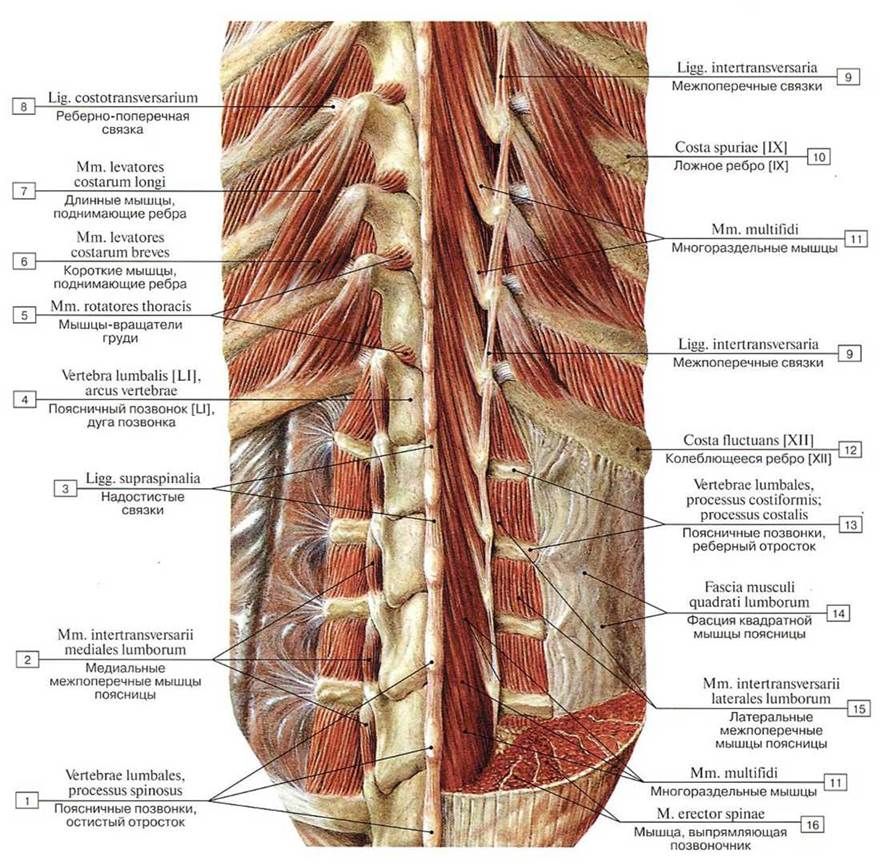 Грыжевой мешок выделен из рубцов и вправлен в брюшную полость. Грыжевые ворота ушиты непрерывным швом нитью V-LOC 180 («Covidien», США) 2-0 30 см. Сформировано ложе для сетчатого протеза: медиально до наружного края влагалища прямой мышцы живота, каудально до крыла правой подвздошной кости, краниально до места прикрепления правой наружной косой мышцы к VIII ребру (с отсечением прикреплений к IX и X ребрам и выходом к местам фиксации передней лестничной мышцы и широчайшей мышцы спины), латерально/дорзально до места соединения сухожилий внутренней косой, поперечной, широчайшей мышцы спины и задней нижней зубчатой мышцы (рис. 1).Рисунок 1. Взаиморасположение зоны диссекции (указана стрелками) и нервно-мышечных структур брюшной стенки.Рисунок 1. Взаиморасположение зоны диссекции (белая линия) и нервно-мышечных структур брюшной стенки. б — анатомический срез (черная стрелка — прикрепление наружной косой мышцы к ребру — отсечено). Для дорзальной диссекции через люмботомический рубец на уровне задней подмышечной линии введен еще один 5-миллиметровый троакар.
Грыжевой мешок выделен из рубцов и вправлен в брюшную полость. Грыжевые ворота ушиты непрерывным швом нитью V-LOC 180 («Covidien», США) 2-0 30 см. Сформировано ложе для сетчатого протеза: медиально до наружного края влагалища прямой мышцы живота, каудально до крыла правой подвздошной кости, краниально до места прикрепления правой наружной косой мышцы к VIII ребру (с отсечением прикреплений к IX и X ребрам и выходом к местам фиксации передней лестничной мышцы и широчайшей мышцы спины), латерально/дорзально до места соединения сухожилий внутренней косой, поперечной, широчайшей мышцы спины и задней нижней зубчатой мышцы (рис. 1).Рисунок 1. Взаиморасположение зоны диссекции (указана стрелками) и нервно-мышечных структур брюшной стенки.Рисунок 1. Взаиморасположение зоны диссекции (белая линия) и нервно-мышечных структур брюшной стенки. б — анатомический срез (черная стрелка — прикрепление наружной косой мышцы к ребру — отсечено). Для дорзальной диссекции через люмботомический рубец на уровне задней подмышечной линии введен еще один 5-миллиметровый троакар.
В ложе размещена монофиламентная легкая сетка из полиэстера (Parietex, «Covidien», США) 20×20 см. Сетка фиксирована по периметру к внутренней косой мышце, ребрам, сухожилию внутренней косой и поперечной мышцы, крылу подвздошной кости, а также по периметру грыжевых ворот («двойная корона») титановыми спиралями Protack («Covidien», США). Ложе сетки дренировано с активной аспирацией через троакарную рану. Продолжительность операции 110 мин, кровопотеря около 30 мл.
Ранний послеоперационный период протекал без особенностей. Умеренные боли в области операции купировались ненаркотическими анальгетиками. Отделяемое по активному дренажу уменьшилось со 150 мл сукровицы до 50 мл к 4-му дню после операции, когда дренаж был удален. Пациент выписан из стационара на 7-е сутки после операции (рис. 2).Рисунок 2. Вид области операции на 7-е сутки послеоперационного периода.
При наблюдении в течение 6 месяцев поздних осложнений и рецидива нет.
Обсуждение
Общепринятый в настоящее время при межреберных грыжах объем открытой операции описан в клиническом наблюдении R. Rosch и соавт. [8] больного с межреберной грыжей 5×5 см между XI и XII ребрами после левосторонней нефрэктомии по поводу рака почки. Производится герниолапаротомия. В ходе операции ложе для сетчатого протеза создается в краниальном отделе путем частичного отсечения прикреплений диафрагмы к ребрам; в дорзальном отделе за счет частичного смещения в вентральную сторону подвздошно-поясничной мышцы с выделением и предохранением подвздошно-подчревного нерва; в каудальном отделе требуется обнажение вентральной поверхности XII ребра; в вентральном отделе создается пространство между внутренней косой и поперечной мышцей. Брюшина ушивается. Устанавливается сетка, которая фиксируется отдельными швами. XI и XII ребра сопоставляются отдельными швами (или стальной проволокой [9]) поверх сетки. Созданное для сетки пространство дренируется, брюшная стенка ушивается [8].
Rosch и соавт. [8] больного с межреберной грыжей 5×5 см между XI и XII ребрами после левосторонней нефрэктомии по поводу рака почки. Производится герниолапаротомия. В ходе операции ложе для сетчатого протеза создается в краниальном отделе путем частичного отсечения прикреплений диафрагмы к ребрам; в дорзальном отделе за счет частичного смещения в вентральную сторону подвздошно-поясничной мышцы с выделением и предохранением подвздошно-подчревного нерва; в каудальном отделе требуется обнажение вентральной поверхности XII ребра; в вентральном отделе создается пространство между внутренней косой и поперечной мышцей. Брюшина ушивается. Устанавливается сетка, которая фиксируется отдельными швами. XI и XII ребра сопоставляются отдельными швами (или стальной проволокой [9]) поверх сетки. Созданное для сетки пространство дренируется, брюшная стенка ушивается [8].
Некоторые авторы рекомендуют фиксировать сетку к подвздошной кости костными якорями [10, 11].
Из описания видно, что операция травматична, сопровождается риском повреждения диафрагмы и плевры, нервных структур (рис.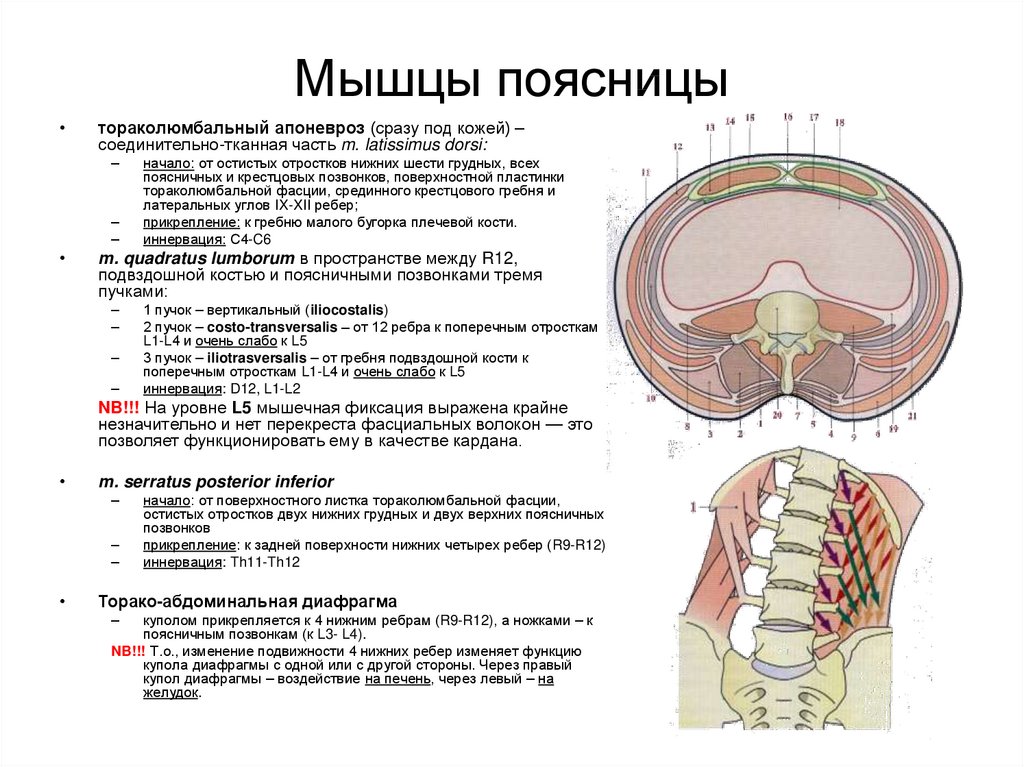 3).Рисунок 3. Вид раны при герниопластике межреберной грыжи с установленным сетчатым протезом (изображение в свободном доступе в интернете). Сведение ребер сопровождается длительным болевым синдромом. Но даже при этом не удается достигнуть перекрытия грыжевых ворот сеткой более чем на 3 см во все стороны.
3).Рисунок 3. Вид раны при герниопластике межреберной грыжи с установленным сетчатым протезом (изображение в свободном доступе в интернете). Сведение ребер сопровождается длительным болевым синдромом. Но даже при этом не удается достигнуть перекрытия грыжевых ворот сеткой более чем на 3 см во все стороны.
Мы решили прибегнуть к эндоскопической межмышечной пластике, потому что она позволяет установить сетчатый протез, заменив травматичное отслоение и рассечение мышц малоинвазивной диссекцией в пространстве между косыми мышцами живота, практически лишенном важных сосудисто-нервных структур. Единственными структурами, которые могут быть повреждены в процессе диссекции, являются латеральные кожные ветви сегментарных нервов (см. рис. 1, а). Однако широкое взаимное перекрытие зон иннервации сегментарных нервов и наличие передних кожных ветвей обеспечивают сохранение кожной чувствительности. Минимален также контакт с содержимым брюшной полости, повреждение которого могло бы стать причиной грозных осложнений. Эндоскопический доступ позволяет избежать проблем, связанных с раневой инфекцией.
Эндоскопический доступ позволяет избежать проблем, связанных с раневой инфекцией.
Восстанавливающийся после операции тонус мышц брюшной стенки надежно фиксирует сетку на месте. Хорошее кровоснабжение окружающих сетку мышц уменьшает вероятность образования серомы и инфильтрата, что часто происходит при фиксации сетки на мышцы, в контакте с подкожной клетчаткой или на брюшину. Не будет также серомы в грыжевом мешке, так как он вправляется в брюшную полость.
Преимущества способа подтверждаются незначительным болевым синдромом в послеоперационном периоде, не требовавшим назначения наркотических анальгетиков, ранней активизацией пациента, отсутствием нарушений кожной чувствительности в области брюшной стенки.
Предложенный способ применим также к лечению послеоперационных и посттравматических поясничных грыж и нейромускулярных дефектов, заболеваемость которыми значительно выше. S. Chatterjee и соавт.[12] в телефонном опросе перенесших нефрэктомию пациентов выяснили, что 34 (49%) из 70 жаловались на выбухание в боку, сохраняющееся более 1 года после операции.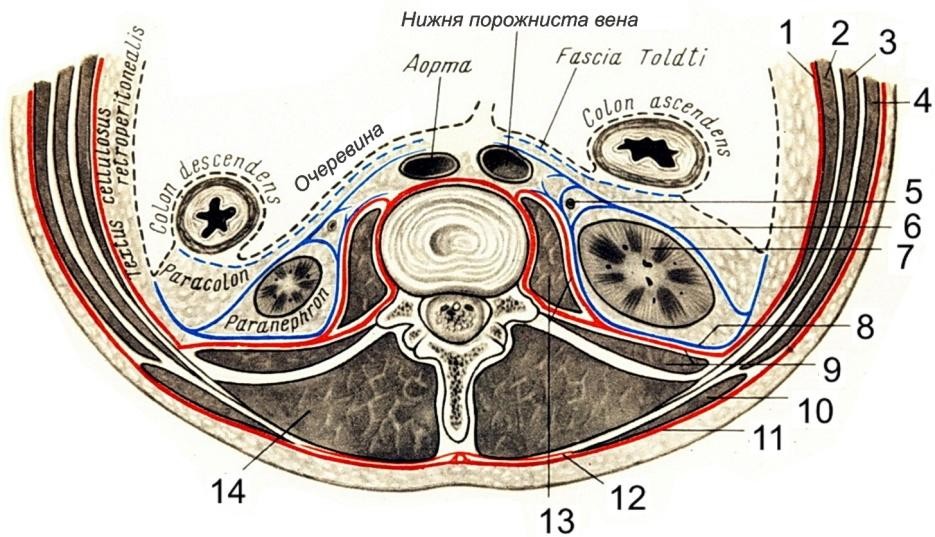 Описанные в литературе лапароскопические операции при поясничных грыжах дают хорошие результаты [13], но включают диссекцию ободочной кишки и печени и подразумевают использование дорогих композитных протезов. Результаты значительно ухудшаются при размерах грыжевых ворот больше 15 см [14], что объясняется анатомическими трудностями создания площадки для размещения сетки с адекватным перекрытием. К тому же в таких случаях фиксация дорзальной части сетки может сопровождаться повреждением симпатических, поясничных, подвздошно-паховых нервов и поясничных сосудов. Еще большие трудности возникают при сочетании поясничной грыжи с сохраненной почкой на стороне операции.
Описанные в литературе лапароскопические операции при поясничных грыжах дают хорошие результаты [13], но включают диссекцию ободочной кишки и печени и подразумевают использование дорогих композитных протезов. Результаты значительно ухудшаются при размерах грыжевых ворот больше 15 см [14], что объясняется анатомическими трудностями создания площадки для размещения сетки с адекватным перекрытием. К тому же в таких случаях фиксация дорзальной части сетки может сопровождаться повреждением симпатических, поясничных, подвздошно-паховых нервов и поясничных сосудов. Еще большие трудности возникают при сочетании поясничной грыжи с сохраненной почкой на стороне операции.
Ретроперитонеоскопические операции [15] имеют более сложный доступ (рис. 4)Рисунок 4. Вид области операции после ретроперитонеоскопической протезирующей пластики поясничной грыжи. и не позволяют создать адекватную краниальную зону фиксации при высоко или дорзально расположенных грыжевых воротах, так как отделение брюшины от диафрагмы опасно и технически трудно.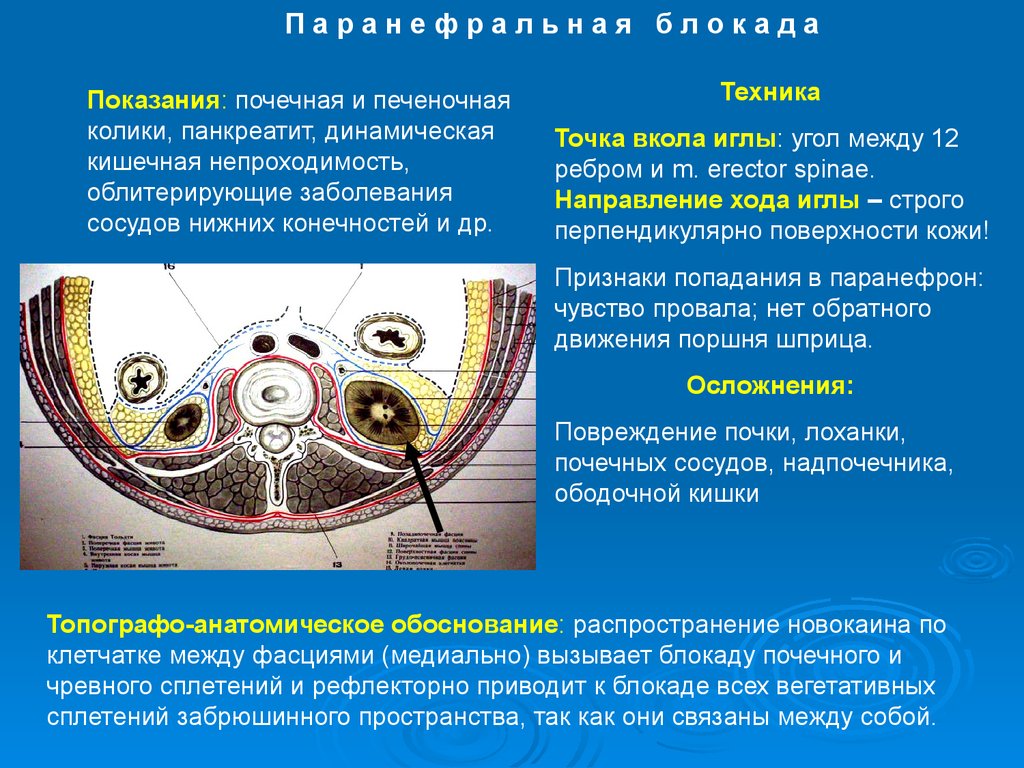
Описанным способом нами выполнены с хорошим результатом еще две операции: по поводу правосторонней послеоперационной скользящей поясничной грыжи (содержимое — печеночный изгиб ободочной кишки) и постнефрэктомического нейромускулярного дефекта слева. Детальный анализ результатов применения эндоскопической межмышечной пластики для лечения послеоперационных межреберных и поясничных грыж и нейромускулярных дефектов брюшной стенки будет опубликован после набора репрезентативной проспективной клинической группы.
Следует подчеркнуть, что описания предложенного нами способа в хирургической литературе нет.
Анатомия, спина, поясничные позвонки — StatPearls
Джошуа А. Ваксенбаум; Вамси Редди; Кэролайн Уильямс; Беннет Футтерман.
Информация об авторе и организациях
Последнее обновление: 1 августа 2022 г.
Введение
Позвонки вместе с межпозвоночными дисками составляют позвоночный столб или позвоночник.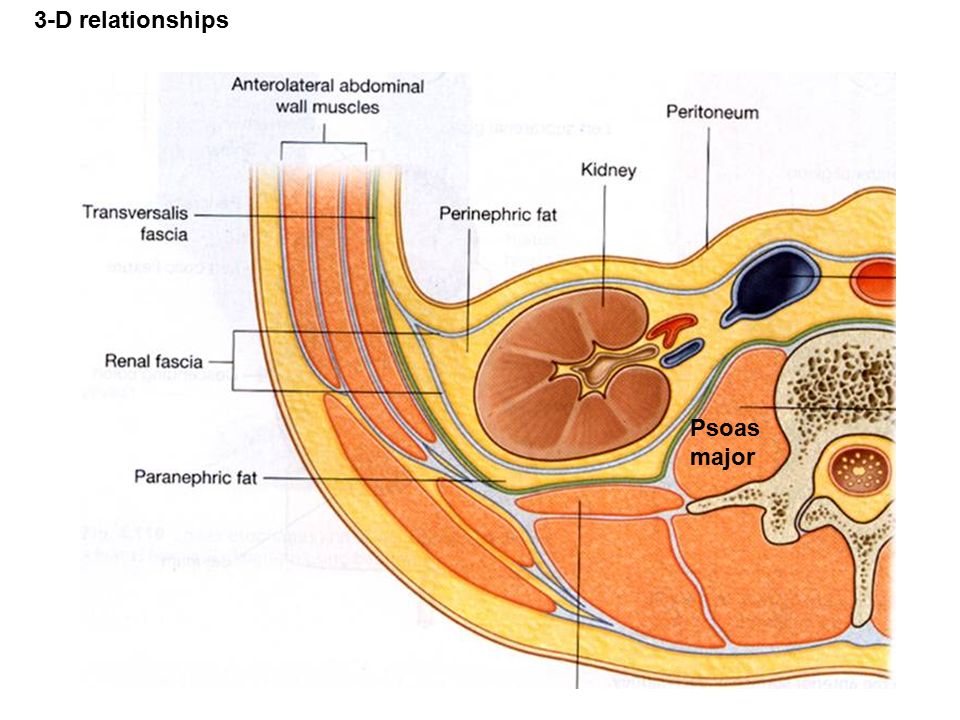 Он простирается от черепа до копчика и включает шейный, грудной, поясничный и крестцовый отделы. Позвоночник выполняет несколько основных функций в организме, включая защиту спинного мозга и ответвления спинномозговых нервов, поддержку грудной клетки и живота, а также обеспечивает гибкость и подвижность тела. Межпозвонковые диски отвечают за эту подвижность без ущерба для поддерживающей силы позвоночного столба. Поясничный отдел содержит пять позвонков, обозначенных L1-L5. Межпозвонковые диски вместе с пластинками, ножками и суставными отростками соседних позвонков образуют пространство, через которое выходят спинномозговые нервы. Поясничные позвонки как группа образуют лордотическую кривую.[1]
Он простирается от черепа до копчика и включает шейный, грудной, поясничный и крестцовый отделы. Позвоночник выполняет несколько основных функций в организме, включая защиту спинного мозга и ответвления спинномозговых нервов, поддержку грудной клетки и живота, а также обеспечивает гибкость и подвижность тела. Межпозвонковые диски отвечают за эту подвижность без ущерба для поддерживающей силы позвоночного столба. Поясничный отдел содержит пять позвонков, обозначенных L1-L5. Межпозвонковые диски вместе с пластинками, ножками и суставными отростками соседних позвонков образуют пространство, через которое выходят спинномозговые нервы. Поясничные позвонки как группа образуют лордотическую кривую.[1]
Типичные позвонки состоят из тела позвонка, позвоночной дуги, а также семи отростков. Тело несет большую часть силы, воздействующей на позвонки. Тела позвонков увеличиваются в размерах по мере опускания столба. Тело позвонка состоит из трабекулярной кости, содержащей красный мозг, окруженной тонким наружным слоем компактной кости. Дуга вместе с задней частью тела образует позвоночный (спинномозговой) канал, в котором находится спинной мозг. Дуга состоит из билатеральных ножек, кусочков кости, соединяющих арку с телом, и билатеральной пластинки, костные сегменты образуют большую часть арки, соединяя поперечный и остистый отростки. Типичный позвонок также содержит четыре суставных отростка, два верхних и два нижних, которые соприкасаются с нижним и верхним суставными отростками соседних позвонков соответственно. Точка, в которой встречаются верхняя и суставная фасетки, известна как фасеточный или зигапофизарный сустав. Они поддерживают выравнивание позвонков, контролируют диапазон движений и несут нагрузку в определенных положениях. Остистый отросток выступает кзади и книзу от дуги позвонка и перекрывает нижние позвонки в разной степени, в зависимости от области позвоночника. Наконец, два поперечных отростка симметрично выступают латерально от дуги позвонка.
Дуга вместе с задней частью тела образует позвоночный (спинномозговой) канал, в котором находится спинной мозг. Дуга состоит из билатеральных ножек, кусочков кости, соединяющих арку с телом, и билатеральной пластинки, костные сегменты образуют большую часть арки, соединяя поперечный и остистый отростки. Типичный позвонок также содержит четыре суставных отростка, два верхних и два нижних, которые соприкасаются с нижним и верхним суставными отростками соседних позвонков соответственно. Точка, в которой встречаются верхняя и суставная фасетки, известна как фасеточный или зигапофизарный сустав. Они поддерживают выравнивание позвонков, контролируют диапазон движений и несут нагрузку в определенных положениях. Остистый отросток выступает кзади и книзу от дуги позвонка и перекрывает нижние позвонки в разной степени, в зависимости от области позвоночника. Наконец, два поперечных отростка симметрично выступают латерально от дуги позвонка.
Типичные поясничные позвонки имеют несколько особенностей, отличных от тех, которые типичны для шейных или грудных позвонков.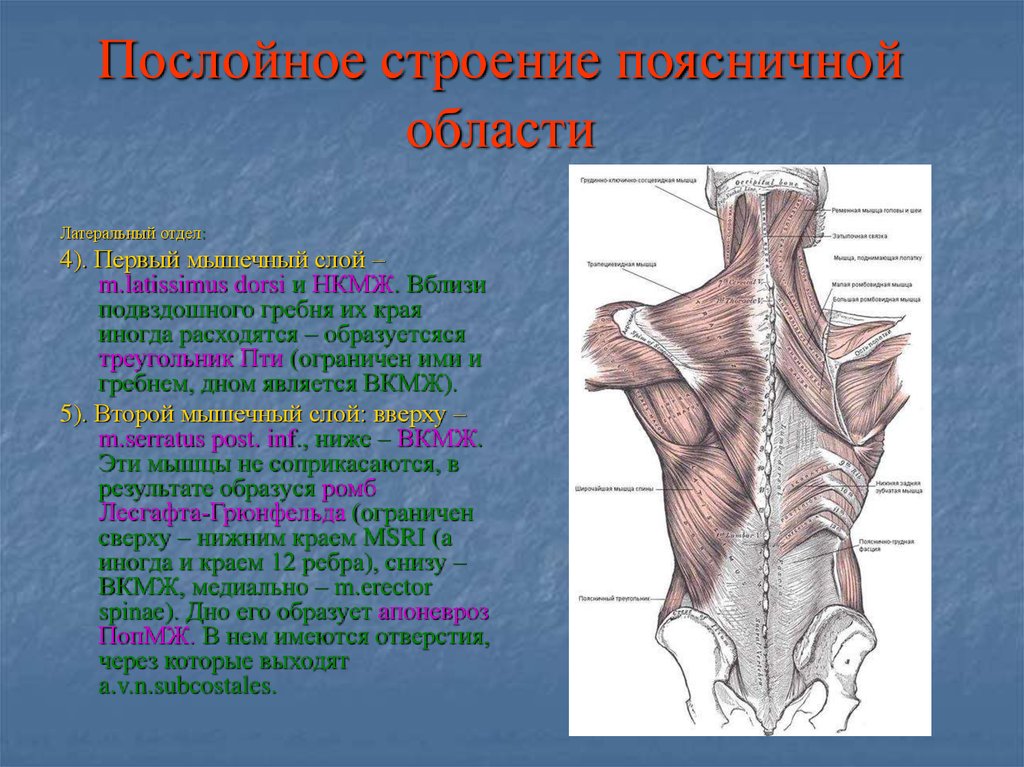 Наиболее заметным отличием является наличие большого тела позвонка. Остистый отросток короткий и толстый по сравнению с размером позвонка и выступает перпендикулярно телу. Суставные фасетки заметно вертикальны, верхние фасетки направлены кзадиомедиально и медиально. Фасетки также имеют уникальную особенность изогнутой суставной поверхности. Это одна из особенностей, которая отличает поясничные позвонки от грудных. Существует также добавление мамиллярного отростка на задней стороне верхнего суставного отростка. Высота поясничного межпозвонкового диска находится между шейными и грудными межпозвонковыми дисками [3].
Наиболее заметным отличием является наличие большого тела позвонка. Остистый отросток короткий и толстый по сравнению с размером позвонка и выступает перпендикулярно телу. Суставные фасетки заметно вертикальны, верхние фасетки направлены кзадиомедиально и медиально. Фасетки также имеют уникальную особенность изогнутой суставной поверхности. Это одна из особенностей, которая отличает поясничные позвонки от грудных. Существует также добавление мамиллярного отростка на задней стороне верхнего суставного отростка. Высота поясничного межпозвонкового диска находится между шейными и грудными межпозвонковыми дисками [3].
Существует только один поясничный позвонок, который можно считать нетипичным. L5 имеет самое большое тело и поперечные отростки среди всех позвонков. Передняя сторона тела имеет большую высоту по сравнению с задней. Это создает пояснично-крестцовый угол между поясничным отделом позвонков и крестцом.
Структура и функция
Как и во всей физиологии, анатомия структуры напрямую связана с ее функцией. Поясничные позвонки имеют самые большие тела во всем позвоночнике и увеличиваются в размерах по мере опускания позвоночника. Это заметное увеличение в размерах отражает ответственность поясничного отдела позвоночника за поддержку всей верхней части тела. Из-за размера межпозвонковых дисков относительно размера тела позвонка, а также размера и горизонтального направления остистых отростков поясничный отдел позвоночника имеет наибольшую степень растяжения позвоночного столба. Почти вертикальная ориентация верхних суставных фасеток обеспечивает сгибание, разгибание и боковое сгибание, но препятствует ротации. Маммиллярные отростки служат местом прикрепления межпоперечных и многораздельных мышц. Считается, что искривление суставных фасеток способствует стабилизации и несущей способности поясничных позвонков.[4]
Поясничные позвонки имеют самые большие тела во всем позвоночнике и увеличиваются в размерах по мере опускания позвоночника. Это заметное увеличение в размерах отражает ответственность поясничного отдела позвоночника за поддержку всей верхней части тела. Из-за размера межпозвонковых дисков относительно размера тела позвонка, а также размера и горизонтального направления остистых отростков поясничный отдел позвоночника имеет наибольшую степень растяжения позвоночного столба. Почти вертикальная ориентация верхних суставных фасеток обеспечивает сгибание, разгибание и боковое сгибание, но препятствует ротации. Маммиллярные отростки служат местом прикрепления межпоперечных и многораздельных мышц. Считается, что искривление суставных фасеток способствует стабилизации и несущей способности поясничных позвонков.[4]
Эмбриология
Все позвонки начинают окостеневать в эмбриональном периоде развития примерно на 8 неделе беременности. Они окостеневают из трех первичных центров окостенения: один в эндохондральном центре (который разовьется в тело позвонка) и по одному в каждом нервном отростке (который разовьется в ножки).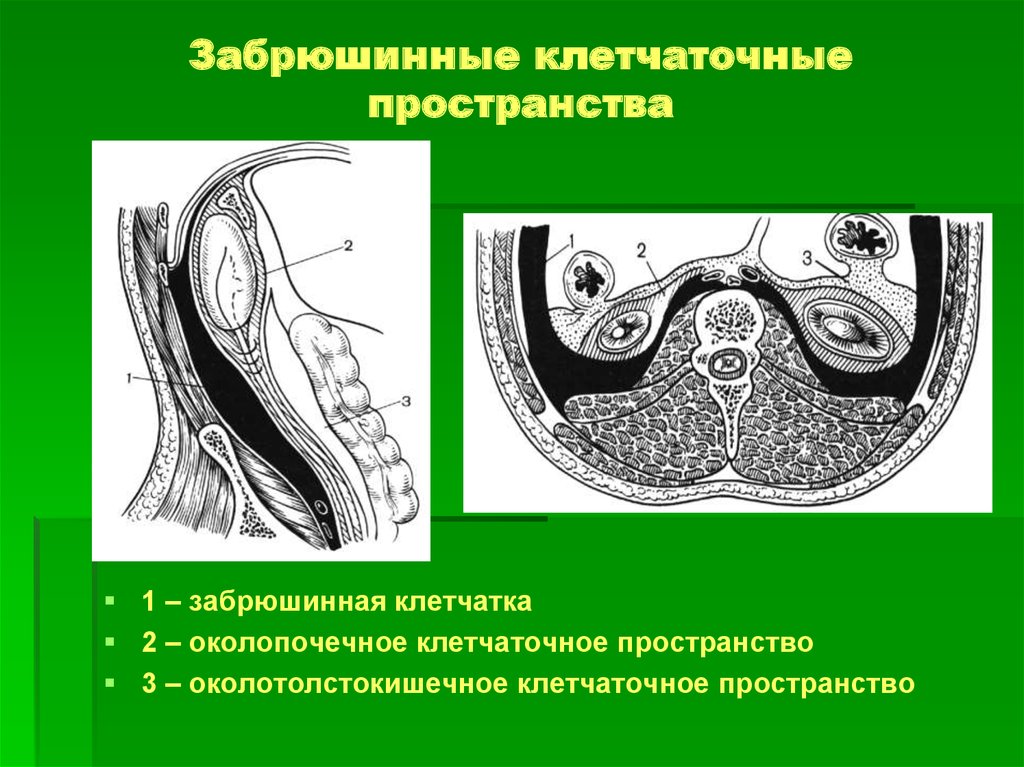 Он начинается в грудопоясничном переходе и продолжается в краниальном и каудальном направлениях. Нервные отростки сливаются с центром в возрасте от трех до шести лет. В период полового созревания на верхушке остистого и обоих поперечных отростков, а также на верхней и нижней поверхностях тела позвонка развиваются пять вторичных центров окостенения. Центры окостенения на теле позвонка отвечают за рост позвонков вверх-вниз. Окостенение завершается примерно к 25 годам.[5]
Он начинается в грудопоясничном переходе и продолжается в краниальном и каудальном направлениях. Нервные отростки сливаются с центром в возрасте от трех до шести лет. В период полового созревания на верхушке остистого и обоих поперечных отростков, а также на верхней и нижней поверхностях тела позвонка развиваются пять вторичных центров окостенения. Центры окостенения на теле позвонка отвечают за рост позвонков вверх-вниз. Окостенение завершается примерно к 25 годам.[5]
Кровоснабжение и лимфатическая система
Поясничные позвонки кровоснабжаются в основном подреберными и поясничными артериями. Эти основные артерии разветвляются на надкостничные и экваториальные артерии, которые, в свою очередь, разветвляются на переднюю и заднюю канальные ветви. Ветви переднего позвоночного канала направляют питательные артерии в тело позвонка для снабжения красного костного мозга.
Спинномозговые вены образуют венозные сплетения внутри и снаружи позвоночного канала. Эти сплетения не имеют клапанов и обеспечивают движение крови вверх или вниз в зависимости от градиента давления. В конечном итоге кровь стекает в сегментарные вены туловища.
В конечном итоге кровь стекает в сегментарные вены туловища.
Нервы
Менингеальные ветви спинномозговых нервов иннервируют все позвонки.
Мышцы
Поясничные позвонки служат точками крепления для многочисленных мышц: мышц, выпрямляющих позвоночник, межостистых, межпоперечных мышц, широчайших мышц спины, вращательных мышц и задней нижней зубчатой мышцы.
Хирургические аспекты
На поясничном отделе позвоночника проводится ряд хирургических вмешательств, особенно при дегенеративных, инфекционных и травматических заболеваниях позвоночника. Вот некоторые из них:
Фиксация в винтовом виде ножка
Ламинэктомия
Задняя поясничное слияние между телом [7]
Трансфораминальное построение. Поясничный межтеловой спондилодез [10]
Косой поясничный межтеловой спондилодез [11]
Корпэктомия
Клиническая значимость
Бесклапанные позвоночные венозные сплетения допускают метастазирование рака из таза, например рака предстательной железы, в позвоночник.
Поясничный отдел имеет меньшую частоту неврологических повреждений из-за переломов по сравнению с грудным отделом. Это связано с большими размерами позвоночного канала, нижним концом спинного мозга на уровне L2, а также относительной эластичностью корешков конского хвоста. Вот почему спинномозговые пункции выполняются ниже уровня L2; корешки, образующие конский хвост, взвешенные в спинномозговой жидкости (ЦСЖ), отходят от спинномозговой иглы.
Спинномозговые нервы увеличиваются в размерах по мере опускания спинного мозга; однако межпозвонковые отверстия уменьшаются в размерах. В дополнение к такой патологии, как дегенерация межпозвонкового диска, которая сближает два соседних позвонка, эта комбинация обычно приводит к спинальному стенозу, состоянию, при котором позвоночные отверстия сдавливают спинномозговые нервы. Это можно лечить с помощью ламинэктомии, процесса, при котором удаляются остистые отростки, пластинки и ножки, чтобы освободить место для спинного мозга и спинномозговых нервов.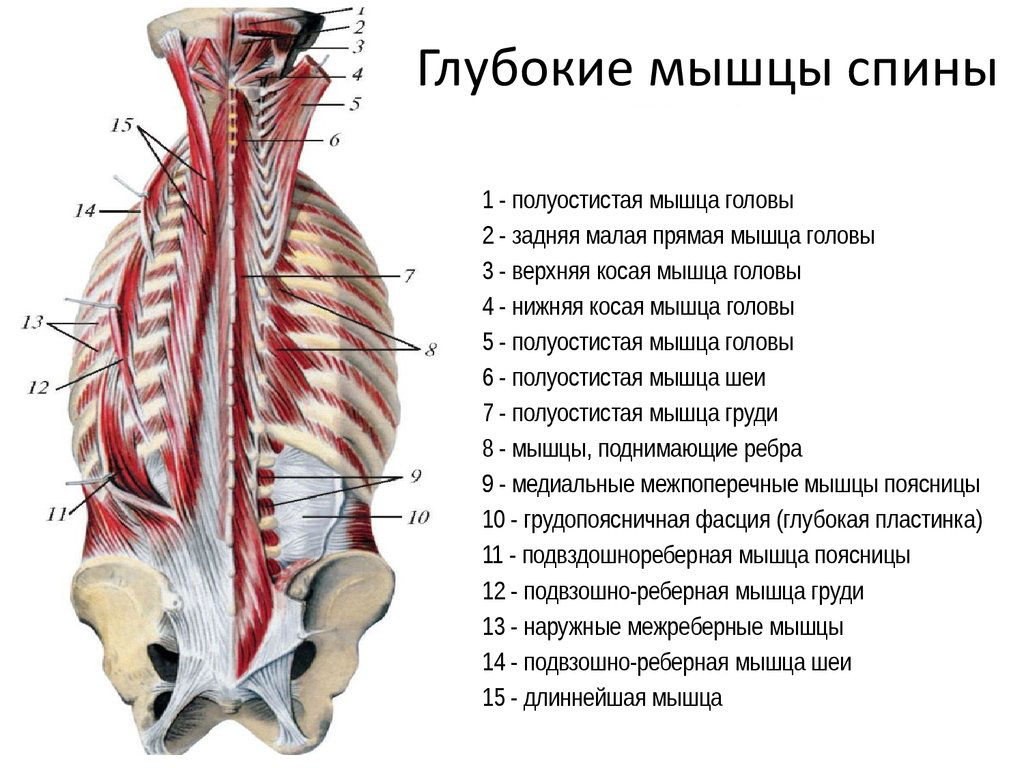
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Поясничные позвонки. Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
DeSai C, Reddy V, Agarwal A. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, спина, позвоночник. [PubMed: 30247844]
- 2.
Лафиан А.М., Торральба К.Д. Стеноз поясничного отдела позвоночника у пожилых людей. Реум Дис Клин Норт Ам. 2018 авг; 44 (3): 501-512. [PubMed: 30001789]
- 3.
Бервен С., Вадхва Р. Сагиттальное выравнивание поясничного отдела позвоночника. Нейрохирург Клиника N Am. 2018 июль; 29 (3): 331-339. [PubMed: 29933801]
- 4.
Бергер-Пастернак Б., Брылка Д., Сипко Т. Кинематика поясничного отдела позвоночника у бессимптомных людей при изменении положения тела с сидячего на стоячее.
 J Manipulative Physiol Ther. 2021 фев; 44 (2): 113-119. [PubMed: 33431283]
J Manipulative Physiol Ther. 2021 фев; 44 (2): 113-119. [PubMed: 33431283]- 5.
Kalamchi L, Valle C. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 мая 2022 г. Эмбриология, развитие позвоночника. [PubMed: 31751107]
- 6.
Can H, Diren F, Peker B, Gomleksiz C, Guclu DG, Kucuk C, Civelek E, Aydoseli A, Sencer A. Морфометрический анализ поясничных артерий и взаимосвязь с межпозвонковыми дисками : Исследование хирургической анатомии на свежих трупах человека. Турк Нейрохирург. 2020;30(4):577-582. [В паблике: 32530478]
- 7.
Fan Y, Zhou S, Xie T, Yu Z, Han X, Zhu L. Хирургическое вмешательство против заднего поясничного межтелового спондилодеза при дегенеративном заболевании поясничного отдела позвоночника: анализ методом конечных элементов. J Orthop Surg Res. 2019 30 декабря; 14 (1): 476. [Бесплатная статья PMC: PMC6937696] [PubMed: 31888664]
- 8.
Jin M, Zhang J, Shao H, Liu J, Huang Y.
 Чрескожный трансфораминальный эндоскопический поясничный межтеловой спондилодез при дегенеративных заболеваниях поясницы: серия последовательных случаев со средним 2-летним последующим наблюдением. Врач боли. 2020 март; 23(2):165-174. [В паблике: 32214300]
Чрескожный трансфораминальный эндоскопический поясничный межтеловой спондилодез при дегенеративных заболеваниях поясницы: серия последовательных случаев со средним 2-летним последующим наблюдением. Врач боли. 2020 март; 23(2):165-174. [В паблике: 32214300]- 9.
Эпштейн Н.Э. Обзор рисков и осложнений экстремального бокового спондилодеза (XLIF). Сург Нейрол Инт. 2019;10:237. [Бесплатная статья PMC: PMC6911674] [PubMed: 31893138]
- 10.
Тан Л, Ву И, Цзин Д, Сюй И, Ван С, Пан Дж. Метаанализ байесовской сети 5 различных хирургических операций слияния для лечения поясничного спондилолистеза. Медицина (Балтимор). 2020 апр;99(14):e19639. [Бесплатная статья PMC: PMC7440103] [PubMed: 32243393]
- 11.
Li R, Li X, Zhou H, Jiang W. Разработка и применение косого поясничного межтелового спондилодеза. Ортоп Хирург. 2020 апр;12(2):355-365. [Бесплатная статья PMC: PMC7967883] [PubMed: 32174024]
- 12.
Patel EA, Perloff MD.
 Корешковые болевые синдромы: шейный, поясничный и спинальный стеноз. Семин Нейрол. 2018 дек; 38 (6): 634-639. [PubMed: 30522138]
Корешковые болевые синдромы: шейный, поясничный и спинальный стеноз. Семин Нейрол. 2018 дек; 38 (6): 634-639. [PubMed: 30522138]- 13.
Шин Э.Х., Чо К.Дж., Ким Ю.Т., Пак М.Х. Факторы риска рецидива грыжи поясничного отдела позвоночника после дискэктомии. Инт Ортоп. 2019Апр; 43 (4): 963-967. [PubMed: 30327934]
Поясничные позвонки: Анатомия и клинические аспекты
Автор:
Элис Фернг BS, MD, PhD
•
Рецензент:
Димитриос Митилинаиос, доктор медицины, доктор философии
Последнее рассмотрение: 23 ноября 2022 г.
Время считывания: 10 минут
Поясничные позвонки расположены в нижней части позвоночного столба, ниже грудной клетки и выше таза и крестца. Поскольку эти позвонки в наибольшей степени ответственны за то, чтобы нести вес верхней части тела (и обеспечивать движение), логически они также являются самыми большими сегментами позвоночного столба. Для этих позвонков характерно отсутствие поперечного отверстия внутри поперечного отростка и отсутствие фасеток по бокам тела.
Содержимое
- Анатомия
- Общая характеристика
- Особые поясничные позвонки
- Нервы
- Мышцы, влияющие на функцию поясничных позвонков
- Клинические заметки
- Спондилолиз и спондилолистез
- Грыжа диска
- Аномальные искривления позвоночника
- Аномалии
- Источники
+ Показать все
Анатомия
Общие характеристики
Существует 5 поясничных позвонков (обозначаемых как L1-L5), обнаруженных у взрослых людей, и они расположены под грудными позвонками. Они являются самыми большими по размеру из всех позвонков, потому что поясничные позвонки должны быть способен выдерживать вес тела, когда человек стоит за счет действия силы тяжести.
[Анатомия типичного позвонка (схема)]
Подводя итог, можно сказать, что основными анатомическими компонентами поясничного позвонка являются:
- Тело позвонка
- Позвоночная дуга
- Остистый отросток
- Ножки и пластинки
- Позвоночное отверстие
- Верхние и нижние суставные отростки/фасетки
- Поперечные отростки
Отличительные особенности поясничных позвонков включают толстое и прочное тело позвонка , тупой четырехугольный остистый отросток для прикрепления сильных поясничных мышц и суставные отростки, ориентированные иначе, чем те, которые находятся на других позвонках. Тело позвонка большое, шире в поперечном направлении по сравнению с продольным и толще спереди, чем сзади. Он также уплощен или слегка вогнут сверху и снизу, вогнут сзади и глубоко ограничен спереди и сбоку.
Тело позвонка большое, шире в поперечном направлении по сравнению с продольным и толще спереди, чем сзади. Он также уплощен или слегка вогнут сверху и снизу, вогнут сзади и глубоко ограничен спереди и сбоку.
Каждый поясничный позвонок имеет тело позвонка и дугу позвонка. Дуга позвонка состоит из пары ножек и пары пластинок, которые окружают позвоночное отверстие, которое в конечном итоге поддерживает 7 отростков. Ножки очень сильные и направлены назад от верхней части тела позвонка. В результате нижние позвоночные вырезки имеют значительную глубину. Ножки также изменяются по морфологии от L1 до L5, увеличиваясь в ширину от 9мм до 18 мм на L5. Угол в аксиальной плоскости также увеличивается с 10 до 20 градусов от L1 к L5.
Хотите узнать больше о позвоночнике? Наши викторины и диаграммы — лучший способ учиться и одновременно закреплять знания.
пластинки прочные, широкие и короткие по морфологии и образуют заднюю часть дуги позвонка. Верхние поясничные пластинки выше, а не шире, тогда как нижние поясничные пластинки шире, а не высоки. Пластинки соединяют остистый отросток с ножками.
Позвоночное отверстие имеет треугольную форму внутри дуги и больше по размеру, чем у грудных позвонков, но меньше, чем у шейных позвонков. верхний и нижний суставные отростки хорошо очерчены и выступают вверх и вниз от соединения ножек и пластинок соответственно. Верхние отростки вогнуты и обращены медиально (например, когда ладони обращены друг к другу, когда собираются хлопнуть), тогда как нижние отростки выпуклые и обращены латерально к верхним отросткам следующего позвонка. Эта анатомическая форма позволяет противостоять скручиванию нижней части позвоночника.
Поперечные отростки длинные и тонкие, с изменением морфологии от L1 до L5. Эти отростки горизонтальны в L1-L3, а в L4-L5 немного наклонены вверх. В L1-L3 поперечные отростки отходят от сочленений ножек и пластинок, а в L4-L5 — от ножек и задних отделов тел позвонков, так как они расположены дальше вперед. Поперечные отростки располагаются впереди суставных отростков, а не позади них, как у грудных позвонков, и гомологичны ребрам.
Эти отростки горизонтальны в L1-L3, а в L4-L5 немного наклонены вверх. В L1-L3 поперечные отростки отходят от сочленений ножек и пластинок, а в L4-L5 — от ножек и задних отделов тел позвонков, так как они расположены дальше вперед. Поперечные отростки располагаются впереди суставных отростков, а не позади них, как у грудных позвонков, и гомологичны ребрам.
Особые поясничные позвонки
Позвонок L1
1/2
Синонимы: 1-й поясничный позвонок, Vertebra lumbalis 1
- Первый поясничный позвонок (L1) — L1 находится примерно на одной линии с передним концом 9-го ребра на уровне, называемом транспилорической плоскостью (поскольку на этом уровне находится привратник желудка).
- Пятый поясничный позвонок (L5) — L5 значительно отличается по морфологии, его тело намного глубже спереди, чем сзади, что позволяет сочленяться с крестцово-позвоночными выступами. остистый отросток меньше, между нижними суставными отростками имеется более широкий промежуток, а поперечные отростки толще и отходят от тела, а также от ножек.
Проверьте свои знания о структурах поясничного отдела позвоночника с помощью нашей интерактивной викторины!
Нервы
Спинной мозг доходит до позвонка L2. Ниже уровня L2 позвоночный канал окружает пучок нервов, известный как 9-й пучок.0191 cauda equina («хвост лошади»), который достигает нижних конечностей и органов таза.
Конский хвост у трупа: этот нервный пучок содержит спинномозговые нервы L2-L5, S1-S5 и Co.Мышцы, влияющие на функцию поясничных позвонков
- Длиннейшая мышца — Это длинная мышца, имеющая пояснично-позвоночное начало на уровне поперечных отростков и остистых отростков. Длиннейшая мышца может разгибать позвоночник при двустороннем сокращении, а одностороннее сокращение может сгибать позвоночник латерально в ту же сторону.
- Спинная мышца — Это длинная мышца, которая является частью пучка мышц и сухожилий, выпрямляющих позвоночник, которая помогает позвоночнику двигаться, а также помогает поддерживать осанку и сохранять вертикальное положение при стоянии.
- Многораздельная мышца – это длинная мышца, которая проходит по всей длине спины и выполняет функцию стабилизации и вращения поясничного отдела позвоночника.
- Межпоперечная мышца (mediales lumborum и laterales lumborum) — Эта мышца находится конкретно от L1-L5. Он двусторонне стабилизирует и разгибает поясничный отдел позвоночника и односторонне сгибает поясничный отдел позвоночника в боковом направлении в ту же сторону.
- Большая поясничная мышца — Эта мышца помогает сгибать туловище в боковом направлении и двусторонне поднимает туловище из положения лежа.
Клинические заметки
Спондилолиз и спондилолистез
Ножки иногда используются в качестве входа в тело позвонка для фиксации транспедикулярными винтами или для размещения костного цемента во время кифопластики или вертебропластики. Позвонок L5 является наиболее частым участком спондилолиз и спондилолистез .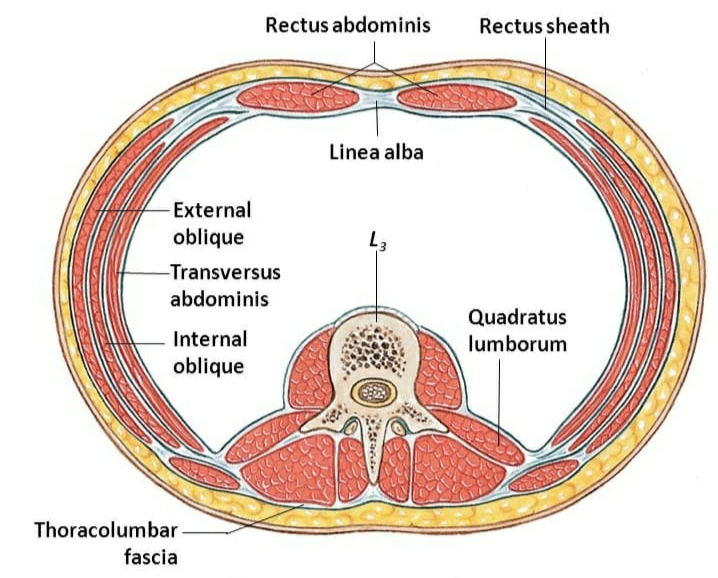
Кроме того, хотя у большинства людей 5 поясничных позвонков, есть люди, у которых 4 или 6 поясничных позвонков. У этих людей поясничные нарушения, которые обычно поражают L5, теперь поражают L4 или L6.
Грыжа диска
Как и в грудном отделе позвоночника, грыжа диска может возникать и в поясничном отделе позвоночника. Поскольку стрессоустойчивость фиброзного кольца уменьшается с возрастом, при достаточно большом напряжении или весовой нагрузке ткань студенистого ядра может выпячиваться через слабые места. Грыжевой материал может в конечном итоге сдавливать содержимое межпозвонкового отверстия, которое включает нервные корешки и кровеносные сосуды, что может привести к боли в пояснице. Мышцы, пораженные в этой области, также могут быть ослаблены при поражении двигательной части спинномозгового нерва.
Аномальные искривления позвоночника
Сколиоз — Это относится к аномальному боковому отклонению или искривлению, чаще всего в грудном отделе и распространенному среди девочек-подростков.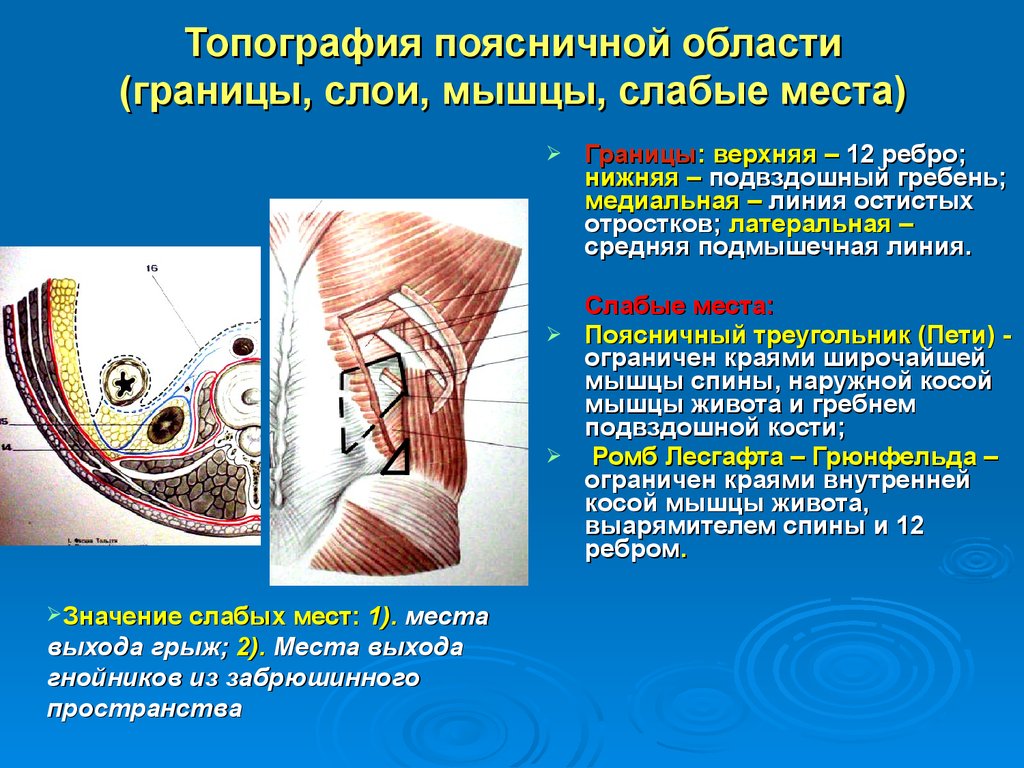 Это может быть результатом аномалии развития, когда тело и дуга не развиваются на одной стороне позвонка, что приводит к дисбалансу и неправильной кривизне.
Это может быть результатом аномалии развития, когда тело и дуга не развиваются на одной стороне позвонка, что приводит к дисбалансу и неправильной кривизне.
Кифоз — Преувеличенное искривление грудной клетки известно как кифоз. Верхняя часть спины, где находятся грудные позвонки, будет аномально изогнута, что приведет к более часто используемому термину «горбатый». Это состояние чаще всего является результатом остеопороза, прогрессирующего заболевания костей, характеризующегося снижением массы и плотности костей, но также может возникать у людей с остеомаляцией (нарушение минерализации костей) или туберкулезом позвоночника. К предрасполагающим рискам для остеопороза относятся: нехватка кальция или витамина D, менопауза, малоподвижный образ жизни, вес, пожилой возраст и/или расовая принадлежность. Однако мальчики-подростки, которые часто и активно занимаются нагрузками на позвоночник или спортом (тяжелая атлетика, борьба и т. д.), также могут заболеть кифозом.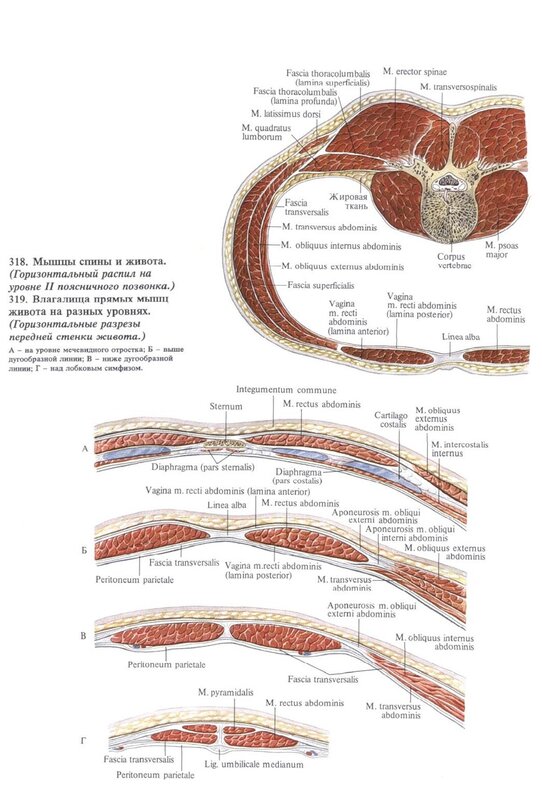
Лордоз — Это состояние связано с чрезмерным искривлением поясничного отдела позвоночника. На обычном жаргоне это известно как «покачивание назад», когда нижняя часть спины будет аномально искривлена, а не верхняя часть спины (как при кифозе). Причины лордоза такие же или сходные с причинами кифоза. Лордоз особенно распространен при беременности или ожирении из-за дополнительного веса живота, который заставляет поясничные позвонки принимать аномальное искривление.
Аномалии
Люмбализация — Относится к аномалиям позвоночника, определяемым несращением первого и второго сегментов крестца. При визуализации поясничный отдел позвоночника будет иметь 6 позвонков или сегментов вместо 5, а крестец, наоборот, будет иметь только 4 сегмента вместо 5.
Сакрализация L5 — Сакрализация представляет собой врожденную аномалию, при которой поперечный отросток L5 срастается с крестцом с одной или обеих сторон, с подвздошной костью или с крестцом и с подвздошной костью. Эта аномалия обычно проявляется двусторонне. Хотя сакрализация может вызывать боль в пояснице, она часто протекает бессимптомно, особенно при двустороннем поражении, поскольку биомеханика не будет такой дестабилизированной, как при недвустороннем поражении. Наконец, межпозвонковый диск L5-S1 также может быть тонким и узким.
Эта аномалия обычно проявляется двусторонне. Хотя сакрализация может вызывать боль в пояснице, она часто протекает бессимптомно, особенно при двустороннем поражении, поскольку биомеханика не будет такой дестабилизированной, как при недвустороннем поражении. Наконец, межпозвонковый диск L5-S1 также может быть тонким и узким.
Источники
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Каталожные номера:
- Анатомия поясничного отдела позвоночника. eОртопод. (по состоянию на 23 июля 2014 г.).
- Кеннет Саладин, Анатомия и физиология: единство формы и функции, 6-е издание, McGraw-Hill Science/Engineering/Math, Chapter 8.