виды, симптомы, причины, диагностика и лечение
г. Москва, ул. Партизанская, 41
Кунцевский
лечебно-реабилитационный центр.
Боль в бедре и области таза – довольно распространенная жалоба, особенно у людей пожилого возраста или профессиональных спортсменов. Ее причиной могут быть различные заболевания опорно-двигательного аппарата – мышц, костей, суставов. Одна из возможных причин – бурсит тазобедренного сустава или воспаление в суставной сумке. О причинах, симптомах, методах диагностики и лечения рассказали врачи Кунцевского лечебно-диагностического центра.
Что такое бурсит сустава
Бурса или суставная сумка находится в тех частях тела, где есть движение и нужна амортизация. Суставная сумка – это своеобразный карман из прочной внешней оболочки и слизистой ткани внутри. Ее задача – защита сустава от травм, повышенного трения движущихся элементов друг об друга и питание хрящевой ткани сустава, которая не имеет собственных кровеносных сосудов. Для этого клетки внутреннего слоя сумки вырабатывают специальную синовиальную жидкость. В ней есть все необходимые для питания и увлажнения хряща микроэлементы.
Для этого клетки внутреннего слоя сумки вырабатывают специальную синовиальную жидкость. В ней есть все необходимые для питания и увлажнения хряща микроэлементы.
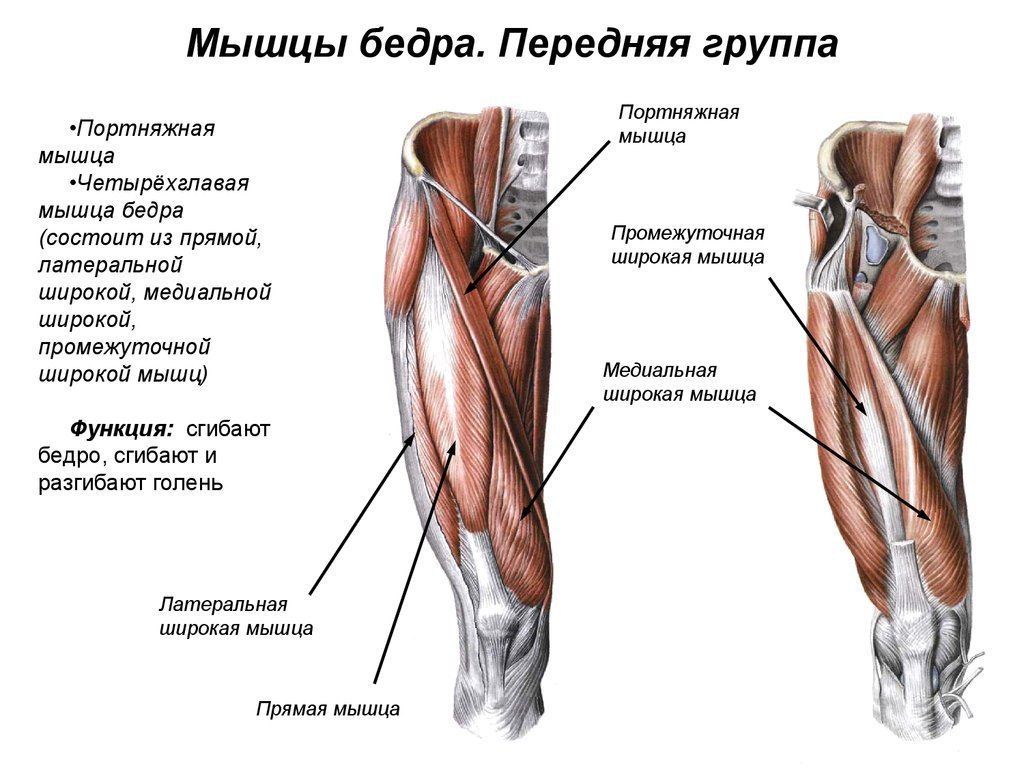
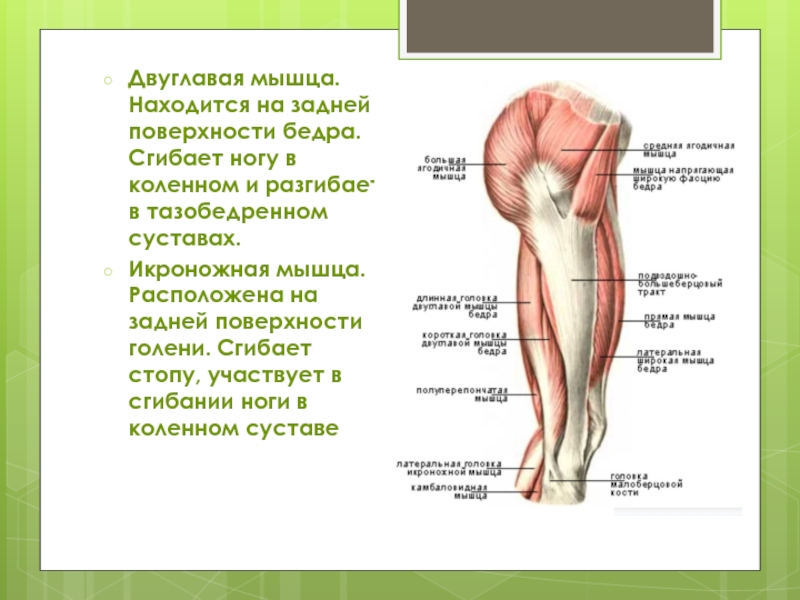
В тазобедренном суставе несколько сумок, расположенных на боковой стороне бедра (вертельная) и в глубине сустава подвздошно-поясничная и седалищная. Бурсит чаще всего возникает в вертельной, седалищной или подвздошно-поясничной сумках в тазобедренного сустава.
При воспалении меняется количество и состав смазочной жидкости. В ней появляются соли кальция, увеличивается количество белка, могут быть следы крови и воспалительные элементы. Самой жидкости становится больше, суставная сумка отекает, причиняет боль и становится причиной ограничения подвижности в суставе.
Виды бурсита
В зависимости от места, где возникло воспаление, различают:
- Вертельный бурсит тазобедренного сустава – патология в области наружного выступа костей таза, где и будет чувствоваться боль.
- Седалищный – воспаление протекает около седалищного бугра.
- Подвздошно-гребешковый – для этого воспаления характерна болезненность и заметная отечность на передней поверхности бедра.
Наиболее распространенная форма – вертельный бурсит бедра (встречается до двух раз чаще остальных видов). Он может беспокоить чаще женщин в силу анатомических особенностей строения женского таза – более широкий таз приводит к тому, что возникает более интенсивное трение мышц.
Вертельный бурсит часто знаком тем, кто профессионально или активно на любительском уровне занимается бегом, велосипедной ездой, работа связана с постоянным нахождением на ногах.
По характеру и времени протекания бурсит бывает:
- Острым – развивается за несколько дней, чаще служит последствием травм. Так острый вертельный бурсит может быть последствием падения на бок или резкого столкновения (например, удар бедром о стол). Острая фаза длится около месяца, после чего, если его не вылечить, перейдет в хроническую.

- Хроническим – менее интенсивный и затяжной воспалительный процесс.
Есть разница и в причине, по которой развился бурсит. Различают:
- Специфические воспаления – из-за неинфекционных факторов – травм сустава, большой и постоянной нагрузки с однообразными движениями.
- Неспецифическим – к нему приводит инфекционного поражения сустава при туберкулезе, инфекциях мягких тканей и других причин.
Состав синовиальной жидкости также важен для понимания причины болезни и принципов лечения. По этому признаку бурсит делят на:
- Серозный.
- Геморрагический – присутствие крови в жидкости.
- Гнойный – наиболее опасная форма острого бурсита с резкой болью, стремительным развитием и риском осложнений.
Симптомы
Воспалительный процесс в суставе – бурсит тазобедренного сустава проявляется такими симптомами:
- Болью в бедре при ходьбе, сгибании/разгибании сустава, лежа (особенно на больном боку).
 Наиболее острая боль в самом начале воспаления, а по мере перехода вертельного бурсита тазобедренного сустава в хроническую форму симптомы постепенно становятся не такими выраженными. С гнойным бурситом все иначе – по мере увеличения количества гноя в суставной сумке боль становится все сильней.
Наиболее острая боль в самом начале воспаления, а по мере перехода вертельного бурсита тазобедренного сустава в хроническую форму симптомы постепенно становятся не такими выраженными. С гнойным бурситом все иначе – по мере увеличения количества гноя в суставной сумке боль становится все сильней. - Отеком – припухлость (диаметр может доходить до 10 см) будет заметна при бурсите вертельной сумки или передней. При воспалении внутренних сумок отек не виден.
- Нарушением подвижности сустава из-за отека или боли.
- Покраснением кожи и увеличением ее температуры – признак заметен не всегда.
- Симптомами общей интоксикации организма – слабостью, повышенной температурой.
- Воспалением паховых лимфоузлов.
Симптомы бурсита тазобедренного сустава у женщин и мужчин одинаковые, хотя само заболевание встречается у женщин чаще (особенно при активных занятиях бегом). Сам момент травмы (при постравматическом бурсите) происходит с острой и внезапной болью и щелчком. В дальнейшем больно сидеть на корточках, подниматься по ступеням, делать ногой вращательные движения.
В дальнейшем больно сидеть на корточках, подниматься по ступеням, делать ногой вращательные движения.
Течение заболевания меняется в зависимости от формы бурсита:
- В острой форме – есть явная боль, ощущение жжения в суставе, повышение температуры.
- В хронической – характерных признаков может и не быть или симптомы будут слабо выраженные.
Причины
Основные причины бурсита тазобедренного сустава:
- Травмы и повреждения сустава и бедренной кости при падениях, ударах. Наиболее опасны гнойным и инфекционным бурситом травмы с нарушениями целостности кожи.
- Большие физические нагрузки – стоячая работа, бег по неровной местности, езда на велосипеде и некоторые другие виды спорта.
- Заболевания позвоночника и суставов – артрит, сколиоз, артроз и другие.
- Аллергия или аутоиммунные заболевания (ревматоидный артрит, склеродермия и другие), когда воспаление возникает из-за реакции собственных иммунных клеток.

- Отложения кальция или солей мочевой кислоты в суставах, например, при подагре.
- Заболевания и состояния, при которых нарушается обмен веществ: сахарный диабет, заболевания почек, долгий курс лечения стероидных гормонов.
- Проведенные операции на тазобедренном суставе.
К факторам риска возникновения бурсита относятся:
- Избыточный вес.
- Нарушения осанки и асимметрия тела .
- Плоскостопие.
- Врожденная дисплазия сустава.
Диагностика
Лечение бурсита тазобедренного сустава начинается с диагностики. Врач должен убедиться, что это именно бурсит, а не другое заболевание со схожими симптомами. Необходимо понимать и природу воспаления – в зависимости от причины потребуется разное лечение. Постравматический бурсит требует обязательного снижения нагрузки на сустав, а инфекционный – применения антибиотиков.
На консультации врач проводит осмотр, детально узнает об имеющихся жалобах, особенностях их появления. Кроме того нужны более точные методы диагностики:
Кроме того нужны более точные методы диагностики:
- Анализ крови и синовиальной жидкости.
- Рентген для оценки патологий в суставе – отложений остеофитов или других.
- УЗИ или МРТ – исследования, которые позволяют оценить мягкие ткани, протекающие в них процессы и кровообращение в области сустава.
Лечение
Применяется комплексная консервативная терапия, в которую могут входить:
- Медикаментозное лечение бурсита тазобедренного сустава – в зависимости от симптомов назначают обезболивающие, противовоспалительные препараты, глюкокортикостероиды и антибиотики (при гнойном и инфекционном характере воспаления). Лекарства могут быть в разных формах выпуска, вводиться инъекционно, а их действие усилят физиотерапевтические процедуры.
- Физиотерапия различными методами: лазерная, магнитная и ультразвуковая терапия, электрофорез, гальванизация, дарсонвализация, процедуры с интерференционными токами и другие физиотерапевтические методы на усмотрение врача.
 Они улучшают кровообращение и лимфоотток в зоне воспаления, дают эффект обезболивания, уменьшают воспаление, расслабляют мышцы и усиливают проникновение и действие лекарств.
Они улучшают кровообращение и лимфоотток в зоне воспаления, дают эффект обезболивания, уменьшают воспаление, расслабляют мышцы и усиливают проникновение и действие лекарств. - Тейпирование, ношение ортеза и другие методы снизить нагрузку и поддержать сустав, обеспечить его неподвижность – это особенно эффективно при впервые появившемся остром бурсите.
- Иглорефлексотерапия (акупунктура, иглоукалывание) – воздействие на биологические активные точки на теле.
- Лечебный массаж и мануальная терапия – процедуры, которые действенно уменьшают боли, отек и служат для лечения и профилактики самых разных заболеваний суставов.
- Лечебная физкультура – комплекс упражнений, которые ускорят процесс выздоровления. Они активизируют кровообращение и лимфоток, уменьшают боль и воспаление. Лечение движением особенно актуально для хронической формы заболевания и профилактики рецидивов. Важна мера – не каждое упражнение поможет. При бурсите, который появился из-за больших физических нагрузок, наоборот, нужно обеспечить покой суставу и снизить нагрузки.

- Хирургическое вмешательство – дренаж гноя из бурсы и промывание капсулы антисептическими препаратами, антибиотиками, удаление бурсы при остром воспалении с риском разрыва оболочки сумки и разлива гноя по соседним околосуставным тканям. Так, хирургическое лечение вертельного бурсита тазобедренного сустава позволяет человеку вернуться к физическим нагрузкам без ограничений через несколько месяцев после лечения.
В целом прогноз по лечению бурсита положительный – воспаление можно снять разными методами и избежать таких осложнений, как сепсис тканей, образование свищей, развитие артрита и остеомиелита и других патологий. Но многое зависит от самого пациента – насколько быстро обратился за помощью, как придерживается рекомендаций врача.
Терапия направлена не только на снятие воспаления и улучшение подвижности в суставе, а и на лечение причины воспаления, чтобы не было рецидивов.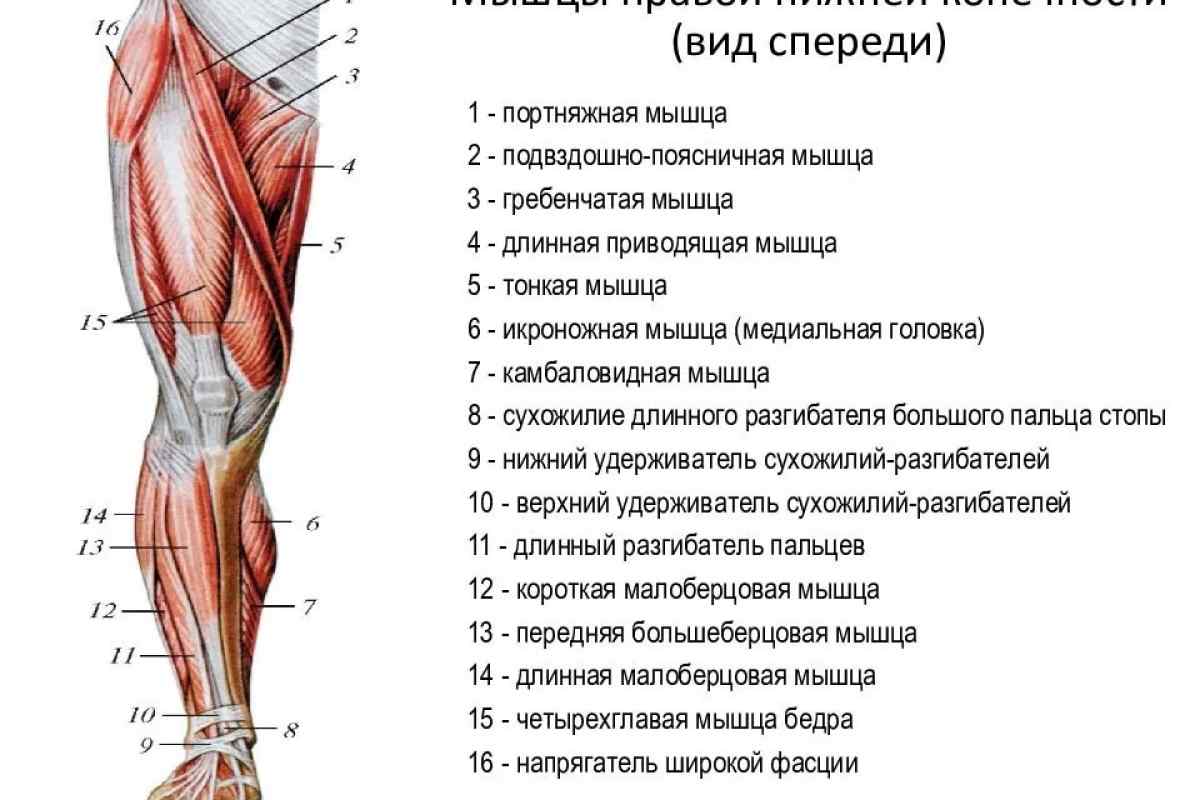 От нее и зависит то, какой врач лечит бурсит тазобедренного сустава – только травматолог-ортопед или потребуется участие иммунолога и других врачей.
От нее и зависит то, какой врач лечит бурсит тазобедренного сустава – только травматолог-ортопед или потребуется участие иммунолога и других врачей.
Профилактика
Снизить риск воспаления суставной сумки или развития рецидивов можно при помощи профилактических мер. Эффективны:
- Умеренные физические нагрузки.
- Сбалансированное питание, чтобы хрящевая ткань получала все необходимые питательные вещества.
- Поддержание нормального веса – каждый лишний килограмм увеличивает нагрузку на позвоночник и суставы.
- Поддержание иммунитета такими методами, как режим дня, полноценный сон и отдых, сбалансированное питание, прогулки на свежем воздухе и другие меры.
- Ношение удобной ортопедической обуви, поддержание осанки.
Лечение бурситов в Кунцевском лечебно-диагностическом центре
Специалисты Кунцевского многопрофильного медицинского центра готовы помочь в диагностике, лечении самых разных заболеваний. Мы работаем по принципам персонифицированной медицины, применяем инновационные методики с доказанной эффективностью.
Мы работаем по принципам персонифицированной медицины, применяем инновационные методики с доказанной эффективностью.
В клинике высокотехнологичная диагностическая, лечебная и реабилитационная база. Мы уверены в точности поставленных диагнозов и эффективности назначаемого лечения и его результате.
Работаем ежедневно по адресу: Москва, ул. Партизанская, 41. Телефон для записи и консультаций: +7 (495) 480-75-77.
Список литературы:
- Современные подходы к лечению бурсита (рекомендации хирургу амбулаторного звена). РМЖ. Медицинское обозрение. 2016
- Воргуль В.Н. Лечение острого и хронического бурсита // Клиническая хирургия. 1987
- Левченко, П. А. Л38 Острые гнойные бурситы и артриты конечностей : учеб.-метод. пособие / П. А. Левченко, С. А. Алексеев, В. С. Деркачев. ‒ Минск : БГМУ, 2012
- Горбатенко С. А. Ультразвуковая диагностика повреждений и заболеваний опорно-двигательного аппарата: учеб. пособие / С.
 А. Горбатенко.- М.: ЦИУВ, 1991
А. Горбатенко.- М.: ЦИУВ, 1991
Автор статьи:
Записаться на прием
Ваш запрос принят!
Наши менеджеры свяжутся с Вами в ближайшее время для уточнения всех деталей записи.
Задайте Ваш вопрос по телефону
+7 (495) 103-99-55Заказать обратный звонок
Я согласен на обработку персональных данных
Перелом шейки бедра — причины, симптомы, диагностика и лечение
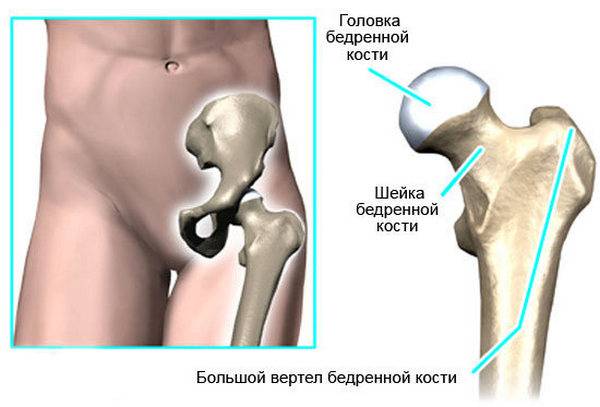
Перелом шейки бедра – это повреждение верхней части бедренной кости. Составляет около 6% от общего количества переломов у человека. В 90% случаев страдают люди преклонного возраста. У женщин переломы шейки бедра выявляются вдвое чаще, чем у мужчин. Во многих случаях такие травмы становятся причиной летального исхода. А у пожилых пациентов с остеопорозом данное повреждение может возникнуть даже при незначительном травматическом воздействии на кость. Подробнее о таких случаях нам рассказал Фарба Леонид Яковлевич, врач травматолог-ортопед городской клинической больницы №13.
От чего погибают пожилые люди с переломом в области тазобедренного сустава?
Как правило, больные с переломом в области тазобедренного сустава, с переломами шейки бедра и переломами вертельной области — не умирают от самого перелома. Причиной смерти является гиподинамия и связанные с ней осложнения. А именно: тромбозы вен нижних конечностей, тромбоэмболии, гипостатические пневмонии и пролежни. В лечении травмы у пожилых больных основной задачей является возможность вернуть их к той активности, которая была у них до падения.
Основная причина переломов у пожилых людей?
Падения у людей пожилого и старческого возраста — это очень серьезная проблема. Если молодому человеку, чтобы сломать бедро нужно упасть с большой высоты или попасть в тяжелую автомобильную аварию, то пожилым людям достаточность упасть со стула или с высоты собственного роста. Такие травмы называют низкоэнергетическими.
Если раньше считалось, что пациент с переломом бедра слишком стар, чтобы его оперировать, то теперь мы считаем, что пациент слишком стар, чтобы его НЕ оперировать! Мы в ГКБ13 придерживаемся исключительно современного подхода к лечению пожилых больных с переломами.
В чем уникальность Вашего подхода в лечении пожилых людей с переломами?
У нас в больнице сформирована такая неофициальная, но тем не менее, настоящая команда единомышленников, которая понимает, что пожилой больной с переломом – это не проблема, а «вызов» для специалистов. И мы должны его спасти. Ведь перелом бедра у пожилого человека- это угрожающая жизни ситуация, такая же, как и прободная язва или аппендицит в общей хирургии. Нами сформулированы четкие протоколы обследования и лечения таких больных, протоколы, которые основываются на опыте лучших мировых клиник, в частности нами используется модель оказания помощи пожилым пациентам, принятая «Британской ассоциацией травматологов — ортопедов»
Главное – это быстрое обследование и оптимизация общесоматического статуса пожилого больного для проведения операции в течение 24-48 часов с момента его поступления в стационар. Мы прекрасно понимаем, что в преклонном возрасте у больного имеется масса сопутствующих болезней, помимо перелома бедра, с которым он и поступил к нам в клинику. И мы можем оптимизировать пациента для проведения ему щадящей, малоинвазивной операции для стабилизации перелома бедра в случае вертельного перелома или для замены тазобедренного сустава в случае перелома шейки бедренной кости.
И мы можем оптимизировать пациента для проведения ему щадящей, малоинвазивной операции для стабилизации перелома бедра в случае вертельного перелома или для замены тазобедренного сустава в случае перелома шейки бедренной кости.
Команда специалистов, которая работает с пожилым больным, кто они?
Все специалисты, начиная с приемного отделения, заканчивая оперирующими травматологоами-ортопедами, вся параклиника, лаборатория, консультанты и средний медперсонал, методисты лечебной гимнастики – все они входят в эту команду и задача этой команды спасти травмированного пожилого больного. Наша больница обеспечена всем необходимым для реализации такого современного подхода- параклиника в состоянии менее, чем за 24 часа полностью обследовать и подготовить пожилого больного к операции, а бригада травматологов и анестезиологов может прооперировать этого пациента самыми современными технологиями.
Пожилые люди часто ломают шейку другого бедра повторно. С чем это может быть связано?
У каждого травматолога есть такие «постоянные клиенты»… Проблема повторных переломов имеет несколько причин. Во-первых, конечно, это низкое качество кости у пожилого больного. Остеопороз – это немая эпидемия, охватившая весь мир. По данным ВОЗ каждая третья женщина старше 50 лет и каждый пятый мужчина старше 65 лет в своей жизни переживет один или несколько таких низкоэнергетических переломов. И еще одно замечание от ВОЗ — один такой перелом при отсутствии надлежащей терапии остеопороза обязательно приведет к следующему перелому — это, так называемый, «каскад переломов», о котором мы и говорим.
Во-первых, конечно, это низкое качество кости у пожилого больного. Остеопороз – это немая эпидемия, охватившая весь мир. По данным ВОЗ каждая третья женщина старше 50 лет и каждый пятый мужчина старше 65 лет в своей жизни переживет один или несколько таких низкоэнергетических переломов. И еще одно замечание от ВОЗ — один такой перелом при отсутствии надлежащей терапии остеопороза обязательно приведет к следующему перелому — это, так называемый, «каскад переломов», о котором мы и говорим.
К сожалению, к врачам пожилые пациенты не приходят с жалобами на плохое качество кости — остеопороз не болит. А вот тяжелейшие последствия этой болезни в виде переломов — это то, с чем мы сталкиваемся каждый день.
Почему остеопороз в настоящее время так распространен?
В какой то мере увеличение распространенности, таких как остеопороз «возрастных» заболеваний является своеобразной расплатой за увеличение продолжительности жизни. Недостаточное потребление кальция, белка, дефицит витамина Д, низкая физическая активность.
В пожилом возрасте, когда своеобразная защита женских и мужских половых гормонов значительно снижается, и обмен костной ткани сдвигается в сторону повышенного разрушения, быстро достигается пиковое снижение костной ткани и повышение риска переломов. Серьезный вклад в это заболевание вносит наследственность, эндокринные заболевания, а также прием некоторых лекарственных препаратов.
Дефицит витамина Д также является своеобразной «немой эпидемией»?
Дело в том что данный жирорастворимый витамин естественным образом присутствует в очень ограниченном наборе продуктов, которые мы в условиях мегаполиса недополучаем (дикий лосось, сардины, рыбий жир, оленина). Синтез данного витамина в организме человека возможен только при определенных условиях, когда УФ- лучи попадают на кожу под определенным углом. В регионах лежащих севернее 35-й параллели (а Москва находится на 56 с.ш.) в период с осени по весну не синтезируется, а летом синтезируется очень ограниченно. Таким образом, круглогодичный дополнительный прием витамина Д является обязательным. Дозировку подбирает доктор исходя из исходного уровня.
Дозировку подбирает доктор исходя из исходного уровня.
Возможно ли увеличение риска мочекаменной болезни из-за активного потребления кальция в пожилом возрасте?
Кальций является главным компонентом организма человека. Кроме того, что это основной строительный материал костной ткани, у него существует множество не менее важных функций, таких как: сокращение и расслабление кровеносных сосудов и мышц, передача нервных сигналов, внутриклеточная и гормональная секреция.
Любая из этих функций может среагировать на дефицит кальция. Норма потребления для женщин старше 50 лет это минимум 1000-1200 мг в сутки. В отличие от витамина Д, кальций мы можем в полной мере получить с продуктами питания, в частности из молочных продуктов, где он находится в наиболее биодоступной форме. Вопреки общественному мнению как раз недостаток кальция в рационе — фактор риска мочекаменной болезни, а отложение солей кальция в стенках сосудов происходит не за счет дополнительно потребления и не зависит от уровня его в крови, а является следствием сложного механизма местного воспаления. Кроме того, по результатам уровня кальция в крови мы не можем оценить достаточно ли потребление этого элемента или нет, потому что организм за счет гормональной регуляции будет поддерживать эту константу, даже за счет костной резорбции.
Кроме того, по результатам уровня кальция в крови мы не можем оценить достаточно ли потребление этого элемента или нет, потому что организм за счет гормональной регуляции будет поддерживать эту константу, даже за счет костной резорбции.
Какие существуют препараты для лечения остеопороза?
Существует несколько групп препаратов и каждый имеет свою нишу применения. Более старая, но не сдающая своей позиции группа бисфосфонатов включает в себя несколько препаратов, с различными путями введения (таблетированные препараты, капельницы, в/в уколы). Данные препараты хорошо и надолго подавляют костное разрушение, имеют относительно невысокую стоимость. Более современные антирезорбтивные и анаболические препараты становятся более таргетными, позволяют эффективно подавлять костное разрушение с минимальными эффектами на костеобразование или даже синтезировать новый костный матрикс.
Данные препараты демонстрируют на порядок более высокую эффективность, но в то же время имеют более высокую стоимость. Одно из главных условий в лечении — приверженность. Любые препараты работают у тех, кто их применяет, не прерывает самостоятельно лечение, а также доверяет и следует рекомендациям своего доктора.
Одно из главных условий в лечении — приверженность. Любые препараты работают у тех, кто их применяет, не прерывает самостоятельно лечение, а также доверяет и следует рекомендациям своего доктора.
Подробнее о причинах переломов шейки бедра смотрите запись прямого эфира с экспертом в нашей группе VK.
|
В ГКБ №13 накоплен большой опыт в обследовании и лечении пациентов с повреждениями верхней части бедренной кости. Если у вас есть эта проблема, вы имеете право получить бесплатную медицинскую помощь по ОМС в стационарах Москвы. Оставьте заявку или позвоните по телефону +7 (495) 587-70-88. |
ОСТАВИТЬ ЗАЯВКУ
|
Источник: информационный проект
«Москва — столица здоровья»
Сломанная бедренная кость (бедренная кость) | Бостонская детская больница
Как диагностируется перелом бедренной кости?
Врач будет использовать различные диагностические тесты, чтобы получить подробные изображения перелома вашего ребенка. Типичные тесты включают:
Типичные тесты включают:
- рентген
- магнитно-резонансная томография (МРТ)
- компьютерная томография (КТ, КТ)
- сканирование костей
Как лечить сломанную бедренную кость?
Лечение вашего ребенка при переломе бедренной кости будет зависеть от его возраста и серьезности перелома кости. Некоторые сломанные бедра можно лечить репозицией и гипсованием, в то время как другие требуют операции и фиксации.
Закрытое вправление
Закрытое вправление — это процедура манипулирования и вправления (вправления) перелома. Используя анестетик, обычно вводимый внутривенно, врач выравнивает костные фрагменты снаружи тела.
Гипс
После репозиции или операции вашему ребенку наложат колосовидную повязку, чтобы удерживать кость на месте во время ее заживления. Если вашему ребенку сделали операцию, гипсовая повязка также будет удерживать бедро или мышцы бедра на месте, пока они заживают.
Типы колосовидных повязок, используемых для лечения сломанных бедренных костей:
Слева направо: односторонняя колосовидная повязка бедра, полуторабедренная колосовидная повязка и двусторонняя колосовидная повязка бедра на длинной ноге
- Односторонняя колосовидная повязка бедра — начинается от груди и доходит до лодыжки поврежденной ноги, оставляя неповрежденную ногу свободной от гипса.

- Шиповидная повязка на полторы бедра — начинается от груди и доходит до лодыжки поврежденной ноги и до колена другой ноги. Иногда между обеими ногами помещают перекладину, чтобы зафиксировать бедра и ноги и помочь поднять ребенка.
- Двусторонняя длинная гипсовая повязка на бедро — начинается от груди и доходит до лодыжек обеих ног. Иногда между ног помещают перекладину, чтобы бедра и ноги не двигались.
После снятия гипсовой повязки вашему ребенку может понадобиться корсет и физиотерапия для укрепления мышц и восстановления гибкости суставов.
Какие варианты хирургического вмешательства существуют при переломе бедренной кости?
В зависимости от тяжести перелома хирург может порекомендовать одну из следующих процедур.
- Внутренняя фиксация: При тяжелых или сложных переломах хирург может вставить металлические стержни или пластины и винты в бедренную кость, чтобы удерживать сломанную кость на месте во время ее заживления.
- Внешняя фиксация: Если внутренняя фиксация невозможна, можно ввести металлические штифты через кожу в сломанную кость. Эти штифты прикреплены к стержню, который находится вне кожи на бедре ребенка. Штифты и стержень удерживают фрагменты кости на месте и выравнивают кость во время заживления.
- Интрамедуллярные гвозди или стержни: Хирург может сделать небольшие разрезы на коже и ввести гвозди в кость. Гвозди выравнивают кость и удерживают ее на месте, в то же время обеспечивая рост и естественное ремоделирование.
Как мы лечим сломанные бедра в Бостонской детской больнице
Каждый год Центр ортопедии и спортивной медицины Бостонской детской больницы лечит тысячи детей, подростков и молодых людей с переломами любой сложности. Наш педиатрический опыт позволяет точно диагностировать состояния, связанные с растущей опорно-двигательной системой, и разрабатывать оптимальные планы лечения.
Наша ортопедическая клиника неотложной помощи лечит пациентов с ортопедическими травмами, которые требуют неотложной медицинской помощи, но не настолько серьезны, чтобы нуждаться в неотложной помощи. Мы предлагаем услуги неотложной помощи в четырех городах — Бостоне, Уолтеме, Пибоди и Уэймуте.
Мы предлагаем услуги неотложной помощи в четырех городах — Бостоне, Уолтеме, Пибоди и Уэймуте.
Дисфункция бедренного нерва Информация | Гора Синай
Невропатия – бедренный нерв; Бедренная невропатия
Дисфункция бедренного нерва — это потеря подвижности или чувствительности в частях ног из-за повреждения бедренного нерва.
Причины
Бедренный нерв расположен в области таза и проходит по передней части ноги. Это помогает мышцам двигать бедром и выпрямлять ногу. Он обеспечивает ощущение (ощущение) передней части бедра и части голени.
Это помогает мышцам двигать бедром и выпрямлять ногу. Он обеспечивает ощущение (ощущение) передней части бедра и части голени.
Нерв состоит из множества волокон, называемых аксонами, окруженных изоляцией, называемой миелиновой оболочкой.
Повреждение любого одного нерва, например бедренного нерва, называется мононейропатией. Мононевропатия обычно означает наличие локальной причины повреждения одного нерва. Заболевания, затрагивающие весь организм (системные нарушения), также могут вызывать изолированное повреждение одного нерва за раз (например, при множественном мононеврите).
Наиболее распространенными причинами дисфункции бедренного нерва являются:
- Прямая травма (травма)
- Длительное давление на нерв как опухоль или аномальный кровеносный сосуд)
Бедренный нерв также может быть поврежден любым из следующих факторов:
- Перелом тазовой кости
- Катетер, введенный в бедренную артерию в паху
- Диабет или другие причины периферической невропатии
- Внутреннее кровотечение в области таза или живота (живот)
- Лежание на спине с согнутыми и повернутыми бедрами и ногами (литотомическое положение) во время операции или диагностических процедур
- Тугой или тяжелый поясные ремни
Симптомы
Симптомы могут включать любые из следующих:
- Изменения чувствительности в бедре, колене или ноге, такие как снижение чувствительности, онемение, покалывание, жжение или боль
- Слабость колена или ноги, включая трудности подъем и спуск по лестнице, особенно вниз, с ощущением, что колено подгибается или подгибается
Экзамены и тесты
Медицинский работник спросит о ваших симптомах и осмотрит вас.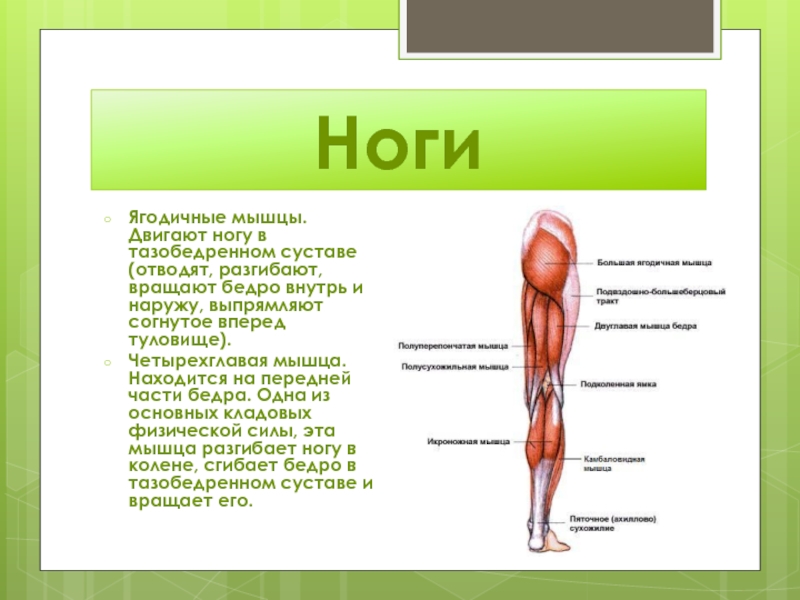 Это будет включать осмотр нервов и мышц ног.
Это будет включать осмотр нервов и мышц ног.
Обследование может показать, что у вас есть:
- Слабость при выпрямлении колена или сгибании в бедре
- Изменения чувствительности в передней части бедра или в передней части ноги
- Аномальный коленный рефлекс
- Четырехглавые мышцы меньше нормы мышцы передней поверхности бедра
Анализы, которые могут быть выполнены, включают:
- Электромиография (ЭМГ) для проверки состояния мышц и нервов, управляющих мышцами.
- Тесты нервной проводимости (NCV) для проверки скорости передачи электрических сигналов по нерву. Этот тест обычно проводится одновременно с ЭМГ.
- МРТ или КТ для проверки новообразований или опухолей.
Ваш врач может заказать дополнительные анализы в зависимости от вашей истории болезни и симптомов. Тесты могут включать анализы крови, рентген и другие визуализирующие тесты.
Лечение
Ваш врач попытается определить и вылечить причину повреждения нерва. Вас будут лечить от любых медицинских проблем (таких как диабет или кровотечение в области таза), которые могут быть причиной повреждения нерва. В некоторых случаях нерв заживает при лечении основной медицинской проблемы.
Вас будут лечить от любых медицинских проблем (таких как диабет или кровотечение в области таза), которые могут быть причиной повреждения нерва. В некоторых случаях нерв заживает при лечении основной медицинской проблемы.
Другие виды лечения могут включать:
- Операцию по удалению опухоли или новообразования, сдавливающего нерв
- Лекарства для облегчения боли
- Потеря веса и изменение образа жизни, если диабет или избыточный вес способствуют повреждению нерва
В некоторых случаях лечение не требуется, и вы выздоравливаете самостоятельно. Если да, то любое лечение, такое как физиотерапия и трудотерапия, направлено на увеличение подвижности, поддержание мышечной силы и независимости во время выздоровления. Чтобы облегчить ходьбу, могут быть назначены брекеты или шины.
Перспективы (прогноз)
При выявлении и успешном лечении причины дисфункции бедренного нерва возможно полное выздоровление.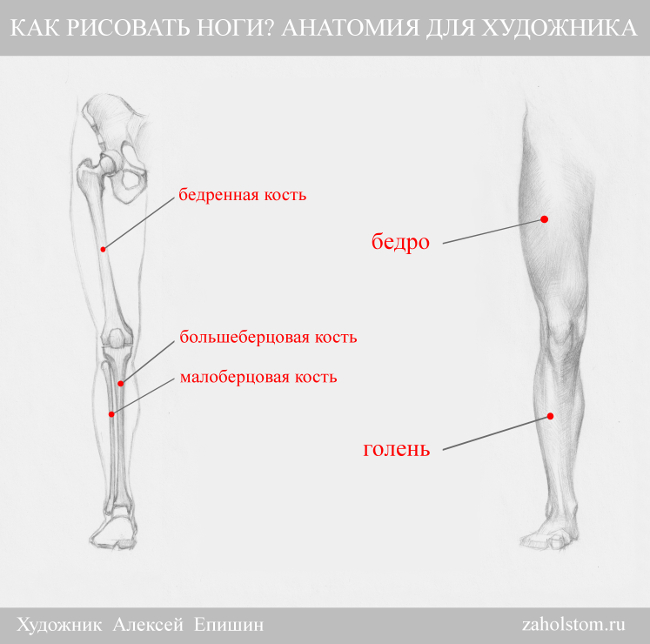 В некоторых случаях может быть частичная или полная потеря движений или чувствительности, что приводит к некоторой степени постоянной инвалидности.
В некоторых случаях может быть частичная или полная потеря движений или чувствительности, что приводит к некоторой степени постоянной инвалидности.
Нервная боль может причинять дискомфорт и может продолжаться в течение длительного времени. Повреждение бедренной области может также повредить бедренную артерию или вену, что может вызвать кровотечение и другие проблемы.
Возможные осложнения
Осложнения, которые могут возникнуть, включают:
- Повторные травмы ноги, которые остаются незамеченными из-за потери чувствительности
- Травмы от падений из-за мышечной слабости
Когда обращаться к медицинскому работнику
Если у вас появились симптомы дисфункции бедренного нерва, обратитесь к своему врачу.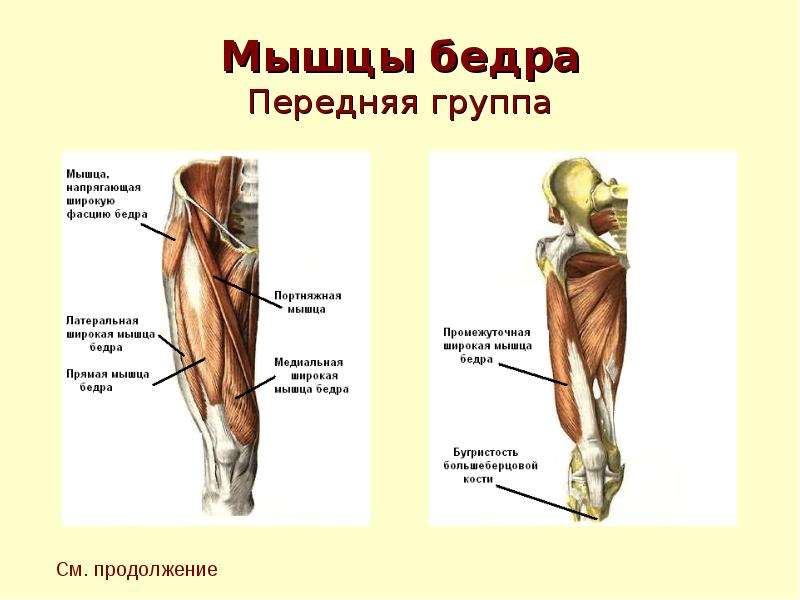
Клинчот Д.М., Крейг Э.Дж. Бедренная невропатия. В: Frontera WR, Silver JK, Rizzo TD Jr, ред. Основы физической медицины и реабилитации. 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2019:chap 54.
Katirji B. Заболевания периферических нервов. В: Jankovic J, Mazziotta JC, Pomeroy SL, Newman NJ, eds. Неврология Брэдли и Дароффа в клинической практике. 8-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 106.
Последнее рассмотрение: 09.11.2021
Рецензировал: Джозеф В. Кампеллоне, доктор медицинских наук, отделение неврологии, Медицинская школа Купера при Университете Роуэна, Камден, Нью-Джерси. Обзор предоставлен VeriMed Healthcare Network. Также рассмотрены Дэвидом Зивом, доктором медицинских наук, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.