Перелом бедра: диагностика, лечение и реабилитация
Перелом бедра – довольно распространенная травма, на долю которой приходится около 5 процентов от всех переломов. Состояние представляет собой разлом верхней части бедренной кости ввиду различных причин. Чаще всего обнаруживается у представительниц прекрасного пола. По статистике около 15 процентов женщин хотя бы раз в жизни сталкиваются с подобной травмой. Наибольшие риски у пожилых пациентов: каждый пятый человек с переломом бедра старше 60 лет.
Анатомия
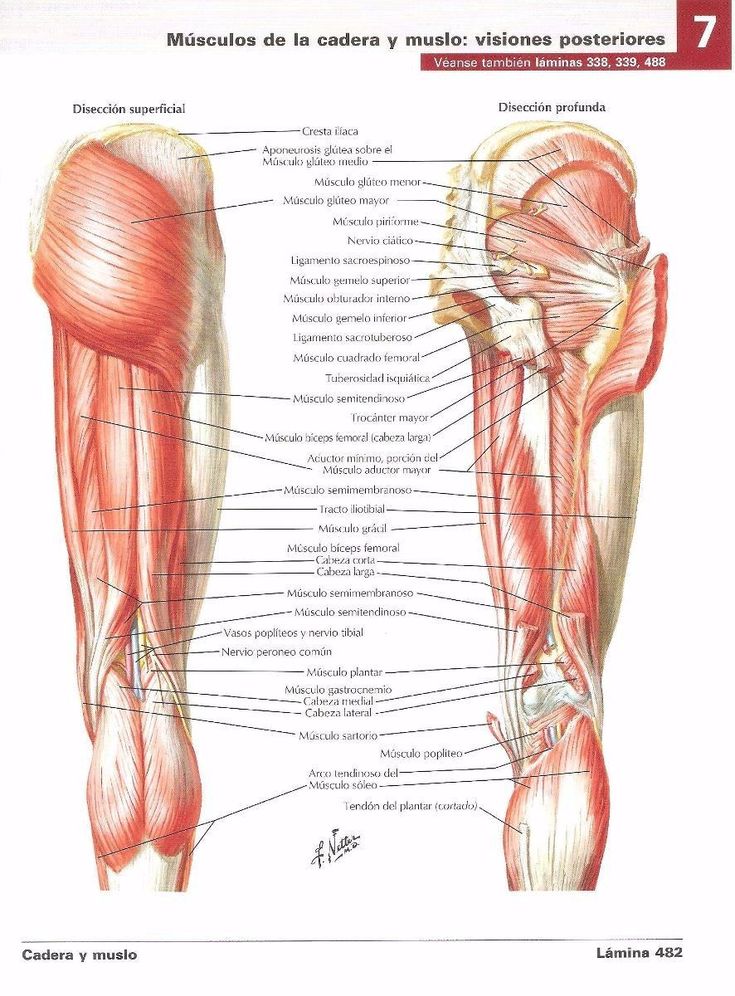
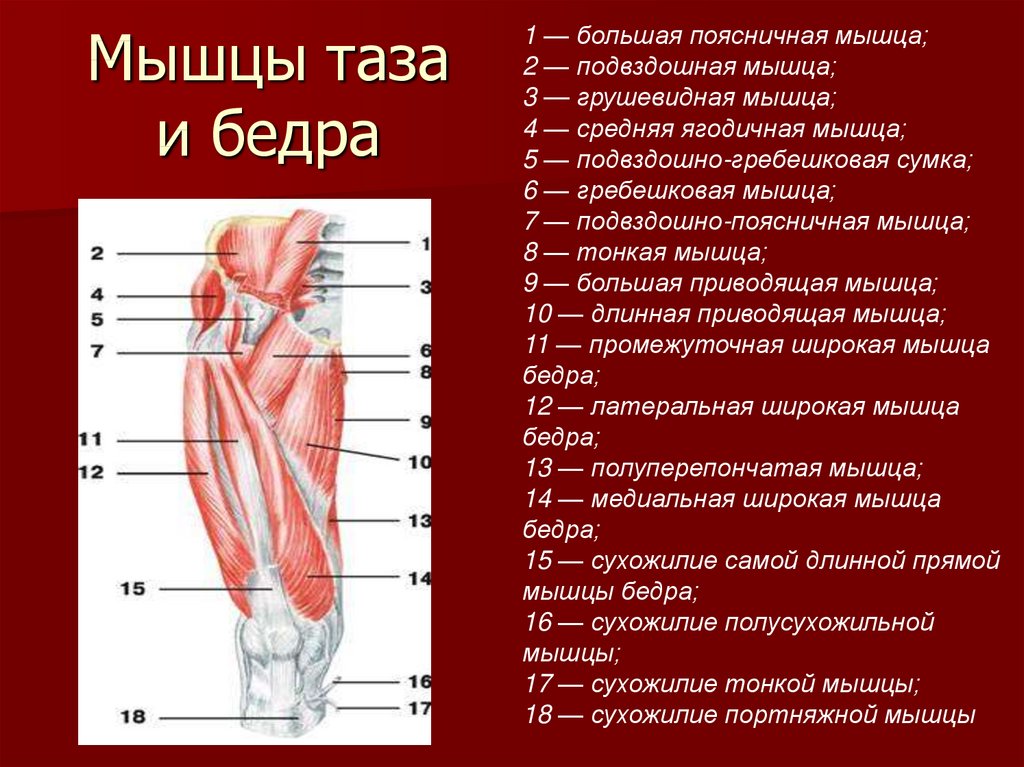
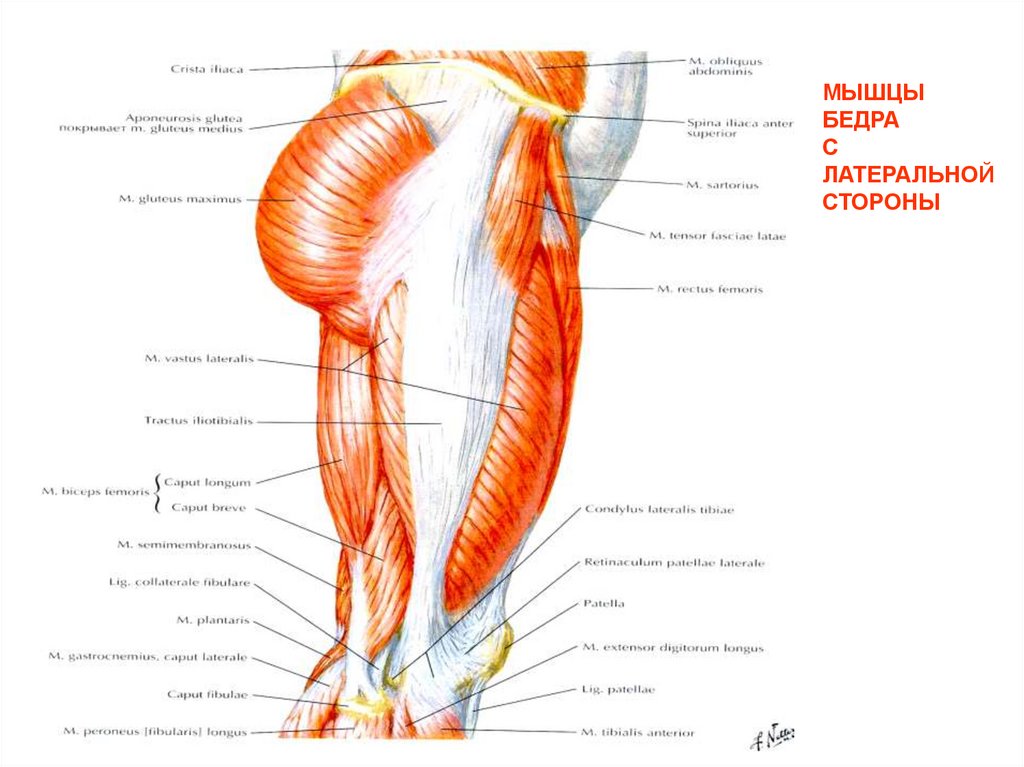
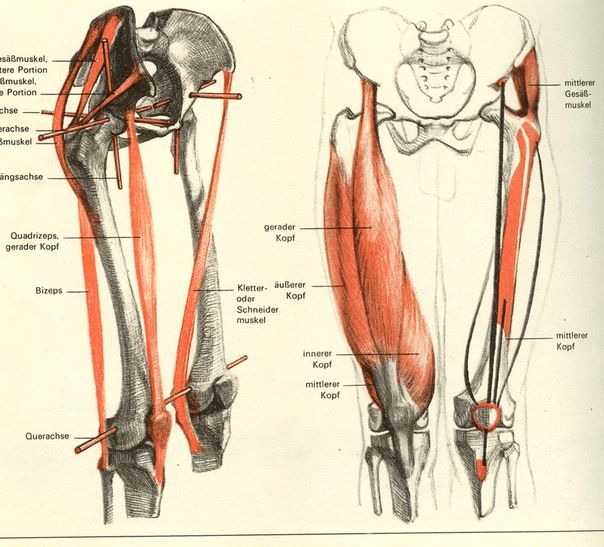
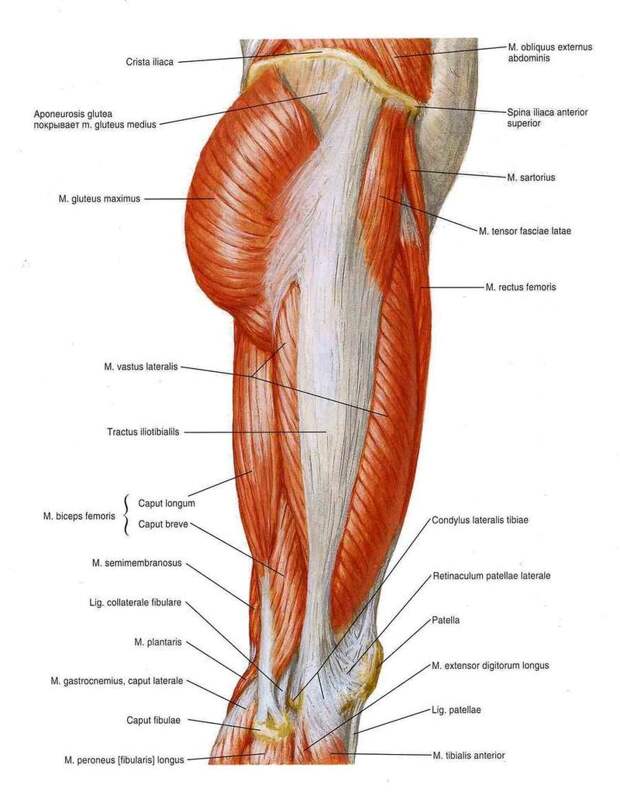
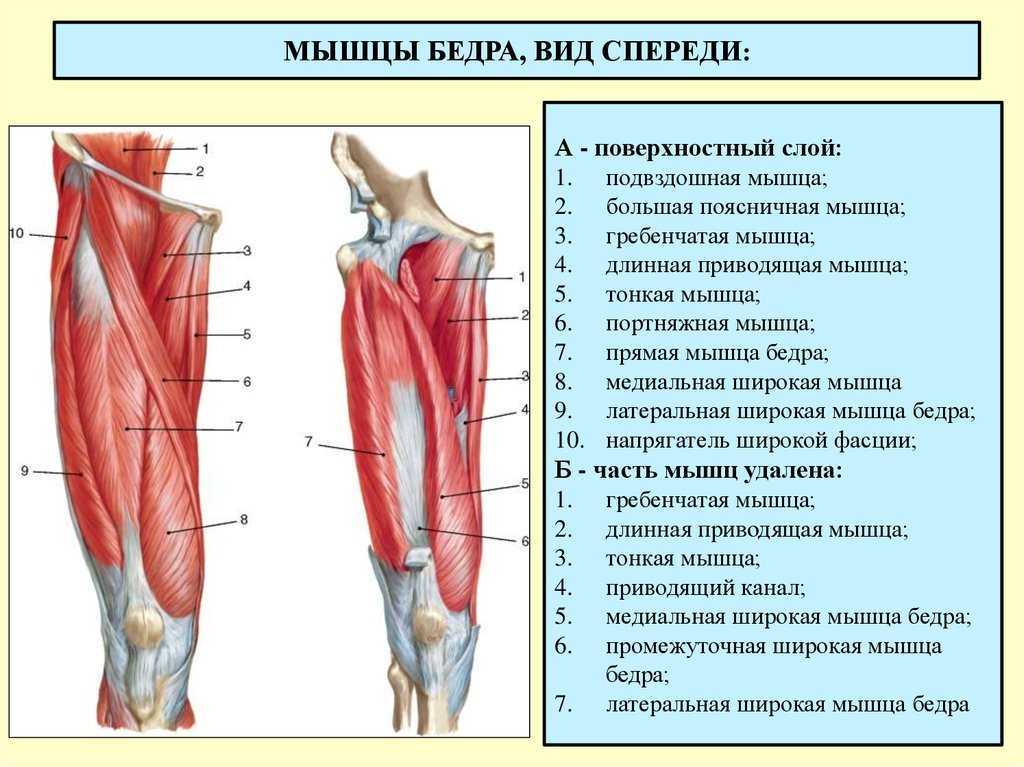
Тазобедренный сустав является одной из ключевых опорных точек костной системы. Кроме того, это один из крупнейших суставов тела. Тазовая кость имеет вертлужную впадину, к которой присоединяется головка бедра. Соединение обеспечивают суставная поверхность с ямкой и выраженная шейка бедра. Она располагается по оси в 130 градусов по отношению к тазу.
Сама бедренная кость является крупнейшей трубчатой в организме. Она имеет цилиндрическую форму, несколько расширенную снизу. В месте, где шейка бедренной кости переходит в тело, расположены своеобразные возвышения. Они называются большим и малым вертелом. Большой легко обнаружить во время пальпации, а малый локализован в задней части внутри. Вертелы объединены за счет межвертельных гребня и линии. Дистальная часть за счет расширения плавно переходит в мыщелки, которые имеют суставные поверхности, соединяющиеся с большеберцовой костью. Кроме того, эта часть сочленяется с наколенниками.
В месте, где шейка бедренной кости переходит в тело, расположены своеобразные возвышения. Они называются большим и малым вертелом. Большой легко обнаружить во время пальпации, а малый локализован в задней части внутри. Вертелы объединены за счет межвертельных гребня и линии. Дистальная часть за счет расширения плавно переходит в мыщелки, которые имеют суставные поверхности, соединяющиеся с большеберцовой костью. Кроме того, эта часть сочленяется с наколенниками.
Возникновение переломов бедра связано с нарушением биомеханики. Так, тазобедренный сустав испытывает комбинированные нагрузки, вызывающие сжатие. Однако при определенных видах активности и в некоторых ситуациях возникает специфическое растяжение, приводящее к перелому бедренной кости. Типичный пример: падение в сторону с низкой скоростью из положения стоя. Именно так зачастую падают пожилые люди. В результате бедро ударяется о землю в первую очередь, что увеличивает вероятность перелома в разы. Статистика утверждает, что падение вбок умножает риски разлома кости у мужчин в 15 раз, а у женщин – в 12 раз. Данные актуальны для лиц старше 60–65 лет.
Данные актуальны для лиц старше 60–65 лет.
Классификация переломов бедра
Есть классификация, определяющая сложность и характер полученной травмы. Перелом бедренной кости подразделяется на следующие виды:
- Косой. Так называются травмы, при которых линия разлома локализована под острым углом по отношению к середине кости.
- Оскольчатый перелом бедра. Сопровождается появлением костных отломков, что влечет повреждение мягких тканей. Такая травма отличается высоким риском возможных осложнений.
- Спиральный. Возникает под воздействием крутящего момента. Обычно такой перелом бедренной кости связан с неподвижностью одной кости в сочетании с движением соседней.
- Со смещением. Это травма, при которой происходит смещение костных отломков. Они теряют свое правильное положение, и без своевременного лечения перелом бедра срастется с нарушением анатомии нижних конечностей.
Однако данная классификация не дает полного понимания о разнообразии переломов бедра.
- Перелом верхней части бедра. Включает медиальные внутрисуставные переломы: субкапитальные, трансцервикальные, базальные. К этой группе относят и переломы шейки. Медиальные травмы могут быть аддукционными – приводящими к расширению шеечно-диафизарного угла, либо вызывать уменьшение угла. Последние именуются абдукционными или вальгусными. К этой группе относят вертельные переломы, затрагивающие верхнюю часть бедра. Это межвертельные, чрезвертельные повреждения, а также переломы большого или малого вертела (изолированные травмы вертелов).
- Перелом диафиза. Это тяжелая травма, выраженная в нарушении целостности тела бедренной кости. Может сопровождаться сильным повреждением ткани, внушительной кровопотерей и болевым шоком.
- Внутрисуставной перелом мыщелков бедра. Так называется нарушение целостности самих мыщелков или дистального конца бедренной кости. Все дистальные переломы делятся на 4 группы: надмыщелковые, межмыщелковые, мыщелков, дистального эпифиза.

Причины переломов бедра
Факторы, вызывающие травму, не слишком разнообразны. Причины перелома бедренной кости включают:
- Падение. Наиболее часто перелом бедра возникает на фоне падения. При этом достаточно потерять равновесие во время ходьбы или просто стоя, чтобы повредить тело или шейку бедренной кости. Обычно повреждение связано с падением на бок из-за спотыкания, вызванного возрастом пациента.
- Автомобильные аварии. Переломы проксимального отдела зачастую связаны с ДТП. Обнаруживаются у лиц, сбитых автомобилем или иным средством передвижения на скорости.
- Занятия спортом. Травма со смещением отломков или без таковых может быть следствием катания на лыжах, сноуборде, коньках, роликах.
Повреждение нижних конечностей, как правило, имеет патологический характер. Так, слабость костной ткани связана:
- с остеопорозом – заболеванием хронического течения, вызывающим хрупкость бедренных костей;
- метаболическими патологиями костной ткани – несовершенный остеогенез, болезнь Педжета, остеомаляция и иные;
- высоким уровнем гомоцистеина – аминокислоты, разрушающей костную ткань;
- метастазами от злокачественных опухолей, затрагивающими проксимальный отдел;
- инфекционными заболеваниями, локализованными в области суставов и костей;
- табакокурением – оно повышает риск развития остеопороза.
Симптомы
Признаки перелома бедренной кости разнообразны. Они зависят от типа и локализации повреждения. Как правило, обнаруживаются:
- Снижение подвижности суставов. Человек не может выполнять движение по привычной амплитуде.
- Укорочение конечности или разворот ноги в сторону. Частый признак нарушения целостности шейки или иного отдела бедренной кости. Обнаруживается при повреждениях со смещением.
- Болевой синдром. При переломе бедра наблюдаются выраженные болевые ощущения, которые не всегда купируются привычными обезболивающими средствами.
- Симптом «прилипшей пятки». Пациент не может оторвать от постели выпрямленную ногу. Пятка как бы «прилипает» и не отрывается от поверхности.
- Отек мягких тканей. Повреждение затрагивает и мышцы бедра.
- Кровоизлияние. Могут появиться признаки подкожного кровоизлияния.
- Кровотечение. Характерно для открытых оскольчатых переломов и требует немедленного оперативного вмешательства.
При внутрисуставных переломах бедра боль слабо выражена в состоянии покоя, но усиливается при движении. При пальпации обнаруживаются небольшие изменения. Некоторые пациенты терпят боль и могут не обращаться за помощью длительное время. Вертельная травма сопровождается выраженной резкой болью в состоянии покоя и интенсивным болевым синдромом при движении. Она приводит к полному нарушению подвижности.
Диагностика переломов бедра
При повреждении диафиза бедренной кости или иных видах разрушения костной ткани бедра для разработки правильной лечебной тактики требуется проведение диагностики. Какие методы используются:
- Рентген. Способ позволяет получить данные о типе травмы, ее локализации, наличии и расположении отломков. Для большей информативности при переломе бедра рекомендован рентген в нескольких проекциях.
- Магнитно-резонансная томография. Тип исследования, применяемый при переломе бедренной кости с целью детальной визуализации пострадавшего участка.
 Дает сведения о состоянии костной и прилежащих мягких тканей. Метод основывается на прохождении звуковых волн через тело.
Дает сведения о состоянии костной и прилежащих мягких тканей. Метод основывается на прохождении звуковых волн через тело. - Компьютерная томография. Способ, дающий понимание о типе перелома в верхнем отделе бедра, состоянии артерий, вен, нервов и мышечной ткани.
Если возникновение перелома бедренной кости обусловлено инфекционной составляющей или наличием патологии хронического течения, то могут быть рекомендованы лабораторные исследования. Они позволят выявить интенсивность воспалительного процесса и сообщат о состоянии организма в целом.
Лечение
Сразу после получения травмы необходимо обезболивание и фиксация поврежденной конечности. Преимущественно пациенту с переломом бедра требуется хирургическое лечение. Дальнейшая тактика определяется сложностью и видом повреждения:
- При травматическом повреждении шейки. Сложность лечения такого перелома бедренной кости связана с медленным заживлением. Зачастую даже спустя продолжительное время пациент не восстанавливается полностью.
- Травма вертела. Терапия предполагает фиксацию костного участка посредством динамического винта или подвижной пластины. В среднем заживление занимает от 3 до 6 месяцев. После указанного срока винт обычно не удаляется. Такой перелом бедра типичен для пожилых людей с высоким риском осложнений, поэтому повторное хирургическое вмешательство опасно.
- При травме диафиза бедра. Для фиксации используют хирургические гвозди или пластины. Для восстановления пациенту может быть рекомендовано вытяжение (тракция). Вытяжение показано при риске смещения и для фиксации отломков.
Дополнительно рекомендуется консервативное лечение. Пострадавшему назначают противовоспалительные, обезболивающие средства, а также хондропротекторы.
Восстановление и реабилитация
Важное место в лечении переломов верхней части бедра или диафиза занимает реабилитация. Заживление переломов происходит в период до 6 месяцев, но при неправильной программе восстановления и нарушении режима процесс может затянуться, а риск возможных осложнений возрасти. Методы реабилитации:
- Физические нагрузки. Рекомендовано не затягивать с упражнениями и начинать их сразу после того, как врачи одобрят активность. Наиболее результативны подобранные программы лечебной физкультуры. С ходьбой стоит быть осторожнее, постепенно наращивая темп и частоту прогулок.
- Физиотерапия. Стимулирует заживление переломов бедренной кости, которые сопровождаются повреждением мягких тканей. Эффективны при переломах бедра со смещением и отломками. В период реабилитации показаны магнитотерапия, лазерная терапия, электрофорез.
- Прием витаминов и минералов. Хороший результат дают препараты с кальцием, калием и фосфором в составе.
- Сбалансированное питание. Для сращения кости важно потреблять продукты, богатые кальцием и фосфором. Общее восстановление также основано на соблюдении принципов правильного питания.
Осложнения при неправильном лечении
Перелом бедра является травмой с повышенным риском осложнений. Длительная неподвижность, особенно в пожилом возрасте, увеличивает вероятность развития невроза, деменции и психопатических состояний. Без правильной терапии риск летального исхода в первый месяц после получения травмы составляет 10 процентов, а в первый год после перелома бедренной кости доходит до 30 процентов. Именно поэтому так важно соблюдать все рекомендации и как можно раньше начать двигаться. Также среди вероятных осложнений перелома бедра отмечаются:
- тромбоэмболия легочной артерии;
- больничная пневмония;
- повышенный риск инфекционного заражения;
- снижение подвижности и ухудшение качества жизни;
- высокий риск повторного перелома бедра.
Также возможно формирование так называемого «ложного сустава»: разлом не срастается или срастается неправильно. Еще одно опасное состояние – жировая эмболия. Она возникает на фоне перенесенного оперативного лечения. Иногда травма осложняется разрывом тканей или нервов острыми краями осколков. После сращения отломков может наблюдаться ухудшение местного кровообращения. В период восстановления пациенты жалуются на дискомфорт от металлических конструкций в бедре.
Профилактика
Переломы бедра распространены по всему миру, но единой тактики предупреждения травм нет. Как правило, распространенной причиной переломов выступает остеопороз. Важно своевременно выявлять данное заболевание и начинать соответствующее лечение. Лицам старше 40 лет стоит регулярно проходить диспансеризацию для оценки состояния костной ткани. Кроме того, следует:
- Отказаться от курения – привычка существенно повышает риск остеопороза.
- Своевременно обращаться за медицинской помощью.
 Это позволит быстро выявлять очаги инфекции или опухолевые процессы, влияющие на плотность кости.
Это позволит быстро выявлять очаги инфекции или опухолевые процессы, влияющие на плотность кости.
Принимать препараты для укрепления костей. К ним относятся кальций, витамин D. Для профилактики переломов бедренной кости рекомендуют и хондропротекторы, но не все специалисты считают их эффективными.
Если у вас болит бедро…
- Главная
- Интересное
- Статьи
- УЗИ
- Если у вас болит бедро…
ОСТРУЮ боль в бедре может вызывать множество причин — от банального перенапряжения конечностей до очень тяжелых заболеваний.
Поэтому если боли повторяются и приобретают регулярный характер — необходимо срочно обратиться к специалисту, чтобы установить диагноз и назначить лечение. Ведь некоторые заболевания конечностей напрямую ведут к стойкой инвалидности. Одним из них является болезнь Пертеса — асептический некроз головки бедренной кости у взрослых (АНГБК). Как правило, она поражает мужчин вполне трудоспособного возраста — 30-50 лет, причем в половине случаев страдают обе ноги. Причины заболевания могут быть самыми разными: травмы шейки бедра, прием некоторых лекарств (чаще всего — высоких доз глюкокортикоидных гормонов), длительное воздействие высокого давления (водолазы, шахтеры), частое употребление алкоголя (он способствует повреждению кровеносных сосудов, что может стать причиной некроза), хронические нарушения обмена веществ (сахарный диабет, ожирение, острые и хронические панкреатиты, жировая эмболия, болезнь Гоше, кессонная болезнь и др.). Результатом же этого опаснейшего заболевания является омертвение части костного вещества головки бедренной кости с последующим ее разрушением.
Причины заболевания могут быть самыми разными: травмы шейки бедра, прием некоторых лекарств (чаще всего — высоких доз глюкокортикоидных гормонов), длительное воздействие высокого давления (водолазы, шахтеры), частое употребление алкоголя (он способствует повреждению кровеносных сосудов, что может стать причиной некроза), хронические нарушения обмена веществ (сахарный диабет, ожирение, острые и хронические панкреатиты, жировая эмболия, болезнь Гоше, кессонная болезнь и др.). Результатом же этого опаснейшего заболевания является омертвение части костного вещества головки бедренной кости с последующим ее разрушением.
Подробнее о развитии и диагностике асептического некроза головки бедренной кости нам рассказал врач-специалист медицинского центра «Флорис» МИРОСЛАВ СТАРКИВ:
— Первым симптомом АНГБК является боль в области тазобедренного сустава при переносе веса тела на больную ногу. Боль может распространяться на паховую, ягодичную области, отдавать по передней поверхности бедра. Потом появляется хромота и нарушение функции (подвижности) сустава. На поздних стадиях пациент чувствует сильную боль даже в покое, что вызывает нарушения сна. В это время одна нога становится короче другой, появляется ярко выраженная хромота, необходимость в трости или костылях — и изменить ситуацию уже невозможно. Потому очень важно, чтобы пациент обратился к врачу на ранней стадии — когда боли возникают время от времени, а сустав еще полностью сохраняет подвижность.
Потом появляется хромота и нарушение функции (подвижности) сустава. На поздних стадиях пациент чувствует сильную боль даже в покое, что вызывает нарушения сна. В это время одна нога становится короче другой, появляется ярко выраженная хромота, необходимость в трости или костылях — и изменить ситуацию уже невозможно. Потому очень важно, чтобы пациент обратился к врачу на ранней стадии — когда боли возникают время от времени, а сустав еще полностью сохраняет подвижность.
К сожалению, диагностика АНГБК на ранней стадии затруднена — традиционное рентгенологическое обследование начинающихся патологических изменений не выявляет, сохраняется сферическая поверхность головки бедра, суставная щель остается обычной ширины. Рентген не всегда позволяет ответить на вопрос о точной локализации и размерах патологического процесса, состоянии хряща и околосуставных тканей и проследить динамику восстановления зоны поражения кости после лечения.
Но решение этой проблемы было найдено — изучение мягкотканевых и хрящевых элементов тазобедренного сустава стало возможным благодаря такому высокоинформативному, неинвазивному, быстрому и доступному методу, как ультразвуковая сонография. Ультразвуковое исследование тазобедренных суставов на высокоточной аппаратуре медицинского центра «Флорис» позволяет диагностировать проявления некроза головки бедренной кости и степень его тяжести. К тому же УЗИ можно применять повторно без риска для здоровья пациентов, в отличие от рентгенографии.
Ультразвуковое исследование тазобедренных суставов на высокоточной аппаратуре медицинского центра «Флорис» позволяет диагностировать проявления некроза головки бедренной кости и степень его тяжести. К тому же УЗИ можно применять повторно без риска для здоровья пациентов, в отличие от рентгенографии.
На стадии сосудистых нарушений процесс развития некроза кости можно не только затормозить, но и повернуть вспять. Нарушения регионарного кровоснабжения при различных патологиях помогает обнаружить ультразвуковое исследование с доплерографией. Сегодня врачи медицинского центра «Флорис» владеют такой методикой. В апреле 2009 года ими был подготовлен доклад по ранней диагностике АНГБК на международной конференции по ультразвуковой диагностике в г.Киеве. По данным статистики, в нашем центре за 2009-2010 годы произведено более 220 ультразвуковых исследований головки бедра с доплерографией. Из них у 25% обследованных пациентов заболевание выявлено на ранней стадии, что дало возможность вовремя назначить им лечение и контролировать его эффективность.
Отзывы пациентов
Елена
Андрей Сергеевич, врач от бога. Очень добрый, отзывчивый, очень порядочный, профессионал своего дела…
Подробно…
Ніна Іванівна
Дякую за чуткіть і увагу до дрібниць лікарю Хом’як…
Подробно…
Валентина
Спасибо большое Ревере Ростиславу Васильевичу!…
Подробно…
Смотреть все отзывы
Время работы:
Тотальное эндопротезирование тазобедренного сустава — OrthoInfo
Если вы только начали изучать варианты лечения или уже решили пройти операцию по эндопротезированию тазобедренного сустава, эта информация поможет вам понять преимущества и недостатки тотального эндопротезирования тазобедренного сустава. В этой статье описывается:
В этой статье описывается:
- Как работает нормальное бедро
- Причины болей в бедре
- Чего ожидать от операции по замене тазобедренного сустава
- Какие упражнения и занятия помогут восстановить вашу подвижность и силу, а также позволят вернуться к повседневным делам
Если ваше бедро повреждено артритом, переломом или другим заболеванием, обычные действия, такие как ходьба или вставание и вставание со стула, могут быть болезненными и трудными. Ваше бедро может быть жестким, и вам может быть трудно надеть обувь и носки. Вы даже можете чувствовать себя некомфортно во время отдыха.
Если лекарства, изменения в вашей повседневной деятельности и использование опор для ходьбы недостаточно помогают вашим симптомам, вы можете рассмотреть возможность операции по замене тазобедренного сустава. Операция по замене тазобедренного сустава — это безопасная и эффективная процедура, которая может облегчить боль, увеличить подвижность и помочь вам вернуться к нормальной повседневной деятельности.
Замена тазобедренного сустава — одна из самых успешных операций во всей медицине. С начала 1960-х годов усовершенствования хирургических методов и технологий по замене суставов значительно повысили эффективность тотального эндопротезирования тазобедренного сустава. По данным Агентства медицинских исследований и качества, в США ежегодно проводится более 450 000 полных операций по замене тазобедренного сустава.
Тазобедренный сустав — один из крупнейших суставов тела. Это шаровой шарнир. Впадина образована вертлужной впадиной, которая является частью тазовой кости. Мяч – это головка бедренной кости, которая является верхним концом бедренной кости (бедренной кости).
Костные поверхности шара и гнезда покрыты суставным хрящом, гладкой тканью, которая смягчает концы костей и позволяет им легко двигаться.
Тонкая ткань, называемая синовиальной оболочкой, окружает тазобедренный сустав. В здоровом бедре эта мембрана вырабатывает небольшое количество жидкости, которая смазывает хрящ и устраняет почти все трения во время движения бедра.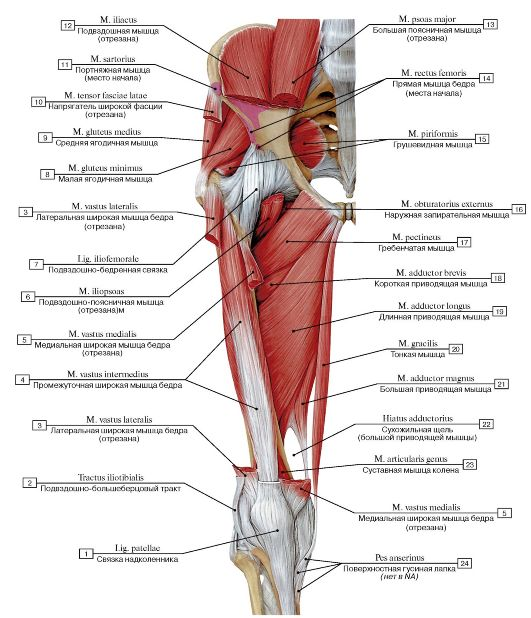
Полосы ткани, называемые связками (тазобедренная капсула), соединяют головку сустава с гнездом и обеспечивают стабильность сустава.
Нормальная анатомия бедра.
Наиболее распространенной причиной хронической боли в бедре и инвалидности является артрит. Остеоартрит, ревматоидный артрит и травматический артрит являются наиболее распространенными формами этого заболевания.
- Остеоартроз. Это возрастной изнашивающийся тип артрита. Обычно это происходит у людей в возрасте 50 лет и старше и часто у лиц с семейным анамнезом артрита. Хрящ, амортизирующий кости бедра, изнашивается. Затем кости трутся друг о друга, вызывая боль и скованность в бедре. Остеоартрит также может быть вызван или усугублен незначительными отклонениями в развитии тазобедренного сустава в детстве.
- Ревматоидный артрит. Это аутоиммунное заболевание, при котором синовиальная оболочка воспаляется и утолщается. Это хроническое воспаление может повредить хрящ, что приведет к боли и скованности.
 Ревматоидный артрит является наиболее распространенным типом группы заболеваний, называемых воспалительным артритом.
Ревматоидный артрит является наиболее распространенным типом группы заболеваний, называемых воспалительным артритом. - Посттравматический артрит. Это может произойти после серьезной травмы бедра или перелома. Хрящ может быть поврежден, что со временем может привести к боли и скованности в бедре.
- Остеонекроз. Травма бедра, такая как вывих или перелом, может ограничить кровоснабжение головки бедренной кости. Это называется остеонекрозом (также иногда называемым аваскулярным некрозом). Недостаток крови может привести к разрушению поверхности кости, что приведет к артриту. Некоторые заболевания также могут вызывать остеонекроз.
- Болезнь тазобедренного сустава у детей. У некоторых младенцев и детей проблемы с тазобедренным суставом. Несмотря на то, что проблемы успешно лечатся в детстве, они все равно могут вызывать артрит в более позднем возрасте. Это происходит потому, что бедро может не расти нормально, и поражаются суставные поверхности.

При остеоартрозе тазобедренного сустава гладкий суставной хрящ изнашивается, становится изношенным и шероховатым.
При полной замене тазобедренного сустава (также называемой тотальной эндопротезированием тазобедренного сустава) поврежденная кость и хрящ удаляются и заменяются протезными компонентами.
- Поврежденная головка бедренной кости удаляется и заменяется металлическим стержнем, который помещается в центральную полость бедренной кости. Бедренный стержень может быть либо зацементирован, либо «запрессован» в кость.
- Металлический или керамический шарик помещается на верхнюю часть штока. Этот шар заменяет поврежденную головку бедренной кости, которая была удалена.
- Поврежденная хрящевая поверхность лунки (вертлужной впадины) удалена и заменена металлической лункой. Иногда для удержания гнезда на месте используются винты или цемент.
- Между новым шаром и гнездом вставляется пластиковая, керамическая или металлическая прокладка для обеспечения гладкой поверхности скольжения.

(слева) Отдельные компоненты полной замены тазобедренного сустава. (Центр) Компоненты слились в имплантат. (справа) Имплантат в том виде, в котором он подходит к бедру.
Смотреть: анимация полной замены тазобедренного сустава
Решение об операции по замене тазобедренного сустава должно приниматься совместно вами, членами вашей семьи, лечащим врачом и хирургом-ортопедом. Процесс принятия этого решения обычно начинается с направления вашего врача к хирургу-ортопеду для первичной оценки.
Когда рекомендуется операцияСуществует несколько причин, по которым врач может порекомендовать операцию по замене тазобедренного сустава. Люди, которые получают пользу от операции по замене тазобедренного сустава, часто имеют:
- Боль в тазобедренном суставе, ограничивающая повседневную деятельность, например, ходьбу или сгибание
- Боль в тазобедренном суставе, которая продолжается в состоянии покоя днем или ночью
- Тугоподвижность бедра, ограничивающая способность двигать или поднимать ногу
- Неадекватное обезболивание противовоспалительными препаратами, физиотерапией или опорами для ходьбы
Для полной замены тазобедренного сустава нет абсолютных ограничений по возрасту или весу.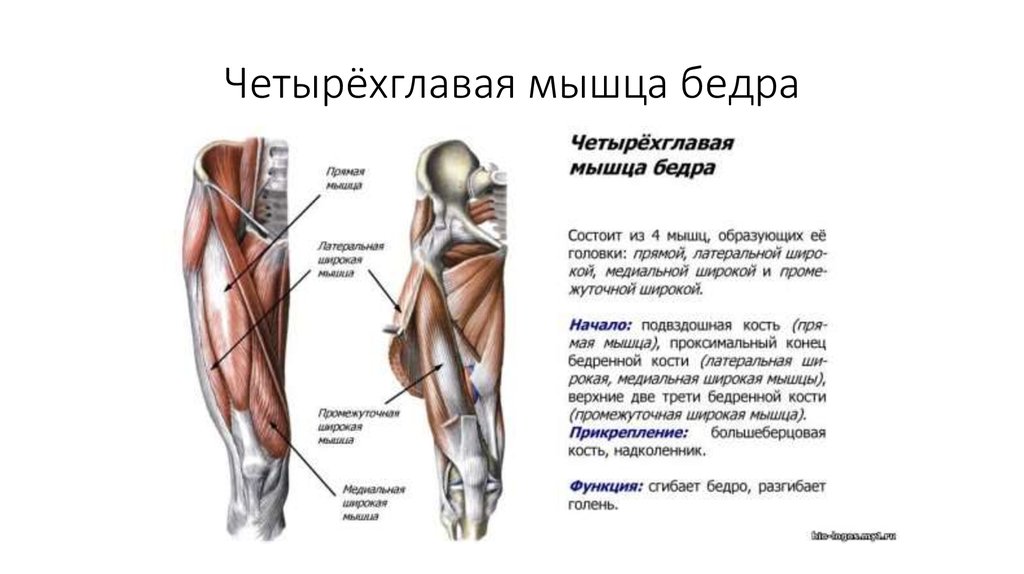
Рекомендации по хирургическому вмешательству основаны на боли и инвалидности пациента, а не на возрасте. Большинству пациентов, подвергающихся тотальному замещению тазобедренного сустава, от 50 до 80 лет, но хирурги-ортопеды оценивают пациентов индивидуально. Тотальное эндопротезирование тазобедренного сустава успешно выполнялось в любом возрасте, от юношеского подростка с ювенильным артритом до пожилого пациента с дегенеративным артритом.
Осмотр у хирурга-ортопеда состоит из нескольких компонентов:
- История болезни. Ваш хирург-ортопед соберет информацию о вашем общем состоянии здоровья и задаст вопросы о степени боли в бедре и о том, как она влияет на вашу способность выполнять повседневные действия.
- Физикальное обследование. Это позволит оценить подвижность бедра, силу и выравнивание.
- Рентген. Эти изображения помогают определить степень повреждения или деформации бедра.
- Прочие тесты. Иногда для определения состояния костей и мягких тканей бедра могут потребоваться другие исследования, такие как магнитно-резонансная томография (МРТ).
(слева) На этом рентгеновском снимке нормального тазобедренного сустава пространство между шаром и суставной впадиной указывает на здоровый хрящ. (справа) На этом рентгенограмме пораженного артритом тазобедренного сустава видно серьезное уменьшение суставной щели.
Поговорите со своим врачомВаш хирург-ортопед рассмотрит вместе с вами результаты обследования и обсудит, является ли операция по замене тазобедренного сустава лучшим методом облегчения боли и улучшения подвижности. Другие варианты лечения, такие как лекарства, физиотерапия или другие виды хирургического вмешательства, также могут быть рассмотрены.
Кроме того, ваш хирург-ортопед расскажет о потенциальных рисках и осложнениях операции по замене тазобедренного сустава, включая те, которые связаны с самой операцией, и те, которые могут возникнуть со временем после операции.
Никогда не стесняйтесь задавать врачу вопросы, если вы его не понимаете. Чем больше вы знаете, тем лучше вы сможете справиться с изменениями, которые операция по замене тазобедренного сустава внесет в вашу жизнь.
Реалистичные ожиданияВажным фактором при принятии решения о проведении операции по замене тазобедренного сустава является понимание того, что эта процедура может и чего не может сделать. У большинства людей, перенесших операцию по замене тазобедренного сустава, наблюдается значительное уменьшение боли в тазобедренном суставе и значительное улучшение их способности выполнять обычные повседневные действия.
При нормальном использовании и активности материал между головкой и гнездом каждого имплантата для замены тазобедренного сустава начинает изнашиваться. Чрезмерная активность или избыточный вес могут ускорить этот нормальный износ и привести к тому, что замена тазобедренного сустава ослабнет и станет болезненной. Поэтому большинство хирургов не рекомендуют занятия с высокой ударной нагрузкой, такие как бег, бег трусцой, прыжки или другие виды спорта с высокой ударной нагрузкой.
Реалистичные занятия после тотальной замены тазобедренного сустава включают неограниченную ходьбу, плавание, гольф, вождение автомобиля, пеший туризм, езду на велосипеде, танцы и другие виды спорта с низкой нагрузкой.
При соответствующей модификации деятельности замена тазобедренного сустава может прослужить много лет.
Медицинское освидетельствованиеЕсли вы решите провести операцию по замене тазобедренного сустава, ваш хирург-ортопед может попросить вас пройти полное медицинское обследование у лечащего врача перед операцией. Это необходимо, чтобы убедиться, что вы достаточно здоровы, чтобы перенести операцию и завершить процесс восстановления. Многие пациенты с хроническими заболеваниями, такими как болезни сердца, также могут быть осмотрены специалистом, например кардиологом, перед операцией.
Испытания Для планирования операции может потребоваться несколько анализов, таких как образцы крови и мочи, электрокардиограмма (ЭКГ) и рентген грудной клетки.
Перед операцией на вашей коже не должно быть никаких инфекций или раздражений. Если они присутствуют, обратитесь к хирургу-ортопеду для лечения, чтобы улучшить состояние кожи перед операцией.
ЛекарстваРасскажите своему хирургу-ортопеду о лекарствах, которые вы принимаете. Он или ваш лечащий врач посоветуют вам, какие лекарства вам следует прекратить принимать, а какие можно продолжать принимать перед операцией.
Потеря весаЕсли у вас избыточный вес, врач может попросить вас немного сбросить вес перед операцией, чтобы свести к минимуму нагрузку на ваше новое бедро и, возможно, снизить риск операции.
Стоматологическая оценка Хотя инфекции после замены тазобедренного сустава не являются обычным явлением, инфекция может возникнуть, если бактерии попадают в кровоток. Поскольку бактерии могут попасть в кровоток во время стоматологических процедур, основные стоматологические процедуры (такие как удаление зубов и лечение пародонта) должны быть завершены до операции по замене тазобедренного сустава.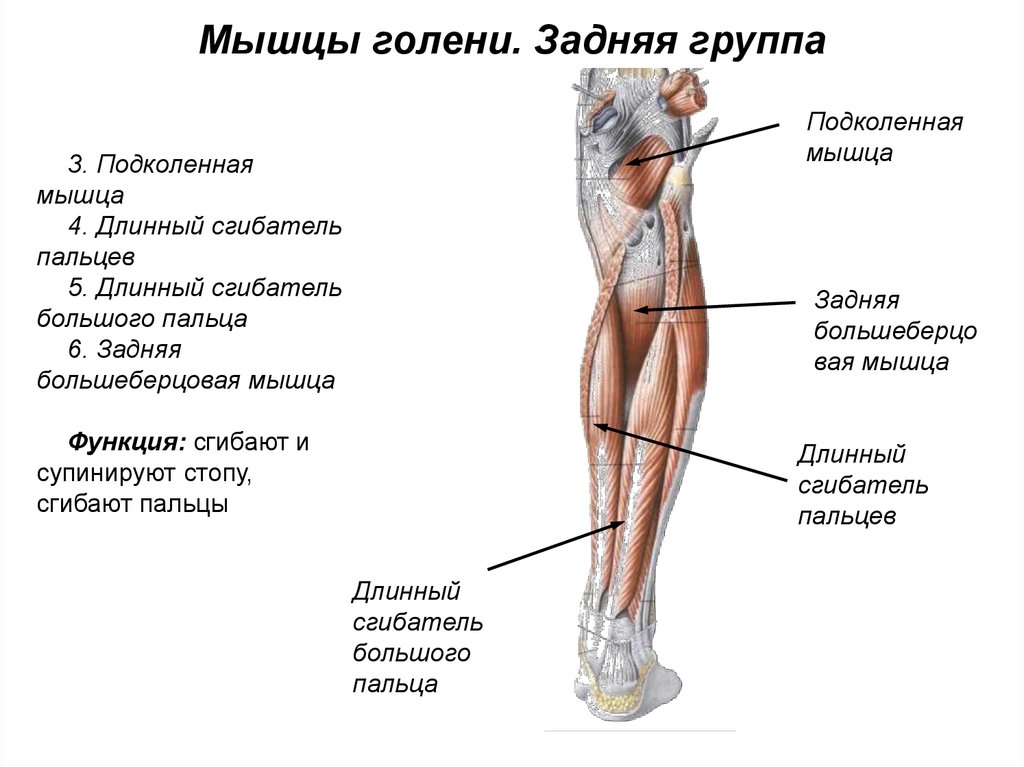 Обычную чистку зубов следует отложить на несколько недель после операции.
Обычную чистку зубов следует отложить на несколько недель после операции.
Лица с недавними или частыми инфекциями мочевыводящих путей в анамнезе должны пройти урологическое обследование перед операцией. Пожилые мужчины с заболеванием предстательной железы должны пройти необходимое лечение перед операцией.
Социальное планированиеНесмотря на то, что вскоре после операции вы сможете ходить с тростью, костылями или ходунками, вам может понадобиться помощь в течение нескольких недель при приготовлении пищи, покупках, купании и стирке.
Если вы живете один, социальный работник или специалист по планированию выписки в больнице может помочь вам заранее договориться о том, чтобы кто-то помогал вам на дому. Также может быть организовано краткосрочное пребывание в учреждении длительного ухода во время восстановления после операции.
Планировка дома Несколько модификаций могут упростить навигацию по вашему дому во время выздоровления. Следующие предметы могут помочь в повседневной деятельности:
Следующие предметы могут помочь в повседневной деятельности:
- Надежно закрепленные поручни или поручни в душе или ванне
- Закрепите поручни вдоль всех лестниц
- Устойчивое кресло для раннего восстановления с жесткой подушкой сиденья (которая позволяет коленям оставаться ниже бедер), жесткой спинкой и двумя подлокотниками
- Приподнятое сиденье для унитаза
- Устойчивая душевая скамья или стул для купания
- Губка с длинной ручкой и шланг для душа
- Перевязочная палочка, приспособление для носков и обувной рожок с длинной ручкой для надевания и снятия обуви и носков без чрезмерного сгибания нового бедра
- Рычаг, который позволит вам брать предметы без чрезмерного сгибания бедер
- Жесткие подушки для кресел, диванов и автомобилей, которые позволяют сидеть с коленями ниже бедер
- Удаление всех незакрепленных ковров и электрических шнуров из мест, где вы ходите по дому
Получите дополнительные советы по подготовке дома к полной замене тазобедренного сустава в этой инфографике (нажмите на изображение, чтобы открыть полную инфографику).
Вы либо будете госпитализированы в день операции, либо в тот же день отправитесь домой. План госпитализации или возвращения домой следует обсудить с хирургом до операции.
АнестезияПо прибытии в больницу или хирургический центр вас осмотрит член бригады анестезиологов. Наиболее распространенными типами анестезии являются общая анестезия (вы усыплены) или спинномозговая, эпидуральная или регионарная анестезия нервов (вы бодрствуете, но ваше тело онемело ниже пояса). Группа анестезиологов с вашим участием определит, какой тип анестезии будет для вас оптимальным.
Компоненты имплантата В настоящее время в искусственных тазобедренных суставах используется множество различных конструкций и материалов. Все они состоят из двух основных компонентов: шарового компонента (изготовленного из прочного полированного металла или керамики) и гнездового компонента (прочная чашка из пластика, керамики или металла, которая может иметь внешнюю металлическую оболочку).
Компоненты протеза могут быть «запрессованы» в кость, чтобы ваша кость могла прирасти к компонентам, или они могут быть зацементированы на место. Решение о запрессовке или цементировании компонентов зависит от нескольких факторов, таких как качество и прочность вашей кости. Также может использоваться комбинация цементируемого стержня и нецементируемого гнезда.
Ваш хирург-ортопед выберет тип протеза, который наилучшим образом соответствует вашим потребностям.
(слева) Стандартный бесцементный бедренный компонент. (в центре) Крупный план этого компонента, показывающий пористую поверхность для врастания кости. (справа) Бедренный компонент и вертлужный компонент работают вместе.
(слева) На вертлужном компоненте показан пластиковый (полиэтиленовый) вкладыш внутри металлической оболочки. (справа) Пористая поверхность этого вертлужного компонента позволяет врастать кости. Отверстия вокруг чашки используются, если необходимы винты, чтобы удерживать чашку на месте.
Отверстия вокруг чашки используются, если необходимы винты, чтобы удерживать чашку на месте.
Хирургическая процедура обычно занимает от 1 до 2 часов. Ваш хирург-ортопед удалит поврежденный хрящ и кость, а затем установит новые металлические, пластиковые или керамические имплантаты, чтобы восстановить выравнивание и функцию вашего бедра.
Рентгенограммы до и после тотального эндопротезирования тазобедренного сустава. В этом случае использовались нецементируемые компоненты.
После операции вас переведут в послеоперационную палату, где вы останетесь на несколько часов, пока будет наблюдаться ваше восстановление после наркоза. После пробуждения вас отвезут в вашу больничную палату или выпишут домой.
Успех вашей операции будет в значительной степени зависеть от того, насколько хорошо вы будете следовать инструкциям своего хирурга-ортопеда относительно домашнего ухода в течение первых нескольких недель после операции.
Лечение боли Лекарства часто назначают для кратковременного обезболивания после операции.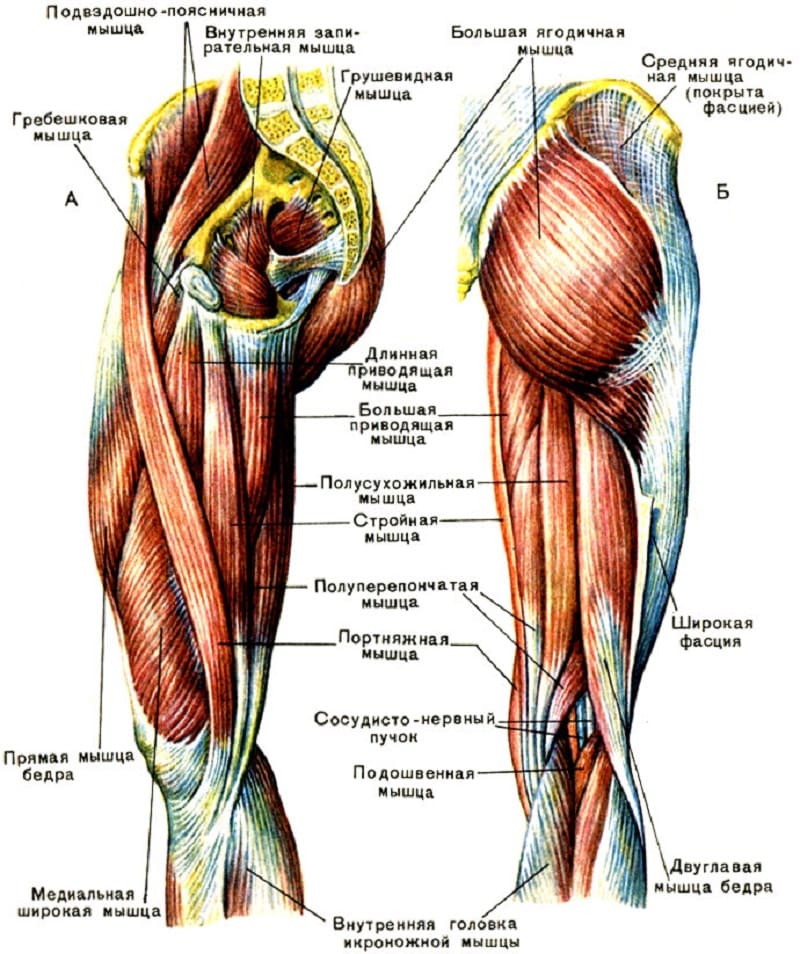 Доступны многие виды лекарств, помогающих справиться с болью, включая опиоиды, нестероидные противовоспалительные препараты (НПВП), ацетаминофен и местные анестетики. Ваш врач может использовать комбинацию этих препаратов для облегчения боли, а также свести к минимуму потребность в опиоидах.
Доступны многие виды лекарств, помогающих справиться с болью, включая опиоиды, нестероидные противовоспалительные препараты (НПВП), ацетаминофен и местные анестетики. Ваш врач может использовать комбинацию этих препаратов для облегчения боли, а также свести к минимуму потребность в опиоидах.
Имейте в виду, что, хотя опиоиды помогают облегчить боль после операции, они являются наркотиками и могут вызывать привыкание. Опиоидная зависимость и передозировка стали критическими проблемами общественного здравоохранения в США. Важно использовать опиоиды только по назначению врача и прекратить их прием, как только ваша боль начнет уменьшаться. Поговорите со своим врачом, если ваша боль не начала уменьшаться в течение нескольких дней после операции.
Лечение ранУ вас могут быть швы или скобы на ране или шов под кожей. Швы или скобы снимают примерно через 2 недели после операции.
Избегайте намокания раны до тех пор, пока она полностью не запечатается и не высохнет.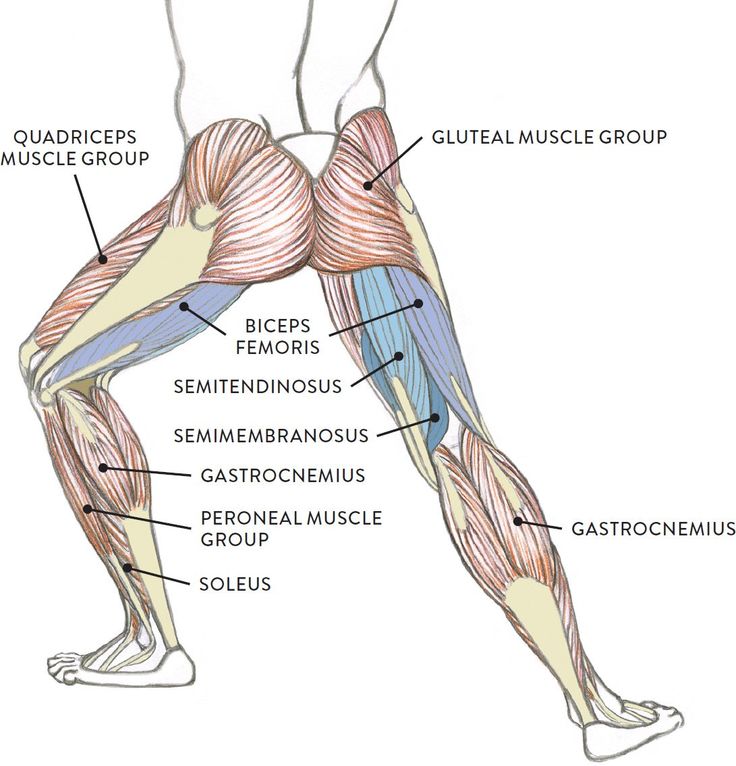 Вы можете продолжать перевязывать рану, чтобы предотвратить раздражение от одежды или поддерживающих чулок.
Вы можете продолжать перевязывать рану, чтобы предотвратить раздражение от одежды или поддерживающих чулок.
Некоторая потеря аппетита является обычным явлением в течение нескольких недель после операции. Сбалансированная диета, часто с добавками железа, важна для правильного заживления тканей и восстановления мышечной силы. Обязательно пейте много жидкости.
ДеятельностьУпражнения являются важным компонентом домашнего ухода, особенно в течение первых нескольких недель после операции. Вы должны быть в состоянии возобновить обычную легкую повседневную деятельность в течение 3–6 недель после операции. Некоторый дискомфорт при активности и в ночное время является обычным явлением в течение нескольких недель.
Ваша программа активности должна включать:
- Программа поэтапной ходьбы — сначала дома, а затем на улице — для постепенного повышения вашей подвижности,
- Возобновление других обычных домашних действий, таких как сидение, стояние и подъем по лестнице
- Специальные упражнения несколько раз в день для восстановления подвижности и укрепления бедра.
 Вы, вероятно, сможете выполнять упражнения без посторонней помощи, но физиотерапевт может помочь вам дома или в терапевтическом центре в первые несколько недель после операции
Вы, вероятно, сможете выполнять упражнения без посторонней помощи, но физиотерапевт может помочь вам дома или в терапевтическом центре в первые несколько недель после операции
Физиотерапия поможет восстановить силу и подвижность бедра,
Thinkstock © 2011
Частота осложнений после операции по замене тазобедренного сустава низкая. Серьезные осложнения, такие как инфекция суставов, возникают менее чем у 2% пациентов. Серьезные медицинские осложнения, такие как сердечный приступ или инсульт, возникают еще реже. Однако хронические заболевания могут увеличить вероятность осложнений. Хотя эти осложнения встречаются редко, они могут продлить или ограничить полное выздоровление.
ИнфекцияИнфекция может возникнуть поверхностно в ране или глубоко вокруг протеза. Это может произойти в течение нескольких дней или недель после операции. Это может произойти даже спустя годы.
Незначительные инфекции ран обычно лечат антибиотиками.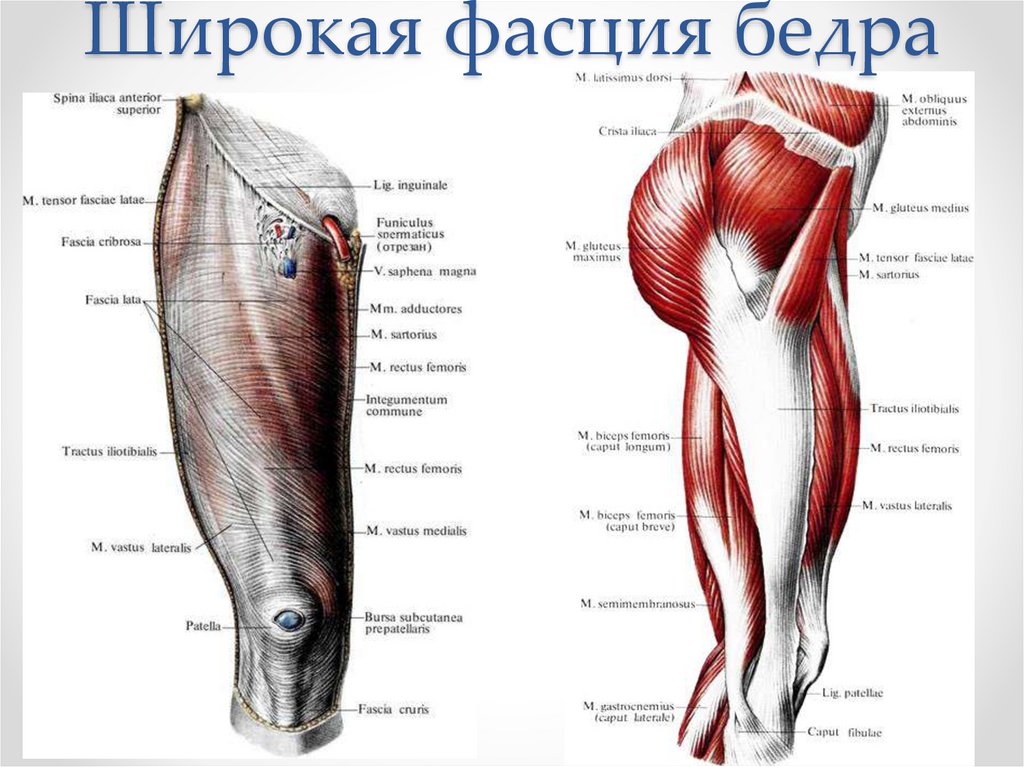 Серьезные или глубокие инфекции могут потребовать дополнительной операции и удаления протеза. Любая инфекция в вашем организме может распространиться на замену сустава.
Серьезные или глубокие инфекции могут потребовать дополнительной операции и удаления протеза. Любая инфекция в вашем организме может распространиться на замену сустава.
Сгустки крови в венах ног или таза являются одним из наиболее частых осложнений операции по замене тазобедренного сустава. Эти сгустки могут быть опасными для жизни, если они вырвутся на свободу и попадут в легкие. Ваш хирург-ортопед наметит программу профилактики, которая может включать лекарства для разжижения крови, поддерживающий шланг, надувные повязки для ног, упражнения с насосом для голеностопного сустава и раннюю мобилизацию.
Сгустки крови могут образоваться в одной из глубоких вен тела. Хотя тромбы могут образоваться в любой глубокой вене, чаще всего они формируются в венах таза, голени или бедра.
Неравенство длины ног Иногда после замены тазобедренного сустава одна нога может казаться длиннее или короче другой. Ваш хирург-ортопед приложит все усилия, чтобы выровнять длину ваших ног, но может немного удлинить или укоротить ногу, чтобы максимизировать стабильность и биомеханику бедра. Некоторые пациенты могут чувствовать себя более комфортно с подтяжкой обуви после операции.
Некоторые пациенты могут чувствовать себя более комфортно с подтяжкой обуви после операции.
Вывих тазобедренного имплантата.
Это происходит, когда шар выходит из гнезда. Риск вывиха наиболее высок в первые несколько месяцев после операции, пока ткани заживают. Вывих встречается нечасто. Если шар выходит из лунки, закрытое вправление обычно может вернуть его на место без необходимости дополнительной операции. В ситуациях, когда бедро продолжает вывихиваться, может потребоваться дальнейшее хирургическое вмешательство.
Расшатывание и износ имплантатовС годами протез бедра может изнашиваться или расшатываться. Чаще всего это связано с повседневной деятельностью. Это также может быть результатом биологического истончения кости, называемого остеолизом. Если ослабление болезненно, может потребоваться повторная операция, называемая ревизией.
Другие осложнения Возможны повреждения нервов и кровеносных сосудов, кровотечения, переломы и тугоподвижность. Небольшое количество пациентов продолжают испытывать боль после операции.
Небольшое количество пациентов продолжают испытывать боль после операции.
Внимательно следуйте инструкциям своего хирурга-ортопеда, чтобы снизить риск образования тромбов в течение первых нескольких недель после выздоровления. Они могут порекомендовать вам продолжать принимать препараты для разжижения крови, которые вы начали принимать в больнице. Немедленно сообщите своему врачу, если у вас появятся какие-либо из следующих предупреждающих знаков.
Предупреждающие признаки тромбов. Предупреждающие признаки возможного тромба в ноге включают:
- Боль в голени и ноге, не связанная с разрезом
- Болезненность или покраснение голени
- Новый или увеличивающийся отек бедра, голени, лодыжки или стопы
Предупреждающие признаки легочной эмболии. Предупреждающие признаки того, что сгусток крови попал в легкие, включают:
- Внезапная одышка
- Внезапное появление боли в груди
- Локализованная боль в груди при кашле
Распространенной причиной инфекции после операции по замене тазобедренного сустава являются бактерии, попадающие в кровоток во время стоматологических процедур, инфекции мочевыводящих путей или кожные инфекции.
После операции пациентам с определенными факторами риска может потребоваться прием антибиотиков перед стоматологическими вмешательствами, включая чистку зубов, или перед любой хирургической процедурой, которая может привести к попаданию бактерий в кровоток. Ваш хирург-ортопед обсудит с вами, нужно ли вам принимать профилактические антибиотики перед стоматологическими процедурами.
Предупреждающие признаки инфекции. Немедленно сообщите своему врачу, если у вас появятся какие-либо из следующих признаков возможной инфекции эндопротеза тазобедренного сустава:
- Стойкая лихорадка (выше 100°F перорально)
- Озноб
- Усиливающееся покраснение, болезненность или припухлость раны на бедре
- Дренаж из раны бедра
- Усиление боли в тазобедренном суставе как при активности, так и при отдыхе
Падение в течение первых нескольких недель после операции может привести к повреждению нового бедра и потребовать повторной операции. Лестница представляет собой особую опасность, пока ваше бедро не станет сильным и подвижным. Вы должны использовать трость, костыли, ходунки или поручни или попросить кого-нибудь помочь вам, пока вы не улучшите свой баланс, гибкость и силу.
Лестница представляет собой особую опасность, пока ваше бедро не станет сильным и подвижным. Вы должны использовать трость, костыли, ходунки или поручни или попросить кого-нибудь помочь вам, пока вы не улучшите свой баланс, гибкость и силу.
Ваш хирург-ортопед и физиотерапевт помогут вам решить, какие вспомогательные средства потребуются после операции и когда их можно будет безопасно прекратить.
Другие меры предосторожностиЧтобы обеспечить надлежащее восстановление и предотвратить вывих протеза, вас могут попросить соблюдать особые меры предосторожности, когда вы сидите, наклоняетесь или спите — обычно в течение первых 6 недель после операции. Эти меры предосторожности будут варьироваться от пациента к пациенту, в зависимости от хирургического подхода, который ваш хирург использовал для замены тазобедренного сустава.
Ваш хирург и физиотерапевт проинформируют вас обо всех мерах предосторожности, которым вы должны следовать.
Чем отличается ваше новое бедро Вы можете почувствовать некоторое онемение кожи вокруг разреза. Вы также можете почувствовать некоторую скованность, особенно при чрезмерном сгибании. Эти различия часто уменьшаются со временем, и большинство пациентов находят их незначительными по сравнению с болью и ограниченной функцией, которые они испытывали до операции.
Вы также можете почувствовать некоторую скованность, особенно при чрезмерном сгибании. Эти различия часто уменьшаются со временем, и большинство пациентов находят их незначительными по сравнению с болью и ограниченной функцией, которые они испытывали до операции.
Ваше новое бедро может активировать металлоискатели, необходимые для обеспечения безопасности в аэропортах и некоторых зданиях. Сообщите агенту службы безопасности о замене тазобедренного сустава, если сработает сигнализация.
Защита эндопротеза тазобедренного суставаВы можете сделать многое, чтобы защитить эндопротез тазобедренного сустава и продлить срок службы тазобедренного имплантата.
- Участвуйте в регулярных программах легких упражнений, чтобы поддерживать надлежащую силу и подвижность вашего нового бедра.
- Примите особые меры предосторожности, чтобы избежать падений и травм. Если вы сломаете кость в ноге, вам может потребоваться дополнительная операция.
- Убедитесь, что ваш стоматолог знает, что у вас замена тазобедренного сустава. Поговорите со своим хирургом-ортопедом о том, нужно ли вам принимать антибиотики перед стоматологическими процедурами.
- Периодически посещайте своего хирурга-ортопеда для плановых контрольных осмотров и рентгеновских снимков, даже если кажется, что с эндопротезом тазобедренного сустава все в порядке.
К началу
Остеоартрит тазобедренного сустава — OrthoInfo — AAOS
Во многих районах возобновились несущественные ортопедические процедуры, которые были отложены из-за COVID-19. Для информации: Вопросы и ответы для пациентов, касающиеся плановой хирургии и COVID-19. Для пациентов, чьи процедуры еще не были перенесены: Что делать, если ваша ортопедическая операция отложена.
Остеоартрит, иногда называемый «артритом износа», является распространенным заболеванием, которое развивается у многих людей с возрастом. Это может произойти в любом суставе тела, но чаще всего развивается в несущих суставах, таких как тазобедренный сустав.
Остеоартроз тазобедренного сустава вызывает боль и скованность. Это может затруднить выполнение повседневных действий, например, наклониться, чтобы завязать шнурки, встать со стула или совершить короткую прогулку.
Поскольку остеоартроз со временем постепенно ухудшается, чем раньше вы начнете лечение, тем больше вероятность того, что вы сможете уменьшить его влияние на свою жизнь. Хотя лечения остеоартрита не существует, существует множество вариантов лечения, которые помогут вам справиться с болью и оставаться активным.
Тазобедренный сустав — один из крупнейших суставов тела. Это шаровой шарнир. Впадина образована вертлужной впадиной, которая является частью кости большого таза. Мяч – это головка бедренной кости, которая является верхним концом бедренной кости (бедренной кости).
Костные поверхности шара и впадины покрыты суставным хрящом, гладким, скользким веществом, которое защищает и смягчает кости и позволяет им легко двигаться.
Поверхность сустава покрыта тонкой оболочкой, называемой синовиальной оболочкой. В здоровом бедре синовиальная оболочка вырабатывает небольшое количество жидкости, которая смазывает хрящ и помогает двигаться.
В здоровом бедре синовиальная оболочка вырабатывает небольшое количество жидкости, которая смазывает хрящ и помогает двигаться.
Нормальная анатомия бедра.
Остеоартрит — это дегенеративный тип артрита, который чаще всего встречается у людей в возрасте 50 лет и старше, хотя может встречаться и у молодых людей.
Бедро, поврежденное остеоартрозом.
При остеоартрите хрящ в тазобедренном суставе со временем постепенно изнашивается. По мере того как хрящ изнашивается, он становится изношенным и шероховатым, а защитное суставное пространство между костями уменьшается. Это может привести к трению кости о кость. Чтобы компенсировать потерю хряща, поврежденные кости могут начать расти наружу и образовывать костные шпоры (остеофиты).
Остеоартрит развивается медленно, и вызываемая им боль со временем усиливается.
Часы: Остеоартрит тазобедренного сустава Анимация
Остеоартрит не имеет какой-то одной конкретной причины, но есть определенные факторы, которые могут сделать вас более склонными к развитию заболевания, в том числе:
- Возраст
- Семейный анамнез остеоартрита
- Предшествующая травма тазобедренного сустава
- Ожирение
- Неправильное формирование тазобедренного сустава при рождении, состояние, известное как дисплазия тазобедренного сустава, связанная с развитием
У вас все равно может развиться остеоартрит, даже если у вас нет ни одного из перечисленных выше факторов риска.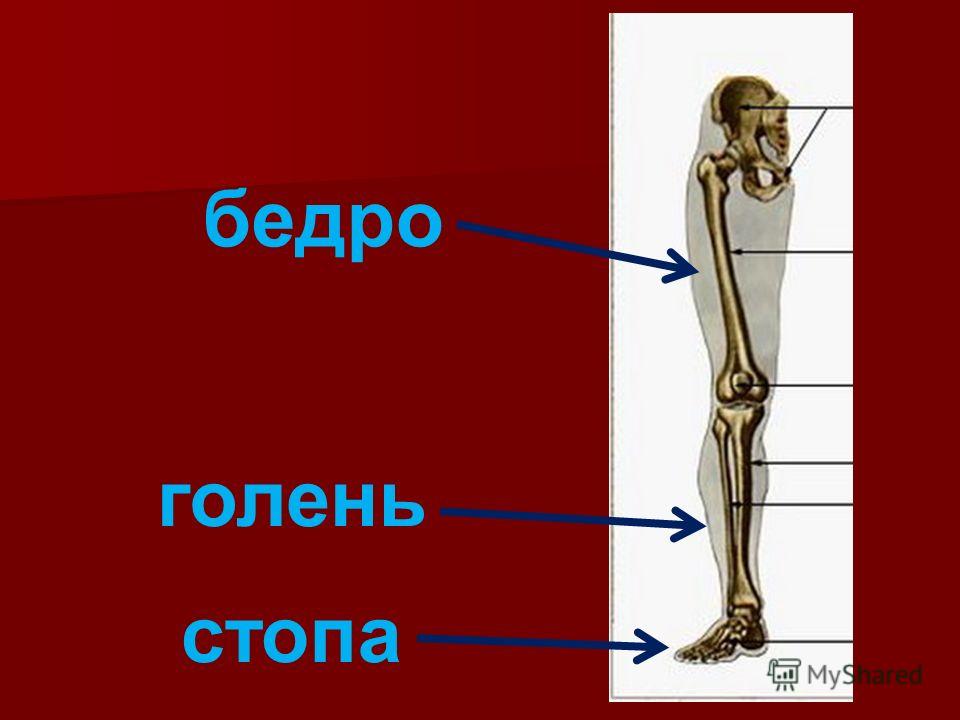
Наиболее распространенным симптомом остеоартроза тазобедренного сустава является боль. Эта боль в бедре развивается медленно и со временем усиливается, хотя возможно и внезапное начало. Боль и скованность могут усиливаться по утрам или после некоторого сидения или отдыха. Со временем болезненные симптомы могут возникать чаще, в том числе в покое или ночью. Дополнительные симптомы могут включать:
- Боль в паху или бедре, отдающая в ягодицы или колено
- Боль, которая обостряется при активной деятельности
- Скованность в тазобедренном суставе, затрудняющая ходьбу или сгибание
- «Блокировка» или «залипание» сустава и скрежет (крепитация) во время движения, вызванные свободными фрагментами хряща и других тканей, препятствующими плавному движению бедра
- Снижение диапазона движений в бедре, что влияет на способность ходить и может вызвать хромоту
- Усиление боли в суставах в дождливую погоду
К началу
Во время приема врач расскажет вам о ваших симптомах и истории болезни, проведет медицинский осмотр и, возможно, назначит диагностические тесты, такие как рентген.
Во время медицинского осмотра ваш врач будет искать:
- Нежность вокруг бедер
- Объем пассивного (вспомогательного) и активного (самоуправляемого) движения
- Крепитация (скрежетание внутри сустава) при движении
- Боль при надавливании на бедро
- Проблемы с походкой (то, как вы ходите)
- Любые признаки повреждения мышц, сухожилий и связок, окружающих бедро
Рентген. Рентгеновские снимки позволяют получить подробные изображения плотных структур, таких как кости. Рентгенограмма пораженного артритом тазобедренного сустава может показать сужение суставной щели, изменения в костях и образование костных наростов (остеофитов).
( Левый ) На этом рентгеновском снимке нормального тазобедренного сустава пространство между шаром и суставной впадиной указывает на здоровый хрящ.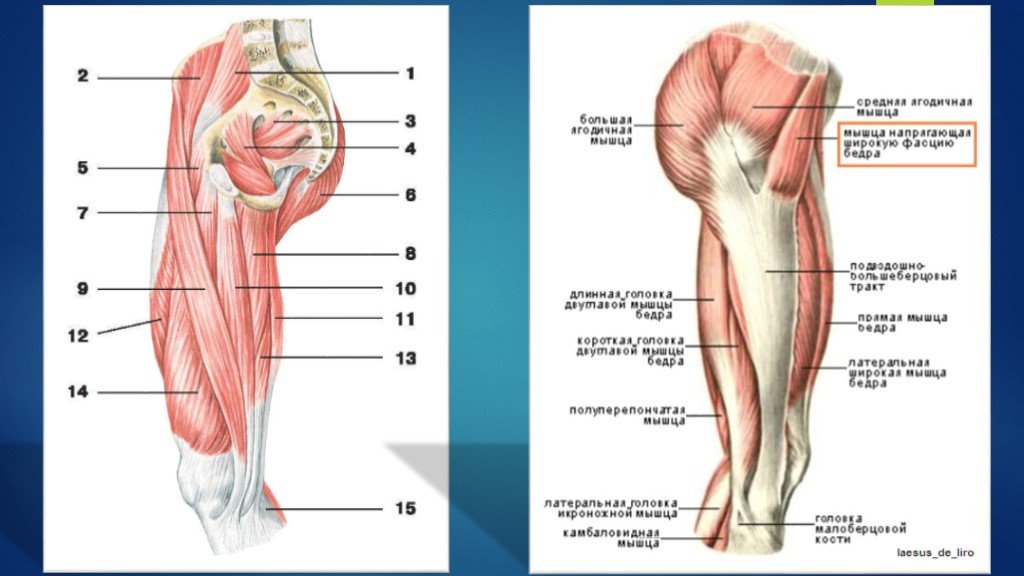 ( Right ) На этом рентгеновском снимке пораженного артритом тазобедренного сустава видно серьезное уменьшение суставной щели.
( Right ) На этом рентгеновском снимке пораженного артритом тазобедренного сустава видно серьезное уменьшение суставной щели.
На этом рентгеновском снимке тазобедренного сустава с артритом стрелка указывает на большую костную шпору (остеофит) в нижней части головки бедренной кости.
Другие тесты визуализации. Иногда может потребоваться магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) для более точного определения состояния костей и мягких тканей бедра.
Хотя лечения остеоартрита не существует, существует ряд вариантов лечения, которые помогут облегчить боль и улучшить подвижность.
Нехирургическое лечениеКак и при других артритах, раннее лечение остеоартрита тазобедренного сустава не хирургическое. Ваш врач может порекомендовать ряд нехирургических вариантов лечения.
Модификации образа жизни. Некоторые изменения в вашей повседневной жизни могут защитить ваш тазобедренный сустав и замедлить прогрессирование остеоартрита.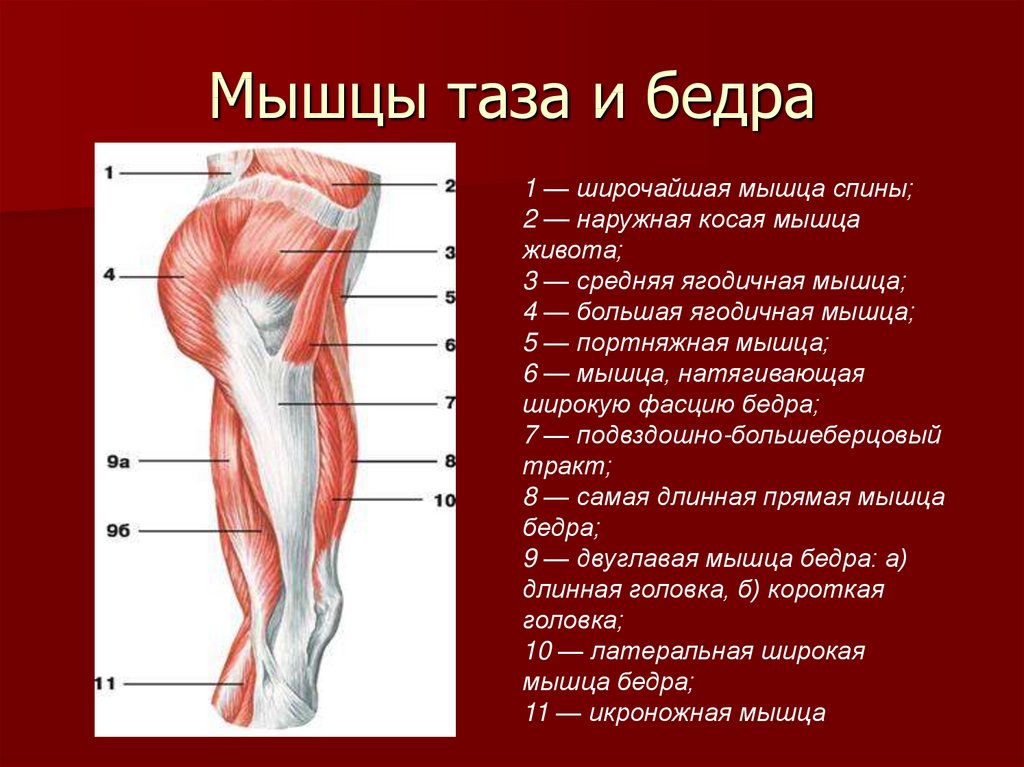
- Сведение к минимуму действий, усугубляющих состояние, таких как подъем по лестнице.
- Переключение с занятий с высокой нагрузкой (таких как бег трусцой или теннис) на занятия с меньшей нагрузкой (например, плавание или езда на велосипеде) снижает нагрузку на бедро.
- Потеря веса может снизить нагрузку на тазобедренный сустав, что приведет к уменьшению боли и улучшению функции.
Физиотерапия. Специальные упражнения могут помочь увеличить диапазон движений и гибкость, а также укрепить мышцы бедра и ноги. Ваш врач или физиотерапевт может помочь разработать индивидуальную программу упражнений, соответствующую вашим потребностям и образу жизни.
Вспомогательные устройства. Использование опор для ходьбы, таких как трость, костыли или ходунки, может улучшить подвижность и независимость. Использование вспомогательных средств, таких как ригель с длинной ручкой, для поднятия низко лежащих предметов поможет вам избежать движений, которые могут вызвать боль.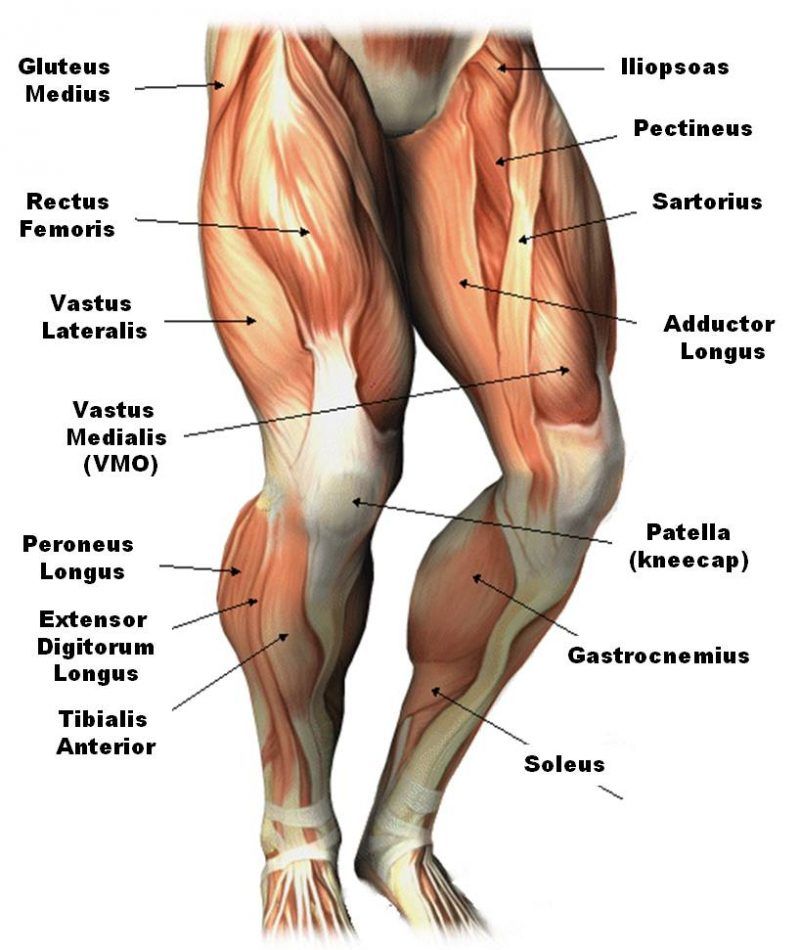
Лекарства. Если ваша боль влияет на вашу повседневную жизнь или не снимается другими нехирургическими методами, ваш врач может добавить лекарства в ваш план лечения.
- Ацетаминофен (например, тайленол) является безрецептурным обезболивающим средством, которое может быть эффективным для уменьшения боли при легком артрите. Однако, как и все лекарства, безрецептурные обезболивающие могут вызывать побочные эффекты и взаимодействовать с другими лекарствами, которые вы принимаете. Обязательно обсудите возможные побочные эффекты с врачом.
- Нестероидные противовоспалительные препараты (НПВП) могут облегчить боль и уменьшить воспаление. К безрецептурным НПВП относятся напроксен и ибупрофен. Другие НПВП доступны по рецепту.
- Кортикостероиды (также известные как кортизон) являются мощными противовоспалительными средствами, которые можно принимать внутрь или вводить в болезненный сустав.
Ваш врач может порекомендовать хирургическое вмешательство, если боль, вызванная артритом, вызывает инвалидность и не проходит при нехирургическом лечении.
Полная замена тазобедренного сустава. Ваш врач удалит поврежденную вертлужную впадину и головку бедренной кости, а затем установит новые металлические, пластиковые или керамические суставные поверхности, чтобы восстановить функцию бедра.
При тотальном эндопротезировании тазобедренного сустава головка бедренной кости и гнездо заменяются искусственным устройством.
Часы: анимация полной замены тазобедренного сустава
Хирургическая шлифовка тазобедренного сустава. В ходе этой процедуры замены тазобедренного сустава поврежденная кость и хрящ в вертлужной впадине (тазобедренном суставе) удаляются и заменяются металлической оболочкой. Головка бедренной кости, однако, не удаляется, а вместо этого закрывается гладким металлическим покрытием.
Остеотомия. Либо головка бедренной кости, либо впадина разрезаются и выравниваются, чтобы снять давление с тазобедренного сустава. Эта процедура редко используется для лечения остеоартрита тазобедренного сустава.
Осложнения. Несмотря на то, что осложнения возможны при любой операции, ваш врач примет меры для минимизации рисков. К наиболее частым осложнениям операции относятся:
- Инфекция
- Чрезмерное кровотечение
- Сгустки крови
- Вывих бедра
- Неравенство длины конечностей
- Повреждение кровеносных сосудов или артерий
После любого вида операции по поводу артроза тазобедренного сустава наступает период восстановления. Время восстановления и реабилитации зависит от типа проведенной операции.
Ваш врач может порекомендовать физиотерапию, чтобы помочь вам восстановить силу бедра и восстановить диапазон движений. После процедуры вам может потребоваться какое-то время пользоваться тростью, костылями или ходунками.
В большинстве случаев операция снимает боль при остеоартрите и облегчает выполнение повседневных дел.
Чтобы помочь врачам в лечении остеоартрита тазобедренного сустава, Американская академия хирургов-ортопедов провела исследование, чтобы предоставить некоторые полезные рекомендации.

