Болезни стопы. Самые популярные заболевания стоп
Вальгусная деформация стоп
Такая проблема, как вальгусная деформация стоп является не только внешним дефектом, но и серьезной патологией, которая доставляет множество неудобств и болезненных ощущений. При этой болезни происходит Х-образоное искривление голеностопных суставов и стоп с изменением опоры пятки на ее внутренний край. О наличии деформации свидетельствует значительное расстояние между пятками в позе со сведенными вместе ногами.
Вальгусная деформация — это искривление оси стопы с опущением среднего отдела стопы, разворотом пятки наружу и опущеним ее края. Патология является следствием врожденного или приобретенного нарушения функций, формы или размера отдельных костей, связок или мышц, которое влияет на все остальные части стопы. Это нарушает соотношение анатомических образований, что приводит к перераспределению нагрузки. Ситуацию усугубляет развитие плоскостопия, из-за которого происходит смещение костей стопы по отношению друг к другу, формирующее вальгусную деформацию.
Обычно болезнь возникает в детском возрасте по причине врожденной дисплазии соединительной ткани. Также причиной может быть остеопороз, перенесеный рахит, полиомиелит, травма, спастика, парез, паралич, внутриутробные нарушения развития конечностей, нарушения осанки, эндокринные заболевания или избыточный вес ребенка. У взрослых развитие патологии может стать следствием травм, паралича или плоскостопия, особенно после резкого набора веса.
При вальгусной деформации появляется боль в ногах после ходьбы и статических нагрузок, особенно при ношении неудобной обуви. К этим симптомам может присоединиться напряжение или боль в мышцах голеней и нарушение походки. Борьба с болезнью на начальных стадиях включает в себя ношение ортопедической обуви, специальную гимнастику, массажи, физиотерапию, применение лечебных грязей, озокерита и парафина. При выраженной деформации выполняется хирургическая коррекция.
При подозрении на вальгусную деформацию стоп нужно как можно раньше обратиться за помощью к специалисту, чтобы избежать осложнений болезни и оперативного вмешательства.
Гиперкератоз стоп
Загрубение кожи стоп — это патология, которая считается косметическим дефектом, не смотря на довольно-таки неприятные ее последствия. Загрубевшая кожа является результатом гиперкератоза — заболевания, при котором происходит чрезмерно быстрое деление клеток эпидермиса и нарушается их слущивание, что приводит к утолщению рогового слоя кожи.
Гиперкератоз может привести к появлению глубоких кровоточащих трещин, точечных кровоизлияний, язвочек, межпальцевых и жестких корневых мозолей, которые будут доставлять много болезненных ощущений при ходьбе. Для здоровых людей такие осложнения не представляют опасности, но для больных сахарным диабетом они грозят развитием гангрены.
Причины появления гиперкератоза разделяются на две группы: внешние и внутренние. К внутренним причинам относятся нарушение кровообращения в сосудах ног, варикоз, атетосклероз, сахарный диабет, псориаз, ихтиоз, гипо- или авитаминоз. Но чаще всего причиной являются внешние факторы: неудобная, тесная или большая по размеру обувь, длительные или избыточные нагрузки на ноги, лишний вес, деформации стоп и нарушения правил личной гигиены. Повышенные нагрузки на стопу и натирание кожи обувью провоцируют усиленное деление роговых клеток, которые не успевают также активно слущиваться, формируя утолщение кожи.
Повышенные нагрузки на стопу и натирание кожи обувью провоцируют усиленное деление роговых клеток, которые не успевают также активно слущиваться, формируя утолщение кожи.
Для успешного лечения гиперкератоза нужно в первую очередь установить причину появления патологии и устранить ее. Для ликвидации внешних проявлений болезни требуется размягчение загрубевшей кожи ступней, удаление жесткого слоя эпидермиса, шлифовка кожи и медицинский педикюр. Для смягчения и увлажнения эффективны ванночки для ног, применение сока алоэ, для лечения трещин — аппликации с синтомициновой мазью. Очень важно правильно подобрать ортопедическую обувь, которая поможет исправить деформацию стопы, равномерно распределит нагрузку при ходьбе и предотвратит натирание.
Во избежание длительного и малоприятного лечения, важно как можно раньше обнаружить начальные проявления болезни, пока они являются незначительным косметическим дефектом и сразу принять необходимые меры.
Синдром диабетической стопы
Каждый человек, который болеет сахарным диабетом, рискует столкнуться с осложнением болезни, грозящим ампутацией нижней конечности. Чтобы избежать такого исхода, нужно внимательно следить за изменениями самочувствия, придела особое внимание состоянию кожи ступней.
Чтобы избежать такого исхода, нужно внимательно следить за изменениями самочувствия, придела особое внимание состоянию кожи ступней.
Опасность ампутации нижней конечности возникает по причине развития синдрома диабетической стопы, при котором повышается травматизация кожи стоп. Высокий уровень сахара в крови нарушает кровообращение в сосудах ног, что влечет за собой ухудшение питания кожи и подвергает ее частым повреждениям. Также повышенный сахар снижает чувствительность нервных окончаний, из-за чего травматизация кожи может остаться незамеченной. Любое повреждение легко может привести к образованию язв и гнойников, переходящих в гангрену
Синдром диабетической стопы можно распознать по таким признакам, как сухость кожи стоп, распухание, покраснение ног, повышение температуры, вросшиеся ногти, заостренные пальцы, бурсит, боль или онемение в ногах, появление грибка, волдырей, мозолей, бородавок или язв на ступнях.
Для успешного предотвращения болезни важно как можно раньше обнаружить у себя наличие любого из этих признаков и сразу обратиться к специалисту. Также очень важно важно контролировать уровень сахара в крови, соблюдать диету и личную гигиену, носить ортопедическую обувь или стельки.
Также очень важно важно контролировать уровень сахара в крови, соблюдать диету и личную гигиену, носить ортопедическую обувь или стельки.
Ортопедическая обувь имеет минимальное количество швов и «дышащую» структуру, обладает антибактериальным, противогрибковым и противоаллергическим свойством. Польза ортопедических стелек заключается в том, что они создают разгрузку в месте нахождения язвы и предотвращают появление повреждений. Стельки имеют антибактериальную пропитку нижнего шара и позволяют ногам «дышать».
Несложные меры профилактики, проведенные вовремя, в большинстве случаев помогают предотвратить появление диабетических язв, избавляя тем самым от риска ампутации конечности.
Искривления пальцев ног
Искривление пальцев ног — это патология, при которой пальцы ног приобретают неестественную форму. Это не только эстетическая проблема, но и причина возникновения болей, судорог, язв и хронических заболеваний суставов стоп.
Основными причинами развития искривлений пальцев являются нарушения мышечного баланса и отклонения в строении костей стоп. Движение пальцев стоп осуществляется при помощи работы мышц двух групп: сгибателей и разгибателей, сухожилия которых прикреплены к фалангам пальцев. В норме сухожилия этих мышц работают с одинаковой силой. Но при плоскостопии стопы удлиняются, вследствие чего сгибатели начинают преобладать над разгибателями. Это ведет к излишнему натяжению сухожилий, следствием которого становится постепенное искривление пальцев. При усилении тонуса коротких сгибателей, которые прикреплены сухожилиями к средней фаланге, формируется когтеобразное искривление пальцев. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Движение пальцев стоп осуществляется при помощи работы мышц двух групп: сгибателей и разгибателей, сухожилия которых прикреплены к фалангам пальцев. В норме сухожилия этих мышц работают с одинаковой силой. Но при плоскостопии стопы удлиняются, вследствие чего сгибатели начинают преобладать над разгибателями. Это ведет к излишнему натяжению сухожилий, следствием которого становится постепенное искривление пальцев. При усилении тонуса коротких сгибателей, которые прикреплены сухожилиями к средней фаланге, формируется когтеобразное искривление пальцев. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Развитию деформации пальцев способствует ношение неудобной обуви (с тонким носком или высокими каблуками), травмы, болезни суставов, нервно-мышечные заболевания, лишний вес и сахарный диабет. Исходя из этого, основными консервативными способами борьбы с проблемой является ношение ортопедической обуви, оздоровительная физкультура, массажи и физиотерапия.
Если вовремя не обратиться с специалисту, деформация пальцев может стать фиксированной и единственным способом избавления от нее будет оперативное вмешательство.
Косточки на ногах
Образование «косточки» или «шишки» на ногах в области большого пальца беспокоит не только, как внешний дефект, но и как причина постоянных болезненных ощущений при ходьбе. Для того, чтобы борьба с этой проблемой не была напрасной, сначала нужно установить, следствием какой болезни она является.
Чаще всего «шишка» появляется из-за развития вальгусной деформации первого пальца стопы. При этой болезни происходит ослабевание связочно-мышечного аппарата стоп, из-за чего изменяются суставы и кости. Развивается поперечное плоскостопие с отклонением первого пальца наружу, вследствие чего и образовуется «шишка».
Еще одной причиной появления «шишки» на ноге является бурсит — воспаление суставной сумки, вследствие которого в ней образовуется много жидкости. Скопление жидкости приводит к увеличению суставной сумки, что имеет вид «шишки». Болезнь отличается характерной симптоматикой: боль и жжение в области сустава, кожа красного цвета, отечность и увеличенная подвижность сустава.
Также «шишка» может появиться при подагре — отложении солей мочевой кислоты в суставе большого пальца. Образование кристаллов соли провоцирует воспаление, сопровождающееся сильной болью. Развитие болезни характеризуется приступом острой боли, которым часто сопутствует головная боль, повышение температуры, чувство усталости, местное покраснение и отечность.
Основными причинами возникновения всех этих патологий чаще всего является наследственность, остеопороз, ношение неудобной и тесной обуви, излишние нагрузки на ноги или лишний вес.
Поэтому в целях профилактики нужно соблюдать режим труда и отдыха, носить ортопедическую обувь или стельки, при подозрении на болезнь обязательно обращаться к специалисту.
Натоптыши в передней части стопы
Искривление пальцев ног — это патология, при которой пальцы ног приобретают неестественную форму. Это не только эстетическая проблема, но и причина возникновения болей, судорог, язв и хронических заболеваний суставов стоп.
Основными причинами развития искривлений пальцев являются нарушения мышечного баланса и отклонения в строении костей стоп.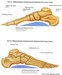 Движение пальцев стоп осуществляется при помощи работы мышц двух групп: сгибателей и разгибателей, сухожилия которых прикреплены к фалангам пальцев. В норме сухожилия этих мышц работают с одинаковой силой. Но при плоскостопии стопы удлиняются, вследствие чего сгибатели начинают преобладать над разгибателями. Это ведет к излишнему натяжению сухожилий, следствием которого становится постепенное искривление пальцев. При усилении тонуса коротких сгибателей, которые прикреплены сухожилиями к средней фаланге, формируется когтеобразное искривление пальцев. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Движение пальцев стоп осуществляется при помощи работы мышц двух групп: сгибателей и разгибателей, сухожилия которых прикреплены к фалангам пальцев. В норме сухожилия этих мышц работают с одинаковой силой. Но при плоскостопии стопы удлиняются, вследствие чего сгибатели начинают преобладать над разгибателями. Это ведет к излишнему натяжению сухожилий, следствием которого становится постепенное искривление пальцев. При усилении тонуса коротких сгибателей, которые прикреплены сухожилиями к средней фаланге, формируется когтеобразное искривление пальцев. При усилении тонуса длинных сгибателей возникает молоткообразное искривление.
Развитию деформации пальцев способствует ношение неудобной обуви (с тонким носком или высокими каблуками), травмы, болезни суставов, нервно-мышечные заболевания, лишний вес и сахарный диабет. Исходя из этого, основными консервативными способами борьбы с проблемой является ношение ортопедической обуви, оздоровительная физкультура, массажи и физиотерапия.
Если вовремя не обратиться с специалисту, деформация пальцев может стать фиксированной и единственным способом избавления от нее будет оперативное вмешательство.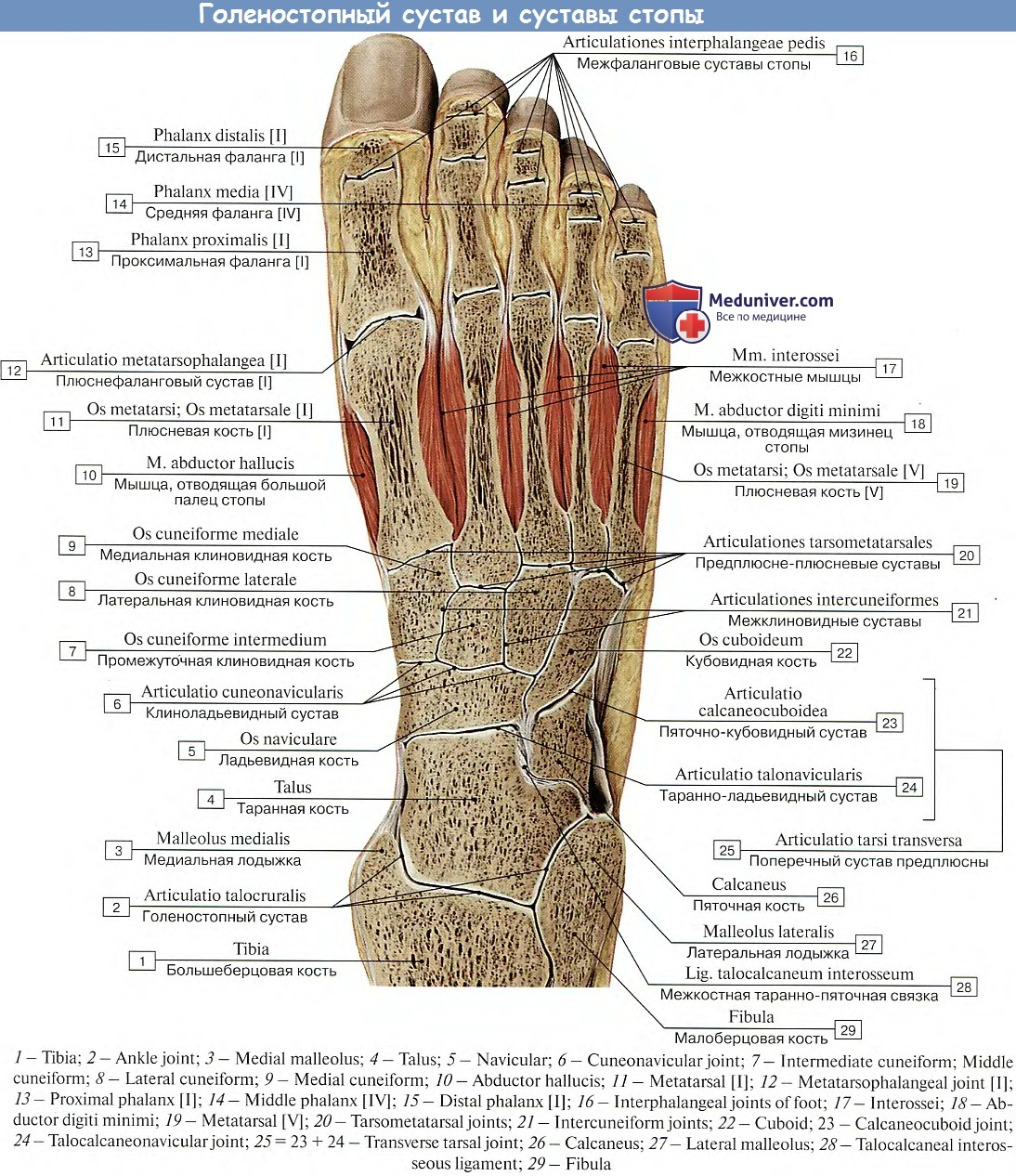
Перекос пятки
Перекос пятки нельзя считать всего лишь внешним дефектом, так как он развивается не сам по себе, а является следствием серьезных нарушений функций стоп. Для успешной борьбы с этой проблемой важно своевременно обратиться к специалисту, который определит причину ее появления и подберет необходимые меры по борьбе с ней.
Полноценный процесс ходьбы человеку обеспечивает слаженная работа всех суставов, связок и мышц опорно-двигательного аппарата. При этом стопам отводится опорная, рессорная и балансировочная функции. Успешному осуществлению этих функций способствует правильное строение и расположение костей стоп, которое регулируют связки и мышцы. При помощи работы связок и мышц стопа приобретает свою форму и возможность двигаться.
Шаговый цикл осуществляется при сочетании двух противоположных по направлению естественных движений стоп: супинации и пронации. В процессе ходьбы они позволяют стопе упруго распластаться под действием массы тела с последующим возвратом в первоначальную форму. При супинации происходит поворот тыла стопы наружу, подъём продольного свода, укорочение стопы и «замыкание» её суставов. Пронация сопровождается вращением стопы внутри и ее удлинением, что осуществляет рессорную и балансировочную функцию.
При супинации происходит поворот тыла стопы наружу, подъём продольного свода, укорочение стопы и «замыкание» её суставов. Пронация сопровождается вращением стопы внутри и ее удлинением, что осуществляет рессорную и балансировочную функцию.
В силу патологических изменений в строении стоп может развиться гиперсупинация или гиперпронация, которая особенно чревата последствиями. Гиперсупинация сопровождается излишним наклоном стоп наружу, вследствие чего точка опоры пяток смещается в ту же сторону и подымаются своды стоп. В случае гиперпронации тыльные поверхности стоп разворачиваются внутрь, а подошвы – наружу, из-за чего центр опоры пяток перемещается на их наружную часть. Такие изменения влекут за собой образование стойкой деформации костей стоп и имеют негативное влияние на функционирование всего опорно-двигательного аппарата.
При наличии таких нарушений ухудшается походка, появляется боль в стопах, пятках, лодыжках и, даже, в коленях и пояснице. Лучший способ борьбы с патологией — это ношение ортопедической обуви или стелек с целью коррекции дефекта и предупреждения его прогрессирования. Также их использование поможет уменьшить боль и исправить походку. Немалую роль играет специальная зарядка, которая помогает укрепить мышцы, участвующие в процессе ходьбы.
Также их использование поможет уменьшить боль и исправить походку. Немалую роль играет специальная зарядка, которая помогает укрепить мышцы, участвующие в процессе ходьбы.
С целью профилактики развития патологии нужно тренеровать мышцы ног и исключить травмирующие факторы: избыточные нагрузки на ноги и ношение неправильной обуви.
Подошвенный фасциит
Приблизительно каждый десятый человек сталкивается с появлением постоянных сильных болей в области пятки, которые не проходят даже после длительного отдыха. Боли, которые обостряются утром, при попытке делать первые шаги, при ходьбе по лестнице или после интенсивной физической нагрузки чаще всего обусловлены образованием подошвенного фасциита — болезни, при которой происходят воспалительно-дегенеративные изменения подошвенной фасции.
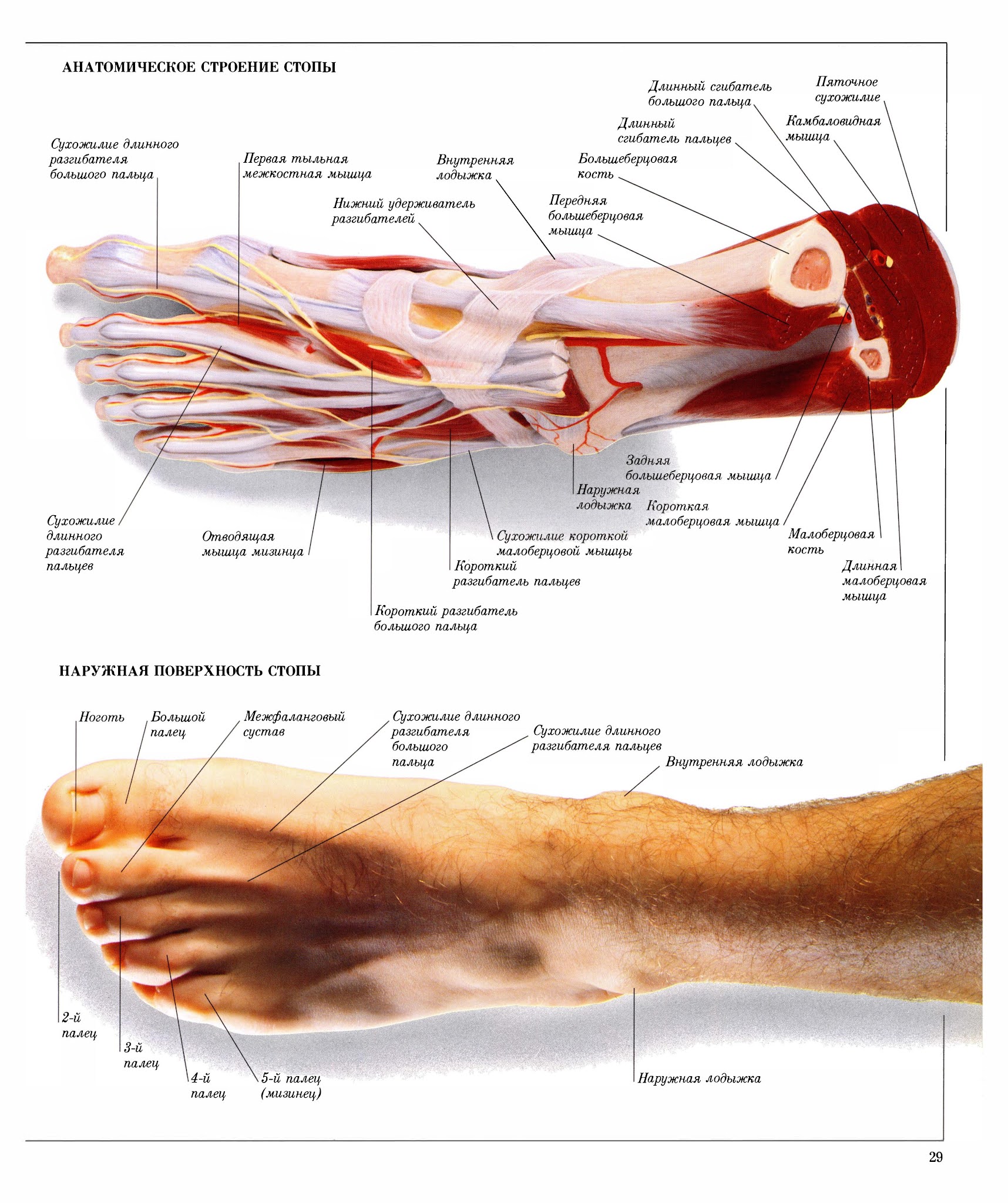
Подошвенная фасция — это связки, которые соединяет пяточную кость с костями плюсны, поддерживая продольный свод стопы. Они выполняют амортизационную функцию, защищают костную структуру и обеспечивают ее стабильность. В положении стоя ослабленная подошвенная фасция испытывает особенно сильную нагрузку в месте ее прикрепления к пяточной кости. В случае перегрузки фасции в этом месте происходит микронадрыв и, как следствие, местное воспаление ее волокон, что и является причиной боли.
В положении стоя ослабленная подошвенная фасция испытывает особенно сильную нагрузку в месте ее прикрепления к пяточной кости. В случае перегрузки фасции в этом месте происходит микронадрыв и, как следствие, местное воспаление ее волокон, что и является причиной боли.
Подошвенный фасциит часто является причиной плоскостопия, развивается из-за повторяющихся небольших травм фасции, лишнего веса, ревматических заболеваний, нарушения кровообращения в ногах или неправильного обмена веществ. Все меры по лечению направляются на ликвидацию воспалительного процесса. Действенными средствами будут физиопроцедуры, массажи стоп, упражнения ногами и пассивная ортопедическая разгрузка. Среди эффективных средств — пружинящие подпяточники или комбинированные ортопедические стельки. Последние распределяют нагрузку на стопу, снижают ударную волну при ходьбе и уменьшают боль. С целью профилактики болезни нужно делать зарядку, не перегружать мышцы стоп длительными нагрузками и подбирать удобную обувь.
Никогда не забывайте о том, что предотвратить болезнь гораздо легче и менее затратно, чем бороться с ней.
Пяточная шпора
Нередко люди сталкиваются с такой проблемой, как появление острой боли в области пятки при опоре на нее. Такая боль является главным симптомом пяточной шпоры — болезни, при которой происходит формирование костного нароста в нижней части пяточной кости вследствие отложения солей кальция. Однако болевые ощущения обусловлены не наличием шпоры, а воспалением тканей, окружающих пяточную кость.
Костный нарост образовуется в качестве компенсаторной реакции на повреждение связок или мышц в месте их прикрепления к пяточной кости.
Основной причиной появления пяточной шпоры является подошвенный фасциит (воспаление подошвенной фасции), но не исключены и другие: плоскостопие, заболевания позвоночника и суставов, травмы пятки, бег по твердой поверхности, избыточные нагрузки, лишний вес, нарушение походки и ношение неудобной обуви.
Все меры по борьбе с болезнью направляются на устранение ее причины — снятие воспаления. Также необходимы занятия лечебной гимнастикой, массажи, физиопроцедуры, соблюдение щадящего режима для ног, ношение специальных ортопедических подпяточников и стелек. Действие последних заключается в облегчении боли благодаря их мягкой текстуре в области проекции пяточной кости и способности поглощать ударную волну при ходьбе. Также они помогают правильно распределить нагрузку на стопу, что гораздо снижает риск дополнительной травматизации плантарной фасции.
Также необходимы занятия лечебной гимнастикой, массажи, физиопроцедуры, соблюдение щадящего режима для ног, ношение специальных ортопедических подпяточников и стелек. Действие последних заключается в облегчении боли благодаря их мягкой текстуре в области проекции пяточной кости и способности поглощать ударную волну при ходьбе. Также они помогают правильно распределить нагрузку на стопу, что гораздо снижает риск дополнительной травматизации плантарной фасции.
С целью профилактики пяточной шпоры, нужно предотвратить развитие предшествующих болезней, не перегружать связки и мышцы стоп длительными нагрузками, подбирать удобную обувь и желательно носить ортопедические стельки или подпяточники.
Как видите, процесс лечения этой болезни занимает немало труда и времени, поэтому старайтесь не забывать об элементарных мерах ее предупрждения.
Изображение, Функции, Заболевания и Лечение
Изображение Функции Условия и расстройства Тесты Лечение Лекарства
Связки стопы Изображение
- Связки стопы представляют собой прочные полоски ткани, соединяющие несколько костей стопы.
 Связки вашей стопы способствуют ее общей стабильности. Своды ваших ног также оценят дополнительную поддержку.
Связки вашей стопы способствуют ее общей стабильности. Своды ваших ног также оценят дополнительную поддержку. - Вы в значительной степени полагаетесь на свои ноги, которые являются сложной и занятой частью вашего тела. В дополнение к 26 костям скелета имеется почти тысяча мышц, сухожилий и связок.
- В стопе есть несколько связок, соединяющих несколько костей. Вот некоторые из наиболее важных связок стопы:
- Связка подошвенной фасции соединяет пяточную кость с подушечкой стопы.
- Мощная связка, которая соединяет кости голеностопного сустава и стопы, обеспечивает стабильность свода стопы и помогает удерживать вес, называется подошвенной пяточно-ладьевидной связкой (пружинной связкой).
- Пяточная и кубовидная связки соединяют пяточную кость с костями предплюсны, образующими свод стопы.
- Связки Лисфранка представляют собой группу сухожилий, которые проходят под суставом Лисфранка в середине стопы.
Где расположены связки стопы?
- Связки вашей стопы растянуты по всей поверхности.
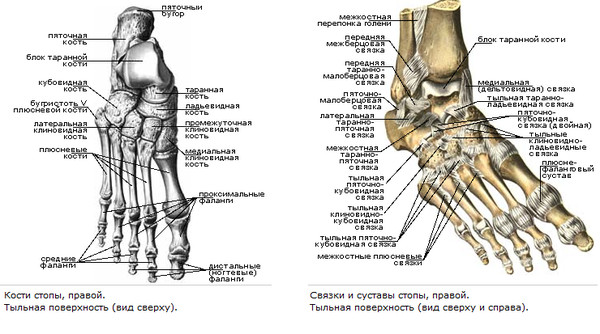
 Каждая стопа содержит 26 костей, и все они связаны друг с другом связками. Многочисленные связки стопы:
Каждая стопа содержит 26 костей, и все они связаны друг с другом связками. Многочисленные связки стопы: - Поддержите свод стопы, работая от пальцев ног до пяток.
- Сплетите крест-накрест между костями предплюсны, чтобы укрепить свод стопы.
- Соедините плюсневые кости.
Функции связок стопы
Связки стопы обеспечивают устойчивость и поддержку свода стопы. Свод формируется скоординированными усилиями костей, связок и сухожилий стопы. Свод стопы — это то, что придает стопе ее форму и структуру.
Связки на ногах помогают выдерживать вес. Кроме того, они служат для смягчения ударов, которые испытывает ваше тело во время ходьбы.
Состояния и заболевания связок стопы
Связки стопы подвержены тем же нагрузкам и разрывам, что и любые другие связки в организме. Растяжения связок стопы встречаются гораздо реже, чем растяжения связок голеностопного сустава.
- Вывих лодыжки: Когда одна или несколько связок лодыжки чрезмерно растягиваются или разрываются, результатом является растяжение лодыжки, что является очень распространенным заболеванием.
 Если вы скручиваетесь, перекатываетесь или неуклюже приземляетесь на лодыжку, вы рискуете ее вывихнуть. Растяжение связок голеностопного сустава может быть довольно неприятным, так как может привести к дискомфорту, отеку и даже невозможности ходить.
Если вы скручиваетесь, перекатываетесь или неуклюже приземляетесь на лодыжку, вы рискуете ее вывихнуть. Растяжение связок голеностопного сустава может быть довольно неприятным, так как может привести к дискомфорту, отеку и даже невозможности ходить. - Тендинит: Тендинит — это заболевание, характеризующееся воспалением или отеком сухожилий, прочных тяжей ткани, соединяющих мышцы с костями.
- Подошвенный фасциит: Одним из наиболее типичных симптомов этого состояния является дискомфорт в области между пяткой и подошвой стопы. Длительное стояние или ходьба, плохая обувь или плоскостопие — все это может способствовать болезненному состоянию, известному как подошвенный фасциит.
- Сломанная стопа: Когда одна или несколько костей в вашей стопе ломаются, состояние, известное как перелом стопы, описывает то, что произошло. Это может произойти, если на ногу случайно упало что-то тяжелое или если нога получила серьезную травму.
 Сломанная стопа — это печально известное мучительное состояние, которое часто требует гипсовой повязки или другого вида лечения.
Сломанная стопа — это печально известное мучительное состояние, которое часто требует гипсовой повязки или другого вида лечения. - Нестабильность голеностопного сустава: Когда связки вокруг голеностопного сустава ослабевают, голеностопный сустав становится нестабильным. Генетический состав или история травм лодыжки, таких как растяжения связок, могут играть роль. Пациенты с нестабильностью голеностопного сустава могут сообщать о том, что их голеностопный сустав «подводит» или склонен переворачиваться.
- Травма Лисфранка: В средней части стопы находится сустав Лисфранка, который подвержен болезненным травмам. Травма стопы, например, в результате падения или автомобильной аварии, является частой причиной этого состояния. Повреждения сустава лисфранка часто приводят к дискомфорту, отеку и затруднениям при передвижении.
- Малоберцовый тендинит: Эта проблема развивается, когда сухожилия на внешней стороне лодыжки (малоберцовые сухожилия) раздражаются или повреждаются.
 Чрезмерное использование, плохая обувь и нестабильность лодыжки являются распространенными причинами малоберцового тендинита. Боль в стопе, отек и ограниченный диапазон движений — все это возможные последствия.
Чрезмерное использование, плохая обувь и нестабильность лодыжки являются распространенными причинами малоберцового тендинита. Боль в стопе, отек и ограниченный диапазон движений — все это возможные последствия. - Тендинит ахиллова сухожилия: Ахиллово сухожилие представляет собой значительную полосу ткани, которая проходит от икроножных мышц до пяточной кости. Состояние, известное как тендинит ахиллова сухожилия, возникает, когда это сухожилие раздражается или повреждается. Боль, отек и трудности при ходьбе — все это признаки, и наиболее частыми причинами являются чрезмерное использование стопы или неподходящая обувь.
Что такое растяжение связок?
- Растяжение связок стопы может быть вызвано скручиванием или перекатыванием голеностопного сустава. Растяжение связок голеностопного сустава является частым предвестником многих травм.
- Растяжение связок стопы классифицируется как травма 2-й или 3-й степени.
- Растяжение связок; они были растянуты и, возможно, имели крошечные разрывы.
- Частично разорвана связка, вызвавшая растяжение 2-й степени.
- Полный разрыв связки, который представляет собой растяжение 3-й степени.
Что такое подошвенный фасциит?
Подошвенный фасциит, часто известный как воспаление подошвенной фасции, является наиболее типичным заболеванием, поражающим связки стопы.
Связка, известная как подошвенная фасция, проходит от пятки до пальцев ног. Воспаление связки подошвенной фасции вызывает дискомфорт в своде стопы и пятке, когда она чрезмерно растянута или разорвана.
Кто чаще всего страдает подошвенным фасциитом?
Подсчитано, что 2 миллиона человек в год сталкиваются с подошвенным фасциитом. Каждый раз, когда вы идете, вы напрягаете связку подошвенной фасции. Подошвенный фасциит может поразить любого, хотя некоторые люди чаще испытывают его болезненные симптомы, чем другие.
Что такое травма Лисфранка?
Травма сустава Лисфранка в средней части стопы также известна как травма среднего отдела стопы.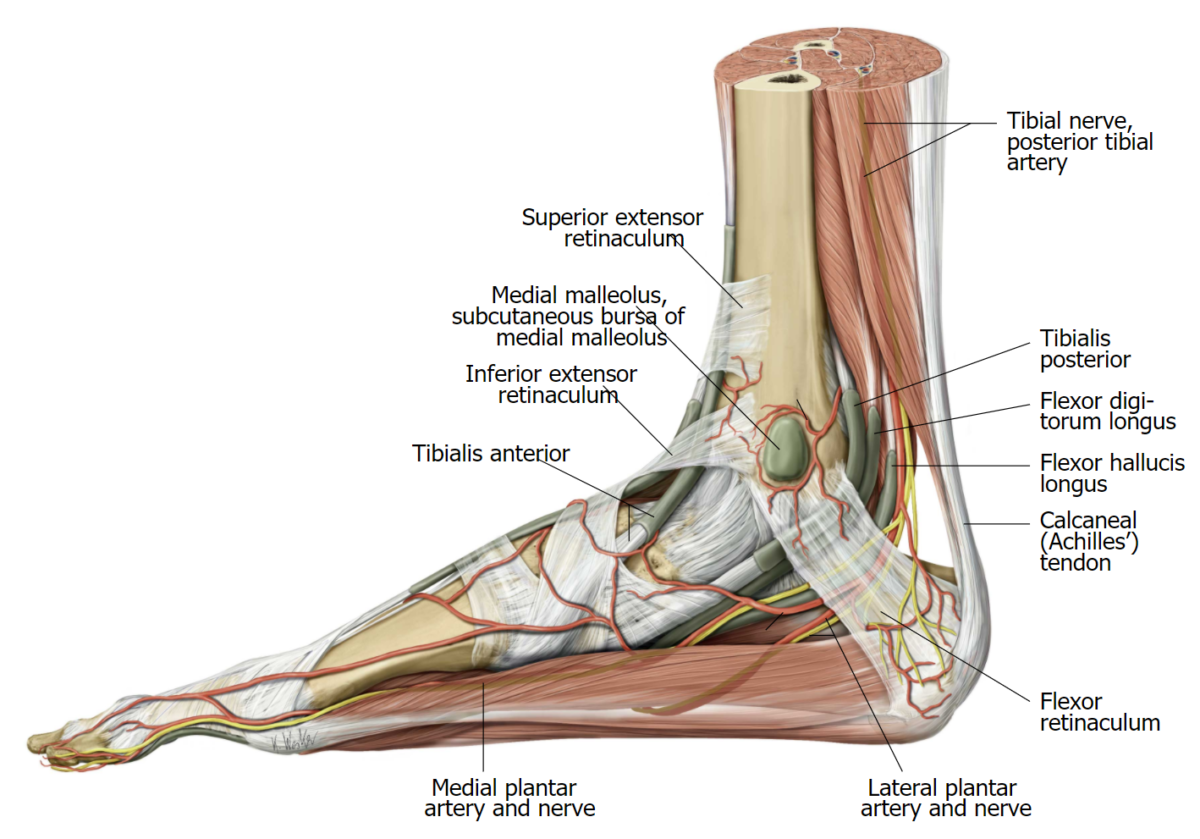 Кости в суставе Лисфранка легко ломаются, а связки легко рвутся в случае падения или вывиха лодыжки.
Кости в суставе Лисфранка легко ломаются, а связки легко рвутся в случае падения или вывиха лодыжки.
Возможно, что пациентам с тяжелыми травмами Лисфранка потребуется операция по устранению переломов костей и разрывов связок. Даже если ваше растяжение не очень серьезное, ваш врач, скорее всего, посоветует вам на несколько недель снять вес с поврежденной ноги и носить гипс или ботинок.
Анализы связок стопы
Практикующие врачи могут оценить состояние и прочность связок стопы с помощью различных диагностических процедур.
- Тест Лахмана: С помощью этого теста будет оцениваться прочность связок колена. Пока вы лежите на спине, врач будет осторожно двигать вашей ногой из стороны в сторону, чтобы проверить нестабильность или ослабление связок.
- Pivot Shift Test: С помощью этого теста оценивается прочность связок голеностопного сустава. Удерживая ногу в точном положении, врач осторожно повернет ее, чтобы проверить нестабильность или ослабление связок.
- Тест Томпсона: Ахиллово сухожилие представляет собой большую связку, расположенную в задней части стопы, и с помощью этого теста можно оценить его силу. Врач попросит вас встать на носочки, а затем поставить пятку на пол.
- Drawer Test: С помощью этого теста оценивается прочность связок пальцев ног. Врач проверит гибкость ваших пальцев ног, чтобы проверить, есть ли проблемы со связками.
Лечение связок стопы
- Артродез: Сращивание двух или более костей стопы называется артродезом и проводится хирургическим путем, чтобы сделать сустав более стабильным. В тяжелых случаях артрита и других дегенеративных заболеваний это распространенный вариант лечения.
- Остеотомия: Один из способов исправить смещение и восстановить правильную функцию стопы — это хирургическая процедура, называемая остеотомией. В некоторых случаях это делается для облегчения боли или исправления деформации стопы.

- Лечение тендинита: Операция по восстановлению или восстановлению разорванного или иным образом поврежденного сухожилия стопы называется восстановлением тендинита. Обычно это делается для того, чтобы поврежденная часть могла возобновить нормальное движение и функционировать.
- Бурситомия: Чтобы избавиться от костной шишки, которая образуется на стороне большого пальца ноги, проводится бурсэктомия. Таким образом можно облегчить боль и дискомфорт в суставах.
- Замена голеностопного сустава: Искусственный сустав вставляется пациенту, у которого естественный голеностопный сустав был поврежден или заболел во время операции по замене голеностопного сустава. При лечении тяжелых случаев артрита или других дегенеративных заболеваний это обычно делается для облегчения дискомфорта и повышения подвижности.
Лекарства для связок стопы
- Кремы для местного применения — это лекарства, которые наносят непосредственно на кожу для уменьшения боли и воспаления в пораженной области.
 Примеры включают крем с капсаицином и крем с лидокаином.
Примеры включают крем с капсаицином и крем с лидокаином. - Антидепрессанты используются для лечения депрессии и других расстройств настроения, а также могут использоваться для лечения хронической боли путем подавления передачи болевых сигналов в мозг. Примеры включают амитриптилин и венлафаксин.
- Стероиды используются для уменьшения воспаления и отека в организме путем подавления иммунной системы. Примеры включают преднизолон и дексаметазон.
- Анальгетики используются для облегчения боли путем блокирования сигналов боли от поврежденной области к мозгу. Примеры включают ацетаминофен и ибупрофен.
- Миорелаксанты используются для снятия мышечных спазмов и скованности путем ингибирования передачи нервных импульсов к мышцам. Примеры включают циклобензаприн и диазепам.
- Антибиотики используются для лечения инфекций, вызванных бактериями, путем подавления их роста или уничтожения. Примеры включают пенициллин и амоксициллин.
- Пищевые добавки принимаются перорально, чтобы дополнить рацион и обеспечить дополнительными питательными веществами.
 Примеры включают глюкозамин и хондроитин.
Примеры включают глюкозамин и хондроитин. - Противовирусные препараты используются для лечения инфекций, вызванных вирусами, путем ингибирования их репликации или усиления иммунной системы. Примеры включают ацикловир и валацикловир.
- Химиотерапевтические препараты используются для лечения рака путем уничтожения раковых клеток или ингибирования их роста и деления. Примеры включают паклитаксел и цисплатин.
Как сохранить здоровье связок стопы?
Очень важно работать над укреплением мышц, поддерживающих и стабилизирующих лодыжку, чтобы снизить риск возникновения проблем со связками стопы. Растяжение связок стопы является частым осложнением перекатывания или скручивания нестабильной или слабой лодыжки.
Когда обращаться к врачу Заболевания связок стопы?
- Травма стопы: Если вы получили травму стопы, такую как растяжение связок, перелом или порез, вам следует обратиться к врачу. Ваш врач может помочь определить тяжесть травмы и порекомендовать соответствующее лечение.

- Отек: Если у вас постоянный или усиливающийся отек стопы, обратитесь к врачу. Отек может быть признаком более серьезной проблемы, такой как инфекция или тромб.
- Изменения цвета или текстуры кожи: Если вы заметили какие-либо изменения цвета или текстуры кожи на стопе, такие как покраснение, обесцвечивание, появление сыпи или волдырей, вам следует обратиться к врачу. Эти изменения могут быть признаком состояния кожи или других проблем со здоровьем.
- Проблемы с ногтями на ногах:
- Трудности при ходьбе: Если вам трудно ходить или вы испытываете проблемы с равновесием, вам следует обратиться к врачу. Эти проблемы могут быть вызваны проблемами с ногами или другими проблемами со здоровьем.