Полезная информация о травмах ног
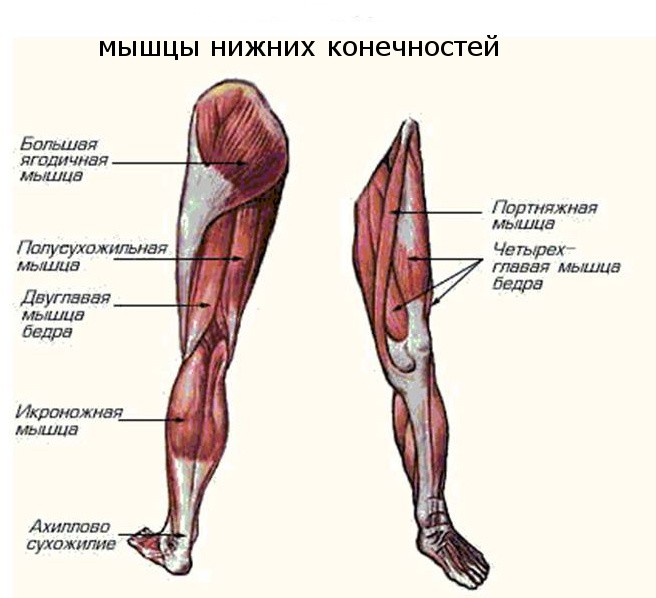
Многие виды спорта представляют значительную нагрузку для ног, делая их «мишенью» разнообразных травм. Вот три наиболее частые травмы, связанные со спортом: повреждение ахиллесова сухожилия, мышц бедра и большой берцовой кости.
До спадения отека не прикладывайте тепло к месту травмы. Тепло может увеличить отек.
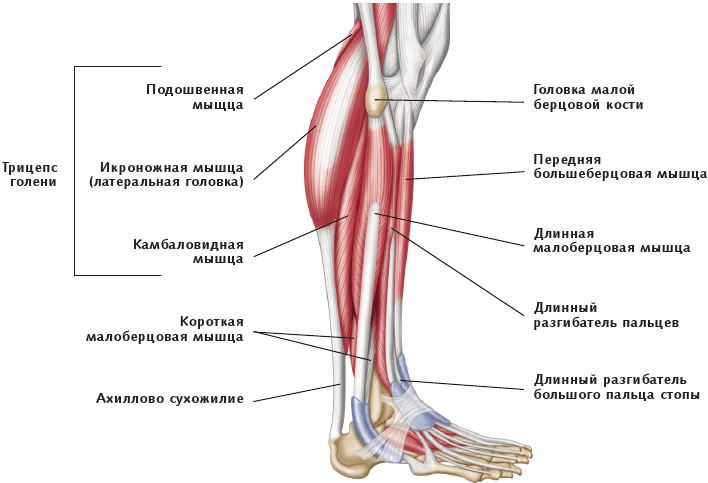
Ахиллесово сухожилие
Сухожилия — это прочные, блестящие полосы белой фиброзной ткани, присоединяющие мышцы к костям. Ахиллесово сухожилие присоединяет мышцы икры к пяточной кости. Оно позволяет человеку бегать, вставать на пальцы и залезать наверх.
При травме сухожилие, прикрепляющее мышцы икры к пяточной кости, надрывается или отделяется от кости.
Симптомы травмы ахиллесова сухожилия
Боль сконцентрирована в нижней части ноги, сзади, выше щиколотки. При небольшом надрыве или растяжении может возникать с утра, проходить в течение дня и возобновляться на следующее утро.
Более серьезный разрыв или отделение сухожилия от кости могут вызывать острую резкую боль, удерживающую человека от того, чтобы отгибать ступню вниз.
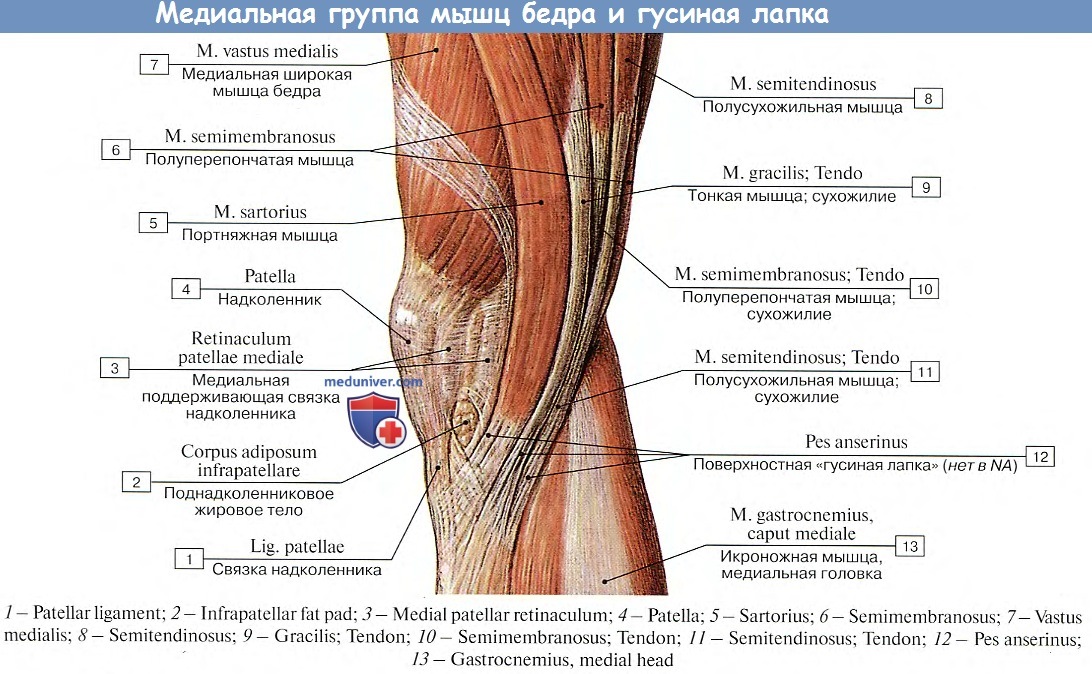
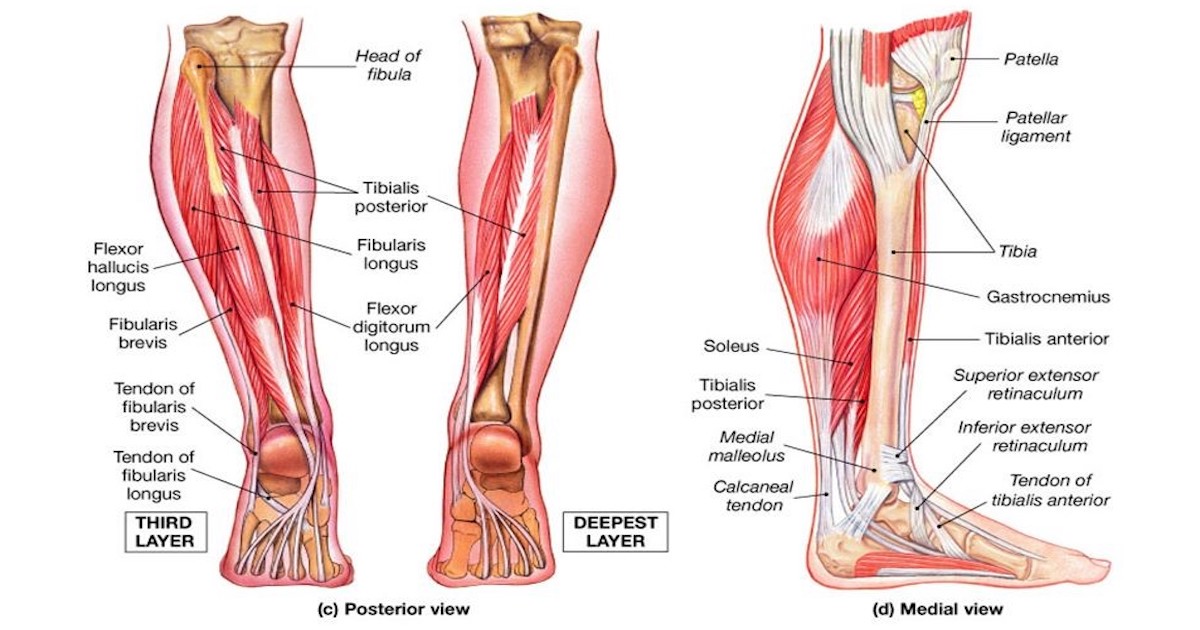
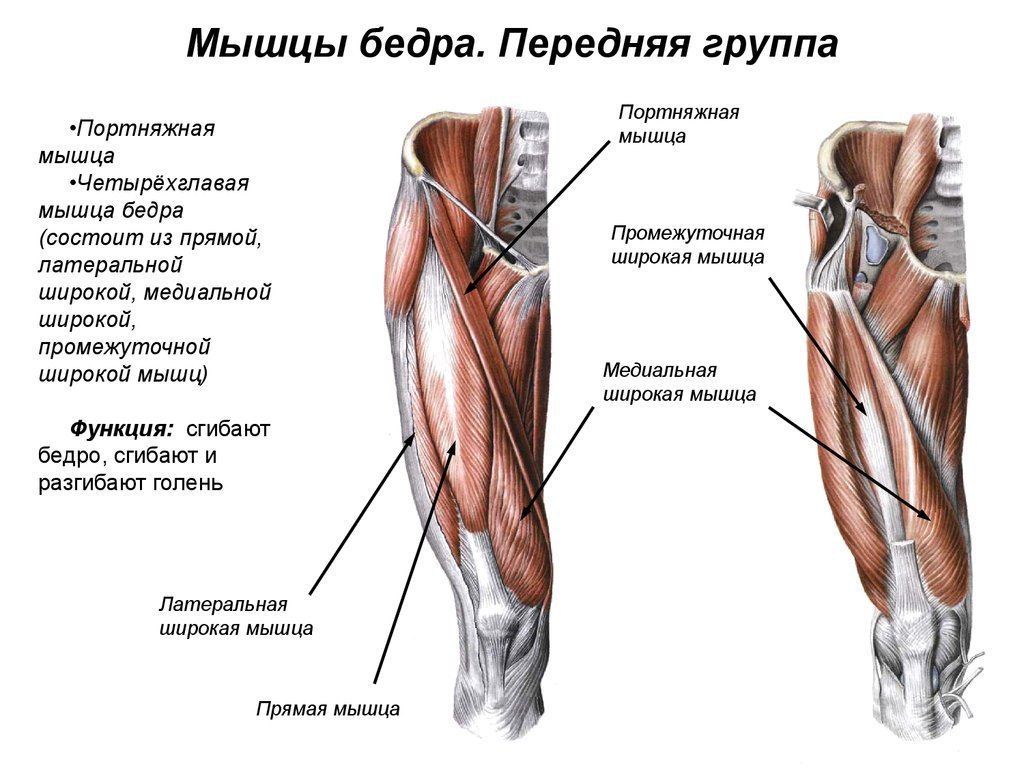
Мышца бедра
Это большая мышца, расположенная на задней поверхности бедра. Она начинается выше колена, кончается у основания таза и сгибает ногу. Большинство травм случаются в самой мышце, хотя сухожилия, прикрепляющие ее к кости, тоже могут порваться.
Травмы могут различаться от небольшого надрыва до гораздо более серьезного. Это случается у людей, занимающихся самыми разными видами спорта. Частой причиной является быстрый старт, когда нога распрямляется, как в спринте. Подобные травмы возможны также у игроков в бейсбол, футбол, баскетбол, регби, теннис и у тех, кто приступает к спортивным занятиям без предварительного разогрева (см. «Травмы ног: вид изнутри»).
Травма мышцы бедра
Травмы ахиллесова сухожилия могут различаться от растяжения или крошечного надрыва до полного отделения сухожилия от кости (редко). Такие травмы случаются при:
- долгом повторяющемся движении, например при беге;
- внезапной нагрузке на сухожилие, например при рывке с места;
- нагрузке на сухожилие без достаточного предварительного его разогрева;
- беге и упражнениях на твердом покрытии;
- занятиях в плохо подобранной обуви;
- использовании спортивной обуви с негибкой подошвой.
К подобным травмам могут привести многие виды спорта: баскетбол, футбол, бейсбол, аэробика, теннис, регби, легкая атлетика — и даже пробежка вдогонку за автобусом.
Симптомы травмы мышцы бедра
Боль возникает в задней части ноги. Человеку может быть трудно ходить, сидеть и наклоняться.
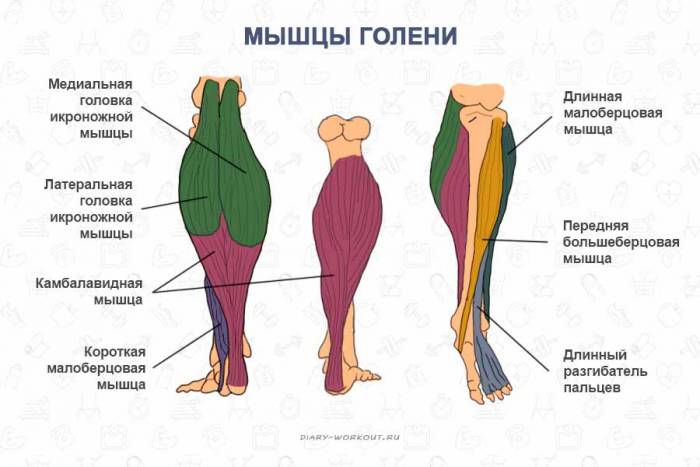
Голень
Голень — это передняя часть ноги ниже колена. Она состоит из большой и малой берцовых костей и мышц и связок, присоединенных к ним.
К таким травмам могут привести следующие условия:
- перегрузка, например бег без отдыха;
- бег по непривычной поверхности;
- изменение режима бега;
- занятия спортом после периода бездействия;
- увеличение веса.
Травмы голени могут происходить при беге, занятиях аэробикой, игре в бейсбол, теннис, баскетбол, регби, даже при ходьбе.
Симптомы травмы голени
Боль возникает в передней части ноги ниже колена.
Что следует делать
Необходимо прекратить занятия, вызывающие боль, и как можно скорее приложить к месту травмы пакет со льдом.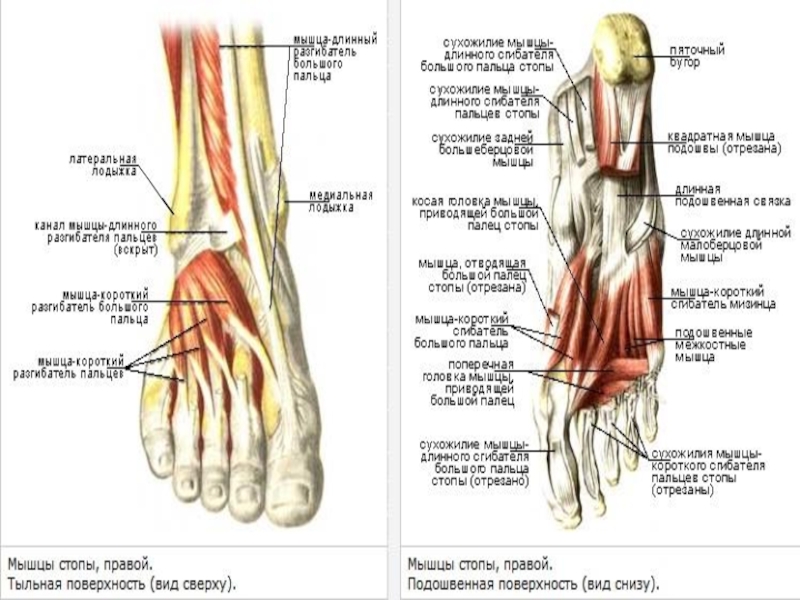 Это поможет уменьшить боль и отек.
Это поможет уменьшить боль и отек.
Сразу обратиться к врачу.
Хирургическое вмешательство
Иногда не обойтись без хирургического вмешательства. Например, при травмах ахиллесова сухожилия может потребоваться удаление рубцовой ткани и части сухожилия. При сильном синдроме сдавливания необходимо удалить фиброзную ткань, покрывающую мышцы.
При правильном лечении, отдыхе и реабилитации большинство травм ноги не оставляют долговременных последствий. Некоторые простые предосторожности помогут избежать повторения травмы:
- Дайте поврежденному месту время зажить.
- Возобновляйте занятия постепенно — особенно при беге.
- Вместе с врачом и методистом реабилитологом поработайте над укреплением пострадавших мышц.
- Перед началом тренировки разогрейтесь и разомнитесь.
- Бегайте по земляным дорожкам, а не по бетону.
- Надевайте обувь, подходящую для бега.
- Посоветуйтесь с врачом относительно индивидуальных ортезов стоп (стелек).

Кто Вас лечит?
Растяжение связок тазобедренного сустава: симптомы и лечение
Статьи
Время чтения 10 мин
shutterstock.com
Если возникла острая боль в области тазобедренного сустава и нельзя полноценно наступить на ногу — возможно, это растяжение связок. Не спешите самостоятельно назначать себе таблетки и мази. Разберемся, что же такое растяжение связок тазобедренного сустава, — симптомы и лечение которого рассмотрим в этой статье.Травмы бедра, при которых боль ассоциирована со связками, а не с мышцами, не так часты, но заполучить их могут не только люди из большого спорта. Именно тазобедренный сустав принимает на себя основную нагрузку при движении — поэтому от растяжения не застрахован никто.
Данная статья носит рекомендательный характер. Лечение назначает специалист после консультации.
Риск растяжения у тех, кто ведет сидячий и малоподвижный образ жизни даже повышен — из-за того, что связки настолько неактивны и потеряли эластичность, что им хватит и малой нагрузки, чтобы получить растяжение. В зоне риска такой травмы сухожилия и маленький ребенок и взрослые, в основном, женщины с ожирением или сахарным диабетом.
В зоне риска такой травмы сухожилия и маленький ребенок и взрослые, в основном, женщины с ожирением или сахарным диабетом.
Симптомы проявления травмы
Чтобы не терять время, сразу выявить недуг и начать его лечить, следует знать основные признаки его проявления.Обычно, при этой травме можно услышать легкий щелчок и хруст в области сустава. Далее появляется боль и отечность. Интенсивность болевых ощущений зависит от тяжести травмы. Например, подвижность будет резко ограничена, если связки полностью порваны.
Если повреждения незначительны, то сразу после травмы человек может ощущать жжение в поврежденной области. Но нужно быть готовым к тому, что боль может усилиться при любом движении.
Характерные признаки, по которым можно определить растяжение:
болевые ощущения в районе паха и ягодиц, возникшие сразу после травмы;
пульсирующая, либо простреливающая боль в области повреждения, отдающая во внутреннюю часть бедра;
онемение или покалывание в области бедра;
в пределах 30 минут после травмы возможен отек и покраснение кожи в районе поврежденной связки;
ограниченность и скованность движений;
сложно сделать упор на пораженную конечность;
неприятное ощущение в области сустава при сидении;
неприятная или острая боль при отведении ноги в правую или левую сторону.
Симптомы у детей очень схожи с проявлениями у взрослых. Самый опасный случай — это растяжение, которое проходит без боли и дискомфорта. Нужно обязательно наблюдать за малышом, чтобы его состояние не ухудшалось, и на месте травмы не появились отеки или гематомы.
Причины растяжения тазобедренного сустава
Чтобы понять причины растяжения, следует вспомнить курс анатомии и физиологии, кинезиологии.Тазобедренный сустав — это сочленение двух костей: головки бедренной кости и вертлужной впадины тазовой кости. Тазобедренные суставы окружаются массивом мышц ягодичной и бедренной области, которые крепятся при помощи сухожилий и фасций к костным структурам. Благодаря такому строению, мы можем выполнять большой объем амплитудных движений в суставе: вращательные движения, отведение, приведение, сгибание и разгибание бедра.
Если мы сильно отводим ногу в сторону, резко сгибаем или разгибаем конечности, то подвергаем мышцы и сухожилия чрезмерному натяжению, и они могут травмироваться — это основная причина растяжения.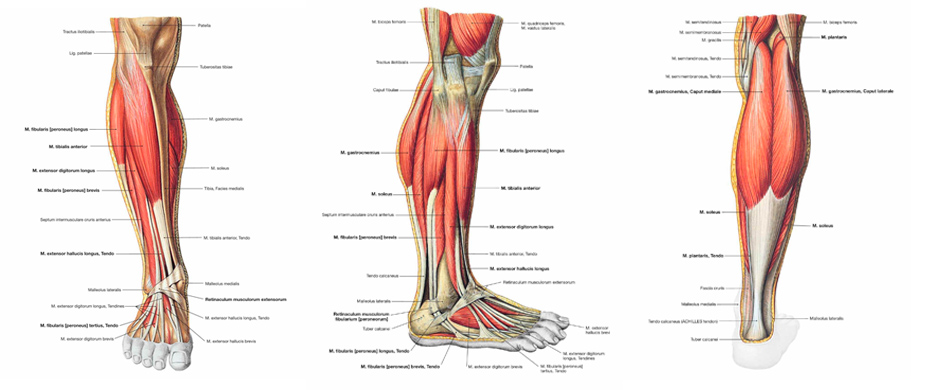 Кроме этого, повреждение связочного аппарата тазобедренного сустава могут вызвать:
Кроме этого, повреждение связочного аппарата тазобедренного сустава могут вызвать:
1
Спортивные или бытовые травмы;
2
Длительная ходьба;
3
Тренировки без специальной подготовки и разминки;
4
Неверное и неосторожное выполнение физических упражнений;
5
Неправильная постановка стоп в ходе движения;
6
Неудобная обувь на высоких каблуках.
Последствия травмы
Физическая реабилитация после растяжения связок тазобедренного сустава — длительная процедура. Часто бывает так, что при растяжении связок тазобедренного сустава нет выраженной клинической картины. Небольшие тянущие боли в паху, нарушенная подвижность для многих пациентов — не повод обращаться в травматологию. Но не в данном случае!Даже самая легкая степень растяжения связок и мышц тазобедренного сустава в будущем чревата деформацией хрящевой ткани, а впоследствии — и костной.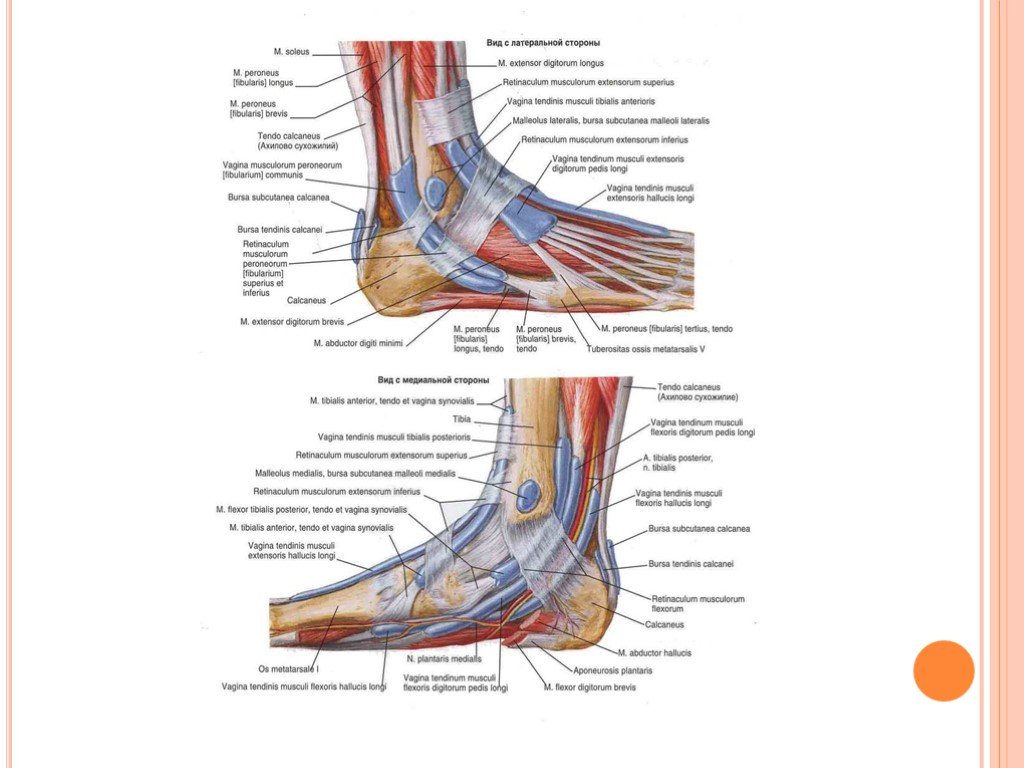 Капсульная оболочка сустава в этом случае подвергается дегенеративным изменениям. А это уже приводит к деформирующему остеоартрозу тазобедренного сустава, при запущенных стадиях которого, пациенту помогает лишь эндопротезирование. Все это может произойти всего лишь из-за растяжения, которое не было вылечено вовремя.
Капсульная оболочка сустава в этом случае подвергается дегенеративным изменениям. А это уже приводит к деформирующему остеоартрозу тазобедренного сустава, при запущенных стадиях которого, пациенту помогает лишь эндопротезирование. Все это может произойти всего лишь из-за растяжения, которое не было вылечено вовремя.
Диагностика травмы
При первых болевых ощущениях нужна качественная диагностика и лечение. В Центре лечения позвоночника и суставов — Клинике Клиника TEMED — диагностику оперативно проводят специалисты с многолетним опытом. Подробную информацию вы найдете на нашем сайте.
Диагностика проходит в несколько этапов.
- На первом этапе определяют уровень травмы связочного аппарата. Для этого врач проводит первичный осмотр и расспрашивает пациента об условиях получения травмы.
- Если есть подозрение на воспаление связок, рекомендовано ультразвуковое исследование. Чтобы исключить такие серьезные травмы, как вывихи и трещины, лучше сделать рентгенографию, КТ или МРТ.
- При подозрении на внутрисуставное кровотечение может быть назначена пункция суставной полости. Если при этом обнаружится большое количество крови, то необходимо внутриполостное исследование — артроскопия. При этом специальный аппарат вводится в сустав и позволяет восстановить целостность ткани.
Запишитесь на консультацию травматолога-ортопеда
Прием длится 60 минут, включает в себя диагностику, анализ вашего МРТ и составление плана лечения, проходит как в очном формате, так и онлайн.
Лечение при растяжении связок тазобедренного сустава
При диагностике растяжения или даже при подозрении на него — важно сразу получить первую помощь. Это поможет в дальнейшем избежать осложнений.
Уберите любые нагрузки на связки и зафиксируйте сустав эластичным бинтом или повязкой. Хорошо приподнять и зафиксировать бедро, но только в том случае, если нет острой боли. Если есть возможность, то к зоне растяжения можно приложить компресс со льдом на первые 10-20 минут.

Если боли не проходят, можно принять нестероидные противовоспалительные средства — НПВС.
Самый надежный способ выздороветь без последствий — обратиться к врачу и пройти полный курс лечения и реабилитации, а не ограничиваться домашними компрессами и мазями. В очаге поражения могут образоваться рубцы — такие изменения в мышечной ткани могут привести к разрушению тазобедренного сустава в целом и выраженным ограничениям подвижности.
С этой целью приглашаем посетить Центр лечения позвоночника и суставов — Клинику TEMED. Мы уже много лет специализируемся на проблемах опорно-двигательного аппарата и помогаем клиентам избежать операции. Больше информации о лечении суставов вы найдете на нашем сайте.

Предупредить растяжение гораздо легче, чем заниматься его лечением и убирать последствия. Поэтому избегайте ситуаций, которые могут спровоцировать растяжение мышц тазобедренного сустава, давайте мышцам и связкам регулярную умеренную физическую нагрузку.
Воспользуйтесь чатом на сайте, чтобы получить ответ в течение 5 минут. Выберите удобный для вас канал связи для общения с оператором.
Поделиться в соцсетях:
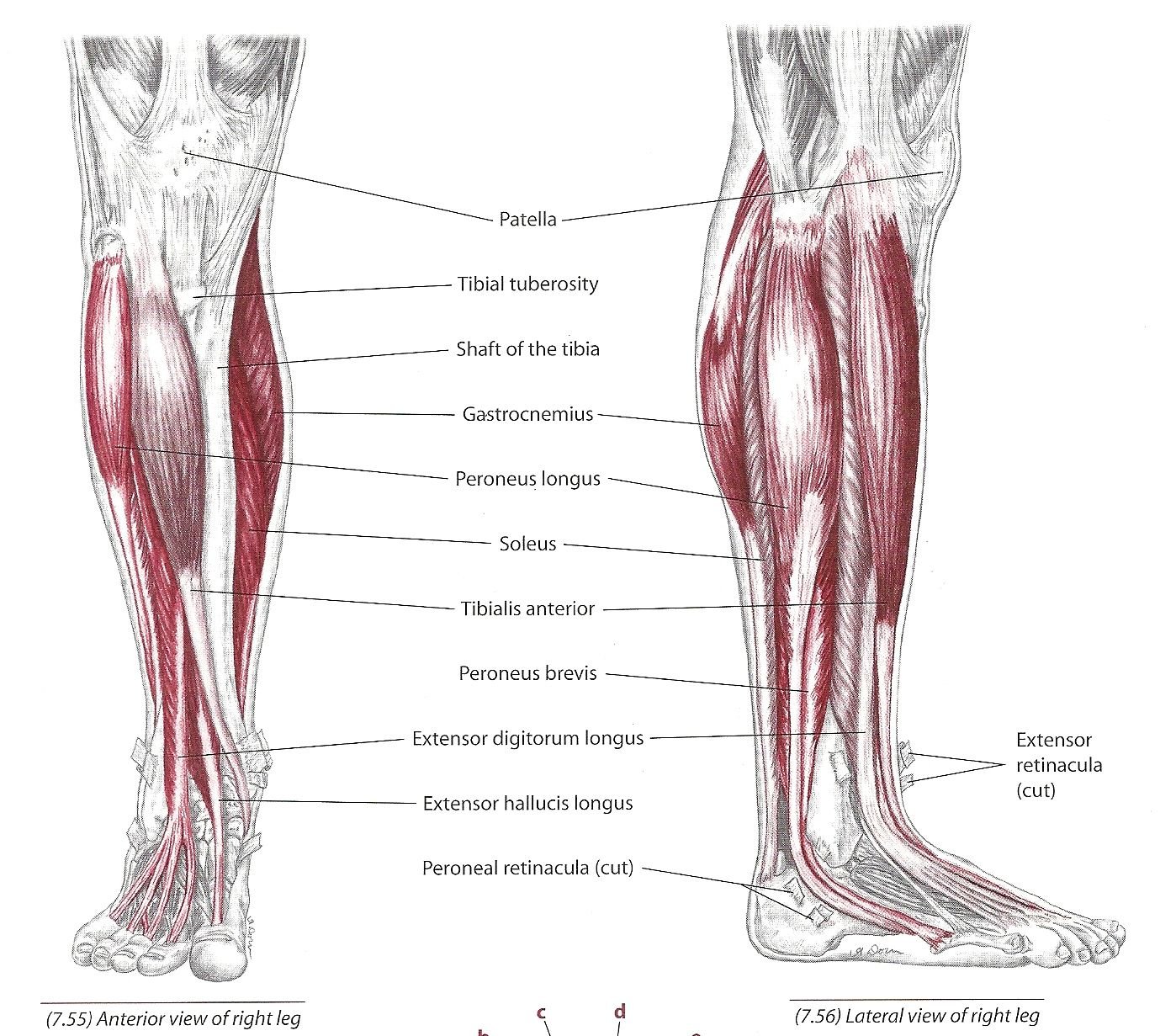
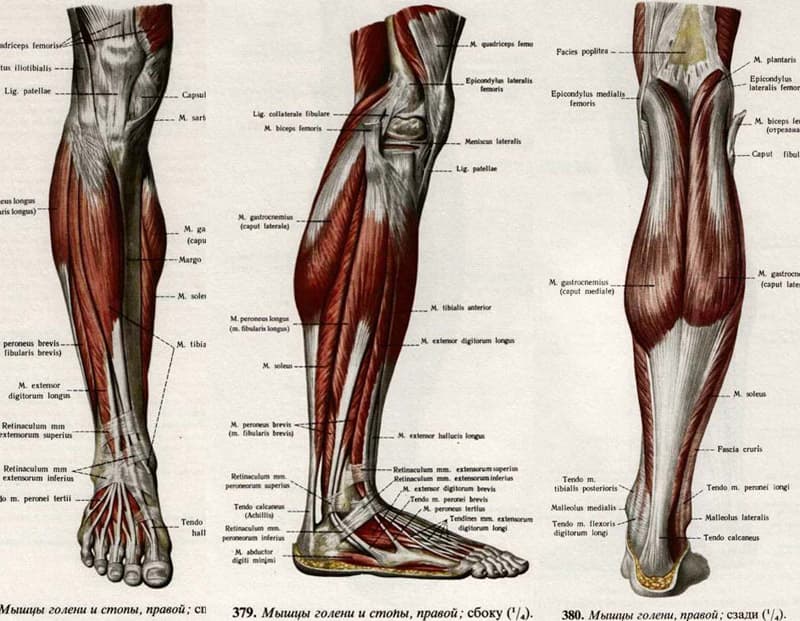
Анатомия, костный таз и нижняя конечность, мышцы стопы — StatPearls
Введение
С человеческой стопой связано 29 мышц: 10 берут начало вне стопы, но пересекают голеностопный сустав, воздействуя на стопу, и 19 являются внутренними мышцами стопы. Стопа имеет решающее значение для передвижения человека и стабильности позы, поэтому мышцы, связанные со стопой, в основном участвуют в этой функции. Мышцам помогает подошвенная фасция, формирующая осанку, форму и силу стопы и обеспечивающая способность передавать мышечное напряжение не только на землю, но и на всю систему тела.
Структура и функция
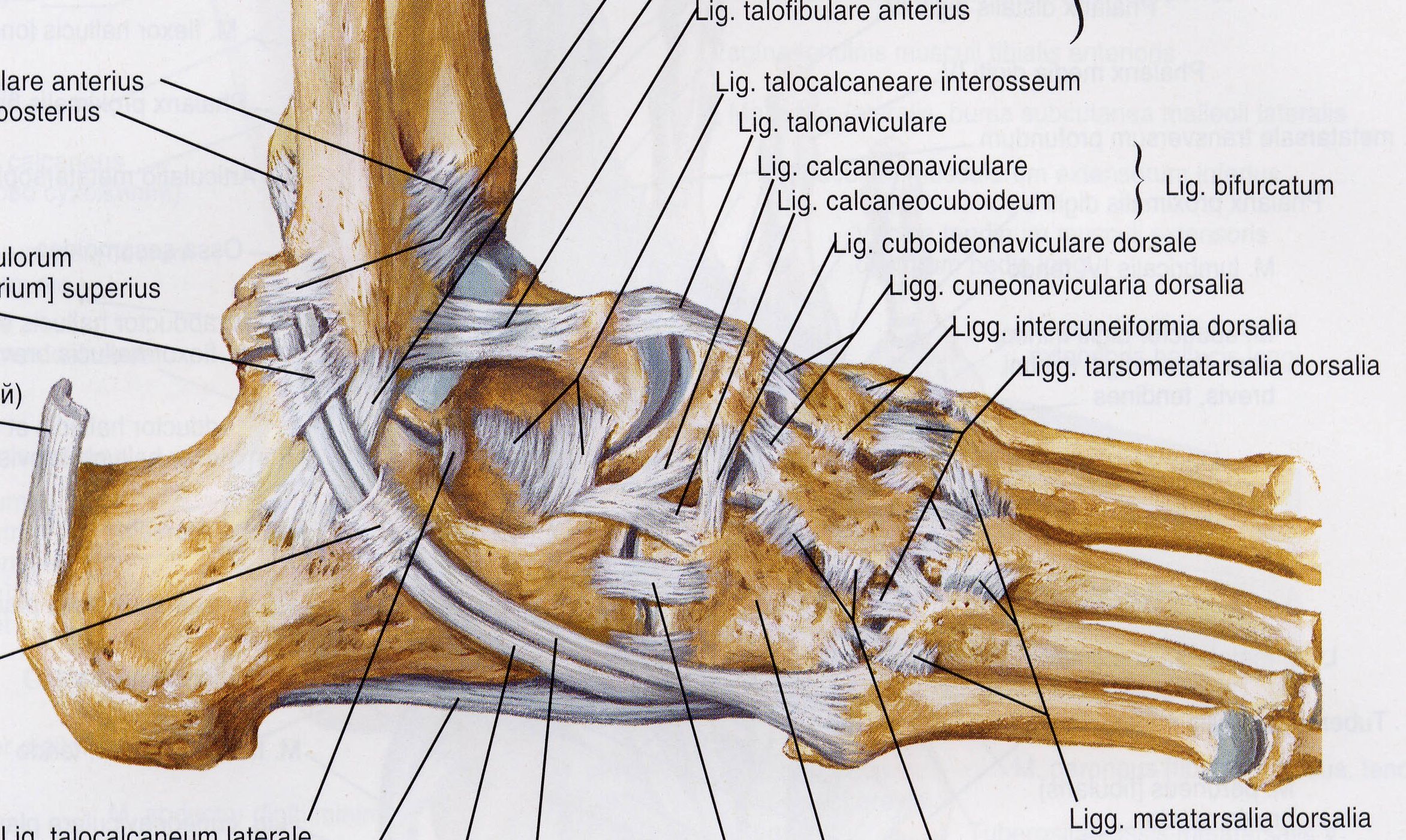
Отделения стопы
Мышцы стопы разделены на девять отделов, окруженных фасциями, хотя прошлые исследования точных отделов стопы значительно различались.[1][2]
Медиальный отдел содержит сухожилие отводящей мышцы большого пальца, короткого сгибателя большого пальца и сухожилия длинного сгибателя большого пальца. В латеральном отделе находятся абдуктор минимальных пальцев и сгибатели минимальных пальцев. Поверхностный центральный отдел содержит сухожилия короткого сгибателя пальцев, четырех червеобразных мышц и сухожилия длинного сгибателя пальцев. Глубокий центральный (пяточный) отдел, который сообщается с глубоким задним отделом голени, содержит квадратную мышцу подошвы и задний большеберцовый сосудисто-нервный пучок. Аддукторное отделение содержит приводящую мышцу большого пальца.
Имеются четыре межкостных отдела; первая находится между первой и второй плюсневыми костями и включает первую тыльную межкостную мышцу.
Мышцы, возможно, проще описать как внешние (начинающиеся вне стопы) или внутренние (начинающиеся внутри стопы).[7][8][9]] Собственные мышцы стопы далее делятся на тыльную и подошвенную группы, а подошвенные мышцы состоят из четырех слоев.
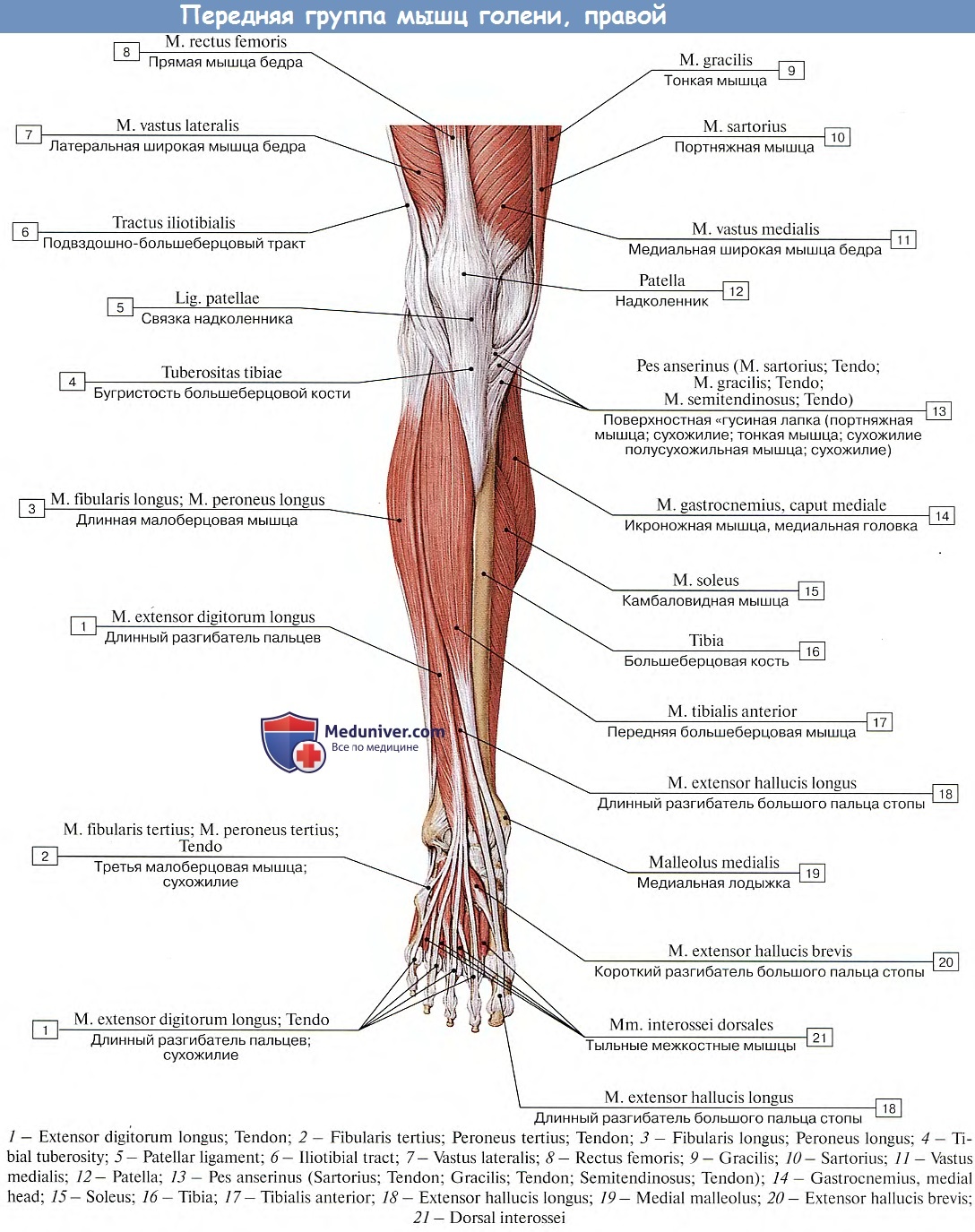
Внешние мышцы стопы
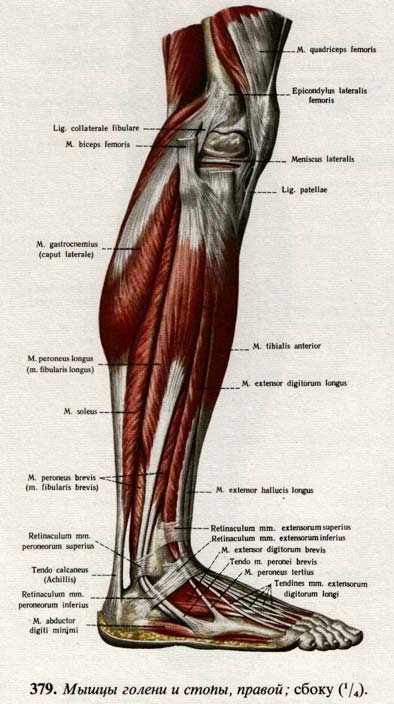
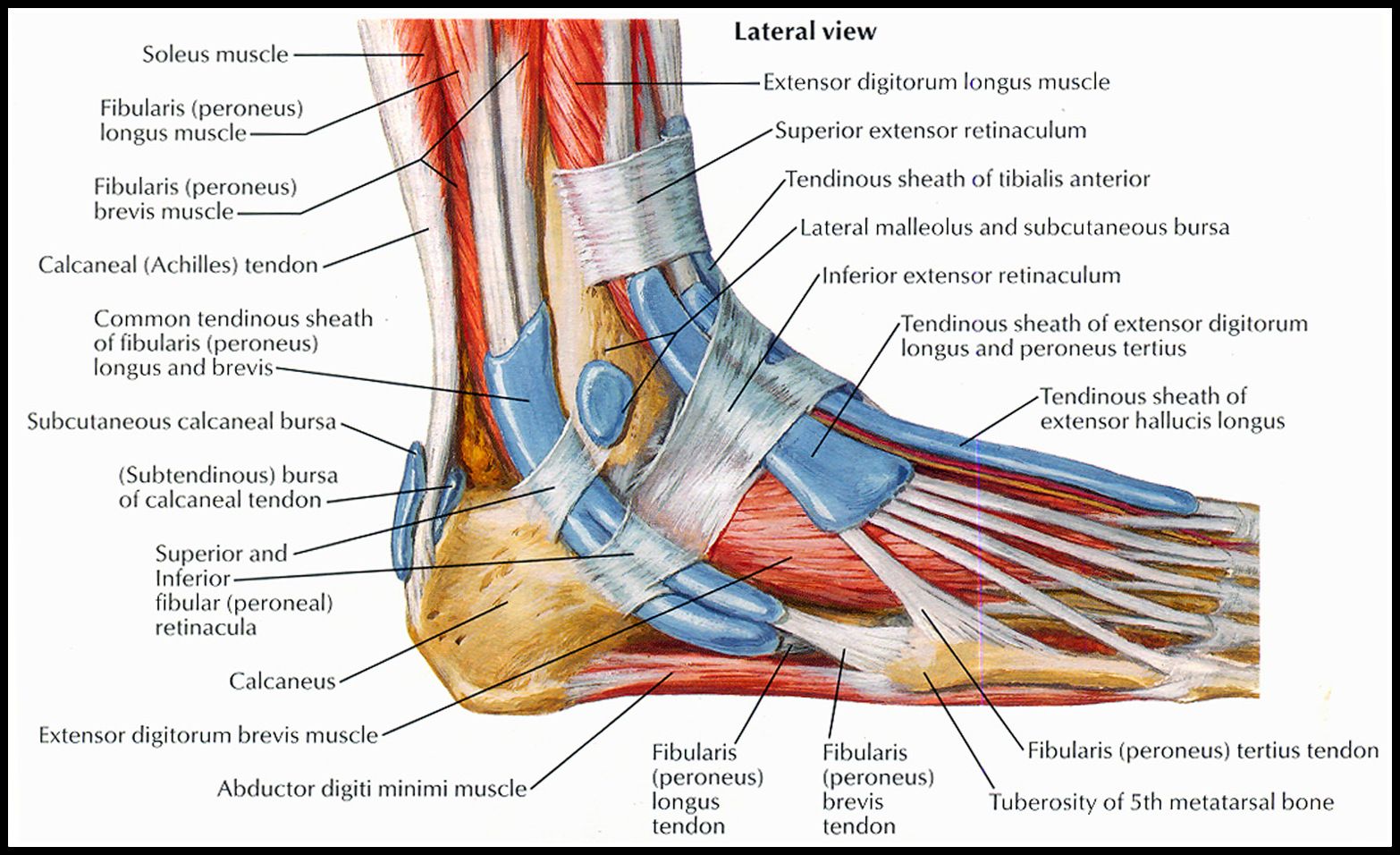
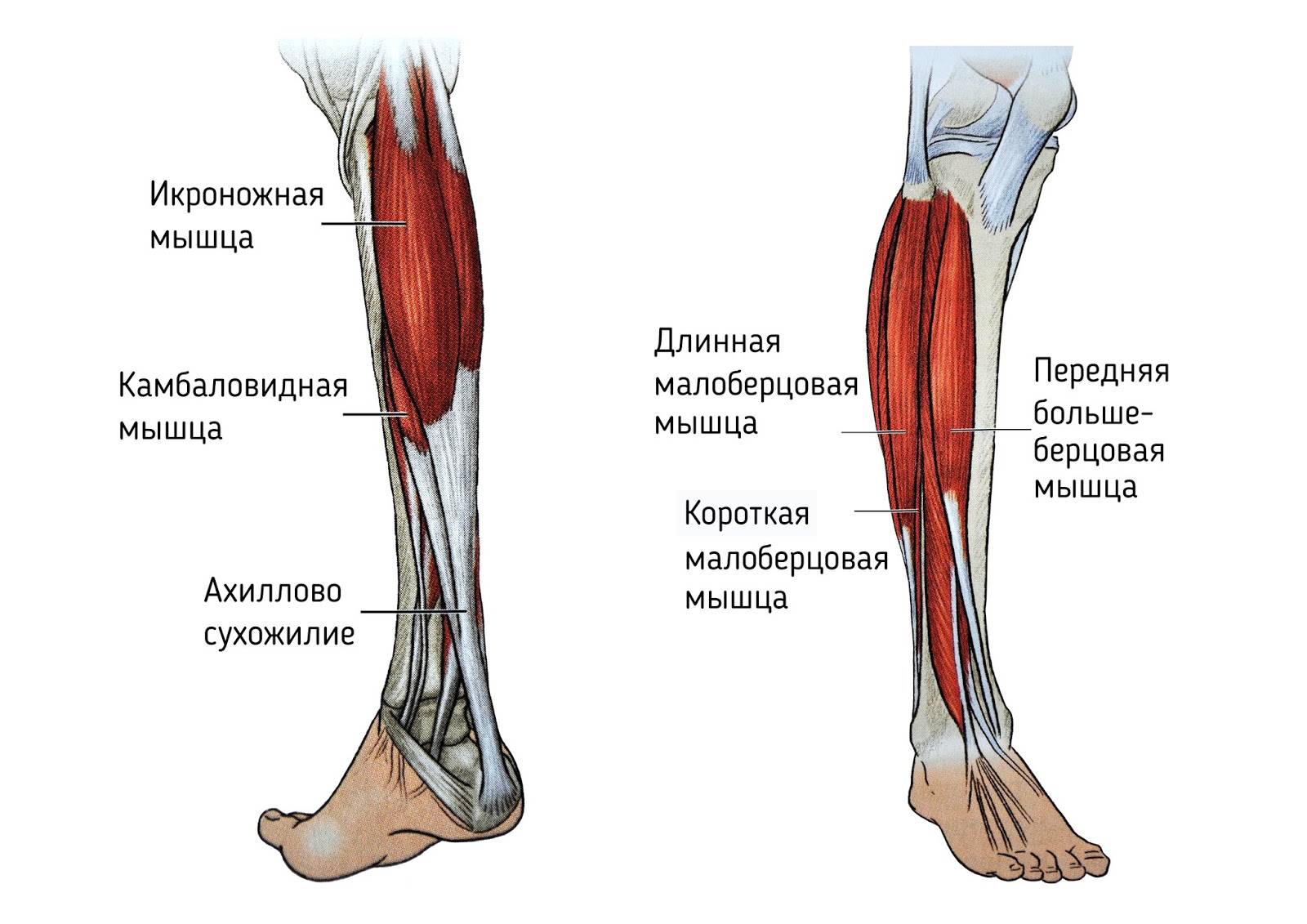
Длинная малоберцовая мышца
Длинная малоберцовая мышца является одной из трех мышц, охватывающих латеральную часть ноги. Малоберцовая мышца также может быть заменена малоберцовой, имея в виду латеральную кость голени, идущую глубоко к малоберцовым мышцам.
Начало: Длинная малоберцовая мышца начинается на головке малоберцовой кости и верхней половине диафиза малоберцовой кости. Эта мышца пересекает голеностопный сустав, идет вглубь стопы и переходит в борозду кубовидной кости.

Прикрепление: длинная малоберцовая мышца прикрепляется к заднелатеральной поверхности медиальной клиновидной кости и латеральной части основания первой плюсневой кости.
Действие: Длинная малоберцовая мышца выворачивает стопу, подошвенное сгибание голеностопного сустава и обеспечивает поддержку поперечного свода стопы.
Кровоснабжение: передняя большеберцовая артерия
Иннервация: поверхностный малоберцовый нерв
малоберцовая кость
Короткая малоберцовая мышца — еще одна из трех мышц, охватывающих латеральную ногу, ее также можно назвать короткой малоберцовой мышцей, относящейся к малоберцовой кости.
Начало: Короткая малоберцовая мышца начинается на нижних двух третях латеральной малоберцовой кости и в конечном итоге идет кзади от латеральной лодыжки малоберцовой кости.
Прикрепление: Короткая малоберцовая мышца прикрепляется к шиловидному отростку пятой плюсневой кости.

Действие: Основным действием короткой малоберцовой мышцы является выворот стопы и подошвенное сгибание голеностопного сустава.
Кровоснабжение: малоберцовая артерия
Иннервация: поверхностный малоберцовый нерв 4 Peroneus tertius является третьей и последней мышцей латеральной малоберцовой или малоберцовой мышцы.
Начало: Малоберцовая мышца берет начало от средней малоберцовой кости.
Прикрепление: третья малоберцовая мышца прикрепляется к дорсальной поверхности пятой плюсневой кости.
Действие: Основным действием третичной малоберцовой мышцы является тыльное сгибание, выворот и отведение стопы.
Кровоснабжение: Передняя большеберцовая артерия
Иннервация: Глубокий малоберцовый нерв
Передняя большеберцовая
- 9000 4 Передняя большеберцовая мышца является наиболее заметной мышцей передней части ноги и часто видна при тыльном сгибании стопы.
Начало: передняя большеберцовая мышца начинается от латерального мыщелка большеберцовой кости и от проксимальной половины до двух третей диафиза большеберцовой кости.
Прикрепление: Прикрепление передней большеберцовой мышцы происходит после прохождения под удерживателем разгибателя и находится на медиальной и подошвенной поверхностях медиальной клиновидной кости и основании первой плюсневой кости.
Действие: Основным действием передней большеберцовой мышцы является тыльное сгибание голеностопного сустава и инверсия заднего отдела стопы.
Кровоснабжение: передняя большеберцовая артерия
Иннервация: глубокий малоберцовый нерв
Задняя большеберцовая мышца
Начало: Задняя большеберцовая мышца начинается от верхних двух третей медиально-задней поверхности большеберцовой кости.
Прикрепление: Сухожилие задней большеберцовой мышцы проходит дистально, разветвляясь на пяточно-ладьевидной связке, чтобы прикрепиться к бугристости ладьевидной кости (поверхностное скольжение) и к подошвенным поверхностям второй, третьей и четвертой плюсневых костей (глубокое скольжение).

Действие: Задняя большеберцовая мышца является основным инвертором стопы, а также приводит, подошвенные сгибания и способствует супинации стопы.
Кровоснабжение: икроножная, малоберцовая и задняя большеберцовая артерии
Иннервация: большеберцовый нерв
Длинный разгибатель пальцев
9002 6Начало: Длинный разгибатель пальцев начинается от латерального мыщелка большеберцовой кости и продолжается дистально, разделяясь на четыре сухожилия после уровня удерживателя разгибателя.
Прикрепление: Сухожилия прикрепляются к тыльной стороне средней и дистальной фаланг.
Действие: Основным действием длинного разгибателя пальцев является разгибание со второго по пятый пальцы; мышца помогает при тыльном сгибании голеностопного сустава.
Кровоснабжение: передняя большеберцовая артерия
Иннервация: глубокий малоберцовый нерв
Длинный сгибатель пальцев
- 90 004 Начало: Длинный сгибатель пальцев берет начало от задней поверхности большеберцовой кости дистальнее подошвенной линии.

Прикрепление: мышца продолжает дистально разделяться на четыре отдельных сухожилия, которые прикрепляются к подошвенным поверхностям оснований со второй по пятую дистальные фаланги.
Действие: Основное действие — сгибание цифр со второго по пятый; мышца может помочь в подошвенном сгибании лодыжки.
Кровоснабжение: Задняя большеберцовая артерия
Иннервация: Большеберцовый нерв
Длинный сгибатель большого пальца стопы
Начало: Длинный сгибатель большого пальца стопы начинается от нижних двух третей задней малоберцовой кости.
Прикрепление: Мышцы прикрепляются к подошвенной поверхности основания дистальной фаланги большого пальца стопы.
Действие: Основным действием мышцы является сгибание большого пальца ноги, но она может минимально супинировать и подошвенно сгибать лодыжку.
Кровоснабжение: малоберцовая и задняя большеберцовая артерии
Иннервация: Большеберцовый нерв
Икроножная
Икроножная мышца является самой поверхностной икроножной мышцей.

Начало: Икроножная мышца имеет две головки, по одной от каждого мыщелка бедра.
Прикрепление: икроножная мышца сливается с камбаловидной, образуя толстое ахиллово сухожилие, которое прикрепляется к пяточной кости.
Действие: Действие икроножной мышцы заключается в подошвенном сгибании голеностопного сустава.
Кровоснабжение: икроножная ветвь подколенной артерии
Иннервация: большеберцовый нерв
Камбаловидная мышца
- 9000 4 Камбаловидная мышца представляет собой глубокую мышцу задней части голени и составляет основную часть голени.
Начало: Камбаловидная мышца начинается от верхней четверти задней малоберцовой кости и средней трети диафиза большеберцовой кости.
Прикрепление: камбаловидная мышца в конечном итоге соединяется с икроножной, чтобы стать ахилловым сухожилием, и прикрепляется к пяточной кости.
Действие: Действие камбаловидной мышцы заключается в подошвенном сгибании голеностопного сустава.

Кровоснабжение: задняя большеберцовая, малоберцовая и икроножная артерии
Иннервация: большеберцовый нерв
Внутренние тыльные мышцы стопы
Короткий разгибатель пальцев
Начало: Короткий разгибатель пальцев начинается от дорсальной поверхности пяточной кости.
Прикрепление: Мышцы прикрепляются к основанию проксимальной фаланги пальцев со второго по четвертый.
Действие: короткий разгибатель пальцев удлиняет второй, третий и четвертый пальцы.
Кровоснабжение: тыльная мышца стопы
Иннервация: глубокий малоберцовый нерв
Тыльный межкостный
- 9 0004 Три дорсальные межкостные мышцы существуют между пальцами со второго по пятый — две соседние мышцы образуют центральное сухожилие и действуют для отведения плюснефаланговых суставов. Иннервация идет от латерального подошвенного нерва.
Короткий разгибатель большого пальца стопы
Начало: Короткий разгибатель большого пальца стопы начинается от дорсальной поверхности пяточной кости.

Прикрепление: Мышца прикрепляется к основанию проксимальной фаланги большого пальца стопы.
Действие: Короткий разгибатель большого пальца стопы разгибает большой палец стопы.
Кровоснабжение: тыльная мышца стопы
Иннервация: глубокий малоберцовый нерв
Собственные подошвенные мышцы стопы
1-й слой
Похититель большого пальца стопы
Начало: бугор пяточной кости
Прикрепление: основание большого пальца ноги и проксимальная фаланга Отведение большого пальца стопы
Кровоснабжение: Медиальная подошвенная артерия
Иннервация: Медиальный подошвенный нерв
Короткий сгибатель пальцев
Начало: пяточный бугорок
Прикрепление: средняя фаланга пальцев со второго по пятый
Действие: сгибание второго-пятого пальцев
900 30Кровоснабжение: медиальная подошвенная артерия
Иннервация: медиальный подошвенный нерв бугристость
Прикрепление: основание пятой плюсневой кости
Действие: отведение пятого пальца
Кровоснабжение: латеральная подошвенная артерия
Иннервация: латеральный подошвенный нерв 0051
2-й слой
Quadratus Plantae
Начало: подошвенная поверхность пяточной кости
Прикрепление: сухожилие длинного сгибателя пальцев сгибание дистальных фаланг
Кровоснабжение: Боковая подошвенная артерия
Иннервация: Боковой подошвенный нерв .
Начало: сухожилие длинного сгибателя пальцев
Прикрепление: сухожилие длинного разгибателя пальцев
Действие: сгибание плюснефаланговых суставов и разгибание межфаланговых зубчатые соединения
Кровоснабжение: медиальная и латеральная подошвенные артерии
Иннервация: медиальный и латеральный подошвенный нерв
3-й слой
Короткий сгибатель большого пальца стопы
Начало: Кубовидная и латеральная клиновидная кости
Прикрепление: Проксимальная фаланга большого пальца стопы двумя сухожилиями на медиальной и латеральной поверхностях
9003 0Действие: сгибание большого пальца ноги
Кровоснабжение: медиальная подошвенная артерия
Иннервация: медиальный подошвенный нерв
Косая и поперечная головки приводящей мышцы большого пальца две головы, косая голова и поперечная голова.

Начало: косая головка начинается на проксимальных концах плюсневых костей со второй по четвертую, а поперечная головка начинается через связки плюснефаланговых суставов с третьего по пятый пальцы
Прикрепление: вставляется в проксимальную фалангу большого пальца ноги
Действие: основное действие заключается в приведении большого пальца ноги
Кровоснабжение: первая подошвенная плюсневая артерия
Иннервация: Глубокая ветвь латеральной подошвенной кости
Короткий сгибатель большого пальца
Начало: Основание пятой плюсневой кости
Прикрепление: Проксимальная фаланга х пятой плюсневой кости
Действие: Основное действие — сгибание пятого пальца.
4-й слой
Подошвенные межкостные
Три подошвенные межкостные кости Проксимальные фаланги пальцев с третьего по пятый
Действие: Основное действие подошвенных межкостных мышц заключается в приведении и отведении пальцев.
 Они также помогают червеобразным мышцам в разгибании межфаланговых суставов.
Они также помогают червеобразным мышцам в разгибании межфаланговых суставов.Кровоснабжение: подошвенная плюсневая артерия
Иннервация: боковой подошвенный нерв
Эмбриология
Во время беременности конечности появляются в f 3-я неделя после овуляции, примерно 13 эмбриональная стадия (длина от 3 до 6 мм).[10] Каждая конечность развивается в направлении от проксимального к дистальному, и стопа появляется примерно через 4,5 недели (эмбриональная стадия 15). Хрящевой скелет и мышцы становятся видны через несколько дней, а вскоре после этого можно наблюдать пальцы (эмбриональная стадия 18–19).). Скелетные элементы сначала появляются как мезодермальные уплотнения, которые затем уплотняются в определенном порядке; окостенение происходит в виде надкостничного воротничка в трубчатых костях. Сосудистая инвазия в кости предплюсны происходит во время внутриутробного периода, в то время как эндохондральная оссификация в некоторых костях предплюсны начинается только после рождения.
Конечности развиваются из разрастания мезодермы соматоплевр в латеральной области тела, которая образует выросты в соответствии с поясничным трактом (третьи-пятые поясничные сомиты) для задних конечностей.[11]
Кровоснабжение и лимфатическая система
Кровоснабжение стопы начинается главным образом с подколенной артерии. Подколенная артерия ответвляется от большой поверхностной бедренной артерии, давая начало трем основным ветвям, кровоснабжающим голень и стопу. Три ветви от проксимального отдела к дистальному: передняя большеберцовая артерия, малоберцовая артерия и задняя большеберцовая артерия. Передняя большеберцовая артерия продолжается дистально, кровоснабжая переднюю и тыльную части стопы. Как только передняя большеберцовая артерия проходит под удерживателем разгибателей, она становится тыльной мышцей стопы. Эта артерия обычно пальпируется для выявления пульса на педалях. Тыльная мышца стопы продолжается под длинным разгибателем большого пальца и проходит между ним и длинным разгибателем пальцев.

Тыльная мышца стопы имеет три боковые ветви: проксимальную и дистальную предплюсневые артерии и дугообразную артерию. Две медиальные ветви тыльной мышцы стопы являются медиальными предплюсневыми артериями. Дугообразная артерия разветвляется на уровне первого предплюсне-плюсневого сустава и проходит над плюсневыми костями со второй по четвертую, давая начало второй, третьей и четвертой тыльным плюсневым артериям. Первая тыльная плюсневая артерия отходит непосредственно от тыльной поверхности стопы. Плюсневые ветви кровоснабжают тыльные межкостные мышцы стопы. Малоберцовая артерия кровоснабжает боковые мышцы голени и заднюю часть стопы. Наконец, задняя большеберцовая артерия кровоснабжает заднюю и боковую части ноги, а также подошвенную поверхность стопы.[5]
Венозная система нижних конечностей состоит из глубоких вен (проходящих между мышцами) и поверхностных вен (составляющих сложную сеть непосредственно под кожей). Две системы соединены трансфасциальными клапанными сообщениями, которые составляют настоящую систему перфорантных вен.
 Перфорантные вены способствуют оттоку крови, текущей в системе поверхностно (около 10%), в сторону глубокой системы.
Перфорантные вены способствуют оттоку крови, текущей в системе поверхностно (около 10%), в сторону глубокой системы.В подошве имеется своего рода губка, состоящая из сложного переплетения поверхностных и глубоких вен, которые на каждом шагу опорожняются при сдавливании на землю. Благодаря этому механизму кровь проталкивается через лодыжку к голени.
Венозная система начинается в микроциркуляторном русле от артериальных капилляров (афферентная ветвь) и продолжается венозными капиллярами, которые сходятся сначала в собирательных венулах, а затем в собирательных венах, образуя, таким образом, начальную эфферентную ветвь венозной макроциркуляции.
В переднем отделе дорсальная венозная сеть стопы по межкапитулярным венам, проходящим через межпальцевые промежутки; пальцевые вены, соединяясь по две в межпальцевых промежутках, берут начало плюсневых вен, направляющихся в глубокую подошвенную венозную дугу, сходящихся в латеральные подошвенные вены; они, после соединения сзади с медиальными подошвенными венами, берут начало в двух задних большеберцовых венах.
 Передняя большеберцовая мышца берет начало от глубоких вен тыльной области стопы. Медиальная маргинальная вена стопы, восходящая кпереди от медиальной лодыжки, образует внутреннюю или большую подкожную вену. Латеральная краевая вена стопы, восходящая кпереди от латеральной лодыжки, образует малую подкожную вену.
Передняя большеберцовая мышца берет начало от глубоких вен тыльной области стопы. Медиальная маргинальная вена стопы, восходящая кпереди от медиальной лодыжки, образует внутреннюю или большую подкожную вену. Латеральная краевая вена стопы, восходящая кпереди от латеральной лодыжки, образует малую подкожную вену.Отток лимфы от нижних конечностей начинается в стопе, где лимфатические узлы делятся на поверхностные (эпифасциальные) и глубокие (субфасциальные); эпифасциальная и субфасциальная узловые сети соединены анастомозами. В целом, эпифасциальная система дренирует кожу и подкожные ткани, тогда как субфасциальная система напрямую дренирует суставы, мышцы и кости.[12] Наиболее значительная часть эпифасциальных коллекторов образует вентромедиальный пучок на тыльной поверхности стопы, который затем впадает в поверхностные паховые узлы; меньший дорсальный пучок сначала впадает в подколенные узлы. Подфасциальные узлы впадают в глубокие паховые узлы.
Нервы
Седалищный нерв является начальным нервом, который дает начало большей части иннервации нижней конечности.
 Седалищный нерв выходит из пояснично-крестцового сплетения и проходит под грушевидной мышцей, прежде чем двигаться дистально. Вокруг дистальной трети бедренной кости седалищный нерв разветвляется и дает начало общему малоберцовому и большеберцовому нерву. Большеберцовый нерв продолжается дистально и дает начало медиальным пяточным ветвям, медиальному икроножному кожному нерву, а также медиальному и латеральному подошвенным нервам. Общий малоберцовый нерв дает две основные ветви: поверхностный и глубокий малоберцовый нервы. Поверхностный малоберцовый нерв в первую очередь дает кожные ветви, которые получают сенсорную информацию от кожи. Глубокий малоберцовый нерв обеспечивает двигательную функцию многих мышц, ответственных за тыльное сгибание стопы.
Седалищный нерв выходит из пояснично-крестцового сплетения и проходит под грушевидной мышцей, прежде чем двигаться дистально. Вокруг дистальной трети бедренной кости седалищный нерв разветвляется и дает начало общему малоберцовому и большеберцовому нерву. Большеберцовый нерв продолжается дистально и дает начало медиальным пяточным ветвям, медиальному икроножному кожному нерву, а также медиальному и латеральному подошвенным нервам. Общий малоберцовый нерв дает две основные ветви: поверхностный и глубокий малоберцовый нервы. Поверхностный малоберцовый нерв в первую очередь дает кожные ветви, которые получают сенсорную информацию от кожи. Глубокий малоберцовый нерв обеспечивает двигательную функцию многих мышц, ответственных за тыльное сгибание стопы.Физиологические варианты
Сухожилие передней большеберцовой мышцы
Недавние исследования показали вариабельность прикрепления сухожилия передней большеберцовой мышцы. Это может иметь клиническое значение, поскольку разные точки введения могут вызывать перераспределение силы на стопу и голеностопный сустав.
 Эти различия становятся значительными во время разрывов сухожилия передней большеберцовой мышцы, когда биомеханика может быть необходима для соответствия предыдущему типу сухожилия.
Эти различия становятся значительными во время разрывов сухожилия передней большеберцовой мышцы, когда биомеханика может быть необходима для соответствия предыдущему типу сухожилия.Дополнительные малоберцовые мышцы
Peroneus quartus является добавочной мышцей, обнаруживаемой у 6–22 % людей, в зависимости от исследования. Обычно это происходит из короткой малоберцовой мышцы; Описано происхождение от третичной малоберцовой и длинной мышц. Было обнаружено, что эта мышца имеет различные места прикрепления, в том числе кубовидную, латеральный бугорок пяточной кости, апофиз улитки пяточной кости или ретрохлеарное возвышение пяточной кости. В некоторых случаях это мышечное брюшко дает начало сухожилию, которое прикрепляется к фаланге пятого пальца, за что получило название peroneus digiti quinti. При наличии малоберцовой кости digiti quinti может помочь удлинить пятый палец.[16]
Несколько исследований показали связь между наличием четвертой малоберцовой мышцы и связанной с ней патологией.
 Симптоматика в виде болей в голеностопном суставе при отсутствии травмы латеральной части голеностопного сустава встречается часто. Другая отмеченная патология включает малоберцовый подвывих, кальцификацию сухожилий и гипертрофию заблокового возвышения пяточной кости, вызывающие боль.[17]
Симптоматика в виде болей в голеностопном суставе при отсутствии травмы латеральной части голеностопного сустава встречается часто. Другая отмеченная патология включает малоберцовый подвывих, кальцификацию сухожилий и гипертрофию заблокового возвышения пяточной кости, вызывающие боль.[17]Клиническое значение
Мышцы, действующие непосредственно на стопу или вокруг нее, отвечают за многие действия, обеспечивающие нормальную походку и осанку. Травмы этих мышц могут привести ко многим состояниям, которые могут помешать способности выполнять повседневные действия. Разрыв ахиллова сухожилия, молоткообразный палец стопы и плоскостопие (плоскостопие) — распространенные заболевания, связанные с мышцами стопы. Каждый из них влияет на пациентов по-разному и может сопровождаться другими сопутствующими заболеваниями. Лечение этих состояний варьируется в зависимости от тяжести и возраста пациента. Например, было показано, что консервативное неоперативное лечение разрыва ахиллова сухожилия не уступает оперативному лечению пожилых пациентов.
 [18]
[18]Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Внутренние мышцы стопы, передняя большеберцовая мышца, задняя большеберцовая мышца, длинный сгибатель большого пальца стопы, длинный разгибатель большого пальца стопы, длинный сгибатель большого пальца стопы, бурса, пяточное сухожилие, транскроральная связка, бурса. Предоставлено Grey’s Anatomy Plates
Рисунок
Мышцы и фасции стопы, пяточная кость, центральная часть подошвенного апоневроза, похититель первого пальца, отводящий большой палец, короткий сгибатель пальцев, короткий сгибатель большого пальца и длинная мышца. Предоставлено Grey’s Anatomy Plates
Рисунок
Мышцы стопы; Вид сверху, задняя большеберцовая мышца, длинная подошвенная связка, влагалище длинной малоберцовой мышцы, короткий сгибатель большого пальца стопы, приводящая мышца большого пальца стопы, приводящая мышца большого пальца стопы, сгибатель короткого пальца большого пальца стопы.
 Предоставлено Gray’s Anatomy Plates
Предоставлено Gray’s Anatomy PlatesРисунок
Артерии нижней части стопы; Латеральная и медиальная подошвенная артерия, подошвенная плюсневая артерия. Предоставлено Gray’s Anatomy Plates
Рисунок
Крестцовый и копчиковый нервы, подошвенные нервы, медиальные; Латеральная подошвенная, глубокая ветвь. Предоставлено Grey’s Anatomy Plates
Ссылки
- 1.
Ling ZX, Kumar VP. Миофасциальные отделы стопы: исследование трупа. J Bone Joint Surg Br. 2008 г., август; 90 (8): 1114-8. [PubMed: 18669973]
- 2.
Reach JS, Amrami KK, Felmlee JP, Stanley DW, Alcorn JM, Turner NS. Компартменты стопы: магнитно-резонансная томография 3 тесла с клиническими коррелятами для тестирования давления иглы. Стопа лодыжки Int. 2007 май; 28(5):584-94. [В паблике: 17559766]
- 3.
Faymonville C, Andermahr J, Seidel U, Müller LP, Skouras E, Eysel P, Stein G. Отделы стопы: топографическая анатомия.
 Сур Радиол Анат. 2012 Декабрь; 34 (10): 929-33. [PubMed: 22638720]
Сур Радиол Анат. 2012 Декабрь; 34 (10): 929-33. [PubMed: 22638720]- 4.
Orbay H, Kerem M, Unlü RE, Esmer AF, Cömert A, Tüccar E, Sensöz O. Сосудистая анатомия подошвенных мышц. Энн Пласт Сург. 2007 г., апрель; 58 (4): 420-6. [PubMed: 17413886]
- 5.
Алагоз М.С., Орбай Х., Уйсал А.С., Комерт А., Туккар Э. Сосудистая анатомия плюсневых костей и межкостных мышц стопы. J Plast Reconstr Aestet Surg. 2009 г.Сен; 62 (9): 1227-32. [PubMed: 18572002]
- 6.
Калин П.Дж., Хирш Б.Э. Происхождение и функции межкостных мышц стопы. Дж Анат. 1987 июнь; 152:83-91. [PMC free article: PMC1261748] [PubMed: 3654378]
- 7.
Olewnik Ł, Podgórski M, Polguj M, Topol M. Трупное и сонографическое исследование морфологии сухожилия передней большеберцовой мышцы — предложение для новой классификации. J Foot Res. 2019;12:9. [Бесплатная статья PMC: PMC6359855] [PubMed: 30733832]
- 8.
Эмис А.
 А., де Леу П.А., ван Дейк К.Н. Хирургическая анатомия стопы и голеностопного сустава. Knee Surg Sports Traumatol Artrosc. 2010 май; 18 (5): 555-6. [Бесплатная статья PMC: PMC2855023] [PubMed: 20306016]
А., де Леу П.А., ван Дейк К.Н. Хирургическая анатомия стопы и голеностопного сустава. Knee Surg Sports Traumatol Artrosc. 2010 май; 18 (5): 555-6. [Бесплатная статья PMC: PMC2855023] [PubMed: 20306016]- 9.
Chiou-Tan F, Furr-Stimming E, John J, Harrell JS, Zhang H, Taber KH. Процедурно-ориентированная секционная анатомия стопы. J Comput Assist Томогр. 2015 янв-февраль;39(1):140-2. [PubMed: 25279850]
- 10.
О’Рахилли Р., Мюллер Ф. Стадии развития человеческих эмбрионов: пересмотренные и новые измерения. Клетки Ткани Органы. 2010;192(2):73-84. [PubMed: 20185898]
- 11.
Jeanty P, Cousaert E, Cantrain F, Hobbins JC, Tack B, Struyven J. Продольное исследование роста конечностей плода. Ам Дж. Перинатол. 1984 г., январь; 1 (2): 136–44. [PubMed: 6335042]
- 12.
Jensen MR, Simonsen L, Karlsmark T, Bülow J. Лимфоэдема нижних конечностей — предыстория, патофизиология и диагностические соображения.
 Clin Physiol Funct Imaging. 2010 ноябрь;30(6):389-98. [PubMed: 20718809]
Clin Physiol Funct Imaging. 2010 ноябрь;30(6):389-98. [PubMed: 20718809]- 13.
Schacht V, Luedemann W, Abels C, Berens von Rautenfeld D. Анатомия подкожной лимфатической сосудистой сети ноги человека по отношению к большой подкожной вене. Анат Рек (Хобокен). 2009 Январь; 292(1):87-93. [PubMed: 18951505]
- 14.
Yablon CM, Hammer MR, Morag Y, Brandon CJ, Fessell DP, Jacobson JA. УЗИ периферических нервов нижней конечности: ориентировочный подход. Рентгенография. 2016 март-апрель;36(2):464-78. [В паблике: 26871986]
- 15.
Табер К.Х., Дункан Г., Чиу-Тан Ф., Патни П., Хейман Л.А. Секционная нейроанатомия нижней конечности II: голени и стопы. J Comput Assist Томогр. 2001 сен-октябрь; 25 (5): 823-6. [PubMed: 11584247]
- 16.
Yammine K. Добавочные малоберцовые (малоберцовые) мышцы: peroneus quartus и peroneus digiti quinti. Систематический обзор и метаанализ. Сур Радиол Анат. 2015 авг; 37 (6): 617-27.
 [PubMed: 25638531]
[PubMed: 25638531]- 17.
Заммит Дж., Сингх Д. Квадратная малоберцовая мышца. Анатомия и клиническая значимость. J Bone Joint Surg Br. 2003 г., ноябрь; 85 (8): 1134-7. [PubMed: 14653594]
- 18.
Чжоу К., Сун Л., Чжан П., Ван С., Ван В. Хирургические и нехирургические методы лечения острого разрыва ахиллова сухожилия: метаанализ рандомизированных контролируемых испытаний. J Foot Хирургия лодыжки. 2018 ноябрь-декабрь; 57(6):1191-1199. [PubMed: 30368430]
Раскрытие: Райан Кард заявляет об отсутствии соответствующих финансовых отношений с неправомочными компаниями.
Раскрытие информации: Бруно Бордони заявляет об отсутствии соответствующих финансовых отношений с неправомочными компаниями.
Анатомия, костный таз и нижняя конечность, мышцы стопы — StatPearls
Введение
С стопой человека связано 29 мышц: 10 берут начало снаружи стопы, но пересекают голеностопный сустав, воздействуя на стопу, и 19являются собственными мышцами стопы.
 Стопа имеет решающее значение для передвижения человека и стабильности позы, поэтому мышцы, связанные со стопой, в основном участвуют в этой функции. Мышцам помогает подошвенная фасция, формирующая осанку, форму и силу стопы и обеспечивающая способность передавать мышечное напряжение не только на землю, но и на всю систему тела.
Стопа имеет решающее значение для передвижения человека и стабильности позы, поэтому мышцы, связанные со стопой, в основном участвуют в этой функции. Мышцам помогает подошвенная фасция, формирующая осанку, форму и силу стопы и обеспечивающая способность передавать мышечное напряжение не только на землю, но и на всю систему тела.Структура и функция
Отделения стопы
Мышцы стопы разделены на девять отделов, окруженных фасциями, хотя прошлые исследования точных отделов стопы значительно различались.
Медиальный отдел содержит сухожилие отводящей мышцы большого пальца, короткого сгибателя большого пальца и сухожилия длинного сгибателя большого пальца. В латеральном отделе находятся абдуктор минимальных пальцев и сгибатели минимальных пальцев. Поверхностный центральный отдел содержит сухожилия короткого сгибателя пальцев, четырех червеобразных мышц и сухожилия длинного сгибателя пальцев. Глубокий центральный (пяточный) отдел, который сообщается с глубоким задним отделом голени, содержит квадратную мышцу подошвы и задний большеберцовый сосудисто-нервный пучок.
 Аддукторное отделение содержит приводящую мышцу большого пальца.
Аддукторное отделение содержит приводящую мышцу большого пальца.Имеются четыре межкостных отдела; первая находится между первой и второй плюсневыми костями и включает первую тыльную межкостную мышцу. Вторая находится между второй и третьей плюсневыми и включает в себя как тыльные, так и подошвенные межкостные мышцы. Два отдела между третьей и четвертой, а также четвертой и пятой плюсневыми костями также включают тыльные и подошвенные межкостные мышцы.
Мышцы, возможно, проще описать как внешние (начинающиеся вне стопы) или внутренние (начинающиеся внутри стопы).[7][8][9]] Собственные мышцы стопы далее делятся на тыльную и подошвенную группы, а подошвенные мышцы состоят из четырех слоев.
Внешние мышцы стопы
Длинная малоберцовая мышца
Длинная малоберцовая мышца является одной из трех мышц, охватывающих латеральную часть ноги. Малоберцовая мышца также может быть заменена малоберцовой, имея в виду латеральную кость голени, идущую глубоко к малоберцовым мышцам.

Начало: Длинная малоберцовая мышца начинается на головке малоберцовой кости и верхней половине диафиза малоберцовой кости. Эта мышца пересекает голеностопный сустав, идет вглубь стопы и переходит в борозду кубовидной кости.
Прикрепление: длинная малоберцовая мышца прикрепляется к заднелатеральной поверхности медиальной клиновидной кости и латеральной части основания первой плюсневой кости.
Действие: Длинная малоберцовая мышца выворачивает стопу, подошвенное сгибание голеностопного сустава и обеспечивает поддержку поперечного свода стопы.
Кровоснабжение: передняя большеберцовая артерия
Иннервация: поверхностный малоберцовый нерв
малоберцовая кость
Короткая малоберцовая мышца — еще одна из трех мышц, охватывающих латеральную ногу, ее также можно назвать короткой малоберцовой мышцей, относящейся к малоберцовой кости.
Начало: Короткая малоберцовая мышца начинается на нижних двух третях латеральной малоберцовой кости и в конечном итоге идет кзади от латеральной лодыжки малоберцовой кости.

Прикрепление: Короткая малоберцовая мышца прикрепляется к шиловидному отростку пятой плюсневой кости.
Действие: Основным действием короткой малоберцовой мышцы является выворот стопы и подошвенное сгибание голеностопного сустава.
Кровоснабжение: малоберцовая артерия
Иннервация: поверхностный малоберцовый нерв 4 Peroneus tertius является третьей и последней мышцей латеральной малоберцовой или малоберцовой мышцы.
Начало: Малоберцовая мышца берет начало от средней малоберцовой кости.
Прикрепление: третья малоберцовая мышца прикрепляется к дорсальной поверхности пятой плюсневой кости.
Действие: Основным действием третичной малоберцовой мышцы является тыльное сгибание, выворот и отведение стопы.
Кровоснабжение: Передняя большеберцовая артерия
Иннервация: Глубокий малоберцовый нерв
Передняя большеберцовая
- 9000 4 Передняя большеберцовая мышца является наиболее заметной мышцей передней части ноги и часто видна при тыльном сгибании стопы.
Начало: передняя большеберцовая мышца начинается от латерального мыщелка большеберцовой кости и от проксимальной половины до двух третей диафиза большеберцовой кости.
Прикрепление: Прикрепление передней большеберцовой мышцы происходит после прохождения под удерживателем разгибателя и находится на медиальной и подошвенной поверхностях медиальной клиновидной кости и основании первой плюсневой кости.
Действие: Основным действием передней большеберцовой мышцы является тыльное сгибание голеностопного сустава и инверсия заднего отдела стопы.
Кровоснабжение: передняя большеберцовая артерия
Иннервация: глубокий малоберцовый нерв
Задняя большеберцовая мышца
Начало: Задняя большеберцовая мышца начинается от верхних двух третей медиально-задней поверхности большеберцовой кости.
Прикрепление: Сухожилие задней большеберцовой мышцы проходит дистально, разветвляясь на пяточно-ладьевидной связке, чтобы прикрепиться к бугристости ладьевидной кости (поверхностное скольжение) и к подошвенным поверхностям второй, третьей и четвертой плюсневых костей (глубокое скольжение).

Действие: Задняя большеберцовая мышца является основным инвертором стопы, а также приводит, подошвенные сгибания и способствует супинации стопы.
Кровоснабжение: икроножная, малоберцовая и задняя большеберцовая артерии
Иннервация: большеберцовый нерв
Длинный разгибатель пальцев
9002 6Начало: Длинный разгибатель пальцев начинается от латерального мыщелка большеберцовой кости и продолжается дистально, разделяясь на четыре сухожилия после уровня удерживателя разгибателя.
Прикрепление: Сухожилия прикрепляются к тыльной стороне средней и дистальной фаланг.
Действие: Основным действием длинного разгибателя пальцев является разгибание со второго по пятый пальцы; мышца помогает при тыльном сгибании голеностопного сустава.
Кровоснабжение: передняя большеберцовая артерия
Иннервация: глубокий малоберцовый нерв
Длинный сгибатель пальцев
- 90 004 Начало: Длинный сгибатель пальцев берет начало от задней поверхности большеберцовой кости дистальнее подошвенной линии.

Прикрепление: мышца продолжает дистально разделяться на четыре отдельных сухожилия, которые прикрепляются к подошвенным поверхностям оснований со второй по пятую дистальные фаланги.
Действие: Основное действие — сгибание цифр со второго по пятый; мышца может помочь в подошвенном сгибании лодыжки.
Кровоснабжение: Задняя большеберцовая артерия
Иннервация: Большеберцовый нерв
Длинный сгибатель большого пальца стопы
Начало: Длинный сгибатель большого пальца стопы начинается от нижних двух третей задней малоберцовой кости.
Прикрепление: Мышцы прикрепляются к подошвенной поверхности основания дистальной фаланги большого пальца стопы.
Действие: Основным действием мышцы является сгибание большого пальца ноги, но она может минимально супинировать и подошвенно сгибать лодыжку.
Кровоснабжение: малоберцовая и задняя большеберцовая артерии
Иннервация: Большеберцовый нерв
Икроножная
Икроножная мышца является самой поверхностной икроножной мышцей.

Начало: Икроножная мышца имеет две головки, по одной от каждого мыщелка бедра.
Прикрепление: икроножная мышца сливается с камбаловидной, образуя толстое ахиллово сухожилие, которое прикрепляется к пяточной кости.
Действие: Действие икроножной мышцы заключается в подошвенном сгибании голеностопного сустава.
Кровоснабжение: икроножная ветвь подколенной артерии
Иннервация: большеберцовый нерв
Камбаловидная мышца
- 9000 4 Камбаловидная мышца представляет собой глубокую мышцу задней части голени и составляет основную часть голени.
Начало: Камбаловидная мышца начинается от верхней четверти задней малоберцовой кости и средней трети диафиза большеберцовой кости.
Прикрепление: камбаловидная мышца в конечном итоге соединяется с икроножной, чтобы стать ахилловым сухожилием, и прикрепляется к пяточной кости.
Действие: Действие камбаловидной мышцы заключается в подошвенном сгибании голеностопного сустава.

Кровоснабжение: задняя большеберцовая, малоберцовая и икроножная артерии
Иннервация: большеберцовый нерв
Внутренние тыльные мышцы стопы
Короткий разгибатель пальцев
Начало: Короткий разгибатель пальцев начинается от дорсальной поверхности пяточной кости.
Прикрепление: Мышцы прикрепляются к основанию проксимальной фаланги пальцев со второго по четвертый.
Действие: короткий разгибатель пальцев удлиняет второй, третий и четвертый пальцы.
Кровоснабжение: тыльная мышца стопы
Иннервация: глубокий малоберцовый нерв
Тыльный межкостный
- 9 0004 Три дорсальные межкостные мышцы существуют между пальцами со второго по пятый — две соседние мышцы образуют центральное сухожилие и действуют для отведения плюснефаланговых суставов. Иннервация идет от латерального подошвенного нерва.
Короткий разгибатель большого пальца стопы
Начало: Короткий разгибатель большого пальца стопы начинается от дорсальной поверхности пяточной кости.

Прикрепление: Мышца прикрепляется к основанию проксимальной фаланги большого пальца стопы.
Действие: Короткий разгибатель большого пальца стопы разгибает большой палец стопы.
Кровоснабжение: тыльная мышца стопы
Иннервация: глубокий малоберцовый нерв
Собственные подошвенные мышцы стопы
1-й слой
Похититель большого пальца стопы
Начало: бугор пяточной кости
Прикрепление: основание большого пальца ноги и проксимальная фаланга Отведение большого пальца стопы
Кровоснабжение: Медиальная подошвенная артерия
Иннервация: Медиальный подошвенный нерв
Короткий сгибатель пальцев
Начало: пяточный бугорок
Прикрепление: средняя фаланга пальцев со второго по пятый
Действие: сгибание второго-пятого пальцев
900 30Кровоснабжение: медиальная подошвенная артерия
Иннервация: медиальный подошвенный нерв бугристость
Прикрепление: основание пятой плюсневой кости
Действие: отведение пятого пальца
Кровоснабжение: латеральная подошвенная артерия
Иннервация: латеральный подошвенный нерв 0051
2-й слой
Quadratus Plantae
Начало: подошвенная поверхность пяточной кости
Прикрепление: сухожилие длинного сгибателя пальцев сгибание дистальных фаланг
Кровоснабжение: Боковая подошвенная артерия
Иннервация: Боковой подошвенный нерв .

Начало: сухожилие длинного сгибателя пальцев
Прикрепление: сухожилие длинного разгибателя пальцев
Действие: сгибание плюснефаланговых суставов и разгибание межфаланговых зубчатые соединения
Кровоснабжение: медиальная и латеральная подошвенные артерии
Иннервация: медиальный и латеральный подошвенный нерв
3-й слой
Короткий сгибатель большого пальца стопы
Начало: Кубовидная и латеральная клиновидная кости
Прикрепление: Проксимальная фаланга большого пальца стопы двумя сухожилиями на медиальной и латеральной поверхностях
9003 0Действие: сгибание большого пальца ноги
Кровоснабжение: медиальная подошвенная артерия
Иннервация: медиальный подошвенный нерв
Косая и поперечная головки приводящей мышцы большого пальца две головы, косая голова и поперечная голова.

Начало: косая головка начинается на проксимальных концах плюсневых костей со второй по четвертую, а поперечная головка начинается через связки плюснефаланговых суставов с третьего по пятый пальцы
Прикрепление: вставляется в проксимальную фалангу большого пальца ноги
Действие: основное действие заключается в приведении большого пальца ноги
Кровоснабжение: первая подошвенная плюсневая артерия
Иннервация: Глубокая ветвь латеральной подошвенной кости
Короткий сгибатель большого пальца
Начало: Основание пятой плюсневой кости
Прикрепление: Проксимальная фаланга х пятой плюсневой кости
Действие: Основное действие — сгибание пятого пальца.
4-й слой
Подошвенные межкостные
Три подошвенные межкостные кости Проксимальные фаланги пальцев с третьего по пятый
Действие: Основное действие подошвенных межкостных мышц заключается в приведении и отведении пальцев.
 Они также помогают червеобразным мышцам в разгибании межфаланговых суставов.
Они также помогают червеобразным мышцам в разгибании межфаланговых суставов.Кровоснабжение: подошвенная плюсневая артерия
Иннервация: боковой подошвенный нерв
Эмбриология
Во время беременности конечности появляются в f 3-я неделя после овуляции, примерно 13 эмбриональная стадия (длина от 3 до 6 мм).[10] Каждая конечность развивается в направлении от проксимального к дистальному, и стопа появляется примерно через 4,5 недели (эмбриональная стадия 15). Хрящевой скелет и мышцы становятся видны через несколько дней, а вскоре после этого можно наблюдать пальцы (эмбриональная стадия 18–19).). Скелетные элементы сначала появляются как мезодермальные уплотнения, которые затем уплотняются в определенном порядке; окостенение происходит в виде надкостничного воротничка в трубчатых костях. Сосудистая инвазия в кости предплюсны происходит во время внутриутробного периода, в то время как эндохондральная оссификация в некоторых костях предплюсны начинается только после рождения.

Конечности развиваются из разрастания мезодермы соматоплевр в латеральной области тела, которая образует выросты в соответствии с поясничным трактом (третьи-пятые поясничные сомиты) для задних конечностей.[11]
Кровоснабжение и лимфатическая система
Кровоснабжение стопы начинается главным образом с подколенной артерии. Подколенная артерия ответвляется от большой поверхностной бедренной артерии, давая начало трем основным ветвям, кровоснабжающим голень и стопу. Три ветви от проксимального отдела к дистальному: передняя большеберцовая артерия, малоберцовая артерия и задняя большеберцовая артерия. Передняя большеберцовая артерия продолжается дистально, кровоснабжая переднюю и тыльную части стопы. Как только передняя большеберцовая артерия проходит под удерживателем разгибателей, она становится тыльной мышцей стопы. Эта артерия обычно пальпируется для выявления пульса на педалях. Тыльная мышца стопы продолжается под длинным разгибателем большого пальца и проходит между ним и длинным разгибателем пальцев.

Тыльная мышца стопы имеет три боковые ветви: проксимальную и дистальную предплюсневые артерии и дугообразную артерию. Две медиальные ветви тыльной мышцы стопы являются медиальными предплюсневыми артериями. Дугообразная артерия разветвляется на уровне первого предплюсне-плюсневого сустава и проходит над плюсневыми костями со второй по четвертую, давая начало второй, третьей и четвертой тыльным плюсневым артериям. Первая тыльная плюсневая артерия отходит непосредственно от тыльной поверхности стопы. Плюсневые ветви кровоснабжают тыльные межкостные мышцы стопы. Малоберцовая артерия кровоснабжает боковые мышцы голени и заднюю часть стопы. Наконец, задняя большеберцовая артерия кровоснабжает заднюю и боковую части ноги, а также подошвенную поверхность стопы.[5]
Венозная система нижних конечностей состоит из глубоких вен (проходящих между мышцами) и поверхностных вен (составляющих сложную сеть непосредственно под кожей). Две системы соединены трансфасциальными клапанными сообщениями, которые составляют настоящую систему перфорантных вен.
 Перфорантные вены способствуют оттоку крови, текущей в системе поверхностно (около 10%), в сторону глубокой системы.
Перфорантные вены способствуют оттоку крови, текущей в системе поверхностно (около 10%), в сторону глубокой системы.В подошве имеется своего рода губка, состоящая из сложного переплетения поверхностных и глубоких вен, которые на каждом шагу опорожняются при сдавливании на землю. Благодаря этому механизму кровь проталкивается через лодыжку к голени.
Венозная система начинается в микроциркуляторном русле от артериальных капилляров (афферентная ветвь) и продолжается венозными капиллярами, которые сходятся сначала в собирательных венулах, а затем в собирательных венах, образуя, таким образом, начальную эфферентную ветвь венозной макроциркуляции.
В переднем отделе дорсальная венозная сеть стопы по межкапитулярным венам, проходящим через межпальцевые промежутки; пальцевые вены, соединяясь по две в межпальцевых промежутках, берут начало плюсневых вен, направляющихся в глубокую подошвенную венозную дугу, сходящихся в латеральные подошвенные вены; они, после соединения сзади с медиальными подошвенными венами, берут начало в двух задних большеберцовых венах.
 Передняя большеберцовая мышца берет начало от глубоких вен тыльной области стопы. Медиальная маргинальная вена стопы, восходящая кпереди от медиальной лодыжки, образует внутреннюю или большую подкожную вену. Латеральная краевая вена стопы, восходящая кпереди от латеральной лодыжки, образует малую подкожную вену.
Передняя большеберцовая мышца берет начало от глубоких вен тыльной области стопы. Медиальная маргинальная вена стопы, восходящая кпереди от медиальной лодыжки, образует внутреннюю или большую подкожную вену. Латеральная краевая вена стопы, восходящая кпереди от латеральной лодыжки, образует малую подкожную вену.Отток лимфы от нижних конечностей начинается в стопе, где лимфатические узлы делятся на поверхностные (эпифасциальные) и глубокие (субфасциальные); эпифасциальная и субфасциальная узловые сети соединены анастомозами. В целом, эпифасциальная система дренирует кожу и подкожные ткани, тогда как субфасциальная система напрямую дренирует суставы, мышцы и кости.[12] Наиболее значительная часть эпифасциальных коллекторов образует вентромедиальный пучок на тыльной поверхности стопы, который затем впадает в поверхностные паховые узлы; меньший дорсальный пучок сначала впадает в подколенные узлы. Подфасциальные узлы впадают в глубокие паховые узлы.
Нервы
Седалищный нерв является начальным нервом, который дает начало большей части иннервации нижней конечности.
 Седалищный нерв выходит из пояснично-крестцового сплетения и проходит под грушевидной мышцей, прежде чем двигаться дистально. Вокруг дистальной трети бедренной кости седалищный нерв разветвляется и дает начало общему малоберцовому и большеберцовому нерву. Большеберцовый нерв продолжается дистально и дает начало медиальным пяточным ветвям, медиальному икроножному кожному нерву, а также медиальному и латеральному подошвенным нервам. Общий малоберцовый нерв дает две основные ветви: поверхностный и глубокий малоберцовый нервы. Поверхностный малоберцовый нерв в первую очередь дает кожные ветви, которые получают сенсорную информацию от кожи. Глубокий малоберцовый нерв обеспечивает двигательную функцию многих мышц, ответственных за тыльное сгибание стопы.
Седалищный нерв выходит из пояснично-крестцового сплетения и проходит под грушевидной мышцей, прежде чем двигаться дистально. Вокруг дистальной трети бедренной кости седалищный нерв разветвляется и дает начало общему малоберцовому и большеберцовому нерву. Большеберцовый нерв продолжается дистально и дает начало медиальным пяточным ветвям, медиальному икроножному кожному нерву, а также медиальному и латеральному подошвенным нервам. Общий малоберцовый нерв дает две основные ветви: поверхностный и глубокий малоберцовый нервы. Поверхностный малоберцовый нерв в первую очередь дает кожные ветви, которые получают сенсорную информацию от кожи. Глубокий малоберцовый нерв обеспечивает двигательную функцию многих мышц, ответственных за тыльное сгибание стопы.Физиологические варианты
Сухожилие передней большеберцовой мышцы
Недавние исследования показали вариабельность прикрепления сухожилия передней большеберцовой мышцы. Это может иметь клиническое значение, поскольку разные точки введения могут вызывать перераспределение силы на стопу и голеностопный сустав.
 Эти различия становятся значительными во время разрывов сухожилия передней большеберцовой мышцы, когда биомеханика может быть необходима для соответствия предыдущему типу сухожилия.
Эти различия становятся значительными во время разрывов сухожилия передней большеберцовой мышцы, когда биомеханика может быть необходима для соответствия предыдущему типу сухожилия.Дополнительные малоберцовые мышцы
Peroneus quartus является добавочной мышцей, обнаруживаемой у 6–22 % людей, в зависимости от исследования. Обычно это происходит из короткой малоберцовой мышцы; Описано происхождение от третичной малоберцовой и длинной мышц. Было обнаружено, что эта мышца имеет различные места прикрепления, в том числе кубовидную, латеральный бугорок пяточной кости, апофиз улитки пяточной кости или ретрохлеарное возвышение пяточной кости. В некоторых случаях это мышечное брюшко дает начало сухожилию, которое прикрепляется к фаланге пятого пальца, за что получило название peroneus digiti quinti. При наличии малоберцовой кости digiti quinti может помочь удлинить пятый палец.[16]
Несколько исследований показали связь между наличием четвертой малоберцовой мышцы и связанной с ней патологией.
 Симптоматика в виде болей в голеностопном суставе при отсутствии травмы латеральной части голеностопного сустава встречается часто. Другая отмеченная патология включает малоберцовый подвывих, кальцификацию сухожилий и гипертрофию заблокового возвышения пяточной кости, вызывающие боль.[17]
Симптоматика в виде болей в голеностопном суставе при отсутствии травмы латеральной части голеностопного сустава встречается часто. Другая отмеченная патология включает малоберцовый подвывих, кальцификацию сухожилий и гипертрофию заблокового возвышения пяточной кости, вызывающие боль.[17]Клиническое значение
Мышцы, действующие непосредственно на стопу или вокруг нее, отвечают за многие действия, обеспечивающие нормальную походку и осанку. Травмы этих мышц могут привести ко многим состояниям, которые могут помешать способности выполнять повседневные действия. Разрыв ахиллова сухожилия, молоткообразный палец стопы и плоскостопие (плоскостопие) — распространенные заболевания, связанные с мышцами стопы. Каждый из них влияет на пациентов по-разному и может сопровождаться другими сопутствующими заболеваниями. Лечение этих состояний варьируется в зависимости от тяжести и возраста пациента. Например, было показано, что консервативное неоперативное лечение разрыва ахиллова сухожилия не уступает оперативному лечению пожилых пациентов.
 [18]
[18]Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Внутренние мышцы стопы, передняя большеберцовая мышца, задняя большеберцовая мышца, длинный сгибатель большого пальца стопы, длинный разгибатель большого пальца стопы, длинный сгибатель большого пальца стопы, бурса, пяточное сухожилие, транскроральная связка, бурса. Предоставлено Grey’s Anatomy Plates
Рисунок
Мышцы и фасции стопы, пяточная кость, центральная часть подошвенного апоневроза, похититель первого пальца, отводящий большой палец, короткий сгибатель пальцев, короткий сгибатель большого пальца и длинная мышца. Предоставлено Grey’s Anatomy Plates
Рисунок
Мышцы стопы; Вид сверху, задняя большеберцовая мышца, длинная подошвенная связка, влагалище длинной малоберцовой мышцы, короткий сгибатель большого пальца стопы, приводящая мышца большого пальца стопы, приводящая мышца большого пальца стопы, сгибатель короткого пальца большого пальца стопы.
 Предоставлено Gray’s Anatomy Plates
Предоставлено Gray’s Anatomy PlatesРисунок
Артерии нижней части стопы; Латеральная и медиальная подошвенная артерия, подошвенная плюсневая артерия. Предоставлено Gray’s Anatomy Plates
Рисунок
Крестцовый и копчиковый нервы, подошвенные нервы, медиальные; Латеральная подошвенная, глубокая ветвь. Предоставлено Grey’s Anatomy Plates
Ссылки
- 1.
Ling ZX, Kumar VP. Миофасциальные отделы стопы: исследование трупа. J Bone Joint Surg Br. 2008 г., август; 90 (8): 1114-8. [PubMed: 18669973]
- 2.
Reach JS, Amrami KK, Felmlee JP, Stanley DW, Alcorn JM, Turner NS. Компартменты стопы: магнитно-резонансная томография 3 тесла с клиническими коррелятами для тестирования давления иглы. Стопа лодыжки Int. 2007 май; 28(5):584-94. [В паблике: 17559766]
- 3.
Faymonville C, Andermahr J, Seidel U, Müller LP, Skouras E, Eysel P, Stein G. Отделы стопы: топографическая анатомия.
 Сур Радиол Анат. 2012 Декабрь; 34 (10): 929-33. [PubMed: 22638720]
Сур Радиол Анат. 2012 Декабрь; 34 (10): 929-33. [PubMed: 22638720]- 4.
Orbay H, Kerem M, Unlü RE, Esmer AF, Cömert A, Tüccar E, Sensöz O. Сосудистая анатомия подошвенных мышц. Энн Пласт Сург. 2007 г., апрель; 58 (4): 420-6. [PubMed: 17413886]
- 5.
Алагоз М.С., Орбай Х., Уйсал А.С., Комерт А., Туккар Э. Сосудистая анатомия плюсневых костей и межкостных мышц стопы. J Plast Reconstr Aestet Surg. 2009 г.Сен; 62 (9): 1227-32. [PubMed: 18572002]
- 6.
Калин П.Дж., Хирш Б.Э. Происхождение и функции межкостных мышц стопы. Дж Анат. 1987 июнь; 152:83-91. [PMC free article: PMC1261748] [PubMed: 3654378]
- 7.
Olewnik Ł, Podgórski M, Polguj M, Topol M. Трупное и сонографическое исследование морфологии сухожилия передней большеберцовой мышцы — предложение для новой классификации. J Foot Res. 2019;12:9. [Бесплатная статья PMC: PMC6359855] [PubMed: 30733832]
- 8.
Эмис А.
 А., де Леу П.А., ван Дейк К.Н. Хирургическая анатомия стопы и голеностопного сустава. Knee Surg Sports Traumatol Artrosc. 2010 май; 18 (5): 555-6. [Бесплатная статья PMC: PMC2855023] [PubMed: 20306016]
А., де Леу П.А., ван Дейк К.Н. Хирургическая анатомия стопы и голеностопного сустава. Knee Surg Sports Traumatol Artrosc. 2010 май; 18 (5): 555-6. [Бесплатная статья PMC: PMC2855023] [PubMed: 20306016]- 9.
Chiou-Tan F, Furr-Stimming E, John J, Harrell JS, Zhang H, Taber KH. Процедурно-ориентированная секционная анатомия стопы. J Comput Assist Томогр. 2015 янв-февраль;39(1):140-2. [PubMed: 25279850]
- 10.
О’Рахилли Р., Мюллер Ф. Стадии развития человеческих эмбрионов: пересмотренные и новые измерения. Клетки Ткани Органы. 2010;192(2):73-84. [PubMed: 20185898]
- 11.
Jeanty P, Cousaert E, Cantrain F, Hobbins JC, Tack B, Struyven J. Продольное исследование роста конечностей плода. Ам Дж. Перинатол. 1984 г., январь; 1 (2): 136–44. [PubMed: 6335042]
- 12.
Jensen MR, Simonsen L, Karlsmark T, Bülow J. Лимфоэдема нижних конечностей — предыстория, патофизиология и диагностические соображения.
 Clin Physiol Funct Imaging. 2010 ноябрь;30(6):389-98. [PubMed: 20718809]
Clin Physiol Funct Imaging. 2010 ноябрь;30(6):389-98. [PubMed: 20718809]- 13.
Schacht V, Luedemann W, Abels C, Berens von Rautenfeld D. Анатомия подкожной лимфатической сосудистой сети ноги человека по отношению к большой подкожной вене. Анат Рек (Хобокен). 2009 Январь; 292(1):87-93. [PubMed: 18951505]
- 14.
Yablon CM, Hammer MR, Morag Y, Brandon CJ, Fessell DP, Jacobson JA. УЗИ периферических нервов нижней конечности: ориентировочный подход. Рентгенография. 2016 март-апрель;36(2):464-78. [В паблике: 26871986]
- 15.
Табер К.Х., Дункан Г., Чиу-Тан Ф., Патни П., Хейман Л.А. Секционная нейроанатомия нижней конечности II: голени и стопы. J Comput Assist Томогр. 2001 сен-октябрь; 25 (5): 823-6. [PubMed: 11584247]
- 16.
Yammine K. Добавочные малоберцовые (малоберцовые) мышцы: peroneus quartus и peroneus digiti quinti. Систематический обзор и метаанализ. Сур Радиол Анат. 2015 авг; 37 (6): 617-27.


