Радикулит
Воспаление/поражение корешков спинномозговых нервов называется радикулитом. Радикулит возникает из-за остеохондроза, либо провоцировать воспаление могут инфекции, травмы, переохлаждение.
Остеохондроз – заболевание позвоночника, при котором происходит изменение формы или стирание межпозвоночных дисков, поверхностей суставов.
Наибольший риск радикулита у людей, ведущих малоподвижный образ жизни, профессиональных спортсменов, у людей, занятых тяжелым физическим трудом.
В зависимости от локализации боли различают:
Пояснично-крестцовый радикулит. Боль в области поясницы. Наиболее распространенный вид, характеризуется острой болью при резких движениях, травмах и подъемах тяжестей. Усиливается при ходьбе, наклонах, смене положения тела.
Шейный радикулит. Характеризуется болью с одной стороны шеи. Таким образом человек не может повернуть шею и держит вынужденное положение головы, чтобы боли не усиливались.
Может возникать из-за переохлаждения организма, вируса или инфекций, при травмах позвоночника. Но наиболее часто – в следствие остеохондроза.
Грудной радикулит. Сопровождается болью в межреберных промежутках, болью в области сердца, при сгибании/разгибании, поворотах и наклонах. Иногда снижается чувствительность рук, возникает отечность, потливость ладоней.
Диагностика
Анализ крови, миелография, спондилограмма, исследование цереброспинальной жидкости, МРТ и КТ позвоночника.
Лечение радикулита
- Во время острой боли лечение направлено на снятие болевого синдрома. Миорелаксанты, которые снимают напряжение со спазмированных мышц, нестероидные противовоспалительные средства, такие как Целебрекс, Нурофен окажут обезболивающий эффект. Иногда обезболивающие вводят внутримышечно, либо ставят блокады смазмированных мышц. Можно использовать растирания и мази: Нурофен гель, Вольтарен Эмульгель, Кетонал крем.
- При острой фазе, больному рекомендован постельный режим.

- Во время лечения принимают витамин В12, он также способствует уменьшению боли (в больших дозах).
- Физиотерапия: ультразвук, электрофорез. Проводиться с целью улучшения питания спинномозгового корешка, снижает боль.
- Ношение бандажа разгружает мышцы спины.
- Когда острая боль снижается, к лечению добавляются массажи (в домашних условиях массажи при радикулите исключить), мануальная терапия, лечебная физкультура.
Профилактика радикулита
Радикулит – заболевание, проявляющееся, в основном, после 35 лет. Для профилактики требуется укреплять мышцы спины, следить за осанкой во время ходьбы, избегать длительных положений в неудобной позе, длительной статистической нагрузки, подъема тяжестей и очень резких движений. Важно вовремя лечить инфекционные и простудные заболевания, не переохлаждаться. Для сна необходимо выбирать не слишком мягкий матрас, лучше всего, если матрас и подушка будут ортопедические.
В случае несоблюдения рекомендаций врача, недолечивания, возможны рецидивы болезни. Поражение спинномозговых корешков и грыжа межпозвоночных дисков могут привести к сдавливанию вен и крупных артерий. В этом случае, может развиться ишемия, а далее инфаркт спинного мозга. Что означает нарушение чувствительной и двигательной функции человека.
*Имеются противопоказания. Необходима консультация специалиста.
Болит тазобедренный сустав: что можно сделать дома?
Многие люди в течение жизни сталкиваются с такой проблемой, как боль в суставах. Особенно актуальной эта проблема является для тех, кто занимается профессиональными видами спорта и для пожилых людей. Причин такого симптома много. Важно не игнорировать подобные признаки, вовремя обращаться к врачу, проходить назначенные обследования и соблюдать указанные доктором рекомендации.
Почему возникает боль в тазобедренном суставе?
Суставы систематически выдерживают огромные нагрузки, особенно при физических упражнениях и спортивных тренировках. С возрастом хрящевая и суставная ткань изнашивается и истончается. Тазобедренные суставы отличаются сложным анатомическим строением, нервные каналы разветвленные. Именно поэтому при развитии каких-либо патологий в этом участке болезненные ощущения отдают в нижние конечности, поясницу или пах. Это создает определенные трудности при диагностике. Люди нередко думают, что это боль в спине или в других суставах, но не в бедре.
С возрастом хрящевая и суставная ткань изнашивается и истончается. Тазобедренные суставы отличаются сложным анатомическим строением, нервные каналы разветвленные. Именно поэтому при развитии каких-либо патологий в этом участке болезненные ощущения отдают в нижние конечности, поясницу или пах. Это создает определенные трудности при диагностике. Люди нередко думают, что это боль в спине или в других суставах, но не в бедре.
Одним из самых распространенных факторов развития заболеваний сустава является систематическая высокая нагрузка. К другой причине относят застарелые либо недавно перенесенные травмы, ушибы, вывихи или переломы. Частой проблемой является перелом шейки бедра либо разрушение ее тканей, перелом крестцовых костей. Сильный ушиб, растяжение мышц или связок – все это выступает провоцирующим фактором развития различных патологических процессов.
Иногда хрящевые волокна стираются механическим путем. Такой процесс наблюдается у тех людей, которые регулярно выполняют тяжелую физическую работу, занимаются профессиональными видами спорта. Врожденные аномалии строения тазобедренного сустава также отрицательно сказываются на его функции. При воспалительном процессе поражаются нервные волокна, ткани. При нарушении кровообращения начинают постепенно разрушаться ткани сустава, костных волокон.
Врожденные аномалии строения тазобедренного сустава также отрицательно сказываются на его функции. При воспалительном процессе поражаются нервные волокна, ткани. При нарушении кровообращения начинают постепенно разрушаться ткани сустава, костных волокон.
При нарушении функции эндокринной системы развиваются такие патологические процессы:
- артрит, артроз, коксартроз – эти патологии сопровождаются стиранием, воспалением хрящевых тканей и внешних оболочек костных тканей;
- бурсит – острый воспалительный процесс, который развивается на фоне травмы, механических повреждений либо внутренних инфекционных процессов. Это воспаление развивается в суставной сумке, сопровождается интенсивным болевым синдромом, отечностью;
- тендинит – для развития этого заболевания характерно воспаление связок. Обычно воспалительный процесс затрагивает не только тазобедренный сустав, но и всю конечность до самой стопы;
- опухоли, которые оказывают давление на нервные волокна.
Болевые ощущения могут появляться в разных частях тазобедренного сустава. По локализации болевого синдрома врач может определить наличие конкретного заболевания. При появлении боли в участке паха и внутри бедра можно судить о развитии болезней самого сустава. Если же появляется болезненность в верхних частях бедер, в ягодицах, можно судить о том, что развиваются патологии мягких тканей и нервных волокон.
Для того чтобы правильно подобрать лечение при боли в тазобедренном суставе, очень важно установить главную причину симптомов. Необходимо своевременно обращаться к травматологу или ортопеду, четко следовать указанным рекомендациям. Только в таком случае прогноз будет благоприятным, независимо от установленной патологии.
Причины
Причин болезненных ощущений в тазобедренном суставе много. Их классифицируют по разным типам.
Болезни, которые вызваны воспалительным синдромом, сопровождаются поражением мягких суставных тканей:
- ревматоидный артрит;
- септический артрит;
- суставной бурсит;
- болезнь Бехтерева;
- тендинит или тендовагинит.

Патологии, при которых боль отдает в тазобедренный сустав:
- кальциноз мышц ягодиц;
- мералгия парестетического генезиса;
- энтезопатия.
Заболевания позвоночника дегенеративно-дистрофического типа:
- остеохондроз;
- коксартроз.
Патологии врожденного типа, которые развиваются в детском возрасте:
- остеохондропатия;
- дисплазия суставов;
- подвывихи;
- эпифизелиоз;
Патологии, которые сопровождаются развитием инфекционного процесса:
- туберкулезный артрит;
- суставной сифилис;
- грибковый артрит.
Механические повреждения и патологии, вызванные деформацией суставных тканей:
- вывихи суставных тканей;
- переломы шейки бедра;
- постоперационные осложнения;
- ушиб мягких и суставных тканей.
Другими причинами появления неприятного симптома являются:
- опухолевидные процессы в самом тазобедренном суставе либо в других органах с метастатическими поражениями сустава;
- отмирание тканей суставов бедра;
- синдром грушевидных мышц.
В зависимости от провоцирующего фактора и стадии развития болезни, интенсивность боли будет разной. Также появляются дополнительные симптомы, которые позволяют более точно диагностировать болезнь.
В зависимости от возраста
Самым распространенным возрастным заболеванием, которое связано с общим старением организма, изнашиванием хрящевых и суставных тканей, является остеоартрит. Характеризуется он развитием дегенеративных процессов в суставном аппарате. Чаще всего развивается у пациентов после 45 лет.
Суставные хрящи изнашиваются, они больше не являются дополнительной защитной оболочкой для сустава. В таком случае кости соприкасаются с суставом. Это вызывает воспалительный процесс, который сопровождается нарастающей болью.
Другими видами патологий, которые могут развиваться по причине изнашивания хрящевых и суставных тканей, являются:
- бурсит;
- артрит;
- артроз;
- остеохондроз;
- остеоартроз;
- тендовагинит;
- перелом шейки бедра;
- вывих шейки бедра;
- коксартроз;
- фемороацетабулярный синдром.

Бурсит
Для развития этого заболевания характерен воспалительный процесс. Локализация патологического процесса – сумка тазобедренного сустава. Основными симптомами, которые указывают на возможное наличие бурсита, является выраженная боль, воспаление.
Характерно появление интенсивно выраженных болезненных ощущений, которые возникают в ягодичном участке либо на задней поверхности бедра. Болевой синдром усиливается, когда человек лежит на воспаленном участке, сидит, надавливает, поднимается или спускается по ступенькам. Причинами развития воспалительного процесса являются ушиб или удар в бедро, сильная нагрузка, занятие легкой или тяжелой атлетикой, продолжительное пребывание в вертикальном положении, неправильная осанка. В ночное время болезненные ощущения становятся более выраженными. Обычно симптоматика развивается быстро.
Остеоартрит
Это заболевание вызывают не только естественные возрастные процессы в организме, но и сильная нагрузка на суставы, которая появляется при занятии физической деятельностью, спортом, при наличии ожирения. Другим фактором развития болезни является артрит, наследственная склонность.
Другим фактором развития болезни является артрит, наследственная склонность.
Самым первым симптомом развития остеоартрита является нарушение функции сустава. Человек испытывает дискомфорт, ему становится сложно полноценно передвигаться. Дополнительно во время двигательной активности возникает болевой синдром, появляется скованность в суставе. Позже, по мере развития патологического процесса, человек старается перекладывать нагрузку на здоровую ногу, чтобы снизить выраженность боли, начинает хромать. Выраженность болевых ощущений варьируется, иногда интенсивность уменьшается, но чаще всего боль присутствует, при нагрузке становится интенсивнее.
Полностью излечить это заболевание невозможно. При своевременно начатой терапии можно остановить дальнейшее развитие патологического процесса, улучшить показатели жизни человека.
Перелом шейки бедра
Чаще всего такая травма происходит в пожилом возрасте. В группу риска входят люди с остеопорозом. В таком случае кости становятся более хрупкими. Спровоцировать перелом может даже незначительный ушиб или падение с небольшой высоты. Молодые люди страдают переломом вследствие тяжелых травм.
Спровоцировать перелом может даже незначительный ушиб или падение с небольшой высоты. Молодые люди страдают переломом вследствие тяжелых травм.
Перелом шейки бедра сопровождается выраженной ноющей или острой болью в бедре, паху, пояснице. Она усиливается при попытке двигаться.
Вывих тазобедренного сустава
Такая травма чаще всего характерна для людей, которые занимаются профессиональными видами спорта. К иным провоцирующим условиям относят падение с высоты, аварию. Обычно болевой синдром очень выраженный, пациент не может двигать конечностью.
Если такая патология сопровождается повреждением нервных пучков, может возникать онемение тканей. В зависимости от локализации вывих бывает передним и задним. В данном случае врач вправляет сустав, назначает противовоспалительную терапию.
Подвывих
Такая патология чаще всего происходит с людьми преклонного возраста – после 55 лет. Причиной травмы является падение или ушиб. Осложнением подвывиха является некроз или инфекционное поражение тканей. Основными проявлениями подвывиха являются:
Основными проявлениями подвывиха являются:
- выраженный болевой синдром, который становится более интенсивным при движении конечностью;
- боль во время касания;
- конечность становится короче другой.
Ревматизм
Эта болезнь имеет аутоиммунное происхождение, оно генетически передается. Чаще всего диагностируется у женщин.
Клинические признаки:
- появление болевых ощущений в суставах конечности, которые усиливаются в вечернее и ночное время;
- резкое появление боли и резкое утихание – такое наблюдается на первых этапах развития ревматизма;
- постепенно патология распространяется на все суставы;
- кожа красная, возникает отечность;
- утром ощущается скованность движений;
- боль в тазу отдает в пах, ягодицы.
Эта болезнь развивается медленно, симптоматика проявляется постепенно, по мере усугубления патологического процесса.
Артрит
Для этого заболевания характерно поражение хрящевых тканей.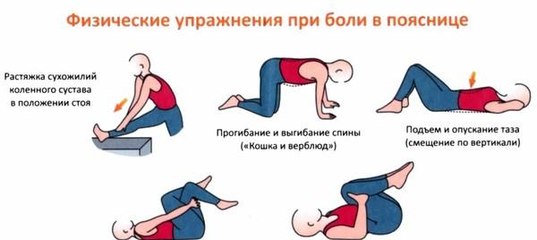 По мере развития болезни поражается сустав, мышцы, сухожилия. Эти дегенеративные процессы сопровождаются появлением боли. Она присутствует постоянно, чаще носит ноющий характер. Дополнительно возникает отек в бедре, начинает скапливаться синовиальная жидкость в суставной сумке.
По мере развития болезни поражается сустав, мышцы, сухожилия. Эти дегенеративные процессы сопровождаются появлением боли. Она присутствует постоянно, чаще носит ноющий характер. Дополнительно возникает отек в бедре, начинает скапливаться синовиальная жидкость в суставной сумке.
Причинами развития болезни является травма, инфекционный процесс, нарушение обмена веществ в тканях.
Инфекции
К причинам развития боли в тазобедренном суставе инфекционного характера относят:
- Септический артрит – развитие происходит стремительно. Возбудителями является золотистый стафилококк, стрептококки, другие микроорганизмы. Дополнительными провоцирующими факторами являются наличие сахарного диабета, пожилой возраст, цирроз, опухоли злокачественного характера, заболевания, передающиеся половым путем. Признаками болезни считается гипертермия, выраженная боль в суставе, сонливость и слабость.
- Туберкулезный артрит. Развитие патологического процесса происходит постепенно.
 Вначале появляется легкая боль, постепенно она нарастает. При поражении костных суставных тканей болевые ощущения усиливаются. Проявляется болезнь лихорадкой, недомоганием, потливостью.
Вначале появляется легкая боль, постепенно она нарастает. При поражении костных суставных тканей болевые ощущения усиливаются. Проявляется болезнь лихорадкой, недомоганием, потливостью. - Сифилис.
- Грибковый артрит.
- Остеонекроз.
Тендинит
Это воспалительный процесс в мышцах сустава. Появляется как следствие ранее перенесенных травм, длительных физических нагрузок.
Проявляется болью в тазобедренном суставе, которая чаще всего возникает при продолжительной ходьбе, во время приседания.
Какой врач лечит?
При появлении неприятных симптомов рекомендуется как можно раньше посетить врача:
- невролога;
- ортопеда;
- травматолога;
- терапевта;
- ревматолога.
Вначале пациент обращается к терапевту, после чего, на основании жалоб и анамнестических данных, врач его направляет к узким специалистам для выяснения причины.
Диагностика
Основными методами диагностики являются:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография;
- ультразвуковое исследование;
- лабораторные исследования крови и мочи.

После определения заболевания врач назначит средства лечения тазобедренного сустава.
Как лечить боль в тазобедренном суставе?
Если болит тазобедренный сустав, лечение зависит от обнаруженной патологии. Врач назначает противовоспалительные лекарства, обезболивающие препараты, физиотерапию. При необходимости проводится хирургическое вмешательство.
Что можно сделать в домашних условиях?
При появлении острой боли необходимо принять горизонтальное положение, вызвать скорую помощь либо самостоятельно обратиться к врачу. Также можно однократно выпить обезболивающий препарат.
Очень важно не игнорировать боль в тазу и вовремя обращаться к доктору, чтобы выяснить причину и начать своевременное лечение.
Острая боль в пояснице: диагностика и лечение
Singapore Med J. 2021 Jun; 62(6): 271–275.
doi: 10.11622/smedj.2021086
, МББС, FCFP, 1 , МБЧБ, 2 и , МББС, FRCS 2 9000 8
Информация об авторе Информация об авторских правах и лицензиях Отказ от ответственности
- Дополнительные материалы
Джонатан вошел в вашу консультационную комнату с жалобами на боли в пояснице, которые в течение последних двух недель иррадиируют в правую ногу.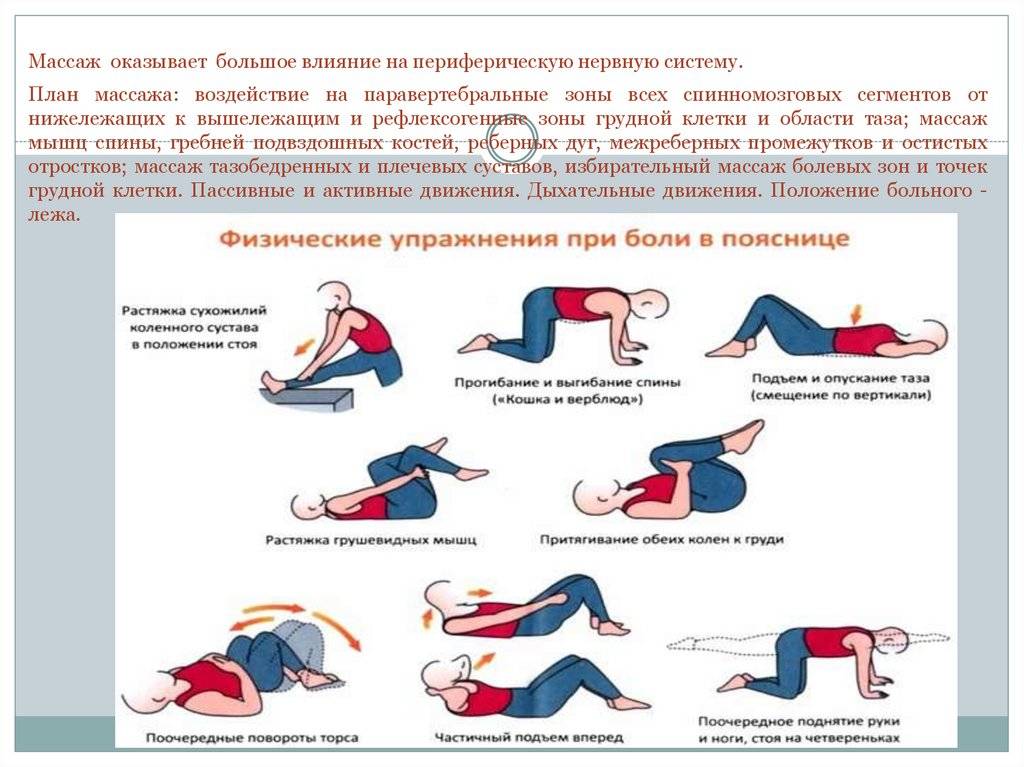 Он работал из дома с тех пор, как в Сингапуре были введены меры по автоматическому выключателю в ответ на COVID-19.пандемия. Недавно он начал делать несколько домашних тренировок по художественной гимнастике после того, как стал беспокойным из-за пребывания дома. Он пытался заниматься самолечением с помощью обезболивающих кремов для растирания мышц, но боль сохранялась .
Он работал из дома с тех пор, как в Сингапуре были введены меры по автоматическому выключателю в ответ на COVID-19.пандемия. Недавно он начал делать несколько домашних тренировок по художественной гимнастике после того, как стал беспокойным из-за пребывания дома. Он пытался заниматься самолечением с помощью обезболивающих кремов для растирания мышц, но боль сохранялась .
Острая боль в пояснице определяется как боль, распространяющаяся от нижнего ребра к ягодицам и иногда даже к нижним конечностям. Боль обычно ощущается по обе стороны от средней линии. Она носит острый характер и обычно длится до шести недель. (1)
Острая боль в пояснице, по оценкам, затрагивает до 80% взрослого населения Сингапура (2), что приводит к выраженному беспокойству и истощению у пациентов. Чаще всего им страдают взрослые в возрасте от 30 до 40 лет (3) 9.0003
Боль в пояснице в большинстве случаев неспецифична, поэтому невозможно определить причины или структуры, объясняющие воспринимаемую пациентом боль.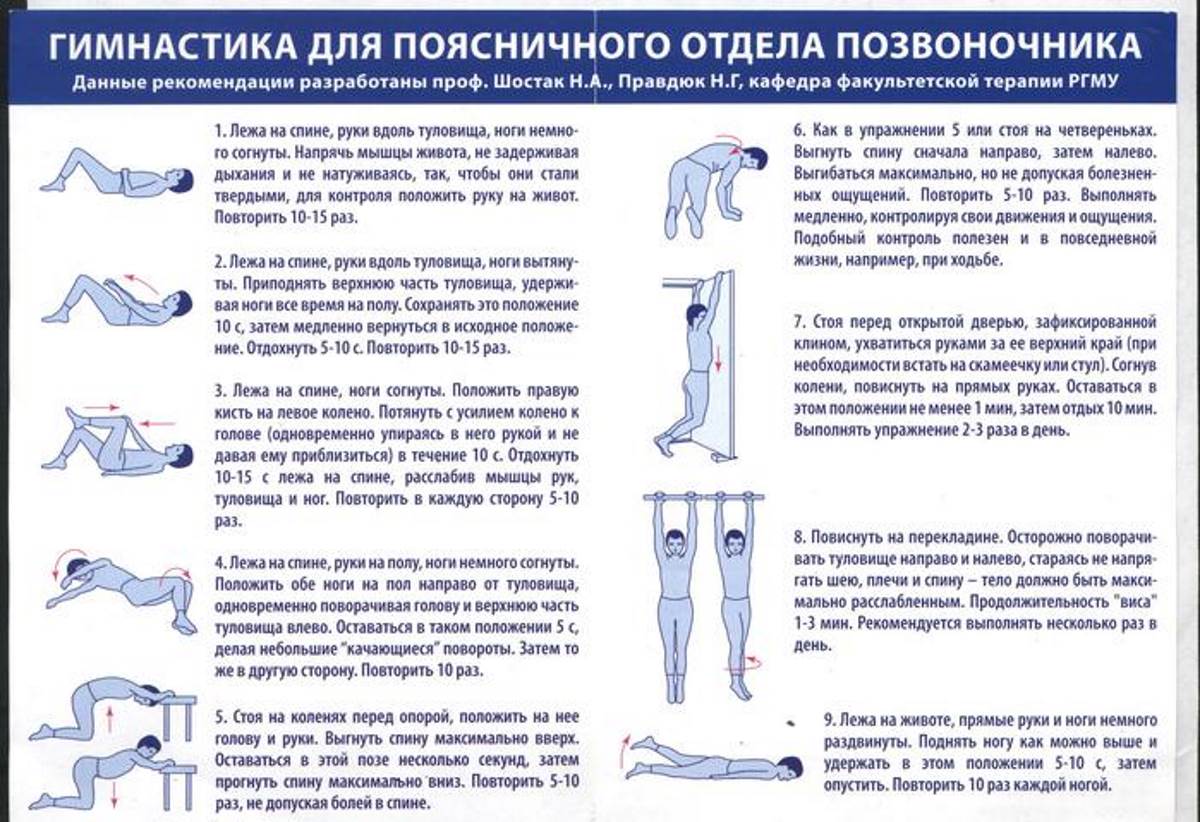 У многих пациентов боль проходит самостоятельно и проходит в течение двух недель при минимальном вмешательстве. (4) Помимо перенапряжения в спине из-за гиперактивности, другие распространенные причины болей в пояснице включают патологии межпозвонковых дисков, такие как разрывы кольца, грыжи диска, дегенеративные изменения. заболевания дисков, остеоартроз фасеточных суставов, дегенеративный спондилолистез и спинальный стеноз. К редким причинам болей в спине относятся заболевания соединительной ткани и воспалительные спондилоартропатии, такие как анкилозирующий спондилоартрит, инфекции, такие как спондилодисцит, опухоли и патологические переломы.
У многих пациентов боль проходит самостоятельно и проходит в течение двух недель при минимальном вмешательстве. (4) Помимо перенапряжения в спине из-за гиперактивности, другие распространенные причины болей в пояснице включают патологии межпозвонковых дисков, такие как разрывы кольца, грыжи диска, дегенеративные изменения. заболевания дисков, остеоартроз фасеточных суставов, дегенеративный спондилолистез и спинальный стеноз. К редким причинам болей в спине относятся заболевания соединительной ткани и воспалительные спондилоартропатии, такие как анкилозирующий спондилоартрит, инфекции, такие как спондилодисцит, опухоли и патологические переломы.
Ключевая роль семейного врача в лечении острой боли в пояснице включает выявление и диагностику серьезной этиологии болей в спине, облегчение боли у пациентов с помощью различных методов, включая физиотерапию и анальгезию, и предоставление пациенту достаточного законного отдыха при наличии медицинских справок. или извинительные письма.
Сбор анамнеза
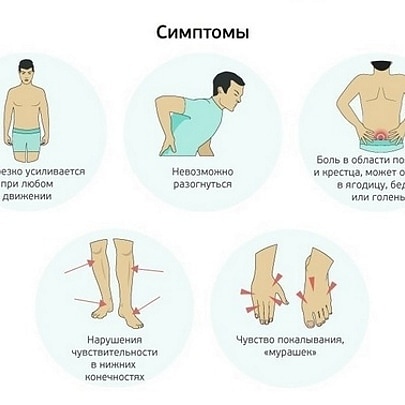
Полный и тщательный сбор анамнеза является первым шагом к постановке правильного диагноза по жалобам пациента.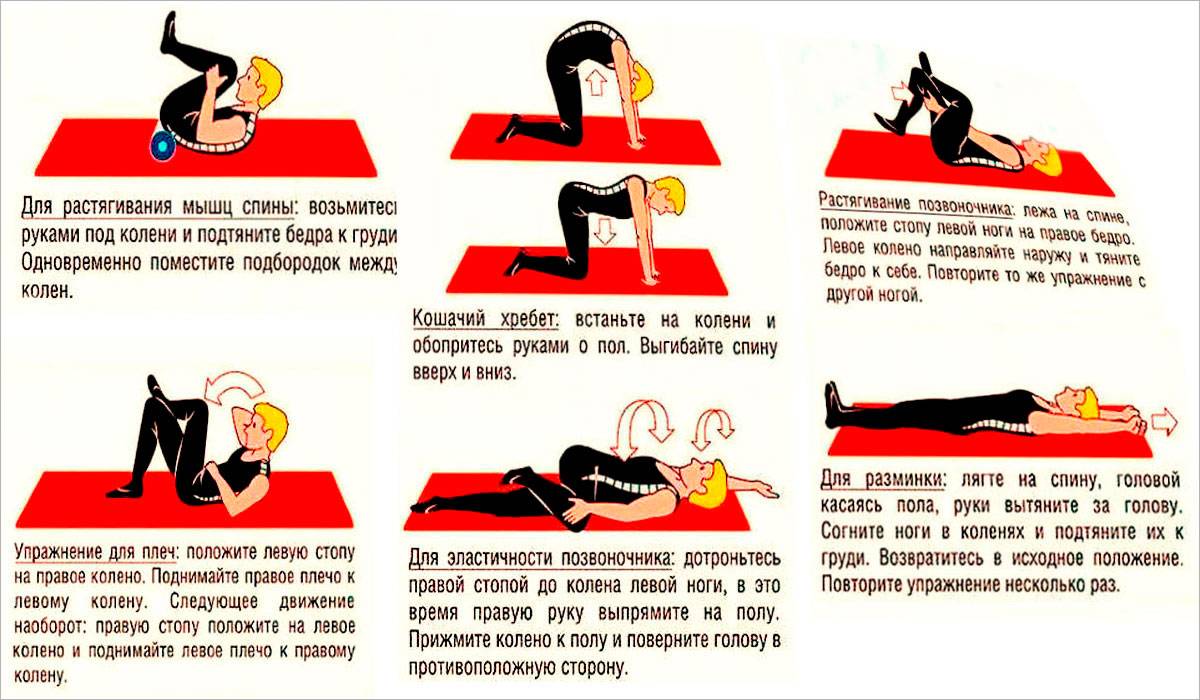 Общая информация, связанная с болью, может быть сначала получена с помощью вопросов, включая точную локализацию боли в спине, начало, характер, продолжительность и течение времени, ассоциации, усиливающие и облегчающие факторы, а также тяжесть. Затем важно исключить любые красные флажки болей в спине, связанные с серьезной этиологией, запросив в анамнезе рак, необъяснимую потерю веса, иммуносупрессию, внутривенное употребление наркотиков, симптомы инфекции мочевыводящих путей, лихорадку, серьезную травму в анамнезе, задержку мочи, и недержание мочевого пузыря и кишечника. (1,5) Наличие этих тревожных сигналов требует дальнейшего обследования, чтобы исключить серьезную этиологию острой боли в пояснице, такую как серьезная внутрибрюшная патология, синдром конского хвоста, переломы и злокачественные новообразования () (). 6)
Общая информация, связанная с болью, может быть сначала получена с помощью вопросов, включая точную локализацию боли в спине, начало, характер, продолжительность и течение времени, ассоциации, усиливающие и облегчающие факторы, а также тяжесть. Затем важно исключить любые красные флажки болей в спине, связанные с серьезной этиологией, запросив в анамнезе рак, необъяснимую потерю веса, иммуносупрессию, внутривенное употребление наркотиков, симптомы инфекции мочевыводящих путей, лихорадку, серьезную травму в анамнезе, задержку мочи, и недержание мочевого пузыря и кишечника. (1,5) Наличие этих тревожных сигналов требует дальнейшего обследования, чтобы исключить серьезную этиологию острой боли в пояснице, такую как серьезная внутрибрюшная патология, синдром конского хвоста, переломы и злокачественные новообразования () (). 6)
Таблица I
Настораживающие признаки серьезной этиологии при сборе анамнеза.
Открыть в отдельном окне
Затем можно получить дополнительную информацию о наличии или отсутствии ишиаса. Наличие иррадиации боли часто дает ключ к пониманию этиологии болей в спине. Двусторонняя боль в нижних конечностях может указывать на пролапс центрального диска или стеноз позвоночника. Односторонняя боль в нижних конечностях с дерматомным распространением подразумевает сдавление, ущемление или раздражение нервного корешка. Патологии нервных корешков L1–L3 соответствуют боли в тазобедренных суставах и бедрах, а патологии нервных корешков L4–S1 соответствуют болям ниже колен до стопы и лодыжки. Более подробную локализацию двигательной и сенсорной потери можно попытаться выполнить, обратившись к диаграмме Американской ассоциации травм позвоночника, которая сопоставляет конкретные мышечные действия и дерматомы с соответствующими неврологическими уровнями.
Наличие иррадиации боли часто дает ключ к пониманию этиологии болей в спине. Двусторонняя боль в нижних конечностях может указывать на пролапс центрального диска или стеноз позвоночника. Односторонняя боль в нижних конечностях с дерматомным распространением подразумевает сдавление, ущемление или раздражение нервного корешка. Патологии нервных корешков L1–L3 соответствуют боли в тазобедренных суставах и бедрах, а патологии нервных корешков L4–S1 соответствуют болям ниже колен до стопы и лодыжки. Более подробную локализацию двигательной и сенсорной потери можно попытаться выполнить, обратившись к диаграмме Американской ассоциации травм позвоночника, которая сопоставляет конкретные мышечные действия и дерматомы с соответствующими неврологическими уровнями.
Род занятий пациента, будь то сидячий и связанный с рабочим столом или активная работа, требующая физических нагрузок, также является важным компонентом анамнеза. Такая информация, как недавний подъем тяжестей или изменение режима упражнений, длительное сидение или плохая эргономика, или даже плохой стул, может дать ключ к разгадке причины болей в спине. Также важно проверить, есть ли у пациента какие-либо функциональные нарушения, вызванные болью в пояснице. Имея всю информацию под рукой, врач сможет затем сформулировать план лечения с учетом изменения активности и улучшения эргономики рабочего места для пациента, чтобы облегчить боль в пояснице и предотвратить рецидив.
Также важно проверить, есть ли у пациента какие-либо функциональные нарушения, вызванные болью в пояснице. Имея всю информацию под рукой, врач сможет затем сформулировать план лечения с учетом изменения активности и улучшения эргономики рабочего места для пациента, чтобы облегчить боль в пояснице и предотвратить рецидив.
Физикальное обследование
Следует провести стандартную систему оценки опорно-двигательного аппарата «осмотр, осязание, движение и специальные тесты». Специальные тесты включают тест с поднятием прямой ноги (). Это полезно для выявления натяжения пояснично-крестцового нервного корешка, обычно из-за поясничной дископатии и раздражения нервного корешка. Также важно провести тщательное неврологическое обследование, так как тогда можно будет локализовать уровень патологии в позвоночнике ().
Открыть в отдельном окне
На иллюстрациях теста с подъемом прямой ноги показано (а) поднятая нога пациента (стрелка), когда врач может наблюдать боль, иррадиирующую вниз по ноге к ягодице пациента; и (б) симптом «тетивы» (стрелка), при котором сгибание колена немного облегчает боль, с последующим повторным воспроизведением боли при надавливании на подколенную ямку для повторного растяжения седалищного нерва.
Открыть в отдельном окне
Упрощенная графическая диаграмма показывает неврологические признаки боли в пояснице и корреляцию с пораженным нервным корешком.
Ключевые красные флажки должны быть исключены (). К ним относятся наличие новых неврологических нарушений, таких как седловидная анестезия, потеря тонуса анального сфинктера, выраженная двигательная слабость в нижних конечностях, наличие лихорадки и прогрессирующее ухудшение неврологических симптомов, сохраняющееся более месяца. (1)
Таблица II
Красные флажки для серьезной этиологии при медицинском осмотре.
Открыть в отдельном окне
Подводя итог, несмотря на важность тревожных сигналов, для точной диагностики и лечения пациента с острой болью в пояснице семейный врач должен собрать исчерпывающий анамнез и провести тщательное медицинское обследование, и не полагаться исключительно на контрольный список красных флажков.
Исследования
Визуализация обычно не показана большинству пациентов с болью в пояснице. Однако у пациентов, у которых боль сохраняется более шести недель или у которых есть признаки и симптомы, указывающие на серьезную основную этиологию, необходимо выполнить диагностическую визуализацию. (7-10)
Однако у пациентов, у которых боль сохраняется более шести недель или у которых есть признаки и симптомы, указывающие на серьезную основную этиологию, необходимо выполнить диагностическую визуализацию. (7-10)
Обычная рентгенография (т. инструмент для явных патологий, но, как правило, имеет небольшую диагностическую ценность, он имеет низкую чувствительность и специфичность. (11) Если рентгенограммы ничем не примечательны, но клинические подозрения на серьезную патологию высоки, целесообразно направить пациента к специалисту для дальнейшего исследования. исследования с помощью магнитно-резонансной томографии (МР). (1) МРТ позволяет получить детальное трехмерное изображение мягких тканей и костей по сравнению с рентгенографией. Компьютерная томография (КТ) позвоночника показана при наличии противопоказаний к МРТ. Важно сопоставить результаты КТ и МРТ с клиническими данными, поскольку ложноположительные результаты увеличиваются с возрастом. (12) Анализы крови, такие как общий анализ крови, скорость оседания эритроцитов и уровень С-реактивного белка, могут быть выполнены при инфекциях. или подозреваются новообразования костного мозга.
или подозреваются новообразования костного мозга.
Лечение
Обучение и модификация деятельности
После исключения серьезной этиологии вместе с пациентом может быть составлен план лечения, направленный на облегчение боли, функциональное улучшение и минимизацию нерабочего времени.(13) Для пациентов с неспецифическими острая боль в пояснице, данные показывают, что индивидуальное обучение пациента более эффективно, чем отсутствие обучения в облегчении боли пациента. (14) Обсуждение с пациентом должно включать объяснение доброкачественного характера боли с уверенностью в том, что со временем наступит улучшение. Пациента следует проинформировать о важности правильной осанки, когда он сидит или стоит, а также о правильной технике подъема, такой как сгибание коленей при подъеме тяжелых предметов и избегание чрезмерного скручивания и сгибания при этом. С пациентами следует обсудить эргономику рабочего места и/или работы на дому, чтобы они могли внести изменения, которые помогут улучшить осанку и уменьшить боль в спине. Пациенту также следует рекомендовать воздержаться от постельного режима. Он менее эффективен, чем поддержание активности с точки зрения облегчения боли и улучшения функции. (15) Продолжительный постельный режим приведет к атрофии мышц, тугоподвижности суставов и общему снижению функции у пациентов. Это может даже привести к серьезным последствиям, таким как пролежни и венозная тромбоэмболия.
Пациенту также следует рекомендовать воздержаться от постельного режима. Он менее эффективен, чем поддержание активности с точки зрения облегчения боли и улучшения функции. (15) Продолжительный постельный режим приведет к атрофии мышц, тугоподвижности суставов и общему снижению функции у пациентов. Это может даже привести к серьезным последствиям, таким как пролежни и венозная тромбоэмболия.
Физиотерапия
Пациентов следует поощрять к раннему началу физиотерапии для лечения болей в пояснице. Домашние упражнения под руководством физиотерапевта эффективны для облегчения боли, уменьшения рецидивов и улучшения общей функции. Эти упражнения обычно делятся на двигательные и укрепляющие. Упражнения на движение и растяжку, в том числе метод Маккензи, помогают восстановить подвижность и свести к минимуму скованность, что, в свою очередь, облегчает боль в спине. Упражнения на укрепление помогают улучшить стабильность мышц кора, предотвращая дальнейшее напряжение в спине и улучшая общую стабильность спины.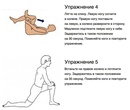 Эти программы упражнений являются экономически эффективным средством лечения болей в пояснице, увеличивая временные интервалы между эпизодами болей в спине и сокращая время отсутствия на работе (16,17) 9.0003
Эти программы упражнений являются экономически эффективным средством лечения болей в пояснице, увеличивая временные интервалы между эпизодами болей в спине и сокращая время отсутствия на работе (16,17) 9.0003
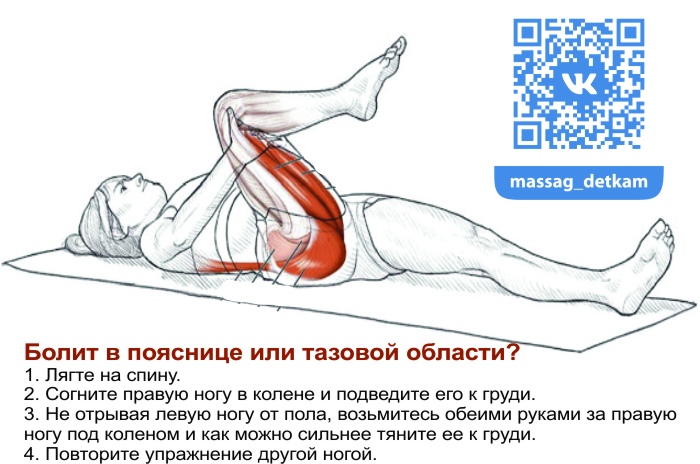
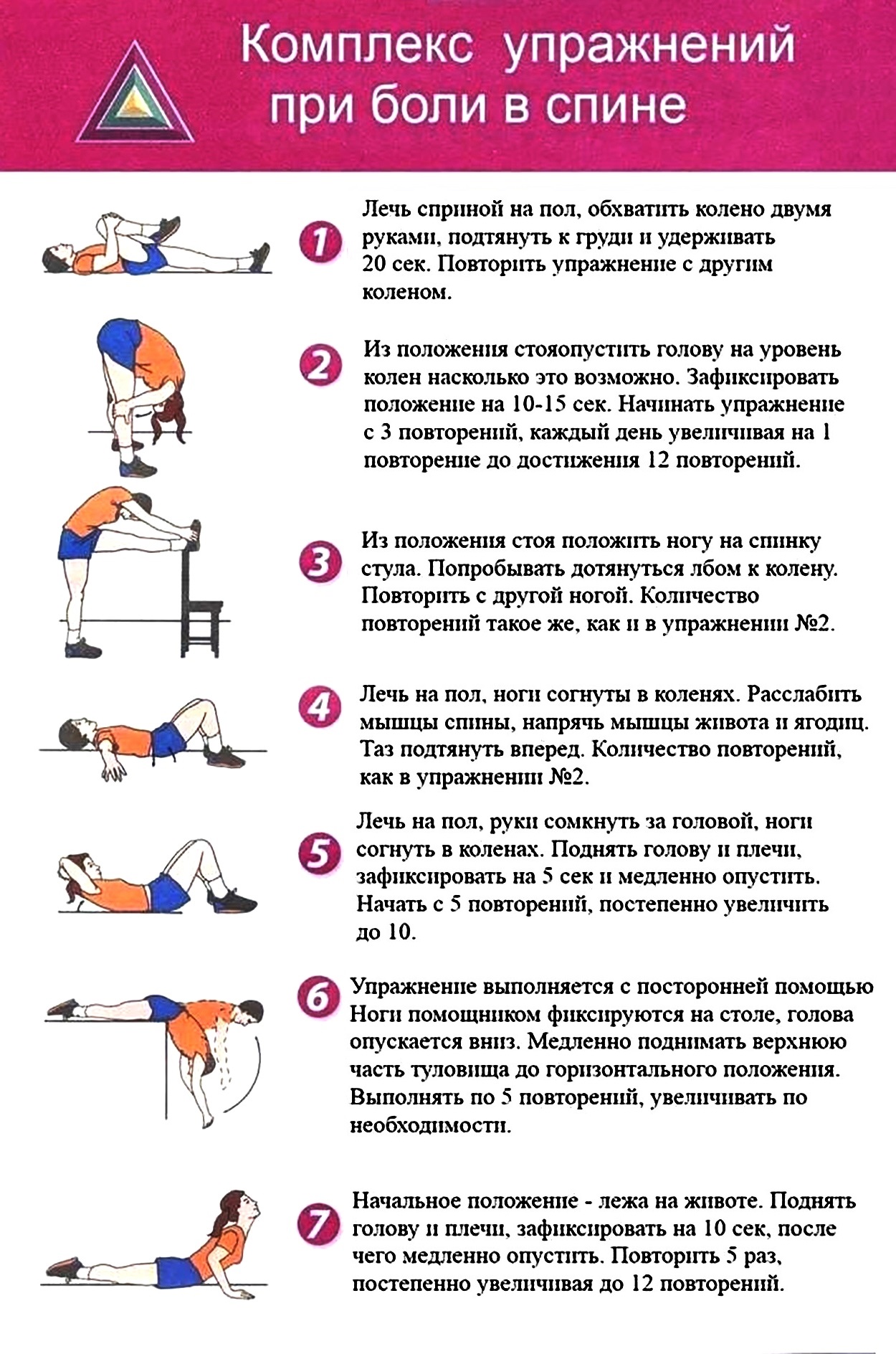
Простые упражнения на растяжку включают растяжку коленей к груди и растяжку с вращением нижней части спины. При растяжке колено к груди пациенту рекомендуется лечь на спину на пол, подтянуть одно колено к груди и удерживать его у груди в течение пяти секунд, прежде чем повторить с другим коленом. При ротационном растяжении нижней части спины пациенту рекомендуется лечь на спину на пол, крепко удерживая плечи на полу. Затем пациенту необходимо перекатить оба согнутых колена в одну сторону, удерживая положение в течение 5–10 секунд, прежде чем перекатить оба колена в другую сторону. Еще один простой метод облегчения болей в спине — уложить пациента на спину на пол и поместить теннисный мяч между спиной и полом, особенно в тех областях спины, где мышцы напряжены. Можно выполнять простые движения из стороны в сторону, расслабляя напряженные мышцы и облегчая боль.
Открыть в отдельном окне
На иллюстрации показан теннисный мяч под спиной.
Прикладывание льда при остром появлении боли в пояснице также может обеспечить кратковременное облегчение боли и улучшение инвалидности. (18) Однако оно может быть бесполезным, кроме ранней боли в пояснице.
Другие методы обезболивания включают акупунктуру (19), использование поясничной поддержки, (20) массаж (21) и хиропрактику позвоночника (22). , высококачественные доказательства.
Фармакотерапия
Ацетаминофен и нестероидные противовоспалительные препараты (НПВП) обычно являются терапией первой линии. Они эффективны в обеспечении краткосрочного облегчения. Примечательно, что НПВП не более эффективны, чем ацетаминофен, и нет более эффективного НПВП. Тем не менее, для некоторых пациентов, если первый НПВП неэффективен, можно также рассмотреть возможность перехода на другой НПВП (23). почечной недостаточности и сердечно-сосудистых заболеваний. НПВП следует использовать в наименьшей эффективной дозе в течение как можно более короткого периода времени (24), и их не следует принимать постоянно. Пациент должен быть осмотрен через 1-2 недели, если боль значительно не уменьшилась.
Пациент должен быть осмотрен через 1-2 недели, если боль значительно не уменьшилась.
Следуя указаниям Всемирной организации здравоохранения по шкале анальгетиков, опиоиды, еще один широко назначаемый препарат для облегчения боли при болях в пояснице, можно рассматривать при постоянной боли, несмотря на НПВП. Тем не менее, следует отметить, что некоторые исследования не показали различий в облегчении боли и времени отдыха между НПВП и опиоидами. (25) Кроме того, опиоиды имеют риск опасного повышения дозы с течением времени. Опиоиды также имеют значительные побочные эффекты, такие как сонливость, тошнота и головокружение, что требует осторожного применения по усмотрению врача.
Пациенты с признаками, свидетельствующими о синдроме конского хвоста или лежащей в основе серьезной патологии позвоночника, должны быть срочно направлены к хирургу-вертебрологу для дальнейшего обследования. Пациентов с болями, длящимися более шести недель и вызывающими значительные функциональные нарушения, также следует направлять к хирургу-вертебрологу.
Таким образом, важно применять клиническое суждение при использовании различных методов лечения по отдельности или в комбинации в зависимости от идей, ожиданий и опасений пациентов. Также важно осматривать пациентов через соответствующие промежутки времени и рассматривать возможность направления к специалисту или даже срочного направления в отделение неотложной помощи, если возникают острые изменения, такие как внезапный неврологический дефицит.
Способы превратить хорошую осанку в уменьшение болей в спине: https://www.health.harvard.edu/pain/4-ways-to-turn-good-posture-into-less-back-pain (доступ 4 июнь 2021 г.)
Надлежащие методы подъема груза: https://ergo-plus.com/wp-content/uploads/WA-Handout-Proper-Lifting-Techniques.pdf (по состоянию на 4 июня 2021 г.)
Эргономика рабочего места : https://relaxtheback.com/blogs/news/workplace-ergonomics-how-to-improve-your-posture-at-work (по состоянию на 4 июня 2021 г.)
Метод Маккензи: https://www.
 mckenzieinstitute.org/clinicians/mckenzie-method (по состоянию на 4 июня 2021 г.)
mckenzieinstitute.org/clinicians/mckenzie-method (по состоянию на 4 июня 2021 г.)Растяжка нижней части спины: https://www.healthline.com/health/lower -back-stretchings (по состоянию на 4 июня 2021 г.)
Точный и всесторонний сбор анамнеза и физикальное обследование необходимы для исключения серьезных причин острой боли в пояснице, включая рак, переломы, инфекции и синдром конского хвоста.
Визуализация показана пациентам с острой болью в пояснице, когда присутствуют красные флажки. Также целесообразно предлагать визуализацию пациентам, у которых симптомы сохраняются после шести недель лечения.
Цели лечения могут включать облегчение боли, улучшение функции и минимизацию времени нерабочего времени.
Физиотерапия и программы упражнений являются рентабельными методами лечения боли, рецидивов и инвалидности у пациентов с острой болью в пояснице.
Постельный режим не рекомендуется пациентам с неспецифической острой болью в пояснице, так как это приводит к различным неблагоприятным последствиям, включая ухудшение состояния мышц и тугоподвижность суставов.
Лекарства, такие как НПВП, ацетаминофен и миорелаксанты, являются эффективными препаратами первой линии для облегчения боли у пациентов с острой болью в пояснице.
НПВП следует применять в минимальной эффективной дозе в течение как можно более короткого периода времени с учетом и мониторингом факторов риска, таких как наличие почечной недостаточности и сердечно-сосудистых заболеваний.
Через месяц Джонатан посетил вашу клинику для контрольного осмотра. Он с радостью сообщил, что его боль в спине уменьшилась. Он прошел назначенный вам недельный курс нестероидных противовоспалительных препаратов и не нуждался в дальнейшем курсе обезболивания. Он активно практиковал упражнения на растяжку, которым вы его научили. Он также прислушался к вашему совету и уменьшил интенсивность своих гимнастических тренировок и изменил режим работы на дому, включив в него адекватные перерывы во время работы, а также улучшив эргономику своего домашнего офиса 9. 0023 .
0023 .
Нажмите здесь для просмотра. (135K, pdf)
1. Североамериканское общество позвоночника. Основанные на фактических данных клинические рекомендации по междисциплинарному лечению позвоночника: диагностика и лечение болей в пояснице. [По состоянию на 28 августа 2020 г.]. Доступно по адресу: https://www.spine.org/Portals/0/assets/downloads/ResearchClinicalCare/Guidelines/LowBackPain.pdf.
2. Отдел эпидемиологии и контроля заболеваний, Министерство здравоохранения, Сингапур. Национальное обследование здоровья. 2010. [По состоянию на 22 сентября 2020 г.]. Доступно по адресу: https://www.moh.gov.sg/resources-statistics/reports/national-health-survey-2010.
3. Фатима М.К., Чнг С.Л., Ган С.Л., Лим С.Л. Институт безопасности и гигиены труда. Обзор случаев болей в спине в Сингапуре за 2013-2015 гг. [По состоянию на 22 сентября 2020 г.]. Доступно по адресу: https://www.wshi.gov.sg/-/media/wshi/posters/posterfile/overview-of-back-pain-cases-in-singapore-from-2013-2015. pdf.
pdf.
4. Hartvigsen J, Hancock M, Kongsted A, et al. Что такое боль в пояснице и почему мы должны обратить на нее внимание. Ланцет. 2018; 391:2356–67. [PubMed] [Google Scholar]
5. Downie A, Williams CM, Henschke N, et al. Красные флажки для скрининга злокачественных новообразований и переломов у пациентов с болью в пояснице: систематический обзор. БМЖ. 2013;347:f7095. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Casazza BA. Диагностика и лечение острой боли в пояснице. Ам семейный врач. 2012; 85: 343–50. [PubMed] [Google Scholar]
7. Керри С., Хилтон С., Дандас Д., Ринк Э., Окшотт П. Рентгенография при болях в пояснице: рандомизированное контролируемое исследование и обсервационное исследование в первичной медико-санитарной помощи. Br J Gen Pract. 2002; 52: 469–74. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Oliveira CB, Maher CG, Pinto RZ. Клинические практические рекомендации по лечению неспецифической боли в пояснице в условиях первичной медико-санитарной помощи: обновленный обзор.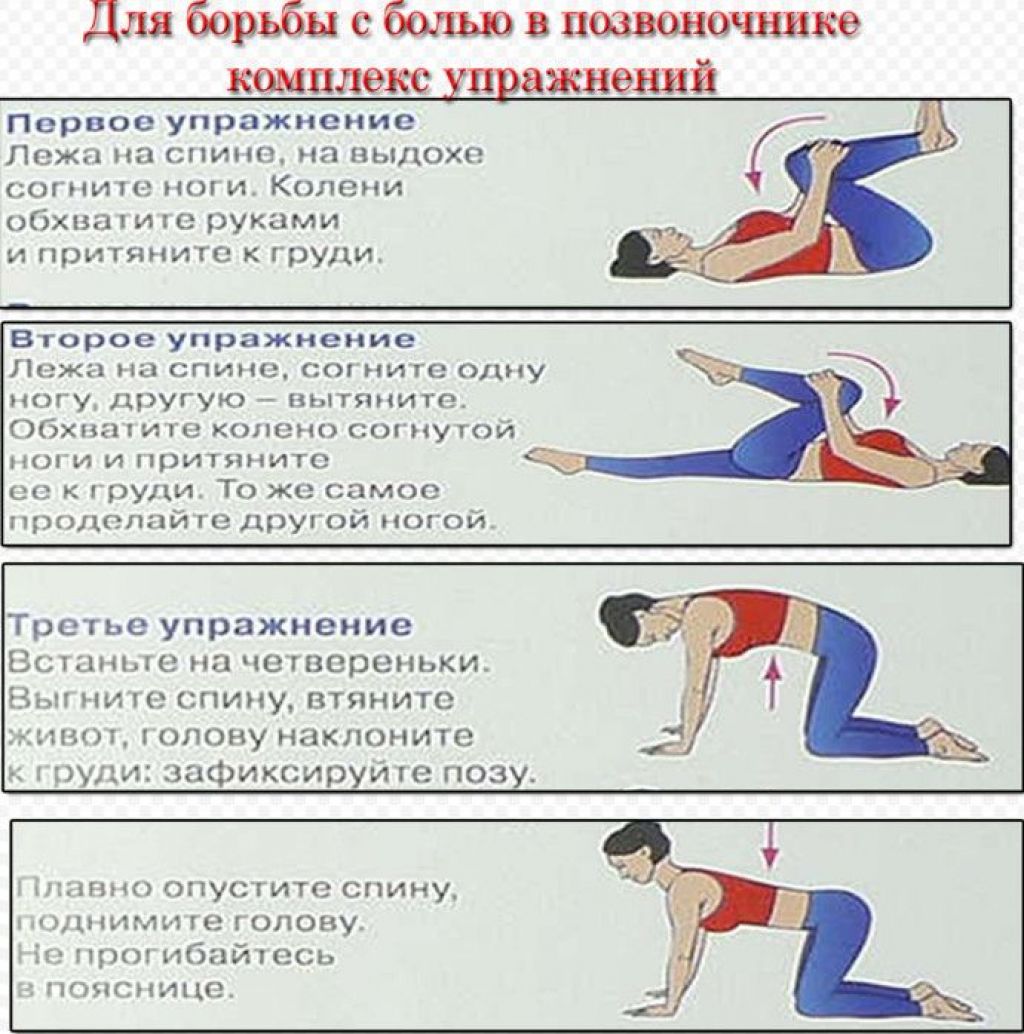 Евроспайн Дж. 2018; 27:2791–803. [PubMed] [Google Scholar]
Евроспайн Дж. 2018; 27:2791–803. [PubMed] [Google Scholar]
9. Chou R, Qaseem A, Snow V, et al. Подкомитет по оценке клинической эффективности Американского колледжа врачей; Американского колледжа врачей; Группа руководящих принципов Американского общества боли в нижней части спины. Диагностика и лечение болей в пояснице: совместное руководство по клинической практике Американского колледжа врачей и Американского общества боли. Энн Интерн Мед. 2007; 147: 478–91. [PubMed] [Google Scholar]
10. Чоу Р., Фу Р., Каррино Дж. А., Дейо Р. А. Стратегии визуализации при болях в пояснице: систематический обзор и метаанализ. Ланцет. 2009 г.;373:463–72. [PubMed] [Google Scholar]
11. Patel ND, Broderick DF, Burns J, et al. Критерии соответствия ACR боли в пояснице. J Am Coll Radiol. 2016;13:1069–78. [PubMed] [Google Scholar]
12. Cheung KM, Karppinen J, Chan D, et al. Распространенность и характер изменений поясничной магнитно-резонансной томографии в популяционном исследовании тысячи сорока трех человек. Позвоночник (Фила Па, 1976) 2009; 34: 934–40. [PubMed] [Google Scholar]
Позвоночник (Фила Па, 1976) 2009; 34: 934–40. [PubMed] [Google Scholar]
13. Becker A, Heiko H, Redaelli M, et al. Боль в пояснице в первичной медико-санитарной помощи: затраты на лечение и прогнозирование использования медицинских услуг в будущем. Позвоночник (Фила Па 1976) 2010;35:1714–20. [PubMed] [Google Scholar]
14. Engers A, Jellema P, Wensing M, et al. Индивидуальное обучение пациентов при болях в пояснице. Кокрановская система базы данных, ред. 2008; 2008: CD004057. [Бесплатная статья PMC] [PubMed] [Google Scholar]
15. Hagen KB, Hilde G, Jamtvedt G, Winnem M. Постельный режим при острой боли в пояснице и ишиасе. Кокрановская система базы данных, ред. 2004: CD001254. [PubMed] [Google Scholar]
16. Gellhorn AC, Chan L, Martin B, Friedly J. Модели лечения острой боли в пояснице: роль физиотерапии. Позвоночник (Фила Па 1976) 2012; 37:775–82. [Статья бесплатно PMC] [PubMed] [Google Scholar]
17. Qaseem A, Wilt TJ, McLean RW, Forciea MA Комитет по клиническим рекомендациям Американского колледжа врачей.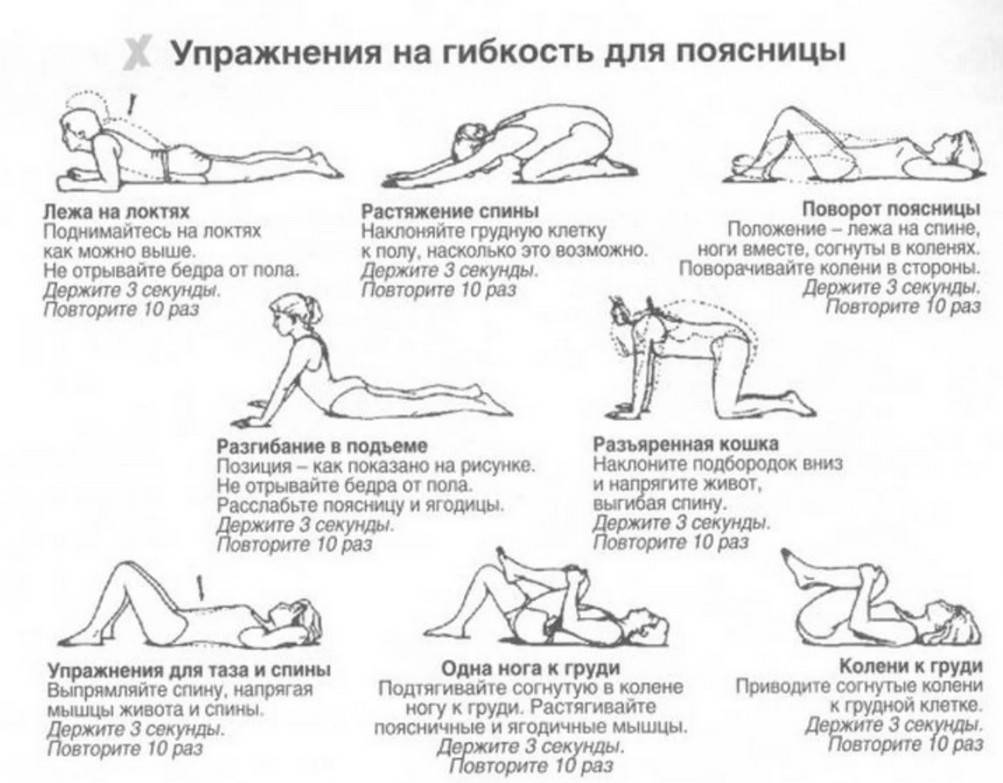 Неинвазивные методы лечения острой, подострой и хронической боли в пояснице: руководство по клинической практике Американского колледжа врачей. Энн Интерн Мед. 2017; 166: 514–30. [PubMed] [Google Scholar]
Неинвазивные методы лечения острой, подострой и хронической боли в пояснице: руководство по клинической практике Американского колледжа врачей. Энн Интерн Мед. 2017; 166: 514–30. [PubMed] [Google Scholar]
18. French SD, Cameron M, Walker BF, Reggars JW, Esterman AJ. Кокрановский обзор поверхностного тепла или холода при болях в пояснице. Позвоночник (Фила Па 1976) 2006; 31:998–1006. [PubMed] [Google Scholar]
19. Furlan AD, van Tulder MW, Cherkin DC, et al. Иглоукалывание и сухие иглы при болях в пояснице. Cochrane Database Syst Rev. 2005;(1):CD001351. [PubMed] [Google Scholar]
20. Ван Дуйвенбоде И., Джеллема П., Ван Поппель М., Ван Талдер М.В. Поясничные опоры для профилактики и лечения болей в пояснице. Кокрановская система базы данных, ред. 2008; 2008: CD001823. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Фурлан А.Д., Хиральдо М., Басквилл А., Ирвин Э., Имамура М. Массаж при болях в пояснице. Cochrane Database Syst Rev. 2015:CD001929. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Walker BF, French SD, Grant W, Green S. Кокрановский обзор комбинированных хиропрактики при болях в пояснице. Позвоночник (Фила Па, 1976) 2011; 36: 230–42. [PubMed] [Google Scholar]
Walker BF, French SD, Grant W, Green S. Кокрановский обзор комбинированных хиропрактики при болях в пояснице. Позвоночник (Фила Па, 1976) 2011; 36: 230–42. [PubMed] [Google Scholar]
23. Enthoven WTM, Roelofs PD, Koes BW. НПВП при хронической боли в пояснице. ДЖАМА. 2017; 317:2327–8. [PubMed] [Google Scholar]
24. Национальный институт здравоохранения и передового опыта. Боль в пояснице и радикулит у лиц старше 16 лет: оценка и лечение. Руководство NICE (NG59) 30 ноября 2016 г. [онлайн] [По состоянию на 27 августа 2020 г.]. Доступно на https://www.nice.org.uk/guidance/ng59.
25. Уайт А.П., Арнольд П.М., Норвелл Д.С., Экер Э., Фелингс М.Г. Фармакологическое лечение хронической боли в пояснице: синтез доказательств. Spine (Phila Pa 1976) 2011; 36 (21 Suppl): S131–S143. [PubMed] [Google Scholar]
10 лучших способов справиться с болью в пояснице в домашних условиях
Боль в спине может варьироваться от тупой, постоянной боли в задней части тела до внезапной острой мучительной боли, ограничивающей движение.
Причины болей в спине также могут быть разными. Неправильная осанка при сидении, стоянии, ходьбе или поднятии тяжестей является наиболее распространенной причиной всех болей в спине. Другие причины болей в спине включают грыжу межпозвонкового диска, радикулит, хлыстовую травму, замороженное плечо и анкилозирующий спондилоартрит.
Прослушать эту статью
0:00/0:00
Реклама
Существуют различные способы облегчить боль в спине. Природные средства от боли в спине зависят от условий, вызывающих боль, а также от ее местоположения. Некоторые простые домашние средства перечислены ниже:
Успокоить боль с помощью холодных или горячих компрессов
На место боли можно прикладывать компрессы со льдом или гелем. Холодный компресс уменьшает воспаление, а также вызывает онемение нервных окончаний, тем самым облегчая боль. Холодный компресс можно сделать дома, запечатав смесь из одной чашки медицинского спирта и 2 чашек воды в пластиковом пакете для заморозки. Его можно хранить в морозильной камере в течение часа, прежде чем использовать его на спине, чтобы облегчить боль. Холодные компрессы можно использовать при сильных болях в спине, так как они вызывают онемение нервных окончаний, передающих болевой сигнал в мозг.
Холодный компресс можно сделать дома, запечатав смесь из одной чашки медицинского спирта и 2 чашек воды в пластиковом пакете для заморозки. Его можно хранить в морозильной камере в течение часа, прежде чем использовать его на спине, чтобы облегчить боль. Холодные компрессы можно использовать при сильных болях в спине, так как они вызывают онемение нервных окончаний, передающих болевой сигнал в мозг.
Тепловые аппликации на место боли могут быть в виде грелки, погружения в горячую ванну, грелки, принятия горячего душа или обертывания, обеспечивающего слабое постоянное тепло на месте боли. Применение тепла к боли стимулирует кровоток, возвращая питательные вещества, которые лечат воспаление, вызывающее боль в спине.
Поспите на удобном матрасе
Довольно часто недостаток сна может вызвать боль в спине. Примерно две трети пациентов с хронической болью в спине сообщают о нарушениях сна. Инвестиции в хороший матрас, который поддерживает осанку вашего тела, — это первый шаг.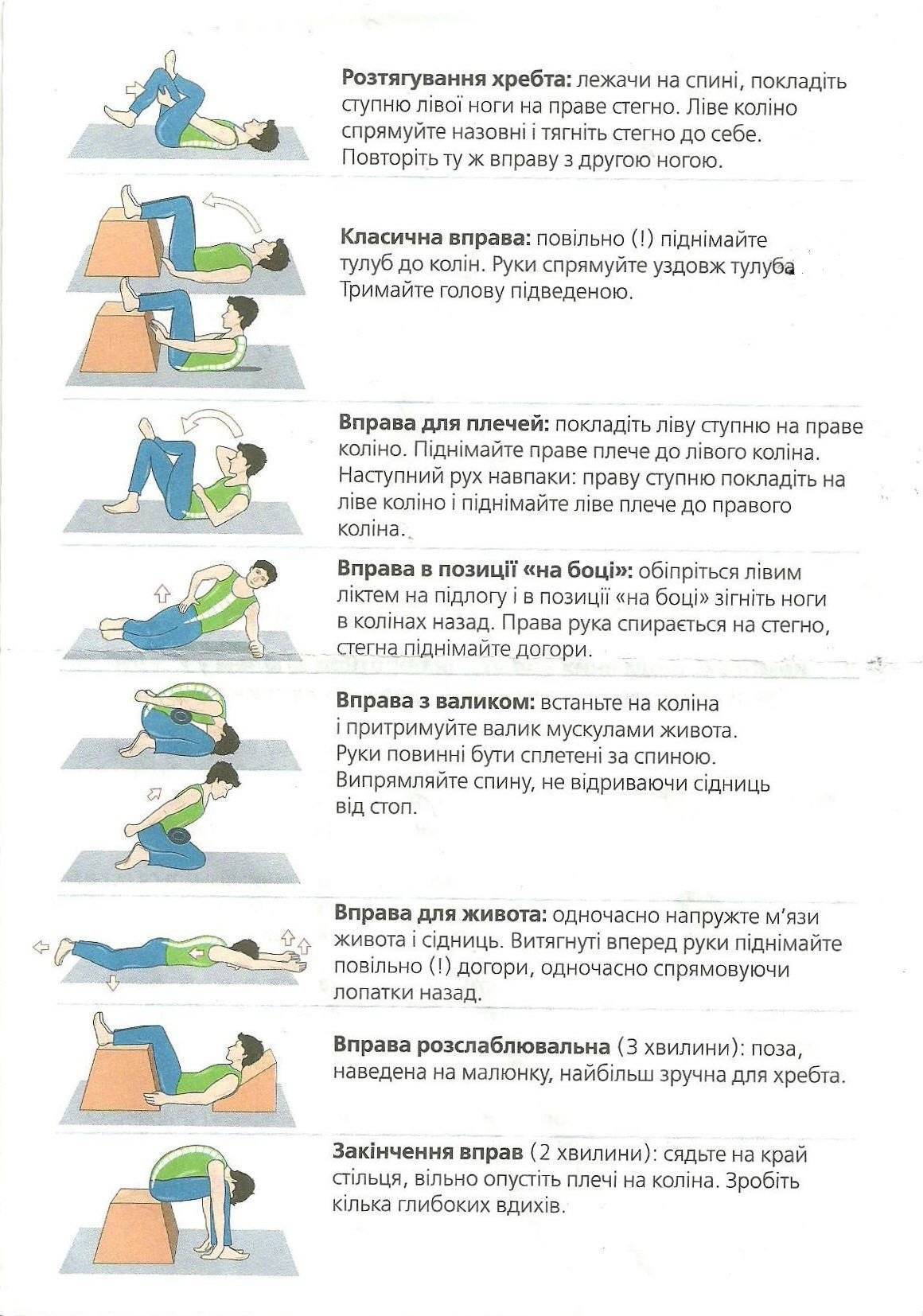 Различные методы лечения проблем со сном, такие как методы релаксации, снижение потребления кофеина, получение питательной пищи и снижение уровня стресса, могут иметь большое значение для улучшения характера и продолжительности сна. Достаточный сон, в свою очередь, может уменьшить боль в спине.
Различные методы лечения проблем со сном, такие как методы релаксации, снижение потребления кофеина, получение питательной пищи и снижение уровня стресса, могут иметь большое значение для улучшения характера и продолжительности сна. Достаточный сон, в свою очередь, может уменьшить боль в спине.
Коррекция осанки сидя, стоя и при ходьбе
Коррекция осанки во избежание болей в спине может быть выполнена следующими способами:
- Всегда держите спину прямо, а плечи расправьте в стороны.
- Шея должна быть выровнена прямо по отношению к спине.
- Организуйте свое рабочее место таким образом, чтобы вы не сутулились на стуле и могли легко дотянуться до необходимых вещей.
- Такие вещи, как компьютерный монитор, клавиатура, место для письма и т. д., должны соответствовать росту человека.
- Используйте столы, стулья и другую мебель, которая поддерживает вашу спину и позволяет ступням полностью стоять на земле.
Реклама
- Носите низкие каблуки, так как высокие каблуки увеличивают нагрузку на нижнюю часть позвоночника.
 Каблуки менее одного дюйма в высоту безопасны для ношения.
Каблуки менее одного дюйма в высоту безопасны для ношения. - Если работа связана с длительным сидением, вставайте и разминайтесь каждые полчаса.
- Поза при вождении. Независимо от времени в пути на работу и обратно, ваша осанка во время вождения может либо способствовать возникновению болей в спине, либо облегчать их. В первую очередь важно сидеть так, чтобы колени были на уровне бедер. Поместите свернутое полотенце или опору для спины за поясницу для поддержки. Сядьте на удобном расстоянии от руля.
Будьте в движении
Позвоночник должен быть в движении. Для мышц необходимы достаточный отдых и сон. Но гибкость мышц можно обеспечить, только будучи активными и двигаясь. Упражнения и растяжка необходимы для гибкости и расслабления, но ежедневные занятия поддерживают силу и эластичность мышц. Тем не менее, тяжелая работа, такая как поднятие тяжестей, прыжки и бег, должна выполняться с осторожностью, чтобы не слишком растянуть мышцы.
Сбросить лишний вес
Большинство людей, у которых есть вес в области живота, подвержены болям в спине.
Упражнения и йога при болях в спине
Йога — отличный естественный способ избавиться от болей в спине. Различные позы концентрируются на типе и локализации болей в спине. Растяжки при болях в нижней части спины, при болях в верхней части спины и болях в плечах можно делать не только для облегчения боли, но и как упражнение для мышц спины, груди и плеч.
Растяжка подколенных сухожилий (мышц под бедрами) — одно из упражнений для мышц нижней части спины, а также при болях в бедрах. Аккуратно растяните подколенные сухожилия и расслабьте их, по одной ноге за раз. Простые упражнения от боли в верхней и нижней части спины могут помочь облегчить боль в верхней и нижней части спины.
Упражнения и йогу при болях в спине следует начинать только после консультации с врачом.
Лечебный массаж при болях в спине
Массаж — это безопасный, неинвазивный метод и лучшее из натуральных средств от болей в спине.
Преимущества массажа при болях в спине включают:
- Напряженные и узловатые мышцы расслабляются, улучшая подвижность и гибкость.

- Расслабление и смягчение травмированных и перегруженных мышц. Судороги и спазмы уменьшаются.
- Снижает стресс, тревогу и депрессию, улучшает сон.
- Стимулирует лимфатическую систему, естественную иммунную систему организма.
- Улучшает кровообращение в пораженных частях тела, доставляя больше питательных веществ к больным мышцам.
- Выпускает вызванные гормоны эндорфины, убийцу боли bodys естественную.
- Повышает общий уровень бдительности и внимания.
Реклама
Акупунктура при болях в спине
Иглоукалывание заключается в введении очень тонких игл на разную глубину в определенные точки тела. Он оказывает общее положительное влияние на все виды болей, а также на общее состояние здоровья. Было обнаружено, что иглоукалывание при болях в спине помогает облегчить боль как в верхней, так и в нижней части спины. Лечение иглоукалыванием должно проходить только у квалифицированного специалиста.
Плавание Одно из лучших упражнений для облегчения болей в пояснице
Плавание позволяет легко тренировать спину и позвоночник, так как это форма аэробных упражнений с низкой ударной нагрузкой, обеспечивающая полный диапазон движений для большинства частей тела. Плавание может вызвать боль в пояснице или шее, если гребки выполняются неправильно. Тем не менее, если делать это правильно и с достаточным сопротивлением воды для упражнений, плавание может помочь улучшить жесткость суставов позвоночника и мышц спины.
Поскольку плавание не является упражнением с весовой нагрузкой, оно также может помочь в лечении травм спины. Доказано также, что он эффективен при лечении защемления седалищного нерва.
Хиропрактика при болях в спине
Хиропрактика включает в себя ручную коррекцию позвоночника, называемую манипуляцией на позвоночнике. Диагноз и лечение основаны на образе жизни, травмах в прошлом, диете, сне и физических нагрузках, уровне психического стресса и употреблении алкоголя, наркотиков или табака.

