Что вырабатывает инсулин, какая железа вырабатывает гормон в организме человека
Инсулин представляет собой гормон, выполняющий огромное количество функций, среди которых находится не только регуляция и контроль за уровнем сахара в крови, но и нормализация углеводного, белкового и жирового обмена.
При дефиците этого гормона в организме, начинают развиваться различные заболевания, в том числе и сахарный диабет, который, к сожалению, до сих пор является неизлечимой болезнью. И чтобы понять, как происходит его развитие, необходимо точно знать, что вырабатывает инсулин в человеческом организме и можно ли повысить его секрецию.
Какой орган отвечает за выработку инсулина?
Говоря о том, как и где вырабатывается инсулин в человеческом организме, необходимо отметить, что главным органом, который занимается продуцированием этого гормона является поджелудочная железа. Данный орган имеет сложное строение, располагается он за желудком и представляет собой самую большую железу из всех, что имеется в организме человека. Состоит из нескольких частей:
Состоит из нескольких частей:
- тела;
- головки;
- хвоста.
Основную часть органа составляет тело, которое по своему внешнему виду напоминает трехгранную плазму. Само тело железы охвачено 12-перстной кишкой, по правую сторону его располагается головка, а по левую – хвост.
Помимо этого, поджелудочная железа имеет островки, представляющиеся в виде скопления клеток. Именно они и отвечают за выработку инсулина в организме. Эти островки имеют свое название – островки Лангерганса и панкреатические островки. Они имеют очень маленькие размеры, но их очень много (порядка 1 млн). Причем общий их вес не превышает 2 г, а это всего 3% от общей массы органа. Однако, несмотря на столь маленькие размеры, эти островки успешно вырабатывают инсулин и обеспечивают нормальное протекание липидного, углеводного и белкового обменов.
Функции островков поджелудочной железы
Как уже было сказано выше, выработка инсулина в организме происходит островками поджелудочной, которые представляют собой скопление клеток.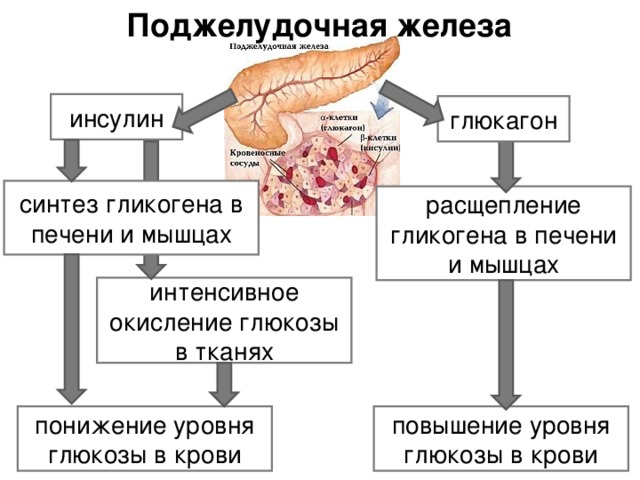 Они имеют свое название – бета-клетки. Секреция инсулина ими активизируется сразу же после того, как человек употребил пищу, вместе с которой в организм попадает много глюкозы, требующей срочного расщепления и усвоения, в противном случае она начинает оседать в крови, что провоцирует выведение из строя многих органов и систем.
Они имеют свое название – бета-клетки. Секреция инсулина ими активизируется сразу же после того, как человек употребил пищу, вместе с которой в организм попадает много глюкозы, требующей срочного расщепления и усвоения, в противном случае она начинает оседать в крови, что провоцирует выведение из строя многих органов и систем.
Строение поджелудочной железы
Как правило, секреция инсулина нарушается при повреждении бета-клеток или при воздействии на поджелудочную негативных факторов, например, алкоголя или стресса. А когда железа вырабатывает инсулин в недостаточном количестве, рано или поздно начинает развиваться сахарный диабет.
Изначально данный гормон продуцируется бета-клетками, а затем он транспортируется в комплекс Гольджи. Именно здесь он вступает в реакцию с различными веществами, после чего начинает выделяться С-пептид. Только после прохождения всех этих процессов, инсулин обволакивается секреторными гранулами и сохраняется в них ровно до того момента, когда в организме наступает гипергликемия, то есть, повышается сахар в крови.
Когда уровень глюкозы в крови повышается за пределы нормы, бета-клетки начинают выбрасывать инсулин в гранулах в кровоток, где его оболочка разрывается и он вступает в цепную реакцию с сахаром, расщепляя его и доставляя в клетки организма.
Синтез инсулина
В современном обществе люди часто употребляют жирную и богатую углеводами пищу. Из-за этого поджелудочная железа постоянно подвергается нагрузкам и изнашивается, в результате чего инсулин в организме человека начинает вырабатываться в меньших количествах. Это и является основной и распространенной причиной столь большого распространения диабета среди населения планеты. И если ранее он диагностировался в основном у пожилых людей, то сегодня это заболевание все чаще и чаще выявляется у молодых людей, возраст которых даже не превышает 25 лет.
Важно! Если после того как количество вырабатываемого инсулина снижается, человек также продолжает вести привычный для него образ жизни, не отказавшись от жирной и сладкой пищи, а также от вредных привычек, ситуация с каждым годом усугубляется, обменные процессы нарушаются и начинают развиваться тяжелые осложнения.
Функции инсулина
Продуцирование инсулина в человеческом организме является сложным процессом. Но не менее легким является и его работа по нейтрализации избыточного сахара в крови, которая происходит в несколько этапов. Изначально, после того, как инсулин вырабатывается островками поджелудочной, клетки организма дают ответную реакцию, усиливая свою проницаемость. Благодаря этому сахар начинает проникать через их мембрану, где он преобразовывается в гликоген, который сразу же транспортируется в мышцы и печень.
Гликоген является основным запасным источником энергии. Большая его часть скапливается в мышечных тканях и лишь небольшое его количество проникает в печень. В человеческом организме его количество примерно составляет 0,5 г, но при сильных нагрузках он снижается.
Как бы это ни было странно, но поджелудочная железа вырабатывает инсулин, который имеет противоположное действие глюкагона, который также синтезируется островком Лангерганса, но только уже не бета-, а альфа-клетками. После его выработки происходит освобождение гликогена и повышение уровня сахар в крови.
После его выработки происходит освобождение гликогена и повышение уровня сахар в крови.
Именно благодаря этим процессам и поддерживается баланс в организме. Инсулин обеспечивает секрецию пищеварительных ферментов, которые способствуют нормальному перевариванию пищи, а глюкагон выполняет обратное действие – обеспечивает повышение опосредованной G-белком аденилатциклазы и ускоряет процесс образования цАМФ. Все это приводит к активированию катаболизма в печени.
И подводя небольшие итоги, следует отметить, что поджелудочная железа не только вырабатывает инсулин, но и другие гормоны, без которых нормальное функционирование организма является невозможным.
Функции гормонов, вырабатываемых поджелудочной железы
Как предотвратить снижение продуцирования инсулина в организме?
Если поджелудочная железа вырабатывает гормон инсулин нормально, то все процессы пищеварения и обмена веществ происходят как положено. Но как только секреция гормона снижается, сразу же появляются проблемы со здоровьем. При этом нужно отметить, что это не происходит в один миг. Заболевания поджелудочной развиваются медленно, но в этом и есть весь подвох, так как в самом начале своего развития они протекают бессимптомно, а когда симптоматика появляется, возможность вылечить их уже исчезает.
При этом нужно отметить, что это не происходит в один миг. Заболевания поджелудочной развиваются медленно, но в этом и есть весь подвох, так как в самом начале своего развития они протекают бессимптомно, а когда симптоматика появляется, возможность вылечить их уже исчезает.
Поэтому каждому человеку необходимо регулярно проводить профилактику по снижению секреции инсулина. А проводится она просто. Для этого необходимо:
- исключить из рациона продукты питания с высоким содержанием жиров и углеводов;
- отказаться от вредных привычек;
- заниматься спортом;
- стараться избегать стрессовых ситуаций.
Иными словами, чтобы поджелудочная железа, вырабатывающая инсулин, работала всегда хорошо, необходимо просто вести здоровый образ жизни.
Как повысить секрецию инсулина в организме?
Выше уже говорилось, почему происходит снижение выработки инсулина в организме. Причиной тому может стать неправильное питание, малоподвижный образ жизни, вредные привычки или стрессы. Но даже если человек ведет правильный образ жизни, к сожалению, не всегда удается предотвратить развитие этого тяжелого заболевания. И виной тому является наследственная предрасположенность.
Но даже если человек ведет правильный образ жизни, к сожалению, не всегда удается предотвратить развитие этого тяжелого заболевания. И виной тому является наследственная предрасположенность.
Поэтому многие люди задаются вопросом: как заставить вырабатывать инсулин в нормальном количестве поджелудочной железой ? В том случае, если работа железы уже нарушена, исправить это можно только при помощи препаратов с содержанием инсулина. Их дозировка подбирается индивидуально и зависит она от особенностей организма и степени нарушения синтеза гормона.
Помимо этого, обязательным является соблюдение сбалансированного питания. Кушать рекомендуется небольшими порциями и 5–6 раз в день. Чем чаще еда поступает в желудок, тем активнее происходит синтез инсулина. Однако тот, кто страдает от диабета, должен знать, какая еда помогает работе поджелудочной, а какая нет.
Чтобы поджелудочная работала правильно, необходимо питаться сбалансировано
Активировать стимуляцию инсулина помогают такие продукты питания, как:
- кефир;
- капуста;
- яблоки;
- черника;
- петрушка.
Если эти продукты постоянно будут присутствовать на столе диабетика, человеческий организм начнет лучше вырабатывать инсулин и риски дальнейшего прогрессирования болезни снижаются.
Следует отметить, что в некоторых случаях для обеспечения нормальной работы поджелудочной, достаточно просто придерживаться лечебной диеты. Но при сильных повреждениях органа ее является недостаточным и тогда назначается заместительная терапия, которая предполагает под собой применение инсулиновых инъекций.
К сожалению, поджелудочная железа – это орган, который не обладает свойством к самовосстановлению. А потому, если его клетки повредились, их функциональность нельзя возобновить. Именно по этой причине сахарный диабет и прочие заболевания поджелудочной железы считаются неизлечимыми болезнями. Поэтому врачами рекомендуется постоянно проводить их профилактику, тем более, что она не такая и сложная, как может показаться на первый взгляд.
Аделина Павлова
Какой орган вырабатывает инсулин в организме человека
Для чего нужен инсулин
Инсулин — это незаменимый гормон, без него невозможен нормальный процесс клеточного питания в организме. С его помощью происходит транспорт глюкозы, калия и аминокислот. Эффект — поддержание и регулирование углеводного баланса в организме. Являясь пептидным (белковым)гормоном, он не может поступать в организм извне через желудочно-кишечный тракт — его молекула будет переварена, как и любое вещество белковой природы в кишечнике.
Инсулин в организме человека отвечает за обмен веществ и энергию, то есть оказывает многогранное и сложное действие на обмен во всех тканях. Многие эффекты реализуются за счет его способности действовать на активность целого ряда ферментов.
Инсулин является единственным гормоном, который способствует снижению содержания глюкозы в крови.
При сахарном диабете первого тира уровень инсулина в крови нарушается, иными словами в связи с его недостаточной продукцией уровень глюкозы (сахара) в крови повышается, увеличивается мочеотделение и появляется сахар в моче, в связи с этим данное заболевание именуется сахарным мочеизнурением. При сахарном диабете второго типа действие инсулина нарушается. Для таких целей необходимо проводить контроль ИРИ в сыворотке крови, то есть анализ крови на иммунореактивный инсулин. Анализ на содержание данного показателя необходим для того, чтобы выявить тип сахарного диабета, а так же определить правильность работы поджелудочной железы для дальнейшего назначения терапевтического лечения с помощью медицинских препаратов.
Анализ на уровень этого гормона в крови дает возможность не только обнаружить какое-либо нарушение в функционировании поджелудочной железы, но и точно разграничить сахарный диабет и другое схожее заболевание. Именно поэтому это исследование считается очень важным.
При сахарном диабете нарушается не только углеводный обмен, страдает еще жировой и белковый обмен.
Переизбыток инсулина
Высокий уровень инсулина несет не меньшую опасность для здоровья человека. Это также может вызвать гипогликемию, что означает критическое понижение содержания сахара в крови.
Симптомы
При повышенном уровне гормона клетки тканей прекращают получать необходимое количество сахара.
При повышенном инсулине отмечаются такие симптомы:
- головная боль;
- заторможенность;
- спутанность сознания;
- судороги;
- появление прыщей и перхоти;
- повышенное потоотделение;
- образование кисты в яичниках;
- нарушение менструального цикла;
- бесплодие.
В тяжелых запущенных ситуациях гиперфункция гормона может привести к коме и летальному исходу.
Важно. Инсулин обладает сосудосуживающим эффектом, поэтому его переизбыток способствует повышению артериального давления и нарушению кровообращения в головном мозге
Эластичность артерий снижается, а стенки сонной артерии все более утолщаются. Данный факт становится причиной отсутствия четкого мышления у человека по мере его старения.
Данный факт становится причиной отсутствия четкого мышления у человека по мере его старения.
По истечении некоторого времени, при отсутствии должной терапии, клетки поджелудочной железы «осознают», что в организме отмечается наличие инсулина сверх нормы и полностью перестают производить гормон. Это может привести к сахарному диабету.
Уровень гормона начинает стремительно падать и выполнять свои непосредственные жизненно-важные функции. Это приводит к нарушению метаболизма, кислородному голоданию клеток и их деструкции.
Причины
Важно. У диабетиков основной причиной повышения гормона в крови является передозировка инъекциями инсулина.
Причины повышения уровня гормона:
- Опухолевые образования поджелудочной железы (в основном это доброкачественные новообразования, имеющие название инсулиномы). Они благоприятствуют усилению выработки гормона.
- Патологическое разрастание β-клеток.
- Дисфункция выработки глюкагона, способствующего расщеплению гликогена в печени (запаса глюкозы).
- Сбой углеводного обмена.
- Патологии печени и почек.
- Поликистоз яичников.
- Наличие нервно-мышечного заболевания, такого как дистрофическая миотония.
- Злокачественные новообразования брюшной полости.
- Чрезмерные физические нагрузки.
- Частые стрессовые ситуации и нервные возбуждения.
На повышенный уровень гормона влияет неправильное питание. Это могут быть частые переедания и употребление «вредной» пищи и сладостей, а также голодание с целью резко снизить вес.
Снижение продукции таких гормонов, как глюкокортикоидоы, кортикотропины и соматотропины, увеличивают выработку инсулина.
Последствия повышенного содержания инсулина
Избыток инсулина в крови приводит к серьезным нарушениям в организме. При повышенном уровне гормона происходят сбои в кровообращении, что чревато развитием гангрены конечностей, почечной недостаточности и дисфункции центральной нервной системы. Также негативное влияние оказывается на репродуктивную функцию, у женщин эндокринные нарушения приводят к бесплодию.
На фоне повышенного инсулина развиваются такие патологические состояния:
- инсулинома;
- инсулиновый шок;
- синдром хронической передозировки.
Таблица №6. Патологические состояния, вызванные избытком гормона.
| Патология | Описание |
| Инсулинома. | Доброкачественное новообразование, сформированное из β-клеток, вырабатывающее избыточное количество гормона. Клиническая картина проявляется периодическими симптомами гипогликемии. |
Инсулиновый шок. | Состоит из комплекса признаков, появляющихся при однократном введении повышенной дозы инсулина. |
| Синдром хронической передозировки (синдром Сомоджи). | Комплекс признаков, появляющихся при длительном систематическом введении избыточного количества инсулина. |
Глюкоза является главным источником энергии, необходимой организму в достаточном объеме. При нарушении функций инсулина затормаживается деятельность ферментов, направленных расщеплять гликоген в глюкозу и перенаправлять ее в клеточную ткань головного мозга.
На этом фоне головной мозг не получает достаточное количество энергии и питательных веществ, что приводит к заторможенности, снижению мышления, спутанности сознания и головным болям.
Инструкция по применению инсулина
Показания к применению
Согласно данным инструкции, вложенной в каждую упаковку инсулинового препарата, показаниями для его применения является сахарный диабет 1 типа (его еще называют инсулинозависимым) и в некоторых случаях сахарный диабет 2 типа (инсулинонезависимый). К таким факторам относятся непереносимость пероральных гипогликемических средств, развитие кетоза.
К таким факторам относятся непереносимость пероральных гипогликемических средств, развитие кетоза.
Введение инсулина
Назначает прием лекарства врач после диагностики и анализов крови. Для лечения сахарного диабета используют препараты разной продолжительности действия: короткого и длительного. Выбор зависит от тяжести течения заболевания, состояния больного, скорости наступления действия средства:
- Препарат короткого действия предназначен для подкожного, внутривенного или внутримышечного введения. Отличается быстрым непродолжительным сахаропонижающим действием, вводится за 15-20 минут до еды несколько раз/сутки. Эффект наступает через полчаса, максимум – через два часа, всего действует около шести часов.
- Длительного или пролонгированного действия – обладает эффектом, длящимся 10-36 часов, позволяет уменьшить ежедневное количество инъекций.
 Суспензии вводятся внутримышечно или подкожно, но не внутривенно.
Суспензии вводятся внутримышечно или подкожно, но не внутривенно.
Вводится инсулин подкожно посредством применения нескольких способов.
- Наиболее привычным является инсулиновый шприц. Это изделие, выполненное из прозрачной пластмассы, имеет четыре составных части: корпус в форме цилиндра с нанесенной маркировкой, двигающийся внутри его шток, игла и закрывающий ее колпачок. Игла может быть у некоторых моделей быть закрепленной, но чаще встречается съемный вариант.
Используются одноразовые стерильные шприцы со стандартным объемом в 1 мл при концентрации инсулина в 40 ЕД/мл. Маркировка на корпусе размечена в инсулиновых единицах. Есть шприцы на 2 мл., предназначенные для людей, кому требуется более 40 единиц инсулина для одноразового введения.
- Желание усовершенствовать процедуру введения инсулина позволило компании «Ново Нордиск» к 1983 году изобрести шприц-ручку, которая в последние годы получает все более широкое распространение в России.
 По конструкционному решению это устройство напоминает авторучку для чернил.
По конструкционному решению это устройство напоминает авторучку для чернил.
Среди преимуществ шприц-ручки можно назвать возможность введения инсулина в любом месте, не снимая одежду. Благодаря наличию очень тонкой иглы, боль при инъекции практически не ощущается и кожа не травмируется.
В полость шприца вставляется гильза, наполненная инсулином. Точность вводимой дозы регулирует специальный механизм, который при нажатии кнопки спуска издает щелчок, свидетельствующий о введении одной единицы препарата.
Ручка-шприц помещается в футляр и имеет подробную инструкцию по пользованию.
Назначается инсулин по следующим показаниям:
- диабет 1-го типа;
- кетоацидоз;
- диабетическая кома – гиперлакцидемическая, гиперосмолярная;
- декомпенсация диабета 2-го типа;
- диабетическая нефропатия;
- потеря веса при наличии сахарного диабета.
Подбор вида инсулина в зависимости от продолжительности воздействия и вводимой дозы зависит от многих факторов и проводится индивидуально. Основным критерием является достижение максимальной компенсации углеводного обмена.
Также важно добиваться раномерности в действии гормона, так как значительные суточные колебания параметров концентрации глюкозы могут провоцировать появление серьезных осложнений. . Анализируя, как работает инсулин, можно выделить три базовых направления его эффективности
Анализируя, как работает инсулин, можно выделить три базовых направления его эффективности.
- Метаболическое воздействие
Выражается этот эффект в усилении способности клеток к поглощению разнообразных жизненно необходимых веществ, включая глюкозу. Также начинается более интенсивный синтез гликогена с увеличением его объема и снижается гликогенез, благодаря чему регулируется уровень глюкозы в крови, позволяя соблюдать нормальные его показатели.
В результате анаболического воздействия инсулина усиливается биосинтез белка, поглощение аминокислот клетками, поступление в них магния и калия. Кроме этого происходит расщепление глюкозы с превращением ее в триглицериды.
- Антикатаболическое действие
В этом направлении инсулин приостанавливает разрушение белков и значительно снижаетколичество поступаемых в кровь жирных кислот.
Передозировка препаратом
В случаях передозировки препаратами инсулина может наблюдаться резкое падение глюкозы в крови, такое состояние называют гипогликемией. Из характерных признаков следует отметить агрессивность, потливость, раздражительность, сильное чувство голода, в некоторых случаях имеет место гипогликемический шок (судороги, потеря сознания, нарушение сердечной деятельности). При первых симптомах гипогликемии пациенту необходимо в срочном порядке съесть кусочек сахара, печенья либо кусочек белого хлеба. При наличии гипогликемического шока необходимо внутривенное введение 40 % раствора глюкозы.
Применение инсулина может вызывать ряд аллергических реакций, например, покраснение на месте введения, крапивница и другие. В таких случаях целесообразно перейти на другой препараты, к примеру, суинсулин, предварительно проконсультировавшись с лечащим специалистом. Самостоятельно отказываться от назначенного введения вещества нельзя — у пациента быстро могут возникнуть признаки нехватки гормона и комы, причиной которых становится высокое содержание глюкозы в крови.
tvoelechenie.ru
Инсулин является гормоном, который играет ключевую роль в регуляции уровня глюкозы в крови. Отсутствие инсулина или неспособность адекватно реагировать на инсулин, может привести к развитию симптомов диабета. В дополнение к своей роли по контролю уровня сахара в крови, инсулин также участвует в хранении жира.
Роль инсулина в организме
Инсулин является гормоном, который играет несколько ролей в обмен веществ в организме. Многие из клеток организма нуждаются в инсулине, так как инсулин переносит глюкозу, которая внутри клеток будет преобразованна в энергию. Инсулин помогает контролировать уровень глюкозы в крови с помощью сигнализации в печени, мышцах и жировых клетках. Инсулин поэтому клеткам пропускать в себя глюкозу, которая будет использоваться для преобразования в энергию. Если тело имеет достаточно энергии, инсулин будет сигнализировать печень к ее хранению. Печень может хранить до около 5% его от массы в виде гликогена.
Инсулин и диабет 1 типа (http://telaviv-clinic.ru/sakharnyi-diabet)
При диабете 1 типа, организм вырабатывает недостаточное количество инсулина для регулирования уровня глюкозы в крови. Без присутствия инсулина, многие из клеток организма не смогут принимать глюкозу из крови и, следовательно, организму необходимо будет использовать другие источники энергии. Людям с сахарным диабетом 1 типа необходимо вводить инсулин, чтобы компенсировать его отсутствие в организме.
Инсулин и сахарный диабет 2 типа
Сахарный диабет 2 типа характеризуется не эффективностью в реагировании на инсулин. Это называется резистентностью к инсулину. В результате организм будет менее способным в транспортировке глюкозы из крови. В зависимости от уровня резистентности к инсулину, людям с сахарным диабетом 2 типа также возможно, потребуется делать инъекции инсулина, чтобы управлять уровнем сахара в крови.
Ещё новости:
- Инсулин. Как правильно делать инъекции?
- Роль инсулина в нашем организме
- Современные методы лечения сахарного диабета
- Инсулин и С-пептид
- Сахарный диабет
Почему появляется диабет
Инсулин является единственным гормоном, способным снизить в крови уровень глюкозы. Он вырабатывается в поджелудочной железе. Количество выделяемого гормона зависит от содержания в крови глюкозы. Если ее уровень становится выше, то выработка инсулина тоже увеличивается, а при меньшем содержании сахара – снижается. Причиной нарушения этого процесса в основном является диабет.
Главными признаками заболевания являются:
- Гликозурия – появление сахара в моче;
- Гипергликемия – повышение в крови уровня глюкозы;
- Полиурия – частое мочеиспускание;
- Полидипсия – усиленная жажда.
Отсутствие своевременной терапии диаб
Синдром Харриса: слишком много инсулина
Эндокринолог Елена Шведкина о редкой патологии поджелудочной железы опухолевой природы
Синдром Харриса — это спонтанные приступы гипогликемии, вызванные повышенной нерегулируемой секрецией инсулина. В литературе встречаем синонимы: органический гиперинсулинизм, гипогликемический синдром, инсулинома, эндогенный гиперинсулинизм и гипогликемическая болезнь. Синдром впервые описал в 1924 г. американский врач Сил Харрис Harris Seale (1870–1957) [1]. В этом же году параллельно с ним это сделал отечественный хирург Владимир Оппель, но в медицинских кругах синдрому было присвоено имя Харриса.
Обнаружению и дальнейшему исследованию данной патологии предшествовали несколько важных научных открытий. Первое — открытие Паулем Лангергансом в 1869 г. островков в поджелудочной железе, ответственных за выработку инсулина. Эти островки были названы островками Лангерганса. Второе — революционное исследование, а именно выделение инсулина, проведенное в Канаде Фредериком Бантингом и Чарлзом Бестом в 1922 г., и появление информации о клинических признаках передозировки инсулина.
В дальнейшем была установлена взаимосвязь между избыточным уровнем инсулина и развитием симптомов гипогликемии [2]. Всё это позволило вскоре выявить основную причину развития гиперинсулинизма и гипогликемий — опухоли бета-клеток островка Лангерганса, секретирующие избыточное количество инсулина. Подобные опухоли были названы инсулиномами (от лат. insulin — «пептидный гормон, вырабатываемый бета-клетками островков Лангерганса» и лат. oma — «опухоль», «образование»).
Этиология и патогенез
Развитие синдрома Харриса может быть обусловлено:
- доброкачественной или злокачественной опухолью бета-клеток островка Лангенгарса (инсулиномы)
- диффузным аденоматозом или диффузной гиперплазией островкового аппарата поджелудочной железы [3].
Инсулинома — одна из наиболее часто встречающихся нейроэндокринных опухолей поджелудочной железы. Она составляет почти 80 % от всех известных гормональных новообразований поджелудочной железы. Встречаются инсулиномы нечасто — 2–4 случая на 1 миллион населения в год. Инсулинсекретирующая опухоль описана во всех возрастных группах — от новорожденных до престарелых, тем не менее чаще она проявляется в наиболее трудоспособном возрасте — от 30 до 55 лет. Среди общего числа больных дети составляют около 5 %. У женщин инсулинома встречается в 2 раза чаще, чем у мужчин. У большинства больных инсулинома бывает доброкачественной (80–90 %), у 10–20 % имеет признаки злокачественного роста [1]. Инсулиномы могут быть как спорадическими (обычно одиночными) опухолями, так и множественными (наследственно обусловленными). Чаще инсулиномы локализуются в поджелудочной железе, но в 1–2 % случаев могут развиваться в воротах селезёнки, печени или в стенке двенадцатиперстной кишки [4].
Глюкоза — важнейший источник энергии для жизнедеятельности клеток, в частности клеток мозга. Внутри клеток свободная глюкоза практически отсутствует, накапливаясь в виде гликогена. Глюкоза входит в молекулы нуклеотидов и нуклеиновых кислот. Глюкоза необходима для синтеза некоторых аминокислот, синтеза и окисления липидов, полисахаридов. Концентрация глюкозы в норме в крови человека поддерживается в относительно узких пределах — 2,8–7,8 ммоль/л, вне зависимости от пола и возраста, несмотря на большие различия в питании и физической активности. Это постоянство обеспечивает ткани мозга достаточным количеством глюкозы, единственного метаболического топлива, которое они могут использовать в обычных условиях [5].
Инсулин — анаболический гормон, усиливающий синтез углеводов, белков, жиров и нуклеиновых кислот. Он влияет на углеводный обмен: увеличивает транспорт глюкозы из крови в клетки инсулинзависимых тканей (жировую, мышечную, печеночную), стимулирует синтез гликогена в печени и подавляет его расщепление, а также подавляет синтез глюкозы (гликонеогенез). Закономерно инсулин снижает уровень глюкозы в крови. Гиперинсулинизм вызывает многочисленные нарушения в гомеостазе и прежде всего в функциях центральной нервной системы, поскольку мозг не имеет запасов углеводов, в нем не происходит синтеза глюкозы, а расход ее велик и постоянен (до 20 % от циркулирующей в крови). Гипогликемия также влияет на кардиоваскулярную и гастроинтестинальную деятельность [4]. У здоровых людей угнетение выработки инсулина после всасывания глюкозы в кровь начинается при концентрации 4,2–4 ммоль/л, а при дальнейшем снижении концентрации глюкозы сопровождается выбросом контринсулярных гормонов.
Клинические проявления
Симптомы инсулином обусловлены гипогликемией, которая стимулирует секрецию катехоламинов — адреналина и норадреналина, и влечет за собой дефицит глюкозы в головном мозге, что равносильно снижению потребления кислорода нервными клетками [6].
Клиническая картина включает две группы симптомов — острой и хронической гипогликемии. Период острой гипогликемии развивается в результате срыва механизмов адаптации центральной нервной и эндокринной систем. Основные симптомы этого периода: слабость, потливость, чувство голода, тошнота, рвота, раздражительность, ухудшение зрения, помутнение в глазах, онемение губ и языка, сердцебиение, мышечная дрожь, боли в области сердца, судорожные подергивания мышц и даже настоящие судороги. Недостаток глюкозы в головном мозге (нейрогликопения) обусловливает психическое возбуждение, галлюцинации, бред, ретроградную амнезию, агрессивность, негативизм, дезориентацию в лицах, во времени, в пространстве, болтливость, нецензурность выражений. Происходит как бы выключение коры головного мозга, «буйство подкорки». Далеко зашедшая гипогликемия приводит к развитию гипогликемической комы. Наиболее часто острая гипогликемия развивается рано утром (в связи с ночным периодом голодания), больной или «не может проснуться», или просыпается с трудом, при этом обнаруживается вышеизложенная клиника. Глубокая кома может привести к необратимым изменениям ЦНС (децеребрации) и смерти.
Период хронической гипогликемии (межприступный период) характеризуется симптомами хронического повреждения ЦНС: головные боли, снижение памяти, умственной работоспособности, постоянное чувство голода (больные часто едят, особенно много употребляют углеводов и прибавляют в весе), патологические рефлексы Бабинского, неадекватное поведение [7].
Дифференциальный диагноз
Симптомы гипогликемии отличаются полиморфизмом и неспецифичностью. Наличие нервно-психических нарушений и малая распространённость заболевания часто приводят к диагностическим ошибкам. Как правило, требуется дифдиагностика с такими состояниями, как эпилепсия, кататония, гебефре
Где вырабатывается инсулин и его роль в организме человека
Инсулин играет решающую роль в функционировании организма.
Он стабилизирует глюкозу в крови, а повышения либо понижения его уровня провоцируют патологии.
Чтобы понять механизм процессов в организме, важно узнать, какой железой вырабатывается инсулин, и какая норма для человека.
Что такое инсулин
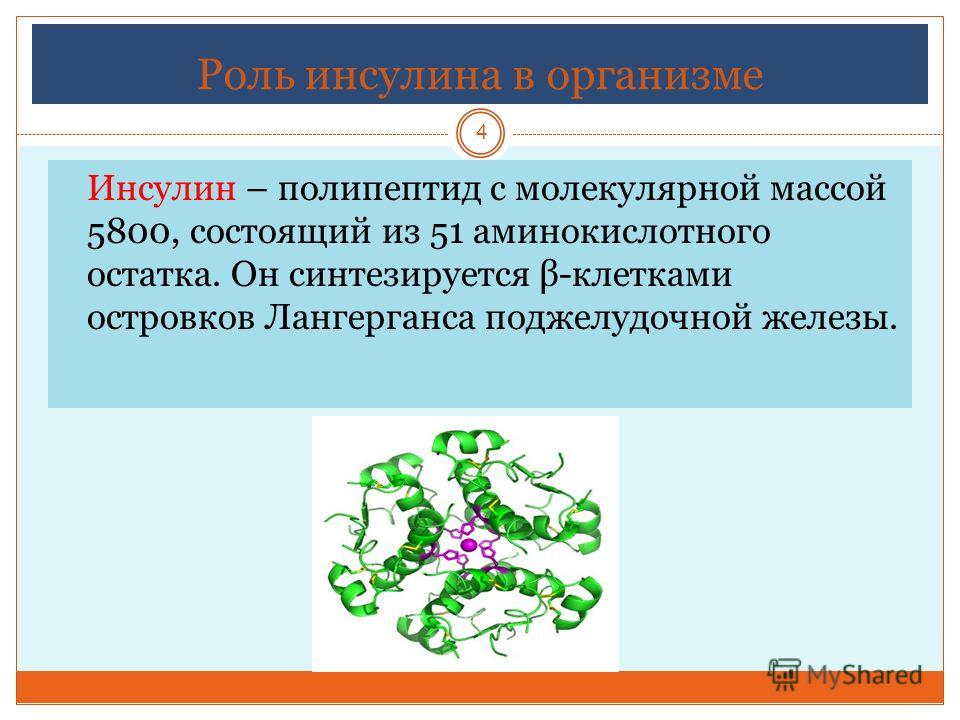
В составе инсулина 51 аминокислота, что образуют 2 полипептидные цепочки. Для ученых известно, что такое инсулин человеческий и также животных (большого рогатого скота, свиней).
В гормоне животного происхождения на 1 аминокислоту больше.
Естественно при диабете действенным является инсулин человеческого типа, но также и высокого качества считается полусинтетический (в гормоне свиного типа заменяют 1 аминокислоту), биосинтетический (кишечную палочку на уровне генной инженерии побуждают воспроизводить гормон).
Какой орган его вырабатывает
Орган, который вырабатывает инсулин, называется поджелудочной железой. Это продолговатой формы железа с системными протоками, размещается в брюшине. Через протоки выводится поджелудочный сок в двенадцатиперстную кишку.
В состав поджелудочной железы, где вырабатывается инсулин, входит тело, хвост, головка. Каждая с этих частей имеет разную функцию для пищеварительной системы. На органе находится много клеток, которые имеют название островки. Именно в них происходит производство инсулина.
Вокруг них находится большое количество капилляров, которые доставляют питательные вещества. Вес 1 000 000 островков — 2 грамма, это не больше 3% от веса всей железы. Невзирая на такие микроскопические параметры, островки имеют витамины: A, B, D, PP.
Поджелудочная железа усиливает свою работу после приема пищи, но между приемами, во время сна наблюдается небольшой выброс инсулина.
Поджелудочная — это единственный орган, который вырабатывает инсулин в организме человека. Наиболее зависимыми клетками от инсулина являются мышечные и жировые, которые содействуют кровообращению, дыханию, движению. Мышцы, участвующие в движении, не могут нормально работать без инсулина. Во всей клеточной массе 2/3 инсулинозависимых тканей.
Функции инсулина
Инсулин участвует в метаболизме многих органов и тканей. Первоначальная задача, которая выполняется гормоном – стабилизация глюкозы в организме.
К функциям причисляют:
- увеличение выборочной проницательности цитоплазматических мембран,
- активизация биосинтеза гликогена из глюкозы в мышцах и печени (человек после усиленного выполнения физических упражнений расходует гликоген, который превращен в энергию),
- подавление ферментативной работы белков, что расщепляют жиры и гликоген,
- активизация ферментов, изменяющих процессы гликогена.
С возрастом правильное функционирование органа уменьшается, потому после 40 лет необходимо мониторить уровень глюкозы и инсулина, чтобы на первых этапах диагностировать развитие патологии.
При потреблении большого количества углеводов, происходит превращение в гликоген, который сосредотачивается в печени. При переедании излишек углеводов образуют жировые ткани, при этом человек имеет неограниченные возможности для скапливания жира.
Процесс нейтрализации сахара
Для того чтобы стабилизировать уровень сахара, проходит несколько этапов:
- увеличивается проходимость клеточной мембраны, в ходе чего клетки всасывают сахар,
- превращение глюкозы в гликоген, который образует запас в мышцах и печени.
Таким образом, уровень глюкозы снижается. Поджелудочная железа вырабатывает гормон – антагонист инсулину – глюкагон. Именно он участвует преобразовании гликогена в сахар.
Норма инсулина у здорового человека
При нормальной работе поджелудочной железы вырабатывает от 3 — 20 мкЕД/мл. При беременности уровень инсулина увеличивается и находится в рамках 6 — 27 мкЕД/мл. У пожилых людей гормон доходит до уровня 27 мкЕД/мл.
Чтобы иметь правильные результаты анализов работы железы, кровь на обследование сдают натощак. Если хоть немного покушать, то начинается усиленная выработка гормона, в результате чего инсулин будет повышен. Гормон стресса притормаживает вырабатывание инсулина.
У маленьких детей поджелудочная железа работает на одном уровне, что до еды, что после. Потому если необходимо сдать кровь на обследование, то гормон, в зависимости от приема пищи, не меняется. Начиная с периода полового созревания, количество гормона после приема пищи увеличивается, как у взрослого человека.
Как увеличить либо уменьшить уровень инсулина
Если поджелудочная железа вырабатывает недостаточно гормона, то важно его повышать. Кроме инъекций инсулина можно делать гимнастику, прогуливаться пешком, употреблять те продукты питания, которые стимулируют работу железы.
Когда инсулин появляется в избытке, приписывают диету, работают над снижением веса, выполняют специальные упражнения под наблюдением тренера ЛФК.
Патологии, связанные с инсулином
При любых изменения в работе поджелудочной железы возникают проблемы со здоровьем. Высокий уровень инсулина свидетельствует об опухоли. При повышенном количестве происходит недостаточное потребление глюкозы, что вызывает сахарный диабет. При недостатке гормона активизируется белок, который переносит сахар, и глюкозные молекулы сосредотачиваются в крови.
По причине большого количества сахара, кровь сгущается в тромбы. Они препятствуют перемещению полезных веществ и кислорода по сосудам. Наблюдается голодание и атрофирование клеток и тканей. Тромбоз служит причиной появления варикоза, лейкоза, а иногда приводит к смерти человека.
Нарушение метаболизма влечет недостачу глюкозы, в результате чего тормозятся внутриклеточные процессы. Клетки не растут и не обновляются. Глюкоза не превращается в гликоген (энергетический запас). Потому при нагрузке расходуются не жировые ткани, а мышечная масса. Человек теряет вес, обретает слабую, дистрофичную форму.
При нарушении выработки инсулина происходит другой процесс – нарушается усвояемость важных для организма аминокислот (они служат основой для синтеза белка). Нарушается энергетический обмен, в результате человек набирает вес.
Внутренние процессы влияют на жизнедеятельность человека. Сложнее становится выполнять простые каждодневные дела, мучают головные боли, головокружения, тошнота, иногда даже обмороки. При снижении веса, чувствуется сильный голод.
Нарушение функциональности поджелудочной спровоцировано факторами:
- переедание,
- стрессы, усиленное занятие спортом,
- заболевания, понижающие иммунитет,
- неправильное питание, прием чрезмерного количества углеводов.
В таком состоянии глюкоза скапливается в плазме, прекращает попадать в нужном количестве в клетки. Откладывается на суставах, вызывая дополнительные заболевания костно-суставного аппарата.
Сбои функциональности поджелудочной железы провоцирует дальнейшие проблемы со здоровьем, происходит:
- развитие заболеваний сетчатки глаза, слепота,
- изменения в работе почек,
- изменения в сердечно-сосудистой системе (инсульты, инфаркты),
- снижается чувствительность, судороги в конечностях.
Диабет спровоцирован сбоями инсулина, уменьшает продолжительность жизни как минимум на 10 лет.
Типы диабета
Различают 2 типа болезни. При сахарном диабете 1 типа наблюдается низкое количество инсулина, потому пациенты нуждаются в регулярных инъекциях гормона. Инсулин водят внутримышечно. Как правило, он животного происхождения либо синтетического. Уколы делают в область живота, плеч, лопаток, бедро.
Диабет 2 типа имеет высокий инсулин, но организм не воспринимает его. Развивается гипергликемия хронической формы. Потому важно употреблять сахаропонижающие препараты. При этом важно соблюдать диету, которая позволяет стабилизировать состояние здоровья в обоих случаях. Иногда в период вынашивания ребенка повышается инсулин, который после родов стабилизируется.
Человеческий организм – единая система, и регуляция гормона — многоуровневый и сложный процесс. Если нарушается работа одного органа, это влечет развитие других болезней. Чтобы уменьшить риск возникновения сбоев в поджелудочной железе, важно вести здоровый образ жизни, избегать стрессов. При признаках изменения уровня инсулина в крови необходимо пройти обследования.
Тест: на определение риска сахарного диабета 2 типа
Как и через сколько действует инсулин на организм
Белковый гормон инсулин — важнейший элемент метаболических процессов во всех тканях человеческого организма, выполняющий такую значимую функцию, как уменьшение концентрации глюкозы в крови. Однако, функциональные возможности инсулина очень многогранны, поскольку он затрагивает все виды обменных процессов в организме человека и не ограничивается одной лишь регулировкой углеводного баланса. Нарушение выработки инсулина и его воздействия на ткани, являются основополагающими факторами развития опасного патологического состояния – сахарного диабета.
Образование, синтез и секреция инсулина в клетках
Основной предпосылкой к синтезу и секреции инсулина в клетках является увеличение показателей глюкозы в крови. Помимо этого, дополнительным физиологическим стимулом выделения инсулина служит сам процесс принятия пищи, причём не только глюкозосодержащих, углеводных продуктов питания.
Синтез инсулина
Биосинтез этого белкового гормона — сложный процесс, имеющий ряд непростых биологических этапов. Прежде всего, в организме формируется неактивная форма белковой молекулы инсулина, которая носит название проинсулин. Этот прогормон, предшественник инсулина, является важным показателем функциональности поджелудочной железы. Далее, в процессе синтеза, после ряда химических преобразований, проинсулин приобретает активную форму.
Выработка инсулина у здорового человека осуществляется на протяжении всего дня и ночи, однако наиболее значительная продукция этого пептидного гормона наблюдается сразу после утреннего приёма пищи.
Секреция
Инсулин, как биологически активный элемент, вырабатываемый поджелудочной железой, усиливает свою секрецию вследствие следующих процессов:
- Повышенное содержание сахара в сыворотке крови на этапе развития сахарного диабета. В последующем, падение инсулина будет прямо пропорционально росту сахара.
- Высокий коэффициент свободных жирных кислот. На фоне стойкого увеличения жировой массы организма (ожирения), происходит значительное нарастание количества свободных жирных кислот в крови. Данные процессы имеют пагубное воздействие на здоровье человека, провоцируют избыточную секрецию сахаропонижающего гормона, повреждают клеточную структуру тканей, способствуют развитию опасных патологий.
- Влияние аминокислот, преимущественно аргинина и лейцина. Эти органические соединения стимулируют выработку инсулина из поджелудочной железы. Чем больше аминокислот в организме – тем больше инсулина высвобождается.
- Увеличенные показатели кальция и калия. Повышенная концентрация данных веществ увеличивает секрецию белково-пептидного гормона, который высвобождается в связи с резким изменением условий биологической среды.
- Воздействие гормонов, производимых клетками пищеварительной системы и поджелудочной железы. К таким гормонам относятся: гастрин, холецистокинин, секретин и прочие. Эти активные вещества приводят к умеренному увеличению секреции инсулина и вырабатываются клетками желудка, сразу после принятия пищи.
- Кетоновые тела — химические соединения, образованные печенью и являющиеся промежуточными продуктами метаболических процессов: углеводного, белкового и жирового. Превышение показателей этих веществ в организме, свидетельствует о патологическом нарушении в обмене веществ и, как следствие, дополнительной секреции инсулина.
Гормоны стресса, такие как адреналин, норадреналин и кортизол, провоцируют значительный выброс инсулина в кровь. Эти активные вещества внутренней секреции вырабатываются во время острого перенапряжения, с целью мобилизации организма.
Стрессовые процессы протекают на фоне резкого скачка показателей сахара в крови, что является непосредственным условием выживания организма в опасных ситуациях. Существует понятие – стрессорная гипергликемия, гормональная реакция, которая характеризуется увеличением концентрации глюкозы в крови, в период сильных нервных расстройств.
Инсулиновый шприц – инструкция, виды, шприц-ручка
Механизм действия гормона
Механизмы воздействия этого жизненно важного фермента на метаболизм бывают различны. Всё зависит от того, какие именно обменные процессы рассматривать:
Углеводный обмен
Влияние инсулина, в этом случае, заключается в повышении пропускной способности клеточных структур для глюкозы. Также, пептидно-белковый гормон способствует образованию и усилению синтеза важного фермента – глюкокиназы, ускоряя тем самым процесс расщепления глюкозы в клетках (гликолиз). Помимо этого, инсулин увеличивает активность ключевых белковых молекул гликолиза, а также, приумножает их количество. Сахаропонижающий гормон подавляет глюконеогенез, который характеризуется образованием молекул глюкозы в печени и почках, из неуглеводных соединений.
Белковый обмен
Особая заслуга инсулина в метаболизме белков заключается в активизации транспортной функции аминокислот в мышечные ткани и печень. Под воздействием пептидного гормона происходит усиление синтеза белков в мышечных тканях и внутренних органах, а также, он препятствует распаду белка в организме. Инсулин стимулирует рост внутриклеточных структур, способствует размножению и делению клеток.
Жировой обмен
Инсулин снижает скорость расщепления жиров (липолиз) в жировых тканях и печени. Также, белковый гормон может активизировать синтез нейтральных жиров (триацилглицеролов) в жировой ткани человеческого организма. Инсулин способен ускорять синтез органических жирных кислот, и тормозить синтез кетоновых тел в тканях печени. Избыток кетоновых тел свидетельствует о сбоях и патологических изменениях в печени.
Регуляция сахара в крови
Механизм регуляции содержания глюкозы в крови у здоровых людей может осуществляться при помощи употребления тех или иных продуктов питания. В то время как людям, страдающим сахарным диабетом, в урегулировании показателей сахара помогает приём определённых лекарственных препаратов.
Регулирование углеводного метаболизма происходит на разных уровнях организации биологических систем: клеточном, тканевом, органном и организменном. Корректировка глюкозного содержания осуществляется исходя из ряда факторов, среди которых определяющее значение имеет общее состояние здоровья пациента, наличие прочих патологий, качество и образ жизни.
Гипергликемия и гипогликемия
Гипергликемия и гипогликемия — это два патологических процесса, развивающихся на фоне нарушения уровня глюкозы в организме. Данные патологии могут иметь очень тягостные последствия для больного, поэтому крайне важно вовремя обратить внимание на характерные симптомы этих недугов и организовать безотлагательную терапию!
Гипергликемия – состояние, для которого характерно стойкое повышение сахара в плазме крови. У людей, больных диабетом, спровоцировать развитие гипергликемии могут следующие факторы: переедание, употребление вредных продуктов, нарушение правил пищевого поведения, отсутствие минимальных физических нагрузок, злоупотребление сахаросодержащими продуктами, стрессовые состояния или не поставленная вовремя инсулиновая инъекция.
Также рекомендуем ознакомиться: виды и выбор инсулинового шприца.
Симптоматика этого состояния:
- Сильное чувство жажды.
- Частые позывы к мочеиспусканию.
- Головные боли и потеря концентрации внимания.
- Чувство сильного переутомления.
- Появление «звёздочек» перед глазами.
В терапии гипергликемии, приоритетное значение уделяется тщательному контролю за показателями глюкозы, при помощи специального аппарата, и строгому соблюдению лечебной диеты. Также, врачом назначаются лекарственные медикаменты, понижающие глюкозу в кровотоке.
Гипогликемия
Патологический процесс, протекающий на фоне падения глюкозного содержания в кровотоке. При этом все системы человеческого организма страдают от энергетического голодания, но в большей степени нарушается деятельность мозга. Гипогликемия может появляться по ряду причин: избыточное выделение инсулина в поджелудочной железе, высокое содержание инсулина в организме, расстройство углеводного обмена в печени или сбои в работе надпочечников.
Стандартные проявления гипогликемии:
- Повышенное чувство тревожности и беспокойства.
- Болезненные ощущения в голове, пульсация.
- Нервозность и раздражительность.
- Постоянное чувство голода.
- Чувство жжения и дискомфорта в подложечной зоне.
- Дрожание мышц.
- Аритмия и тахикардия.
Микроинфузионная инсулиновая помпа – новое слово в лечении диабета
Схема лечения заболевания напрямую зависит от стадии развития патологического процесса. На начальном этапе формирования недуга, больному показано употребление продуктов с высоким содержанием сахара. Больному могут быть прописаны инъекции инсулина «Левемир», который способен предотвратить развитие данной болезни практически на 70%, благодаря медленному поступлению в кровь.
На более поздних стадиях недуга существует необходимость внутривенного введения раствора глюкозы, во избежание необратимых последствий в головном мозге. Самые последние стадии гипогликемии поддаются терапии исключительно в палате интенсивной терапии.
Диабет 1 типа
Сахарный диабет 1 типа – это аутоиммунная эндокринная патология, связанная с тотальной нехваткой инсулина в организме. Самостоятельная выработка белково-пептидного гормона практически полностью прекращена. Предпосылкой развития болезни является расстройство иммунной системы человека. Нередко, диабет этого типа развивается вследствие сильнейшего эмоционального потрясения или по причине генетической предрасположенности.
Больные ощущают целый комплекс мучительных проявлений болезни: резкое снижение массы тела, стремительное ухудшение самочувствия, бессилие, сухость кожных покровов, незаживающие раны. Помимо этого, происходит обезвоживание организма, за счёт частого мочеиспускания, к которому, в свою очередь, приводит синдром постоянной жажды.
Терапия
Люди, имеющие это заболевание, нуждаются в инсулинотерапии на ежедневной основе. Важно понимать, что диабет 1 типа неизлечим, поскольку ни один медикаментозный препарат не в силах возродить клетки, отмирающие на протяжении этой тяжёлой болезни.
Пристальный контроль сахара в кровотоке и инсулинотерапия – единственно возможные методы лечения заболевания. В связи с острой нехваткой природного инсулина в организме заболевшего, врачом прописываются прямые модифицированные аналоги инсулина человека, такие как «Новорапид». Этот ультракороткий инсулин оказывает действие уже через 10 минут, после введения, в то время как короткий инсулин человека срабатывает не ранее чем через полчаса. Воздействие быстрых видов инсулина длится порядка 5 часов.
Диабет 2 типа
Эта патология обусловлена аномально-высоким содержанием сахара в сыворотке крови. Для заболевания этого типа характерно расстройство восприимчивости тканей и клеток организма к инсулину. Этот вид диабета наиболее распространён среди заболевших. Основными провокаторами недуга считаются:
- Ожирение.
- Нерациональное питание.
- Гиподинамия — малоподвижный образ жизни.
- Наличие близких родственников, имеющих подобную патологию.
- Стабильно высокое давление.
Что происходит с организмом человека при диабете 2 типа?
После стандартного принятия пищи происходит ощутимое увеличение показателей сахара, в то время как, поджелудочная железа не способна высвобождать инсулин, что характерно для высокого уровня глюкозы. Вследствие этого процесса ослабевает клеточная чувствительность, ответственная за распознавание сахаропонижающего гормона. Это состояние именуется как инсулинорезистентность, устойчивость клеточной оболочки к влиянию инсулина.
Диагностика
Для выявления заболевания проводятся следующие исследования:
- Лабораторный анализ крови на глюкозу.
- Определение уровня гликозилированного гемоглобина. Его показатели сильно превышены у лиц, страдающих диабетом.
- Тест на толерантность к глюкозе.
- Анализ мочи на сахар и кетоновые соединения.
Несвоевременное проведение диагностических мероприятий и отсутствие должного лечения диабета 2 типа, может привести больного к серьёзным осложнениям, часто имеющим скрытое развитие. К наиболее распространённым осложнениям относятся: развитие дисфункции почек, завышенные показатели артериального давления (гипертония), нарушение зрительной функции и катаракта, поражение тканей нижних конечностей и образование язв.
Видео: Зачем нужен инсулин и как работает?
Важно понимать всю серьёзность этого заболевания эндокринной системы и постараться предотвратить развитие недуга, посредством ранней диагностики, грамотной схемы лечения и соблюдения строгих диетических рекомендаций. В противном случае, патологические процессы сахарного диабета могут привести к необратимым последствиям для здоровья человека.
Тест: на определение риска сахарного диабета 2 типа
ВАЖНО! Как уровень инсулина влияет на продолжительность и качество
Мы можем держать низкий уровень инсулина и жить дольше, или держать высокий уровень инсулина и умереть молодым!
В вопросах здоровья и здорового старения, у нас есть выбор.
Мы можем держать низкий уровень инсулина и жить дольше, или держать высокий уровень инсулина и умереть молодым!
Меньше инсулина, больше жизни
Инсулин — это всегда «палка о двух концах».
С одной стороны он помогает сохранить мышечную массу, поскольку обладает анаболическим действием и улучшает биодоступность потребляемой пищи, а с другой — препятствует липолизу (использованию жирных кислот в качестве источника энергии).
Подписывайтесь на наш аккаунт в INSTAGRAM!
В данный момент в среде здравоохранения и фитнеса очень много усилий тратиться на контроль за инсулином. Но мало кто по настоящему понимает этот непростой гормон.
Инсулин натощак должен быть менее 5 мкЕд/мл и через 2 часа после нагрузки глюкозой не должен подниматься более 30 мкЕд/мл.
Максимально допустимая верхняя норма — 11,5 единиц, но даже медики утверждают, что такое состояние, именуемое интолерантностью, свидетельствует о начальной стадии заболевания диабетом.
Инсулин — это гормон, который запускается в кровоток бета клетками поджелудочной железы. Инсулин отвечает за хранение энергетических запасов и рост мышечной массы.
Еще, инсулин называют самым анаболическим гормоном. После того, как инсулин попадает в кровь, его основная задача — доставка глюкозы (углеводов), аминокислот и жиров в клетки.
Основная работа инсулина заключается в поддержании безопасного и стабильного уровня глюкозы в районе 80-100 мг/децилитр. Когда уровень глюкозы в крови становится более 100, поджелудочная железа начинает вырабатывать инсулин. Всегда готовый прийти на помощь, инсулин «отбирает» из крови излишнюю глюкозу, и направляет ее в хранилища.
“В какие клетки?”, — спросите вы.
Ну, в первую очередь — в мышечные и жировые клетки.
Если нутриенты идут главным образом в мышцы — мышцы отвечают ростом, а жира у нас не прибавляется.
Если большая часть нутриентов идёт в жировые клетки — мышечная масса не меняется, зато жира становится больше.
Из-за того, что инсулин отвечает за хранение запасов, большинство людей считают, что его надо избегать, иначе появится больше жира. Это делает его лёгкой мишенью и козлом отпущения, и именно поэтому углеводы очень часто привязаны к тому же позорному столбу, что и инсулин.
«Логика» примерно такая: Высокоуглеводная диета = высокий уровень инсулина = сжигается меньше жира в угоду его запасанию = становишься всё жирнее и жирнее
И потом, как следствие:
Низкоуглеводная диета = низкий уровень инсулина = сжигается больше жира, нежели запасается = становишься худым
Есть несколько причин, почему мы считаем это ошибкой.
Во-первых, нет никаких способов избежать появления инсулина в вашей крови. Если вы едите — инсулин выделяется.
Во-вторых, если вам всё-таки удастся избавиться от инсулина, вы также потеряете все его анаболические функции и его способность хранить питательные вещества в мышцах.
Инсулин — это анаболический гормон.
Фактически, он даже больший анаболик, чем гормон роста. Проблема в том, что он неразборчивый анаболик, и ему все равно — накапливать жир или увеличивать мышечную массу.
Собственно, диабетиков 1-го типа не вырабатывается инсулин, в результате чего, если они не получают инсулина, наступает смерть. Инсулин действительно запускает процесс накопления жира… но не делает вас толстым!
Но, инсулин, как женщина: иногда она любит вас, иногда — ненавидит.
Однако, в отличие от поведения женщины, поведение инсулина мы можем прогнозировать довольно точно.
Гормон инсулин — жизненно важный в небольших количествах, но смертельно опасный, если его слишком много.
Невозможно сохранить молодость, если излишки инсулина блуждают по кровотоку. К счастью, уровень инсулина в крови можно контролировать.
Если же вы не будете приводить уровень инсулина в норму, у вас может возникнуть диабет, закупорка артерий, серьезные заболевания сердца и в конце концов наступит преждевременная смерть.
Учитывая то, что 20% женщин в возрасте от 20 до 45 лет находятся на грани развития диабета, вполне возможно, что схожее число молодых матерей страдает от недостатка молока из-за нарушений в работе инсулиновой системы.
Количество молока во многом зависит от концентрации инсулина в их крови — чем ближе к норме его значение, тем больше молока производится. Получается, что инсулин выступет своеобразным ключом к запуску молочной «биофабрики» в груди женщин.
ПОЛОЖИТЕЛЬНЫЕ СВОЙСТВА ИНСУЛИНА
1. Инсулин наращивает мышцы.
Инсулин стимулирует синтез белка, активируя его производство рибосомами. Мышцы состоят из белков (аминокислот). Белки производится рибосомами. Рибосомы активируются инсулином. Каким-то, необъяснимым способом, инсулин «включает» механизмы рибосом.
В отсутствие инсулина рибосомы просто перестают работать. Означает ли все это, что инсулин помогает наращиванию мышечной массы? Нет, это означает всего лишь тот факт, что для увеличения мышц требуется инсулин.
2. Инсулин препятствует катаболизму белков.
Инсулин препятствует разрушению мышц. Хотя это может звучать и не очень волнующе, но анти-катаболическая природа инсулина ничуть не менее важна, чем его анаболические свойства.
Любой человек, разбирающийся в финансах, скажет вам, что важно не только, сколько денег вы зарабатываете. Важно также, сколько денег вы тратите. То же самое верно и для мышц.
Ежедневно наше тело синтезирует некоторое количество белков, и в то же время разрушает старые. Удастся ли вам со временем набрать мышечную массу, или нет, зависит от «физиологической арифметики». Для увеличения мышц вы должны синтезировать больше белка, чем разрушать его в процессе катаболизма.
3. Инсулин переносит аминокислоты в мышечные клетки.
Инсулин активно переносит определенные аминокислоты в мышечные клетки. Речь идет про BCAA. Аминокислоты с разветвленными цепочками «персонально» доставляются инсулином в мышечные клетки. И это очень хорошо, если вы намерены наращивать мышечную массу.
4. Инсулин активизирует синтез гликогена.
Инсулин увеличивает активность энзимов (например, гликогенсинтазы), которые стимулируют образование гликогена. Это очень важно, поскольку помогает обеспечивать запас глюкозы в мышечных клетках, тем самым улучшая их производительность, и восстановление.
Но молиться на инсулин тоже не стоит. Если уровень инсулина в крови постоянно находится на высоком уровне — возникают проблемы.
Высокий уровень инсулина ведет к накоплению огромного количества жира, повышению рисков сердечно-сосудистых заболеваний и возникновению диабета 2-го типа.
Этот тип диабета характеризуется ожирением, сердечно-сосудистыми заболеваниями и ослаблению способности мышц сохранять нутриенты, что ведёт к потере мышечных волокон и накоплению еще большего количества жира. Это называется резистентностью к инсулину.
ОТРИЦАТЕЛЬНЫЕ СВОЙСТВА ИНСУЛИНА
1. Инсулин блокирует гормонорецепторную липазу.
Инсулин блокирует энзим, называемый горомон — чувствительной липазой (HSL), который отвечает за расщепление жировой ткани. Очевидно, что это плохо, так как если организм не может расщепить хранимый жир (триглицериды), и превратить его в форму, которую можно сжечь (свободные жирные кислоты), вы не похудеете.
С другой стороны, пищевой жир так же подавляет деятельность горомон — чувствительной липазой, и это при всём том, что пищевому жиру не нужен инсулин для того, чтобы стать частью наших собственных жировых отложений. Поэтому, вы не можете есть столько жира сколько захотите, и при этом худеть.
2. Инсулин снижает использование жира.
Инсулин снижает использование жира для получения энергии. Вместо этого он способствует сжиганию углеводов. Проще говоря, инсулин «сохраняет жир».
Хотя это оказывает отрицательное влияние на вид нашего тела, такое действие имеет смысл, если вспомнить, что основной функцией инсулина является избавления от лишней глюкозы в крови.
3. Инсулин увеличивает синтез жирных кислот.
Инсулин увеличивает синтез жирных кислот в печени, что является первым шагом в процессе накопления жира. Но это также зависит от доступности избыточных углеводов — если их объем превысит определенный уровень, они, либо немедленно сжигаются, либо сохраняются в виде гликогена.
Без сомнения, излишний инсулин — это первая причина повышенного уровня в организме триглицеридов, жиров, которые раньше считались относительно безопасными.
Прыщи, перхоть и себорея.
Не ожидали? Чем выше инсулин – тем интенсивнее липогенез, чем интенсивнее липогенез — тем выше уровень триглицеридов в крови, чем выше уровень триглицеридов в крови — тем больше «сала» выделяется через сальные железы, расположенные по всему телу, особенно на скальпе и лице.
Речь идет о гиперфункции и гипертрофии сальных желез под действием инсулина. У людей с очень гладкой от природы кожей, у которых никогда не было угревой сыпи и прыщей, это побочное действие инсулина может начисто отсутствовать.
У лиц с более или менее жирной кожей, со способностью к образованию угрей инсулин может вызвать выраженную угревую сыпь, с гипертрофией сальных желез и расширением кожных пор.
Акне у женщин нередко является одним из признаков гиперандрогении, которая может сопровождаться гиперинсулинемией и дислипидемией.
4. Инсулин активирует липопротеинлипазу.
Инсулин активирует энзим, называемый липопротеинлипаза. Если вы знакомы с медицинской терминологией, то это может поначалу восприняться, как положительная характеристика инсулина. Ведь липаза, это энзим, который расщепляет жир, поэтому, почему бы не увеличить его объемы?
Вспомните, что мы только что обсуждали, как инсулин усиливает синтез жирных кислот в печени. Как только эти дополнительные жирные кислоты преобразуются в триглицериды, они захватываются липопротеинами (например, белками VLDL — липопротеинами очень низкой плотности), выбрасываются в кровь, и ищут место для своего хранения.
Пока все идет хорошо, поскольку триглицериды не могут быть абсорбированы жировыми клетками. Так что, хотя у вас в крови может быть достаточно триглицеридов, вы, на самом деле, не будете накапливать жир… до тех пор пока в дело не вступает липопротеинлипаза.
Как только она активируется инсулином, липопротеинлипаза расщепляет эти триглицериды в абсорбируемые жирные кислоты, которые быстро и легко впитываются жировыми клетками, снова преобразуются там в триглицериды, и остаются в жировых клетках.
5. Инсулин способствует переносу глюкозы в жировые клетки.
Инсулин способствует проникновению глюкозы в жировые клетки через их мембраны жировых клеток. Как можно себе представить, хранение избыточной глюкозы в жировых клетках, не приводит ни к чему хорошему.
6. Инсулин стимулирует выработку в печени холестерина LDL.
Для деления клетки необходимо сформировать мембраны дочерних клеток. В свою очередь, одним из обязательных “строительных” материалов для формирования мембраны является холестерин.
Инсулин стимулирует деление клеток и обеспечивает процесс холестерином за счет активации ключевого фермента синтеза холестерола – ОМГ-редуктазы.
С другой стороны, инсулин способен, через ряд посредников, ингибировать активность 7α-гидроксилазы – ключевого фермента синтеза желчных кислот.
Таким образом, с одной стороны, инсулин увеличивает синтез холестерина, а с другой снижает его утилизацию через желчные кислоты.
Кроме того, избыток инсулина способен стимулировать образование так называемых пенестых клеток, образование которых предшествует атерогенезу.
Интересно отметить, что избыток холестерина активирует программированную смерть клеток островков Лангенгарса (апопотоз).
7. Излишки инсулина разрушают артерии.
Инсулин вызывает закупорку артерий, потому что стимулирует рост гладких мышечных тканей вокруг сосудов.
Такое размножение клеток играет очень большую роль в развитии атеросклероза, когда идет накопление холестериновых бляшек, сужение артерий и уменьшение кровяного потока.
Кроме того, инсулин вмешивается в работу системы растворения тромбов, поднимая уровень плазминогенного активатора ингибитора-1. Таким образом, стимулируется образование тромбов, которые закупоривают артерии.
8. Инсулин повышает кровяное давление.
Эта информация не нова. В научных исследованиях, опубликованных еще в 1998 году в журнале «Диабет», сообщалось, что почти у двух третей испытуемых с резистентностью к инсулину также отмечалось повышенное артериальное давление.
Если у вас повышенное кровяное давление, есть 50%-я вероятность, что вы страдаете резистентностью инсулина и его слишком много в вашем кровотоке.
Как именно инсулин воздействует на кровяное давление, пока точно неизвестно. Существует много мнений на этот счет.
Одна теория заключается в том, что инсулин влияет на регуляцию почек и/или нервной системы, заставляя сужаться кровеносные сосуды и тем самым поднимая давление.
Инсулин же в свою очередь необходим для удержания магния в клетках.
Если же наши инсулиновые рецепторы ослабевают и вырабатывают устойчивость к Инсулину, мы не в состоянии удерживать Магний и он покидает наше тело через мочу. Магний же необходим для расслабления мышц.
Если уровень магния в клетках низок, то сосуды будут находиться в напряжённой фазе, не расслабляясь и приводя к повышенному артериальному давлению. К тому же инсулин влияет на давление путём удержания натрии в крови.
Сам по себе инсулин обладает прямым сосудорасширяющим воздействием. У нормальных людей введение физиологических доз инсулина при отсутствии гипогликемии вызывает вазодилатацию, а не повышение уровня артериального давления.
Однако в условиях инсулинорезистентности гиперактивизация симпатической нервной системы приводит к появлению артериальной гипертонии за счет симпатической стимуляция сердца, сосудов и почек.
9. Инсулин стимулирует рост раковых опухолей.
Инсулин – это гормон роста, и его избыток может приводить к повышенному размножению клеток и к опухолям. У полных людей вырабатывается больше инсулина, ведь именно избыток инсулина и вызывает ожирение, поэтому у них чаще, чем у людей с нормальным весом, развиваются раковые опухоли.
У людей высокого роста выработка инсулина тоже повышена (чем выше рост, тем больше инсулина), поэтому риск заболеть раком у них выше. Это данные статистики и общеизвестные факты.
Гиперинсулинемия – как эндогенная (предиабет, метаболический синдром, ожирение, СД 2-го типа, синдром поликистозных яичников), так и экзогенная (инсулинотерапия СД 1-го типа и СД 2-го типа) – увеличивает риск развития рака. Многим раковым клеткам для экстракорпорального роста требуется инсулин.
Женщины с диабетом 2 типа (T2D) имеют на 49% больше шансы смертности связанных с раком молочной железы, по сравнению с женщинами без СД2.
Инсулин может оказывать влияние на рост рака молочной железы за счет его способности усиливать пролиферацию опухолевых клеток, а также за счет воздействия на иммунную систему, процессы стероидогенеза и на синтез рецепторов стероидных гормонов.
Поэтому, роль гиперинсулинемии в прогрессировании рака молочной железы очевидно.
С другой стороны, если уменьшить выработку инсулина в организме, риск развития раковых опухолей тоже уменьшится.
В экспериментах на животных обнаружилось, что длительные регулярные перерывы в еде также снижают риск развития раковых опухолей, даже если общее количество калорий в рационе животных не уменьшается, другими словами, после этих перерывов им дают есть вволю.
В этих экспериментах было установлено, что редкие приёмы пищи приводят к устойчивому и постоянному снижению уровня инсулина в крови.
Описаны случаи, когда больные с раковой опухолью излечивались многодневными голоданиями.
10. Гиперинсулинемия стимулирует хроническое воспаление
Гиперинсулинемия стимулирует образование арахидоновой кислоты, которая затем превращается в стимулирующий воспаление PG-E2 и количество воспалений в организме резко возрастает.
Хронически высокий уровень инсулина или гиперинсулинемия также вызывает низкий уровень адипонектина, и это является проблемой, поскольку это увеличивает резистентность к инсулину и воспаление.
Адипонектин – гормон жировой ткани, который поддерживает нормальную чувствительность к инсулину, препятствует развитию диабета и риск сердечно-сосудистых заболеваний снижается.
Адипонектин играет важную роль в энергетическом регулировании, а также в липидном и углеводном обмене, снижая уровень глюкозы и липидов, повышая чувствительность к инсулину и имеющий противовоспалительное действие.
У тучных людей (в частности с абдоминальным ожирением) суточная секреция адипонектина, в течении дня, оказалось пониженной.
Адипонектин защищает клетки от апоптоза, воздействуя на церамиды.
Высокие уровни церамидов способствуют развитию диабета, нарушая индуцированные инсулином сигнальные клеточные пути и вызывая гибель бета-клеток поджелудочной железы.
НЕ БУДЕМ ПУГАТЬ, НО ПЕРЕЧИСЛИМ ЕЩЕ НЕКОТОРЫЕ НЕУДОБСТВА ОТ ГИПЕРИНСУЛИНЕМИИ:
Астма, бронхит, воспаления верхних дыхательных путей.
Тоже не ожидали?
А что, собственно, делают карманные ингаляторы и лекарства от астмы?
Известно что: расширяют капилляры бронхов.
А, простите за наивный вопрос, что же их сужает?
Конечно же, высокий уровень инсулина!
Добавьте к нему еще и глюкозу — идеальную подкормку для бессчетных бактерий, — и вот вам отит, ринит, ларингит, гайморит, фронтит…
На начальных стадиях, особенно у детей, пока еще не произошли дегенеративные изменения слизистой бронхов, астма исчезает в тот же момент, когда уровень инсулина нормализуется.
Импотенция.
Как?! И здесь то же…
А вы думаете, что мужской орган поднимает мышца или косточка?
Нет. Конечно же, кровь. А как этой крови-то пробиться к органу любви, если инсулин сузил все сосуды?
Догадываетесь, по какому принципу работает Виагра? Стимулирует расслабляющее действие окиси азота (nitric oxide, NO) на гладкую мускулатуру сосудов пениса и улучшает циркуляцию (прилив) крови (механизм эрекции).
То же самое, что делает нитроглицерин при стенокардии — расслабляет гладкую мускулатуру сосудов и РАСШИРЯЕТ сосуды и капилляры. То же самое, что «веселящий газ» (закись азота, N2O) в кабинете дантиста. Надо же, и за эту глупость (Виагру) дали Нобелевскую премию по медицине!
Уж раз мы заговорили о сексе, давайте коснемся еще нескольких проблем, связанных с гиперинсулинемией.
Первая «бичует» мужчин всех возрастов — преждевременный оргазм (premature ejaculation), и связано это преимущественно с повышенным порогом возбудимости из-за высокого уровня инсулина и глюкозы.
Обратная сторона медали — отсутствие оргазмов у женщин и мужчин (даже при полноценной эрекции) при невропатии, понижении порога чувствительности нервных окончаний. Это состояние хорошо известно больным сахарным диабетом по потере чувствительности в конечностях из-за инъекций инсулина.
Курение.
Тоже от инсулина?
В какой то мере, да.
Углекислый газ в табачном дыме и никотин в сигаретах действуют на гладкую мускулатуру сосудов точно так же, как окись азота на мужской половой орган после Виагры — расслабляют.
Теперь понимаете, почему после сытного обеда тянет покурить?
Чтобы расслабить сосуды, переполненные инсулином.
Сомневаетесь?
Задержите дыхание как можно дольше, и ваше тело наполнится теплом.
Это эффект улучшения циркуляции из-за резкого роста концентрации углекислого газа в крови.
Так что во время инфаркта или приступа стенокардии, прежде чем глубоко дышать, надо наоборот задержать дыхание, чтобы расслабить сосуды и обеспечить приток крови к сердечной мышце.
Инфаркт, инсульт.
Тоже? Еще как!
Что, вы ни разу не видели в кино, на работе или дома — разнервничался, упал, скончался? Большинство инфарктов и инсультов происходят после «здорового» обеда.
Много инсулина, сужаются сосуды, масса энергии, шум-гам-тра-та-там, тут подскакивает адреналин (гормон стресса, близкий по механизму действия к инсулину, только еще более эффективный) — бац! упал, скончался…
Что произошло?
Сосуды сузились настолько, что нарушился приток крови к сердечной мышце или мозгу… Или ранее поврежденный сосуд (aneurysm rupture) просто лопается, и несчастный мгновенно тонет в собственной крови.
Тут никакая скорая не успеет…
Альцгеймер.
Связь болезни Альцгеймера с диабетом 2 типа, ожирением и прочими метаболическими расстройствами неоднократно отмечалась многочисленными исследованиями, и болезнь Альцгеймера даже иногда называют «диабетом мозга».
Тем не менее, характер и причины связи вызывали много споров и были не до конца ясны, потому что заболевание обнаруживают и при избытке, и при недостатке инсулина.
Профессор Мелисса Шиллинг из Университета Нью-Йорка провела детальный интегрированный анализ исследований связи диабета с болезнью Альцгеймера с целью «распутать клубок» противоречивых данных о роли инсулина.
Результаты её исследования были недавно опубликованы в Journal of Alzheimer’s Decease.
Согласно Мелиссе Шиллинг, ключевую роль в предотвращении и в возникновении болезни Альцгеймера играет специальный инсулино-разрушающий фермент IDE. Основная функция этого фермента — регулирование уровня инсулина в организме, т.к. IDE способен убирать «лишний» инсулин.
Но этот же фермент способен разрушать и молекулы бета-амилоида — особого белка, из которого состоят бляшки в поражённом болезнью Альцгеймера мозге. По сути, этот фермент — естественная защита мозга от вредоносных веществ, ведущих к заболеванию, а значит — любые дисфункции, связанные с этим ферментом, могут значительно повышать риск возникновения болезни Альцгеймера.
Так, при хроническом недостатке инсулина (например, при отсутствии адекватного лечения диабета 1 типа), организм вырабатывает недостаточно IDE, что может вести к накоплению в мозге бета-амилоида и других вредоносных протеинов.
Но диабет 1 типа встречается относительно редко и при отсутствии лечения (т.е. инъекций инсулина) у больных немного шансов дожить до возраста, в котором развивается деменция.
Гораздо более распространённой является обратная ситуация — так называемая гиперинсулинемия, т.е. выработка организмом избыточного объёма инсулина.
Гиперинсулинемия возникает обычно при преддиабете, ожирении и ранних стадиях диабета 2 типа.
Повышение выработки инсулина ведёт к повышению и уровня IDE, но в какой-то момент избыток инсулина становится настолько значительным, что он превосходит возможности IDE по его сдерживанию.
А т.к. «борьба» с инсулином — первичная функция IDE, то практически весь вырабатываемый организмом фермент тратится на выполнение этой задачи. На защиту мозга от бета-амилоида IDE уже не хватает, а это значит, что риск возникновения болезни Альцгеймера резко повышается.
Близорукость.
Точно не переборщили?
Дело в том, что чрезмерное количество инсулина приводит к вытягиванию глазного яблока в длину, что и является основным нарушением при близорукости.
По мнению ученых, этим механизмом можно объяснить резкий рост заболеваемости миопией (близорукостью) за последние 200 лет. На сегодняшний день это расстройство затрагивает до 30% населения европейских стран.
Высокий уровень инсулина ведет к снижению количества инсулиноподобного гормона — 3, вследствие чего нарушается нормальное развитие глазного яблока, а именно несоответствие между его длиной и размером хрусталика. Если длина глазного яблока слишком велика, хрусталик не состоянии сфокусировать свет на сетчатке.
Кроме того, было показано, что миопия чаще развивается у людей с излишим весом, а также у больных сахарным диабетом II типа. Оба этих расстройства связаны с повышенным уровнем инсулина.
Еще, превышение уровня инсулина, циркулирующего в крови (гиперинсулинемия) связаны с наличием мужского облысения, и видимо может быть вызвано резистентностью к инсулину.
Были выявлены повышенные группы мужчин, с повышенным риском:
-
Гиперинсулинемия увеличивает риск облысения почти в 2 раза;
-
Умеренное ожирение увеличивает риск облысения почти в 2 раза;
-
Тяжёлое ожирение увеличивает риск облысения почти на 150%;
-
Использование понижающих уровень холестерина препаратов увеличивает риск облысения более чем в 4 раза;
-
Использование препаратов от давления или диабетических лекарств увеличивает риск облысения более чем в два раза.
Вывод:
нужно научиться контролировать инсулин, чтобы можно было балансировать между питанием мышц и накоплением жира. Заставить его работать так, чтобы ваши мышцы росли, а жир сжигался. Это достигается двумя способами.
Во-первых, нужно повысить чувствительность к инсулину в мышцах и понизить в жировых клетках.
А во-вторых, контролировать выделение инсулина.
Во всех организмах инсулин регулирует поглощение глюкозы клетками. Таким образом, существует общность регуляции метаболизма практически у всех живых организмов, от бактерий и растений до животных и человека.
Рецепторы к инсулину обнаруживаются практически во всех клетках организма, их связывающие свойства не зависят от типа ткани и вида животного.
Но, инсулин в высокой концентрации непрерывно бомбить клетки, и они начинают защищаться, закрывать свои «двери» – рецепторы. Так и появляется инсулинорезистентность.
Инсулинорезистентность почаще развивается при ожирении. Подтверждено, что чувствительность тканей к инсулину снижается на 40% при превышении массы тела на 35-40% от нормы.
Если по простому, — это плохо.
Это означает, что ваши клетки — особенно мышечные — не реагирует на анаболический эффект инсулина, т.е. они резистентны действию инсулина.
В этом случае организм начинает выделять еще больше инсулина, пытаясь преодолеть этот барьер в клетках и заставить их хранить в себе нутриенты.
Ну а высокий уровень инсулина в крови, как вы уже знаете, очень плох и ведет к диабету 2-го типа, атеросклерозу, гипертонию и.тд.
Чувствительность к инсулину, с другой стороны, — это очень хорошо. В этом случае ваши клетки — особенно мышечные — отличное реагируют даже на небольшое выделение инсулина.
И, соответственно, нужно совсем немного инсулина, чтобы перевести их в анаболическое состояние. Так что высокая инсулиновая чувствительность это то, что мы ищем.
НАСКОЛЬКО ВАЖНА ИНСУЛИНОВАЯ ЧУВСТВИТЕЛЬНОСТЬ?
Мы думаем, что именно инсулиновая чувствительность определяет соотношение жира и мышц в вашем теле, особенно в моменты, когда вы пытаетесь набрать или сбросить вес.
Если в момент набора массы вы более чувствительны к инсулину, вы будете набирать больше мышц, чем жира.
Например, с обычной чувствительностью инсулина вы будете набирать 0.5 кг мышц на каждый килограмм жира, то есть соотношение будет 1:2.
С увеличенной чувствительностью вы сможете набирать 1 кг мышц на каждый килограмм жира. Или даже лучше.
Еще следует сказать, что концентрация рецепторов на поверхности клетки (а к ним относятся и рецепторы инсулина) зависит, помимо всего прочего, и от уровня гормонов в крови.
Если этот уровень возрастает, то число рецепторов соответствующего гормона снижается, т.е. фактически происходит снижение чувствительности клетки к гормону, находящемуся в крови в избытке. И наоборот.
Дополнительное введение инсулина или прием лекарственных средств повыщающие производства инсулина на протяжении длительного периода времени может, как и избыточное потребление пищи, привести к необратимому снижению числа рецепторов инсулина на поверхности клетки, а значит – и к устойчивому снижению способности клеток утилизировать глюкозу, т.е. к диабету типа 2 или его усугублению.
Лучшие публикации в Telegram-канале Econet.ru. Подписывайтесь!
МИФЫ ИНСУЛИНА
Миф: инсулин усиливает голод
Факт: инсулин снижает аппетит. Во множестве исследований было показано, что инсулин на самом деле подавляет аппетит.
Миф: углеводы стимулируют инсулин, который стимулирует запасание жира
Факт: организм отлично умеет синтезировать и запасать жир, даже при низком инсулине.
Считается, что для запасания жира нужен инсулин. Это не так. У вашего тела есть способы откладывать жир даже в условиях низкого инсулина.
Например, в жировых клетках имеется такой фермент, как гормон-сенситивная липаза (HSL). Она помогает расщеплять жиры. Инсулин подавляет ее активность, и, таким образом, подавляет расщепление жира. Вот почему народ считает, что в росте жировых запасов виноваты углеводы.
Однако жир тоже подавляет активность HSL, даже при низком инсулине.
Так что, если вы переберете калорий, пусть и низкоуглеводных, жир все равно сжигаться не будет.
Миф: исключительно углеводы ответственны за повышение инсулина
Факт: белок тоже отлично повышает инсулин
Наверно, это самый распространенный миф. Плохая репутация углеводов вызвана их воздействием на инсулин, но белки тоже отлично его стимулируют. На самом деле, они такой же мощный стимул, как угли.
В одном исследовании сравнивалось воздействие двух приемов пищи на уровень инсулина. Один прием пищи содержал 21 гр белка и 125 гр. углей. В другом было 75 гр белка и 75 гр углей. Оба приема пищи содержали по 675ккал.
ПОВЫШЕННОЕ ПРОИЗВОДСТВО ИНСУЛИНА СОКРАЩАЕТ ПРОДОЛЖИТЕЛЬНОСТЬ ЖИЗНИ
Инсулин принадлежит к эволюционно очень “старым” пептидам.
Если обратиться к эволюционным и онтогенетическим данным, то можно обнаружить инсулин у бактерий, одноклеточных, растений, кольчатых червей, моллюсков, насекомых и других представителей животного мира, которые не имеют панкреатической железы.
Этот гормон играет важнейшую роль в жизнедеятельности самых разных живых существ, включая и червей. А поскольку опыты на червях ставить куда легче, чем на более сложных организмах, многие свойства инсулина удалось выявить как раз в таких экспериментах.
Новое исследование тоже проведено на круглых червях вида C. elegans. Бостонские ученые обнаружили, что увеличение выработки инсулина приводит к дезактивации белка, который контролирует работу целой группы генов, несущих ответственность за защиту клеток от разрушительного воздействия свободных радикалов.
Поскольку SKN-1 обеспечивает очистку клеток от токсичных продуктов окислительных реакций, он предохраняет организм от преждевременного старения. Отсюда следует, что повышенное производство инсулина сокращает продолжительность жизни.
Поэтому нужно держать низкий уровень инсулина если хотим жить дольше или держать низкий уровень сахара с помощью лекарств повышающего производство инсулина, если хотим умереть молодым!
Инсулиновая чувствительность — важнейший фактор восстановления и изменения состава вашего тела.
Пользуйтесь гликемическим индексом, инсулиновым индексом и грамотно подбирайте диету, чтобы вывести свое тело на пик формы.
Очевидно, основной причиной повышенного уровня смертности больных CД2 пользующихся инсулином и стимуляторами секреции инсулина является избыток инсулина.
КАКОЕ КОЛИЧЕСТВО ИНСУЛИНА ДОЛЖНО БЫТЬ В КРОВИ ЗДОРОВОГО ЧЕЛОВЕКА?
Инсулин натощак должен быть менее 5 мкЕд/мл
Через 2 часа после нагрузки глюкозой не должен подниматься более 30 мкЕд/мл.
Если у вас такой анализ — вы здоровы!
Количество инсулина не меняется только в крови маленьких детей, а когда начинается половое созревание, его уровень становится зависимым от принятия еды. То есть, при попадании в организм пищи, уровень инсулина резко повышается.
Поэтому пробы на уровень инсулина проводят только на голодный желудок.
Клетки нашего тела, как космический корабль, бомбардируемый метеорами (гормонами и питательными веществами).
Поэтому, ни гормоны ни клетки не существуют в отрыве от остального организма. Когда мы концентрируемся на чем-то одном, мы рискуем упустить многое другое. Так что, ставя цели и разрабатывая план, держитесь своего подхода. Не пытайтесь идти по чьему-то пути или следовать программе из журнала. Идите своим путём!
Притча о Боге и фермере
Однажды к Богу пришел фермер и сказал:
— Послушай, Ты Бог и Ты создал мир, но одно я могу Тебе сказать — Ты не земледелец. Ты не знаешь даже азов фермерства. Тебе необходимо поучиться немного.
— Что ты предлагаешь? — спросил Бог.
— Дай мне один год, и пусть все происходит, как я хочу, и увидишь, что получится. Бедности не станет.
Бог согласился и дал фермеру один год.
Естественно, фермер просил всего самого лучшего. Не было ни бури, ни молний, ни заморозков, ничего опасного для урожая. Если он хотел солнца — было солнце, когда он хотел дождя — шел дождь, и ровно столько, сколько он желал.
В этом году все было правильно, все было математически точно. Фермер получал все нужное, все самое благоприятное и был счастлив. Пшеница выросла очень высокой!
И вот фермер пришел к Богу и сказал:
— Смотри, в этот раз урожай такой, что даже если в течение 10 лет люди не будут работать, то еды хватит.
Но когда урожай был убран, зерен в пшенице не оказалось.
Фермер был несказанно удивлен. Он спросил Бога:
— Почему так случилось? Что я делал неправильно?
Бог сказал:
— Причина в том, что не было сопротивления, не было конфликта, не было борьбы за выживание… Ты устранил все неблагоприятное, и колосья в твоей пшенице остались пустые! Немножко борьбы для нее было бы в самый раз. И бури необходимы, и гром и молния! Они пробудили бы Душу пшеницы, а ты получил бы хороший урожай!»
РЕШЕНИЕ: КАК ДЕРЖАТЬ НИЗКИЙ УРОВЕНЬ ИНСУЛИНА?
Или завтракайте через 6 часов после пробуждения и прекратите прием пищи за 4 часа до сна. Это не диета, это стиль жизни.
В таком случае перерывы между приемами пищи будут равны 12-18 ч. Это позволит использовать четыре часа на пищеварение и еще восемь — для печени на завершение детоксикации.
-
Если у вас получиться, голодайте 24-32 часов один раз в неделю. Голодая раз в неделю, вы голодаете 52 дня в году, что безусловно положительно скажется на вашем организме.
Через день голодая, сахарный диабет 2 типа можно вылечить за 2-10 месяц.
Голодание при диабете – самый физиологический способ лечения. Во время него клетки поджелудочной железы восстанавливаются и «отдыхают», а организм учится использовать другой энергетический источник – жирные кислоты.
Периодическое голодание запускает определенные генетические механизмы клеточного восстановления. Эта адаптация предназначена для продления срока службы клеток во время голода.
Энергетически выгодней ремонтировать клетки, нежели воспроизводить новые. Кстати, такие механизмы препятствуют возникновения рака. Раковые клетки тяжелее переносят голодание, чем обычные, поскольку мутации, приведшие к раку, обеспечивают быстрое размножение клеток в тех физиологических условиях, в которых они возникли, и любое изменение условий – не в их пользу.
Возможно, поэтому голодание в сочетании с обычной противораковой терапией даёт двойной эффект.
Эти механизмы ремонта запускаются соматотропным гормоном (СТГ), который противостоит инсулину.
Как известно, гормон роста усиливает сжигание жиров, усиливает восстановление коллагена, что повышает мышечную силу, крепость сухожилий, связок и костей. Гормон роста также улучшает состояние кожи, уменьшая глубину морщин и быстрее заживляя порезы и ожоги.
Соматотропный гормон специализируется на восстановлении тканей, эффективном использование энергии и снижении активности воспаления.
В противоположность ему, инсулин запасает энергетический субстрат, запускает клеточное деление и воспалительные процессы. Инсулин подавляет активность гормона роста.
Вот такая простая биохимия.
Как сообщает Natural News, ученые из Медицинского центра Intermountain Института сердца обнаружили, что у мужчин, которые постились в течение 24 часов, было зарегистрировано увеличение уровня гормона роста на 2000% (у женщин — на 1300%)! Голодание значительно снизило уровень триглицеридов и стабилизировало уровень сахара в крови.
Полное голодание в течение одних суток в месяц повышает уровень человеческого гормона роста, вызывающего расщепление жира для удовлетворения энергетических потребностей организма, понижает уровень инсулина и других маркеров метаболизма глюкозы.
В результате люди худеют, у них снижается риск возникновения диабета и сердечно-сосудистых заболеваний.
-
Побольше обращайте внимание на так называемых инсулиновый индекс пищи. Если у молока низкий гликемический индекс, но высокий инсулиновый индекс — значит не стоит его пить, когда вы хотите держать инсулин на низком уровне.
Другой пример продукта или комбинации еды для такой ситуации — запеченные бобы в соусе, любые приемы пищи (завтрак, обед или ужин) с рафинированными сахарами и жирами и трапезы, богатые белками и углеводами.
Все перечисленные варианты имеют низкий гликемический индекс, но высокий инсулиновый индекс и ни один из них не подходит, чтобы держать инсулин на низком уровне.
-
Повышать чувствительности к инсулину существенно можно после 3-4 силовых занятий в неделю, длящихся по часу каждое. К этим занятиям стоит добавить еще 3-4 аэробных тренинга в неделю по 30 минут кажды
Производство инсулина: прогноз диабета®
Оператор Эндрю Маккой контролирует ферментеры на предприятии по производству инсулина Eli Lilly & Co. в Индианаполисе.
До 1980-х годов поезда доставляли груды свиных поджелудочных желез в Индианаполис с близлежащих свиноводческих ферм. Рабочие выгрузили розовые капли в здание рядом с железнодорожными путями, которое теперь служит гаражом в тени Eli Lilly & Co., первая компания, которая начала массовое производство инсулина. Лилли чудесным образом превратила эти органы в лекарство, спасающее жизнь.
| Во времена инсулина из свинины требовалось более 2 тонн частей свиньи для производства 8 унций очищенного инсулина. |
Мы прошли долгий путь с тех пор, как для производства 8 унций очищенного инсулина требовалось более 2 тонн деталей свиней. Сегодня инсулин, который поставляется во флаконах, загонах и помпах, поступает не от свиней и коров, а от дизайнерских микроорганизмов.Эти существа обеспечивают большее количество гормона (и в формах, более похожих на собственное тело) миллионам людей по всему миру, которые зависят от постоянного потока высококачественного инсулина.
Рождение Big Biotech
Инсулин, который является одновременно гормоном и белком, представляет собой набор химикатов, называемых аминокислотами. Есть 20 распространенных аминокислот, таких как триптофан, которые соединяются встык, образуя белки. Как и буквы в слове, его определяют порядок и количество аминокислот в белке.Последовательность человеческого инсулина, состоящая из 51 аминокислоты, отличается от последовательности свиного инсулина одной аминокислотой и тремя аминокислотами от говяжьего инсулина.
Проблема, однако, в том, что иммунная система организма является скрупулезной проверкой фактов и знает, что инсулин животного происхождения является чужеродным. У некоторых людей с диабетом развивается иммунная реакция на свиной и говяжий инсулин, и со временем инсулин становится менее эффективным. А производителям нужен был более устойчивый (и менее неприятный) процесс.
В 1970-х годах ученые хотели начать производить человеческие белки в лаборатории для своих исследований и в надежде разработать новые лекарства, и поэтому они начали возиться с генами и организмами.Подобно белкам, ДНК, молекула, несущая генетическую информацию, также представляет собой цепочку химических веществ — в данном случае нуклеиновых кислот. Собирая вместе нуклеиновые кислоты в правильном порядке в лаборатории, генные инженеры обнаружили, что они могут синтезировать человеческие гены, включая ген инсулина. Каждый ген, участок ДНК, содержит инструкции по созданию определенного белка. Вскоре ученые выяснили, как вставить синтезированный ген в небольшую петлю ДНК-носителя, чтобы помочь в производстве белков. Но чтобы получить белок из этого гена, нужно нечто большее, чем ДНК.Кольцо ДНК необходимо встроить в организм со всеми биомашинами, необходимыми для сборки белков.
В 1978 году исследователи из развивающейся биотехнологической компании Genentech объявили, что они ввели человеческий ген инсулина в безопасный штамм бактерий E. coli, которые затем произвели этот белок. Genentech стала партнером компании Lilly, которая в 1982 году вывела на рынок человеческий инсулин под торговой маркой Humulin — первый в мире лекарственный препарат на основе рекомбинантной ДНК.Эта биотехнологическая схема сейчас используется во всем мире для фундаментальных исследований, а также для промышленного применения, создавая десятки тысяч разновидностей протеина, которые помогают ученым понять человеческий организм, а врачам — лечить такие заболевания, как рак, ревматоидный артрит и, конечно же, диабет. .
Биотехнология позволила людям с диабетом принимать инсулин, практически идентичный инсулину, который используется в организме. Но это было только начало для инсулиновых препаратов. Имея возможность настраивать ген инсулина, ученые начали разрабатывать новые для природы формы инсулина, называемые аналогами инсулина, такие как инсулин лизпро (Хумалог) и инсулин гларгин (Лантус).Аналоги становятся все более популярными среди врачей и пациентов. Инженеры придают аналогам желаемые свойства, настраивая их аминокислотные последовательности таким образом, чтобы организм обрабатывал их быстрее или медленнее, чем обычный человеческий инсулин. Эти новые свойства предоставляют людям с диабетом больше возможностей для контроля уровня глюкозы в крови.
| Контроль качества |
| Производители инсулина помешаны на контроле качества. На каждом этапе кто-то или что-то следит за тем, чтобы производство инсулина происходило без сбоев.Например, после выращивания бактерий ученые Eli Lilly & Co. проверяют, не мутировал ли ген инсулина в процессе. Стерильность также жизненно важна во время роста, поскольку один патоген-мошенник может испортить партию. Все, от воды до воздуха до операторов, соответствует высочайшим стандартам чистоты. Фионнуала Уолш, доктор философии, старший вице-президент по глобальному качеству в Lilly, сказала, что она готова пройти операцию на полу в комнате роста. Это так чисто. После каждого из множества этапов очистки ученые проверяют и перепроверяют чистоту инсулина.Даже процесс упаковки строго регулируется, поскольку каждый флакон с инсулином фотографируется под разными углами, в то время как компьютерная программа сканирует на предмет проблем. По словам Уолша, цель производителя инсулина должна заключаться в том, чтобы производить чистый, стабильный продукт, чтобы у людей с диабетом было на одну проблему меньше, чем нужно было беспокоиться. |
Из немногих приходят многие
Из соображений конкуренции фармацевтические компании редко предоставляют посторонним доступ к своим производственным предприятиям.Но Лилли согласилась взять Diabetes Forecast в тур по частям своего комплекса по производству инсулина в Индианаполисе. По словам Фионнуалы Уолш, доктора философии, старшего вице-президента Lilly по глобальному качеству, предприятия Lilly в Индианаполисе, занимающие 1,38 миллиона квадратных футов, или 18 футбольных полей, постоянно производят хумулин и аналог инсулина. Производители инсулина Ново Нордиск и Санофи следуют в целом аналогичным процедурам при производстве аналогов инсулина, хотя детали могут значительно различаться (см. «Другой рецепт», стр.57).
В Lilly производящая инсулин кишечная палочка выращивается в емкостях емкостью 50 000 литров, называемых ферментерами. На объекте более 5000 резервуаров. По словам Лилли, партия инсулина из одного ферментера может произвести годовой запас инсулина для тысяч людей. «Наши производственные мощности предназначены для производства кристаллов инсулина в количествах в несколько метрических тонн», — говорит Уолш.
У E. coli скромное начало. Маленькие пробирки с бактериями хранились в морозильной камере при минус 70 градусах Цельсия (минус 94 градуса по Фаренгейту) в течение десятилетий.Лилли произвела дедушку партии кишечной палочки, которую теперь называют «основным банком клеток», где-то в 1980-х годах. По сей день он засевает каждую партию хумулина. Всякий раз, когда Лилли требуется свежий запас хумулина, рабочие идут к морозильной камере, вынимают пробирку из основного банка клеток, размораживают ее и стимулируют рост бактерий.
Начиная с полграмма бактерий, микроорганизмы начинают невероятно размножаться, удваивая свое число каждые 20 минут или около того. Когда пробирка становится слишком переполненной, бактерии перемещаются во все большие и большие жилища, из колбы в большую колбу и из резервуара в резервуар большего размера.Все микроорганизмы, необходимые для процветания, — это источник воды, сахара, соли и азота, которыми щедро снабжают их обработчики. Кроме того, бактериальный бульон содержит добавку, которая помогает сдерживать любые контаминационные микроорганизмы, — говорит Уолш. Как правило, E. coli конструируют так, чтобы быть устойчивыми к определенному антибиотику, такому как ампициллин, поэтому добавление ампициллина в бульон убьет все, кроме ценных продуцентов белка. После нескольких дней размножения бактерии готовы приступить к своей настоящей работе — производству инсулина.
До этого момента бактерии не могли производить инсулин с помощью белка-репрессора, который находится рядом с геном инсулина. Чтобы начать производство инсулина, исследователи высвобождают ген инсулина, добавляя химическое вещество, называемое индуктором, в гигантский чан с многочисленными бактериями. Существа быстро начинают производить инсулин, удерживая белок в сгустках внутри себя. По прошествии определенного периода времени, обычно несколько часов, пора собирать урожай и усердно работать по выделению инсулина из кучи бактериального мусора.
| Другой рецепт |
| Хорошо, теперь, когда мы узнали все эти забавные вещи о бактериях, давайте посмотрим на другое существо. Ново Нордиск, которая начала производить человеческий инсулин (Новолин) в 1987 году, использует одноклеточный гриб: дрожжи. Этот микроорганизм, по словам Йенса Киркегаарда Бэка, специалиста Novo Nordisk по производству инсулина, имеет определенные преимущества перед бактериями, когда речь идет о производстве инсулина. Для начала, вместо того, чтобы удерживать инсулин внутри себя, как это делают бактерии, дрожжи экспортируют инсулин непосредственно в бульон, говорит Бэк, что упрощает очистку. Еще одно преимущество дрожжей перед бактериями, добавляет он, заключается в том, что дрожжевой инсулин с самого начала более зрелый и требует меньше усилий с ферментами. Эти свойства дрожжей означают, что Novo, вместо того, чтобы обрабатывать большую партию дрожжей одновременно, может непрерывно откачивать дрожжи из больших ферментеров (см. Выше). По мере того, как дрожжи удаляются и обрабатываются, хранители дрожжей поддерживают благополучное размножение грибов, заменяя потерянный объем в ферментере большим количеством бульона с добавлением питательных веществ.После выхода из ферментера дрожжи легко отделяются от бульона, обогащенного инсулином. Конечно, в бульоне еще много мусора, который необходимо удалить, прежде чем инсулин станет чистым и готовым для пациентов, поэтому Novo также использует очистительные колонки, чтобы гарантировать чистоту инсулина до безупречной чистоты. |
Очистка
Первым шагом в схеме очистки является отделение бактерий от бульона. Это делается с помощью центрифуги, машины, которая очень быстро вращается, выталкивая бактерии в осадок на дне сосуда.Затем бульон удаляется и заменяется жидкостью, содержащей вещество, которое разрушает клеточные мембраны, помогая высвободить инсулин из его бактериальной тюрьмы.
На этом этапе инсулин еще не является инсулином. Это проинсулин, более длительно неактивный предшественник инсулина. Производители инсулина используют фермент для выделения части проинсулина, оставляя только 51 аминокислоту собственно инсулина. (Вырезаемая часть называется С-пептидом. Это сам по себе гормон, и врачи иногда измеряют его в крови людей с диабетом 1 типа, чтобы узнать, вырабатывает ли их организм еще немного инсулина.)
Следующий этап промышленной очистки включает ряд гигантских колонок, сделанных из прозрачного материала и заполненных непрозрачной смолой. За исключением своего размера, колонки очень похожи на стандартное лабораторное оборудование. (Эта часть производственного процесса Lilly была запрещена, но компания показала этому автору модель колонны.) При описании диаметра промышленной очистной колонны улыбающийся ученый Lilly широко раскинул руки, вспоминая инсулин. -продюсирование Парфенона.Колонки заполнены различными веществами, предназначенными для отделения инсулина от других молекул на основе различий в их электрическом заряде, кислотности, размере и других характеристиках. Инсулин выходит только из колонок.
В конце своего марша через гигантские колонны инсулин совершенно чистый. Тем не менее, во время обработки аминокислотная цепь инсулина запутывается, делая ее неактивной. Чтобы исправить это, исследователи используют еще одну специальную смесь ферментов, чтобы разгладить морщины и вернуть инсулин в его надлежащую форму.
Последний этап перед тем, как инсулин будет готов к упаковке, — это кристаллизация. Инсулин смешивают с цинком, который помогает ему образовывать стабильные кристаллы, и сушат, пока не останется ничего, кроме порошка блестящих кристаллов. В свое время кристаллы можно повторно гидратировать в растворе и разливать во флаконы, картриджи и ручки, которые отправляются по всему миру.
Поставки и стоимость
На данный момент три компании поставляют весь инсулин, продаваемый в Соединенных Штатах. Безопасность на Лилли и других инсулиновых заводах обеспечивает безопасность поставок инсулина во всем мире.
Стоимость инсулина — еще одна распространенная проблема, но возможно, появятся менее дорогие непатентованные инсулины. Фармацевтические компании могут не быть поклонниками более доступных дженериков своих продуктов, но потребители любят их — в 2009 году 75 процентов всех рецептов в США приходилось на дженерики. До сих пор производителям инсулина не приходилось конкурировать с дженериками своих продуктов. Эта защита, возможно, подходит к концу. Патенты на аналоги инсулина — область роста на рынке — истекают в ближайшие несколько лет.
Как показывает экскурсия по предприятиям Лилли, производство биологических препаратов — сложная задача, поэтому генерические инсулины, вероятно, не будут производиться точно так же, как версии известных торговых марок. Небольшие изменения в производстве могут изменить конечный продукт, и необходимы дополнительные шаги, чтобы потребители получали то, за что платят. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) установило строгие требования для утверждения биоподобных препаратов, генерических версий лекарств, включая инсулин, которые производятся микроорганизмами.Эти тесты были разработаны, чтобы убедиться, что биосимиляры соответствуют безопасности и эффективности оригинальных продуктов. До сих пор дженерики инсулина не подавались в FDA на разрешение в соответствии с требованиями, принятыми в 2012 году. Станут ли генерические инсулины возможными в будущем? Только время покажет, но с учетом того, что глобальные продажи инсулина в 2011 году составили 16,7 миллиарда долларов (ожидается, что эта цифра будет расти), у компаний есть финансовый стимул, чтобы попробовать.
Разработка инсулиновой схемы :: Диабетическое образование онлайн
Основная цель при разработке схемы приема инсулина — имитировать, как организм обычно выделяет инсулин.Когда у вас диабет 1 типа, интенсивная инсулиновая терапия наиболее точно имитирует выработку естественного инсулина и является стандартным методом замены инсулина.для интенсивных режимов:
Когда вы интенсивно лечитесь с помощью инсулина, ваш врач назначит вам режим инсулина, но это общие принципы:
Ваш врач должен выписать:
- Базальная или фоновая доза инсулина
Эта доза назначается в виде одной или двух инъекций инсулина длительного действия или, если вы используете инсулиновую помпу, ежедневной инфузии небольшого количества непрерывного инсулина быстрого действия.Доза фонового / базального инсулина обычно одинакова изо дня в день. С помощью инсулиновой помпы у вас есть возможность временно изменить фоновую скорость на несколько часов — вверх или вниз по мере необходимости! - Болюсная доза инсулина для покрытия содержания сахара или углеводов в пище
Это будет представлено как отношение инсулина к углеводам (I: CHO). Отношение I: CHO показывает, сколько граммов углеводов можно покрыть одной единицей инсулина быстрого действия. Вам нужно будет подсчитать, сколько углеводов вы съедите, и принять дозу инсулина, соответствующую вашей пище. - Болюсная доза инсулина для возврата уровня сахара в крови к нормальному диапазону
Болюсная доза инсулина для коррекции высокого уровня сахара в крови для возврата уровня сахара в крови в целевой диапазон. Это будет представлено как поправочный коэффициент. Этот поправочный коэффициент относится к тому, насколько упадет ваш уровень сахара в крови после введения 1 единицы инсулина быстрого действия. Если у вас слишком высокий уровень сахара в крови, вам нужно будет рассчитать, насколько ваш уровень сахара в крови выше целевого значения, и, исходя из поправочного коэффициента, принять дозу инсулина, которая приведет вас к желаемому диапазону.
Обычные интенсивные схемы:
Дополнительные сведения см. В следующих разделах:
Тест для самооценки
Тесты для самооценки доступны по темам, затронутым на этом сайте. Чтобы узнать, как много вы узнали о Лечение диабета 1 типа , пройдите нашу викторину для самооценки, когда вы заполнили этот раздел. Викторина с множественным выбором. Пожалуйста, выберите лучший ответ на каждый вопрос.В конце викторины отобразится ваш счет. Если ваш результат более 70% правильных, у вас все хорошо. Если ваша оценка меньше 70%, вы можете вернуться в этот раздел и просмотреть информацию.
Открытый инсулин | Эксперимент
Team Bio
Мы — группа биохакеров Bay Area, которые объединились через сообщества Counter Culture Labs и Biocurious и присоединились к Arcturus, когда мы поняли, что новая технология может сделать простой и доступный инсулин доступным для нас, и чтобы поделиться им с миром.
Counter Culture Labs и Biocurious являются частью растущего глобального движения DIYscience. Мы проводим лекции, практические занятия и демонстрации в Omni Commons в Окленде для нашего сообщества.
Энтони Ди Франко
У меня диабет I типа с 20 лет, и я еще дольше был заинтересован в том, чтобы делиться плодами науки и техники. Сейчас я работаю на пересечении сложных адаптивных систем, экономики и вычислений. Я являюсь членом правления Counter Culture Labs, где я преподаю и организую мероприятия по темам на стыке вычислений и биологии, и где я с нетерпением жду начала работы над открытым инсулином.
Джозия Зайнер
Попытка сделать реагенты и расходные материалы BioHacking более доступными через ODIN (http://the-odin.com)
Илань Ши
Научный со-руководитель по открытому инсулину.
М.С. в биотехнологии с Б.С. в молекулярной, клеточной биологии и биологии развития. Я очень рад поделиться своими глубокими экспериментальными знаниями и деловой хваткой, чтобы внести свой вклад в этот проект. В моей семье диабет, поэтому меня мотивирует снижение высоких затрат для пациентов, живущих с этим заболеванием.
Морин Малдэвин
Увлечена генной инженерией и биохимией. Стремится сделать биохакинг популярным.
Таня Чакрабарти
Любознательный ученый, доктор философии, системный интегратор и инициатор инноваций. Любит работать над поиском простых решений сложных проблем, особенно тех, которые лежат на стыке физики и биологии.
Дэвид Андерсон
Я энтузиаст биохакеров, который весной 2012 года получил Сертификат успеваемости в Городском колледже Беркли, участвовал в Maker Faire с помощью Biocurious и создал приложение для Android для преобразования кодонов в их аминокислоты.
Кэтрин Сонеда
Рад стать частью массового биотехнологического движения
Райан Бетенкур
Я увлечен STEM и тем, как мы можем вместе построить будущее! Я помог соучредителем 4 биолабораторий за последние 3 года (Counter Culture Labs, Berkeley Biolabs, IndieBio и LAbLaunch) и с нетерпением жду возможности распространить инструменты биотехнологии среди всех.
Я также программный директор IndieBio, которая является одним из первых разработчиков биотехнологий. Мы помогаем финансировать и строить биотехнологические компании вместе с преданными основателями.Если вы хотите развивать биотехнологии, мы будем рады предложить вам подать заявку sf.indiebio.co
Хайме Сотомайор
Генеральный директор и соучредитель Arcturus BioCloud. Системный инженер, серийный предприниматель, дважды был генеральным директором стартапов. Бывший профессор Бизнес-школы и инженерной школы Universidad de Lima. Выпускники Университета Сингулярности (GSP14). Лауреат премии MIT Innovators Under 35 Awards (Перу). https://www.linkedin.com/in/jaimesotomayor
Andrés Ochoa (aka Don)
Оратор, предприниматель, ученый и биохакер
«Когда вы чувствуете, что должны были родиться в будущем, единственный выход — чтобы построить будущее, чтобы вы наконец смогли добраться туда, где вы принадлежите ».04/2014.
Основатель и директор Syntechbio (латиноамериканская сеть биохакерских пространств, сообщество более 2000 любителей науки)
http://www.syntechbio.com
https://www.facebook.com/Syntechbio?ref=hl
Соучредитель и главный научный сотрудник Arcturus Biocloud.
https://www.arcturus.io/
https://angel.co/arcturusbio
Он занимается молекулярной биологией более 10 лет. Его текущая цель — использовать эти знания для создания технологий для построения лучшего мира.Он считает, что биологическая инженерия приведет к технологическому прогрессу следующих 50 лет. Его цель — создать знания и инструменты, которые позволят биологии перейти от стадии наблюдения к дисциплине дизайна.
Патрик Д’Хаселер
Патрик Д’Хаселер — биоинформатик днем, сумасшедший ученый ночью. Он является соучредителем Counter Culture Labs и координатором общественных проектов BioCurious, ни один из которых никоим образом не связан и не финансируется его основной работой в Ливерморской национальной лаборатории Лоуренса.
Саша Ниланд
Я очарован наукой и тем, как все работает, и созданием вещей. Я химик-аналитик, интересующийся открытием и разработкой лекарств, и особенно тем, как химия природных продуктов связана с этим. В настоящее время я учусь в магистратуре фармацевтической химии в Университете Флориды.
Алекс Алексеенко
Энтузиаст по решению проблем
Том Эберхард
Том увидел потенциал современной биологии, услышав о проекте генома человека.Он закончил онлайн-курс «Введение в биологию — секрет жизни», который вел Эрик С. Ландер из Массачусетского технологического института, и продолжает изучать эту область.
Том — инженер-программист с более чем 15-летним опытом работы, специализирующийся на Python, C # и SQL. Том работает над автоматизацией стандартных задач в биотехнологических лабораториях, используя свой опыт работы в качестве инженера-программиста, машиниста и хакера в области электроники.
Том получил двойную степень по электротехнике и математике в Массачусетском университете и степень магистра электротехники в Университете Колорадо.Он получил полную стипендию в колледже Бэбсона, где получил степень магистра делового администрирования Magna Cum Laudae.
Мария Чавес
Я биохакер из района залива Сан-Франциско.
Как член правления BioCurious я организовывал мероприятия, классы и общественные проекты в течение последних 4 лет. Я также являюсь членом совета директоров Real Vegan Cheese, проекта с открытым исходным кодом по созданию синтетического сыра из генетически модифицированных дрожжей. Недавно я стал советником Латиноамериканской сети биохакерских пространств.Я был руководителем двух команд iGEM в 2014 и 2015 годах и участвую в нескольких научных проектах общественных лабораторий.
Моя цель — продолжать продвигать науку с открытым исходным кодом и создавать больше пространств для биохакинга, демократизируя науку во всем мире. Open Insulin Project важен для меня, потому что он расширяет границы проекта биохакинга и полезен для помощи в исследованиях диабета.
Кэти Бюманн
биохакер и мастер в контркультурных лабораториях
Инсулин-белок человеческий рекомбинантный | Рецептор инсулина
- Товары
- Цитокины
- Факторы роста
- Хемокины
- CD Антигены
- Нейротрофины
- Гормоны
- Ферменты
- Вирусные антигены
- Рекомбинантные белки
- Натуральные белки
- Моноклональные антитела
- Поликлональные антитела
- Около
- Компания
- Основатель
- Вклад
- Клиенты
- Восточная Азия
- Восточная Европа
- Северная Америка
- Южная Америка
- Юго-Восточная Азия
- Южная Азия
- Западная Европа

