Лечение суставов инъекциями хондропротектора гиалуроновой кислоты
- Лечение остеоартроза коленного сустава хондропротекторами
- Пять лечебных эффектов гиалуроновой кислоты
- Сколько стоит лечение суставов протекторами синовиальной жидкости
- Как долго длится эффект лечения суставов
Что такое остеоартроз и как он начинается
В организме человека есть несколько тканей, которые не содержат сосудов. Совсем. Например, это стекловидное тело, межпозвонковый диск, синовиальная жидкость и суставные хрящи. Питание и снабжение кислородом в них обеспечивается внеклеточным матриксом – одним из ключевых компонентов которого является гиалуронан, более известный как гиалуроновая кислота.
Хрящи и межпозвонковые диски обогащаются кислородом и питательными веществами подобно губке, за счет постоянного сжимания и разжимания во время движений. При возникновении боли подвижность в суставе рефлекторно снижается, что ведет к нарушению своевременного обновления питательных веществ и выведения шлаков. Нарушение трофики в свою очередь ведет к повреждению хрящевой ткани и заставляет боль усиливаться, что удлиняет гиподинамию. Так включается порочный круг группы болезней, объединенных названием остеоартроз.
Нарушение трофики в свою очередь ведет к повреждению хрящевой ткани и заставляет боль усиливаться, что удлиняет гиподинамию. Так включается порочный круг группы болезней, объединенных названием остеоартроз.
Причины остеоартрозов
На первое место среди возможных причин болей и повреждения суставных тканей ставят травму, в том числе микротравмирование и компрессионные нарушения. Второе место занимает дисплазия сустава и связанная с ним патология, на третьем месте стоят аутоиммунные и инфекционные заболевания.
Патологическое состояние, способное в итоге привести к полному обездвиживанию в суставе, называют артрозным процессом. Одним из главных патогенетических факторов этого процесса становится изменение свойств гиалуроновой кислоты. Являясь полимером, молекула гиалуронана может иметь молекулярный вес от 5 тысяч до 20 миллионов Дальтон, однако в организме человека «работает» только молекула с весом 3 140 000 Да, эффективность молекул с более низким или высоким весом недостаточна для поддержания здоровья сустава. Кроме того, гиалуроновая кислота с низкой молекулярной массой сама становится стимулятором воспаления.
Кроме того, гиалуроновая кислота с низкой молекулярной массой сама становится стимулятором воспаления.
Хондропротекторы — один из лучших способов лечения артрозов
Похожая ситуация возникает в автомобильном моторе, если в нем долго не менять масло. Смазывающие свойства снижаются, и металлические части начинают «поедать» друг друга. В здоровом суставе смазка заменяется на свежую ежедневно, но стоит возникнуть боли или аутоиммунному процессу и включается порочный круг – болезнь начинает раскачивать сама себя.
Как и в случае с моторным маслом, первое, что приходит на ум – надо менять смазку. И если чаще всего такой механистический подход в отношении организма не действует, то в нашем случае это действительно самый действенный и рекомендуемый в мире способ лечения остеоартроза.
Лечение крупных суставов делается путем введения препаратов гиалуроновой кислоты в суставную полость. Обновленный таким способом состав синовиальной жидкости запускает сразу несколько лечебных механизмов.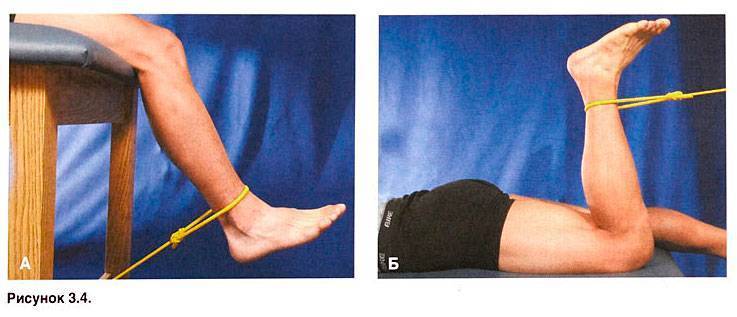
Пять механизмов лечебного действия
Во-первых, существенно улучшается обмен веществ в хрящевых тканях, что способствует заживлению микротрещин и препятствует образованию новых.
Во-вторых, улучшение вязкости суставной жидкости повышает подвижность в суставе, которая очень важна для заживления и улучшения трофики.
В-третьих, препарат гиалуроновой кислоты создает защитную пленку на трущихся поверхностях, что позволяет снизить болевой синдром.
В-четвертых, устранение раздражающих факторов заболевания приводит к уменьшению отека окружающих тканей, восстановлению их физиологических функций, что существенно ускоряет выздоровление.
В-пятых, нормализация состава синовиальной жидкости приводит к восстановлению синтеза гиалуроновой кислоты собственными тканями сустава, а также останавливает биологический механизм её досрочного разрушения, что позволяет рассчитывать на устойчивую ремиссию.
Как долго длится эффект от инъекции
Одной инъекции препарата гиалуроновой кислоты для достижения терапевтического эффекта недостаточно. Чтобы получить нужную лечебную концентрацию при первой стадии артроза требуется от 3 до 5 инъекций. Точное количество процедур определяет врач оценив множество факторов. Очень помогает сориентироваться в уровне повреждения суставных тканей МРТ коленного сустава на высокопольном магнитно-резонансном томографе.
Благодаря сумме положительных эффектов курс инъекций гиалуроновой кислоты позволяет снизить или полностью снять болевой синдром и разрушение хрящевой ткани сустава до одного года. В дальнейшем патологические факторы начинают брать верх над лечебным эффектом, и в этом случае требуется повтор курса. В общем случае, частота курсов не чаще раза в год.
Лечение болей коленного сустава при остеоартозе, инъекция гиалуроновой кислоты в большинстве случаев позволяет избежать операции замены коленного сустава, продлить работоспособность сустава, сохранить ось конечности, неизбежно страдающую после операции.
Будущее метода лечения суставов гиалуроновой кислотой
Ещё недавно в странах Запада лечение суставов инъекциями гиалуроновой кислоты не входило в перечень рекомендованных способов лечения. На сегодняшний день, благодаря доказательной медицине, процедура стремительно набирает популярность, всё чаще становясь методикой выбора. В России метод также внесен в Медико-экономический стандарт лечения остеоартрозов.
Сколько стоит лечение хондропротекторами в Стандарт МРТ
При невероятной эффективности лечение артроза суставов препаратами гиалуроновой кислоты вполне доступно. При этом в нашей клинике предлагаются инъекции положительно зарекомендовавших себя зарубежных препаратов гиалурона по ценам близким, а то и ниже, чем в аптечной сети Санкт-Петербурга. Актуальную стоимость инъекции можно увидеть в прайс-листе на нашем сайте. Курс лечения обычно состоит из 3-5, иногда до 7 инъекций, которые производятся примерно один раз в неделю.
Поможет ли прием внутрь или втирание гиалуроновой кислоты?
Интересно, что прием хондропротекторов, к которым относится гиалуронан, внутрь, или втирание его в кожу абсолютно бесполезны. Дело в том, что молекулы такого размера не способны проникать через поры кожи, а в желудочно-кишечном тракте и вовсе расщепляются до простейших сахаров. Экспериментальным путем обнаружено, что гиалуроновая кислота, введенная в сустав и оказывающая в нём выраженный лечебный эффект, никак не проявляет себя в других пораженных суставах. Это доказывает, что введение препарата непосредственно в среды организма не дает возможности гиалуроновой кислоте проявить себя за пределами места введения.
Дело в том, что молекулы такого размера не способны проникать через поры кожи, а в желудочно-кишечном тракте и вовсе расщепляются до простейших сахаров. Экспериментальным путем обнаружено, что гиалуроновая кислота, введенная в сустав и оказывающая в нём выраженный лечебный эффект, никак не проявляет себя в других пораженных суставах. Это доказывает, что введение препарата непосредственно в среды организма не дает возможности гиалуроновой кислоте проявить себя за пределами места введения.
Симптомы остеоартроза на примере коленного сустава
Мы часто откладываем визит к врачу, когда боли в суставах ещё терпимы, но очевидно, что если начинать лечение, когда вторая степень остеартроза уже переходит в третью, шансы на излечение суставов без операции становятся ничтожными. Это значит, что полезно знать и уметь вовремя выявлять у себя симптомы остеоартроза и обратиться к специалисту.
Рассмотрим их на примере остеоартроза коленного сустава. Чаще всего заболевание поражает правый и левый сустав не одинаково, один всегда болит сильнее.
Боль в коленях носит так называемый «механический» характер. Для артрозов коленного сустава характерны кратковременная, не более 30 мин, утренняя скованность, уменьшение диапазона движений в суставе – «раньше мог, теперь не могу», появление болей после длительной ходьбы.
На более поздних стадиях появляются болезненные уплотнения по краям суставных щелей, «снежное» поскрипывание под пальцами при надавливании, небольшие отеки и покраснения. При движении в суставе появляются болезненность и напряженность. При этом сустав как бы разбалтывается, теряет стабильность. Боль в коленях также усиливается после длительного стояния.
Как делается процедура, как быстро наступает облегчение
Процедура введения протектора синовиальной жидкости в сустав занимает не более 15 минут, облегчение наступает практически сразу после неё. Врачи это называют «эффектом на острие иглы». Никаких ограничений по нагрузкам или периоду адаптации не требуется. Частота введения, как правило, один раз в неделю.
Минимальное количество процедур – три. Чаще всего достаточно 4-5 инъекций гиалуроновой кислоты для суставов. Если процесс имеет явные признаки острого воспаления, перед тем как начать терапию гиалуронаном, мы проводим «подсушивание» сустава дипроспаном. Это позволяет остановить воспалительный процесс и дать возможность гиалуроновой кислоте подействовать впоследствии с максимальным эффектом.
Мы используем хондропротекторы на основе гиалуроновой кислоты. В арсенале врача есть два варианта разведения препарата — двухпроцентный для внутрисуставного применения и однопроцентный для внесуставного. Последний также активно применяется для лечения патологических состояний позвоночника.
Записаться на прием врача-травматолога для инъекции гиалуроновой кислоты можно через форму записи или по телефону в Петербурге +7 812 600 13 51.
Спешите! У нас лучшая цена в городе и прекрасный персонал. Подробнее об этом в отзывах.
что показывает и как сделать?
Главная
Вики
МРТ
Коленный сустав – самый крупный в теле человека. Ежедневно он испытывает огромные нагрузки. Именно поэтому является наиболее уязвимым.
Ежедневно он испытывает огромные нагрузки. Именно поэтому является наиболее уязвимым. В группу риска попадает чуть ли не каждый второй человек:
- спортсмены, особенно бегуны, велосипедисты, тяжелоатлеты;
- люди старше 50 лет;
- граждане, род деятельности которых предполагает длительное нахождение на ногах;
- люди с избыточным весом;
- малоподвижные граждане (из-за маленькой нагрузки происходит атрофия мышц и усиливается нагрузка на сустав).
Показания к МРТ коленного сустава
Большинство повреждений имеют общие симптомы:- боль при сгибании, разгибании, ходьбе;
- отечность и покраснение;
- частичная или полная потеря подвижности.
Артриты
Воспаление коленного сустава, причем не только мягких тканей, но и хрящевой и костной, впоследствии приводит к его разрушению. Причин множество: от перенесенных инфекционных заболеваний до чрезмерных нагрузок и травм. Причем подвержены болезни как взрослые, так и дети. При гнойном артрите недуг протекает очень сложно и может привести к потере сустава и заражению других органов и систем. Вот почему важна своевременная и достоверная диагностика. МРТ покажет полную картину пораженного коленного сустава.Деформирующий остеоартроз колена
Это заболевание возрастного характера. Ему подвержены в большей степени женщины после 40 лет. Появляется оно из-за изнашивания коленного мениска и хряща. Вследствие чего их место занимают наросты кости – колено деформируется и теряет подвижность. Не стоит путать деформирующий остеоартроз с отложением солей, это совершенно разные заболевания. МРТ колена четко определит род и причину недуга.
МРТ колена четко определит род и причину недуга.
Разрывы менисков, суставной ткани, связок
Могут возникнуть как при занятии спортом, так и в быту. Происходят из-за падения или резкого движения коленом в сторону. Определяются припухлостью, иногда подкожным кровоподтеком, острой болью, хрустом, нестабильностью колена. Точно определить степень повреждения и его локализацию поможет МРТ связок коленного сустава.Поражение соединительной ткани
Масса заболеваний подпадает под этот список. Причинами их могут быть как износ соединительной ткани, так и инфекции или сбои в работе иммунной системы. Все они приводят к разрушению сустава, его обездвиживанию. Что дает МРТ коленного сустава? МРТ в трехмерном изображении покажет мельчайшие повреждения коленного сустава, что способствует правильной постановке диагноза.Скопление жидкости
Чаще происходит из-за чрезмерной нагрузки, падения или неправильного приземления во время прыжка. Также бывает в случае перелома и разрыва связок. МРТ колена четко покажет, что явилось причиной появления жидкости и поможет правильно подобрать лечение.
Также бывает в случае перелома и разрыва связок. МРТ колена четко покажет, что явилось причиной появления жидкости и поможет правильно подобрать лечение.
Спортивные повреждения коленного сустава
При периодических занятиях спортом «натруженный» коленный сустав успевает полностью восстановиться. Если же тренировки проходят в интенсивном режиме и с силовой нагрузкой, для восстановления микропотертостей и растяжений остается недостаточно времени, что приводит к травмам, в том числе разрывам связок, вывихам и переломам. Повреждение мениска – самая распространенная травма спортсменов, занимающихся практически каждым видом спорта. Благодаря безопасности МРТ коленного сустава, эту процедуру можно делать так часто, как это необходимо, даже ежедневно.Какой врач назначает данную процедуру?
Обычно МРТ коленного сустава назначается врачом-травматологом, а также ортопедом или хирургом. Реже эту процедуру назначает терапевт – обычно он направляет пациента к более узкому специалисту для наблюдения.
МРТ коленного сустава детям
Часто травмы этой части тела случаются у детей. Так как МРТ коленного сустава проходит абсолютно безболезненно и является безопасным методом диагностики, ее можно назначать ребенку с раннего возраста.Как подготовиться в процедуре?
Специалисты нашей клиники окажут помощь во время подготовки к МРТ коленного сустава. Никаких особенных манипуляций проводить не требуется. Важно предупредить врача о возможных серьезных хронических заболеваниях, аллергии, противопоказаниях, фобиях. Наш центр предоставляет одноразовую удобную одежду для прохождения обследования. Однако пациент может находиться и в собственной одежде, но без металлических элементов. Также нужно снять все украшения, часы и т.д.Как проходит МРТ коленного сустава?
Многие задаются вопросом о том, как делается МРТ коленного сустава. Проведение исследования предполагает несколько этапов:- Пациента размещают на подвижной кушетке, фиксируют обследуемый коленный сустав ремнями и валиками, что дает его полную неподвижность при МРТ.
- Кушетку закатывают в томограф, где проходит сканирование.
- Далее видео МРТ коленного сустава передаются специалисту для расшифровки и постановки диагноза.
Противопоказания
Обычно пациенты оставляют хорошие отзывы об МРТ коленного сустава. Процедура безболезненна и безопасна, дискомфорт составляет только шум, издаваемый томографом. Но и с ним можно успешно бороться: специальные наушники минимизирую звук. Однако у МРТ коленных суставов есть и ряд противопоказаний. Например, если в сустав вмонтирован протез с металлическими (из магнитных материалов) составляющими. Также отказом для обследования служит первый триместр беременности и наличие металлических имплантатов (кардиостимулятора, кохлеарного имплантата, сосудистых стентов и клипсов на аневризмах и др.). Наша клиника обладает современным оборудованием. МРТ коленного сустава у нас пройдет комфортно и спокойно. Вы получите полную информации о состоянии ваших суставов, грамотный диагноз и консультацию наших специалистов.
беременность бронхи брюшная полость влагалище гениталии гипофиз глаза глазные орбиты голень голова головной мозг горло гортань грудная клетка грудной отдел диафрагма для детей железы желудок желчный пузырь живот забрюшинное пространство затылок зубы кисть кишечник ключица колено конечности контрастирующее вещество копчик кость крестец легкие лимфатический узел лицевой скелет локоть лопатка малый таз матка месячные молочная железа мочевой пузырь мошонка мягкие ткани надпочечники нога нос носоглотка палец пах печень пищевод поджелудочная железа позвоночник половой член почки поясница пояснично-крестцовый отдел предплечья придатки простата пяточная кость ребра рука седалищный нерв селезенка сердце сосуды сочленения спина стопа суставы сухожилие таз тазобедренный сустав трахея турецкое седло ухо челюсть череп шейный шейный отдел шея щитовидная железа яичники
Записаться можно по телефону: +7 (812) 901-03-03
Или оставьте заявку
ФИО
Номер телефона
Нажимая кнопку «Записаться на прием», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.
Наши медицинские центры
- 901836745526,30.323946321381″>
Запись на прием
Фамилия пациента*Некорректное имя
Имя*
Отчество
Контактный телефон*
E-mail*
Нажимая кнопку «Записаться на прием», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.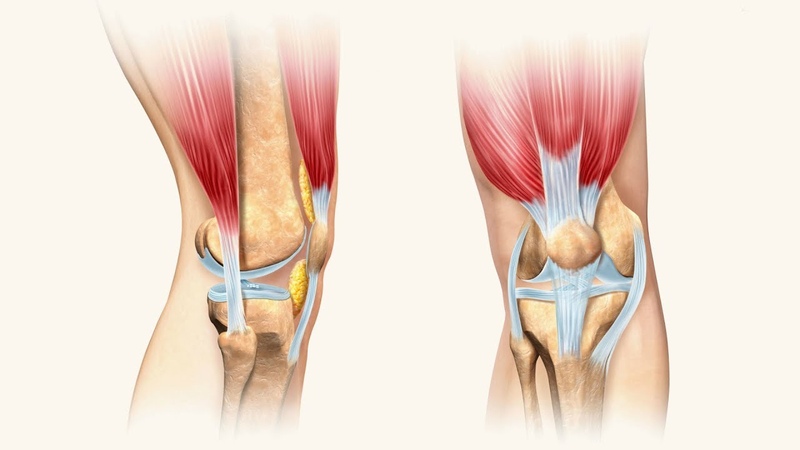
Запись и оплата повторного онлайн приёма
Фамилия пациента*Некорректное имя
Имя*
Отчество*
Контактный телефон*
E-mail*
Нажимая кнопку «Отправить заявку», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.
О файлах cookie на этом веб-сайте
Мы используем cookie-файлы, IP-адреса и данные об устройствах для аналитики, чтобы Ваше посещение сайта было удобным и персонализированным. Вы можете отключить cookie-файлы в настройках вашего браузера. Продолжая пользоваться нашим сайтом, Вы даете согласие на обработку перечисленных данных и принимаете условия Политики обработки и обеспечения безопасности ПДн.
Полная замена коленного сустава — OrthoInfo
Если ваше колено серьезно повреждено артритом или травмой, вам может быть трудно выполнять простые действия, такие как ходьба или подъем по лестнице. Вы даже можете начать чувствовать боль, когда сидите или лежите.
Если нехирургические методы лечения, такие как лекарства и использование опор для ходьбы, больше не помогают, вы можете рассмотреть возможность полной замены коленного сустава. Операция по замене сустава — это безопасная и эффективная процедура, позволяющая облегчить боль, исправить деформацию ноги и помочь вам вернуться к нормальной деятельности.
Операция по замене коленного сустава была впервые проведена в 1968 году. С тех пор усовершенствование хирургических материалов и методов значительно повысило ее эффективность. Полная замена коленного сустава — одна из самых успешных процедур во всей медицине. По данным Агентства медицинских исследований и качества, в 2017 году в США было выполнено более 754 000 операций по замене коленного сустава.
Если вы только начали изучать варианты лечения или уже решили провести тотальную операцию по замене коленного сустава, эта статья поможет вам больше узнать об этой ценной процедуре.
Колено является самым большим суставом в теле, и наличие здоровых коленей необходимо для выполнения большинства повседневных действий.
Нормальная анатомия коленного сустава. В здоровом колене эти структуры работают вместе, обеспечивая плавное, естественное функционирование и движение.
Колено состоит из нижнего конца бедренной кости (бедренной кости), верхнего конца большеберцовой кости (большеберцовой кости) и надколенника (надколенника). Концы этих трех костей покрыты суставным хрящом, гладким веществом, которое защищает кости и позволяет им легко двигаться в суставе.
Концы этих трех костей покрыты суставным хрящом, гладким веществом, которое защищает кости и позволяет им легко двигаться в суставе.
Мениски расположены между бедренной и большеберцовой костями. Эти С-образные клинья действуют как амортизаторы, смягчающие сустав.
Крупные связки скрепляют бедро и большеберцовую кость и обеспечивают стабильность. Длинные мышцы бедра придают колену силу.
Все остальные поверхности колена покрыты тонкой оболочкой, называемой синовиальной оболочкой. Эта мембрана выделяет жидкость, которая смазывает хрящ, уменьшая трение практически до нуля в здоровом колене.
Обычно все эти компоненты работают согласованно. Но болезнь или травма могут нарушить эту гармонию, что приведет к боли, мышечной слабости и снижению функции.
Наиболее распространенной причиной хронической боли в колене и инвалидности является артрит. Хотя существует множество типов артрита, в большинстве случаев боль в колене вызывается всего тремя типами: остеоартритом, ревматоидным артритом и посттравматическим артритом.
- Остеоартроз. Это возрастной изнашивающийся тип артрита. Обычно это происходит у людей в возрасте 50 лет и старше, но может встречаться и у молодых людей. Хрящ, который амортизирует кости колена, размягчается и изнашивается. Затем кости трутся друг о друга, вызывая боль в колене и скованность.
Остеоартрит часто приводит к трению кости о кость. Костные шпоры являются общим признаком этой формы артрита.
- Ревматоидный артрит. Это заболевание, при котором синовиальная оболочка, окружающая сустав, воспаляется и утолщается. Это хроническое воспаление может повредить хрящ и в конечном итоге вызвать потерю хряща, боль и скованность. Ревматоидный артрит является наиболее распространенной формой группы заболеваний, называемых «воспалительный артрит».
- Посттравматический артрит. Это может произойти после серьезной травмы колена. Переломы костей, окружающих колено, или разрывы связок колена могут со временем повредить суставной хрящ, вызывая боль в колене и ограничивая его функцию.

Замена коленного сустава (также называемая эндопротезированием коленного сустава) может быть более точно названа «шлифовкой поверхности» колена, поскольку заменяется только поверхность костей.
Процедура замены коленного сустава состоит из четырех основных этапов:
- Подготовьте кость. Поврежденные хрящевые поверхности на концах бедренной и большеберцовой костей удаляются вместе с небольшим количеством подлежащей кости.
- Установите металлические имплантаты. Удаленный хрящ и кость заменяются металлическими компонентами, воссоздающими поверхность сустава. Эти металлические детали могут быть зацементированы или «запрессованы» в кость.
- Повторная обработка надколенника. Нижняя поверхность надколенника (надколенник) разрезается и выравнивается пластиковой пуговицей. Некоторые хирурги не восстанавливают надколенник, в зависимости от случая.
- Вставьте прокладку.
 Между металлическими компонентами вставлена прокладка из медицинского пластика для создания гладкой поверхности скольжения.
Между металлическими компонентами вставлена прокладка из медицинского пластика для создания гладкой поверхности скольжения.
(слева) Тяжелый остеоартрит. (справа) Артрозный хрящ и подлежащая кость удалены и заменены металлическими имплантатами на бедренной и большеберцовой костях. Между имплантатами установлена пластиковая прокладка. Надколенниковый компонент не показан для ясности.
Смотреть: Анимация полной замены коленного сустава
Решение о проведении тотальной операции по замене коленного сустава должно приниматься совместно вами, вашей семьей, лечащим врачом и хирургом-ортопедом. Ваш врач может направить вас к хирургу-ортопеду для тщательного обследования, чтобы определить, может ли вам помочь эта операция.
Когда рекомендуется операцияСуществует несколько причин, по которым врач может порекомендовать операцию по замене коленного сустава. Люди, которые получают пользу от полной замены коленного сустава, часто имеют:
- Сильная боль в колене или скованность, ограничивающая повседневную деятельность, включая ходьбу, подъем по лестнице, посадку и вставание со стула.
 Может быть трудно пройти более нескольких кварталов без сильной боли, и может потребоваться использование трости или ходунков
Может быть трудно пройти более нескольких кварталов без сильной боли, и может потребоваться использование трости или ходунков - Умеренная или сильная боль в колене во время отдыха днем или ночью
- Хроническое воспаление и отек коленного сустава, которые не проходят после отдыха или приема лекарств
- Деформация колена — искривление колена внутрь или наружу
- Отсутствие существенного улучшения при других видах лечения, таких как противовоспалительные препараты, инъекции кортизона, смазывающие инъекции, физиотерапия или другие операции
Полная замена коленного сустава может быть рекомендована пациентам с искривленной деформацией коленного сустава, как показано на этой клинической фотографии.
Кандидаты в хирургиюНет абсолютных ограничений по возрасту или весу для операции тотального эндопротезирования коленного сустава.
Рекомендации по хирургии основаны на боли и инвалидности пациента, а не на возрасте. Большинству пациентов, подвергающихся тотальному эндопротезированию коленного сустава, от 50 до 80 лет, но хирурги-ортопеды оценивают пациентов индивидуально. Тотальное эндопротезирование коленного сустава успешно выполнялось в любом возрасте, от подростков с ювенильным артритом до пожилых пациентов с дегенеративным артритом.
Большинству пациентов, подвергающихся тотальному эндопротезированию коленного сустава, от 50 до 80 лет, но хирурги-ортопеды оценивают пациентов индивидуально. Тотальное эндопротезирование коленного сустава успешно выполнялось в любом возрасте, от подростков с ювенильным артритом до пожилых пациентов с дегенеративным артритом.
Осмотр у хирурга-ортопеда состоит из нескольких компонентов:
- История болезни. Ваш хирург-ортопед соберет информацию о вашем общем состоянии здоровья и спросит вас о степени боли в колене и вашей способности функционировать.
- Физикальное обследование. Это позволит оценить подвижность колена, устойчивость, силу и общее положение ног.
- Рентген. Эти изображения помогают определить степень повреждения и деформации колена.
- Другие тесты. Иногда для определения состояния костей и мягких тканей колена могут потребоваться анализы крови или расширенные методы визуализации, такие как магнитно-резонансная томография (МРТ).
(слева) На этом рентгеновском снимке нормального колена пространство между костями указывает на здоровый хрящ (стрелки). (справа) На этом рентгеновском снимке колена, искривленного артритом, видно серьезное уменьшение суставной щели (стрелки).
Ваш хирург-ортопед рассмотрит вместе с вами результаты осмотра и обсудит, является ли тотальная замена коленного сустава лучшим методом облегчения боли и улучшения вашей функции. Другие варианты лечения, включая лекарства, инъекции, физиотерапию или другие виды хирургического вмешательства, также будут рассмотрены и обсуждены.
Кроме того, ваш хирург-ортопед расскажет о потенциальных рисках и осложнениях тотального эндопротезирования коленного сустава, включая те, которые связаны с самой операцией, и те, которые могут возникнуть со временем после операции.
Реалистичные ожидания Важным фактором при принятии решения о проведении операции тотального эндопротезирования коленного сустава является понимание того, что эта процедура может и чего не может сделать.
Большинство людей, перенесших тотальную операцию по замене коленного сустава, отмечают значительное уменьшение боли в колене и значительное улучшение способности выполнять обычные повседневные действия. Но тотальная замена коленного сустава не позволит вам делать больше, чем вы могли до того, как у вас развился артрит.
При нормальном использовании и активности каждый имплантат для замены коленного сустава начинает изнашиваться в своей пластиковой прокладке. Чрезмерная активность или вес могут ускорить этот нормальный износ и привести к тому, что замена коленного сустава ослабнет и станет болезненной. Поэтому большинство хирургов советуют воздержаться от занятий с высокой ударной нагрузкой, таких как бег, бег трусцой, прыжки или другие виды спорта с высокой ударной нагрузкой, в течение всей оставшейся жизни после операции.
Реалистичные занятия после тотальной замены коленного сустава включают неограниченную ходьбу, плавание, гольф, вождение автомобиля, легкий пеший туризм, езду на велосипеде, бальные танцы и другие виды спорта с низкой ударной нагрузкой.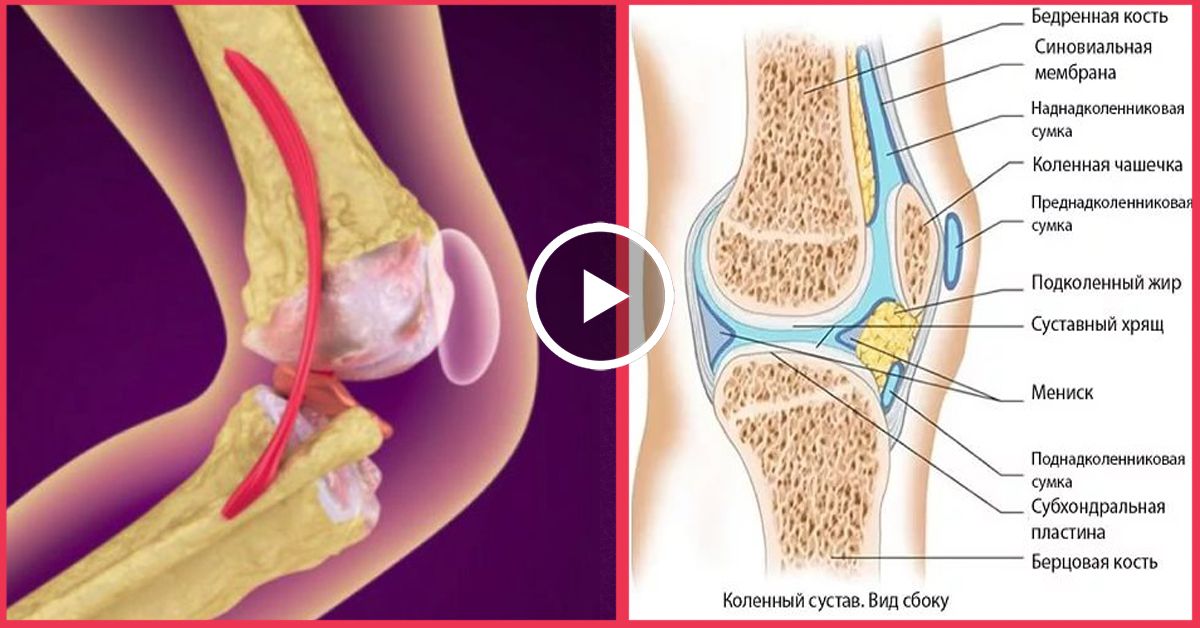
При соответствующем изменении активности протезы коленного сустава могут прослужить много лет.
Возможные осложнения операцииЧастота осложнений после тотального эндопротезирования коленного сустава низкая. Серьезные осложнения, такие как инфекция коленного сустава, возникают менее чем у 2% пациентов. Серьезные медицинские осложнения, такие как сердечный приступ или инсульт, возникают еще реже. Хронические заболевания могут увеличить вероятность осложнений. Хотя эти осложнения встречаются редко, они могут продлить или ограничить полное выздоровление.
Тщательно обсудите свои опасения со своим хирургом-ортопедом перед операцией.
Инфекция. Инфекция может возникнуть в ране или глубоко вокруг протеза. Это может произойти в течение нескольких дней или недель после операции. Это может произойти даже спустя годы. Незначительные инфекции в области раны обычно лечат антибиотиками. Серьезные или глубокие инфекции могут потребовать дополнительной операции и удаления протеза. Любая инфекция в вашем организме может распространиться на замену сустава.
Любая инфекция в вашем организме может распространиться на замену сустава.
Сгустки крови. Сгустки крови в венах ног являются одним из наиболее частых осложнений операции по замене коленного сустава. Эти сгустки могут быть опасными для жизни, если они вырвутся на свободу и попадут в легкие. Ваш хирург-ортопед наметит программу профилактики, которая может включать периодическое поднятие ног, упражнения для голеней для улучшения кровообращения, поддерживающие чулки и лекарства для разжижения крови.
Сгустки крови могут образоваться в одной из глубоких вен тела. Хотя тромбы могут образоваться в любой глубокой вене, чаще всего они формируются в венах таза, голени или бедра.
Проблемы с имплантатом. Хотя конструкции имплантатов и материалы, а также хирургические методы продолжают развиваться, поверхности имплантатов могут изнашиваться, а компоненты могут расшатываться. Кроме того, несмотря на то, что в среднем после операции ожидается движение на 115°, иногда могут возникать рубцы на колене, и движение может быть более ограниченным, особенно у пациентов с ограниченным движением до операции.
Постоянная боль. У небольшого числа пациентов боль сохраняется после эндопротезирования коленного сустава. Однако это осложнение встречается редко, и у большинства пациентов после эндопротезирования коленного сустава наблюдается значительное облегчение боли.
Нейроваскулярное повреждение. В редких случаях во время операции может произойти повреждение нервов или кровеносных сосудов вокруг колена.
Медицинское освидетельствование Если вы решите провести операцию по тотальному замещению коленного сустава, ваш хирург-ортопед может попросить вас запланировать полное медицинское обследование с вашим врачом за несколько недель до операции. Это необходимо, чтобы убедиться, что вы достаточно здоровы, чтобы перенести операцию и завершить процесс восстановления. Многие пациенты с хроническими заболеваниями, такими как болезни сердца, также могут быть осмотрены специалистом, например кардиологом, перед операцией.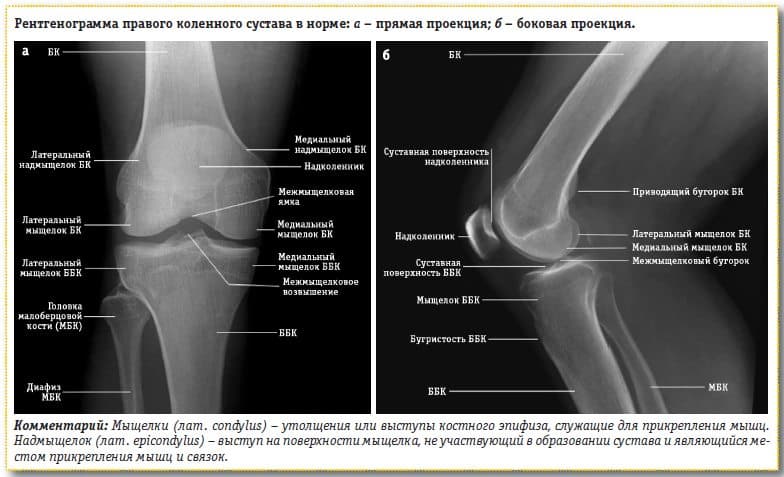
Несколько анализов, таких как образцы крови и мочи, а также электрокардиограмма, могут потребоваться, чтобы помочь хирургу-ортопеду спланировать операцию.
ЛекарстваРасскажите своему хирургу-ортопеду о лекарствах, которые вы принимаете. Он или она скажет вам, какие лекарства вам следует прекратить принимать, а какие продолжать принимать до операции.
Стоматологическая оценкаХотя частота инфекций после эндопротезирования коленного сустава очень низкая, инфекция может возникнуть, если бактерии попадают в кровоток. Чтобы снизить риск заражения, основные стоматологические процедуры (такие как удаление зубов и лечение пародонта) должны быть завершены до операции по полной замене коленного сустава.
Анализ мочи Люди с недавними или частыми инфекциями мочевыводящих путей в анамнезе должны пройти урологическое обследование перед операцией. Пожилые мужчины с заболеванием предстательной железы должны рассмотреть возможность завершения необходимого лечения, прежде чем приступать к операции по замене коленного сустава.
Несмотря на то, что вскоре после операции вы сможете ходить с тростью, костылями или ходунками, в течение нескольких недель вам потребуется помощь при приготовлении пищи, покупках, купании и стирке.
Если вы живете один, социальный работник или специалист по планированию выписки в больнице может помочь вам заранее договориться о том, чтобы кто-то помогал вам на дому. Они также могут помочь вам организовать краткосрочное пребывание в учреждении длительного ухода во время вашего выздоровления, если этот вариант подходит вам лучше всего.
Планировка домаНесколько модификаций могут облегчить навигацию по вашему дому во время выздоровления. Следующие предметы могут помочь в повседневной деятельности:
- Поручни безопасности или надежные поручни в душе или ванне
- Закрепите поручни на лестницах
- Устойчивое кресло для раннего восстановления с твердой подушкой сиденья (высотой от 18 до 20 дюймов), твердой спинкой, двумя подлокотниками и подставкой для ног для периодического подъема ног
- Подставка сиденья для унитаза с подлокотниками, если у вас низкий унитаз
- Устойчивая душевая скамья или стул для купания
- Удаление всех незакрепленных ковров и шнуров
- Временное жилое помещение на том же этаже, потому что во время раннего выздоровления вам будет сложнее подниматься или спускаться по лестнице
Получите дополнительные советы по подготовке дома к полной замене коленного сустава в этой инфографике (нажмите на изображение, чтобы открыть полную инфографику).
Вы либо будете госпитализированы в день операции, либо в тот же день отправитесь домой. План госпитализации или возвращения домой следует обсудить с хирургом до операции.
АнестезияПо прибытии в больницу или хирургический центр вас осмотрит член бригады анестезиологов. Наиболее распространенными типами анестезии являются общая анестезия (вы усыплены) или спинномозговая, эпидуральная или регионарная анестезия (вы бодрствуете, но ваше тело онемело ниже пояса). Группа анестезиологов с вашим участием определит, какой тип анестезии будет для вас оптимальным.
ПроцедураХирургическая процедура обычно занимает от 1 до 2 часов. Ваш хирург-ортопед удалит поврежденный хрящ и кость, а затем установит новые металлические и пластиковые имплантаты, чтобы восстановить выравнивание и функцию вашего колена.
Различные типы коленных имплантатов используются для удовлетворения индивидуальных потребностей каждого пациента.
(слева) Рентгенограмма сильно пораженного артритом колена. (справа) Рентгенограмма полной замены коленного сустава. Обратите внимание, что пластиковая прокладка, вставленная между компонентами, не видна на рентгеновском снимке.
После операции вас переведут в послеоперационную палату, где вы останетесь на несколько часов, пока будет наблюдаться ваше восстановление после наркоза. После пробуждения вас отвезут в вашу больничную палату или выпишут домой.
К началу
Если вас госпитализируют, вы, скорее всего, пробудете от одного до трех дней.
Лечение болиПосле операции вы почувствуете некоторую боль. Это естественная часть процесса заживления. Ваш врач и медсестры будут работать над уменьшением боли, что поможет вам быстрее восстановиться после операции.
Лекарства часто назначают для кратковременного обезболивания после операции. Доступны многие виды лекарств, помогающих справиться с болью, включая опиоиды, нестероидные противовоспалительные препараты (НПВП), ацетаминофен и местные анестетики. Ваш врач может использовать комбинацию этих препаратов для облегчения боли, а также свести к минимуму потребность в опиоидах.
Ваш врач может использовать комбинацию этих препаратов для облегчения боли, а также свести к минимуму потребность в опиоидах.
Имейте в виду, что, хотя опиоиды помогают облегчить боль после операции, они являются наркотиками и могут вызывать привыкание. Опиоидная зависимость и передозировка стали критическими проблемами общественного здравоохранения в США. Важно использовать опиоиды только по назначению врача. Как только ваша боль начнет уменьшаться, прекратите прием опиоидов. Поговорите со своим врачом, если ваша боль не начала уменьшаться в течение нескольких дней после операции.
Профилактика образования тромбовВаш хирург-ортопед может назначить одну или несколько мер для предотвращения образования тромбов и уменьшения отека ног. Это могут быть специальные поддерживающие шланги, надувные чехлы для ног (компрессионные сапоги) и препараты для разжижения крови.
Также рекомендуются движения ступнями и лодыжками сразу после операции, чтобы увеличить кровоток в мышцах ног, чтобы предотвратить отеки ног и образование тромбов.
Большинство пациентов могут начать тренировать колено через несколько часов после операции. Физиотерапевт научит вас специальным упражнениям, чтобы укрепить ногу и восстановить подвижность колена, чтобы вы могли ходить и заниматься другими обычными повседневными делами вскоре после операции.
Чтобы восстановить подвижность колена и ноги, хирург может использовать опору для колена, которая медленно перемещает колено, пока вы находитесь в постели. Устройство называется тренажером непрерывного пассивного движения (CPM). Некоторые хирурги считают, что CPM-машина уменьшает отек ног, поднимая ногу, и улучшает кровообращение, двигая мышцы ноги, но нет никаких доказательств того, что эти машины улучшают результаты.
Машина непрерывного пассивного движения (CPM).
Профилактика пневмонии Часто у пациентов отмечается поверхностное дыхание в раннем послеоперационном периоде. Обычно это происходит из-за воздействия анестезии, обезболивающих препаратов и увеличения времени, проведенного в постели. Это поверхностное дыхание может привести к частичному коллапсу легких (так называемый «ателектаз»), что может сделать пациентов восприимчивыми к пневмонии. Чтобы предотвратить это, важно делать частые глубокие вдохи. Медсестра/медбрат может предоставить вам простой дыхательный аппарат, называемый спирометром, который побуждает вас делать глубокие вдохи.
Это поверхностное дыхание может привести к частичному коллапсу легких (так называемый «ателектаз»), что может сделать пациентов восприимчивыми к пневмонии. Чтобы предотвратить это, важно делать частые глубокие вдохи. Медсестра/медбрат может предоставить вам простой дыхательный аппарат, называемый спирометром, который побуждает вас делать глубокие вдохи.
Успех вашей операции во многом будет зависеть от того, насколько хорошо вы будете следовать инструкциям своего хирурга-ортопеда дома в течение первых нескольких недель после операции.
Уход за ранамиВам наложат швы или скобы вдоль раны или шов под кожу на передней части колена. Швы или скобы будут удалены через несколько недель после операции. Наложенный под кожу шов снимать не нужно.
Избегайте замачивания раны в воде, пока она полностью не затянется и не высохнет. Вы можете продолжать перевязывать рану, чтобы предотвратить раздражение от одежды или поддерживающих чулок.
Диета Некоторая потеря аппетита является обычным явлением в течение нескольких недель после операции. Сбалансированная диета, часто с добавками железа, важна для заживления ран и восстановления мышечной силы.
Сбалансированная диета, часто с добавками железа, важна для заживления ран и восстановления мышечной силы.
Упражнения являются важным компонентом домашнего ухода, особенно в течение первых нескольких недель после операции. Вы должны быть в состоянии возобновить нормальную повседневную деятельность в течение 3–6 недель после операции. Некоторая боль при физической активности и в ночное время является обычным явлением в течение нескольких недель после операции.
Ваша программа активности должна включать:
- Программа поэтапной ходьбы — сначала дома, а затем на улице — для постепенного повышения вашей мобильности
- Возобновление других обычных домашних занятий, таких как сидение, стояние и подъем по лестнице
- Специальные упражнения несколько раз в день для восстановления подвижности и укрепления колена. Вы, вероятно, сможете выполнять упражнения без посторонней помощи, но физиотерапевт может помочь вам дома или в терапевтическом центре в первые несколько недель после операции.

Физиотерапия поможет восстановить движения и функции.
Thinkstock © 2011
Скорее всего, вы сможете возобновить вождение, когда ваше колено согнется настолько, что вы сможете сесть в машину и удобно сесть в нее, и когда ваш мышечный контроль обеспечит достаточное время реакции для торможения и ускорения. Большинство людей возобновляют вождение примерно через 4–6 недель после операции.
Распознавание признаков тромбаВнимательно следуйте инструкциям своего хирурга-ортопеда, чтобы снизить риск образования тромбов в течение первых нескольких недель после выздоровления. Они могут порекомендовать вам продолжать принимать препараты для разжижения крови, которые вы начали принимать в больнице. Немедленно сообщите своему врачу, если у вас появятся какие-либо из следующих предупреждающих знаков.
Предупреждающие признаки тромбов. Предупреждающие признаки возможных тромбов в ноге включают:
- Усиливающаяся боль в икре
- Болезненность или покраснение выше или ниже колена
- Новый или увеличивающийся отек голени, лодыжки и стопы
Предупреждающие признаки легочной эмболии. Предупреждающие признаки того, что сгусток крови попал в легкие, включают:
Предупреждающие признаки того, что сгусток крови попал в легкие, включают:
- Внезапная одышка
- Внезапное начало боли в груди
- Локализованная боль в груди при кашле
Распространенной причиной инфекции после операции тотального эндопротезирования коленного сустава являются бактерии, попадающие в кровоток во время стоматологических процедур, инфекции мочевыводящих путей или кожные инфекции. Эти бактерии могут поселиться вокруг протеза коленного сустава и вызвать инфекцию.
После замены коленного сустава пациентам с определенными факторами риска может потребоваться прием антибиотиков перед стоматологическими вмешательствами, включая чистку зубов, или перед любой хирургической процедурой, которая может привести к попаданию бактерий в кровоток. Ваш хирург-ортопед обсудит с вами, нужно ли вам принимать профилактические антибиотики перед стоматологическими процедурами.
Предупреждающие признаки инфекции. Немедленно сообщите своему врачу, если у вас появятся какие-либо из следующих признаков возможной инфекции, связанной с эндопротезированием коленного сустава:
Немедленно сообщите своему врачу, если у вас появятся какие-либо из следующих признаков возможной инфекции, связанной с эндопротезированием коленного сустава:
- Стойкая лихорадка (выше 100°F перорально)
- Озноб
- Усиливающееся покраснение, болезненность или отек раны колена
- Дренаж из раны колена
- Усиление боли в колене как при активности, так и при отдыхе
Падение в течение первых нескольких недель после операции может привести к повреждению нового коленного сустава и необходимости повторной операции. Лестницы представляют особую опасность, пока ваше колено не станет сильным и подвижным. Вы должны пользоваться тростью, костылями, ходунками или поручнями, или попросите кого-нибудь помочь вам, пока вы не улучшите свой баланс, гибкость и силу.
Ваш хирург и физиотерапевт помогут вам решить, какие вспомогательные средства потребуются после операции и когда эти вспомогательные средства могут быть безопасно прекращены.
Улучшение подвижности коленного сустава является целью полной замены коленного сустава, но восстановление полной подвижности встречается редко. Движение вашего коленного сустава после операции можно предсказать по диапазону движений, которые вы имели в колене до операции. Большинство пациентов могут рассчитывать на то, что смогут почти полностью выпрямить замененное колено и согнуть колено достаточно, чтобы подняться по лестнице и войти и выйти из автомобиля. Стоять на коленях иногда неудобно, но это не вредно.
Большинство людей ощущают некоторое онемение кожи вокруг разрезов. Вы также можете почувствовать некоторую скованность, особенно при чрезмерных наклонах.
Большинство людей также ощущают или слышат щелканье металла и пластика при сгибании колена или ходьбе. Это нормально. Эти различия часто уменьшаются со временем, и большинство пациентов считают их терпимыми по сравнению с болью и ограниченной функцией, которые они испытывали до операции.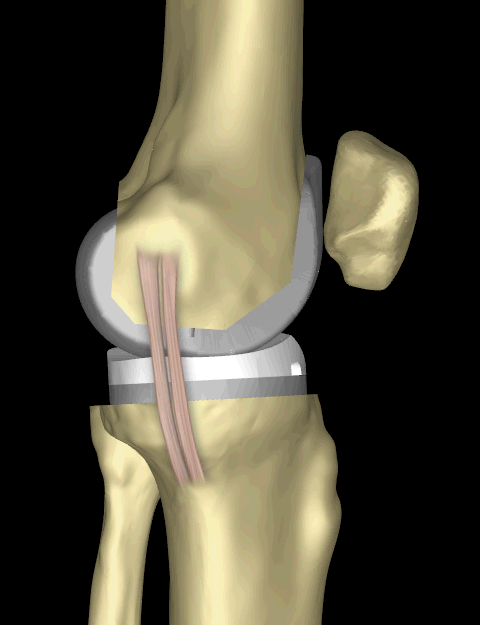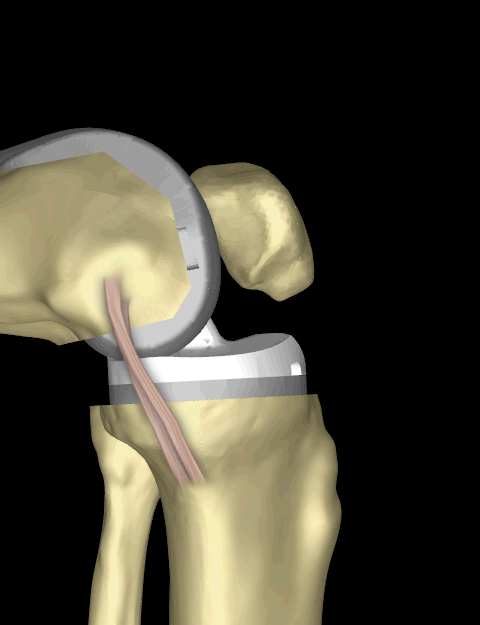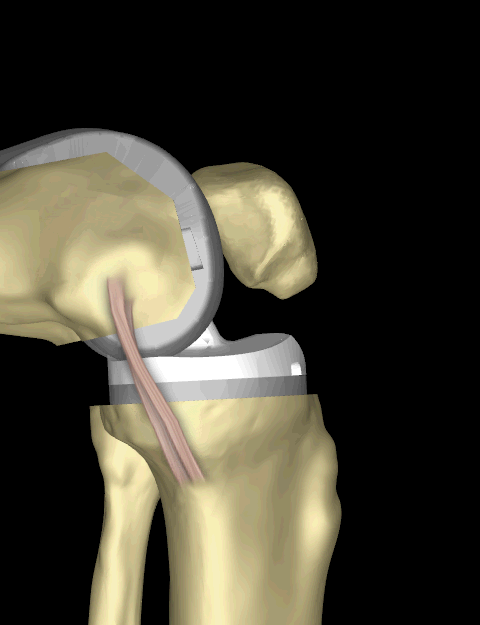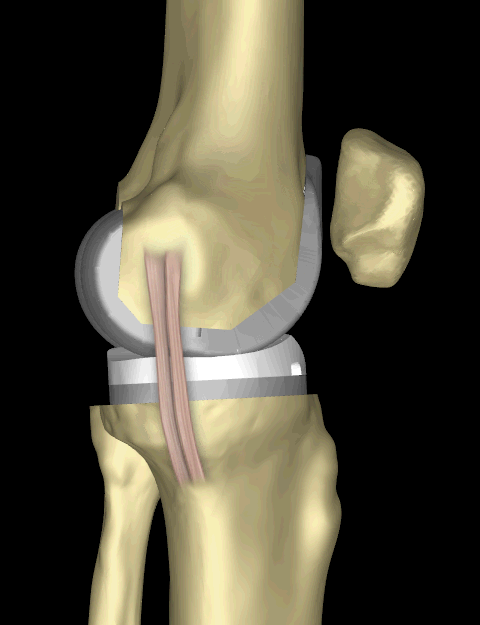
Ваше новое колено может активировать металлоискатели, необходимые для обеспечения безопасности в аэропортах и некоторых зданиях. Сообщите агенту службы безопасности о замене коленного сустава, если сработает сигнализация.
Защита замены коленного суставаПосле операции обязательно сделайте следующее:
- Участвуйте в регулярных программах легких упражнений, чтобы поддерживать надлежащую силу и подвижность вашего нового колена.
- Примите особые меры предосторожности, чтобы избежать падений и травм. Если вы сломаете кость в ноге, вам может потребоваться дополнительная операция.
- Сообщите своему стоматологу о замене коленного сустава. Поговорите со своим хирургом-ортопедом о том, нужно ли вам принимать антибиотики перед стоматологическими процедурами.
- Периодически посещайте своего хирурга-ортопеда для плановых контрольных осмотров и рентгенографии. Ваш хирург обсудит с вами частоту и время таких посещений.

В настоящее время более 90% современных эндопротезов коленного сустава хорошо функционируют через 15 лет после операции. Следование инструкциям вашего хирурга-ортопеда после операции и забота о защите замены коленного сустава и общего состояния здоровья являются важными способами, которыми вы можете внести свой вклад в окончательный успех операции.
Чтобы помочь врачам в хирургическом лечении остеоартрита коленного сустава, Американская академия хирургов-ортопедов провела исследование, чтобы предоставить некоторые полезные рекомендации. Это только рекомендации, и они могут не применяться во всех случаях. Для получения дополнительной информации: Хирургическое лечение остеоартрита коленного сустава. Руководство по клинической практике (CPG) | Американская академия хирургов-ортопедов (aaos.org)
К началу
Артроскопия коленного сустава Пуэбло, Колорадо | Лечение травм колена Canon City, CO
Home » Информация для пациентов » Условия и процедуры » Коленный сустав » Артроскопия коленного сустава
Артроскопия коленного сустава — это обычная хирургическая процедура, выполняемая с использованием артроскопа (визуального инструмента) для осмотра коленного сустава с целью диагностики или лечения проблемы с коленом. Это относительно безопасная процедура, и большинство пациентов выписывают из больницы в день операции.
Это относительно безопасная процедура, и большинство пациентов выписывают из больницы в день операции.
Анатомия колена
Коленный сустав является одним из самых сложных суставов тела. Нижний конец бедренной кости (бедренной кости) встречается с верхним концом большеберцовой кости (голени) в коленном суставе. Небольшая кость, называемая надколенником (надколенником), опирается на бороздку на передней стороне бедренного конца. Кость голени (малоберцовая кость) образует сустав с большеберцовой костью.
Для плавного и безболезненного движения коленного сустава суставные поверхности этих костей покрыты блестящим белым скользким суставным хрящом. Два С-образных хрящевых мениска расположены между бедренным и большеберцовым концами.
Менискидействуют как амортизаторы, обеспечивая амортизацию суставов. Мениски также играют важную роль в обеспечении стабильности и несущей способности коленного сустава.
Полосы ткани, включая крестообразные и боковые связки, удерживают вместе различные кости коленного сустава и обеспечивают стабилизацию сустава. Окружающие мышцы соединены с костями колена сухожилиями. Кости работают вместе с мышцами и сухожилиями, чтобы обеспечить подвижность коленного сустава. Весь коленный сустав покрыт связочной капсулой, которая дополнительно стабилизирует сустав. Эта связочная капсула также выстлана синовиальной оболочкой, которая выделяет синовиальную жидкость для смазки.
Окружающие мышцы соединены с костями колена сухожилиями. Кости работают вместе с мышцами и сухожилиями, чтобы обеспечить подвижность коленного сустава. Весь коленный сустав покрыт связочной капсулой, которая дополнительно стабилизирует сустав. Эта связочная капсула также выстлана синовиальной оболочкой, которая выделяет синовиальную жидкость для смазки.
Показания к артроскопии коленного сустава
Коленный сустав уязвим для различных травм. Наиболее распространенные проблемы с коленом, при которых артроскопия коленного сустава может быть рекомендована для диагностики и лечения:
- Разрыв мениска
- Разрыв или повреждение крестообразной связки
- Оторванные части суставного хряща
- Воспаленная синовиальная ткань
- Смещение надколенника
- Киста Бейкера: заполненная жидкостью киста, которая развивается в задней части колена из-за скопления синовиальной жидкости. Это обычно происходит при заболеваниях колена, таких как разрыв мениска, артрит коленного сустава и ревматоидный артрит.

- Определенные переломы костей колена
Процедура
Артроскопия коленного сустава проводится под местной, спинальной или общей анестезией. Ваш анестезиолог подберет для вас наилучший метод в зависимости от вашего возраста и состояния здоровья.
- Хирург делает два или три небольших разреза вокруг колена.
- Затем в колено вводят стерильный физиологический раствор, чтобы раздвинуть различные внутренние структуры. Это обеспечивает четкий обзор и больше места для работы хирурга.
- Артроскоп, узкая трубка с крошечной видеокамерой на конце, вводится через один из разрезов для осмотра коленного сустава. Структуры внутри колена видны хирургу на видеомониторе в операционной.
- Хирург сначала исследует структуры внутри коленного сустава, чтобы определить причину проблемы.
- После постановки диагноза хирургические инструменты, такие как ножницы, моторизованные бритвы или лазеры, вводятся через другой небольшой разрез, и на основании диагноза выполняется восстановление.

Процедура ремонта может включать любое из следующего:
- Удаление или восстановление разрыва мениска
- Реконструкция или восстановление разрыва крестообразной связки
- Удаление небольших оторванных кусочков суставного хряща
- Удаление свободных фрагментов костей
- Удаление воспаленной синовиальной ткани
- Удаление кисты Бейкера
- Вправление надколенника
- Проделывание небольших отверстий или микроразрывов вблизи поврежденного хряща для стимуляции роста хряща
- После пластики коленный сустав тщательно осматривают на предмет кровотечения или любого другого повреждения.
- Затем из коленного сустава сливают физиологический раствор.
- Наконец, разрезы закрываются швами или стерильными полосками, а колено покрывается стерильной повязкой.
После операции
Большинство пациентов выписываются в тот же день после артроскопии коленного сустава.

