Строение молочных желез. Особенности анатомии груди.
12.03.2021 8385 просмотров
Грудь – эталон женственности и красоты, но природой предназначена для выполнения важнейших функций, включая естественное вскармливание. Поэтому молочные железы имеют сложное строение, скрытое под красивым внешним обликом. Любой женщине будет интересно узнать, прежде чем решиться на пластическую операцию, как же устроены молочные железы.
ОСОБЕННОСТИ АНАТОМИИ ОРГАНА
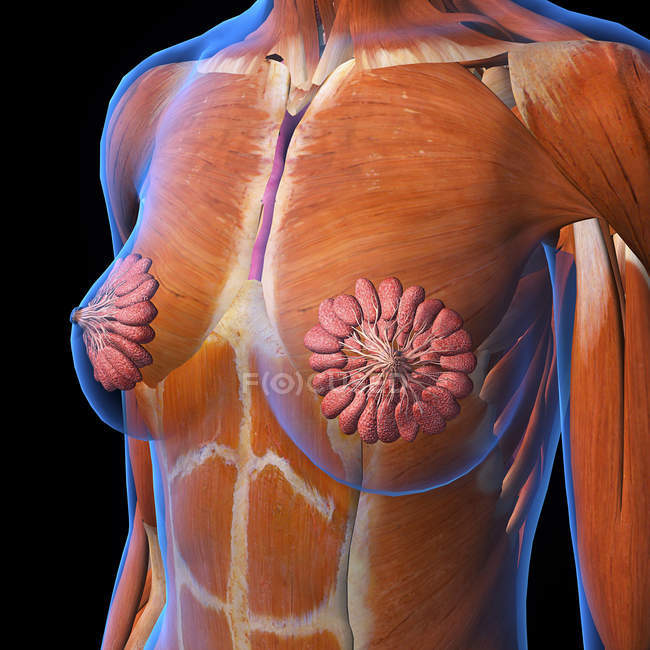
Молочные железы представляют собой два парных полукруглых возвышения на передней стенке грудной клетки. Обычно они симметричны, располагаются между 3 и 7 межреберным промежутком. Задней стенкой, то есть наибольшей своей частью, молочная железа прикреплена к большой грудной мышце. Именно эта особенность анатомического строения позволяет увеличить при необходимости грудь за счет установки импланта под мышечную ткань.
Ниже рассмотрены основные факты об анатомии молочных желез:
- Собственно железистая ткань, которая лежит в основе органа, называется телом.

- На уровне 4-5 межреберья располагается естественное выпячивание конусовидной или цилиндрической формы – сосок. Он предназначен не только для красоты – через него поступает молоко к ребенку во время вскармливания.
- Вокруг соска есть особая зона гиперпигментации – ареола. На ней расположено несколько мелких бугорков – это железы Монтгомери, находящиеся в атрофическом состоянии и не выполняющие секреторных функций.
- Через всю железистую ткань проходят молочные протоки. Они открываются наружу через поры, расположенные в основании соска.
- Кровь к молочным железам доставляется посредством двух крупных сосудистых ветвей – внутренней и боковой грудной артерией.
- Вся железистая ткань состоит из молочных долей. Их количество варьируется до 14 до 22.
- Снаружи грудь покрыта нежной кожей, самые чувствительные участки которой, находятся в околососковой зоне.
- Пространство между двумя молочными железами в виде небольшого углубления называется грудной пазухой.
У каждой женщины имеются отличия в виде формы и размера молочных желез, но особенности их строения совершенно одинаковые, так как закладываются в процессе эмбриогенеза.
Однако могут наблюдаться и патологические изменения – микромастия (слишком маленький объем железистой ткани) или полная атрофия. Иногда в процессе эмбрионального развития формируется добавочный сосок, который не мешает нормальному функционированию органа.
КАК РАБОТАЮТ МОЛОЧНЫЕ ЖЕЛЕЗЫ
У большинства девушек орган созревает в пубертатном периоде. С этого момента железистая ткань готова производить секрет – грудное молоко. Но сам процесс вскармливания длится лишь несколько лет, все остальное время грудь является предметом гордости и красоты женщины.
Масса молочной железы у девушек не превышает 300 грамм, но во время вынашивания ребенка и кормления увеличивается втрое.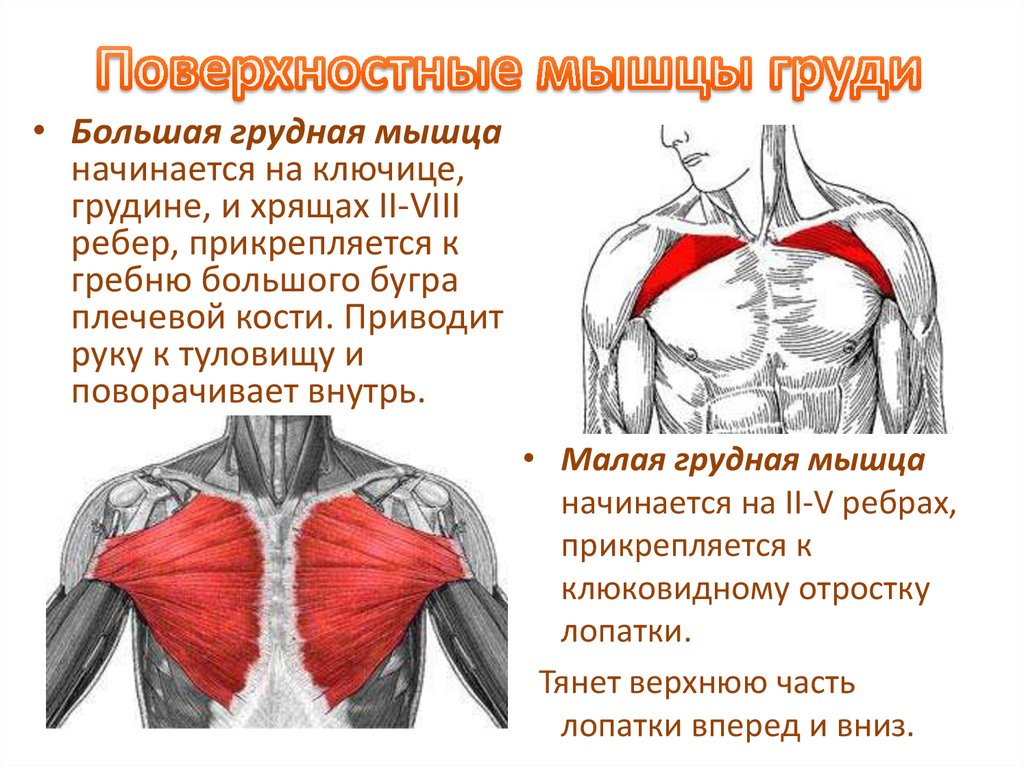 Поперечный диаметр груди обычно не превышает 12-16 см.
Поперечный диаметр груди обычно не превышает 12-16 см.
Именно во время беременности и лактации наиболее активна секреторная деятельность органа. Уже после зачатия груди набухают, соски темнеют, а в молочных дольках начинает вырабатываться молозиво.
Всплеск гормонов приводит к увеличению груди, а после родов железистая ткань секретирует молоко, которое является самым полезным продуктом для малыша.
Из-за того, что в процессе беременности и лактации грудь значительно изменяется, пластическая хирургия в этот период нежелательна. В остальное время по желанию женщины с помощью современных технологий можно видоизменять не только форму, но и размеры органа. Это добавляет женщине сексуальности и способствует эстетической красоте и потрясающим контурам тела.
Грудь – эталон женственности и красоты, но природой предназначена для выполнения важнейших функций, включая естественное вскармливание.
Поэтому молочные железы имеют сложное строение, скрытое под красивым внешним обликом. Любой женщине будет интересно узнать, прежде чем решиться на пластическую операцию, как же устроены молочные железы.
Любой женщине будет интересно узнать, прежде чем решиться на пластическую операцию, как же устроены молочные железы.
Строение молочных желез | Лактирующая молочная железа | Исследование
У доктора Донны Геддес из Университета Западной Австралии в процессе проведения ультразвукового сканирования лактирующих молочных желез начали появляться сомнения в правильности анатомических изображений в учебниках. Стандартная модель молочной железы основывалась на анатомическом препарировании трупов, которое проводил в 1840 году сэр Эстли Купер. При поддержке компании Medela были проведены дополнительные современные исследования, и их результаты изменили наше представление о лактирующей молочной железе.
Поделиться этой информацией
Основные результаты
Исследование, проведенное Университетом Западной Австралии, привело к некоторым революционным открытиям, существенно изменившим большую часть прежних представлений о строении лактирующей молочной железы.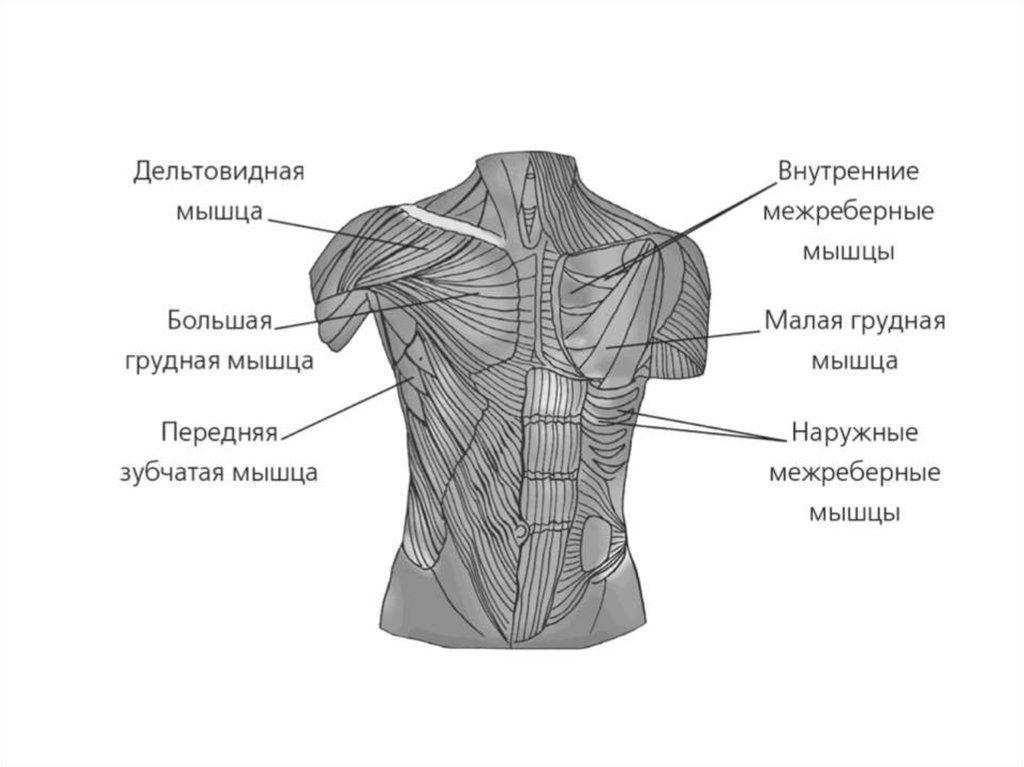
Основные результаты исследования
- У молочной железы от 4 до 18 протоковых отверстий (ранее считалось, что их 15–20).
- Ближе к соску протоки разветвляются.
- Традиционно описываемых млечных синусов не существует.
- Протоки могут располагаться ближе к поверхности кожи, что позволяет им легче сжиматься.
- Большая часть железистой ткани располагается в пределах 30 мм от соска.
Иллюстрация, разработанная компанией Medela на основе этих новых открытий, теперь используется во множестве учебников и на веб-сайтах.
Практическое значение
Применительно к лактации важно учитывать три основных момента.
- Быстрый первоначальный прилив молока очень важен для его эффективного извлечения.
- Воронки для сцеживания должны быть подобраны по размеру индивидуально для каждой мамы.
- При поддержке груди во время сцеживания очень важно положение рук.
1. Быстрый и эффективный первоначальный прилив молока очень важен для его дальнейшего оптимального извлечения
Поскольку исследование не подтвердило наличия млечных синусов, то в протоках не могут храниться большие объемы молока, соответственно, до прилива молока можно извлечь лишь очень небольшое его количество. Известно, что в начале кормления ребенок сосет быстро, что стимулирует секрецию молока. Исследования показывают, что первоначальный быстрый прилив молока затем вызывает череду последующих приливов. Фактически при использовании молокоотсоса с технологией двухфазного сцеживания при максимально комфортном уровне вакуума 80 % молока извлекается из груди в первые 7 минут (Kent et al 2008).
Известно, что в начале кормления ребенок сосет быстро, что стимулирует секрецию молока. Исследования показывают, что первоначальный быстрый прилив молока затем вызывает череду последующих приливов. Фактически при использовании молокоотсоса с технологией двухфазного сцеживания при максимально комфортном уровне вакуума 80 % молока извлекается из груди в первые 7 минут (Kent et al 2008).
Именно поэтому для стимуляции прилива молока при кормлении грудью важно обеспечить правильный захват груди ребенком, а также использовать такой молокоотсос, который может эффективно стимулировать выработку молока.
2. Воронки для сцеживания должны быть индивидуально подобраны по размеру
Правильно прилегающая воронка не будет сжимать поверхностные молочные протоки и обеспечит эффективное опорожнение груди.
3. Положение рук при поддержке груди или сцеживании
Поскольку 65 % железистой ткани располагается в пределах 30 мм от соска, а молочные протоки находятся довольно близко к поверхности, важно учитывать положение рук и пальцев при кормлении или сцеживании.
Грудная полость | Описание, анатомия и физиология
См. все СМИ
- Связанные темы:
- грудная клетка полость тела
Просмотреть весь связанный контент →
Резюме
Прочтите краткий обзор этой темы
грудная полость , также называемая грудной полостью , второе по величине полое пространство тела. Она окружена ребрами, позвоночным столбом и грудиной, или грудиной, и отделена от брюшной полости (самого большого полого пространства тела) мышечно-мембранозной перегородкой — диафрагмой. Он содержит легкие, средние и нижние дыхательные пути — трахеобронхиальное дерево — сердце, сосуды, транспортирующие кровь между сердцем и легкими, магистральные артерии, несущие кровь от сердца в общий кровоток, и крупные вены, по которым кровь течет. собирается для транспортировки обратно к сердцу. Сердце покрыто фиброзным мембранным мешком, называемым перикардом, который сливается со стволами сосудов, идущих к сердцу и от него. Грудная полость также содержит пищевод, канал, по которому пища проходит из горла в желудок.
Она окружена ребрами, позвоночным столбом и грудиной, или грудиной, и отделена от брюшной полости (самого большого полого пространства тела) мышечно-мембранозной перегородкой — диафрагмой. Он содержит легкие, средние и нижние дыхательные пути — трахеобронхиальное дерево — сердце, сосуды, транспортирующие кровь между сердцем и легкими, магистральные артерии, несущие кровь от сердца в общий кровоток, и крупные вены, по которым кровь течет. собирается для транспортировки обратно к сердцу. Сердце покрыто фиброзным мембранным мешком, называемым перикардом, который сливается со стволами сосудов, идущих к сердцу и от него. Грудная полость также содержит пищевод, канал, по которому пища проходит из горла в желудок.
Грудная полость выстлана серозной оболочкой, которая выделяет жидкую жидкость. Эта часть грудной клетки называется париетальной плеврой. Мембрана продолжается над легким, где она называется висцеральной плеврой, и над частью пищевода, сердца и крупных сосудов, как медиастинальная плевра, причем средостение представляет собой пространство и ткани и структуры между двумя легкими.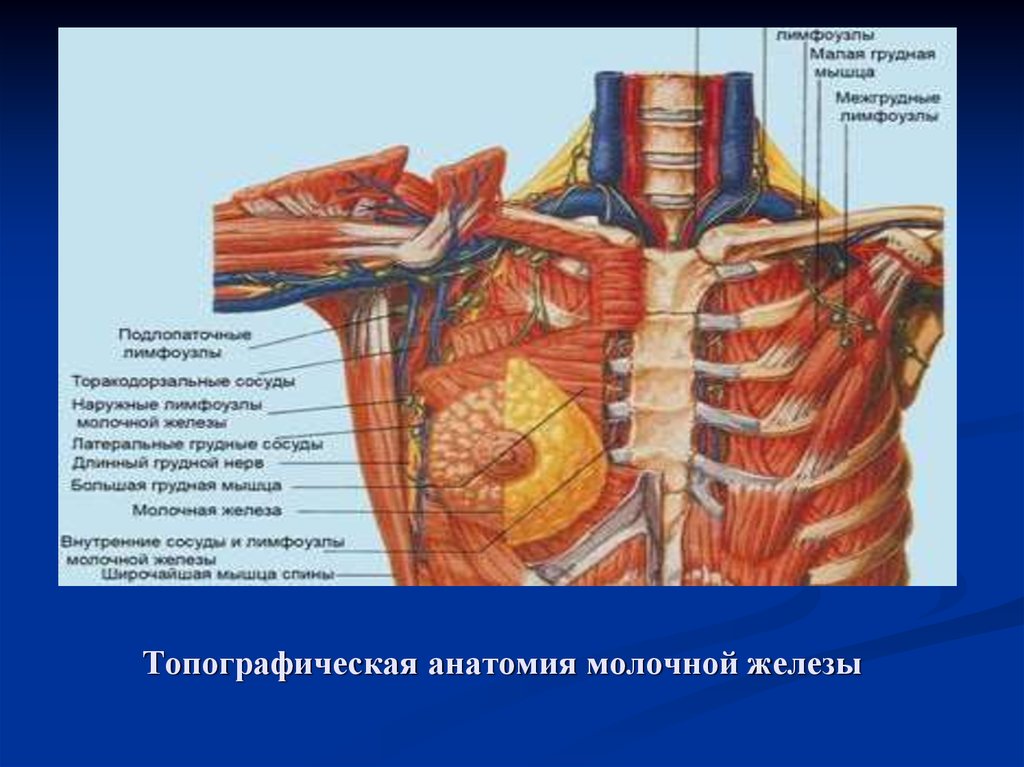 Поскольку атмосферное давление между париетальной плеврой и висцеральной плеврой меньше, чем давление внешней атмосферы, две поверхности имеют тенденцию соприкасаться, трение между ними во время дыхательных движений легкого устраняется смазывающим действием серозной жидкости. Плевральная полость – это пространство, если оно возникает между париетальной и висцеральной плеврой.
Поскольку атмосферное давление между париетальной плеврой и висцеральной плеврой меньше, чем давление внешней атмосферы, две поверхности имеют тенденцию соприкасаться, трение между ними во время дыхательных движений легкого устраняется смазывающим действием серозной жидкости. Плевральная полость – это пространство, если оно возникает между париетальной и висцеральной плеврой.
Britannica Quiz
Человеческое тело: правда или вымысел?
Плевра представляет собой непрерывный слой эндотелиальных или выстилающих клеток, поддерживаемый тонкой основой из рыхлой соединительной ткани. Мембрана хорошо снабжена кровеносными сосудами, нервами и лимфатическими каналами. Сосуды висцеральной части плевры тесно связаны с сосудами легких и бронхов; его артерии являются ветвями бронхиальных артерий, а вены смешиваются с легочной сетью капилляров. Под его внутренней стороной находится сеть крошечных лимфатических каналов или капилляров, которые проникают в легочное вещество или паренхиму и впадают в лимфатические узлы в воротах каждого легкого, точку входа и выхода для бронхов, кровеносных сосудов и нервы.
Заболевания, поражающие плевру и плевральную полость, кроме первичных опухолей, переносятся кровеносными сосудами или могут распространяться из смежных структур. Плевральная полость может быть контаминирована разрывом висцеральной или париетальной плевры.
Скопление жидкости в плевральной полости называется гидротораксом. Если жидкость кровянистая, состояние описывается как гемоторакс; если он содержит гной, пиоторакс. Скопление жидкости может сопровождаться или не сопровождаться воздухом. При наличии воздуха аффикс — пневмо — вставляется в каждое из упомянутых названий, например, гидропневмоторакс .
Проникновение воздуха в плевральную полость снаружи, как при проникающем ранении грудной клетки, или изнутри при разрыве расширенных альвеол (воздушных мешков легкого) или кисты вызывает пневмоторакс, превращая полость в камеру положительного давления и коллабирование легкого, что, в свою очередь, приведет к снижению оксигенации венозной крови. Коллапс также может оказывать пагубное влияние на сердце.
Коллапс также может оказывать пагубное влияние на сердце.
Оформите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подписаться сейчас
Воспаление плевры, обычно диффузное, поражающее одну или обе стороны, называется плевритом. Различают две формы: 1) простой, сухой или фибринозный плеврит; и (2) экссудативный плеврит, при котором мембрана выделяет избыточное количество жидкости. Поскольку плевра хорошо снабжена нервами, плеврит может быть чрезвычайно болезненным, особенно когда легкие двигаются при дыхании. Общими симптомами являются боль, одышка и лихорадка. Лечение направлено на эвакуацию жидкости и облегчение основного состояния, часто инфицированного легкого, но реже диффузного воспалительного состояния, такого как ревматоидный артрит.
Разрыв грудного протока, главного лимфатического канала, вызывает хилоторакс, характеризующийся выходом лимфы в плевральную полость.
Эпидемическая плевродиния, или болезнь Борнхольма, представляет собой острую инфекцию различных тканей плевральной полости вирусами Коксаки группы В или некоторыми другими энтеровирусами.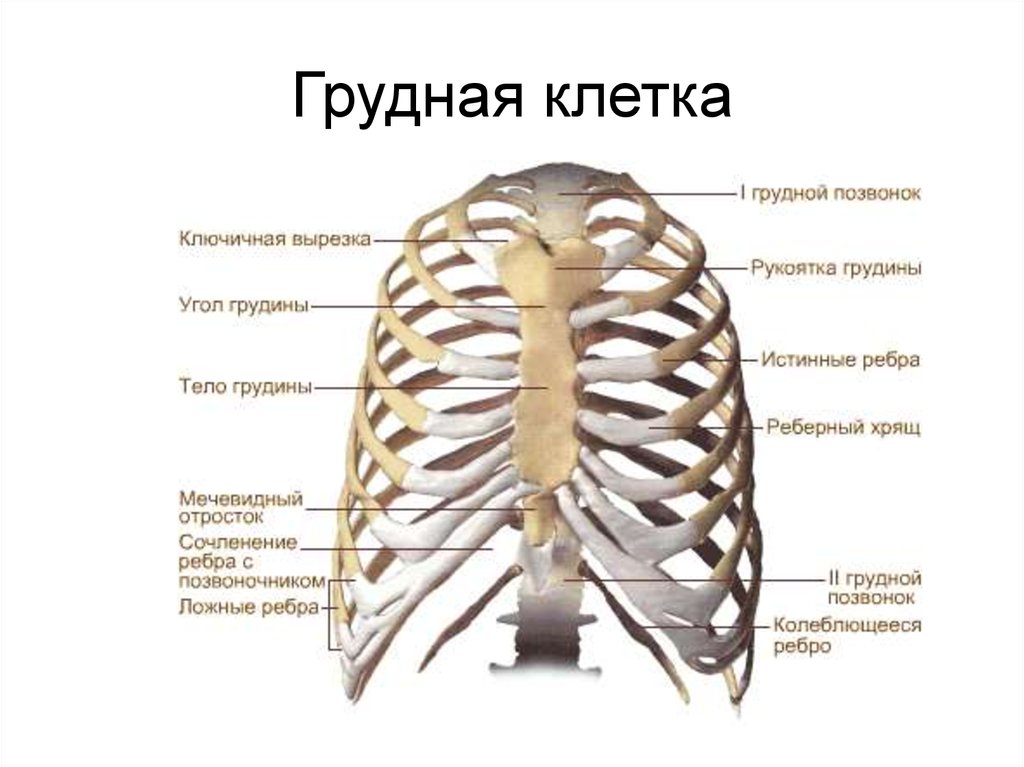 Заболевание характеризуется общим недомоганием и болями в грудных мышцах и верхней части живота. Эта боль обычно усиливается при дыхании и кашле, часто присутствует боль в других мышцах. Состояние стихает через два-пять дней, но иногда может потребоваться несколько недель, чтобы исчезнуть.
Заболевание характеризуется общим недомоганием и болями в грудных мышцах и верхней части живота. Эта боль обычно усиливается при дыхании и кашле, часто присутствует боль в других мышцах. Состояние стихает через два-пять дней, но иногда может потребоваться несколько недель, чтобы исчезнуть.
Редакторы Британской энциклопедии Эта статья была недавно отредактирована и обновлена Карой Роджерс.
Анатомия, грудная клетка — StatPearls — NCBI Bookshelf
Введение
Грудная клетка — это область между брюшной полостью снизу и корнем шеи сверху.[1][2] Он формируется из грудной стенки, ее поверхностных структур (молочной железы, мышц и кожи) и грудной полости.
Полное понимание анатомии и функции грудной клетки поможет идентифицировать, дифференцировать и лечить множество патологий, которые могут возникать в грудной клетке. В этой статье будет рассмотрена общая анатомия грудной клетки, а также затронуты некоторые клинические аспекты.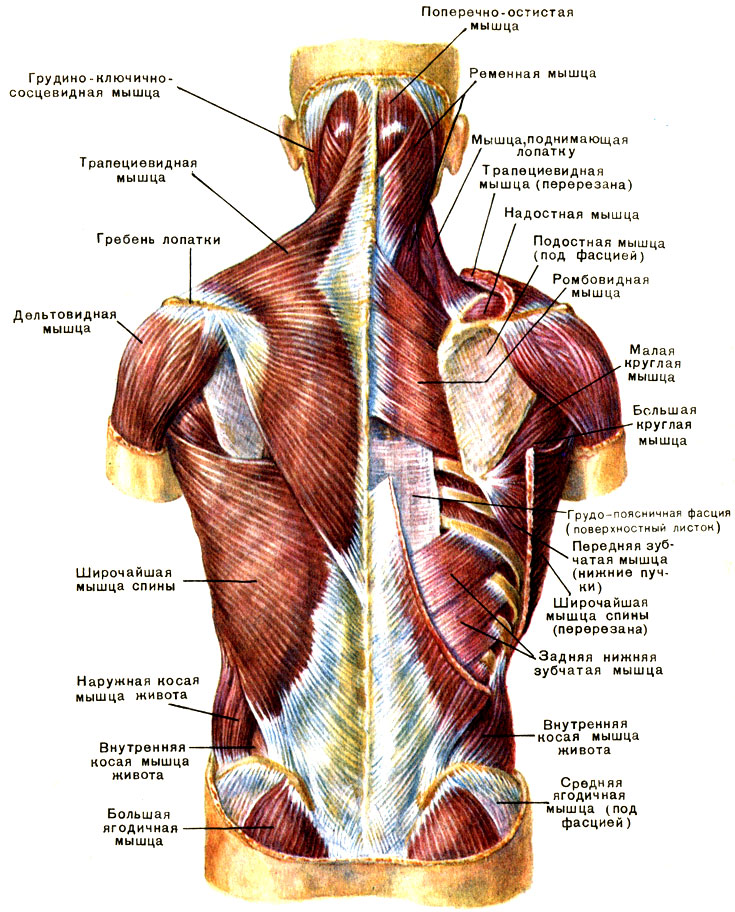
Структура и функция
Грудная стенка
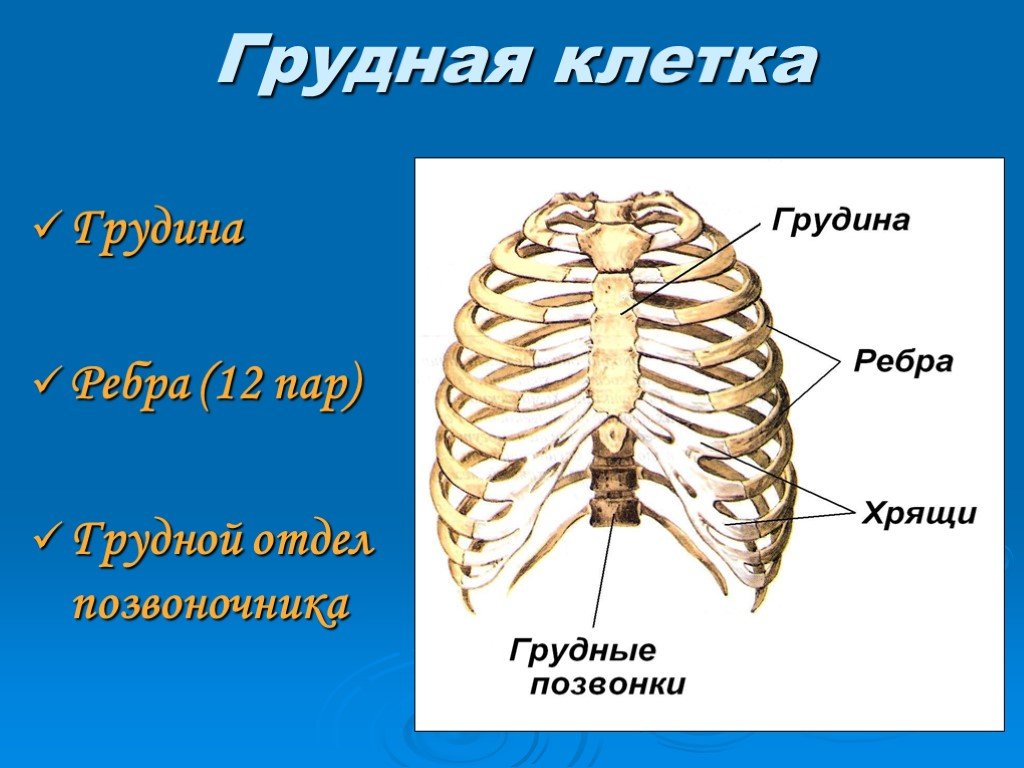
Грудная стенка образована 12 ребрами, 12 грудными позвонками, хрящами, грудиной и пятью мышцами.[1] Он функционирует при движении, дыхании и защите грудной полости.
Тела грудных позвонков и межпозвонковые диски образуют заднюю грудную стенку. [4] Каждое ребро сочленяется с двумя одновременными телами позвонков и изгибается в боковом, переднем и нижнем направлениях. Первые семь истинных ребер сочленяются с грудиной спереди, ложные ребра с 8 по 10 имеют хрящевые отростки для сообщения с грудиной, в то время как плавающие ребра 11 и 12 не сообщаются с грудиной, образуя костный каркас грудной стенки.
От поверхностных до глубоких, мышцы грудной стенки включают наружные межреберные, внутренние межреберные, самые внутренние межреберные, подреберные (сзади) и поперечные мышцы грудной клетки (спереди).[5] Эти мышцы функционируют при дыхании, перемещая ребра, тем самым изменяя объем грудной полости. Примечательно, что некоторые мышцы прикреплены к грудной клетке, расположены поверхностно или действуют как продолжение грудной клетки. Эти мышцы обеспечивают движение плечевого пояса, позвоночника, грудной клетки и таза, а также способствуют дыханию.
Эти мышцы обеспечивают движение плечевого пояса, позвоночника, грудной клетки и таза, а также способствуют дыханию.
Ткань молочной железы располагается над передней стенкой грудной клетки поверхностно по отношению к большой грудной мышце.[6] Ткань молочной железы состоит из молочных желез, фиброзной ткани, жира, ареолярного комплекса и соска.
Грудная полость
Грудная полость находится глубоко в грудной стенке, выше диафрагмы и ниже корня шеи (грудного отверстия).[2] В грудной полости расположены органы и ткани, функционирующие в дыхательной (легкие, бронхи, трахея, плевра), сердечно-сосудистой (сердце, перикард, крупные сосуды, лимфатические сосуды), нервной (блуждающий нерв, симпатическая цепь, диафрагмальный нерв, возвратный гортанный нерв), иммунная (тимус) и пищеварительная (пищевод) системы.
Грудная полость обычно может быть разделена на четко установленные отделы.[2] В первую очередь плевральные полости и средостение. Имеются две плевральные полости, содержащие соответственно левое и правое легкое и плевру. Средостение является центральным и находится между двумя двусторонними плевральными полостями. Средостение простирается до внутреннего края грудины спереди, внутреннего края грудных тел позвонков сзади и охватывает всю вертикальную длину грудной полости.
Средостение является центральным и находится между двумя двусторонними плевральными полостями. Средостение простирается до внутреннего края грудины спереди, внутреннего края грудных тел позвонков сзади и охватывает всю вертикальную длину грудной полости.
Горизонтальная плоскость (также известная как грудная плоскость) через угол грудины (соединение рукоятки и тела грудины) пересекает соединение позвонков T4-T5 и разделяет верхнее и нижнее средостение.[2] Нижнее средостение далее подразделяется на передний, средний и задний отделы передней и задней поверхностями перикарда. Переднее средостение находится кпереди от перикардиальной сумки, среднее средостение содержит сердце и перикард, а заднее средостение — кзади от перикардиальной сумки.
Общее содержимое каждого отдела средостения:
Плевральные полости – легкие и плевра
Переднее средостение — соединительная ткань, вилочковая железа и лимфатические узлы
Среднее средостение — сердце, корешки крупных сосудов, диафрагмальный нерв и перикард
Заднее средостение — нисходящая аорта, непарные вены, пищевод, блуждающий нерв, симпатические нервы, бронхи и грудной лимфатический проток
Эмбриология ).
 Эти слои известны как внешняя эктодерма, средняя мезодерма и внутренняя энтодерма. Вдоль средней линии дифференцировка нервных клеток образует нервную трубку, которая продолжает развиваться внутри мезодермы. Складываясь таким образом, что энтодерма становится интернализованной, образуется трехслойная трубчатая структура, из которой происходят все структуры грудной клетки.
Эти слои известны как внешняя эктодерма, средняя мезодерма и внутренняя энтодерма. Вдоль средней линии дифференцировка нервных клеток образует нервную трубку, которая продолжает развиваться внутри мезодермы. Складываясь таким образом, что энтодерма становится интернализованной, образуется трехслойная трубчатая структура, из которой происходят все структуры грудной клетки.Грудная стенка
Во время развития сомиты параксиальной мезодермы формируются на противоположных сторонах нервной трубки.[7] Дифференциация сомитов образует кости, хрящи, мышцы и дерму.[1] Далее удлинение и складывание приведут к развитию грудной стенки и ограждению грудной полости.
Грудная полость
Сердечно-сосудистая система возникает из слоя мезодермы в виде слияния сердечных миобластов, известного как кардиогенное поле.[8][9]] Это поле изначально имеет форму подковы, но вращается, образуя примитивную сердечную трубку. Дифференцировка эндотелиальных клеток, клеток миокарда и клеток перикарда образует трубку, которая направляет кровь из венозной системы в примитивную аорту (в направлении от каудального к головному). Через три недели удлинение и изгиб трубки образуют сердечную петлю. Пролиферация и разрушение клеток формируют желудочки, перегородки, клапаны и трабекулы сердца. При рождении ряд физиологических изменений приводит к перфузии легких, в частности к изменению потока через овальное отверстие и закрытию артериального протока.
Через три недели удлинение и изгиб трубки образуют сердечную петлю. Пролиферация и разрушение клеток формируют желудочки, перегородки, клапаны и трабекулы сердца. При рождении ряд физиологических изменений приводит к перфузии легких, в частности к изменению потока через овальное отверстие и закрытию артериального протока.
Дыхательная система начинается от вентральной стенки первичной энтодермы передней кишки в виде дивертикула в возрасте от 3 до 6 недель.[10] Этот дивертикул удлиняется каудально, образуя параллельную трубку (примитивная трахея) впереди передней кишки (примитивный пищевод). Трахея образует бронхиальные почки каудально, давая начало будущим долям легких (две слева и три справа). Плевра образуется из окружающей мезодермы, покрывающей бронхиальные почки. Морфогенез и дифференцировка бронхиальных зачатков приводят к развитию бронхиального дерева, бронхиол, альвеол и сосудистой сети легких. Продукция легочного сурфактанта начинается в 24 недели и может предотвратить ателектаз в 32 недели. Альвеолы продолжают созревать до восьми лет после родов.
Альвеолы продолжают созревать до восьми лет после родов.
Вилочковая железа развивается в грудной полости из вентрального третьего глоточного кармана.[11] Несмотря на то, что при рождении он большой, вилочковая железа регрессирует во взрослую жизнь.
Кровоснабжение и лимфатическая система
Грудная стенка
Грудная стенка имеет обильное коллатеральное кровоснабжение.[4]
Глубокая сосудисто-нервная плоскость грудной стенки находится между самой внутренней межреберной мышцей и внутренней межреберной мышцей. Здесь задние межреберные артерии (ветви подключичной и аорты) идут чуть ниже каждого ребра и отдают коллатеральные межреберные ветви, которые меньше по размеру и проходят чуть выше каждого ребра. Эти артерии заканчиваются в виде сообщений с передними межреберными артериями.
Спереди кровоснабжение грудной стенки осуществляется преимущественно из внутренних грудных (грудных) артерий, которые проходят глубоко к реберным хрящам из подключичной артерии.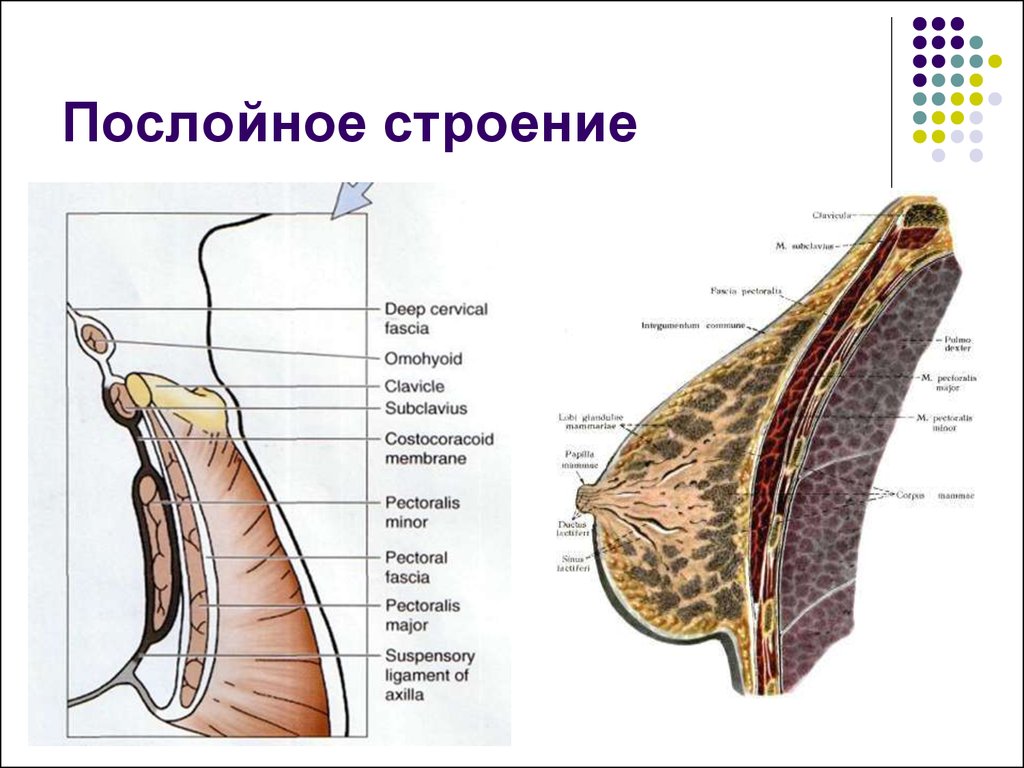 [4][13] По мере того, как внутренняя грудная артерия опускается, она дает передние межреберные ветви и перфорации, а затем заканчивается мышечно-диафрагмальной и верхней надчревной артериями. Внутренние грудные артерии и перфоранты обычно используются в качестве трансплантатов при шунтировании сердца и в качестве реципиентных сосудов для хирургических лоскутов.
[4][13] По мере того, как внутренняя грудная артерия опускается, она дает передние межреберные ветви и перфорации, а затем заканчивается мышечно-диафрагмальной и верхней надчревной артериями. Внутренние грудные артерии и перфоранты обычно используются в качестве трансплантатов при шунтировании сердца и в качестве реципиентных сосудов для хирургических лоскутов.
Кровоснабжение боковой стенки грудной клетки осуществляется ветвями подмышечной артерии (торакодорсальная, латеральная грудная и грудоакромиальная артерии).
Кровоснабжение задней грудной стенки осуществляется из дорсальных ветвей задних межреберных артерий и дорсальной лопаточной артерии.
Внизу коллатерализация крови из поверхностных и глубоких нижних надчревных артерий.
Грудная полость
Крупные сосуды преимущественно расположены в верхнем и заднем средостении, хотя они берут начало/оканчиваются в сердце (среднее средостение).[14] Эти сосуды включают аорту, верхнюю полую вену, легочную артерию, легочные вены и нижнюю полую вену.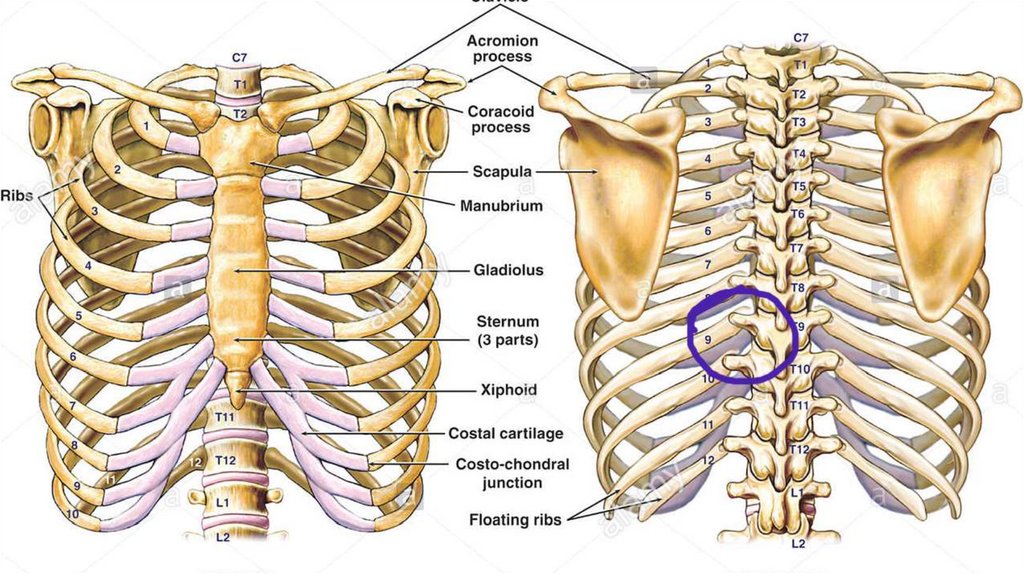
Аорта отходит от левого желудочка сердца и изгибается кверху и кзади. Рядом с местом отхождения аорты (выше аортального клапана) аорта снабжает сердце через левую и правую коронарные артерии. У дуги аорты отходят три ветви, которые в конечном итоге кровоснабжают голову, верхнюю конечность и грудную стенку. Этими артериями являются плечеголовной ствол, левая общая сонная и левая подключичная артерии. Когда аорта опускается кзади от сердца в левом паравертебральном желобе, задние межреберные артерии с 3-й по 11-ю отделяются и кровоснабжают грудную стенку. Аорта выходит из грудной клетки, прободая диафрагму на уровне Т12.
Венозная система обычно следует за артериальной системой, за исключением некоторых отличий.[15] Кровь возвращается к сердцу (правому предсердию) либо через верхнюю полую вену, либо через нижнюю полую вену. Верхняя полая вена отводит кровь от двусторонних плечеголовных вен и непарной венозной системы. Нижняя полая вена проходит небольшое расстояние после прокола диафрагмы на уровне Т8 для оттока крови из брюшной полости и нижних конечностей в дно правого предсердия.
Непарная венозная система состоит из полунепарных, добавочных непарных и непарных вен.[15] Полунепарная и добавочная непарная вены впадают в левые задние межреберные вены и сообщаются с левой общей подвздошной веной. Непарная вена впадает в правые задние межреберные вены, полунепарную и добавочную непарную вены в верхнюю полую вену.
Лимфатическая система всего тела, кроме правой верхней конечности и правой половины головы, впадает в грудной проток.[16][15] В грудной клетке грудной проток проходит через диафрагму через отверстие аорты, поднимается непосредственно кпереди от тел грудных позвонков и впадает в место слияния левой подключичной и внутренней яремной вен. Правый лимфатический проток обеспечивает отток лимфы с правой стороны головы и правой верхней конечности в правую плечеголовную вену.
Нервы
Грудная стенка
Грудные спинномозговые нервы от T1 до T12 выходят через межпозвонковые отверстия и разветвляются на переднюю и заднюю ветви ветви.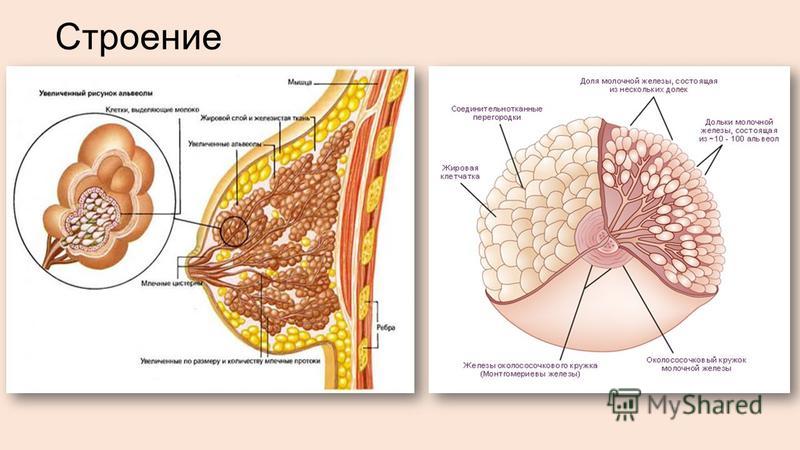 Ветви передней ветви (межреберные нервы) проходят с задними межреберными сосудами чуть ниже каждого ребра в сосудисто-нервном пространстве (между самой внутренней межреберной мышцей и внутренней межреберной мышцей). По ходу их отходят коллатеральные, боковые кожные и передние кожные ветви. Ветви передней ветви иннервируют кожу над ребрами и мышцами грудной стенки. Ветви задней ветви иннервируют кожу задней грудной стенки и мышцы позвоночника.
Ветви передней ветви (межреберные нервы) проходят с задними межреберными сосудами чуть ниже каждого ребра в сосудисто-нервном пространстве (между самой внутренней межреберной мышцей и внутренней межреберной мышцей). По ходу их отходят коллатеральные, боковые кожные и передние кожные ветви. Ветви передней ветви иннервируют кожу над ребрами и мышцами грудной стенки. Ветви задней ветви иннервируют кожу задней грудной стенки и мышцы позвоночника.
Плечевое сплетение начинается от спинномозговых нервов от С5 до Т1 и расположено выше грудной клетки.[19] По мере формирования стволов, отделов и тяжей отходят нервы, снабжающие мышцы поверхностные к грудной стенке; сюда входят дорсальный лопаточный, медиальный и латеральный грудные, длинный грудной и торакодорсальный нервы.
Грудная полость
Симпатическая нервная система тела образована двумя преганглионарными нейронами и одним постганглионарным нейроном от T1 до L2.[20] Нейроны образуют синапс в спинном мозге, симпатическом ганглии и органе-мишени. Преганглионарный нейрон спинного мозга короткий, в результате чего симпатический ганглий располагается вблизи межпозвонкового отверстия, глубже ребер и латеральнее грудных позвонков. Грудные симпатические ганглии сообщаются с шейными и поясничными симпатическими ганглиями, образуя симпатическую цепь. Из симпатической цепи постганглионарные нейроны иннервируют ряд структур, включая сердце, легкие, сосуды, тимус, пищевод и кожу.
Преганглионарный нейрон спинного мозга короткий, в результате чего симпатический ганглий располагается вблизи межпозвонкового отверстия, глубже ребер и латеральнее грудных позвонков. Грудные симпатические ганглии сообщаются с шейными и поясничными симпатическими ганглиями, образуя симпатическую цепь. Из симпатической цепи постганглионарные нейроны иннервируют ряд структур, включая сердце, легкие, сосуды, тимус, пищевод и кожу.
Блуждающий нерв отвечает за парасимпатическую иннервацию грудной полости.[21] Он присутствует с двух сторон и входит в грудную клетку в пределах оболочки сонной артерии с общей сонной артерией и внутренней яремной веной. Спускаясь в верхнем и заднем отделах средостения, блуждающий нерв посылает ветви к сердечному, легочному и пищеводному сплетениям. Блуждающий нерв выходит из грудной полости через пищеводное отверстие диафрагмы. Повреждение блуждающего нерва может привести к ряду симптомов, включая дисфагию, тахикардию, гипертонию, изменения слуха и голоса.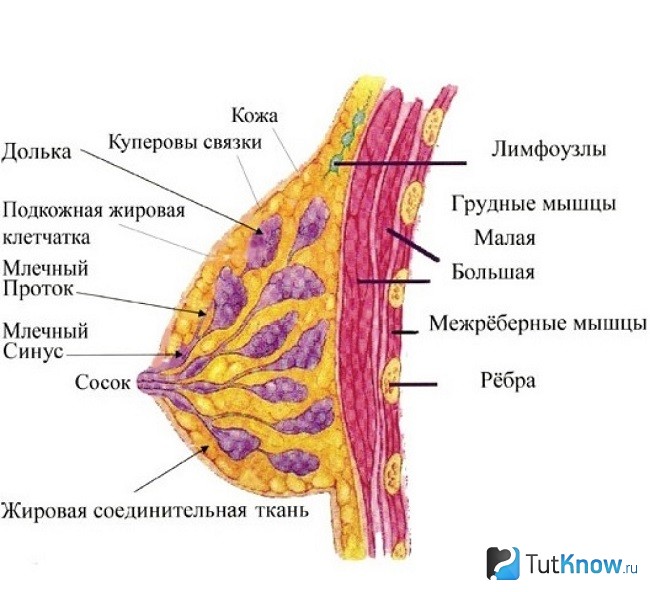
Левый возвратный гортанный нерв отходит от левого блуждающего нерва на уровне дуги аорты.[17][22] Он проходит медиально, ниже дуги аорты и поднимается, чтобы войти в шейку. Правый возвратный гортанный нерв не входит в грудную полость, а проходит под правой подключичной артерией от правого блуждающего нерва. Паралич возвратного гортанного нерва поражает мышцы гортани.[23]
Диафрагмальный нерв отходит от спинномозговых нервов от С3 до С5 на двусторонней основе.[17][24] Он входит в грудную клетку через верхнюю грудную апертуру и спускается кпереди от корней легких, латеральнее перикарда и заканчивается у мышцы диафрагмы. Паралич диафрагмального нерва может вызвать частичный или полный паралич диафрагмы, что может серьезно повлиять на дыхание.
Мышцы
На грудной стенке пять мышц.[5] От поверхностных до глубоких это наружные межреберные, внутренние межреберные, самые внутренние межреберные, подреберные (сзади) и поперечные мышцы грудной клетки (спереди). Эти мышцы изменяют объем грудной полости для осуществления дыхания.
Поверхностные мышцы грудной стенки участвуют в движении плечевого пояса, грудной стенки и позвоночника.[5][4] К этим мышцам относятся большая и малая грудные, передняя зубчатая мышца, поднимающая ребро, мышцы-разгибатели позвоночника, верхняя и нижняя задняя зубчатая мышца.
Диафрагма является важной мышцей для дыхательной функции. Он образует нижнюю границу грудной полости, отделяющую брюшную полость от грудной клетки. Сокращаясь, он увеличивает объем грудной клетки, что приводит к вдоху.
Другие мышцы, которые прикреплены к грудной стенке, но действуют преимущественно как продолжение грудной клетки, включают лестничную, грудино-ключично-сосцевидную и подключичную мышцы сверху. Мышцы, отходящие вниз, включают квадратную мышцу поясницы, большую/малую поясничную, наружную косую, внутреннюю косую, поперечную и прямую мышцы живота.
Физиологические варианты
Situs inversus — редкое врожденное заболевание, при котором внутренние органы грудной клетки и брюшной полости перевернуты по вертикальной оси. [25] Это состояние приводит к тому, что сердце и желудок располагаются преимущественно справа, а печень и желчный пузырь — слева. Это состояние не приводит к каким-либо симптомам, но может быть связано с повышенным риском сердечных заболеваний. Клинический осмотр и исследования органов потребуют зеркалирования в вертикальной плоскости.
[25] Это состояние приводит к тому, что сердце и желудок располагаются преимущественно справа, а печень и желчный пузырь — слева. Это состояние не приводит к каким-либо симптомам, но может быть связано с повышенным риском сердечных заболеваний. Клинический осмотр и исследования органов потребуют зеркалирования в вертикальной плоскости.
Декстрокардия — это редкое врожденное заболевание, при котором только сердце переворачивается по вертикальной оси. Хотя декстрокардия обычно не проявляется симптомами, обычно присутствуют другие аномалии сердца.
90% врожденных аномалий грудной стенки включают воронкообразную деформацию (вдавленность грудины) и килевидную деформацию (выпячивание грудины) [26]. Пациенты, как правило, бессимптомны, но некоторые могут испытывать ограничения физической активности. Хирургия может исправить обе аномалии и показана, когда деформация тяжелая и оказывает значительное психологическое или физическое влияние на жизнь пациента.
Хирургические соображения
Грудная стенка может быть проколота или надрезана по целому ряду показаний. [27][28][29][30] Введение дренажа по средней подмышечной линии в 4-м или 5-м межреберье проводят при пневмотораксе. Игольная декомпрессия по среднеключичной линии во 2-м межреберье — процедура при напряжённом пневмотораксе; перикардиоцентез выполняется чуть ниже мечевидного отростка под углом от 15 до 30 градусов к коже, заднебоковая торакотомия является распространенным методом доступа к легким и пищеводу, переднебоковая торакотомия может обеспечить доступ к сердцу, легким и пищеводу, срединная стернотомия открывает доступ к сердцу.
[27][28][29][30] Введение дренажа по средней подмышечной линии в 4-м или 5-м межреберье проводят при пневмотораксе. Игольная декомпрессия по среднеключичной линии во 2-м межреберье — процедура при напряжённом пневмотораксе; перикардиоцентез выполняется чуть ниже мечевидного отростка под углом от 15 до 30 градусов к коже, заднебоковая торакотомия является распространенным методом доступа к легким и пищеводу, переднебоковая торакотомия может обеспечить доступ к сердцу, легким и пищеводу, срединная стернотомия открывает доступ к сердцу.
Чрескожное вмешательство обеспечивает доступ к сердцу и сосудам сердца и легких.[31][32] Торакальный хирург выполняет эту процедуру, вводя катетер через артерии верхней или нижней конечности. [33] В зависимости от размера и расположения новообразования существует вероятность закупорки крови, воздуха, лимфы или пищи. Структуры с изначально низким давлением, такие как вены, лимфатические сосуды и пищевод, вероятно, сдавливаются. Артерии, дыхательные пути, камеры сердца и нервы потенциально могут быть сдавлены, но для того, чтобы произошли физиологические изменения, потребуется большее внешнее давление. Полезно подумать о том, в каком отделе грудной полости находится новообразование, чтобы понять, какие структуры могут вызвать обструкцию, например, новообразование в верхнем средостении рядом с правой плечеголовной веной сначала сдавит правую брахиоцефальную вену и правый лимфатический проток , что приведет к при венозном застое и лимфедеме правой верхней конечности.
Полезно подумать о том, в каком отделе грудной полости находится новообразование, чтобы понять, какие структуры могут вызвать обструкцию, например, новообразование в верхнем средостении рядом с правой плечеголовной веной сначала сдавит правую брахиоцефальную вену и правый лимфатический проток , что приведет к при венозном застое и лимфедеме правой верхней конечности.
Переломы ребер могут по-разному воздействовать на окружающие анатомические структуры. Множественные переломы ребер, приводящие к вилянию грудной клетки, изменяют нормальную физиологию грудной клетки; сегмент цепа движется парадоксальным образом во время дыхания, снижая эффективность вентиляции [34]. Механизм перелома может привести к повреждению межреберных мышц, сосудов и нервов, что приводит к слабости, кровоизлиянию и мышечному параличу соответственно. Смещение ребра поверхностно может привести к повреждению мышц, сосудов и кожи над грудной клеткой. Смещение ребра внутрь проткнет плевру раньше легкого; это может вызвать кровотечение в плевральной полости или легком. Непосредственное сообщение между плевральной полостью и воздухом за пределами грудной клетки может привести к пневмотораксу (скоплению воздуха в плевральной полости). Напряженный пневмоторакс возникает, если объем воздуха в плевральной полости приводит к смещению структур средостения в сторону от напряженного пневмоторакса [35]. Это состояние обычно возникает при создании системы одностороннего клапана, и воздух продолжает поступать в плевральную полость на вдохе, не выходя из нее. Это состояние лечится введением иглы через второе межреберье для высвобождения пневмоторакса.
Непосредственное сообщение между плевральной полостью и воздухом за пределами грудной клетки может привести к пневмотораксу (скоплению воздуха в плевральной полости). Напряженный пневмоторакс возникает, если объем воздуха в плевральной полости приводит к смещению структур средостения в сторону от напряженного пневмоторакса [35]. Это состояние обычно возникает при создании системы одностороннего клапана, и воздух продолжает поступать в плевральную полость на вдохе, не выходя из нее. Это состояние лечится введением иглы через второе межреберье для высвобождения пневмоторакса.
Скопление жидкости в перикардиальном пространстве (перикардиальный выпот) в конечном счете ограничивает пространство, которое сердце имеет в среднем средостении.[36] Это состояние может создать внешнее давление на сердечную мышцу и крупные сосуды, которые входят в полость перикарда и достигают сердца. Внешнее давление (тампонада сердца) может препятствовать притоку крови к сердцу и ограничивать эффективность диастолы. Здесь требуется перикардиоцентез для дренирования содержимого полости перикарда.
Здесь требуется перикардиоцентез для дренирования содержимого полости перикарда.
Аневризма и расслоение аорты могут возникать в различных областях грудной полости; в конечном итоге это повлияет на различные артериальные ветви, изменяя тяжесть заболевания. [37] Расслоение аорты типа А (расслоение, возникающее проксимальнее левой подключичной артерии) в отличие от расслоения аорты типа В (расслоение, возникающее дистальнее левой подключичной артерии, имеет дополнительный потенциал обструкции коронарных артерий и общих сонных артерий, что приводит к инфаркту миокарда и церебральной гипоперфузии соответственно) , Это рассуждение требует, чтобы расслоение аорты типа А было неотложной медицинской помощью с лечением, скорее всего, включающим хирургическое вмешательство, а не только антигипертензивные препараты.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье. Рис.
 Предоставлено Gray’s Anatomy Plates
Предоставлено Gray’s Anatomy PlatesРисунок
Плевра, вид грудной клетки спереди; показаны отношения плевры и легких к стенке грудной клетки, плевра выделена синим цветом; легкие фиолетового цвета. Предоставлено Grey’s Anatomy Plates
Рисунок
Плевра, боковой вид грудной клетки; показаны отношения плевры и легких к стенке грудной клетки, плевра выделена синим цветом; легкие фиолетового цвета. Предоставлено Gray’s Anatomy Plates
Рисунок
Средостение, поперечный срез грудной клетки, показывающий содержимое среднего и заднего средостения, левого диафрагмального нерва, сердца, легких, легочной плевры, реберной плевры. Предоставлено Gray’s Anatomy Plates
Рисунок
Поверхностная анатомия грудной клетки, левая сторона грудной клетки, трапециевидная мышца, большая грудная мышца, передняя зубчатая мышца, наружная косая мышца живота, прямая мышца живота, широчайшая мышца спины. Предоставлено Grey’s Anatomy Plates
Ссылки
- 1.

Хуссейн А., Бернс Б. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, грудная клетка, стена. [PubMed: 30571035]
- 2.
Стоддард Н., Хейл Дж. Р., Лоури Д. Р. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, грудная клетка, средостение. [PubMed: 30969641]
- 3.
Донли Э.Р., Холм М.Р., Лойд Дж.В. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 2 октября 2022 г. Анатомия, грудная клетка, движения стен. [В паблике: 30252279]
- 4.
Клеменс М.В., Эванс К.К., Мардини С., Арнольд П.Г. Введение в реконструкцию грудной клетки: анатомия и физиология грудной клетки и показания к реконструкции грудной клетки. Семин Пласт Хирург. 2011 Февраль; 25 (1): 5-15. [Бесплатная статья PMC: PMC3140236] [PubMed: 22294938]
- 5.
Тан А., Бордони Б. StatPearls [Интернет].
 Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, грудная клетка, мышцы. [PubMed: 30855905]
Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, грудная клетка, мышцы. [PubMed: 30855905]- 6.
Rivard AB, Galarza-Paez L, Peterson DC. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, грудная клетка, грудь. [PubMed: 30137859]
- 7.
Kalamchi L, Valle C. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 мая 2022 г. Эмбриология, развитие позвоночника. [PubMed: 31751107]
- 8.
Мэтью П., Бордони Б. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Эмбриология, сердце. [В паблике: 30725998]
- 9.
Мурман А., Уэбб С., Браун Н.А., Ламерс В., Андерсон Р.Х. Развитие сердца: (1) формирование сердечных камер и артериальных стволов. Сердце. 2003 г., июль; 89 (7): 806-14. [Бесплатная статья PMC: PMC1767747] [PubMed: 12807866]
- 10.

Рехман С., Бача Д. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Эмбриология, легочная патология. [PubMed: 31335092]
- 11.
Ремиен К., Ян А. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, голова и шея, тимус. [В паблике: 30969570]
- 12.
Кочбек Л., Ракуша М. Общий ствол задних межреберных артерий от грудной аорты: анатомические вариации, частота и значение у отдельных лиц. Сур Радиол Анат. 2018 Апрель; 40 (4): 465-470. [PubMed: 29532168]
- 13.
Shahoud JS, Kerndt CC, Burns B. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, грудная клетка, внутренние грудные (внутренние грудные) артерии. [В паблике: 30726022]
- 14.
Rizvi S, Wehrle CJ, Law MA. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г.
 Анатомия, грудная клетка, верхнее средостение и крупные сосуды. [PubMed: 30137860]
Анатомия, грудная клетка, верхнее средостение и крупные сосуды. [PubMed: 30137860]- 15.
Белый HJ, Soos MP. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 сентября 2022 г. Анатомия, грудная клетка, верхняя полая вена. [PubMed: 31424839]
- 16.
Илахи М., Сент-Люсия К., Илахи Т.Б. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, грудная клетка, грудной проток. [В паблике: 30020599]
- 17.
Wang J, Li J, Liu G, Deslauriers J. Нервы средостения. Клиника торакальной хирургии. 2011 май; 21(2):239-49, ix. [PubMed: 21477774]
- 18.
Гленеск Н.Л., Рахман С., Лопес П.П. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 29 мая 2022 г. Анатомия, грудная клетка, межреберные нервы. [PubMed: 30855826]
- 19.
Полкаро Л., Чарлик М., Дейли Д.Т. StatPearls [Интернет].
 Издательство StatPearls; Остров сокровищ (Флорида): 22 августа 2022 г. Анатомия, голова и шея, плечевое сплетение. [В паблике: 30285368]
Издательство StatPearls; Остров сокровищ (Флорида): 22 августа 2022 г. Анатомия, голова и шея, плечевое сплетение. [В паблике: 30285368]- 20.
Альшак М.Н., М. Дас Дж. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 14 мая 2022 г. Нейроанатомия, симпатическая нервная система. [PubMed: 31194352]
- 21.
Кенни Б.Дж., Бордони Б. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 14 ноября 2021 г. Нейроанатомия, черепной нерв 10 (блуждающий нерв) [PubMed: 30725856]
- 22.
Аллен Э., Минутелло К., Мурчек Б.В. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, голова и шея, возвратный гортанный нерв гортани. [В паблике: 29261997]
- 23.
Williamson AJ, Shermetaro C. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 19 августа 2022 г. Односторонний паралич голосовых связок.
 [PubMed: 30571041]
[PubMed: 30571041]- 24.
Оливер К.А., Ashurst JV. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, грудная клетка, диафрагмальные нервы. [PubMed: 30020697]
- 25.
Марта М.Дж., Фалькао Л.М., Сааведра Дж.А., Равара Л. Случай полного обратного положения. Преподобный Порт Кардиол. 2003 Январь; 22 (1): 91-104. [PubMed: 12712813]
- 26.
Броххаузен С., Туриал С., Мюллер Ф.К., Шмитт В.Х., Кордт В., Вильм Дж.М., Шир Ф., Киркпатрик С.Дж. Воронкообразная грудная клетка: история, гипотезы и варианты лечения. Interact Cardiovasc Thorac Surg. 2012 июнь; 14 (6): 801-6. [Бесплатная статья PMC: PMC3352718] [PubMed: 22394989]
- 27.
Currie GP, Alluri R, Christie GL, Legge JS. Пневмоторакс: обновление. Postgrad Med J. 2007 Jul; 83 (981): 461-5. [Бесплатная статья PMC: PMC2600088] [PubMed: 17621614]
- 28.
Юнг ХО. Перикардиальный выпот и перикардиоцентез: роль эхокардиографии.
 Korean Circ J. 2012, ноябрь; 42 (11): 725-34. [Бесплатная статья PMC: PMC3518705] [PubMed: 23236323]
Korean Circ J. 2012, ноябрь; 42 (11): 725-34. [Бесплатная статья PMC: PMC3518705] [PubMed: 23236323]- 29.
Мпакас А., Цакиридис К., Лампаки С., Каравергу А., Кипуру М., Лада М., Зарогулидис К., Зарогулидис П. Открытая торакотомия при пневмотораксе. Дж. Торак Дис. 7 февраля 2015 г. (Приложение 1): S50-5. [Бесплатная статья PMC: PMC4332106] [PubMed: 25774309]
- 30.
Ресер Д., Калискан Э., Толбум Х., Гвидотти А., Майсано Ф. Срединная стернотомия. Multimed Man Cardiothorac Surg. 2015; 2015 [PubMed: 26188337]
- 31.
Banning AP, Baumbach A, Blackman D, Curzen N, Devadathan S, Fraser D, Ludman P, Norell M, Muir D, Nolan J, Redwood S., Британское общество сердечно-сосудистых вмешательств. Чрескожное коронарное вмешательство в Великобритании: рекомендации по передовой практике, 2015 г. Сердце. 2015 Май; 101 Приложение 3 (Приложение 3): 1-13. [Бесплатная статья PMC: PMC4484255] [PubMed: 26041756]
- 32.

- 1.


