Влагалище сухожилий длинной отводящей мышцы и короткого разгибателя большого пальца кисти — e-Anatomy
ПОДПИСАТЬСЯ
ПОДПИСАТЬСЯ
Определение
English
Определение этой анатомической структуры пока отсутствует
Определение на:
English
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Галерея
Переводы
IMAIOS и некоторые третьи лица используют файлы cookie или подобные технологии, в частности для измерения аудитории. Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Вы можете дать, отозвать или отказаться от согласия на обработку данных в любое время, воспользовавшись нашим инструментом для настройки файлов cookie. Если вы не согласны с использованием данных технологий, это будет расцениваться как отказ от имеющего правомерный интерес хранения любых файлов cookie. Чтобы дать согласие на использование этих технологий, нажмите кнопку «Принять все файлы cookie».
Аналитические файлы сookie
Эти файлы cookiе предназначены для измерения аудитории: статистика посещаемости сайта позволяет улучшить качество его работы.
- Google Analytics
СПОСОБ ВОССТАНОВЛЕНИЯ ДЕФЕКТОВ СУХОЖИЛИЙ РАЗГИБАТЕЛЕЙ ПАЛЬЦЕВ КИСТИ. Патент № RU 2357691 МПК A61B17/56 | Биржа патентов
Реферат
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может использоваться при травмах предплечья для восстановления дефектов сухожилий разгибателей 1-5 пальцев кисти и локтевого разгибателя кисти на уровне предплечья. Техническим результатом изобретения является сохранение стабильности и активных движений в кистевом суставе, а также сохранение активных движений пальцев кисти в полном объеме, сокращение сроков лечения, снижение травматичности и упрощение операции.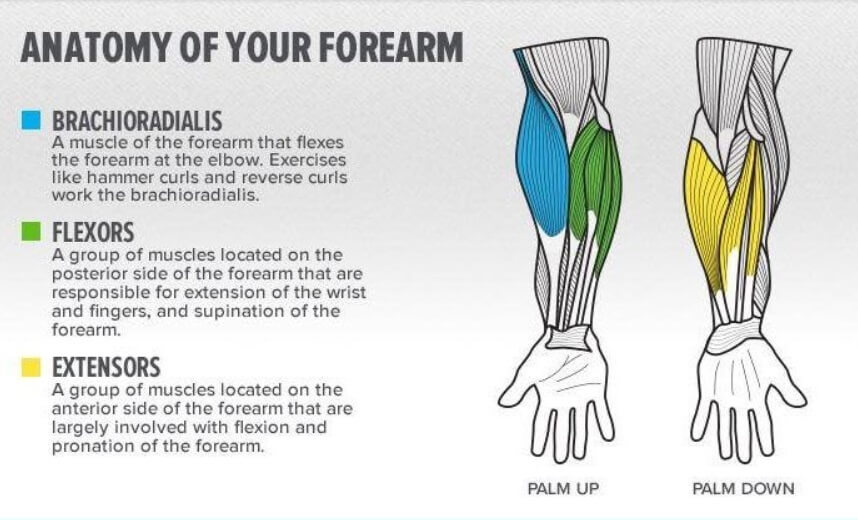 Осуществляют только два линейных разреза в проекции локтевого сгибателя кисти и на тыльной поверхности нижней трети предплечья. После этого сшивают между собой мышечно-сухожильные части сухожилий разгибателей первого пальца и мышечно-сухожильную часть сухожилия длинной мышцы, отводящей первый палец. Затем проводят сухожилие локтевого сгибателя кисти с локтевой стороны предплечья на его тыльную поверхность и подшивают его к ранее сшитым сухожилиям первого пальца путем петли при максимальном его разгибании и отведении. Производят сшивание между собой дистальных мышечно-сухожильных частей разгибателей 2-5 пальцев кисти. Осуществляют пластическое восстановление сухожилий разгибателей 2-5 пальцев кисти путем замещения их дефекта аутосухожилием длинной ладонной мышцы при максимальном разгибании кисти и производят пластику дефекта локтевого разгибателя кисти аутосухожилием подошвенной мышцы голени также при максимальном разгибании кисти.
Осуществляют только два линейных разреза в проекции локтевого сгибателя кисти и на тыльной поверхности нижней трети предплечья. После этого сшивают между собой мышечно-сухожильные части сухожилий разгибателей первого пальца и мышечно-сухожильную часть сухожилия длинной мышцы, отводящей первый палец. Затем проводят сухожилие локтевого сгибателя кисти с локтевой стороны предплечья на его тыльную поверхность и подшивают его к ранее сшитым сухожилиям первого пальца путем петли при максимальном его разгибании и отведении. Производят сшивание между собой дистальных мышечно-сухожильных частей разгибателей 2-5 пальцев кисти. Осуществляют пластическое восстановление сухожилий разгибателей 2-5 пальцев кисти путем замещения их дефекта аутосухожилием длинной ладонной мышцы при максимальном разгибании кисти и производят пластику дефекта локтевого разгибателя кисти аутосухожилием подошвенной мышцы голени также при максимальном разгибании кисти.
Формула изобретения
Способ восстановления дефекта сухожилий разгибателей пальцев кисти, включающий линейные разрезы в проекции локтевого сгибателя кисти и в области тыльной поверхности нижней трети предплечья, а также сшивание между собой мышечно-сухожильных частей сухожилий разгибателей 1-ого пальца и мышечно-сухожильной части сухожилия длинной мышцы, отводящей 1-ый палец, проведение сухожилия локтевого сгибателя кисти с локтевой стороны предплечья на его тыльную поверхность и подшивание его к ранее сшитым сухожилиям 1-ого пальца путем образования петли при максимальном разгибании и отведении 1 пальца, а также сшивание между собой дистальных мышечно-сухожильных частей разгибателей 2-5 пальцев кисти, отличающийся тем, что дополнительно осуществляют пластическое восстановление сухожилий разгибателей 2-5 пальцев кисти путем замещения их дефекта аутосухожилием длинной ладонной мышцы при максимальном разгибании кисти и осуществляют пластику дефекта локтевого разгибателя кисти также в положении максимального ее разгибания аутосухожилием подошвенной мышцы голени.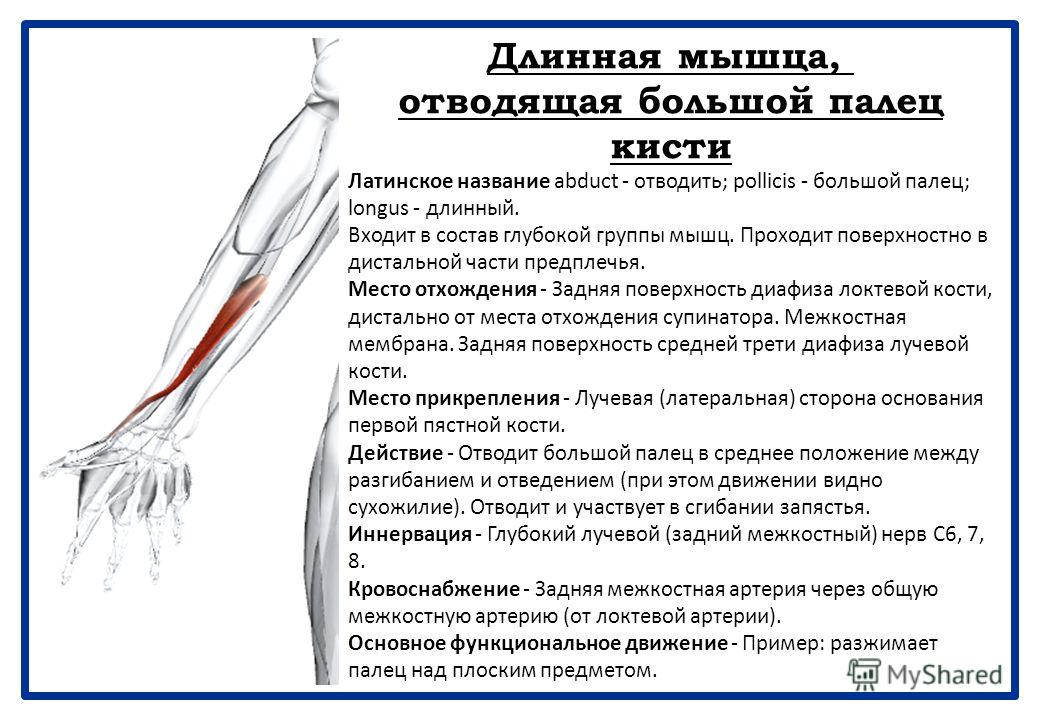
Описание
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может использоваться при травмах предплечья для восстановления дефектов сухожилий разгибателей 1-5 пальцев кисти и локтевого разгибателя кисти на уровне предплечья в 7-8 зонах [1].
При параличе лучевого нерва или его повреждении и, как следствие, отсутствии всех видов разгибания кисти и пальцев большинство авторов предлагает [2, 3] использовать сухожильную пластику на предплечье.
Одним из первых пластику сгибателей на неработающие разгибатели кисти на уровне предплечья применил Франк в 1898 году [3]. Он произвел мышечно-сухожильную транспозицию при параличе лучевого нерва, при этом укоротил лучевой сгибатель кисти, пересадил локтевой сгибатель кисти на общий разгибатель 2-5 пальцев, а часть расщепленного сухожилия лучевого сгибателя кисти — на длинный разгибатель большого пальца.
Недостатками операции, примененной Франком, являются:
— возникновение нестабильности кисти за счет ограничения ее движений;
— снижение силы большого пальца и ограничение его отведения.
Простотой, как пишет A.M.Волкова [3], отличается операция Джанелидзе, предложенная им в 1943 году. Принципиальным ее отличием от операции, примененной Франком, является то, что лучевой и локтевой сгибатели кисти отсекаются полностью по передней поверхности предплечья из 2-х разрезов, а локтевой сгибатель кисти сшивается уже с длинным разгибателем большого пальца бок в бок, а лучевой сгибатель кисти сшивается с общим разгибателем 2-5 пальцев. Для этого делается третий разрез по тыльной поверхности предплечья. После операции все три кожных разреза ушиваются. Кисть и первый палец фиксируются гипсом в положении максимального разгибания кисти и первого пальца на 6 недель.
Для этого делается третий разрез по тыльной поверхности предплечья. После операции все три кожных разреза ушиваются. Кисть и первый палец фиксируются гипсом в положении максимального разгибания кисти и первого пальца на 6 недель.
Главным недостатком данной операции является отсутствие полного объема активных движений в кистевом суставе и, как следствие, возникновение нестабильности кисти в кистевом суставе, так как кисть со временем после операции приобретает положение ладонной флексии за счет более сильных сгибателей кисти, что требует постоянного ношения какого-либо из ортезов для стабилизации кистевого сустава в функционально-выгодном положении кисти — 25-30 градусов. К недостаткам способа относится также пересечение здорового длинного разгибателя большого пальца, что может приводить к несостоятельности шва.
0″ xmlns:ns3=»http://www.w3.org/1998/Math/MathML3″ com:pnumber=»9″>В качестве прототипа по наиболее близкой технической сущности нами выбран способ хирургического лечения повреждений разгибателей 1-5 пальцев кисти, известный как способ Остен-Сакен-Джанелидзе [2]. Способ заключается в следующем: так же как и операция Джанелидзе, способ осуществляется из 3-х разрезов: первый разрез производят на тыльной поверхности нижней трети предплечья и осуществляют ревизию раны; второй и третий разрезы производят с передней стороны нижней трети предплечья соответственно проекции лучевого и локтевого сгибателей кисти, выделяют и отсекают их как можно дистальнее. Локтевой сгибатель кисти проводят с локтевой стороны на тыльную поверхность предплечья, подводят под сшитые ранее сухожилия первого пальца, захлестывают в виде петли и сшивают в максимальном отведении и разгибании первого пальца. Затем производят сшивание между собой дистальных мышечно-сухожильных частей разгибателей 2-5 пальцев. Аналогично проводят лучевой сгибатель кисти с лучевой стороны на тыльную поверхность, подводят под сшитые ранее сухожилия 2-5 пальцев, захлестывают его в виде петли и сшивают в положении максимального разгибания кисти.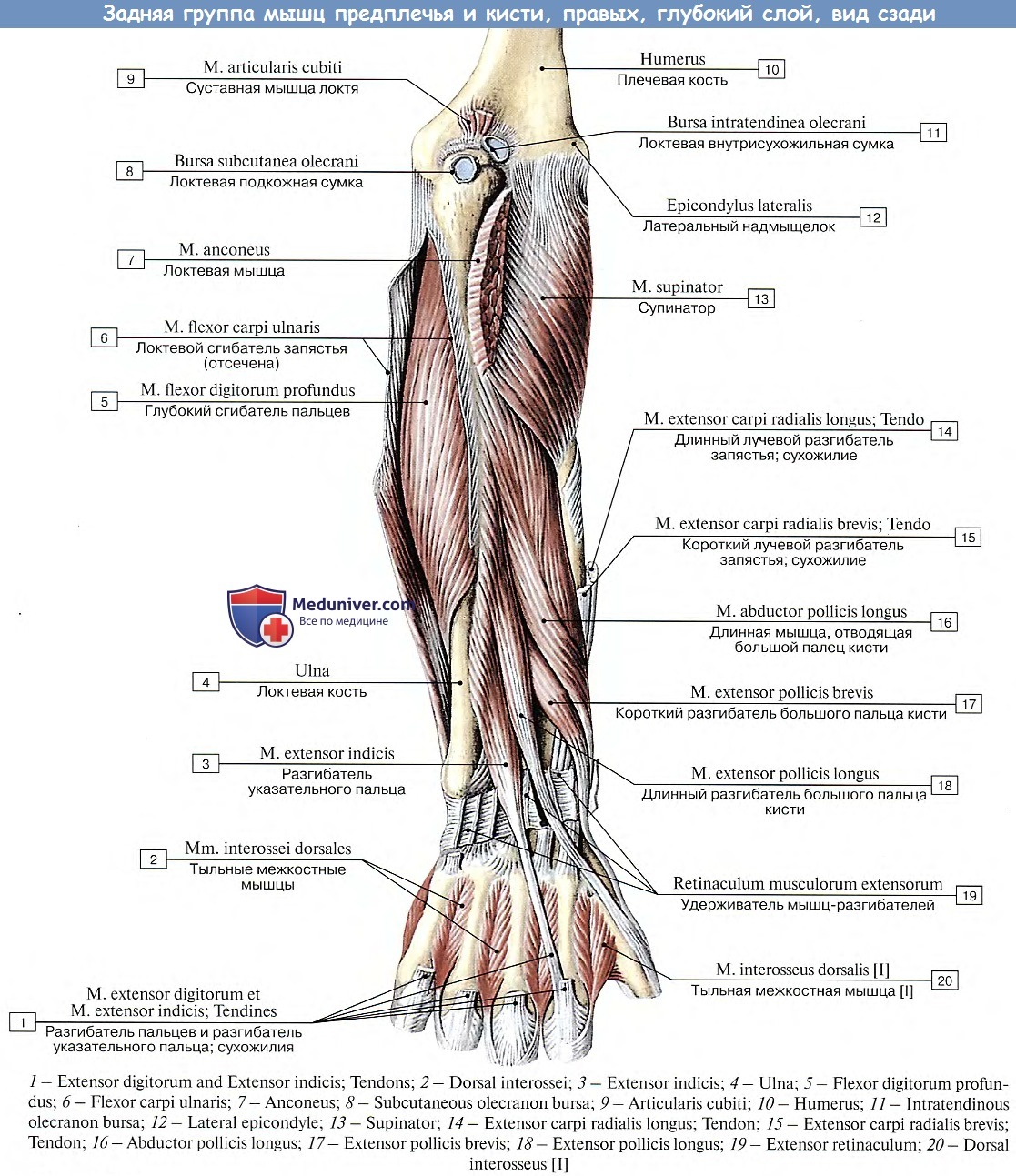 При этом не пересекают сухожилие длинного разгибателя первого пальца.
При этом не пересекают сухожилие длинного разгибателя первого пальца.
При осуществлении способа прототипа увеличивается сила первого пальца за счет сшивания всех его сухожилий, но недостатком способа так же, как и способа Джанелидзе, является стойкое ограничение сгибания и разгибания в кистевом суставе, что ведет к нестабильности кистевого сустава. Это требует постоянного ношения какого-либо ортеза для фиксации кисти в функционально выгодном положении, что порой неудобно для больного, и в случае отказа от ношения ортеза кисть приобретает стойкую сгибательную контрактуру и, как следствие, наблюдается резкое снижение функции всех пальцев, что требует дополнительного хирургического лечения — артродез или тенодез кистевого сустава в функционально выгодном положении — 25-30 градусов или постоянного ношения ортеза. Кисть приобретает стабильность, при этом функция движения кисти утрачивается, но восстанавливается функция пальцев кисти в полном объеме. Сроки лечения по способу-прототипу — 14-17 недель.
Сроки лечения по способу-прототипу — 14-17 недель.
Техническим результатом изобретения является сохранение стабильности и активных движений в кистевом суставе, а также сохранение активных движений пальцев кисти в полном объеме, сокращение сроков лечения, снижение травматичности и упрощение операции.
Технический результат достигается тем, что осуществляют два линейных разреза в проекции локтевого сгибателя кисти и на тыльной поверхности нижней трети предплечья. После этого сшивают между собой мышечно-сухожильные части сухожилий разгибателей первого пальца и мышечно-сухожильную часть сухожилия длинной мышцы, отводящей первый палец. Затем проводят сухожилие локтевого сгибателя кисти с локтевой стороны предплечья на его тыльную поверхность и подшивают его к ранее сшитым сухожилиям первого пальца путем петли при максимальном его разгибании и отведении.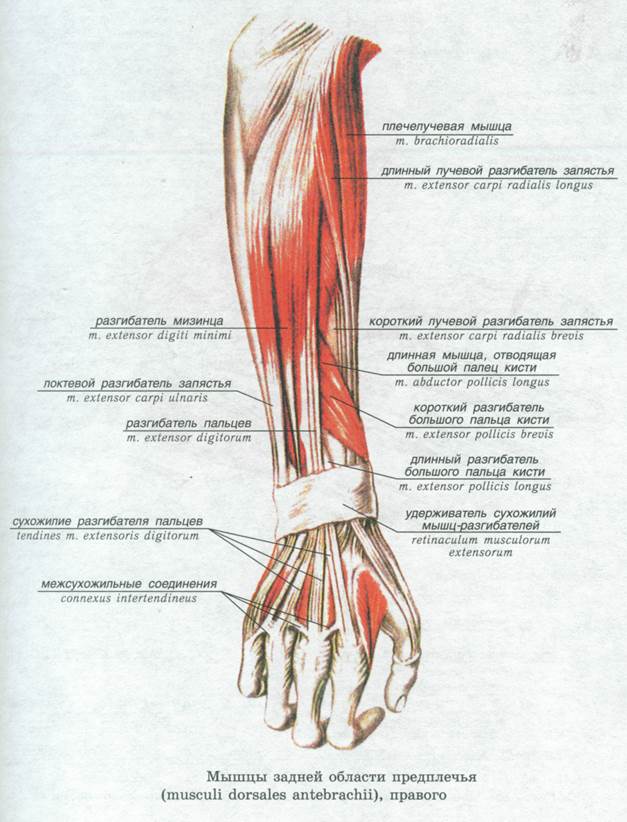 Затем производят сшивание между собой дистальных мышечно-сухожильных частей разгибателей 2-5 пальцев кисти. После чего осуществляют пластическое восстановление сухожилий разгибателей 2-5 пальцев кисти путем замещения их дефекта аутосухожилием длинной ладонной мышцы при максимальном разгибании кисти и производят пластику дефекта локтевого разгибателя кисти аутосухожилием подошвенной мышцы голени также при максимальном разгибании кисти.
Затем производят сшивание между собой дистальных мышечно-сухожильных частей разгибателей 2-5 пальцев кисти. После чего осуществляют пластическое восстановление сухожилий разгибателей 2-5 пальцев кисти путем замещения их дефекта аутосухожилием длинной ладонной мышцы при максимальном разгибании кисти и производят пластику дефекта локтевого разгибателя кисти аутосухожилием подошвенной мышцы голени также при максимальном разгибании кисти.
Отличительными существенными признаками изобретения являются:
1. Дополнительное пластическое восстановление сухожилий разгибателей 2-5 пальцев путем замещения их дефекта аутосухожилием длинной ладонной мышцы.
Данный признак обеспечивает пластическое восстановление дефекта сухожилий разгибателей 2-5 пальцев и позволяет в дальнейшем восстановить их функцию в полном объеме.
2. Пластика дефекта локтевого разгибателя кисти в положении максимального ее разгибания аутосухожилием подошвенной мышцы голени.
Данный признак обеспечивает пластическое восстановление дефекта локтевого разгибателя предплечья.
3. Выполнение операции только из двух разрезов: на тыльной поверхности нижней трети предплечья и в проекции локтевого сгибателя кисти. Отсутствие третьего разреза в проекции лучевого сгибателя кисти.
Выполнение операции только из двух разрезов позволяет сохранять лучевой сгибатель кисти, тем самым способствуя сохранению стабильности кистевого сустава и активных движений в кистевом суставе и пальцев в полном объеме.
Совокупность отличительных существенных признаков является новой и позволяет сохранить стабильность в кистевом суставе, активные движения кисти и пальцев кисти в полном объеме, а также сократить сроки лечения, снизить травматичность операции и упростить ее проведение.
Способ осуществляется следующим образом.
Производят два разреза — на тыльной поверхности нижней трети предплечья и на передней поверхности нижней трети предплечья в проекции локтевого сгибателя кисти, который при этом выделяют и отсекают как можно дистальнее. Из разреза на тыльной поверхности предплечья производят сшивание между собой дистальных мышечно-сухожильных частей сухожилий разгибателей первого пальца и мышечно-сухожильную часть сухожилия длинной мышцы, отводящей первый палец. Затем с локтевой стороны предплечья проводят выделенный и отсеченный ранее конец локтевого сгибателя кисти на тыльную поверхность предплечья, подводят его под ранее сшитые сухожилия первого пальца и сшивают в виде петли при максимальном его разгибании и отведении. После этого сшивают дистальные мышечно-сухожильные части сухожилий разгибателей 2-5 пальцев кисти. Производят забор аутосухожилий длинной ладонной мышцы и аутосухожилия подошвенной мышцы голени. Каждое аутосухожилие забирают из двух разрезов по 0,5-0,8 см. Отсутствие данных сухожилий не влияет на функцию конечностей. Затем проксимальные концы аутосухожилий прочно сшивают с соответствующими мышцами 2-5 пальцев и локтевого сгибателя кисти, взятыми аутосухожилиями ладонной и подошвенной мышцы. После этого при максимальном разгибании кисти дистальный конец аутосухожилия ладонной мышцы предплечья подводят под сшитые ранее концы сухожилий 2-5 пальцев и фиксируют в виде петли. Дистальный конец локтевого сгибателя кисти фиксируют к остатку его дистального конца бок в бок при максимальном разгибании кисти на возможно большем протяжении — 2-3 см.
Затем с локтевой стороны предплечья проводят выделенный и отсеченный ранее конец локтевого сгибателя кисти на тыльную поверхность предплечья, подводят его под ранее сшитые сухожилия первого пальца и сшивают в виде петли при максимальном его разгибании и отведении. После этого сшивают дистальные мышечно-сухожильные части сухожилий разгибателей 2-5 пальцев кисти. Производят забор аутосухожилий длинной ладонной мышцы и аутосухожилия подошвенной мышцы голени. Каждое аутосухожилие забирают из двух разрезов по 0,5-0,8 см. Отсутствие данных сухожилий не влияет на функцию конечностей. Затем проксимальные концы аутосухожилий прочно сшивают с соответствующими мышцами 2-5 пальцев и локтевого сгибателя кисти, взятыми аутосухожилиями ладонной и подошвенной мышцы. После этого при максимальном разгибании кисти дистальный конец аутосухожилия ладонной мышцы предплечья подводят под сшитые ранее концы сухожилий 2-5 пальцев и фиксируют в виде петли. Дистальный конец локтевого сгибателя кисти фиксируют к остатку его дистального конца бок в бок при максимальном разгибании кисти на возможно большем протяжении — 2-3 см. Раны зашивают и накладывают гипс в положении максимального разгибания кисти и первого пальца с его отведением на 6-8 недель.
Раны зашивают и накладывают гипс в положении максимального разгибания кисти и первого пальца с его отведением на 6-8 недель.
Сущность изобретения иллюстрируем примерами из клинической практики:
Пример 1. И/б №58907, Больной К., 41 год, рабочий-фрезеровщик.
Госпитализирован в клинику 03.10.02 с диагнозом: Застарелое повреждение сухожилий разгибателей правого предплечья. Отсутствовали разгибания 1-5 пальцев правой кисти, разгибание кисти. Травма производственная. Работая фрезеровщиком, тыльная поверхность правого предплечья попала в станок, при этом пациент получил дефект мягких тканей правого предплечья 10×8 см. Ранее лечился в одной из больниц города, где была произведена первичная хирургическая обработка (ПХО) раны с кожной пластикой на питающей ножке с живота по Холевичу. Поступил в клинику травматологии и ортопедии больницы им. Петра Великого через 4 недели после травмы. На операции после тыльного разреза при ревизии выявлен дефект сухожилий разгибателей 1-5 пальцев и локтевого разгибателя кисти. Проведена операция по заявляемому способу. Фиксация в гипсе 6 недель. После снятия гипса функция кисти и пальцев в полном объеме. Приступил к труду по специальности еще через 2 недели. Общий срок нетрудоспособности 10 недель. Осмотрен через 6 месяцев, функция кистевого сустава и пальцев кисти в полном объеме. Таким образом, срок лечения данного больного составил 10 недель.
Ранее лечился в одной из больниц города, где была произведена первичная хирургическая обработка (ПХО) раны с кожной пластикой на питающей ножке с живота по Холевичу. Поступил в клинику травматологии и ортопедии больницы им. Петра Великого через 4 недели после травмы. На операции после тыльного разреза при ревизии выявлен дефект сухожилий разгибателей 1-5 пальцев и локтевого разгибателя кисти. Проведена операция по заявляемому способу. Фиксация в гипсе 6 недель. После снятия гипса функция кисти и пальцев в полном объеме. Приступил к труду по специальности еще через 2 недели. Общий срок нетрудоспособности 10 недель. Осмотрен через 6 месяцев, функция кистевого сустава и пальцев кисти в полном объеме. Таким образом, срок лечения данного больного составил 10 недель.
Пример 2. (способ-прототип) И/б №1578, Больной А., 35 лет, рабочий-токарь.
oasis-open.org/tables/exchange/1.0″ xmlns:ns3=»http://www.w3.org/1998/Math/MathML3″ com:pnumber=»27″>Поступил в клинику травматологии и ортопедии 25.09.01 с диагнозом: Застарелое повреждение сухожилий разгибателей 1-5 пальцев в нижней трети левого предплечья с дефектом мягких тканей. Травму получил на производстве, когда левое предплечье попало в шкиф станка. Лечился в одной из больниц города, где была сделана ПХО раны. Величина дефекта кожи и мягких тканей составила 12×6 см. По экстренным показаниям через 3 дня была произведена итальянская кожная пластика дефекта на питающей ножке с живота. Лоскут отсечен через 3 недели. Произведена операция по Остен-Сакен-Джанелидзе. Гипс 6 недель. После снятия гипса отсутствовали активные движения кисти и ее стабильность. Был изготовлен ортез на лучезапястный сустав для придания кисти функционально выгодного положения 25-30 градусов. Больной настаивал на дополнительной операции в связи с неудобностью постоянного ношения ортеза. Через 2 недели была произведена дополнительная операция.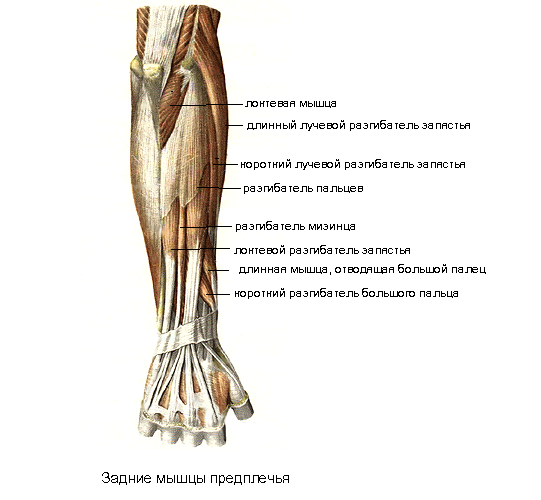 Разрезом по тыльной поверхности в области кистевого сустава длиной 8 см при ревизии раны выявлен целый длинный лучевой разгибатель кисти, который был отсечен как можно проксимальнее. Дистальный конец его равнялся 6 см. Затем в шиловидном отростке лучевой кости был сделан костный канал, через который проведен дистальный конец длинного лучевого разгибателя кисти и сшит путем образования петли. Тенодез осуществлен. Рана ушита. Гипс на 6 недель. К работе приступил через 2 недели по прежней специальности токаря. Осмотрен через 6 месяцев. Тенодез кистевого сустава состоятелен, в положении 25 градусов, движения в кистевом суставе отсутствуют, но функция пальцев кисти в полном объеме. Работает по специальности. Общий срок нетрудоспособности составил 17 недель.
Разрезом по тыльной поверхности в области кистевого сустава длиной 8 см при ревизии раны выявлен целый длинный лучевой разгибатель кисти, который был отсечен как можно проксимальнее. Дистальный конец его равнялся 6 см. Затем в шиловидном отростке лучевой кости был сделан костный канал, через который проведен дистальный конец длинного лучевого разгибателя кисти и сшит путем образования петли. Тенодез осуществлен. Рана ушита. Гипс на 6 недель. К работе приступил через 2 недели по прежней специальности токаря. Осмотрен через 6 месяцев. Тенодез кистевого сустава состоятелен, в положении 25 градусов, движения в кистевом суставе отсутствуют, но функция пальцев кисти в полном объеме. Работает по специальности. Общий срок нетрудоспособности составил 17 недель.
По заявляемому способу прооперировано 7 человек. По способу-прототипу — 3 человека. У всех прооперированных больных по заявляемому способу сохранились стабильность в кистевом суставе, активные движения кисти и пальцев кисти в полном объеме.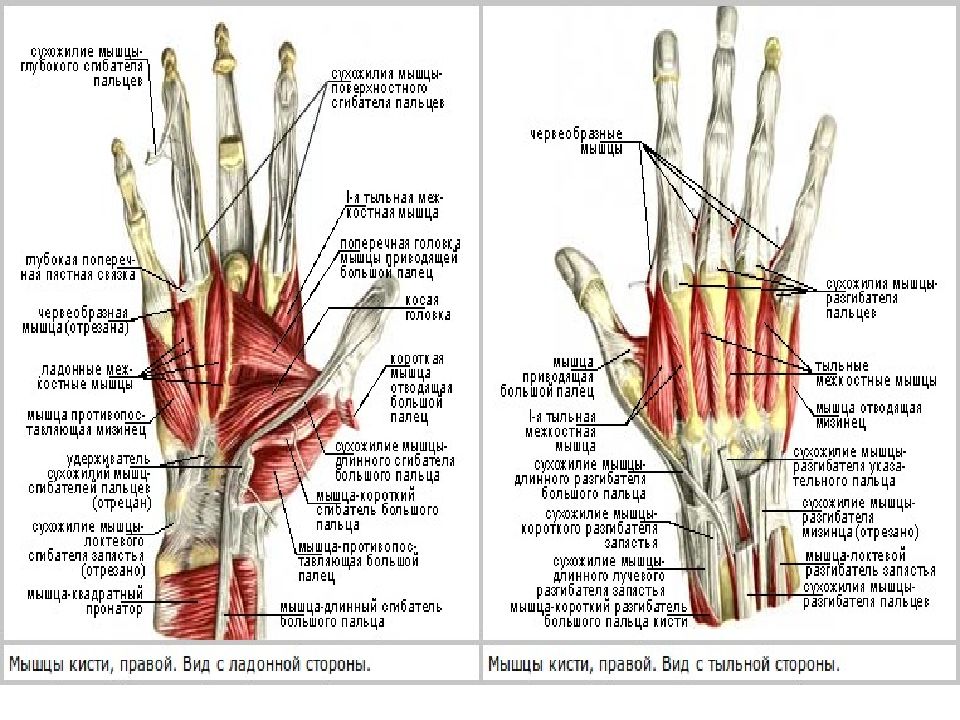
Сроки лечения по заявляемому способу составили 10 недель, по способу-прототипу — 14-17 недель.
Таким образом, заявляемый способ лечения в отличие от способа-прототипа сохраняет стабильность и активные движения в кистевом суставе, а также сохраняет активные движения пальцев кисти в полном объеме, сокращает сроки лечения на 7 недель, снижает травматичность и упрощает технику операции.
Литература
1. Львов С.Е., Рослова Э.П. Реабилитация больных с повреждениями сухожилий кисти. Иваново, 1987, с.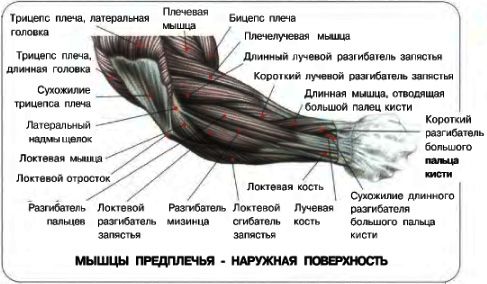 64, с.5.
64, с.5.
2. Чаклин В.Д. Основы оперативной ортопедии и травматологии. Издательство «Медицина», М., 1964. с.734, с.613.
3. Волкова A.M. Хирургия кисти, 1 том. Екатеринбург, Среднее Уральское книжное издательство, 1991, с.300, с.199.
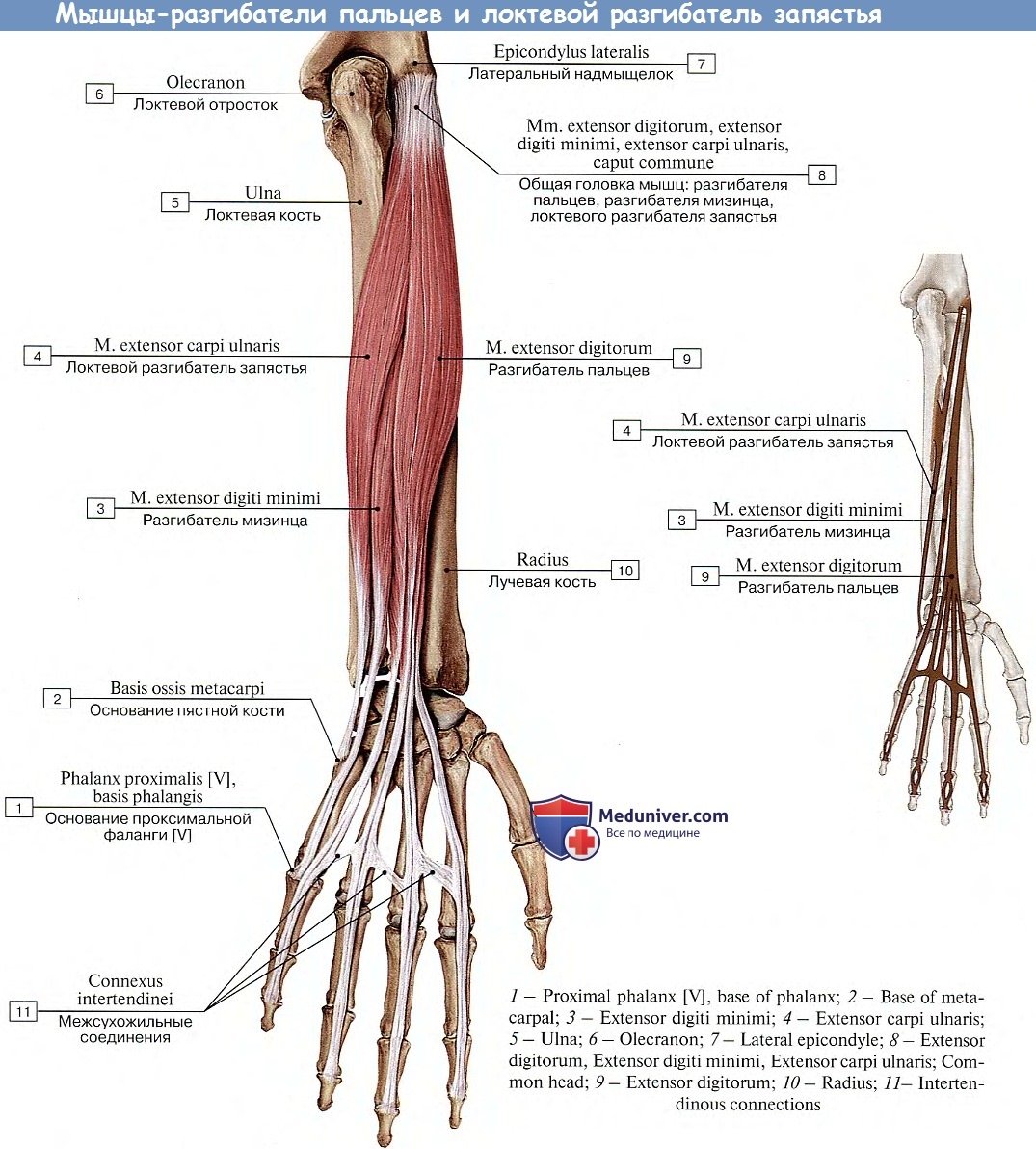
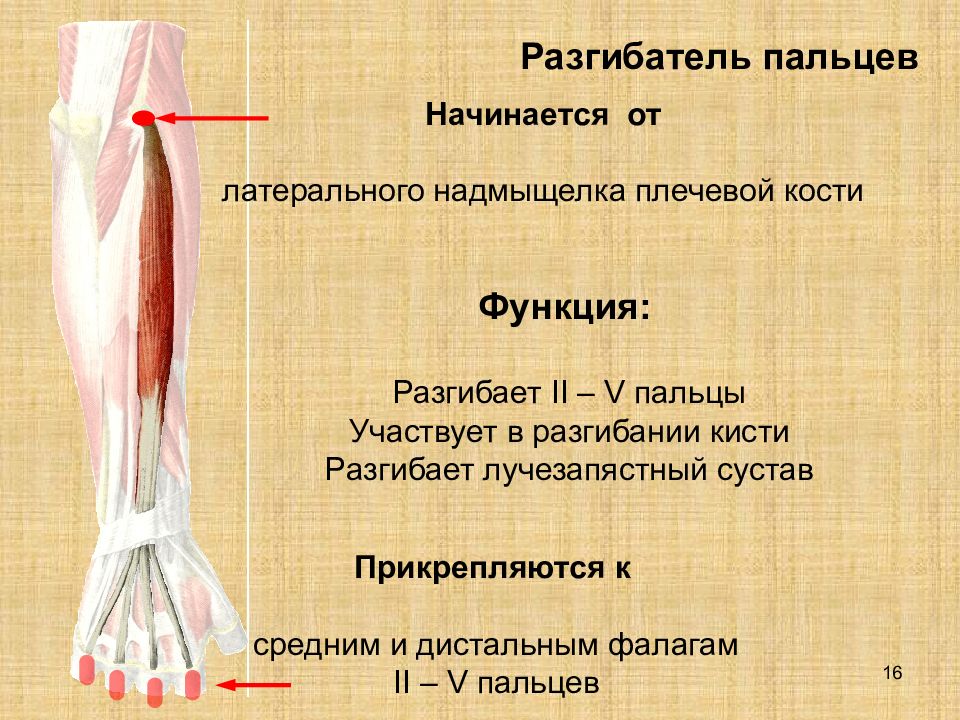
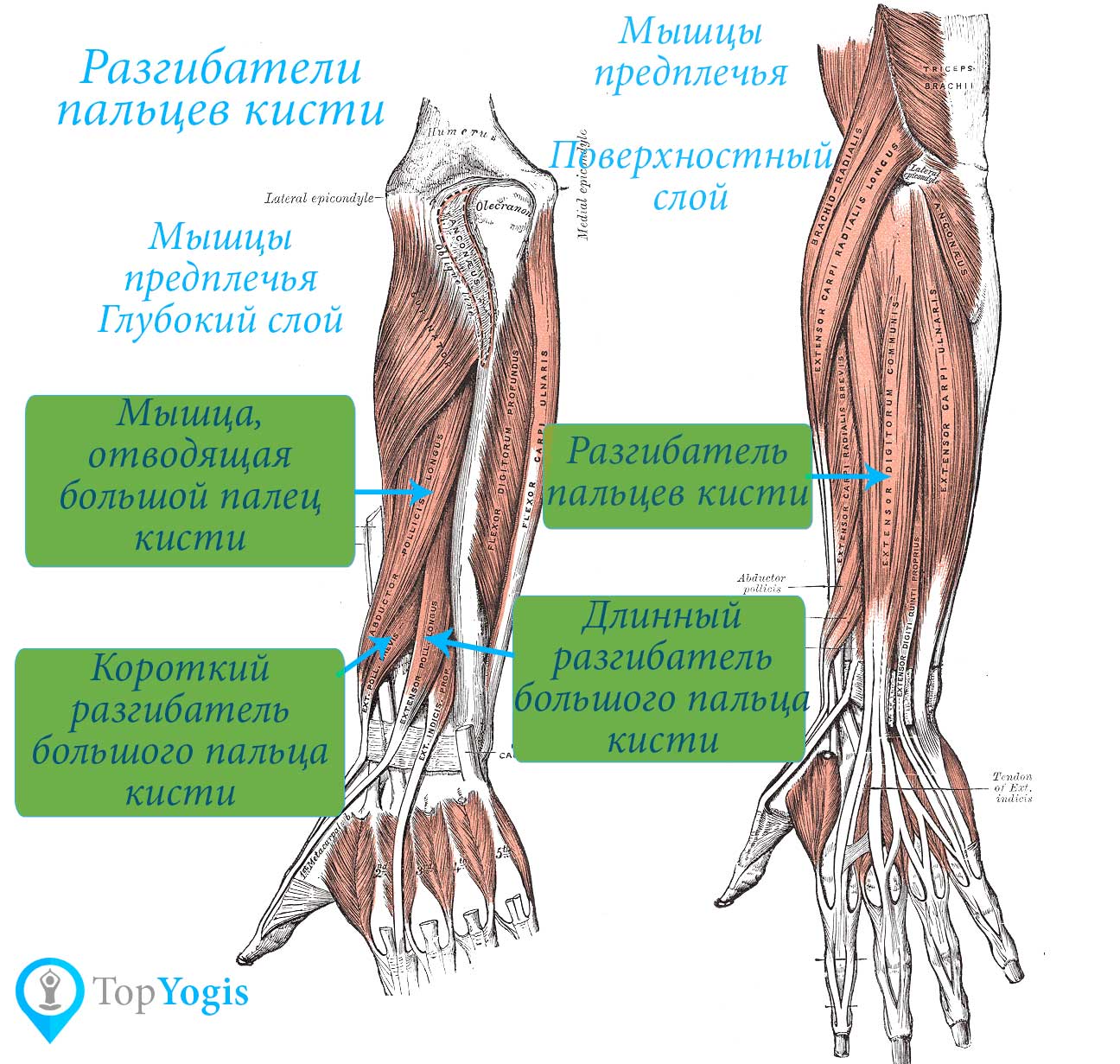
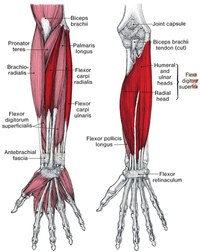
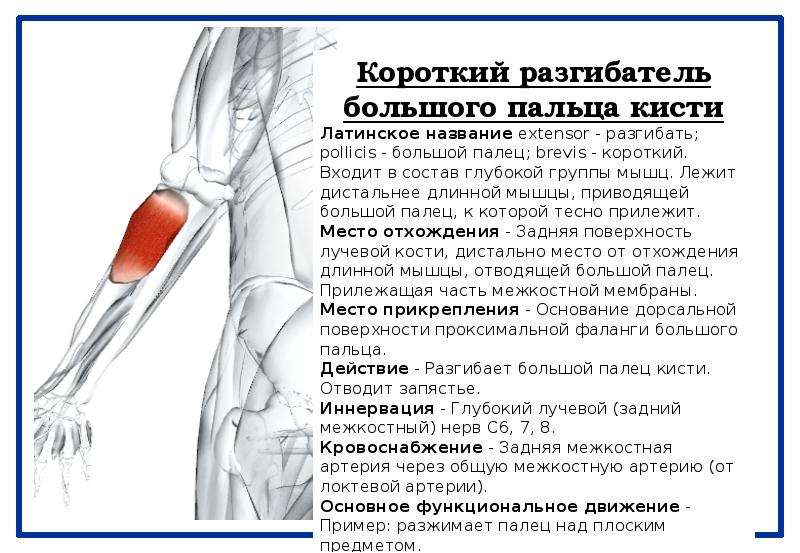
Анатомия, плечо и верхняя конечность, мышцы-разгибатели запястья — StatPearls
Введение
Мышцы-разгибатели запястья составляют важный компонент задней мускулатуры предплечья. Эти мышцы обычно начинаются на латеральном надмыщелке или вблизи него и прикрепляются к дистальному отделу предплечья или кисти. Клиническая патология, затрагивающая одну или несколько мышц в этой группе, не является редкостью. Например, латеральный эпикондилит поражает 1-5% населения в целом.[1][2]
Структура и функция
Для достижения нейтрального разгибания запястья, короткий лучевой разгибатель запястья (ECRB), длинный лучевой разгибатель запястья (ECRL) и локтевой разгибатель запястья (ECU) действуют синергетически на основе прикрепления каждой мышцы и динамической функции. Таким образом, при различных клинических патологиях, которые могут вызвать динамический дисбаланс между разгибателями, расположенными на лучевой основе (ECRL и ECRB), и разгибателями, основанными на локтевой кости (ECU), разгибание запястья будет происходить с одновременным и непроизвольным радиально-локтевым отклонением [3].
Таким образом, при различных клинических патологиях, которые могут вызвать динамический дисбаланс между разгибателями, расположенными на лучевой основе (ECRL и ECRB), и разгибателями, основанными на локтевой кости (ECU), разгибание запястья будет происходить с одновременным и непроизвольным радиально-локтевым отклонением [3].
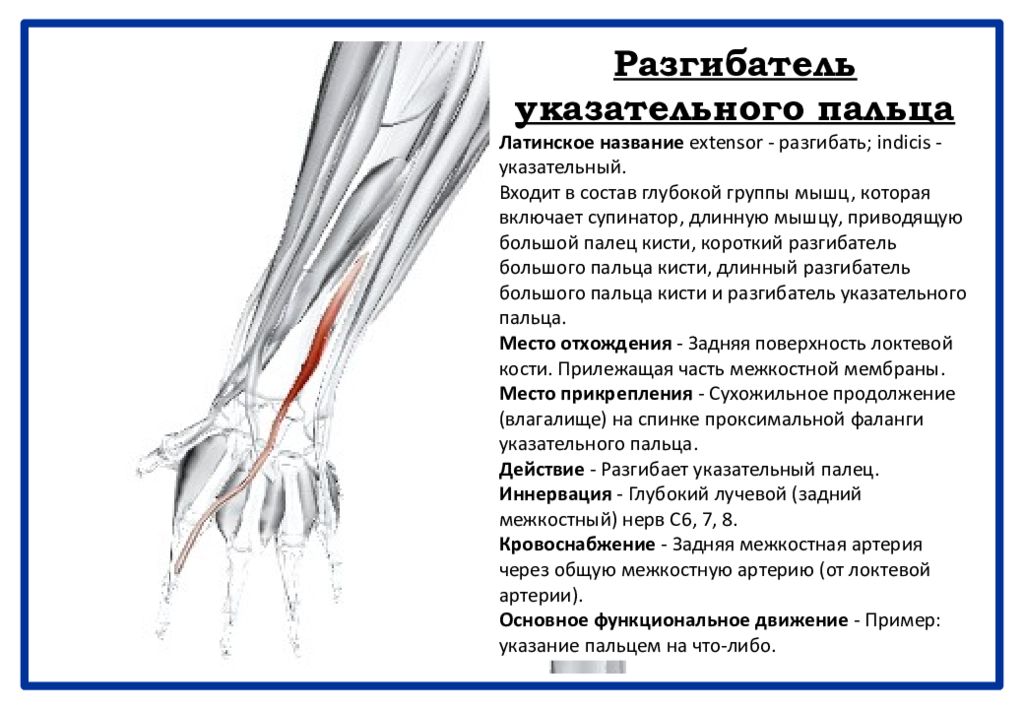
Разгибание большого пальца осуществляется с помощью длинного отводящего большого пальца (APL), короткого разгибателя большого пальца (EPB) и длинного разгибателя большого пальца (EPL).[3] При обращении к дорсальной стороне запястья сухожилия EPB и EPL создают медиальную и латеральную границы анатомической табакерки соответственно.
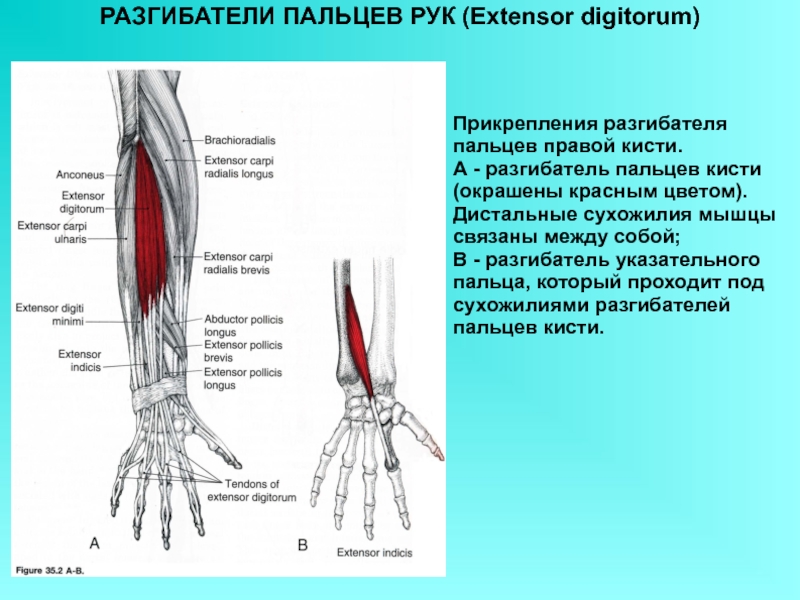
Разгибание второго (указательного пальца), третьего (длинного пальца), четвертого (безымянного пальца) и пятого (мизинца) пальцев происходит с помощью мышц-разгибателей пальцев (EDC). Самостоятельное разгибание указательного пальца может осуществляться собственным разгибателем указательного пальца (EIP). Независимое разгибание мизинца осуществляется мышцей-разгибателем мизинца (EDM). [3]
[3]
Зоны сухожилий разгибателей — полезный способ определить область, в которой происходит повреждение сухожилий разгибателей кисти и запястья. Ниже приведено описание зон сухожилий разгибателей:
Зона I: покрывает кончик пальца до дистального межфалангового сустава (DIP)
Зона II: покрывает среднюю фалангу
Зона III: расположена в проксимальном межфаланговый (МФС) сустав
Зона IV: охватывает проксимальную фалангу
Зона V: расположена в пястно-фаланговом суставе (MP)
Зона VI: покрывает пястные кости
Зона VII: покрывает запястье
9001 7
Зона VIII: проксимальнее запястья[3]
Зоны большого пальца классифицируются по-разному от кончика большого пальца до запястно-пястного сустава. Ниже приведено описание зон сухожилий разгибателей большого пальца:
Зона I: охватывает кончик пальца до межфалангового сустава
Зона II: покрывает межфаланговый сустав
Зона III: покрывает проксимальную фалангу
Зона IV: располагается над пястно-фаланговым суставом 9
Кровоснабжение и лимфатическая система
Подключичная артерия отходит от дуги аорты.
 Направляясь к верхней конечности, она становится подмышечной артерией на латеральном крае первого ребра. Затем она становится плечевой артерией, как только проходит нижний край малой круглой мышцы. Непосредственно выше локтевой ямки плечевая артерия разветвляется на локтевую и лучевую артерии. Затем лучевая артерия продолжается латерально в предплечье, в конечном итоге внося свой вклад в поверхностную и глубокую ладонные дуги на ладонной стороне кисти. Глубокая ладонная дуга получает свой основной вклад от глубокой артериальной ветви лучевой артерии. Напротив, преобладающее кровоснабжение поверхностной ладонной дуги происходит из локтевой артерии. Поверхностная дуга также получает вклад от поверхностной ветви лучевой артерии.
Направляясь к верхней конечности, она становится подмышечной артерией на латеральном крае первого ребра. Затем она становится плечевой артерией, как только проходит нижний край малой круглой мышцы. Непосредственно выше локтевой ямки плечевая артерия разветвляется на локтевую и лучевую артерии. Затем лучевая артерия продолжается латерально в предплечье, в конечном итоге внося свой вклад в поверхностную и глубокую ладонные дуги на ладонной стороне кисти. Глубокая ладонная дуга получает свой основной вклад от глубокой артериальной ветви лучевой артерии. Напротив, преобладающее кровоснабжение поверхностной ладонной дуги происходит из локтевой артерии. Поверхностная дуга также получает вклад от поверхностной ветви лучевой артерии.Задняя межкостная артерия является ветвью локтевой артерии. Как только он ответвляется от локтевого нерва, он проходит заднелатерально, в конечном итоге снабжая кровью мышцы заднего отдела.
Нервы
Лучевой нерв отходит от заднего канатика плечевого сплетения.
 Двигаясь к локтю, он иннервирует трехглавую мышцу. Двигательный нерв, который ответвляется от лучевого нерва, называется задним межкостным нервом. Этот нерв ответвляется от лучевого нерва на уровне лучеголовного сустава и обычно располагается непосредственно проксимальнее супинаторной мышцы в области фиброзного тяжа, известного как аркада Фрозе.[5][6]
Двигаясь к локтю, он иннервирует трехглавую мышцу. Двигательный нерв, который ответвляется от лучевого нерва, называется задним межкостным нервом. Этот нерв ответвляется от лучевого нерва на уровне лучеголовного сустава и обычно располагается непосредственно проксимальнее супинаторной мышцы в области фиброзного тяжа, известного как аркада Фрозе.[5][6]Задний межкостный нерв (PIN, также известный как дорсальная ветвь лучевого нерва) иннервирует и затем проходит между двумя головками супинаторной мышцы, прежде чем войти в задний отдел предплечья. PIN иннервирует мышцы EDC, EDM и ECU из поверхностного отдела разгибателей запястья. Затем он иннервирует мышцы APL, EPB, EPL и EIP.
Поверхностная ветвь лучевого нерва (SBRN) обеспечивает чувствительность дистального отдела предплечья и кисти. SBRN ответвляется от лучевого нерва и проходит глубоко к плечелучевой мышце предплечья, а затем выходит между плечелучевой мышцей и мышцами ECRL примерно на 9см проксимальнее лучевого шиловидного отростка.
 Существует вариабельность течения SBRN в дистальном отделе предплечья.[8]
Существует вариабельность течения SBRN в дистальном отделе предплечья.[8]Мышцы
Мышцы поверхностного отдела берут начало на латеральном надмыщелке плечевой кости. Эта группа мышц состоит из плечелучевой мышцы, ECRL, ECRB, EDC, EDM, ECU и локтевой мышцы. Ниже приводится краткое изложение общего начала и точек вставки.
Начало Brachioradialis: проксимальный латеральный надмыщелок плечевой кости
Прикрепление Brachioradialis: латеральный дистальный отдел лучевой кости
Начало ECRL: проксимальный латеральный надмыщелок плечевой кости
Прикрепление ECRL: дорсальная поверхность основания второй пястной кости
Начало ECRB: латеральный надмыщелок плечевой кости
Место прикрепления ECRB: тыльная поверхность оснований второй и третьей пястных костей
Начало EDC: латеральный надмыщелок плечевой кости
Вставка EDC: капюшоны разгибателей указательного, длинного, безымянного и мизинца
Начало EDM: латеральный надмыщелок плечевой кости
Вставка EDM: капюшон разгибателей мизинца
900 20ЭБУ происхождения:
Прикрепление ECU: медиальное основание пятой пястной кости
Начало локтевой кости: латеральный надмыщелок плечевой кости : локтевой отросток и проксимальный отдел задней локтевой кости
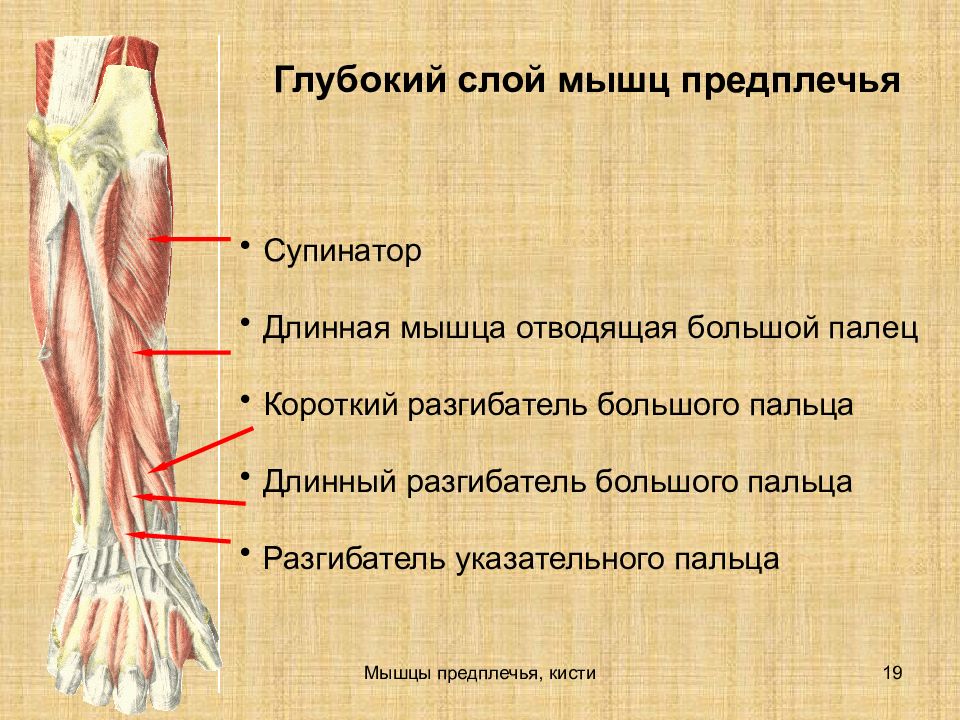
Глубокий отдел начинается в области задней части лучевой кости, локтевой кости или обоих.
 Мышца-супинатор, длинная мышца, отводящая большой палец, короткий разгибатель большого пальца, мышца-разгибатель большого пальца и мышца-разгибатель указательного пальца составляют этот глубокий компартмент. Ниже приводится краткое изложение общего начала и точек вставки.
Мышца-супинатор, длинная мышца, отводящая большой палец, короткий разгибатель большого пальца, мышца-разгибатель большого пальца и мышца-разгибатель указательного пальца составляют этот глубокий компартмент. Ниже приводится краткое изложение общего начала и точек вставки.Начало супинатора: поверхностный латеральный надмыщелок плечевой кости, лучевая коллатеральная связка и кольцевая связка
Место прикрепления супинатора: латеральная проксимальная треть лучевой кости
Начало передневерхне-фалангового сустава: задняя проксимальная поверхность локтевой кости и лучевой кости 0005
EPB происхождение:
Введение EPB: тыльная поверхность основания большого пальца
Начало EPL: задняя проксимальная поверхность лучевой кости (дистально по отношению к abductor большого пальца)
Вставка EPL: тыльная поверхность основания большого пальца
Начало EIP: задняя поверхность проксимального отдела локтевой кости
Вставка EIP: капюшон разгибателя указательного пальца
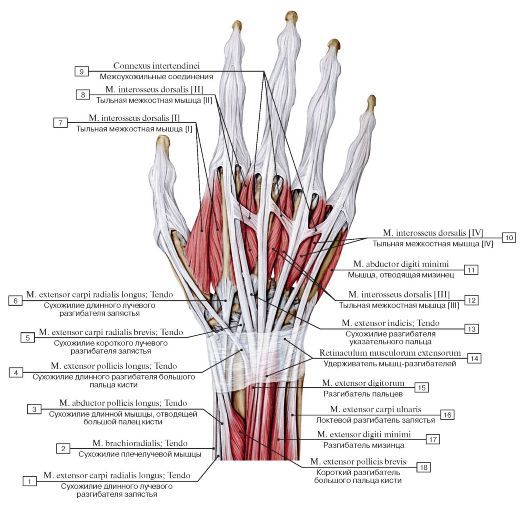
Шесть отделов разгибателей запястье служит туннелем для прохождения сухожилий от предплечья к запястью.
 На запястье удерживатель разгибателей кисти покрывает сухожилия разгибательного отдела запястья. Он обеспечивает поддержку, а также предотвращает натяжение сухожилий.[3] Первый разгибательный отдел состоит из сухожилий APL и EPB. Второй разгибательный отдел состоит из сухожилий мышц ECRB и ECRL. Третий отдел разгибателя состоит из сухожилия мышцы EPL. Четвертый отдел разгибателей состоит из сухожилий мышц EIP и EDC. В пятом разгибательном отделе находится сухожилие мышцы EDM. В шестом отделе-разгибателе находится сухожилие мышцы ECU.
На запястье удерживатель разгибателей кисти покрывает сухожилия разгибательного отдела запястья. Он обеспечивает поддержку, а также предотвращает натяжение сухожилий.[3] Первый разгибательный отдел состоит из сухожилий APL и EPB. Второй разгибательный отдел состоит из сухожилий мышц ECRB и ECRL. Третий отдел разгибателя состоит из сухожилия мышцы EPL. Четвертый отдел разгибателей состоит из сухожилий мышц EIP и EDC. В пятом разгибательном отделе находится сухожилие мышцы EDM. В шестом отделе-разгибателе находится сухожилие мышцы ECU.Физиологические варианты
Физиологические варианты обычно встречаются в разгибателях запястья. В первом отделе могут присутствовать отдельные синовиальные оболочки. При этом общее количество отделов разгибателей запястья увеличивается с шести до семи. Были сообщения о слиянии APL и EPB мышц. Также наблюдалось полное отсутствие мышцы EPB.[9] По оценкам, в 30–60 % случаев сухожилия первого отдела частично или полностью разделены перегородкой.
 Эти вариации могут привести к синдрому щелкающего запястья.[9]]
Эти вариации могут привести к синдрому щелкающего запястья.[9]]Имеются сообщения о том, что анатомические варианты мышц EIP встречаются в 16%. Вариации короткого разгибателя пальцев встречаются с частотой 9%. В 22 % трупных образцов наблюдалось аберрантное скольжение мышцы ECU, прикрепляющейся к пятой пястной кости.[10]
Ранее были описаны три варианта избыточных мышц-разгибателей запястья. Этими вариантами являются промежуточный лучевой разгибатель запястья (ECRI), третий лучевой разгибатель запястья (ECRT) и добавочный лучевой разгибатель запястья (ECRA). По оценкам, ECRA и ECRI присутствуют у 10-20% людей. Кроме того, аберрантная мышца ERCA идентифицируется как имеющая множественные отклонения.
Анатомы отметили несколько вариантов анатомии лучевой артерии. Низкое отхождение лучевой артерии встречается с частотой 0,2% и имеет множество вариаций внутри себя.[4] Также наблюдалось высокое отхождение лучевой артерии с точками ветвления на уровне подмышечной артерии.
 [12]
[12]Хирургические аспекты
Латеральный эпикондилит
После опробованного обширного консервативного лечения, которое не привело к облегчению симптомов, показано хирургическое вмешательство для лечения латерального эпикондилита. Хирургическое вмешательство направлено на иссечение ангиофибробластической ткани в месте возникновения ECRB. В некоторых случаях в зависимости от степени оцениваемой патологии может быть показано восстановление сухожилия или полное расслабление мышц. Существует несколько хирургических подходов, и отсутствуют доказательства в поддержку какой-либо конкретной хирургической техники.[2][13]
Травма сухожилия
Повреждения сухожилий разгибателей встречаются чаще, чем их аналоги сухожилий сгибателей. Частично эта повышенная восприимчивость к травмам связана с естественной анатомией, поскольку разгибатели расположены более поверхностно.
Травмы молоткообразного пальца (зона I)
Повреждения зоны I (т.
 е. молоткообразные повреждения пальцев) обычно возникают в результате вынужденного сгибания разогнутого ДМФ сустава. Эти травмы проявляются разной степенью сгибательной деформации пораженного пальца с невозможностью активного разгибания ДМФ. В начальном лечении в большинстве случаев используется удлинение ДИП-шинирования и консервативное лечение. В рефрактерных случаях или в случаях, когда на рентгенограммах травмы виден большой костный фрагмент, рассмотрите возможность закрытой репозиции чрескожного штифта (CRPP) по сравнению с открытой репозицией внутренней фиксации (ORIF). Существует несколько методов хирургического лечения травм молоткообразного пальца. Один из наиболее распространенных методов включает технику спинного блокирующего штифта CRPP.
е. молоткообразные повреждения пальцев) обычно возникают в результате вынужденного сгибания разогнутого ДМФ сустава. Эти травмы проявляются разной степенью сгибательной деформации пораженного пальца с невозможностью активного разгибания ДМФ. В начальном лечении в большинстве случаев используется удлинение ДИП-шинирования и консервативное лечение. В рефрактерных случаях или в случаях, когда на рентгенограммах травмы виден большой костный фрагмент, рассмотрите возможность закрытой репозиции чрескожного штифта (CRPP) по сравнению с открытой репозицией внутренней фиксации (ORIF). Существует несколько методов хирургического лечения травм молоткообразного пальца. Один из наиболее распространенных методов включает технику спинного блокирующего штифта CRPP.Зона II Травмы
При повреждении сухожилия разгибателя в зоне II лечение с помощью иммобилизации и шинирования является методом выбора в острой фазе. Восстановление сухожилия показано в тех случаях, когда разрывы охватывают> 50% ширины сухожилия.
Описаны различные техники восстановления сухожилий, и литература поддерживает использование методов восстановления 4-6 нитей (пересечение места разрыва), поскольку эти методы позволяют пациентам начать активные движения в раннем послеоперационном периоде.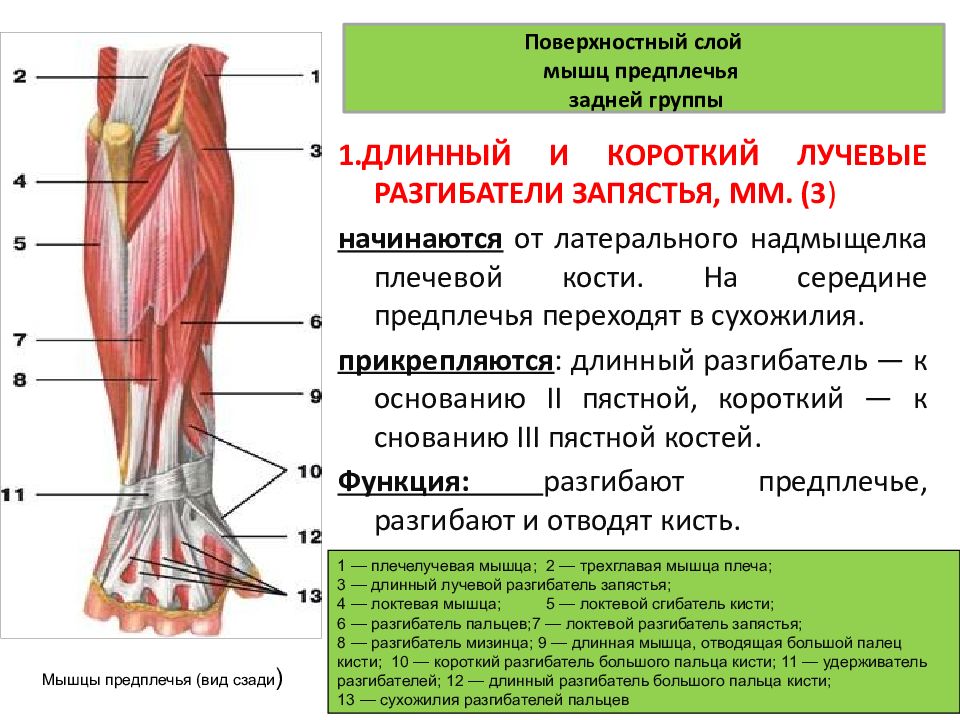
Травмы в зоне III
Повреждение зоны III нарушает центральное скольжение по суставу PIP. Позиция пальцев в положении сгибания PIP и разгибания или гиперэкстензии DIP характеризует травмы с центральным скольжением. Это положение известно как деформация бутоньерки. Пациенты будут иметь эту деформацию частично из-за боковых тяжей тыльных межкостных мышц.
Физический осмотр выявит отсутствие или слабое активное расширение PIP. Наиболее надежным физикальным тестом для диагностики центральной травмы соскальзывания является тест Элсона:
Врач кладет поврежденную кисть/пальец на край стола, чтобы обеспечить сгибание на 90 градусов в интересующем суставе ПМФ. Вопреки сопротивлению, врач просит пациента вытянуть палец.

Ригидность проксимального межфалангового сустава при осмотре указывает на активацию латерального пучка, непроизвольную компенсаторную находку, соответствующую центральному повреждению со скольжением
Отрицательный тест Элсона состоит в том, что ДМФ-сустав остается гибким (или «гибким») во время разгибания ММФ-сустава, преодолевая сопротивление.
Перед хирургическим вмешательством следует попробовать консервативное лечение. Консервативное лечение заключается в шинировании проксимального межфалангового сустава при полном разгибании на срок от 4 до 6 недель.
Хирургическое вмешательство показано в рефрактерных случаях, при стойкой нестабильности проксимального межфалангового сустава, несмотря на неоперативное шинирование, или в условиях острого отрывного перелома со смещением в основании средней фаланги.
 Описанные хирургические методы включают:
Описанные хирургические методы включают:Первичный ремонт центральной полосы
показаны в случаях отрывных переломов со смещением или залегания открытой раны, требующей промывания и санации
Методы реконструкции сухожилий
Артродез проксимального межфалангового сустава
показано у пациентов с ревматоидным артритом с хронической деформацией или у пациентов с болезненными, скованными суставами артрита PIP
Зона IV Травмы
Зона IV расположена над проксимальной фалангой пальцев (или пястной костью большого пальца). Эти травмы пальцев включают травму сухожилия (сухожилий) общего разгибателя. Восстановление сухожилия с помощью вышеупомянутых 4-6 прядей также применимо к этой области. [3]
Зона V Через зону VIII
Как и при травмах зон I-IV, при травмах зон V, VI, VII и VIII следует по возможности лечить консервативно.
 Хирургическое вмешательство показано при определенных травмах этих областей, но показания и процедуры сильно различаются и должны быть индивидуальными для пациента. Предостережение касается лечения травм зоны V (травмы зоны V включают повреждение пястно-фалангового сустава пальца или пястно-мышечного сустава большого пальца. Клиницисты должны исключить травмы «боевого укуса» и тщательно осмотреть кожу на наличие открытых ран/рваных ран. В этом случае необходимо провести постановку, промывание и санацию.При закрытых травмах клиническое подозрение включает исключение разрыва сагиттального пучка [3] 9.0005
Хирургическое вмешательство показано при определенных травмах этих областей, но показания и процедуры сильно различаются и должны быть индивидуальными для пациента. Предостережение касается лечения травм зоны V (травмы зоны V включают повреждение пястно-фалангового сустава пальца или пястно-мышечного сустава большого пальца. Клиницисты должны исключить травмы «боевого укуса» и тщательно осмотреть кожу на наличие открытых ран/рваных ран. В этом случае необходимо провести постановку, промывание и санацию.При закрытых травмах клиническое подозрение включает исключение разрыва сагиттального пучка [3] 9.0005Клиническая значимость
Латеральный эпикондилит
Латеральный эпикондилит (теннисный локоть) считается одной из наиболее распространенных патологий, поражающих мышцы-разгибатели запястья, которым страдает примерно от 1 до 5 % населения.[1][2] Это состояние часто встречается у людей, которые постоянно разгибают запястья, например, у теннисистов, когда они делают удар слева.
 Эта связь объясняет, почему латеральный эпикондилит широко известен как теннисный локоть.[2] Чаще всего поражается сухожилие ECRB, в котором проявляется ангиофибробластическая гиперплазия (незрелая репаративная ткань).[2][13]
Эта связь объясняет, почему латеральный эпикондилит широко известен как теннисный локоть.[2] Чаще всего поражается сухожилие ECRB, в котором проявляется ангиофибробластическая гиперплазия (незрелая репаративная ткань).[2][13]Пораженные пациенты обычно сообщают о болезненности при пальпации в области латерального надмыщелка, а также о боли при действиях, требующих разгибания запястья. Это состояние обычно диагностируется клинически, но в некоторых случаях может потребоваться визуализация. Рентгенограммы помогают исключить заболевание костей, артропатию и наличие свободных или инородных тел. Ультразвук является полезным методом визуализации, который может выявить изменения сухожилий, такие как истончение, утолщение или разрыв. МРТ может предоставить больше информации о характере патологии, но этот метод является дорогостоящим и, как правило, не точно коррелирует с тяжестью клинических симптомов.[1] По этим причинам необходимость визуализации при диагностике этого состояния возникает редко.
 [13]
[13]Лечение в острой стадии латерального эпикондилита направлено на уменьшение воспаления в основном за счет отдыха, применения льда и компрессии пораженной руки. Подострая фаза лечится упражнениями, растяжками, фиксацией, скоординированной реабилитацией и инъекцией кортикостероидов в пораженный участок.[13] Если консервативное лечение не приводит к облегчению симптомов, пациенту может помочь хирургическая коррекция.
Теносиновит Де Кервена (разгибательный отдел 1)
Теносиновит Де Кервена классически поражает женщин чаще, чем мужчин. Среди женщин чаще всего страдают те, кто недавно пережил роды. В последнее время участились случаи, когда люди часто отправляют текстовые сообщения. Это выглядит как стенозирующий синовит, который возникает в первом отделе разгибателя запястья, поражая APL и EPB. Повторяющееся повреждение сухожилий передне-задней и переднебедренной суставов препятствует плавному скольжению сухожилий в разгибательном отделе. Удерживатель сгибателей, лежащий над компартментом, утолщается, а влагалища сухожилий воспаляются [15].

Боль можно выявить, выполнив тест Финкельштейна. Этого пациента проинструктировали привести большой палец. Затем они сгибают все четыре пальца над большим пальцем и отклоняют запястье в сторону локтевой кости. Положительный тест — это когда этот маневр вызывает боль. Лечебные мероприятия должны быть консервативными. Шинирование большого пальца можно использовать для иммобилизации большого пальца. Инъекция кортикостероидов в первый разгибательный отдел имеет вероятность облегчения симптомов от 75 до 80 %.[15]
Синдром перекрестка (разгибательное отделение 2)
Синдром дистального пересечения обычно возникает у лыжников и кикбоксеров, которые обращаются с жалобами на боль в тыльной части запястья. Это состояние считается редким и может быть пропущено, если нет клинических подозрений на синдром.[15] Дистальнее удерживателя разгибателей EPL медиально пересекает ECRB и ECRL. Синдром дистального пересечения возникает, когда эта область пересечения воспаляется и вызывает боль в тыльной части запястья.
 Консервативное лечение является типичным методом лечения этого состояния. [15]
Консервативное лечение является типичным методом лечения этого состояния. [15]Синдром проксимального пересечения сходен с синдромом дистального пересечения, но возникает на стыке, где APL и EPB пересекают ECRB и ECRL. Эта форма синдрома пересечения встречается чаще, чем синдром дистального пересечения. Он часто поражает гребцов, тяжелоатлетов, лиц, выполняющих секретарскую работу, и плотников. Это состояние обычно лечится консервативным лечением, включающим наложение шины на шип большого пальца, модификацию активности, нестероидные противовоспалительные средства и инъекции стероидов во второй отдел разгибателя.
Теносиновит EPL/запястья барабанщика/разрыв EPL (разгибательное отделение 3)
EPL теносиновит (запястье барабанщика) часто встречается у пациентов с ревматоидным артритом, а также у барабанщиков, отсюда и эпоним запястья барабанщика. Лица, перенесшие перелом дистального отдела лучевой кости, также подвержены повышенному риску этого заболевания.
 [15] Когда EPL проходит дистально по запястью, она движется медиально к дорсальной поверхности основания большого пальца. Направляясь медиально, она движется дистально к бугорку Листера. Постоянное использование может вызвать трение между сухожилием EPL и бугорком Листера, что приведет к воспалению. Лечение проводится консервативно, но инъекции кортикостероидов в этом состоянии не показаны из-за повышенного местного давления в тканях.[15]
[15] Когда EPL проходит дистально по запястью, она движется медиально к дорсальной поверхности основания большого пальца. Направляясь медиально, она движется дистально к бугорку Листера. Постоянное использование может вызвать трение между сухожилием EPL и бугорком Листера, что приведет к воспалению. Лечение проводится консервативно, но инъекции кортикостероидов в этом состоянии не показаны из-за повышенного местного давления в тканях.[15]PIN Компрессионная невропатия
Компрессия ПИН может возникать в задней части предплечья, вызывая радиальный туннельный синдром (РТС). Когда ПИН входит в задний отдел предплечья, он проходит глубоко к супинаторной мышце (между двумя ее головками). Сжатие может происходить в пяти местах, но чаще всего происходит сжатие в Аркаде Фрозе. Пациентам обычно от 30 до 50 лет, и у них в анамнезе часто было хирургическое вмешательство на пораженной руке. RTS обычно односторонний, с более вероятным поражением доминирующей руки. Двусторонний РТС встречается редко.
 Консервативное лечение обычно представляет собой лечение первой линии, включая иммобилизацию, нестероидные противовоспалительные средства, изменение активности и введение анестетика непосредственно в место компрессии. Если консервативное лечение не помогает, показано хирургическое вмешательство.[6]
Консервативное лечение обычно представляет собой лечение первой линии, включая иммобилизацию, нестероидные противовоспалительные средства, изменение активности и введение анестетика непосредственно в место компрессии. Если консервативное лечение не помогает, показано хирургическое вмешательство.[6]Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Мышцы запястья и кисти, длинные и короткие наружные лучевые мышцы запястья, длинный отводящий большой палец, глубокий сгибатель пальцев, локтевой сгибатель запястья, куполовидная мышца. Предоставлено пластинами Gray’s Anatomy
Ссылки
- 1.
Vaquero-Picado A, Barco R, Antuña SA. Латеральный эпикондилит локтевого сустава. EFORT Open Rev. 2016 Nov;1(11):391-397. [Статья бесплатно PMC: PMC5367546] [PubMed: 28461918]
- 2.
Новотны Дж.
 , Эль-Заят Б., Горонзи Дж., Бивенер А., Баузенхарт Ф., Грейнер С., Кастен П. Проспективное рандомизированное контролируемое исследование лечения латерального эпикондилита с помощью нового динамического ортеза запястья. Евр J Med Res. 2018 15 сентября; 23(1):43. [Бесплатная статья PMC: PMC6138897] [PubMed: 30219102]
, Эль-Заят Б., Горонзи Дж., Бивенер А., Баузенхарт Ф., Грейнер С., Кастен П. Проспективное рандомизированное контролируемое исследование лечения латерального эпикондилита с помощью нового динамического ортеза запястья. Евр J Med Res. 2018 15 сентября; 23(1):43. [Бесплатная статья PMC: PMC6138897] [PubMed: 30219102]- 3.
Гриффин М., Хиндоча С., Джордан Д., Салех М., Хан В. Лечение травм сухожилий разгибателей. Открытый Ортоп Дж. 2012;6:36-42. [Бесплатная статья PMC: PMC3293224] [PubMed: 22431949]
- 4.
Высядецкий Г., Полгуй М., Халадай Р., Тополь М. Низкое происхождение лучевой артерии: тематическое исследование, включая обзор литературы и предложение эмбриологического объяснения. Анат Научный Международный 2017 март; 92(2):293-298. [PMC free article: PMC5315727] [PubMed: 27631096]
- 5.
Ong C, Nallamshetty HS, Nazarian LN, Rekant MS, Mandel S. Sonographic Diagnesis of the Blose Bosistery -Nerve Synddrom.
 Radiol Case Rep. 2007;2(1):1-4. [Бесплатная статья PMC: PMC4891580] [PubMed: 27303450]
Radiol Case Rep. 2007;2(1):1-4. [Бесплатная статья PMC: PMC4891580] [PubMed: 27303450]- 6.
Моради А., Эбрагимзаде М.Х., Юпитер Дж.Б. Лучевой туннельный синдром, дилемма диагностики и лечения. Arch Bone Jt Surg. 2015 июль; 3(3):156-62. [Бесплатная статья PMC: PMC4507067] [PubMed: 26213698]
- 7.
Вергара-Амадор Э., Рамирес А. Анатомическое исследование короткого лучевого разгибателя запястья в его связи с двигательной ветвью лучевого нерва. Orthop Traumatol Surg Res. 2015 декабрь; 101 (8): 909-12. [В паблике: 26547256]
- 8.
Folberg CR, Ulson H, Scheidt RB. ПОВЕРХНОСТНАЯ ВЕТВЬ ЛУЧЕВОГО НЕРВА: МОРФОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ. Рев Брас Ортоп. 2009 Январь; 44 (1): 69-74. [Бесплатная статья PMC: PMC4783591] [PubMed: 26998456]
- 9.
Субраманиям С.Д., Пурушотаман Р., Захария Б. Щелчок запястья из-за множественного добавочного сухожилия первого разгибательного отдела. Отчет по делу Int J Surg 2018; 42:182-186.
 [Бесплатная статья PMC: PMC5735293] [PubMed: 29253811]
[Бесплатная статья PMC: PMC5735293] [PubMed: 29253811]- 10.
Hinds RM, Gottschalk MB, Melamed E, Capo JT, Yang SS. Добавочное скольжение локтевого разгибателя запястья: трупная оценка. J Запястье Surg. 2016 ноябрь;5(4):273-276. [Бесплатная статья PMC: PMC5074837] [PubMed: 27777817]
- 11.
West CT, Ricketts D, Brassett C. Анатомическое исследование дополнительных радиальных разгибателей запястья, включая уникальный лучевой разгибатель запястья. Фолиа Морфол (Варш). 2017;76(4):742-747. [PubMed: 28553852]
- 12.
Халадай Р., Высядецкий Г., Дудкевич З., Полгуй М., Тополь М. Высокое происхождение лучевой артерии (плечелучевой артерии): ее анатомические вариации, клиническое значение и вклад в кровоснабжение руки. Биомед Рез Инт. 2018;2018:1520929. [Статья PMC бесплатно: PMC6016218] [PubMed: 29992133]
- 13.
Инагаки К. Современные представления о заболеваниях локтевого сустава и их лечении.
 J Ортоп Sci. 2013 Янв;18(1):1-7. [Бесплатная статья PMC: PMC3553418] [PubMed: 23306537]
J Ортоп Sci. 2013 Янв;18(1):1-7. [Бесплатная статья PMC: PMC3553418] [PubMed: 23306537]- 14.
Akgun U, Bulut T, Zengin EC, Tahta M, Sener M. Техника удлинительного блока при переломах молоточком: сравнение одного и двух дорсальных штифтов. J Hand Surg Eur Vol. 2016 сен; 41 (7): 701-6. [PubMed: 27165982]
- 15.
Мерадж С., Гифтопулос С., Нелланс К., Уолц Д., Браун М.С. МРТ сухожилий разгибателей запястья. AJR Am J Рентгенол. 2017 ноябрь; 209(5):1093-1102. [PubMed: 28858545]
Отделения разгибателей запястья — De Quervain’s
звездочка звезда звезда звезда star
на основе 40 оценок 0005
Первоначальный автор(ы): Оливер Джонс
Последнее обновление: 21 декабря 2022 г.
Редакции: 19format_list_bulleted Содержание добавить удалить
- 1 Отделение 1
- 1.
 1 Теносиновит де Кервена
1 Теносиновит де Кервена
- 1.
- 2 Отделение 2
- 3 Отделение 3
- 4 Отсек 4
- 5 Отсек 5
- 6 Отсек 6
Отделения для сухожилий разгибателей запястья — это шесть туннелей, передающих сухожилия длинных разгибателей от предплечья к кисти.
Они расположены на задней стороне запястья. Каждый туннель изнутри облицован синовиальные оболочки и отделены друг от друга фиброзными перегородками.
В этой статье мы рассмотрим анатомию разгибательных отделов запястья – их расположение, содержание и клинические соотношения.
Автор: TeachMeSeries Ltd (2023)
Рис. 1. Отделения сухожилий разгибателей запястья.
Отделение 1
Первое отделение для разгибателей расположено на латеральной (радиальной) стороне запястья. Он передает два сухожилия:
- Короткий разгибатель большого пальца
- Длинный похититель большого пальца
Эти сухожилия образуют боковую границу анатомической табакерки.
Теносиновит Де Кервена
Теносиновит Де Кервена — это воспаление сухожилий в первом разгибательном отделе запястья, приводящее к боли и отеку запястья. Это чаще всего встречается у женщин в возрасте от 30 до 50 лет, особенно у тех, чьи занятия или хобби связаны с повторяющимися движениями запястья.
Пациенты с тендосиновитом де Кервена часто жалуются на боль у основания большого пальца с сопутствующим отеком (вторичным по отношению к утолщению сухожильного влагалища). Движения, связанные с хватанием или пощипыванием, особенно болезненны и трудны.
Консервативное лечение теносиновита Де Кервена включает рекомендации по образу жизни (избегание повторяющихся действий) и шину для запястья . Инъекции стероидов в большинстве случаев уменьшают отек и облегчают боль, и их можно повторять несколько раз, если наблюдается хороший ответ.
Для тех, кто не реагирует на консервативное лечение, хирургическая декомпрессия разгибательного отдела может быть выполнена под местной или общей анестезией.


