Панкреатит хронический › Болезни › ДокторПитер.ру
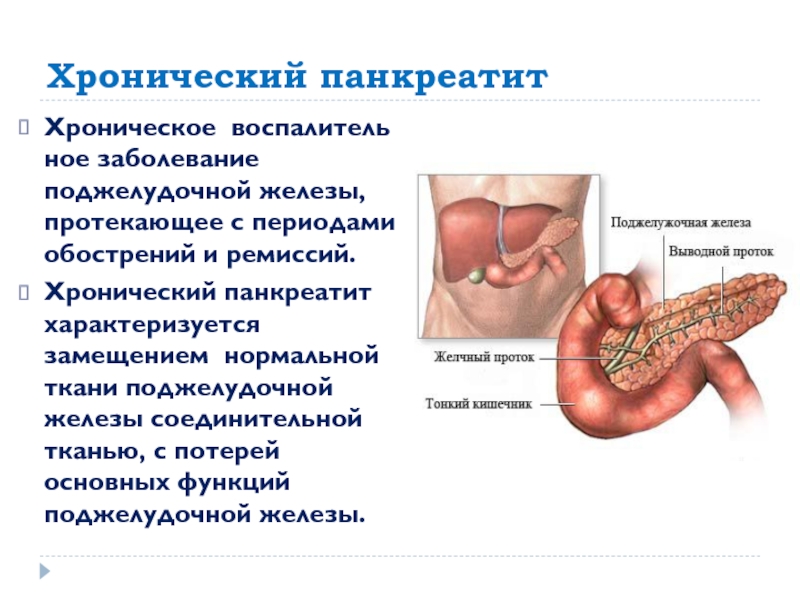
Хронический панкреатит — медленно прогрессирующее воспаление поджелудочной железы, сопровождающееся нарушениями ее функций. Заболевание протекает с периодическими обострениями на фоне временных улучшений.
Главная функция поджелудочной железы– выработка панкреатического сока для переваривания пищи. Поэтому при ее воспалении в первую очередь нарушается процесс пищеварения. Панкреатит — очень распространенное заболевание — в мире им болеет каждая пятая женщина и каждый десятый мужчина.
Признаки
Первый признак — боль. При хроническом панкреатите может болеть где угодно. Все зависит от того, какая часть железы воспалена. Поджелудочная железа напоминает своим внешним видом длинного зверька (у нее есть головка, тело и хвост). Если «болеет» головка поджелудочной железы, то боль локализуется в правом подреберье, если тело, то — в подложечной области, если хвост, то — в левом подреберье.
Боли бывают самые разные – тянущие, острые, постоянные или периодические. Обычно они возникают через 1-3 часа после еды, но бывают и через 10-15 минут. Поэтому многие страдающие хроническим панкреатитом предпочитают вообще не есть, чем терпеть выматывающую боль. После физической нагрузки тоже появляется боль из-за растяжения капсулы железы. При приступе панкреатита приходится сидеть с наклоном вперед, чтобы уменьшить боль. Она может сопровождаться признаками воспаления, парезом кишечника, тошнотой и рвотой.
Другие симптомы болезни связаны с нарушением внешней секреции, такими, как резкое снижение аппетита, метеоризм, частый и обильный стул, поносы или запоры, потеря в массе тела.
При недостаточности внутренней секреции, то есть уменьшении выработки инсулина, появляются признаки сахарного диабета: сухость во рту, жажда, непереносимость сахара.
Происходит разжижение стула, его количество увеличивается в объеме. Характерен панкреатический понос с выделением обильного кашицеобразного зловонного с жирным блеском кала, который тяжело смывается со стенок унитаза.
Температура тела, как правило, нормальная и несколько повышается при обострении. Возможна непостоянная легкая желтушность.
Очень редко (в 5% всех случаев) встречается латентный (безболевой) панкреатит. При нем наблюдаются диарея, стеаторея — «масляный стул», снижение массы тела, слабость, сахарный диабет.
Нередкая форма заболевания (11-30% всех случаев) – это калькулезный («каменный») панкреатит. При нем боль проявляется только в головке поджелудочной железы. Кроме того, его признаками являются: трудноизлечимые запоры, повышение уровня амилазы крови и мочи, желтуха. При камнеобразовании во всех отделах железы обычно наблюдаются быстро прогрессирующая внешнесекреторная недостаточность (поносы, вздутие живота и пр.) и сахарный диабет, а боли, как правило, не выражены.
Описание
Хронический панкреатит формируется постепенно на фоне:
- хронического холецистита
- желчнокаменной болезни
- бессистемного нерегулярного питания
- частого употребления острой и жирной пищи
- хронического алкоголизм
- язвы желудка или двенадцатиперстной кишки,
- атеросклеротического поражения сосудов поджелудочной железы
- инфекционных заболеваний
- интоксикаций свинцом, ртутью, фосфором, мышьяком
- травмы
- приема лекарств — иммуносупрессанты, антибиотики, сульфаниламиды, натрийуретики;
- сосудистых заболеваний
- болезней соединительной ткани
- стрессов.
Предрасполагающим моментом к развитию хронического панкреатита является застой секрета поджелудочной железы, вызванный механическим препятствием в выводных протоках железы.
В возникновении панкреатита большая роль принадлежит желчи. Считается, что желчные кислоты вызывают коагуляционный некроз железы. Кроме того, в желчи содержится лецитин, который под влиянием панкреатической фосфолипазы А превращается в лизолецитин, приводя к самоперевариванию поджелудочной железы.
Первая помощь
Обращение к врачу обязательно. При обострении хронического панкреатита необходимы голод, холод и покой. Это значит, что нужно оставаться в постели, 2-3 дня не есть вообще, только пить по 3-4 стакана травяных настоев в день (не больше!). На место, где болит, нужно приложить пузырь со льдом (удобнее – пакет с замороженными овощами). При сильной боли применять спазмолитики, в том числе селективные антагонисты кальция.
Диагностика
Главное в лечении панкреатита — устранение первопричины данного заболевания, которую установить иногда очень сложно. Для этого требуется тщательное комплексное обследование.
При диагностике хронического панкреатита прежде всего исключают опухоли поджелудочной железы, желчнокаменную болезнь, язвенную болезнь желудка и двенадцатиперстной кишки, хронический энтерит и другие заболевания ЖКТ.
Диагноз панкреатита ставится не только по клинической картине. Важны результаты анализов крови и мочи.
Эффективные и точные данные дает эхотомография или УЗИ. Иногда делают компьютерную томографию, при которой определяют размеры, форму, структуру поджелудочной железы, взаимоотношение с окружающими тканями, наличие в ней очагов воспаления, камней в протоках. Дуоденорентгенография выявляет деформации внутреннего контура петли двенадцатиперстной кишки и вдавления, обусловленные увеличением головки поджелудочной железы. Радиоизотопное сканирование показывает размеры и интенсивность тени поджелудочной железы.
Денситометрия дает возможность судить о плотности органа. С помощью ретроградной панкреато-холангиографии узнают о состоянии не только общего желчного, но и панкреатического протока.
Лечение
В начальных стадиях заболевания и при отсутствии тяжелых осложнений назначается консервативное лечение. В период обострения его желательно проводить в условиях стационара.
Первые два дня рекомендуется воздержаться от приема пищи и употреблять небольшое количество жидкости. Диетический режим в фазе обострения соответствует столу № 5а или №5 с суточным количеством белка 100-200 г (№ 5а) и 140-150 г (№ 5). Запрещаются крепкий чай, кофе, какао, шоколадные изделия.
Медикаментозная терапия должна быть комплексной и проводится в стационаре. Для устранения болей назначают анальгетики. Снять боли могут новокаиновые блокады, которые проводит врач.
Внешнесекреторная активность подавляется благодаря голодной диете, холинолитиками. Местно применяют холод. Для борьбы с самоперевариванием железы назначаются медикаменты, для выведения токсических продуктов и ферментов переливают электролитные растворы (Рингера и др.
Антибактериальную терапию проводят с помощью антибиотиков широкого спектра действия — тетрациклинов, которые хорошо выделяются в составе сока поджелудочной железы.
При инкреторной (инсулиновой) недостаточности, а также при снижении питания показана инсулиноглюкозная терапия. Назначаются также анаболические препараты внутримышечно, поскольку при этом подавляются панкреатические ферменты в крови, улучшается общее самочувствие, наблюдается некоторое снижение гипергликемии. При хроническом панкреатите отмечается дефицит витаминов, поэтому назначаются витамины А, С, В и группы В.
Для заместительной терапии назначают препараты сухой поджелудочной железы, содержащие ее ферменты по 1-2 таблетке 3 раза в день с каждым приемом пищи. Надо сказать, что заместительную терапию нужно назначать, если существует внешнесекреторная недостаточность железы.
Во время ремиссии показано санаторно-курортное лечение в Железноводске, Ессентуках, Боржоми, Трускавце на других курортах гастроэнтерологического профиля.
К сожалению, традиционное лечение панкреатита, заключающееся в голодании, заместительной (ферментативные препараты) и антибактериальной терапии, снятии болевого синдрома не может избавить от панкреатита навсегда. При панкреатите структура и функции поджелудочной железы нарушены и не восстанавливаются. Получается, что человек с хроническим панкреатитом обречен на пожизненный прием лекарств и пожизненную диету, при малейшем нарушении которой возможен рецидив, а следовательно, резкое снижение качества жизни. Поэтому больные и врачи ищут лечение, направленное на восстановление структуры и функций органа. Многим помогают натуропатия, гомеопатия, а также иглоукалывание. Но нужно найти проверенного специалиста.
Питание – часть комплексного лечения. Оно должно быть дробным, 5-6-разовым, небольшими порциями. Исключают алкоголь, в том числе, и пиво, маринады, соленья, жареную, жирную и острую пищу, крепкие бульоны. Диета должна содержать повышенное количество белков (стол № 5) в виде нежирных сортов мяса, рыбы, свежего нежирного творога, неострого сыра. Нельзя есть сырые фрукты и овощи. Грибы категорически противопоказаны. Содержание жиров в пищевом рационе должно быть ограничено до 70-80 грамм в сутки. Ограничивают углеводы, особенно при развитии сахарного диабета. Еда должна быть теплой. Кофе и чай, в том числе зеленый нужно исключить из своего рациона. Пить рекомендуется только натуральные соки, не содержащие сахар, а также травяные чаи и отвары сухих фруктов.
Оно должно быть дробным, 5-6-разовым, небольшими порциями. Исключают алкоголь, в том числе, и пиво, маринады, соленья, жареную, жирную и острую пищу, крепкие бульоны. Диета должна содержать повышенное количество белков (стол № 5) в виде нежирных сортов мяса, рыбы, свежего нежирного творога, неострого сыра. Нельзя есть сырые фрукты и овощи. Грибы категорически противопоказаны. Содержание жиров в пищевом рационе должно быть ограничено до 70-80 грамм в сутки. Ограничивают углеводы, особенно при развитии сахарного диабета. Еда должна быть теплой. Кофе и чай, в том числе зеленый нужно исключить из своего рациона. Пить рекомендуется только натуральные соки, не содержащие сахар, а также травяные чаи и отвары сухих фруктов.
Допускаются молочные продукты, но с минимальным процентом жирности.
При панкреатите не допускается употребление острой пищи, различных консерваций, копченых и маринованных продуктов, газированных и алкогольных напитков, сладкого.
В целом, рацион больного панкреатитом должен быть построен из быстро переваривающихся продуктов.
Поджелудочная железа очень капризна, поэтому даже к назначенной врачом диете нужно подходить крайне осторожно, все, что разрешено, нужно есть по чуть-чуть, а в период ремиссии можно осторожно расширять диету – пробовать новые продукты и прекращать их есть при малейшем дискомфорте в животе.
Профилактика
Необходимо своевременное лечение заболеваний, влияющих на возникновение панкреатита, устранение возможности хронических интоксикаций, способствующих развитию этого заболевания (производственных, а также алкоголизма), обеспечение рационального питания и режима дня.
Чтобы панкреатита у вас не было, следует исключить стрессы, не злоупотреблять алкоголем, не переедать, не есть сильно жаренную, очень жирную и очень острую пищу, следить, чтобы питание было полноценным.
© Доктор Питер
Физические нагрузки при панкреатите: можно ли заниматься спортом
В перечисленных случаях разрешение на возобновление спортивных нагрузок дает только лечащий врач после завершения реабилитации и лечения. При этом учитываются возраст, общая подготовленность и выносливость пациента.
При этом учитываются возраст, общая подготовленность и выносливость пациента.
Если разрешение на физические упражнения от медицинского работника получено, следует учесть, что противопоказанными видами спорта при панкреатите являются:
- Все активности, которые связаны с резкими движениями и изменениями положения тела в пространстве: быстрый бег как на короткие, так и на длинные дистанции, любые прыжки, в т.ч. на скакалке, в длину и высоту.
- Тяжелая атлетика и поднятие грузов больших весов, такие нагрузки приводят к повышению артериального и внутрибрюшного давления: силовая аэробика, занятия на силовых тренажерах в спортзале, многие упражнения бодибилдинга.
- Травмоопасные и энергичные виды спорта, включая бокс и все виды боевых искусств, многие командные спортивные игры.
Тяжелая атлетика и поднятие грузов больших весов запрещены, так как такие нагрузки приводят к повышению артериального и внутрибрюшного давления.
Также следует воздержаться от любого рода изнуряющих длительных тренировок, пока организм не окрепнет окончательно.
Профессиональные занятия спортом исключаются ввиду серьезности заболевания.
Когда можно заниматься
Легкие физические нагрузки необходимы людям с панкреатитом для стабилизации состояния нервной системы, поддержания в тонусе мышц, ускорения обмена веществ, нормализации кровотока в органах брюшной полости, поднятия настроения и улучшения общего самочувствия.
Тренироваться необходимо в замедленном или среднем ритме по сравнению с привычными для данного человека нагрузками.
Лучше всего заниматься спортом ежедневно короткими комплексами по 20 минут, начинать которые следует не раньше чем через 1,5-2 часа после еды.
Лучше всего заниматься спортом ежедневно короткими комплексами по 20 минут, начинать которые следует не раньше чем через 1,5-2 часа после еды.
Комнату для физкультуры лучше всего заранее проветрить и увлажнить.
Завершать комплекс упражнений следует полным расслаблением в течение 5-7 минут (лежа на спине с закрытыми глазами, вытянув руки вдоль туловища).
В хронической стадии
Интенсивные нагрузки могут вызвать перегибы протоков железы, повысить внутрибрюшное давление и тем самым спровоцировать обострения.
Среди разрешенных упражнений в хронической стадии — дыхательная гимнастика. Правильное дыхание помогает увеличить приток кислорода в организм, нормализует эмоциональное состояние, расслабляет, приводит в тонус мышцы, обеспечивает улучшение перистальтики кишечника, усиливает отток желчи.
Среди разрешенных упражнений в хронической стадии — дыхательная гимнастика.
Основная цель дыхательной гимнастики — увеличение объема грудной клетки в результате вдохов и втягивания живота на выдохе. Они делятся на отрезки, обеспечивающие равномерные толчки и сокращения брюшной стенки.
Заниматься такими упражнениями рекомендуется утром натощак.
При острой форме
Во время острого приступа панкреатита следует исключить все виды спортивных нагрузок, чтобы обеспечить полный покой и дать время на восстановление поджелудочной железе.
Постельный режим и лечебное голодание на 2-3 дня становятся решающими факторами для преодоления острой фазы болезни.
Постельный режим и лечебное голодание на 2-3 дня становятся решающими факторами для преодоления острой фазы болезни.
Холецистопанкреатите
Имея патологию желчевыводящих путей, такую как хронический холецистит, следует соблюдать аналогичные правила грамотного дозирования физических нагрузок.
Хороши для выведения содержимого желчного пузыря и улучшения кровотока сгибания и подъем конечностей, наклоны корпуса. Любая тренировка должна включать умеренные общеукрепляющие упражнения на все группы мышц.
Во время ремиссии
В период, когда симптомы хронического воспаления не беспокоят пациента, можно и нужно заниматься отдельными видами разрешенных физических нагрузок, в том числе для продления состояния ремиссии.
Жить здорово! Осторожно, панкреатит!(26.03.2018)
5 упражнений от панкреатита, холецистита, дискинезии желчного пузыря.
Умеренность и плавность — основные принципы спортивных нагрузок при панкреатите.
Лечебная физкультура при панкреатите разрабатывается специалистом индивидуально для каждого пациента.
При отсутствии противопоказаний пациентам с больной поджелудочной железой можно заниматься:
- плаванием в удобном темпе для общего тонуса;
- йогой, направленной на развитие гибкости;
- скандинавской ходьбой, ставящей целью не высокие спортивные показатели, а равномерную тренировку всех групп мышц.
Из общей физической подготовки допускается выполнять упражнения на мышцы спины, пресса, а также верхних и нижних конечностей, избегая тех, в которых нужно поднимать тяжести.
Оздоровительные спортивные упражнения, кроме лечебной гимнастики, включают в себя прогулки на свежем воздухе в привычном темпе на расстояние 1-2 километра.
Оздоровительные спортивные упражнения, кроме лечебной гимнастики, включают в себя прогулки на свежем воздухе в привычном темпе на расстояние 1-2 километра.
Полностью исключать физические нагрузки при хроническом панкреатите все же не стоит, даже несмотря на гарантированное отсутствие нежелательных последствий. Правильно подобранный вид спорта и специальные упражнения совершенно точно укрепят ваш организм и сделают его более выносливым и стрессоустойчивым.
Секс и хронический панкреатит
Больным, к сожалению, не рекомендуется часто заниматься сексом. Почему? При занятии сексом происходит всплеск адреналина в крови, и большое количество клеток глюкозы поступает в кровь. Клетки быстро изнашиваются и не успевают восстановиться. Нарушается баланс углеводных клеток, а это ведет к инфаркту и инсульту. В кровь мужчины при оргазме выбрасывается большое количество гормонов и глюкозы, а это отрицательно действует на поджелудочную железу. Кроме поджелудочной железы во время секса страдает также и щитовидная железа.
А для профилактического поддержания организма в периоды активизации заболевания рекомендуется выполнять ряд специально разработанных упражнений и избегать серьезных физических нагрузок.
Бодибилдинг при панкреатите
К сожалению, пациентам, получившим такой неприятный диагноз, врачи рекомендуют соблюдать диету и вести сугубо здоровый образ жизни. Физические упражнения и спортивные нагрузки должны быть ограничены и строго лимитированы.
Больным хроническим панкреатитом следует обратить свое внимание на бодибилдинг, ведь занятия бодибилдингом помогут не только улучшить фигуру, но и обеспечат отличное самочувствие, а также помогут получить заряд позитива. Несколько несложных правил помогут вам начать заниматься данным видом спорта без ущерба для здоровья и без риска осложнить заболевание:
- Употребляйте пищу несколько раз в день небольшими порциями. Пусть ваша еда будет богата белками и углеводами, не включайте в рацион жареные и острые продукты.
- Из-за болезни поджелудочной железы вес после упражнений и физических нагрузок будет набираться медленнее, но не стоит отчаиваться, ведь главное – постоянно прислушиваться к своему организму.

- Вместе с врачом и тренером определите, какой будет ваша максимальная нагрузка.
- Принимайте больше жидкости, чем обычно.
- Тренировки желательно проводить до обеда.
- Откажитесь от занятий бодибилдингом и прочих физических нагрузок, если в вашей крови уровень глюкозы будет слишком повышен.
Заниматься спортом при панкреатите следует всем. Умеренные физические нагрузки считаются важным элементом для улучшения общего состояния.
Пациенту требуется только учесть степень активности и подобрать разновидности спорта, которые допустимы для занятия при наличии хронической и острой форм панкреатита.
Панкреатит и физические нагрузки
Нередко у пациентов возникает вопрос, можно ли заниматься спортом при различных проявлениях панкреатита.
При выборе нагрузок нужно сделать акцент на таких аспектах:
- Форма и стадия патологического процесса. Острая форма болезни и обострение хронической станут препятствиями для какой-либо активности.
Основой терапии в такой ситуации станет покой, а спорт следует отложить на время.
- Возрастные показатели больного и присутствие смежных патологий. Определенные разновидности активности, которые разрешены при болезни, бывают запрещены при прочих патологиях.
- Профессиональная спортивная деятельность, которая нацелена на достижение значительного результата, не подойдет для людей с трудностями ЖКТ.
- При выборе нагрузок необходимо сделать акцент на общем состоянии пациента до заболевания.
- Тренировки, разновидность спорта и уровень нагрузок подбирают в индивидуальном порядке каждому больному.
Исходя из сказанного, можно сделать вывод, что панкреатит и физические нагрузки могут быть совместимыми. Однако необходимо узнать рекомендации специалиста.
Занятия спортом при заболевании
С учетом стадии воспаления степень возможных нагрузок будет различаться. Для надлежащего установления фазы болезни специалист осматривает больного, назначает клиническую и инструментальную диагностику.
Лишь после этого врач скажет, допустимо заниматься спортом при панкреатите или нет.
При обострении
Приступ панкреатита может быть сопряжен с интенсивными признаками. Пациент высказывает жалобы на серьезные болевые ощущения в брюшной полости, изжогу, тошноту.
Часто возникает рвотный рефлекс, который не облегчает самочувствие пациента, вздутие ввиду сильного метеоризма, понос.
На данной стадии больному необходимо обеспечить покой. Ему следует придерживаться строгого постельного режима, лечебного диетического питания.
Какие-либо физические нагрузки на данном этапе заболевания запрещаются.
При хроническом заболевании
Когда купированы острые симптомы рекомендовано добавить целебную гимнастику к плану комплексной терапии.
На этапе устойчивой ремиссии хронического панкреатита грамотно подобранные дозированные физические нагрузки могут принести большое количество пользы поджелудочной и всему организму:
- Помогает улучшить кровоток в органах, тканях в результате приведения в норму микроциркуляции, увеличения тонуса сосудов и миокарда, повышения сердечного выброса и АД.

- Происходит ускорение оттока венозной, лимфы из воспалительного очага, устраняются отеки в пораженном участке. Также купируется развитие застаивания в области живота, малом тазу. Подобное помогает удалить токсины из брюшной полости.
- Приводятся в норму пищеварительные процессы, кишечная моторика, работа биллиарных и панкреатических путей. Это дает возможность устранить запоры, предотвратить формирование холецистита, образование камней в желчном.
- Улучшается общее состояние, настроение больного.
- Повышается иммунитет.
Противопоказания
При ненадлежащем соблюдении врачебных предписаний, если чересчур рано были возобновлены физические нагрузки при панкреатите спорт способен принести существенный вред ослабшему организму, ухудшить самочувствие больного и усилить воспалительные явления в поджелудочной.
Помимо этого, известны определенные патологические либо физиологические состояния,патологии, во время которых полностью запрещаются занятия спортом:
- Обострение какой-либо болезни ЖКТ.

- Желчнокаменное заболевание в желчном пузыре либо путях.
- Ранний период восстановления после перенесенной операции.
- Декомпенсированные болезни сердца и сосудов. В частности рискованно при таких заболеваниях бегать, поскольку в это время внезапно увеличивается АД, ЧСС, что крайне опасно для пациента.
- Опасные патологические процессы свертывающей системы крови, высокая предрасположенность к кровотечениям либо образованию тромбов.
- Образования злокачественного характера.
Панкреатит и бодибилдинг
Занятия бодибилдингом при наличии панкреатита имеют различные отзывы со стороны пациентов и специалистов.
Влияние таких физических нагрузок на организм:
- Во время занятий данным видом спорта рацион должен быть насыщен большим количеством белка, так как он является основным строительным материалом для мышц. Пораженному органу белок необходим, чтобы восстановить пораженные ткани и синтезировать гормоны. Когда его основная часть уходит на строительство каркаса мышц, то регенерация железы будет снижен.

- Употребление коктейлей с протеином, батончиков и прочего спортивного питания способно негативно отразиться на здоровье больных.
- Чрезмерные нагрузки способны провоцировать перегибы путей железы, увеличивать давление внутри брюшной полости, вызывая обострение хронического панкреатита.
- Такая разновидность спорта нуждается в дополнительном синтезе инсулина для расщепления глюкозы. Поджелудочная вырабатывает больший объем инсулина, что способно спровоцировать истощение.
Для страдающих данным патологическим процессом, не занимавшихся ранее подобной разновидностью физических нагрузок, оптимально не начинать этого. Красивая фигура не стоит обострения заболевания.
Тем же, кто занимался бодибилдингом продолжительный период времени, разрешено продолжать занятия на любительском уровне под наблюдение специалиста, начиная с наименьших нагрузок.
Параллельно больной контролирует содержание глюкозы, панкреатических ферментов и прочих показателей функционирования данного органа.
Дыхательные гимнастика и йога
При хронической форме заболевания и алкогольном панкреатите дыхательные упражнения – оптимальное решение, которое способствуют поддержанию организма в тонусе.
Невзирая на несложность гимнастики, специальные занятия прорабатывают мышцы, а также помогают массировать внутренние органы, что положительно сказывается на органах брюшной полости.
Правильное дыхание увеличивает приток кислорода внутрь организма, приводит в норму психоэмоциональное состояние, расслабляет мышцы, улучшает кишечную моторику, повышает отток желчи.
Рекомендовано проводить занятия с утра. Запрещено делать гимнастику на полный желудок. Это относится ко всем разновидностям активной деятельности.
Сущность подобной гимнастики – повышение объема грудной клетки благодаря различным видам вдохов и втягиванию брюшной полости на выдохах.
Они бывают отрывистыми, сопровождаемые толчками и сокращением брюшной стенки.
Во время дыхания задействуется поджелудочная, что дает возможность достигнуть положительных терапевтических результатов:
- Устраняется застаивание.

- Улучшается синтез ферментов.
- Запускаются восстановительные процессы в пораженных тканях.
Правильное дыхание способствует ускорению процессов обмена внутри организма, что ведет к тренировке мускулатуры, дает возможность уменьшить вес, в частности благодаря расщеплению «опасной» висцеральной жировой клетчатки.
Йога предполагает физические упражнения, обусловленные статическим мышечным напряжением и гибкостью, а также правильное дыхание.
Медиативная практика поможет достичь психоэмоциональной гармонии. При панкреатите требуется проделывать комплекс «хатха-йога», который подразумевает выполнение несложных асанов, доступных для каждого больного.
К действенным асанам относятся тренировки – гора, горизонт, треугольник, воин и дерево.
Виды физкультуры
Перечень наиболее полезных видов физических упражнений, которыми можно заниматься больным с рассматриваемой патологией:
- Плавание. Данная разновидность спорта предполагает осуществление нерезких движений, вследствие его достигается расслабление мышц, приводится в норму функционирование внутренних систем.
 В процессе плавания с небольшой скоростью дыхание останется ровным, биение сердца и АД повысятся несущественно, что позитивным образом отразится на общем самочувствии.
В процессе плавания с небольшой скоростью дыхание останется ровным, биение сердца и АД повысятся несущественно, что позитивным образом отразится на общем самочувствии. - Медленная ходьба. В частности полезной будет скандинавская ходьба с применением особых палок. Во время занятия подобной разновидностью физкультуры повышается сосудистый тонус, усилится насыщенность тканей кислородом, что ускорит восстановление пораженной поджелудочной и приведет в норму процессы пищеварения.
- Катание на лыжах разрешается лишь в замедленном темпе по равнинной местности: подъемы в гору либо скоростной спуск не рекомендованы ввиду значительного напряжения и вероятности травматизма в процессе падения.
- Калланетика, пилатес. Такая разновидность спорта также должна проводиться под наблюдением специалиста, потому оптимально посещать коллективные либо индивидуальные занятия при выбора этого вида спорта.
В процессе осуществления каких-либо упражнений своими силами в бытовых условиях либо в тренажерном зале пациенту необходимо контролировать собственное самочувствие.
Когда возникает ощущение дискомфорта, болевые ощущения в области брюшины, тошнота либо рвотный рефлекс, то требуется незамедлительно прекратить нагрузки и узнать рекомендации лечащего специалиста относительно снижения интенсивности занятий.
Вновь начать тренировки возможно лишь после приведения в норму самочувствия. Занятия спортом являются важной составляющей комплексного лечения рассматриваемой патологии.
Упражнения дают возможность ускорить больному восстановительные процессы.
Чтобы выбрать конкретную разновидность спорта, требуется учесть стадию, тяжесть болезни и присутствие смежных заболеваний, а также узнать рекомендации специалиста.
Полезное видео
Физические нагрузки при панкреатите — можно ли заниматься спортом?
Панкреатитом называется воспалительный процесс в поджелудочной железе, в результате которого нарушается локальная выработка ферментов и гормонов. Довольно часто после воспаления поджелудочная железа уплотняется и начинает хуже функционировать. Заболевание является достаточно распространенным и чаще всего встречается у женщин.
Довольно часто после воспаления поджелудочная железа уплотняется и начинает хуже функционировать. Заболевание является достаточно распространенным и чаще всего встречается у женщин.
Поджелудочная железа – ведущий орган пищеварительной системы, поэтому при воспалениях врачи советуют соблюдать строгую диету и исключить из пищи многие продукты питания. Панкреатит проявляется в нескольких формах: острой, хронической и реактивной. Острая форма воспаления чаще всего наступает как последствие алкогольного отравления. Хронический панкреатит напоминает о себе больному каждый раз после приема в пищу острых, жирных или соленых продуктов. Самым опасным считается реактивный панкреатит, когда происходит обострение хронической формы заболевания как реакция на воспаление любого другого органа пищеварения.
Для каждой формы панкреатита есть своя диета, где перечислены полезные и вредные продукты. Довольно эффективно в борьбе с воспалением поджелудочной железы зарекомендовало себя комплексное лечение. В такой комплекс процедур должны входить:
В такой комплекс процедур должны входить:
- прием медицинских препаратов, назначенных врачом;
- здоровый образ жизни;
- диетическое питание;
- занятия спортом.
И если с питанием все понятно, то вот вопрос касательно занятий спортом остается открытым. Как влияют физические нагрузки на воспаление поджелудочной, можно ли заниматься спортом, если врачи поставили диагноз панкреатит?
Возможны ли физические нагрузки при панкреатите
Доктора утверждают, что больным панкреатитом нельзя слишком увлекаться спортом, а про большой спорт следует вообще забыть. Также в список табу попали: бег, прыжки, силовые упражнения и все то, что связано с резкими движениями и выпадами. Больным с воспалением поджелудочной железы лучше всего избегать таких видов спорта и силовых нагрузок, которые повышают давление как внутрибрюшное, так и артериальное. Кроме того, противопоказанием для занятий спортом является любая сосудистая патология.
Но шанс продолжать тренировки даже с таким диагнозом, как панкреатит, есть..gif) Все что нужно – это изменить характер и интенсивность тренировок.
Все что нужно – это изменить характер и интенсивность тренировок.
Еще одно немаловажное условие – соблюдать покой, здоровый сон, режим дня и стараться избегать стрессов.
Категорически нельзя проводить спортивные тренировки в периоды обострения заболевания.
Отдельно стоит отметить положительное влияние спорта. После правильной лечебной гимнастики в организме происходит ускорение обмена веществ и нормализуется кровоток, уменьшая нагрузку на железу. Конечно же, заниматься спортом желательно под присмотром врача или квалифицированного тренера.
Как правильно тренироваться
Первые спортивные нагрузки при панкреатите должны быть минимальными и увеличиваться постепенно.
Во время занятий спортом обратите внимание на диафрагмальное дыхание, при помощи которого можно сделать массаж железы, улучшив ее работу.
Физкультура может включать в себя упражнения для:
- брюшного пресса;
- туловища;
- конечностей.
Главный секрет лечебной гимнастики заключается в том, что физические нагрузки при панкреатите должны возрастать постепенно.
Упражнения следует выполнять плавными движениями в среднем ритме без резких движение и выпадов.
Несколько рекомендаций для проведения самостоятельных тренировок:
- во время упражнений не стоит слишком наклоняться или прогибаться;
- не делайте резких движений или выпадов;
- не выполняйте упражнения в быстром темпе;
- не занимайтесь спортом сразу после еды.
По окончании тренировки лучше всего спокойно полежать несколько минут, а затем принять теплую ванну, которая поможет снять с мышц напряжение.
Очень полезны больным с панкреатитом занятия дыхательной гимнастикой. Правильное диафрагмальное дыхание помогает стимулировать поджелудочную железу, улучшая ее работу. Заниматься спортом при панкреатите следует только через несколько часов после еды.
Людям, страдающим от панкреатита, врачи не запрещают заниматься йогой, плаванием и бодибилдингом. Индивидуально подобранный комплекс упражнений йоги поможет расслабить мышцы и поддержать организм в тонусе. Занятия в бассейне укрепят опорно-двигательный аппарат и не окажут негативного воздействия на внутренние органы. Бодибилдинг поможет поддержать в тонусе мышцы, ускорить обмен веществ и уменьшить нагрузку на поджелудочную железу.
Индивидуально подобранный комплекс упражнений йоги поможет расслабить мышцы и поддержать организм в тонусе. Занятия в бассейне укрепят опорно-двигательный аппарат и не окажут негативного воздействия на внутренние органы. Бодибилдинг поможет поддержать в тонусе мышцы, ускорить обмен веществ и уменьшить нагрузку на поджелудочную железу.
Несколько слов следует сказать и про режим питания. Чтобы занятия в спортзале приносили пользу и не усугубляли панкреатит, нужно помнить про соблюдение диеты и о правилах приема еды. Пищу следует принимать регулярно небольшими порциями, без вредных продуктов и алкоголя. Важно контролировать и температуру: не стоит есть горячее или очень холодное, это может отрицательно повлиять на работу поджелудочной.
Правильное питание испорт при панкреатите – это два ключевых понятия, которые помогут оградить поджелудочную железу от повторных воспалений.
Физические нагрузки при панкреатите
Прежде чем узнать, как влияют на организм физические нагрузки при панкреатите, надо изучить анатомические и физиологические особенности желудочно-кишечного тракта.Если в двенадцатиперстной кишке происходит повышение давления, то возможен обратный заброс желчи в проток поджелудочной железы. Так как желчь является сильным раздражителем, она может вызвать обострение хронического панкреатита. Но для начала надо понять, что собой представляет данное заболевание.
Что такое панкреатит?
Воспаление поджелудочной железы или панкреатит – довольно серьезное заболевание. Дело в том, что ферменты, вырабатывающиеся в железе, являются очень агрессивными, и в случае, если в организме человека произошел сбой, они могут направить свое действие даже против самой железы. Панкреатит может иметь острое и хроническое (длительное) течение.
Дело в том, что ферменты, вырабатывающиеся в железе, являются очень агрессивными, и в случае, если в организме человека произошел сбой, они могут направить свое действие даже против самой железы. Панкреатит может иметь острое и хроническое (длительное) течение.
Что же влияет на появление болезни?
Первый в списке провоцирующих заболевание факторов – алкоголь.
Оказывая влияние на протоки поджелудочной железы, а именно суживая их, он приводит к затруднению выброса вышеупомянутых ферментов. В итоге происходит воспаление ткани железы. На втором месте находятся заболевания желчного пузыря, в частности желчнокаменная болезнь. И в редких случаях хронический процесс в железе могут провоцировать заболевания двенадцатиперстной кишки.
Сильнейшая боль опоясывающего характера в верхней части живота или подложечной области является первым признаком возникшего панкреатита. И какие бы обезболивающие препараты ни принимал человек, облегчение не наступает. К болевому синдрому может присоединиться рвота, слабость и нарушение стула.
К болевому синдрому может присоединиться рвота, слабость и нарушение стула.
Если данному состоянию не уделить должного внимания, то существует риск летального исхода.
Панкреатит часто возникает у молодых людей, одинаково как среди юнош, так и среди девушек. В последнее время стало очень популярным посещение тренажерного зала. В погоне за мечтой иметь спортивное телосложение молодые люди, имеющие проблемы с поджелудочной железой, могут забывать о возможных последствиях силовых нагрузок.
Влияние бодибилдинга на поджелудочную железу
Регулярные умеренные физические упражнения благотворно влияют на состояние всего организма. Но что делать людям, которые столкнулись с панкреатитом?
Но что делать людям, которые столкнулись с панкреатитом?
Строгого запрета на физические нагрузки при панкреатите не существует, но немаловажно придерживаться определенных ограничений. Стоит воздержаться от физических упражнений после приема пищи. Любые наклоны, выпады, приседания и подтягивания могут спровоцировать приступ хронического панкреатита. Потребность в движении с легкостью могут заменить специальные упражнения и йога. Как бы ни хотелось поработать со штангой, это вряд ли будет на пользу. Идеальной альтернативой станут походы в бассейн, занятие йогой и дыхательная гимнастика. Последний вариант отличается своим благотворным влиянием на поджелудочную железу, ведь в процессе происходит сокращение мышц передней брюшной стенки, что оказывает положительное действие на столь капризный орган. Выполняя сразу после утреннего пробуждения специальные упражнения, можно добиться значительного улучшения общего состояния и заставить болезнь отступить на второй план.
Как можно тренироваться?
Специалистами была разработана схема тренировок для людей, страдающих заболеваниями органов желудочно-кишечного тракта и, в частности панкреатитом. Разумеется, уровень нагрузки может обозначить индивидуально только врач, но существует группа упражнений, которые не оказывают пагубного влияния на железу и даже способны улучшить ее кровоснабжение. Единственным исключением является острый период заболевания, в котором любые физические упражнения противопоказаны.
- Плавно чередуйте вдох и выдох. Задерживайте дыхание на вдохе в течение 20 секунд, после чего делайте медленный и протяжный выдох.
- Когда происходит выдох, необходимо максимально расслабить мышцы брюшного пресса.
- В середине выдоха необходимо сделать короткую паузу, после чего выдохнуть до предела своих возможностей.
- Специальный гимнастический массаж живота может способствовать предупреждению застойных явлений в поджелудочной железе. Это является наиболее доступным способом для избежания очередного приступа панкреатита.
- И самыми щадящими вариантами физической нагрузки, пожалуй, являются спокойные пешие прогулки в течение 20 минут, можно после работы, перед сном.
 Это стимулирует обмен веществ во всем организме и вдобавок является альтернативой вышеупомянутой дыхательной гимнастике.
Это стимулирует обмен веществ во всем организме и вдобавок является альтернативой вышеупомянутой дыхательной гимнастике.
И не пробуйте выполнять такие упражнения, как становая тяга и приседания со штангой. Это может дать толчок к возникновению сильнейшего приступа панкреатита. Ваши упражнения – это лечебная гимнастика.
Диета при панкреатите
Диета является ключевым моментом в борьбе с таким специфическим заболеванием. Следует повысить потребление белковой пищи и, наоборот, урезать всевозможные жиры и углеводы, вызывающие особую нагрузку на поджелудочную железу. При панкреатите питание должно быть сбалансированным и при этом не иметь излишеств. При острых приступах заболевания необходимо соблюдать режим полного голодания в первые 3 дня. После этого питание должно быть дробным (не менее 5 раз в сутки) и полноценным.
Весь смысл диеты заключается в том, чтобы ограничить выработку соляной кислоты в желудке, которая, в свою очередь, провоцирует выработку ферментов поджелудочной железы. Для людей, страдающих хронической формой панкреатита, диета становится определенным стилем жизни. И казалось бы, как порой сложно отказать себе в некоторых продуктах, но, когда на ум приходит мысль о возможном приступе, соблазны отходят на второй план, и диета становится уже не такой мучительной.
Необходимый лимит физических нагрузок можно определить только с помощью квалифицированного специалиста, не возлагая столь серьезную ответственность на самого себя. Поджелудочная железа – самый капризный орган, и безответственное отношение к ее состоянию может обернуться нежелательными последствиями. Будьте здоровы!
Физические нагрузки и упражнения при панкреатите
Зарядка для поджелудочной
Существуют специальные упражнения, показанные при хроническом панкреатите.
Они за счет давления в брюшной полости позволяют улучшить кровообращение в органе и облегчают отток панкреатического сока. Выполнять их нужно регулярно, не менее 1 раза в день. По возможности упражнения стоит повторять 2-3 раза в день.
Упражнения:
- Сделать вдох и выдох, задержать дыхание и напрячь мышцы живота, втянув его в себя. Досчитать до трех и расслабиться.
- Сделать вдох и выдох, задержать дыхание и надуть живот. Досчитать до трех и расслабиться.
- Сделать выдох и сильно надуть живот. Задержать дыхание и расслабить мышцы пресса. На вдохе сильно надуть живот и втянуть его на выдохе.
- Медленно начать вдох, на середине задержать дыхание на 2 секунды. Затем продолжить делать вдох, направляя воздух в живот и выпячивая его. В конце вдоха задержать дыхание на 3 секунды, надув живот и продолжить счет до шести, быстро расслабляя стенку брюшины и медленно втягивая живот. Сделать выдох и расслабиться.
Упражнения следует повторять по 2 раза первые две недели тренировок. Затем количество можно постепенно увеличить до 8. Обратите внимание, что проводить занятия можно стоя и лежа, но обязательно перед едой. В период обострения панкреатита воздержитесь от упражнений.
Затем количество можно постепенно увеличить до 8. Обратите внимание, что проводить занятия можно стоя и лежа, но обязательно перед едой. В период обострения панкреатита воздержитесь от упражнений.
Бодибилдинг
Бодибилдинг – это крайне полезный вид спорта, позволяющий нарастить мышечную мускулатуру. Во время занятий расходуется большое количество белка, полезного и для поджелудочной железы.
Однако при хроническом панкреатите стоит воздержаться от занятий бодибилдингом по ряду причин:
- При сильных физических нагрузках увеличивается внутрибрюшное давление, сдавливаются органы. Это приводит к нарушению оттока желчи, перегибам в желчном пузыре. Тяжелые нагрузки способны затруднить процесс продвижения пищи по кишечнику, чем ухудшить общее самочувствие. По этим причинам нередко спортсмены, имеющие в анамнезе хронический панкреатит, страдают от регулярных обострений заболевания.
- Во время мышечной деятельности активизируется обмен веществ.
 Все продукты обмена поступают в кровь, а затем выводятся через почки. При попадании в общую систему кровотока, продукты способны сильно раздражать поджелудочную железу, обостряя хроническое течение заболевания.
Все продукты обмена поступают в кровь, а затем выводятся через почки. При попадании в общую систему кровотока, продукты способны сильно раздражать поджелудочную железу, обостряя хроническое течение заболевания. - Бодибилдинг отнимает много энергии, а для ее восстановления в организме вырабатывается глюкоза. Из крови она поступает в мышцы благодаря инсулину, вырабатываемому поджелудочной железой. Для воспаленной железы это большая нагрузка – вырабатывать втрое больше инсулина, поэтому спортивные занятия могут привести к сахарному диабету. Если же спортсмен имеет хронический панкреатит в сочетании с сахарным диабетом, то бодибилдинг грозит обмороком, комой и другими неприятными последствиями.
Однако многие врачи не запрещают, а даже рекомендуют своим пациентам занятия бодибилдингом. Многие зависит от состояния здоровья больного и состояния поджелудочной. Если пациент недавно перенес острую форму панкреатита, то стоит отказаться на время от физических нагрузок.
При стабильной хронической форме можно поддерживать фигуру бодибилдингом, но соблюдая несколько правил:
- Необходимо употреблять как можно больше жидкости;
- Максимальную нагрузку на организм должен рассчитать врач;
- От жирной, копченой и соленой пищи нужно отказаться.
 Еда должна быть обогащена белками и клетчаткой.
Еда должна быть обогащена белками и клетчаткой. - Важно отказаться от алкоголя, чтобы сократить нагрузку на поджелудочную железу.
- Питаться нужно маленькими порциями, несколько раз в день.
- Нельзя заниматься спортом сразу после еды, но и на голодный желудок этого делать не стоит. Лучшее время – спустя 1,5 часа после еды.
Секс и хронический панкреатит
Итак, если упражнения противопоказаны при хроническом панкреатите, то можно ли компенсировать это сексом? Спешим вас огорчить – чрезмерные занятия любовью будут вредны.
Дело в том, что во время секса в кровь выбрасывается адреналин, при этом большое количество клеток глюкозы также поступает в кровь. От этого клетки быстро изнашиваются и не успевают восстановиться, что приводит к нарушениям углеводного обмена. По этой причине секс должен быть в меру.
Не отчаивайтесь, что секс и упражнения при панкреатите не рекомендованы. Найдите себе развлечение по душе и отдыхайте морально. Помните, что устойчивая нервная система – это первый признак здорового человека.
Автор: Карпова Алена Владимировна,
специально для сайта Zhkt.ru
Полезное видео с упражнениями, полезными при болезнях поджелудочной железы и желчного пузыря
Физические нагрузки при панкреатите: упражнения
Каждого больного воспалением поджелудочной железы интересует, какие физические нагрузки при панкреатите можно давать организму.
Эта болезнь связано больше с желудочно-кишечным трактом, но чрезмерные физические перенапряжения негативно сказываются практически на любых недугах.
Известно, что полное отсутствие от физкультуры чревато развитием патологий с позвоночником, сердцем и кровеносной системой. Потому, больному панкреатитом необходимо правильно разрабатывать программу упражнений, чтобы не навредить своему здоровью.
Физические нагрузки при остром панкреатите
Физические нагрузки при острой фазы панкреатита, специалистами строго противопоказаны. Это связано с тем, что рецидив сопровождается зачастую сильным болевым синдромом с сопутствующими симптомами.
Это связано с тем, что рецидив сопровождается зачастую сильным болевым синдромом с сопутствующими симптомами.
При острой фазе пациент нередко испытывает повышенную температуру тела, систематическую рвоту и диарею. Вследствие обезвоживания и интоксикации организма самочувствие больного крайне неудовлетворительное.
Заниматься спортом при панкреатите на острой стадии становится просто невозможным из-за состояния пациента. Нагрузки на двенадцатиперстную кишку во время рецидива провоцируют попадания желчи в панкреатические протоки, что только усугубляет воспаление поджелудочной железы. Отказ выполнять рекомендации доктора зачастую приводит к ухудшению здоровья больного и хирургическому вмешательству.
Физические упражнения при хроническом панкреатите
На вопрос можно ли заниматься спортом при хроническом воспалении поджелудочной железы – ответ положительный. Но, так как человек имеет некоторые отклонения в работе органов пищеварения, то необходимо придерживаться следующих правил:
- Не заниматься на полный желудок.
 Спортивные упражнения нужно проводить не раньше чем через 2 часа после приема пищи. Строго запрещается проводить занятия сразу после еды. Если не следовать этим рекомендациям, то возможны попадания кусочков непереваренной пищи в желчные и панкреатические протоки. Постоянные занятия на полный желудок провоцируют холецистит и воспаление поджелудочной железы даже у здоровых людей.
Спортивные упражнения нужно проводить не раньше чем через 2 часа после приема пищи. Строго запрещается проводить занятия сразу после еды. Если не следовать этим рекомендациям, то возможны попадания кусочков непереваренной пищи в желчные и панкреатические протоки. Постоянные занятия на полный желудок провоцируют холецистит и воспаление поджелудочной железы даже у здоровых людей. - Умеренные нагрузки. Физические нагрузки должны быть строго размеренными, нельзя без надобной подготовки подвергать организм истощению физкультурой. Занятия стоит также прекращать, если больной ощущает слабость или нехватку сил.
- Избегать наклонов. Все виды спорта, которые связаны с наклонами, к примеру, бодибилдинг, нужно исключить из упражнений. Постоянное давление на двенадцатиперстную кишку негативно отображается на пищеварительных функциях организма и приводит к целому ряду побочных недугов наряду с панкреатитом.
Интимная близость при панкреатите
Интимная близость тоже относится к ряду физических нагрузок на организм пациента. Важно знать, что мужчинам с воспалением поджелудочной железы стоит нечасто вступать в половой контакт, особенно тем, у кого нарушена функция выработки инсулина.
Важно знать, что мужчинам с воспалением поджелудочной железы стоит нечасто вступать в половой контакт, особенно тем, у кого нарушена функция выработки инсулина.
Это обусловлено тем, что при семяизвержении в кровь поступает большое количество адреналина, что повышает уровень глюкозы в крови. Повышенный уровень глюкозы провоцирует дополнительную выработку ферментов поджелудочной железой, что может стать причиной обострения недуга.
К тому же глюкоза в крови может вызывать инфаркты и инсульты, а также разлад в работе щитовидной железы. При панкреатите необходимо строго контролировать все нагрузки на организм и придерживаться назначенной диеты, только тогда можно добиться стойкой ремиссии.
Можно ли заниматься спортом при панкреатите и какие нагрузки допустимы
Статью подготовил:
Василий Бабкинский
Врач высшей категории
Физические занятия составляют неотделимую часть для любого человека, ведущего здоровый образ жизни. Физические нагрузки нужны каждому человеку. Даже пациентам после инсульта рекомендуют проводить комплекс упражнений, сформированных по циклу дыхательной гимнастики. Основываясь этими рекомендациями, можно утвердительно сказать, что занятия спортом при панкреатите разрешены, но не всегда. Обязательное условие сохранения здоровья представляется правильным выбором вида и уровня физической нагрузки в каждом отдельном случае.
Физические нагрузки нужны каждому человеку. Даже пациентам после инсульта рекомендуют проводить комплекс упражнений, сформированных по циклу дыхательной гимнастики. Основываясь этими рекомендациями, можно утвердительно сказать, что занятия спортом при панкреатите разрешены, но не всегда. Обязательное условие сохранения здоровья представляется правильным выбором вида и уровня физической нагрузки в каждом отдельном случае.
Допустимые нагрузки
Нагрузки при занятии спортом при панкреатите следует направлять на реабилитацию больного, перенесшего воспалительный процесс: на восстановление поврежденных клеток поджелудочной железы и эндокринной функции. Работая над этими пунктами, врач ЛФК составляет специальный комплекс индивидуально под каждого пациента. Уровень разрешающей нагрузки при панкреатите обуславливается несколькими факторами:
- форма панкреатита;
- степень воспалительного процесса;
- существующие осложнения;
- сопутствующие заболевания;
- возраст пациента;
- вес пациента;
- общий уровень физической подготовки до болезни.

Принимая эти факторы, возможно правильно назначить нагрузку, допустимую для пациента и выбрать ему определенный комплекс упражнений.
Перед началом тренировок важно установить степень поражения поджелудочнойВ зависимости от степени воспаления заболевания уровень уместной нагрузки будет различный. Для правильного установления степени панкреатита специалист должен обследовать пациента, назначив лабораторные и диагностические исследования, такие как биохимический и общий анализ крови, общий анализ мочи, копрограмма кала, УЗИ брюшной полости.
Обостренный этап панкреатита протекает с мучительными болями, отрыжкой, изжогой и тошнотой, иногда рвотой, вздутием живота, диареей. На этом периоде следует придерживаться строгого постельного режима, лечебной диеты и, чтобы быстрее купировать воспалительный процесс, прикладывать к животу холод.
Занятия спортом в острой стадии панкреатита категорически запрещены.
Рекомендованные виды спорта
Физические нагрузки при панкреатите пациентам нужно подбирать щадящего типа спорта, которые способствуют равномерному распределению нагрузок на мышечную систему и внутренние органы.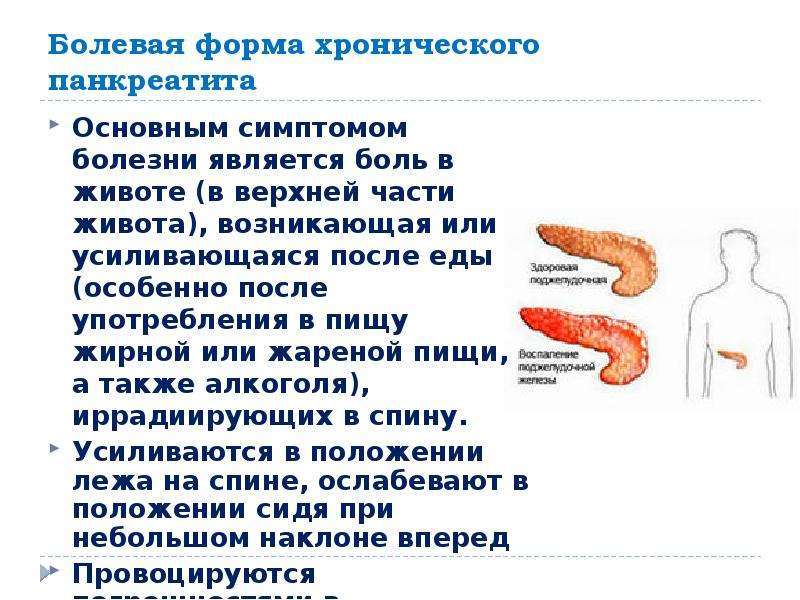 Допускается выполнение упражнений на мышцы пресса, спины и конечностей. Самые полезные виды спорта, которыми разрешено заниматься пациентам с заболеванием поджелудочной железы:
Допускается выполнение упражнений на мышцы пресса, спины и конечностей. Самые полезные виды спорта, которыми разрешено заниматься пациентам с заболеванием поджелудочной железы:
Плавание – этот спорт подразумевает проведение нерезких движений, которые расслабляют мышцы тела и нормализуют функционирование внутренних органов. Дыхание при плавании с невысокой скоростью остается ровным, незначительно повышается АД и сердцебиение, что положительно сказывается на всем организме. Плавание способствует укреплению опорно-двигательного аппарата. Нормализует функцию кровообращения, что помогает ускоренному возобновлению клеток поджелудочной железы.
Скандинавская ходьба – это неторопливая ходьба с применением специальных палок. Занимаясь на свежем воздухе ходьбой, повышается тонус сосудов, происходит насыщение кислородом тканей, что способствует быстрому восстановлению поврежденной железы и нормализует процессы пищеварения.
Катание на лыжах допускается только по ровной местности, и только в медленном темпе.
Подъем и скат с горы не рекомендуются, потому что есть риск получения травм при падении.
Йога – охватывает совокупность расслабляющих упражнений, направленных на сохранение организма в тонусе. Некоторые виды движений стимулируют кровообращение в больном органе, обеспечивают свободный отток пищеварительного сока, устраняют боль.
Врачи также рекомендуют занятия йогойДыхательная гимнастика – это комплекс подобранных упражнений ЛФК, который несет эффективный результат при различных заболеваниях. Любые физические занятия при панкреатите следует совмещать с дыхательной гимнастикой. Методика рассчитана на использование самых простых упражнений, которые прорабатывают скелетную мускулатуру, выполняют внутрибрюшной массаж. В результате происходит насыщение клеток кислородом, мышцы находятся в состоянии тонуса, эмоциональное состояние стабилизируется, улучшается функционирование поджелудочной железы, выводятся застои желчи, налаживается синтез ферментов. Проводить дыхательные диафрагмальные упражнения рекомендуется утром натощак, после очищения кишечника. Первую дыхательную тренировку советуют провести под наблюдением инструктора. Он проследит за скоростью и правильностью исполнения упражнений и состоянием пациента.
Первую дыхательную тренировку советуют провести под наблюдением инструктора. Он проследит за скоростью и правильностью исполнения упражнений и состоянием пациента.
Такие виды занятий, как калланетика и пилатес, следует проводить под наблюдением профессионального инструктора при групповых или индивидуальных занятиях. Поэтому при выборе такого вида спорта лучше доверить контроль над упражнениями специалисту.
Какие виды спорта категорически запрещены
Спортивные занятия не должны включать в себя упражнения с резкими движениями, прокачкой брюшного пресса, бегом, подтягиванием, приседанием, наклонами туловища, прыжками, а также тяжелую атлетику, силовую нагрузку и бодибилдинг. Они недопустимы, так как повышают артериальное и внутрибрюшное давление. Оказывают негативное воздействие на поджелудочную железу, желчный пузырь, желудок и печень.
Бегать при панкреатите нельзяВо время бега при панкреатите из-за резких толчков происходит тряска поджелудочной железы, что негативно сказывается на ее положении. Если в протоках есть камни, то состояние пациента при беге может ухудшиться, появится желчная колика. Бег повышает сердечную нагрузку и требует усиленного уровня энергии. Это подталкивает вырабатывать поджелудочную железу больше инсулина, что при воспалительном процессе затруднено.
Только при длительной стойкой ремиссии лечащий врач сможет разрешить небыстрый бег (трусцой) при условии поддержания хорошего самочувствия.
Также при панкреатите не рекомендованы командные виды спорта, такие как волейбол, баскетбол, футбол, потому что включают в себя резкие движения, интенсивные сердечные нагрузки. Имеют повышенный риск получения травмы живота, а при заболевании поджелудочной железы это может спровоцировать опасные последствия.
Катание на велосипеде тоже требует интенсивных кардионагрузок. При велосипедной езде задействованы мышцы пресса и происходит увеличение давления на брюшную полость. Это приводит к сдавливанию протоков железы и задержке внутри органа ее содержимого, что опасно прогрессированием панкреонекроза.
В этом видео вы найдете несколько полезных упражнений при панкреатите:
Профессиональный спорт при панкреатите
Если пациент до болезни занимался профессиональным спортом, то ему следует отказаться от усиленных тренировок. Спортсмены вынуждены интенсивно тренироваться для достижения высоких результатов, а панкреатит и тяжелые физические нагрузки несовместимы. Заболевание поджелудочной железы ведет к обезвоживанию организма, поэтому если после занятиями спортом пациент плохо себя чувствует, следует незамедлительно прекратить тренировки. Если панкреатит носит временной характер, то после улучшения состояния можно с осторожностью возобновить тренировки с учетом разрешенных физических возможностей. Но если панкреатит спровоцирован травмой, то об усиленных тренировках профессиональным спортсменам следует позабыть. Даже если спортсмен чувствует себя хорошо после пройденного лечения, приступ может повториться снова при тренировках и более сильной атакой.
Специалисты настоятельно рекомендуют профессиональным спортсменам смириться со своим состоянием и оставить большой спорт. При этом не запускать себя, держать в форме, перейдя на более легкую форму занятий.
Спортсмены для мышечной массы употребляют протеиновые коктейли. А при заболевании панкреатитом они противопоказаны, так как содержащаяся в них глюкоза требует повышенной выработки инсулина, из-за этого на эндокринный отдел возрастает нагрузка. Консерванты и ингредиенты, входящие в состав, очень пагубно сказываются на системе пищеварения и поджелудочной железе. Спортивное питание при панкреатите должно состоять только из натуральных и полезных продуктов, включать легкоусвояемые белки, что способствует регенерации поврежденных клеток поджелудочной железы.
Протеиновые коктейли при панкреатите противопоказаныОт занятий следует отказаться при:
- обострении воспалительного процесса;
- заболевании сосудов;
- наличии сопутствующих тяжелых заболеваний внутренних органов;
- злокачественных новообразованиях;
- склонности к тромбозам и кровотечению;
- перенесении в недавнее время операций и травм.
Занятия спортом – это важный пункт комплексной терапии при панкреатите. Упражнения способствуют быстрому восстановлению пациента. Для выбора вида спорта учитывают стадию и тяжесть заболевания панкреатита, и, есть ли сопутствующие болезни, диагностировать это может только специалист, проконсультировав на приеме.
В таблице представлены физические упражнения, рекомендованные при панкреатите.
| Вид | Выполнение |
|---|---|
| Дыхательная гимнастика | Выполняется 1-2 раза в день, лежа на спине с согнутыми коленями. Сделать глубокий вдох и медленно выдохнуть воздух до конца, прижимая живот к позвоночнику и задержать дыхание. Глубокий вдох, медленно выдохнуть, надуть живот и задержать дыхание. Сделать глубокий вдох наполовину, сделать задержку дыхания на пару секунд, выдохнуть остальной воздух. Надуть живот, подержать три секунды, затем на шесть секунд втянуть, после опять быстро надуть и втянуть обратно. И ослабить мышцы живота.  Выдохнуть воздух, с силой втягивая мышцы пресса, дыхание задержать, расслабиться. Сделать животом вдох, надувая его, затем выдохнуть, прижав пресс к позвоночнику. |
| Упражнение «вакуум» | Выполняется в удобном для пациента исходном положении: стоя, наклонившись чуть-чуть вперед упереться руками на стол; в полуприсядном положении, упираясь в колени руками; на четвереньках; в положении лежа с согнутыми коленями. Выбрав одну из приведенных удобных поз, нужно сделать обычный вдох, затем выдохнуть воздух, максимально прижав мышцы живота внутрь, и зафиксировать это положение на несколько секунд. Выполнять 10 раз. |
| Висцерально-диафрагмально-остеопатический массаж | Исходное положение или стоя, или сидя на стуле. Делается глубокий длинный вдох с заполнением нижней части живота, потом – его середины, после – области под ребрами и грудной клетки. Сделав вдох, воздух в легких задерживать на пару секунд и расслабиться.  Затем в обратном порядке произвести медленный выдох. Выдохнув, снова дыхание задержать. Выполнить четыре быстрых движения, подражая вдоху. Работать должны только диафрагма и грудь, но не мышцы живота. При задержке дыхания делаются четыре резких толчковых движения мышцами пресса: волнообразные движения продвигаются от ребер к пупку и надлобковой зоны, затем быстрый возврат к реберной зоне и диафрагме. Комплекс выполняется 5-6 раз. |
| Гимнастические упражнения | Медленная ходьба на свежем воздухе на расстоянии 1-2 км. При медленном вдохе делать поднимание рук вверх и при выдохе – опускание вниз. 10 раз. В течение одной минуты ходить на носочках. При ходьбе поднимать колени. В положении лежа делать упражнение «велосипед» в течение 1 минуты. Из положения лежа поочередно поднимать прямые ноги. Выполнять 30 раз. Лежа на спине, притягивать колени к животу (30 секунд). В положении лежа с согнутыми коленями делать повороты корпуса вправо и лево, верхняя часть тела и стопы ног должны быть максимально неподвижными.  Выполняется на протяжении 1 минуты. Выполняется на протяжении 1 минуты.Сидя на стуле, поочередно поднимать колени кверху 30 раз. |
Василий Бабкинский
Привет, меня зовут Василий. Вот уже 7 лет помогаю людям с проблемами кишечника, работая в первой частной поликлинике г. Брно. Буду рад ответить на ваши вопросы по поводу статьи в комментариях, другие вопросы можете задавать нашим врачам на этой странице.
Загрузка…Холангит | Johns Hopkins Medicine
Что такое холангит?
Холангит — это воспаление системы желчных протоков. Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
В большинстве случаев холангит вызван бактериальной инфекцией и часто возникает внезапно. Но в некоторых случаях может быть длительным (хроническим). У некоторых людей воспаление и холангит возникают как часть аутоиммунного заболевания.
Что вызывает холангит?
В большинстве случаев причиной холангита является закупорка протока где-то в системе желчных протоков. Закупорка чаще всего вызывается желчными камнями или илом, поражающим желчные протоки. Аутоиммунное заболевание, такое как первичный склерозирующий холангит, может повлиять на систему.
Другие, менее распространенные причины холангита включают:
- Опухоль
- Сгустки крови
- Сужение протока после операции
- Опухание поджелудочной железы
- Паразитарная инфекция
Холангит также может быть вызван, если у вас:
- Обратный поток бактерий из тонкой кишки
- Инфекция крови (бактериемия)
- Тест, проводимый для проверки вашей печени или желчного пузыря (например, тест, при котором в ваше тело вводится тонкая трубка или эндоскоп)
Инфекция вызывает повышение давления в системе желчных протоков, которое может распространиться на другие органы кровотока, если не лечить.
Кто подвержен риску холангита?
Если у вас были камни в желчном пузыре, у вас повышенный риск холангита. Другие факторы риска включают:
- Наличие аутоиммунных заболеваний, таких как воспалительное заболевание кишечника (язвенный колит или болезнь Крона)
- Недавние медицинские процедуры, затрагивающие область желчных протоков
- Заражение вирусом иммунодефицита человека (ВИЧ)
- Путешествие в страны, где вы можете подвергнуться воздействию червей или паразитов
Каковы симптомы холангита?
Симптомы у каждого человека могут различаться и могут быть неспецифическими или серьезными, в том числе:
- Боль в правом верхнем углу живота (живота)
- Лихорадка
- Озноб
- Пожелтение кожи и глаз (желтуха)
- Тошнота и рвота
- Табуреты глиняные
- Темная моча
- Низкое давление
- Летаргия
- Изменения в бдительности
Симптомы холангита могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к своему врачу, чтобы убедиться.
Всегда обращайтесь к своему врачу, чтобы убедиться.
Как диагностируется холангит?
Боль при холангите во многом напоминает боль от камней в желчном пузыре.
Чтобы убедиться, что у вас холангит, ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр. Он или она может также использовать другие тесты.
Вам могут сдать анализы крови, в том числе:
- Общий анализ крови. Этот тест измеряет количество белых кровяных телец.Если у вас инфекция, у вас может быть повышенное количество лейкоцитов.
- Функциональные пробы печени. Группа специальных анализов крови, которые могут определить, правильно ли работает ваша печень.
- Посев крови. Обследование на наличие инфекции крови.
Вы также можете пройти визуализационные тесты, включая:
- Ультразвук (также называемый сонографией). Этот тест создает изображения ваших внутренних органов на экране компьютера с использованием высокочастотных звуковых волн.
 Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Он также проверяет кровоток по различным сосудам. Это можно делать вне тела (внешне). Или это может быть сделано внутри тела (внутри). Если внутреннее, это называется эндоскопическим ультразвуком (EUS).
Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Он также проверяет кровоток по различным сосудам. Это можно делать вне тела (внешне). Или это может быть сделано внутри тела (внутри). Если внутреннее, это называется эндоскопическим ультразвуком (EUS). - КТ . КТ может быть проведена с красителем, который проглатывается или вводится через капельницу. Это покажет брюшную полость и таз, включая область оттока желчи. Это может помочь определить, почему возникла закупорка.
- Магнитно-резонансная холангиопанкреатография (MRCP) . Этот тест используется для выявления любых проблем в области живота. Это может показать, есть ли в желчном протоке камни. Тест проводится вне вашего тела. Это не означает, что вам не нужно вставлять трубку (эндоскоп) в ваше тело. Он использует магнитное поле и радиочастоту для создания детальных снимков.
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) .
 Он используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе.В нем используются рентгеновские лучи и длинная гибкая трубка с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет отчетливо видеть желчные протоки на рентгеновских снимках. При необходимости эта процедура также может помочь открыть желчные протоки.
Он используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе.В нем используются рентгеновские лучи и длинная гибкая трубка с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет отчетливо видеть желчные протоки на рентгеновских снимках. При необходимости эта процедура также может помочь открыть желчные протоки. - Чрескожная чреспеченочная холангиография (ЧЧХ) .Иглу вводят через кожу в печень. Краситель вводится в желчный проток, чтобы его можно было четко увидеть на рентгеновских снимках. Эту процедуру также можно использовать для открытия желчных протоков, если ваши врачи не могут сделать это внутренне с помощью ERCP.
Как лечится холангит?
Важно сразу же поставить диагноз. Большинство людей с холангитом очень плохо себя чувствуют. Они обращаются к своему врачу или в пункт неотложной помощи.
Если у вас холангит, вы, скорее всего, проведете в больнице несколько дней.Вам будут вводить жидкости через вену через капельницу. Вы также получите обезболивающее и лекарство от бактерий (антибиотики).
Вам также может потребоваться слить жидкость из желчного протока и найти причину закупорки. В большинстве случаев это делается с помощью метода, называемого ERCP (эндоскопическая ретроградная холангиопанкреатография).
Для дренирования желчного протока с помощью ERCP в рот вставляют длинную тонкую гибкую трубку (эндоскоп). Прицел проходит по пищеводу (пищеводу) в желудок.Он проходит в первую часть тонкой кишки (двенадцатиперстную кишку) и в желчные протоки. Врач может увидеть внутреннюю часть этих органов и протоков на видеоэкране. Видеоэкран подключен к камере в прицеле. Иногда для отвода желчи оставляют трубку наружу. В этой ситуации в каналы пропускается небольшая трубка для слива жидкости. Эта трубка выводится через кожу, где она позволяет жидкости стекать до тех пор, пока инфекция и воспаление не исчезнут.
Эта трубка выводится через кожу, где она позволяет жидкости стекать до тех пор, пока инфекция и воспаление не исчезнут.
Вам также могут быть вставлены прочные трубки (стенты) в желчные протоки, чтобы они оставались открытыми.Также можно удалить камни в желчном пузыре. В большинстве случаев это можно сделать с помощью области ERCP.
Вам может потребоваться операция, если лечение не работает или вам становится хуже. Операция откроет ваши протоки, чтобы слить желчь и уменьшить скопление жидкости.
Ключевые моменты
- Холангит — воспаление системы желчных протоков.
- Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
- В большинстве случаев причиной холангита является бактериальная инфекция.
- Люди, у которых были камни в желчном пузыре, подвержены большему риску холангита.
- Аутоиммунные заболевания, такие как первичный склерозирующий холангит, могут вызывать воспаление желчных протоков.

- В большинстве случаев необходима госпитализация, лечение антибиотиками и эндоскопическая процедура. Может потребоваться операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.

- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас возникнут вопросы.
Дополнительные методы лечения — Национальный фонд поджелудочной железы
Альтернативные методы лечения — это методы, которые можно использовать вместе с лечением, чтобы помочь пациенту почувствовать себя лучше.Никто не должен начинать альтернативную терапию, не посоветовавшись со своим врачом.
Йога
Исследования показали, что пациенты с хроническим панкреатитом, которые практикуют йогу каждые две недели, могут испытывать улучшение общего качества жизни, улучшение симптомов стресса, изменения настроения, алкогольной зависимости и аппетита. 1
Лечебный массаж
Массажная терапия включает прикосновения и различные техники поглаживания или разминания мышц тела. Это может быть массаж части тела или массаж всего тела. Массаж можно проводить через одежду или на открытые участки кожи. Его можно выполнять на специализированных стульях или на столе. Массажную терапию должен проводить только лицензированный массажист.
Это может быть массаж части тела или массаж всего тела. Массаж можно проводить через одежду или на открытые участки кожи. Его можно выполнять на специализированных стульях или на столе. Массажную терапию должен проводить только лицензированный массажист.
Массаж применяется при дискомфорте в мышцах и костях; улучшение кровообращения; уменьшение отеков; расслабление; и обезболивание. Его можно использовать в качестве дополнения к другим методам лечения и для снятия стресса. Исследования показали, что массаж может улучшить реакцию расслабления и общее чувство благополучия.
Терапевтический прикосновение
Терапевтическое прикосновение — это процесс обмена энергией, в котором практикующий использует руки как фокус, чтобы помочь процессу заживления. Он основан на идее, что люди — это форма энергии. Когда мы здоровы, энергия течет свободно и сбалансировано. Считается, что болезнь отражает дисбаланс или нарушение потока энергии.
Терапевтическая процедура прикосновения может длиться от 5 до 30 минут, в зависимости от индивидуальных потребностей пациента. Точные методы различаются у разных практикующих, но обычно они держат руки на расстоянии 2–4 дюймов от полностью одетого тела пациента, перемещая их с головы до пят, а также через переднюю и заднюю части. Исследования показали, что терапевтическое прикосновение способствует расслаблению, ощущению комфорта и благополучия. Исследования также показали, что терапевтическое прикосновение эффективно снижает беспокойство и меняет восприятие боли.
Точные методы различаются у разных практикующих, но обычно они держат руки на расстоянии 2–4 дюймов от полностью одетого тела пациента, перемещая их с головы до пят, а также через переднюю и заднюю части. Исследования показали, что терапевтическое прикосновение способствует расслаблению, ощущению комфорта и благополучия. Исследования также показали, что терапевтическое прикосновение эффективно снижает беспокойство и меняет восприятие боли.
Физические упражнения
Физические упражнения улучшают общее функционирование тела и качество жизни.Упражнения могут уменьшить стресс, боль, тошноту, усталость и депрессию. Регулярные упражнения влияют на гормональный фон, а также на большинство систем организма. Регулярное участие в физической активности увеличивает частоту сердечных сокращений и поддерживает учащенное сердцебиение в течение определенного периода времени.
В зависимости от вашего физического состояния и после совета врача вы можете начинать ходить от 5 до 10 минут два раза в день с целью увеличения активности до 45 минут как минимум 3 раза в неделю. Важно, чтобы во время тренировки не было перерывов.Пришло время для себя. Если вы не можете ходить, есть другие способы упражнений (например, растяжка, изометрические упражнения).
Важно, чтобы во время тренировки не было перерывов.Пришло время для себя. Если вы не можете ходить, есть другие способы упражнений (например, растяжка, изометрические упражнения).
Медитация
Медитация или расслабление способствует освобождению от беспокойства, напряжения и стресса. Состояние расслабления может быть достигнуто с помощью различных методов, таких как диафрагмальное дыхание, прогрессивное расслабление мышц, повторяющееся утверждение, молитва, йога или управляемые / визуальные образы. При регулярной практике медитация может улучшить сон, концентрацию и способность справляться со стрессом.Это может помочь справиться с болью, тошнотой и беспокойством. Вы можете найти бесплатные кассеты и буклеты о медитации в библиотеках, а недорогие материалы — в магазинах. Вы также можете посещать группы или рабочие группы. Как только вы освоите технику, медитацию можно будет практиковать бесплатно.
Смех
Наука внимательно изучает эффекты «веселого» смеха, то есть смеха, вызванного счастьем, а не смеха, который является результатом таких эмоций, как смущение и беспокойство. В то время как легко увидеть, как смех может улучшить настроение, многие исследователи находят доказательства того, что веселый смех действительно может укрепить иммунную систему. Необходимы дополнительные исследования, чтобы выявить положительные аспекты смеха.
В то время как легко увидеть, как смех может улучшить настроение, многие исследователи находят доказательства того, что веселый смех действительно может укрепить иммунную систему. Необходимы дополнительные исследования, чтобы выявить положительные аспекты смеха.
Иглоукалывание
Термин иглоукалывание описывает набор процедур, включающих стимуляцию анатомических точек на теле с помощью различных методов. Американские практики акупунктуры включают медицинские традиции Китая, Японии, Кореи и других стран.Техника иглоукалывания, которая наиболее изучена с научной точки зрения, включает проникновение в кожу тонких твердых металлических игл, которыми манипулируют руками или с помощью электростимуляции.
- http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4065893/
Как снизить риск будущих атак панкреатита — Основы здоровья от клиники Кливленда
Вы когда-нибудь испытывали сильную острую боль в животе из-за панкреатита? Или это было больше похоже на постоянный тупой дискомфорт?
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
В любом случае вам необходимо решить эту проблему, тесно сотрудничая с врачом и внося важные изменения в образ жизни.
«Раннее и агрессивное лечение панкреатита может улучшить результаты, ускорить выздоровление и ограничить осложнения», — говорит специалист по поджелудочной железе Прабхлин Чахал, доктор медицины.
Что вызывает панкреатит?
Панкреатит возникает, когда воспаляется поджелудочная железа — длинный орган, расположенный за желудком и рядом с тонкой кишкой.Поджелудочная железа помогает пищеварению и регулирует уровень гормонов сахара и метаболизма.
«Панкреатит бывает двух форм: острой и хронической», — говорит доктор Чахал. «Проблемы начинаются, когда поджелудочная железа слишком быстро высвобождает пищеварительные ферменты, и они атакуют саму поджелудочную железу, вместо того, чтобы расщеплять пищу, которую вы едите»..jpg)
Если у вас острый случай, симптомы могут варьироваться от умеренно дискомфортных до опасных для жизни. Легкие приступы обычно длятся несколько дней.
Приступ панкреатита от умеренного до тяжелого может вызвать:
- Многоорганная (почечная, легочная или сердечная) недостаточность.
- Кровотечение / образование тромбов в кровеносных сосудах.
- Разрушение поджелудочной железы (некроз).
- Заражение.
- Образование воспалительного скопления жидкости (псевдокисты).
- Недоедание.
- Сепсис.
- Замедление работы желудочно-кишечного тракта.
Хронический панкреатит, однако, является результатом прогрессирующего длительного воспаления. Он может развиться после острого приступа, и со временем могут появиться следующие симптомы:
- Боль в верхней части живота и вздутие живота.
- Тошнота и рвота.
- Мальабсорбционная диарея.
- Снижение веса (из-за того, что ваше тело неправильно усваивает питательные вещества).

- Диабет.
- Дефицит жирорастворимых витаминов, таких как A, D, E и K.
Как остановить будущие приступы
Возможно купирование будущих приступов панкреатита. Чтобы начать путь к здоровью, важно внести некоторые изменения в свое поведение и образ жизни.
«Заболевание поджелудочной железы существенно влияет на качество вашей жизни», — говорит она.«Успешное управление потребует многопрофильной помощи, включая изменение поведения и образа жизни».
Если у вас продолжаются обострения панкреатита, это может в конечном итоге привести к рубцеванию поджелудочной железы, поэтому крайне важно внести эти необходимые изменения. Сделайте все возможное, чтобы снизить эти факторы риска:
- Камни в желчном пузыре . Если у вас диагностированы камни в желчном пузыре и вы перенесли приступ панкреатита, удаление желчного пузыря может помочь предотвратить проблемы в будущем.
- Пьянство .
 Чрезмерное употребление алкоголя вызывает до 70% случаев хронического панкреатита и почти половину случаев острого панкреатита, поэтому имеет смысл отказаться от употребления алкоголя.
Чрезмерное употребление алкоголя вызывает до 70% случаев хронического панкреатита и почти половину случаев острого панкреатита, поэтому имеет смысл отказаться от употребления алкоголя. - Курение . Это может ухудшить ваши результаты, ускорить прогрессирование заболевания (хронического панкреатита) и повысить риск рака поджелудочной железы.
- Плохо диета . Избегайте продуктов с высоким содержанием жиров, особенно жареных, которые могут вызвать нагрузку на пищеварительную систему. Вместо этого сосредоточьтесь на диете с низким содержанием жиров и высоким содержанием белка, богатой витаминами и питательными веществами.Пациенты с хроническим панкреатитом часто получают пользу от включения в свой рацион масла триглицеридов со средней длиной цепи (MCT). Вы также можете рассмотреть возможность приема искусственных пищеварительных ферментов, которые помогают вашему организму расщеплять пищу и усваивать питательные вещества и витамины.
Проконсультируйтесь со своим врачом о том, стоит ли принимать искусственные пищеварительные ферменты.
Как справиться с болью
Если панкреатит вызывает у вас легкую или умеренную боль, могут помочь безрецептурные обезболивающие, такие как ацетаминофен или ибупрофен, принимаемые в течение короткого времени.
«При постоянной и сильной боли рассмотрите возможность консультации с врачом по обезболиванию, который часто прописывает лекарства, называемые нейро-модуляторами боли», — говорит д-р Чахал. «Пациентам также предлагается специализированная процедура, называемая блокадой чревного сплетения, для лечения хронической боли, связанной с хроническим панкреатитом».
Если у вас случился острый приступ, не допускайте его повторения, начав с приема лекарств и изменив поведение. В некоторых случаях необходимы дополнительные эндоскопические процедуры, такие как эндоскопическое ультразвуковое исследование (ERCP) или хирургическое вмешательство.
Если у вас есть камни в поджелудочной железе, ваш врач может использовать ударные волны, чтобы разбить камни, которые создают блокировки.
«Это может помочь при боли и повторяющихся обострениях поджелудочной железы», — говорит она. «При необходимости хирурги могут удалить пораженные или воспаленные участки поджелудочной железы или всю поджелудочную железу.
В конечном итоге, лечение этого состояния часто требует как медицинских, эндоскопических, хирургических, так и личных изменений.
ограничений физических упражнений при панкреатите | Здорово
Панкреатит — это воспаление поджелудочной железы, органа, вырабатывающего ферменты, необходимые для переваривания пищи. Когда поджелудочная железа воспаляется, она может не вырабатывать эти ферменты, из-за чего ваше тело не усваивает жизненно важные питательные вещества. Продолжительность одного приступа панкреатита может широко варьироваться, и состояние может повторяться 1.
Это чрезвычайная ситуация?
Если вы испытываете серьезные медицинские симптомы, немедленно обратитесь за неотложной помощью.
Лечение панкреатита
У панкреатита много причин, включая алкоголизм, камни в желчном пузыре и семейный анамнез, и это лишь некоторые из них. Варианты лечения могут различаться в зависимости от тяжести состояния.
Варианты лечения могут различаться в зависимости от тяжести состояния.
Краткосрочное и долгосрочное лечение состоит из обезболивания, приема ферментных добавок и изменения диеты. После первоначального лечения пациентам рекомендуется заниматься спортом, придерживаться диеты с низким содержанием жиров, избегать употребления алкоголя и лекарств, повышающих уровень триглицеридов, а также избегать ударов или травм в области живота. Эти рекомендации составляют стандарты лечения панкреатита 1.
- Панкреатит имеет множество причин, включая алкоголизм, камни в желчном пузыре и семейный анамнез, и это лишь некоторые из них.
- Краткосрочное и долгосрочное лечение состоит из обезболивания, приема ферментных добавок и изменения диеты.
Упражнения при панкреатите
Пробиотики при панкреатите
Физические упражнения улучшают общее функционирование организма, а также качество жизни. У здорового человека упражнения влияют на каждую систему организма. Однако заниматься спортом при панкреатите не рекомендуется. В некоторых случаях упражнения могут ухудшить это состояние и замедлить выздоровление.После того, как поджелудочная железа вернулась к нормальному функционированию, физические упражнения могут быть частью профилактики, а также возвращения к здоровому образу жизни.
Однако заниматься спортом при панкреатите не рекомендуется. В некоторых случаях упражнения могут ухудшить это состояние и замедлить выздоровление.После того, как поджелудочная железа вернулась к нормальному функционированию, физические упражнения могут быть частью профилактики, а также возвращения к здоровому образу жизни.
- Физические упражнения улучшают общее функционирование тела, а также качество жизни.
- После того, как поджелудочная железа вернулась к нормальному функционированию, физические упражнения могут быть частью профилактики, а также возвращения к здоровому образу жизни.
Упражнения после восстановления
После того, как начальные симптомы уменьшатся, вы можете начать ходить по 5–10 минут дважды в день с целью увеличения активности на 45 минут до трех раз в неделю.Однако всегда следуйте рекомендациям врача, так как ваш уровень физической активности может варьироваться в зависимости от вашего состояния. Если вы испытываете слишком сильную боль при ходьбе, упражнения на растяжку или изометрические упражнения также являются хорошим способом включить некоторые виды упражнений в вашу повседневную деятельность. Насколько это возможно, старайтесь поддерживать нормальную повседневную деятельность и заниматься хобби, которое вам нравится и которое вы можете делать без боли.
Насколько это возможно, старайтесь поддерживать нормальную повседневную деятельность и заниматься хобби, которое вам нравится и которое вы можете делать без боли.
- После того, как начальные симптомы уменьшатся, вы можете начать ходить по 5–10 минут дважды в день с целью увеличения активности на 45 минут до трех раз в неделю.
- Если вы испытываете слишком сильную боль при ходьбе, упражнения на растяжку или изометрические упражнения также являются хорошим способом включить некоторые виды упражнений в вашу повседневную деятельность.
Меры предосторожности при панкреатите с помощью физических упражнений
Каковы причины отека желудка?
Хотя рекомендуется вести активный образ жизни, если у вас панкреатит или вы подвержены риску развития этого состояния, сохранение гидратации с помощью физических упражнений является ключевой проблемой. 1. В отчетах документально подтверждено обезвоживание, вызванное энергичными упражнениями у здоровых людей. После тренировки у этих обезвоженных людей в качестве вторичного результата развился острый панкреатит 2. Поскольку обезвоживание может быть причиной этого состояния, поддержание адекватной гидратации до, во время и после тренировки вызывает беспокойство. Хотя потребление жидкости важно для всех, любой, кто болел панкреатитом, должен быть особенно осторожен при тренировках.
После тренировки у этих обезвоженных людей в качестве вторичного результата развился острый панкреатит 2. Поскольку обезвоживание может быть причиной этого состояния, поддержание адекватной гидратации до, во время и после тренировки вызывает беспокойство. Хотя потребление жидкости важно для всех, любой, кто болел панкреатитом, должен быть особенно осторожен при тренировках.
5 способов предотвратить панкреатит и EPI
В жизни есть много вещей, без которых вы можете жить, но ваша поджелудочная железа не входит в их число.
Поджелудочная железа — это орган странной формы, который, по описанию, напоминает все, от груши до рыбы или головастика. Он закопан глубоко в брюшной полости — за животом и расположен среди печени, селезенки и желчного пузыря — так что вы, возможно, не видели его изображения или даже не были полностью уверены в том, что он делает.
Это важный орган, который производит ряд ферментов, необходимых для переваривания пищи, и вырабатывает инсулин, гормон, необходимый для контроля уровня сахара в крови.
Учитывая его важность, нельзя игнорировать здоровье вашей поджелудочной железы.По данным Национального фонда поджелудочной железы, каждый год в Соединенных Штатах более 300000 человек проходят лечение в больницах от острого панкреатита — серьезного и болезненного воспаления поджелудочной железы, которое, если его не лечить, может обостриться и даже стать опасным для жизни.
К счастью, есть профилактические меры, которые вы можете предпринять, чтобы снизить риск панкреатита и других связанных с ним проблем со здоровьем, таких как внешнесекреторная недостаточность поджелудочной железы (EPI). Но сначала важно понять, что такое панкреатит, что его вызывает и как он связан с РПИ.
Общие сведения о панкреатите Панкреатит возникает, когда поджелудочная железа воспаляется и пищеварительные ферменты, которые должны быть активны только в кишечнике, начинают «переваривать» саму поджелудочную железу. Это состояние может быть не только болезненным, но и мешать пищеварению и препятствовать правильному усвоению пищи, что может привести к тошноте, рвоте, вздутию живота, лихорадке и диарее.
В результате панкреатита у вас может развиться серьезная недостаточность питания и вы можете похудеть.
Панкреатит может быть острым (то есть возникает внезапно) или хроническим (то есть долгосрочным). В большинстве случаев острый панкреатит проходит в течение нескольких дней с помощью определенных диетических изменений или лечения, которые могут включать в себя жидкости, антибиотики или обезболивающие. Воспаление поджелудочной железы, которое со временем ухудшается, считается хроническим панкреатитом. Стойкий или хронический панкреатит может повредить поджелудочную железу и привести к другим проблемам, таким как EPI, который развивается, когда поджелудочная железа не может вырабатывать пищеварительные ферменты, необходимые для переваривания пищи.
Причины панкреатитаКогда поджелудочная железа внезапно воспаляется, есть две распространенные причины: камни в желчном пузыре и хроническое употребление алкоголя.
Желчные камни или камешки из затвердевшей желчи могут вызвать острый панкреатит, если они покидают желчный пузырь и проходят через общий желчный проток, который является трубкой, соединяющей печень, желчный пузырь и поджелудочную железу с тонкой кишкой, или застревают в нем.
Острый панкреатит может развиться в течение нескольких часов или до двух дней после употребления алкоголя.Другие причины включают:
- Высокий уровень жира в крови
- Высокий уровень кальция в крови
- Травма брюшной полости, повреждающая поджелудочную железу
- Гормональные нарушения
- Некоторые лекарства, такие как стероиды и эстроген
- Вирусная инфекция
- Генетические аномалии поджелудочной железы
Исследования также показывают, что годы чрезмерного употребления алкоголя являются основным фактором риска хронического панкреатита. В исследовании, опубликованном в октябре 2019 года в журнале Alcohol and Alcoholism , было отмечено, что тем, у кого развился хронический панкреатит в результате употребления алкоголя, диагностировали в более раннем возрасте, чем у тех, чье состояние было связано с другими причинами.
Профилактика панкреатита Есть способы защитить поджелудочную железу и снизить риск панкреатита и других серьезных проблем со здоровьем, таких как EPI.
1. Ограничьте употребление алкоголя. Если пить меньше (или совсем не пить), вы можете защитить свою поджелудочную железу от токсического воздействия алкоголя и снизить риск панкреатита.
2. Соблюдайте диету с низким содержанием жиров. Камни в желчном пузыре, основная причина острого панкреатита, могут развиться, когда в желчи накапливается слишком много холестерина, жидкости, которая помогает расщеплять жиры.Чтобы снизить риск образования камней в желчном пузыре, придерживайтесь диеты с низким содержанием жиров, которая включает цельнозерновые и разнообразные свежие фрукты и овощи. Чтобы предотвратить панкреатит, избегайте жирной или жареной пищи и жирных молочных продуктов.
Если у вас высокий уровень триглицеридов — жира, который содержится в крови — у вас также может быть повышенный риск острого панкреатита. Чтобы снизить уровень сахара в крови, ограничьте потребление продуктов с высоким содержанием простых сахаров, таких как сладости и высококалорийные напитки.
3. Регулярно занимайтесь спортом и сбросьте лишний вес. У людей с избыточным весом чаще развиваются камни в желчном пузыре, что повышает риск острого панкреатита. Постепенная потеря лишних килограммов и поддержание здорового веса за счет сбалансированного питания и регулярных физических нагрузок могут помочь предотвратить образование желчных камней.
4. Откажитесь от экстремальных диет. Предупреждение к похудению — делать это постепенно. Когда вы переходите в режим ускоренной диеты, что приводит к быстрой потере веса, ваша печень в ответ увеличивает выработку холестерина, что увеличивает риск образования желчных камней.
5. Не курите. Обзор существующих исследований, опубликованных в сентябрьском выпуске журнала Pancreatology за 2019 год, показал, что у курящих взрослых в 1,5 раза выше вероятность развития острого или хронического панкреатита, чем у некурящих.
Панкреатит может быть серьезным заболеванием и, если его не лечить, может прогрессировать до РПИ. Если у вас есть факторы риска панкреатита или у вас уже были симптомы, внесите соответствующие изменения в образ жизни, чтобы предотвратить его появление в будущем.
Если у вас есть факторы риска панкреатита или у вас уже были симптомы, внесите соответствующие изменения в образ жизни, чтобы предотвратить его появление в будущем.
Почему это подходит 30-летнему человеку с панкреатитом?
Алекс, 30-летний адвокат и самопровозглашенный фанат фитнеса, был глубоко разочарован. Он пришел ко мне на обследование после третьего эпизода острого панкреатита. Каждый из эпизодов был очень болезненным, и он попадал в больницу на несколько дней, где ему не разрешали ничего есть и ему давали обильное обезболивающее. Интернисты пока ничего не нашли, поэтому его лечащие врачи попросили меня глубже изучить причину.
В то время как большинство людей думает, что их желудок переваривает пищу, на самом деле большую часть этой работы выполняет поджелудочная железа. Этот орган находится за желудком и прямо перед позвоночником и связан с тонкой кишкой через несколько тонких протоков. В дополнение к бикарбонату натрия (который организм использует для нейтрализации желудочного сока) поджелудочная железа вырабатывает пищеварительные ферменты, расщепляющие углеводы, жиры и белки на мелкие компоненты, которые затем могут всасываться в кровоток через тонкий кишечник.
Панкреатит, как следует из названия, означает воспаление самой поджелудочной железы. Приступы панкреатита различаются по степени тяжести и иногда могут быть смертельными. Даже легкий панкреатит может быть мучительно болезненным. Алексу повезло, что он оправился от своих первых приступов, но он жил в постоянном страхе перед новым.
Большинство эпизодов панкреатита вызваны желчными камнями, которые мигрируют из желчного пузыря (где они изначально образуются) в главный желчный проток, по которому желчь выводится из печени.Желчный проток и протоки поджелудочной железы в конечном итоге встречаются, и когда камни застревают в этом месте, часто возникает панкреатит.
Однако Алексу удалили желчный пузырь хирургическим путем много лет назад. Он также не употреблял алкоголь, что было ключевым моментом, потому что у многих людей панкреатит развивается в результате употребления или злоупотребления алкоголем. Многие лекарства могут вызывать панкреатит как побочный эффект, но Алекс никогда не принимал ни одного из них. Дополнительные анализы крови не выявили каких-либо проблем с обменом веществ, которые могут повысить риск панкреатита.Я также проверил его на предмет редких генетических причин панкреатита, но все анализы оказались отрицательными.
Дополнительные анализы крови не выявили каких-либо проблем с обменом веществ, которые могут повысить риск панкреатита.Я также проверил его на предмет редких генетических причин панкреатита, но все анализы оказались отрицательными.
На этом этапе мы с Алексом договорились отложить дальнейшие испытания. Иногда повторные приступы панкреатита прекращаются спонтанно, и я надеялся, что так будет и с Алексом.
(Источник: MDGRPHCS / Shutterstock)
Что угодно, только не нормально
Шесть недель спустя Алекс попал в отделение неотложной помощи с еще одним эпизодом панкреатита, самым тяжелым из всех. В отделении скорой помощи я нашел его лежащим на носилках в шортах, футболке и кроссовках.Несмотря на боль, он выразил свое недовольство тем, что вернулся на круги своя. У него не было четкой причины приступов панкреатита и способа их предотвратить.
Я заказал МРТ его брюшной полости, чтобы посмотреть на протоки в печени и поджелудочной железе. Иногда с помощью МРТ можно обнаружить камни или осадок (которые могут вызвать панкреатит) в поджелудочной железе или желчных протоках, которые отсутствуют при обычном рентгеновском исследовании. Кроме того, у некоторых пациентов есть врожденные аномалии протоков поджелудочной железы, которые могут повысить вероятность развития панкреатита.После того, как сканирование было сделано, радиолог позвонил мне, чтобы сообщить, что сканирование было «нормальным, как камень». Мы зашли в другой тупик.
Иногда с помощью МРТ можно обнаружить камни или осадок (которые могут вызвать панкреатит) в поджелудочной железе или желчных протоках, которые отсутствуют при обычном рентгеновском исследовании. Кроме того, у некоторых пациентов есть врожденные аномалии протоков поджелудочной железы, которые могут повысить вероятность развития панкреатита.После того, как сканирование было сделано, радиолог позвонил мне, чтобы сообщить, что сканирование было «нормальным, как камень». Мы зашли в другой тупик.
Неделю спустя Алекс вернулся в мою клинику, почти выздоровевший после недавней госпитализации и более чем когда-либо полон решимости найти причину своих проблем. Я предложил эндоскопическое УЗИ. В этой процедуре длинная гибкая камера, называемая эндоскопом, вводится через рот и проходит через пищевод, желудок и тонкий кишечник. В отличие от обычного эндоскопа, эндоскопический ультразвуковой эндоскоп имеет наконечник со встроенным ультразвуковым преобразователем, который позволяет сканировать внутри тела пациента. Большинство ультразвуковых исследований проводится вне тела, например, когда беременная женщина может увидеть свой плод. Поскольку эндоскоп смотрит изнутри тела и находится намного ближе к органам, эндоскопический ультразвук может генерировать изображения с гораздо более высоким разрешением, что позволяет врачам обнаруживать даже самые незначительные отклонения. Во многих отношениях он точнее МРТ.
Большинство ультразвуковых исследований проводится вне тела, например, когда беременная женщина может увидеть свой плод. Поскольку эндоскоп смотрит изнутри тела и находится намного ближе к органам, эндоскопический ультразвук может генерировать изображения с гораздо более высоким разрешением, что позволяет врачам обнаруживать даже самые незначительные отклонения. Во многих отношениях он точнее МРТ.
Я надеялся, что эндоскопическое ультразвуковое исследование может обнаружить микроскопический камень или, возможно, закупорку в одном из протоков поджелудочной железы Алекса, или даже некоторые признаки хронического воспаления, которые могут дать нам ключ к разгадке причины.Алекс согласился. Вскоре он посетил меня в одном из наших процедурных кабинетов, и после того, как он получил успокоительное, я провела эндоскопическое ультразвуковое исследование. Несмотря на тщательный осмотр его поджелудочной железы, я пришел к выводу, что она выглядела совершенно нормально. Я вернулся к тому, с чего начал.
Неделю спустя мы с Алексом снова просмотрели всю его историю, не обнаружив никакой новой информации. У меня заканчивались потенциальные тесты. Алекс, снова одетый в спортивную одежду, встал, чтобы уйти, и сказал мне, что он все обдумает во время запланированной пробежки.Ха — он был в спортивной одежде в отделении неотложной помощи во время своего последнего визита.
«Как часто вы бегаете?» Я спросил его.
«Дважды в неделю».
«Как далеко вы зайдете?»
«Где угодно от 2 до 15 миль. Я готовлюсь к марафону, — сказал он мне.
«Как далеко вы зашли в тот день, когда я увидел вас в отделении скорой помощи?» Я спросил.
«Двенадцать миль».
Цена усилий?
Теперь я думал в совершенно новом направлении. Я читал отчеты о людях, которые заболели панкреатитом после экстремальных физических нагрузок, обычно бега.Точная причина панкреатита бегунов на длинные дистанции спорно, но это может быть связано с обезвоживанием в сочетании с повторным микро-травмы тела, вызванные тысячами ног ударов с тротуара.
«Были ли другие атаки после долгих пробежек?»
«Да, — сказал он, — по крайней мере, еще раз я пришел в отделение неотложной помощи в своей спортивной одежде, после того, как вернулся с 10-мильной пробежки».
Бинго. У нас была возможная причина.
Алекс мне не поверил, отчасти потому, что он много раз участвовал в забегах, которые не привели к панкреатиту.Я объяснил свои мысли и предположил, что это могут быть длинные пробежки — те, которые напрягали его тело до предела, — которые вызывали атаки. Решением было прекратить бег на длинные дистанции, но он был категорически против. Как бегун на всю жизнь, я понимал его сопротивление. В тот день он покинул клинику, рассердившись на меня за то, что я даже сделал такое предложение.
Через три недели мне снова позвонили из неотложной помощи: Алекс вернулся с панкреатитом. Я направился к нему.
Он снова был в спортивной одежде.
«Как далеко?» Я спросил.
«Шесть миль», — сказал он. «Это началось во время бега».
В наступившей тишине мы кивнули друг другу. У нас был ответ.
К счастью, Алекс тоже оправился от этого эпизода. В конечном итоге он бросил бег и занялся другими, менее интенсивными видами спорта. У него никогда не было повторных эпизодов панкреатита.
Дуглас Г. Адлер — , гастроэнтеролог и профессор Медицинской школы Университета Юты.Случаи, описанные в Vital Signs , реальны, но имена и некоторые детали были изменены. Изначально эта история была напечатана как «Бегство в тупик».
Природные средства от панкреатита
Панкреатит — это невероятно болезненное состояние, характеризующееся воспалением поджелудочной железы — большой железы, которая играет ключевую роль в регулировании пищеварения. В то время как хронический панкреатит требует постоянного лечения, острый панкреатит требует немедленной медицинской помощи.
При хроническом панкреатите ряд естественных средств (используемых в качестве дополнения, но не замены традиционного лечения) могут помочь облегчить боль и другие симптомы панкреатита.
Основы панкреатита
Поджелудочная железа, расположенная за желудком, выделяет в тонкий кишечник ферменты, способствующие расщеплению пищи. Когда возникает панкреатит, эти ферменты по ошибке атакуют сами ткани, которые их производят.
Есть два типа панкреатита: острый и хронический.Более распространенным типом является острый панкреатит, заболевание, на которое ежегодно в США приходится около 275000 госпитализаций.
Острый панкреатит, часто вызванный желчными камнями, вызывает такие симптомы, как сильная боль в верхней части живота, тошнота и рвота. Лечение обычно состоит из стационарного лечения с применением внутривенных (IV) жидкостей, антибиотиков и обезболивающих.
Острый панкреатит может быть опасным для жизни. Если вы испытываете такие симптомы, как сильная боль, которая медленно или внезапно начинается в верхней части живота, немедленно обратитесь за медицинской помощью.
Наиболее частой причиной хронического панкреатита является злоупотребление алкоголем с такими симптомами, как тошнота, рвота, потеря веса и жирный стул. Известно, что хронический панкреатит со временем ухудшается, он может привести к необратимым повреждениям и таким осложнениям, как диабет, почечная недостаточность и проблемы с дыханием.
Известно, что хронический панкреатит со временем ухудшается, он может привести к необратимым повреждениям и таким осложнениям, как диабет, почечная недостаточность и проблемы с дыханием.
Чтобы снизить риск панкреатита, важно ограничить употребление алкоголя. Также может быть рекомендовано поддерживать здоровый вес, придерживаться сбалансированного плана питания и много заниматься спортом.
Веривелл / Нуша АшджаиДиета и питание
Для профилактики и лечения панкреатита часто рекомендуется соблюдать диету с низким содержанием жиров, ограничивающую употребление жирных, жареных и обработанных продуктов с высоким содержанием жиров. Это потому, что потребление слишком большого количества жиров может привести к тому, что поджелудочная железа вырабатывает больше пищеварительных ферментов, чем обычно. Чрезмерный уровень ферментов может привести к приступу.
Национальный фонд поджелудочной железы рекомендует пациентам с панкреатитом ограничивать потребление жира до 20 граммов или меньше в день, при этом ни один прием пищи не должен содержать более 10 граммов жира.
По данным Национального института диабета, болезней пищеварения и почек, людям с панкреатитом также рекомендуется пить много жидкости и сокращать потребление кофеина.
В некоторых случаях панкреатита пациентам может потребоваться полное парентеральное питание. Полное парентеральное питание — это метод кормления в обход желудочно-кишечного тракта, обеспечивающий ежедневную потребность пациента в питательных веществах с помощью внутривенного капельного введения.
Похудание
Острый панкреатит все чаще встречается в U.С., считается, что эпидемия ожирения может быть фактором роста заболеваемости этим заболеванием. Более того, исследование, опубликованное в журнале « Current Opinion in Gastroenterology » в 2017 году, показывает, что ожирение может усугубить тяжесть острого панкреатита.
Чтобы помочь контролировать свой вес и, возможно, защитить от панкреатита, ознакомьтесь с этим руководством по полностью естественным подходам к снижению веса.
Природные средства правовой защиты
Хотя исследования по использованию природных средств для облегчения панкреатита ограничены, есть некоторые предварительные доказательства того, что определенные добавки могут облегчить симптомы.Вот несколько результатов этих исследований:
Антиоксиданты
Согласно отчету, опубликованному в Кокрановской базе данных систематических обзоров в 2014 году, антиоксиданты могут немного уменьшить боль у людей с хроническим панкреатитом. В этом отчете ученые проанализировали 12 ранее опубликованных клинических испытаний с 585 участниками.
В своем заключении они отметили, что «клиническая значимость этого небольшого уменьшения сомнительна, и необходимы дополнительные доказательства.«Они также обнаружили, что побочные эффекты, хотя и в основном легкие, произошли у 16 процентов участников.
Считается, что прием антиоксидантных добавок может помочь в лечении хронического панкреатита за счет снижения окислительного стресса (возможного фактора развития этого заболевания).
Следует отметить, что в систематическом обзоре, опубликованном в 2009 году, исследователи проанализировали 22 клинических испытания и пришли к выводу, что полученные данные не подтверждают преимущества антиоксидантной терапии при лечении панкреатита.Взаимодействие с другими людьми
Глютамин
Аминокислота, естественным образом присутствующая в вашем теле, глютамин играет роль во многих метаболических процессах. Некоторые исследования показывают, что добавление глютамина может принести пользу людям с острым панкреатитом, получающим полное парентеральное питание.
Например, в отчете, опубликованном в журнале Pancreatology в 2013 г., исследователи рассмотрели 12 клинических испытаний с участием в общей сложности 505 пациентов. По словам авторов отчета, их анализ «демонстрирует явное преимущество» приема глютамина у пациентов с острый панкреатит, получающий полное парентеральное питание.
Они также отметили, что тем, кто получает энтеральное питание (пища, доставляемая в желудок или тонкий кишечник через зонд), не требуется глютамин.
Омега-3 жирные кислоты
Использование омега-3 жирных кислот может помочь уменьшить инфекционные осложнения и уменьшить продолжительность пребывания в больнице у людей с острым панкреатитом, особенно при парентеральном применении. Об этом говорится в отчете 2015 года, опубликованном в журнале Nutrients , в котором анализировались восемь клинических испытаний.Взаимодействие с другими людьми
Класс полиненасыщенных жиров омега-3 жирных кислот естественным образом содержится во многих продуктах (включая льняное семя и жирную рыбу, такую как лосось и тунец). Предварительные исследования показывают, что жирные кислоты омега-3 могут помочь в лечении панкреатита, уменьшая воспаление и восстанавливая повреждения тканей.
Слово от Verywell
Из-за отсутствия крупномасштабных клинических испытаний их эффективности при лечении панкреатита еще слишком рано рекомендовать какие-либо природные средства для облегчения панкреатита.Если вы хотите использовать природные средства для снятия боли при панкреатите, сначала поговорите со своим врачом о том, как включить такие средства в свой план лечения.