Медицинский центр ДВФУ
8 (423) 223-00-00
Call-центр работает в будние дни с 09:00 до 20:00С 30 декабря по 7 января call-центр МЦ ДВФУ не работает.
Сначала немного об анатомии и истории
Запястный канал – это место на ладонной поверхности лучезапястного сустава, где проходят сухожилия, сгибающие пальцы и срединный нерв. С тыльной поверхности этот канал ограничен костями запястья, а с ладонной — плотной запястной связкой, которая как манжета прочно удерживает сухожилия и нерв. Срединный нерв отвечает за чувствительность большого, указательного, среднего и половины безымянного пальцев, а также иннервирует мышцы возвышения большого пальца.
В 1854 году английский хирург сэр Джемс Педжет впервые описал случай сдавления срединного нерва на уровне запястья после перелома лучевой кости. В дальнейшем было установлено, что такое же сдавление срединного нерва может возникать у рабочих, чьи руки выполняют на производстве монотонные однообразные движения.
Как проявляется синдром запястного канала
Боль, онемение и неприятные ощущения в зоне иннервации срединного нерва, а именно на ладони, в большом, указательном, среднем и половине безымянного пальцах. У трети пациентов боль может отражаться в сторону локтевого и плечевого суставов. В 50-70% случаев поражаются обе кисти. Боль усиливается ночью, заставляет порой просыпаться, двигать и разминать «задубевшие» пальцы, опускать руки вниз.
Лечение
В начальных стадиях заболевания рекомендуется покой. Во-первых, освобождение от работы, во-вторых, иммобилизация различными шинами и повязками. Назначаются медикаменты, физиопроцедуры. В некоторых случаях выполняются блокады с медикаментами в зону запястного канала. При отсутствии эффекта от такого лечения, а также больным с большим стажем заболевания и выраженными изменениями кисти показана операция – рассечение запястной связки.
А.С. Золотов,
д.м.н., заведующий Центром травматологии и ортопедии,
эндопротезирования и реконструктивной хирургии
Боль при сгибании пальцев рук
Болят пальцы рук, не сгибаются и…
Болевые ощущения обычно становятся не единственным симптомом поражения суставов. Пациенты также жалуются на то, что:
- суставы опухли, на них сформировались узелки и утолщения;
- в области болезненных участков изменился цвет кожи и повысилась температура тела;
- при надавливании возникают малоприятные ощущения;
- суставная подвижность ограничена;
- при сгибании и разгибании ладони раздается скрип;
- движения скованы, особенно по утрам;
- поражение симметрично, то есть боль отдается в одних и тех же местах на обеих кистях рук.

При отсутствии своевременного лечения подвижность пальцев будет снижаться. Их прогрессирующая деформация может привести к потере трудоспособности или даже инвализидации.
Как узнать, от чего болят сгибы пальцев рук
В зависимости от симптоматики, врач направит вас на рентгенографию кистей рук, МРТ либо КТ, анализы мочи и крови (общий и биохимический). Возможно, придется посетить невролога и кардиолога. Болевые ощущения могут быть спровоцированы подагрой, ризартрозом, остеоартрозом, туннельным синдромом, стенозирующим лигаментитом, ревматизмом, артритом (в том числе ревматоидным, псориатическим, инфекционным).
Уникальные методики и инновационное оборудование сети клиник здорового позвоночника и суставов «Здравствуй!» позволяют быстро и точно поставить правильный диагноз, а главное, грамотно назначить необходимый курс эффективной терапии.
Творог, нестероиды, электрофорез
Когда болит указательный палец на сгибе, лечение преследует три цели: восстановить функционал кисти, устранить болевые ощущения, вылечить заболевание-первопричину.
Медикаментозное лечение предусматривает применение нестероидных противовоспалительных препаратов, которые обеспечивают обезболивание. К сожалению, у них присутствует риск побочных эффектов в виде расстройств ЖКТ. При ревматоидном артрите и прочих аутоиммунных заболеваниях врач назначает глюкокортикостероидные гормоны. Они быстро снимают боль, дают мощное противовоспалительное воздействие. Также специалист посоветует воспользоваться мазями с анестезирующими и противовоспалительными ингредиентами.
Среди физиотерапевтических методик можно прибегнуть к магнитотерапии, электросну, электрофорезу с новокаином.
Чтобы кровоток нормализовался, мышцы разогрелись, а связки укрепились, следует выполнять элементарную гимнастику: сгибать и разгибать ладони.
Беременным необходимо включить в рацион больше творога и молочных продуктов, чтобы компенсировать дефицит кальция. Всем без исключения рекомендуется отказаться от копченостей, выпечки и чрезмерно соленой пищи. Для оптимизации жирового обмена врач может порекомендовать льняное масло или рыбий жир.
Если болит палец, когда сгибаешь, будет полезно отправиться в санаторий с сероводородными и радоновыми источниками — естественно, после консультации с врачом.
Не давите на джойстик
Когда вы работаете на клавиатуре, играете в компьютерные игры, шьете на швейной машинке или даете иную аналогичную нагрузку своим рукам, делаете каждый час перерыв на 10-15 минут. Во время отдыха нельзя печатать сообщения на телефоне! Лучше займитесь пальцевой гимнастикой или просто дайте рукам отдохнуть.
Для предотвращения синдрома карпального канала нужно менее интенсивно давить на джойстик или компьютерную мышку. Тогда в районе большого пальца не будет ощущаться ломота, вызванная частым повторением однотипных движений. Также нужно избавиться от привычки щелкать пальцами.
Контролируйте массу тела, не набирайте лишних килограммов. Сократите содержание острой и консервированной пищи в рационе, вместо этого употребляйте больше свежих овощей и фруктов. Откажитесь от алкоголя и табака.
Не переохлаждайте руки. Если вы подхватили ОРВИ или иное инфекционное заболевание, постарайтесь вылечить его как можно скорее. Запущенные недуги часто провоцируют осложнения — в том числе суставные.
Комплексное лечение в клиниках сети «Здравствуй!» проводят врачи таких профильных направлений, как травматология и ортопедия, мануальная терапия и остеопатия, неврология и терапия, физио- и рефлексотерапия, а также специалисты других востребованных у населения медицинских профессий.
Анатомия руки | Блог HealthEngine
- Анатомические термины, описывающие движение
- Кости кисти
- Запястье
- Пальма
- Пальцы
- Мышцы предплечья, поражающие кисть
- Мышцы кисти
- Мышцы ладони
- Мышцы тенара
- Мышцы гипотенара
- Мышцы средней части ладони
- Мышцы большого пальца
- Мышцы пальцев
Рука состоит из запястья, ладони и пальцев. Движения руки контролируются мышцами предплечья (внешние мышцы), а также мышцами внутри самой руки (внутренние мышцы).
Движения руки контролируются мышцами предплечья (внешние мышцы), а также мышцами внутри самой руки (внутренние мышцы).
Анатомические термины, описывающие движение
Движения руки (и других структур тела) обычно описываются анатомическими терминами. К ним относятся:
- Сгибание – сгибание, уменьшающее угол между двумя частями. Например. Вы сгибаете пальцы, когда сжимаете кулак.
- Разгибание — выпрямляющее движение, увеличивающее угол между двумя частями. Например. Растягивание пальцев. Сгибание и разгибание противоположны друг другу.
- Отведение — движение, оттягивающее структуру от среднего пальца. Например. Растопырив пальцы.
- Приведение — движение, которое приближает структуру к среднему пальцу. Например. Смыкание пальцев вместе.
Кости кисти
Скелет кисти можно разделить на три отдела: запястье (запястье), пясть (ладонь) и фаланги (кости пальцев).
Запястье
«Настоящее запястье» находится в проксимальной части руки и состоит из восьми маленьких костей, известных как запястья, которые соединены связками. Согласно этому определению, часть руки, которую мы используем для ношения наручных часов, на самом деле не часть запястья, а нижняя часть предплечья. Кости запястья скользят друг относительно друга, делая запястье в целом довольно гибким. Кости лежат двумя неправильными рядами, по четыре кости в каждом ряду. Кости в одном ряду называются ладьевидной, полулунной, трехгранной и гороховидной. Ладьевидная и полулунная кости соприкасаются с лучевой костью (костью предплечья), образуя лучезапястный сустав. Трапециевидная, трапециевидная, головчатая и крючковидная кости – это кости, составляющие другой ряд.
Согласно этому определению, часть руки, которую мы используем для ношения наручных часов, на самом деле не часть запястья, а нижняя часть предплечья. Кости запястья скользят друг относительно друга, делая запястье в целом довольно гибким. Кости лежат двумя неправильными рядами, по четыре кости в каждом ряду. Кости в одном ряду называются ладьевидной, полулунной, трехгранной и гороховидной. Ладьевидная и полулунная кости соприкасаются с лучевой костью (костью предплечья), образуя лучезапястный сустав. Трапециевидная, трапециевидная, головчатая и крючковидная кости – это кости, составляющие другой ряд.
Ладонь
Ладонь состоит из пяти пястных костей, отходящих от запястья. Эти кости пронумерованы от 1 до 5 от большого пальца до мизинца. Кости запястья соприкасаются с основаниями пястных костей. Кроме того, пястные кости соприкасаются друг с другом по бокам. Их выпуклые головки соприкасаются с нижними костями пальцев. Эти головы можно увидеть как костяшки пальцев, когда кулак сжат.
Пястная кость, связанная с большим пальцем, 1 пястная кость, является самой короткой и подвижной. Между 1 пястной костью и частью запястья имеется особый сустав, называемый седловидным суставом. Это позволяет большому пальцу касаться кончиков пальцев, действие, известное как противостояние.
Пальцы
Пальцы верхней конечности пронумерованы от 1 до 5, начиная с большого пальца (также известного как поллекс). Фаланги относятся к миниатюрным длинным костям в пальцах. За исключением большого пальца, каждый палец имеет три фаланги — дистальную (кость на кончике пальца), среднюю и проксимальную (кость у основания пальца) фаланги. У большого пальца нет средней фаланги, что дает в общей сложности 14 фаланг в каждой руке.
Запись на прием к врачу онлайн
Найдите и мгновенно запишитесь на прием к врачу в Healthengine
Найдите практикующих врачей
Мышцы предплечья, воздействующие на кисть
Некоторые мышцы предплечья воздействуют на кисть.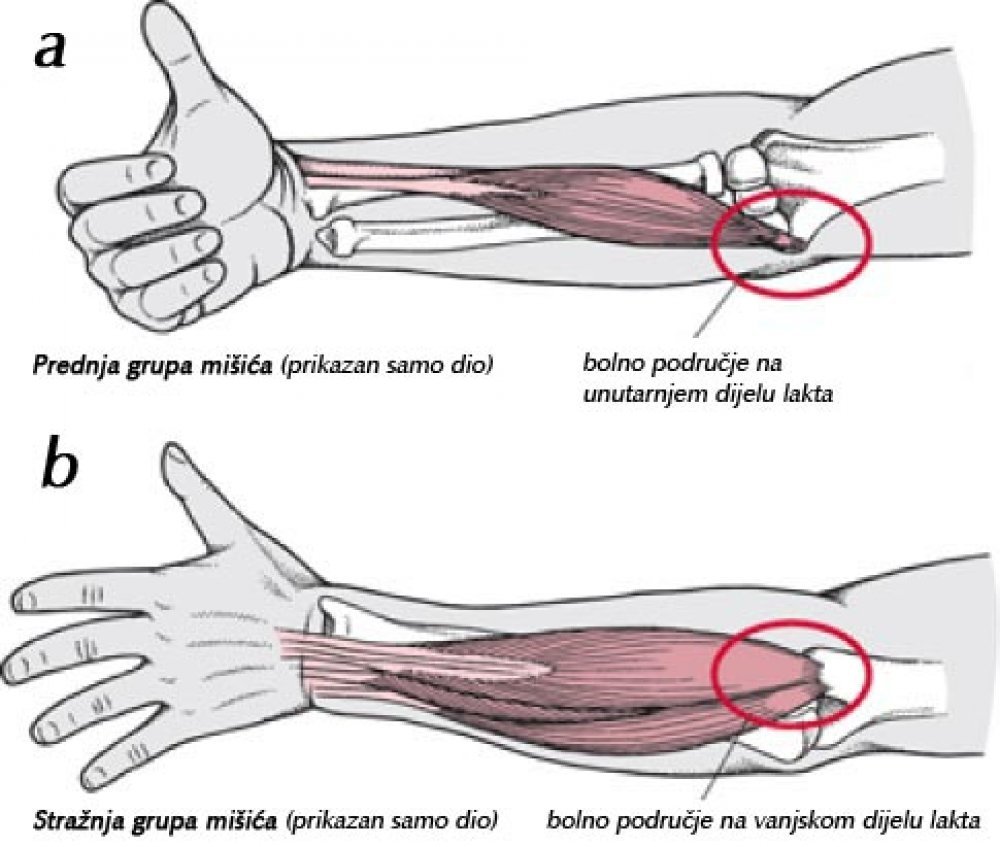 Основная масса этих мышц образует мясистую округлость предплечья, а сухожилия переходят в запястье и кисть. Большинство сухожилий проходят под поперечной связкой запястья, расположенной на нижней стороне запястья, и тыльной связкой запястья, расположенной с другой стороны. Это предотвращает вставание сухожилий при сокращении мышц. Узкое пространство, образованное между костями запястья и поперечной связкой запястья, известно как запястный туннель. Сухожилия, проходящие через этот туннель, заключены в оболочки, что позволяет им легко скользить вперед и назад. Однако повторяющиеся движения в этой области делают ее очень подверженной травмам в виде синдрома запястного канала.
Основная масса этих мышц образует мясистую округлость предплечья, а сухожилия переходят в запястье и кисть. Большинство сухожилий проходят под поперечной связкой запястья, расположенной на нижней стороне запястья, и тыльной связкой запястья, расположенной с другой стороны. Это предотвращает вставание сухожилий при сокращении мышц. Узкое пространство, образованное между костями запястья и поперечной связкой запястья, известно как запястный туннель. Сухожилия, проходящие через этот туннель, заключены в оболочки, что позволяет им легко скользить вперед и назад. Однако повторяющиеся движения в этой области делают ее очень подверженной травмам в виде синдрома запястного канала.
Несколько мышц предплечья берут начало от плечевой кости (плечевой кости). В результате они пересекают локтевой сустав и, следовательно, слабо способствуют сгибанию и разгибанию в локтевом суставе. Однако это действие относительно незначительно, и их действия сосредоточены на запястье и пальцах.
Мышцы предплечья делятся на два отдела, известные как передний и задний отделы. Затем эти отсеки подразделяются еще на два слоя, известных как поверхностный и глубокий слои. Сгибатели плечевой кости в основном расположены в переднем отделе. Сухожилие, называемое длинной ладонной мышцей, проходит над поперечной связкой запястья на нижнем конце плечевой кости около запястья, а другие сухожилия проходят под ним. При пальпации запястья можно обнаружить два выступающих сухожилия, принадлежащие длинной ладонной мышце и лучевому сгибателю запястья. Лучевой сгибатель запястья является важной мышцей с клинической точки зрения, поскольку обычно используется в качестве ориентира для определения местоположения лучевой артерии, где обычно измеряется пульс.
Затем эти отсеки подразделяются еще на два слоя, известных как поверхностный и глубокий слои. Сгибатели плечевой кости в основном расположены в переднем отделе. Сухожилие, называемое длинной ладонной мышцей, проходит над поперечной связкой запястья на нижнем конце плечевой кости около запястья, а другие сухожилия проходят под ним. При пальпации запястья можно обнаружить два выступающих сухожилия, принадлежащие длинной ладонной мышце и лучевому сгибателю запястья. Лучевой сгибатель запястья является важной мышцей с клинической точки зрения, поскольку обычно используется в качестве ориентира для определения местоположения лучевой артерии, где обычно измеряется пульс.
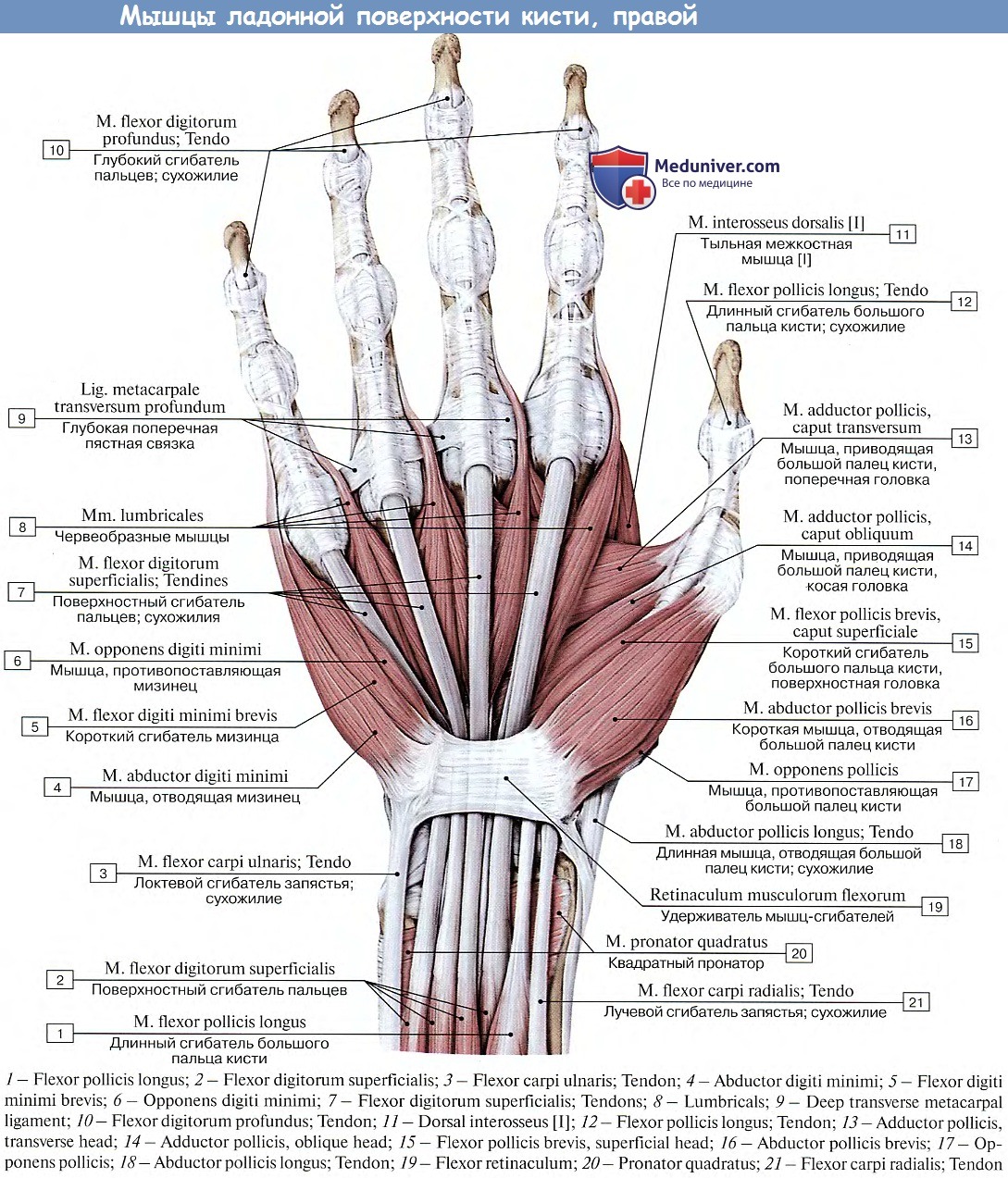
Мышцы кисти
Мышцы самой кисти помогают двигать пальцами и пястными костями, позволяя точно контролировать точные движения, такие как вдевание нити в иглу, в то время как более мощные движения контролируются мышцами предплечья.
Мышцы ладони
Мышцы ладони можно разделить на три группы:
- Возвышение тенара
- Возвышение гипотенара
- Средняя часть ладони
Возвышение тенара и возвышение гипотанара относятся к подушечкам большого пальца и мизинца соответственно. Мышцы группы тенара и гипотенара являются почти зеркальным отражением друг друга. Каждая группа содержит малый сгибатель, отводящую и противодействующую мышцу. В средней группе ладони есть мышцы, называемые червеобразными и межкостными, которые помогают разгибать пальцы.
Мышцы группы тенара и гипотенара являются почти зеркальным отражением друг друга. Каждая группа содержит малый сгибатель, отводящую и противодействующую мышцу. В средней группе ладони есть мышцы, называемые червеобразными и межкостными, которые помогают разгибать пальцы.
Мышцы тенара
Мышцы тенара расположены на подушечке большого пальца. Это:
- Abductor pollicis brevis, который отводит большой палец.
- Короткий сгибатель большого пальца, сгибающий большой палец.
- Opponens pollicis. Эта мышца обеспечивает противодействие, когда большой палец касается кончика мизинца.
- Adductor pollicis, обеспечивающий приведение и противопоставление большого пальца.
Мышцы гипотенара
Мышцы гипотенара на подушечке мизинца:
- Abductor digiti minimi, который отводит мизинец.
- Короткий сгибатель пальцев, сгибающий мизинец.
- Opponens digiti minimi. Эта мышца участвует в противодействии, приближая мизинец (5 пястная кость) к большому пальцу, обхватывая кисть.

Средние ладонные мышцы
Средние ладонные мышцы:
- Червеобразные мышцы, представляющие собой четыре червеобразные мышцы, сгибающие пальцы в пястно-фаланговых суставах и разгибающие их в межфаланговых суставах.
- Palmer interossei — это три мышцы, участвующие в приведении пальцев.
- Тыльные межкостные мышцы — это четыре мышцы, обеспечивающие отведение пальцев.
Мышцы большого пальца
Движения большого пальца происходят в запястно-пястном суставе, а также в двух суставах, затрагивающих фаланги. В запястно-пястном суставе разрешены следующие движения:
- Сгибание/разгибание
- Похищение/приведение
- Возражение/изменение позиции
Во время противодействия пястная кость смещается к средней линии кисти, позволяя дистальным фалангам большого пальца соприкасаться с дистальными фалангами других пальцев. В запястно-пястном суставе имеется противодействие со стороны большого пальца и репозиция (противоположное сопротивлению) длинного и короткого сгибателя большого пальца.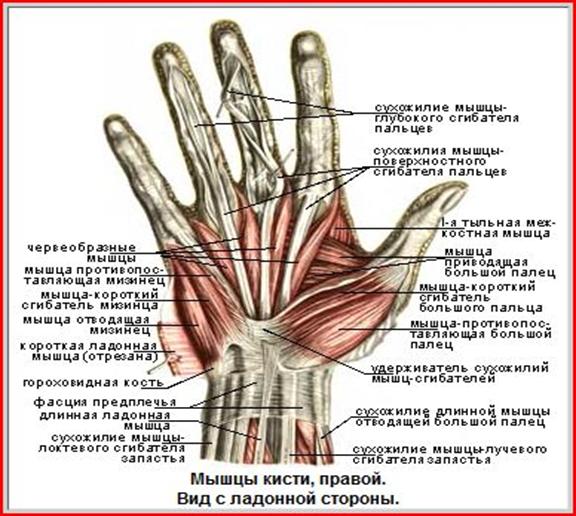
Большой палец делает руку невероятно гибкой. Длина мышц большого пальца и большого пальца в целом обеспечивает большую гибкость в использовании большого пальца вместе с другими пальцами, особенно из-за его способности противостоять.
Мышцы пальцев
Движения остальных пальцев кисти являются результатом взаимодействия между несколькими группами мышц. Каждый палец состоит из трех суставов:
- Пястно-фаланговый сустав (MP), также известный как сустав сустава, между пястными и нижними фалангами
- Проксимальный межфаланговый сустав (ПМС) между нижней и средней фалангами
- Дистальный межфаланговый сустав (ДМФ) между средней и верхней фалангами
Манипуляторный сустав позволяет выполнять движения вперед/назад, круговые движения, а также движения пальцев из стороны в сторону. Проксимальный межфаланговый сустав (PIP) и дистальный межфаланговый сустав (DIP) допускают движения только вперед/назад.
В межфаланговом суставе есть семь мышц между костями и четыре другие мышцы, которые действуют как сгибатели. В качестве разгибателя действует отдельная мышца, называемая разгибателем пальцев.
В качестве разгибателя действует отдельная мышца, называемая разгибателем пальцев.
В проксимальном межфаланговом суставе две мышцы помогают сгибать пальцы. Они называются поверхностным сгибателем пальцев и глубоким сгибателем пальцев.
Сгибатель проксимального межфалангового сустава — это глубокий сгибатель пальцев. Разгибатели как PIP, так и DIP суставов представляют собой мышцы между костями и внутренние мышцы руки.
Каталожные номера
Мариеб Э.Н., Хен К. Анатомия и физиология. 3-е изд. Сан-Франциско: Пирсон Бенджамин Камминс, 2008 г.
.Саладин К.С. Анатомия и физиология – единство формы и функции. 3-е изд. Нью-Йорк: McGraw-Hill, 2004.
.Роджерс А.В. Учебник анатомии. Эдинбург; Нью-Йорк: Черчилль Ливингстон, 1992.
.
Весь контент и средства массовой информации в блоге HealthEngine создаются и публикуются в Интернете только в информационных целях.
Он не предназначен для замены профессиональной медицинской консультации, и на него нельзя полагаться как на медицинский или личный совет. Всегда обращайтесь за советом к своему врачу или другому квалифицированному медицинскому работнику по любым вопросам, которые могут у вас возникнуть относительно вашего здоровья или состояния здоровья.
Никогда не пренебрегайте советом медицинского работника и не откладывайте его поиск из-за того, что вы прочитали что-то на этом веб-сайте.
Если вы считаете, что у вас может возникнуть неотложная медицинская помощь, позвоните своему врачу, обратитесь в отделение неотложной помощи ближайшей больницы или немедленно позвоните в службу неотложной помощи.
Всегда обращайтесь за советом к своему врачу или другому квалифицированному медицинскому работнику по любым вопросам, которые могут у вас возникнуть относительно вашего здоровья или состояния здоровья.
Никогда не пренебрегайте советом медицинского работника и не откладывайте его поиск из-за того, что вы прочитали что-то на этом веб-сайте.
Если вы считаете, что у вас может возникнуть неотложная медицинская помощь, позвоните своему врачу, обратитесь в отделение неотложной помощи ближайшей больницы или немедленно позвоните в службу неотложной помощи.
Как исправить травму FDP у альпинистов (боль в пальце, кисти или предплечье) — Hooper’s Beta
Rehab/RecoveryУкрепление запястья/RehabClimber’s Elbow
Написано Джейсоном Хупером
Бета-эпизод Хупера. 90
ВВЕДЕНИЕ
Вам нравится держаться за руки? А как насчет захватов? Нравится ли вам шлепать их крутилками, сжимать их щипками, макать в них кувшины и зажимать их кримпы? Если вы ответили «да» на любой или все эти вопросы, возможно, вы являетесь частым нарушителем СвДП. К сожалению, ранее депортированные люди не всегда ценят, когда их дергают, поэтому сегодня мы научимся проводить сладкую реабилитацию.
К сожалению, ранее депортированные люди не всегда ценят, когда их дергают, поэтому сегодня мы научимся проводить сладкую реабилитацию.
В этом видео мы обсудим травмы и реабилитационные мероприятия, связанные с глубоким сгибателем пальцев, или FDP. Мы начнем с соответствующей анатомии, затем перейдем к внутренним факторам риска, причинам травм, тестированию и симптомам и, наконец, к тому, как вылечиться и переучиться, чтобы вы вернулись к отправке!
АНАТОМИЯ
Передний сгибатель пальцев — самый важный сгибатель пальцев, который у нас есть. Она помогает в различных положениях рук, и развитие ее силы жизненно важно для нашего прогресса в скалолазании, но это также вторая наиболее часто используемая ткань для альпинистов. Так что это это? FDP — это мышца, которая берет начало на локтевой кости и межкостной мембране, в отличие от многих других сгибателей, которые берут начало на медиальном надмыщелке. Он проходит вниз по передней части предплечья, а затем разделяется на 4 сухожилия, которые прикрепляются к основанию нашей дистальной фаланги и позволяют FDP полностью сгибать пальцы.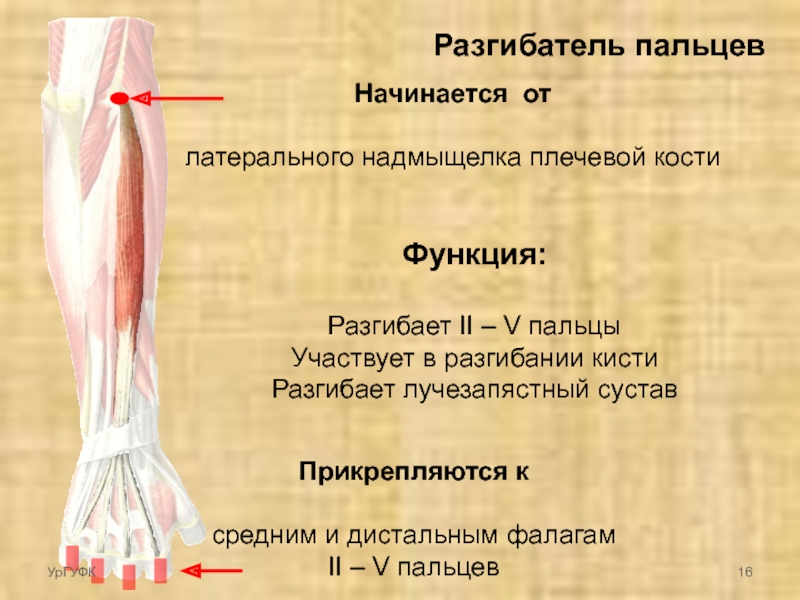
ФАКТОРЫ РИСКА
Существуют три основных анатомических особенности или фактора риска, которые могут повысить вероятность получения травм вашим FDP.
#1: Слабый FDP
Самым большим анатомическим фактором риска является прямая нехватка силы самих переднезадних мышц. Это делает их более склонными к травмам из-за неспособности справиться с напряжением и стрессом, воздействующим на них во время лазания.
#2: Слабые плечи
Отсутствие силы в плечах является дополнительным внутренним фактором риска. Если у вас есть слабость в плечах, вы станете больше зависеть от своих предплечий. Это приведет к повторяющимся дополнительным нагрузкам/нагрузкам на FDP, что может привести к травме.
#3: Укороченный FDP
Кроме того, укорачивание FDP может сделать их более склонными к травмам, поскольку они менее способны справиться с быстрым удлинением мышечного тела и/или сухожилия и, как правило, слабее в удлиненном положении. Обычно из-за сочетания укрепления ткани без растяжения или удлинения ткани эта укороченная ткань может вызывать травмы в сочетании с некоторыми внешними факторами.
ПРИЧИНЫ ТРАВМ
Итак, мы знаем, каковы факторы риска, но как на самом деле СвДП вообще получает травмы? Опять же, есть три основные причины.
#1: Перегрузка тканей
Наиболее распространенной причиной травм является просто превышение предела прочности на растяжение FDP. Это может произойти, когда ваша нога срывается с зацепа, и вся нагрузка внезапно переносится на ваши пальцы. Это также может произойти, когда вы не берете или не можете захватить все пальцы, то есть нагрузка не может быть распределена между всеми четырьмя пальцами. В любом случае, когда ткань перегружается, что-то должно сдаваться, и в данном случае это означает, что ткань в какой-то степени рвется.
#2: Чрезмерное использование
Вторая наиболее распространенная причина — простое чрезмерное использование. Так как FDP используется практически для всех типов зацепок в лазании, он проходит лотов пробега. Чрезмерное использование происходит, когда мышцам или сухожилиям FDP не дается достаточно времени для восстановления между периодами интенсивной активности. Это создает эффект снежного кома, когда стресс накапливается, что в конечном итоге приводит к ослаблению ткани и повышению риска более серьезной или хронической травмы. Отсутствие дней отдыха и чрезмерно интенсивные тренировки — самые распространенные пути к перенапряжению.
Это создает эффект снежного кома, когда стресс накапливается, что в конечном итоге приводит к ослаблению ткани и повышению риска более серьезной или хронической травмы. Отсутствие дней отдыха и чрезмерно интенсивные тренировки — самые распространенные пути к перенапряжению.
#3: Принудительная гиперэкстензия
Когда ваши пальцы с силой вытягиваются за пределы их нормального диапазона движения, сухожилия передне-заднего отдела позвоночника удлиняются до неестественной степени, что делает возможной травму. Это может быть результатом удара по ступне при удерживании одной рукой или результатом неловкого падения. Быстрая гиперэкстензия при попытке сохранить согнутое положение может привести к более серьезному повреждению передне-заднего отдела, но полный разрыв встречается редко. Травма из-за вынужденной гиперэкстензии может быть более вероятной, если к вам относится фактор риска № 3, укороченный FDP.
Теперь, когда мы знаем немного больше о FDP и о том, как он получает травмы, давайте обсудим тесты, которые вы можете использовать для определения серьезности травмы FDP.
ТЕСТИРОВАНИЕ
Мы проведем пять простых тестов, а затем сравним наши результаты с этой супер крутой диаграммой, чтобы вы могли увидеть, насколько серьезна ваша травма. Обязательно записывайте, что вы чувствуете и наблюдаете во время каждого теста, а также локализацию и интенсивность боли (отсутствие боли, легкая, умеренная или сильная). На самом деле вы не хотите делать ничего, что причиняет вам больше, чем слабую боль, но вы должны быть в состоянии сделать вывод об интенсивности по тому, сколько или как мало силы требуется, чтобы вызвать симптомы.
Тест 1: Наблюдение
Во-первых, это просто наблюдение. Это ваш тест на отсутствие риска и боли. Мы ищем опухоль или обесцвечивание здесь. Наиболее вероятным местом отека может быть сам поврежденный палец, особенно возле ДМФ сустава. Вы также можете почувствовать некоторую припухлость в области ладони ближе к основанию пальца. Отек может быть труднее увидеть на предплечье, если он не сильный. Может произойти изменение цвета на пальце, но, скорее всего, оно будет минимальным, хотя изменение цвета на предплечье может быть более выраженным.
Может произойти изменение цвета на пальце, но, скорее всего, оно будет минимальным, хотя изменение цвета на предплечье может быть более выраженным.
Тест 2: Тест кулака
Просто полностью раскройте ладонь, затем согните ее в кулак. Если вы можете выполнять это без боли, постепенно сжимайте сильнее.
Тест 3: активный диапазон движения (AROM) DIP
Просто попробуйте полностью разогнуть пальцы, затем согните ТОЛЬКО в DIP суставе. Возможно, вам придется использовать другую руку, чтобы остановить сгибание PIP, чтобы вы могли изолировать DIP-соединение.
Тест 4: Сгибание DIP с сопротивлением
Удерживайте проксимальный сустав поврежденного пальца на месте здоровой рукой, затем используйте большой палец здоровой руки, чтобы сопротивляться сгибанию в проксимальном суставе. Начните с легкого давления, затем увеличьте давление до умеренного и сильного, ЕСЛИ каждый этап не вызывает боли. Не выполняйте, если вы не смогли пошевелить пальцем в предыдущем тесте AROM.
Тест 5: Пальпация
Хотя пальпация вряд ли вызовет реальное ухудшение состояния, она может вызвать некоторый дискомфорт, который может повлиять на другие тесты. Следовательно, мы делаем это в последнюю очередь. Пропальпируйте весь палец и вдоль дорожки FDP и посмотрите, что вы почувствуете. Начните с легкого давления и переходите к умеренному или даже сильному давлению, ЕСЛИ каждый этап давления не вызывает боли.
Результаты
Теперь, когда вы выполнили тесты, сравните свои симптомы с таблицей, чтобы определить тяжесть травмы. Эта диаграмма и многое другое будут доступны в примечаниях к шоу, поэтому проверьте ссылку в описании.
* Примечание : Места, отмеченные в таблице, являются просто наиболее вероятными местами для ощущения дискомфорта , если это характерно для данного теста. Расположение симптомов может варьироваться и может возникать в любом месте вдоль мышцы/сухожилия при большинстве травм.
Теперь осталось сделать еще одну вещь, прежде чем перейти к лечению. Есть шанс, что ваша травма FDP на самом деле не является травмой FDP. Чтобы исключить другие возможности, мы снова проведем несколько простых тестов. Это называется дифференциальной диагностикой.
Есть шанс, что ваша травма FDP на самом деле не является травмой FDP. Чтобы исключить другие возможности, мы снова проведем несколько простых тестов. Это называется дифференциальной диагностикой.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Здесь нашей главной заботой является исключение травмы червеобразного отдела, шкива и FDS. Эти тесты будут включать нагрузку на пораженную ткань в различных положениях рук, а затем отмечать интенсивность ваших симптомов. Затем вы будете использовать эту информацию, чтобы увидеть, что лучше всего соответствует вашим результатам. В конце у меня будет диаграмма, на которую вы можете ссылаться, как мы это делали в предыдущем разделе.
Для всех этих тестов вы можете использовать мобильную доску, вешалку или просто противоположную руку!
Тест №1: Открытая кисть (сгибание в DIP)
Поместите пораженную руку кончиками пальцев на ладонь здоровой руки. Держите PIP прямо и согните DIP. Потяните вниз так сильно, как вам удобно.
Тест № 2: Открытая кисть одиночный палец (сгибание в DIP)
То же, что и раньше, но теперь изолируйте только пораженный, а затем соседние пальцы.
Тест №3: Открытая кисть (сгибание в PIP)
Поместите пораженную руку кончиками пальцев и средней фалангой на ладонь пораженной руки. Держите PIP и DIP согнутыми. Потяните вниз так сильно, как вам удобно.
Тест № 4: Открытая кисть одиночный палец (сгибание в PIP)
То же, что и раньше, но теперь изолируйте только пораженный, а затем соседние пальцы.
Тест №5: полуобжим
Держите DIP выдвинутым, а PIP согнутым. Поместите полную подушечку дистальной фаланги на ладонь здоровой руки. Потяните вниз так сильно, как вам удобно.
Тест № 6: Полное сгибание
Теперь немного переразогните в ДМФ суставе, одновременно увеличивая сгибание в ММФ. Только кончики пальцев теперь будут на ладони здоровой руки. Потяните вниз так сильно, как вам удобно.
Вот таблица, которую вы можете использовать для отслеживания своих результатов.
Травма FDP будет иметь:
Наибольшую боль при сгибании с сопротивлением в DIP суставе независимо от того, 1 или 3 пальца
Только легкая боль при сопротивлении сгибанию в ПМФС.
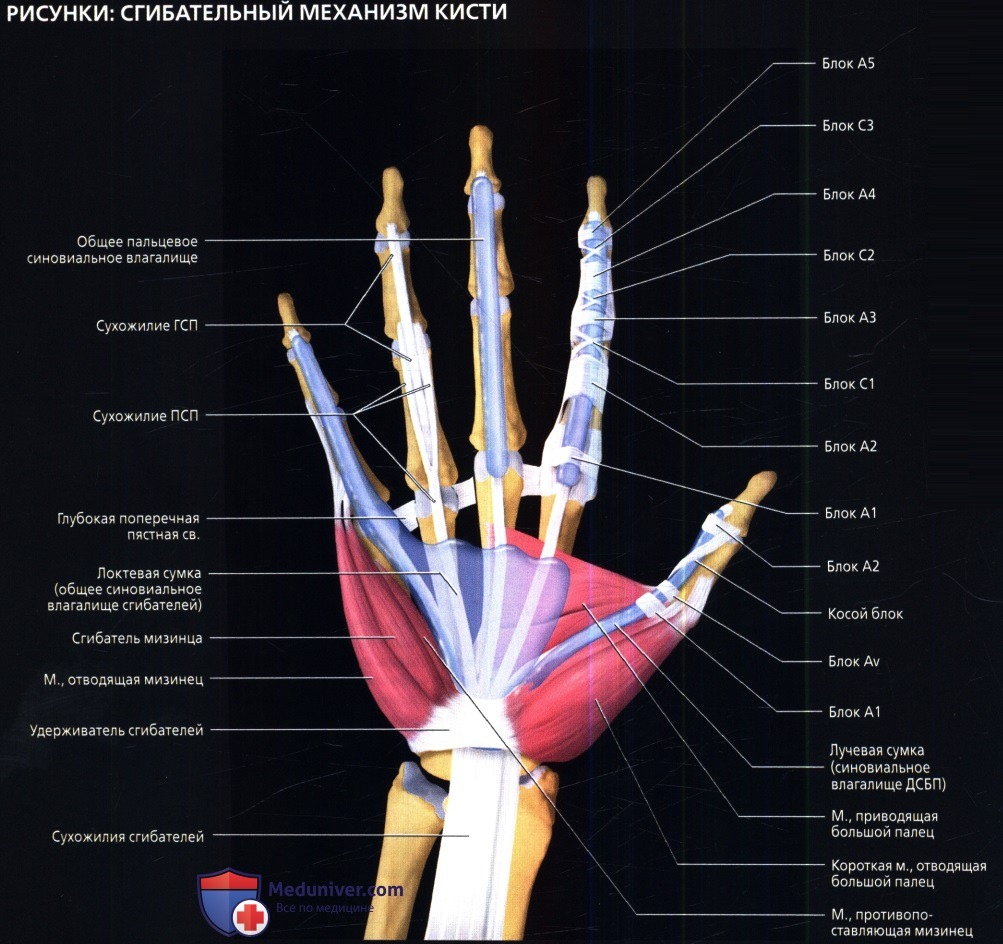 1 или 3 пальца
1 или 3 пальца Только легкая боль при сгибании с сопротивлением в ДМФ суставе.
Легкая боль при нагрузке в положении половинного или полного перегиба
Повреждение поясницы будет иметь:
Наибольшую боль при сгибании с сопротивлением в ДМФ суставе при нагрузке только 1 пальца и без боли когда нагрузка на все пальцы (открытая ладонь)
Умеренная боль при сгибании с сопротивлением в ПМФ при нагрузке только на 1 палец и отсутствие боли при нагрузке на все пальцы (открытая ладонь)
Отсутствие боли при нагрузке в положении половинного или полного обжатия
Шкив Травма будет:
Наибольшая боль при загрузке в полном обжатии и 902 88 полуобжимных позиций
Только умеренная боль при сопротивлении сгибанию в ПМФС.

Отсутствует до минимальной боли при сгибании в ДМФ суставе (в зависимости от локализации повреждения блока)
ЛЕЧЕНИЕ
Лечение травмы FDP должно быть разбито на острую, подострую, раннюю хроническую/стадию ремоделирования и позднюю стадию ремоделирования. Я собираюсь показать вам различные упражнения, которые будут использоваться на протяжении всего процесса реабилитации, но частота, порядок и интенсивность их будут варьироваться в зависимости от стадии, на которой вы находитесь. Поэтому я еще раз создал диаграммы. в примечаниях к шоу, чтобы у вас была простая ссылка, и чтобы это видео не было заполнено кучей информации, которая не имеет отношения к вам.
Примечание: мы не будем обсуждать лечение полного разрыва ПДС, так как это требует хирургического вмешательства и другого плана реабилитации.
Реабилитационное занятие №1: активный диапазон движений
Для FDP это включает в себя переход от полного разгибания пальцев и запястья к полному сгибанию.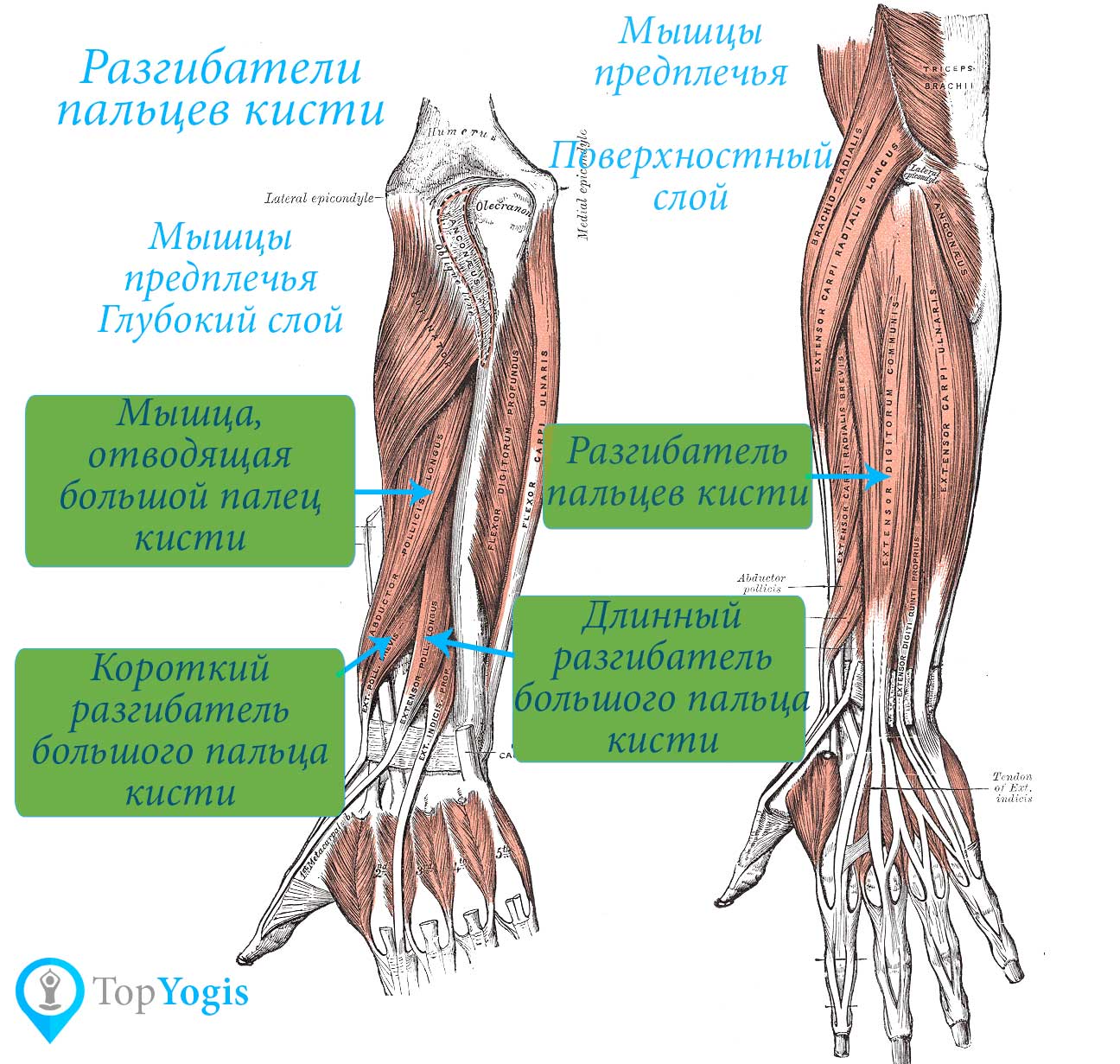 Это будет выглядеть так, будто вы сжимаете и сжимаете ладонь в кулак, а затем сгибаете его в большую сторону.
Это будет выглядеть так, будто вы сжимаете и сжимаете ладонь в кулак, а затем сгибаете его в большую сторону.
Реабилитационное занятие №2: Самостоятельная мобилизация тканей
Это может быть как простой массаж пораженного участка собственной рукой, так и более сложный, например, использование для этого инструмента, такого как грастон или массажный пистолет. Выполняйте в течение 3-5 минут над пораженным участком с силой давления в зависимости от стадии травмы.
Реабилитационное занятие № 3: Растяжка
Чтобы нацелиться только на FDP, мы сосредоточимся на полном разгибании пальцев и запястья, сохраняя при этом локоть согнутым. Мы не хотим разгибать локоть здесь, так как FDP не пересекает сустав, и поэтому разгибание локтя может создать некоторое нервное напряжение или растянуть другие мышцы-сгибатели (FDS или сгибатели запястья). Задержитесь на 30-60 секунд и повторите 2-3 раза.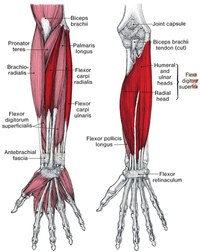
Реабилитационное занятие №4: Субмаксимальные удержания
Субмаксимальные удержания — это относительно длительные удержания, выполняемые с низкой интенсивностью. Цель состоит в том, чтобы стимулировать ткани, не нагружая их слишком сильно и не причиняя вреда. Для определения интенсивности необходимо учитывать два важных фактора: боль и утомляемость. Эти субмаксимальные удержания не должны давать более 2/10 по шкале боли. Что касается усталости, это не должно приводить к провалу в конце повторения. Вы должны создавать комфортное количество силы, которое поддерживается в течение 30 секунд и повторяется после 30-секундного отдыха. Они должны выполняться на разных зацепах, начиная с кувшина, затем переходя к наклону, перетаскиванию и, наконец, обжимному положению. Цель состоит в том, чтобы начать с легкого, а затем постепенно переходить к более сложным типам удержания для FDP.
Реабилитационное занятие № 5: Эксцентрические перекатывания пальцев
Это замечательное упражнение действительно способствует заживлению сухожилия. Это удлинит сухожилие под нагрузкой, что будет стимулировать заживление. Я предпочитаю делать это с олимпийским грифом и опираясь предплечьями на скамью, хотя вы также можете использовать гантели и переносить вес на бедро. Начните с полностью согнутого положения с согнутыми пальцами и запястьем, а также слегка согнутым в локте. Медленно опускайте вес до тех пор, пока он не упадет с ваших пальцев, а затем снова поднимите его.
Это удлинит сухожилие под нагрузкой, что будет стимулировать заживление. Я предпочитаю делать это с олимпийским грифом и опираясь предплечьями на скамью, хотя вы также можете использовать гантели и переносить вес на бедро. Начните с полностью согнутого положения с согнутыми пальцами и запястьем, а также слегка согнутым в локте. Медленно опускайте вес до тех пор, пока он не упадет с ваших пальцев, а затем снова поднимите его.
Реабилитационное занятие № 6: обжим эксцентриков для открытых ладоней на мобильной доске
Это упражнение именно так и звучит. Вы начнете (используя мобильную доску) с положения полуобжима и будете медленно переходить в положение с открытой ладонью. При этом пальцы нагружены с соответствующей силой. Вернитесь в положение полускручивания и повторите 8-10 подходов с 5-секундным эксцентрическим периодом.
Реабилитационное занятие № 7: Фермер с открытыми руками носит
Это необходимо только при травмах средней и тяжелой степени или если вам некомфортно переходить к тренировкам на доске. Цель состоит в том, чтобы навести вас от эксцентриков на мобильной доске к хэнгборду/переобучению. Добавленный вес должен быть достаточным для того, чтобы вы могли комфортно удерживать его в течение времени, указанного в таблице, без боли более 2/10. Я рекомендую для этого каменное кольцо метолиуса или мобильную доску.
Цель состоит в том, чтобы навести вас от эксцентриков на мобильной доске к хэнгборду/переобучению. Добавленный вес должен быть достаточным для того, чтобы вы могли комфортно удерживать его в течение времени, указанного в таблице, без боли более 2/10. Я рекомендую для этого каменное кольцо метолиуса или мобильную доску.
Реабилитационное мероприятие № 8: Устранение отягчающих факторов
Это особенно важно в категории хронического или чрезмерного использования. Если ваша проблема заключается в перетренированности, чрезмерном лазании или выполнении определенных действий, которые продолжают раздражать ваш FDP, их необходимо устранить, пока вы лечитесь, иначе вы просто сведете на нет всю реабилитационную работу, которую вы делаете, и эффективно работать против себя.
Реабилитационное занятие № 9: висячая доска
После того, как вы перейдете к этапу переподготовки, вам нужно будет начать заниматься висячей доской, чтобы укрепить FDP. Это может просто означать включение большего количества работы с открытыми руками в вашу текущую тренировку на вешалке или запуск совершенно новой рутины на вешалке специально для работы с открытыми руками.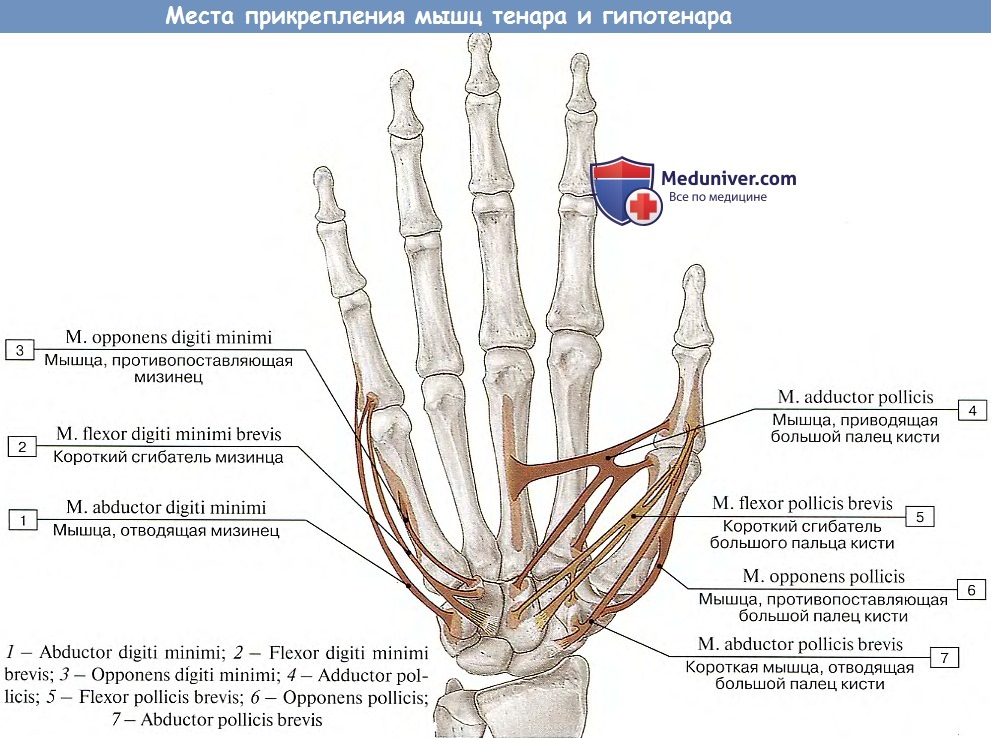 Я рекомендую протокол максимального виса с использованием ребра, которое позволяет выполнять перетаскивание открытой ладонью или тремя пальцами (часто около 20-30 мм) с 4-6 раундами по 10 секунд.
Я рекомендую протокол максимального виса с использованием ребра, которое позволяет выполнять перетаскивание открытой ладонью или тремя пальцами (часто около 20-30 мм) с 4-6 раундами по 10 секунд.
Примечание : острая фаза будет день 0-5-7. Подострый 7-21. А ранее хронический/ремоделирующий день 22-60, примерно. Переподготовка будет 60+
Примечание: переподготовка может начаться примерно через 60 дней после первоначальной травмы, в зависимости от тяжести травмы .
ПРОГНОЗ
Сроки восстановления после травмы FDP, конечно, будут зависеть от серьезности. Хронические травмы или травмы, связанные с чрезмерным использованием, могут иметь отношение к тому времени, когда вы ждали, чтобы решить эти проблемы. Если у вас тендинопатия в течение 6-8 месяцев, не ждите, что волшебная пуля вылечит ее за 2 дня. Если вы будете следовать плану, который устраняет отягчающие факторы и восстанавливает ткани, легкое или умеренное растяжение заживет примерно через 2-3 месяца, в то время как умеренное или тяжелое растяжение может занять до 4 месяцев. Как всегда, отдельные сроки будут немного отличаться.
Если вы будете следовать плану, который устраняет отягчающие факторы и восстанавливает ткани, легкое или умеренное растяжение заживет примерно через 2-3 месяца, в то время как умеренное или тяжелое растяжение может занять до 4 месяцев. Как всегда, отдельные сроки будут немного отличаться.
ПРЕДОТВРАЩЕНИЕ
Прежде чем мы закончим, можем ли мы что-нибудь сделать, чтобы предотвратить рану РДЛ в первую очередь? Конечно!
Слушай свое тело! Следите за признаками чрезмерного использования. Запишите все свои тренировки и частоту восхождений, чтобы вы могли видеть, не слишком ли много делаете.
Усильте и удлините! Сделайте несколько эксцентричных вращений пальцами до полного выпрямления FDP! Это будет способствовать заживлению сухожилия по всему диапазону мышц/сухожилий, что сделает их более подвижными и эластичными.
Работайте на открытой ладони или в положении перетаскивания тремя пальцами во время висения на доске! Если вы уже катаетесь на доске, это отличная возможность укрепить FDP и сделать его более устойчивым к травмам в будущем.
Ограничьте свои попытки решить самую сложную задачу хорошим числом, чтобы предотвратить травму! Я всегда выбираю 7 в качестве своего предела. Но если это более сложно для вас, уменьшите это до 5! Повторение одного и того же сложного движения снова и снова может вызвать проблемы.
Посмотрите другие наши видеоролики о предотвращении травм, чтобы получить больше советов, таких как № 3 😉
ЗАКЛЮЧЕНИЕ
Вот и все! Если вы ничего не знали о FDP до этого видео, то теперь вы гораздо лучше разбираетесь в этой теме. До следующего раза, Обучите этот FDP в отличном состоянии, чтобы вы могли Взобраться на сильнее, чтобы вы могли Отправить этот V13, используя только открытые руки, пока ваши друзья все еще сыты, обжимая V2, как жевательные резинки. Ааааааа Повторить !
ИССЛЕДОВАНИЯ
НАЗВАНИЕ
Травмы сухожилий рук у скалолазов: эпидемиология, анатомия, биомеханика и лечение Обновление
ЦИТАТА
Schoffl, V.

