Плоскостопие ✓ Авторские статьи Клиники подологии Полёт в Москве
- Главная
- Авторские статьи
- Плоскостопие
Плоскостопие — нарушение нормальной формы стопы, выражающееся в снижении высокой части или всех сводов стопы, отклонении ее задней части кнутри и уплощении передней части. Такие изменения всегда приводят к нарушениям нормального анатомического соотношения костей стопы и нарушениям кровоснабжения и иннервации.
Этиология плоскостопия:
- различные аномалии развития
- амниотические перетяжки плода
- рахит с наличием костных проявлений
- полиомиелит в детском возрасте
- повреждения опорно-двигательного аппарата в виде переломов лодыжек, пяточной кости, костей, входящих в состав предплюсны и плюсны
- индивидуальные особенности телосложения человека, основной из которых является повышенная масса тела
- врожденные и наследственно обусловленные особенности опорно-двигательного аппарата стопы: слабость мышечно-связочных структур
- неудобная обувь, высокие каблуки, узкие носки, малые либо слишком большие размеры
- нагрузки статического характера в виде постоянного прерывания в однообразном положении (работа, связанная со стоянием за станком, и др.
 )
) - возраст больного.
Наиболее часто заболевание развивается либо в детском возрасте за счет роста организма и несформированности опорно-двигательного аппарата, либо у пожилых людей в результате его ослабления и развития дегенеративных процессов.
Патогенез плоскостопия
Патогенез плоскостопия связан со слабостью свободоподдерживающих мышц. Мышцы стопы и голени активно участвуют в поддержании сводов стопы. При длительных статических и динамических перегрузках в начальных стадиях мышцы находятся в состоянии избыточного компенсаторного напряжения. В свою очередь, напряжение мышцы вызывает спазм сосудов, гипоксию, что проявляется болевыми ощущениями и судорогами в мышцах голени и стопы.
Дальнейшее перенапряжение мышц постепенно приводит к развитию в иннервируюших их центрах торможения. Этот процесс характеризуется невозможностью поддержания полноценного напряжения мышц. Ослабление функции мышц лишает стопу резервных возможностей в поддержании сводов, что в свою очередь приводит к дальнейшему прогрессированию морфологических изменений.
Подошвенные мышцы больше, чем мышцы голени, страдают при плоскостопии. В них развиваются деструктивные процессы, уменьшается их масса, снижаются функциональные возможности. Не имея активной поддержки со стороны мышц, связки постепенно начинаю растягиваться. Далее нагрузка передается на кости стопы и начинается деформация от сжатия — появляются подвывихи, вывихи. Происходит полное разрушение сводчатой конструкции стопы и плоскостопие вступает в конечную необратимую стадию.
Клиническая картина при плоскостопии
В клинической картине продольного плоскостопия выделяют несколько стадий: скрытую стадию, стадию перемежающегося плоскостопия, стадию развития плоской стопы, стадию плосковальгусной стопы и контрактурное плоскостопие.
- Скрытая стадия — основными признаками являются: боль после продолжительных нагрузок на стопу, наиболее сильная в центре свода и в мышцах области голени, ощущение усталости в ногах во второй половине дня, болезненность при ощупывании мышц голени вследствие перегрузки и усталости групп мышц, ответственных за поддержание свода стопы.
- Стадия перемежающегося плоскостопия — для этой стадии развития заболевания характерно значительное усиление болевого синдрома, особенно во второй половине дня. При внешнем наблюдении внутренний продольный свод стопы становится более плоским. Высота его практически полностью восстанавливается после отдыха ног, по утрам после ночного сна. У работающих больных к концу рабочей смены стопы несколько отекают, наблюдается некоторое нарушение подвижности в мышцах стопы и голени, которое полностью исчезает после отдыха. В ряде случаев отмечаются признаки неврита большеберцового нервав виде болевых ощущений и положительных симптомов натяжения.
- Стадия развития плоской стопы (pcsplanusvulgaris) – больные отмечают очень быстрое развитие усталости и переутомления данных групп мышц. Болевой синдром, который до того возникал лишь после физических нагрузок во второй половине дня, начинает носить постоянный характер. Боль при этом ноющая, так как имеет место постоянная нагрузка на связочный аппарат.
 За счет того, что стопа удлиняется, происходит уменьшение высоты ее продольною свода.
За счет того, что стопа удлиняется, происходит уменьшение высоты ее продольною свода. - Плосковальгусная стопа (pesplanavalga) — продольный свод стопы при данной стадии очень значительно уплощен, укладываясь в пределы третьей степени плоскостопия, болевые ощущения при ходьбе и физических нагрузках возникают весьма быстро. Локализуются они в основном в области внутренней лодыжки, при резком и значительном растяжении дельтовидной связки. Таранная кость при этом отклоняется книзу своей головкой и шейкой. Внизу от головки таранной кости проходит подошвенный нерв, который является продолжением заднего большеберцового нерва. Создаются условия для его травматизации, что в итоге ведет к нарушениям функций подошвенного и заднего большеберцовых нервов.
 Мышцы области голени рефлекторно сокращаются, в дальнейшем наблюдается их стойкий спазм. Болевые ощущения также отмечаются в области нижнего края наружной лодыжки, что обусловлено давлением здесь смещенной кнаружи пяточной кости. В последующем пяточная кость устанавливается в стойком отклоненном кнаружи положении. Передняя часть стопы при ее распластывании отклоняется кнаружи.
Мышцы области голени рефлекторно сокращаются, в дальнейшем наблюдается их стойкий спазм. Болевые ощущения также отмечаются в области нижнего края наружной лодыжки, что обусловлено давлением здесь смещенной кнаружи пяточной кости. В последующем пяточная кость устанавливается в стойком отклоненном кнаружи положении. Передняя часть стопы при ее распластывании отклоняется кнаружи. - Контрактурное плоскостопие (pesplano-valguscontractus) — в результате постоянного травмирования подошвенного и заднего большеберцового нервов происходит сильный и продолжительный спазм соответствующих мышц голени и стопы. В результате стопа фиксируется в стойком отклоненном кнаружи положении. Она не может уже более вернуться в первоначальное положение в результате мышечных сокращений. Пациент жалуется на интенсивную боль в стопе, которая носит постоянный характер. Болевые ощущения локализуются по ходу большеберцового нерва, часто перемещаются выше, в место прохождения седалищного нерва. Происходит постоянное вращение стопы внутрь.
Классификация плоскостопия:
- По происхождению выделяют:
- врожденное плоскостопие;
- рахитическое плоскостопие;
- паралитическое плоскостопие;
- травматическое плоскостопие;
- статическое плоскостопие.
- По месту развития выделяют:
- продольное;
- поперечное;
- продольно-поперечное.
Диагностика плоскостопия:
- Внешний осмотр пациента
- Сбор анамнеза
- Плантография
- Подометрия
- Рентгенологические методы исследования.
Лечение плоскостопия
Скрытая стадия
Лечебные мероприятия во время данной стадии заключаются в проведении каждый день ванн для стоп и голеней, однако вода для ванны ни в коем случае не должна быть слишком горячей. Возможно применение контрастных ванночек с целью снятия мышечного переутомления. Также подобные мероприятия способствуют нормализации крово- и лимфообращения в области стоп и голеней, снижению болевого синдрома. Вместе с теплыми и контрастными ванночками обязательно применение подводного и сухого массажа. С целью укрепления и развития мышц голени и стопы назначают комплекс лечебной гимнастики.
Возможно применение контрастных ванночек с целью снятия мышечного переутомления. Также подобные мероприятия способствуют нормализации крово- и лимфообращения в области стоп и голеней, снижению болевого синдрома. Вместе с теплыми и контрастными ванночками обязательно применение подводного и сухого массажа. С целью укрепления и развития мышц голени и стопы назначают комплекс лечебной гимнастики.
Стадия перемежающегося плоскостопия
Консервативные методы лечения при данной стадии заключаются, во-первых, в организационных мероприятиях, таких как смена места работы или рабочего графика. Противопоказано занятие трудовой деятельностью, которая предполагает длительные и значительные статические нагрузки. С целью устранения болевого синдрома после физической работы обязательно выполнение тепловых и водных процедур, водного массажа различных групп мышц, лечебной физкультуры, которая в данном случае в первую очередь будет иметь своей целью укрепление и тренировку передней и задней большеберцовых мышц, мышц — подошвенных сгибателей пальцев стопы.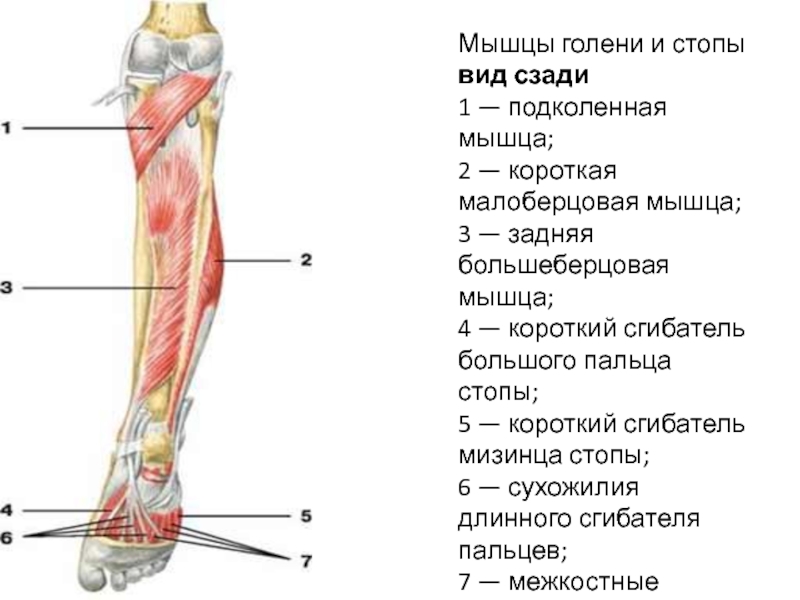
Стадия развития плоской стопы (pеsplanusvulgaris)
Лечение в данной стадии плоскостопия независимо от его степени должно носить четкую ориентацию на конкретного больного. Необходимыми для всех являются такие процедуры, как физиотерапевтическое лечение, лечебная физкультура, массаж. Обязательно ношение обувных стелек с супинаторным эффектом. Для больных с данной стадией заболевания существует специальная ортопедическая обувь, которая эффективна в основном при первой и второй степенях. При третьей степени плоскостопия часто бывает показано оперативное лечение.
Плосковальгусная стопа (pesplanavalga)
При плосковальгусной деформации стопы возможна попытка консервативной терапии с использованием супинирующих стелек и специальной ортопедической обуви. Однако подобные мероприятия приносят положительный эффект далеко не во всех случаях. Поэтому основным, а в большинстве случаев и единственным методом лечения таких больных является оперативное вмешательство.
Контрактурное плоскостопие (pesplano-valguscontractus)
Плоскостопие контрактурного происхождения на ранних этапах можно попытаться лечить при помощи консервативных мероприятий. Боль в области пораженных нервов и мышечный спазм устраняют при помощи проведения новокаиновых блокад. Для придания стопе правильного положения ее фиксируют в положении коррекции при помощи гипсовой повязки и других методов. Но данные методы часто не дают ожидаемого результата. Поэтому методом выбора при лечении контрактурного плоскостопия является оперативное вмешательство.
Производится искусственное полное устранение подвижности одновременно в трех суставах стопы: таранно-ладьевидном, пяточно-кубовидном и подтаранном. При этом кости, входящие в данные суставы, фиксируются друг к другу так, чтобы создать стойкое устранение деформации стопы. После зарастания межсуставных щелей всем прооперированным обязательно назначение специальной ортопедической обуви для формирования правильного продольного и поперечного сводов стопы. Обувь должна иметь два высоких жестких ребра.
Обувь должна иметь два высоких жестких ребра.
Уход при плоскостопии
Как правило, больному не требуется дополнительный уход, он в состоянии обслуживать себя самостоятельно.
Профилактика плоскостопия
- Выработка правильной походки: нагрузка на пятку, носки направлены вперед.
- Хождение босиком по неровной, но мягкой поверхности, периодически поджимая пальцы ног, ходить на носках, на пятках, по внутренней и наружной сторонам стопы.
- Применение специальных устройств для массажа ступней ног (акупрессура).
- Правильный подбор обуви.
- Профилактика нарушений осанки.
Прогноз
При своевременной диагностике можно исправить плоскостопие за несколько месяцев, но ношение особой обуви может стать пожизненным. При прогрессировании и тяжелых формах прогноз неблагоприятный – может сформироваться инвалидность.
Автор статьи: Полецкая Христина Николаевна
Читать далееДанная статья выводится в разделах
Консультация травматолога-ортопеда Ортопедические стельки для детей Удаление стержневых мозолей Лечение мозолей на мизинце Стельки и ортозы Гонартроз
Смотреть все услуги
Задать вопрос Задать вопрос
Возврат к списку
Интерактивная запись на прием к специалисту
По техническим причинам временно недоступна онлайн оплата заказов, а также цены на сайте могут быть
неактуальны. Просьба уточнять цены и наличие по телефону. Приносим извинения за временные неудобства
Просьба уточнять цены и наличие по телефону. Приносим извинения за временные неудобства
Заказать звонок
Нажимая кнопку, вы принимаете политики обработки персональных данных и конфиденциальности
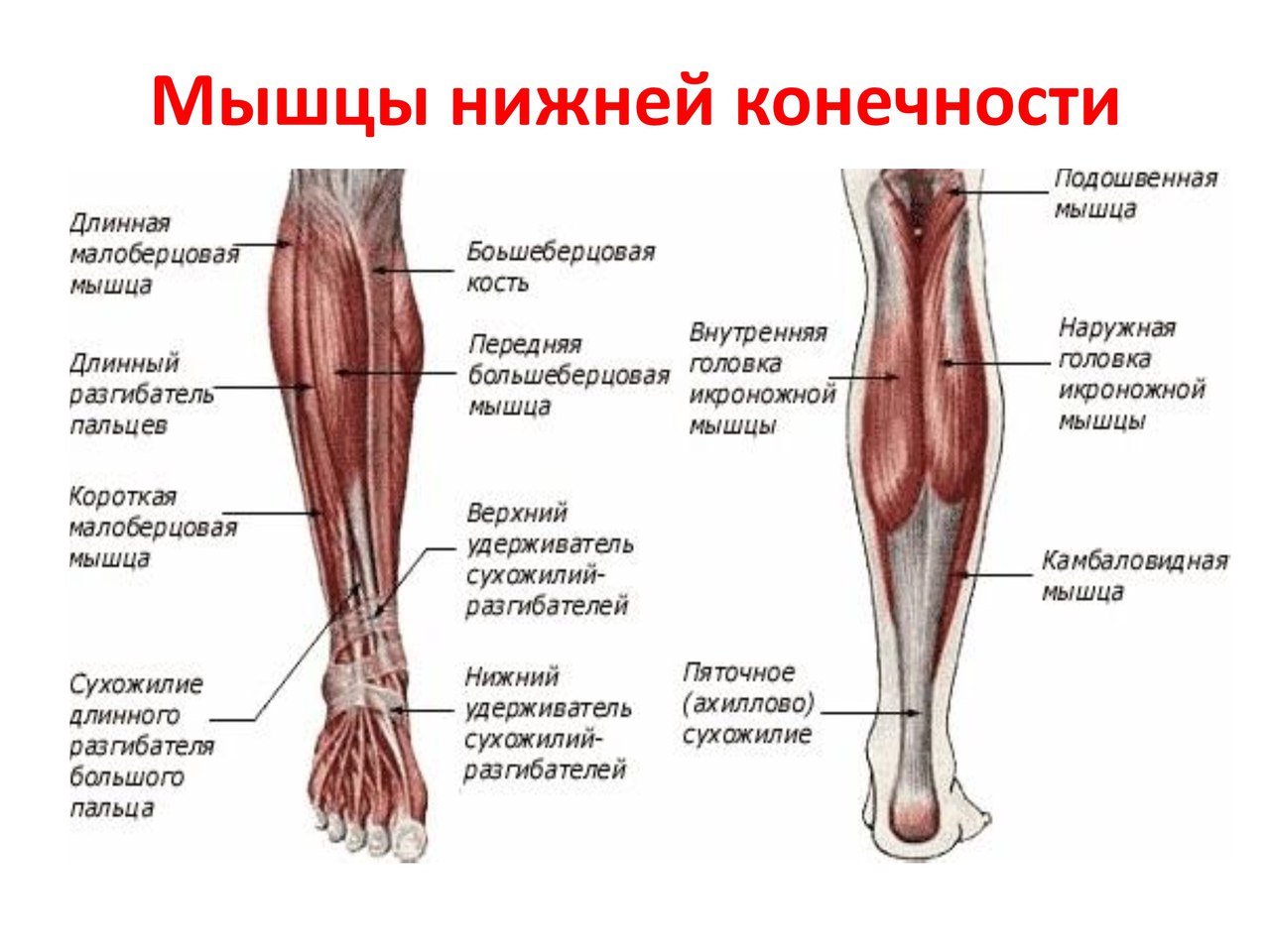
Мышцы голени | Миология | Анатомия человека
Передние мышцы голени
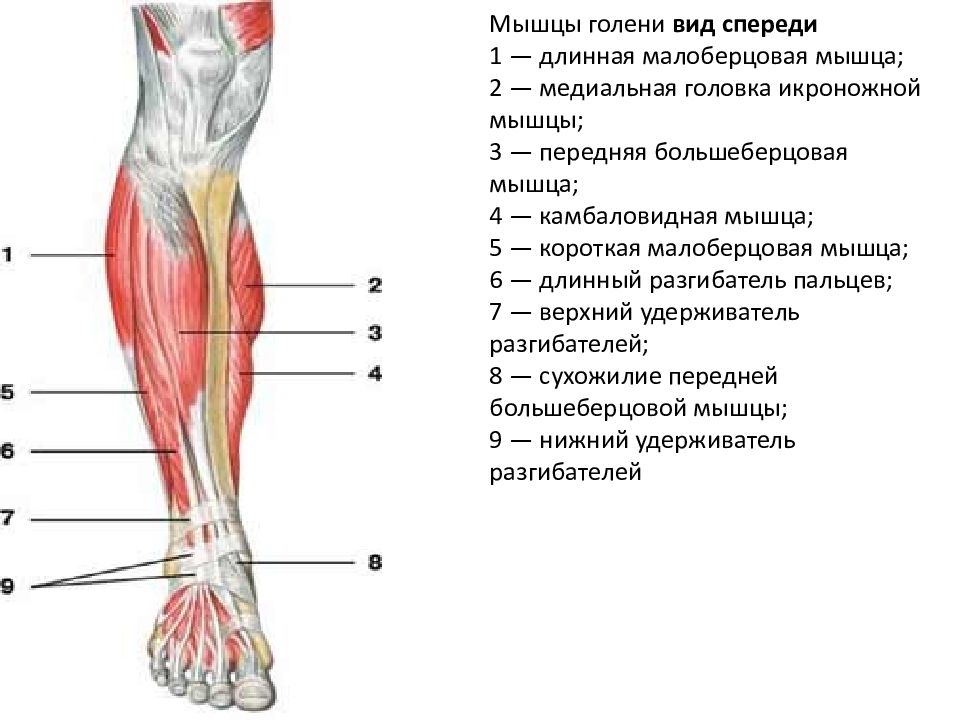
Передняя большеберцовая мышца (m. tibialis anterior) (рис. 197) располагается на передней поверхности голени. Имеет широкое начало от латеральной верхней трети большеберцовой кости, фасции голени и межкостной перепонки. Проходит рядом с передним гребнем большеберцовой кости под retinaculum mm. extensorum superius et inferius в фиброзном канале и выходит на медиальном крае стопы, где сухожилие прикрепляется к подошвенной поверхности I клиновидной и плюсневой костей.
Иннервация: n. peroneus profundus (LIV—SI).
Функция. Разгибает в голеностопном суставе и супинирует стопу.
Длинный разгибатель I пальца (m. extensor hallucis longus) (рис. 197) располагается латеральнее m. tibialis anterior. Начинается от малоберцовой кости и межкостной перепонки. Выходит между передней большеберцовой мышцей и длинным разгибателем пальцев. Сухожилие проходит через фиброзный канал под retinaculum mm. extensorum superius et inferius, заканчивается на основании дистальной фаланги I пальца.
Иннервация: n. peroneus profundus (LIV—SI).
Функция. Соответствует названию мышцы. Кроме того, мышца участвует в разгибании стопы в голеностопном суставе.
197. Мышцы голени и стопы. 1 — tendo m. sartorius; 2 — tibia; 3 — m. gastrocnemius; 4 — m. soleus; 5 — m. tibialis anterior; 6 — tendo m. extensoris hallucis longi;
7 — tendo m. extensoris digit6rum longi; 8 — retinaculum mm. extens6rum inferius; 9 — m. peroneus brevis; 10 — m. peroneus longus; 11 — lig. patellae; 12 — tractus iliotibialis.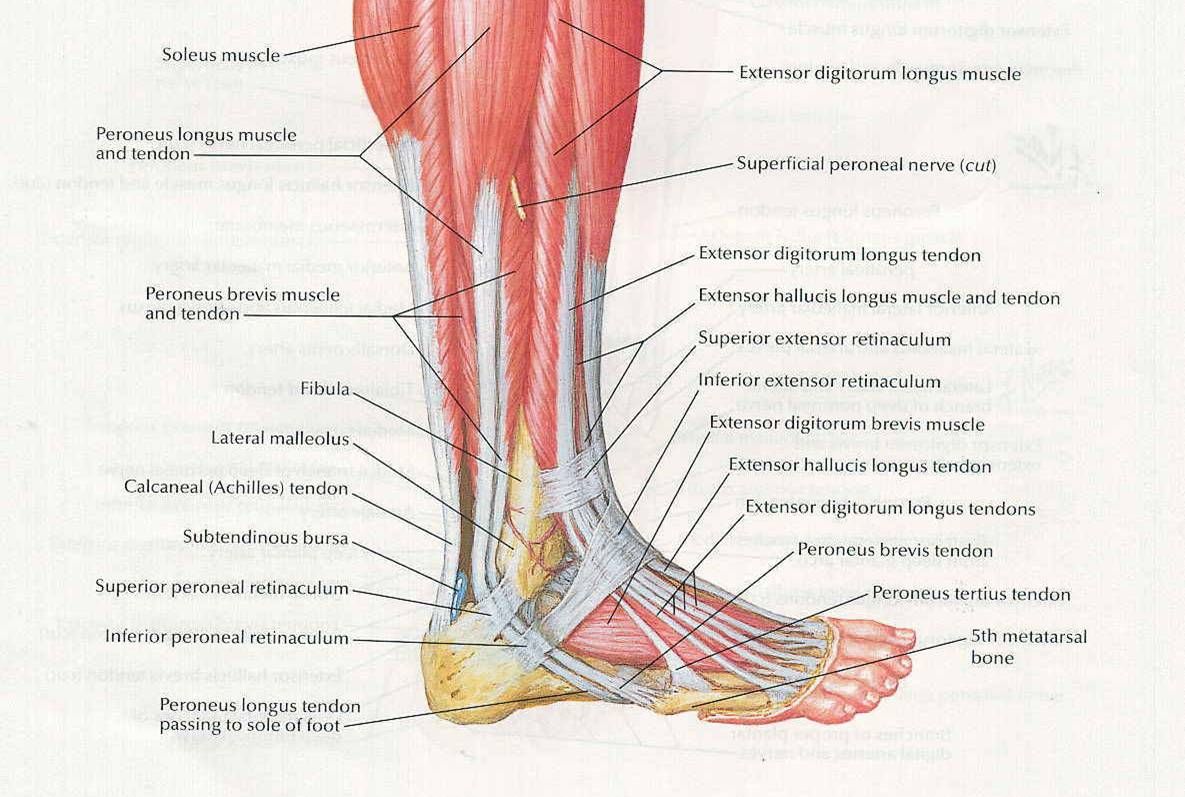
Длинный разгибатель пальцев (m. extensor digitorum longus) находится латеральнее m. tibialis anterior, прикрывает длинный разгибатель I пальца. Начинается от верхней трети большеберцовой, малоберцовой костей, membrana interossea и фасции голени. Мышца отграничена от передней большеберцовой мышцы межмышечной перегородкой. Образует сухожилие, которое проходит в фиброзном влагалище под retinaculum mm. extensorum inferius. По выходе на стопу сухожилие разделяется на 4 сухожилия, которые прикрепляются к апоневротической пластинке тыла II—V пальцев.
Иннервация: n. peroneus profundus (LIV—SI).
Функция. Разгибает II—IV пальцы, пронирует наружный край стопы совместно с третьей малоберцовой мышцей.
Третья малоберцовая мышца (m. peroneus tertius) представляет пятую часть длинного разгибателя пальцев. Эта мышца непостоянна (8,2%). Прикрепляется к фасции латеральной части тыла стопы и к V плюсневой кости.
Мышца представляет производное существующей у обезьян постоянной мышцы m. peroneus parvus.
peroneus parvus.
Иннервация: n. peroneus profundus (LIV—SI).
Функция. Разгибает стопу в голеностопном суставе, поднимает латеральный край стопы.
198. Мышцы голени и стопы с латеральной стороны.
1 — m. extensor digitorum longus;
2 — m. extensor digitorum brevis;
3 — malleolus lateralis;
4 — m. peroneus brevis;
5 — m. peroneus longus;
6 — m. soleus;
7 — m. gastrocnemius;
8 — m. biceps femoris;
9 — tractus iliotibialis.
Латеральные мышцы голени
Длинная малоберцовая мышца (m. peroneus longus) (рис. 198) занимает латеральную область голени, отделена межмышечной перегородкой от длинного разгибателя пальцев и m. soleus. Начинается двумя пучками от головки и тела верхней части fibula, латерального большеберцового мыщелка и фасции голени. Между головками проходит в canalis musculoperoneus поверхностный малоберцовый нерв. Сухожилие возникает выше латеральной лодыжки и проходит под retinaculum mm. peroneorum superius в фиброзном канале вместе с сухожилием короткой малоберцовой мышцы, огибая латеральную лодыжку. Выйдя на тыл стопы, сухожилие по sulcus ossis cuboidei проникает на подошву, где достигает медиального края стопы, прикрепляясь к I плюсневой и I клиновидной костям. На подошве сухожилие проходит в костно-фиброзном канале.
peroneorum superius в фиброзном канале вместе с сухожилием короткой малоберцовой мышцы, огибая латеральную лодыжку. Выйдя на тыл стопы, сухожилие по sulcus ossis cuboidei проникает на подошву, где достигает медиального края стопы, прикрепляясь к I плюсневой и I клиновидной костям. На подошве сухожилие проходит в костно-фиброзном канале.
Иннервация: n. peroneus superficial (LV—SI).
Функция. Сгибает стопу в голеностопном суставе, поднимает латеральный край стопы.
Короткая малоберцовая мышца (m. peroneus brevis) лежит под предыдущей, короче ее на треть. Начинается от малоберцовой кости и межмышечных перегородок. Сухожилие мышцы лежит сначала впереди длинной малоберцовой мышцы, а затем позади нее, проходит в общем фиброзном канале, прикрепляется к бугристости V плюсневой кости.
Иннервация: n. peroneus superficial (LV—SI).
Функция: Сгибает и пронирует стопу.
Задние мышцы голени
Трехглавая мышца голени (m. triceps surae) имеет три головки.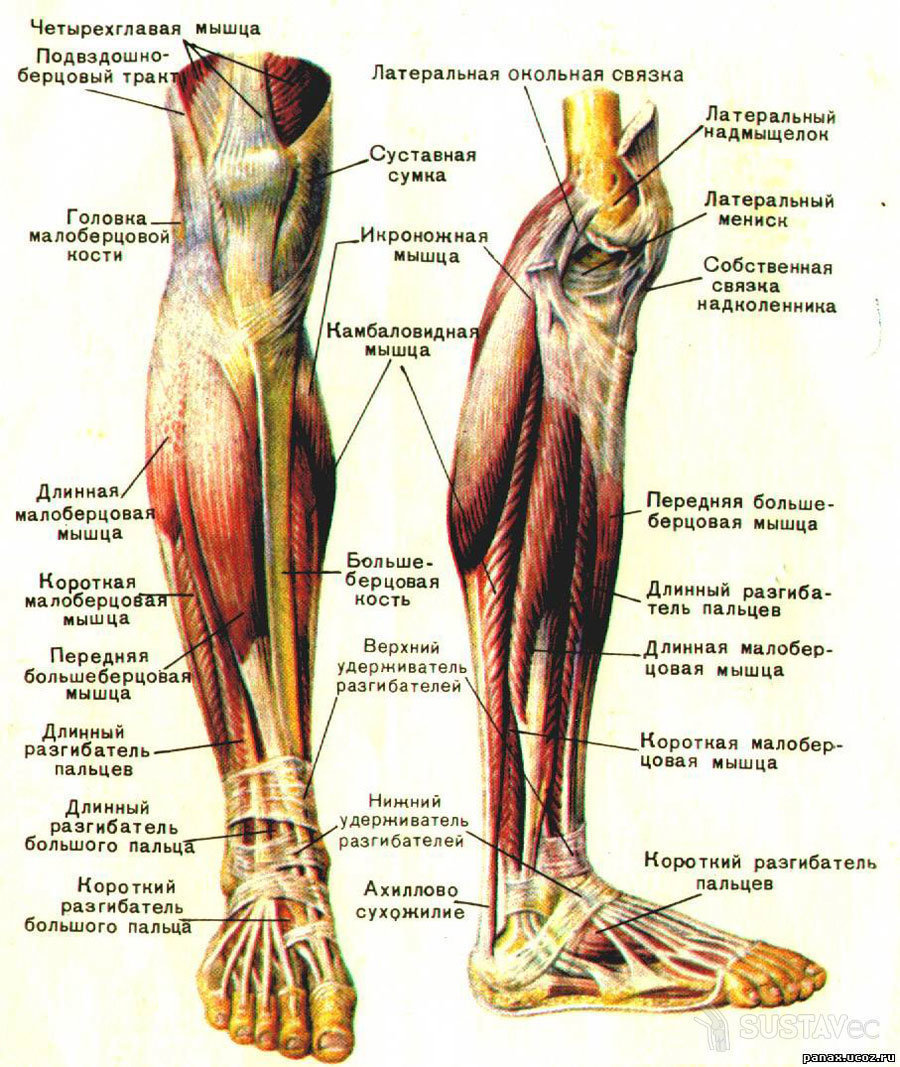 Икроножная мышца (m. gastrocnemius) начинается от участков выше латерального и медиального мыщелков бедра двумя головками, образуя нижнюю границу fossa poplitea, а также вместе с задней стенкой суставной капсулы ограничивает вход в canalis cruropopliteus; камбаловидная мышца (m. soleus) прикрыта икроножной мышцей. Начавшись от linea poplitea tibiae, головки малоберцовой кости и сухожильной дуги, натянутой между костями голени, она внизу соединяется в единое мощное пяточное сухожилие трехглавой мышцы голени — tendo calcaneus (Achillis), прикрепляющееся к бугру пяточной кости. Между сухожилием и пяточным бугром имеется слизистая сумка.
Икроножная мышца (m. gastrocnemius) начинается от участков выше латерального и медиального мыщелков бедра двумя головками, образуя нижнюю границу fossa poplitea, а также вместе с задней стенкой суставной капсулы ограничивает вход в canalis cruropopliteus; камбаловидная мышца (m. soleus) прикрыта икроножной мышцей. Начавшись от linea poplitea tibiae, головки малоберцовой кости и сухожильной дуги, натянутой между костями голени, она внизу соединяется в единое мощное пяточное сухожилие трехглавой мышцы голени — tendo calcaneus (Achillis), прикрепляющееся к бугру пяточной кости. Между сухожилием и пяточным бугром имеется слизистая сумка.
Иннервация: n. tibialis (LIV—SII).
Функция. Сгибает стопу в голеностопном суставе. При ходьбе и беге отталкивает ногу от земли.
Подошвенная мышца (m. plantaris) начинается от участка над мыщелком бедра и капсулы коленного сустава. Затем тонкое сухожилие проникает между икроножной и камбаловидной мышцами и вплетается в сухожилие трехглавой мышцы голени.
Иннервация и функция. Такие же, как икроножной мышцы.
Длинный сгибатель пальцев (m. flexor digitorum longus) располагается на медиальной поверхности голени. Начинается от средней трети задней поверхности большеберцовой кости и глубокой фасции голени. Сухожилие достигает медиальной лодыжки и под retinaculum mm. flexorum в фиброзном канале проходит на стопу между сухожилиями m. tibialis posterior и m. flexor hallucis longus. На стопе перекрещивается с сухожилием m. flexor hallucis longus, получая от него фиброзный пучок волокон. От длинного сгибателя пальцев также начинается часть мышечных пучков m. quadratus plantae. Затем длинный сгибатель пальцев разделяется на четыре сухожилия, которые, прободая в области фаланг сухожилие короткого сгибателя пальцев, прикрепляются к основанию дистальных фаланг со II по V палец.
Иннервация: n. tibialis (LV—SI).
Функция. Сгибает пальцы, на которые стопа делает упор при ходьбе, и стопу в голеностопном суставе.
Задняя большеберцовая мышца (m. tibialis posterior) (рис. 199) начинается от межкостной мембраны и костей голени всей задней поверхности. В нижней части прикрыта сгибателями пальцев. Плоское сухожилие проходит позади медиальной лодыжки и прикрепляется к бугристости ладьевидной кости и всем клиновидным костям.
Иннервация: n. tibialis (LV—SII).
Функция. Сгибает в голеностопном суставе и супинирует стопу, участвует в поддержании ее сводов.
199. Мышцы голени, вид сзади.
1 — m. gastrocnemius; 2 — m. soleus; 3 — m. tibialis posterior; 4 — m. flexor hallucis longus; 5 — m. peroneus longus; 6 — m. peroneus brevis; 7 — m. flexor digitorum longus; 8 — m. popliteus
Длинный сгибатель I пальца (m. flexor hallucis longus) — более массивная мышца, чем длинный сгибатель пальцев и задняя большеберцовая мышца. Находится латеральнее предыдущих мышц, граничит с длинной и короткой малоберцовыми мышцами. Начинается от малоберцовой кости и межмышечной перегородки. Проходит позади медиальной лодыжки и sustentaculum tali, в фиброзном канале окружена синовиальным влагалищем. Прикрепляется к дистальной фаланге I пальца. В сухожилии часто встречаются сесамовидные кости.
Проходит позади медиальной лодыжки и sustentaculum tali, в фиброзном канале окружена синовиальным влагалищем. Прикрепляется к дистальной фаланге I пальца. В сухожилии часто встречаются сесамовидные кости.
Иннервация: n. tibialis (LV—SII).
Функция. Сгибает I палец, поддерживает внутренний свод стопы. За счет фиброзного пучка, вступившего в длинный сгибатель пальцев, в какой-то степени помогает сгибанию других пальцев.
Программа кондиционирования стопы и голеностопного сустава — OrthoInfo
После травмы или операции программа физической подготовки поможет вам вернуться к повседневным делам и вести более активный и здоровый образ жизни. Выполнение хорошо структурированной программы подготовки также поможет вам вернуться к занятиям спортом и другим видам активного отдыха.
Это программа общей подготовки, включающая широкий спектр упражнений. Чтобы убедиться, что программа безопасна и эффективна для вас, она должна выполняться под наблюдением врача.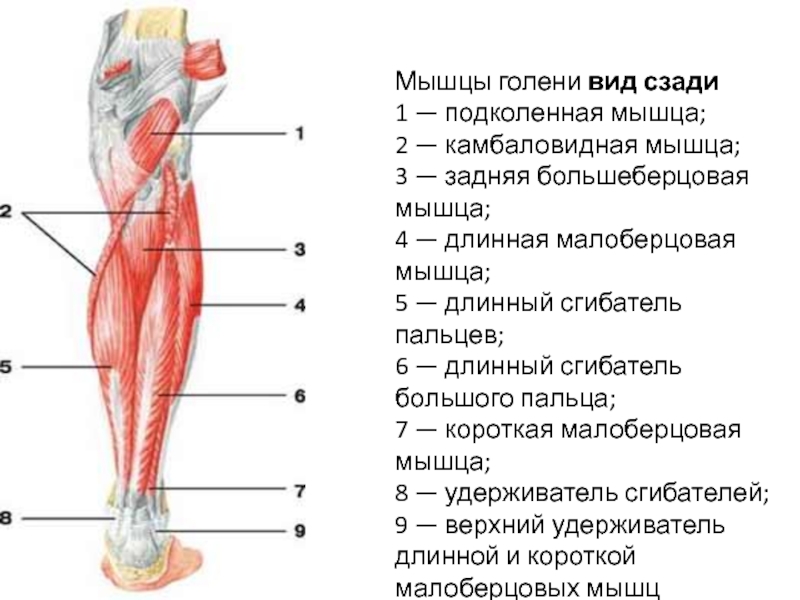 Поговорите со своим врачом или физиотерапевтом о том, какие упражнения лучше всего помогут вам достичь целей реабилитации.
Поговорите со своим врачом или физиотерапевтом о том, какие упражнения лучше всего помогут вам достичь целей реабилитации.
Сила: Укрепление мышц, поддерживающих голень, стопу и лодыжку, поможет сохранить стабильность голеностопного сустава. Поддержание силы этих мышц может облегчить боль в стопе и лодыжке, предотвратить дальнейшие травмы и способствовать здоровью и стабильности нижних конечностей.
Гибкость: Растяжка укрепляемых мышц важна для восстановления объема движений и предотвращения травм. Мягкая растяжка после силовых упражнений может помочь уменьшить болезненность мышц и улучшить подвижность суставов и здоровье мышц.
Целевые мышцы: Эта программа подготовки направлена на группы мышц голени, а также на сухожилия и связки, которые контролируют движения ваших ног. К ним относятся:
- Комплекс икроножно-камбаловидной мышцы (голени)
- Передняя большеберцовая мышца (голень)
- Задняя большеберцовая мышца (центр голени)
- Длинная малоберцовая мышца (вне нижней части голени)
- Короткая малоберцовая мышца (вне нижней части голени)
- Подошвенная фасция (подошва стопы)
Продолжительность программы: Эту программу подготовки стоп и голеностопных суставов следует продолжать от 4 до 6 недель, если иное не указано вашим врачом или физиотерапевтом.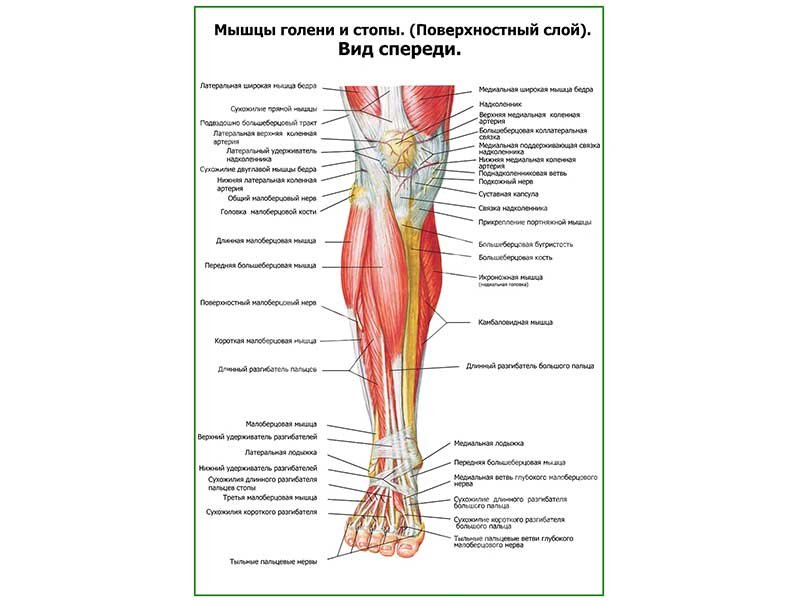 После выздоровления эти упражнения можно продолжить в качестве поддерживающей программы для пожизненной защиты и здоровья ваших стоп и голеней. Выполнение упражнений от 3 до 5 дней в неделю сохранит силу и диапазон движений стопы и голеностопного сустава.
После выздоровления эти упражнения можно продолжить в качестве поддерживающей программы для пожизненной защиты и здоровья ваших стоп и голеней. Выполнение упражнений от 3 до 5 дней в неделю сохранит силу и диапазон движений стопы и голеностопного сустава.
Разминка: Перед выполнением следующих упражнений разогрейтесь в течение 5–10 минут с низкой ударной нагрузкой, например ходьбой или ездой на велотренажере.
Растяжка: После разминки выполните упражнения на растяжку, показанные на странице 1, прежде чем перейти к укрепляющим упражнениям. Когда вы закончите укрепляющие упражнения, повторите упражнения на растяжку, чтобы закончить программу.
Не игнорировать боль: Вы не должны чувствовать боль во время выполнения упражнений. Поговорите со своим врачом или физиотерапевтом, если вы чувствуете боль во время тренировки.
Задайте вопросы: Если вы не знаете, как и как часто выполнять упражнение, или если что-то кажется вам неправильным, обратитесь к своему врачу или физиотерапевту.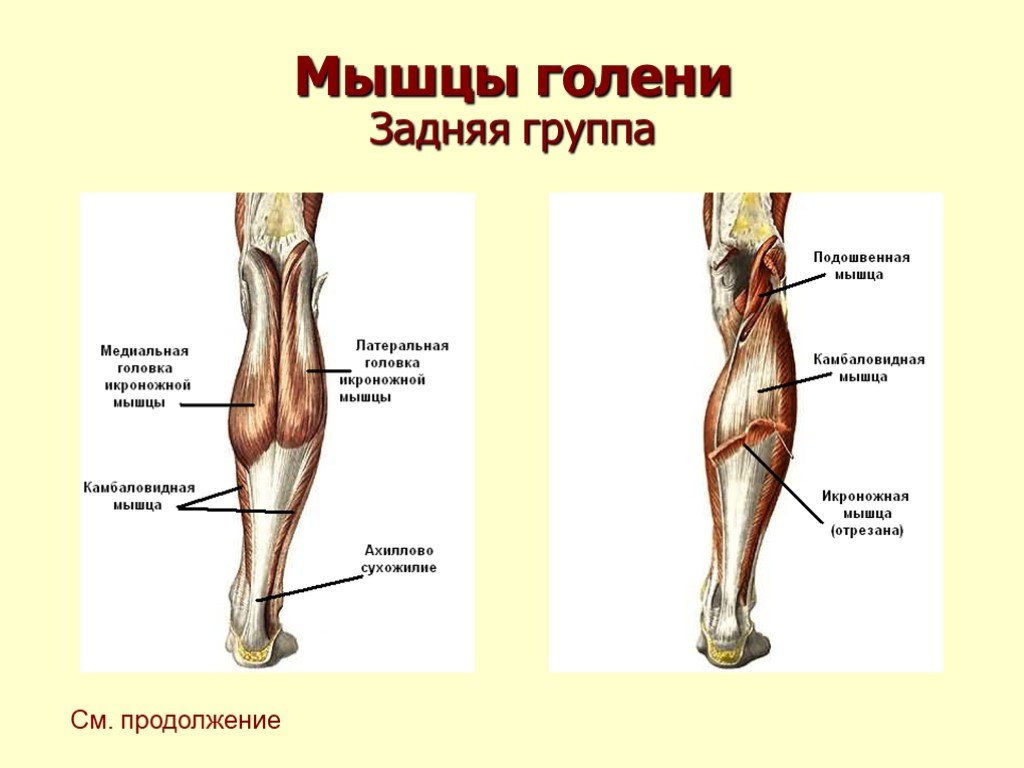
Повторения 2 подхода по 10 повторений
Дней в неделю От 6 до 7
Основные задействованные мышцы: Комплекс икроножно-камбаловидной мышцы
Вы должны почувствовать это растяжение в икре и пятке
Необходимое оборудование: Нет
Пошаговые инструкции
- Встаньте лицом к стене, выставив здоровую ногу вперед, слегка согнув колено. Ваша пораженная нога прямая и позади вас, с плоской пяткой и слегка направленными пальцами ног.
- Упритесь обеими пятками в пол и прижмите бедра к стене.
- Задержитесь в этом положении на 30 секунд, затем расслабьтесь на 30 секунд. Повторить.
Совет Не выгибайте спину.
Эластичный шнур для пятки
Повторения 2 подхода по 10 повторений
Дней в неделю От 6 до 7
Работают основные мышцы: Камбаловидная мышца
Необходимое оборудование: Нет
Пошаговые инструкции
- Встаньте лицом к стене, выставив здоровую ногу вперед, слегка согнув колено.
 Ваша пораженная нога находится позади вас, колено согнуто, а пальцы ног слегка направлены внутрь.
Ваша пораженная нога находится позади вас, колено согнуто, а пальцы ног слегка направлены внутрь. - Упритесь обеими пятками в пол и прижмите бедра к стене.
- Удерживайте растяжку в течение 30 секунд, затем расслабьтесь в течение 30 секунд. Повторить.
Совет Держите бедра по центру обеих ступней.
Эластичный шнур для пятки с согнутым коленом
Повторения 1
Дней в неделю Ежедневно
Основные задействованные мышцы: Подошвенная фасция
Вы должны чувствовать это упражнение на нижней части стопы 9006 4
Необходимое оборудование: Мяч для гольфа (другие варианты : теннисный мяч или бутылка с замороженной водой)
Пошаговые инструкции
- Сядьте на устойчивый стул, поставив обе ноги на пол.
- Катайте мяч для гольфа под сводом пораженной стопы в течение 2 минут.

Совет Сядьте прямо и держите ногу на стуле.
Мяч для гольфа в рулоне
Повторения 2 подхода по 10 повторений
Дней в неделю От 6 до 7
Основные задействованные мышцы: Комплекс икроножно-камбаловидной мышцы
Вы должны почувствовать это растяжение в икре и пятке
Необходимое оборудование: Полотенце для рук
Пошаговые инструкции
- Сядьте на пол, вытянув обе ноги перед собой. Вы также можете делать это упражнение, сидя на стуле.
- Оберните полотенце вокруг подушечки пораженной стопы и возьмитесь руками за концы полотенца.
- Держите пораженную ногу прямо и потяните полотенце на себя.
- Задержитесь на 30 секунд, затем расслабьтесь на 30 секунд. Повторить.
Совет Сядьте прямо и держите ноги прямо.
Полотенце эластичное
Повторения 2 подхода по 10 повторений
Дней в неделю От 6 до 7
Работают основные мышцы: Комплекс икроножно-камбаловидной мышцы
Вы должны чувствовать это упражнение в икрах
Необходимое оборудование: Стул для поддержки
Пошаговые инструкции
- Встаньте, равномерно распределив вес на обе ступни.
 Держитесь за спинку стула или стену для равновесия.
Держитесь за спинку стула или стену для равновесия. - Поднимите здоровую ногу от пола так, чтобы весь ваш вес приходился на больную ногу.
- Поднимите пятку пораженной ноги как можно выше, затем опустите.
- Повторить.
Совет Не сгибайте колено рабочей ноги. При необходимости начните с обеих ног и по возможности переходите на больную ногу.
Подъемы на носки
Повторы 2 набора
Дней в неделю Ежедневно
Основные задействованные мышцы: Вся мускулатура лодыжки
Вы должны чувствовать это упражнение в верхней части стопы и по всей лодыжке
Необходимое оборудование: Нет
Пошаговые инструкции
9 0018 Наконечник Делайте небольшие движения, используя только стопу и лодыжку.
Диапазон движений голеностопного сустава
Повторения 20
Дней в неделю Ежедневно
Основные задействованные мышцы: Подошвенные сгибатели
Вы должны чувствовать это упражнение в верхней части стопы и пальцев ног
Пошаговые инструкции
- Сядьте, поставьте обе ноги на пол и положите 20 шариков на пол перед собой.
- Пальцами ног поднимайте по одному шарику и кладите в миску.
- Повторяйте, пока не соберете все шарики.
Совет Не кладите шарики слишком далеко вперед или в сторону.
Подборщик для мрамора
Повторения 20
Дней в неделю Ежедневно
Основные задействованные мышцы: Подошвенная фасция
Вы должны чувствовать это упражнение в верхней части стопы и пальцах ног
Необходимое оборудование: Полотенце для рук
Пошаговые инструкции
- Сядьте, поставьте обе ноги на пол и положите небольшое полотенце на пол перед собой.

- Возьмитесь пальцами ног за центр полотенца и сверните его к себе, затем расслабьтесь. Повторить.
Совет Вы можете усложнить это упражнение, поместив груз на край полотенца.
Завитки полотенец
Повторы 3 подхода по 10 повторений
Дней в неделю 3
Работают основные мышцы: Передняя большеберцовая мышца, комплекс икроножно-камбаловидной мышцы
Ваша стопа
Необходимое оборудование: Используйте эластичную эластичную ленту с комфортным сопротивлением
Пошаговые инструкции
- Сядьте на пол, вытянув ноги прямо перед собой. Вы также можете выполнять это упражнение, сидя на стуле.
- Для тыльного сгибания закрепите эластичную ленту на ножке стула или стола, а затем оберните ее вокруг стопы. Потяните пальцы ног на себя и медленно вернитесь в исходное положение. Повторить.
- Для подошвенного сгибания оберните эластичную ленту вокруг стопы и держите концы в руке.
 Аккуратно направьте пальцы ног и медленно вернитесь в исходное положение. Повторить.
Аккуратно направьте пальцы ног и медленно вернитесь в исходное положение. Повторить.
Совет Держите ногу прямо и пяткой на полу для поддержки.
Тыльное сгибание в голеностопном суставе/подошвенное сгибание
Повторения от 3 до 5
Дней в неделю от 6 до 7
Работают основные мышцы: Передняя большеберцовая мышца, комплекс икроножно-камбаловидной мышцы
Выполняется в удобной обуви, предпочтительно обувь для ходьбы
Необходимое оборудование : Устойчивая опорная поверхность, например стул или столешница
Пошаговые инструкции
- Встаньте рядом с опорной поверхностью и поставьте обе руки на поверхность, обеими ногами на пол.
- Держа оба колена прямыми, поднимите одну ногу в воздух, балансируя на пораженной ноге.
- Уберите руки с опорной поверхности, заменяя их по мере необходимости, чтобы предотвратить потерю равновесия.

- Удерживайте равновесие на одной ноге до 30 секунд, время от времени используя опору по мере необходимости. Повторить.
Подсказка: В комплекте без обуви для более сложных задач.
Баланс на одной ноге
К началу
Падение ноги — NHS
Падение стопы (опущение стопы) — это состояние, при котором трудно поднять или переместить стопу и пальцы ног. Обычно это затрагивает 1 ногу и может повлиять на то, как вы ходите.
Причины отвисания стопы
Наиболее распространенной причиной отвисания стопы является повреждение нерва, идущего вниз по ноге и контролирующего мышцы, поднимающие стопу.
Это может быть вызвано:
- спортивными травмами
- грыжей диска в позвоночнике
- скрещивание ног, стояние на коленях или сидя на корточках в течение длительного времени
- проблемы с нервами (периферическая невропатия), вызванные диабетом
- операция по замене тазобедренного или коленного сустава пребывание в больнице)
Отвисание стопы может пройти само по себе и при лечении, но иногда оно может быть постоянным.
Менее распространенные причины отвисания стопы включают:
- наследственные состояния, такие как болезнь Шарко-Мари-Тута
- мышечная слабость, вызванная мышечной дистрофией, спинальной мышечной атрофией или болезнью двигательных нейронов
- поражение головного или спинного мозга, вызванное инсультом, церебральным параличом, болезнью Паркинсона или рассеянным склерозом
Несрочный совет: обратитесь к врачу общей практики, если:
- вам трудно поднять переднюю часть стопы и пальцы ног
Что происходит на приеме у врача общей практики
Если у вас отвисшая стопа, врач общей практики осмотрит вашу ногу и стопу и посмотрит, как вы ходите.
Вас могут направить к специалисту для проведения дополнительных исследований, таких как рентген, ультразвуковое сканирование или компьютерная томография, чтобы выяснить, что вызывает отвисание стопы.
Лечение отвисания стопы
Способ лечения отвисания стопы зависит от того, что его вызвало, и от того, как долго оно у вас было.
Иногда может пройти само по себе.
К распространенным методам лечения отвисания стопы относятся:
- физиотерапия для укрепления или растяжения мышц ног и стоп
- подтяжки, шины или вкладыши для обуви, помогающие удерживать стопу в нужном положении
- небольшое устройство, которое вставляют в ваше тело и использует электрические сигналы, чтобы помочь вашим нервам работать (электрическая стимуляция нервов) — особенно если вы перенесли инсульт или страдаете рассеянным склерозом
суставы, или восстановить или трансплантировать нерв.
Что делать, если у вас отвисшая стопа
Существует более высокий риск споткнуться и упасть, если у вас провисла нога.
Но есть несколько простых изменений, которые помогут избежать этого.
Делать
используйте вспомогательное средство для ходьбы, например, палку, если она вам нужна
держите полы в доме чистыми
уберите в доме вещи, о которые вы можете споткнуться, такие как незакрепленные коврики и электрические кабели
пусть ваш дом будет хорошо освещен
установить поручни на лестницу
Узнайте больше о том, как предотвратить падение
Последняя проверка страницы: 06 января 2022 г.
Следующая проверка должна быть завершена: 06 января 2025 г.

 )
)