Спор об инсулине не окончен
Уже шесть лет ведутся споры вокруг патента на инсулиновый препарат Туджео. Роспатент, в поле деятельности которого лежат вопросы интеллектуальной собственности, до сих пор никак не может поставить в нем точку. В начале года, когда коллегия палаты по патентным спорам уже в четвертый раз подтвердила соответствие этой разработки всем критериям патентоспособности и казалось, что вопрос закрыт, на финальном этапе дело было направлено на повторное рассмотрение. Почему важно сохранить доступность оригинального препарата пациентам — в материале «Газета.Ru».
В России, согласно экспертным оценкам, около 10 млн человек страдают от сахарного диабета. Это хроническое заболевание развивается при дефиците в организме инсулина — гормона, регулирующего уровень содержания сахара в крови. Болезнь коварна: диабет занимает четвертое место среди заболеваний, которые становятся причинами летального исхода. Тем не менее, медицина научилась ему противостоять.
Лекарственные препараты, необходимые для пациентов данной категории, входят в перечень жизненно необходимых и важнейших лекарственных препаратов, утверждаемый кабмином. В 2022 году, в момент наиболее жесткой санкционной риторики, на рынке наблюдался дефицит некоторых препаратов. Но как показала практика, дефицита инсулина не случилось. А нужный почти 200 тысячам пациентов инсулин гларгин 300 Ед/мл поставлялся на рынок в полном объеме: завод по его выпуску, расположенный в Орловской области, не останавливался ни на день. Но именно вокруг этого препарата последние годы ведутся патентные баталии: компания «Герофарм» пытается оспорить патент на него, который принадлежит компании «Санофи», чтобы наладить выпуск собственной копии.
Право на патент
Создание препарата для людей с сахарным диабетом занимает у фармкомпании ни один год. На протяжении длительного периода времени инсулин гларгин использовался в готовой лекарственной форме под торговым наименованием Лантус в единственной концентрации — 100 единиц на 1 миллилитр.
«При дальнейших исследованиях специалисты «Санофи» неожиданно обнаружили, что трехкратное увеличение его концентрации в готовой форме до 300 Ед/мл, которая ранее никогда не использовалась, существенно улучшает фармакологические свойства при одной и той же вводимой дозе. Она обеспечивает более длительное и плавное действие, уменьшая риск возникновения гипогликемии (т.е. нежелательного снижения сахара в крови вскоре после введения инсулина), что является критически важным для больных сахарным диабетом», — комментирует Владислав Угрюмов, партнер юридической фирмы «Иванов, Макаров и партнеры».
Патент на это изобретение действует до 2030 года, он защищает фармацевтическую композицию для лечения сахарного диабета I и II типа, включающую 300 Ед/мл инсулина гларгина, поскольку разработка отвечает всем условиям патентоспособности. «Инсулин гларгин в концентрации 300 Ед/мл до недавнего времени не использовался (условие патентоспособности «новизна»). Специалисту в области лечения сахарного диабета не могло быть очевидно, что увеличение концентрации инсулина со 100 Ед/мл до 300 Ед/мл в готовой форме приведет к улучшению фармакологических свойств препарата при одной и той же вводимой дозе (условие патентоспособности «изобретательский уровень»)», — отмечает В. Угрюмов. Кроме того, аналогичные патенты действуют в более чем 60 странах.
Угрюмов. Кроме того, аналогичные патенты действуют в более чем 60 странах.
История с продолжением
В начале года коллегия Палаты по патентным спорам Роспатента вынесла уже четвертое решение о том, что препарат Туджео – оригинальный инсулин гларгин 300 Ед/мл соответствует всем критериям патентоспособности (промышленной применимости, новизны и изобретательского уровня). Но оно не было подписано руководством Роспатента, что означает его направление на повторное рассмотрение. Ожидается, что оно состоится 21 апреля. У юристов новый виток продолжительного спора вызывает недоумение, а у пациентов и представителей медицинского сообщества тревогу.
«Несмотря на то, что законодательством предусмотрено право руководителя Роспатента не утверждать решение Палаты по патентным спорам без разъяснения причин, отказ руководителя Роспатента утверждать решение Палаты по патентным спорам в данном случае вызывает серьезную обеспокоенность», — отмечает Угрюмов.
По его мнению, на заседания 23 января 2023 коллегия Палаты по патентным спорам вынесла единственно правильное решение — отказать в удовлетворении возражения и оставить патент в силе. При указанных обстоятельствах оснований для повторного рассмотрения Палаты по патентным спорам того же самого возражения, по мнению юриста, нет.
При указанных обстоятельствах оснований для повторного рассмотрения Палаты по патентным спорам того же самого возражения, по мнению юриста, нет.
Пока же патентный спор остается в фокусе внимания и может негативно повлиять на доступность оригинальных инновационных препаратов для пациентов. Бизнес болезненно реагирует на любые возможные риски. Защита интеллектуальной собственности для многих компаний, которые занимаются разработкой новых оригинальных лекарственных средств, имеет определяющую роль и является основой для их существования. Причем не важно, иностранная это компания или российская. Ведь у нас в стране есть те, кто занимается созданием своих лекарств, а не просто копирует западное.
Пациенты в приоритете
По информации из Федерального регистра сахарного диабета РФ, более 180 тыс. человек в России применяют оригинальный инсулин гларгин 300 Ед/мл, произведенный на орловском заводе, что составляет почти четверть от числа пациентов с сахарным диабетом на инсулинотерапии. В случае отмены патента на этот препарат и врачи, и пациенты окажутся в непростой ситуации: смена оригинального лекарства на дженерик, так называемое «немедицинское переключение», потребует пересмотра всей терапии, которая годами доказывала эффективность.
В случае отмены патента на этот препарат и врачи, и пациенты окажутся в непростой ситуации: смена оригинального лекарства на дженерик, так называемое «немедицинское переключение», потребует пересмотра всей терапии, которая годами доказывала эффективность.
Например, чтобы избежать таких переключений, во Всероссийском союзе пациентов уже не единожды предлагали изменить механизм государственных закупок, чтобы они стали более долгосрочными, и можно было закрепить препарат за пациентом хотя бы на год.
«Переход с одного препарата на другой, когда мы говорим о диабете, вызывает большие вопросы, поскольку речь идет о биологических препаратах. Пациенты задаются законным вопросом: если все хорошо, почему им меняют схему лечения? Медицински необусловленные решения создают деструктивную атмосферу и негативно сказываются на приверженности пациентов лечению», — комментирует Юрий Жулев, сопредседатель Всероссийского союза пациентов (ВСП).
Эту точку зрения разделяет и Эльвира Густова, президент Московской диабетической ассоциации. По ее словам, интересы пациентов должны учитываться в первую очередь. Больные сахарным диабетом должны получать назначенные врачом невзаимозаменяемые высокоэффективные препараты, которые были подобраны индивидуально.
По ее словам, интересы пациентов должны учитываться в первую очередь. Больные сахарным диабетом должны получать назначенные врачом невзаимозаменяемые высокоэффективные препараты, которые были подобраны индивидуально.
Именно поэтому, оценивая возможные риски, пациентское сообщество с вниманием и обеспокоенностью следит за патентным спором, который помимо прочего подает негативные сигналы зарубежным производителям. «Любые патентные споры нужно решать крайне аккуратно. Они создают нервозность и непонимание, насколько работа в России может быть стабильна и не повторится ли подобный сценарий с другими компаниями. Производители начинают задумываться, стоит ли заходить в Россию с новыми препаратами в связи с патентными рисками», — комментирует Юрий Жулев.
Что касается оригинального препарата Туджео, то он бесперебойно производится много лет в России по полному циклу и поставляется на рынок в рамках специального инвестиционного контракта. Эксперты рассчитывают, что в спорах о патенте на препарат скоро будет поставлена точка, и пациенты будут обеспечиваться им как минимум до окончания его срока действия, 2030 года. Напомним, патенты на препарат выданы и действуют в 60 странах, включая Россию, и эта разработка везде соответствует всем критериям патентоспособности.
Напомним, патенты на препарат выданы и действуют в 60 странах, включая Россию, и эта разработка везде соответствует всем критериям патентоспособности.
Как пользоваться шприц-ручкой для введения инсулина
ПоделитьсяВремя для прочтения: Примерно 10 мин.
В данном материале содержится информация о том, как сделать инъекцию (укол) инсулина с помощью шприц-ручки с инсулином. В нем также описывается, как хранить и утилизировать одноразовые шприц-ручки с инсулином. Одноразовыми называют шприц-ручки с инсулином, которые выбрасывают после опорожнения или после использования в течение определенного количества дней.
Если вы используете шприц-ручку с инсулином:
- Убедитесь в том, что вы знаете точное название используемого инсулинового препарата. Всегда сообщайте всем медицинским сотрудникам его точное название.
- Вам обязательно нужно знать, используете ли вы концентрированный инсулиновый препарат (лекарство с большим количеством инсулина в небольшом количестве жидкости).
 Возможно, вы используете концентрированный препарат, если инсулин вам необходим в больших дозах (количествах).
Возможно, вы используете концентрированный препарат, если инсулин вам необходим в больших дозах (количествах). - Никогда не используйте шприц для извлечения инсулина из шприц-ручки с инсулином, особенно если это концентрированный инсулиновый препарат. Это может привести к введению неправильной дозы, что может быть очень опасно.
- Никогда не используйте шприц-ручки с инсулином совместно с другими лицами. Они предназначены для использования только одним лицом. Совместное использование шприц-ручек с инсулином может вызвать развитие инфекции.
Информация о шприц-ручках с инсулином
Шприц-ручка с инсулином — это устройство, с помощью которого делают инъекцию инсулина. Существуют различные виды шприц-ручек с инсулином. Все они состоят из одинаковых основных элементов (см. рисунок 1), но содержат разные препараты.
- Колпачок шприц-ручки. Обеспечивает защиту инсулина, когда шприц-ручка не используется.
- Резиновая прокладка. Находится в месте соединения иглы шприц-ручки с его корпусом.
- Резервуар для инсулина. Содержит инсулин. Имеет прозрачное пластиковое окошко, сквозь которое видно инсулин внутри резервуара. Благодаря ему понятно, сколько инсулина осталось в шприц-ручке.
- Этикетка. На ней указан вид инсулина в шприц-ручке и дата истечения его срока годности.
- Селектор дозы. Позволяет выбрать правильную дозу инсулина.
- Окно дозы. В нем отображается выбранное количество единиц инсулина. По центру окна дозы имеется стрелка, указывающая на количество. Это количество вводимых единиц инсулина.
- Кнопка инъекции. Нужно нажать на эту кнопку, чтобы сделать инъекцию.
Рисунок 1. Элементы шприц-ручки с инсулином
Информация об иглах для шприц-ручки с инсулином
Делая себе инъекцию инсулина, каждый раз используйте новую иглу для шприц-ручки с инсулином. Иглы для шприц-ручки с инсулином состоят из четырех частей (см. рисунок 2).
Иглы для шприц-ручки с инсулином состоят из четырех частей (см. рисунок 2).
- Защитный язычок. Благодаря ему игла остается чистой. Вам нужно оторвать его перед тем, как присоединять иглу к шприц-ручке.
- Внешний колпачок иглы. Закрывает иглу до и после использования.
- Внутренний колпачок иглы. Благодаря ему игла остается чистой перед использованием.
- Игла. Позволяет сделать инъекцию подкожно.
Рисунок 2. Элементы иглы шприц-ручки с инсулином
Вернуться к началу страницыХранение шприц-ручек с инсулином
От перегрева, переохлаждения или солнечного света инсулин в шприц-ручке может повредиться. Храните шприц-ручки с инсулином в соответствии с изложенными ниже инструкциями.
- Новые неиспользованные шприц-ручки с инсулином следует хранить в отсеках на дверце холодильника. Так они не будут задвинуты вглубь холодильника, где могут замерзнуть.

- Используемую шприц-ручку следует хранить при комнатной температуре (ниже 86 °F или 30 °C). После первого использования шприц-ручки с инсулином не кладите ее обратно в холодильник.
- Никогда не замораживайте шприц-ручки с инсулином.
- Выходя на улицу в жаркую погоду, не допускайте перегрева шприц-ручки с инсулином. Носите его в сумке-термосе или чем-то подобном, чтобы он оставался прохладным.
- Если вы выходите из дома на несколько часов, положите в сумку-термос со шприц-ручкой с инсулином бутылку с холодной водой. Так он не перегреется за это время.
- Если вы будете отсутствовать более длительное время, можете положить в сумку-термос со шприц-ручкой с инсулином пакет со льдом. Оберните пакет со льдом или шприц-ручку с инсулином полотенцем, чтобы они не соприкасались друг с другом. Если шприц-ручка непосредственно касается пакета со льдом, инсулин может замерзнуть.
- Обязательно закрывайте шприц-ручку с инсулином колпачком после использования.
Когда следует выбрасывать шприц-ручки с инсулином
Одна шприц-ручка с инсулином используется неоднократно в течение определенного количества дней. Это количество зависит от вида используемой шприц-ручки с инсулином. В приведенной ниже таблице перечислены некоторые виды шприц-ручек с инсулином и количество дней, в течение которого их можно использовать. Также можно ознакомиться с инструкциями, которые прилагаются к шприц-ручкам с инсулином.
| Тип инсулина | Концентрация инсулина | Действие инсулина | Количество дней использования инсулина | Цвет инсулина |
|---|---|---|---|---|
| NovoLog® FlexPen®: aspart | 100 ед/мл | Быстродействующий | 28 дней | Прозрачный |
| Humalog® KwikPen®: lispro | 100 ед/мл | Быстродействующий | 28 дней | Прозрачный |
| Lantus® SoloStar®: glargine | 100 ед/мл | Длительного действия | 28 дней | Прозрачный |
| Levemir® FlexTouch®: detemir | 100 ед/мл | Длительного действия | 42 дня | Прозрачный |
| Humulin®N KwikPen®: NPH | 100 ед/мл | Средней продолжительности действия | 14 дней | Мутный |
|
|
|
|
|
Начав использовать новую шприц-ручку с инсулином:
- Отсчитайте количество дней, в течение которых можно ее использовать.

- Запишите эту дату на бумажной клейкой ленте (например, на малярном скотче) и наклейте ее на шприц-ручку. Так вы всегда будете видеть, когда нужно выбросить шприц-ручку с инсулином и взять новую. Если у вас нет бумажной клейкой ленты, запишите дату на кусочке бумаги и приклейте его к шприц-ручке.
- Когда наступит день, записанный на ленте или бумаге, выбросьте шприц-ручку с инсулином, даже если в ней остался инсулин. Начните использовать новую шприц-ручку с инсулином.
Например, если вы начали использовать шприц-ручку с инсулином Lantus SoloStar 1 января, отсчитайте 28 дней до 28 января. Запишите «28 января» на бумажной клейкой ленте и наклейте ее на шприц-ручку. Выбросьте шприц-ручку 28 января, даже если в ней остался инсулин.
Неиспользованные шприц-ручки с инсулином можно хранить в холодильнике до истечения срока годности, указанного на этикетке шприц-ручки.
Когда следует делать инъекции инсулина
- Если вы используете быстродействующий инсулин (для приема перед едой), делайте инъекцию не ранее чем за 15 минут до приема пищи. Лучше всего вводить его прямо перед едой. Это помогает предотвратить снижение уровня сахара в крови.
- Большинство инсулиновых препаратов для приема перед едой действуют в течение 4 часов. Не вводите инсулин для приема перед едой чаще, чем каждые 4 часа, если вы не получали таких указаний от медицинского сотрудника. Например, если вы завтракаете в 8:00, следующую дозу инсулина для приема перед едой вводите не ранее 12:00. Слишком частые инъекции могут вызвать снижение уровня сахара в крови, что может быть опасным.
- Если вы используете инсулин длительного действия, вводите его ежедневно в одно и то же время. Выполняйте инструкции своего медицинского сотрудника.

- Допускается одновременное использование быстродействующего инсулина и инсулина длительного действия.
Выбор места инъекции
Инсулин вводится в жировую ткань непосредственно под кожей. Не вводите инсулин в мышцы. Выберите в качестве места инъекции один из следующих участков (см. рисунок 3):
- Брюшная полость (живот), кроме участка в 2 дюйма (5 сантиметров) вокруг пупка. Если вы используете быстродействующий инсулин, это место подходит больше всего.
- Внешняя поверхность верхней части бедра. Если вы используете инсулин длительного действия, это место подходит больше всего.
- Внешняя поверхность верхней части ягодиц.
- Задняя поверхность плеча.
- Используйте это место только в том случае, если инъекцию вам сделает другой человек. Если вы делаете инъекцию самостоятельно, вам будет слишком сложно достать до нужной зоны на задней поверхности плеча.
Рисунок 3. Места инъекций
Запоминайте, в какое место вы делали инъекцию. Обязательно меняйте место для каждой следующей инъекции. В каждой зоне для инъекций всегда отступайте 1–2 дюйма (2,5–5 см) от места введения последней инъекции. Это поможет избежать болезненных ощущений и формирования рубцовой ткани.
Обязательно меняйте место для каждой следующей инъекции. В каждой зоне для инъекций всегда отступайте 1–2 дюйма (2,5–5 см) от места введения последней инъекции. Это поможет избежать болезненных ощущений и формирования рубцовой ткани.
Обязательно отступайте не менее 2 дюймов (5 см) от разрезов (хирургических надрезов), шрамов или растяжек.
Не вводите лекарство в болезненные, покрасневшие, ушибленные или твердые участки.
Вернуться к началу страницыКак сделать инъекцию инсулина
- Освободите и очистите плоскую рабочую поверхность.
- Подготовьте все необходимое:
- Глюкометр для измерения уровня глюкозы в крови и необходимые для этого принадлежности
- Шприц-ручку
- Новую неиспользованную иглу для шприц-ручки
- 2 спиртовых тампона
- Мусорную корзину
- Свой домашний одноразовый контейнер для утилизации острых медицинских предметов, например, пустую бутылку из-под моющих средств. Для получения информации о выборе контейнера для утилизации острых медицинских предметов ознакомьтесь с материалом «Хранение и утилизация бытовых медицинских игл».

- Вымойте руки теплой водой с мылом. Для этого намочите руки и намыльте их. Тщательно потрите в течение 15–20 секунд, затем сполосните. Вытрите руки бумажным полотенцем и закройте с помощью того же полотенца водопроводный кран.
- Проверьте уровень сахара в крови. Важно делать это перед каждой инъекцией инсулина.
- Зачастую вам нужно будет знать уровень сахара в крови, чтобы понимать, сколько быстродействующего инсулина следует ввести перед едой. Чтобы выяснить необходимую дозу инсулина, воспользуйтесь скользящей шкалой, выданной вашим медицинским сотрудником.
- Даже если вы вводите фиксированную дозу инсулина, которая не меняется в зависимости от уровня сахара в крови, вам все равно необходимо проверять этот показатель. Прежде чем вводить инсулин, важно убедиться в том, что уровень сахара в крови не слишком низкий.
- Запишите уровень сахара в крови и вводимое количество инсулина в журнал регистрации уровня глюкозы в крови, выданный медицинским сотрудником.

- Поместите ланцет, использованный при определении уровня сахара в крови, в контейнер для острых медицинских предметов.
Подготовьте шприц-ручку с инсулином
- Проверьте этикетку на шприц-ручке с инсулином, чтобы убедиться в том, что это шприц-ручка с нужным вам в данный момент инсулином. Например, если вы принимаете пищу, убедитесь в том, что в шприц-ручке быстродействующий инсулин.
- Снимите со шприц-ручки колпачок (см. рисунок 4). Положите его на стол.
Рисунок 4. Снимите со шприц-ручки колпачок
- Если вы используете мутный инсулиновый препарат (например HUMULIN N KwikPen), перемешайте его, осторожно покатав шприц-ручку между ладонями 10 раз, а затем 10 раз опрокинув его. Инсулин должен быть равномерно белым и мутным, без комочков и частиц. Продолжайте перемешивать, пока не разойдутся все сгустки.
- Вытрите резиновую прокладку на конце инсулиновой шприц-ручки пропитанным спиртом тампоном. Выбросьте тампон.

- Удалите защитный язычок с новой иглы для шприц-ручки (см. рисунок 5). Выбросьте его.
Рисунок 5. Удалите защитный язычок
- Накрутите иглу на шприц-ручку с инсулином до упора (см. рисунок 6). Накручивая иглу, следите за тем, чтобы она стояла прямо.
Рисунок 6. Накрутите иглу на шприц-ручку с инсулином
- Снимите внешний колпачок иглы (см. рисунок 7). Положите его на стол.
Рисунок 7. Снимите внешний колпачок иглы
- Снимите внутренний колпачок иглы (см. рисунок 8). Выбросьте его.
Рисунок 8. Снимите внутренний колпачок иглы.
Выполните тест на безопасность (подготовьте шприц-ручку)
Перед каждой инъекцией инсулина важно выполнять тест на безопасность. Он позволяет убедиться в надлежащей работе шприц-ручки с инсулином и иглы. Кроме того, он дает возможность выпустить пузырьки воздуха и наполнить иглу инсулином, чтобы обеспечить введение полной дозы.
- Возьмите шприц-ручку с инсулином так, чтобы вам было видно название инсулинового препарата.
 Глядя на окно дозы, установите селектор дозы на 2 единицы, прокрутив его вперед (см. рисунок 9). Стрелка по центру окна дозы должна быть точно совмещена со значением вводимой дозы. Если вы прокрутили селектор дозы дальше 2 единиц, прокрутите его в обратном направлении, пока не дойдете до 2 единиц.
Глядя на окно дозы, установите селектор дозы на 2 единицы, прокрутив его вперед (см. рисунок 9). Стрелка по центру окна дозы должна быть точно совмещена со значением вводимой дозы. Если вы прокрутили селектор дозы дальше 2 единиц, прокрутите его в обратном направлении, пока не дойдете до 2 единиц.Рисунок 9. Поверните селектор дозы
- Повернув шприц-ручку иглой вверх, плотно прижмите кнопку инъекции к столу или нажмите на нее большим пальцем. Следите за тем, когда из кончика иглы выйдут капли инсулина.
- Если инсулин не выходит, установите селектор на 2 единицы и снова нажмите кнопку инъекции.
- Если инсулин по-прежнему не выходит, установите селектор на 2 единицы и еще раз нажмите кнопку инъекции.
- Если инсулин все так же не выходит, наденьте на иглу внешний колпачок иглы. Открутите иглу со шприц-ручки и поместите ее в контейнер для острых предметов.
- Установите на шприц-ручку новую иглу и повторите действия, описанные в пунктах 8–14.
Установите дозу инсулина
- Убедитесь в том, что в окне дозы отображается ноль.
 Если это не так, прокрутите селектор дозы назад, пока не отобразится ноль.
Если это не так, прокрутите селектор дозы назад, пока не отобразится ноль. - Прокрутите селектор дозы вперед, чтобы установить вводимую дозу. Стрелка должна быть точно совмещена со значением вводимой дозы.
- Если вы не можете прокрутить селектор дозы до нужного вам количества единиц, возможно, шприц-ручка с инсулином почти пуста. Выбросьте ее и возьмите из холодильника новую, чтобы можно было ввести полную дозу за один раз. Не вводите неполные дозы и не разбивайте дозу на две инъекции.
Введите дозу инсулина
- Используя новый пропитанный спиртом тампон, аккуратно протрите кожу в месте введения инъекции.
- Удерживайте шприц-ручку с инсулином в кулаке, поместив большой палец на кнопку инъекции (см. рисунок 10). Будьте осторожны, чтобы не нажать на кнопку инъекции до того, как введете иглу в кожу.
Рисунок 10. Как нужно держать шприц-ручку с инсулином
- Аккуратно захватите кожу в месте инъекции. Одним быстрым движением, без толчков, введите иглу на всю ее глубину в кожу под углом 90 градусов (строго вертикально).
 Осторожно надавите, чтобы вокруг кончика шприц-ручки образовалось небольшое углубление.
Осторожно надавите, чтобы вокруг кончика шприц-ручки образовалось небольшое углубление. - Плотно нажмите кнопку инъекции, стараясь больше не вдавливать шприц-ручку в кожу. Нажав кнопку до упора, удерживайте ее и медленно посчитайте до 10. За это время инсулин выйдет из шприц-ручки. Одновременно с этим вы увидите, как числа в окне дозы будут уменьшаться до нуля.
- Посчитав до 10, снимите большой палец с кнопки инъекции и вытяните иглу из кожи.
- Никогда не трите место инъекции после введения инсулина. От этого он может подействовать слишком быстро.
- Если после инъекции выделится капля крови, слегка надавите на эту область пальцем или тканью.
После инъекции
- Снова наденьте на иглу большой внешний колпачок. Маленький внутренний колпачок не надевайте.
- Открутите иглу со шприц-ручки с инсулином. Крутите в направлении, обратном тому, в котором вы ее накручивали.
- Поместите иглу в контейнер для утилизации острых медицинских предметов.

- Снова наденьте колпачок на шприц-ручку с инсулином.
- Храните шприц-ручку с инсулином при комнатной температуре, не перегревая, не переохлаждая и не подвергая ее воздействию прямых солнечных лучей.
Хранение и утилизация бытовых острых медицинских предметов
Не выбрасывайте бытовые острые медицинские предметы (ланцеты и иглы шприц-ручек) прямо в мусор и не смывайте их в унитаз. Помещайте их в контейнер для утилизации острых медицинских предметов. Можете использовать пустой прочный непрозрачный пластиковый контейнер с навинчивающейся крышкой, например, бутылку от моющего средства. Не храните острые медицинские предметы в стеклянных бутылках, пластиковых бутылках из-под напитков, бутылках от молока, алюминиевых банках, банках из-под кофе, бумажных или пластиковых пакетах. Для получения дополнительной информации ознакомьтесь с материалом Хранение и утилизация бытовых медицинских игл.
Прекратите пользоваться контейнером для утилизации острых медицинских предметов, когда он наполнится чуть больше чем наполовину. Оберните крышку прочной липкой лентой, чтобы крышка плотнее прилегала, и из-под нее ничего не вытекло. Напишите на контейнере «Бытовые острые медицинские предметы — не для переработки».
Оберните крышку прочной липкой лентой, чтобы крышка плотнее прилегала, и из-под нее ничего не вытекло. Напишите на контейнере «Бытовые острые медицинские предметы — не для переработки».
Если вы живете в городе Нью-Йорк, запечатанный контейнер можно поместить в обычный бак для мусора. Не кладите его вместе с мусором, подлежащим переработке. Если вы живете в другом округе штата Нью-Йорк или в другом штате, обратитесь за разъяснениями в местный отдел здравоохранения. Для получения дополнительной информации, актуальной для вашего региона, вы также можете воспользоваться перечисленными ниже материалами.
- Безопасная утилизация игл
www.safeneedledisposal.org
800-643-1643
[email protected] - Как избавиться от контейнера для утилизации острых медицинских предметов
www.fda.gov/media/82396/download
You must have JavaScript enabled to use this form.
Поделитесь своим мнением
Поделитесь своим мнением
Ваш отзыв поможет нам скорректировать информацию, предоставляемую пациентам и лицам, ухаживающим за больными.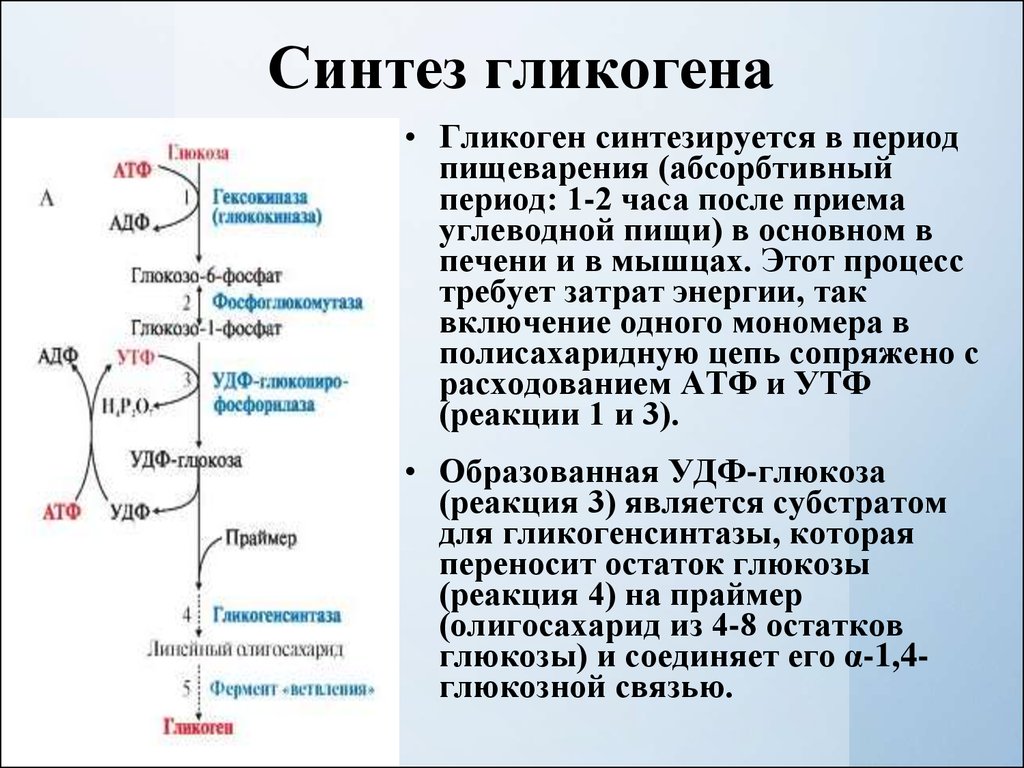
Вопросы опросника
| Questions | Да | В некоторой степени | Нет |
|---|---|---|---|
Вам было легко понять эту информацию? | Да | В некоторой степени | Нет |
Что следует объяснить более подробно?
Дата последнего обновления
Четверг, Февраль 10, 2022
Промежуточное введение инсулина и кормление пациента после ДКА
Когда начинать подкожное введение инсулина и промежуточное введение инсулина капельно
-После того, как ДКА разрешится и , когда пациент сможет есть, начните подкожное введение базального инсулина (например, инсулина гларгина) . Кроме того, закажите режим приема инсулина Lispro перед едой, AC TID.
— Продолжайте внутривенную инфузию инсулина в течение 2 часов после начала подкожного введения инсулина гларгина для создания 2-часового моста. Начало действия инсулина гларгина – через 2 часа. Перемычка обеспечивает адекватный уровень инсулина в плазме от п/к инсулина до того, как вы выключите капельницу инсулина.
— Людям, которые ранее получали инсулин, возобновите нормальную дозу инсулина длительного действия. Для пациентов, ранее не получавших инсулин, начните введение инсулина с дозы от 0,5 ЕД/кг до 0,8 ЕД/кг массы тела в день, при этом половина этой дозы приходится на базальный (пролонгированного действия) инсулин, а другая половина — на прием перед едой, разделенная на три дозы, которые следует вводить перед приемом пищи. каждый прием пищи. Затем вы отрегулируете дозу инсулина по мере необходимости.
Когда кормить пациента
В идеале, когда ДКА разрешен и состояние пациента стабильно (нет n/v, и он хочет есть), следует начать 2-часовой мостик, и пациенту разрешается есть после два часа. Приему пищи должна предшествовать подкожная (п/к) доза обычного инсулина или инсулина быстрого действия, такого как инсулин Лиспро.
Приему пищи должна предшествовать подкожная (п/к) доза обычного инсулина или инсулина быстрого действия, такого как инсулин Лиспро.
Пациент может есть до исчезновения ДКА.
Вы можете кормить пациента до разрешения ДКА. Вам просто нужно дать им болюс инсулина перед едой, чтобы покрыть их еду, и продолжить другие капельницы, как у пациента, который не ел. Еда поднимет их сахар в крови. Вместо того, чтобы менять инсулиновую капельницу, лучше давать им инсулин перед едой, чтобы компенсировать повышение уровня сахара в пище. Если вы увеличили дозу инсулина, чтобы покрыть пищу, вам придется уменьшить дозу, когда сахар переварится и переработается, иначе вы рискуете влить в них слишком много инсулина.
Когда ДКА разрешился, но пациент не может есть
«Если пациента по-прежнему тошнит и он не может есть, следует продолжить инфузию декстрозы и ввести обычный инсулин или инсулин ультракороткого действия подкожно каждые 4 часа в зависимости от уровня глюкозы в крови уровне, пытаясь поддерживать уровень глюкозы в крови на уровне 100-180 мг/дл». Медскейп.
Медскейп.
Обратите внимание, что у пациента, у которого ДКА прошел, но он не может есть, можно перейти от капельного введения инсулина к инсулину гларгин подкожно и продолжить инфузию декстрозы. Проверяйте уровень глюкозы каждые 4 часа и при необходимости вводите обычный или быстродействующий инсулин, чтобы поддерживать уровень сахара в диапазоне 100–180. Когда пациент сможет есть, введите раствор декстрозы в п/к и дайте инсулин перед едой.
Другой подход заключается в том, чтобы держать пациента на капельнице инсулина и продолжать инфузию декстрозы (даже если ДКА разрешился) до тех пор, пока пациент не сможет есть. В этом случае также продолжайте регулярные проверки уровня глюкозы каждые 4 часа.
Вы можете использовать любой метод введения инсулина (переход к инсулину длительного действия или продолжение капельницы). Если есть какая-либо гипогликемия, вы можете исправить ее, изменив раствор декстрозы (например, с d5 на d10).
Что делать, если пациент интубирован? Вы можете продолжить раствор декстрозы. Позже вы можете начать энтеральное зондовое питание, т.е. с помощью НГТ. Внутривенное введение декстрозы представляет собой своего рода парентеральное питание.
Позже вы можете начать энтеральное зондовое питание, т.е. с помощью НГТ. Внутривенное введение декстрозы представляет собой своего рода парентеральное питание.
Когда вы выполняете двухчасовой мост инсулиновой капельницы и инсулина гларгина, и через два часа пациент готов к приему пищи, вы также вводите инсулин перед едой перед едой?
—//—
Связанная статья: Лечение диабетического кетоацидоза (ДКА)
Дополнительная литература
https://emedicine.medscape.com/article/118361-treatment
Мост к инсулиновой помповой терапии: двухразовый режим с инсулином НПХ и детемиром во время начального лечения молодых людей с сахарным диабетом 1 типа
. 2011 ноябрь-декабрь; 17(6):862-6.
doi: 10.4158/EP11031.OR.
Эда Ченгиз 1 , Дженнифер Л. Шерр, Айка Эркин-Какмак, Стюарт А. Вайнзимер, Эрин Н. Берк, Кристин А. Сайкс, Андреа Д. Урбан, Уильям В. Тамборлейн
Вайнзимер, Эрин Н. Берк, Кристин А. Сайкс, Андреа Д. Урбан, Уильям В. Тамборлейн
Принадлежности
принадлежность
- 1 Отделение детской эндокринологии и диабета, Йельская школа медицины, Нью-Хейвен, Коннектикут 06520, США. [email protected]
- PMID: 21550949
- DOI: 10.4158/ЭП11031.ОР
Эда Ченгиз и др. Эндокр Практ. 2011 ноябрь-декабрь.
. 2011 ноябрь-декабрь; 17(6):862-6.
doi: 10.4158/EP11031.OR.
Авторы
Эда Ченгиз 1 , Дженнифер Л.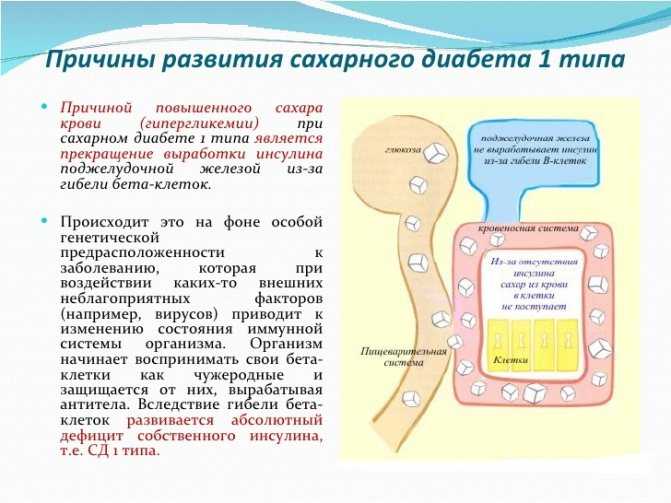 Шерр, Айка Эркин-Какмак, Стюарт А. Вайнзимер, Эрин Н. Берк, Кристин А. Сайкс, Андреа Д. Урбан, Уильям В. Тамборлейн
Шерр, Айка Эркин-Какмак, Стюарт А. Вайнзимер, Эрин Н. Берк, Кристин А. Сайкс, Андреа Д. Урбан, Уильям В. Тамборлейн
принадлежность
- 1 Отделение детской эндокринологии и диабета, Йельская школа медицины, Нью-Хейвен, Коннектикут 06520, США. [email protected]
- PMID: 21550949
- DOI: 10.4158/ЭП11031.ОР
Абстрактный
Цель: Описать клинические результаты у молодых людей с впервые выявленным сахарным диабетом 1-го типа (СД1), получавших модифицированную схему введения два раза в день смеси инсулина НПХ и быстродействующего аналога инсулина на завтрак и отдельные инъекции быстродействующего аналога инсулина и инсулин детемир на ужин.
Методы: Наша клиническая база данных использовалась для описания изменений доз инсулина, уровней гемоглобина A1c (A1C) и частоты тяжелых гипогликемий в течение первого года терапии у молодых пациентов с СД1, диагностированным в период с сентября 2006 г. по апрель 2009 г.. Данные представлены в виде медианных значений (25%, 75%).
Полученные результаты: Всего для включения подходили 108 пациентов (62 девочки, средний возраст 10,0 ± 0,4 года). Суммарные суточные дозы инсулина через 3, 6 и 12 месяцев составили 0,6 (0,4, 0,8), 0,7 (0,4, 0,9) и 0,8 (0,6, 0,9) ЕД/кг соответственно. Уровни A1C составляли 9,8% (8,5%, 10,8%) через 2 недели (исходный уровень). Из 108 пациентов 19 перешли на помповую инсулиновую терапию через 3 мес, а 49 — через 12 мес после первоначального диагноза СД1. 49у пациентов с помпой уровень A1C составил 6,9% (6,6%, 7,3%), тогда как у 59 пациентов, получавших инъекционное лечение, через 12 месяцев уровень A1C составил 7,2% (6,7%, 7,7%). У 5 пациентов было всего 6 тяжелых гипогликемических эпизодов; ни один из них не возникал в течение первых 3 месяцев, ни один не возникал ночью, и все произошли у пациентов, получавших инъекционное лечение инсулином.
У 5 пациентов было всего 6 тяжелых гипогликемических эпизодов; ни один из них не возникал в течение первых 3 месяцев, ни один не возникал ночью, и все произошли у пациентов, получавших инъекционное лечение инсулином.
Заключение: Инсулиновая схема два раза в день, в которой используется инсулин детемир для ночного базального замещения и утренний инсулин НПХ, чтобы избежать доз обеда и полдника, является эффективным начальным лечением для молодых пациентов с впервые выявленным СД1, которое может обеспечить плавный переход к интенсивному базальному/болюсному инсулину. помповая терапия.
Похожие статьи
Аналоги инсулина (ультра-)длительного действия для людей с сахарным диабетом 1 типа.
Хеммингсен Б., Метцендорф М.И., Рихтер Б. Хеммингсен Б.
 и соавт.
Cochrane Database Syst Rev. 2021 Mar 4;3(3):CD013498. doi: 10.1002/14651858.CD013498.pub2.
Кокрановская система базы данных, ред. 2021 г.
PMID: 33662147
Бесплатная статья ЧВК.
и соавт.
Cochrane Database Syst Rev. 2021 Mar 4;3(3):CD013498. doi: 10.1002/14651858.CD013498.pub2.
Кокрановская система базы данных, ред. 2021 г.
PMID: 33662147
Бесплатная статья ЧВК.12-месячная эффективность и безопасность инсулина детемир и инсулина НПХ в базисно-болюсной терапии сахарного диабета 1 типа.
Стэндл Э., Ланг Х., Робертс А. Стэндл Э. и др. Диабет Текнол Тер. 2004 г., октябрь; 6 (5): 579-88. doi: 10.1089/dia.2004.6.579. Диабет Текнол Тер. 2004. PMID: 15628811 Клиническое испытание.
Влияние QD инсулина детемир или нейтрального протамина Хагедорна на контроль уровня глюкозы в крови у пациентов с сахарным диабетом I типа, использующих базально-болюсный режим.
Рассел-Джонс Д.
 , Симпсон Р., Хиллеберг Б., Дрегер Э., Болиндер Дж.
Рассел-Джонс Д. и соавт.
Клин Тер. 2004 г., май; 26(5):724-36. doi: 10.1016/s0149-2918(04) -0.
Клин Тер. 2004.
PMID: 15220016
Клиническое испытание.
, Симпсон Р., Хиллеберг Б., Дрегер Э., Болиндер Дж.
Рассел-Джонс Д. и соавт.
Клин Тер. 2004 г., май; 26(5):724-36. doi: 10.1016/s0149-2918(04) -0.
Клин Тер. 2004.
PMID: 15220016
Клиническое испытание.Метаболический контроль с помощью инсулина детемир при базисно-болюсной терапии: исследование лечения до цели у детей и подростков с диабетом 1 типа.
Нимри Р., Лебенталь Ю., Шалитин С., Бензакен Х., Демол С., Филипп М. Нимри Р. и др. Педиатр Диабет. 2013 май; 14(3):196-202. doi: 10.1111/pedi.12012. Epub 2013 4 января. Педиатр Диабет. 2013. PMID: 23289822 Клиническое испытание.
Введение базального инсулина два раза в день, а не один раз в день связано с лучшим гликемическим контролем при сахарном диабете 1 типа через 12 месяцев после структурированного обучения навыкам самостоятельного управления инсулином.
Хопкинсон Х.Э., Жак Р.М., Гарднер К.Дж., Амиэль С.А., Мэнселл П. Хопкинсон Х.Э. и соавт. Диабет Мед. 2015 авг; 32 (8): 1071-6. doi: 10.1111/dme.12806. Epub 2015 28 мая. Диабет Мед. 2015. PMID: 25982032 Бесплатная статья ЧВК.
Посмотреть все похожие статьи
Цитируется
Клинические исходы у молодежи после первого года диабета 1 типа: результаты исследования диабета 1 типа (NeOn), проведенного Консорциумом детского диабета (PDC).
Cengiz E, Cheng P, Ruedy KJ, Kollman C, Tamborlane WV, Klingensmith GJ, Gal RL, Silverstein J, Lee J, Redondo MJ, Beck RW; Консорциум детского диабета. Дженгиз Э. и др. Педиатр Диабет. 2017 ноябрь;18(7):566-573. дои: 10.1111/pedi.12459. Epub 2016 19 октября. Педиатр Диабет. 2017. PMID: 27758023 Бесплатная статья ЧВК.


