Как лечить боль в спине
Боль в спине — частая причина потери трудоспособности и повод для обращения к врачу неврологу.
Наиболее эффективно лечение боли в спине возможно только в условиях рабочих групп или центров, специализирующихся на лечении болевых синдромов. Речь идет о так называемых центрах алгологии. В специализированных рабочих группах концентрируются диагностические и лечебные мощности для максимально эффективного оказания противоболевой помощи.
Неверно расценивать алгологические центры, только лишь как отделения устранения симптомов, то есть, собственно самой боли. Организация профильных алгологических центров, прежде всего, подчинена необходимости разработки оптимальной клинической стратегии и достижению конкретных результатов.
Попробуем разобраться с вопросом, какова оптимальная стратегия лечения боли в спине.
Любой лечебный процесс начинается с диагностики. Результативность лечения боли в спине полностью определяется точностью диагноза.
Диагностика начинается с клинического осмотра врача невролога. При необходимости уточнения диагноза проводится нейровизуализация: магниторезонансная томография, компьютерная томография или рентгенограмма позвоночника. В ряде случаев требуется нейрофункциональная диагностика и лабораторные исследования.
Современные диагностические возможности позволяют точно установить причину боли в спине в подавляющем большинстве случаев.
Лечение боли в спине определяется ее причиной и стадией заболевания (острая, подострая, хроническая). При вторичном поражении требуется помощь специалистов соответствующего профиля (нейрохирурги, онкологи, инфекционисты).
К счастью, наиболее часто встречается неспецифическая боль в области спины, которая является следствием дистрофически-дегенеративных изменений позвоночника и мышечно-тонических синдромов. Эти состояния не являются угрожающими жизни, но могут в значительной степени ухудшить качество жизни.
Наиболее эффективными методами лечения неспецифической боли в спине являются методики мануальной терапии, локальные медикаментозные инъекции или блокады, физиолечение и кинезиотерапия.
В мануальной терапии все большее признание получают мягкотканые методики, например, миофасциальный релиз.
Импульсные токи (электроаналгезия, электростимуляция) – наиболее эффективный метод физиотерапии болевых синдромов. Импульсные токи используются внутритканевым способом, либо транскутанно, то есть, чрезкожно.
Локальные инъекции, блокады, с использованием местных анестетиков, противовоспалительных средств и миорелаксантов позволяют создать высокую концентрацию медикамента в очаге заболевания на длительный срок, без системного токсического действия.
Кинезиотерапия (лечебная гимнастика) позволяет закрепить достигнутый лечебный результат и является наиболее эффективным средством профилактики рецидивов, поддержания оптимального двигательного стереотипа.
Системное медикаментозное лечение эффективно, но сопряжено с риском побочных эффектов. Системные аналгетики показаны при острой боли, в случае хронической боли в спине их эффективность снижается.
Наиболее результативно комплексное применение лечебных средств, учитывая индивидуальные особенности состояния здоровья пациента.
В многопрофильной клинике “Медсервис” проводится диагностика, лечение и профилактика болевых синдромов в области спины. Для этого создана рабочая группа диагностики и лечения боли (центр алгологии).
Специалисты центра лечения боли оказывают помощь при головной боли, болевых синдромах вследствие заболеваний нервной системы, опорно-двигательного аппарата и внутренних органов.
Лечение боли в пояснице в Уфе
Согласно статистике, от болей в пояснице периодически страдает порядка 80% населения нашей страны, и, к сожалению, не более 1/3 из них немедленно обращаются к врачу-ортопеду и врачу-неврологу. В то время как отпустив патологический процесс на самотек и занимаясь самолечением, порядка 25% пациентов получают хроническое заболевание, которое в будущем потребует гораздо больше сил и терпения на лечение. Врачи «Клиники неврологии и ортопедии» рекомендуют вам при первых болях в спине немедленно обратиться к специалистам. На основании современных методов диагностики мы точно определим вашу проблему и найдем для нее оптимальное решение.
В то время как отпустив патологический процесс на самотек и занимаясь самолечением, порядка 25% пациентов получают хроническое заболевание, которое в будущем потребует гораздо больше сил и терпения на лечение. Врачи «Клиники неврологии и ортопедии» рекомендуют вам при первых болях в спине немедленно обратиться к специалистам. На основании современных методов диагностики мы точно определим вашу проблему и найдем для нее оптимальное решение.
Причины болей в пояснице
Боль в пояснице может иметь разное происхождение. Она может явиться следствием:
Малоподвижный образ жизни и сидячая работа – также распространенные причины заболеваний, ведущих к необходимости
Методы лечения
<pЭффективность лечения определяется комплексностью и индивидуальностью подхода в каждом отдельно рассматриваемом случае. Помимо снятия болевого синдрома с помощью медикаментозных методов, требуется большое внимание к самой первопричине возникшей патологии. Это, во-первых, лечение основного заболевания, а во-вторых, восстановление нормального обмена веществ в зоне воспаления и корректировка образа жизни. В зависимости от показаний и выраженности болевого синдрома, а также сопутствующей патологии, при лечении боли в пояснице «Клиника неврологии и ортопедии» использует такие эффективные методики, как:
В зависимости от показаний и выраженности болевого синдрома, а также сопутствующей патологии, при лечении боли в пояснице «Клиника неврологии и ортопедии» использует такие эффективные методики, как:
- Инъекционные методики самого широкого спектра действия — от препаратов гиалуроновой кислоты, протезов синовиальной жидкости до метода лечебно-медикаментозной блокады.
- Безопасное вытяжение позвоночника на аппарате Ormed с функцией массажного стола;
- Мануальная терапия, иглорефлексотерапия и лечебный массаж для снятия мышечных спазмов, уменьшения боли и отеков, активизации обменных процессов.
- Физиотерапия (метод электростимуляции по Герасимову) и лечебная гимнастика.
Для того, чтобы составить грамотный план лечения боли в пояснице в Уфе, требуется высокоточная диагностика, которую должны проводить опытные специалисты неврологи, ортопеды и травматологи, обладающие глубокими знаниями в своей области и имеющие широкие возможности применения комплексных современных методик.
Болит спина: причины и лечение
Боль в спине может возникнуть по огромному ряду причин и совершенно в любом возрасте. Множество людей на разных этапах жизни отмечают у себя тянущую, режущую, колющую, ноющую, простреливающую, острую, тупую боль. Часто болит спина в области поясницы, между лопаток, с одной или другой стороны. Не всегда болевые ощущения безобидны, поэтому при первом же дискомфорте следует обратить на него свое внимание.
Причины болей в спине
Факторов, провоцирующих неприятные ощущения в спине, почти нескончаемое число.
- Временные – обычно проходят самостоятельно. К ним относятся:
— длительное пребывание тела в неудобном положении. Наблюдаются преимущественно тянущие боли сзади спины, вызываемые длительным напряжением мышц и неправильным прогибом позвоночника;
— беременность. Чаще всего во время подготовки к родам у женщин болит низ спины, что связано с выработкой организмом специального гормона, призванного размягчать и растягивать связки, тем самым позволяя ребенку проходить по родовым путям.
- Дегенеративные – более серьезная разновидность, требующая лечения. Сюда можно отнести:
— остеохондроз. Происходит разрушение межпозвоночных дисков. У человека болит спина, часто к симптому добавляются головные боли, головокружение, проблемы со слухом, может возникнуть хромота;
— межпозвоночная грыжа. Появляется в результате изменения положения межпозвоночного диска. Болит спина равномерной, ноющей болью, усиливаясь в моменты физического напряжения или кашля. Отсутствие своевременного грамотного лечения может привести к параличу;
— смещение позвонка. Болит спина в пояснице, может отдавать в ноги. Происходит из-за врожденной аномалии или противоестественных изменений в позвоночнике;
— выпадение диска. Один из дальнейших этапов после образования грыжи. Пациент ощущает сильнейшую острую боль в спине;
— радикулит. Защемляются корешки спинного мозга, после чего болит спина между лопаток и ниже. Если долго не реагировать, происходит снижение общей чувствительности спины, а также сильная простреливающая боль;
— остеопороз.Существует две причины этого явления: естественные возрастные и гормональные изменения. Костная ткань теряет свою былую структуру, становясь более хрупкой. В результате болит спина на резкую смену погоды или при длительном пребывании в одной позе;
- Инфекционные – вызваны инфекционными заболеваниями:
— туберкулез – часто поражает непосредственно позвоночный столб, сопровождается сильнейшими болями, длительным лечением и часто приводит к инвалидности пациента;
— остеомиелит – болезнь костной ткани и костного мозга с появлением гноя и свищей на поверхности тела. Так же, как и при туберкулезе, характеризуется сильной болью в области спины, головы, ростом температуры тела, тошнотой, диареей. - Иррадиирующие – спровоцированы патологиями внутренних органов:
— почки. Из-за воспаления почек или появления в них камней болит спина в пояснице: боль опоясывающая, дополняется сильно пожелтевшей мочой и частыми походами в туалет, может повыситься температура тела;
— ЖКТ. Болит спина в области лопаток и чуть ниже из-за гастрита или язвы желудка. Ощущения обостряются, если человек голоден или только что поел, могут сопровождаться вздутием живота, отрыжкой, диареей или запором;
Болит спина в области лопаток и чуть ниже из-за гастрита или язвы желудка. Ощущения обостряются, если человек голоден или только что поел, могут сопровождаться вздутием живота, отрыжкой, диареей или запором;
— женские половые органы. Ощущается дискомфорт в поясничной зоне, может быть дополнен сбоями менструального цикла и обильными выделениями с нехарактерным цветом и запахом;
— легкие. Болит спина под лопатками и в груди с усилением на вдохе, сопровождается учащенным дыханием, сердцебиением, одышкой даже в состоянии покоя, головокружением, повышенной утомляемостью;
— сердце. Болит спина, лопатки, грудной отдел преимущественно слева, может отдавать в левую руку. Часто симптому сопутствуют учащенное сердцебиение, головокружение, одышка.
Лечение болей в спине
Не существует единой схемы, которая помогла бы справиться с дискомфортом в области спины, как и одного конкретного специалиста, который решил бы все возможные проблемы в данной области.
Поэтому при появлении первых симптомов не стоит ждать, пока они усугубятся, обратитесь в Центр лечения боли. В случае если вы не знаете, почему болит спина, и специалист какого именно профиля нужен, стоит посетить терапевта. Помимо него проблемами спины занимаются ортопед, хирурги другие узкопрофильные специалисты.
Попасть на обстоятельную консультацию к любому из перечисленных и многих других специалистов можно, записавшись на прием в АО «Медицина» (клиника академика Ройтберга). Многофункциональный медицинский центр собрал в своих стенах высококвалифицированных специалистов. Благодаря современному оборудованию высочайшего класса любые анализы и диагностика будут проходить быстро, комфортно и демонстрировать максимально точные результаты.
Клиника располагается в центральном округе Москвы по адресу 2-й Тверской-Ямской переулок, дом 10, вблизи станции метро «Маяковская». Запись ведется по круглосуточному телефону +7 (495) 775-73-60. Вас запишут к специалисту, который сможет предоставить полную консультацию максимально оперативно.
Вас запишут к специалисту, который сможет предоставить полную консультацию максимально оперативно.
Боли в позвоночнике
Когда-то способность к прямохождению помогла нашим предкам победить во внутривидовой борьбе и выжить в новых условиях. Но за эту способность человечеству пришлось расплачиваться проблемами с позвоночником. Именно они в большинстве случаев являются причиной болей в спине.
Статистика гласит, что практически каждый житель нашей планеты в течение жизни сталкивается с болями в спине. К пятидесяти годам заболеваниями позвоночника страдают более 80% мужчин и не менее 60% женщин. Причем первые жалобы приходятся на самый активный и трудоспособный период жизни – 25–35 лет, а рентгенологические признаки остеохондроза можно обнаружить уже в подростковом возрасте.
Чаще всего боли в позвоночнике возникают как последствия неправильного образа жизни, а также являются результатом травм позвоночника, сколиоза, грыж дисков, остеопороза, спондилеза и спондилоартроза, воспалительных и опухолевых повреждений позвоночника. Причем, игнорируя такие боли, мы рискуем пропустить серьезную патологию позвоночника и начать лечение с опозданием, тем самым значительно уменьшив его эффективность.
Причем, игнорируя такие боли, мы рискуем пропустить серьезную патологию позвоночника и начать лечение с опозданием, тем самым значительно уменьшив его эффективность.
Факторы риска
Причины болей в спине могут быть связаны как с негативными изменениями, происходящими в позвоночнике, так и с психологическим состоянием человека. К основным факторам риска стоит отнести избыточный вес, «сидячий» образ жизни, чрезмерные физические нагрузки или, напротив, малоактивный образ жизни. Неблагоприятно влияют на спину длительное регулярное пребывание в неудобной позе, резкие движения, способствующие микротравмам позвоночника. В группе риска находятся профессиональные спортсмены, представители таких профессий, как повар, парикмахер, водитель, продавец, а также многочисленная армия офисных работников. Свой вклад в разрушение позвоночника вносит и такая вредная привычка, как курение. Есть данные, что процессы старения межпозвонковых дисков у курильщиков происходят гораздо быстрее, чем у некурящих людей. Стрессы и депрессия, особенно затяжная, также могут провоцировать появление болей в спине и мешать процессу выздоровления пациента.
Стрессы и депрессия, особенно затяжная, также могут провоцировать появление болей в спине и мешать процессу выздоровления пациента.
История выздоровления от боли в позвоночнике
Лечить недуги, вызывающие боли в позвоночнике, не так просто. Как правило, это целый «букет» заболеваний, поэтому и подход к ним должен быть комплексным. Здесь больному очень важно понимать, что исход лечения будет во многом зависеть и от его собственных усилий. Лучше всего об этом могут рассказать сами пациенты.
Владимир, 36 лет:
«Долгое время я не обращал внимания на боли в спине, спазмы в мышцах, головные боли и головокружение. Я считал, что это результат обычного переутомления. Но когда стало побаливать сердце, я решил обратиться к врачу. В клинике «Скандинавия» мне объяснили, что мои жалобы связаны с патологией позвоночника и направили в Центр неврологии и реабилитации на Васильевском острове. Помимо проблем с позвоночником выявили также начинающуюся гипертонию и лишний вес. Назначили лечение: сначала я должен был пропить курс лекарств, пройти мануальную терапию и, наконец, реабилитацию на тренажерах.
Назначили лечение: сначала я должен был пропить курс лекарств, пройти мануальную терапию и, наконец, реабилитацию на тренажерах.
Я в детстве много занимался спортом, поэтому тренажеры меня особенно заинтересовали. Это так называемый биомеханический тренажерный комплекс David Back Concept. Перед началом занятий нужно пройти тестирование. Компьютерная программа определяет исходное состояние мышц и подвижность позвоночника и рассчитывает программу тренировок с учетом индивидуальных особенностей. Как мне объяснили, очень важно тренировать мышцы таким образом, чтобы не происходило «перекоса» и ненужной перегрузки позвоночника. В конце курса снова проводится тестирование. И здесь становится наглядно видно, какие изменения произошли.
Весь курс лечения занял два месяца. Головные боли и боли в позвоночнике прошли, улучшилась кардиограмма. Но главные изменения я бы описал по-другому — появилась масса жизненной энергии, вернулась давно забытая легкость движений, которой я не испытывал с юношеских лет».
Грамотный подход к боли в спине
На вопросы отвечает заведующая Центром неврологии и реабилитации клиники «Скандинавия» Татьяна Валерьевна Бешляга, невролог первой категории.
– Что необходимо делать для профилактики заболеваний позвоночника?
– Конечно, будут полезны и лечебная физкультура, и любой курс массажа. Однако если боли уже появились, то все это не панацея. Такие меры дают временный результат, так как причины, приведшие к боли, сохраняются. Это касается патологических или условно патологических изменений позвоночника, а также образа жизни и характера нагрузок. Чтобы избежать заболеваний позвоночника, необходимо укреплять мышцы спины и постоянно поддерживать их в тонусе. Вообще человеческий организм создан для того, чтобы двигаться. Нельзя забывать об этом.
– Чего не следует делать, если вас настигла внезапная острая боль в позвоночнике?
– Когда возникает острая боль, это всегда сигнал, что с нашим организмом что-то не в порядке. Обычно боль в спине сопровождается еще и мышечным спазмом, который ограничивает подвижность пораженного сегмента позвоночника, поэтому в этой ситуации категорически противопоказано заниматься насильственной «разработкой» позвоночника. К сожалению, далеко не все об этом знают: кто-то начинает активно делать физические упражнения, самостоятельно заниматься лечебной физкультурой, кто-то делает массаж, кто-то принимает горячую ванну или идет в сауну. Все это неправильно, так как способствует дополнительному повреждению структур позвоночника и нервных корешков. И никаким образом не способствует излечению. Следовательно, при возникновении острой боли в спине правильнее всего принять обезболивающий препарат и немедленно обратиться к врачу.
Обычно боль в спине сопровождается еще и мышечным спазмом, который ограничивает подвижность пораженного сегмента позвоночника, поэтому в этой ситуации категорически противопоказано заниматься насильственной «разработкой» позвоночника. К сожалению, далеко не все об этом знают: кто-то начинает активно делать физические упражнения, самостоятельно заниматься лечебной физкультурой, кто-то делает массаж, кто-то принимает горячую ванну или идет в сауну. Все это неправильно, так как способствует дополнительному повреждению структур позвоночника и нервных корешков. И никаким образом не способствует излечению. Следовательно, при возникновении острой боли в спине правильнее всего принять обезболивающий препарат и немедленно обратиться к врачу.
Боль в пояснице — лечение, симптомы, причины, диагностика
Боль в пояснице нередко называют такими терминами как люмбаго или люмбалгия. Люмбаго или «прострелом» называют приступ острой боли в пояснице, которая, как правило, связана с переохлаждением и нагрузкой. Люмбаго встречается у множества людей и часто является причиной временной нетрудоспособности. Нередко причиной люмбаго могут быть спортивные травмы или растяжения, но иногда фактор, провоцирующий появления болей, остается неизвестным. Для люмбаго характерна боль без иррадиации в ноги. Боль в пояснице (люмбаго) может появиться остро и постепенно прогрессировать в течение дня. Нередко возникает скованность по утрам и постепенно скованность переходит в болевой синдром. Возможно также искривление позвоночника (антальгический сколиоз) в результате мышечного спазма. Боль сама может быть обусловлена мышечным спазмом, который в свою очередь связан с другими причинами. Это может быть избыточная нагрузка или растяжение связок, спортивные травмы, грыжа межпозвонкового диска, спондилоартроз (спондилез), заболевания почек (инфекции или камни почек). Иногда пациент точно определяет причинно-следственную связь появления недомагания с нагрузкой, переохлаждением, но нередко боль появляется без явных на то причин.
Люмбаго встречается у множества людей и часто является причиной временной нетрудоспособности. Нередко причиной люмбаго могут быть спортивные травмы или растяжения, но иногда фактор, провоцирующий появления болей, остается неизвестным. Для люмбаго характерна боль без иррадиации в ноги. Боль в пояснице (люмбаго) может появиться остро и постепенно прогрессировать в течение дня. Нередко возникает скованность по утрам и постепенно скованность переходит в болевой синдром. Возможно также искривление позвоночника (антальгический сколиоз) в результате мышечного спазма. Боль сама может быть обусловлена мышечным спазмом, который в свою очередь связан с другими причинами. Это может быть избыточная нагрузка или растяжение связок, спортивные травмы, грыжа межпозвонкового диска, спондилоартроз (спондилез), заболевания почек (инфекции или камни почек). Иногда пациент точно определяет причинно-следственную связь появления недомагания с нагрузкой, переохлаждением, но нередко боль появляется без явных на то причин. Подчас боль в пояснице может появиться даже после чихания, наклоне туловища или при надевании обуви. Этому могут способствовать деформирующие заболевания позвоночника, такие как сколиоз.
Подчас боль в пояснице может появиться даже после чихания, наклоне туловища или при надевании обуви. Этому могут способствовать деформирующие заболевания позвоночника, такие как сколиоз.В отличие от люмбаго термином люмбалгия обозначают боль не острую, а подострую или хроническую. Как правило, боль при люмбалгии появляется постепенно в течение нескольких дней. Боль может возникать и в утренние часы и по мере двигательной активности может уменьшаться. Для люмбалгии характерно усиление боли при длительных статических нагрузках (сидения, неудобного положения тела). Также для люмбалгии характерно, что боль уменьшается в положении лежа в определенной позе. Пациенты при люмбалгии испытывают затруднения при выполнении обычных действий, таких как умывание или надевание обуви из-за спазма мышц. Из-за недуга происходит уменьшение объема движений туловища (наклоны вперед или в меньшей степени наклоны в сторону или разгибание). Пациенту из-за болевого синдрома приходится часто менять положение, когда необходимо сидеть или стоять.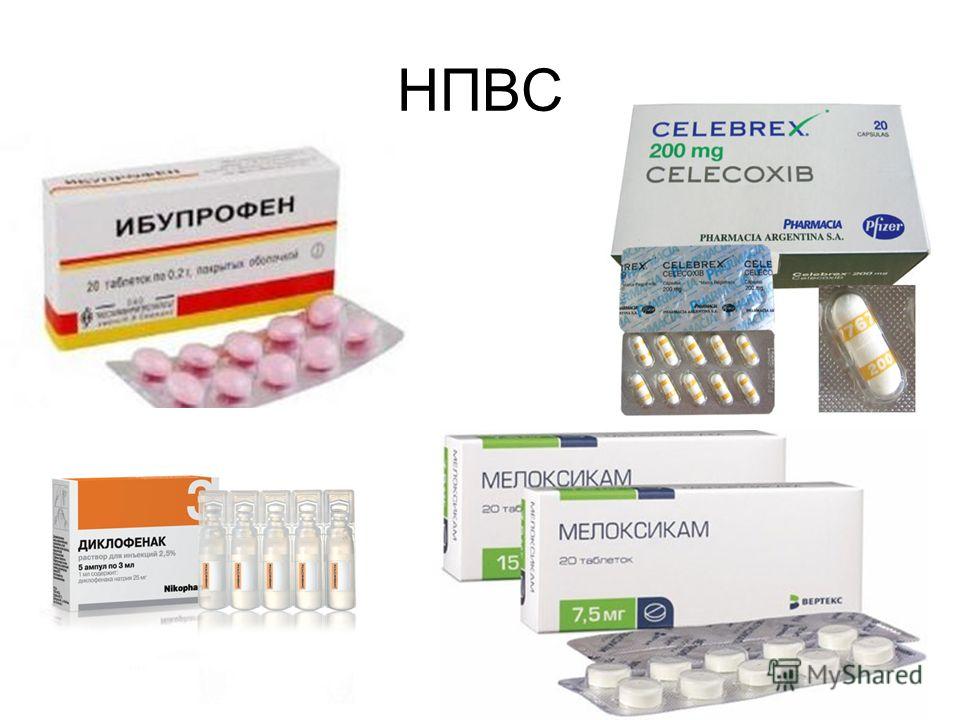 В отличие от люмбаго мышечный спазм менее выражен и, как правило, не охватывает всю поясницу, и нередко имеются признаки превалирования спазма на одной стороне.
В отличие от люмбаго мышечный спазм менее выражен и, как правило, не охватывает всю поясницу, и нередко имеются признаки превалирования спазма на одной стороне.
Причины боли в пояснице
Боль в спине является симптомом. Наиболее частыми причинами боли в пояснице являются заболевания (травмы) мышц, костей, межпозвонковых дисков. Иногда боли в пояснице могут быть обусловлены заболеваниями органов брюшной полости, малого таза и грудной клетки. Такие боли называются отраженными. Заболевания брюшной полости (например, аппендицит), аневризма аорты, заболевания почек (мочекаменная болезнь, почечная инфекция, инфекции мочевого пузыря), инфекции органов малого таза, яичников – все эти заболевания могут проявляться болями в пояснице. Даже нормально протекающая беременность может приводить к появлению боли в пояснице в связи с растяжением связок в области таза, спазма мышц вследствие нагрузки,раздражения нервов.
Чаще всего боль в пояснице связана со следующими заболеваниями:
- Компрессия нервного корешка, что вызывает симптомы радикулита и чаще всего обусловлено грыжей диска.
 Как правило, при компрессии нервного корешка боль носит острый характер, имеет иррадиацию и нарушения чувствительности в зоне иннервации нервного корешка. Грыжа межпозвоночного диска возникает в основном в результате дегенерации диска. Происходит выпирание студенистой части диска из центральной полости и давление на нервные корешки. Дегенеративные процессы в межпозвонковых дисках начинаются в возрасте 30 лет и старше. Но само наличие грыжи далеко не всегда приводит к воздействию на нервные структуры.
Как правило, при компрессии нервного корешка боль носит острый характер, имеет иррадиацию и нарушения чувствительности в зоне иннервации нервного корешка. Грыжа межпозвоночного диска возникает в основном в результате дегенерации диска. Происходит выпирание студенистой части диска из центральной полости и давление на нервные корешки. Дегенеративные процессы в межпозвонковых дисках начинаются в возрасте 30 лет и старше. Но само наличие грыжи далеко не всегда приводит к воздействию на нервные структуры. - Спондилез – дегенеративные изменения происходят в самих позвонках, возникают костные разрастания (остеофиты), которые могут воздействовать на близлежащие нервы, что приводит к появлению болей.
- Стеноз спинномозгового канала может возникать вследствие дегенеративных изменений в позвоночнике (спондилеза и остеохондроза). Пациент с наличием спинального стеноза в поясничной области может испытывать боли в пояснице с иррадиацией в обе ноги. Боли в пояснице могут появиться в результате стояния или ходьбы.
- Синдром конского хвоста. Это состояние требующее экстренной медицинской помощи. Возникает синдром конского хвоста в результате компрессии элементов конского хвоста (терминальной части спинного мозга). Пациент при синдроме конского хвоста может испытывать боль и нарушение функции кишечника и мочевого пузыря (недержание и атония мочевого пузыря). При этом синдроме требуется экстренная хирургическая операция.
- Болевые синдромы, такие как миофасциальный болевой синдром или фибромиалгия. Миофасциальный болевой синдром характеризуется болью и болезненностью в определенных точках (триггерных точках), снижение объема движения мышц в болезненных областях. Болевой синдром уменьшается при расслаблении мышц,расположенных в болевых зонах. При фибромиалгии боли, и болезненность распространены по всему телу. Для фибромиалгии не характерны уплотнение и боли в мышцах.
- Костные инфекции (остеомиелит) позвоночника крайне редко являются причиной заболевания.
- Неинфекционные воспалительные заболевания позвоночника (анкилозирующий спондилит) могут вызывать скованность и боль в позвоночнике (в том числе и самой поясницы), которые особенно усиливаются по утрам.
- Опухоли, чаще всего метастазы рака могут быть источником дискомфорта в пояснице.
- Воспаление нервов и соответственно болевые проявления (в грудной клетке или в области поясницы) могут быть обусловлены поражением самих нервов (например, при опоясывающем лишае)
- Учитывая разнообразие причин симптомов таких, как острая или подострая боль поясницы, очень важно полноценное обследование пациента и выполнение всех необходимых диагностических процедур.
Симптомы
Боль в пояснично-крестцовой области является основным симптомом люмбаго, люмбалгии, люмбоишалгии.
- Боль может иррадиировать вниз по передней, боковой или задней части ноги (люмбоишалгия), или она может локализоваться только в области поясницы (люмбаго, люмбалгия).
- Ощущение, что болит поясница, может усиливаться после нагрузки.
- Иногда боль может усиливаться ночью или при длительном сидении, например, во время длительной поездки на автомобиле.
- Возможно, наличие онемения и слабости в той части ноги, которая находится в зоне иннервации компримированного нерва.
Для своевременной диагностики и лечения особого внимания заслуживает ряд критериев (симптомов):
- Наличие в недавнем прошлом травм, таких как падение с высоты, дорожно-транспортное происшествие или подобные инциденты.
- Наличие незначительных травм у пациентов в возрасте старше 50 лет (например, падение с небольшой высоты в результате скольжения и приземления на ягодицы).
- Наличие в истории длительного приема стероидов (например, это пациенты с бронхиальной астмой или ревматологическими заболеваниями).
- Любой пациент с наличием остеопороза (в основном это женщины пожилого возраста).
- Любой пациент старше 70 лет: в таком возрасте высок риск заболеваемости раком, инфекций и заболеваний органов брюшной полости, что может быть причиной болей в пояснице.
- Наличие в анамнезе онкологии
- Наличие инфекционных заболеваний в недавнем прошлом
- Температура свыше 100F (37.7 С)
- Прием наркотиков: употребление наркотиков увеличивает риск инфекционных заболеваний.
- Боли в пояснице усиливаются в покое: как правило, такой характер болей связан с онкологией или инфекциями, также такие боли могут быть при анкилозирующем спондилите (болезни Бехтерева).
- Значительная потеря веса (без явных причин).
- Наличие любого острого нарушения функции нерва является сигналом для срочного обращения к врачу. Например, это нарушение ходьбы, нарушения функций стопы, как правило, являются симптомами острого повреждения нерва или компрессии. При определенных обстоятельствах такая симптоматика может требовать экстренной нейрохирургической операции.
- Нарушение функции кишечника или мочевого пузыря (как недержание, так и задержка мочи) может быть признаком неотложных состояний, требующих экстренной помощи.
- Отсутствие эффекта от рекомендованного лечения или усиление болей также может требовать обращения за медицинской помощью.
Наличие любого из вышеуказанных факторов (симптомов) являются сигналом для обращения за медицинской помощью в течение 24 часов.
Диагностика
История болезни имеет большое значение для постановки точного диагноза, так как причиной болей в пояснице могут быть различные состояния. Имеет значение время появления боли, связь с физическими нагрузками, наличие других симптомов, таких как кашель, подъем температуры нарушения функции мочевого пузыря или кишечника, наличие судорог и т.д. Проводится физикальное обследование: выявления болевых точек, наличие мышечного спазма, проводится изучение неврологического статуса. Если есть подозрения на заболевания органов брюшной полости или органов малого таза, то проводится обследование (УЗИ органов брюшной полости, УЗИ органов малого и таза, анализы крови мочи).
Если соматический генез болей в пояснице исключен, то тогда могут быть назначены такие инструментальные методы исследования, как рентгенография, КТ или МРТ.
Рентгенография является начальным методом обследования и позволяет определить наличие изменений в костных тканях и косвенные признаки изменений в межпозвонковых дисках.
КТ позволяет визуализировать наличие различных изменений, как в костной ткани, так и в мягких камнях (особенно с контрастированием).
МРТ наиболее информативный метод исследования, позволяющий диагностировать морфологические изменения в различных тканях.
Денситометрия необходима в тех случаях, когда есть подозрения на остеопороз (как правило, у женщин старше 50 лет)
ЭМГ (ЭНМГ) применяется для определения нарушения проводимости по нервным волокнам.
Лабораторные исследования назначаются (анализы крови, мочи, биохимия крови) в основном для исключения воспалительных процессов в организме.
Лечение боли
После установления диагноза и подтверждения вертебрального генеза при люмбаго и люмбалгии назначается определенное лечение боли в пояснице.
При острой боли необходим покой в течение 1-2 дней. Постельный режим позволяет уменьшить нагрузку на мышцы и снизить мышечный спазм. В большинстве случаев, когда болевой синдром обусловлен мышечным спазмом, болевой синдром уменьшается в течение нескольких дней без применения лекарств, только за счет покоя.
Медикаментозное лечение. При болевом синдроме применяются препараты группы НПВС (мовалис ибупрофен вольтарен). Ингибиторы ЦОГ-2, такие как целекоксиб (Celebrex), имеют меньше побочных действий, но длительный прием этих препаратов имеет тоже определенные риски. Учитывая наличие у всех препаратов этой группы массы побочных эффектов, прием препаратов этой группы должен быть непродолжительным и под обязательным контролем врача.
Для снятия спазма могут применяться миорелаксанты (мидокалм, сирдалуд, баклофен). Но применение этих препаратов эффективно только при наличии спазма.
Стероиды могут применяться для лечения болевого синдрома, особенно когда есть признаки воспаления седалищного нерва. Но в связи с наличием выраженных побочных действий применение стероидов должно быть избирательным и непродолжительным по времени.
Мануальная терапия. Этот метод может быть очень эффективным при наличии мышечных блоков или подвывихов фасеточных суставов. Мобилизация двигательных сегментов позволяет уменьшить как мышечный спазм, так и боль в пояснице.
Физиотерапия. Существует много современных физиотерапевтических процедур, которые позволяют, как уменьшить болевой синдром, так и уменьшить воспалительные явления, улучшить микроциркуляцию (например, электрофорез, криотерапия, лазеротерапия и т.д.).
ЛФК. При острых болях в пояснице упражнения делать не рекомендуются. Подключение ЛФК возможно после уменьшения болевого синдрома. При наличии хронической боли физические упражнения могут быть очень эффективны так,как позволяют укрепить мышечный корсет и улучшить биомеханику позвоночника. Упражнения необходимо подбирать только с врачом ЛФК, так как нередко самостоятельные занятия могут привести к усилению болевых проявлений. Систематические занятия ЛФК, особенно при наличии дегенеративных изменениях в позвоночнике (остеохондроз, спондилез), позволяют сохранить функциональность позвоночника и значительно уменьшить риск болевых синдромов.
| Сакроилеит | Крестцово-подвздошный сустав срастается в единую кость в возрасте от 18 до 25 лет. Причинами его воспаления могут стать травмы, аномалии развития, новообразования, нарушения обменных процессов и физические нагрузки (в том числе беременность, сидячая работа, подъем тяжестей). | Боли в спине в области таза, усиливающиеся при поднятии тяжестей и сгибании конечностей, могут свидетельствовать о сакроилеите. Заболевание нередко сопровождается повышением температуры тела, появлением гнойных абсцессов и интоксикацией организма. |
|---|---|---|
| Остеомиелит | В 85% случаев данное заболевание вызывается золотистым стафилококком. Инфекция поражает костный мозг, костную ткань и надкостницу. Представляет угрозу для жизни и требует немедленного лечения. | Боли в спине сопровождаются повышением температуры тела (до 40 °C), локальными отеком, покраснением кожи и округлыми гнойными ранами. При обострении заболевания возникают затруднения в движениях. |
| Спондилолистез | Около 10% от всего населения планеты страдают от спондилолистеза – заболевания, при котором происходит смещение позвонков. Спондилолистез бывает врожденным либо приобретенным вследствие травмы или течения некоторых заболеваний (болезни Альберс-Шенберга, болезни Педжета или артрогрипоза). | При спондилолистезе боль в области поясницы и нижних конечностей после физических нагрузок может сопровождаться нарушением двигательных функций. В некоторых случаях снижается тактильная чувствительность и болевой порог, появляется мышечная слабость и онемение конечностей. |
| Фиброзит | Воспалительный процесс, поражающий фасции и апоневрозы. Является профессиональным заболеванием вследствие микротравматизации. Также фиброзит может быть вызван травмой спины или некоторыми заболеваниями эндокринного, инфекционного и аллергического происхождения. | Сильные ноющие боли в спине могут сопровождаться мигренью, болями в плечах и шее. Иногда заболевание становится причиной нарушения сна и раздражительности. Утром, в холодное время года, после физических и психоэмоциональных нагрузок боли могут усиливаться. |
| Остеохондроз | Патологический процесс, при котором межпозвоночные диски теряют свою эластичность. Со временем остеохондроз приводит к разрушению межпозвоночных дисков и защемлению нервных окончаний спинного мозга. | Боли в спине и шее могут сопровождаться мигренью, болевыми ощущениями в области сердца, онемением верхних и нижних конечностей, головокружением, повышенным потоотделением, пониженной температурой ног. |
| Сколиоз | Искривление позвоночника может быть вызвано травмой или частым длительным нахождением в неудобном положении, например, за столом. В некоторых случаях сколиоз является врожденной патологией или может быть вызван заболеваниями нервно-мышечной системы. | В редких случаях сколиоз может привести к болям в спине, грыже межпозвоночных дисков и нарушению работы внутренних органов. |
| Остеопороз | Опасное хроническое заболевание, при котором в костной ткани развиваются катаболические процессы. «Бесшумная эпидемия» поражает каждого пятого мужчину в возрасте за 50 лет. | Остеопороз приводит к повышенной хрупкости костей, появлению трещин и искривлению позвоночника. Сопровождается болями в спине и преждевременным поседением. |
| Радикулит | Воспаление корешков (нервов) спинного мозга может быть следствием остеохондроза (в 95% случаев), грыжи межпозвоночных дисков или травм (включая профессиональные – заболевание очень часто встречается у спортсменов, офисных работников и водителей). | Резкие боли в спине, которые возникают при наклонах, поднятии тяжестей или после сна в неудобной позе. Как правило, боли не позволяют разогнуть спину и сильно ограничивают в движениях. |
| Люмбаго | Боль может быть вызвана поясничными грыжами, смещением позвонков, ревматическими и некоторыми инфекционными заболеваниями, опухолями. В некоторых случаях возникает вследствие сильных перенапряжений и физических нагрузок. | Острая боль в спине (в пояснично-крестцовом отделе), возникающая при резком наклоне или при поднятии тяжелых предметов. Субъективно воспринимается как «прострел». Некоторое время не позволяет разогнуться. |
Медикаменты при боли в спине
При лечении острых болей в спине эффективны анальгетики и НПВС. Согласно наиболее распространённой точке зрения, назначение миорелаксантов центрального действия повышает эффективность лечения, но сопровождается большим риском развития нежелательных явлений, прежде всего связанных с седативным действием препаратов.
Однако, в плацебо-контролируемом исследовании Benjamin W., Andrew A., (2015) не удалось доказать эффект от дополнительного назначения миорелаксанта центрального действия (циклобензаприна) или комбинации парацетамола с опиоидным анальгетиком (оксикодоном) при лечении напроксеном.
Для лечения хронической боли в спине предлагается более обширный арсенал препаратов, но доказательные данные клинических исследований об их пользе менее убедительны.
Нестероидные противовоспалительные препараты
Выбор препарата
НПВС эффективны у пациентов с болями в нижней части спины, однако, улучшение общего состояния пациента, связанное с их использованием, незначительно.
В качестве препаратов первой линии рекомендуется назначение парацетамола (ацетаминофена) или НПВС*. Первый, незначительно уступая НПВС по эффективности, более дёшев и безопасен в большинстве групп пациентов (не оказывает влияния на свёртываемость крови, регуляцию артериального давления).
При острой боли в спине пациентам без повышенного риска нежелательных явлений, НПВС назначаются сроком до 4-х недель.
Различий эффективности отдельных препаратов НПВС в рандомизированных клинических исследованиях не показано.
Наиболее приемлемыми препаратами являются ибупрофен (200-400-600мг до 4-х раз в день), и напроксен (200-500мг х 2 раза в день), оба средства хорошо изучены и достаточно безопасны при кратковременном приёме.
В нашей стране, в связи с агрессивной рекламой, распространено назначение селективных ингибиторов ЦОГ-2 — оксикамов (мелоксикам, лорноксикам), сульфонанилидов (нимесулид). Наличие на рынке большого количестве дженериков делает эти препараты доступными.
Целесообразно использование препаратов в минимальных дозах, вызывающих достаточное, с точки зрения пациента обезболивающее действие. В рекомендации по приёму препарата каждому отдельному пациенту указывать допустимый диапазон дозировок и максимальную длительность приёма.
Для формирования реальных ожиданий важно информировать пациента, что чаще всего приём препаратов уменьшает боль, но не устраняет болевые ощущения полностью.
В большинстве случаев, у пациентов без сопутствующих аффективных нарушений, переносимость болей в спине удовлетворительная, степень выраженности болевого синдрома умеренная.
Вопросы безопасности
Частое использование НПВС, и длительные курсы приёма препаратов придают большое значение безопасности для пациента. При кратковременном приёме актуальны риски повреждения желудочно-кишечного тракта, нежелательных явлений со стороны сердечно-сосудистой системы, системы крови и аллергические реакции:
Нежелательные явления со стороны желудочно-кишечного тракта
Повреждение желудочно-кишечного тракта является наиболее частым осложнением приёма НПВС. Было показано, что на 1 доллар, потраченный на лечение НПВС, от 0.66 до 1.25 долларов приходится потратить на лечение осложнений со стороны желудочно-кишечного тракта*
Приём препаратов уменьшает защитные свойства слизистой оболочки желудка.
Механизм ульцерогенного эффекта НПВС обусловлен двумя независимыми механизмами:
- местным повреждением слизистой оболочки желудка;
- системным истощением цитопротективных простогландинов. НПВС, как слабые кислоты, присутствуют в кислой среде желудочного сока в виде липофильных нейтральных молекул. Они медленно проникают в клетки эпителия желудка и накапливаются в нейтральной среде цитоплазмы. Действие препаратов способствует дезорганизации желудочного сурфактанта, нарушает состав фосфолипидов, гликолипидов и гликопротеинов эпителиальных клеток, разобщает окислительное фосфорилирование, вызывая энергетический дефицит в клетках эпителия.
В руководстве по профилактике язвенных осложнений при использовании НПВС Американской Коллегии гастроэнтерологов (Lanza FL, Chan FK, Quigley EM, Practice Parameters Committee of the American College of Gastroenterology. Guidelines for prevention of NSAID-related ulcer complications. Am J Gastroenterol. 2009;104(3):728.) предложена следующая модель оценки риска:
Высокий риск
- Осложнения язвенной болезни желудка и двенадцатипёрстной кишки (перфорация, пенетрация, желудочно-кишечное кровотечение) в анамнезе, особенно недавние; или
- Наличие множественных (>2) факторов риска из ниже перечисленных:
- Возраст >65 лет3
- Терапия НПВС в высоких дозах
- Язвенная болезнь желудка и двенадцатипёрстной кишки без осложнений в анамнезе
- Приём аспирина (в том числе, в низких дозах), кортикостероидов или антикоагулянтов
Умеренный риск
от 1 до 2 факторов риска из вышеприведённого списка
Низкий риск
Нет факторов риска
НПВС отличаются по выраженности ульцерогенного действия.
Наиболее высокий риск осложнений со стороны желудочно-кишечного тракта у индометацина (относительный риск {ОР} 2.25), затем, следуют напроксен (ОР 1.83), диклофенак (ОР 1.73), пироксикам (ОР 1.66), ибупрофен (ОР 1.43), и мелоксикам (ОР 1.24).
Отмечено дозозависимое действие препаратов (Richy F, Bruyere O, Ethgen O, 2004):
Ибупрофен в низких дозах (ОР 1.6, 95% доверительный интервал 0.8-3.2)
Ибупрофен в высоких дозах (ОР 4.2, 95% доверительный интервал 1.8-9.8)
Напроксен в низких дозах (ОР 3.7, 95% доверительный интервал 1.7-7.7)
Напроксен в высоких дозах (ОР 6.0, 95% доверительный интервал 3.0-12.2)
Индометацин в низких дозах (ОР 3.0, 95% доверительный интервал 2.2-4.2)
Индометацин в высоких дозах (ОР 7.0, 95% доверительный интервал 4.4-11.2)
Не включённый в данный обзор, кеторолак, также обладает выраженным гастротоксическим действием. В одном из иссследований (García Rodríguez LA, Cattaruzzi C, 1998), было показано, что риск развития нежелательных явлений со стороны желудочно-кишечного тракта у препарата в 5,5 раз превышает таковой у других НПВС. Поэтому длительность приёма препарата ограничена 5-ю днями.
В России и за рубежом препарат отпускается по рецепту.
Несмотря на возможность развития раннего гастротоксического действия, в большинстве случаев оно не проявляется в течение нескольких недель приёма препаратов.
Возможность модификации факторов риска зависит от условий оказания медицинской помощи пациенту.
- Пациентам с указанием на осложнённую или неосложнённую язвенную болезнь желудочно-кишечного тракта в анамнезе показано проведение тестирования на H. pylori до назначения НПВС или аспирина. При положительном результате проводится соответствующее лечение (даже в тех, случаях, когда предполагается, что ранее развитие язв было связано с приёмом НПВС).
- Необходимо использовать минимальные дозы препаратов, курса лечения должен быть как можно более коротким.
- У пациентов со средним и высоким риском осложнений со стороны желудочно-кишечного тракта показано использование селективных ингибиторов ЦОГ-2, либо НПВС в комбинации с антисекреторными препаратами: ингибиторами протонной помпы (омепразол 20мг/сут, эзомепразол 20мг/сут до 6 недель), блокаторами h3-гистаминовых рецепторов (ранитидин 150мг/сут разово на ночь, фамотидин 40мг х 2 раза в день). Обе группы препаратов уменьшают выраженность диспепсии у пациентов. Эффективность в рекомендованных дозах сходна.
- У пациентов с высоким риском осложнений со стороны желудочно-кишечного тракта возможно назначение селективных ингибиторов ЦОГ-2 в комбинации с антисекреторными препаратами
- Одновременный приём аспирина с ингибиторами ЦОГ-2 полностью устраняет преимущества последних в отношении безопасности для желудочно-кишечного тракта.
- Необъяснимая анемия, железодефицит, выраженная диспепсия, признаки желудочно-кишечного кровотечения указывают на возможное развития осложнение приёма НПВС. Необходимо рассмотреть возможность выполнения эзофагогастродуоденоскопии.
Таблица 1 Рекомендации по профилактике осложнений, связанных с приёмом НПВС
| Риск осложнений со стороны желудочно-кишечного тракта | |||
|---|---|---|---|
| Низкий | Умеренный | Высокий | |
| Низкий риск сердечно-сосудистых осложнений | Монотерапия НПВС (выбор препарата с наименьшим ульцерогенным потенциалом) | НПВС + ингибитор протонного насоса/мизопростол | По возможности — альтернативное лечение или НПВС — селективный ингибитор ЦОГ-2+ ингибитор протонного насоса/мизопростол |
| Высокий риск сердечно-сосудистых осложнений (показан приём аспирина в низкой дозе) | Напроксен + ингибитор протонного насоса/мизопростол | Напроксен + ингибитор протонного насоса/мизопростол | Избегать назначения НПВС, в том числе, селективных ингибиторов ЦОГ-2, использовать альтернативное лечение |
Ещё одним препаратом, оказывающим достаточное гастропротективное действие является синтетический простагландин E1 — мизопростол, однако его использование ограничивается высокой стоимостью.
Защитное действие антагониста Н2-гистаминовых рецепторов — фамотидина, было доказано только в сочетании с ибупрофеном. Был создан комбинированный препарат, который в настоящее время не доступен в России. Однако, оба его компонента можно купить и принимать по отдельности. Они доступны по цене.
Необходимо сообщить пациенту, что даже несмотря на интенсивную боль в спине, его здоровью не угрожает опасность.
У подавляющего большинства пациентов прогноз благоприятный: в течение 3-х месяцев более 90% пациентов не обращаются повторно за медицинской помощью.
Менее значимы осложнения со стороны мочевыделительной и центральной нервной системы, гепатотоксическое действие препаратов:
Нежелательные явления со стороны мочевыделительной системы
Все НПВС могут оказывать нефротоксическое действие.
При приёме препаратов этой группы возможно развитие следующих видов осложнений:
Развитие острой почечной недостаточности в связи со спазмом сосудов почек. Также возможны другие механизмы повреждения органа.
НПВС вызывают умеренное усиление артериальной гипертензии, снижают эффективность антигипертензивных препаратов, могут вызывать электролитные нарушения (гиперкалиемия, гипонатриемия и отёки).
Приём НПВС сопровождается повышением риска рака почек.
Нежелательные явления со стороны сердечно-сосудистой системы
Все НПВС, как селективные, так и неселективные, повышают риск развития сердечно-сосудистых осложнений: клинических проявлений ишемической болезни сердца, сердечной недостаточности, повышения артериального давления, развития фибрилляции предсердий. Наиболее низкий риск развития осложнений со стороны сердечно-сосудистой системы у напроксена. (Daniel H Solomon, MD, 2015).
НПВС взаимодействуют со всеми классами антигипертензивных препаратов, кроме антагонистов кальция, снижая их эффективность. При их использовании возможно повышение артериального давления у пациентов (White WB. 2007).
Вопросы безопасности более актуальны для пациентов с высоким риском сердечно-сосудистых осложнений (пожилой возраст, длительное течение гипертонической болезни, постоянный приём антигипертензивных препаратов, сахарный диабет), у пациентов с низким риском они не ограничивают назначение препаратов этой группы.
Нежелательные явления со стороны системы крови
Нейтропения является редким осложнением приёма НПВС и развивается у менее, чем 1% пациентов, не установлено каких либо факторов риска развития данного состояния и ассоциации с приёмом отдельных препаратов из данной группы.
Антитромбоцитарное действие связано с угнетением ЦОГ-1, что приводит к уменьшению продукции тромбоксана А2. Необходимо избегать приёма НПВС у пациентов с тромбоцитопенией (менее 50 х 109/л). Перед проведением операции препараты должны быть отменены за 3-5 сроков полувыведения. В отношении большинства НПВС — антитромбоцитарное действие устраняется спустя 3 дня после отмены. Антитромбоцитарное действие ибупрофена устраняется через 24 часа после отмены препарата. Высокоселективные ингибиторы ЦОГ-2 оказывают на тромбоцитарный гемостаз незначительное воздействие. Одновременный приём НПВС и аспирина может уменьшать антитромбоцитарное действие последнего.
Взаимодействие с варфарином приводит к существенному повышению МНО при одновременном приёме. Требуется более частый контроль показателя.
Аллергические и псевдоаллергические реакции
Псевдоаллергические реакции, связанные с угнетением ЦОГ-1 могут быть вызваны приёмом аспирин и всех («перекрёстных») НПВС, ингибирующих ЦОГ-1: Пироксикам, Индометацин, Ибупрофен, Напроксен, Кетопрофен, Диклофенак, Кеторалак, реже препаратами со слабо выраженными свойствами ингибиторов ЦОГ-1 — парацетамолом; и ещё реже при использовании препаратов, избирательно ингибирующих ЦОГ-2 нимесулида, коксибов, оксикамов, в отношении этих препаратов отмечено дозозависимое действие.
Аллергические реакции на НПВС развиваются в виде ангионевротического отёка, крапивницы или анафилаксии. Возможны перекрёстные реакции на близкие по химической структуре препараты.
При развитии псевдоаллергических и аллергических реакций на какой либо из НПВС, необходимо избегать приёма всех препаратов этой группы, в качестве альтернативы используется парацетамол в разовой дозе не более 650мг.
Нежелательные явления со стороны органов дыхания
При приёме аспирина и других неселективных блокаторов ЦОГ-1 возможно развитие бронхспазма, декомпенсация течения бронхиальной астмы и других обструктивных поражений бронхов воспалительного генеза.
Нежелательные явления со стороны гепато-билиарной системы
Случаи развития печёночной недостаточности при приёме НПВС достаточно редки (3,7 на 100 000 пациентов, принимающих препараты этой группы).
Транзиторные незначительные повышения активности печёночных ферментов (менее 3-х верхних границ нормы) не являются прогностическими признаками развития острой печёночной недостаточности, связанной с действием НПВС.
Ибупрофен является наиболее безопасным НПВС, при использовании препарата в крупных исследованиях не было показано тяжёлых повреждений печени. Наряду с парацетамолом и аспирином, препарат является одним из наиболее продаваемых в Мире безрецептурных препаратов.
Новые НПВС, селективные ингибиторы ЦОГ-2, оксиками и коксибы обладают относительно низким риском токсического действия. В редких случаях пироксикам может вызвать тяжёлое повреждение печени.
Препарат Нимесулид был изъят из продажи в ряде стран (Япония, Финляндия, Турция, Израиль, Индия, Шри-Ланка, а позднее — Ирландии), никогда не поступал в продажу в США и Великобритании, в связи с выраженным гепатотоксическим действием в серии клинических наблюдений, однако различные эпидемиологические исследования не подтверждают этой информации.
Европейское агентство лекарственных средств (ЕАЛС [ЕМЕА]) рекомендует только кратковременное использование препарата (15 дней), в дозе не превышающей 200мг/сут (100мг х 2 раза в сутки) у взрослых. С учётом всех полученных данных Агентство считает, что потенциальная польза от препарата, при соблюдении ограничений, перевешивает потенциальный риск.
Экономическая целесообразность контроля активности печёночных ферментов у пациентов, принимающих НПВС, не установлена.
В случае повышения активности более чем в 3 раза по сравнению с верхней границей нормы, снижения концентрации сывороточного альбумина, повышения МНО необходимо предположить гепатотоксическое действие НПВС.
Нежелательные явления со стороны кожи
Риск развития токсического эпидермального некролиза и синдрома Стивенс-Джонсона (злокачественная экссудативная эритема) при приёме НПВС составляет 1 на 100 000. Наиболее высокий риск при приёме пироксикама, наиболее низкий — при приёме диклофенака и ибупрофена.
Нежелательные явления со стороны нервной системы
У пожилых пациентов, принимающих НПВС, особенно индометацин, может отмечаться ухудшение когнитивных нарушений и развитие психоза.
Приём ибупрофена и напроксена ассоциирован с развитием асептического менингита.
У небольшой части пациентов приём НПВС сопровождается развитием шума в ушах. Осложнение обратимо после отмены препаратов.
Резюме
- НПВС являются сравнительно безопасной группой препаратов,
- Большая часть нежелательных явлений развивается только при длительном приёме препаратов.
- Наиболее приемлемыми препаратами являются ибупрофен (200-400-600мг до 4-х раз в день), и напроксен (200-500мг х 2 раза в день), оба средства хорошо изучены и достаточно безопасны если назначаются короткими курсами (2-4 недели).
- Ввиду сходной эффективности всех доступных средств, выбор в каждом отдельном случае определяется профилем безопасности препарата и его стоимостью.
- При назначении, показана оценка риска развития осложнений со стороны желудочно-кишечного тракта и сердечно-сосудистых осложнений у каждого пациента. Частота первых в большей степени усиливается приёмом неселективных НПВС, вторых — НПВС, селективных ингибиторов ЦОГ-2.
- В связи с тем, что НПВС обладают антиагрегантным действием, и их приём сопровождается риском развития тромбоцитопении, до начала лечения показано выполнение общего анализа крови.
- Контроль активности печёночных ферментов при лечении НПВС каждому пациенту не требуется. Печёночные пробы могут быть выполнены при исходном повреждении печении или при обоснованном подозрении на острое повреждение.
- У пациентов с противопоказаниями к назначению НПВС (сочетание высокого риска сердечно-сосудистых осложнений и нежелательных явлений со стороны желудочно-кишечного тракта) целесообразно использование Парацетамола в дозе 200-400мг до 2-х раз в день, курсом до 4-х недель. Другой альтернативой НПВС является препарат флупиртин (Катадолон). И парацетамол и катадолон при длительном приёме, особенно у пожилых пациентов, могут оказывать гепатотоксическое действие, в том числе, вызывать тяжёлые повреждения печени. 9 февраля 2018 года комитет по оценке фармаконадзорных рисков (PRAC) Европейского агентства по лекарственным средствам (EMA) рекомендовал отозвать регистрационное удостоверение флупиртина поскольку, несмотря на соблюдение мер осторожности, приём препарата сопровождался в отдельных случаях серьёзными повреждениями печени.
Таблица 2 Рекомендации по выбору препаратов при боли в спине*
| Группа препаратов: | Острая боль в спине < 4 недель | Подострая и хроническая боль в спине ≥ 4 недель |
|---|---|---|
| Парацетамол | + | + |
| НПВС | + | + |
| Миорелаксанты центрального действия | + | — |
| Трициклические антидепрессанты | — | + |
| Бензодиазепины | + | + |
| Трамадол, опиоиды | + | + |
Миорелаксанты центрального действия
По данным систематических обзоров показана большая эффективность комбинированного лечения НПВС и миорелаксантами центрального действия по сравнению с монотерапией НПВС.
Использование миорелаксантов сопровождается увеличением частоты нежелательных явлений, прежде всего, общей заторможенности и сонливости.
Наиболее изученным препаратом является тизанидин. Препарат используется в дозах 2-4мг х 2 раза в день. Наиболее частые нежелательные явления — седативное действие и развитие гипотензии.
Сходный эффект оказывают бензодиазепиновые транквилизаторы. Препараты этой группы могут быть использованы в условиях стационара, чтобы усилить действие НПВС.
Наркотические анальгетики
Использование препаратов этой группы ограничено набором пациентов с противопоказаниями к приёму НПВС, парацетамола и миорелаксантов центрального действия. Целесообразно назначение наркотических анальгетиков на ночь для нормализации ночного сна. Необходимо обеспечить контроль над приёмом препаратов. В отечественной практике практике назначение наркотических анальгетиков пациентам с вертеброгенными болями крайне затруднительно.
Другие препараты
С учётом данных рандомизированных клинических исследований, использование глюкокортикоидов при острой боли в спине не рекомендуется ввиду отсутствия указаний на эффективность и повышение риска развития осложнений: бессонницы, колебаний настроения и декомпенсации углеводного обмена.
К настоящему времени не накоплено достаточного количества данных в пользу назначения антидепрессантов (амитриптилина) и антиконвульсантов (габапентина) у пациентов с острой болью в спине. Однако, при хронической боли в спине рекомендуется назначение амитриптилина, вне зависимости от наличия депрессии у пациентов, если нет противопоказаний к приёму препарата. Приём амитриптилина сравнительно часто сопровождается нежелательными явлениями: сухостью во рту, сонливостью и общей слабостью, тахикардией, ортостатической гипотензией и тремором. Они исчезают вскоре после прекращения приёма препарата.
В проведённых исследованиях не удалось доказать пользы антидепрессантов — селективных ингибиторов обратного захвата серотонина (СИОЗС), тразодона, дулоксетина.
Данные в пользу назначения антиконвульсантов при хронической боли в спине получены в небольших исследованиях. Изучались прегабалин и топирамат. Указывается, что незначительное положительное действие препаратов может нивелироваться развитием нежелательных явлений, связанных с их приёмом (заторможенность, головокружение).
В небольших исследованиях показано обезболивающее и миорелаксирующее действие флупиртина (Катадолон, Катадолон-Форте) — анальгетика центрального действия, антагониста NMDA-рецепторов/селективного активатора нейрональных калиевых каналов.
В двойном-слепом многоцентровом исследовании была показана эффективность и безопасность препарата у пациентов с хронической болью в спине при приёме в течение 4-х недель. Препарат флупиртина с замедленным высвобождением (в нашей стране — Катадолон-Форте, таблетки 400мг) по обезболивающему действию и безопасности превосходил пролонгированную форму трамадола (таблетки 200мг). Частота развития нежелательных эффектов была сопоставима с плацебо.
Сходные результаты были получены и при использовании препарата для лечения подострых болей в спине*.
Препарат метаболизируется в печени, обладает существенным гепатотоксическим действием, противопоказан пациентам с печёночной недостаточностью.
Боль в спине: причины, симптомы и лечение
Боль в спине — частая причина отсутствия на работе и обращения за медицинской помощью. Это может быть неудобно и изнурительно.
Это может быть результатом травмы, активности или некоторых заболеваний. Боль в спине может возникнуть у людей любого возраста по разным причинам. По мере того, как люди становятся старше, вероятность развития боли в пояснице увеличивается из-за таких факторов, как предыдущая профессия и дегенеративное заболевание диска.
Боль в пояснице может быть связана с костным поясничным отделом позвоночника, дисками между позвонками, связками вокруг позвоночника и дисками, спинным мозгом и нервами, мышцами нижней части спины, внутренними органами брюшной полости и таза, а также кожей вокруг поясничной области.
Боль в верхней части спины может быть вызвана поражением аорты, опухолями грудной клетки и воспалением позвоночника.
Проблемы с позвоночником, такие как остеопороз, могут вызывать боли в спине.
Спина человека состоит из сложной структуры мышц, связок, сухожилий, дисков и костей, которые работают вместе, поддерживая тело и позволяя нам двигаться.
Сегменты позвоночника покрыты хрящевидными подушечками, называемыми дисками.
Проблемы с любым из этих компонентов могут привести к боли в спине.В некоторых случаях боли в спине ее причина остается неясной.
Повреждения могут быть вызваны, в частности, напряжением, состоянием здоровья и плохой осанкой.
Штамм
Боль в спине обычно возникает из-за растяжения, напряжения или травмы. Частые причины боли в спине:
- растяжение мышц или связок
- мышечный спазм
- напряжение мышц
- поврежденные диски
- травмы, переломы или падения
Действия, которые могут привести к растяжению или спазму, включают:
- поднимает что-то неправильно
- поднимает что-то слишком тяжелое
- делает резкое и неловкое движение
Структурные проблемы
Ряд структурных проблем также может привести к боли в спине.
- Разорванные диски: Каждый позвонок в позвоночнике покрыт дисками. При разрыве диска давление на нерв будет сильнее, что приведет к боли в спине.
- Вздутие диска: Подобно разрыву диска, выпуклость диска может привести к большему давлению на нерв.
- Ишиас: Острая стреляющая боль распространяется через ягодицу и вниз по задней части ноги, вызванная выпуклостью или грыжей межпозвоночного диска, давящим на нерв.
- Артрит: Остеоартрит может вызывать проблемы с суставами бедер, поясницы и других мест. В некоторых случаях пространство вокруг спинного мозга сужается. Это называется стенозом позвоночного канала.
- Аномальное искривление позвоночника: Необычное искривление позвоночника может вызвать боль в спине. Примером может служить сколиоз, при котором позвоночник выгибается в стороны.
- Остеопороз: Кости, включая позвонки позвоночника, становятся хрупкими и пористыми, что повышает вероятность компрессионных переломов.
- Проблемы с почками : Камни в почках или почечная инфекция могут вызвать боль в спине.
Движение и осанка
Принятие очень сгорбленного положения сидя при использовании компьютера со временем может привести к усилению проблем со спиной и плечами.
Боль в спине также может быть следствием некоторых повседневных дел или неправильной осанки.
Примеры включают:
- скручивание
- кашель или чихание
- напряжение мышц
- чрезмерное растяжение
- неловкое или долгое сгибание
- толкание, тянущее, поднятие или перенос чего-либо
- стоя или сидя в течение длительного времени
- напряжение шеи вперед, например, при вождении или использовании компьютера
- длительные сеансы вождения без перерыва, даже когда не сгорбились
- спать на матрасе, который не поддерживает тело и не держит позвоночник прямым
Другие причины
Некоторые заболевания могут вызывать боль в спине.
- Синдром конского хвоста: Конский хвост — это пучок корешков спинномозговых нервов, которые отходят от нижнего конца спинного мозга. Симптомы включают тупую боль в пояснице и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда возникают нарушения функции кишечника и мочевого пузыря.
- Рак позвоночника: Опухоль на позвоночнике может давить на нерв, вызывая боль в спине.
- Инфекция позвоночника: Повышенная температура и болезненная, теплая область на спине могут быть вызваны инфекцией позвоночника.
- Другие инфекции: Воспалительные заболевания органов малого таза, мочевого пузыря или почек также могут вызывать боли в спине.
- Нарушения сна: Люди с нарушениями сна чаще испытывают боль в спине, чем другие.
- Опоясывающий лишай: Инфекция, поражающая нервы, может привести к боли в спине. Это зависит от того, какие нервы поражены.
Следующие факторы связаны с повышенным риском развития боли в пояснице:
- производственная деятельность
- беременность
- малоподвижный образ жизни
- плохая физическая подготовка
- пожилой возраст
- ожирение и избыточный вес
- курение
- тяжелые физические упражнения или работа, особенно если они выполняются неправильно
- генетические факторы
- заболевания, такие как артрит и рак
Боль в пояснице также чаще встречается у женщин, чем у мужчин, возможно, из-за гормональных факторов.Стресс, беспокойство и расстройства настроения также связаны с болью в спине.
Основным признаком боли в спине является боль в любом месте спины, а иногда и в ягодицах и ногах.
Некоторые проблемы со спиной могут вызывать боль в других частях тела, в зависимости от пораженных нервов.
Боль часто проходит без лечения, но если она возникает у любого из следующих людей, следует обратиться к своему врачу:
- потеря веса
- лихорадка
- воспаление или отек на спине
- постоянная боль в спине, где лежит или отдых не помогает
- боль в ногах
- боль ниже колен
- недавняя травма, удар или травма спины
- недержание мочи
- затрудненное мочеиспускание
- недержание кала или потеря контроля над кишечником движения
- онемение вокруг гениталий
- онемение вокруг ануса
- онемение вокруг ягодиц
Когда обращаться к врачу
Если вы чувствуете онемение, покалывание или боль в спине, обратитесь за медицинской помощью:
- , не улучшается в состоянии покоя
- после травмы или падения
- с онемением в левом gs
- со слабостью
- с лихорадкой
- с необъяснимой потерей веса
Врач обычно может диагностировать боль в спине, спросив о симптомах и проведя физический осмотр.
Визуализация и другие тесты могут потребоваться, если:
- Боль в спине возникает в результате травмы
- может быть основная причина, требующая лечения
- боль сохраняется в течение длительного периода
Рентген , МРТ или компьютерная томография могут дать информацию о состоянии мягких тканей спины.
- Рентгеновские снимки могут показать выравнивание костей и обнаружить признаки артрита или перелома костей, но они могут не выявить повреждения мышц, спинного мозга, нервов или дисков.
- МРТ или КТ могут выявить грыжи межпозвоночных дисков или проблемы с тканями, сухожилиями, нервами, связками, кровеносными сосудами, мышцами и костями.
- Сканирование костей позволяет обнаружить опухоли костей или компрессионные переломы, вызванные остеопорозом. В вену вводится радиоактивное вещество или индикатор. Индикатор собирается в костях и помогает врачу обнаружить проблемы с костями с помощью специальной камеры.
- Электромиография или ЭМГ измеряет электрические импульсы, производимые нервами в ответ на мышцы.Это может подтвердить компрессию нерва, которая может возникнуть при грыже межпозвоночного диска или стенозе позвоночника.
Врач также может назначить анализ крови при подозрении на инфекцию.
Другие виды диагностики
- Хиропрактик поставит диагноз путем прикосновения или пальпации, а также визуального осмотра. Хиропрактика известна как прямой подход, в котором особое внимание уделяется коррекции суставов позвоночника. Хиропрактик также может захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.
- Остеопат также ставит диагноз путем пальпации и визуального осмотра. Остеопатия включает медленное и ритмичное растяжение, известное как мобилизация, давление или непрямые техники, а также манипуляции с суставами и мышцами.
- Физиотерапевт специализируется на диагностике проблем в суставах и мягких тканях тела.
Хроническая или острая боль?
Боль в спине подразделяется на два типа:
- Острая боль начинается внезапно и длится до 6 недель.
- Хроническая или длительная боль развивается в течение длительного периода, длится более 3 месяцев и вызывает постоянные проблемы.
Если у человека случаются как эпизодические приступы более сильной боли, так и довольно продолжительная легкая боль в спине, врачу может быть трудно определить, есть ли у него острая или хроническая боль в спине.
Боль в спине обычно проходит с помощью покоя и домашних средств, но иногда необходимо лечение.
Домашнее лечение
Безрецептурные обезболивающие, обычно нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут уменьшить дискомфорт.Наложение горячего компресса или пакета со льдом на болезненный участок также может уменьшить боль.
Отдых от напряженной деятельности может помочь, но движение ослабит скованность, уменьшит боль и предотвратит ослабление мышц.
Лечение
Если домашние процедуры не снимают боли в спине, врач может порекомендовать следующие лекарства, физиотерапию или и то, и другое.
Лекарство : Боль в спине, которая плохо поддается лечению безрецептурными обезболивающими, может потребовать рецепта на НПВП.Кодеин или гидрокодон, являющиеся наркотическими средствами, могут быть назначены на короткий период времени. Это требует тщательного наблюдения врача. В некоторых случаях могут использоваться миорелаксанты.
Могут быть прописаны антидепрессанты, такие как амитриптилин, но исследования их эффективности продолжаются, и доказательства противоречивы.
Физическая терапия: Применение тепла, льда, ультразвука и электростимуляции, а также некоторых методов расслабления мышц спины и мягких тканей может помочь облегчить боль.
По мере уменьшения боли физиотерапевт может предложить некоторые упражнения на гибкость и силу для мышц спины и живота. Также могут помочь методы улучшения осанки.
Пациенту будет рекомендовано регулярно практиковать эти техники даже после того, как боль утихнет, чтобы предотвратить повторение боли в спине.
Инъекции кортизона: Если другие варианты не эффективны, их можно вводить в эпидуральное пространство вокруг спинного мозга. Кортизон — противовоспалительный препарат.Это помогает уменьшить воспаление вокруг нервных корешков. Инъекции также могут использоваться для онемения участков, которые, как считается, вызывают боль.
Ботокс : Ботокс (токсин ботулизма), согласно некоторым ранним исследованиям, как полагают, уменьшает боль, парализуя растянутые мышцы в спазме. Эти инъекции эффективны в течение 3-4 месяцев.
Тяговое усилие : Для растяжения спины используются шкивы и грузы. Это может привести к тому, что грыжа межпозвоночного диска вернется на место. Он также может облегчить боль, но только при наложении тракции.
Когнитивно-поведенческая терапия (КПТ): КПТ может помочь справиться с хронической болью в спине, поощряя новые способы мышления. Он может включать техники релаксации и способы поддержания позитивного настроя. Исследования показали, что пациенты с КПТ, как правило, становятся более активными и выполняют упражнения, что снижает риск рецидива боли в спине.
Дополнительные методы лечения
Дополнительные методы лечения могут использоваться наряду с традиционными методами лечения или сами по себе.
Хиропрактика, остеопатия, шиацу и иглоукалывание могут помочь облегчить боль в спине, а также помочь пациенту расслабиться.
- Остеопат специализируется на лечении скелета и мышц.
- Хиропрактик лечит суставы, мышцы и кости. Основное внимание уделяется позвоночнику.
- Шиацу , также известный как терапия давлением пальцев, представляет собой вид массажа, при котором давление применяется вдоль энергетических линий в теле. Терапевт шиацу оказывает давление пальцами, большими пальцами и локтями.
- Иглоукалывание происходит из Китая. Он состоит из введения тонких игл и определенных точек на теле.Иглоукалывание может помочь организму высвободить естественные обезболивающие — эндорфины, а также стимулировать нервные и мышечные ткани.
- Йога включает определенные позы, движения и дыхательные упражнения. Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боли в спине.
Исследования дополнительных методов лечения дали неоднозначные результаты. Некоторые люди ощутили значительную пользу, а другие — нет. При рассмотрении альтернативных методов лечения важно использовать квалифицированного и зарегистрированного терапевта.
Чрескожная электрическая стимуляция нервов (ЧЭНС) — популярная терапия для пациентов с хронической болью в спине. Аппарат TENS подает небольшие электрические импульсы в тело через электроды, размещенные на коже.
Эксперты считают, что TENS стимулирует организм вырабатывать эндорфины и может блокировать сигналы боли, возвращающиеся в мозг. Исследования TENS дали неоднозначные результаты. Некоторые не показали никаких преимуществ, в то время как другие указали, что это может быть полезно для некоторых людей.
Аппарат TENS следует использовать под руководством врача или медицинского работника.
Он не должен использоваться кем-либо, кто:
TENS считается «безопасным, неинвазивным, недорогим и удобным для пациентов» и, по-видимому, уменьшает боль, но необходимы дополнительные доказательства, чтобы подтвердить его эффективность в повышении уровня активности.
Операция
Операция по поводу боли в спине проводится очень редко. Если у пациента есть грыжа межпозвоночного диска, операция может быть вариантом, особенно если есть постоянная боль и сдавление нерва, что может привести к мышечной слабости.
Примеры хирургических процедур:
- Fusion : два позвонка соединены вместе, между ними вставлен костный трансплантат. Позвонки сшивают металлическими пластинами, винтами или клетками. Существует значительно больший риск последующего развития артрита в соседних позвонках.
- Искусственный диск : Вставлен искусственный диск; он заменяет подушку между двумя позвонками.
- Дискэктомия: Часть диска может быть удалена, если она раздражает или давит на нерв.
- Частичное удаление позвонка: Небольшой участок позвонка может быть удален, если он ущемляет спинной мозг или нервы.
Внедрение клеток для регенерации дисков позвоночника: ученые из Университета Дьюка, Северная Каролина, разработали новые биоматериалы, которые могут доставлять бустерную дозу репаративных клеток в пульпозное ядро, эффективно устраняя боль, вызванную дегенеративным заболеванием диска.
Меры по снижению риска развития боли в спине состоят в основном из устранения некоторых факторов риска.
Упражнение : Регулярные упражнения помогают наращивать силу и контролировать массу тела. Аэробные упражнения с небольшой нагрузкой под руководством могут улучшить здоровье сердца, не напрягая и не дергая спину. Перед началом любой программы упражнений посоветуйтесь с врачом.
Есть два основных типа упражнений, которые люди могут выполнять, чтобы снизить риск боли в спине:
- Упражнения для укрепления кора прорабатывают мышцы живота и спины, помогая укрепить мышцы, защищающие спину.
- Тренировка на гибкость направлена на улучшение гибкости корпуса, включая позвоночник, бедра и верхнюю часть ног.
Диета : Убедитесь, что в вашем рационе достаточно кальция и витамина D, так как они необходимы для здоровья костей. Здоровая диета также помогает контролировать массу тела.
Курение : значительно более высокий процент курильщиков страдает от болей в спине по сравнению с некурящими того же возраста, роста и веса.
Масса тела : Вес, который люди несут и где они несут, влияет на риск развития боли в спине.Разница в риске возникновения боли в спине между людьми с ожирением и нормальным весом значительна. Люди, которые переносят свой вес в области живота, а не в области ягодиц и бедер, также подвержены большему риску.
Поза стоя : Убедитесь, что у вас нейтральное положение таза. Встаньте прямо, голова должна быть обращена вперед, спина прямая, и равномерно распределите свой вес на обеих ногах. Ноги должны быть прямыми, а голова — на одной линии с позвоночником.
Поза в сидячем положении : Хорошее сиденье для работы должно иметь хорошую опору для спины, подлокотники и поворотное основание.Сидя, старайтесь держать колени и бедра на одном уровне, а ступни — на полу, или используйте скамеечку для ног. В идеале вы должны уметь сидеть прямо, опираясь на поясницу. Если вы используете клавиатуру, убедитесь, что ваши локти расположены под прямым углом, а предплечья — горизонтально.
Подъем : При подъеме вещей используйте ноги, а не спину.
Держите спину настолько прямой, насколько это возможно, ноги расставлены, одна нога немного впереди, чтобы сохранять равновесие.Сгибайтесь только в коленях, вес держите близко к телу, а ноги выпрямляйте, при этом как можно меньше меняя положение спины.
Изначально сгибание спины неизбежно, но когда вы сгибаете спину, старайтесь не сутулиться и обязательно напрягите мышцы живота так, чтобы ваш таз был втянут. Самое главное, не выпрямляйте ноги перед подъемом, иначе вы использовать спину для большей части работы.
Не поднимайте и не поворачивайте одновременно: Если что-то особенно тяжелое, посмотрите, сможете ли вы поднять это с кем-нибудь.Во время подъема смотрите прямо перед собой, а не вверх или вниз, чтобы задняя часть шеи была как непрерывная прямая линия, идущая от позвоночника.
Перемещение вещей: Лучше спиной толкать предметы по полу, используя силу ног, чем тянуть их.
Обувь: Обувь на плоской подошве снижает нагрузку на спину.
Вождение автомобиля : Важно иметь надлежащую поддержку для спины. Убедитесь, что боковые зеркала заднего вида расположены правильно, чтобы их не нужно было поворачивать.Педали должны располагаться прямо перед вашими ногами. Если вы отправляетесь в долгое путешествие, делайте много перерывов. Выйдите из машины и прогуляйтесь.
Кровать: У вас должен быть матрас, который поддерживает прямой позвоночник и в то же время поддерживает вес ваших плеч и ягодиц. Используйте подушку, но не ту, которая заставляет шею наклоняться под крутым углом.
Прочтите статью на испанском языке.
Боль в спине: причины, симптомы и лечение
Боль в спине — частая причина отсутствия на работе и обращения за медицинской помощью.Это может быть неудобно и изнурительно.
Это может быть результатом травмы, активности или некоторых заболеваний. Боль в спине может возникнуть у людей любого возраста по разным причинам. По мере того, как люди становятся старше, вероятность развития боли в пояснице увеличивается из-за таких факторов, как предыдущая профессия и дегенеративное заболевание диска.
Боль в пояснице может быть связана с костным поясничным отделом позвоночника, дисками между позвонками, связками вокруг позвоночника и дисками, спинным мозгом и нервами, мышцами нижней части спины, внутренними органами брюшной полости и таза, а также кожей вокруг поясничной области.
Боль в верхней части спины может быть вызвана поражением аорты, опухолями грудной клетки и воспалением позвоночника.
Проблемы с позвоночником, такие как остеопороз, могут вызывать боли в спине.
Спина человека состоит из сложной структуры мышц, связок, сухожилий, дисков и костей, которые работают вместе, поддерживая тело и позволяя нам двигаться.
Сегменты позвоночника покрыты хрящевидными подушечками, называемыми дисками.
Проблемы с любым из этих компонентов могут привести к боли в спине.В некоторых случаях боли в спине ее причина остается неясной.
Повреждения могут быть вызваны, в частности, напряжением, состоянием здоровья и плохой осанкой.
Штамм
Боль в спине обычно возникает из-за растяжения, напряжения или травмы. Частые причины боли в спине:
- растяжение мышц или связок
- мышечный спазм
- напряжение мышц
- поврежденные диски
- травмы, переломы или падения
Действия, которые могут привести к растяжению или спазму, включают:
- поднимает что-то неправильно
- поднимает что-то слишком тяжелое
- делает резкое и неловкое движение
Структурные проблемы
Ряд структурных проблем также может привести к боли в спине.
- Разорванные диски: Каждый позвонок в позвоночнике покрыт дисками. При разрыве диска давление на нерв будет сильнее, что приведет к боли в спине.
- Вздутие диска: Подобно разрыву диска, выпуклость диска может привести к большему давлению на нерв.
- Ишиас: Острая стреляющая боль распространяется через ягодицу и вниз по задней части ноги, вызванная выпуклостью или грыжей межпозвоночного диска, давящим на нерв.
- Артрит: Остеоартрит может вызывать проблемы с суставами бедер, поясницы и других мест. В некоторых случаях пространство вокруг спинного мозга сужается. Это называется стенозом позвоночного канала.
- Аномальное искривление позвоночника: Необычное искривление позвоночника может вызвать боль в спине. Примером может служить сколиоз, при котором позвоночник выгибается в стороны.
- Остеопороз: Кости, включая позвонки позвоночника, становятся хрупкими и пористыми, что повышает вероятность компрессионных переломов.
- Проблемы с почками : Камни в почках или почечная инфекция могут вызвать боль в спине.
Движение и осанка
Принятие очень сгорбленного положения сидя при использовании компьютера со временем может привести к усилению проблем со спиной и плечами.
Боль в спине также может быть следствием некоторых повседневных дел или неправильной осанки.
Примеры включают:
- скручивание
- кашель или чихание
- напряжение мышц
- чрезмерное растяжение
- неловкое или долгое сгибание
- толкание, тянущее, поднятие или перенос чего-либо
- стоя или сидя в течение длительного времени
- напряжение шеи вперед, например, при вождении или использовании компьютера
- длительные сеансы вождения без перерыва, даже когда не сгорбились
- спать на матрасе, который не поддерживает тело и не держит позвоночник прямым
Другие причины
Некоторые заболевания могут вызывать боль в спине.
- Синдром конского хвоста: Конский хвост — это пучок корешков спинномозговых нервов, которые отходят от нижнего конца спинного мозга. Симптомы включают тупую боль в пояснице и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда возникают нарушения функции кишечника и мочевого пузыря.
- Рак позвоночника: Опухоль на позвоночнике может давить на нерв, вызывая боль в спине.
- Инфекция позвоночника: Повышенная температура и болезненная, теплая область на спине могут быть вызваны инфекцией позвоночника.
- Другие инфекции: Воспалительные заболевания органов малого таза, мочевого пузыря или почек также могут вызывать боли в спине.
- Нарушения сна: Люди с нарушениями сна чаще испытывают боль в спине, чем другие.
- Опоясывающий лишай: Инфекция, поражающая нервы, может привести к боли в спине. Это зависит от того, какие нервы поражены.
Следующие факторы связаны с повышенным риском развития боли в пояснице:
- производственная деятельность
- беременность
- малоподвижный образ жизни
- плохая физическая подготовка
- пожилой возраст
- ожирение и избыточный вес
- курение
- тяжелые физические упражнения или работа, особенно если они выполняются неправильно
- генетические факторы
- заболевания, такие как артрит и рак
Боль в пояснице также чаще встречается у женщин, чем у мужчин, возможно, из-за гормональных факторов.Стресс, беспокойство и расстройства настроения также связаны с болью в спине.
Основным признаком боли в спине является боль в любом месте спины, а иногда и в ягодицах и ногах.
Некоторые проблемы со спиной могут вызывать боль в других частях тела, в зависимости от пораженных нервов.
Боль часто проходит без лечения, но если она возникает у любого из следующих людей, следует обратиться к своему врачу:
- потеря веса
- лихорадка
- воспаление или отек на спине
- постоянная боль в спине, где лежит или отдых не помогает
- боль в ногах
- боль ниже колен
- недавняя травма, удар или травма спины
- недержание мочи
- затрудненное мочеиспускание
- недержание кала или потеря контроля над кишечником движения
- онемение вокруг гениталий
- онемение вокруг ануса
- онемение вокруг ягодиц
Когда обращаться к врачу
Если вы чувствуете онемение, покалывание или боль в спине, обратитесь за медицинской помощью:
- , не улучшается в состоянии покоя
- после травмы или падения
- с онемением в левом gs
- со слабостью
- с лихорадкой
- с необъяснимой потерей веса
Врач обычно может диагностировать боль в спине, спросив о симптомах и проведя физический осмотр.
Визуализация и другие тесты могут потребоваться, если:
- Боль в спине возникает в результате травмы
- может быть основная причина, требующая лечения
- боль сохраняется в течение длительного периода
Рентген , МРТ или компьютерная томография могут дать информацию о состоянии мягких тканей спины.
- Рентгеновские снимки могут показать выравнивание костей и обнаружить признаки артрита или перелома костей, но они могут не выявить повреждения мышц, спинного мозга, нервов или дисков.
- МРТ или КТ могут выявить грыжи межпозвоночных дисков или проблемы с тканями, сухожилиями, нервами, связками, кровеносными сосудами, мышцами и костями.
- Сканирование костей позволяет обнаружить опухоли костей или компрессионные переломы, вызванные остеопорозом. В вену вводится радиоактивное вещество или индикатор. Индикатор собирается в костях и помогает врачу обнаружить проблемы с костями с помощью специальной камеры.
- Электромиография или ЭМГ измеряет электрические импульсы, производимые нервами в ответ на мышцы.Это может подтвердить компрессию нерва, которая может возникнуть при грыже межпозвоночного диска или стенозе позвоночника.
Врач также может назначить анализ крови при подозрении на инфекцию.
Другие виды диагностики
- Хиропрактик поставит диагноз путем прикосновения или пальпации, а также визуального осмотра. Хиропрактика известна как прямой подход, в котором особое внимание уделяется коррекции суставов позвоночника. Хиропрактик также может захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.
- Остеопат также ставит диагноз путем пальпации и визуального осмотра. Остеопатия включает медленное и ритмичное растяжение, известное как мобилизация, давление или непрямые техники, а также манипуляции с суставами и мышцами.
- Физиотерапевт специализируется на диагностике проблем в суставах и мягких тканях тела.
Хроническая или острая боль?
Боль в спине подразделяется на два типа:
- Острая боль начинается внезапно и длится до 6 недель.
- Хроническая или длительная боль развивается в течение длительного периода, длится более 3 месяцев и вызывает постоянные проблемы.
Если у человека случаются как эпизодические приступы более сильной боли, так и довольно продолжительная легкая боль в спине, врачу может быть трудно определить, есть ли у него острая или хроническая боль в спине.
Боль в спине обычно проходит с помощью покоя и домашних средств, но иногда необходимо лечение.
Домашнее лечение
Безрецептурные обезболивающие, обычно нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут уменьшить дискомфорт.Наложение горячего компресса или пакета со льдом на болезненный участок также может уменьшить боль.
Отдых от напряженной деятельности может помочь, но движение ослабит скованность, уменьшит боль и предотвратит ослабление мышц.
Лечение
Если домашние процедуры не снимают боли в спине, врач может порекомендовать следующие лекарства, физиотерапию или и то, и другое.
Лекарство : Боль в спине, которая плохо поддается лечению безрецептурными обезболивающими, может потребовать рецепта на НПВП.Кодеин или гидрокодон, являющиеся наркотическими средствами, могут быть назначены на короткий период времени. Это требует тщательного наблюдения врача. В некоторых случаях могут использоваться миорелаксанты.
Могут быть прописаны антидепрессанты, такие как амитриптилин, но исследования их эффективности продолжаются, и доказательства противоречивы.
Физическая терапия: Применение тепла, льда, ультразвука и электростимуляции, а также некоторых методов расслабления мышц спины и мягких тканей может помочь облегчить боль.
По мере уменьшения боли физиотерапевт может предложить некоторые упражнения на гибкость и силу для мышц спины и живота. Также могут помочь методы улучшения осанки.
Пациенту будет рекомендовано регулярно практиковать эти техники даже после того, как боль утихнет, чтобы предотвратить повторение боли в спине.
Инъекции кортизона: Если другие варианты не эффективны, их можно вводить в эпидуральное пространство вокруг спинного мозга. Кортизон — противовоспалительный препарат.Это помогает уменьшить воспаление вокруг нервных корешков. Инъекции также могут использоваться для онемения участков, которые, как считается, вызывают боль.
Ботокс : Ботокс (токсин ботулизма), согласно некоторым ранним исследованиям, как полагают, уменьшает боль, парализуя растянутые мышцы в спазме. Эти инъекции эффективны в течение 3-4 месяцев.
Тяговое усилие : Для растяжения спины используются шкивы и грузы. Это может привести к тому, что грыжа межпозвоночного диска вернется на место. Он также может облегчить боль, но только при наложении тракции.
Когнитивно-поведенческая терапия (КПТ): КПТ может помочь справиться с хронической болью в спине, поощряя новые способы мышления. Он может включать техники релаксации и способы поддержания позитивного настроя. Исследования показали, что пациенты с КПТ, как правило, становятся более активными и выполняют упражнения, что снижает риск рецидива боли в спине.
Дополнительные методы лечения
Дополнительные методы лечения могут использоваться наряду с традиционными методами лечения или сами по себе.
Хиропрактика, остеопатия, шиацу и иглоукалывание могут помочь облегчить боль в спине, а также помочь пациенту расслабиться.
- Остеопат специализируется на лечении скелета и мышц.
- Хиропрактик лечит суставы, мышцы и кости. Основное внимание уделяется позвоночнику.
- Шиацу , также известный как терапия давлением пальцев, представляет собой вид массажа, при котором давление применяется вдоль энергетических линий в теле. Терапевт шиацу оказывает давление пальцами, большими пальцами и локтями.
- Иглоукалывание происходит из Китая. Он состоит из введения тонких игл и определенных точек на теле.Иглоукалывание может помочь организму высвободить естественные обезболивающие — эндорфины, а также стимулировать нервные и мышечные ткани.
- Йога включает определенные позы, движения и дыхательные упражнения. Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боли в спине.
Исследования дополнительных методов лечения дали неоднозначные результаты. Некоторые люди ощутили значительную пользу, а другие — нет. При рассмотрении альтернативных методов лечения важно использовать квалифицированного и зарегистрированного терапевта.
Чрескожная электрическая стимуляция нервов (ЧЭНС) — популярная терапия для пациентов с хронической болью в спине. Аппарат TENS подает небольшие электрические импульсы в тело через электроды, размещенные на коже.
Эксперты считают, что TENS стимулирует организм вырабатывать эндорфины и может блокировать сигналы боли, возвращающиеся в мозг. Исследования TENS дали неоднозначные результаты. Некоторые не показали никаких преимуществ, в то время как другие указали, что это может быть полезно для некоторых людей.
Аппарат TENS следует использовать под руководством врача или медицинского работника.
Он не должен использоваться кем-либо, кто:
TENS считается «безопасным, неинвазивным, недорогим и удобным для пациентов» и, по-видимому, уменьшает боль, но необходимы дополнительные доказательства, чтобы подтвердить его эффективность в повышении уровня активности.
Операция
Операция по поводу боли в спине проводится очень редко. Если у пациента есть грыжа межпозвоночного диска, операция может быть вариантом, особенно если есть постоянная боль и сдавление нерва, что может привести к мышечной слабости.
Примеры хирургических процедур:
- Fusion : два позвонка соединены вместе, между ними вставлен костный трансплантат. Позвонки сшивают металлическими пластинами, винтами или клетками. Существует значительно больший риск последующего развития артрита в соседних позвонках.
- Искусственный диск : Вставлен искусственный диск; он заменяет подушку между двумя позвонками.
- Дискэктомия: Часть диска может быть удалена, если она раздражает или давит на нерв.
- Частичное удаление позвонка: Небольшой участок позвонка может быть удален, если он ущемляет спинной мозг или нервы.
Внедрение клеток для регенерации дисков позвоночника: ученые из Университета Дьюка, Северная Каролина, разработали новые биоматериалы, которые могут доставлять бустерную дозу репаративных клеток в пульпозное ядро, эффективно устраняя боль, вызванную дегенеративным заболеванием диска.
Меры по снижению риска развития боли в спине состоят в основном из устранения некоторых факторов риска.
Упражнение : Регулярные упражнения помогают наращивать силу и контролировать массу тела. Аэробные упражнения с небольшой нагрузкой под руководством могут улучшить здоровье сердца, не напрягая и не дергая спину. Перед началом любой программы упражнений посоветуйтесь с врачом.
Есть два основных типа упражнений, которые люди могут выполнять, чтобы снизить риск боли в спине:
- Упражнения для укрепления кора прорабатывают мышцы живота и спины, помогая укрепить мышцы, защищающие спину.
- Тренировка на гибкость направлена на улучшение гибкости корпуса, включая позвоночник, бедра и верхнюю часть ног.
Диета : Убедитесь, что в вашем рационе достаточно кальция и витамина D, так как они необходимы для здоровья костей. Здоровая диета также помогает контролировать массу тела.
Курение : значительно более высокий процент курильщиков страдает от болей в спине по сравнению с некурящими того же возраста, роста и веса.
Масса тела : Вес, который люди несут и где они несут, влияет на риск развития боли в спине.Разница в риске возникновения боли в спине между людьми с ожирением и нормальным весом значительна. Люди, которые переносят свой вес в области живота, а не в области ягодиц и бедер, также подвержены большему риску.
Поза стоя : Убедитесь, что у вас нейтральное положение таза. Встаньте прямо, голова должна быть обращена вперед, спина прямая, и равномерно распределите свой вес на обеих ногах. Ноги должны быть прямыми, а голова — на одной линии с позвоночником.
Поза в сидячем положении : Хорошее сиденье для работы должно иметь хорошую опору для спины, подлокотники и поворотное основание.Сидя, старайтесь держать колени и бедра на одном уровне, а ступни — на полу, или используйте скамеечку для ног. В идеале вы должны уметь сидеть прямо, опираясь на поясницу. Если вы используете клавиатуру, убедитесь, что ваши локти расположены под прямым углом, а предплечья — горизонтально.
Подъем : При подъеме вещей используйте ноги, а не спину.
Держите спину настолько прямой, насколько это возможно, ноги расставлены, одна нога немного впереди, чтобы сохранять равновесие.Сгибайтесь только в коленях, вес держите близко к телу, а ноги выпрямляйте, при этом как можно меньше меняя положение спины.
Изначально сгибание спины неизбежно, но когда вы сгибаете спину, старайтесь не сутулиться и обязательно напрягите мышцы живота так, чтобы ваш таз был втянут. Самое главное, не выпрямляйте ноги перед подъемом, иначе вы использовать спину для большей части работы.
Не поднимайте и не поворачивайте одновременно: Если что-то особенно тяжелое, посмотрите, сможете ли вы поднять это с кем-нибудь.Во время подъема смотрите прямо перед собой, а не вверх или вниз, чтобы задняя часть шеи была как непрерывная прямая линия, идущая от позвоночника.
Перемещение вещей: Лучше спиной толкать предметы по полу, используя силу ног, чем тянуть их.
Обувь: Обувь на плоской подошве снижает нагрузку на спину.
Вождение автомобиля : Важно иметь надлежащую поддержку для спины. Убедитесь, что боковые зеркала заднего вида расположены правильно, чтобы их не нужно было поворачивать.Педали должны располагаться прямо перед вашими ногами. Если вы отправляетесь в долгое путешествие, делайте много перерывов. Выйдите из машины и прогуляйтесь.
Кровать: У вас должен быть матрас, который поддерживает прямой позвоночник и в то же время поддерживает вес ваших плеч и ягодиц. Используйте подушку, но не ту, которая заставляет шею наклоняться под крутым углом.
Прочтите статью на испанском языке.
Боль в спине: причины, симптомы и лечение
Боль в спине — частая причина отсутствия на работе и обращения за медицинской помощью.Это может быть неудобно и изнурительно.
Это может быть результатом травмы, активности или некоторых заболеваний. Боль в спине может возникнуть у людей любого возраста по разным причинам. По мере того, как люди становятся старше, вероятность развития боли в пояснице увеличивается из-за таких факторов, как предыдущая профессия и дегенеративное заболевание диска.
Боль в пояснице может быть связана с костным поясничным отделом позвоночника, дисками между позвонками, связками вокруг позвоночника и дисками, спинным мозгом и нервами, мышцами нижней части спины, внутренними органами брюшной полости и таза, а также кожей вокруг поясничной области.
Боль в верхней части спины может быть вызвана поражением аорты, опухолями грудной клетки и воспалением позвоночника.
Проблемы с позвоночником, такие как остеопороз, могут вызывать боли в спине.
Спина человека состоит из сложной структуры мышц, связок, сухожилий, дисков и костей, которые работают вместе, поддерживая тело и позволяя нам двигаться.
Сегменты позвоночника покрыты хрящевидными подушечками, называемыми дисками.
Проблемы с любым из этих компонентов могут привести к боли в спине.В некоторых случаях боли в спине ее причина остается неясной.
Повреждения могут быть вызваны, в частности, напряжением, состоянием здоровья и плохой осанкой.
Штамм
Боль в спине обычно возникает из-за растяжения, напряжения или травмы. Частые причины боли в спине:
- растяжение мышц или связок
- мышечный спазм
- напряжение мышц
- поврежденные диски
- травмы, переломы или падения
Действия, которые могут привести к растяжению или спазму, включают:
- поднимает что-то неправильно
- поднимает что-то слишком тяжелое
- делает резкое и неловкое движение
Структурные проблемы
Ряд структурных проблем также может привести к боли в спине.
- Разорванные диски: Каждый позвонок в позвоночнике покрыт дисками. При разрыве диска давление на нерв будет сильнее, что приведет к боли в спине.
- Вздутие диска: Подобно разрыву диска, выпуклость диска может привести к большему давлению на нерв.
- Ишиас: Острая стреляющая боль распространяется через ягодицу и вниз по задней части ноги, вызванная выпуклостью или грыжей межпозвоночного диска, давящим на нерв.
- Артрит: Остеоартрит может вызывать проблемы с суставами бедер, поясницы и других мест. В некоторых случаях пространство вокруг спинного мозга сужается. Это называется стенозом позвоночного канала.
- Аномальное искривление позвоночника: Необычное искривление позвоночника может вызвать боль в спине. Примером может служить сколиоз, при котором позвоночник выгибается в стороны.
- Остеопороз: Кости, включая позвонки позвоночника, становятся хрупкими и пористыми, что повышает вероятность компрессионных переломов.
- Проблемы с почками : Камни в почках или почечная инфекция могут вызвать боль в спине.
Движение и осанка
Принятие очень сгорбленного положения сидя при использовании компьютера со временем может привести к усилению проблем со спиной и плечами.
Боль в спине также может быть следствием некоторых повседневных дел или неправильной осанки.
Примеры включают:
- скручивание
- кашель или чихание
- напряжение мышц
- чрезмерное растяжение
- неловкое или долгое сгибание
- толкание, тянущее, поднятие или перенос чего-либо
- стоя или сидя в течение длительного времени
- напряжение шеи вперед, например, при вождении или использовании компьютера
- длительные сеансы вождения без перерыва, даже когда не сгорбились
- спать на матрасе, который не поддерживает тело и не держит позвоночник прямым
Другие причины
Некоторые заболевания могут вызывать боль в спине.
- Синдром конского хвоста: Конский хвост — это пучок корешков спинномозговых нервов, которые отходят от нижнего конца спинного мозга. Симптомы включают тупую боль в пояснице и верхней части ягодиц, а также онемение ягодиц, гениталий и бедер. Иногда возникают нарушения функции кишечника и мочевого пузыря.
- Рак позвоночника: Опухоль на позвоночнике может давить на нерв, вызывая боль в спине.
- Инфекция позвоночника: Повышенная температура и болезненная, теплая область на спине могут быть вызваны инфекцией позвоночника.
- Другие инфекции: Воспалительные заболевания органов малого таза, мочевого пузыря или почек также могут вызывать боли в спине.
- Нарушения сна: Люди с нарушениями сна чаще испытывают боль в спине, чем другие.
- Опоясывающий лишай: Инфекция, поражающая нервы, может привести к боли в спине. Это зависит от того, какие нервы поражены.
Следующие факторы связаны с повышенным риском развития боли в пояснице:
- производственная деятельность
- беременность
- малоподвижный образ жизни
- плохая физическая подготовка
- пожилой возраст
- ожирение и избыточный вес
- курение
- тяжелые физические упражнения или работа, особенно если они выполняются неправильно
- генетические факторы
- заболевания, такие как артрит и рак
Боль в пояснице также чаще встречается у женщин, чем у мужчин, возможно, из-за гормональных факторов.Стресс, беспокойство и расстройства настроения также связаны с болью в спине.
Основным признаком боли в спине является боль в любом месте спины, а иногда и в ягодицах и ногах.
Некоторые проблемы со спиной могут вызывать боль в других частях тела, в зависимости от пораженных нервов.
Боль часто проходит без лечения, но если она возникает у любого из следующих людей, следует обратиться к своему врачу:
- потеря веса
- лихорадка
- воспаление или отек на спине
- постоянная боль в спине, где лежит или отдых не помогает
- боль в ногах
- боль ниже колен
- недавняя травма, удар или травма спины
- недержание мочи
- затрудненное мочеиспускание
- недержание кала или потеря контроля над кишечником движения
- онемение вокруг гениталий
- онемение вокруг ануса
- онемение вокруг ягодиц
Когда обращаться к врачу
Если вы чувствуете онемение, покалывание или боль в спине, обратитесь за медицинской помощью:
- , не улучшается в состоянии покоя
- после травмы или падения
- с онемением в левом gs
- со слабостью
- с лихорадкой
- с необъяснимой потерей веса
Врач обычно может диагностировать боль в спине, спросив о симптомах и проведя физический осмотр.
Визуализация и другие тесты могут потребоваться, если:
- Боль в спине возникает в результате травмы
- может быть основная причина, требующая лечения
- боль сохраняется в течение длительного периода
Рентген , МРТ или компьютерная томография могут дать информацию о состоянии мягких тканей спины.
- Рентгеновские снимки могут показать выравнивание костей и обнаружить признаки артрита или перелома костей, но они могут не выявить повреждения мышц, спинного мозга, нервов или дисков.
- МРТ или КТ могут выявить грыжи межпозвоночных дисков или проблемы с тканями, сухожилиями, нервами, связками, кровеносными сосудами, мышцами и костями.
- Сканирование костей позволяет обнаружить опухоли костей или компрессионные переломы, вызванные остеопорозом. В вену вводится радиоактивное вещество или индикатор. Индикатор собирается в костях и помогает врачу обнаружить проблемы с костями с помощью специальной камеры.
- Электромиография или ЭМГ измеряет электрические импульсы, производимые нервами в ответ на мышцы.Это может подтвердить компрессию нерва, которая может возникнуть при грыже межпозвоночного диска или стенозе позвоночника.
Врач также может назначить анализ крови при подозрении на инфекцию.
Другие виды диагностики
- Хиропрактик поставит диагноз путем прикосновения или пальпации, а также визуального осмотра. Хиропрактика известна как прямой подход, в котором особое внимание уделяется коррекции суставов позвоночника. Хиропрактик также может захотеть увидеть результаты сканирования изображений и любых анализов крови и мочи.
- Остеопат также ставит диагноз путем пальпации и визуального осмотра. Остеопатия включает медленное и ритмичное растяжение, известное как мобилизация, давление или непрямые техники, а также манипуляции с суставами и мышцами.
- Физиотерапевт специализируется на диагностике проблем в суставах и мягких тканях тела.
Хроническая или острая боль?
Боль в спине подразделяется на два типа:
- Острая боль начинается внезапно и длится до 6 недель.
- Хроническая или длительная боль развивается в течение длительного периода, длится более 3 месяцев и вызывает постоянные проблемы.
Если у человека случаются как эпизодические приступы более сильной боли, так и довольно продолжительная легкая боль в спине, врачу может быть трудно определить, есть ли у него острая или хроническая боль в спине.
Боль в спине обычно проходит с помощью покоя и домашних средств, но иногда необходимо лечение.
Домашнее лечение
Безрецептурные обезболивающие, обычно нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут уменьшить дискомфорт.Наложение горячего компресса или пакета со льдом на болезненный участок также может уменьшить боль.
Отдых от напряженной деятельности может помочь, но движение ослабит скованность, уменьшит боль и предотвратит ослабление мышц.
Лечение
Если домашние процедуры не снимают боли в спине, врач может порекомендовать следующие лекарства, физиотерапию или и то, и другое.
Лекарство : Боль в спине, которая плохо поддается лечению безрецептурными обезболивающими, может потребовать рецепта на НПВП.Кодеин или гидрокодон, являющиеся наркотическими средствами, могут быть назначены на короткий период времени. Это требует тщательного наблюдения врача. В некоторых случаях могут использоваться миорелаксанты.
Могут быть прописаны антидепрессанты, такие как амитриптилин, но исследования их эффективности продолжаются, и доказательства противоречивы.
Физическая терапия: Применение тепла, льда, ультразвука и электростимуляции, а также некоторых методов расслабления мышц спины и мягких тканей может помочь облегчить боль.
По мере уменьшения боли физиотерапевт может предложить некоторые упражнения на гибкость и силу для мышц спины и живота. Также могут помочь методы улучшения осанки.
Пациенту будет рекомендовано регулярно практиковать эти техники даже после того, как боль утихнет, чтобы предотвратить повторение боли в спине.
Инъекции кортизона: Если другие варианты не эффективны, их можно вводить в эпидуральное пространство вокруг спинного мозга. Кортизон — противовоспалительный препарат.Это помогает уменьшить воспаление вокруг нервных корешков. Инъекции также могут использоваться для онемения участков, которые, как считается, вызывают боль.
Ботокс : Ботокс (токсин ботулизма), согласно некоторым ранним исследованиям, как полагают, уменьшает боль, парализуя растянутые мышцы в спазме. Эти инъекции эффективны в течение 3-4 месяцев.
Тяговое усилие : Для растяжения спины используются шкивы и грузы. Это может привести к тому, что грыжа межпозвоночного диска вернется на место. Он также может облегчить боль, но только при наложении тракции.
Когнитивно-поведенческая терапия (КПТ): КПТ может помочь справиться с хронической болью в спине, поощряя новые способы мышления. Он может включать техники релаксации и способы поддержания позитивного настроя. Исследования показали, что пациенты с КПТ, как правило, становятся более активными и выполняют упражнения, что снижает риск рецидива боли в спине.
Дополнительные методы лечения
Дополнительные методы лечения могут использоваться наряду с традиционными методами лечения или сами по себе.
Хиропрактика, остеопатия, шиацу и иглоукалывание могут помочь облегчить боль в спине, а также помочь пациенту расслабиться.
- Остеопат специализируется на лечении скелета и мышц.
- Хиропрактик лечит суставы, мышцы и кости. Основное внимание уделяется позвоночнику.
- Шиацу , также известный как терапия давлением пальцев, представляет собой вид массажа, при котором давление применяется вдоль энергетических линий в теле. Терапевт шиацу оказывает давление пальцами, большими пальцами и локтями.
- Иглоукалывание происходит из Китая. Он состоит из введения тонких игл и определенных точек на теле.Иглоукалывание может помочь организму высвободить естественные обезболивающие — эндорфины, а также стимулировать нервные и мышечные ткани.
- Йога включает определенные позы, движения и дыхательные упражнения. Некоторые из них могут помочь укрепить мышцы спины и улучшить осанку. Необходимо следить за тем, чтобы упражнения не усиливали боли в спине.
Исследования дополнительных методов лечения дали неоднозначные результаты. Некоторые люди ощутили значительную пользу, а другие — нет. При рассмотрении альтернативных методов лечения важно использовать квалифицированного и зарегистрированного терапевта.
Чрескожная электрическая стимуляция нервов (ЧЭНС) — популярная терапия для пациентов с хронической болью в спине. Аппарат TENS подает небольшие электрические импульсы в тело через электроды, размещенные на коже.
Эксперты считают, что TENS стимулирует организм вырабатывать эндорфины и может блокировать сигналы боли, возвращающиеся в мозг. Исследования TENS дали неоднозначные результаты. Некоторые не показали никаких преимуществ, в то время как другие указали, что это может быть полезно для некоторых людей.
Аппарат TENS следует использовать под руководством врача или медицинского работника.
Он не должен использоваться кем-либо, кто:
TENS считается «безопасным, неинвазивным, недорогим и удобным для пациентов» и, по-видимому, уменьшает боль, но необходимы дополнительные доказательства, чтобы подтвердить его эффективность в повышении уровня активности.
Операция
Операция по поводу боли в спине проводится очень редко. Если у пациента есть грыжа межпозвоночного диска, операция может быть вариантом, особенно если есть постоянная боль и сдавление нерва, что может привести к мышечной слабости.
Примеры хирургических процедур:
- Fusion : два позвонка соединены вместе, между ними вставлен костный трансплантат. Позвонки сшивают металлическими пластинами, винтами или клетками. Существует значительно больший риск последующего развития артрита в соседних позвонках.
- Искусственный диск : Вставлен искусственный диск; он заменяет подушку между двумя позвонками.
- Дискэктомия: Часть диска может быть удалена, если она раздражает или давит на нерв.
- Частичное удаление позвонка: Небольшой участок позвонка может быть удален, если он ущемляет спинной мозг или нервы.
Внедрение клеток для регенерации дисков позвоночника: ученые из Университета Дьюка, Северная Каролина, разработали новые биоматериалы, которые могут доставлять бустерную дозу репаративных клеток в пульпозное ядро, эффективно устраняя боль, вызванную дегенеративным заболеванием диска.
Меры по снижению риска развития боли в спине состоят в основном из устранения некоторых факторов риска.
Упражнение : Регулярные упражнения помогают наращивать силу и контролировать массу тела. Аэробные упражнения с небольшой нагрузкой под руководством могут улучшить здоровье сердца, не напрягая и не дергая спину. Перед началом любой программы упражнений посоветуйтесь с врачом.
Есть два основных типа упражнений, которые люди могут выполнять, чтобы снизить риск боли в спине:
- Упражнения для укрепления кора прорабатывают мышцы живота и спины, помогая укрепить мышцы, защищающие спину.
- Тренировка на гибкость направлена на улучшение гибкости корпуса, включая позвоночник, бедра и верхнюю часть ног.
Диета : Убедитесь, что в вашем рационе достаточно кальция и витамина D, так как они необходимы для здоровья костей. Здоровая диета также помогает контролировать массу тела.
Курение : значительно более высокий процент курильщиков страдает от болей в спине по сравнению с некурящими того же возраста, роста и веса.
Масса тела : Вес, который люди несут и где они несут, влияет на риск развития боли в спине.Разница в риске возникновения боли в спине между людьми с ожирением и нормальным весом значительна. Люди, которые переносят свой вес в области живота, а не в области ягодиц и бедер, также подвержены большему риску.
Поза стоя : Убедитесь, что у вас нейтральное положение таза. Встаньте прямо, голова должна быть обращена вперед, спина прямая, и равномерно распределите свой вес на обеих ногах. Ноги должны быть прямыми, а голова — на одной линии с позвоночником.
Поза в сидячем положении : Хорошее сиденье для работы должно иметь хорошую опору для спины, подлокотники и поворотное основание.Сидя, старайтесь держать колени и бедра на одном уровне, а ступни — на полу, или используйте скамеечку для ног. В идеале вы должны уметь сидеть прямо, опираясь на поясницу. Если вы используете клавиатуру, убедитесь, что ваши локти расположены под прямым углом, а предплечья — горизонтально.
Подъем : При подъеме вещей используйте ноги, а не спину.
Держите спину настолько прямой, насколько это возможно, ноги расставлены, одна нога немного впереди, чтобы сохранять равновесие.Сгибайтесь только в коленях, вес держите близко к телу, а ноги выпрямляйте, при этом как можно меньше меняя положение спины.
Изначально сгибание спины неизбежно, но когда вы сгибаете спину, старайтесь не сутулиться и обязательно напрягите мышцы живота так, чтобы ваш таз был втянут. Самое главное, не выпрямляйте ноги перед подъемом, иначе вы использовать спину для большей части работы.
Не поднимайте и не поворачивайте одновременно: Если что-то особенно тяжелое, посмотрите, сможете ли вы поднять это с кем-нибудь.Во время подъема смотрите прямо перед собой, а не вверх или вниз, чтобы задняя часть шеи была как непрерывная прямая линия, идущая от позвоночника.
Перемещение вещей: Лучше спиной толкать предметы по полу, используя силу ног, чем тянуть их.
Обувь: Обувь на плоской подошве снижает нагрузку на спину.
Вождение автомобиля : Важно иметь надлежащую поддержку для спины. Убедитесь, что боковые зеркала заднего вида расположены правильно, чтобы их не нужно было поворачивать.Педали должны располагаться прямо перед вашими ногами. Если вы отправляетесь в долгое путешествие, делайте много перерывов. Выйдите из машины и прогуляйтесь.
Кровать: У вас должен быть матрас, который поддерживает прямой позвоночник и в то же время поддерживает вес ваших плеч и ягодиц. Используйте подушку, но не ту, которая заставляет шею наклоняться под крутым углом.
Прочтите статью на испанском языке.
Нехирургические методы лечения боли в пояснице
Целью лечения является уменьшение боли, но оно не меняет основной источник боли.Врач обычно назначает лечение наряду с программой физиотерапии или другим режимом.
Видео об эпидуральных инъекциях стероидов при боли в спине и ногах СохранитьЭпидуральная инъекция стероидов в поясничный отдел помогает облегчить симптомы боли в пояснице за счет уменьшения воспаления вокруг спинномозговых нервов. Смотреть: Эпидуральные инъекции стероидов при боли в спине и ногах Видео
Общие медицинские процедуры включают:
Миорелаксанты. Это лекарство действует как депрессант центральной нервной системы и увеличивает подвижность напряженных мышц, снимая боль от мышечного напряжения или спазмов. Миорелаксанты не играют никакой роли в лечении хронической боли.
Наркотические обезболивающие. Наркотические препараты, также называемые опиоидами или обезболивающими, изменяют восприятие боли, ослабляя сигналы, посылаемые в мозг. Наркотические препараты чаще всего используются для снятия интенсивной кратковременной боли, например, острой боли после операции.Наркотики редко используются для лечения длительной боли, так как они имеют множество побочных эффектов и могут легко вызвать привыкание.
объявление
Подтяжки для спины. Некоторые пациенты считают, что спинной бандаж может использоваться для обеспечения комфорта и, возможно, уменьшения боли. Есть некоторые свидетельства того, что ежедневное ношение неэластичного корсета в сочетании с программой физиотерапевтических упражнений может ускорить заживление и уменьшить боль. 1 Ортез на спину также может быть полезен после операции на спине.
Эпидуральные инъекции стероидов. Эта инъекция включает стероид, вводимый непосредственно во внешнюю часть дурального мешка, который окружает спинной мозг. Живой рентгеновский снимок, называемый рентгеноскопией, используется для направления иглы в нужную область. Цель инъекции — временно облегчить боль за счет уменьшения воспаления вокруг сдавленного нервного корешка.
См. Эпидуральные инъекции стероидов в поясничный отдел при боли в пояснице и радикулите
Лечебные процедуры часто используются в сочетании с другими методами.Например, эпидуральная инъекция стероидов может обеспечить кратковременное облегчение боли, позволяющее добиться прогресса в физиотерапии.
В этой статье:
Альтернативные методы лечения
Немедицинское лечение может называться альтернативным или дополнительным лечением. Термин «альтернатива» не должен означать неполноценный, а не традиционный согласно западным медицинским стандартам.
См.Понимание CBD (каннабидиол) от боли в спине
Многие пациенты отмечают облегчение боли в пояснице после альтернативных методов лечения.Общие варианты включают:
Ручное управление. Хиропрактик или другой медицинский работник корректирует позвоночник с целью улучшения подвижности и уменьшения скованности, дискомфорта или боли. Толчки рук с разной скоростью и силой применяются для корректировки структур позвоночника. Было обнаружено, что мануальные манипуляции у некоторых людей облегчают боль в пояснице. 2
Иглоукалывание. Согласно древней китайской медицине, иглоукалывание стимулирует точки на теле, которые, как считается, корректируют «ци», или жизненную силу тела.Считается, что правильная ци уменьшает боль и дискомфорт в теле. Во время сеанса тонкие иглы вводятся в кожу примерно на час. Было показано, что иглоукалывание значительно облегчает боль у некоторых людей. 2
объявление
Лечебный массаж. Массаж, применяемый к пояснице, снимает мышечные спазмы, которые обычно вызывают боли в пояснице. Массаж также увеличивает приток крови к пояснице, что ускоряет заживление, доставляя питательные вещества и кислород к поврежденным мышцам.
Внимательная медитация. Медитация может помочь уменьшить восприятие боли и уменьшить депрессию, беспокойство и проблемы со сном, которые обычно возникают при хронической боли. Медитативные методы уменьшения боли включают в себя все, от упражнений на глубокое дыхание до подхода с измененным фокусом.
Узнайте, как йога помогает спине
Приведенный выше список не является исчерпывающим; существует гораздо больше вариантов лечения, включая более новые и менее инвазивные хирургические методы.
Список литературы
- 1.Morrisette D, Cholewicki J, Logan S, Seif G, McGowan S. Рандомизированное клиническое испытание, сравнивающее растяжимые и нерастяжимые пояснично-крестцовые ортезы и только стандартное лечение при лечении боли в пояснице. Позвоночник (Phila Pa 1976). 2014 1 октября; 39 (21): 1733-42
- 2. Фурлан А., Тазди Ф., Церцвадзе А. и др. Дополнительные и альтернативные методы лечения боли в спине II. Отчет о доказательствах / Оценка технологии № 194. Публикация AHRQ № 10 (11) E007.Роквилл, Мэриленд; Агентство медицинских исследований и качества. Октябрь 2010 г. По состоянию на 13 июля 2016 г.
Боль в спине: причины и лечение
Боль в спинеПо данным Национального института здоровья (NIH), около 80 процентов американцев в какой-то момент своей жизни испытывают боль в пояснице. Боль в спине чаще всего бывает острой, что означает, что она длится от нескольких дней до нескольких недель. Но примерно у 20 процентов людей, страдающих острой болью в пояснице, развивается хроническая боль в пояснице, то есть их боль длится 12 недель или дольше.
Работая со специалистом по обезболиванию, вы можете найти подходы, которые уменьшат вашу хроническую боль в спине и восстановят качество вашей жизни.
Что вызывает боли в спине?Боль в спине может быть вызвана несчастным случаем, поднятием тяжестей, другой напряженной деятельностью, возрастными изменениями позвоночника или определенными заболеваниями. Вот некоторые из наиболее распространенных источников боли в спине:
- Растяжения и деформации. Растяжения вызваны чрезмерным растяжением или разрывом связок, а деформации — разрывами сухожилий или мышц.
- Дегенерация межпозвонкового диска. В результате нормального процесса старения обычно резиновые диски теряют свою амортизирующую способность.
- Грыжа или разрыв межпозвоночного диска. Сжимаются межпозвоночные диски. Грыжа — это когда это сжатие заставляет диски выпирать наружу.
- Радикулопатия, включая радикулит. Сдавлен, воспален или поврежден путь спинномозгового нерва. Давление на нервный корешок приводит к боли, онемению или покалыванию, которые излучаются в другие области тела, обслуживаемые этим нервом.
- Спондилез. Нормальный износ суставов, дисков и костей вызывает общую дегенерацию позвоночника.
- Спондилолистез. Позвонок нижней части позвоночника соскальзывает с места, защемляя нервы, выходящие из позвоночника.
- Стеноз позвоночного канала. Сужение позвоночного столба оказывает давление на спинной мозг и нервы.
- Неровности скелета. Сколиоз, искривление позвоночника, обычно не вызывает боли до среднего возраста.Лордоз — это аномально выраженная дуга в пояснице.
- Артрит. Это включает остеоартрит, ревматоидный артрит и спондилит, воспаление позвонков.
Специалисты по обезболиванию работают с пациентами, чтобы диагностировать боль и лечить ее безопасно и эффективно с минимально возможным количеством побочных эффектов. Эти методы лечения не требуют приема лекарств.Фактически, лечение боли обычно более эффективно, когда используется комплексный подход. Специалисты по лечению боли понимают весь спектр вариантов обезболивания, в том числе то, как использовать их в сочетании для достижения успешного результата.
Как диагностируется причина боли в спине?Ваш врач рассмотрит следующую информацию:
- Характеристики пациента. Например, пожилой возраст связан с артритом.Ожирение создает нагрузку на спину и увеличивает вероятность дегенерации диска. Важным фактором может быть тяжелая атлетика или участие в других видах деятельности.
- История болезни. Врач задает вопросы, чтобы определить, было ли это несчастным случаем или другим специфическим фактором, повлекшим за собой травму, которая вызывает боль. Врач также спросит, где и когда вы чувствуете боль и как долго вы ее испытываете.
- Результаты медицинского осмотра. При обследовании основное внимание уделяется локализации боли.Это включает определение того, является ли боль осевой (ограничивается поясницей) или иррадирующей (распространяется на ягодицы, ноги и ступни).
- Результаты визуализации и других тестов. Опции включают рентген, магнитно-ресурсную томографию (МРТ), компьютерную томографию (КТ), УЗИ и сканирование костей.
Ишиас возникает из-за сдавления седалищного нерва, большого нерва, который проходит через ягодицы и проходит вниз по задней части ноги.Симптомы включают боль, которая распространяется по этому нерву от спины через ягодицы и вниз по ноге, иногда даже к стопе.
Ишиас обычно возникает в результате сдавления позвоночника. Но ваш врач также должен подумать, может ли это быть вызвано крошечной мышцей, называемой грушевидной мышцей, расположенной в ягодицах около верхней части тазобедренного сустава. Грушевидная мышца находится прямо под седалищным нервом и может вызывать аналогичные проблемы, если спазмирует. Специалист по обезболиванию может диагностировать эту проблему и снять мышечное напряжение с помощью инъекции.
Какие методы лечения могут облегчить боль?Лучше всего рассмотреть и использовать несколько методов лечения боли в спине, включая многообещающие новые подходы, такие как высокочастотная стимуляция спинного мозга и стимуляция ганглиев задних корешков. Приведенные ниже варианты основаны на информации, полученной от специалистов по лечению боли ASA, исследований, связанных с ASA, Национального института артрита, заболеваний опорно-двигательного аппарата и кожи и Национального института неврологических расстройств и инсульта (NINDS).
- Физиотерапия. Упражнения и растяжки могут укрепить основные группы мышц, которые поддерживают нижнюю часть спины, улучшить подвижность и гибкость и способствовать правильной осанке.
- Модификация поведения. Умение правильно двигать телом во время повседневной деятельности, особенно связанной с поднятием тяжестей, толканием или тягой, может помочь облегчить и предотвратить боль в спине. Также могут помочь здоровые привычки, такие как упражнения, расслабление, регулярный сон и правильное питание.
- Дополнительные подходы. Йога, иглоукалывание и массаж — вот те подходы, которые показали некоторую пользу.
- Спинальные манипуляции и мобилизация. Хиропрактики применяют эти методы, которые, по данным NINDS, показали краткосрочную пользу от небольшой до умеренной.
- Спинальные эпидуральные инъекции. Стероидный противовоспалительный препарат вводится в область позвоночника, называемую эпидуральным пространством. Хотя облегчение носит краткосрочный характер, несколько инъекций могут позволить вам хорошо функционировать в течение длительного периода времени.
- Инъекции нервной блокады. Анестетик и стероид вводятся в определенный нервный корешок позвоночника.
- Радиочастотная абляция. Специалист по медицине боли вводит иглу в нерв, ответственный за боль, и поражает его с помощью электрического тока, создаваемого радиоволнами. Это приводит к короткому замыканию болевых сигналов.
- Чрескожная электрическая стимуляция нервов. Эти процедуры посылают электрические сигналы низкого напряжения от небольшого устройства к болезненному участку через подушечки, прикрепленные к вашей коже.Это может обеспечить кратковременное облегчение, будь то прерывание сигналов боли в мозг или стимуляция выработки эндорфинов, естественных болеутоляющих средств организма.
- Насосы Intrathecal. Эта имплантированная помпа позволяет нажатием кнопки подавать в спинной мозг местные анестетики, наркотики и другие обезболивающие. Это может принести облегчение и избежать побочных эффектов, которые часто возникают при пероральном приеме этих препаратов.
- Низкочастотная стимуляция спинного мозга. Небольшое устройство, похожее на кардиостимулятор, имплантируется под кожу для передачи электрических импульсов в спинной мозг. Это вызывает ощущение, часто воспринимаемое как покалывание или жужжание, которое маскирует ваше восприятие боли.
- Высокочастотная стимуляция спинного мозга. Ранние данные многообещают об эффективности высокочастотных импульсов для облегчения боли без покалывания или жужжания, которые возникают при низкочастотной стимуляции. Более высокочастотные импульсы также могут обеспечить более эффективное обезболивание.
- Стимуляция ганглия задних корешков. Эта альтернатива стимуляции спинного мозга нарушает болевые сигналы, целенаправленно воздействуя на нервы, ответственные за боль. В исследовании, представленном на ежегодном собрании ANESTHESIOLOGY® 2018, исследователи сообщили об обнадеживающих результатах.
- Лекарства. Миорелаксанты, анальгетики, такие как ацетаминофен и аспирин, и нестероидные противовоспалительные препараты, такие как ибупрофен, могут помочь. Исследователи изучают эффективность невропатических препаратов, таких как габапентин.Опиоиды обычно не эффективны для лечения хронической боли в спине; в большинстве случаев их использование должно ограничиваться лечением сильной боли в течение нескольких дней после травмы, если это необходимо.
- Хирургия. Хирургическое вмешательство обычно считается последним средством после того, как более консервативные подходы потерпели неудачу. Но при некоторых состояниях требуется более раннее или немедленное рассмотрение возможности хирургического вмешательства. На странице «Сделано для этого момента», посвященной хирургии спины, представлены подробные сведения о хирургических вариантах и способах лечения боли.
Врачи-анестезиологи привержены обеспечению безопасности пациентов и высококачественной помощи, а также обладают необходимыми знаниями для понимания и лечения всего человеческого тела.
Неинвазивных методов лечения боли в пояснице
Архивировано: этому отчету больше 3 лет. Результаты могут быть использованы в исследовательских целях, но не должны считаться текущими.
Подходит ли мне эта информация?
Эта информация подходит вам, если:
- У вас боли в пояснице
- Ваша боль в пояснице , а не вызвана:
- Травма или давление на нервные корешки в позвоночнике (радикулопатия)
- Травма, вызванная большой скоростью (например, в результате автомобильной аварии)
- Беременность
- Рак, инфекция, проблемы с нервной системой, перелом костей или определенные типы артрита
- Вам исполнилось 18 лет.Эта информация взята из исследований взрослых.
Что мне скажет это резюме?
Это резюме ответит на следующие вопросы:
- Что такое боль в пояснице?
- Как лечится боль в пояснице?
- Лекарства
- Немедицинские процедуры, такие как тепло, упражнения и массаж
- Что исследователи обнаружили о лечении боли в пояснице?
- Каковы возможные побочные эффекты лекарств для лечения боли в пояснице?
- Что мне следует обсудить со своим лечащим врачом * о лечении боли в пояснице?
* Ваш лечащий врач может включать вашего лечащего врача, практикующую медсестру, фельдшера, специалиста по костям (ортопед), специалиста по нервным заболеваниям (невролог), специалиста по физической медицине и реабилитации (физиотерапевт), физиотерапевта или другого терапевта.
Примечание : Это краткое описание охватывает только неинвазивные методы лечения боли в пояснице. В нем не обсуждаются инвазивные методы лечения, такие как хирургическое вмешательство или уколы в спину (эпидуральные инъекции).
Каков источник этой информации?
Эта информация взята из отчета об исследовании, финансируемом Агентством по исследованиям и качеству в области здравоохранения, федеральным правительственным агентством.
Исследователи просмотрели 156 исследований неинвазивных методов лечения боли в пояснице.Исследования были опубликованы до апреля 2015 года. Медицинские работники, исследователи, эксперты и общественность оставили отзывы на отчет до его публикации.
Понимание вашего состояния
Что такое боль в пояснице?
Боль в пояснице может быть тупой и ноющей или острой и колющей. Боль может быть легкой или сильной, вы можете чувствовать покалывание или жжение. У вас также могут появиться боли в ногах.
Вы можете чувствовать скованность, вам может быть трудно встать прямо или пошевелить поясницей.Боль в пояснице может затруднить повседневную деятельность.
- Острая боль в пояснице продолжается до 4 недель
- Подострая боль в пояснице длится от 4 до 12 недель
- Хроническая боль в пояснице продолжается 12 недель и более
Часто бывает трудно узнать точную причину боли в пояснице. Есть много возможных причин. Одна из возможных причин — напряжение или разрыв мышц или связок, поддерживающих вашу спину. Боль в пояснице также может быть вызвана спазмом мышц спины.
Ваш лечащий врач может поговорить с вами о вашей истории боли в пояснице и провести медицинский осмотр. И то и другое может помочь исключить любые серьезные заболевания, которые могут вызывать боль в пояснице (например, рак, инфекция позвоночника или почек).
Общие сведения о ваших возможностях
Как лечится боль в пояснице?
Существует множество вариантов лечения острой, подострой и хронической боли в пояснице.
- Лекарство : Ваш лечащий врач может посоветовать лекарство для уменьшения боли и отека или для расслабления мышц.
- Большинство лекарств принимают внутрь, но некоторые вводятся в виде инъекций или через внутривенную трубку в руке.
- Некоторые лекарства продаются без рецепта, а на некоторые требуется рецепт.
- Немедицинские процедуры : Ваш лечащий врач может также предложить немедицинские процедуры, такие как тепло, упражнения или массаж.
Боль в пояснице часто проходит через 4 недели или меньше. В некоторых случаях для устранения боли в пояснице может потребоваться 12 недель или более.У многих людей боль в пояснице проходит без специального лечения.
В таблицах ниже перечислены некоторые методы лечения острой боли в пояснице (длится 4 недели или меньше) и подострой боли в пояснице (длится от 4 до 12 недель). В таблицах также перечислены результаты исследований исследователей о том, насколько эффективны методы лечения для уменьшения боли. В отношении некоторых (но не всех) процедур также проводятся исследования того, насколько хорошо они помогают вам вернуться к повседневной деятельности.
| Лечение | О лечении | Ученые обнаружили |
|---|---|---|
| Тепло | Горячий компресс или тепловое обертывание, которое вы кладете на спину | Тепло помогает уменьшить боль и помогает вернуться к повседневной деятельности. |
| Массаж | Опытный терапевт трет вашу спину разными движениями и поглаживаниями | Массаж, по-видимому, уменьшает боль и помогает вернуться к повседневной деятельности, но необходимы дополнительные исследования, чтобы узнать это наверняка. |
| Вид лекарства | О лекарстве | Ученые обнаружили |
|---|---|---|
| НПВП (нестероидные противовоспалительные препараты) Примеры включают целекоксиб (Celebrex®), диклофенак (Zorvolex®), ибупрофен (Advil®, Motrin®), мелоксикам (Mobic®), напроксен (Aleve®) и пироксикам (Feldene®) | Вид лекарства для уменьшения боли и отека | НПВП немного помогают уменьшить боль. |
| Мышечные релаксанты Примеры включают баклофен (Lioresal®), каризопродол (Soma®) и циклобензаприн (Amrix®, Flexeril®) | Средство для расслабления мышц и уменьшения боли | Миорелаксанты помогают уменьшить боль. |
| PainRelievers Ацетаминофен (Тайленол®) | Тип лекарства для уменьшения боли Примечание : Ацетаминофен (Тайленол®) отличается от НПВП тем, что он только уменьшает боль и не уменьшает отек. | Ацетаминофен (Тайленол®) , по-видимому, не уменьшает боль, , но необходимы дополнительные исследования, чтобы точно знать это. |
В следующих таблицах перечислены некоторые методы лечения хронической боли в пояснице (длящейся более 12 недель). В таблицах также перечислены результаты исследований исследователей о том, насколько эффективны методы лечения для уменьшения боли. В отношении некоторых (но не всех) процедур также проводятся исследования того, насколько хорошо они помогают вам вернуться к повседневной деятельности.
| Лечение | О лечении | Ученые обнаружили |
|---|---|---|
| Иглоукалывание | Опытный терапевт вводит тонкие иглы в кожу в определенных точках | Иглоукалывание помогает уменьшить боль и помогает вернуться к повседневной деятельности. |
| Многопрофильная реабилитация | Программа, которая включает как физическое лечение (например, физиотерапию), так и психосоциальное лечение (например, беседу с квалифицированным терапевтом) | Многопрофильная реабилитация помогает уменьшить боль и может помочь вам вернуться к повседневной деятельности. |
| Упражнение | Конкретные виды упражнений, например, те, которые помогают ускорить сердцебиение (например, бег трусцой), увеличивают мышечную силу или растягивают мышцы | Упражнения помогают a little уменьшить боль и могут помочь вам вернуться к повседневной деятельности. |
| Спинальные манипуляции | Обученный терапевт (например, мануальный терапевт) или другой медицинский работник использует свои руки или устройство для оказания давления на вашу спину и коррекции положения позвоночника | Манипуляции с позвоночником, как и упражнения, уменьшают боль и помогают вернуться к повседневной деятельности. |
| Йога | Деятельность, при которой вы занимаетесь определенными позами, выполняете дыхательные упражнения, а также можете медитировать | Похоже, что йога уменьшает боль и помогает вернуться к повседневной деятельности, но необходимы дополнительные исследования, чтобы узнать это наверняка. |
| Тай-чи | Деятельность, которая включает определенные позы, мягкие движения, концентрацию ума, дыхание и расслабление | Тай-чи, кажется, уменьшает боль и помогает вернуться к повседневной деятельности, но необходимы дополнительные исследования, чтобы узнать это наверняка. |
| Прогрессивное расслабление | Тип терапии, при котором вы напрягаете и расслабляете определенные группы мышц до тех пор, пока не расслабятся все мышцы. | Прогрессивная релаксация, по-видимому, уменьшает боль, но необходимы дополнительные исследования, чтобы точно знать это. |
| ЭМГ (электромиография) биологическая обратная связь | Тип терапии, при которой тренажер отслеживает, как вы напрягаете мышцы спины, чтобы вы могли научиться их расслаблять. | Биологическая обратная связь ЭМГ, по-видимому, уменьшает боль, но необходимы дополнительные исследования, чтобы знать это наверняка. |
| Когнитивно-поведенческая терапия | Тип терапии, при которой квалифицированный терапевт помогает вам научиться лучше справляться с болью | Когнитивно-поведенческая терапия, по-видимому, уменьшает боль, но необходимы дополнительные исследования, чтобы убедиться в этом наверняка. |
| Вид лекарства | О лекарстве | Ученые обнаружили |
|---|---|---|
| НПВП (нестероидные противовоспалительные препараты) — целекоксиб (Celebrex®), диклофенак (Zorvolex®), ибупрофен (Advil®, Motrin®), мелоксикам (Mobic®), напроксен (Aleve®) и пироксикам (Aleve®) и пироксикам. Feldene®) | Вид лекарства для уменьшения боли и отека | НПВП помогают уменьшить боль. |
| Антидепрессанты SNRI (ингибитор обратного захвата серотонина и норэпинеферина) антидепрессанты — дулоксетин (Cymbalta®) Трициклические антидепрессанты — амитриптилин (без названия), дезипрамин (Норпрамин®), имипрамин (Тофранил®) и нортриптилин (Авентил®, Памелор®) | Тип лекарства, предназначенный для лечения депрессии, но также иногда используемый для снятия боли. Примечание : Некоторые антидепрессанты могут помочь при лечении боли. Прием антидепрессанта от боли в пояснице не означает, что проблема в вашем уме. |
|
| Опиоиды — трамадол, гидрокодон, гидроморфон, морфин и оксикодон | Тип лекарства для лечения сильной боли Предупреждение : Опиоиды могут иметь серьезные побочные эффекты, такие как злоупотребление, зависимость и передозировка.Передозировка может привести к летальному исходу. |
|
Как насчет других методов лечения, не перечисленных в этом обзоре?
Возможно, вы слышали о других методах лечения боли в пояснице, помимо перечисленных в этом резюме.Если вас интересует какое-либо лечение боли в пояснице, обсудите его со своим лечащим врачом.
Каковы возможные побочные эффекты лекарств от боли в пояснице?
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) перечисляет следующие возможные побочные эффекты лекарств для лечения боли в пояснице. Тот факт, что возможен побочный эффект, не означает, что он у вас будет.
| Класс наркотиков | Возможные побочные эффекты | Предупреждения |
|---|---|---|
| НПВП (нестероидные противовоспалительные препараты) — Целекоксиб (Целебрекс®), диклофенак (Зорволекс®), ибупрофен (Адвил®, Мотрин®), мелоксикам (Мобик®), напроксен (Алеве®) и пироксикам. Feldene®) |
|
|
| Мышечные релаксанты — баклофен (Лиорезал®), каризопродол (Сома®) и циклобензаприн (Амрикс®, Флексерил®) |
|
|
| SNRI (ингибитор обратного захвата серотонина и норадреналина) Антидепрессант — дулоксетин (Cymbalta®) |
|
|
| Опиоиды — трамадол, гидрокодон, гидроморфон, морфин и оксикодон |
|
|
Принятие решения
О чем следует думать, принимая решение о лечении?
Вы и ваш лечащий врач можете обсудить, что может быть лучше всего для лечения боли в пояснице. Вот некоторые вещи, о которых стоит подумать. Обязательно поделитесь своими мыслями со своим врачом.
- Как боль в пояснице влияет на вашу повседневную жизнь?
- Каковы ваши цели лечения?
- Какая процедура вам больше всего подходит?
- Какие возможные побочные эффекты лечения вас беспокоят?
- Как стоимость лечения может повлиять на ваше решение?
- Сколько времени у вас есть на лечение?
Спросите у своего лечащего врача
- Какое лечение, по вашему мнению, может быть лучшим для меня? Почему?
- Что может помочь моей боли в пояснице в краткосрочной перспективе?
- Что может помочь при боли в пояснице в долгосрочной перспективе?
- Может ли лекарство помочь при боли в пояснице? Если да, то какой?
- Какие побочные эффекты следует учитывать? Когда я должен вам о них рассказать?
- Могут ли немедикаментозные методы лечения помочь моей боли в пояснице?
- Сколько времени нужно, чтобы лечение начало действовать?
- Можно еще что-нибудь попробовать?
Источник
Информация в этом резюме исходит от Чоу Р., Дейо Р., Фридли Дж., Скелли А., Хашимото Р., Веймера М., Фу Р., Дана Т., Краегеля П., Гриффина Дж., Грусинга С., Бродта Э.Неинвазивные методы лечения боли в пояснице. Сравнительный обзор эффективности № 169. (Подготовлен Тихоокеанским Северо-западным научно-практическим центром по контракту № 290-2012-00014-I.) Публикация AHRQ № 16-EHC004-EF. Роквилл, Мэриленд: Агентство медицинских исследований и качества; Февраль 2016 г. Дополнительная информация поступила из MedlinePlus, службы Национальной медицинской библиотеки и Национальных институтов здравоохранения.
Это резюме было подготовлено Центром клинических решений и коммуникаций им. Джона М. Эйзенберга при Медицинском колледже Бейлора, Хьюстон, Техас.Его написали Амелия Уильямсон Смит, магистр медицины, Дэвид Гилкрист, доктор медицины, Фрэнк Домино, доктор медицины, и Майкл Фордис, доктор медицины.Люди с болями в пояснице дали отзывы на это резюме.
Причины, лечение и когда обратиться к врачу
Боль в спине — очень распространенное заболевание, хотя и однозначно переживаемое. От тупых или пульсирующих болей при остеоартрите позвоночника до прострела, острой боли при разрыве межпозвоночного диска, боли в спине также могут приходить и уходить, быть постоянными, усиливаться при упражнениях или длительном сидении и / или быть связаны с неврологическими симптомами, такими как онемение и покалывание.
Хотя боль в спине может расстраивать и изнурять, положительным моментом является то, что большинство из эпизодов боли в спине проходят или проходят при минимальном уходе и обычно в течение нескольких недель.
Иллюстрация Александры Гордон, VerywellОбщие причины
Есть несколько потенциальных причин боли в спине. Вот некоторые из наиболее распространенных причин, хотя это не исчерпывающий список.
Растяжение / растяжение мышц
Растяжения мышц и растяжения являются, пожалуй, наиболее частыми причинами болей в спине, особенно в нижней части спины.Под деформацией понимается разрыв мышцы или сухожилия (фиброзной ткани, соединяющей мышцу с костью), а под растяжением — разрыв связки (фиброзной ткани, соединяющей две кости вместе).
При этих слезах — которые возникают в результате травмы, например, подъема кушетки или постепенного чрезмерного использования — возникает воспаление, вызывающее боль и, в некоторых случаях, мышечные спазмы.
Боль, вызванная растяжением мышц или растяжением спины, может варьироваться от легкой до изнурительной и часто описывается как «общая боль», которая проникает в ягодицы и усиливается при движении и успокаивается во время отдыха.Наряду с болью, мышечная ригидность и ограниченный диапазон движений часто наблюдаются при растяжении мышц и растяжении связок спины.
Вздутие и разрыв диска
Диски позвоночника расположены между соседними позвонками и служат амортизирующими подушками. По ряду причин — включая естественный процесс старения, травмы позвоночника, увеличение веса, курение и повторяющиеся нагрузки на позвоночник (например, длительное сидение или поднятие тяжелых предметов) — диски начинают портиться. со временем, делая их более склонными к выпячиванию или выступанию наружу (так называемый выпуклый или соскальзывающий диск).Взаимодействие с другими людьми
Со временем выпуклый диск (без лечения) может со временем порваться. Когда диск разрывается, высвобождается его внутреннее содержимое (пульпозное ядро), которое сдавливает близлежащие нервные корешки или сам спинной мозг. Разорванный диск называется разрывом диска или грыжей межпозвоночного диска.
Разрыв межпозвоночного диска в пояснице вызывает острую боль в спине, которая может переходить в ягодицы, пах и / или одну ногу. Точно так же разрыв межпозвоночного диска в шее может вызвать боль, которая распространяется вниз по руке. Помимо боли, грыжа межпозвоночного диска может вызывать неврологические симптомы, такие как мышечная слабость, онемение и покалывание.
Артроз позвоночника
Остеоартрит может поражать любой сустав в теле, включая мелкие суставы позвоночника (называемые позвоночными или фасеточными суставами). Остеоартрит позвоночника возникает в результате «износа» хряща, расположенного между суставами позвоночника.
По мере износа хряща может развиться тупая, ноющая или пульсирующая боль, которая усиливается при движении. Может возникнуть неприятное ощущение крепитации (ощущение хлопка), когда хрящ полностью изнашивается и суставы начинают тереться друг о друга.Жесткость суставов и ограниченный диапазон движений также могут возникать при остеоартрите позвоночника.
По мере прогрессирования остеоартрита позвоночника в организме образуются новые костные наросты, стабилизирующие сустав. Эти костные шпоры могут в конечном итоге сдавливать близлежащие корешки спинномозговых нервов, вызывая онемение и покалывание, как при разрыве диска.
Помимо естественного процесса старения, ожирение может способствовать развитию остеоартрита позвоночника, поскольку лишний вес создает дополнительную нагрузку на позвоночные суставы.
Ишиас
Ишиас — это сдавление или защемление седалищного нерва, часто вызванное грыжей межпозвоночного диска или костной шпорой. Травма или травма таза, ягодиц или бедра, диабет, длительное сидение и синдром грушевидной мышцы, когда малая мышца в ягодицах спазмирует и раздражает седалищный нерв, также могут вызывать ишиас.
Поскольку седалищный нерв является самым длинным нервом в организме (идет от основания позвоночника вниз по обеим ногам), его сжатие может привести к боли в пояснице, которая распространяется на ягодицы и вниз по ногам до подошв ( обычно с одной стороны).Помимо жжения и / или схваткообразной боли, пациенты могут испытывать покалывание, онемение и мышечную слабость.
Стеноз позвоночного канала
Стеноз позвоночного канала вызывает боли в спине у стареющего населения. По мере того, как вы становитесь старше, позвоночный канал постепенно сужается или сужается, отчасти из-за остеоартрита и утолщения тканей позвоночника. Если позвоночный канал становится слишком плотным, нервные корешки могут сдавливаться, вызывая неврологические симптомы, такие как слабость, онемение и покалывание.
Помимо возраста и артрита, другие состояния, которые могут привести к развитию стеноза позвоночника, включают сколиоз и болезнь Педжета — состояние, при котором наблюдается дефект роста и разрушения костей.
Травматическая травма, например, в результате автомобильной аварии, также может привести к стенозу позвоночника (из-за внезапного отека и воспаления в позвоночном канале).
Спондилолиз и спондилолистез
Спондилолиз — это стрессовый перелом одного из позвонков.Это заболевание чаще всего встречается у детей и подростков, которые занимаются такими видами спорта, как гимнастика или футбол, которые вызывают повторяющуюся нагрузку на нижнюю часть спины.
Спондилолиз также может возникать в результате травмы позвоночника или дегенеративных изменений старения, которые вызывают потерю нормальных стабилизирующих структур позвоночного столба.
Если стрессовый перелом слишком сильно ослабляет позвонки, позвонок становится нестабильным и начинает «скользить» — это состояние называется спондилолистезом.Симптомы спондилолистеза включают боль и скованность в месте смещения позвонка.
Кроме того, если соскользнувший позвонок защемляет близлежащие нервные корешки, может возникнуть излучающая боль (например, боль, которая простреливает руки в руки и палец) и неврологические симптомы, такие как покалывание, онемение и слабость.
Остеопороз
Остеопороз — это ослабление костей, из-за которого они становятся более склонными к переломам. Боль в спине от остеопороза чаще всего связана с компрессионным переломом позвонка.Часто при компрессионном переломе человек не сообщает о травме в анамнезе, а скорее отмечает внезапную боль в спине после простого действия, такого как наклонение или чихание.
Боль при компрессионном переломе позвонка часто ощущается в пояснице или в середине спины (там, где произошел перелом). В редких случаях боль распространяется на другие части тела, например живот или ноги. Вообще говоря, боль от компрессионного перелома часто усиливается при движении, уменьшается в покое или в положении лежа и варьируется по качеству от острой до тупой.
Сколиоз
Сколиоз — это состояние, при котором позвоночник изгибается и изгибается, как буква «S» или буква «C». Обычно он развивается в детстве или в подростковом возрасте. В большинстве случаев причина сколиоза неизвестна, хотя может быть связана с травмой или врожденным дефектом. В некоторых случаях у нескольких членов семьи будет сколиоз, что указывает на потенциальный генетический компонент.
Из-за искривления и скручивания позвоночника при сколиозе у человека может развиться дискомфорт в шее и спине, а при достаточно сильном — проблемы с дыханием.
Редкие причины
Реже боль в спине возникает из-за общего (системного) заболевания, такого как анкилозирующий спондилит, или чего-то более тревожного, например, опухоли или инфекции.
Анкилозирующий спондилит (AS)
АС — это хроническое воспалительное заболевание суставов позвоночника (позвонков), которое вызывает боль в пояснице и скованность, обычно начинающуюся в возрасте до 40 лет. Боль в спине при АС имеет тенденцию уменьшаться при физических нагрузках и усиливается ночью.
Рак
Опухоль позвоночника может возникнуть сама по себе (так называемая первичная опухоль позвоночника) или в результате рака в другом месте тела (так называемый метастатический рак).В дополнение к грызущей боли в спине, которая часто усиливается ночью и может отдавать в плечи и шею, человек может испытывать необъяснимую потерю веса и необычную усталость.
Инфекция
Инфекция позвоночника, называемая вертебральным дискитом или остеомиелитом, вызывает сильную постоянную боль. Удивительно, но, несмотря на наличие инфекции, у человека может не быть лихорадки. История предшествующей операции на спине может указать на наличие инфекции.
Синдром конского хвоста
Синдром конского хвоста — это редкий синдром, который возникает, когда пучок нервов, расположенный в нижней части спинного мозга, повреждается или раздражается.Помимо боли в пояснице, человек может испытывать онемение или покалывание, распространяющиеся по одной или обеим ногам, «провисание стопы», сексуальную дисфункцию и проблемы с контролем мочевого пузыря и кишечника.
Иллюстрация Александры Гордон, VerywellКогда обращаться к врачу
Большинство эпизодов боли в спине длятся несколько дней и полностью проходят в течение нескольких недель. Если у вас возникла новая боль в спине, вам следует обратиться к врачу, чтобы узнать, нужно ли вам дальнейшее обследование. Есть также несколько предупреждающих знаков, которые могут указывать на проблему, требующую немедленной оценки:
- Боль в спине не проходит несколько дней
- Твоя боль в спине будит тебя ночью
- Вам трудно контролировать свой кишечник или мочевой пузырь
- У вас жар, озноб, пот или другие признаки инфекции
- Любые другие необычные симптомы
Диагностика
Подробный медицинский анамнез и физическое обследование лежат в основе диагностики боли в спине с последующим визуализацией и лабораторными исследованиями, если у человека есть симптомы «красного флага», такие как лихорадка, указывающие на возможную инфекцию, или необъяснимую потерю веса, указывающую на рак или воспалительный артрит, подобный AS.
История болезни
Прежде чем обследовать вашу спину, ваш врач задаст вам несколько вопросов о вашей боли в спине, например, когда она началась, что делает ее хуже и лучше, и есть ли у вас какие-либо сопутствующие симптомы, такие как онемение или покалывание. Чтобы ускорить этот процесс, может быть полезно прийти на прием с письменным описанием вашей боли (как можно лучше).
Медицинский осмотр
Во время медицинского осмотра ваш врач внимательно осмотрит и надавит на структуры вашего позвоночника, а также на мышцы, соответствующие области боли.
Тщательное неврологическое обследование, которое включает проверку ног на прочность, ощущения и рефлексы, также важно для определения источника вашей боли.
Иногда определенные приемы могут помочь вашему врачу точно установить диагноз. Например, ваш врач может провести тест на прямую ногу, в котором он поднимает вашу ногу, пока вы лежите на спине.
Во время этого маневра боль, которая исходит ниже вашего колена, указывает на боль нервных корешков L4-S1, что означает, что эти нервные корешки сжимаются или раздражаются, часто из-за грыжи межпозвоночного диска или костной шпоры от артрита.Взаимодействие с другими людьми
Лаборатории
В зависимости от подозрений вашего врача в отношении определенного диагноза он может назначить различные анализы крови. Например, если вашего врача беспокоит инфекция или рак, он может назначить общий анализ крови и маркеры воспаления, такие как скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ).
Изображения
Визуализирующие исследования обычно не нужны при острой боли в пояснице, если нет симптомов или признаков рака, инфекции, перелома или синдрома конского хвоста.Если требуется визуализация, обычно выбирают магнитно-резонансную томографию (МРТ), альтернативой является компьютерная томография (КТ).
Дифференциальная диагностика
Когда ваш врач оценивает вашу боль в спине, он будет учитывать другие состояния здоровья, которые вызывают боль в вашей спине. Например, некоторые желудочно-кишечные заболевания могут указывать на боль в спине, включая панкреатит, заболевание желчного пузыря и язвенную болезнь. Однако обычно присутствуют и другие симптомы, указывающие на проблему с пищеварением (в отличие от проблемы опорно-двигательного аппарата), например дискомфорт в животе или тошноту и рвоту.
Точно так же опоясывающий лишай (опоясывающий лишай) может вызывать боль в спине — что интересно, часто боль возникает до появления сыпи.
Что еще более тревожно, аневризма брюшной аорты (АБА) может указывать на боль в спине, обычно в средней и нижней частях. Человек с аневризмой брюшной аорты может также испытывать дискомфорт в животе вместе с ощущением пульсации в брюшной полости.
Другие состояния, которые могут указывать на боль в спине, включают:
Если ваш врач подозревает наличие указанного источника боли в спине, может быть проведено обследование органов малого таза или брюшной полости, а также различные анализы крови или мочи.
Лечение
Самым неприятным аспектом лечения боли в спине является то, что симптомы часто исчезают. Большинство людей полностью выздоравливают, просто избегая нагрузки на спину. Однако имейте в виду, что это не означает продолжительный постельный режим. Вместо этого медленная и умеренная физическая активность может сократить время восстановления.
Самообслуживание
Пациенты часто обнаруживают, что такие стратегии, как отдых, лед и тепло, могут облегчить их боль и, возможно, ускорить процесс заживления.
Лекарства
Если основные методы лечения боли в спине не уменьшают ваши симптомы, следующим шагом будет обращение к врачу. В зависимости от симптомов и продолжительности проблемы ваш врач может составить схему лечения, которая может включать прием одного или нескольких лекарств. Два наиболее распространенных лекарства, используемых для лечения боли в пояснице, включают нестероидные противовоспалительные средства (НПВП) и миорелаксанты.
Эпидуральные спинномозговые инъекции, при которых стероид (кортизон) вводится в эпидуральное пространство вокруг позвоночника, иногда используются для облегчения симптомов ишиаса и спондилолистеза.При остеоартрите позвоночника для снятия боли иногда рекомендуется инъекция стероидов в пораженный фасеточный сустав.
Физиотерапия
Ваш врач может порекомендовать физиотерапию, чтобы помочь укрепить и растянуть мышцы спины, улучшить подвижность и функциональность, а также облегчить боль. Кроме того, режим упражнений с малой нагрузкой, например ходьба, плавание или езда на велосипеде, может помочь улучшить диапазон движений и гибкость при таких состояниях, как спондилолистез, остеоартрит позвоночника или ишиас.
Дополнительная и альтернативная медицина
Вот некоторые примеры потенциально успокаивающей дополнительной терапии:
Добавки, такие как магний или витамин D, также могут помочь облегчить боль в спине. Однако не забудьте поговорить со своим врачом, прежде чем принимать какие-либо витамины, травы или добавки, чтобы убедиться, что они подходят и безопасны для вас.
Хирургия позвоночника
Операция на позвоночнике обычно предназначена для лечения боли в спине, которая не проходит с помощью простых шагов.Однако при некоторых состояниях может потребоваться операция. Ваш врач может помочь вам определить, когда операция может быть подходящим лечением для вашего состояния.
Профилактика
Боль в спине — одно из самых распространенных и неприятных недугов. Положительным моментом является то, что есть несколько стратегий, которые вы можете предпринять, чтобы предотвратить возникновение и / или прогрессирование боли в спине.
Некоторые стратегии включают:
- Поддержание здорового веса
- Участие в программе упражнений, которая укрепляет ваши основные мышцы и отличается мягкостью и малой нагрузкой (например, плавание, ходьба, йога или пилатес)
- Практика правильной осанки и механики тела (e.грамм. подъем, сгибая колени, а не талию)
- Сон на кровати, которая хорошо поддерживает позвоночник
- Избегание вредных привычек, таких как курение
Слово Verywell
Хотя получение информации о боли в спине является упреждающим, не забудьте проверить это, чтобы оптимизировать процесс выздоровления. Вы заслуживаете того, чтобы как можно скорее вернуться к тому, чтобы чувствовать себя лучше и наслаждаться жизнью.
.
