МРТ кости голени в Санкт-Петербурге в центре МРТ «Ами»
- Главная
- МРТ суставов
- МРТ кости голени
ЭКСПЕРТНОСТЬ
Врачи-рентгенологи со стажем до 36 лет
КАЧЕСТВО
Томограф Siemens 1,5 Тл экспертного класса
ОПЕРАТИВНОСТЬ
Расшифровка МРТ уже
через 30 минут*
ОПЫТ
Работаем с 2008 года, более 55 000 исследований
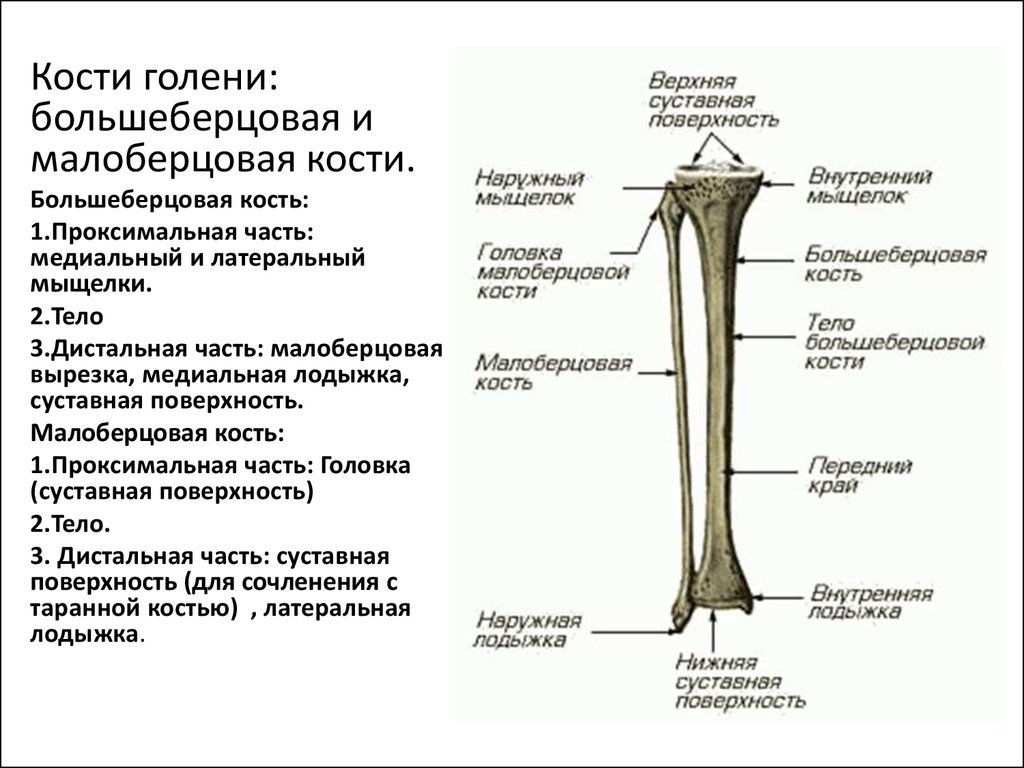
Кости голени — это большеберцовая и малоберцовая кости, между которыми расположена межкостная перепонка. При ходьбе могут возникать боли в голени, которые могут быть вызваны различными причинами.
Расшифровка в течение часа*
Запись на удобное время
Высокий стаж рентгенологов
Новый томограф 1,5 Тл
ЭКСПЕРТНОСТЬ
Врачи-рентгенологи со стажем до 36 лет
КАЧЕСТВО
Томограф Siemens 1,5 Тл экспертного класса
ОПЕРАТИВНОСТЬ
«> Расшифровка МРТ ужечерез 30 минут*
ОПЫТ
Работаем с 2008 года, более 55 000 исследований
Кости голени — это большеберцовая и малоберцовая кости, между которыми расположена межкостная перепонка. При ходьбе могут возникать боли в голени, которые могут быть вызваны различными причинами.
Расшифровка в течение часа*
Запись на удобное время
Высокий стаж рентгенологов
Новый томограф 1,5 Тл
- Награды
Победитель
Всероссийской премии ПроДокторов — 2022
Фотографии центра
Добро пожаловать в наш центр!
Если у вас возникли вопросы по работе центра, то вы можете написать письмо директоруДля оценки состояния костных тканей наиболее эффективными способами диагностики остаются компьютерная томография и рентгенография.
При помощи МРТ визуализируются мягкие ткани, сухожилия, нервы и суставы исследуемой области — можно с уверенностью сказать, что это оптимальный метод исследования перечисленных структур. Однако сведения о костных тканях будут общими, и для получения более детализированных данных понадобится пройти КТ или рентгенографию.
Однако сведения о костных тканях будут общими, и для получения более детализированных данных понадобится пройти КТ или рентгенографию.
Опытные врачи
Черкасова
Светлана Алексеевна
Врач высшей категории
Главный врач
Стаж 36 лет
ПашковаАнна Александровна
Кандидат медицинских наук
Стаж 27 лет
Баранов
Дмитрий Александрович
Врач-рентгенолог
Стаж 13 лет
Тащилкин
Алексей
Иванович
Врач-рентгенолог
Стаж 19 лет
АлександровТимофей Александрович
Врач-рентгенолог
Стаж 17 лет
Мачехин
Григорий
Сергеевич
Врач-рентгенолог
Стаж 11 лет
Томограф экспертного класса
Одно МРТ-исследование — от визита до результата — занимает не более 1 часа
Запишитесь на МРТ
без очередей
Приходите на прием в назначенное время
Пройдите процедуру
без стресса и боли
Получите результаты МРТ в течение 30 минут
Запишитесь на МРТ
Приходите на прием в назначенное время
Пройдите процедуру
без стресса и боли
Получите результаты МРТ в течение 30 минут
Одно МРТ-исследование — от визита
до результата — занимает не более 45 минут
В качестве результатов МРТ Вы получите на руки:
| на диск | на пленку | на флешку |
Что такое «артефакты» на снимках МРТ?
Артефакты (от лат. artefactum) — это погрешности, допущенные человеком, в процессе исследования. Артефакты значительно ухудшают качество изображения. Существует обширная группа физиологических (другими словами, относящихся к поведению человека) артефактов: двигательные, дыхательные, артефакты от глотания, моргания, случайных неуправляемых движений (тремор, гипертонус). Все артефакты, связанные с человеческим фактором, легко преодолеваются, если человек в процессе исследования полностью расслаблен, дышит ровно и свободно, без глубоких глотательных движений и частых морганий. Однако в медицинской практике нередки случаи использования легкого наркоза.
artefactum) — это погрешности, допущенные человеком, в процессе исследования. Артефакты значительно ухудшают качество изображения. Существует обширная группа физиологических (другими словами, относящихся к поведению человека) артефактов: двигательные, дыхательные, артефакты от глотания, моргания, случайных неуправляемых движений (тремор, гипертонус). Все артефакты, связанные с человеческим фактором, легко преодолеваются, если человек в процессе исследования полностью расслаблен, дышит ровно и свободно, без глубоких глотательных движений и частых морганий. Однако в медицинской практике нередки случаи использования легкого наркоза.
Магнитно-резонансная томография не имеет возрастных ограничений, поэтому ее можно проводить детям с самого рождения. Но ввиду того, что во время процедуры МРТ необходимо соблюдать неподвижность, обследование маленьких детей проводится в условиях анестезиологического пособия (поверхностного наркоза). В нашем центре исследование под наркозом не осуществляется, поэтому мы обследуем детей исключительно с семилетнего возраста.
В нашем центре исследование под наркозом не осуществляется, поэтому мы обследуем детей исключительно с семилетнего возраста.
Все противопоказания к проведению МРТ можно разделить на абсолютные и относительные.
Абсолютными противопоказаниями к проведению МРТ являются следующие особенности пациента: наличие у него кардиостимулятора (водителя ритма сердца) и других вживляемых электронных устройств, присутствие ферримагнитных (железосодержащих) и электрических протезов стремечка (после реконструктивных операций на среднем ухе), гемостатических клипс после операций на сосудах головного мозга, брюшной полости или легких, металлических осколков в области глазницы, крупных осколков, дроби или пуль вблизи сосудисто-нервных пучков и жизненно важных органов, а также беременность до трех месяцев.
К относительным противопоказаниям относятся: клаустрофобия (боязнь замкнутого пространства), наличие в теле пациента массивных не ферримагнитных металлических конструкций и протезов, наличие ВМС (внутриматочной спирали).
Направление врача — необязательное условие посещения центра МРТ. Нам важна Ваша забота о своем здоровье, согласие на проведение обследования, а также отсутствие противопоказаний для проведения МРТ.
У меня часто болит голова. МРТ какой области нужно сделать?Любому человеку знакома головная боль, но если она повторяется подозрительно часто, безусловно, это нельзя оставить без внимания. Мы рекомендуем пациенту с сильными головными болями пройти МРТ головного мозга и его сосудов. В отдельных случаях этого может быть недостаточно, потому как не всегда причина головных болей связана именно с патологией головного мозга. Головные боли могут быть следствием шейного остеохондроза, поэтому наши специалисты дополнительно советуют пройти МРТ шейного отдела позвоночника и сосудов шеи.
Средняя продолжительность одного исследования в нашем центре составляет от 10 до 20 минут, однако, все зависит от выявленных изменений: иногда для уточнения заболевания врач-рентгенолог может расширить протокол исследования и прибегнуть к использованию контрастного усиления. В таких случаях время исследования увеличивается.
Магнитно-резонансная томография – это вредно?Магнитно-резонансная томография – это полностью безвредный и безопасный метод лучевой диагностики. В основе получения изображения МРТ отсутствует ионизирующие излучение, свойственное методу компьютерной томографии (КТ). Но существуют противопоказания, с которыми необходимо ознакомиться, перед тем как записаться на обследование.
Является ли беременность противопоказанием к МРТ?Абсолютным противопоказанием к МРТ является беременность до трех месяцев. При подозрении на ургентные (угрожающие жизни) заболевания женщины решение о проведении МРТ в ранние сроки беременности принимает врач-гинеколог.
В нашем центре можно пройти МРТ во время беременности во втором и третьем триместре – для этого необходимо предоставить направление от лечащего врача, назначившего МРТ, а также справку от акушера-гинеколога о том, что проведение магнитно-резонансной томографии разрешено.
Расшифровка в течение 30 минут
После проведения процедуры опытный врач-рентгенолог сделает расшифровку за полчаса.Запись результатов исследования
Вы можете получить исследование на удобном для Вас носителе, а также выбрать несколько вариантов.Нажимая на кнопку «Записаться», Вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Отзывы о работе центра
Приехали в центр из Эстонии, Таллинна. Делали с мужем много процедур: мозг, сосуды, брюшная полость, мягкие ткани шеи. Всё быстро, качественно, ответ на руках. Спасибо! Буду рекомендовать ваш центр друзьям. И если надо будет опять МРТ, приедем именно к вам.
И если надо будет опять МРТ, приедем именно к вам.
Надежда Марчук, Андрей Нестеров
Хочу поблагодарить весь персонал за внимательное обслуживание. Все было очень «по-петербуржски». Спасибо! Всем здоровья! Так и держать в дальнейшем марку!!! Успехов во всех ваших делах!
Бродягина Л.И.
Центр меня поразил новым ремонтом и новым современным оборудованием. Процедура обследования, двух отделов позвоночника прошла под классическую музыку и легкий «бриз», было спокойно и комфортно.
Дукич Е.Н.
Очень нравится ваш центр, услуги, обслуживание. Проверяюсь уже в 6-й раз за 2 года. Хожу только к вам. Очень удобно, комфортно. Квалифицированный персонал. Всем огромное спасибо. Отдельно хочется отметить доктора Черкасову С.А.
Игнатьева И.П.
Записывалась на исследование ночью. Приехала раньше времени, но все сделали быстро, четко и как и оговаривалось по более сниженной цене. Спасибо большое за отличный сервис.
Кобычева В.А.
Делала у вас МРТ неделю назад.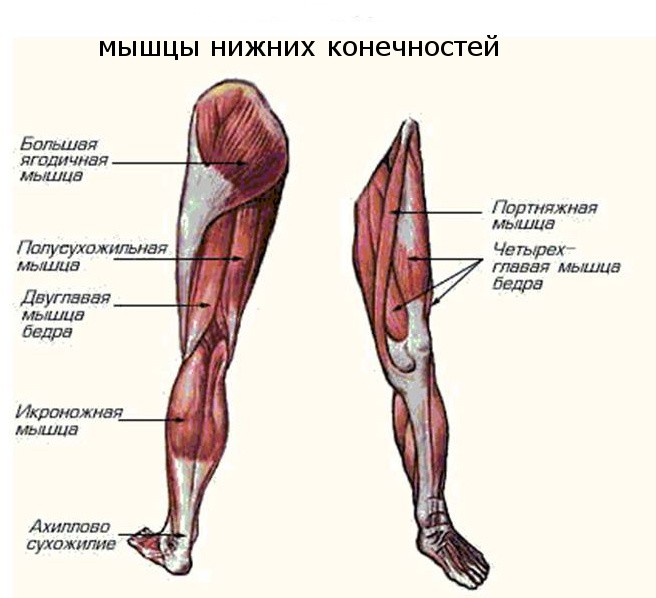 Очень все быстро, вежливо, а главное — качественная расшифровка и заключение врача. Спасибо! Подписалась также в вашу группу ВК, вдруг еще понадобится?)))
Очень все быстро, вежливо, а главное — качественная расшифровка и заключение врача. Спасибо! Подписалась также в вашу группу ВК, вдруг еще понадобится?)))
Наталья Кияновская
Очень переживала перед обследованием, но сотрудники клиники успокоили и все прошло хорошо, спасибо! Результат был готов практически сразу, что очень порадовало! Добрая и уютная обстановка!
Елена
все отзывыПлюсы для пациентов
Возможно присутствие сопровождающего в кабинете МРТ
Wi-Fi, чай и кофе для посетителей центра
Удобный график работы центра
Наушники с музыкой для комфортного прохождения МРТ
Отзывы о работе центра
Приехали в центр из Эстонии, Таллинна. Делали с мужем много процедур: мозг, сосуды, брюшная полость, мягкие ткани шеи. Всё быстро, качественно, ответ на руках. Спасибо! Буду рекомендовать ваш центр друзьям. И если надо будет опять МРТ, приедем именно к вам.
И если надо будет опять МРТ, приедем именно к вам.
Надежда Марчук, Андрей Нестеров
Хочу поблагодарить весь персонал за внимательное обслуживание. Все было очень «по-петербуржски». Спасибо! Всем здоровья! Так и держать в дальнейшем марку!!! Успехов во всех ваших делах!
Бродягина Л.И.
Центр поразил меня новым ремонтом и современным оборудованием. Процедура обследования 2-х отделов позвоночника прошла под классическую музыку и легкий «бриз», было спокойно и комфортно.
Дукич Е.Н.
Очень нравится ваш центр, услуги, обслуживание. Проверяюсь уже в 6-й раз за 2 года. Хожу только к вам. Очень удобно, комфортно. Квалифицированный персонал. Всем огромное спасибо. Отдельно хочется отметить доктора Черкасову С.А.
Игнатьева И.П.
Записывалась на исследование ночью. Приехала раньше времени, но все сделали быстро, четко и как и оговаривалось по более сниженной цене. Спасибо большое за отличный сервис.
Кобычева В.А.
Делала у вас МРТ неделю назад. Очень все быстро, вежливо, а главное — качественная расшифровка и заключение врача. Спасибо! Подписалась также в вашу группу ВК, вдруг еще понадобится?)))
Очень все быстро, вежливо, а главное — качественная расшифровка и заключение врача. Спасибо! Подписалась также в вашу группу ВК, вдруг еще понадобится?)))
Наталья Кияновская
Очень переживала перед обследованием, но сотрудники клиники успокоили и все прошло хорошо,спасибо! Результат был готов практически сразу, что очень порадовало! Добрая и уютная обстановка!
Елена
все отзывыПереломы проксимального отдела костей голени
Проксимальным отделом большеберцовой кости называют ее верхнюю часть, которая принимает участие в образовании коленного сустава. Проксимальная часть большеберцовой кости состоит из двух мыщелков (наружного и внутреннего) и метафиза. Если линия перелома затрагивает суставную поверхность большеберцовой кости, то такой перелом называют внутрисуставным.
Переломы проксимального отдела большеберцовой кости могут быть как низкоэнергетическими (например, при падении), так и высокоэнергетическими (например, при ударе бампером автомобиля в область коленного сустава). При высокоэнергетических переломах возникает больше костных осколков. Как мы уже отмечали, переломы проксимального отдела большеберцовой кости – тяжелая травма, требующая квалифицированного лечения. В подавляющем большинстве случаев при таких переломах требуется операция – остеосинтез, в ходе которой выполняют репозицию (устраняют смещение отломков) и скрепляют сломанную кость винтами или пластиной и винтами. При внутрисуставных переломах очень важно максимально точно восстановить суставную поверхность, устранив смещение отломков. Это позволит свести к минимуму развитие такого осложнения, как посттравматический остеоартроз коленного сустава. Посттравматический остеоартроз может возникнуть и после внесуставных переломов проксимального отдела большеберцовой кости, если была нарушена биомеханическая ось.
При высокоэнергетических переломах возникает больше костных осколков. Как мы уже отмечали, переломы проксимального отдела большеберцовой кости – тяжелая травма, требующая квалифицированного лечения. В подавляющем большинстве случаев при таких переломах требуется операция – остеосинтез, в ходе которой выполняют репозицию (устраняют смещение отломков) и скрепляют сломанную кость винтами или пластиной и винтами. При внутрисуставных переломах очень важно максимально точно восстановить суставную поверхность, устранив смещение отломков. Это позволит свести к минимуму развитие такого осложнения, как посттравматический остеоартроз коленного сустава. Посттравматический остеоартроз может возникнуть и после внесуставных переломов проксимального отдела большеберцовой кости, если была нарушена биомеханическая ось.
При травмах могут повредиться не только кости, но и мягкие ткани (кожа, мышцы, связки, сосуды, нервы).
Анатомия
Проксимальный отдел большеберцовой кости, и, в особенности, мыщелки большеберцовой кости, имеют губчатую структуру — т. е. кость на разрезе похожа на губку. Ниже большеберцовая кость имеет кортикальную структуру, т.е. похожа на трубку с толстыми стенками. Мы не случайно обратили ваше внимание на этот факт, поскольку губчатая структура мыщелков большеберцовой кости обуславливает возможность сминания кости при переломе, что приводит к возникновению т.н. вдавленных или импрессионных переломов. Имеются несколько вариантов классического хода линии перелома, которые вы можете видеть на рисунке. Как правило, при переломах имеется депрессия одного или двух мыщелков, т.е. осколок кости смещается вниз.
е. кость на разрезе похожа на губку. Ниже большеберцовая кость имеет кортикальную структуру, т.е. похожа на трубку с толстыми стенками. Мы не случайно обратили ваше внимание на этот факт, поскольку губчатая структура мыщелков большеберцовой кости обуславливает возможность сминания кости при переломе, что приводит к возникновению т.н. вдавленных или импрессионных переломов. Имеются несколько вариантов классического хода линии перелома, которые вы можете видеть на рисунке. Как правило, при переломах имеется депрессия одного или двух мыщелков, т.е. осколок кости смещается вниз.
Особенности
Как мы уже отмечали, переломы проксимального отдела большеберцовой кости не всегда бывают внутрисуставными. Смещение отломков при таком варианте перелома приводит к нарушению оси конечности, т.е. нагрузка в коленном суставе будет распределяться неправильно и это, в свою очередь, приведет к посттравматическому остеоартрозу. Внутрисуставные переломы даже с незначительным смещением в несколько миллиметров практически гарантированно приведут к посттравматическому остеоартрозу, который может проявляться не только в виде боли, но и в виде ограниченной амплитуды движений и нестабильности сустава.
У молодых людей переломы чаще бывают высокоэнергетическими, например, падение со значительной высоты, спортивные травмы и дорожно-транспортные происшествия. У пожилых людей кости более слабые (что обусловлено остеопорозом) и соответственно переломы чаще носят низкоэнергетический характер (падение с высоты собственного роста, проскальзывания).
Симптомы
Заподозрить перелом можно по следующим признакам:
Боль. При переломе боль присутствует практически всегда. И она значительно усиливается при попытке опереться на ногу.
Отек. При внутрисуставном переломе возникает кровоизлияние в сустав (гемартроз). Что приводит к чувству распирания, а движения за счет этого могут быть резко ограниченными.
Деформация. При переломах проксимального отдела большеберцовой кости значительной деформации, как правило, нет, но если вы увидите значительное искривление, то это повод срочного, безотлагательного обращения за медицинской помощью, так как при этом могут сдавливаться сосуды и нервы.
Бледная, холодная стопа. Этот тревожный симптом также может быть при переломе, и он требует незамедлительной медицинской помощи поскольку он свидетельствует о нарушении кровообращения.
Нарушение чувствительности голени или стопы. Онемение или чувство мурашек, иголок может быть обусловлено как повреждением нервов при переломе, так и в результате отека, который при переломе возникает практически всегда.
Вскоре после перелома на коже голени часто можно увидеть синяк, который возникает в результате пропитывания тканей кровью. Этот синяк часто называют гематомой, однако на самом деле это не всегда верно. Затем за несколько дней или даже недель этот синяк постепенно опускается вниз и часто доходит до стопы. Это нормальный процесс и его не нужно пугаться. Насторожить должно чрезвычайно быстрое нарастание такого синяка, усиление отека, нарушение чувствительности, о чем мы уже писали выше.
Диагноз
Диагноз перелома проксимального отдела большеберцовой кости выставляется по результатам осмотра и рентгенологических методов исследования. Во время осмотра врач расспросит вас об обстоятельствах травмы. Постарайтесь максимально подробно, но при этом лаконично рассказать о том, что случилось.
Во время осмотра врач расспросит вас об обстоятельствах травмы. Постарайтесь максимально подробно, но при этом лаконично рассказать о том, что случилось.
Не забудьте сообщить об описанных выше симптомах, если они имеются (чувство онемения и т.д.).
Точный характер перелома можно определить по рентгенограммам, которые выполняют в двух проекциях — прямой и боковой. Иногда могут потребоваться дополнительные проекции — косые и др. Необходимость дополнительных рентгенограмм определяет врач — они могут понадобиться в том случае, если по стандартным рентгенограммам уточнить характер перелома затруднительно. Однако в ряде случаев по рентгенограммам определить точный характер перелома невозможно и тогда выполняется компьютерная томография — КТ (или мультиспиральная компьютерная томография — МСКТ). Выполнять КТ до обычных рентгенограмм не всегда целесообразно. Магнитно-резонансная томография имеет меньшую информативность по сравнению с компьютерной томографией при диагностике характера перелома.
Лечение
Существуют два принципиальных способа лечения переломов — консервативный (без операции) и оперативный. Выбор способа лечения делается с учетом характера перелома, смещения костных отломков, образа жизни пациента, и сопутствующих заболеваний. Естественно, молодые пациенты с большими функциональными запросами, т.е. ведущие более активный образ жизни, будут заинтересованы в максимально хорошем результате, который невозможен без точного восстановления суставной поверхности- т.е. предпочтительно оперативное лечение. У пациентов с небольшими функциональными запросами, т.е. ведущими сравнительно малоподвижный образ жизни требования к восстановлению суставной поверхности менее критичные.
Консервативное лечение подразумевает иммобилизацию коленного сустава, т.е. его обездвиживание. С этой целью применяются гипсовые лонгеты или круговые гипсовые повязки. Гипс может быть заменен на полимерный материал (пластиковый гипс), который легче и удобнее для пациента. Однако стоит помнить о том, что «пластиковый гипс» всего лишь удобнее и не оказывает положительного влияния на сращение перелома. Кроме того, иммобилизация может быть выполнена ортезом или брейсом, который может как полностью запрещать движения в суставе, так и допускать их с ограниченной амплитудой. Выбор способа должен осуществляться совместно с врачом. В процессе лечения назначаются контрольные рентгенограммы, по которым врач оценивает процесс срастания, и смещения костных отломков. Периодичность контрольных рентгенограмм определяет врач. При переломах проксимального отдела большеберцовой кости движения в коленном суставе нужно начинать максимально рано для того чтобы исключить появление контрактуры (тугоподвижности), спаек и т.д. Однако слишком рано начинать движения нельзя, необходимо выждать срок для образования первичной костной мозоли, которая будет предотвращать смещение при движениях. При консервативном лечение это требует нескольких недель, или даже месяцев, что губительно сказывается на коленном суставе. Поэтому при переломах проксимального отдела большеберцовой кости чаще целесообразно прибегнуть к операции.
Кроме того, иммобилизация может быть выполнена ортезом или брейсом, который может как полностью запрещать движения в суставе, так и допускать их с ограниченной амплитудой. Выбор способа должен осуществляться совместно с врачом. В процессе лечения назначаются контрольные рентгенограммы, по которым врач оценивает процесс срастания, и смещения костных отломков. Периодичность контрольных рентгенограмм определяет врач. При переломах проксимального отдела большеберцовой кости движения в коленном суставе нужно начинать максимально рано для того чтобы исключить появление контрактуры (тугоподвижности), спаек и т.д. Однако слишком рано начинать движения нельзя, необходимо выждать срок для образования первичной костной мозоли, которая будет предотвращать смещение при движениях. При консервативном лечение это требует нескольких недель, или даже месяцев, что губительно сказывается на коленном суставе. Поэтому при переломах проксимального отдела большеберцовой кости чаще целесообразно прибегнуть к операции.
Оперативное лечение
Как мы уже отмечали, основными преимуществами операции являются возможность более точной репозиции т.е устранение смещения отломков и возможность раннего начала движений в коленном суставе за счет того, что костные отломки будут скреплены винтами, или пластинами и винтами (остеосинтез). В ходе операции важно максимально точно восстановить суставную поверхность для этого может потребоваться артротомия, т.е. вскрытие коленного сустава, однако иногда можно обойтись и гораздо менее травматичным способом контроля репозиции — артроскопией. При артроскопии в полость сустава через маленький разрез длиной 1 см, вводят маленькую видеокамеру. Выбор способа остеосинтеза (винт или пластина и винты) определяется протяженностью линии перелома и характером ее хода. Остеосинтез винтами может быть выполнен через небольшие разрезы длиной 1-2 см., а остеосинтез пластиной и винтами часто требует более длинного разреза. Современные пластины и винты позволяют выполнять остеосинтез малоинвазивно, через несколько маленьких разрезов.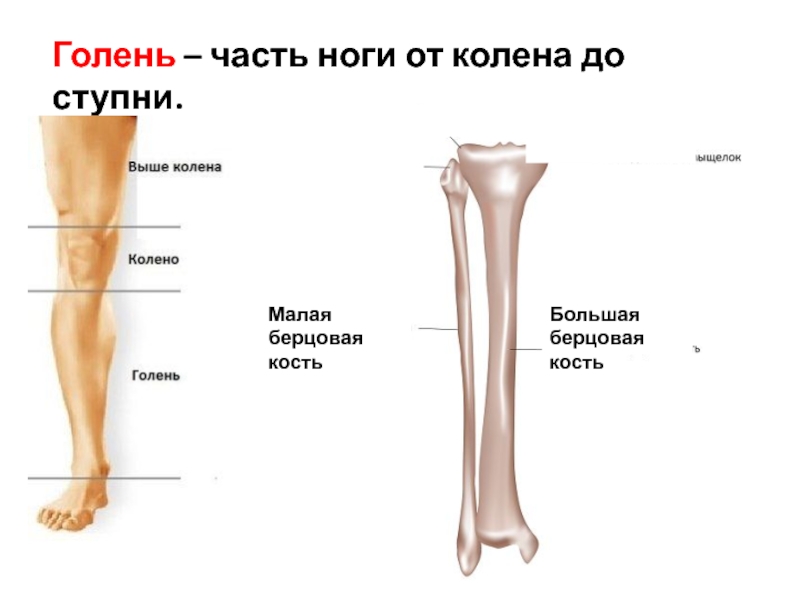 В ходе операции обязателен рентгенологический контроль, который позволяет оценить точность сопоставления отломков.
В ходе операции обязателен рентгенологический контроль, который позволяет оценить точность сопоставления отломков.
Губчатый характер мыщелков большеберцовой кости определяет склонность к вдавленным переломам, в таких случаях может потребоваться пластика образовавшегося дефекта кости, при этом суставную поверхность приподнимают, а образовавшийся дефект заполняют костной стружкой или другим костнопластическим материалом.
В тех случаях, когда в результате травмы значительно повреждены покровные ткани (кожа, подкожножировая клетчатка) остеосинтез пластинами и винтами может быть опасным, применяется остеосинтез аппаратами внешней фиксации типа Илизарова и др. В случае, когда покровные ткани придут в нормальное состояние (заживут фликтены, раны и др.) целесообразно перейти от остеосинтеза аппаратом внешней фиксации к остеосинтезу пластиной и винтами, если в этом сохранится необходимость.
Осложнения
Как мы уже отмечали, переломы проксимального отдела большеберцовой кости – тяжелая травма, после которой может возникнуть посттравматический остеоартроз. Чем более точно будет выполнена репозиция, тем меньше вероятность развития этого осложнения, однако остеоартроз может развиться даже после максимально точной репозиции. Основным недостатком консервативного лечения является как раз невозможность точного восстановления суставной поверхности.
Чем более точно будет выполнена репозиция, тем меньше вероятность развития этого осложнения, однако остеоартроз может развиться даже после максимально точной репозиции. Основным недостатком консервативного лечения является как раз невозможность точного восстановления суставной поверхности.
В свою очередь оперативное лечение также не лишено осложнений, которые можно разделить на общие и местные. К общим осложнениям относятся: периоперационные сердечно-сосудистые осложнения, тромбоэмболические осложнения и др. К счастью современный уровень развития анестезиологии позволяет свести частоту этих осложнений к минимуму. К местным осложнениям относятся можно отнести инфекционные осложнения, т.е. нагноения в области операции, которые могут быть поверхностными и глубокими. Поверхностные инфекции как правило не представляют особых проблем, а глубокие инфекции могут потребовать удаления фиксатора. К счастью частота глубоких инфекционных осложнений невелика и составляет доли процента. Для профилактики этого осложнения назначаются антибиотики, которые начинают вводить за 30-60 мин. до операции и заканчивают через 1-3 суток после операции, при условии, что отсутствуют проблемы при заживлении послеоперационной раны. Тромбоэмболические осложнения, к которым относят тромбозы вен голени и тромбоэмболии легочной артерии, могут возникнуть как при оперативном, так и при консервативном лечении. Для профилактики этого осложнения могут назначаться антикоагулянты (специальные препараты, предотвращающие образование тромбов: Фраксипарин, Клексан, Варфарин, Прадакса, Ксарелто).
до операции и заканчивают через 1-3 суток после операции, при условии, что отсутствуют проблемы при заживлении послеоперационной раны. Тромбоэмболические осложнения, к которым относят тромбозы вен голени и тромбоэмболии легочной артерии, могут возникнуть как при оперативном, так и при консервативном лечении. Для профилактики этого осложнения могут назначаться антикоагулянты (специальные препараты, предотвращающие образование тромбов: Фраксипарин, Клексан, Варфарин, Прадакса, Ксарелто).
Какие вопросы стоит обсудить с врачом?
- Какие у меня индивидуальные риски при хирургическом и консервативном лечении? Какой метод лечения в моем случае позволит рассчитывать на максимальный успех?
- Как эта травма скажется на функции сустава в последующем?
- Могут ли какие-нибудь мои индивидуальные факторы повлиять на исход лечения (сопутствующие заболевания, такие как сахарный диабет и др., вредные привычки)?
- Если все же разовьется посттравматический остеоартроз, как можно будет его лечить в моем случае?
- Насколько полноценно смогу обслуживать сам себя после операции?
- Когда я смогу наступать или приступать на ногу при консервативном и оперативном лечении в моем случае?
- Когда я смогу вернуться на работу, если моя работа связана с … ?
- Если имеется импрессионный перелом, какой костно-пластический материал предпочтительнее? Каковы плюсы и минусы различных костно-пластических материалов?
- Нужно ли будет принимать препараты для профилактики тромбоэмболических осложнений? Какие, как и как долго?
- Когда нужно проводить контрольные осмотры?
Реабилитация
После операции во многих случаях требуется иммобилизация гипсовыми лонгетами или ортезами, но иногда можно обойтись и без них. Срок иммобилизации определяется врачом, но после операции за счет скрепления костных отломков металлическим конструкциями движения можно начать раньше. В послеоперационном периоде также, как и при консервативном лечении периодически выполняют контрольные рентгенограммы.
Срок иммобилизации определяется врачом, но после операции за счет скрепления костных отломков металлическим конструкциями движения можно начать раньше. В послеоперационном периоде также, как и при консервативном лечении периодически выполняют контрольные рентгенограммы.
Перелом голени (сломанная нога) | Брэдфорд, Массачусетс,
Доступность Свяжитесь с нами
Запрос о назначении Звоните 978-556-9750
Pistone Podiatric Foot Center
Kristyn Pistone, DPM
Ваши ноги скажут вам спасибо
Звонок 978-556-9750 ПоискПерелом голени (сломанная нога)
Дом
Перелом голени или перелом ноги относится к перелому одной или обеих костей голени: большеберцовой и малоберцовой . Большеберцовая кость, которая является более крупной и несущей вес костью голени, является наиболее часто ломаемой длинной костью. Однако малоберцовая кость, которая является меньшей из двух костей, также может сломаться.
Много раз при переломе большой большеберцовой кости ломается и меньшая малоберцовая кость.
Причины перелома ноги
Травма или неестественное вращение большеберцовой или малоберцовой кости могут привести к перелому ноги. Большинство переломов голени происходят в результате несчастного случая или спортивной травмы, но иногда чрезмерное напряжение вызывает небольшие трещины в костях; они известны как стрессовые переломы . Обычно требуется большое усилие, чтобы сломать большеберцовую кость; однако кости, ослабленные остеопорозом и другими заболеваниями, могут сломаться с меньшей силой.
Общие причины перелома голени включают:
Автомобильные, грузовые, мотоциклетные или другие автомобильные аварии.
Контактные виды спорта (особенно футбол, американский футбол и регби).
Прочие травматические удары по голени.

Чрезмерное использование, в том числе перетренированность (может вызвать стрессовый перелом).
Тяжелый вывих ноги.
Несчастные случаи на лыжах.
Поскальзывается и падает.
Симптомы перелома голени
Во многих случаях основные симптомы перелома голени очевидны. Однако бывают ситуации, когда трудно определить, действительно ли нога сломана. В этих случаях необходим рентген, чтобы определить, есть ли перелом. К основным симптомам перелома ноги относятся:
Выступ кости : Если кость вашей ноги прорвала кожу, у вас сложный перелом.
Деформация ноги : Если кажется, что ваша нога согнута в месте травмы, а не только в колене, или если нижняя часть ноги искривлена, это явный признак того, что она сломана.
 Кроме того, если ваша травмированная нога внезапно кажется короче, чем здоровая нога, у вас может быть перелом.
Кроме того, если ваша травмированная нога внезапно кажется короче, чем здоровая нога, у вас может быть перелом.Боль : Перелом ноги обычно вызывает сильную боль. Обычно эта боль уменьшается, если кость удерживается на месте, и усиливается, если кость перемещается.
Отек и синяк : Хотя это может быть признаком растяжения связок или другой травмы, отек и синяк вокруг поврежденного участка ноги могут указывать на ее перелом.
Лечение перелома голени
Лечение перелома голени зависит от тяжести травмы и места перелома. Некоторые переломы лучше всего лечить хирургическим путем, а другие сломанные ноги можно вылечить без хирургического вмешательства.
Нехирургическое лечение
В некоторых случаях кость была смещена и перед иммобилизацией ее необходимо выровнять. Этот процесс называется редукцией. Перед вправлением вам дадут лекарства для облегчения боли и расслабления мышц.
Этот процесс называется редукцией. Перед вправлением вам дадут лекарства для облегчения боли и расслабления мышц.
Иммобилизация является обычным методом лечения сломанной ноги. Когда хирургическое вмешательство не требуется, ногу иммобилизуют с помощью гипсовой повязки или шины. Это позволит кости «вправиться» и получить шанс на заживление.
Хирургическое лечение
Если вправление и иммобилизация не могут быть достигнуты с помощью нехирургического лечения, вам может потребоваться операция по восстановлению перелома. В этих случаях для внутренней фиксации кости можно использовать винты, проволоку, пластины или швы. Если у вас есть хирургическое или нехирургическое лечение сломанной ноги, ваш врач может назначить использование костылей или трости, чтобы помочь вам ходить во время процесса заживления.
Задняя часть
Готов к первой встрече?
Фибула — Физиопедия
Содержание loading. ..
..
Редакторы loading…
Категории loading…
При ссылке на доказательства в академическом письме вы всегда должны ссылаться на первичный (оригинальный) источник. Обычно это журнальная статья, в которой информация была впервые изложена. В большинстве случаев статьи Physiopedia являются вторичным источником и поэтому не должны использоваться в качестве ссылок. Статьи из Physiopedia лучше всего использовать для поиска первоисточников информации (см. список литературы внизу статьи).
Если вы считаете, что эта статья Physiopedia является основным источником информации, на которую вы ссылаетесь, вы можете использовать кнопку ниже, чтобы получить доступ к соответствующему заявлению о цитировании.
Перейти к:навигация, поиск
Оригинальный редактор — Леана Лоу
Ведущие участники — Леана Лоу
Содержимое
- 1 Описание
- 1.1 Конструкция [1]
- 2 Функция [1]
- 2.
 1 Сочленения [1]
1 Сочленения [1] - 2.2 Мышечные крепления [1]
- 2.
- 3 Травмы [1]
- 4 Анатомия поверхности
- 5 Ресурсы
- 6 Каталожные номера
Голень образована двумя костями — большеберцовой и малоберцовой. Роль малоберцовой кости заключается в том, чтобы выступать в качестве крепления для мышц, а также обеспечивать стабильность голеностопного сустава.
Структура
[1] [редактировать | править исходный код]Малоберцовая кость является более тонкой и расположена сзади-латерально из двух костей голени. Эти две кости соединены большеберцовым синдесмозом, в состав которого входит межкостная перепонка.
Проксимальный отдел: Увеличенная заостренная головка и небольшая шейка образуют проксимальный отдел малоберцовой кости.
Вал: Вал имеет скрученную форму и треугольное поперечное сечение. Она состоит из переднего, межкостного и заднего краев, а также медиальной, задней и латеральной поверхностей. Это основная область прикрепления мышц.
Дистальный отдел: Дистальный отдел малоберцовой кости расширяется, формируя нижнелатерально латеральную лодыжку и образуя часть голеностопного сустава.
Роль малоберцовой кости заключается в том, чтобы выступать в качестве крепления для мышц, а также обеспечивать стабильность голеностопного сустава. Малоберцовая кость — это кость, не несущая вес.
Сочленения
[1] [редактировать | править источник]Проксимальный отдел: Головка малоберцовой кости сочленяется с фасеткой малоберцовой кости на латеральном мыщелке большеберцовой кости, образуя проксимальный межберцовый сустав.
Дистальный отдел: Латеральная лодыжка сочленяется с a) малоберцовой вырезкой большеберцовой кости, образуя дистальный отдел большеберцового сустава, и b) таранной костью, образуя верхнюю часть голеностопного сустава
Прикрепления мышц
[1] [править | править код]Малоберцовая кость выступает в качестве проксимального прикрепления для следующих мышц:
- Длинный разгибатель пальцев: Верхние 3/4 медиального края
- Длинный разгибатель большого пальца стопы: Середина передней поверхности
- Fibularis tertius: Нижняя 1/3 передней поверхности
- Длинная малоберцовая кость: Головка малоберцовой кости и верхняя 2/3 боковой поверхности
- Короткая малоберцовая кость: Нижние 2/3 боковой поверхности
- Камбаловидная мышца: Головка малоберцовой кости (задняя) и верхняя 1/4 задней поверхности
- Длинный сгибатель большого пальца стопы: Нижние 2/3 задней поверхности
- Длинный сгибатель пальцев: Через сухожилие
- Задняя большеберцовая мышца: Задняя поверхность
*Обратите внимание, что выше описаны только прикрепления малоберцовой кости, и что все эти мышцы также имеют другие области прикрепления, не упомянутые на этой странице.