Гормоны поджелудочной железы
Поджелудочная железа – орган пищеварительной системы. Она выполняет внешнесекреторную (экзокринную) и внутрисекреторную (эндокринную) функции. Внешнесекреторная функция поджелудочной железы реализуется выделением панкреатического сока, который содержит ферменты, участвующие в пищеварении. Внутрисекреторная функция поджелудочной железы состоит в выработке гормонов, участвующих в регуляции углеводного, жирового и белкового обмена.
Эндокринная часть поджелудочной железы представлена панкреатическими островками, или островками Лангерганса. Островки состоят из клеток, в которых синтезируются гормоны.
- b-клетки продуцируют инсулин
- a-клетки продуцируют глюкагон
- D-клетки продуцируют соматостатин и гастрин
- РР-клетки продуцируют панкреатический полипептид.
Проинсулин — белок, который синтезируется в b-клетках островков поджелудочной железы.
Инсулин необходим для транспорта глюкозы – основного источника энергии для клеток нашего организма, а также калия и аминокислот внутрь клеток. Сам инсулин проникать в клетки не может, поэтому свою функцию осуществляет посредством взаимодействия с рецепторами на поверхности клеток. Он также стимулирует гликолиз и синтез гликогена в печени и мышцах. Абсолютная недостаточность инсулина вследствие повреждения b-клеток — причина развития сахарного диабета 1 типа. Если нарушение возникает на этапе взаимодействия инсулина с клетками, развивается сахарный диабет 2 типа.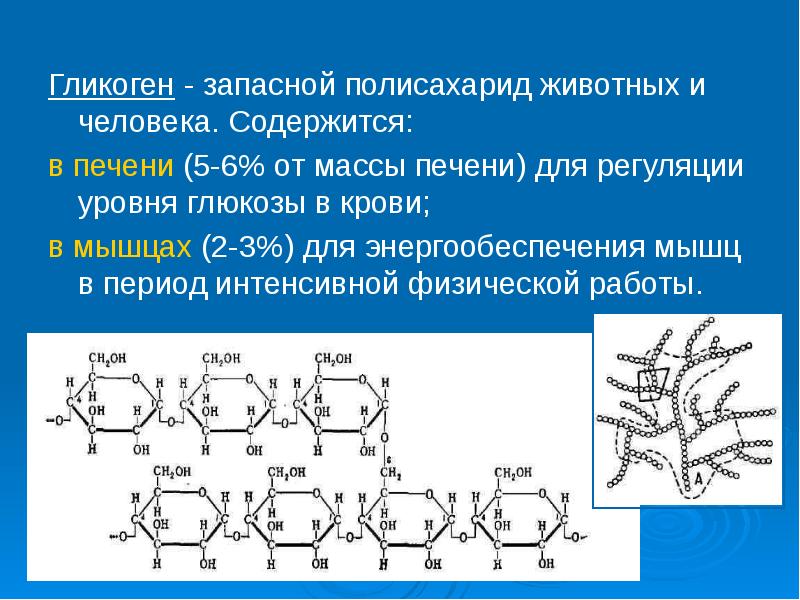
С-пептид образуется из проинсулина. Он является показателем секреции инсулина. Период полувыведения С-пептида из кровотока 30-40 минут, что на порядок дольше, чем у инсулина, а его концентрация примерно в 5 раз больше концентрации инсулина. С-пептид полезно определять у пациентов, которые наблюдаются после удаления поджелудочной железы, для диагностики гипогликемических состояний, при подозрении на инсулино́му. Также С-пептид позволяет оценить уровень эндогенного инсулина, при приеме препаратов инсулина, или при наличии в крови антител к инсулину.
Глюкагон синтезируется a-клетками поджелудочной железы и является антагонистом инсулина. Его повышение служит сигналом для организма о необходимости повысить в крови уровень глюкозы. Это достигается путем распада гликогена до молекул глюкозы, или образование глюкозы альтернативным путём (глюконеогенез).
Гастрин стимулирует желудочную секрецию. Его концентрация изменяется в течение суток. После приема пищи концентрация гастрина увеличивается в 1,5-2 раза. Синтез гастрина стимулируется при снижении уровня соляной кислоты в желудке. Определение уровня гастрина применяется в диагностике и контроле лечения синдрома Золлингера-Эллисона, или гастриномы, при котором у 2/3 больных отмечается 10-кратное увеличение уровня гастрина в сыворотке натощак (>1000 пг/мл).
Действие соматостатина в рамках пищеварительной системы заключается в подавлении секреции гастрина, инсулина, глюкагона, пищеварительных ферментов. Он также подавляет секреторную активность других органов желудочно-кишечного тракта.
Он также подавляет секреторную активность других органов желудочно-кишечного тракта.
Тесты для оценки функции поджелудочной железы:
- Инсулин (Insulin)
- С-пептид (Connecting peptide)
- Проинсулин (Proinsulin)
- Гастрин (Gastrin)
- Дифференциальная диагностика форм сахарного диабета
Как сделать инъекцию глюкагона при экстренной ситуации для нормализации пониженного содержания сахара в крови
ПоделитьсяВремя для прочтения: Примерно 3 мин.
Эта информация научит вас делать инъекцию (укол) глюкагона при экстренной ситуации для нормализации очень низкого содержания сахара в крови.
Очень низким содержанием сахара в крови считаются показатели ниже 50 миллиграммов на децилитр (мг/дл). Глюкагон поднимает сахар в крови до более безопасного уровня.
Используйте этот материал, чтобы вспомнить все этапы выполнения инъекции.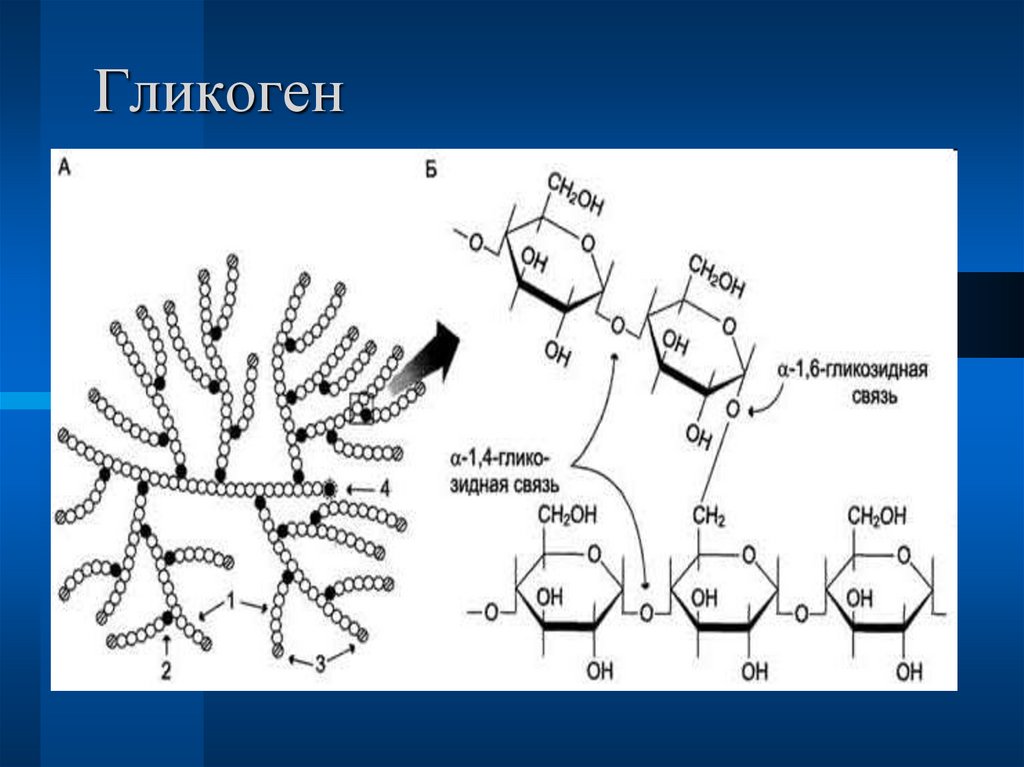
Информация о пониженном содержании сахара в крови (гипогликемии)
Одним из источников энергии вашего организма является такой вид сахара, как глюкоза. Глюкоза содержится в употребляемых вами продуктах питания. Она накапливается в печени и по необходимости выбрасывается в кровоток. Кровь разносит глюкозу ко всем клеткам организма, снабжая их энергией.
При пониженном содержании сахара в крови глюкозы в кровотоке становится недостаточно. Если содержание сахара в крови опустится слишком низко, у вас могут возникнуть следующие симптомы:
- потливость;
- дрожь;
- головная боль;
- ощущение предобморочного состояния;
- учащенное, усиленное сердцебиение.
- слабость.
Без лечения падение содержания сахара в крови может продолжиться. Это может привести к возникновению таких симптомов, как:
- нарушение координации движений;
- спутанность сознания;
- неспособность безопасно принимать пищу или пить из-за спутанности сознания;
- потеря сознания;
- судорожные припадки.

Информация о наборе для инъекции глюкагона при экстренной ситуации
Глюкагон — это гормон, который вырабатывает поджелудочная железа. Под его действием из печени в кровоток выбрасывается сахар.
Поскольку очень низкое содержание сахара в крови является опасным, это состояние требует незамедлительного лечения. Инъекция глюкагона из набора для экстренной ситуации быстро поднимает содержание сахара в крови. Вам станет лучше и ваше состояние будет более безопасным.
Рисунок 1. Набор для инъекции глюкагона при экстренной ситуации
В наборе вы найдете все необходимое для инъекции глюкагона при экстренной ситуации. В него входит флакон и шприц (см. рисунок 1). Во флаконе находится глюкагон в виде сухого порошка. Шприц заполнен жидкостью для разведения глюкагона. На шприц уже надета игла.
Лица, ухаживающие за вами, должны знать, как сделать вам инъекцию глюкагона, если содержание сахара у вас в крови упадет слишком низко.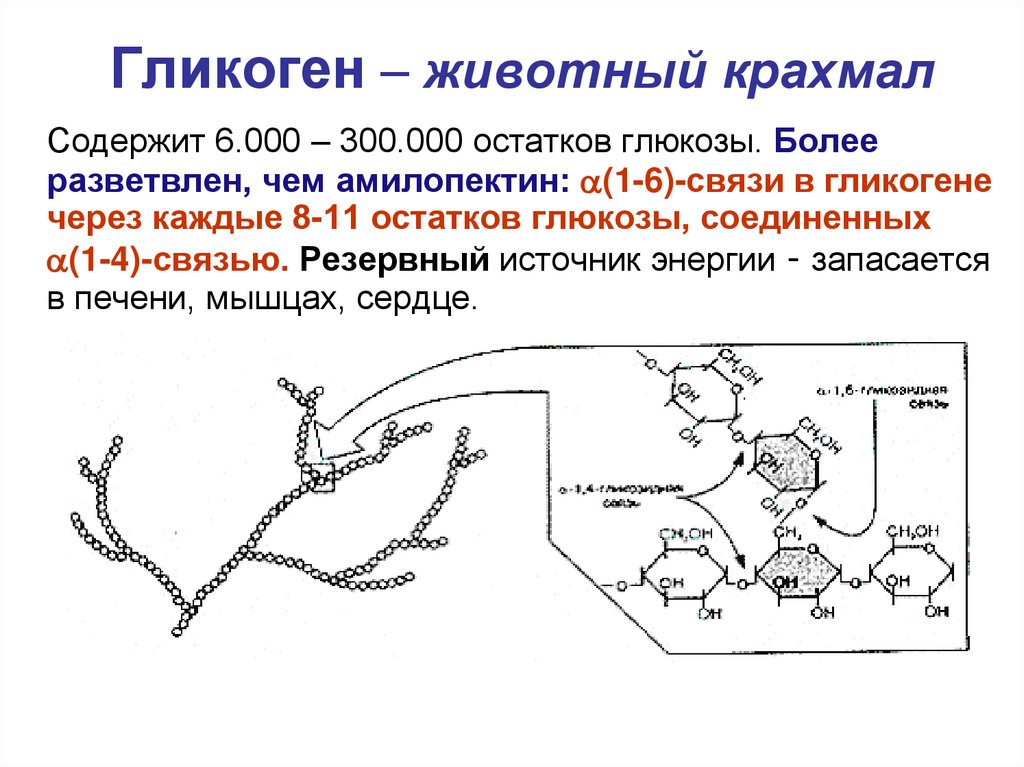 Потренировавшись в больнице вместе с медсестрой/медбратом, лица, ухаживающие за вами, должны научиться пользоваться набором и делать инъекции.
Потренировавшись в больнице вместе с медсестрой/медбратом, лица, ухаживающие за вами, должны научиться пользоваться набором и делать инъекции.
Набор можно хранить при комнатной температуре. Проверьте срок годности набора при покупке. Сделайте пометку в календаре, чтобы заменить набор после истечения его срока годности.
Когда использовать набор для инъекции глюкагона при экстренной ситуации
Глюкагон вводится при снижении уровня сахара в крови до менее чем 50 мг/дл, а также при:
- неспособности безопасно принимать пищу или пить из-за спутанности сознания и дезориентированности;
- потере сознания;
- судорожных припадках.
По возможности кто-то должен проверить ваш уровень сахара в крови и убедиться, что он понижен. Это необходимо потому, что при высоком содержании сахара в крови вы также можете потерять сознание. В этом случае глюкагон не поможет. Вместо этого обратитесь за медицинской помощью, позвонив по телефону 911. Если вы не можете найти набор для повышения содержания глюкозы в крови и у человека появились описанные выше симптомы, пропустите этот шаг.
Как сделать инъекцию глюкагона
- Откройте набор для инъекции глюкагона.
- Снимите крышку флакона с глюкагоном в виде порошка (см. рисунок 2).
Рисунок 2. Вскрытие стеклянного флакона с глюкагоном в виде порошка
- Снимите колпачок с иглы шприца.
- Проткните иглой резиновую пробку на горлышке флакона.
- Нажмите на поршень шприца, чтобы ввести всю жидкость во флакон с глюкагоном (см. рисунок 3).
Рисунок 3. Введение разбавляющей жидкости во флакон с глюкагоном
- Не извлекая иглы, аккуратно потрясите или покатайте флакон в ладонях, чтобы перемешать его содержимое. Проще всего это сделать, если держать флакон и шприц в одной руке так, чтобы флакон был выше, а шприц ниже (см. рисунок 4). Смешивайте до полного растворения порошка. Раствор должен быть прозрачным и бесцветным.
Рисунок 4. Смешивание глюкагона в виде порошка с разбавляющей жидкостью
- Наберите глюкагон в шприц.
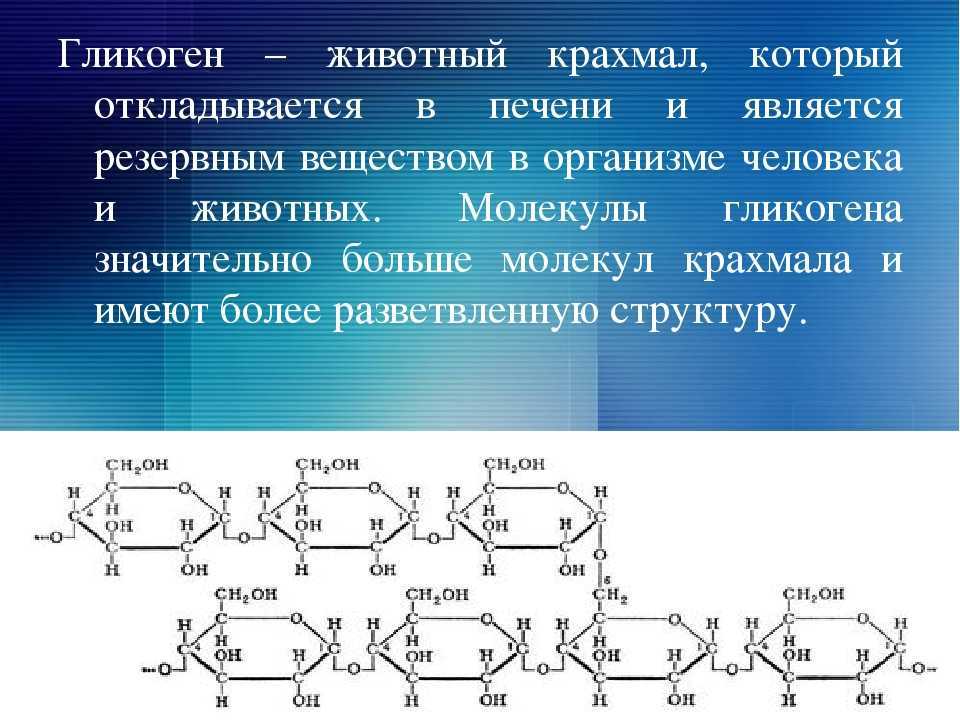 Для этого держите флакон и шприц так, чтобы флакон оставался выше, а кончик шприца был направлен ко дну флакона (см. рисунок 5). Потяните за поршень, чтобы набрать глюкагон в шприц. Обязательно наберите в шприц все лекарство из флакона.
Для этого держите флакон и шприц так, чтобы флакон оставался выше, а кончик шприца был направлен ко дну флакона (см. рисунок 5). Потяните за поршень, чтобы набрать глюкагон в шприц. Обязательно наберите в шприц все лекарство из флакона.Рисунок 5. Набор глюкагона в шприц
- Глюкагон нужно вводить в бедро или в ягодицу человека. Протрите участок для введения инъекции пропитанным спиртом тампоном. Если у вас нет пропитанного спиртом тампона, пропустите этот шаг.
- Одним быстрым движением введите иглу в кожу под углом 90 градусов (двигаясь строго вверх и вниз, см. рисунок 6). Большим пальцем нажмите на поршень и опустите его до упора, пока не введете все лекарство.
Рисунок 6. Введение глюкагона
- Когда шприц опустошится, извлеките иглу из кожи, двигаясь вертикально вверх.
- После инъекции поверните человека на бок. После инъекции у него может возникнуть рвота, поэтому нужно повернуть человека на бок, чтобы он не подавился.
Вернуться к началу страницы
После инъекции глюкагона
После введения инъекции позвоните по телефону 911.
Проверьте содержание сахара в крови или попросите кого-нибудь сделать это после инъекции. Оно должно подняться хотя бы до 70 мг/дл. По прибытии сотрудников скорой медицинской помощи сообщите им полученные результаты измерения сахара в крови.
Обычно человек приходит в сознание через 15 минут после инъекции. Когда человек очнется и сможет пить, дайте ему несколько глотков фруктового сока или простой газированной воды. Это поможет восстановить содержание глюкозы в печени и предотвратит повторное падение сахара в крови.
Вернуться к началу страницыПобочные эффекты
У большинства людей не возникает никаких побочных эффектов. У некоторых людей после введения глюкагона может появиться тошнота и рвота.
Вернуться к началу страницыYou must have JavaScript enabled to use this form.
Поделитесь своим мнением
Поделитесь своим мнением
Ваш отзыв поможет нам скорректировать информацию, предоставляемую пациентам и лицам, ухаживающим за больными.
Вопросы опросника
| Questions | Да | В некоторой степени | Нет |
|---|---|---|---|
Вам было легко понять эту информацию? | Да | В некоторой степени | Нет |
Что следует объяснить более подробно?
Дата последнего обновления
Четверг, Декабрь 15, 2016
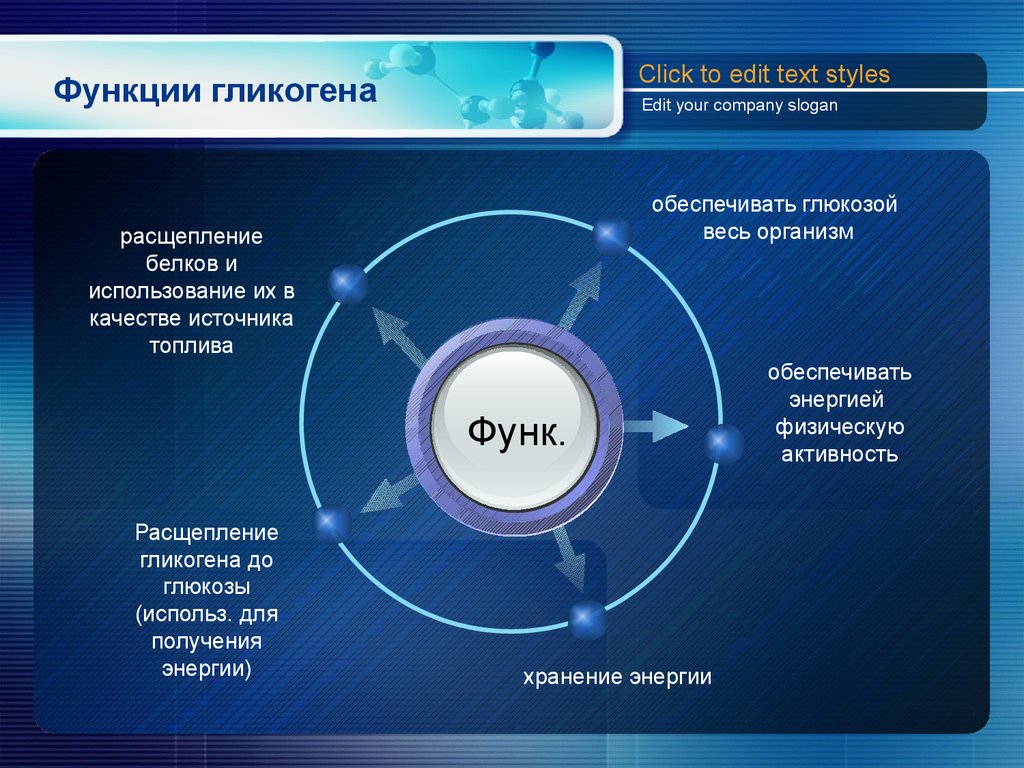
Ингибитор молекулярного ротора гликогенфосфорилазы на основе глюкозы в качестве зонда клеточной ферментативной функции
Ингибитор молекулярного ротора гликогенфосфорилазы на основе глюкозы в качестве зонда клеточной ферментативной функции†
Михаил-Панагиотис
Минадакис, ‡ a Константинос Ф. Мавреас, ‡ и Дионисий Д.
Неофитос, б Мария
Пасху, c Артемида
Когкаки, с Варвара
Афанасиу, и Майкл
Мамайская, и Даниэле
Веклани, д Гермис
Ятроу,
* и Алессандро
Вентурини,* д Евангелия Д.
Хрысина,
* б Панайота
Папазафири
* в и
Танасис
Гимисис
* и
Мавреас, ‡ и Дионисий Д.
Неофитос, б Мария
Пасху, c Артемида
Когкаки, с Варвара
Афанасиу, и Майкл
Мамайская, и Даниэле
Веклани, д Гермис
Ятроу,
* и Алессандро
Вентурини,* д Евангелия Д.
Хрысина,
* б Панайота
Папазафири
* в и
Танасис
Гимисис
* и
Принадлежности автора
* Соответствующие авторы
и Химический факультет Афинского национального и Каподистрийского университета, 15771 Афины, Греция
Электронная почта: gimisis@chem. uoa.gr
uoa.gr
б Институт химической биологии, Национальный греческий исследовательский фонд, 11635 Афины, Греция
Электронная почта: [email protected]
с Факультет биологии, Афинский национальный и Каподистрийский университет, 15771 Афины, Греция
Электронная почта: [email protected]
д Istituto ISOF, Area della Ricerca di Bologna CNR, Via P. Gobetti 101, 40129 Болонья, Италия
Gobetti 101, 40129 Болонья, Италия
Электронная почта: [email protected]
Аннотация
Молекулярные роторы принадлежат к семейству флуоресцентных соединений, характеризующихся как молекулярные переключатели, где сигнал включения/выключения флуоресценции означает изменение микроокружения молекулы. Здесь успешный синтез и подробное изучение ( E )-2-циано-3-( p -(диметиламино)фенил)- N -(β- D -глюкопиранозил)акриламида ( RotA ), сообщается. Было обнаружено, что RotA является сильным ингибитором гликогенфосфорилазы мышц кролика (RMGP b ), который связывается с каталитическим участком фермента. Взаимодействия RotA с остатками, выстилающими каталитический центр RMGP b , определяли с помощью рентгеновской кристаллографии. Спектроскопические исследования в сочетании с теоретическими расчетами доказали, что RotA является молекулярным ротором. При связывании с каталитическим каналом RMGP b он вел себя как выключатель света, генерируя сильный флуоресцентный сигнал, позволяющий использовать RotA в качестве зонда, обнаруживающего гликогенфосфорилазу (ГФ). RotA , моно-, ди- и пер-ацетилированные производные, а также наночастицы с RotA , инкапсулированные в полиэтиленгликоль-поли- L -гистидин, были использованы при флуоресцентной микроскопии живых клеток для проверки доставки RotA через плазматическую мембрану клеток HepG2 и A431, при этом наночастицы обеспечивают наилучшие результаты. Оказавшись во внутриклеточной среде, RotA проявляет замечательную колокализацию с GP и значительные биологические эффекты, как в отношении роста клеток, так и в отношении ингибирования GP.
Спектроскопические исследования в сочетании с теоретическими расчетами доказали, что RotA является молекулярным ротором. При связывании с каталитическим каналом RMGP b он вел себя как выключатель света, генерируя сильный флуоресцентный сигнал, позволяющий использовать RotA в качестве зонда, обнаруживающего гликогенфосфорилазу (ГФ). RotA , моно-, ди- и пер-ацетилированные производные, а также наночастицы с RotA , инкапсулированные в полиэтиленгликоль-поли- L -гистидин, были использованы при флуоресцентной микроскопии живых клеток для проверки доставки RotA через плазматическую мембрану клеток HepG2 и A431, при этом наночастицы обеспечивают наилучшие результаты. Оказавшись во внутриклеточной среде, RotA проявляет замечательную колокализацию с GP и значительные биологические эффекты, как в отношении роста клеток, так и в отношении ингибирования GP.
- Эта статья является частью тематического сборника: Химическая биология в OBC
Ген PYGL: MedlinePlus Genetics
гликогенфосфорилаза L
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Нормальное функционирование
Ген PYGL предоставляет инструкции для создания фермента, называемого гликогенфосфорилазой печени. Этот фермент расщепляет сложный сахар, называемый гликогеном. Гликогенфосфорилаза печени является одним из трех родственных ферментов, расщепляющих гликоген в клетках; другие гликогенфосфорилазы находятся в головном мозге и мышцах. Гликогенфосфорилаза печени обнаружена только в клетках печени, где она расщепляет гликоген до типа сахара, называемого глюкозо-1-фосфатом. Дополнительные шаги превращают глюкозо-1-фосфат в глюкозу, простой сахар, который является основным источником энергии для большинства клеток в организме.
Заболевания, связанные с генетическими изменениями
Болезнь накопления гликогена VI типа
Было обнаружено, что по меньшей мере 17 мутаций в гене PYGL вызывают болезнь накопления гликогена VI типа (GSDVI). Большинство мутаций изменяют отдельные белковые строительные блоки (аминокислоты) в гликогенфосфорилазе печени, влияя на нормальную функцию фермента.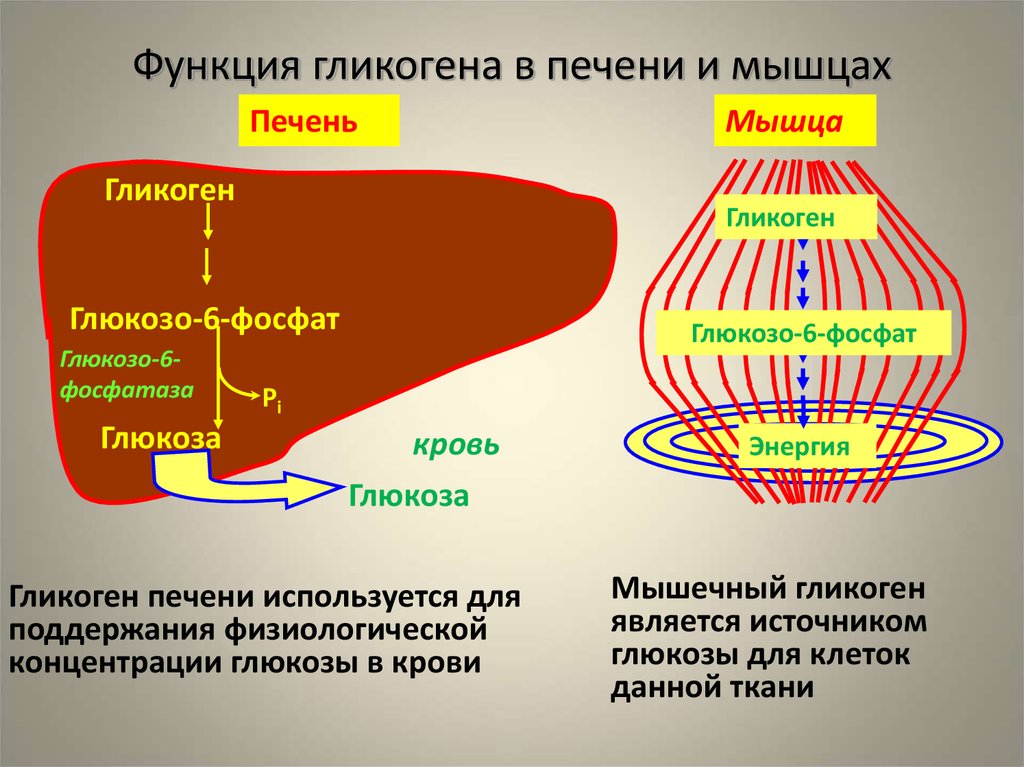 В популяции меннонитов старого порядка обычная мутация (записываемая как 1620+1G>A) нарушает способ использования инструкций гена PYGL для производства фермента. Дефектный фермент гликогенфосфорилазы печени нарушает нормальный распад гликогена. В результате клетки печени не могут использовать гликоген для получения энергии, поэтому функция печени нарушается. Отсутствие распада гликогена в клетках печени приводит к основным признакам GSDVI.
В популяции меннонитов старого порядка обычная мутация (записываемая как 1620+1G>A) нарушает способ использования инструкций гена PYGL для производства фермента. Дефектный фермент гликогенфосфорилазы печени нарушает нормальный распад гликогена. В результате клетки печени не могут использовать гликоген для получения энергии, поэтому функция печени нарушается. Отсутствие распада гликогена в клетках печени приводит к основным признакам GSDVI.
Подробнее об этом заболевании
Другие названия этого гена
- гликогенфосфорилаза, форма печени
- GSD6
- фосфорилаза, гликоген, печень
- PYGL_HUMAN
Дополнительная информация и ресурсы
Тесты, внесенные в Реестр генетических тестов
- Тесты PYGL
Научные статьи в PubMed
- PubMed
Каталог генов и болезней от OMIM
- ГЛИКОГЕН ФОСФОРИЛАЗА, ПЕЧЕНЬ
Базы данных генов и вариантов
- Ген NCBI
- КлинВар
Ссылки
- Beauchamp NJ, Taybert J, Champion MP, Layet V, Heinz-Erian P, Dalton A, Tanner
М.