Инсулинорезистентность – Семейная клиника у дома
L49. ДИАГНОСТИКА УГЛЕВОДНОГО ОБМЕНА (САХАРНЫЙ ДИАБЕТ, МЕТАБОЛИЧЕСКИЙ СИНДРОМ)
Описание исследования
Подготовка к исследованию
Показания и общая информация
Интерпретация результата
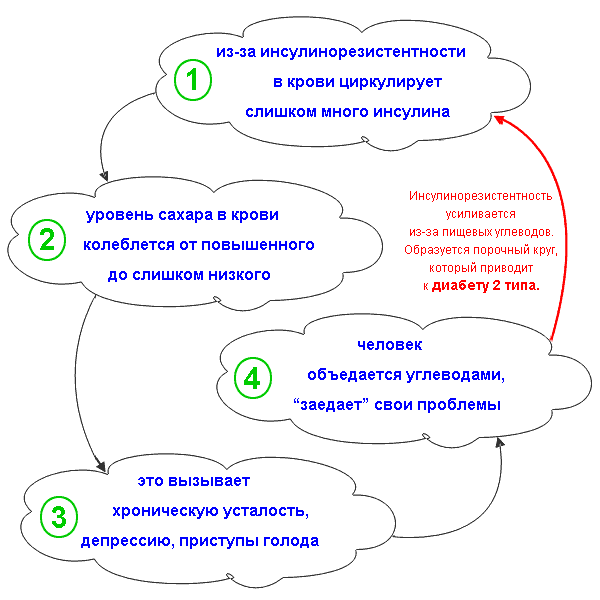
Инсулинорезистентность – это патологическое состояние, которое характеризуется снижением чувствительности тканей организма к инсулину. Это метаболическое нарушение связано с повышением риска развития сахарного диабета 2-го типа и сердечно-сосудистых заболеваний. При инсулинорезистентности наблюдается повышенный уровень сахара и инсулина в крови, но в клетки организма их поступает недостаточное количество.
Исследование на инсулинорезистентность используется для диагностики преддиабета, а также во время лечения сахарного диабета для контроля за его ходом.
Анализы, которые входят в комплекс исследований
В ходе исследования крови определяется количество глюкозы в крови. Глюкоза для организма человека является основным источником энергии. Углеводы, потребляемые человеком с пищей, расщепляются на глюкозу и другие элементы. Они усваиваются в толстом кишечнике, а затем поступают в кровь. Движение глюкозы из крови в клетки организма регулируется при помощи инсулина. У здорового человека уровень сахара поднимается после еды, а инсулин постепенно понижает его концентрацию. Избыток энергии накапливается в виде кратковременного резерва (гликогена). Если уровень глюкозы слишком снижается, в организме вырабатывается глюкагон, который запускает механизм обратной трансформации гликогена в глюкозу. Нарушение концентрации сахара в крови может свидетельствовать о целом ряде заболеваний.
Углеводы, потребляемые человеком с пищей, расщепляются на глюкозу и другие элементы. Они усваиваются в толстом кишечнике, а затем поступают в кровь. Движение глюкозы из крови в клетки организма регулируется при помощи инсулина. У здорового человека уровень сахара поднимается после еды, а инсулин постепенно понижает его концентрацию. Избыток энергии накапливается в виде кратковременного резерва (гликогена). Если уровень глюкозы слишком снижается, в организме вырабатывается глюкагон, который запускает механизм обратной трансформации гликогена в глюкозу. Нарушение концентрации сахара в крови может свидетельствовать о целом ряде заболеваний.
Инсулин синтезируется в поджелудочной железе. Этот гормон поддерживает уровень глюкозы в крови, регулирует обмен углеводов и принимает участие в липидном обмене. Содержание инсулина и глюкозы в крови в норме сбалансировано. В случае нарушения баланса со временем развиваются различные осложнения.
Строго натощак (в период с 7.00 до 11.00) после ночного периода голодания от 8 до 14 часов.
Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя, за час до исследования – курение.
| Биологический материал | кровь (сыворотка) + кровь (фторид Na) |
|---|---|
| Метод исследования | |
| Срок исполнения без учета времени на доставку до лаборатории, дней | 1 календарный день |
| Формат результата, единицы измерения | 3 |
От 3,9 до 5,5 ммоль/л (70-99 мг/дл ) – Нормальный уровень
От 5,6 до 6,9 ммоль/л (100-125 мг/дл) – Повышенный уровень (преддиабет)
7 ммоль/л (126 мг/дл) и выше при неоднократном повторении анализа – Диабет
Инсулин: 2,6 – 24,9 мкЕд/мл.
Индекс инсулинорезистентности (HOMA IR):
Для лиц от 20 до 60 лет: 0 – 2,7.
Причины повышения
Повышение резистентности к инсулину.
Развитие инсулинорезистентности при следующих заболеваниях и состояниях:
сердечно-сосудистые заболевания;
сахарный диабет 2-го типа;
метаболический синдром;
ожирение;
синдром поликистозных яичников;
хронический вирусный гепатит;
хроническая почечная недостаточность;
стеатоз печени;
гестационный сахарный диабет;
патология гипофиза, надпочечников;
инфекционные, онкологические заболевания.
Причины понижения
Нормальные значения индекса IR-HOMA – отсутствие развития резистентности к инсулину.
Что может влиять на результат?
Время сдачи биоматериала на исследование;
прием лекарственных препаратов;
беременность.
Индекс инсулинорезистентности (HOMA-IR)
Исследование, направленное на определение резистентности к инсулину путем оценки уровней глюкозы и инсулина натощак и расчета индекса исулинорезистентности.
Синонимы русские
Индекс инсулинорезистентости; резистентность инсулина.
Синонимы английские
Homeostasis Model Assessment of Insulin Resistance; HOMA-IR; insulin resistance.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 8-12 часов перед исследованием.
- Кровь рекомендуется сдавать в утренние часы строго натощак.

- Необходимо проинформировать о принимаемых лекарственных препаратах.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Инсулинорезистентность – это снижение чувствительности инсулинозависимых клеток к действию инсулина с последующим нарушением метаболизма глюкозы и поступления ее в клетки. Развитие резистентности к инсулину обусловлено сочетанием метаболических, гемодинамических нарушений на фоне воспалительных процессов и генетической предрасположенности к заболеваниям. При этом повышается риск возникновения сахарного диабета, сердечно-сосудистых заболеваний, нарушения обмена веществ, метаболического синдрома.
Инсулин является пептидным гормоном, который синтезируется из проинсулина бета-клетками островков Лангерганса поджелудочной железы. Инсулин участвует в транспорте глюкозы из крови в клетки тканей, в частности мышечной и жировой тканей.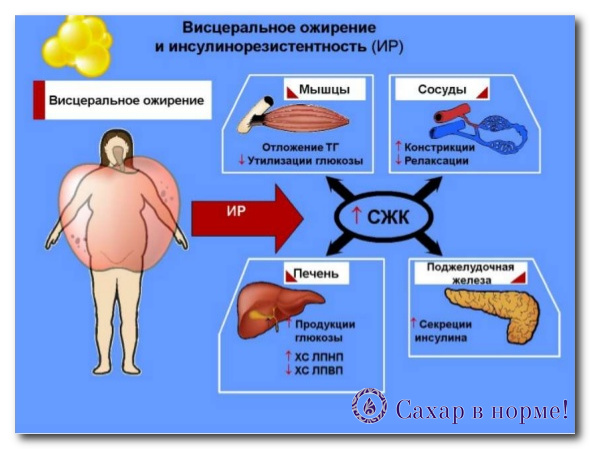
Для оценки инсулинорезистентности может быть использован индекс HOMA-IR (Homeostasis Model Assessment of Insulin Resistance). Он рассчитывается по формуле: HOMA-IR = инсулин натощак (мкЕд/мл) x глюкоза натощак (ммоль/л)/22,5. Повышение значений HOMA-IR отмечается при повышении уровня глюкозы или инсулина натощак. Это соответствует повышению резистентности клеток и тканей к инсулину и повышенному риску развития сахарного диабета 2-го типа и сердечно-сосудистых заболеваний.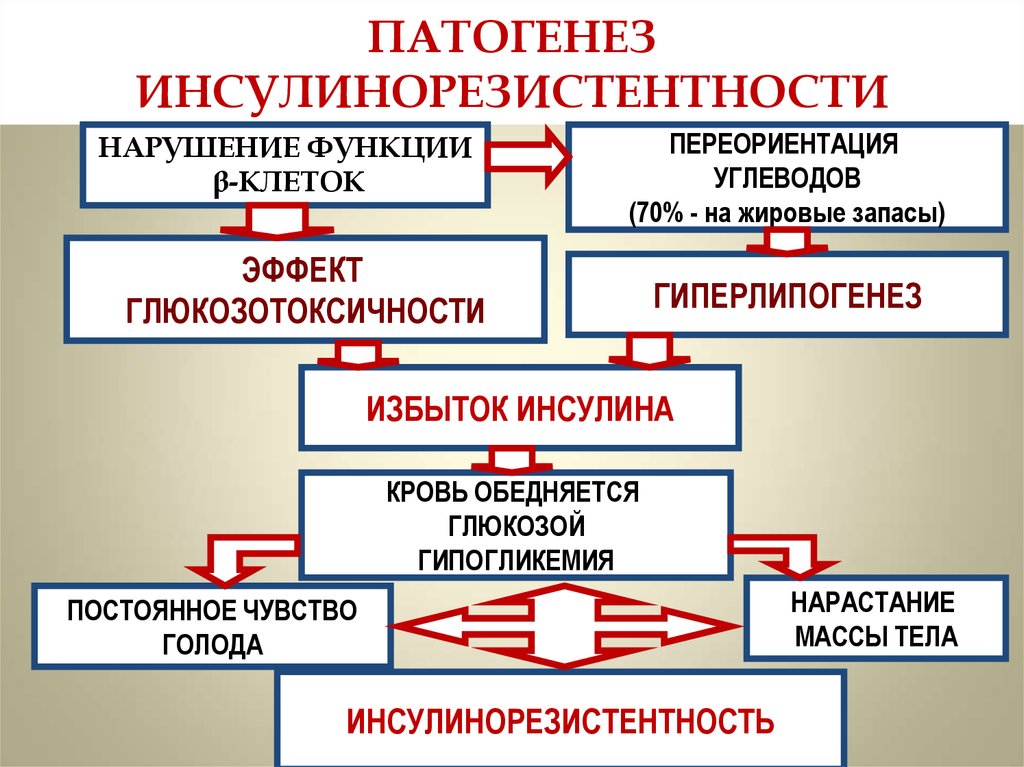
Индекс инсулинорезистентности может быть использован в качестве дополнительного диагностического показателя метаболического синдрома. Метаболический синдром представляет собой комплекс факторов риска сердечно-сосудистых заболеваний, сахарного диабета 2-го типа, атеросклероза, стеатоза печени и некоторых видов рака. В результате развивается комплекс метаболических, гормональных и клинических нарушений на фоне ожирения в результате развития инсулинорезистентности.
Индекс HOMA-IR является информативным показателем развития нарушений толерантности к глюкозе и сахарного диабета у пациентов с уровнем глюкозы ниже 7 ммоль/л. Также расчет данного показателя может быть использован при подозрении на развитие резистентности к инсулину при синдроме поликистозных яичников у женщин, гестационном сахарном диабете, хронической почечной недостаточности, хронических гепатитах В и С, стеатозе печени неалкогольной этиологии, ряде инфекционных, онкологических, аутоиммунных заболеваний и терапии некоторыми лекарственными препаратами (глюкокортикоиды, оральные контрацептивы и другие).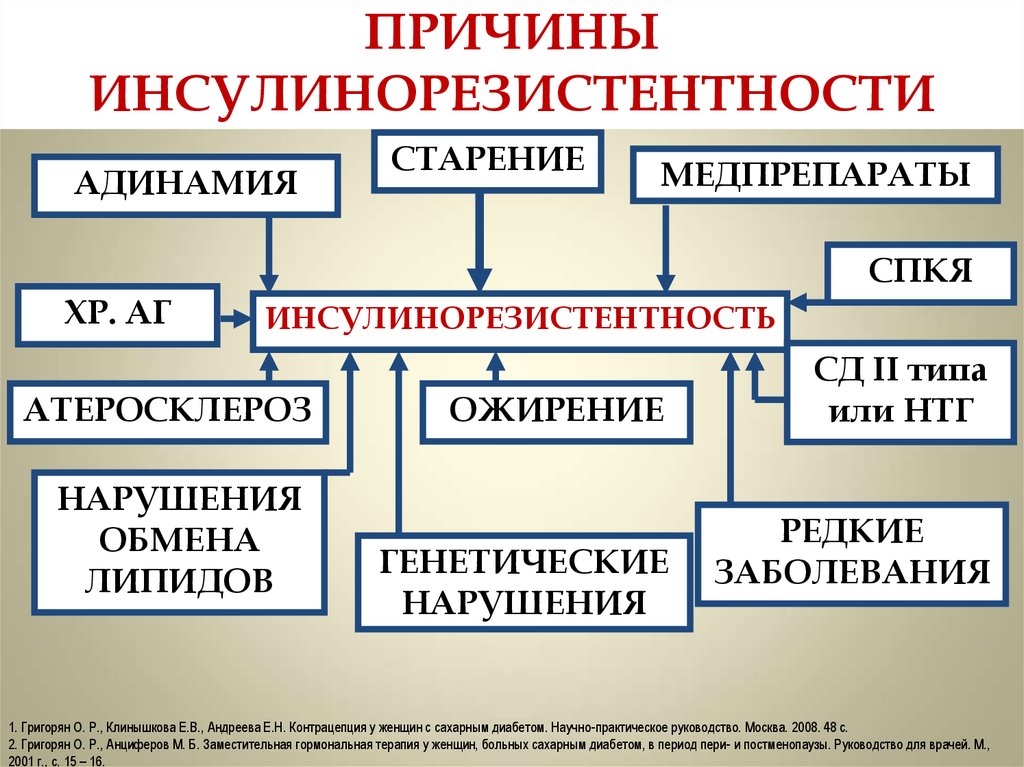
Для чего используется исследование?
- Для оценки развития резистентности к инсулину.
- Для оценки риска развития сахарного диабета, атеросклероза, сердечно-сосудистых заболеваний.
- Для комплексной оценки возможного развития резистентности к инсулину при метаболическом синдроме, поликистозе яичников, хронической почечной недостаточности, хронических гепатитах В и С, стеатозе печени.
Когда назначается исследование?
- При оценке риска развития и при клинических проявлениях артериальной гипертензии, ишемической болезни сердца, ишемического инсульта, сахарного диабета 2-го типа, атеросклероза.
- В комплексной диагностике при подозрении развития резистентности к инсулину при метаболическом синдроме, поликистозе яичников, хронической почечной недостаточности, хронических гепатитах В и С, неалкогольном стеатозе печени, гестационном сахарном диабете, инфекционных заболеваниях и применении некоторых лекарственных препаратов.

Что означают результаты?
Референсные значения
Глюкоза в плазме
|
Возраст |
Референсные значения |
|
Меньше 14 лет |
3,3 – 5,6 ммоль/л |
|
Дети старше 14 лет, мужчины, небеременные женщины |
4,1 – 6,1 ммоль/л |
|
Беременные женщины |
4,1 – 5,1 ммоль/л |
Оценка уровня глюкозы
|
Уровень глюкозы |
Признак |
|
От 3,9 до 5,5 ммоль/л (70-99 мг/дл ) |
Нормальный уровень |
|
От 5,6 до 6,9 ммоль/л (100-125 мг/дл) |
Повышенный уровень (преддиабет) |
|
7 ммоль/л (126 мг/дл) и выше при неоднократном повторении анализа |
Диабет |
Инсулин:
2,6 – 24,9 мкЕд/мл.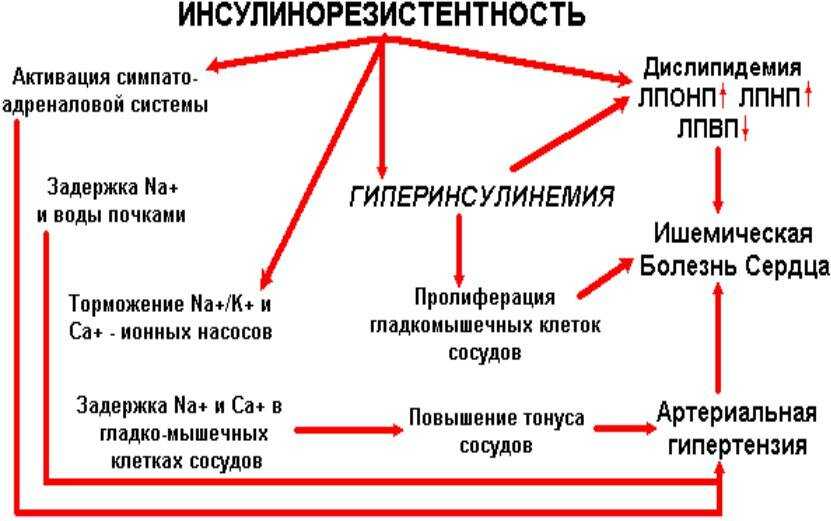
Индекс инсулинорезистентности (HOMA IR):
Для лиц от 20 до 60 лет: 0 – 2,7.
Причины повышения
- Повышение резистентности к инсулину.
- Развитие инсулинорезистентности при следующих заболеваниях и состояниях:
- сердечно-сосудистые заболевания;
- сахарный диабет 2-го типа;
- метаболический синдром;
- ожирение;
- синдром поликистозных яичников;
- хронический вирусный гепатит;
- хроническая почечная недостаточность;
- стеатоз печени;
- гестационный сахарный диабет;
- патология гипофиза, надпочечников;
- инфекционные, онкологические заболевания.
Причины понижения
- Нормальные значения индекса IR-HOMA – отсутствие развития резистентности к инсулину.
Что может влиять на результат?
- Время сдачи биоматериала на исследование;
- прием лекарственных препаратов;
- беременность.

Также рекомендуется
- Глюкоза в плазме
- Инсулин
- Глюкоза в моче
- Гликированный гемоглобин (HbA1c)
- С-пептид в сыворотке
- Лабораторное обследование при метаболическом синдроме
Кто назначает исследование?
Терапевт, врач общей практики, кардиолог, эндокринолог, хирург, акушер-гинеколог, невропатолог.
Литература
- Mossmann M, Wainstein MV, Gonçalves SC, Wainstein RV, Gravina GL, Sangalli M, Veadrigo F, Matte R, Reich R, Costa FG, Bertoluci MC HOMA-IR is associated with significant angiographic coronary artery disease in non-diabetic, non-obese individuals: a cross-sectional study / Diabetol Metab Syndr. 2015 Nov 14;7:100.
- Gayoso-Diz P, Otero-González A, Rodriguez-Alvarez MX, Gude F, García F, De Francisco A, Quintela AG. Insulin resistance (HOMA-IR) cut-off values and the metabolic syndrome in a general adult population: effect of gender and age: EPIRCE cross-sectional study / BMC Endocr Disord.
 2013 Oct 16;13:47.
2013 Oct 16;13:47. - Salgado AL, Carvalho Ld, Oliveira AC, Santos VN, Vieira JG, Parise ER. Insulin resistance index (HOMA-IR) in the differentiation of patients with non-alcoholic fatty liver disease and healthy individuals / Arq Gastroenterol. 2010 Apr-Jun;47(2):165-9.
- Долгов В.В., Меньшиков В.В. Клиническая лабораторная диагностика: национальное руководство. – Т. I. – М. : ГЭОТАР-Медиа, 2012. – 928 с.
Симптомы, причины, диета, диагностика и лечение
Авторы редакторов WebMD
Медицинский обзор Нивина Тодда, доктора медицинских наук, 17 января 2023 г.
В этой статье
- Что такое гестационный диабет?
- Симптомы гестационного диабета
- Нормальный уровень сахара в крови во время беременности: таблица
- Причины гестационного диабета
- Факторы риска гестационного диабета
- Тесты и диагностика гестационного диабета
- Лечение гестационного диабета
- Целевой уровень сахара в крови для женщин во время беременности
- Диета и физические упражнения при гестационном диабете
- Профилактика гестационного диабета
- Влияет ли гестационный диабет на моего ребенка?
- Могу ли я заболеть диабетом 2 типа?
Что такое гестационный диабет?
Гестационный диабет — это состояние, при котором уровень сахара в крови становится высоким во время беременности. Ежегодно им страдают до 10% беременных женщин в США. Он поражает беременных, у которых никогда не диагностировали диабет.
Ежегодно им страдают до 10% беременных женщин в США. Он поражает беременных, у которых никогда не диагностировали диабет.
Существует два класса гестационного диабета. Люди с классом A1 могут управлять им с помощью диеты и упражнений. Те, у кого есть класс A2, должны принимать инсулин или другие лекарства.
Гестационный диабет проходит после родов. Но это может повлиять на здоровье вашего ребенка и повышает риск развития диабета 2 типа в более позднем возрасте. Вы можете принять меры, чтобы вы и ваш ребенок оставались здоровыми.
Симптомы гестационного диабета
Если у вас гестационный диабет, симптомы обычно отсутствуют или их можно списать на беременность. Большинство узнают, что у них это есть во время рутинного скрининга.
Вы можете заметить, что:
- Вы испытываете более сильную жажду, чем обычно
- Вы более голодны и едите больше, чем обычно
- Вы мочитесь больше, чем обычно
Нормальный уровень сахара в крови во время беременности: таблица
Когда вы едите, ваша поджелудочная железа выделяет инсулин, гормон, который помогает переносить сахар, называемый глюкозой, из крови в клетки, которые используют его для получения энергии.
Во время беременности плацента вырабатывает гормоны, вызывающие накопление глюкозы в крови. Обычно ваша поджелудочная железа может вырабатывать достаточно инсулина, чтобы справиться с этим. Но если ваше тело не может вырабатывать достаточное количество инсулина или перестает использовать инсулин должным образом, уровень сахара в крови повышается, и вы получаете гестационный диабет.
Факторы риска гестационного диабета
У вас больше шансов заболеть гестационным диабетом, если вы:
- У вас был избыточный вес до беременности
- Вы являетесь чернокожим, азиатом, латиноамериканцем или латиноамериканцем, коренным жителем Аляски, тихоокеанских островов или коренным американцем
- У вас уровень сахара в крови выше, чем должен быть, но недостаточно высок, чтобы быть диабетом (это называется предиабетом)
- У члена семьи есть диабет
- У вас был гестационный диабет до
- Имеют синдром поликистозных яичников (СПКЯ) или другое состояние здоровья, связанное с проблемами с инсулином
- Имеют высокое кровяное давление, высокий уровень холестерина, болезни сердца или другие медицинские осложнения )
- У вас был выкидыш
- У вас родился мертвый ребенок или ребенок с определенными врожденными дефектами
- Возраст старше 25 лет
Тесты и диагностика гестационного диабета
Гестационный диабет обычно возникает во второй половине беременности. Ваш врач проверит его между 24 и 28 неделями или раньше, если вы находитесь в группе высокого риска.
Ваш врач проверит его между 24 и 28 неделями или раньше, если вы находитесь в группе высокого риска.
Ваш врач назначит вам тест на толерантность к глюкозе: вы выпьете 50 граммов глюкозы в виде сладкого напитка, который поднимет уровень сахара в крови. Через час вы сделаете тест на глюкозу в крови, чтобы увидеть, как ваш организм справился со всем этим сахаром. Если результаты показывают, что уровень сахара в крови выше определенного уровня, вам потребуется 3-часовой пероральный тест на толерантность к глюкозе. Для этого теста вы пройдете тест на глюкозу в крови после голодания не менее 8 часов (ваш врач скажет вам точно, как долго голодать), а затем выпьете напиток, содержащий 100 граммов глюкозы. После этого вы будете измерять уровень глюкозы в крови каждый час в течение следующих 3 часов. Ваш врач также может проверить вас, попросив вас голодать в течение не менее 8 часов, сдать анализ на глюкозу в крови, выпить напиток, содержащий 75 граммов глюкозы, а затем сдавать анализ на глюкозу в крови один раз в час в течение следующих 2 часов.
Если вы относитесь к группе высокого риска, но результаты анализов в норме, ваш врач может повторно проверить вас позже во время беременности, чтобы убедиться, что у вас все еще нет инфекции.
Лечение гестационного диабета
Если у вас гестационный диабет, вам необходимо лечение как можно скорее, чтобы сохранить здоровье себе и своему ребенку во время беременности и родов. Ваш врач попросит вас:
- Проверять уровень сахара в крови четыре или более раз в день
- Проверять мочу на наличие кетонов, химических веществ, которые означают, что ваш диабет не находится под контролем
- Соблюдайте здоровую диету
- Сделайте упражнения привычкой
Ваш врач будет следить за вашим весом и развитием вашего ребенка. Вам могут дать инсулин или другое лекарство, чтобы контролировать уровень сахара в крови.
Целевые уровни сахара в крови для женщин во время беременности
Американская диабетическая ассоциация рекомендует следующие целевые значения для беременных женщин, которые проверяют уровень сахара в крови:
- Перед едой: 95 мг/дл или менее
- Через час после еды: 140 мг/дл или менее
- Через два часа после еды: 120 мг/дл или менее
Диета и физические упражнения при гестационном диабете
Чтобы оставаться здоровым, выполните следующие простые шаги:
Соблюдайте здоровую диету с низким содержанием сахара.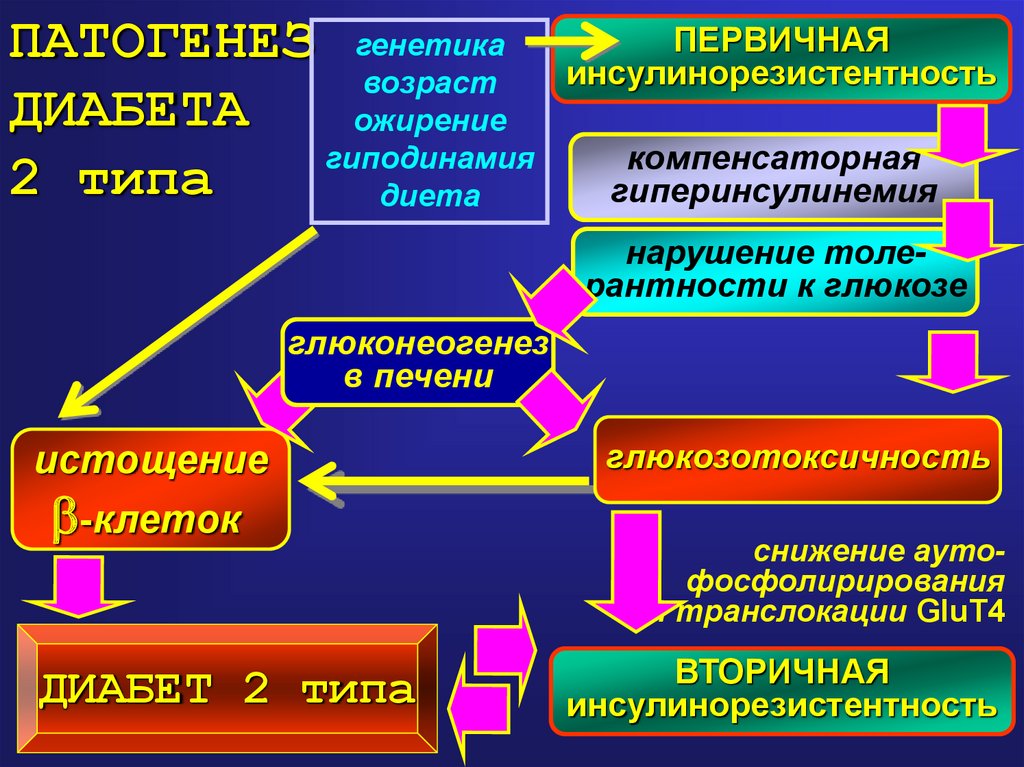 Поговорите со своим врачом, чтобы убедиться, что вы получаете необходимое питание. Следуйте плану питания, составленному для людей с диабетом:
Поговорите со своим врачом, чтобы убедиться, что вы получаете необходимое питание. Следуйте плану питания, составленному для людей с диабетом:
- Замените сладкие закуски, такие как печенье, конфеты и мороженое, на натуральные сахара, такие как фрукты, морковь и изюм. Добавляйте овощи и цельнозерновые продукты и следите за размером порций.
- Принимайте пищу три раза в день небольшими порциями с двумя или тремя перекусами примерно в одно и то же время каждый день.
- Получайте 40 % дневной нормы калорий из углеводов и 20 % из белков. Большая часть углеводов должна быть сложной, с высоким содержанием клетчатки и содержанием жира от 25% до 40%.
- Старайтесь потреблять 20–35 граммов клетчатки в день. Такие продукты, как цельнозерновой хлеб, крупы и макаронные изделия; бурый или дикий рис; овсяная каша; а овощи и фрукты помогут вам в этом.
- Ограничьте общее количество жиров до уровня менее 40% от ежедневной калорийности. Насыщенные жиры должны составлять менее 10 % всех потребляемых вами калорий.

- Ешьте разнообразную пищу, чтобы получать достаточное количество витаминов и минералов. Возможно, вам придется принимать добавки, чтобы покрыть ваши базы. Спросите своего врача, считают ли они, что вам следует его принимать.
Занимайтесь спортом на протяжении всей беременности. Вы можете заниматься спортом при гестационном диабете, если ваш врач разрешает это. Активный образ жизни — хороший способ контролировать уровень сахара в крови. Поддержание формы во время беременности также полезно для вашей осанки и может предотвратить некоторые распространенные проблемы, такие как боли в спине и усталость.
- Активизируйтесь как можно скорее. Стремитесь к 30 минутам умеренной активности большую часть дней в неделю. Бег, ходьба, плавание и езда на велосипеде — хорошие варианты. Если вы сейчас не активны, начните медленно и доведите до 30 минут в день.
- Вы занимались тренировкой до того, как узнали, что беременны? У вас есть занятие, которое вы любите? Проконсультируйтесь со своим врачом, чтобы узнать, сможете ли вы продолжать в том же духе, следует ли вам внести какие-то изменения или лучше попробовать что-то другое.

- Упражнения могут снизить уровень сахара в крови. Поэтому, когда вы тренируетесь, всегда имейте при себе какую-нибудь форму быстрорастворимого сахара, например, таблетки глюкозы или леденцы.
Получите надлежащий дородовой уход: Ваш врач может проверить, есть ли у вас гестационный диабет, и дать рекомендации по питанию, активности и снижению веса. Они также могут порекомендовать вам других специалистов в области здравоохранения, таких как диетологи, которые могут помочь.
Если вас тошнит по утрам, ешьте небольшие закуски. Перекусите крекерами, хлопьями или крендельками перед тем, как встать с постели. В течение дня часто ешьте небольшими порциями и избегайте жирной, жареной и жирной пищи.
Если вы принимаете инсулин, убедитесь, что у вас есть план борьбы с низким уровнем сахара в крови. Рвота может привести к падению уровня глюкозы. Поговорите со своим врачом, если вы не знаете, что делать.
Профилактика гестационного диабета
Вы можете снизить свой риск до наступления беременности следуя:
- Соблюдая здоровую диету
- Сохраняя активность
- Потеря лишнего веса
Повлияет ли гестационный диабет на моих детей?
Ваш ребенок, вероятно, будет здоров, если вы и ваш врач будете контролировать уровень сахара в крови во время гестационного диабета.
Сразу после родов врачи проверят уровень сахара в крови новорожденного. Если он низкий, вашему ребенку может потребоваться введение глюкозы через капельницу, пока она не вернется к норме.
Гестационный диабет повышает вероятность того, что ваш ребенок будет крупнее обычного. Это также связано с желтухой, при которой кожа выглядит желтоватой. Желтуха обычно быстро исчезает при лечении.
Хотя у вашего ребенка будет больше шансов, чем у других детей, заболеть диабетом 2 типа в дальнейшем, здоровый образ жизни (включая правильное питание и большую физическую активность) может снизить этот риск.
Могу ли я заболеть диабетом 2 типа?
Поскольку у вас был гестационный диабет, у вас больше шансов заболеть диабетом 2 типа. Но этого точно не произойдет, и вы можете принять меры, чтобы предотвратить это.
Уровень сахара в крови, скорее всего, вернется к норме примерно через 6 недель после родов. (Ваш врач проверит это.) Если это так, вы должны проходить контрольные анализы не реже одного раза в 3 года; Ваш врач может порекомендовать ежегодное тестирование.
Чтобы снизить риск:
- Старайтесь поддерживать свой вес в пределах нормы. Не уверен, что это такое? Спросите своего врача.
- Соблюдайте правильную диету, включающую много овощей, цельнозерновых продуктов, фруктов и нежирных белков.
- Сделайте упражнения привычкой.
Если вы планируете завести еще одного ребенка, имейте в виду, что у вас больше шансов снова заболеть гестационным диабетом. Спросите своего врача, есть ли какие-либо изменения образа жизни, которые помогут вам избежать этого.
Что такое инсулинорезистентность? Эксперт клиники Майо объясняет
Узнайте о резистентности к инсулину от Элеанны Де Филиппис, доктора медицинских наук, эндокринолога клиники Майо.
Здравствуйте. Я доктор Элеанна Де Филиппис, эндокринолог из клиники Майо. В этом видео мы рассмотрим основы резистентности к инсулину. Что это такое? Кто понял? Симптомы, диагностика и лечение. Ищете ли вы ответы для себя или кого-то, кого вы любите, мы здесь, чтобы предоставить вам самую лучшую доступную информацию. Чтобы понять резистентность к инсулину, которую часто называют преддиабетом, давайте сначала поговорим о том, что делает инсулин. Когда вы едите пищу, ваше тело превращает эту пищу в пищевые сахара. Инсулин — это гормон, вырабатываемый поджелудочной железой, который заставляет ваши клетки открываться для этого сахара и превращать его в энергию. При резистентности к инсулину клетки не реагируют и не открываются, что приводит к избыточному содержанию сахара в крови. Со временем поджелудочная железа пытается регулировать уровень сахара в крови, вырабатывая все больше и больше инсулина, пока она не изнашивается и больше не может вырабатывать большое количество инсулина.
Кто это получит?
Каждый может стать резистентным к инсулину. В частности, люди с избыточным весом подвергаются более высокому риску по сравнению с населением в целом. Риск еще больше увеличивается при семейном анамнезе диабета второго типа, возрасте старше 45 лет, африканском, латиноамериканском или индейском происхождении, курении и приеме некоторых лекарств, включая стероиды, нейролептики и лекарства от ВИЧ. Существуют и другие заболевания, связанные с резистентностью к инсулину, такие как обструктивное апноэ во сне, жировая болезнь печени, синдром поликистозных яичников, также известный как СПКЯ, синдром Кушинга и синдромы липодистрофии. Синдромы липодистрофии — это состояния, которые вызывают аномальную потерю жира. Таким образом, избыточное или недостаточное количество жировой ткани в организме может быть связано с резистентностью к инсулину.
Каковы симптомы?
Очень часто люди с резистентностью к инсулину вообще не имеют никаких симптомов. Обычно его выявляет их врач во время ежегодного медицинского осмотра или обычного анализа крови. Есть некоторые признаки резистентности к инсулину, на которые может обратить внимание ваш врач. К ним относятся талия более 40 дюймов у мужчин и более 35 дюймов у женщин. Кожные бляшки или участки темной бархатистой кожи, называемые acanthosis nigricans. Артериальное давление 130 на 80 или выше. Уровень глюкозы натощак равен или превышает 100 миллиграммов на децилитр. Или уровень сахара в крови, равный или превышающий 140 миллиграммов на децилитр через два часа после нагрузочного теста на глюкозу. A1C от 5,7% до 6,3%. Уровень триглицеридов натощак превышает 150 мг на децилитр. И уровень холестерина ЛПВП ниже 40 мг на децилитр у мужчин и уровень холестерина ЛПВП ниже 50 мг на децилитр у женщин.
Как это диагностируется?
Если ваш врач обнаружит эти симптомы, он может провести медицинский осмотр и различные анализы крови, которые измеряют уровень глюкозы или сахара в вашей крови и/или вашу толерантность к этой глюкозе.