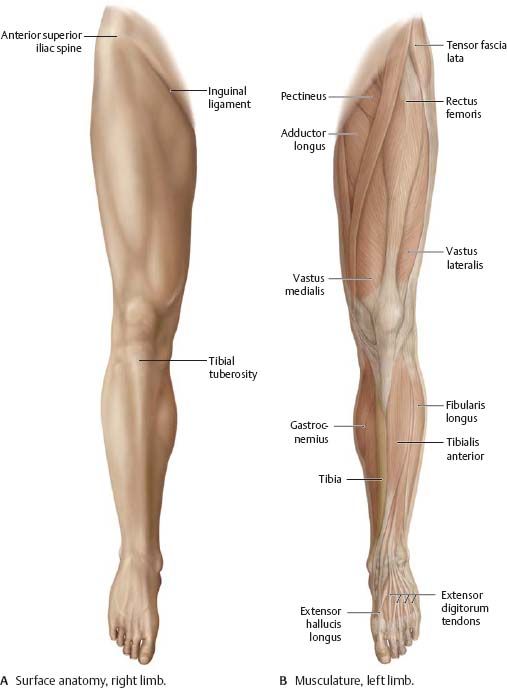
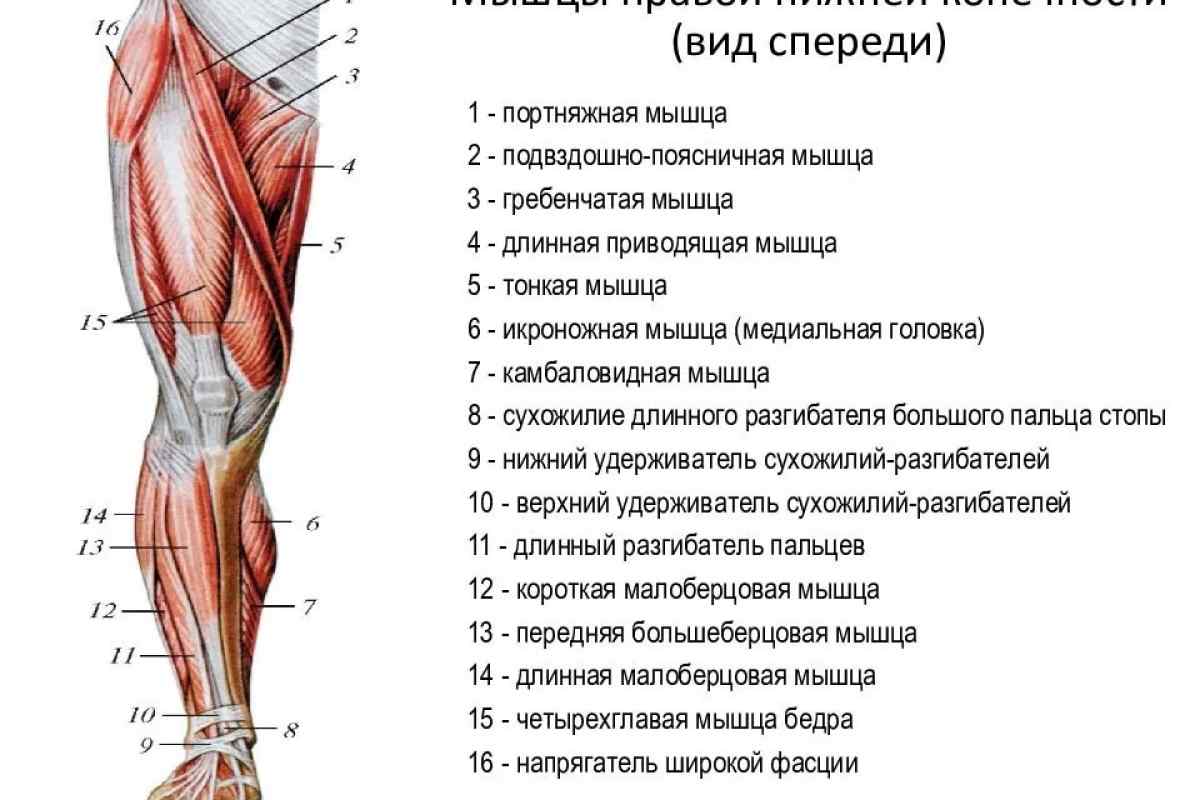
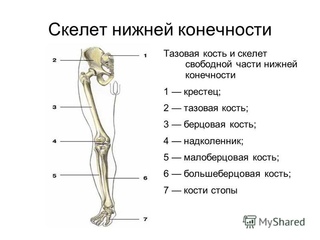
Выступающие вены на ногах: что делать?
Вены, проступающие на поверхности ног, — не просто косметический недостаток. Это явный признак варикоза, доставляющего серьезный дискомфорт. Не оставляйте выступающие вены без внимания, вовремя обратитесь к флебологу и начинайте лечение!Почему появляются вены на ногах?
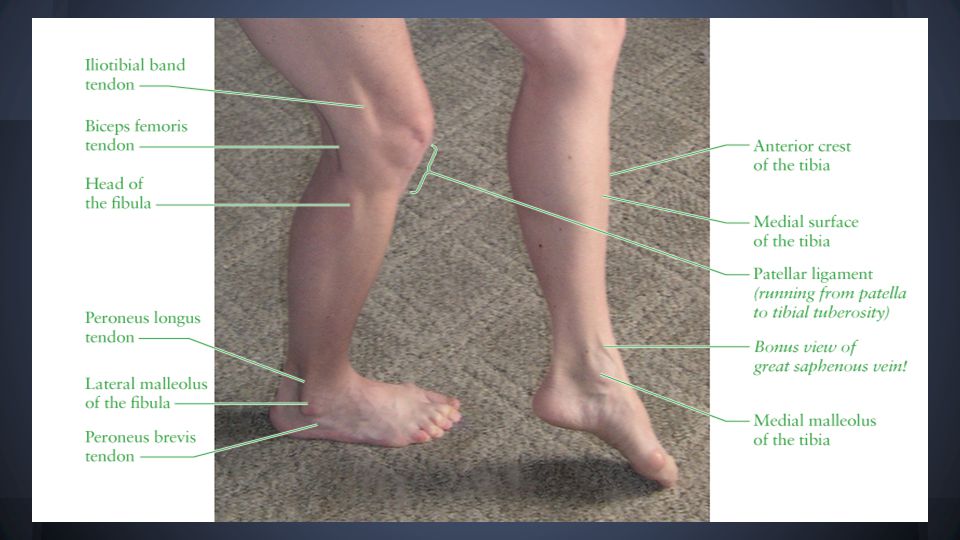
Прежде чем мы ответим на этот вопрос, давайте уточним, какие же вены находятся на ногах. В толще мышц расположены сосуды, которые так и называются — глубокие. Ближе к коже проходят поверхностные вены. Условно можно сказать, что основную работу по переносу крови выполняют глубокие вены, а поверхностные «помогают» им.
Кровь по венам течет снизу вверх, то есть преодолевая силу тяготения. Это движение обеспечивает работа мышц — они выполняют роль своеобразного насоса (врачи даже говорят о так называемом «периферическом сердце»). А чтобы кровь не текла обратно, вниз, в стенках вен есть особые клапаны, закрывающие просвет.
Если человек постоянно испытывает статические нагрузки (например, работает в положении стоя или сидя, не меняя его), в венах возникает застой крови, стенки ее растягиваются, и клапаны вен уже не смыкаются плотно. Кровь частично начинает течь обратно, еще больше растягивая сосудистую стенку, вена расширяется и становится хорошо видна под кожей. Многие люди обращают внимание на то, что вена на ноге выступает, и только тогда задумываются об обращении к специалисту.
Кровь частично начинает течь обратно, еще больше растягивая сосудистую стенку, вена расширяется и становится хорошо видна под кожей. Многие люди обращают внимание на то, что вена на ноге выступает, и только тогда задумываются об обращении к специалисту.
Помимо статических нагрузок, к факторам, вызывающим развитие варикоза, относятся прием гормональных препаратов, беременность, роды, подъем тяжестей, наследственность и другие.
Боль в венах
Мы выяснили, что причины появления вен на ногах — это растяжение их стенок. А вот последствия варикоза могут быть самые разные: в результате того, что активизируются лейкоциты, на внутренней стенке вены начинается воспаление, нарушается питание тканей, а на более поздней стадии может начаться образование тромбов.
Пациенты нередко жалуются на то, что выступающие вены болят. К сожалению, на первые проявления этого симптома мы можем просто не обратить внимания и начать бить тревогу уже тогда, когда боль приносит сильный дискомфорт.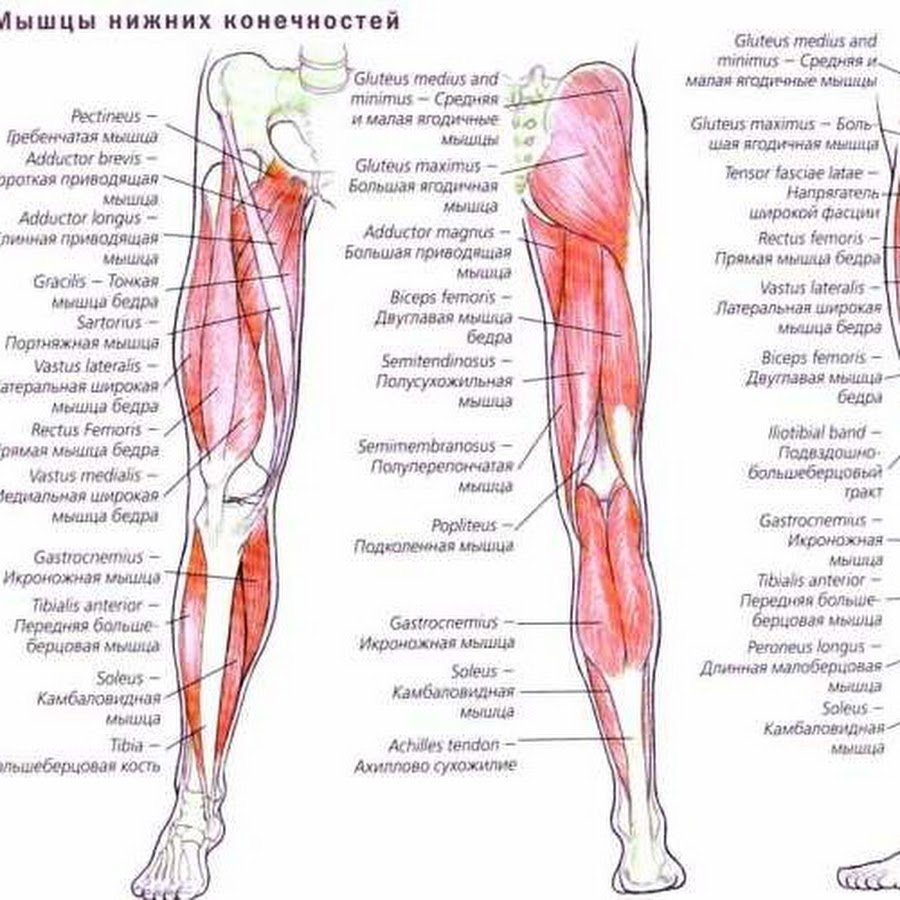 Вены болят из-за перерастяжения: ведь это раздражает рецепторы, расположенные на внутренней стенке сосуда. Когда заболевание достигает серьезной стадии, неприятные ощущения усиливаются из-за сдавления нервов, которые проходят рядом с венами.
Вены болят из-за перерастяжения: ведь это раздражает рецепторы, расположенные на внутренней стенке сосуда. Когда заболевание достигает серьезной стадии, неприятные ощущения усиливаются из-за сдавления нервов, которые проходят рядом с венами.
Расширенные вены необходимо обязательно лечить, так как самостоятельно это заболевание пройти не может.
Что делать при появлении вен на ногах?
Ответ на этот вопрос однозначный и простой: обращаться к специалисту-флебологу. Только врач, который занимается лечением вен, может провести подробное обследование, правильно оценить состояние пациента и назначить лечение, главная задача которого — удаление пораженных вен.
Наиболее щадящим для пациента вариантом лечения является склеротерапия — безоперационный метод, предполагающий ведение в просвет вены специального препарата склерозанта, которые приводят к закрытию сосуда. К тому же результату приводят применение радиочастотной, лазерной терапии, в ряде случаев необходимо хирургическое вмешательство.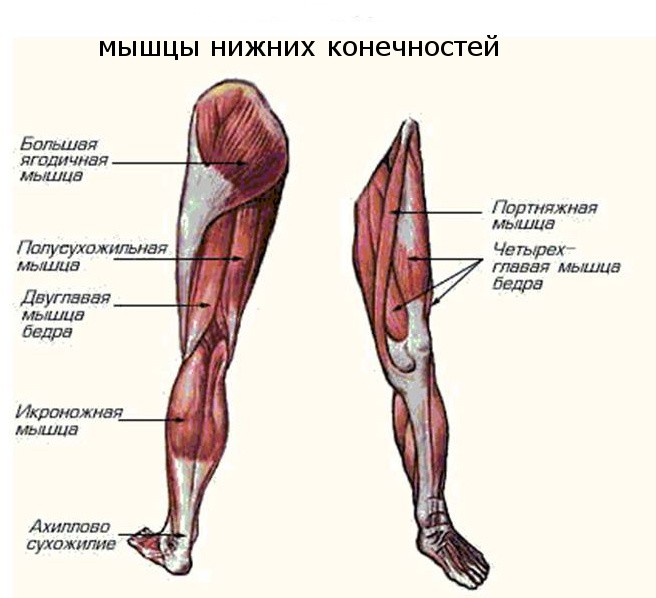 Оптимальный способ лечения всегда выбирает врач в зависимости от исходного состояния пациента.
Оптимальный способ лечения всегда выбирает врач в зависимости от исходного состояния пациента.
Специалисты «Центра Флебологии» нередко отвечают на вопросы пациентов, связанные с тем, что на ногах выступают вены. Наиболее часто встречающиеся вопросы мы приводим здесь:
сухая гангрена нижних конечностей, признаки и симптомы
Лечение сухой и влажной гангрены в XXI веке не предполагает обязательной ампутации и опыт нашего центра показывает это. В большинстве хирургических отделений страны гангрена до сих пор остаётся заболеванием с высокой частотой ампутаций и летального исхода.
Простое восстановление кровотока не позволяет рассчитывать на быстрое закрытие дефектов тканей стопы и голени. В ряде случаев процесс некроза затрагивает костные и сухожильные структуры и самостоятельное заживление невозможно. В подобных случаях нашим специалистам помогают методы пластической микрохирургии. В клинике внедрены технологии пересадки свободных лоскутов ткани на сосудистой ножке.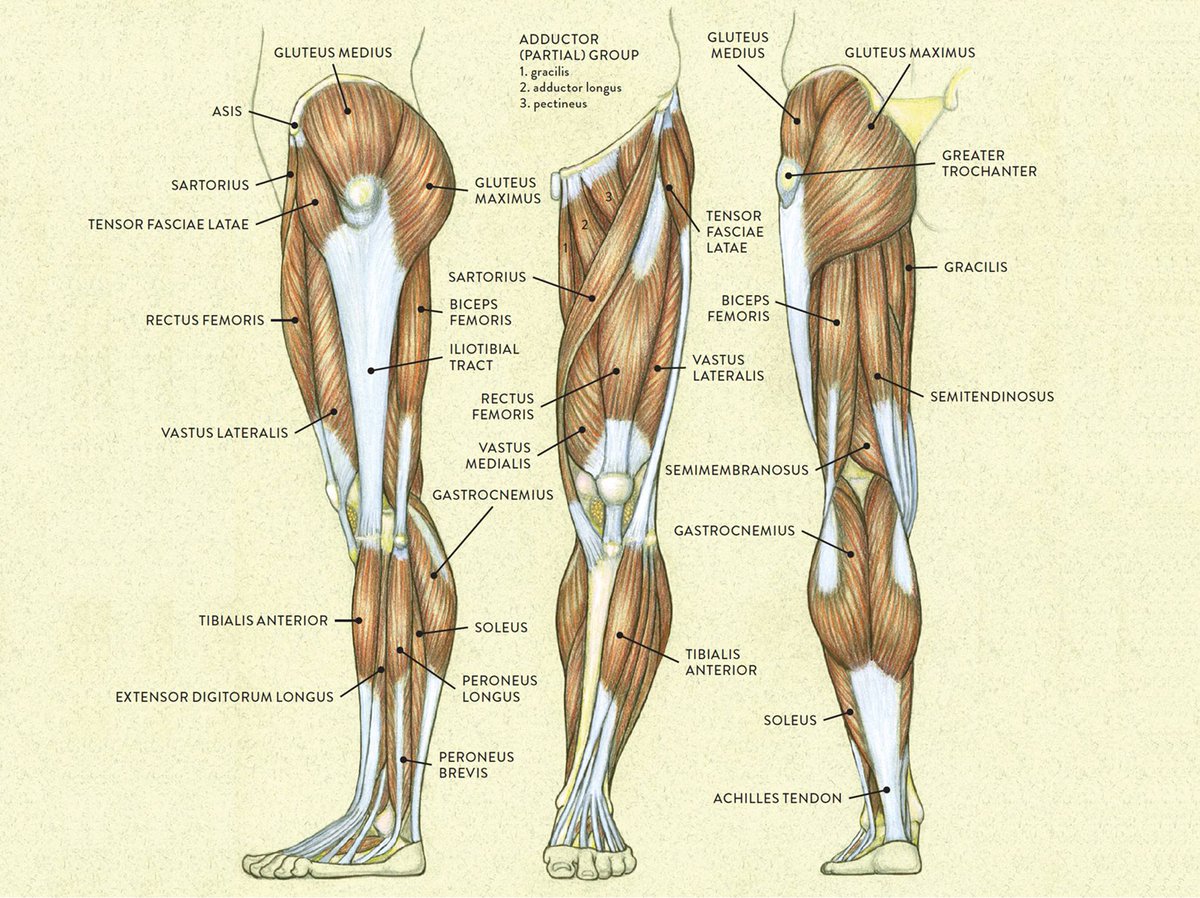 То есть мы берём кожу или мышцу на питающем сосуде с участка тела, где кожи, жировой клетчатки и мягких тканей много, а после этого пересаживаем этот комплекс тканей на место большого дефекта, добиваясь заживления постнекротических ран у большинства пациентов.
То есть мы берём кожу или мышцу на питающем сосуде с участка тела, где кожи, жировой клетчатки и мягких тканей много, а после этого пересаживаем этот комплекс тканей на место большого дефекта, добиваясь заживления постнекротических ран у большинства пациентов.
Применение в медицине современных методик восстановления кровообращения в конечности и технологий реконструктивно-пластической хирургии позволяет сохранить ногу и возможность ходить абсолютному большинству пациентов. Такие технологии сконцентрированы в специализированных центрах спасения конечности, таких, каким является Инновационный сосудистый центр.
Гангрену можно вылечить и это на самом деле очень просто. Ведь достаточно восстановить кровоток в ногу, удалить омертвевшие ткани и заживить оставшиеся раны. Однако эти простые принципы до сих пор практически нигде не выполняются, потому что кровоток восстанавливают одни врачи и отделения, а раневым процессом и удалением мертвых тканей занимаются другие.
Для лечения сухой гангрены нижних конечностей они предлагают разнообразные капельницы, «разжижение» крови, вазапростан и прочие чудо-средства. А когда действительно становится понятно, что такое лечение гангрены ног не устраняет симптомы, то в обычном хирургическом отделении применяется одно средство — высокая ампутация.
А когда действительно становится понятно, что такое лечение гангрены ног не устраняет симптомы, то в обычном хирургическом отделении применяется одно средство — высокая ампутация.
Такой исход стимулирует пациентов и их родственников искать методы лечения гангрены без операции. В ход идут разные «народные» средства, от которых инфекция только расцветает. Это и жеваный хлебный мякиш, и соль и моча и многие другие «средства от гангрены», прикладываемые к местам поражения. От них воспалительный процесс быстрее развивается и распространяется, неизбежно приводя к ампутации по жизненным показаниям.
В подобном развитии событий, в большинстве случаев косвенно виноваты врачи, которые любое омертвение тканей воспринимают, как необходимость «спасать пациента» самым радикальным способом лечения. Информация о современных технологиях им либо не известна, либо они в нее не верят и больным не доводят.
Гангрену можно лечить без ампутации в Инновационном сосудистом центре
Лечение гангрены без ампутации в Москве проводят в специализированном стационаре Инновационного сосудистого центра — Клинике инновационной хирургии (КИХ). В 2011 году наша клиника согласно отчета РОАСХ заняла лидирующую позицию по выполнению сосудистых реконструкций на артериях голени и стопы.
В 2011 году наша клиника согласно отчета РОАСХ заняла лидирующую позицию по выполнению сосудистых реконструкций на артериях голени и стопы.
Инновационный сосудистый центр — клиника в России, где поставлены на поток современные высокотехнологичные методы восстановления кровотока в ногах, передовые технологии рентгеноэндоваскулярной хирургии, сосудистой и реконструктивно-пластической микрохирургии.
Каждый год мы успешно оперируем более 650 пациентов с критической ишемией и гангреной ног. Провести современное лечение гангрены может команда, где работают опытные сосудистые и эндоваскулярные хирурги, а также врачи, владеющие методами ведения и закрытия некротических ран. Такая команда способна добиться впечатляющих результатов в лечении гангрены. В этой команде должны быть специалисты, умеющие не только восстанавливать кровоток, но и знающие, как лечить пациента с множественными сосудистыми поражениями, тяжелыми сопутствующими заболеваниями и серьезными раневыми осложнениями.
Влажная гангрена, некроз, длительно незаживающие раны, черный цвет пальца не являются для нашей команды поводом для ампутации, но должны стать причиной активной хирургической тактики по спасению конечности. Нам удается сохранить ногу у большинства больных с угрожающей ишемией конечности. Мы боремся за спасение ноги до последней возможности.
Нам удается сохранить ногу у большинства больных с угрожающей ишемией конечности. Мы боремся за спасение ноги до последней возможности.
Во многих других «центрах спасения конечности» существует разделение сосудистой, эндоваскулярной и реконструктивно-пластической хирургии, поэтому нет возможности целостного подхода к лечению критической ишемии нижних конечностей.
Почему в России возникают проблемы с лечением гангрены без ампутации?
- Сосудистые хирурги в большинстве клиник нашей страны как огня боятся гнойно-некротических ран и не берут пациентов с некрозами на стопе. Ведь они занимаются «чистой» патологией и опасаются разнести инфекцию. В итоге сосудистой хирургией гангрены в России занимаются единичные клиники. Основная проблема сосудистых и хирургических отделений в том, что их врачи плохо знают, что такое гангрена ног, симптомы, признаки и методы лечения. Сильная боль, симптомы интоксикации, даже при развитии гангрены пальца ноги в сухой форме являются для них противопоказанием к выполнению сосудистой операции.
 В отличие от газовой гангрены при сахарном диабете, при сухой нет причин для опасения распространения инфекции, так как патологический процесс происходит только в определенном сегменте конечности.
В отличие от газовой гангрены при сахарном диабете, при сухой нет причин для опасения распространения инфекции, так как патологический процесс происходит только в определенном сегменте конечности. - Эндоваскулярные хирурги занимаются проблемой хронической артериальной недостаточности, устраняя закупорки кровеносных сосудов. Однако в случае неудачи ангиопластики и стентирования ситуация обычно ухудшается и надо сразу делать открытое вмешательство, а они этим не владеют. Пока больной попадет к сосудистым хирургам — нога может погибнуть. Восстановив кровоток по артериям, эндоваскулярные хирурги считают свою задачу выполненной, потому как раневыми процессами они не занимаются и отправляют больных в отделение гнойной хирургии, где им преспокойно ампутируют ногу, несмотря на хороший кровоток. Когда вы спросите эндоваскулярных хирургов федеральных центров что такое гангрена ног ее симптомы и лечение, они не ответят вам, потому как квот на лечение критической ишемии до сих пор не предусмотрено, поэтому федеральному центру лечение таких пациентов просто неинтересно.
- Общие хирурги отделений гнойной хирургии не имеют представления об уровне кровоснабжения тканей, не владеют методами реконструктивно-пластической хирургии, позволяющей закрывать большие раневые дефекты. Для них нет лучшего лечения гангрены чем сделать ампутацию, как можно выше, чтобы забыть о сложном пациенте. Даже первые признаки гангрены в начальной стадии они считают угрозой жизни больному и предлагают ампутировать ногу, пугая возможным заражением крови.
Гангрена нижних конечностей лечение современными методами
Подход к лечению гангрены различается в зависимости от ее причин. В нашей клинике методом выбора при гангрене ноги является лечение без ампутации. Ежегодно в стационаре Инновационного сосудистого центра оперируются больные с критической ишемией, которых уже приговорили к ампутации в других сосудистых и хирургических отделениях. У большинства из них нам удается сохранить ногу и возможность ходить. Главной причиной успеха является использование передовых технологий и узкая специализация наших сосудистых хирургов.
Шунтирование сосудов
Закупорка кровеносных сосудов сосудов и другие причины развития некроза стопы или пальца ноги приводят к нарушению кровообращения. Шунтирование — операция по созданию дополнительного пути кровотока в обход закупоренного участка. Для этого в артерию выше и ниже места закупорки пришивается искусственный сосуд, по которому кровь идет ниже места закупорки, обходя ее. Шунт обеспечивает кровью конечность с угрожающей ишемией. Это приводит к восстановлению жизнеспособности тканей вокруг очага при любом виде гангрены, с последующим его отторжением и заживлением. Шунтирование сосудов в отличие от ангиопластики создает принципиально новый путь кровообращения. Шунты работают достаточно долго, чтобы избавить пациента от ампутации ноги. Шунтирование — это открытая операция, которая длится несколько часов. Она эффективнее по сравнению с ангиопластикой, однако несет несколько больший риск осложнений. При развитии симптомов сухой гангрены нижних конечностей это лечение является оптимальным выбором у пациентов без серьезного сопутствующего заболевания.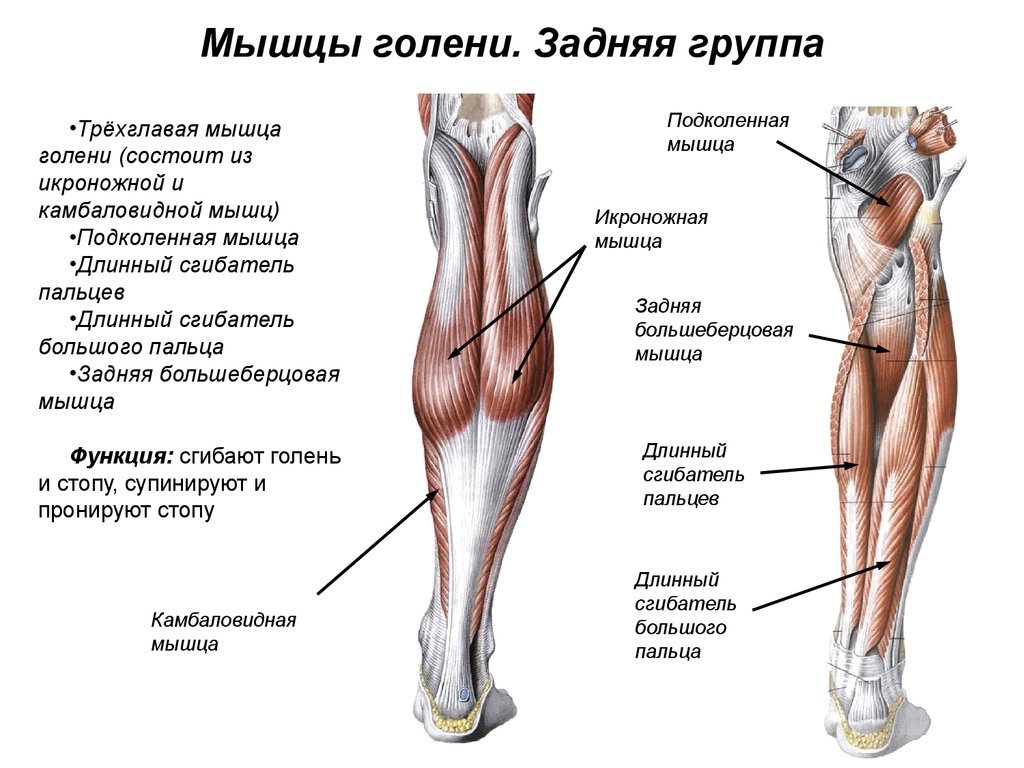
Ангиопластика и стентирование
Ангиопластика и стентирование — отличается от шунтирования тем, что путь для крови пробивается через закупоренные участки сосудов с помощью специальных инструментов. В отличие от шунтирования эта операция проводится без разрезов, через прокол в артерии. После проведения проводника через закупоренные сосуды они раздуваются специальными баллонами и укрепляются специальной сеткой — стентом. Проходимость восстановленных участков зависит от уровня вмешательства. Так восстановление проходимости аорты и подвздошных артерий (выше паха) обычно имеет продолжительный эффект, приближающийся по времени работы к шунтам, однако в артериях ниже паха и, особенно, ниже колена этот эффект не всегда бывает достаточным для лечения гангрены. Преимущества ангиопластики и стентирования — большая безопасность операции, позволяющая применять ее у пациентов с тяжелой сопутствующей патологией. Эти операции можно выполнять неоднократно, сохраняя приемлемый уровень кровообращения у пациентов. В Инновационном сосудистом центре ангиопластика используется для лечения гангрены стопы при поражениях бедренно-подколенного сегмента и артерий в нижней трети голени, чаще всего в сочетании с открытыми операциями по шунтированию.
В Инновационном сосудистом центре ангиопластика используется для лечения гангрены стопы при поражениях бедренно-подколенного сегмента и артерий в нижней трети голени, чаще всего в сочетании с открытыми операциями по шунтированию.
Закрытие постнекротических ран
Лечение собственно гангрены заключается в удалении омертвевших тканей, лечения и профилактики распространения инфекции из пораженной области. Такую обработку целесообразно выполнять после полного восстановления кровотока, иначе омертвение будет распространяться. Хирургическая обработка раны — очищение пораженной области, когда омертвевшие ткани удаляют хирургическим путем или специальным гидрохирургическим аппаратом VersaJet. Если кровоток не восстановлен, то необходимо вместо хирургической обработки выполнять полноценную ампутацию, так как раны не заживут без нормального кровообращения. Большую ошибку делают хирурги, когда пытаются провести лечение сухой гангрены удаляя омертвевшие пальцы без восстановления кровотока, или напротив просят пациентов ждать «пока само отвалится» и рекомендуют мазать мертвые ткани марганцовкой или левомеколем.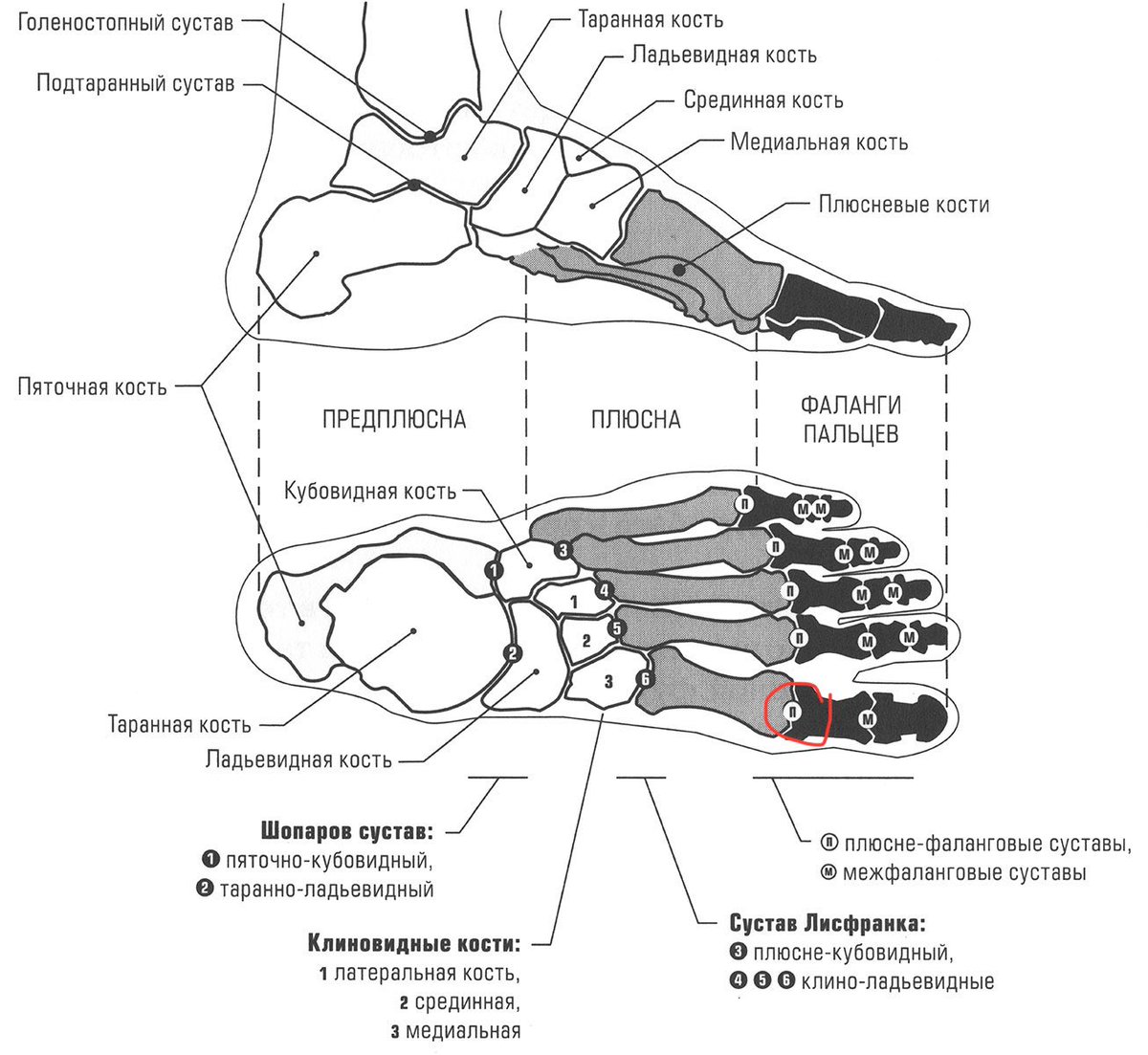 Эти больные не получают своевременной помощи и в итоге могут погибнуть или лишиться ноги. Хирургическая обработка при влажной гангрене проводится сразу после восстановления кровотока, а при сухой через несколько часов или дней, после отграничения некротического процесса. Если пораженный очаг не удалить, то после пуска крови воспалительный процесс и инфекция быстро распространяется, вызывая такие симптомы, как повышение температуры и сердцебиение. После восстановления кровотока общее состояние улучшается и начинается процесс очищения некротической раны.
Эти больные не получают своевременной помощи и в итоге могут погибнуть или лишиться ноги. Хирургическая обработка при влажной гангрене проводится сразу после восстановления кровотока, а при сухой через несколько часов или дней, после отграничения некротического процесса. Если пораженный очаг не удалить, то после пуска крови воспалительный процесс и инфекция быстро распространяется, вызывая такие симптомы, как повышение температуры и сердцебиение. После восстановления кровотока общее состояние улучшается и начинается процесс очищения некротической раны.
Нередко на месте некроза, где было отмирание тканей формируются гранулирующие раны. Больное место постепенно заполняются рубцовой тканью и кожный покров заживает. Однако, иногда эти раны расположены в местах избыточного давления при ходьбе (пяточная область, лодыжки), а площадь таких ран очень большая. Такие раны не могут зажить даже в условиях хорошего кровообращения. В этих случаях мы используем реконструктивно — пластические операции. Их смысл заключается в пересадке кожи или других тканевых лоскутов с одного участка тела, туда, где необходимо рану закрыть. В нашей клинике для закрытия таких ран с успехом применяются микрохирургические операции из арсенала пластической хирургии. В России такое лечение и операции при гангрене проводятся только в Инновационном сосудистом центре.
Их смысл заключается в пересадке кожи или других тканевых лоскутов с одного участка тела, туда, где необходимо рану закрыть. В нашей клинике для закрытия таких ран с успехом применяются микрохирургические операции из арсенала пластической хирургии. В России такое лечение и операции при гангрене проводятся только в Инновационном сосудистом центре.
Максимальное сохранение конечности от ампутации
Симптомы интоксикации, развивающиеся у запущенных больных, требуют провести хирургическое вмешательство и удалить явное омертвение тканей пораженного участка, хотя в Инновационном сосудистом центре вылечить гангрену возможно и без большой ампутации. При сухой, а чаще влажной гангрене иногда ампутация сегмента конечности является неизбежной необходимостью с целью спасения жизни пациента или при абсолютной невозможности сохранить пораженное место, где гангрена развивается из-за отсутствия сосудов. Последний постулат все чаще опровергается нашим умением лечить гангрену. Если раньше, в нашей клинике удавалось сохранить лишь 80% конечностей при некрозах стопы и голени, то с внедрением методов микрохирургии, гибридных и пластических сосудистых вмешательств мы сохраняем уже 96% конечностей, пораженных гангреной даже при сахарном диабете.
Ампутация сейчас стала исключительной редкостью в нашей практике. Лишь при невозможности или нерациональности сохранения конечности мы проводим эти уносящие операции, которые выполняем в пределах здоровых тканей. Чаще всего мы считаем возможным не ампутировать ногу, а удалять только пораженные отделы конечности. Для этого мы всегда сначала делаем реваскуляризацию (устраняем нарушение кровообращения), а затем убираем явно мертвые ткани. Никогда не бывает при гангрене легкого пути, обычная ампутация приводит к глубокой инвалидности и быстрой смерти, а сосудистая реконструкция является очень сложным, но эффективным вмешательством при любом виде гангрены.
Гибридная хирургия в лечении сухой гангрены без ампутации
Это совместное применение шунтирования и ангиопластики для решения задачи по восстановлению кровотока в рамках одного вмешательства. Гибридные операции проводятся в нашей клинике для достижения оптимального клинического результата при сложных сосудистых поражениях. Они расширяют возможности сосудистой хирургии и позволяют нам сохранять ногу у абсолютного большинства пациентов с гангреной. Шунт хорошо работает только тогда, когда артерия выше и ниже него хорошо проходима. Если выше шунта или ниже него имеются атеросклеротические бляшки и сужения, то в таком шунте застаивается кровь и наступает тромбоз. Шунт для лечения гангрены позволяет обойти протяженные закупорки артерий, а затем, проводя ангиографию и ангиопластику ниже шунта мы обеспечиваем беспрепятственный ток крови в стопу и пальцы. Использование подобной тактики позволило нам спасти ногу у 96% больных с угрожающей ишемией.
Они расширяют возможности сосудистой хирургии и позволяют нам сохранять ногу у абсолютного большинства пациентов с гангреной. Шунт хорошо работает только тогда, когда артерия выше и ниже него хорошо проходима. Если выше шунта или ниже него имеются атеросклеротические бляшки и сужения, то в таком шунте застаивается кровь и наступает тромбоз. Шунт для лечения гангрены позволяет обойти протяженные закупорки артерий, а затем, проводя ангиографию и ангиопластику ниже шунта мы обеспечиваем беспрепятственный ток крови в стопу и пальцы. Использование подобной тактики позволило нам спасти ногу у 96% больных с угрожающей ишемией.
Прогноз после лечения гангрены
Клинический исход, к которому приводит гангрена зависит от состояния внутренних органов (сердца и почек) и формы гангрены. Причины гангрены мягких тканей в большинстве случаев связаны с процессами постепенной закупорки сосудов, которая развивается не только в артериях ног, но и в других сосудистых бассейнах (головного мозга, сердца, органов брюшной полости). Ожидаемая продолжительность жизни после реконструктивных сосудистых операций зависит от возможных сосудистых катастроф в других бассейнах (инфаркт миокарда или ишемический инсульт), однако установлен факт, что после ампутации одной ноги 70% пациентов умирает в ближайшие два года, а после успешных сосудистых операций отдаленная смертность составляет не более 10% в год.
Ожидаемая продолжительность жизни после реконструктивных сосудистых операций зависит от возможных сосудистых катастроф в других бассейнах (инфаркт миокарда или ишемический инсульт), однако установлен факт, что после ампутации одной ноги 70% пациентов умирает в ближайшие два года, а после успешных сосудистых операций отдаленная смертность составляет не более 10% в год.
Подробнее о методах лечения:
Заметки по энтомологии: Мухи. Морфология и анатомия взрослых: Ноги
Отказ от ответственности : Это плохой перевод с итальянской версии. Извините за мой плохой английский!
Coxa — Trochanter — Femur — Tibia — Tarsus — Pretarsus — Библиография — Ресурсы Интернета Рис. 1 — Нога муховидной мухи (Brachycera: Schisophora).
1 : тазик; 2 вертел; 3 : бедренная кость; 4 : большеберцовая кость; 5 : основание лапки или первый членик лапки; 6 : второй, третий, четвертый и пятый членики членика; 7 : акропод; 8 : пульвиллюс; 9 : коготь; 10 : эмподиум.
Автор: Джанкарло Десси
(Лицензия: Creative Commons BY-NC-SA)
Ноги насекомых представляют собой придатки, состоящие из трех пар, по одной на каждый грудной сегмент. Передние конечности называются также переднегрудными , средние ноги среднегрудными , а задние заднегрудными . Эти пары могут резко различаться по морфологии, особенно в отношении тех или иных выполняемых функций, при этом метамерная структура остается неизменной. В проксимально-дистальном порядке каждая ножка состоит из следующих сегментов: тазик , вертел , бедренная кость , большеберцовая кость , предплюсна и акропод . В свою очередь, предплюсна состоит из нескольких частей, называемых члениками лапки .
Наличие и положение морфологических деталей покровов имеют важное значение в таксономической диагностике, поэтому поверхность делится на четыре грани (McAlpine, 1981): передняя и задняя грани идеально перпендикулярны срединной сагиттальной плоскости, дорсальная и вентральные грани параллельны, наружные или латеральные первой, внутренние или медиальные второй.
Что касается строения и функции, то ноги двукрылых являются амбулаторными или бегущими, со специализацией в некоторых группах, которые могут включать одну пару, обычно переднегрудные. Наиболее значительная адаптация связана с хищнической функцией, повторяющейся в некоторых семействах или группах более низкого ранга, включая хищные виды. Другая специализация встречается у самцов некоторых групп, которые используют ноги, чтобы удерживать самку во время спаривания; в этом случае модификации, обычно лапок, являются вторичным половым признаком.
»» Начало страницы
Тазик
Тазик — проксимальный сегмент ноги, обычно короткий и толстый, но в некоторых группах он сильно удлинен на всех ногах (Mycetophiliformia]] частично) или только на передних ногах (Эмпидиды). Каждый тазик соединяется проксимально с латеровентральным отделом груди двумя суставами: дорсальный — отросток плевры ( coxifer ), вентральный — переднегрудь (передний тазик) или фуркастернум (средний и задний тазики).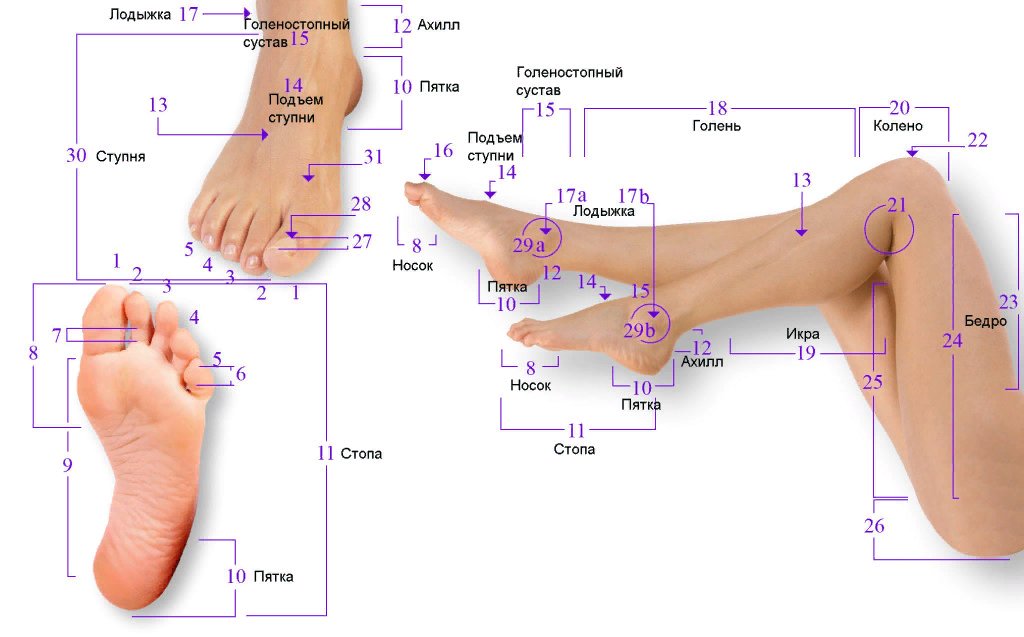
Средний тазик делится на две части, передняя называется эукокса , задний мерон . Мерон сильно уплощен и становится вентральным склеритом мезоплевры, расположенным под эпимероном. Eucoxa далее делится на два сегмента, называемых basicosta и disticoxa .
»» Наверх страницы
Вертел
Вертел представляет собой короткий сегмент, соединяющийся с бедренной костью и сочленяющийся с тазиком. Обычно он не имеет существенных особенностей с таксономической точки зрения.
»» Начало страницы
Бедренная кость
Рис. 2
Автор: Луиза Ховард (Дартмутский колледж)
Размер изменен по сравнению с исходным изображением
(Лицензия: общественное достояние)
Вместе с большеберцовой костью бедренная кость является самым большим сегментом ноги и выглядит удлиненной и более или менее увеличенной.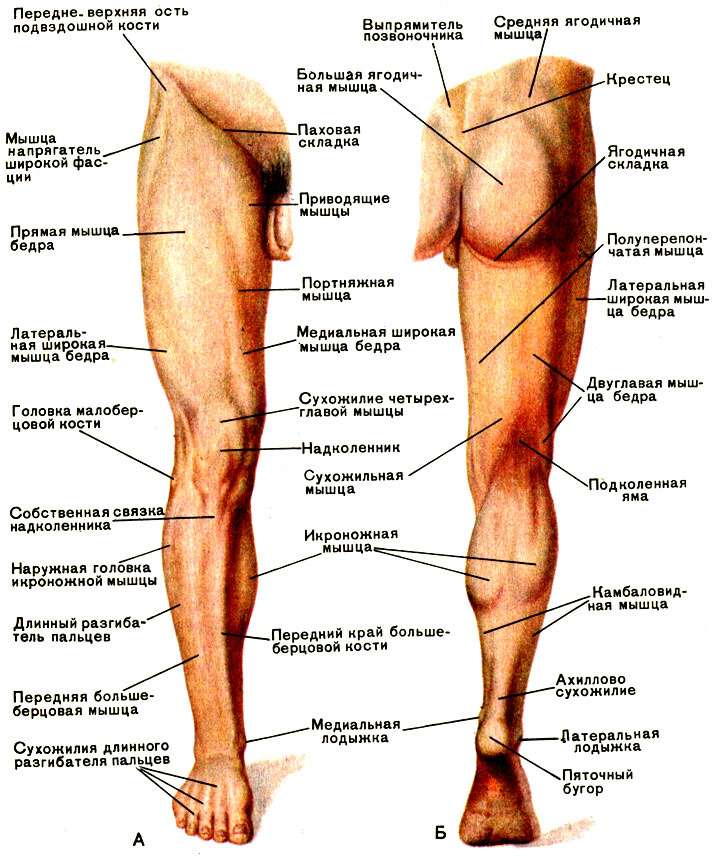 Обычно имеются покровные придатки в виде щетинок или щетинок, шипов, отростков, количество и положение которых учитываются в таксономической диагностике.
Обычно имеются покровные придатки в виде щетинок или щетинок, шипов, отростков, количество и положение которых учитываются в таксономической диагностике.
Специфические приспособления формы, развития и покровных рук происходят в передних костях некоторых групп у взрослых хищников, где они трансформируются в хищные ноги. Другие приспособления встречаются у самцов различных групп, которые используют передние ноги, чтобы схватить самку во время спаривания. Наконец, в некоторых группах есть структуры, используемые для воспроизведения звуков.
»» Начало страницы
Большеберцовая кость
Большеберцовая кость является вторым по величине сегментом, обычно более тонким, чем бедренная кость, и более или менее удлиненным. Как и в бедренной кости, в большеберцовой кости есть покровные придатки, представляющие таксономический интерес, связанные с определенными функциями. Таксономические описания широко относятся к наличию и особенностям щетинок и щетинок вблизи дистального конца.
»» К началу страницы
Предплюсна
Предплюсна состоит из нескольких сегментов, называемых цевками , и присоединяется к дистальному концу большеберцовой кости. В плане пять члеников членика, проксимальный ( basitarsus или metatarsus ) длиннее другого дистального. Только несколько групп двукрылых имеют менее пяти члеников членика. Самцы некоторых групп могут иметь специфическую адаптацию базитарсуса как вторичного полового признака.
»» Начало страницы
Акропод
Рис. 3 — Сканирующий электронный микроскоп (СЭМ) акропода плодовой мушки (Brachycera: Drosophilidae).
Автор: Луиза Ховард (Дартмутский колледж)
Размер изменен по сравнению с исходным изображением
(Лицензия: общественное достояние)
Акропода — это дистальный сегмент ноги. Он структурно отличается от лапки, но морфологически связан и закрыт до пятого членика лапки. Из-за дистального положения термин pretarsus не подходит, тогда как acropod или posttarsus являются более правильными названиями (McAlpine, 1981, Tremblay, 1982). Название «претарсус» до сих пор широко используется в литературе.
Название «претарсус» до сих пор широко используется в литературе.
Структура и строение варьируются в зависимости от заказа и тесно связаны с функциональностью ноги, поскольку они доработаны для облегчения движения или стояния на различных поверхностях. Он структурно сочленен с пятым члеником лапки тремя склеритами: одним непарным и срединным, называемым 9.0038 unguitractor
пульвиллы представляют собой две перепончатые доли, более или менее расширенные, и соединены с базипульворсинками. Вместо этого клешни представляют собой два более или менее изогнутых отростка, соединенных перепончатым основанием с унгитрактором. Дистальный конец unguitractor несет более или менее перепончатую долю, называемую 9.0038 arolium , который может продолжаться срединным отростком, называемым empodium .
»» Начало страницы
- Hennig, W. (1973) Imagines: 141-236. In Diptera (Zweiflüger) , Процитирована работа .
- McAlpine, JF (1981) Морфология и терминология — Взрослые: 9–63. In McAlpine, JF; Петерсон, Б.В.; Шеуэлл, GE; Тески, Х.Дж.; Вокерот, Дж. Р. и Вуд, Д. М. (ред.) Справочник неарктических двукрылых . Том 1, Процитированная работа .
- Мерц, Б. и Хенни, Дж. П. (2000) 1.1. Морфология и терминология взрослых двукрылых (кроме терминальных): 21-51. В Папп, Л. и Дарвас, Б. (ред.) Вклад в Руководство по палеарктическим двукрылым. Том 1. Общая и прикладная диптерология , Процитирована работа .
- Сервадей, А.; Zangheri, S. & Masutti, L. (1972) Entomologia generale ed applicata, Процитированная работа
- Тремблей, Э. (1985) Морфология: 14-24. В приложении Entomologia.
 Volume Primo: Generalità e mezzi di controllo , Процитировано произведение .
Volume Primo: Generalità e mezzi di controllo , Процитировано произведение . - Тремблей, Э. (1991) Ordine Diptera (Ditteri): 11-20. В приложении Entomologia. Том III Часть I , Процитировано произведение .
»» Начало страницы
- Yeates, D.K.; Гастингс, А .; Гамильтон, Дж.; Коллесс, Д.Х.; Ламбкин, CL; Бикель, ди-джей; Макалпайн, Д.К.; Шнайдер, Массачусетс; Дэниелс, Г. и Крэнстон, П.С. Анатомический атлас мух. В CSIRO Entomology . CSIRO, Организация Содружества по научным и промышленным исследованиям. Последний доступ: 28 мая 2019 г.
»» Начало страницы
Последнее обновление этой страницы: 28 мая 2019 г.
Веб-авторство Джанкарло Десси Copyright © 2010-2023
Контакты Если не указано иное, содержимое этого веб-сайта находится под лицензиейCreative Commons BY-NC-SA 3.0 Unported License
(BY: Атрибуция — Северная Каролина: Некоммерческое использование — ЮАР: Share Alike).

Паралич — NHS
Паралич — это потеря способности двигаться частью или всем телом.
У него может быть множество различных причин, некоторые из которых могут быть серьезными. В зависимости от причины он может быть временным или постоянным.
Симптомы паралича
Основным симптомом паралича является невозможность пошевелить частью тела или невозможность двигаться вообще.
Может начаться внезапно или постепенно. Иногда это приходит и уходит.
Паралич может поражать любую часть тела, включая:
- лицо
- руки
- одну руку или ногу (моноплегия)
- одну сторону тела (гемиплегия)
- обе ноги (параплегия)
- обе руки и ноги (тетраплегия или квадриплегия)
Пораженная часть тела также может быть:
- жесткой (спастический паралич), с периодическими мышечными спазмами
- вялой (вялый паралич)
- онемением, болезненностью или покалыванием
Обратитесь к терапевту, если у вас паралич
Врач общей практики может провести некоторые анализы, если у вас паралич или слабость, которые:
- начались постепенно
- медленно ухудшаются
- приходят и уходят
Позвоните по номеру 999 для экстренной помощи
Позвоните по номеру 999 для вызова скорой помощи, если у вас или у кого-то еще паралич или слабость, которые:
- начинается внезапно
- начинается после серьезной травмы, такой как падение или автомобильная авария
- вызывает проблемы с речью, дыханием или глотанием
Эти проблемы могут быть признаком чего-то серьезного, что требует лечения в больнице прочь.
Причины паралича
Существует много возможных причин паралича.
Не пытайтесь самостоятельно определить причину. Обратитесь к врачу, чтобы поставить правильный диагноз.
Основные причины
Некоторые из основных причин паралича:
- внезапная слабость на одной стороне лица, со слабостью в руке или невнятной речью – инсульт или транзиторная ишемическая атака (ТИА или «мини-инсульт»)
- внезапная слабость на одной стороне лица, с болью в ухе или в лице – паралич Белла
- временный паралич при пробуждении или засыпании – сонный паралич
- паралич после серьезной аварии или травмы – тяжелая травма головы или спинного мозга (спины ) травма
- слабость в лице, руках или ногах, которая приходит и уходит – рассеянный склероз или, реже, тяжелая миастения или гипокалиемия периодический паралич
Другие причины
Другие причины паралича включают:
- тела – опухоль головного мозга
- постепенная слабость в ногах – наследственная спастическая параплегия, атаксия Фридрейха или мышечная дистрофия
- постепенная слабость в руках и ногах – болезнь двигательного нейрона, спинальная мышечная атрофия или мизатенический синдром Ламберта-Итона
- паралич ног, который распространяется на руки и лицо в течение нескольких дней или недель – синдром Гийена-Барре
- паралич от рождения – церебральный паралич, расщелина позвоночника или спинальная мышечная атрофия
- паралич, который начинается в течение нескольких недель, месяцев или годы после укуса клеща – болезнь Лайма
- паралич, который начинается через много лет после полиомиелитной инфекции – постполиомиелитный синдром
- постепенная слабость в частях лица – опухоль нерва, меланома, рак кожи или рак головы и шеи
Лечение и поддержка при параличе
Паралич может оказать большое влияние на вашу жизнь, но поддержка доступна, чтобы помочь вам жить настолько независимо, насколько это возможно, и обеспечить наилучшее качество жизни.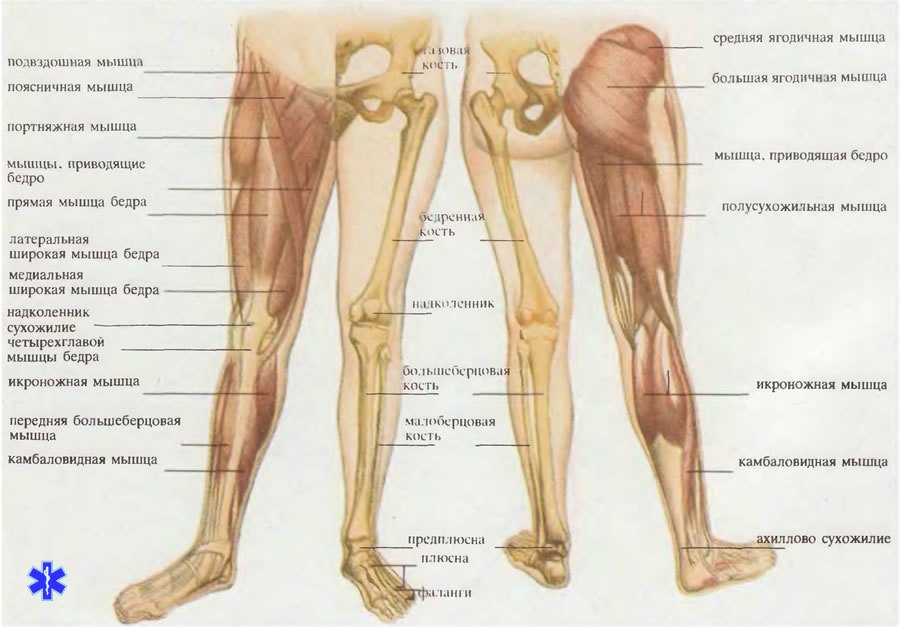
Помощь, в которой вы нуждаетесь, во многом зависит от того, что вызвало ваш паралич.
Некоторые из вещей, которые могут помочь парализованным людям, включают:
- оборудование для передвижения, такое как инвалидные коляски и опоры для конечностей (скобы)
- физиотерапия, чтобы помочь вам сохранить как можно больше силы и мышечной массы
- трудотерапия, которая поможет адаптировать ваш дом к таким повседневным задачам, как одевание и приготовление пищи,
- лекарства для облегчения таких проблем, как боль, скованность и мышечные спазмы
Ваше руководство по уходу и поддержке
Последняя проверка страницы: 18 ноября 2020 г.