Мышцы груди
Мышцы, относящиеся к верхней конечности:
1) большая грудная мышца, m. pectoralis major, трункопетальная. Функция: приводит плечо к туловищу, пронирует его. При фиксированных верхних конечностях приподнимают ребра, участвуя в акте вдоха.
2) малая грудная мышца, m. pectoralis minor, трункопетальная. Функция: оттягивает лопатку вперед и вниз, при укрепленном плечевом поясе поднимает ребра.
3) подключичная мышца, m. subclavius, трункофугальная. Функция: оттягивает ключицу медиально и вниз.
4) передняя
зубчатая мышца, m. serratus anterior, трункофугальная. Функция: тянет лопатку
латерально и вниз.
Аутохтонные мышцы груди:
l) наружные межреберные мышцы, mm. intercostales externi. Функция: поднимают ребра и расширяют грудную клетку (вдох).
2) внутренние межреберные мышцы mm. intercostales interni. Функция: опускают ребра (выдох).
3) подреберные мышцы, mm. subcostales. Функция: опускают ребра (выдох).
4) поперечная мышца груди, m. transversus thoracis. Функция: опускает ребра.
Рис. xxiii. Мышцы груди, относящиеся к верхней конечности*
Рис. xxiv. Аутохтонные мышцы груди*
Фасции груди:
1. Поверхностная
фасция, fascia superficialis, представляет собой продолжение общей
поверхностной (подкожной) фасции,
образует футляр для молочной железы.
Поверхностная
фасция, fascia superficialis, представляет собой продолжение общей
поверхностной (подкожной) фасции,
образует футляр для молочной железы.
2. Грудная фасция, fascia pectoralis, состоит из 2-х листков: поверхностного и глубокого. Поверхностный листок, lamina superficialis, образует футляр для большой грудной мышцы. Глубокий листок, lamina profunda, охватывает малую грудную и подключичную мышцы. Грудная фасция продолжается в подмышечную фасцию (fascia axillaris).
3. Внутригрудная фасция
Грудобрюшная
преграда, диафрагма, diaphragma, представляет
собой тонкую выпуклую мышечную пластинку (m. phrenicus),
которая покрыта сверху и снизу фасциями
и серозными оболочками.
Диафрагма состоит из частей: 1 — поясничной;
2 — реберной; 3 — грудинной.
phrenicus),
которая покрыта сверху и снизу фасциями
и серозными оболочками.
Диафрагма состоит из частей: 1 — поясничной;
2 — реберной; 3 — грудинной.
Рис. xxv. Строение грудобрюшной преграды (диафрагмы)*
Поясничная часть, pars lumbalis, имеет 2 ножки: правую (crus dextrum) и левую (crus sinistrum), каждая из которых берет начало от передне-боковых поверхностей тел 1-4 поясничных позвонков. Между ножками имеются 2 отверстия: аортальное отверстие, hiatus aorticus, для аорты и грудного (лимфатического) протока и пищеводное, hiatus esophageus, – для пищевода и блуждающих стволов.
Реберная часть, pars costalis, начинается от внутренней поверхности 6-ти нижних ребер.
Грудинная
часть, pars sternalis, начинается
от задней поверхности грудины.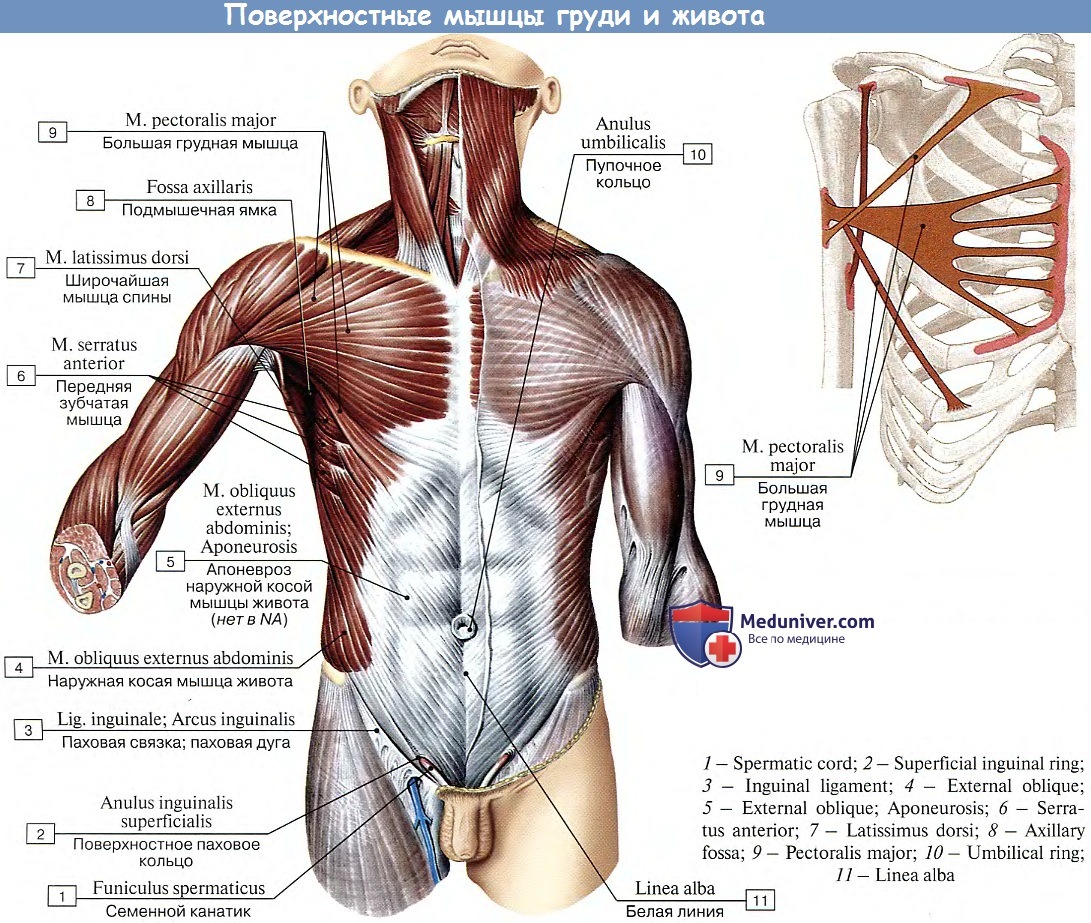
Все 3 части диафрагмальной мышцы соединяются в широкую сухожильную пластинку – сухожильный центр, centrum tendineum, в котором имеется отвертие нижней полой вены, foramen venae
Между частями имеются треугольники (слабые места), где отсутствует мышца и имеются только фасции и серозные оболочки: правый и левый пояснично-реберные треугольники (Богдалека), trigonum lumbocostale dextrum et sinistrum, правый и левый грудино-реберные треугольники (Ларрея), trigonum sternocostale dextrum et sinistrum.
Функция диафрагмы: разделяет брюшную и грудную полости; является главной дыхательной мышцей.
36. Мышцы груди. Места прикрепления и функции
Собственная
мускулатура грудной области туловища,
лежащая в глубине, сохраняет, как и
скелет этой области, сегментарное
строение. Мышцы располагаются в три
слоя: 1) наружные межреберные; 2) внутренние
межреберные; 3) поперечная мышца груди.
С этими мышцами функционально связана
и диафрагма.
Мышцы располагаются в три
слоя: 1) наружные межреберные; 2) внутренние
межреберные; 3) поперечная мышца груди.
С этими мышцами функционально связана
и диафрагма.
Наружные межреберные мышцы (mm. intercostales externi) занимают все межреберные промежутки от позвоночника до реберных хрящей (см. Атл.). Из волокна идут сверху вниз и вперед, поэтому при сокращении поднимают ребра, увеличивая объем грудной клетки в переднезаднем и поперечном направлениях. Это одни из основных мышц вдоха. Их наиболее дорсальные пучки, берущие начало от поперечных отростков грудных позвонков, выделяются как мышцы, поднимающие ребра (см. Атл.).
Внутренние межреберные мышцы (mm. inrercostales inerni) занимают передние 2/3 межреберных пространств (см. Атл.). Волокна мышц направлены снизу вверх и вперед, поэтому, сокращаясь, они опускают ребра и, уменьшая размер грудной клетки, способствуют выдоху.
Поперечная
мышца груди (т. transversus thoracis) ридументарна.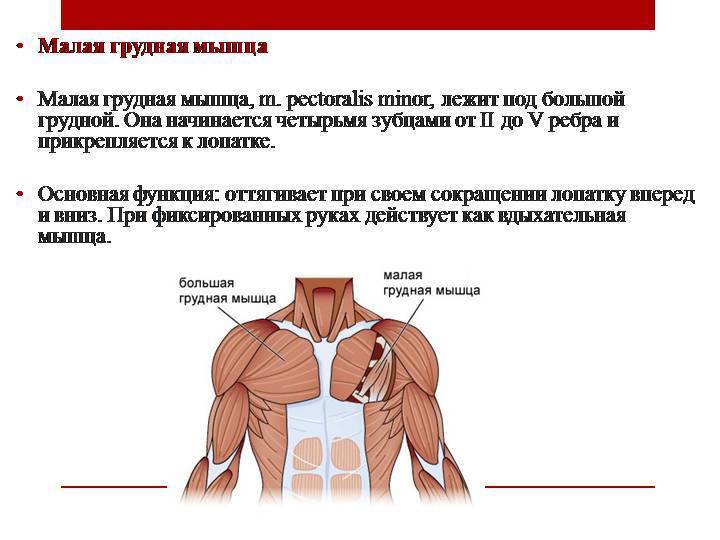
Волокна собственных мышц груди лежат в трех пересекающихся направлениях. Такое строение упрочивает грудную стенку.
Диафрагма (diaphragma), или грудобрюшная преграда, отделяет брюшную полость от грудной (см. Атл.). Мышца развивается в раннем эмбриональном периоде из шейных миотомов и по мере формирования сердца и легких отодвигается назад, пока не займет у трехмесячного плода своего постоянного места. Соответственно месту закладки мышца снабжается нервом, отходящим из шейного сплетения.
Диафрагма
имеет куполообразную форму. Она состоит
из мышечных волокон, которые одним
концом прикрепляются по всей окружности
нижнего отверстия грудной клетки, а
другим переходят в сухожильный
центр, занимающий
вершину купола. На среднелевой части
купола располагается сердце. Груднобрюшная
преграда прободается отверстиями, через
которые проходят аорта, пищевод, вены,
лимфатический проток, нервные стволы.
Мышцы-пришельцы, покрывающие собственные мышцы груди, у человека мощно развиты. Они приводят в движение и укрепляют на туловище верхние конечности. Сюда относятся большая и малая грудные, передняя зубчатая мышцы (см. Атл.).
Большая грудная мышца (т. pectoralis major) берет начало от грудинной части ключицы, от края грудины и от хрящей V–VI ребер (см. Атл.). Прикрепляется мышца к гребню большого бугорка плечевой кости. Между последним и мышечным сухожилием лежит синовиальная сумка. Сокращаясь, мышца приводит и пронирует плечо, тянет его вперед.
Малая грудная мышца (т. pectoralis minor) расположена под большой (см. Атл.). Начинается она от II–V ребер, прикрепляется к клювовидному отростку и при сокращении тянет лопатку вниз и вперед.
Передняя
зубчатая мышца (т. serratus anterior) начинается
девятью зубцами на II–IX ребрах (см. Атл.).
Прикрепляется она к медиальному краю
лопатки и к ее нижнему углу, с которым
связана большая часть ее пучков. При
сокращении мышца тянет лопатку вперед,
а ее нижний угол – наружу, благодаря
чему лопатка вращается вокруг сагиттальной
оси и ее латеральный угол поднимается.
В случае, если рука отведена, передняя
зубчатая мышца, вращая лопатку, поднимает
руку выше уровня плечевого сустава.
Теперь рука движется вместе с плечевым
поясом в грудинно-ключичном суставе.
serratus anterior) начинается
девятью зубцами на II–IX ребрах (см. Атл.).
Прикрепляется она к медиальному краю
лопатки и к ее нижнему углу, с которым
связана большая часть ее пучков. При
сокращении мышца тянет лопатку вперед,
а ее нижний угол – наружу, благодаря
чему лопатка вращается вокруг сагиттальной
оси и ее латеральный угол поднимается.
В случае, если рука отведена, передняя
зубчатая мышца, вращая лопатку, поднимает
руку выше уровня плечевого сустава.
Теперь рука движется вместе с плечевым
поясом в грудинно-ключичном суставе.
Фасции груди развиты в основном слабо.
Влияние увеличения груди на функцию большой грудной мышцы у спортсменок | Aesthetic Surgery Journal
Abstract
Справочная информация: Техники аугментационной маммопластики обычно включают разрезы, по крайней мере, через часть большой грудной мышцы. Влияние положения имплантата и хирургического высвобождения мышечного происхождения до конца не изучено.
Цель: В этом исследовании авторы сообщают о группе спортсменок, для которых особенно важна функция большой грудной мышцы, и пытаются количественно оценить их опыт увеличения маммопластики.
Методы: Двадцать спортсменок, которые занимались силовыми тренировками не менее 6 часов в неделю, заполнили одностраничную анкету, посвященную таким вопросам, как способность выполнять различные упражнения после увеличения груди, боль во время упражнений и внешний вид груди во время упражнений.
Результаты: Женщинам, сообщившим о расположении имплантата как «под мышцей», потребовалось в среднем 7,2 недели, прежде чем они смогли вернуться к своим обычным занятиям в тренажерном зале. Пять из 7 женщин в группе «под мышцей» сообщили о снижении способности выполнять упражнения, зависящие от большой грудной мышцы; 1 женщина сообщила о повышении способности. Две из семи женщин в этой группе сообщили о боли в грудной клетке, по крайней мере, при выполнении одного из трех опрошенных упражнений, и заявили, что теперь они воздерживаются от выполнения этих действий. Три женщины заметили упругость груди. Пять из 7 женщин сказали, что им снова вставят имплантаты в то же положение. Женщинам, которые описывали положение имплантата как «над мышцей», требовалось в среднем 3,8 недели, прежде чем они могли возобновить свою обычную деятельность в тренажерном зале. Пять из 13 женщин сообщили об увеличении их способности выполнять 3 упражнения, зависящие от большой грудной мышцы, в то время как только 1 сообщила об уменьшении способности. Никто не сообщил о боли в грудной клетке при выполнении любого из 3 упражнений. Две из 13 женщин заметили тугость своих имплантатов. Двенадцать из 13 сказали, что им снова вставили бы имплантаты в то же положение.
Три женщины заметили упругость груди. Пять из 7 женщин сказали, что им снова вставят имплантаты в то же положение. Женщинам, которые описывали положение имплантата как «над мышцей», требовалось в среднем 3,8 недели, прежде чем они могли возобновить свою обычную деятельность в тренажерном зале. Пять из 13 женщин сообщили об увеличении их способности выполнять 3 упражнения, зависящие от большой грудной мышцы, в то время как только 1 сообщила об уменьшении способности. Никто не сообщил о боли в грудной клетке при выполнении любого из 3 упражнений. Две из 13 женщин заметили тугость своих имплантатов. Двенадцать из 13 сказали, что им снова вставили бы имплантаты в то же положение.
Выводы: Эти данные свидетельствуют о более длительном периоде восстановления имплантатов, установленных под мышцу, до возвращения к предоперационной силовой тренировке. Размещение под мышцей также связано с сообщениями о снижении производительности в упражнениях, зависящих от большой грудной мышцы. Общая удовлетворенность увеличением груди была высокой независимо от расположения имплантата.
Общая удовлетворенность увеличением груди была высокой независимо от расположения имплантата.
Несмотря на недавний рост популярности субпекторальной методики установки грудных имплантатов, идеальное положение протезов молочной железы при увеличении груди остается спорным. Двумя наиболее популярными методами являются субпекторальный и субгландулярный доступы, хотя меньшая группа хирургов предпочитает полное подмышечное размещение. Сторонники каждой методики подчеркивают, что их предпочтительный подход снижает частоту возникновения определенных проблем, связанных с процедурами аугментации, включая капсулярную контрактуру, 1-3 смещение имплантата, 4 рябь имплантата, 5 показ имплантата, 6 и помехи при маммографии. 7
Однако упускается из виду одно важное соображение: послеоперационная функция большой грудной мышцы. Вопрос о том, как положение имплантата или освобождение мышечного начала влияет на функцию этой мышцы, никогда не рассматривался должным образом.
Большая грудная мышца начинается вдоль медиальной трети ключицы, латерального края грудины, 1-6 ребер и наружной косой фасции. Он прикрепляется к латеральному краю двуглавой борозды плечевой кости. Он служит для приведения, медиальной ротации и, в меньшей степени, для сгибания руки. Эта мышца обеспечивает большую часть силы, необходимой для жима лежа, баттерфляя и отжиманий. Он также играет решающую роль в таких скоординированных действиях, как плавание, игры с ракеткой и боевые искусства.
Большинство субпекторальных техник требуют освобождения большой грудной мышцы, по крайней мере, от части края реберной дуги. Чтобы избежать проблем, связанных с высокорасположенными имплантатами и латеральным смещением имплантатов, разрез мышц часто расширяют в супомедиальном направлении, чтобы включить начало нижней части грудины. 8
Чего мы не знаем, так это того, как этот разрез большой грудной мышцы влияет на послеоперационную функцию мышцы. Мы задали этот вопрос людям, для которых важны показатели большой грудной мышцы, и их ответы представлены здесь.
Методы
Мы провели ретроспективное исследование 20 женщин-бодибилдеров, которые специально тренировали группу грудных мышц, а также подверглись увеличивающей маммопластике. Им был задан ряд вопросов в форме анкеты. С большинством участников связались через инструкторов по физкультуре в нескольких спортзалах центральной Флориды. Были включены только женщины, которые специально тренировали группу грудных мышц не менее 1 дня в неделю. Дополнительные ответы были получены от участников национальных соревнований по бодибилдингу. Участвующих женщин попросили заполнить анкету на 1 странице. Мы не пытались отличить субпекторальное расположение имплантата от полного подмышечного, потому что большинство участников не имели такой конкретной информации.
Результаты
Исследуемая популяция варьировалась в возрасте от 19 до 42 лет, в среднем 28,9 лет (Таблица 1). Женщины проводили от 6 до 20 часов в неделю, занимаясь спортом, в среднем 10,35 часа в неделю. Семь из 20 женщин сообщили о расположении своего имплантата как «под мышцей»; остальные 13 сообщили о расположении своего имплантата как «над мышцей».
Женщины проводили от 6 до 20 часов в неделю, занимаясь спортом, в среднем 10,35 часа в неделю. Семь из 20 женщин сообщили о расположении своего имплантата как «под мышцей»; остальные 13 сообщили о расположении своего имплантата как «над мышцей».
Таблица 1
Атрибуты исследуемой популяции
| Расположение имплантата | Число пациентов | Средний возраст (лет) | Средняя продолжительность тренировки (ч/нед) | Среднее время, прошедшее между операцией и возвращением к регулярным тренировкам (нед) |
| Под мышцей | 7 | 28,6 | 8 | |
| Над мышцей | 13 | 29,1 | 11 | 3,8 |
| Место имплантации | Количество пациентов | Средний возраст (лет) | Средняя продолжительность тренировки (ч/нед) | Среднее время, прошедшее между операцией и возвращением к регулярным тренировкам (нед) |
| Под мышцей | «> 7 | 28,6 | 8 | 7,2 |
| Над мышцей | 13 | 29,1 | 11 | 3,8 |
Открыть в новой вкладке
Таблица 1
Атрибуты исследуемой популяции
| Место установки имплантата | Число пациентов | Средний возраст (лет) | Средняя продолжительность тренировки (ч/нед) | 9006 0 Среднее время, прошедшее между операцией и возвращением к обычным тренировкам (нед. Под мышцей 059Над мышцей | 13 | 29,1 | 11 | 3,8 |
| Расположение имплантата | Число пациентов | Средний возраст ( y) | Средняя продолжительность тренировки (ч/нед.) | Среднее время, прошедшее между операцией и возвращением к регулярные тренировки (нед. ) ) |
| Ниже мышц | 7 | 28,6 | 8 | 7,2 | 900 70
| Над мышцей | 13 | 29.1 | 11 | 3,8 |
Открыть в новой вкладке
Возраст 7 женщин, которые указали положение имплантата как «под мышцей», варьировался от 21 до 43 лет, в среднем 28,6 года. Они тратили от 6 до 11 часов в неделю на тренировки, в среднем 8 часов. Возраст имплантатов варьировал от 4 месяцев до 11 лет, в среднем 5,5 лет. Время, прошедшее между операцией и возобновлением нормальной деятельности в тренажерном зале, варьировалось от 5 до 12 недель, в среднем 7,2 недели. Ни одна из этих женщин не сообщила об увеличении их способности выполнять жим лежа или отжимания, а 5 из 7 сообщили об уменьшении способности (таблица 2). У одной из 7 женщин улучшилась производительность в упражнениях баттерфляем, а у 4 из 7 — снизилась. Две из 7 женщин сказали, что испытывали боль при выполнении жимов лежа, отжиманий и упражнений баттерфляем. Шесть из семи сказали, что считают, что их имплантаты выглядят естественно, когда они тренируются; другой респондент описал видимую медиальную рябь имплантата (таблица 3). Трое из 7 сообщили, что их имплантаты ощущались твердыми. Пять женщин сказали, что им снова вставят имплантаты в то же положение. 9Таблица 2
Две из 7 женщин сказали, что испытывали боль при выполнении жимов лежа, отжиманий и упражнений баттерфляем. Шесть из семи сказали, что считают, что их имплантаты выглядят естественно, когда они тренируются; другой респондент описал видимую медиальную рябь имплантата (таблица 3). Трое из 7 сообщили, что их имплантаты ощущались твердыми. Пять женщин сказали, что им снова вставят имплантаты в то же положение. 9Таблица 2
| Жим лежа | Отжимания | Баттерфляй | ||||||||
| Место имплантации 9006 1 | Повышенная способность | Пониженная способность | Без изменений | Повышенная способность | Пониженная способность | Без изменений | Повышенная способность | Снижение способности | Без изменений | Боль при физической нагрузке |
| Под мышцей (n = 7) | 0 | 5 | 2 | «> 0 | 5 | 2 | 1 | 4 90 061 | 2 | 2 |
| Над мышцей (n = 13) | 5 | 1 | 7 | 5 | 1 | 7 | 5 | 1 | 7 | 0 |
Открыть в новой вкладке
Таблица 2
Выполнение упражнения
| Жим лежа | Отжимания | Баттерфляй | ||||||||
| Повышенная способность | Уменьшенная способность | Без изменений | Повышенная способность | Уменьшенная способность | Без изменений | Увеличение способности | Снижение способности | Без изменений | Боль при выполнении упражнений | |
| Под мышцей (n = 7) | «> 0 | 5 | 2 | 0 | 5 | 2 | 1 | 4 | 2 | 2 |
| Над мышцей (n = 13) | 5 | 1 | 7 | 5 | 1 | 7 | 5 | 1 9 0061 | 7 | 0 |
| Жим лежа | Отжимания | Бабочка | ||||||||
| Расположение имплантата | Повышенная способность | Уменьшенная способность | Нет изменить | Увеличить способность | Уменьшить способность | Без изменений | Увеличить способность | Уменьшить способность | Без изменений | Боль при нагрузке |
| Под мышцей (n = 7) | «> 0 | 5 | 2 | 0 | 5 | 2 | 1 | 4 | 2 | 2 | 90 070
| Над мышцей (n = 13) | 5 | 1 | 7 | 5 | 1 | 7 | 5 | 1 | 7 | 0 |
Открыть в новой вкладке
Таблица 3
Характеристики имплантата
| Видимая рябь | ||||||||
| Расположение имплантата 9006 1 | Средний возраст имплантата (лет) | Субъективная твердость | Медиальный | Латеральный | Естественный вид во время упражнений | Общая удовлетворенность имплантатом Положение | ||
| ниже мышцы | «> 5,5 | 3/7 (42%) | 1/7 (14%) | 0/7 (0%) | 1/7 (14%) | 0/7 (0%)0061 | 6/7 (86%) | 5/7 (71%) |
| Выше мышц | 2,8 | 2/13 (15%) | 2/ 13 (15%) | 5/13 (38%) | 9/13 (69%) | 12/13 (92%) | ||
| 900 60 | Видимая рябь | |||||
| Расположение имплантата | Средний возраст имплантата (лет) | Субъективная твердость | Медиальный | Латеральный | Естественный вид во время тренировки | Общее удовлетворение положением имплантата |
| Под мышцей | 5,5 9 0061 | 3/7 (42%) | 1/7 (14%) | 0/7 (0%) | 6/7 (86%) | 5/7 (71%) |
| Выше мышц | 2,8 | 2/13 (15%) | 2/13 (15 %) | 5/13 (38%) | 9/13 (69%) | 13 декабря (92%) |
Открыть в новой вкладке
Таблица 3
Характеристики имплантата
| Видимая рябь | ||||||
| Расположение имплантата | Средний возраст имплантата (лет) | Субъективная твердость | Медиальный | Латеральный | Естественный вид во время тренировки | Общая удовлетворенность положением имплантата |
| Ниже мышцы | «> 5,5 | 3/7 (42%) | 1/7 (14%) | 0/7 (0%) | 6/7 (86%) | 5/7 (71%) |
| Выше мышц | 2,8 | 2/13 (15%) | 2/13 (15%) | 9 0060 13/5 (38%)9/13 (69%) | 12/13 (92%) | |
| 9 | Субъективная твердость | Медиальная | Латеральная | Естественный вид во время упражнений | Общая удовлетворенность положением имплантата | |
| Под мышцей | 5,5 | 3/7 (42%) | 1/7 (14%) | 0/7 (0%) | 6/7 (86%) | 5/7 (71%) |
| Выше мышц | 2,8 | 2/13 (15%) | 2/13 (15%) | 5/13 ( 38%) | 9/13 (69%) | 12/13 (92%) |
Открыть в новой вкладке
Возраст 13 женщин, сообщивших о расположении имплантата над мышцей, варьировался от 19 до 42 лет, в среднем 29,1 года. Они тратили на тренировки от 6 до 23 часов в неделю, в среднем 11,6 часов в неделю. Возраст имплантатов колебался от 6 месяцев до 12 лет, в среднем 2,8 года. Время, прошедшее между операцией и возобновлением нормальной деятельности в тренажерном зале, варьировалось от 4 дней до 8 недель, в среднем 3,8 недели. Пять из 13 женщин сообщили об увеличении способности к жиму лежа; 1 сообщил о снижении. Пять женщин также описали увеличение способности отжиматься; 1 из 13 сообщил об уменьшении. Пятеро из 13 сообщили об увеличении производительности в упражнениях баттерфляем; 1 из 13 показал снижение. Ни одна из женщин не сообщила о болевых ощущениях при выполнении этих упражнений. Девять из 13 сказали, что считают, что их имплантаты выглядят естественно, когда они тренируются. Семь сообщили о видимой волнистости имплантата, 2 медиальных и 5 латеральных. Две женщины сообщили об упругости груди. Двенадцать из 13 заявили, что им снова вставят имплантаты в то же положение.
Они тратили на тренировки от 6 до 23 часов в неделю, в среднем 11,6 часов в неделю. Возраст имплантатов колебался от 6 месяцев до 12 лет, в среднем 2,8 года. Время, прошедшее между операцией и возобновлением нормальной деятельности в тренажерном зале, варьировалось от 4 дней до 8 недель, в среднем 3,8 недели. Пять из 13 женщин сообщили об увеличении способности к жиму лежа; 1 сообщил о снижении. Пять женщин также описали увеличение способности отжиматься; 1 из 13 сообщил об уменьшении. Пятеро из 13 сообщили об увеличении производительности в упражнениях баттерфляем; 1 из 13 показал снижение. Ни одна из женщин не сообщила о болевых ощущениях при выполнении этих упражнений. Девять из 13 сказали, что считают, что их имплантаты выглядят естественно, когда они тренируются. Семь сообщили о видимой волнистости имплантата, 2 медиальных и 5 латеральных. Две женщины сообщили об упругости груди. Двенадцать из 13 заявили, что им снова вставят имплантаты в то же положение.
asj.2004.02.005″> Обсуждение
Хотя популяция нашего исследования была небольшой, а данные субъективными, мы считаем, что результаты ответов этой группы спортсменок заслуживают обсуждения. Данные свидетельствуют о двух заметных различиях между подмышечными и надмышечными группами: различия во времени восстановления и способности выполнять упражнения с участием большой грудной мышцы.
Разница во времени восстановления в 7,2 недели в группе под мышцами по сравнению с 3,8 неделями в группе над мышцами, скорее всего, объясняется самим разрезом мышц. Логично предположить, что хирургическое изменение тестируемой мышцы потребует более длительного периода заживления, чем требуется для процедуры, при которой мышца не изменяется. Период восстановления 7,2 недели в группе под мышцами согласуется со временем восстановления, указанным в недавно опубликованном исследовании. 10 Следует отметить, что о самом быстром возвращении к «нормальному» режиму работы в тренажерном зале (4 дня) сообщил пациент, которому имплантаты были введены через пупок и размещены в поджелезистой позиции.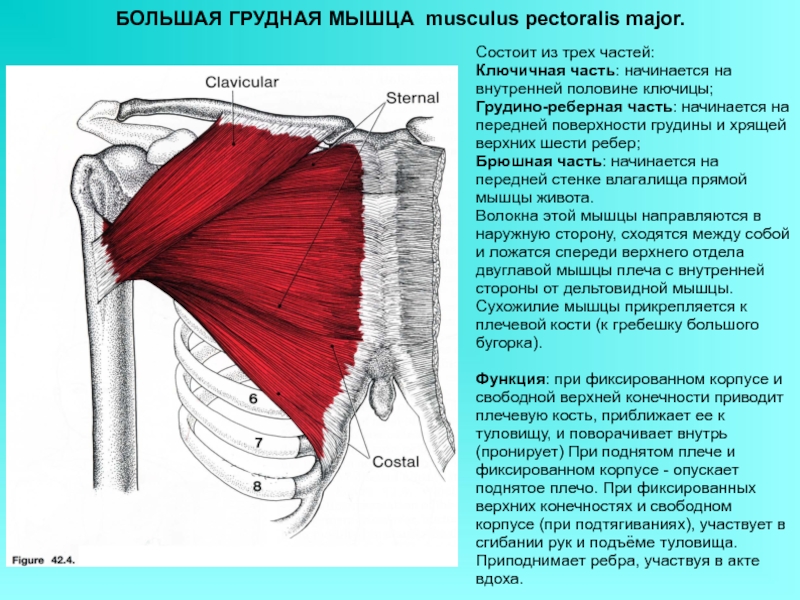
Второе различие между двумя группами, вероятно, имеет более широкое значение для этой конкретной группы населения. По сравнению с их коллегами, расположенными выше мышц, женщины с имплантатами ниже мышц чаще сообщали о снижении своей способности выполнять упражнения, задействующие большую грудную мышцу. Кроме того, 2 из 7 женщин с имплантатами, расположенными ниже мышц, вообще прекратили тренировку группы грудных мышц из-за боли. Эти данные свидетельствуют о том, что в этой популяции расположение над мышцей с меньшей вероятностью окажет вредное влияние на способность женщины выполнять упражнения, зависящие от большой грудной мышцы, более способствует этой способности и с меньшей вероятностью будет связано с боль при выполнении этих упражнений.
Пытаясь объяснить эти результаты, мы рассмотрели возможные изменения в механике большой грудной мышцы в результате каждого расположения имплантата. Одним из факторов, который может повлиять на работу большой грудной мышцы, является хирургическое повреждение места ее начала (рис. 1 и 2). По нашему мнению, объем мышечного разреза должен соответствовать потребностям каждого отдельного пациента. Слишком маленький разрез мышцы может привести к латеральному смещению имплантата при каждом сокращении мышцы, тогда как слишком большой может ухудшить работу большой грудной мышцы.
1 и 2). По нашему мнению, объем мышечного разреза должен соответствовать потребностям каждого отдельного пациента. Слишком маленький разрез мышцы может привести к латеральному смещению имплантата при каждом сокращении мышцы, тогда как слишком большой может ухудшить работу большой грудной мышцы.
Рисунок 1
Открыть в новой вкладкеСкачать слайд
Вращательная магнитно-резонансная томография (МРТ) на уровне пятого ребра у пациента с субпекторальным имплантатом в покое (A, C, E) и при движении большой грудной мышцы сгибание (B, D, F) . Мышца заметно отсутствует (, красная стрелка, ).
Рисунок 2
Открыть в новой вкладкеСкачать слайд
МРТ с вращением на уровне пятого ребра у пациента с поджелезистым имплантатом. Большая грудная мышца ( синяя стрелка ) присутствует в покое (A, C, E) а также утолщается на этом уровне при сгибании (B, D, F) .
Второе возможное объяснение состоит в том, что размещение имплантата под мышцей создает механические неудобства.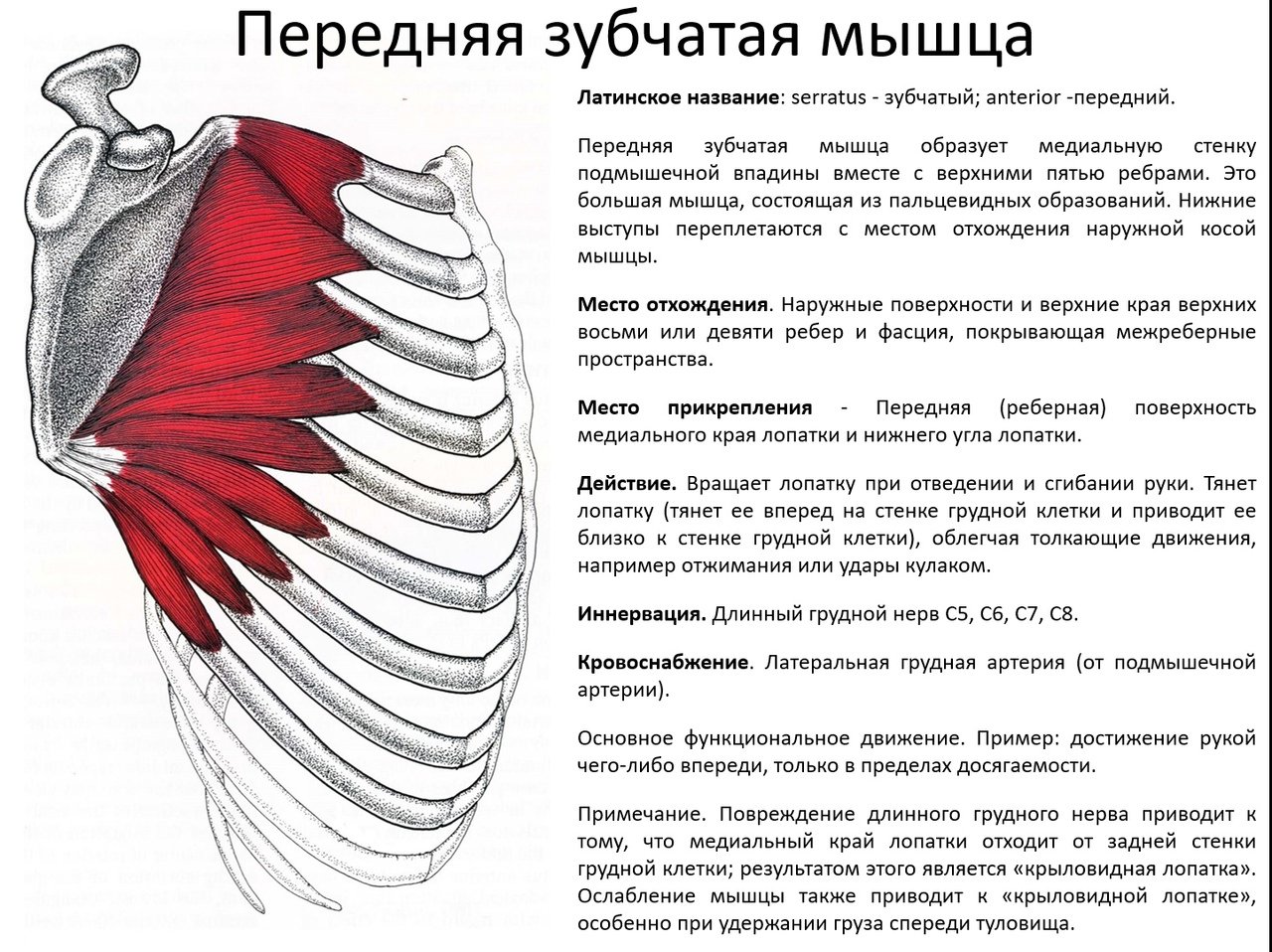 С началом сокращения мышц имплантат сжимается до тех пор, пока не будет создана устойчивая платформа. Это действие требует энергии, и только после того, как оно будет выполнено, оставшееся мышечное усилие может быть переведено в движение. Было бы интересно изучить частоту разрывов имплантатов в этой же популяции. Влияет ли более толстая и развитая большая грудная мышца на скорость разрыва субпекторально установленных имплантатов?
С началом сокращения мышц имплантат сжимается до тех пор, пока не будет создана устойчивая платформа. Это действие требует энергии, и только после того, как оно будет выполнено, оставшееся мышечное усилие может быть переведено в движение. Было бы интересно изучить частоту разрывов имплантатов в этой же популяции. Влияет ли более толстая и развитая большая грудная мышца на скорость разрыва субпекторально установленных имплантатов?
Размер имплантата также может влиять на функцию большой грудной мышцы. Самим своим расположением субпекторальный имплантат меняет вектор сокращения мышцы с прямого на дуговой (рис. 3). Теоретически это делает мышцу длиннее, тем самым создавая менее благоприятное соотношение длины и напряжения.
Рисунок 3
Открыть в новой вкладкеСкачать слайд
МРТ на уровне третьего ребра. A, Измененный вектор сокращения большой грудной мышцы ( большая красная стрелка ) над имплантатом ( красный кружок ) в подмышечном положении. B, Нормальный вектор сокращения большой грудной мышцы ( большая синяя стрелка ) над имплантатом ( синий кружок ) в положении над мышцей.
B, Нормальный вектор сокращения большой грудной мышцы ( большая синяя стрелка ) над имплантатом ( синий кружок ) в положении над мышцей.
Другим возможным объяснением является то, что внутримышечные рубцы влияют на работоспособность. Эта возможность может быть экстраполирована на основании структурных данных у пациентов, перенесших реконструкцию молочной железы. Gur et al 9 провели гистологический анализ образцов большой грудной мышцы на разных стадиях расширения субпекторальной ткани. Они обнаружили электронно-микроскопические признаки дегенерации мышечных волокон и отметили гликоген и интерстициальный фиброз во всех 20 исследуемых образцах по сравнению с их внешним видом до расширения. 9 Аналогичный процесс может происходить в аугментационной популяции; по крайней мере, некоторая степень расширения мышц происходит при субпекторальном размещении.
Каждое из этих объяснений еще предстоит проверить. Мы упоминаем их как возможные направления для дальнейшего изучения. Мы были рады увидеть недавнюю статью Beals et al. 10 , в которой авторы предприняли попытку количественно оценить функцию большой грудной мышцы как до, так и после субпекторальной увеличивающей маммопластики. Было бы интересно применить их модель тестирования к нашей популяции и более перспективно изучить эту группу.
Мы были рады увидеть недавнюю статью Beals et al. 10 , в которой авторы предприняли попытку количественно оценить функцию большой грудной мышцы как до, так и после субпекторальной увеличивающей маммопластики. Было бы интересно применить их модель тестирования к нашей популяции и более перспективно изучить эту группу.
Заключение
Наши данные свидетельствуют о более длительном периоде восстановления перед возвращением к дооперационным уровням силовых тренировок у пациентов, которым имплантаты были помещены под мышцу. Размещение под мышцей также связано с сообщениями о снижении производительности в упражнениях, которые зависят от большой грудной мышцы.
Небольшая группа женщин-бодибилдеров, которых мы изучали, заявила о высоком уровне удовлетворенности своими процедурами увеличения вне зависимости от положения имплантата. Тем не менее, учитывая эти результаты, мы предлагаем, чтобы пациенты, подвергающиеся аугментации, особенно те, для которых важна функция большой грудной мышцы, были проинформированы о потенциальном нарушении функции большой грудной мышцы, связанном с подмышечной техникой.
Каталожные номера
1
Handel
N
Jensen
JA
Черный
Q
и др.
Судьба грудных имплантатов: критический анализ осложнений и исходов
Plast Reconstr Surg
1995
;
96
:
1521
–
1533
.
2
Гутовски
КА
Месна
ГТ
Cunningham
BL
Грудные имплантаты, заполненные физиологическим раствором: многоцентровое исследование результатов Образовательного фонда пластической хирургии
Plast Reconstr Surg
1997
;
100
:
1019
–
1027
.
3
Biggs
TM
Yarish
RS
Маммопластика увеличения: сравнительный анализ
Plast Reconstr Surg
1990
;
85
:
368
–
372
.
4
Bostwick
J
III
Эстетическая и реконструктивная хирургия груди
Сент-Луис, Миссури
:
9000 4 Мосби1983
:
112
–
123
.
5
Baker
JL
Обсуждение увеличивающей маммопластики: сравнительный анализ Томаса Биггса, доктора медицины
Пласт Реконстр Хирург
1999
;
103
:
1763
–
1765
.
6
Biggs
TM
Аугментационная маммопластика: сравнительный анализ
Plast Reconstr Surg
1999
;
103
:
1761
–
1762
.
7
Сильверштейн
МДж
Handel
N
Gamgami
P
Влияние заполненных силиконовым гелем имплантатов на маммографию
Рак
1991
;
68
доп. 5
:
1159
–
1163
.
8
Regnault
P
Частичное подмышечное увеличение груди
Plast Reconstr Surg
1977
;
59
:
72
–
76
.
9
Hanna
W
Андригетти
L
и др.
Световая и электронно-микроскопическая оценка большой грудной мышцы после расширения ткани для реконструкции молочной железы
Plast Reconstr Surg
1998
;
102
:
1046
–
1051
.
10
Билс
СП
Золотистый
КА
Бастен
М
и др.
Силовые показатели большой грудной мышцы после субпекторальной операции по увеличению груди
Aesthetic Surg J
2003
;
23
:
92
–
97
.
© 2004 Американское общество эстетической пластической хирургии
Раздел выпуска:
Научный форум: Оригинальные материалы
Скачать все слайды
Синдром малой грудной мышцы: обследование, симптомы и лечение
Автор:
Карлос Суарес-Куиан, доктор философии
•
Рецензент:
Джоэл А.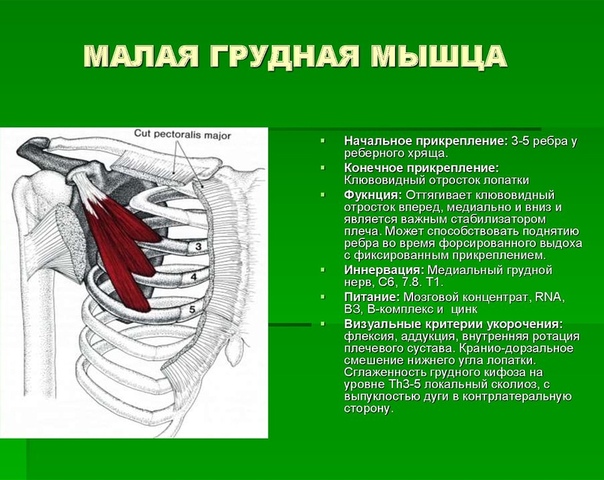 Виленски, доктор философии
Виленски, доктор философии
Последнее рассмотрение: 03 октября 2022 г.
Время чтения: 15 минут
В данном клиническом случае речь идет о женщине, у которой периодически возникают отек, боль, онемение и покалывание в верхней конечности из-за обструкции сосудисто-нервного пучка малой грудной мышцей. Узнайте путь к диагностике и все анатомические соображения, связанные с этим случаем, в этой статье.
| Схема венозного оттока верхней конечности | Тыльная венозная сеть кисти -> Головная и базальная вены -> Срединная локтевая вена на уровне локтя -> Плечевая и подмышечная вены |
| Тест Адсона | При сдавливании подключичной артерии шейным ребром или спастической передней и средней лестничной мышцей (синдром грудной апертуры) |
| Функции грудных мышц | Большая грудная мышца : приведение и медиальное вращение руки, частичная помощь при сгибании верхней конечности Малая грудная мышца : стабилизация лопатки, подъем верхних ребер при дыхательной недостаточности |
| Межреберно-плечевой нерв | Обеспечивает кожную чувствительность плеча (верхняя половина медиальной и задней частей).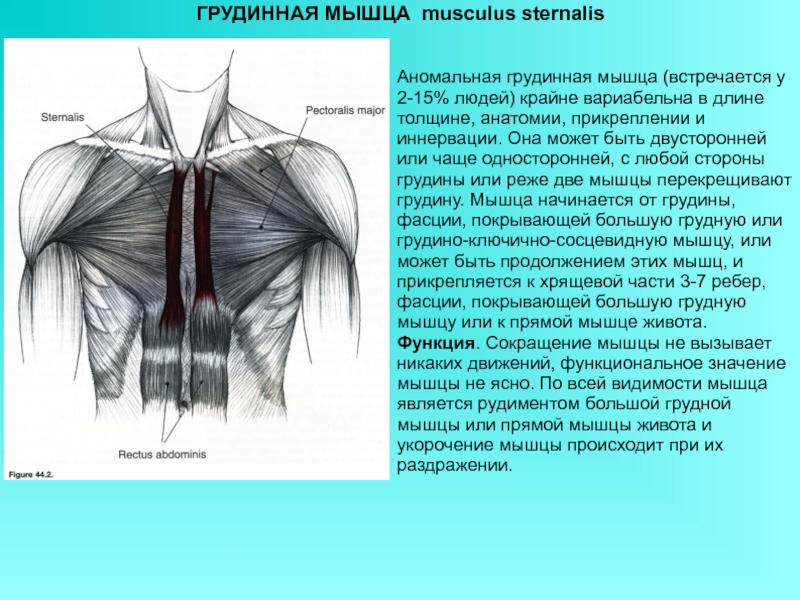 Это также важно при отраженной боли от инфаркта миокарда. Это также важно при отраженной боли от инфаркта миокарда. |
Изучив это дело, вы сможете описать следующее:
- Схема венозного оттока верхней конечности.
- Тест Адсона , как проводится тест и анатомическая основа этого теста.
- Функциональная анатомия грудных мышц .
- Почему хирурги хотели избежать повреждения межреберно-плечевого и грудного нервов ?
Эта статья основана на отчете о клиническом случае, опубликованном в журнале «Case Reports in Surgery» в 2015 г. Кэролайн С. Ядловец, Беата Э. Лобель, Намита Аколкар, Майкл Д. Бурк, Томас Дж. Деверс и Дэвид В. , Макфадден.
Содержимое
- Описание дела
- История
- Физический осмотр
- Визуализация и диагностика
- Управление и развитие
- Хирургические и анатомические особенности
- Пояснения к задачам
- Цели
- Схема венозного оттока верхней конечности
- Тест Адсона
- Функциональная анатомия грудных мышц
- Межреберно-плечевой и грудной нервы
- Источники
+ Показать все
Описание корпуса
История
А 29-летняя здоровая женщина обратилась с жалобами на периодические отеки и боль правой верхней конечности . Состояние пациента началось в возрасте 21 года, с эпизодами, возникающими один раз каждые три-пять месяцев , но с увеличением частоты в течение предыдущих трех месяцев.
Состояние пациента началось в возрасте 21 года, с эпизодами, возникающими один раз каждые три-пять месяцев , но с увеличением частоты в течение предыдущих трех месяцев.
Эпизоды были связаны с онемением и покалыванием в руке связаны с синюшность пальцев. Отек конечности наблюдался в покое и усиливался при физической нагрузке и/или поднятии руки. Пациентка вспомнила историю травмы правой верхней конечности в возрасте 17 лет. У нее было многократных посещений отделения неотложной помощи по поводу ее состояния, во время которых она прошла сложную серию лабораторных и визуализационных исследований, включая дуплексное ультразвуковое исследование вен верхней конечности, которое не выявило ни глубоких, ни поверхностных венозных тромбозов.
На рентгенограммах грудной клетки и шейного отдела позвоночника патологии шейного отдела позвоночника не выявлено. Венография и МР-венография изначально не выявили признаков синдрома выхода из грудной клетки (TOS). ЭМГ верхней конечности показала нормальную скорость проведения по нерву, без электрофизиологических признаков заболевания шейных корешков, поражения плечевого сплетения, TOS или очагового ущемления нерва в правой верхней конечности.
Физический осмотр
При медицинском осмотре у нее была припухлость в правой верхней конечности; нет точечной болезненности в над- или подключичной области; пальпируется плечевой, лучевой и локтевой пульс в покое и при пробе Адсона. Наконец, стресс-тест с приподнятой рукой был отрицательным.
Визуализация и диагностика
Венографию повторили с введением катетера в основную вену; этот результат не показал существенных отклонений в положении покоя или во время маневра Адсона с поднятием руки и отведением на 180 градусов. Однако, когда малая грудная мышца была растянута медиально, а рука отведена вниз, отмечена закупорка плечевых/подмышечных вен (рис. 3+4).
Рисунок 3. Венографическое изображение руки пациента, оттянутой вниз, в то время как малая грудная мышца растягивается при медиальной фиксации груди. Обратите внимание на сужение латеральной плечевой и основной вен рядом с местом их анастомоза с образованием подмышечной вены. Синий пунктирный круг показывает место венозной обструкции. Медиальная плечевая вена вообще не заполняет этот маневр у этого пациента и, таким образом, не появляется на рентгенограмме, но нарисована (пунктирная линия), чтобы показать ее путь.Менеджмент и эволюция
Непроходимость была устранена путем расслабления отведенной вниз руки. Венография с контралатеральной стороны при том же маневре была нормальной, без признаков обструкции или тромбоза подмышечных вен. С целью облегчения состояния больному была проведена общая анестезия и выполнена тенотомия правой малой грудной мышцы (ТМТ) трансаксиллярным доступом.
Венография с контралатеральной стороны при том же маневре была нормальной, без признаков обструкции или тромбоза подмышечных вен. С целью облегчения состояния больному была проведена общая анестезия и выполнена тенотомия правой малой грудной мышцы (ТМТ) трансаксиллярным доступом.
Был сделан разрез в пять (5) см, начиная с одного (1) см от нижней части линии роста волос. Большая грудная мышца была отделена от малой грудной мышцы и отведена вперед. Малая мышца была гипертрофирована, и ее пересекали дистальнее места прикрепления к клювовидному отростку, избегая повреждения грудных нервов. Дополнительных патологий, способных сдавливать подмышечную вену, обнаружено не было.
Пациент выписан на следующий день. На контрольном экзамене через шесть месяцев , у пациента не было симптомов , что привело к нормальной повседневной жизнедеятельности.
Хирургические и анатомические аспекты
Синдром грудной апертуры (TOS) характеризуется компрессией сосудисто-нервного пучка верхней конечности в лестничном треугольнике. Этот треугольник граничит с ключицей, первым ребром и передней и средней лестничными мышцами выше ключицы (рис. 5).
Рисунок 5. Изображение рассечения, показывающее корни плечевого сплетения, выходящие между передней и средней лестничными мышцами (лестничный треугольник) в заднем треугольнике шеи.Сосудистые и/или неврологические признаки и симптомы могут характеризовать TOS. Однако подобное нечастое сосудистое заболевание, синдром малой грудной мышцы (ПМС) , характеризуется закупоркой подмышечной вены компрессией малой грудной мышцы ниже ключицы (рис. 6).
Важно отметить, что, хотя ПМС отличается от СОС, его часто относят к последнему условию. При ПМС у больного отмечаются боль, слабость, цианоз, онемение, парестезии, отек верхней конечности. Причины ПМС могут быть связаны с травмами, спортивными травмами, повторяющимися движениями, поднятием тяжестей или быть идиопатическими.
Причины ПМС могут быть связаны с травмами, спортивными травмами, повторяющимися движениями, поднятием тяжестей или быть идиопатическими.
Глубоко к ПМ находятся подмышечные артерия и вена, а также канатики плечевого сплетения. ЭМГ обычно нормальна при ПМС и может использоваться для исключения неврологических состояний. Хотя дуплексное ультразвуковое исследование является чувствительным для выявления венозного тромбоза, оно может не идентифицировать легкую степень сдавления, как в этом случае. Вместо этого динамическая венография считается самым полезным диагностическим инструментом в PM. В этой «рентгенографической» процедуре пациенту делают рентгеновский снимок до и после инъекции йодсодержащего контрастного вещества (в данном случае с помощью катетера в основную вену). Затем цифровой алгоритм вычитает изображение до инъекции из изображения после инъекции. Пиксели в изображениях, которые не меняются между ними, по существу исчезают, и на экране остаются видимыми вены, заполненные контрастным веществом. У пациента в данном случае эта процедура четко показала венозную обструкцию.
Пиксели в изображениях, которые не меняются между ними, по существу исчезают, и на экране остаются видимыми вены, заполненные контрастным веществом. У пациента в данном случае эта процедура четко показала венозную обструкцию.
Процедуры лечения ПМС варьируются от PM растяжения до PM блока инъекций . Когда такие консервативные меры не помогают, лечением выбора становится PMT . Вместо подмышечного доступа к ПМ, как у этого пациента, сухожилие ПМ может быть пересечено через подключичный доступ. Однако последний метод может привести к повреждению межреберно-плечевого нерва. Время восстановления от ПМТ часто составляет всего несколько дней, при этом пациенту рекомендуется воздерживаться от использования руки для действий выше уровня плеча в течение 2-3 месяцев, чтобы обеспечить прилегание резецированной мышцы ПМТ к грудной стенке.
Рисунок 7. Фотография трупа, показывающая поверхностные вены верхней конечности, головная вена слева проникает в дельтопекторальную борозду и соединяется с подмышечной артерией; основная вена слева пронизывает глубокую фасцию руки и становится плечевой веной.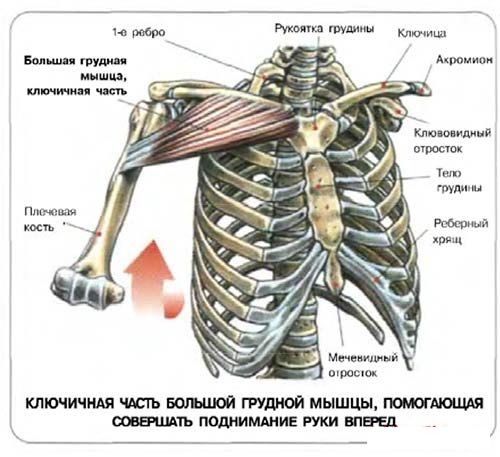
Пояснения к задачам
Цели
- Схема венозного оттока верхней конечности.
- Тест Адсона , как проводится тест и анатомическая основа этого теста.
- Функциональная анатомия грудных мышц .
- Почему хирурги хотели избежать повреждения межреберно-плечевого и грудного нервов ?
Схема венозного оттока верхней конечности
Вены верхней конечности делятся на два набора, поверхностный и глубокий, оба из которых в конечном итоге открываются в общий ствол, подмышечную вену, которая затем становится подключичной веной после прохождения под ключицей (рис. 7 и 8). глубокие вены — за исключением подмышечных — располагаются парами, которые сопровождают артерии и имеют одинаковое название (venae comitantes; сопутствующие или сопутствующие вены). поверхностные вены — вены пальцев и ладони — преимущественно впадают в тыльную сторону кисти (образуют тыльную венозную сеть ). Вены, выходящие из спины, объединяются в два канала: вены с лучевой стороны образуют головную вену , тогда как вены с локтевой стороны образуют базовый .
Вены, выходящие из спины, объединяются в два канала: вены с лучевой стороны образуют головную вену , тогда как вены с локтевой стороны образуют базовый .
[Рисунок 8. Сосудисто-нервная система руки и плеча.]
Головная вена проходит вдоль лучевой стороны конечности, сообщается с базиликом в локтевом суставе ( срединная локтевая , часто используется для венепункции) и продолжается вдоль латеральной стороны передней поверхности руки, в конце концов входя в дельтопекторальный треугольник до присоединиться к подмышечной . Основная вена пересекает заднюю поверхность локтевой стороны предплечья, затем наклоняется вперед, проходит переднемедиально вокруг локтя и примерно на 1/3 вверх по руке проникает в глубокую фасцию, параллельно плечевой артерии, помогая сформировать плечевые вены (сопутствующие вены плечевой артерии, медиальная и латеральная плечевые вены). На нижнем крае большой круглой вены плечевые вены становятся подмышечной веной .
На нижнем крае большой круглой вены плечевые вены становятся подмышечной веной .
Тест Адсона
Тест Адсона является провокационным тестом на TOS. Тест проверяет компрессию подключичной артерии шейным ребром или спастической передней и средней лестничной мышцей. Больной сидит в вертикальном положении; исследователь пассивно разгибает, отводит и вращает наружу пораженную руку, пальпируя пульс на лучевой кости; пациента просят сделать глубокий вдох и задержать его, пока шея вытянута и повернута в пораженную сторону. 9Тест 0005 положительный , если наблюдается заметное уменьшение или исчезновение пульса на лучевой артерии.
Хотя этот тест широко используется, его чувствительность и специфичность неясны, а в некоторых отчетах тест считается практически бессмысленным. Часть проблемы заключается в том, что TOS на самом деле не является единым целым, поскольку он может быть связан с неврологическим и/или сосудистым дефицитом. Неврологический TOS, сокращенно NTOS, встречается гораздо чаще, чем сосудистый TOS. Тем не менее, проба Адсона тестирует только сосудистую, в частности артериальную, ГОС, и, таким образом, ее ценность для диагностики ГОС представляется ограниченной. У больного в этом случае тест был отрицательным, несмотря на венозную обструкцию.
Неврологический TOS, сокращенно NTOS, встречается гораздо чаще, чем сосудистый TOS. Тем не менее, проба Адсона тестирует только сосудистую, в частности артериальную, ГОС, и, таким образом, ее ценность для диагностики ГОС представляется ограниченной. У больного в этом случае тест был отрицательным, несмотря на венозную обструкцию.
Функциональная анатомия грудных мышц
Большая грудная – большая веерообразная мышца грудной клетки, состоящая из грудинной и ключичной головок. (Рисунок 1) Дистальное прикрепление обеих головок находится в межбугорковой борозде (двуглавой борозде) плечевой кости. Ключичная головка отходит от передней поверхности ключицы; грудино-реберная головка начинается от грудины, верхних шести реберных хрящей и апоневроза наружной косой мышцы. Большая грудная мышца выполняет до приводит и медиально вращает верхнюю конечность; ключичная головка также сгибает верхнюю конечность, тогда как грудино-реберная головка может разгибать верхнюю конечность из согнутого положения (например, при плавании кролем).
Малая грудная мышца лежит глубже большой (рис. 1 и 6). Начинается от 3-5 ребер и прикрепляется к клювовидному отростку лопатки. Малая грудная мышца действует до стабилизируйте лопатку , отведя ее кпереди-ниже на грудную стенку. Малая грудная мышца также является добавочной дыхательной мышцей , которая может поднимать верхние ребра в периоды дыхательной недостаточности. Обе мышцы получают иннервацию от медиального и латерального грудных нервов.
Межреберно-плечевой и грудной нервы
Латеральная кожная ветвь второго межреберного нерва называется межреберно-плечевым нервом (рис. 2). Он прободает наружную межреберную мышцу и переднюю зубчатую мышцу, проходит через подмышечную впадину к медиальной стороне руки и анастомозирует с волокном медиального кожного плечевого нерва. Затем межреберно-плечевой нерв продолжается вдоль руки, иннервируя кожу верхней половины медиальной и задней части руки.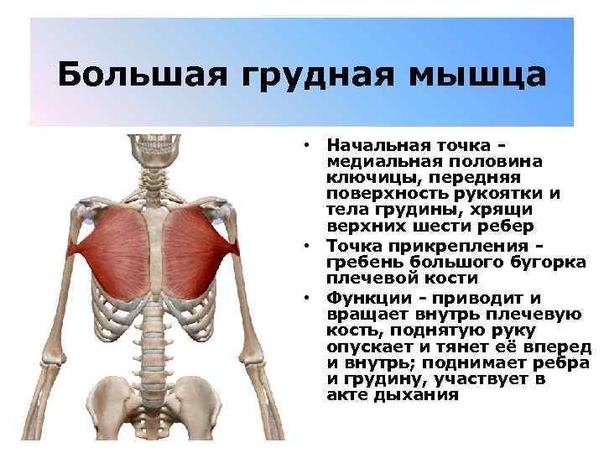 Размер межреберно-плечевого нерва обратно пропорционален размеру медиального плечевого кожного нерва.
Размер межреберно-плечевого нерва обратно пропорционален размеру медиального плечевого кожного нерва.
В дополнение к своей роли в поставке кожная чувствительность к плечу , межреберно-плечевой нерв важен по сравнению с отраженной болью от инфаркта миокарда . Часто, особенно у мужчин, боль при сердечном приступе относят к области распространения этого нерва из-за симпатических афферентных нервов, которые, подобно межреберно-плечевому нерву, входят в спинной мозг на уровне Т2. Хирурги также стремились избежать повреждения медиального и латерального грудных нервов (рис. 1 и 2), чтобы грудные мышцы не были денервированы.
Источники
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Артикул:
- Абдалла М., Вехбе М.Р., Элиас Э., Кутуби М.А., Сфейр Р. Синдром малой грудной мышцы: представление случая и обзор литературы. Case Reports in Surgery Volume 2016, ID статьи 8456064, 3 страницы
- Изменено Джоэлом А. Виленски, доктором философии, Карлосом А. Суарес-Куиан, доктором философии, Айкут Юрен, доктором медицины.
Авторов:
- Джоэл А. Виленски
- Карлос А. Суарес-Квиан
- Айкут Юрен
Макет:
- Абдулмалек Албаккар
- Адриан Рад
Иллюстраторы:
- Сосудисто-нервная система руки и плеча (вид спереди) — Yousun Koh
- Большая грудная мышца (вид спереди) — Yousun Koh
Клинический случай: Синдром малой грудной мышцы: хотите узнать о нем больше?
Наши увлекательные видеоролики, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь наилучших результатов.

